Bệnh hô hấp
Bệnh ho mạn tính kéo dài: Nguyên nhân, hướng dẫn chẩn đoán theo BMJ
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Nhà thuốc Ngọc Anh – Bài viết Bệnh ho mạn tính kéo dài: Nguyên nhân, hướng dẫn chẩn đoán theo BMJ. Để tải file PDF, mời các bạn click vào link ở đây.
Tóm tắt
◊ Ho là triệu chứng thường gặp nhất tại các cơ sở chăm sóc ban đầu.[1] Ho bán cấp được định nghĩa là ho kéo dài từ 3 đến 8 tuần, và ho mạn tính là ho kéo dài trên 8 tuần.[2] Ho bán cấp thường tự khỏi, nhưng ho mạn tính có thể khó đánh giá và điều trị hiệu quả. Điều trị thuốc giảm ho không trúng đích hiếm khi hiệu quả đối với ho mạn tính. Tuy nhiên, điều khó khăn là xác định nguyên nhân ho, vì một số ‘căn nguyên’ là các hội chứng không có xét nghiệm chẩn đoán chính xác. Thay vào đó, nguyên nhân được xác định bằng các đặc điểm tiền sử điển hình, loại trừ các nguyên nhân khác, và đáp ứng với điều trị trúng đích (thử nghiệm điều trị đóng vai trò là xét nghiệm).
Tuy nhiên, hỏi tiền sử chi tiết, cùng với chọn lọc các thử nghiệm điều trị và/hoặc thực hiện các xét nghiệm chẩn đoán một cách hệ thống và dựa trên thông tin đáng tin cậy, có thể dẫn đến thuyên giảm ho khá tốt, với hơn 90% ca bệnh.
Tổng quan
Bệnh căn học
Tất cả cơn ho mạn tính bắt đầu là bán cấp, và chẩn đoán phân biệt bao gồm tất cả các nguyên nhân gây ra ho bán cấp. Ho sau nhiễm trùng là căn nguyên thường gặp nhất của ho bán cấp.[3] Hầu hết các ca bệnh sẽ tự khỏi. Một khi thời gian ho kéo dài quá 8 tuần, cần tiếp cận một cách có hệ thống để làm sáng tỏ nguyên nhân và cần điều trị tốt nhất.
Các căn nguyên thường gặp
Ở hầu hết những người lớn không hút thuốc có kết quả chụp X-quang ngực bình thường và không dùng thuốc ức chế ACE, ho mạn tính do một hoặc nhiều tình trạng trong 4 tình trạng sau đây gây ra:[2] [4] [5] [6]
• Hội chứng ho đường thở trên (trước đây là hội chứng chảy dịch mũi sau): 34%
• Hen suyễn: 25%
• Bệnh trào ngược dạ dày thực quản: 20%
• Viêm phế quản tăng bạch cầu ái toan không phải hen suyễn: 13%.
Thường xuất hiện hơn một nguyên nhân gây ra ho mạn tính. Ho vô căn thực sự rất hiếm gặp và là chẩn đoán loại trừ.[5] [7] [8]
Ho là triệu chứng duy nhất của hen suyễn, còn gọi là hen suyễn dạng ho, xuất hiện trong số ít các bệnh nhân.[9]
Các nguyên nhân thường gặp nhất này xảy ra ở hầu hết các bệnh nhân đến phòng khám chuyên khoa có biểu hiện ho mạn tính và thường nên xem xét trước tiên nếu không có các dấu hiệu hay triệu chứng chỉ ra các chẩn đoán khác
Các nguyên nhân thường gặp khác bao gồm:
• Thuốc ức chế ACE: ho khan, thường kèm theo cảm giác ngứa hoặc trầy xước trong cổ họng, xuất hiện trong 5% đến 35% người dùng thuốc ức chế ACE. Ho do thuốc ức chế ACE thường gặp hơn ở phụ nữ, người không hút thuốc và những người gốc Trung Hoa.[10] [11]
• Ho sau nhiễm trùng: căn nguyên thường gặp nhất của ho bán cấp.[3] Với bệnh cảnh điển hình của ho sau nhiễm trùng nên chờ đợi theo dõi sát và điều trị triệu chứng nếu cần thiết.
• Viêm phế quản: có thể nghĩ tới viêm phế quản mạn tính khi một người lớn có tiền sử ho có đờm mạn tính kéo dài hơn 3 tháng và trong ít nhất 2 năm liên tiếp khi các chẩn đoán khác đã bị loại trừ. Viêm phế quản mạn tính là một trong những biểu hiện của bệnh phổi tắc nghẽn mạn tính. Các yếu tố nguy cơ có thể bao gồm hút nicotine và cần sa, tiếp xúc thụ động với khói thuốc nicotine và phơi nhiễm với các độc tố trong môi trường.[4] [12]
• Bordetella pertussis: nếu dịch tễ học tại địa phương cho thấy tỷ lệ nhiễm ho gà cao, khuyến cáo xét nghiệm Bordetella pertussis Nếu các xét nghiệm ủng hộ ho gà, chỉ định điều trị kháng khuẩn đặc hiệu.
Các căn nguyên ít gặp hơn
Các chẩn đoán cần cân nhắc là các nguyên nhân gây ho thông qua kích thích thụ thể cơ học và hóa học ở đường thở gây tác động đến dây thần kinh phế vị, bao gồm các dây thần kinh hướng tâm nằm ở thành ngực, cơ hoành, thực quản, thành bụng và ống tai ngoài.[13] Do đó, các nguyên nhân tiềm ẩn khác là:
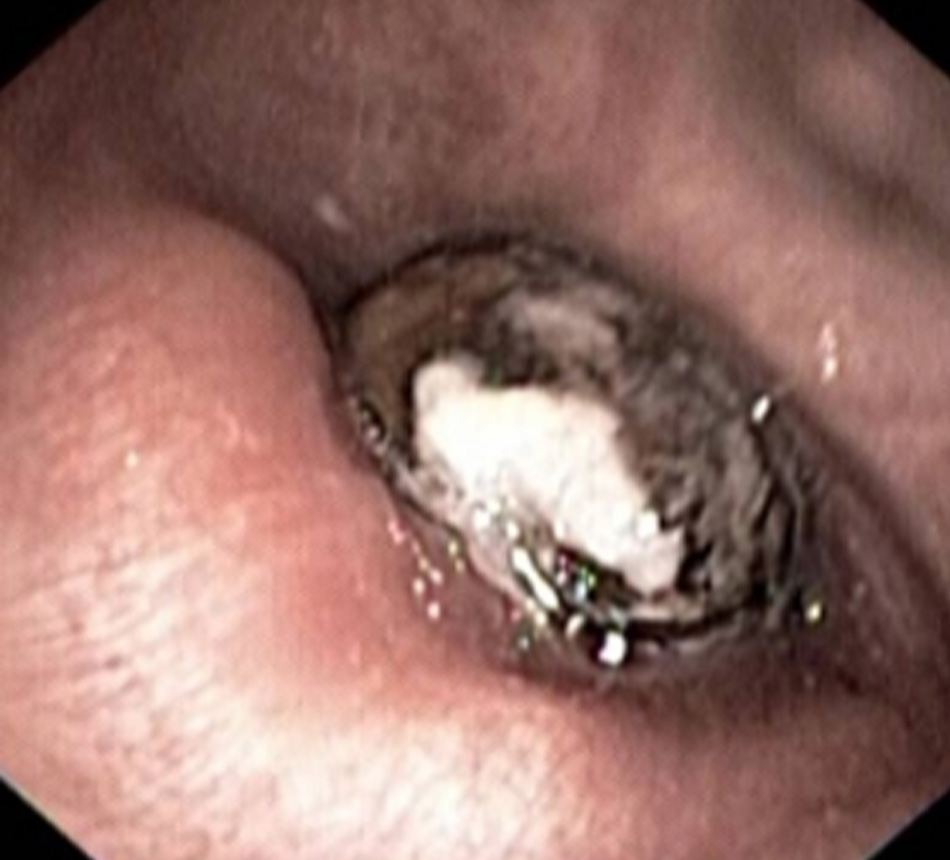
• Các rối loạn làm biến dạng hoặc kích ứng đường thở (ví dụ: giãn phế quản, bệnh phổi mưng mủ mạn tính, khối u nội phế quản, bệnh u hạt, dị vật)
• Rối loạn nhu mô phổi (ví dụ như bệnh phổi kẽ do viêm phổi quá mẫn, phơi nhiễm nghề nghiệp/môi trường, hoặc bệnh tự miễn như lupus ban đỏ hệ thống)
• Các bệnh khác liên quan đến quá trình biểu hiện toàn thân (viêm khớp dạng thấp, bệnh sarcoid), bệnh tự miễn như lupus ban đỏ hệ thống, hoặc bệnh kích thích các thần kinh hướng tâm ở trên
• Kích ứng ống tai ngoài do nhiễm trùng, ráy tai, hoặc máy trợ thính có thể gây ra ho, thông qua phản xạ qua trung gian thần kinh Arnold.
Chứng khó nuốt do cấu trúc miệng – hầu dẫn đến tái diễn hít phải thức ăn và dịch cũng có thể gây ra ho. Nên đánh giá sâu hơn bệnh nhân bị ho có mô tả tình trạng khó nuốt để biết được căn nguyên này.[4]
Túi thừa Zenker có thể gây ra ho mạn tính, kèm theo chứng khó nuốt, trào ngược, hít sặc và giảm cân.[14]
Viêm phế quản cũng nên được xem xét, và có thể do nhiễm trùng hoặc có thể do thuốc/độc tố. Cần cân nhắc nguyên nhân viêm toàn bộ tiểu phế quản lan tỏa ở bệnh nhân gần đây sống tại Nhật Bản, Hàn Quốc hoặc Trung Quốc.[4]
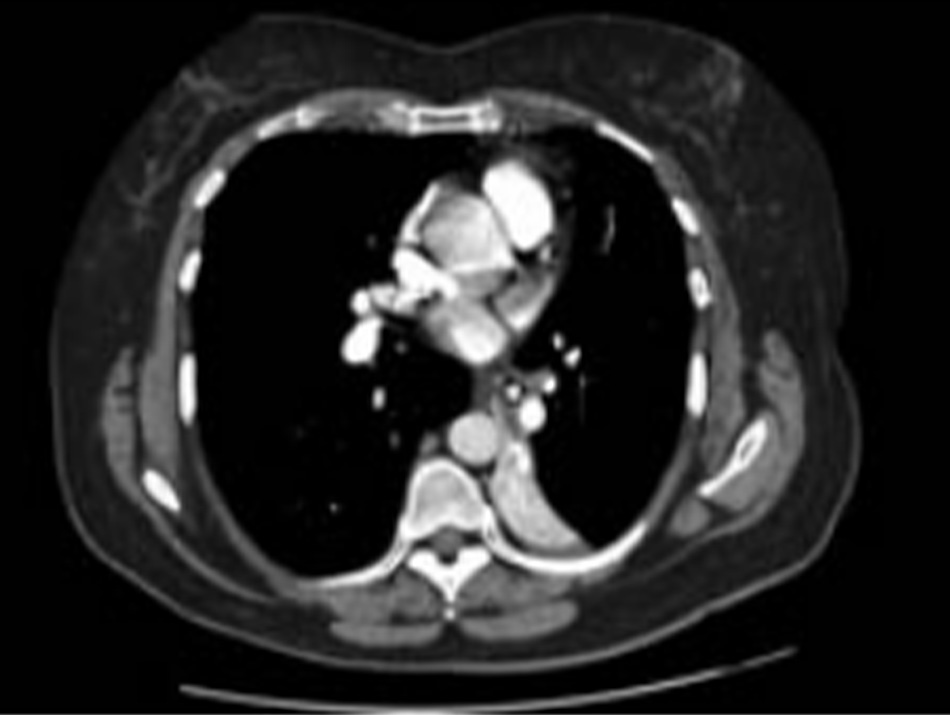
Ở các vùng lưu hành dịch nhiễm nấm hoặc ký sinh trùng, cần thực hiện xét nghiệm chẩn đoán cho những bệnh nhân này khi đã loại trừ các nguyên nhân gây ho thường gặp.[4] Phình các mạch máu trong lồng ngực tiến triển chậm, như phình động mạch chủ, có thể gây ra ho mạn tính.[15]
Có thể chẩn đoán hội chứng ho xôma (ho do tâm lý) sau khi đánh giá toàn diện để loại trừ tất cả các nguyên nhân khác.[16]
Những người sử dụng giọng nói trong công việc (ví dụ như giáo viên, nhân viên tổng đài, diễn viên, ca sĩ, huấn luyện viên) có thể bị khàn giọng và ho mạn tính.[12]
Trường hợp khẩn cấp
Những cân nhắc khẩn cấp
(Xem Chẩn đoán khác biệt để biết thêm chi tiết)
Ho mạn tính là triệu chứng đơn độc thường kéo dài trong nhiều tháng hoặc nhiều năm trước khi đến khám và thường không biểu hiện tình trạng y tế cấp tính. Cần thực hiện đánh giá nhanh và toàn diện hơn (hơn là điều trị theo kinh nghiệm) nếu xuất hiện các triệu chứng khác (như khó thở, ho ra máu, giảm cân, sốt hoặc đau ngực) hoặc nếu bệnh nhân đồng thời bị suy giảm các thành phần của hệ thống miễn dịch tại chỗ, thể dịch hoặc tế bào do giảm bạch cầu trung tính, hội chứng suy giảm miễn dịch mắc phải, hoặc sử dụng glucocorticoid, hóa trị liệu hoặc thuốc chống thải ghép.
Ung thư biểu mô phổi
Ho là triệu chứng thường gặp nhất của ung thư phổi. Đưa ra chẩn đoán phân biệt ung thư phổi đặc biệt khi ho kèm theo giảm cân, ho ra máu, đau ngực, khó thở hoặc khàn tiếng, và thường xảy ra ở người đang hoặc đã từng hút thuốc. Chẩn đoán xác định qua chụp X-quang và giải phẫu bệnh, và điều trị có thể bao gồm phẫu thuật, hóa trị và xạ trị.
Hen suyễn
Ho mạn tính kèm theo thở khò khè và khó thở từng cơn, tăng lên về đêm, khi tiếp xúc với dị nguyên, lạnh hoặc khói, có thể do hen suyễn. Chẩn đoán được đưa ra sau khi đánh giá lâm sàng có hệ thống, có thể cho thấy các triệu chứng nêu trên và sự thay đổi triệu chứng đã ghi nhận trước đó, phát hiện lâm sàng tình trạng co thắt phế quản, và biều hiện tắc nghẽn dòng khí và khả năng phục hồi.[17] Hướng dẫn của Viện Y tế và Chăm sóc Quốc gia (NICE) năm 2017 về hen suyễn cũng khuyến cáo rằng những người được chẩn đoán có khả năng bị hen suyễn từ 17 tuổi trở lên cần được làm xét nghiệm phân suất nồng độ oxit nitric trong khí thở ra (FeNO), và nếu phân suất nồng độ oxit nitric trong khí thở ra cao (>40 phần tỷ [ppb]) cần được cân nhắc là xét nghiệm dương tính.[18] Hướng dẫn NICE khuyến cáo cân nhắc xét nghiệm FeNO cho trẻ em từ 5 đến 16 tuổi chẩn đoán có khả năng bị hen suyễn, và nồng độ >35 ppb cho thấy xét nghiệm dương tính trong nhóm tuổi này.[18] Điều trị dựa trên việc sử dụng thuốc giãn phế quản và thuốc kháng viêm.
Viêm phổi
Có thể xảy ra sau tiền triệu ho mạn tính và, trong trường hợp đó, thường có biểu hiện bằng thay đổi tính chất ho, xuất hiện mủ trong đờm và sốt. Có thể xuất hiện các triệu chứng ít gặp hơn là ho ra máu, đau ngực hoặc khó thở. Chẩn đoán dựa trên khám lâm sàng có tình trạng đông đặc phổi, kèm theo thâm nhiễm trên phim chụp Xquang. Điều trị sử dụng kháng sinh.
Lao phổi
Ho mạn tính kèm theo đổ mồ hôi đêm và giảm cân có thể gợi ý bệnh lao, đặc biệt ở bệnh nhân sống hoặc đến vùng có tỷ suất hiện mắc bệnh này cao. Bệnh lao thường đi kèm theo những thay đổi dạng thâm nhiễm, xơ hóa hay tạo hang trên phim chụp X-quang và xác nhận khi có mặt trực khuẩn lao trong đờm.
Nhiễm Bordetella pertussis
Ho kịch phát, ho khi hít vào và nôn sau khi ho có thể có khả năng nhiễm B pertussis. Nghi ngờ chẩn đoán khi có tiếp xúc tại gia đình với bệnh ho gà và được xác nhận qua xét nghiệm vi sinh hoặc huyết thanh. Điều trị nhiễm khuẩn B pertussis bằng các thuốc kháng sinh nhóm beta-lactam, fluoroquinolone hoặc macrolide.
Chứng xơ hóa phổi kẽ
Ho kèm theo khó thở tiến triển có thể cho thấy sự xuất hiện tình trạng xơ hóa phổi kẽ. Nghi ngờ chẩn đoán này hơn khi có dấu hiệu rale nổ và ngón tay dùi trống và được xác nhận về mặt lâm sàng hoặc bệnh lý. Chụp X-quang chỉ ra nhiều thay đổi về mô kẽ, và xét nghiệm chức năng phổi thường cho thấy rối loạn kiểu hạn chế. Điều trị tùy thuộc tổn thương lâm sàng và bệnh lý đặc hiệu của bệnh.
Những dấu hiệu cần chú ý
• Hen suyễn
• Ung thư phổi
• Chứng xơ hóa phổi kẽ
• Viêm phổi
• Bệnh lao (TB)
• Nhiễm Bordetella pertussis
• Phình động mạch chủ ngực (TAA)
• Dị vật
• Hít sặc tái phát
Chẩn đoán
Cách tiếp cận chẩn đoán từng bước
Bệnh nhân có thể có biểu hiện ho bán cấp, thường gặp nhất là sau nhiễm trùng; tuy nhiên, hầu hết các ca bệnh sẽ tự khỏi.[3] Tất cả những gì có thể cần thực hiện trong những ca bệnh này là quan sát và nếu cần, điều trị triệu chứng. Nếu ho kéo dài dai dẳng hơn 8 tuần, thì cần đánh giá thêm.[19] Hiện có một số phương pháp có giá trị để đánh giá ho, tuy nhiên những phương pháp này hầu hết chỉ được dùng cho mục đích nghiên cứu.[20]
Việc tìm hiểu nguyên nhân và cải thiện ho mạn tính cần sự hợp tác lâu dài với bệnh nhân. Tiếp cận với mỗi bệnh nhân bị ho mạn tính có thể thay đổi từ xét nghiệm chẩn đoán ban đầu đầy đủ về các bệnh liên quan thường gặp, đến điều trị theo kinh nghiệm nhưng trúng đích đối với các tình trạng thường gây ra ho mạn tính, mà những tình trạng này ít hoặc không cần cố gắng chẩn đoán.[8] [21] Lựa chọn biện pháp tiếp cận cụ thể có thể được điều chỉnh theo từng cá nhân, và tùy thuộc vào loại và thời gian triệu chứng, ưu tiên của bệnh nhân và nguồn lực sẵn có. Hạn chế làm xét nghiệm chẩn đoán, điều trị các căn nguyên giả định và lần lượt điều trị thử theo kinh nghiệm là tiết kiệm chi phí nhất, nhưng lâu hết ho nhất và có thể làm cho bệnh nhân lo âu nhiều hơn.[8] [22] [23] Thực tế, các quy trình chẩn đoán và trị liệu thường được áp dụng đồng thời. Tốt nhất là khuyến khích bệnh nhân tham gia vào việc lựa chọn biện pháp tiếp cận tốt nhất và giải thích thời gian dự kiến và tiến trình thử nghiệm chẩn đoán và trị liệu.
Tiền sử và khám lâm sàng
Cần hỏi chi tiết tiền sử, có chú ý đến thời gian và hoàn cảnh khởi phát lâm sàng; các yếu tố trở nặng; các triệu chứng kết hợp; tiền sử trước đó gợi ý bệnh dị ứng cơ địa; tiền sử đầy đủ về y tế, hút thuốc, thuốc và phơi nhiễm; tiền sử gia đình và phơi nhiễm nghề nghiệp; và chú ý đến những biện pháp đã được thử nghiệm, và có hiệu quả như thế nào. Tiền sử có ảnh hưởng mạnh đến phán đoán của bác sĩ lâm sàng về căn nguyên nào (nếu có) có khả năng xảy ra cao nhất trong số 4 căn nguyên thường gặp nhất (hội chứng ho do bệnh trạng ở đường thở trên [UACS], hen suyễn, bệnh trào ngược dạ dày thực quản [GORD], hoặc viêm phế quản do tăng bạch cầu ái toan không phải hen suyễn [NAEB]).
Đáng tiếc là việc khám kỹ lưỡng không thể cho bác sĩ lâm sàng biết về các nguyên nhân thường gặp nhất gây ra ho mạn tính, nhưng cần thiết để phát hiện sớm các căn nguyên ít gặp hơn, như giãn phế quản, bệnh phổi kẽ, rối loạn tân sinh hoặc bệnh nhiễm trùng phổi mạn tính.
Xét nghiệm đánh giá đờm là yếu tố chính để đưa ra chẩn đoán phân biệt, vì xét nghiệm này có thể chỉ ra sự có mặt của căn nguyên nhiễm trùng. Mặc dù không có kết quả khám lâm sàng hay tiền sử đặc biệt nào có liên quan rõ ràng với căn nguyên cụ thể của ho mạn tính, chúng có thể hướng dẫn xét nghiệm hoặc thử nghiệm trị liệu sau đó.
Các triệu chứng và kết quả có liên quan đến các nguyên nhân thường gặp (hen suyễn, UACS, GORD hoặc NAEB) có thể hướng tới xét nghiệm chẩn đoán sau đó nhằm xác nhận nguyên nhân đó.
Hen suyễn có thể có biểu hiện thở khò khè, đau thắt ngực hoặc khó thở ngoài cơn ho kịch phát, hoặc ho trở nặng do phơi nhiễm dị nguyên theo mùa, các yếu tố kích ứng đặc hiệu hoặc các yếu tố kích ứng hô hấp không đặc hiệu như không khí lạnh, mùi thơm hoặc môi trường nhiều bụi. Cần xem xét nguyên nhân khác ở những bệnh nhân chưa từng thở khò khè.[8] Các triệu chứng có thể thay đổi, ho trở nặng vào ban đêm hoặc tiền sử gia đình bị hen suyễn hoặc bệnh dị ứng cơ địa rõ ràng.[24] Hen suyễn dạng ho, trong đó ho là triệu chứng duy nhất, xuất hiện ở một nhóm nhỏ bệnh nhân.[9]
UACS là một hội chứng lâm sàng và chẩn đoán dựa trên bức tranh toàn cảnh lâm sàng (bao gồm thường xuyên ho khạc, chảy dịch mũi sau, ngạt mũi và hắt xì) và đáp ứng với điều trị.[25] Các nguyên nhân tiềm ẩn của UACS bao gồm viêm mũi dị ứng, viêm mũi nhiều năm không do dị ứng, viêm mũi sau nhiễm trùng, viêm xoang do vi khuẩn, viêm xoang dị ứng do nấm, viêm mũi do các bất thường về cấu trúc, bệnh polyp mũi, viêm mũi do các yếu tố vật lý hoặc hóa học kích ứng, viêm mũi do phơi nhiễm nghề nghiệp, viêm mũi do thuốc và viêm mũi thai kỳ.[25]
GORD có thể có biểu hiện ợ nóng, khó nuốt, trào ngược a xít và ho khi khom lưng. Triệu chứng gợi ý có thể bao gồm ho khi phát âm, ho khi ngồi dậy khỏi giường, hoặc liên quan đến các thức ăn cụ thể hoặc khi ăn nói chung.[8] Bệnh trào ngược có diễn biến lâm sàng thầm lặng tới 75% ca bệnh.[26]
NAEB có biểu hiện ho mạn tính, thường ít đờm hoặc không có đờm, mà không có các đặc trưng rõ nét của hen suyễn hoặc các yếu tố khởi phát ho chắc chắn, mặc dù bệnh nhân đôi khi có thể có biểu hiện thở khò khè.
Ngưng dùng thuốc ức chế men chuyển
Ho do dùng thuốc ức chế men chuyển có thể bắt đầu trong nhiều ngày hoặc nhiều tháng kể từ khi bắt đầu điều trị thuốc ức chế men chuyển. Nếu nghi ngờ nguyên nhân sử dụng thuốc ức chế men chuyển, cần ngưng dùng thuốc nếu có thể. Sau đó, xác nhận chẩn đoán dựa vào tình trạng cải thiện của ho, thường trong vòng 1 đến 4 tuần (mặc dù có thể kéo dài lên đến 3 tháng).[27] Có vẻ như thuốc chẹn thụ thể angiotensin không có liên quan đáng kể đến các triệu chứng ho mạn tính.
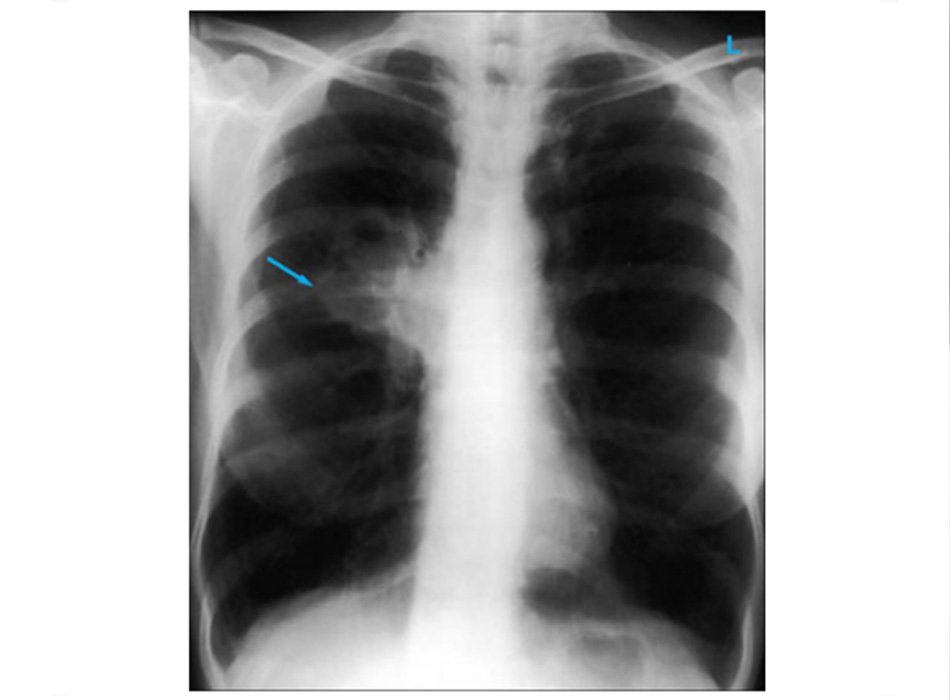
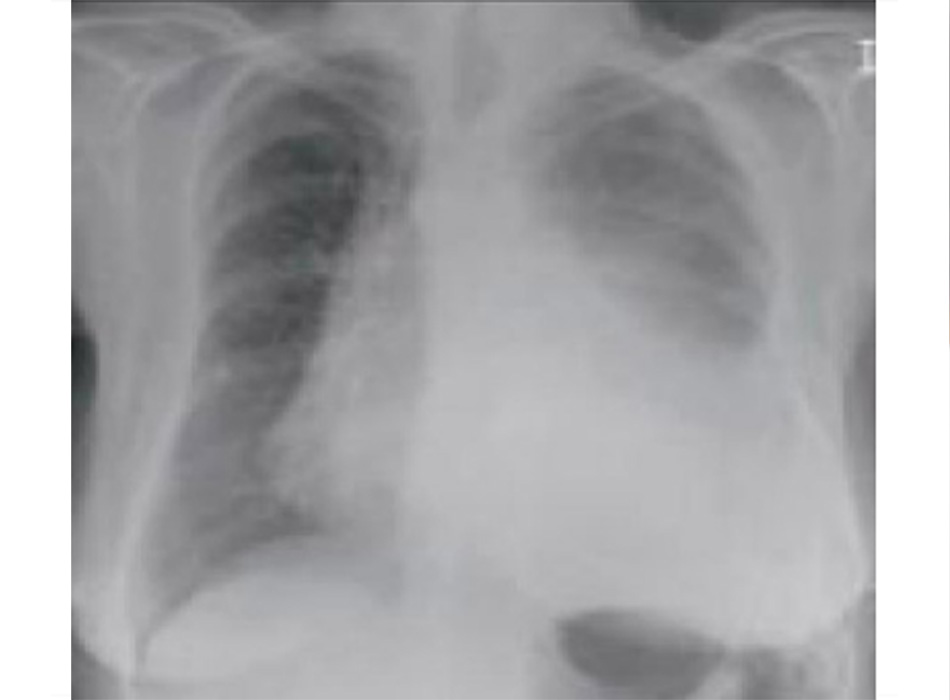
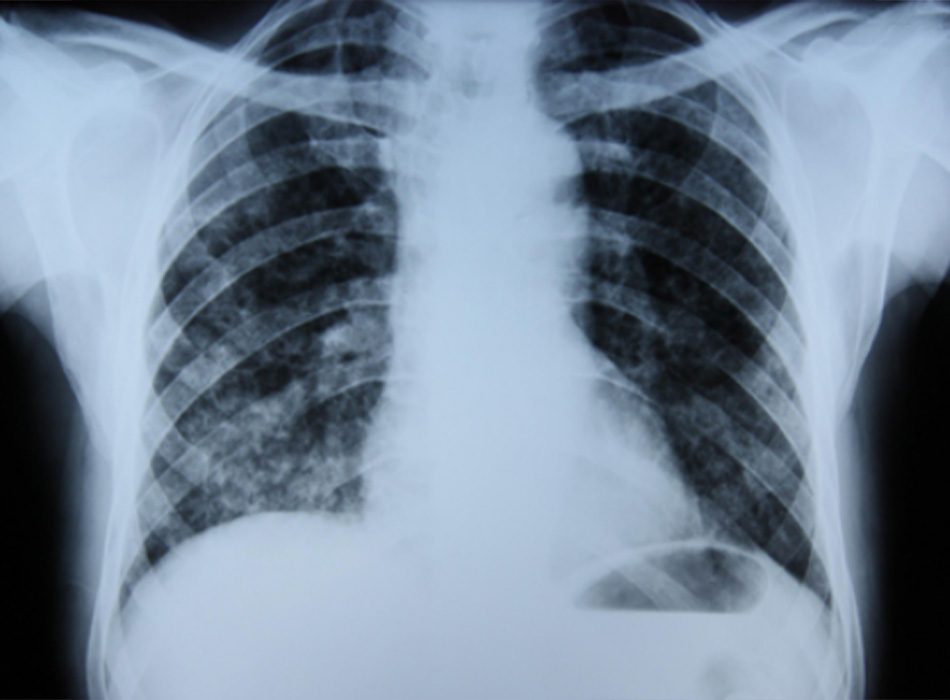
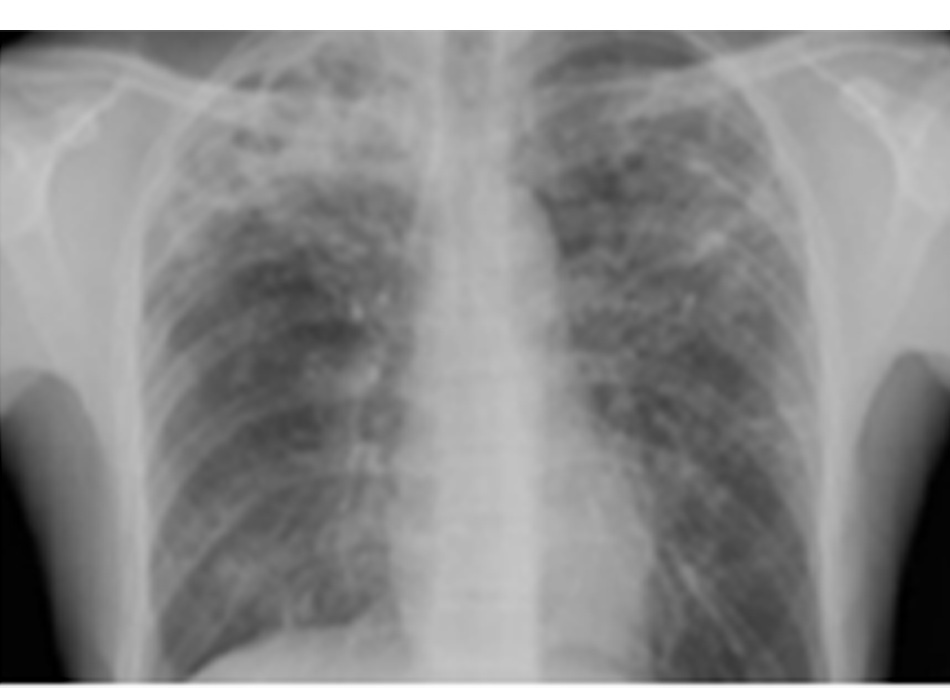
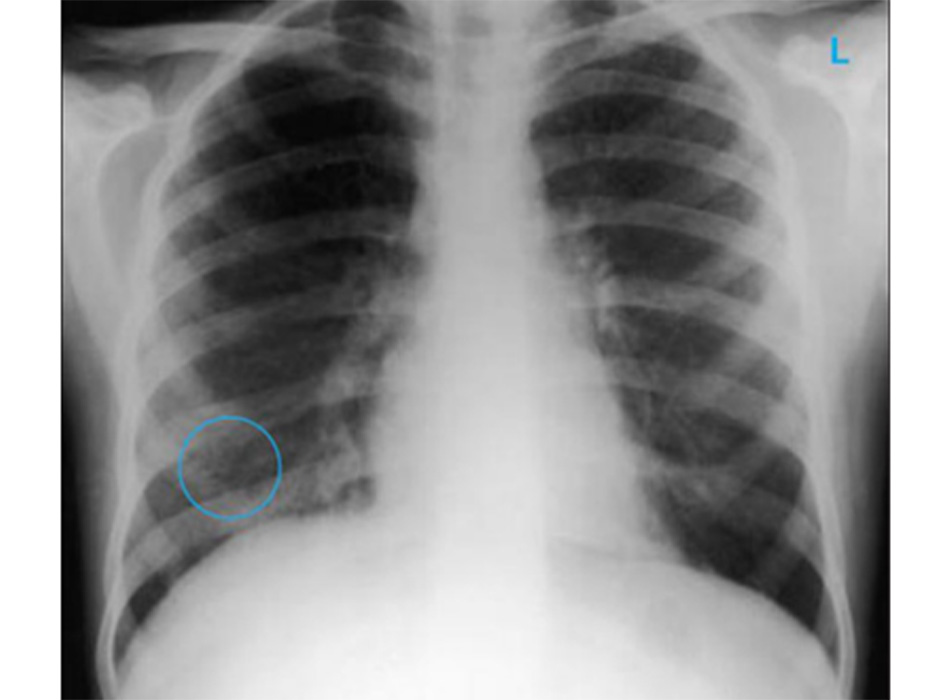
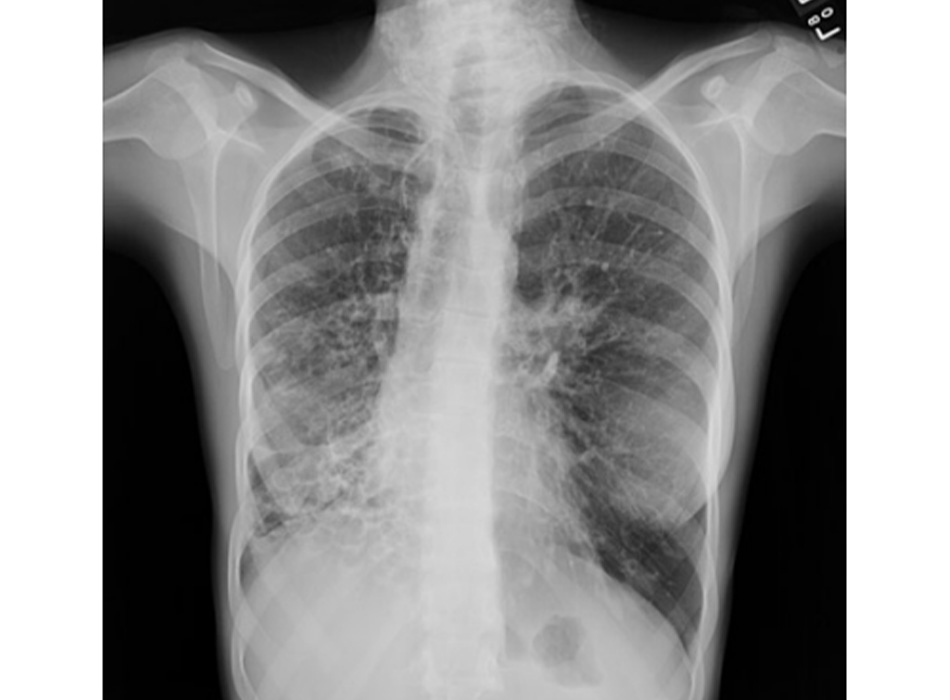
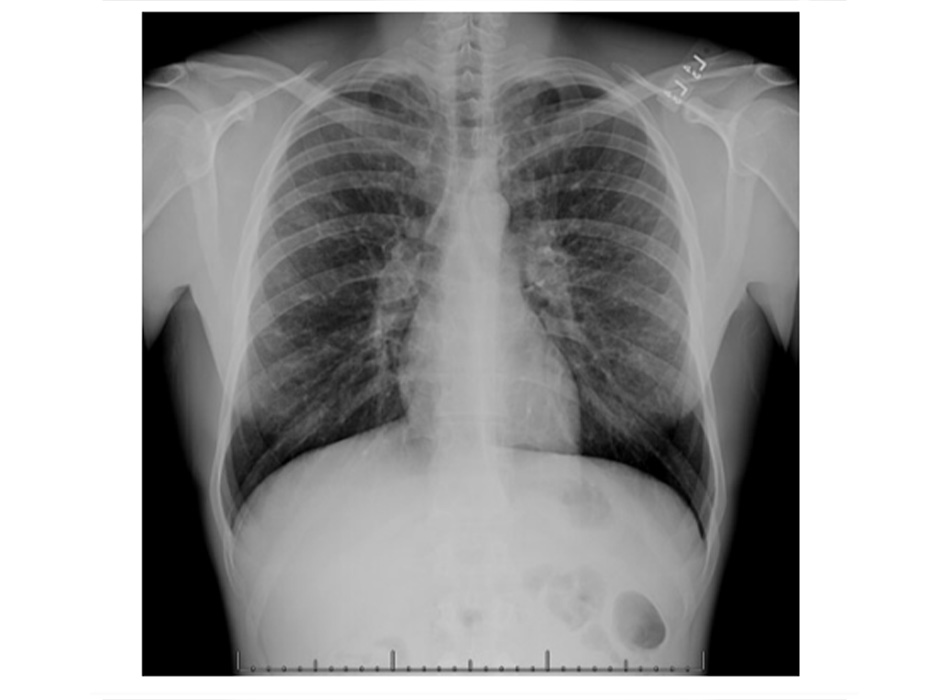
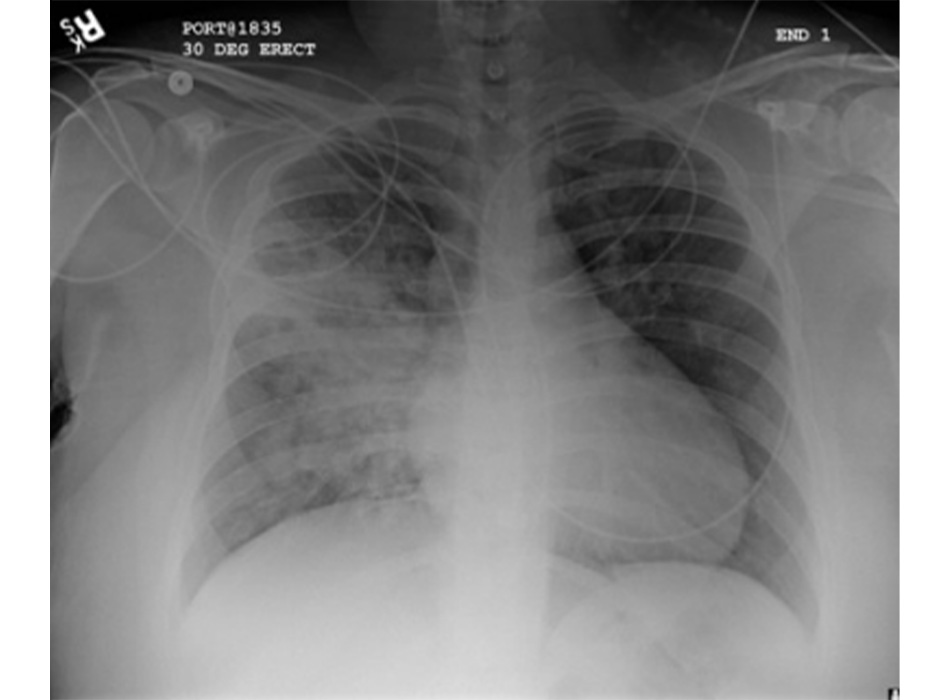
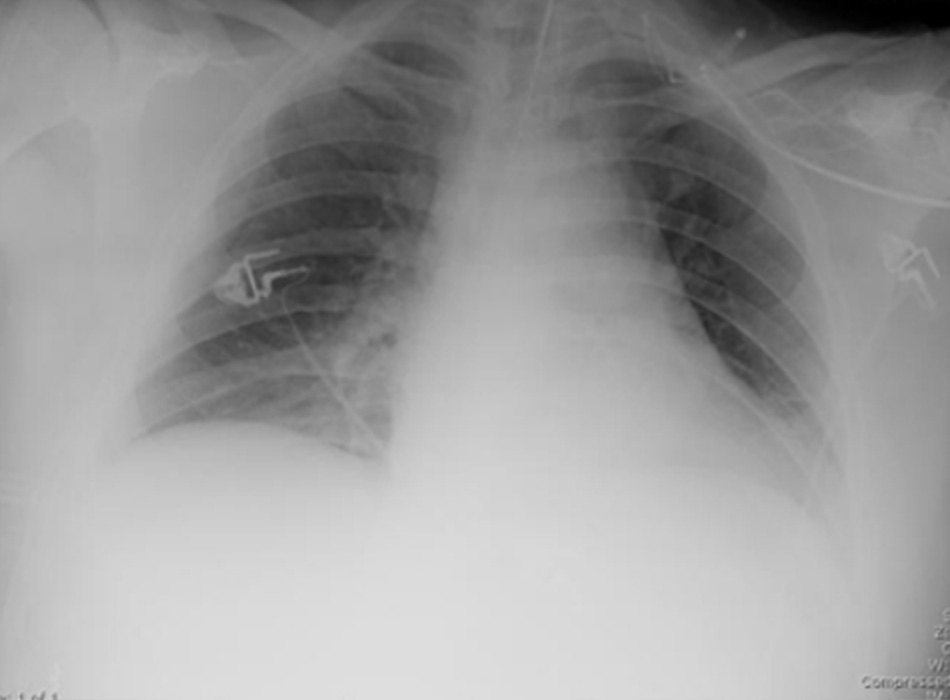
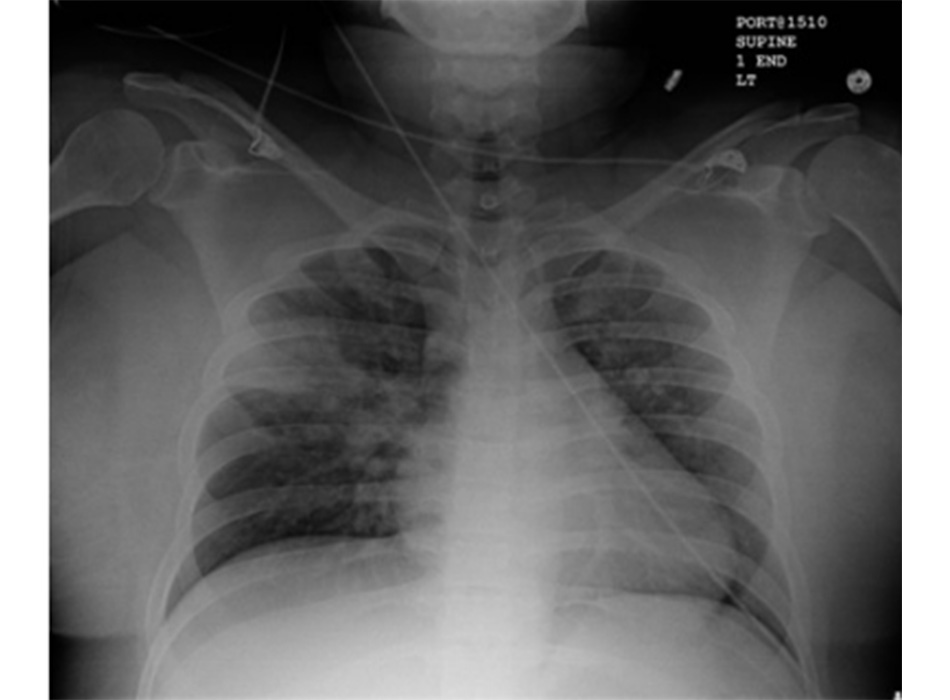
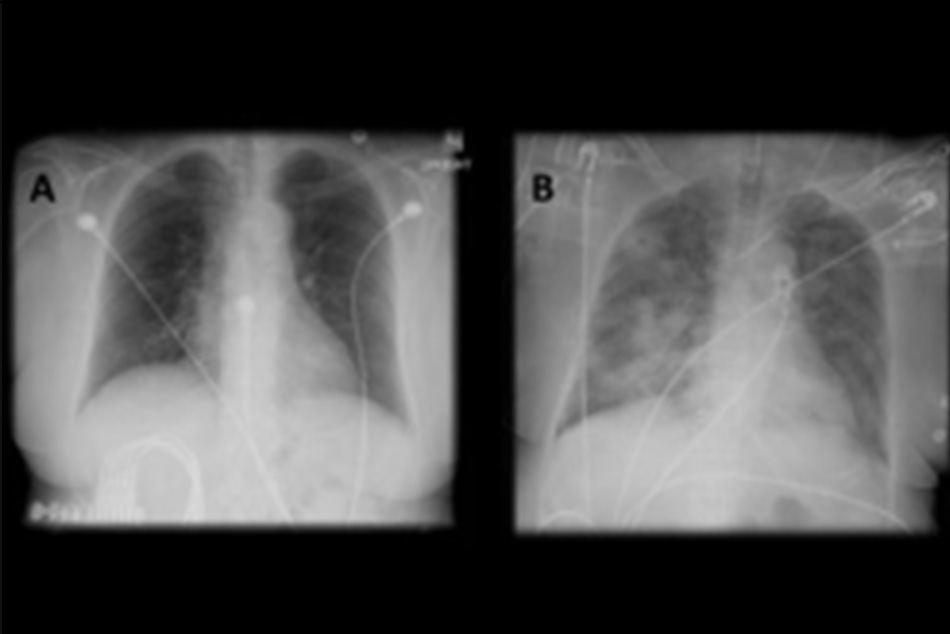
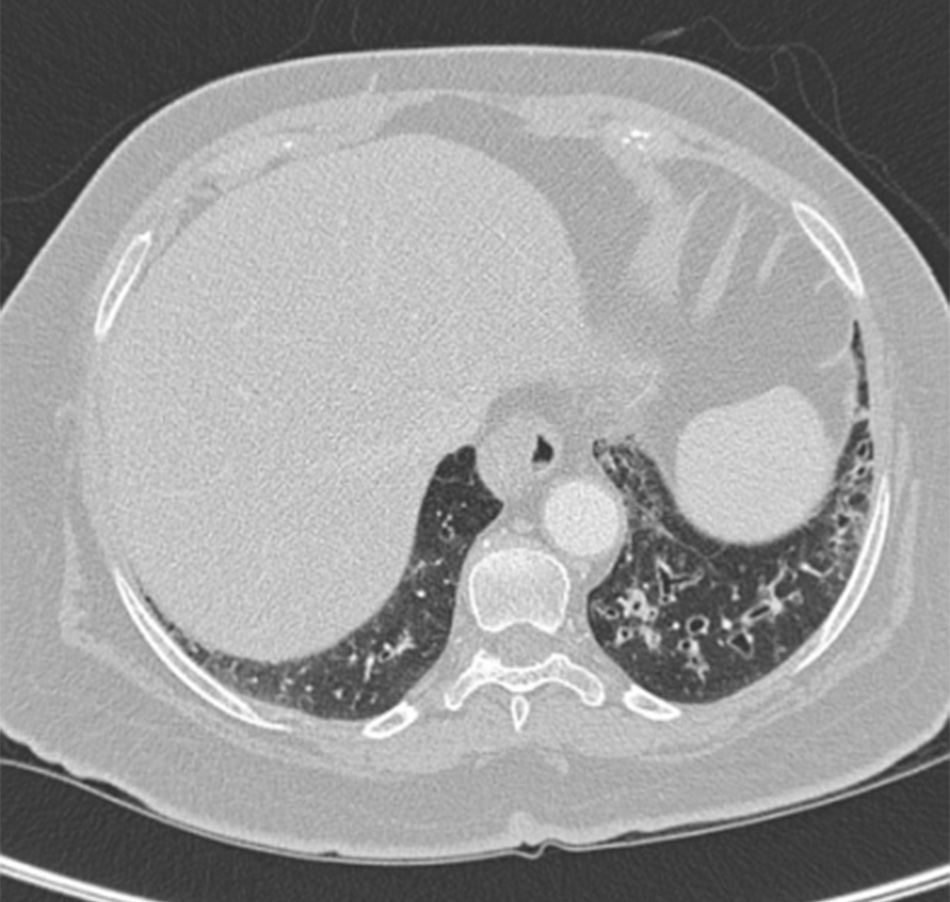
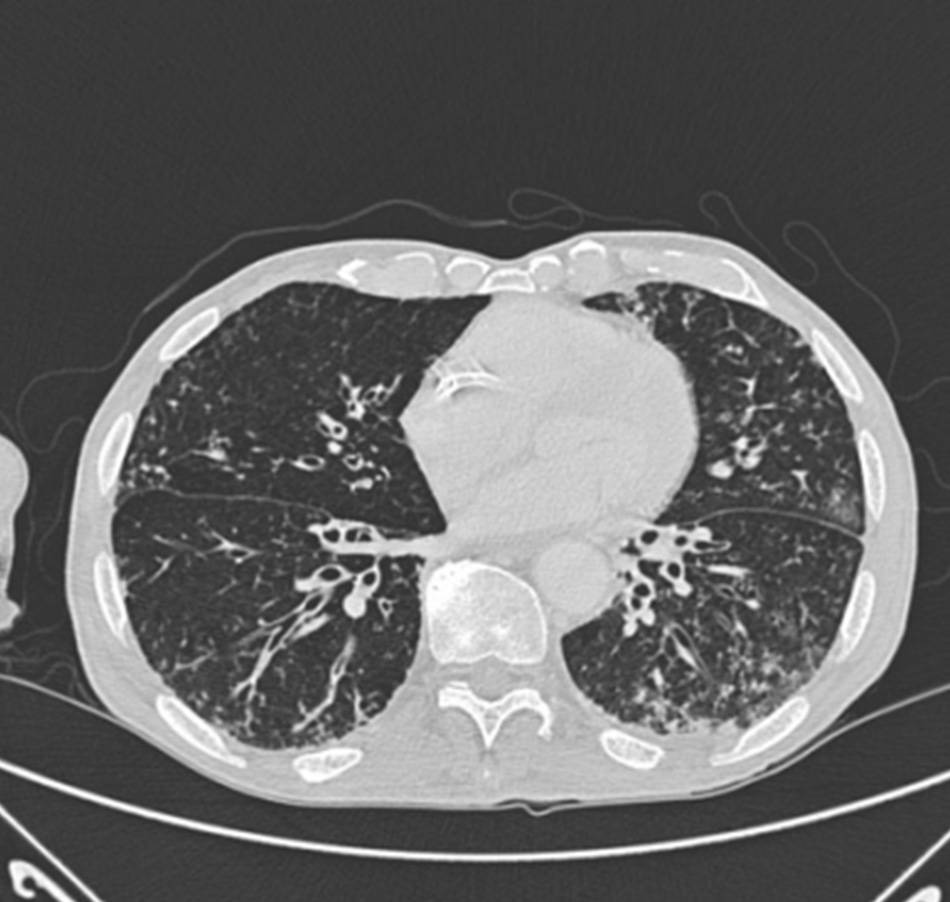
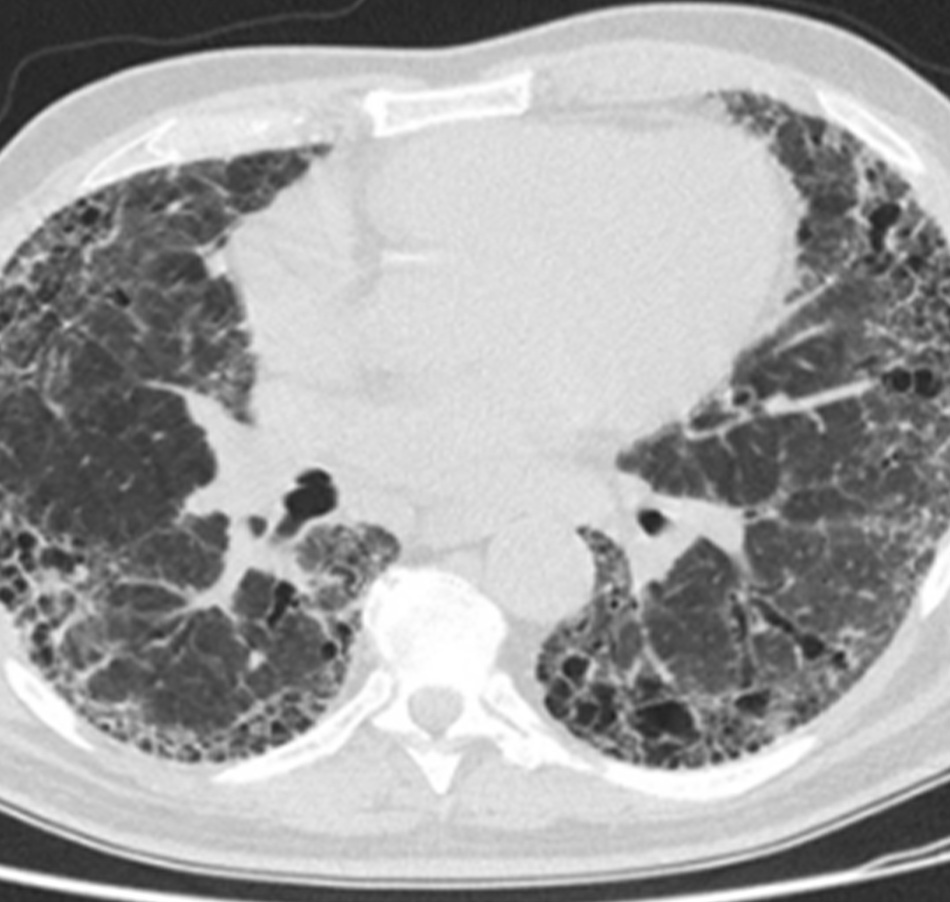
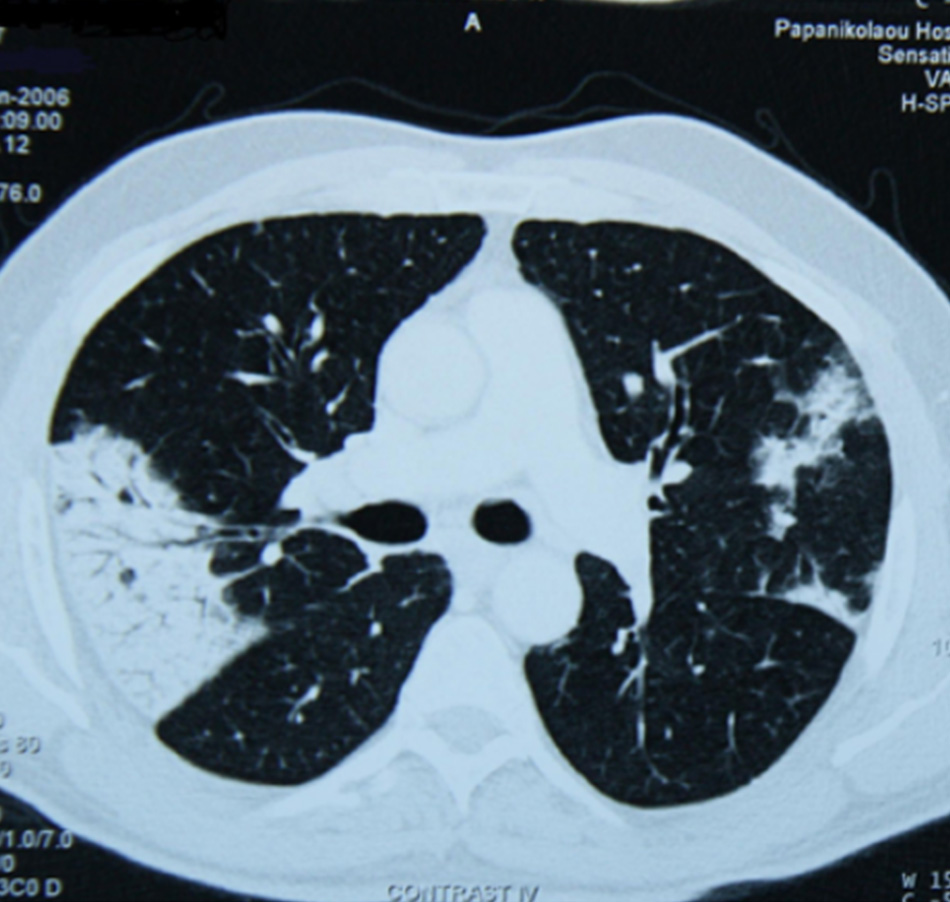
Chụp X quang ngực (CXR)
Cần chụp XQ ngực thẳng sớm trong quá trình đánh giá ho mạn tính. Mặc dù xét nghiệm này không chẩn đoán được các nguyên nhân thường gặp nhất, các kết quả có thể nhanh chóng hướng tới các nguyên nhân nghiêm trọng hơn. Các nguyên nhân này bao gồm ung thư phổi, chứng xơ hóa phổi, bệnh lao, giãn phế quản, viêm phổi, hít sặc và bệnh sarcoidosis.
[Fig-1] [Fig-2] [Fig-3] [Fig-4] [Fig-5] [Fig-6] [Fig-7] [Fig-8] [Fig-9] [Fig-10] [Fig-11] [Fig-12] [Fig-13] [Fig-14] [Fig-15]Lựa chọn xét nghiệm chẩn đoán hoặc điều trị thử
Sau XQ ngực thẳng, lựa chọn xét nghiệm chẩn đoán hoặc điều trị thử tùy thuộc vào khả năng đánh giá của bác sĩ lâm sàng về căn nguyên cụ thể và biện pháp tiếp cận ưu tiên cho bệnh nhân. Trừ khi tiền sử, khám lâm sàng và XQ ngực thẳng cho thấy một nguyên nhân khác, cần tập trung nỗ lực vào một hoặc nhiều nguyên nhân trong 4 nguyên nhân thường gặp (hen suyễn, UACS, GORD, NAEB). Ví dụ, nếu tiền sử gợi ý nguyên nhân hen suyễn nhất, thì đo phế dung kế (xét nghiệm để phát hiện tắc nghẽn đường thở) và xét nghiệm đánh giá đáp ứng với thuốc giãn phế quản sẽ là các xét nghiệm phù hợp trước tiên.[17]
Hướng dẫn của Viện Y tế và Chăm sóc Quốc gia (NICE) năm 2017 về hen suyễn cũng khuyến cáo rằng người lớn (từ 17 tuổi trở lên) được chẩn đoán có khả năng bị hen suyễn cần được làm xét nghiệm phân suất nồng độ oxit nitric trong khí thở ra (FeNO) đầu tiên trước khi đo phế dung kế, và nồng độ >40 phần tỷ cần được cân nhắc là xét nghiệm dương tính.[18] Các xét nghiệm khác bao gồm thử nghiệm kích thích phế quản. Nếu xét nghiệm này âm tính, cần xem xét nguyên nhân NAEB. Nếu nghi ngờ UACS, chỉ định điều trị thử để làm giảm viêm mũi xoang và giảm bài tiết quá mức sẽ được chỉ định. Nếu nghi ngờ GORD, có thể điều trị thử hoặc làm xét nghiệm chẩn đoán (cân nhắc ưu tiên của cả bác sĩ lâm sàng và bệnh nhân).[28]
Điều trị thử
Việc điều trị thử được lựa chọn dựa trên ấn tượng lâm sàng, đôi khi dựa vào xét nghiệm chẩn đoán. Phải đánh giá đáp ứng với việc điều trị thử của bệnh nhân và giảm ho trước khi có thể đưa ra một căn nguyên rõ ràng. Đáp ứng một phần có thể cho thấy có nhiều hơn một căn nguyên gây ra. Trong trường hợp này, có thể chỉ định thêm xét nghiệm và/hoặc điều trị thử bổ sung, trong khi cần tiếp tục liệu pháp đã thành công một phần. Nếu không đáp ứng thì cần đánh giá lại cả căn nguyên nghi ngờ và sự tuân thủ cũng như hiệu quả của điều trị. Đã có báo cáo về hiệu quả giả dược cao trong các thử nghiệm theo kinh nghiệm những trường hợp ho mạn tính.[29]
Có thể thực hiện thử nghiệm trị liệu theo kinh nghiệm một cách tuần tự (bắt đầu với căn nguyên có khả năng xảy ra nhất), với các lựa chọn sau đó dựa theo đáp ứng của bệnh nhân. Ngoài ra, có thể thực hiện đồng thời các thử nghiệm khi nghi ngờ nhiều căn nguyên ngay từ ban đầu, và sau đó lần lượt ngừng các liệu pháp khi đã kiểm soát được cơn ho. Các căn nguyên sau được cân nhắc:
1. UACS: nếu không đáp ứng các thử nghiệm trị liệu phù hợp thì cần tiến hành chụp cắt lớp vi tính (CT) xoang và chuyển khám tai mũi họng (ENT), đặc biệt nếu các căn nguyên khác đã được cân nhắc và được coi là rất khó xảy ra.
2. Hen suyễn hoặc NAEB: nếu không đáp ứng với điều trị phù hợp thì cần nhanh chóng đánh giá kỹ lưỡng việc tuân thủ điều trị, hiệu quả kháng viêm (được đo lường theo sự thay đổi của lưu lượng đỉnh và FeNO, khi cần) và các tình trạng làm hen khó kiểm soát liên tục như GORD, bệnh xoang hoặc thường xuyên phơi nhiễm với dị nguyên. [VIDEO: Peak flow measurement animated demonstration ]
3. GORD: nếu điều trị thử thích hợp trong 8 đến 12 tuần thất bại thì cần nhanh chóng làm xét nghiệm để xác định (nếu chưa được tiến hành), và đánh giá kỹ lưỡng hiệu quả của việc giảm a xít và/hoặc các yếu tố khác góp phần gây ra tình trạng trào ngược không phải a xít tiếp diễn.
Xét nghiệm chẩn đoán bổ sung
Sau khi đánh giá kỹ lưỡng, nếu không nguyên nhân nào trong số 4 nguyên nhân thường gặp nhất có khả năng gây bệnh thì cần cân nhắc các xét nghiệm khác, bao gồm:
1. Chụp hình ảnh CT ngực có độ phân giải cao để tìm ra nguyên nhân giãn phế quản (không phải lúc nào cũng gây ho đờm) hoặc bệnh phổi cấu trúc khác (có thể không thể hiện rõ trên hình ảnh XQ ngực thẳng). Bệnh phổi mưng mủ mạn tính được chẩn đoán ở những bệnh nhân có các triệu chứng lâm sàng của giãn phế quản nhưng không có bằng chứng giãn phế quản qua hình ảnh chụp X-quang.[32] Chụp hình ảnh CT cũng có thể cho thấy tình trạng phình động mạch chủ hoặc túi thừa Zenker.
2. Soi phế quản để tìm bệnh lý nội phế quản.
3. Chụp CT xoang hoặc nội soi mũi.
4. Theo dõi pH thực quản và/hoặc trở kháng trong 24 giờ để loại trừ GORD tiến triển thầm lặng.
5. Thiếu hụt sắt và ferritin huyết thanh có liên quan đến ho mạn tính.[33] Ngoài ra, cần cân nhắc hội chẩn chuyên khoa phổi và/hoặc ENT. Trong các trường hợp bệnh nhân cũng có các đặc điểm thở rít, co thắt thanh quản hoặc dây thanh âm chuyển động nghịch thường, cần có sự can thiệp sớm của chuyên gia âm ngữ trị liệu vì điều trị nhắm đến các nguyên nhân tiềm ẩn cũng có thể giúp cải thiện nhanh ho mạn tính.[34] [Fig-16] [Fig-17] [Fig-18] [Fig-19] [Fig-20] [Fig-21]
Tổng quan về chẩn đoán khác biệt
| Thường gặp |
| Hội chứng ho do đường thở trên (UACS; chảy dịch mũi sau) |
| Hen suyễn |
| Bệnh trào ngược dạ dày thực quản (GORD) |
| Viêm phế quản do tăng bạch cầu ái toan không phải hen (NAEB) |
| Viêm phế quản/COPD mạn tính |
| Thuốc ức chế enzym chuyển hóa angiotensin (thuốc ức chế men chuyển) |
| Viêm phổi |
| Ho sau nhiễm trùng |
| Nhiễm Bordetella pertussis |
| Không thường gặp |
| Ung thư phổi |
| Giãn phế quản và bệnh phổi mưng mủ mạn tính |
| Chứng xơ hóa phổi kẽ |
| Bệnh sarcoid |
| Bệnh lao (TB) |
| Túi thừa Zenker |
| Phình động mạch chủ ngực (TAA) |
| Dị vật |
| Viêm phổi quá mẫn |
| Viêm tiểu phế quản |
| Hít sặc tái phát |
| Bệnh phổi tăng bạch cầu ái toan vùng nhiệt đới do nhiễm giun chỉ |
| Hội chứng ho xôma (ho do tâm lý) |
Chẩn đoán khác biệt
| Thường gặp | |||
| ◊ Hội chứng ho do đường thở trên (UACS; chảy dịch mũi sau) | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Thường xuyên khạc nhổ, chảy dịch mũi sau, tiết dịch mũi, ngạt mũi hoặc hắt xì điển hình, hôi miệng | Bài tiết nhầy mủ ở mũi hầu và họng miệng hoặc xuất hiện các hạt ở phần sau của họng miệng | »Thử nghiệm điều trị: đáp ứng điều trị theo kinh nghiệm
Không có xét nghiệm cụ thể nào có thể chứng minh hoặc bác bỏ sự xuất hiện của UACS; cần kết hợp các triệu chứng, biểu hiện tại lần khám lâm sàng và đáp ứng điều trị để đưa ra chẩn đoán.[25] Khi nghi ngờ một nguyên nhân đặc biệt của UACS, như viêm mũi dị ứng hoặc polyp mũi dựa trên tiền sử và khám lâm sàng, trước tiên cần điều trị theo hướng căn nguyên này |
|
| ◊ Hen suyễn | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Thở khò khè, đau thắt ngực, khó thở, triệu chứng thay đổi, FHx (tiền sử gia đình) bệnh hen suyễn/dị ứng cơ địa nặng nề, ho, kịch phát, trở nặng do các yếu tố kích ứng hoặc phơi nhiễm với yếu tố dị ứng theo mùa; đôi khi ho có thể là triệu chứng duy nhất (hen suyễn dạng ho)[9] | Thở khò khè và kỳ thở ra kéo dài trong khi khám phổi | »Đo phế dung kế có dùng thuốc giãn phế quản: suy giảm thông khí do tắc nghẽn có thể hồi phục; tăng FEV1 khi dùng thuốc giãn phế quản 12% trở lên so với lần khám ban đầu hoặc 10% trở lên so với FEV1 dự đoán; FEV1/ dung tích sống gắng sức (FVC)<80%[27]
Kết quả đo phế dung kế có thể bình thường ở một số bệnh nhân. Nếu cho kết quả bình thường, khuyến cáo xét nghiệm thêm kích thích phế quản. [Fig-22] |
»Đo lưu lượng đỉnh khi thở ra (PEF) vào buổi sáng so với buổi trưa: độ biến thiên >20% Cần đo PEF ở những bệnh nhân có kết quả phế dung kế bình thường. Có thể sử dụng độ biến thiên của tắc nghẽn đường thở để hỗ trợ chẩn đoán hen suyễn.[27]
»phân suất nồng độ oxit nitric trong khí thở ra (FeNO): cao (>40 phần tỷ) FeNO cao không đủ đặc hiệu để chẩn đoán hen suyễn mà không làm xét nghiệm khác; tuy nhiên, ở bệnh nhân chưa được điều trị, FeNO không cao sẽ không có khả năng là hen suyễn.[35] »xét nghiệm kích thích phế quản: nồng độ methacholine khi kích thích dẫn đến giảm 20% FEV1 (PC20) <4 mg/mL Tăng đáp ứng đường thở là đặc điểm nhạy nhưng không đặc hiệu của hen suyễn. Xét nghiệm kích thích phế quản bằng methacholine âm tính khi không dùng corticosteroid dạng hít cần thiết để loại trừ hen.[36] »Công thức máu: bạch cầu trung tính và/hoặc bạch cầu ái toan bình thường hoặc cao »Kháng thể IgE trong huyết thanh: kháng thể IgE đặc hiệu với kháng nguyên cao Đối với hen nghi ngờ do phơi nhiễm nghề nghiệp, thực hiện xét nghiệm trước và sau khi phơi nhiễm, ví dụ, khi kết thúc một tuần làm việc thông thường và sau kỳ nghỉ.[12] »xét nghiệm dị nguyên nẩy da: có thể dương tính với dị nguyên Có thể được thực hiện để hỗ trợ chẩn đoán và xác định điều trị. |
| ◊ Bệnh trào ngược dạ dày thực quản (GORD) | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Ợ nóng, khó nuốt, trào ngược a xít, ho khi khom lưng, khi phát âm, khi ngồi dậy khỏi giường hoặc khi ăn gợi ý bệnh trào ngược; có thể thầm lặng[26] [37] | Không có đặc điểm phân biệt khi khám | »Điều trị thử thuốc ức chế bơm proton (PPI) với nồng độ gấp đôi trong 8 tuần: để thuyên giảm các triệu chứng có thể cần thực hiện điều trị PPI có nồng độ gấp đôi trong 8 tuần, vì thế không nên coi kết quả của thử nghiệm này là ‘âm tính’ trước 8 tuần; trong các ca bệnh hiếm gặp, có thể cần đến 3 tháng để có được sự cải thiện này[38]
Vì bệnh trào ngược có diễn biến lâm sàng thầm lặng ở 75% ca bệnh, cần tiến hành điều trị theo kinh nghiệm với PPI trước xét nghiệm chính thức.[26] [37] Các thuốc khác để điều trị thử là thuốc chẹn H2, thuốc hỗ trợ nhu động ruột và baclofen.[8] |
»Theo dõi pH thực quản trong 24 giờ: pH <4 trong 4% thời gian theo dõi trở lên và xuất hiện cùng lúc với ho phù hợp với phơi nhiễm a xít bệnh lý
Độ nhạy và độ đặc hiệu cao nhất đối với ho do trào ngược. Có thể coi là xét nghiệm đầu tiên thay thế cho thử nghiệm PPI. Vẫn còn tranh cãi về vấn đề này.[37] Cần thực hiện xét nghiệm nếu thử nghiệm PPI không khiến triệu chứng thuyên giảm nhưng GORD vẫn xem xét có thể là nguyên nhân. Đánh giá chi tiết về sự liên quan giữa triệu chứng với bệnh trào ngược giúp hỗ trợ chẩn đoán nhất.[37] »Chụp X-quang thực quản có barium: trào ngược Không nhạy. |
| ◊ Viêm phế quản do tăng bạch cầu ái toan không phải hen (NAEB) | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Ho không có đờm mạn tính; tiền sử không có đặc điểm phân biệt | Không có đặc điểm phân biệt khi khám | »Khác biệt về đếm tế bào trong đờm hoặc mẫu rửa phế quản-phế nang (BAL): Tăng bạch cầu ái toan
Tăng bạch cầu ái toan trong đờm hoặc BAL mà không có tắc nghẽn đường thở khi đo phế dung kế, không có sự thay đổi về lưu lượng đỉnh hoặc phản ứng quá mức khi xét nghiệm kích thích phế quản, gợi ý NAEB.[39] |
»FeNO: Tăng Nhạy ở bệnh nhân không được điều trị bằng corticosteroid dạng hít.[40]
»Đáp ứng trị liệu với steroid dạng hít: biểu hiện Ho do NAEB thuyên giảm sau một tiến trình điều trị bằng steroid dạng hít trong 4-6 tuần |
| ◊ Viêm phế quản/COPD mạn tính | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Có thể có tiền sử hút thuốc; ho có thể có đờm; khó thở, đặc biệt khi gắng sức, có thể kèm theo ho | Ca bệnh nhẹ: hầu hết các lần khám hô hấp cho kết quả bình thường, có thể thấy rì rào phế nang im lặng, kỳ thở ra kéo dài, ran hoặc thở khò khè; trường hợp muộn: xanh tím, ngực hình thùng, sử dụng cơ hô hấp phụ khi hít vào, tăng S2 dọc bên bờ ức trái hoặc phù nề ngoại vi | »PFT (xét nghiệm chức năng phổi): giảm FEV1, FEV1/FVC 120%, dung tích toàn phổi >120%, khả năng khuếch tán khí CO <80%
Hướng dẫn của Sáng kiến toàn cầu về bệnh phổi tắc nghẽn mạn tính (GOLD) năm 2018 khuyến cáo lặp lại xét nghiệm đo phế dung kế nếu tỷ lệ FEV1/ FVC từ 0,6 đến 0,8.[41] Có thể đo phế dung kế, thể tích phổi và khả năng khuếch tán theo các kết hợp khác nhau tùy thuộc vào biểu hiện lâm sàng. [Fig-22] |
»CXR: căng phổi quá mức, nhưng có thể không xuất hiện trong một số ca bệnh
Không hữu ích trong chẩn đoán, nhưng có thể hữu ích để loại trừ các bệnh khác hoặc để chẩn đoán các bệnh đồng mắc.[41] |
| ◊ Thuốc ức chế enzym chuyển hóa angiotensin (thuốc ức chế men chuyển) | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Ho khan, thường kèm theo cảm giác ngứa hoặc trầy xước trong cổ họng; ho có thể bắt đầu trong nhiều ngày hoặc nhiều tháng kể từ khi bắt đầu dùng liệu pháp bằng thuốc ức chế men chuyển | Không phát hiện được điều gì cụ thể trong lần khám | »Ngưng dùng thuốc ức chế men chuyển: cải thiện tình trạng ho Ngưng dùng thuốc ức chế men chuyển giúp thuyên giảm ho trong vòng 1-12 tuần, thường là 1-4 tuần.[42] | |
| ◊ Viêm phổi | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Sốt, tình trạng khó chịu, thường sinh đờm, đau ngực | Gõ đục, rì rào phế nang giảm và xuất hiện ran | »CXR: thâm nhiễm gợi ý viêm phổi | »WCC (số lượng bạch cầu) (máu): thường cao nhưng không đặc hiệu
»Nhuộm Gram và nuôi cấy đờm: xuất hiện vi sinh vật và bạch cầu trong mẫu đờm có chất lượng tốt (<25 tế bào biểu mô vảy mỗi trường) ủng hộ chẩn đoán nhiễm trùng đường hô hấp |
| ◊ Ho sau nhiễm trùng | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Ho kéo dài từ 3 đến 8 tuần sau khi có các triệu chứng viêm đường hô hấp cấp tính; xung huyết mũi/ xoang, dịch tiết mũi không có mủ, đau họng[44] | Kết quả XQ ngực thẳng bình thường; chẩn đoán dựa trên lâm sàng và là một yếu tố loại trừ | »CXR: cho kết quả bình thường, loại trừ viêm phổi | »WCC (số lượng bạch cầu) (máu): thường cao nhưng không đặc hiệu
»nhuộm Gram và nuôi cấy đờm: xuất hiện vi sinh vật và bạch cầu trong mẫu đờm có chất lượng tốt (<25 tế bào biểu mô vảy mỗi trường) ủng hộ chẩn đoán nhiễm trùng đường hô hấp |
| ◊ Nhiễm Bordetella pertussis | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Ho kịch phát, nôn sau ho, hoặc âm ho có tiếng rít vào; có khả năng xảy ra hơn nếu dịch tễ học địa phương gợi ý tỷ suất hiện mắc cao | Chấm xuất huyết và xuất huyết kết mạc có thể do ho kịch phát; khám phổi thường bình thường | »Nuôi cấy mẫu từ mũi họng (nếu các triệu chứng < 2 tuần): dương tính
Khi xuất hiện các triệu chứng, cần sử dụng các xét nghiệm phù hợp để chẩn đoán ho gà nếu sẵn có, trừ khi đã chứng minh được chẩn đoán khác.[44] Cần cách ly bệnh nhân trong 5 ngày và báo cáo ca bệnh cho các cơ quan y tế công cộng. Cần môi trường tăng sinh cho nuôi cấy |
»Phản ứng chuỗi polymerase nhanh và/ hoặc xét nghiệm huyết thanh (nếu các triệu chứng xuất hiện >4 tuần): dương tính |
| Không thường gặp | |||
| ◊ Ung thư phổi | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Tiền sử hút thuốc lá, thay đổi về tính chất ho mạn tính, ho ra máu, khàn giọng, đau ngực, giảm cân, hội chứng tĩnh mạch chủ trên (phù nề khu trú ở mặt và tay, mặt ửng đỏ, nổi tĩnh mạch cổ và ngực), các triệu chứng liên quan di căn xa và các giai đoạn muộn của ung thư | Ung thư phổi ở trung tâm có thể gây ra thở khò khè khu trú ở một bên phổi; hội chứng tĩnh mạch chủ trên; suy mòn và các triệu chứng liên quan đến di căn xa (ví dụ như đau xương) là các triệu chứng biểu hiện muộn | »CXR: xuất hiện tổn thương Có tới 26% nhu mô phổi có thể không được hiển thị đầy đủ trên ảnh XQ ngực thẳng.[43] | »Chụp CT ngực: xuất hiện tổn thương và bệnh khu trú ở một vùng nhất định
»Xét nghiệm tế bào trong đờm: có thể ghi nhận sự xuất hiện của tế bào ác tính »Soi phế quản: có mặt u Cho phép quan sát độ lan rộng của khối u và lấy mẫu để sinh thiết. |
| ◊ Giãn phế quản và bệnh phổi mưng mủ mạn tính | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Ho có nhiều đờm nhầy mủ, thay đổi trong ngày (ví dụ như nặng hơn vào buổi sáng), nặng hơn theo tư thế; khó thở, thở khò khè, ho ra máu; ho kịch phát không có đờm đôi khi có thể xuất hiện | Rale nổ và rít, chủ yếu ở các thùy dưới; ngón tay dùi trống ở một số ít bệnh nhân | »CXR: dấu hiệu tăng các mạch máu phế quản Dấu hiệu nhạy nhưng không đặc hiệu. Nên chỉ định đầu tiên nếu không sẵn có chụp CT có độ phân giải cao.
»Chụp CT ngực có độ phân giải cao: giãn phế quản, kích thước phế quản vượt quá kích thước động mạch đi kèm Nên chỉ định đầu tiên nếu sẵn có. |
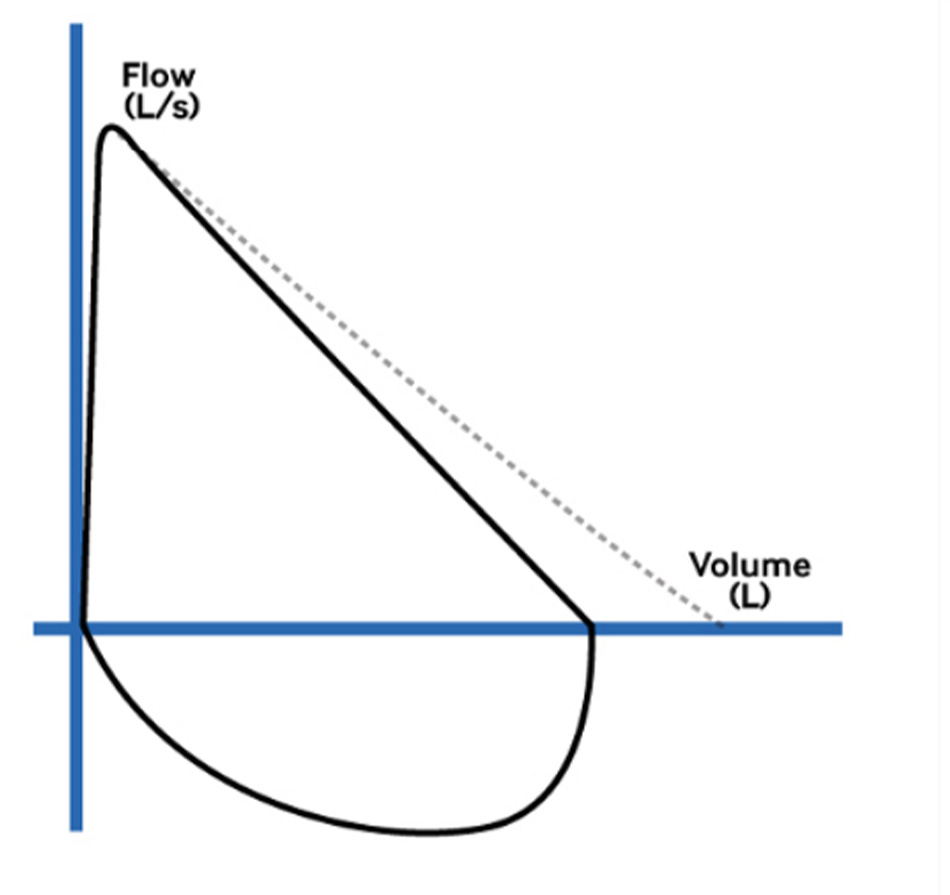
»PFT: thương tổn tắc nghẽn không thể hồi phục, với FEV1/FVC <70%
Lưu lượng đỉnh khi thở ra có thể bình thường, nhưng quan sát thấy đường cong lõm sau điểm lưu lượng đỉnh do lưu lượng thấp tương ứng với thể tích phổi. [Fig-22] |
| ◊ Chứng xơ hóa phổi kẽ | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Khó thở khởi phát bán cấp là đặc điểm lâm sàng nổi bật; thường ho khan | Rales nổ, dính, thường xuất hiện trên đáy phổi; có thể có ngón tay dùi trống | »CXR: tăng mờ mô kẽ Xét nghiệm đầu tiên nếu không sẵn có chụp CT có độ phân giải cao.
»Chụp CT ngực có độ phân giải cao: viêm phổi kẽ: những thay đổi dạng lưới loang lổ chủ yếu ở đáy phổi và dưới màng phổi, với hình dạng tổ ong và giãn phế quản do co kéo ở các giai đoạn sau của bệnh Chẩn đoán xác định, nhạy và đặc hiệu. Hình ảnh tùy thuộc vào bệnh lý mô kẽ cụ thể. Viêm phổi kẽ là biểu hiện thường gặp nhất. |
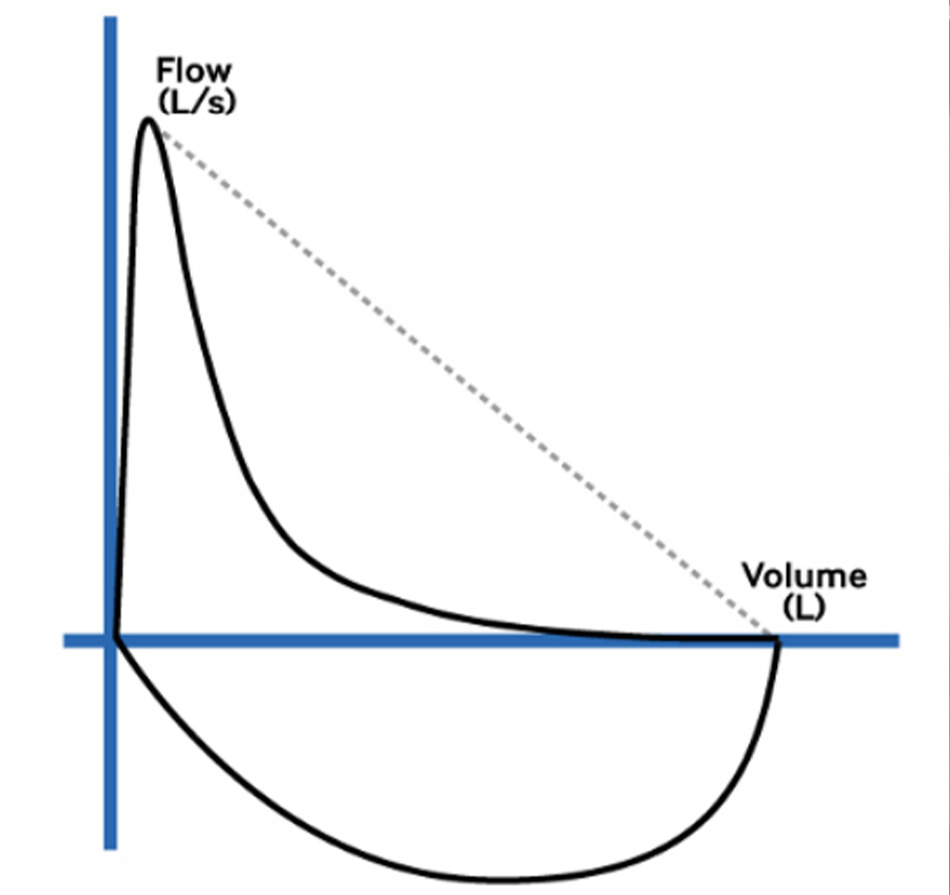
»PFT: Rối loạn kiểu hạn chế với dung tích toàn phổi <80%, dung tích cặn chức năng <80%, và dung tích sống <80%, và khả năng khuếch tán CO <80%
Đồ thị lưu lượng-thể tích (phế dung đồ) trong trường hợp bệnh phổi hạn chế (ví dụ như chứng xơ hóa phổi kẽ). [Fig-23] »Sinh thiết: dạng viêm phổi kẽ thông thường |
| ◊ Bệnh sarcoid | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Hầu hết bệnh nhân không có triệu chứng; bệnh nhân có triệu chứng: khó thở, khó thở khi gắng sức và đau ngực xuất hiện ở một số ít bệnh nhân; sốt nhẹ; các triệu chứng khác cho thấy ảnh hưởng đến nhiều cơ quan | Thường cho kết quả bình thường; tổn thương da (ban đỏ nốt và tổn thương da dạng ban sần), phì đại tuyến lệ, hạch to ở các vùng cổ, trên xương đòn hoặc nách; đỏ mắt, chảy nước mắt và chứng sợ ánh sáng có thể cho thấy viêm màng bồ đào | »CXR: nhiều tổn thương khác nhau, hạch to ở trung thất và rốn phổi hai bên, thâm nhiễm dạng lưới; chứng xơ hóa kèm theo thể tích phổi giảm trong bệnh sarcoid giai đoạn muộn
Mức độ nghiêm trọng trên phim chụp X-quang phổi có thể không tương ứng với mức độ nghiêm trọng của khiếm khuyết sinh lý. |
»Chụp CT ngực với các lát cắt có độ phân giải cao: hạch to ở trung thất và rốn phổi hai bên, thâm nhiễm dạng lưới
»PFT (phế dung kế, thể tích phổi, khả năng khuếch tán): thường bình thường, nhưng có thể cho thấy tình trạng giảm khả năng khuếch tán không đặc hiệu, tắc nghẽn, hạn chế hoặc bức tranh toàn cảnh hỗn hợp Không nhạy hoặc đặc hiệu đối với rối loạn này, nhưng kết quả có thể ảnh hưởng đến các lựa chọn trị liệu sau khi kết hợp với dữ liệu lâm sàng và chụp X-quang. »soi phế quản với sinh thiết: u hạt không có hoại tử hỗ trợ chẩn đoán, nhưng cần loại trừ hợp lý các rối loạn u hạt khác bằng các phương pháp nhuộm đặc biệt và đánh giá lâm sàng Khi có liên quan đến phổi, xét nghiệm cho độ nhạy cao. |
| ◊ Bệnh lao (TB) | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Cư trú/đi đến vùng có tỉ suất hiện mắc cao, tiếp xúc gần gũi với người đang bị TB; tiền sử bao gồm chứng biếng ăn, tình trạng khó chịu, giảm cân, sốt hoặc đổ mồ hôi đêm; ho mạn tính có đờm, thường kèm theo ho ra máu; tình trạng suy giảm miễn dịch, đặc biệt là AIDS | Sốt, suy mòn; di động thành ngực mất đối xứng và gõ đục do tràn dịch màng phổi, tiếng thở phế quản, rales nổ, ran do thâm nhiễm hoặc ran khi có nhiều mủ ở phế quản; hiếm gặp hạch to ngoài lồng ngực có thể sờ thấy | »CXR: TB nguyên phát: thâm nhiễm trung tâm phổi; TB thứ phát: chủ yếu thâm nhiễm thùy trên có khuynh hướng xơ hóa và giảm thể tích rõ rệt U hạt dạng hạch bạch huyết ở rốn phổi và nhu mô bị vôi hóa có thể hỗ trợ chẩn đoán; tràn dịch màng phổi có thể đi kèm cả TB nguyên phát và thứ phát. | »Nhuộm Gram và nuôi cấy đờm: xuất hiện trực khuẩn kháng a xít (nhuộm Ziehl-Neelsen) ở mẫu đờm hoặc rửa phế quản-phế nang (BAL) Nuôi cấy trực khuẩn lao thường cần đến vài tuần (tối đa 8 tuần); thường ra quyết định điều trị trước khi có kết quả nuôi cấy rõ ràng.
»Test da tuberculin: dương tính Phản ứng khi tiêm vào da tuberculin chủ yếu được dùng để phát hiện TB tiềm ẩn, nhưng có thể được sử dụng để hỗ trợ chẩn đoán TB đang hoạt động. »QuantiFERON®: dương tính Phát hiện tế bào lympho phản ứng với tuberculin trong ống nghiệm chủ yếu được dùng để phát hiện TB tiềm ẩn, nhưng có thể được dùng để hỗ trợ chẩn đoán TB đang hoạt động. |
| ◊ Túi thừa Zenker | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Chứng khó nuốt xuất hiện ở 98% bệnh nhân; trào ngược thức ăn chưa tiêu hóa; thường xuyên hít sặc; nuốt ậm ạch (óc ách); hôi miệng; thay đổi về giọng nói | Hôi miệng, thay đổi về giọng nói | »Chụp X-quang thực quản có barium: chất cản quang dương tính trong cấu trúc nối với thành sau thực quản tương ứng với túi thừa | »Nội soi: nhìn thấy túi thừa |
| ◊ Phình động mạch chủ ngực (TAA) | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Hầu hết các bệnh nhân không có các triệu chứng gợi ý TAA tại thời điểm chẩn đoán; triệu chứng ban đầu thường gặp nhất là đau mơ hồ, có thể xảy ra ở ngực, lưng, hông hoặc vùng bụng; khàn giọng do giãn căng hoặc chèn ép dây thần kinh thanh quản trái tái phát; lệch khí quản, hoặc các triệu chứng hô hấp khác như khó thở hoặc đau ngực; chứng khó nuốt (ít gặp) do phình mạch gây đè vào thực quản; ho ra máu hoặc nôn ra máu đột ngột và nguy kịch; khiếm khuyết thần kinh bao gồm liệt hai chân | Các triệu chứng thực thể thường không rõ ràng ở vùng ngực trừ khi xuất hiện tình trạng lệch khí quản; bệnh nhân có các cơ quan trong bụng tạo khối rung vùng bụng tương tự như phình động mạch chủ bụng đơn thuần; các dấu hiệu không tương hợp của tưới máu động mạch ở cả chân và tay; bằng chứng của thiếu máu nội tạng cục bộ; khiếm khuyết thần kinh khu trú; tiếng thổi do trào ngược động mạch chủ; âm thổi | »Chụp X-quang ngực: trung thất rộng, nổi rõ hình quai động mạch chủ hoặc lệch khí quản | »Chụp CT xoắn ốc ngực tái tạo hình ảnh ba chiều: nhìn thấy phình mạch, biểu hiện dưới dạng một đoạn động mạch chủ tăng kích thước
»MRI và chụp cộng hưởng từ mạch máu: nhìn thấy phình mạch, biểu hiện dưới dạng một đoạn động mạch chủ tăng kích thước |
| ◊ Dị vật | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Khởi phát đột ngột, thường gặp ở trẻ nhỏ | Có thể không có triệu chứng hoặc có thể chỉ ra các dấu hiệu tắc nghẽn đường thở, bao gồm ho, thở khò khè, rì rào phế nang giảm, khó thở hoặc sốt | »Soi thanh quản/soi phế quản: nhìn thấy dị vật »CXR: nhìn thấy dị vật (nếu dị vật cản quang) | »Chụp CT ngực: nhìn thấy dị vật |
| ◊ Viêm phổi quá mẫn | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Phơi nhiễm dị nguyên do nghề nghiệp/môi trường (ví dụ như nông dân, người nuôi chim), khó thở tiến triển, mệt mỏi và giảm cân | Ngón tay dùi trống, tăng nhịp thở, rales nổ hít vào ở vùng thấp của phổi | »CXR: thay đổi dạng xơ hóa; giảm thể tích phổi đặc biệt ảnh hưởng đến thùy trên | »Chụp CT ngực: các đặc điểm của chứng xơ hóa
»xét nghiệm IgG: chuẩn độ với các kháng thể đặc hiệu với dị nguyên cao |
| ◊ Viêm tiểu phế quản | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| <1 tuổi, ho, thở khò khè và khó thở, tiền sử sinh non, bệnh tim phổi tiềm ẩn hoặc suy giảm miễn dịch | Nhịp thở nhanh, sử dụng cơ hô hấp phụ, co kéo, thở khò khè, rales nổ, chất tiết mủ khi soi phế quản | »CXR: đông đặc và xẹp phổi trong trường hợp bệnh nặng | »Xét nghiệm vi-rút: có thể dương tính đối với siêu vi hợp bào hô hấp
Hiếm khi hữu ích trong việc đưa ra các quyết định điều trị. »chụp CT có độ phân giải cao: các dấu hiệu của bệnh đường thở nhỏ |
| ◊ Hít sặc tái phát | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Chứng khó nuốt, kèm theo ho khi ăn/uống, sợ mắc nghẹn khi ăn/uống; có thể có tiền sử mắc bệnh thần kinh bao gồm đột quỵ, đa xơ cứng, bệnh Parkinson | Các dấu hiệu của bệnh thần kinh như đột quỵ, đa xơ cứng, bệnh Parkinson | »CXR: thâm nhiễm thùy dưới dai dẳng
»Đánh giá tình trạng nuốt: hút dịch Cần giới thiệu bệnh nhân đến bác sĩ bệnh lý ngữ âm-ngôn ngữ để thực hiện đánh giá này |
|
| ◊ Bệnh phổi tăng bạch cầu ái toan vùng nhiệt đới do nhiễm giun chỉ | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Đến vùng lưu hành dịch (Châu Phi cận Sahara, tiểu lục địa Ấn Độ, đông nam Á, Châu Đại Dương); ho khan, kịch phát, thường vào ban đêm | Thường cho kết quả bình thường; thở khò khè, ran rít, ran nổ có thể xuất hiện khi khám phổi; một số bệnh nhân bị chứng gan lách to | »Công thức máu có đếm thành phần bạch cầu: Tăng bạch cầu ái toan
»CXR: tăng mờ mô kẽ |
»Nồng độ kháng thể giun chỉ: Tăng
»Nồng độ IgE huyết thanh: Tăng |
| ◊ Hội chứng ho xôma (ho do tâm lý) | |||
| Tiền sử | Khám | Xét nghiệm 1 | Các xét nghiệm khác |
| Đánh giá mở rộng khi đã loại trừ các nguyên nhân khác | Ho thuyên giảm sau khi đã điều chỉnh hành vi hoặc áp dụng liệu pháp tâm thần | »Không có: đánh giá mở rộng đã loại trừ các nguyên nhân khác | |
Hướng dẫn chẩn đoán
| Châu Âu |
| Asthma: diagnosis, monitoring and chronic asthma management
Nhà xuất bản: National Institute for Health and Care Excellence Xuất bản lần cuối: 2017 |
| British guideline on the management of asthma
Nhà xuất bản: British Thoracic Society; Scottish Intercollegiate Guidelines Network Xuất bản lần cuối: 2016 |
| Quốc tế |
| Global strategy for the diagnosis, management, and prevention of chronic obstructive pulmonary disease: 2018 report
Nhà xuất bản: Global Initiative for Chronic Obstructive Lung Disease Xuất bản lần cuối: 2018 |
| Global strategy for asthma management and prevention: 2018 GINA report
Nhà xuất bản: Global Initiative for Asthma Xuất bản lần cuối: 2018 |
| Bắc Mỹ |
| Classification of cough as a symptom in adults and management algorithms
Nhà xuất bản: American College of Chest Physicians Xuất bản lần cuối: 2018 |
| Chronic cough due to gastroesophageal reflux in adults
Nhà xuất bản: American College of Chest Physicians Xuất bản lần cuối: 2016 |
| Somatic cough syndrome (previously referred to as psychogenic cough) and tic cough (previously referred to as habit cough) in adults and children
Nhà xuất bản: American College of Chest Physicians Xuất bản lần cuối: 2015 |
| Guidelines for the diagnosis and management of asthma
Nhà xuất bản: National Institutes of Health Xuất bản lần cuối: 2007 |
Các bài báo chủ yếu
• Kwon NH, Oh MJ, Min TH, et al. Causes and clinical features of subacute cough. Chest. 2006 May;129(5):1142-7. Toàn văn Tóm lược
• Irwin RS, Baumann MH, Bolser DC, et al. Diagnosis and management of cough executive summary: ACCP evidence-based clinical practice guidelines. Chest. 2006 Jan;129(1 suppl):1S-23S. Toàn văn Tóm lược
• Morice AH, Fontana GA, Sovijarvi AR, et al. The diagnosis and management of chronic cough. Eur Respir J. 2004 Sep;24(3):481-92. Toàn văn Tóm lược
• Gibson P, Wang G, McGarvey L, et al. Treatment of unexplained chronic cough: CHEST guideline and expert panel report. Chest. 2016 Jan;149(1):27-44. Toàn văn Tóm lược
• McGarvey LP, Heaney LG, Lawson JT, et al. Evaluation and outcome of patients with chronic non-productive cough using a comprehensive diagnostic protocol. Thorax. 1998 Sep;53(9):738-43. Toàn văn Tóm lược
• Kahrilas PJ, Altman KW, Chang AB, et al. Chronic cough due to gastroesophageal reflux in adults: CHEST guideline and expert panel report. Chest. 2016 Dec;150(6):1341-60. Tóm lược
Ca lâm sàng
Ca 1
Nữ 50 tuổi tới phòng khám sau 2 tuần ho khan. Ho cả ngày và làm phiền cô ta rất nhiều. Bệnh nhân được chẩn đoán bệnh cơ tim không thiếu máu 2 tháng trước khi nhập viện với khó thở và phù chi dưới. Cô ta nói rằng đã thở tốt hơn và không còn thức giấc giữa đêm nữa. Bệnh nhân không sốt, đau họng, chảy nước mũi, đau ngực hay ho máu. Thuốc đang dùng bao gồm carvediol, lisinopril, spirolactone, torsemide. Bệnh nhân hút thuốc từ năm 25 -30 tuổi, không uống rượu và chất kích thích. Thân nhiệt 36.7 độ C, mạch 78 lần/phút, huyết áp 132/74 mmHg, nhịp thở 14 lần/phút, BMI 32 kg/m2. Họng miệng bệnh nhân sạch, tĩnh mạch cảnh không nổi khi nằm, phổi trong, không phù phù chi. Tiếng thổi tâm thu nhỏ nghe ở mỏm tim. Xquang ngực thấy hình tim to ít và phổi bình thường. Bước điều trị tiếp theo phù hợp nhất ở rbệnh nhân này?
- Chụp CT ngực.
- Dừng lisinopril.
- Dừng torsemide.
- Đo chức năng hô hấp.
- Xét nghiệm BNP.
- Dùng albuterol khí dung
- Dùng kháng histamine đường uống
Đáp án đúng là B: Ho khan kéo dài ở bệnh nhân suy tim rất có thể là do tác dụng phụ của ACEIs. ACEIs (lisinopril) gây ho ở trên 20% bệnh nhân và khởi phát ho thường trong một tuần đầu từ khi dùng thuốc hoặc sau tăng liều (dù cho khởi phát có thể chậm vài tháng). Bệnh học của ho liên quan đến sự tăng nồng độ của các chất gây viêm như (bradikynin, chất P, thromboxane, Prostaglandin) gây co thắt phế quản và kích thích phế quản.
Đáp án A: Chụp CT scan ngực đặc hiệu hơn xquang ngực trong việc loại trừ các bệnh ác tính gây ho khan, tuy nhiên nó không được chỉ định ở bệnh nhân có tiền sử thuốc lá ít hoặc không hút, không sụt cân, đau ngực và ho máu. Chụp CT scan nên được chỉ định nếu ho kéo dàii dù đã dừng lisonpril
Đáp án C: Torsemide không liên quan nhiều tới ho, và dừng thuốc có thể gây quá tải thể tích và có thể xảy ra đợt cấp suy tim.
Đáp án B và D::Hen, một nguyên nhân chính gây ho mãn, chẩn đoán bằng đo chức năng hô hấp và điều trị bằng albuterol dạng hít. Tuy nhiên, khởi phát của triệu chứng ở lứa tuổi trung niên và thiếu thở khò khè ko đặc trưng cho hen.
Đáp án E: BNP < 100 pg/mL có hiệu quả trong việc loại trừ suy tim tăng nặng. Tuy nhiên ở bệnh nhân này không có bằng chứng về sự tăng nặng (Ran ẩm ở phổi, phù chi, áp lực tĩnh mạch cảnh, khó thở). Ho do suy tim thường có đờm.
Đáp án G: Hiệu quả chống cholinergic của thuốc kháng histamine đường uống có hiệu quả trong điều trị ho mãn do hội chứng ho đường hô hấp trên (chảy dịch sau mũi) và bệnh nhân này không có chảy nước mũi.
Tổng kết: ACEIs thường gây ho mãn và nên được xem là chẩn đoán phân biệt ở tất cả bệnh nhân dùng thuốc này.
Ca 2
Nam 36 tuổi tới theo dõi do ho trong vòng 4 tháng nay. Ho có đờm trắng và tệ hơn vào ban đêm. Bệnh nhân không ho máu, đau ngực, khó thở, sung huyết mũi, chảy dịch sau tai. Anh ta dùng giảm ho bằng diphenhydramine-chỉ làm anh ta buồn ngủ chứ không giúp đỡ ho. Tiền sử trào ngược dạ dày thực quản, dùng omeprazole hàng ngày, hút thuốc 1 bao/ngày/10 năm và bỏ từ 5 năm trước. BMI 36.5 kg/m2, thăm khám thấy tiếng thở bình thường hai bên. Có tiếng T2 tách đôi ở kì hít vào và không có tiếng thổi. Xquang ngực bình thường. Bước điều trị tiếp theo phù hợp nhất ở bệnh nhân này?
- Chụp CT ngực.
- Nội soi hầu trực tiếp.
- Dừng omeprazole.
- Đo chức năng hô hấp.
- Cấy đờm tìm vi khuẩn.
- Siêu âm tim qua thành ngực.
Đáp án đúng là E: Bệnh nhân này ho mãn tính (>8 tuần). Nguyên nhân chính gây ho kéo dài bao gồm hội chứng ho do đường hô hấp trên (chảy dịch sau tai), trào ngược dạ dày thực quản và hen. Các nguyên nhân khác bao gồm dùng thuốc (ACEIs), bệnh đường thở (viêm phế quản không do hen, viêm phế quản mạn, giãn phế quản, ung thư) và bệnh nhu mô phổi (bệnh phổi do amiang, bệnh phổi kẽ).
Bệnh nhân này có ho mãn tăng lên vào ban đêm và không cải thiện khi dùng kháng histamine. Đa số bệnh nhân nên được nghi ngờ mắc hen và do do đó nên được đo chức năng hô hấp để theo dõi đáp ứng giãn phế quản. Test bằng methacholine có thể được tiến hành, nếu không có đáp ứng giãn phế quản. Đo đỉnh thở ra vào ban đêm hoặc sáng sớm có thể được sử dụng để chẩn đoán bệnh nhân có triệu chứng ban đêm. Tiếp cận thay thế là điều tri theo kinh nghiệm trong 2-4 tuần với glucocorticoid khí dung. Nếu ho cải thiện thì có thể chẩn đoán xác định hen.
Đáp án A: Nội soi phế quản có ít vai trò trong theo dõi ho mãn. Trong số ít trường hợp thì nó có thể được sử dụng nếu yếu tố ngoại lai bị nghi ngờ.
Đáp án B: Chụp CT ngực có tác dụng nếu nghi ngờ bệnh nhu mô phổi hoặc ung thư. Nó cũng có thể được sử dụng nếu nguyên nhân không được xác định và ho kéo dài.
Đáp án C và G: Bệnh nhân có kết quả thăm khám phổi bình thường có thể cần các xét nghiệm về tim hay hầu để theo dõi các nguyên nhân ít phổ biến hơn gây ho mãn.
Đáp án D: Trào ngược dạ dày thực quản có thể gây ho mạn nhưng bệnh nhân được điều trị bằng omeprazole và nó không gây ho nên không được dừng thuốc này ở bệnh nhân mắc GERD.
Đáp án F: Cấy đờm sẽ được sử dụng để tìm nguyên nhân nhiễm khuẩn của ho mãn (M. tuberculosis). Đa số bệnh nhân thường có các nguy cơ đối với nhiễm khuẩn (tiền sử tiếp xúc) và đi kèm các triệu chứng như sụt cân.
Tổng kết: Hen có thể biểu hiện với ho mãn và tăng về đêm. Những bệnh nhân như thế nên được đánh giá bằng đo chức năng hô hấp để đánh giá đáp ứng giãn phế quản. Các nguyên nhân khác của ho mạn tính bao gồm hội chứng ho đường hô hấp trên, trào ngược dạ dày thực quản, ACEIs.
Ca 3
Nữ 62 tuổi tới phòng khám do ho khan. Ho xuất hiện từ 2 tháng trước kèm với cảm giác ngứa, rát cổ họng. Bệnh nhân không thể xác định được yếu tố gây ho – xảy ra gần như là cả ngày. Cô ta không sốt, chảy nước mũi hoặc đau ngực. Bệnh nhân không có thay đổi về cân nặng, có lối sốíng ít hoạt động. Cô ta khó khăn trong việc kiểm soát huyết áp. Vừa thay đổi từ 3 tuần trước bao gồm Chlorthalidone, ramipril, amlodipine. Bệnh nhân tới trung quốíc 30 năm trước, không sử dụng thuốíc lá, rượu hay chất cấm. Thân nhiệt 36.8 độ C, huyết áp 130/90 mmHg và mạch 80 lần/phút, nhịp thở 16 lần/phút. Các thăm khám còn lại bình thường. Công thức máu toàn phần và xquang ngực bình thường. Nguyên nhân nhiều khả năng nhất gây ra các triệu chứng hiện tại của bệnh nhân là gì
- Viêm và hẹp đường thở có hồi phục.
- Phá hủy và giãn đường thở.
- Bất thường trong chuyển hóa kinin và chất P.
- Kích thích hầu do thức ăn và mỡ.
- Tăng áp tĩnh mạch phổi.
- Kích thích thụ thể ho do dịch tiết từ mũi.
Đáp án đúng là C: Ho khan ở bệnh nhân này rất có khả năng là do tác dụng phụ của việc điều trị bằng ACEIs (Rampiril), xảy ra ở 5-20% bệnh nhân. Ho thường bắt đầu trong 1 tuần sau khi bắt đầu điều trị hoặc tăng liều thuốíc nhưng cũng có thể xảy ra sau vài tháng. Cơ chế bệnh sinh của ho chưa hoàn toàn được hiểu rõ. ACEIs thường gây bất thường trong chuyển hóa của Kinin và chất P, nên việc điều trị bằng ACEI dẫn tới tích tụ các chất này. Tích tụ kinin gây kích thích phế quản thông qua tăng tiết prostglandin. ACE cũng hoạt động thông qua con đường A. arachidonic cái gây ho do tăng nồng độ thromboxan dẫn tới co thắt phế quản.
Đáp án A: Viêm và hẹp đường thở có hồi phục gặp trong hen – chủ yếu gây ho khan.
Đáp án B: Phá hủy và tổn thương đường thở xảy ra trong bệnh giãn phế quản, đặc trưng bởi ho nhiều đờm.
Đáp án D: Kích thích hầu do thức ăn và chất lỏng xảy ra ở bệnh nhân trào ngược hầu họng, cái thường gây ho khan. Trào ngược hầu họng không đc nghĩ đến khi thiéu các triệu chứng (cảm giác nói khó, cháy nóng, loét đỏ với họng).
Đáp án E: Sung huyết tĩnh mạch phổi xảy ra trong suy tim sung huyết và thường biểu hiện với ho do phù phổi. Không có phù chi và ran ẩm khi nghe nên chẩn đoán suy tim là ít khả năng. Thêm vào đó, ho do suy tim thường có đờm.
Đáp án F: Kích thích thụ thể gây ho do dịch mũi xảy ra trong hội chứng ho đường hô hấp trên (chảy dịch sau mũi) thường gây ho khan. Không có chảy dịch mũi nên chẩn đoán này là ít khả năng.
Tổng kết: Ho khan thường là tác dụng phụ của ACEIs do tăng nồng độ kinin, chất P, prostaglandin, thromboxane.
Ca 4
Nam 35 tuổi tới phòng khám với bệnh sử ho khan xảy ra chủ yếu vào buổi tối trong 3 tuần qua. Anh ta cũng cảm thấy có dịch chảy ngược vào họng. Anh ta bị nhiễm khuẩn đường hô hấp trên 4 tuần trước và đã hết, nhưng vẫn còn ho. Anh ta không chảy nước mũi, đau ngực, nóng rát ngực, khó thở hay thở khò khè. Tiền sử y tế trước đây của anh ta không rõ và hiện không dùng thuốc. Anh ta không hút thuốc. Bố anh ta chết năm 72 tuổi vì ung thư phổi do hút thuốc. Các dấu hiệu sinh tồn trong giới hạn bình thường và thăm khám không ghi nhận có bất thường. Quản lý ban đầu phù hợp nhất ở bệnh nhân này là gì?
- Xquang ngực.
- Corticosteroid dạng khí dung.
- Dùng kháng histamin thế hệ I đường uống.
- Đo chức năng hô hấp.
- Dùng thuốc ức chế bơm proton.
Đáp án đúng là C: Ho bán cấp (3-8 tuần) và mạn (>8 tuần) thường gặp ở người trưởng thành. Hội chứng ho đường hô hấp trên (upper airway cough syndrome- UACS), bệnh trào ngược dạ dày thực quản (GERD) và hen chiếm > 90% nguyên nhân gây ho khan ở người ko hút thuốc mà không mắc bệnh phổi. Bệnh sử và quá trình thăm khám có thể xác định nguyên nhân ở đa số bệnh nhân. Bệnh nhân không có tiền sử mắc UACS, hen hay GERD nên được điều trị phù hợp, ví như việc sửu dụng ACEIs nên được tạm dừng.
Bệnh nhân này ho bắt đầu sau nhiễm khuẩn đường hô hấp trên, xảy ra chủ yếu ban đêm và không có đờm. Với cơn ho đi kèm nhiễm khuẩn đường hô hấp trên (cái có thể do UACS hoặc ảnh hưởng của virus) thì cách tiếp cận hợp lý nhất là điều trị theo kinh nghiệm (empirically) bằng thuốc kháng histamine thế hệ I đường uống (chlorpheniramine) hoặc kết hợp với kháng histamine-decongestant (brompheniramine và pseudoephedrine). Dù cho có tác dụng an thần nhưng kháng histamine vẫn là điều trị đầu tay bởi chúng hiệu quả hơn. Các tiếp cận khác bao gồm các trường hợp như có triệu chứng viêm mũi thì glucocorticoid là điều trị đầu tay. Những bệnh nhân không có đáp ứng sau 2-3 tuần có thể cần thêm xét nghiệm (chụp ảnh xoang, đo chức năng hô hấp, chụp CT scan ngực) hoặc điều trị theo kinh nghiệm cho GERD, ho trong hen, viêm xoang mãn, viêm phế quản tăng bạch cầu ko do hen. (Đáp án B, D và E)
Đáp án A: Xquang ngực được chỉ định ở bệnh nhân không có nguyên nhân rõ ràng hoặc có khả năng mắc bệnh ở nhu mô phổi, trong tình trạng suy giảm miễn dịch, đờm có mủ, tiền sử hút thuốc lá. Bệnh nhân này trẻ, không hút thuốc, không sốt, chỉ có ho về đêm với chảy dịch sau mũi, không có đờm, phổi trong nên chẩn đoán viêm phổi hoặc ung thư là rất ít khả năng.
Tổng kết: Chảy dịch sau mũi, bệnh trào ngược dạ dày thực quản, và hen chiếm hơn 90% nguyên nhân gây ho mạn ở những người không hút thuốc, không có bệnh phổi. Với các bệnh nhân có ho đi kèm nhiễm khuẩn đường hô hấp trên, thì điều trị ban đầu theo kinh nghiệm bằng thuốc kháng histamine thể hệ I đường uống (chlorpheniramine) hoặc kết hợp với kháng histamine-decongestant (brompheniramine và pseudoephedrine).
Ca 5
Bệnh sử
Bệnh nhân nam 19 tuổi có tiền sử nhiễm trùng phổi nhiều lần. Trong 2 năm đầu đời, bệnh nhân bị ho và ho có đàm, được chẩn đoán mắc viêm phế quản. 14 năm sau, bệnh nhân thường ho tăng tiết đàm và phải nghỉ học từ 4-5 tuần. 2 năm tiếp theo, diễn tiến bệnh càng nhiều hơn, phải nhập viện 3 lần vì ho và ho có đàm mủ. Trong 2 lần đầu tiên, cấy đàm phát hiện haemophilus influenzae và lần cuối cùng trước đó 2 tháng, phân lập mẫu đàm hô hấp phát hiện pseudomonas aeruginosa tại bệnh viện. Bệnh nhân vẫn ho có đàm. Mặc dù, bệnh nhiễm trùng đã khỏi nhiều, mẹ bệnh nhân rất lo lắng và yêu cầu gửi xét nghiệm thêm 1 mẫu đàm nữa. Kết quả trả về từ phòng thí nghiệm vi sinh học phát hiện Pseudomonas sản sinh ít ỏi trên mẫu đàm nuôi cấy.
Tiền sử gia đình không có bất kì bệnh lý đau ngực nào. Các câu hỏi thông thường thu được là bệnh nhân biếng ăn, tiểu ít và nhu động ruột không đều.
Khám lâm sàng
Khám lâm sàng ghi nhận bệnh nhân gầy, cân nặng 48kg, chiều cao 160cm.
Dấu hiệu duy nhất trên ngực là vài tiếng ran nổ ở thì hít vào trong vùng trên cả 2 phổi. Khám tim và bụng bình thường.
Cận lâm sàng
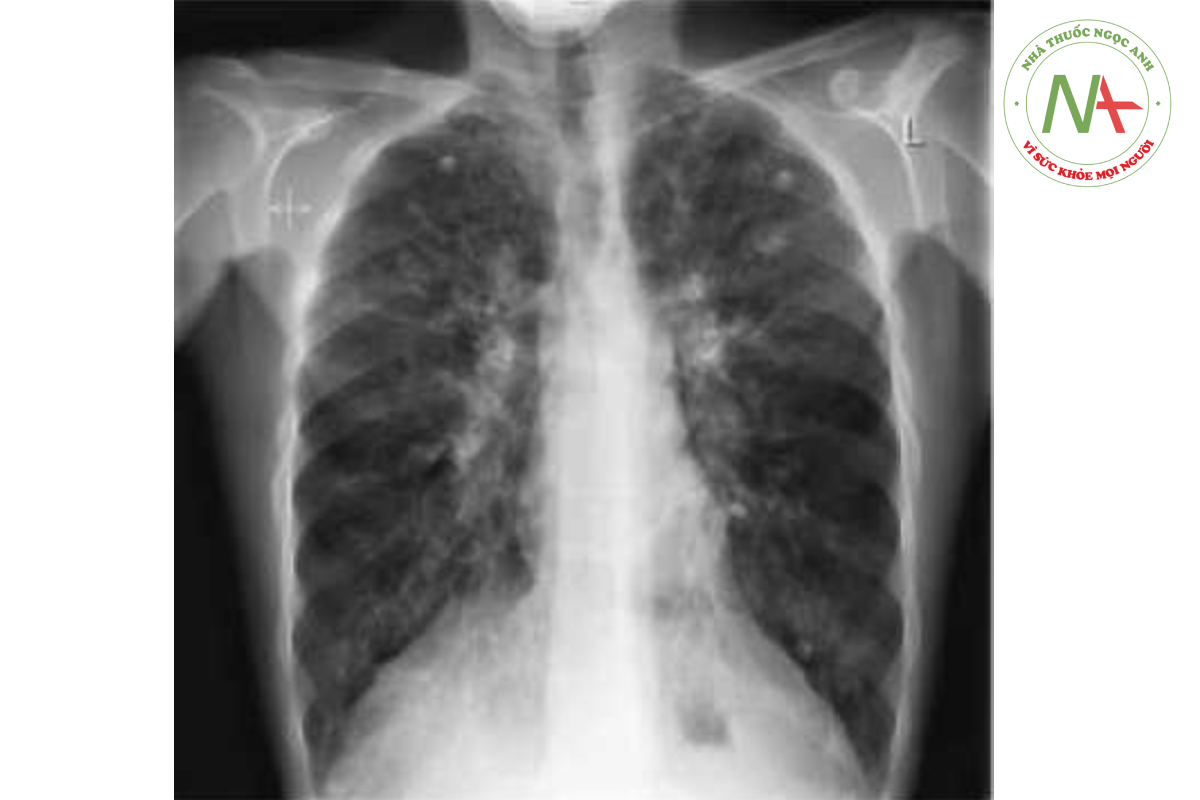
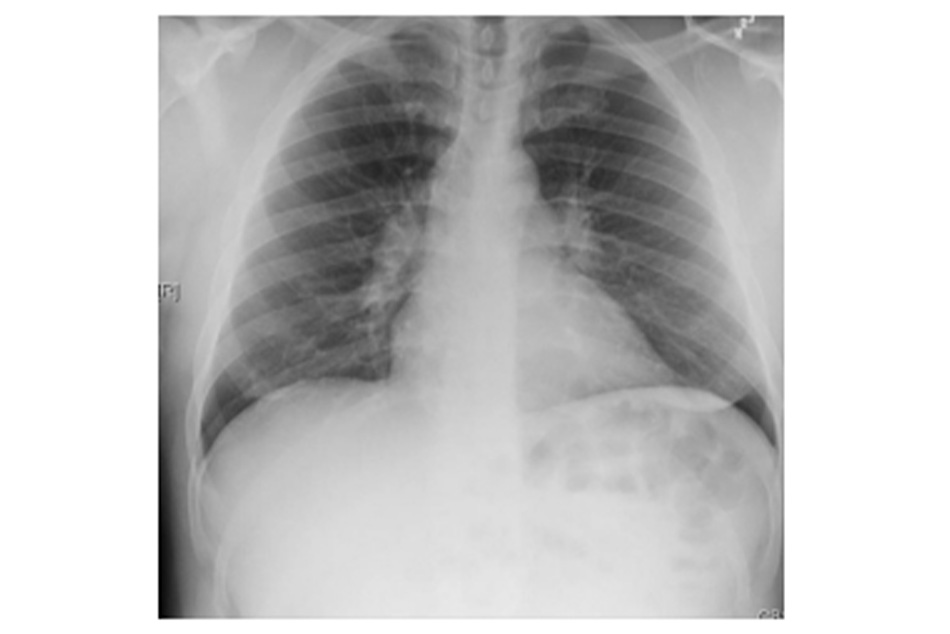
Xquang ngực của bệnh nhân ở trong hình dưới.
Câu hỏi
- Hình Xquang ngực thấy gì?
- Chẩn đoán phù hợp nhất là gì?
- Cận lâm sàng nào nên làm tiếp?
Trả lời
Hình Xquang thấy đám mờ bất thường trong cả 2 phổi, ghi nhận rõ hơn ở thùy trên 2 phổi, với hình vòng nhẫn và hình ống thể hiện các thành phế quản dày lên. Những dấu hiệu này phù hợp với chẩn đoán giãn phế quản. Động mạch phổi nổi rõ, gợi ý tăng áp động mạch phổi. Sự phân bố điển hình bệnh cảnh này trong xơ nang có những thay đổi biểu hiện rõ nhất ở thùy trên. Hầu hết các dạng giãn phế nang khác đều xuất hiện ở thùy dưới, vì thế dẫn lưu bằng trọng lực sẽ kém hiệu quả. Chụp cắt lớp vi tính (CT) phổi độ phân giải cao là phương pháp tốt nhất chẩn đoán giãn phế quản và xác định mức độ cũng như sự phân bố. Ở người trẻ và những trường hợp xơ nang nhẹ hơn, phần lớn các vi sinh vật trong mẫu đàm là Haemophilus influenza và tụ cầu vàng. Sau đó, phổi tổn thương càng nhiều thì bệnh nguyên phổi biến nhất là pseudomonas aeruginosa. Một khi xơ nang xuất hiện trong phổi, rất khó hoặc thậm chí không thể loại bỏ hoàn toàn.
Xơ nang nên luôn được nghi ngờ khi nhiễm trùng phổi nhiều lần ở người trẻ. Mặc dù hiện diện chủ yếu trong độ tuổi dưới 20, 30, 40 hoặc muộn hơn trong các trường hợp bệnh nhẹ. Các vấn đề liên quan xảy ra trong tuyến tụy (kém hấp thu, đái tháo đường), các xoang và gan. Người ta đã chứng minh một số bệnh nhân có biểu hiện nhẹ hơn, đặc biệt ở những bệnh nhân có các biến thể di truyền ít phổ biến hơn. Các trường hợp nhẹ này chỉ có thể chịu ảnh hưởng do xơ nang phổi và có ít hoặc thậm chí không bị kém hấp thu do tuyến tụy tiết không hiệu quả.
Chẩn đoán phân biệt
Chẩn đoán phân biệt trên bệnh nhân trẻ tuổi này gồm các nguyên nhân gây giãn phế quản lan tỏa, như thiếu gammaglobulin máu hoặc lông mao không chuyển động. Nên đánh giá chức năng hô hấp để biết mức độ suy giảm. Giãn phế quản trong thùy trên phổi xuất hiện ở bệnh nhân lao hoặc bệnh phổi do nấm aspergillus phế quản phổi dị ứng liên quan hen suyễn.
Xét nghiệm chẩn đoán xơ nang thường dựa vào đánh giá điện giải đồ trong mồ hôi, do có nồng độ natri và clo cao bất thường. Ở tuổi 19, xét nghiệm mồ hôi kém tin cậy hơn. Sẽ rõ ràng hơn sau khi sử dụng fludrocortisone nhiều lần. Một xét nghiệm thay thế là đo độ chênh lệch tiềm năng của biểu mô mũi tại trung tâm có mối liên hệ đặc biệt với xơ nang. Xơ nang là di truyền lặn trên nhiễm sắc thể thường với bất thường thường gặp nhất là AF508 chiếm 85% số ca. Gen chịu trách nhiệm kiểm soát protein vận chuyển clo qua màng tế bào. Các bất thường di truyền thường gặp hơn có thể xác định, và những thử nghiệm di truyền hiện nay phát hiện trên 95% số ca. Tuy nhiên, khi không có AF508 và các bất thường hay gặp khác cũng không được loại trừ xơ nang có liên quan đến các biến thể di truyền ít phổ biến hơn.
Trong các giai đoạn sau, nên cân nhắc ghép phổi. Bởi vì từ khi xác định bất thường di truyền, đã bắt đầu các thử nghiệm điều trị thay thế gen.
Nên điều trị ở trung tâm có kinh nghiệm điều trị xơ nang người lớn như tại các trung tâm dành cho trẻ em, thanh thiếu niên, người trưởng thành liên quan cải thiện kết cục.
Ý chính
- Các dạng xơ nang có thể xuất hiện ở thanh thiếu niên và người trưởng thành.
- Các dạng xơ nang nhẹ thường liên quan các bất thường di truyền ít gặp.
- Chụp CTscan độ phân giải cao có thể phát hiện giãn phế quản và xác định mức độ lan rộng.
- Nên điều trị tại trung tâm có kinh nghiệm điều trị xơ nang.
Tài liệu tham khảo
1. Schappert SM, Burt CW. Ambulatory care visits to physician offices, hospital outpatient departments, and emergency departments: United States, 2001-02. Vital Health Stat 13. 2006 Feb;(159):1-66. Toàn văn Tóm lược
2. Irwin RS, French CL, Chang AB, et al. Classification of cough as a symptom in adults and management algorithms: CHEST guideline and expert panel report. Chest. 2018 Jan;153(1):196-209. Toàn văn Tóm lược
3. Kwon NH, Oh MJ, Min TH, et al. Causes and clinical features of subacute cough. Chest. 2006 May;129(5):1142-7. Toàn văn Tóm lược
4. Irwin RS, Baumann MH, Bolser DC, et al. Diagnosis and management of cough executive summary: ACCP evidence-based clinical practice guidelines. Chest. 2006 Jan;129(1 suppl):1S-23S. Toàn văn Tóm lược
5. Morice AH, Fontana GA, Sovijarvi AR, et al. The diagnosis and management of chronic cough. Eur Respir J. 2004 Sep;24(3):481-92. Toàn văn Tóm lược
6. Gonlugur U, Gonlugur TE. Eosinophilic bronchitis without asthma. Int Arch Allergy Immunol. 2008;147(1):1-5. Toàn văn Tóm lược
7. Ramanuja S, Kelkar P. Habit cough. Ann Allergy Asthma Immunol. 2009 Feb;102(2):91-5. Tóm lược
8. Ojoo JC, Everett CF, Mulrennan SA, et al. Management of patients with chronic cough using a clinical protocol: a prospective observational study. Cough. 2013 Jan 24;9(1):2. Toàn văn Tóm lược
9. Corrao WM, Braman SS, Irwin RS. Chronic cough as the sole presenting manifestation of bronchial asthma. N Engl J Med. 1979 Mar 22;300(12):633-7. Tóm lược
10. Os I, Bratland B, Dahlof B, et al. Female preponderance for lisinopril-induced cough in hypertension. Am J Hypertens. 1994 Nov;7(11):1012-5. Tóm lược
11. Woo KS, Nicholls MG. High prevalence of persistent cough with angiotensin converting enzyme inhibitors in Chinese. Br J Clin Pharmacol. 1995 Aug;40(2):141-4. Toàn văn Tóm lược
12. Tarlo SM, Altman KW, Oppenheimer J, et al. Occupational and environmental contributions to chronic cough in adults: chest expert panel report. Chest. 2016 Oct;150(4):894-907. Tóm lược
13. Canning BJ. Anatomy and neurophysiology of the cough reflex: ACCP evidence-based clinical practice guidelines. Chest. 2006 Jan;129(1 suppl):33S-47. Toàn văn Tóm lược
14. Siddiq MA, Sood S, Strachan D. Pharyngeal pouch (Zenker’s diverticulum). Postgrad Med J. 2001 Aug;77(910):506-11. Toàn văn Tóm lược
15. Miller CP, Firoozan S, Woo EK, et al. Chronic cough: a herald symptom of thoracic aortic aneurysm in a patient with a bicuspid aortic valve. BMJ Case Rep. 2014 Sep 1;2014. Toàn văn Tóm lược
16. Vertigan AE, Murad MH, Pringsheim T, et al. Somatic cough syndrome (previously referred to as psychogenic cough) and tic cough (previously referred to as habit cough) in adults and children: CHEST guideline and expert panel report. Chest. 2015 Jul;148(1):24-31. Toàn văn Tóm lược
17. British Thoracic Society; Scottish Intercollegiate Guidelines Network. British guideline on the management of asthma: a national clinical guideline. September 2016 [internet publication]. Toàn văn
18. National Institute for Health and Care Excellence. Asthma: diagnosis, monitoring and chronic asthma management. November 2017 [internet publication]. Toàn văn
19. Gibson P, Wang G, McGarvey L, et al. Treatment of unexplained chronic cough: CHEST guideline and expert panel report. Chest. 2016 Jan;149(1):27-44. Toàn văn Tóm lược
20. Leconte S, Ferrant D, Dory V, et al. Validated methods of cough assessment: a systematic review of the literature. Respiration. 2011;81(2):161-74. Toàn văn Tóm lược
21. Pratter MR, Bartter T, Akers S, et al. An algorithmic approach to chronic cough. Ann Intern Med. 1993 Nov 15;119(10):977-83. Tóm lược
22. Lin L, Poh KL, Lim TK. Empirical treatment of chronic cough: a cost-effectiveness analysis. Proc AMIA Symp. 2001:383-7. Toàn văn Tóm lược
23. Kuzniar TJ, Morgenthaler TI, Afessa B, et al. Chronic cough from the patient’s perspective. Mayo Clin Proc. 2007 Jan;82(1):56-60. Tóm lược
24. McGarvey LP, Heaney LG, Lawson JT, et al. Evaluation and outcome of patients with chronic non-productive cough using a comprehensive diagnostic protocol. Thorax. 1998 Sep;53(9):738-43. Toàn văn Tóm lược
25. Pratter MR. Chronic upper airway cough syndrome secondary to rhinosinus diseases (previously referred to as postnasal drip syndrome): ACCP evidence-based clinical practice guidelines. Chest. 2006 Jan;129(1 suppl):63S-71. Toàn văn Tóm lược
26. Irwin RS, French CL, Curley FJ, et al. Chronic cough due to gastroesophageal reflux. Clinical, diagnostic, and pathogenetic aspects. Chest. 1993 Nov;104(5):1511-7. Toàn văn Tóm lược
27. National Asthma Education and Prevention Program. Expert panel report 3: guidelines for the diagnosis and management of asthma: full report 2007. August 2007 [internet publication]. Toàn văn
28. Katz PO, Gerson LB, Vela MF. Guidelines for the diagnosis and management of gastroesophageal reflux disease. Am J Gastroenterol. 2013 Mar;108(3):308-28. Tóm lược
29. Faruqi S, Molyneux ID, Fathi H, et al. Chronic cough and esomeprazole: a double-blind placebo-controlled parallel study. Respirology. 2011 Oct;16(7):1150-6. Tóm lược
30. Global Initiative for Chronic Obstructive Lung Disease (GOLD). 2018 global strategy for the diagnosis, management and prevention of COPD. 2018 [internet publication]. Toàn văn
31. Jackson H, Hubbard R. Detecting chronic obstructive pulmonary disease using peak flow rate: cross sectional survey. BMJ. 2003 Sep 20;327(7416):653-4. Toàn văn Tóm lược
32. Chang AB, Bell SC, Byrnes CA, et al. Chronic suppurative lung disease and bronchiectasis in children and adults in Australia and New Zealand: a position statement from the Thoracic Society of Australia and New Zealand and the Australian Lung Foundation. Med J Aust. 2010 Sep 20;193(6):356-65. Toàn văn Tóm lược
33. Bucca C, Culla B, Brussino L, et al. Effect of iron supplementation in women with chronic cough and iron deficiency. Int J Clin Pract. 2012 Nov;66(11):1095-100. Tóm lược
34. Murry T, Sapienza C. The role of voice therapy in the management of paradoxical vocal fold motion, chronic cough, and laryngospasm. Otolaryngol Clin North Am. 2010 Feb;43(1):73-83. Tóm lược
35. Chatkin JM, Ansarin K, Silkoff PE, et al. Exhaled nitric oxide as a noninvasive assessment of chronic cough. Am J Respir Crit Care Med. 1999 Jun;159(6):1810-3. Toàn văn
36. Cockcroft DW. Direct challenge tests: airway hyperresponsiveness in asthma: its measurement and clinical significance. Chest. 2010 Aug;138(2 suppl):18S-24. Tóm lược
37. Kahrilas PJ, Altman KW, Chang AB, et al. Chronic cough due to gastroesophageal reflux in adults: CHEST guideline and expert panel report. Chest. 2016 Dec;150(6):1341-60. Tóm lược
38. Irwin RS, Madison JM. Diagnosis and treatment of chronic cough due to gastro-esophageal reflux disease and postnasal drip syndrome. Pulm Pharmacol Ther. 2002;15(3):261-6. Tóm lược
39. Brightling CE. Chronic cough due to nonasthmatic eosinophilic bronchitis: ACCP evidence-based clinical practice guidelines. Chest. 2006 Jan;129(1 suppl):116S-21. Toàn văn Tóm lược
40. Berlyne GS, Parameswaran K, Kamada D, et al. A comparison of exhaled nitric oxide and induced sputum as markers of airway inflammation. J Allergy Clin Immunol. 2000 Oct;106(4):638-44. Tóm lược
41. Global Initiative for Chronic Obstructive Lung Disease. Global strategy for the diagnosis, management, and prevention of chronic obstructive pulmonary disease. 2018 [internet publication]. Toàn văn
42. Dicpinigaitis PV. Angiotensin-converting enzyme inhibitor-induced cough: ACCP evidence-based clinical practice guidelines. Chest. 2006 Jan;129(1 suppl):169S-73. Toàn văn Tóm lược
43. Chotas HG, Ravin CE. Chest radiography: estimated lung volume and projected area obscured by heart, mediastinum and diaphragm. Radiology. 1994 Nov;193(2):403-4. Tóm lược
44. Braman SS. Postinfectious cough: ACCP evidence-based clinical practice guidelines. Chest. 2006 Jan;129(1 suppl):138S-46. Toàn văn Tóm lược
Hình ảnh
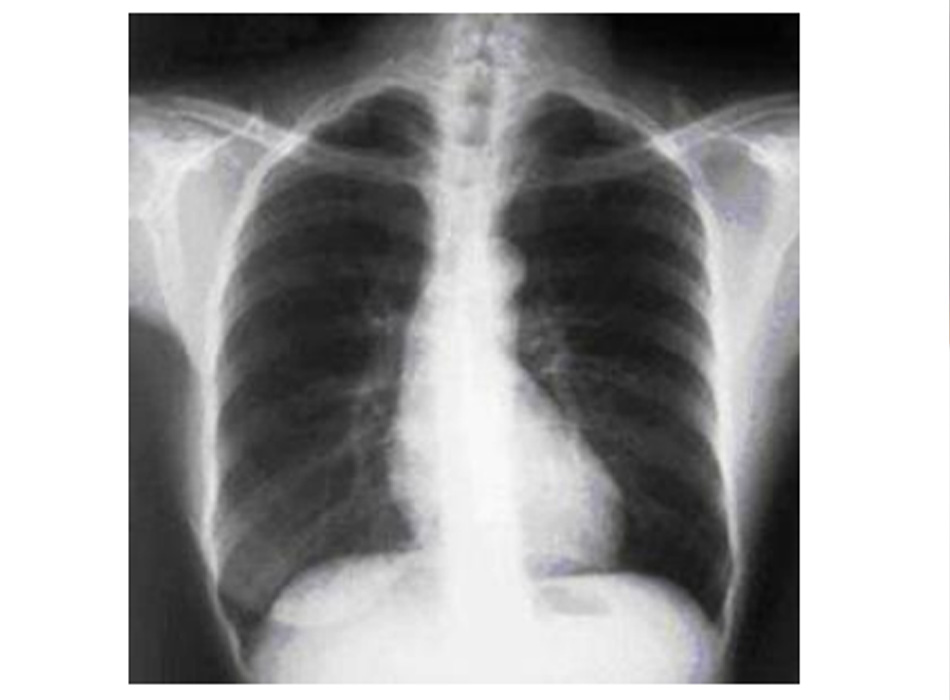
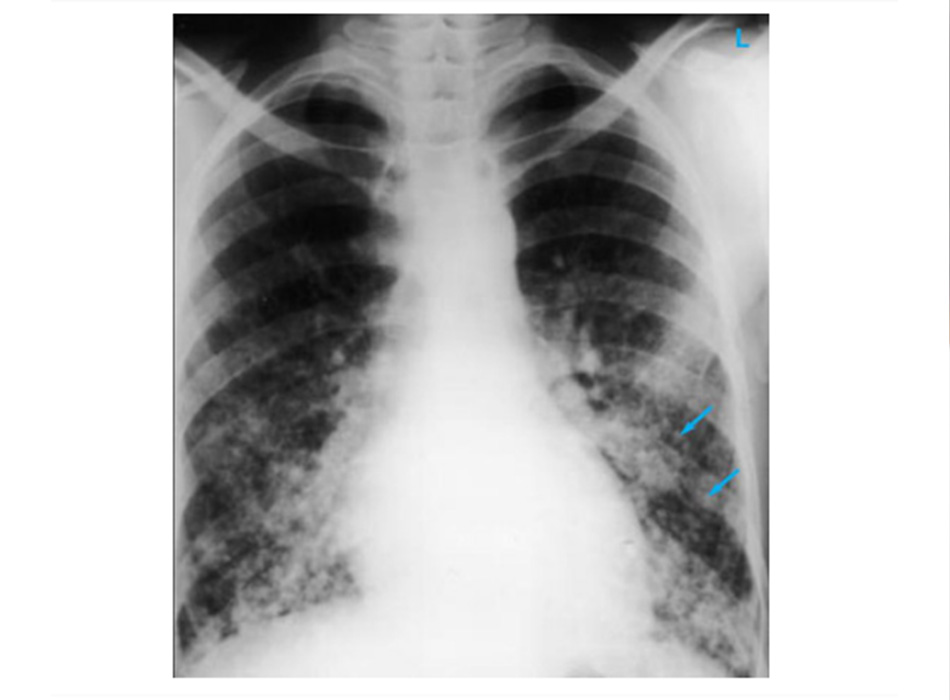
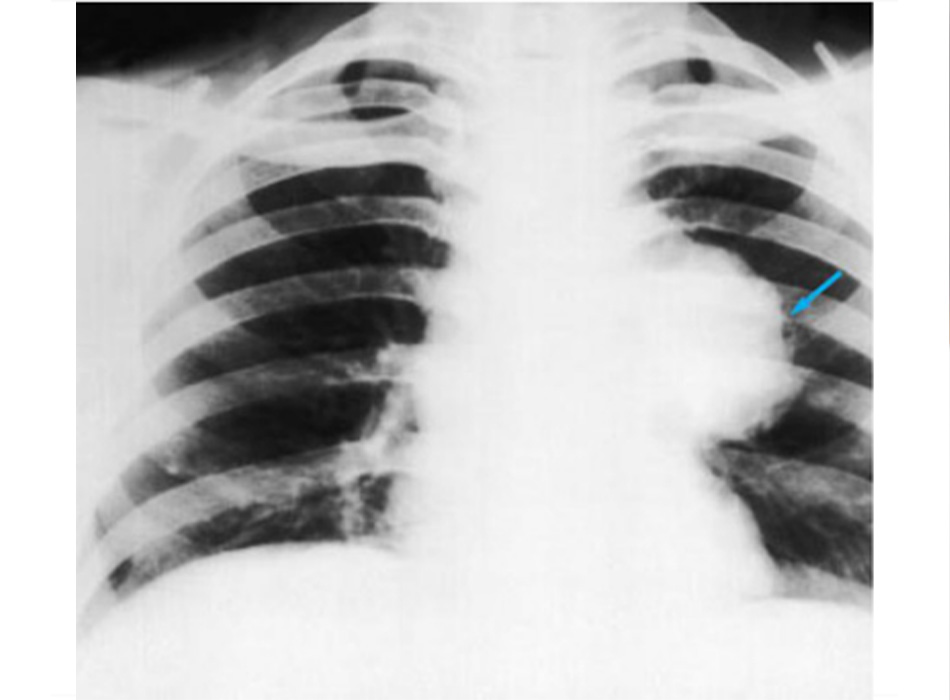
trạng khí phế thũng của COPD, hơn là do viêm phế quản mạn tính vốn là nguyên nhân tiềm ẩn của các triệu chứng ho
Từ thông tin thu thập cá nhân của Tiến sĩ M. A. Sharifabadand, SUNY tại Trường Y của Đại học Stony Brook, Khoa Bệnh
Phổi và Chăm sóc Tích cực, Mineola, New York và Tiến sĩ J. P. Parsons, Trung tâm Y khoa Đại học Tiểu bang Ohio,
Columbus; đã được cho phép sử dung
Xem thêm:
Rối loạn ý thức: Nguyên nhân gây bệnh, cách tiếp cận và chẩn đoán theo BMJ
Sốc: Nguyên nhân gây bệnh, những dấu hiệu cần chú ý và chẩn đoán theo BMJ
Những điều cần biết khi tiêm Neurotoxin điều trị nếp nhăn trán
Những điều cần biết khi tiêm Neurotoxin điều trị nếp cau mày

