Bệnh tim mạch
Tiếp cận và điều trị Suy Tim Mất Bù Cấp – Bác sĩ Trần Minh Thành
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Biên dịch: Bác Sĩ Trần Minh Thành- Khoa HSTC-CĐ
Bệnh Viện Đa Khoa Tỉnh Khánh Hòa
nhathuocngocanh.com – Để tải file PDF của bài viết Suy Tim Mất Bù Cấp – Bác sĩ Trần Minh Thành, xin vui lòng click vào link ở đây.
Sự kết hợp giữa dân số già ngày càng tăng và chiến lược tái tưới máu thành công trong điều trị nhồi máu cơ tim cấp (MI) đã dẫn đến sự gia tăng số lượng bệnh nhân rối loạn chức năng thất trái và suy tim (HF). Người ta ước tính gần 6 triệu người Mỹ sống chung với HF, và 900.000 trường hợp mới mắc xảy ra hàng năm. Trên thực tế, HF là nguyên nhân hàng đầu khiến bệnh nhân từ 65 tuổi trở lên phải nhập viện và tiêu tốn gần 40 tỷ đô la mỗi năm ở Hoa Kỳ và ước tính chiếm 1% đến 2% toàn bộ ngân sách chăm sóc sức khỏe ở châu u. Tỷ lệ tử vong trong 1 năm do tình trạng này là 50% đối với bệnh nhân HF giai đoạn cuối, dẫn đến 300.000 ca tử vong hàng năm ở Hoa Kỳ.
Điều trị HF mãn tính đã được cải thiện đáng kể trong thập kỷ qua. Các phương pháp tiếp cận thành công được xác nhận bởi các thử nghiệm lâm sàng đã trở nên phổ biến và được xác nhận trong nhiều khuyến cáo dựa trên bằng chứng. Các phương pháp tiếp cận này sẽ không trình bày chi tiết ở đây mà nó liên quan đến (a) điều biến quá trình hoạt hóa thần kinh thể dịch, cụ thể là hệ thống renin-angiotensin-aldosterone (thông qua thuốc ức chế men chuyển angiotensin [ACEis], thuốc chẹn thụ thể angiotensin [ARB], thuốc ức chế ARB/neprilysin [ARNis] , và thuốc kháng aldosterone) và hệ thần kinh giao cảm (thông qua thuốc chẹn beta); (b) quản lý dịch (thông qua thuốc lợi tiểu và hạn chế natri/nước); (c) giảm công cơ tim và cải thiện cung lượng tim (thông qua hydralazine, nitrat và digoxin); và (d) cố gắng phục hồi sự co bóp đồng bộ của tâm thất và ngăn ngừa đột tử do tim (thông qua cấy máy tạo nhịp 2 buồng thất và máy khử rung tim).
Ngược lại với HF mãn tính, việc quản lý HF mất bù cấp (ADHF) không được nghiên cứu kỹ trong các thử nghiệm lâm sàng ngẫu nhiên có đối chứng và các hướng dẫn dựa trên bằng chứng chỉ mới được phát triển gần đây. Hiện có ba bộ hướng dẫn cung cấp cho bác sĩ lâm sàng các khuyến cáo để điều trị ADHF, một từ Hiệp hội Tim mạch Châu u, một từ Trường Môn Tim Mạch Hoa Kỳ / Hiệp hội Tim mạch Hoa Kỳ, và một hiệp hội khác từ Hiệp hội Suy tim Hoa Kỳ. Cách tiếp cận của chúng tôi đối với HF trong đơn vị chăm sóc tích cực phù hợp với các hướng dẫn này và được tóm tắt trong chương này.
ADHF ám chỉ đến sự khởi phát nhanh chóng hoặc làm xấu đi đáng kể các triệu chứng và dấu hiệu của HF. Nhận biết những dấu hiệu này là bước quan trọng đầu tiên, vì HF từ trước có thể chưa được chẩn đoán hoặc HF cấp tính có thể xuất hiện trong bệnh cảnh NMCT hoặc bệnh cơ tim cấp tính. Những bệnh nhân có ADHF là gần như bằng nhau giữa những bệnh nhân có phân suất tống máu thất trái giảm và những bệnh nhân có phân suất tống máu bảo tồn. Thông thường, bệnh nhân ADHF là người cao tuổi, có tiền sử tăng huyết áp, bệnh mạch vành, NMCT hoặc HF với các biểu hiện chủ quan về khó thở kịch phát về đêm, thở gấp và khó thở khi gắng sức. Các dấu hiệu thực thể liên quan đến HF bao gồm tiếng tim thứ ba (T3) và các dấu hiệu của quá tải thể tích, bao gồm tĩnh mạch cảnh nổi, phản hồi gan tĩnh mạch cảnh dương tính, ran ở phổi và phù 2 chi dưới. Chụp X quang ngực có thể cho thấy tim to hoặc xung huyết tĩnh mạch phổi nhưng có đến 20% bệnh nhân ADHF không có các dấu hiệu nào trong số này. Các dấu hiện điện tâm đồ không đặc hiệu nhưng có thể cho thấy rung nhĩ, phì đại tâm thất, hoặc bằng chứng của NMCT trước đó. Điện tâm đồ hoàn toàn bình thường có giá trị tiên đoán âm tính cao đối với ADHF.
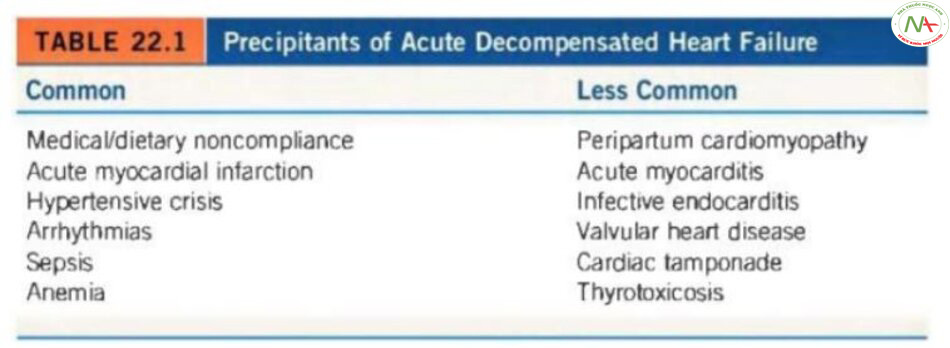
Điều quan trọng cần nhớ là mặc dù HF là một chẩn đoán lâm sàng, siêu âm tim, chụp mạch vành và theo dõi huyết động xâm lấn rất hữu ích để ghi nhận rối loạn chức năng tâm thu hoặc tâm trương. Vai trò của xét nghiệm máu bị hạn chế trong việc chẩn đoán HF, tuy nhiên, nồng độ BNP có thể hữu ích nếu chẩn đoán không chắc chắn. Cụ thể, những bệnh nhân có BNP huyết thanh < 100 pg/mL hoặc NT-proBNP < 300 pg/mL rất khó là HF mất bù. Tuy nhiên, điều quan trọng cần lưu ý là nồng độ peptit natri lợi niệu tăng cao trong huyết tương không xác nhận chẩn đoán ADHF vì chúng có thể kết hợp với nhiều bệnh lý khác bao gồm giảm nặng mức lọc cầu thận (< 60 mL / phút), đột quỵ thiếu máu, rối loạn chức năng gan, nhiễm khuẩn nặng, bỏng nặng và rối loạn chuyển hóa nặng. Một khi chẩn đoán ADHF được xác nhận, điều quan trọng là phải đưa ra đánh giá chính xác về các biến cố thúc đẩy đối với trạng thái mất bù của bệnh nhân và ước tính nguy cơ tử vong của bệnh nhân. Các biến cố thúc đẩy thường gặp của ADHF bao gồm thiếu máu cục bộ / nhồi máu cơ tim, biến chứng cơ học của NMCT, cơn tăng huyết áp, rối loạn nhịp tim, nhiễm trùng huyết, thiếu máu và mất bù của HF từ trước thứ phát do không tuân thủ điều trị hoặc chế độ ăn uống. Các biến cố thúc đẩy ít phổ biến hơn bao gồm viêm cơ tim cấp, bệnh cơ tim sau sinh, bệnh van tim (bao gồm cả viêm nội tâm mạc nhiễm trùng), thuyên tắc phổi, chèn ép tim, thuốc (ví dụ, thuốc kháng viêm không steroid (NSAID)) và nhiễm độc giáp (Bảng 22.1) . Các xét nghiệm hữu ích trong hóa sinh để đánh giá bệnh nhân có ADHF là creatinin, urê huyết, xét nghiệm chức năng gan (thường thay đổi ở bệnh nhân giảm tưới máu hoặc sung huyết nặng), và điện giải cơ bản. Lưu ý, nồng độ troponin tăng nhẹ được phát hiện ở nhiều bệnh nhân ADHF và không nên hiểu nhầm là bằng chứng của hội chứng mạch vành cấp.
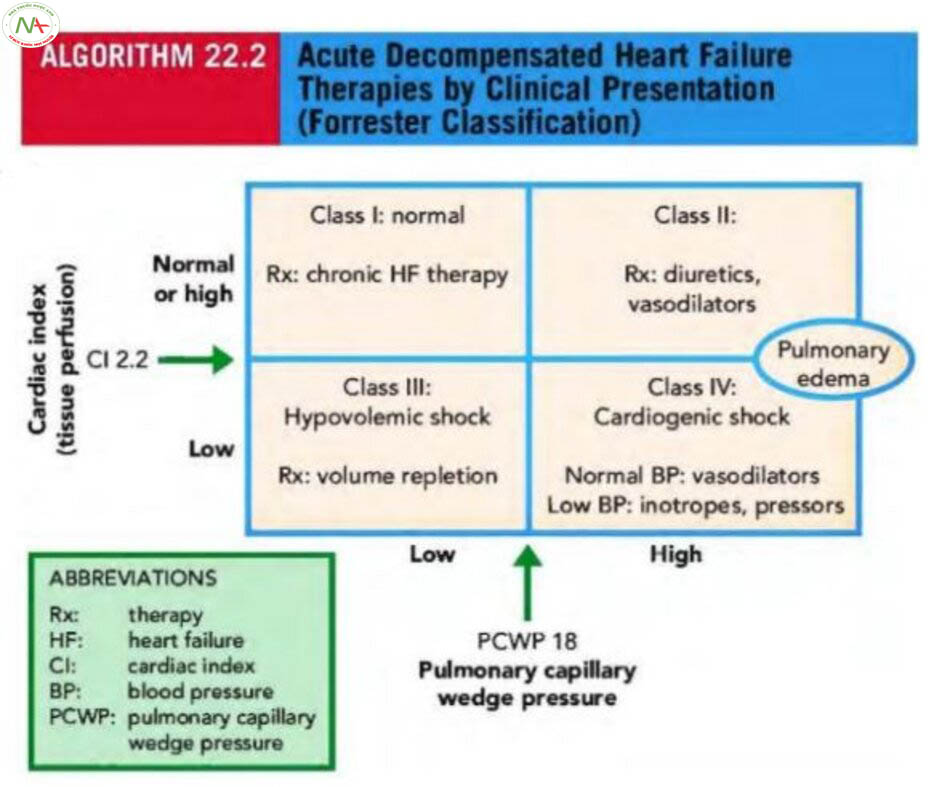
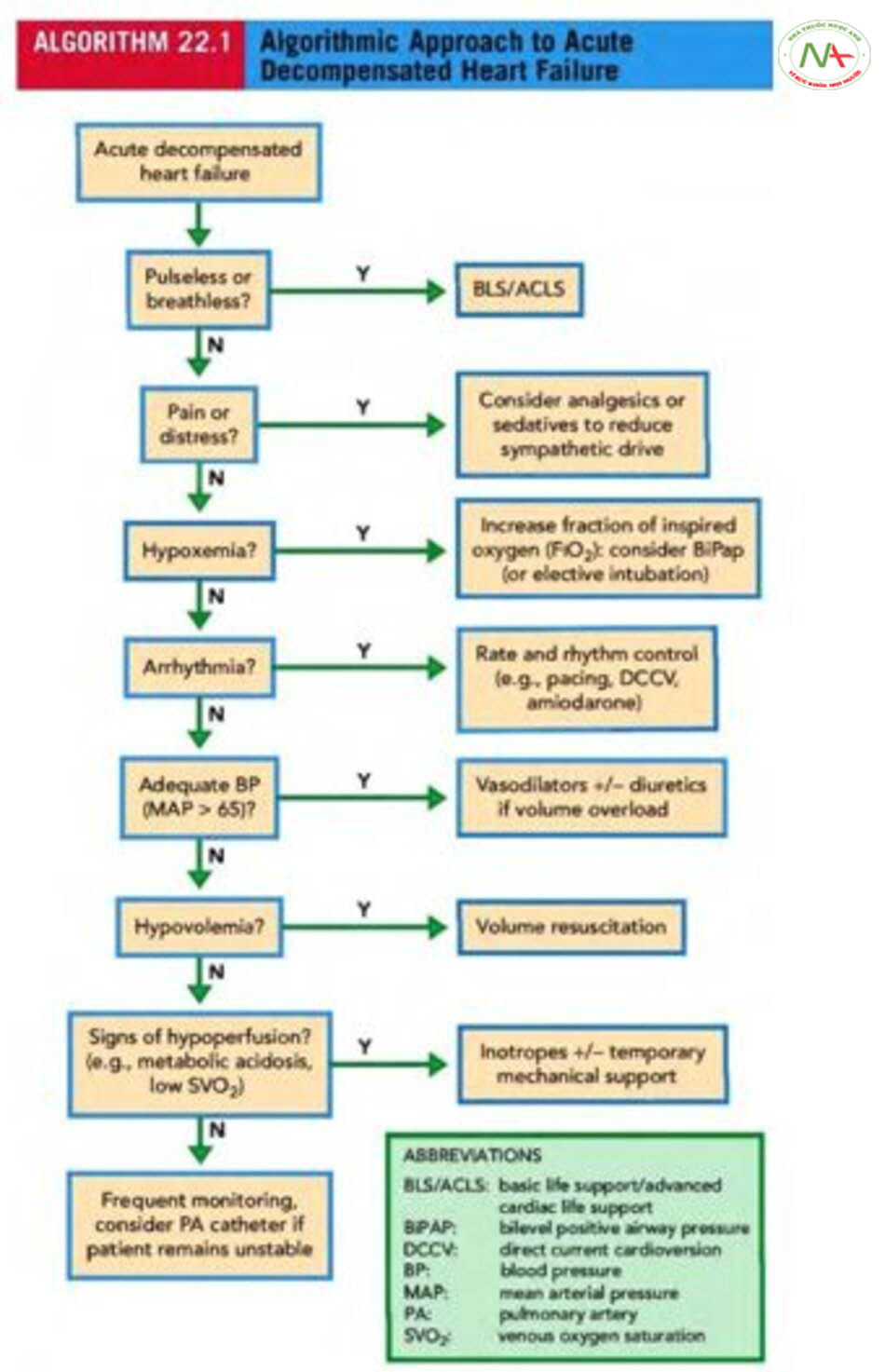
Khoảng 4% bệnh nhân nhập viện với chẩn đoán ADHF tử vong trong bệnh viện và do đó điều quan trọng là xác định những bệnh nhân có nguy cơ cao nhất của kết cục bất lợi. Nhu cầu nhập viện được xác định dựa trên đánh giá lâm sàng nhưng nhập viện luôn được đảm bảo trong trường hợp khó thở khi nghỉ (thường biểu hiện bằng thở nhanh khi nghỉ hoặc độ bão hòa oxy < 90%), rối loạn nhịp ảnh hưởng lên huyết động, chức năng thận xấu hơn, sung huyết phổi nặng hơn, rối loạn điện giải hoặc HF mới khởi phát. Trong hầu hết các trường hợp, bệnh nhân ADHF có huyết áp được bảo tồn hoặc tăng cao. Chỉ 5% đến 8% bệnh nhân có huyết áp tâm thu < 90 mm Hg. Những bệnh nhân này có tiên lượng xấu với tỷ lệ tử vong nội viện hơn 16% khi có creatinin huyết thanh > 2 mg / dL. Những bệnh nhân này kèm theo có bằng chứng giảm tưới máu nên được xem xét để nhập đơn vị chăm sóc tích cực. Phương pháp tiếp cận thuật toán ban đầu nên tập trung vào việc ổn định bệnh nhân và thực hiện các đánh giá không xâm lấn về nhịp tim, oxy hóa máu, huyết động và tình trạng thể tích (Thuật toán 22.1). Điều này sẽ hướng dẫn điều trị như amiodarone hoặc shock điện chuyển nhịp cho rung nhĩ đáp ứng thất nhanh, thuốc giãn mạch để giảm hậu tải và công của buồng tim bị suy, hoặc thuốc tăng co bóp cơ tim cho bệnh nhân có cung lượng tim thấp và tưới máu cơ quan đích không đủ. Phân loại Forrester hữu ích với dữ liệu không xâm lấn (tình trạng tưới máu lâm sàng và bằng chứng sung huyết phổi) hoặc dữ liệu huyết động xâm lấn (Thuật toán 22.2). Khi không thể thực hiện đánh giá lâm sàng chính xác về tình trạng huyết động và thể tích hoặc khi có shock, catheter động mạch phổi (Swan-Ganz) có thể hữu ích để đo chỉ số tim, áp lực mao mạch phổi bít (PCWP) và kháng lực mạch máu toàn thân (SVR), với lợi ích bổ sung là theo dõi đáp ứng với điều trị. Tuy nhiên, việc đặt catheter động mạch phổi không phải là không có rủi ro và do đó chỉ nên dành cho những trường hợp được lựa chọn và chỉ được thực hiện bởi những người có kinh nghiệm (xem Chương 82).
Điều Trị Tổng Quan
Hỗ trợ oxy không nên được sử dụng thường xuyên ở những bệnh nhân không giảm oxy máu vì oxy gây co mạch và có thể làm giảm cung lượng tim. Morphine nên được sử dụng một cách thận trọng. Trong khi Morphine có thể làm giảm khó thở và giảm sức cản mạch máu phổi, nó cũng có thể làm trầm trọng thêm tình trạng hạ huyết áp. Nếu cần an thần, nên tránh dùng các thuốc ức chế tim như propofol. Midazolarn được coi là một lựa chọn an toàn hơn ở bệnh nhân ADHF. Bệnh nhân HF có tình trạng tăng đông và do đó, nên thực hiện dự phòng huyết khối tĩnh mạch sâu (DVT) ở tất cả những bệnh nhân không được điều trị bằng thuốc chống đông.
Quản Lý Thuốc Điều Trị HF Mãn Tính Trong ADHF
ƯCMC và ARB có vai trò quan trọng trong việc quản lý HF mãn tính, nhưng vai trò của chúng trong việc điều trị ADHF thì ít rõ ràng hơn. Điều trị ACEI hoặc ARB mãn tính thúc đẩy giảm hậu tải, có thể yêu cầu giảm liều hoặc ngừng thuốc ở bệnh nhân ADHF để tạo thuận lợi cho lợi tiểu mà không làm suy giảm chức năng thận. Bắt đầu thận trọng liệu pháp ACEI hoặc ARB trong cơ sở chăm sóc đặc biệt có thể hữu ích với việc theo dõi cẩn thận chức năng thận và điện giải. Thuốc ACEI tác dụng ngắn, captopril với liều ban đầu từ 6,25 đến 12,5 mg, sau mỗi 6- 8 giờ, có thể được chuẩn độ cẩn thận với mỗi liều cho đến khi đạt được mục tiêu xác định trước (ví dụ, huyết áp tâm thu <100 mm Hg, SVR giảm, hoặc liều hàng ngày 300 mg). Đối với bệnh nhân HF mãn tính, ACEis hoặc ARBs nên được bắt đầu khoảng 48 giờ sau khi ổn định đợt ADHF, hầu như là sau khi chuyển ra khỏi đơn vị chăm sóc tích cực (khuyến cáo loại I, Mức bằng chứng A). Hạn chế dịch (<2 L/ngày) được khuyến cáo ở bệnh nhân hạ natri máu mức độ trung bình và được khuyến cáo ở tất cả bệnh nhân quá tải dịch. Ở những bệnh nhân bị hạ natri máu nghiêm trọng, có thể cân nhắc cẩn thận các thuốc đối kháng thụ thể vasopressin (“vaptans”). Hạn chế dịch nên được nới lỏng trong điều trị với các thuốc này.
Điều trị nội khoa khác như thuốc chẹn beta và thuốc chẹn kênh canxi có vai trò hạn chế trong việc điều trị bệnh nhân ADHF. Thuốc chẹn beta là phương pháp điều trị chính cho NMCT cấp cũng như HF mãn tính, nhưng những bệnh nhân có NMCT và ADHF liên quan đến hạ huyết áp hoặc nhiều hơn là sung huyết phổi từ nhẹ đến trung bình đã không được đưa vào hầu hết các thử nghiệm lâm sàng liên quan. Do đó, cần thận trọng khi sử dụng metoprolol IV và các thuốc khác trong hoàn cảnh này. Bệnh nhân đang điều trị bằng thuốc chẹn beta mãn tính có thể cần giảm liều, nhưng không nên ngừng thuốc chẹn beta đột ngột trong trường hợp không giảm tưới máu để tránh các tác dụng phụ liên quan đến tăng nồng độ catecholamine. Milrinone nên được xem xét cho những bệnh nhân này nếu họ cần hỗ trợ inotropic. Thuốc chẹn kênh canxi (bao gồm diltiazem, verapamil và amlodipine) chống chỉ định ở bệnh nhân ADHF, thứ phát do làm giảm tác dụng trên inotropic.
Lợi Tiểu
Hầu hết bệnh nhân ADHF có biểu hiện quá tải thể tích và tắc nghẽn phổi. Điều trị chính là thuốc lợi tiểu và thuốc giãn mạch, dành riêng cho những bệnh nhân có cung lượng tim thích hợp để duy trì huyết áp tâm thu (> 85 đến 90 mm Hg) và tưới máu cơ quan đích đủ (Thuật toán 22.2, Forrester loại II) trước khi bắt đầu điều trị. Các liệu pháp này được coi là khuyến cáo nhóm I và giảm bớt công mà buồng tim bị suy phải thực hiện bằng cách giảm hậu tải và tiền tải đồng thời giúp giảm triệu chứng. Điều trị ban đầu bằng thuốc lợi tiểu (N) tiêm tĩnh mạch (gấp 2 đến 2,5 lần liều uống hàng ngày thông thường) có tác dụng tương đối nhanh, làm giảm áp lực tâm nhĩ phải, PCWP và PVR trong vòng 5 đến 30 phút. Đối với những bệnh nhân cần furosemide liều cao, truyền tĩnh mạch liên tục có thể phù hợp hơn so với liều tiêm tĩnh mạch > 1 mg / kg. Hướng dẫn sử dụng thuốc lợi tiểu trong lâm sàng được nêu trong Bảng 22.2, và bao gồm việc phối hợp thuốc lợi tiểu thiazide cho các trường hợp kháng trị. Bệnh nhân bị rối loạn năng thận đáng kể và có dấu hiệu ứ dịch vẫn nên được điều trị bằng thuốc lợi tiểu IV vì rối loạn chức năng thận thường được cải thiện với lợi tiểu và giảm tình trạng sung huyết.
Giảm Hậu Tải
Ở một số bệnh nhân chọn lọc với ADHF (như MI kèm phù phổi), liệu pháp giãn mạch với IV nitroglycerin nên được coi là thuốc đầu tay (Bảng 22.3). Nitroglycerin IV là thuốc giãn mạch với tác dụng cân bằng động mạch và tĩnh mạch khi được dùng với liều lượng thích hợp, có hiệu quả làm giảm cả tiền tải và hậu tải mà không làm suy giảm tình trạng tưới máu mô. Ở liều thấp, IV nitroglycerin gây giãn tĩnh mạch (không làm giãn động mạch vành đáng kể), và có thể không làm giảm hiệu quả buồng tim đang suy. Do đó, nên điều chỉnh liều tích cực nitroglycerin IV (với theo dõi huyết áp cẩn thận) ở những bệnh nhân bị ADHF trong tình trạng thiếu máu cục bộ cơ tim. Ở những bệnh nhân khác bị sung huyết phổi do ADHF, sự kết hợp của nitroglycerin IV và thuốc lợi tiểu quai IV giúp giảm triệu chứng nhanh chóng và đã được chứng minh là có hiệu quả hơn lợi tiểu liều cao đơn thuần.

Nesiritide là một BNP tái tổ hợp, giống như nitroglycerin, là một thuốc giãn mạch tác dụng cân bằng động mạch và tĩnh mạch, nhưng cũng thúc đẩy bài niệu natri kết hợp với thuốc lợi tiểu quai. Nesiricide làm giảm PCWP ngay lập tức, cải thiện khó thở ở bệnh nhân ADHF và có thể được bắt đầu một cách an toàn nhất mà không cần liều bolus ở liều 0,01 mcg/kg/phút, với sự chuẩn độ đến liều tối đa là 0,03 mcg/kg/phút.
Thuốc Tăng Co Bóp Cơ Tim Và Thuốc Vận Mạch
Đối với bệnh nhân shock tim có tụt huyết áp và có bằng chứng tưới máu mô không đủ (Thuật toán 22.2, Forrester nhóm IV) dobutamine và milrinone là những thuốc có tác dụng tăng co bóp cơ tim được lựa chọn. Dobutamine chủ yếu là chất chủ vận thụ thể adrenergic beta-1 và beta-2, làm tăng co bóp cơ tim và nhịp tim. Thường có phản xạ giảm trương lực giao cảm dẫn đến giảm SVR, gia tăng cung lượng tim. Ở những bệnh nhân đang điều trị bằng thuốc chẹn beta mãn tính hoặc ở những bệnh nhân có vấn đề về nhịp tim nhanh, milrinone là một thuốc thay thế hiệu quả cho dobutamine. Milrinone là một chất ức chế men phosphodiesterase loại III với các đặc điểm của cả giãn mạch ngoại vi và co bóp cơ tim. Nó có nhược điểm là thanh thải qua thận, và phải thận trọng khi dùng cho bệnh nhân suy thận cấp hoặc mãn tính. Sự giãn mạch ngoại vi của milrinone cũng có thể gây hạ huyết áp, đặc biệt nếu nó được cung cấp không thích hợp trong trường hợp thiếu dịch (Thuật toán 22.2, Forrester cấp III). Dobutamine và milrinone làm tăng nhu cầu oxy của cơ tim và nên dành cho các trường hợp sốc tim được ghi nhận hoặc nghi ngờ và giảm tưới máu toàn thân. Chúng không có vai trò đối với các đợt ADHF nhẹ. Việc sử dụng thuốc vận mạch (ví dụ, dopamine hoặc norepinephrine) cũng có thể cần thiết trong những tình huống khẩn cấp để duy trì huyết áp trong khi bệnh nhân đang được ổn định, nhưng nên cai thuốc vận mạch nhanh chóng vì chúng tăng hậu tải và có thể làm giảm thêm tưới máu cơ quan đích. Bảng 22.4 trình bày liều lượng điển hình của thuốc tăng co bóp cơ tim và thuốc vận mạch.
Hỗ Trợ Cơ Học
Đối với những bệnh nhân không thể ổn định bằng điều trị nội khoa, nên cân nhắc hỗ trợ tuần hoàn cơ học, đặc biệt nếu bệnh nhân là chỉ định cho các liệu pháp HF nâng cao như ghép tim hoặc thiết bị hỗ trợ thất trái (LVAD). Lọc máu cấp, đặc biệt là siêu lọc tĩnh mạch tĩnh mạch liên tục, có thể được sử dụng để kiểm soát thể tích ở những bệnh nhân suy thận kháng trị lợi tiểu. Bóng đối xung động mạch chủ có thể giúp giảm hậu tải cơ học và tăng áp lực tâm trương để cải thiện làm đầy động mạch vành ở tình trạng cung lượng thấp.
Ca lâm sàng
Ca 1
Nam 68 tuổi tới khoa cấp cứu vì các triệu chứng tăng dần trong 3 tuần nay bao gồm: khó thở, khó thở khi nằm và phù chi dưới. Tiền sử y tế của ông ta có: Tăng huyết áp, đái tháo đường type 2, nhồi máu cơ tim cách đây 8 năm và suy tim sung huyết. Các thuốc hiện dùng bao gồm metoprolol, digoxin, enalapril, furosemide, sprinolactone và aspirin.
Huyết áp 135/80 mmHg, mạch 75 l/ph và đều. Phù 2+ đối xứng chi dưới hai bên, mỏm tim lệch trái và có tiếng thổi nhẹ toàn tâm thu nghe ở mỏm. Ran ẩm nghe thấy ở cả hai đáy phổi.
- Giảm Natri chi ra suy tim nặng.
- Tăng hấp thu natri sẽ giúp kiểm soát các bất thường điện giải.
- Tăng liều của digoxin có thể sẽ được chỉ định.
- Nồng độ norepinephrine huyết thanh thấp.
- Sự kết hợp của furosemide và enalapril là nguyên nhân gây tăng kali.
Đáp án đúng là A:
Triệu chứng của bệnh nhân này (khó thở, khó thở khi nằm, phù chi dưới, mỏm tim lệch trái, ran ẩm nhỏ hạt hai bên) phù hợp với suy tim mất bù do mất chức năng tâm thu thất trái. Giảm Na máu ở bệnh nhân suy tim sung huyết (CHF) thường liên quan với mức độ suy tim và là yếu tố độc lập tiên lượng cho các triệu chứng lâm sàng tệ hơn.
Ở bệnh nhân CHF, lưu lượng tim giảm, đi kèm với giảm áp lực tưới máu tại các thụ thể cảm nhận áp lực và tại động mạch thận dẫn tới hoạt động của thần kinh thể dịch với sự tgiải phóng renin, norepinephrine (Đáp án D) và tiết hormon ADH. ADH (Vasopressin) gắn với thụ thể V2 ở ống góp và tăng tái hấp thu nước. Trong khi renin và norepinephrine tăng tái hấp thu nước, natri và hạn chế lượng nước được vận chuyển tới ống lượn xa. Hoạt động này dẫn tới giữ lại nước tự do và dẫn tới giảm natri máu do bị pha loãng.
| Các yếu tố tiên lượng xấu trong suy tim tâm thu | |
| Lâm sàng | – Phân loại NYHA cao – Mạch nhanh khi nghỉ ngơi – Có tiếng T3 ngựa phi – Tăng áp lực tĩnh mạch cảnh – Giảm huyết áp (<100/60 mmHg) – Hở hai lá từ vừa tới nặng – Giảm mức hấp thu oxy tối đa (đỉnh VO2) |
| Cận lâm sàng | – Giảm natri máu – Tăng nồng độ pro-BNP – Suy giảm chức năng thận |
| Điện tâm đồ | – Phức bộ QRS > 120 ms – Hình ảnh block nhánh trái |
| Siêu âm tim | – Rối loạn chức năng tâm thất trái nặng – Rối loạn chức năng tâm trương đồng mắc – Giảm chức năng tâm thất phải – Tăng áp phổi |
| Tình trạng đi kèm | – Thiếu máu – Rung nhĩ – Đái tháo đường |
Đáp án B: Hạn chế hấp thu nước được coi là điều trị ban đầu ở bệnh nhân hạ natri máu do CHF. Chế độ ăn muối viên có thể sử dụng ở bệnh nhân hạ na máu do hội chứng bài tiết ADH không tương xứng nhưng không nên sử dụng ở bệnh nhân phù do quá tải thể tích.
Đáp án C: Bệnh nhân có nồng độ cao digoxin tăng nguy cơ ngộ độc digoxin mà không có các triệu chứng của việc cải thiện các triệu chứng hoặc kết cục ở bệnh nhân suy tim mất bù.
Đáp án E: Giảm natri ở đầu xa và vận chuyển nước ở bệnh nhân CHF dẫn tới giảm đào thải K và dẫn tới tăng kali máu. Furosemid làm tăng đào thải Kali đi sự kết hợp thuốc ức chế men chuyển và lợi tiểu quai cải thiện cung lượng tim và có thể điều chỉnh sự mất cân bằng điện giải.
Tổng kết: Hạ natri máu ở bệnh nhân CHF tương ứng với mức độ suy tim và là yếu tố tiên lượng đơn độc với các kết cục lâm sàng xấu hơn. Nó gây ra do tăng tiết renin, norepinepherine và ADH. Điều trị bao gồm giới hạn dịch, ức chế men chuyển và lợi tiểu quai.
Ca 2
Nam 56 tuổi tới khoa cấp cứu vì khó thở 5 ngày nay. Ông ta thức dậy giữa đêm vì khó thở
và không ngủ lại được. Ông ta chưa từng có triệu chứng đó trước đây. Tiền sử y tế đáng kể bao gồm tăng huyết áp lâu năm và không tuân thủ điều trị hạ áp. Ông ta được chẩn đoán huyết khối tĩnh mạch sâu 8 năm trước sau khi phẫu thuật chấn thương xương chày, điều trị 6 tháng kháng đông. Hút thuốc trong 30 năm, HA 182/109mmHg, mạch 110 l/ph và đều, spO2 90% ở khí phòng.
Nghe phổi thấy tiếng ran ẩm và ran rít hai bên. Bước tiếp theo phù hợp nhất trong điều trị bệnh
nhân này là?
- Albuterol và Corticosteroid.
- Amiodarone đường tĩnh mạch.
- Digoxin đường tĩnh mạch.
- Furosemide đường tĩnh mạch.
- Metoprolol đường tĩnh mạch.
- Điều trị chống đông.
Đáp án đúng là D.
Biểu hiện lâm sàng của bệnh nhân này (khó thở, khó thở khi nằm và khó thở kịch phát về đêm (PND), tiếng ran ẩm, giảm oxy máu) phù hợp với phù phổi cấp rất có thể do suy tim mất bù cấp (Acute decompensated heart failure, ADHF). ADHF thường do suy tim rối loạn chức năng tâm thu hoặc tâm trương thất trái có hoặc không có các bệnh lý tim mạch khác (nhồi máu cơ tim, loạn nhịp, hở hai lá hoặc hở chủ cấp). Tuy nhiên, phù phổi có thể xảy ra trên bệnh nhân có chức năng thất trái bình thường như tăng huyết áp nặng, hẹp ĐM thận, bệnh thận nặng có ứ dịch nhiều. Bệnh nhân ADHF thường có tăng huyết áp không kiểm soát. Điều trị ADHF cấp bao gồm thở Oxy và dùng lợi niệu quai (furosemide) đường tĩnh mạch. Nitroglycerin đường tĩnh mạch có thể là điều trị thay thế ở những bệnh nhân không có hạ huyết áp, đặc biệt ở những người có hở hai lá hoặc có triệu chứng thiếu máu cơ tim. Nitroglycerin nhanh giảm tiền gánh làm giảm khó thở và mạch nhanh liên quan tới phù phổi. Bệnh nhân này cũng nên được đánh giá thêm (men tim, siêu âm tim) để chẩn đoán và xác nhận các yếu tố khác gây nên suy tim.
| Các biểu hiện lâm sàng của suy tim mất bù cấp (ADHF) | |
| Biểu hiện lâm sàng | -Khó thở, khó thở khi nằm, khó thở đột ngột về đêm cấp tính
-Thường gặp tăng huyết áp, hạ huyết áp gợi ý bệnh nặng -Sử dụng cơ hô hấp phụ, mạch nhanh, thở nhanh -Ran ẩm lan tỏa và có thể có ran rít (hen tim) -Có thể có tiếng T3, tĩnh mạch cổ nổi, phù ngoại biên |
| Điều trị | Huyết áp tăng hoặc bình thường kèm tưới máu cơ quan tốt
-Thở oxy -Lợi niệu quai đường tĩnh mạch (Furosemid) -Cân nhắc giãn mạch đường tĩnh mạch (Nitroglycerin) Hạ huyết áp hoặc dấu hiệu sốc -Thở oxy -Lợi tiểu quai đường tĩnh mạch nếu phù hợp -Vận mạch (Norepinephrine) |
Đáp án B: Amiodarone có tác dụng điều trị rung nhĩ và nhịp nhanh thất ở bệnh nhân ADHF. Tuy nhiên không được sử dụng thường quy ở bệnh nhân suy tim không có biểu hiện loạn nhịp đặc hiệu. Mạch nhanh là đáp ứng chính thấy ở bệnh nhân ADHF và đáp ứng tốt sau khi cung lượng tim tương ứng được thiết lập nhờ bài niệu.
Đáp án C: Digoxin cũng có tác dụng điều trị rung nhĩ và giảm chức năng tâm thu. Tổn thương nên được đánh giá trước khi bắt đầu điều trị thuốc.
Đáp án E: Một số thuốc chẹn Beta (Carvediol, metoprolol, bisoprolol) có tác dụng điều trị lâu dài ở bệnh nhân suy tim ổn định do suy giảm chức năng tâm thu. Tuy nhiên, nó có thể làm triệu chứng tệ hơn và tránh sử dụng ở bệnh nhân ADHF. Chẹn beta được bắt đầu sử dụng ở bệnh nhân ổn định sau khi dùng lợi tiểu.
Đáp án F: Điều trị chống đông theo kinh nghiệm nên được xem xét ở bệnh nhân có nguy cơ cao thuyên tắc phổi (điểm wells>6). Ở bệnh nhân này không có biểu hiện huyết khối TM sâu, ho máu cùng với khó thở tăng dần, rale ẩm nên nghĩ nhiều tới ADHF hơn.
Tổng kết: ADHF (Acute decompensated heart failure) suy giảm chức năng tâm thu hoặc tâm trương có thể biểu hiện với phù phổi cấp. Điều trị bệnh nhân ADHF và phù phổi có huyết áp bình thường hoặc tăng bao hồm thở oxy, vận mạch nếu cần thiết, dùng lợi tiểu đường tĩnh mạch, và có thể dùng giãn mạch (nitroprusside, nitroglycerine).
Ca 3
Nam 46 tuổi đến bác sĩ vì khó thở khi gắng sức và ho khan. Anh ta cũng có những cơn ho gây khó thở ban đêm đỡ hơn khi ngồi dậy. Tiền sử nhồi máu cơ tim 6 tháng trước và tăng lipid máu. Thuốc hiện tại đang điều trị bao gồm metoprolol, aspirin và rosuvastatin. Bệnh nhân uống rượu ít và không sử dụng thuốc lá hay chất cấm. Bố anh ta chết vì đột quỵ và mẹ bị ĐTĐ type 2.
HA 150/100mmHg, mạch 60l/ph. Nghe thấy ran ẩm đáy phổi hai bên. Mỏm tim được sờ thấy khoang liên sườn thứ 6. Phù ấn lõm chi dưới 2 bên. Điều gì nhiều khả năng đi kèm với tình trạng của bệnh nhân này?
- Hẹp động mạch đi ở thận.
- Giảm áp lực keo.
- Giảm áp lực tĩnh mạch thận.
- Giãn động mạch đi ở thận.
- Tăng vận chuyển Na ở ống lượn xa.
- Tăng vận chuyển Cl ở tế bào cạnh cầu thận.
Đáp án đúng là A: Biểu hiện của bệnh nhân này bao gồm khó thở khi gắng sức, ho, khó thở khi nằm và bằng chứng phù phổi và ngoại biên cùng với tiền sử NMCT phù hợp với suy tim mất bù (Decompensated heart failure – DHF). Rối loạn ban đầu trong suy tim thường là giảm chức năng thất trái dẫn tới giảm cung lượng tim làm giảm tưới máu các mô và cơ quan, điều sẽ kích thích các thụ thể nhận cảm và tổ chức cận cầu thận phát ra hoạt động bù trừ của hệ giao cảm và hệ RAAs.
Hệ thống này kích thích vừa co mạch và giữ Na làm tăng tưới máu đến mô và cơ quan. Đặc biệt, angiotensin II gây co cả mạch đến và đi ở cầu thận (chủ yếu là động mạch đi) duy trì mức độ lọc cầu thận.
Cuối cùng, hệ thống bù trừ không thích nghi được với co mạch tăng hậu gánh và giữ Na làm tăng tiền gánh, cả hai làm gia tăng mức độ suy tim và giảm cung lượng tim. Một vòng luẩn quẩn cuối cùng làm tiến triển các triệu chứng của suy tim mất bù.
Đáp án B: Áp lực keo thường được quyết định bởi nồng độ Albumin. Nó có thể giảm trong HCTH và xơ gan mất bù nhưng bình thường trong DHF. Phù trong DHF là do tăng áp lực thủy tĩnh.
Đáp án C: Áp lực tĩnh mạch thận tăng trong DHF vì tăng gián đoạn áp lực từ tim đi tĩnh mạch chủ và mạch thận (tăng áp lực tĩnh mạch nội sọ).
Đáp án D, E và F: Sự tiết các petid lợi niệu được tiết ra bởi mô tim giãn, các peptid kích thích giãn động mạch đến và tăng tiết natri chống lại hệ giao cảm, RAAs và kết thúc đi vào vòng bệnh suy tim. Tuy nhiên, con đường lợi niệu sau cùng cũng quá tải. Hẹp động mạch tại thận chủ yếu là giảm dòng máu và giảm lọc cầu thận (giảm vận chuyển Na, giảm tưới máu và giảm mức lọc cầu thận (giảm Na hấp thu ở Ống lượn xa và tham gia vận chuyển Cl ở tế bào cạnh cầu thận).
Tổng kết: DHF bao gồm các hoạt động còn bù dưới tác dụng của hệ giao cảm và RAAs. Các chất kích thích co mạch và tái hấp thu Na để duy trì tưới máu mô và tổ chức trong tình trạng giảm cung lượng tim. Hệ thống bù trừ cuối cùng không thích nghi vì gây giảm cung lượng tim và gây các biểu hiện mất bù trên lâm sàng.
Tài Liệu Tham Khảo
- Abraham WT, Fonarow GC, Albert NM, et al; OPTIMIZE-HF Investigators and Coordinators. Predictors of in-hospital morcalicy in pariencs hospitalized for heart failure: insights from the Organized Program to Initiate LifesavingTreatment in Hospitalized Pacieocs with Heart Failure (OPTIMIZE-HF).JAm Coll Cardiol 2008;52(5):347-356.
- Cuffe MS, CaliffRM, Adams KF Jr, et al. Short-cerm intravenous milrioone for acute exacerbation ofchronic heart failure: a randomized controlled crial.JAMA 2002;287(12):1541-1547.
- This RCThighlights the dangers ofroutine inotrope use in ADHFand demonstrates that inotropic agents should be reservedfor those patients with evidence ofclinically significant hypoperfusion.
- Heart Failure Society ofAmerica. Executive summary: HfSA (Heart Failure Sociecy ofAmerica) 2010 comprehensive heart failure praccice guiddine.J Card Fail 2010;16(6):475-539.
- While the ESCguidelines are dedicated specifically to ADHF, the 2010 HFSA guidelines represent a consensus-driven approach to establish bestpracticesfor diagnosis and treatment ofHF in general, includingADHF Lloyd-Jones D, Adams RJ, Brown TM, er aJ;
- American Hean Associacion Statiscic:s Committee and Stroke Statistics Subcommittee. Hean disease and stroke scatistics-20 IO updace: a report from the American Heart Association. Circulation. 20 IO; 121 (7):e46-e2 l 5.
- This AHA update details the extensive cardiovascular disease burden in the United States. McCullough PA, Nowak RM, McCord J, et al. B-cype nacriuretic peptide and clinical judgment in emergency diagnosis of hearc failure: analysis from Breathing Noc Properly (BNP) MuJcinacional Srudy. Circulation. 2002; 106(4):416-422.
- This study is the most widely recognizedtrial validating the utility ofserum BNP measurement for differentiating heart failure.from other entities with similarpresentations. Ponikowski P, Voors M , Anker SD, er al; Authors/Task Force Members; Document Reviewers.
- 2016 ESC Guidelines for che diagnosis and treacmem of acure and chronic heart failure: The Task Force for che diagnosis and creacmenc of acute and chronic heart failure of the European Society of Cardiology (ESC). Developed wich the special contribution of che Heare Failure Association (HFA) of the ESC. EurJ Heart Fail. 2016;18(8):891-975.
- Publicacion Committee for the VMAC Investigators (Vasodilatacion in the Management of Acuce CHF). Intravenous nesiriride vs nitroglycerin for treatmenc of decompensared congestive heart failure: a randomized controlled trial .JAMA. 2002;287(12):1531-1540.
- This trial demonstrates the utility ofnesiritide for improving the hemodynamics ofpatients withADHF Sarkar K, Kini AS. Percutaneous left ventricular suppon devices. Cardiol Clin. 2010;28(1):169-184.
- This review describes avai/,able percutaneous mechanical support devices. The authors also provide details ofplacement technique, complications, contraindications, and hemodynamics ofeach device.
- Yancy CW, Jessup M, Bozkurc B, et al; American College ofCardiology Foundation; American Heart Association Task Force on Practice Guidelines. 2013 ACCF/AHA guideline for che management of heart failure: a report of the American College ofCardiology Foundation/ American Heare Association Task Force on Practice Guidelines. j Am Coll Cardiol. 2013; 62(16):el47-e239.

