Bệnh da liễu
RỐI LOẠN MÓNG (NAIL DISORDERS) – Bs. Trương Tấn Minh Vũ
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
RỐI LOẠN MÓNG (NAIL DISORDERS) – Bạn có thể tải file pdf ở đây
NHIỄM NẤM (FUNGAL INFECTION)
TÓM TẮT
Móng là một phần phụ chuyên biệt được sừng hóa nằm trên mặt lưng của mỗi ngón tay và ngón chân. Nó bảo vệ đốt ngón xa khỏi chấn thương, được sử dụng để nắm chặt và cào, và có giá trị thẩm mỹ. Việc chẩn đoán các bệnh về móng có thể khó khăn vì một bệnh đơn lẻ có thể gây ra những thay đổi khác nhau ở móng và ngược lại, một bất thường móng nhất định có thể là biểu hiện của nhiều bệnh khác nhau. Nhiều rối loạn có thể ảnh hưởng đến móng, bao gồm các bệnh da và toàn thân, khối u, nhiễm trùng, rối loạn di truyền, yếu tố vật lý và thuốc. Trong chương này, bốn nguyên nhân phổ biến nhất của bệnh móng được thảo luận: nhiễm nấm, vảy nến, viêm quanh móng (Bảng 21.1) và móng chọc thịt.
ĐỊNH NGHĨA
Nấm móng (onychomycosis hay tinea unguium) là tình trạng nhiễm nấm dermatophyte ở móng. Các loại nấm dermatophyte gây bệnh phổ biến nhất là Trichophyton rubrum và T. mentagrophytes.
TỶ LỆ MẮC
Tỷ lệ mắc bệnh nấm móng là 22 trên 1000 dân số. Khoảng 20% người ở Hoa Kỳ từ 40 đến 60 tuổi mắc bệnh nấm móng. Vị trí nhiễm trùng phổ biến nhất là móng chân, đặc biệt là ở người già.
TIỀN SỬ
Sự khởi phát của nấm móng chậm và ngấm ngầm. Tình trạng này thường không có triệu chứng, nhưng cũng có thể gây đau ở ngón chân bị ảnh hưởng, các vấn đề về cắt móng, khó chịu khi đi giày và xấu hổ vì hình dạng méo mó của móng.
DẤU HIỆU LÂM SÀNG
Nhiễm nấm móng chân thường gặp hơn nhiễm nấm móng tay, xảy ra ở cả 10 móng là không phổ biến. Nấm dermatophyte thường lây nhiễm nhất ở phần xa giường móng (nail bed) và mặt dưới của phần xa móng, dẫn đến sự đổi màu (trắng, vàng hoặc nâu) của phiến móng (nail plate) và tích tụ các mảnh vụn dưới móng cùng với sự tách rời của phiến móng ra khỏi giường móng (Hình 21.1A). Ít phổ biến hơn, dermatophytes lây nhiễm vào bề mặt trên cùng của phiến móng và tạo ra một bề mặt màu trắng, dễ vỡ vụn (nấm móng trắng bề mặt) phát triển. Cả hai loại nhiễm trùng đều không tạo ra nhiều phản ứng viêm. Bệnh nấm dưới móng đầu trắng gần, nhiễm nấm phiến móng gần, là một dấu hiệu của nhiễm virus suy giảm miễn dịch ở người (HIV).
| BẢNG 21.1 Rối loạn móng | ||||||
| Biểu hiện lâm sàng | Xét nghiệm | |||||
| Tần suất | Vết rỗ | Vết nâu |
Chẩn đoán phân biệt |
Soi tươi KOH | Nuôi cấy | |
| Nhiễm nấm | 0,4 | Không | Có | Bệnh vảy nến Tổn thương Lão hóa Thứ phát sau bệnh chàm |
Dương tính | Dương tính |
| Vảy nến | 0,1 | Có | Có | Rụng tóc từng vùng (rỗ) | m tính | m tính |
| Viêm quanh móng | 0,3 | Không | Không | Herpes simplex | m tính Dương tính | Vi khuẩn Candida albicans |
| Tỷ lệ bệnh nhân da liễu mới được chẩn đoán tại Phòng khám Da liễu Trung tâm Y tế Hershey, Hershey, PA. | ||||||
CHẨN ĐOÁN PHÂN BIỆT
Thông thường, những thay đổi trên móng của bệnh nấm móng không thể phân biệt trên lâm sàng với những thay đổi của tình trạng loạn dưỡng móng do bệnh vảy nến (xem Hình 21.4), bệnh chàm ở các ngón, chấn thương và lão hóa. Các dấu hiệu liên quan ở da và các thông tin về nấm giúp phân biệt các thực thể này.
XÉT NGHIỆM VÀ SINH THIẾT
Phương pháp nhạy nhất để xác nhận chẩn đoán bệnh nấm móng là nhuộm axit-Schiff (PAS) định kỳ các mẩu móng tay. Ngoài ra, có thể thực hiện soi tươi KOH hoặc nuôi cấy nấm. So với cạo da, soi tươi KOH phải mất nhiều thời gian hơn để hòa tan các mẫu móng mỏng trước khi kiểm tra bằng kính hiển vi. Nếu nhiễm ở giường móng hoặc phần sâu hơn của phiến móng, nên cạo các mảnh vụn từ phía sau móng càng xa càng tốt (Hình 21.1B).
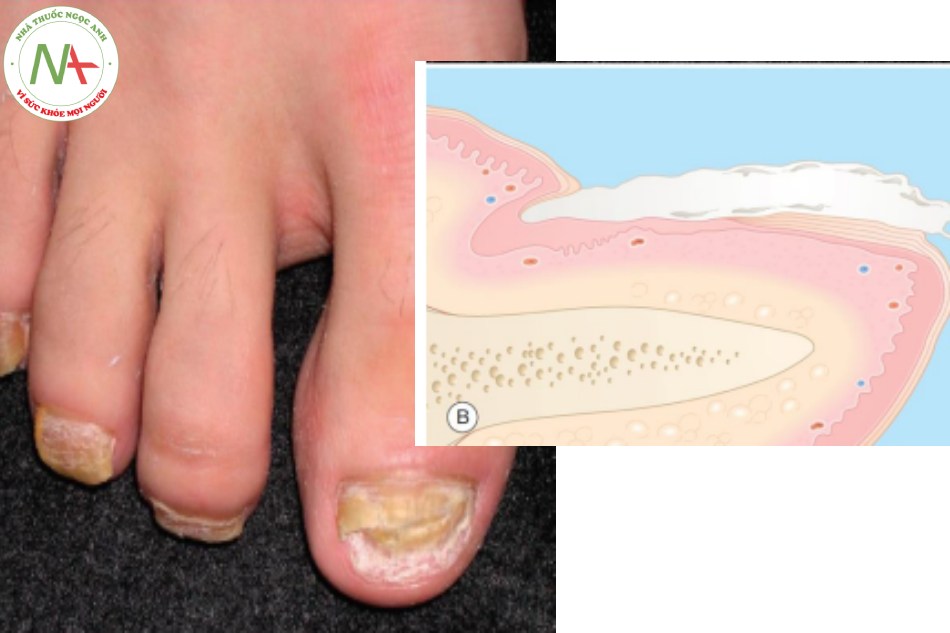
A. Phiến móng trắng, dày và dễ gãy. B. Phiến móng – không đều, dày và chứa sợi nấm.
ĐIỀU TRỊ
Thuốc kháng nấm tại chỗ (ciclopirox, tavaborole) không hiệu quả (sạch tổn thương <20%) trong điều trị nấm móng. Nên điều trị bằng đường uống với terbinafine (Lamisil) hoặc itraconazole (Sporanox). Các nghiên cứu cho thấy terbinafine là tác nhân hiệu quả nhất. Móng sẽ nhìn không hoàn toàn bình thường khi kết thúc điều trị. Vì terbinafine và itraconazole vẫn còn trong móng trong nhiều tháng sau khi điều trị, không nên xem xét việc điều trị lại trong khoảng 6 tháng đối với móng tay và 12 tháng đối với móng chân. Ở nhiều bệnh nhân bị nấm móng chân không có triệu chứng, liệu pháp toàn thân không được yêu cầu cũng như đề xuất. Rủi ro và chi phí có thể lớn hơn lợi ích có thể có.
Ban đầu
● Terbinafine: 6 tuần cho móng tay, 12 tuần cho móng chân
● <20 kg: 62,5 mg mỗi ngày
● 20–40 kg: 125 mg mỗi ngày
● >40 kg: 250 mg mỗi ngày Thay thế
● Itraconazole: 2 đợt cho móng tay, 3 đợt cho móng chân
● <20 kg: 5 mg/kg mỗi ngày trong 1 tuần trong 1 tháng
● 20–40 kg: 100 mg mỗi ngày trong 1 tuần trong 1 tháng
● >40–50 kg: 200 mg mỗi ngày trong 1 tuần trong 1 tháng
● >50 kg: 200 mg, 2 lần/ngày. trong 1 tuần trong 1 tháng.
DIỄN TIẾN VÀ BIẾN CHỨNG
Nấm móng là một bệnh nhiễm mãn tính khó loại bỏ vĩnh viễn. Ngay cả với liệu pháp uống, tỷ lệ thất bại trong điều trị nhiễm nấm móng chân là 20% đến 30%. Các bào tử nấm còn sót lại trong giày và môi trường của bệnh nhân có thể là nguyên nhân khiến nhiễm nấm tái phát. Vì lý do này, thuốc kháng nấm tại chỗ (ví dụ: tolnaftate, miconazole, clotrimazole hoặc terbinafine) bôi lên bàn chân mỗi tuần có thể có lợi cho việc điều trị dự phòng lâu dài.
BỆNH HỌC
Nhiễm nấm bề mặt của móng có lẽ là phần mở rộng trực tiếp của sự tham gia của da ngón xung quanh. Sự xâm lấn và biến dạng của móng được tạo điều kiện thuận lợi bởi keratinase của nấm, làm phá vỡ cấu trúc keratin của phiến móng.
MÓNG CHỌC THỊT (INGROWN TOENAIL)
ĐỊNH NGHĨA
Móng chọc thịt xảy ra khi cạnh bên của phiến móng phát triển vào nếp gấp móng bên, dẫn đến phản ứng viêm.
TỶ LỆ MẮC
Móng chọc thịt là một hiện tượng khá phổ biến, trong đó móng chân lớn thường bị ảnh hưởng nhất.
TIỀN SỬ
Đau và sưng là những triệu chứng khiến bệnh nhân phải đi khám. Thông thường, vấn đề đã xuất hiện trong nhiều tuần hoặc nhiều tháng với đợt bùng phát cấp tính, có thể báo hiệu nhiễm trùng thứ cấp.
DẤU HIỆU LÂM SÀNG
Nếp gấp móng bên đỏ, sưng tấy và thường có mô hạt rỉ dịch (Hình 21.2). Phiến móng xuyên vào nếp gấp móng bên.
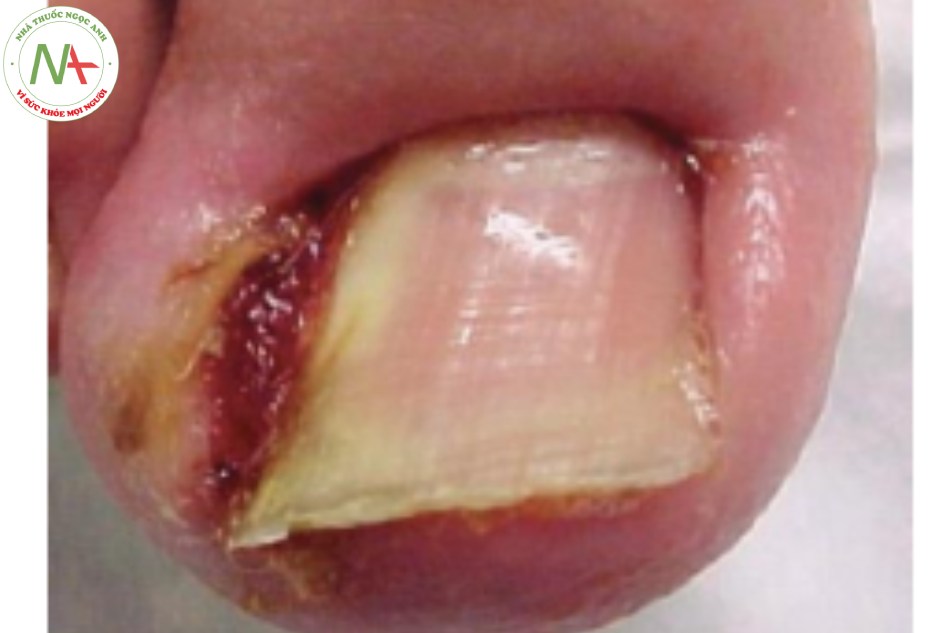
CHẨN ĐOÁN PHÂN BIỆT
Việc chẩn đoán móng chọc thịt hiếm khi khó khăn vì dấu hiệu điển hình của nó.
XÉT NGHIỆM VÀ SINH THIẾT
Vì chẩn đoán đơn giản, không cần xét nghiệm hoặc sinh thiết.
ĐIỀU TRỊ
Đối với tình trạng móng chọc thịt ở mức độ nhẹ đến trung bình, bạn có thể mang giày đủ rộng, cắt phiến móng thẳng ngang, bôi thuốc sát trùng và nhét một miếng bông gòn dưới bờ móng. Can thiệp phẫu thuật là cần thiết khi điều trị bảo tồn thất bại hoặc móng chọc thịt nghiêm trọng. Loại bỏ một phần hoặc toàn bộ phiến móng, sau đó phá hủy nền móng bằng phẫu thuật hoặc hóa chất (85% dung dịch phenol) thường là phương pháp điều trị. Mô hạt có thể được cắt bỏ hoặc đốt.
DIỄN TIẾN VÀ BIẾN CHỨNG
Móng chọc thịt là một quá trình mãn tính, gây đau và sưng tấy cản trở việc đi lại. Đôi khi, viêm mô tế bào ở ngón chân có thể là một biến chứng.
BỆNH HỌC
Phiến móng chọc thịt có vai trò như một dị vật, gây ra phản ứng viêm ở nếp gấp móng bên.
VIÊM QUANH MÓNG (PARONYCHIA)
ĐỊNH NGHĨA
Viêm quanh móng (paronychia) là một quá trình viêm của nếp gấp móng (Hình 21.3A). Viêm quanh móng cấp tính thường là kết quả của nhiễm trùng do vi khuẩn, thường là do Staphylococcus aureus. Viêm quanh móng mãn tính thường do nấm Candida albicans gây ra. Yếu tố ảnh hưởng đến việc gây ra viêm quanh móng mãn tính là chấn thương hoặc ngâm nước tạo ra vết nứt ở lớp biểu bì (cuticle) giữa nếp móng và phiến móng. Sự phá vỡ này tạo ra một khoang giữ ẩm và thúc đẩy sự phát triển của vi sinh vật.
Viêm quanh móng cấp tính thường do Staphylococcus aureus gây ra; viêm quanh móng mãn tính do nấm Candida albicans gây ra.
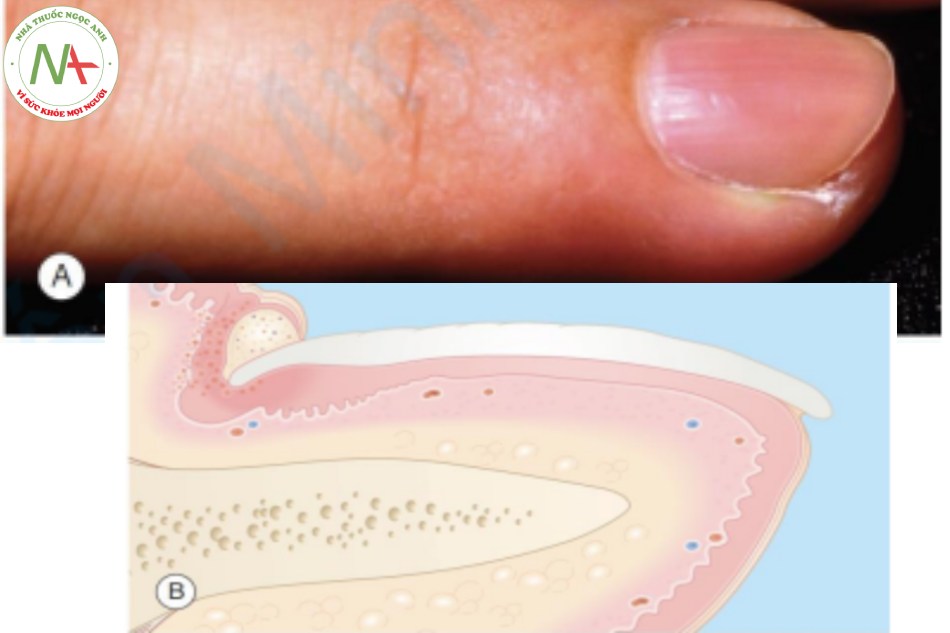
A. Viêm quanh móng cấp tính – nếp gấp móng sưng tấy, đỏ. B. Viêm quanh móng mãn tính – lớp biểu bì phù nề và viêm, bị biến dạng với khoang chứa mủ và sợi nấm.
TỶ LỆ MẮC
Viêm quanh móng mãn tính xảy ra ở trẻ em có thói quen mút ngón tay cái và ở người lớn làm công việc “ẩm ướt”. Đặc biệt dễ bị tổn thương là người lớn (không bị tiểu đường, 3,4%; tiểu đường, 9,6%) tiếp xúc với môi trường ẩm ướt khi làm công việc chăm sóc con cái và nội trợ. Nhân viên pha chế, lao công và những người lao động khác làm những công việc ẩm ướt cũng có nguy cơ mắc bệnh.
TIỀN SỬ
Viêm quanh móng cấp tính phát triển nhanh chóng, dẫn đến nếp gấp móng bị đau nhức rõ rệt. Viêm quanh móng mãn tính phát triển ngấm ngầm và ban đầu thường không được bệnh nhân chú ý. Tiền sử làm móng hoặc công việc ẩm ướt ở người lớn hoặc mút ngón tay ở trẻ em là phổ biến.
DẤU HIỆU LÂM SÀNG
Mặc dù bất kỳ ngón tay nào cũng có thể bị viêm quanh móng, nhưng ngón thứ hai và thứ ba thường bị ảnh hưởng nhất. Viêm quanh móng cấp tính gây đau, đỏ và sưng, có thể kèm theo áp xe hoặc viêm mô tế bào.
Viêm quanh móng mãn tính có đặc điểm là mất lớp biểu bì, hơi đau, sưng, đỏ và đôi khi nếp gấp móng bị tách ra khỏi phiến móng. Thường thấy xuất hiện mủ hoặc “chất sệt” và biến dạng của phiến móng.
CHẨN ĐOÁN PHÂN BIỆT
Viêm quanh móng cấp tính do vi khuẩn có thể bị nhầm lẫn với viêm mủ do virus herpes (herpetic whitlow). Phết Tzanck và nuôi cấy giúp phân biệt hai loại này. Viêm quanh móng mãn tính là một thực thể lâm sàng đặc biệt và không nên nhầm lẫn với các quá trình viêm khác.
XÉT NGHIỆM VÀ SINH THIẾT
Viêm quanh móng cấp tính không đáp ứng với liệu pháp kháng sinh thích hợp nên được nuôi cấy và có thể chụp X quang để loại trừ viêm tủy xương. Đối với viêm quanh móng mãn tính, nguồn gốc nấm có thể được xác nhận bằng soi tươi KOH các mảnh vụn lấy từ dưới lớp biểu bì (Hình 21.3B). Nuôi cấy thường cho thấy hệ vi sinh hỗn hợp, bao gồm vi khuẩn và các loài Candida.
ĐIỀU TRỊ
Viêm quanh móng cấp tính nên được rạch và dẫn lưu khi nó di động. Liệu pháp kháng sinh phù hợp tác nhân gây bệnh nên được thực hiện. Trong hầu hết các trường hợp, liệu pháp này gồm cephalexin, erythromycin hoặc dicloxacillin.
Viêm quanh móng mãn tính đòi hỏi phải tránh tiếp xúc lâu với ẩm ướt. Đeo găng tay là bắt buộc, tốt nhất là găng tay bằng cotton dưới lớp cao su hoặc nhựa vinyl. Nên tránh rửa và làm móng thường xuyên. Một chế phẩm bôi ngoài da chống nấm và chống viêm như clotrimazole kết hợp với betamethasone dipropionate bôi hai lần mỗi ngày rất hữu ích. Chấn thương và tiếp xúc với nước phải được chấm dứt để điều trị viêm quanh móng mãn tính.
DIỄN TIẾN VÀ BIẾN CHỨNG
Viêm quanh móng cấp tính thường không phải là tiền thân của viêm quanh móng mãn tính. Nó được giải quyết sau khi được điều trị bằng kháng sinh thích hợp và rạch và dẫn lưu, nếu cần.
Theo định nghĩa, viêm quanh móng mãn tính diễn biến trong một thời gian dài do chấn thương cơ học lặp đi lặp lại và tiếp xúc với nước dẫn đến quá trình viêm và nhiễm trùng mãn tính.
BỆNH HỌC
Viêm quanh móng mãn tính là do các vi sinh vật gây sưng và viêm nếp gấp móng. Sự phá vỡ của lớp biểu bì và ẩm ướt tạo ra môi trường thúc đẩy sự phát triển của nấm men và vi khuẩn. Những vi sinh vật này cũng gây viêm chất nền móng, dẫn đến hình thành móng bất thường và sau đó là chứng loạn dưỡng móng.
BỆNH VẢY NẾN (PSORIASIS)
ĐỊNH NGHĨA
Loạn dưỡng móng do bệnh vảy nến gây ra là kết quả của sự sừng hóa bất thường của chất nền và giường móng thứ phát do sự tham gia của các cấu trúc này trong bệnh vảy nến.
TỶ LỆ MẮC
Sự tham gia của móng ở bệnh nhân vảy nến là phổ biến. Tỷ lệ mắc bệnh được báo cáo nằm trong khoảng từ 10% đến 50%.
TIỀN SỬ
Bệnh vảy nến móng thường không có triệu chứng. Tuy nhiên, sự liên quan của móng tay có thể là một vấn đề thẩm mỹ đáng kể và sự biến dạng của móng chân có thể gây đau thứ phát do áp lực từ giày.
DẤU HIỆU LÂM SÀNG
Trong bệnh vảy nến, móng tay bị ảnh hưởng phổ biến hơn móng chân. Tất cả, hoặc một vài, móng có thể bị ảnh hưởng. Bệnh vảy nến chỉ ảnh hưởng đến móng tay là không thường gặp; ít hơn 5% bệnh nhân chỉ bị tổn thương móng mà không có biểu hiện trên da. Bác sĩ lâm sàng nên tìm những vị trí khác để xác định chẩn đoán, đặc biệt là những vị trí khác thường bị ảnh hưởng bởi bệnh vảy nến: da đầu, khuỷu tay, đầu gối và nếp gấp kẽ mông. Ở móng, các tổn thương đặc trưng nhất là nhiều vết rỗ nhỏ, được tạo ra bởi các tổn thương vảy nến có chấm trong chất nền móng. Sự tham gia của giường móng tạo ra sự đổi màu hơi nâu (vết dầu), phiến móng dày lên, phiến móng bị tách ra khỏi giường móng (tách móng), móng đầu xa bị vụn và ban xuất huyết (Hình 21.4A).
CHẨN ĐOÁN PHÂN BIỆT
Chẩn đoán phân biệt bệnh vảy nến ở móng bao gồm nấm móng, chấn thương, lão hóa và loạn dưỡng thứ phát do chàm hoặc một số quá trình viêm khác ở vùng nếp gấp móng. Nhiễm nấm móng có thể được loại trừ bằng cách nhuộm PAS trên mẩu móng, hoặc soi tươi KOH và nuôi cấy. Mặt khác, móng vảy nến chỉ có thể được chẩn đoán một cách chắc chắn khi các tổn thương điển hình khác của bệnh vảy nến được tìm thấy ở vị trí khác. Mặc dù móng rỗ là dấu hiệu đặc trưng nhất của bệnh vảy nến, nhưng đôi khi nó cũng liên quan đến chứng rụng tóc từng vùng.
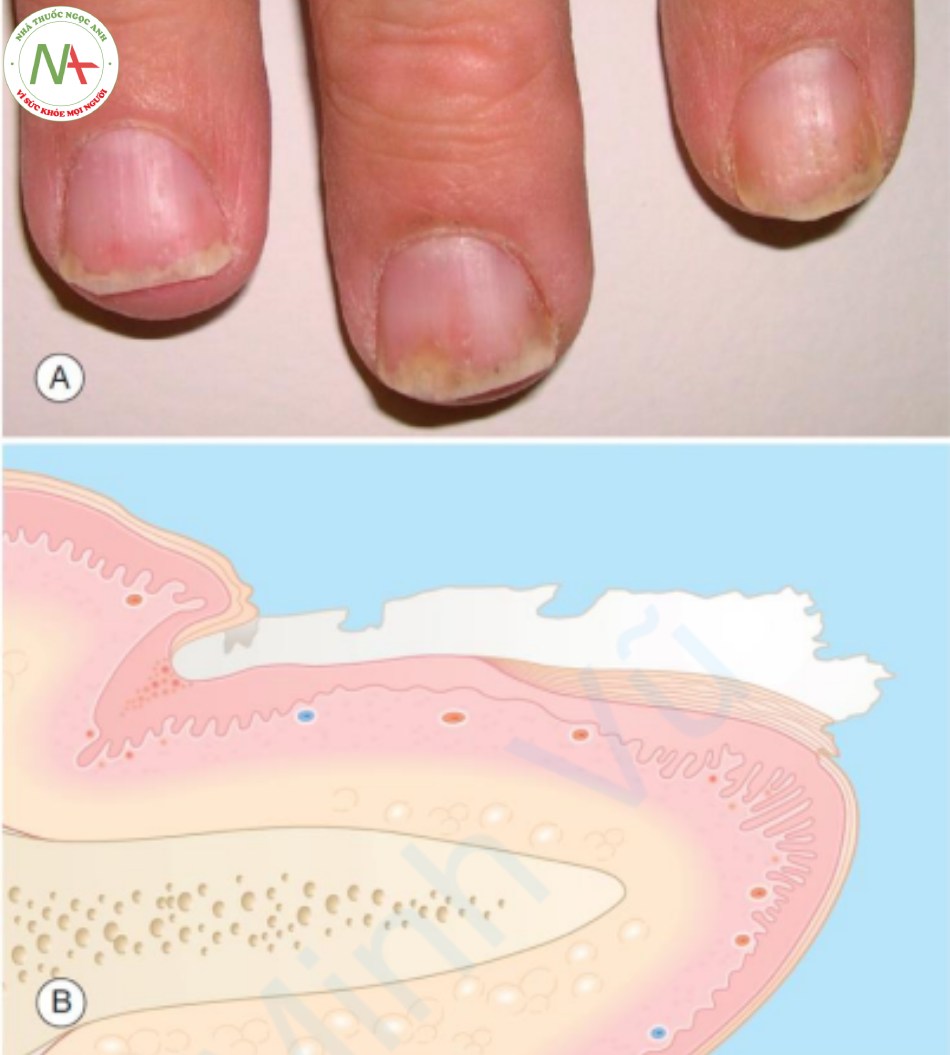
A. Móng nâu, đổi màu, tách ở phần xa. B. Phiến móng dày và rỗ. Biểu bì – dày, tăng sừng.
XÉT NGHIỆM VÀ SINH THIẾT
Hiếm khi sinh thiết móng để xác nhận chẩn đoán bệnh vảy nến (Hình 21.4B).
ĐIỀU TRỊ
Điều trị bệnh vảy nến ở móng rất khó và thường không hài lòng. Do đó, điều trị thường không được khuyến khích. Tiêm steroid vào nếp gấp móng gần đau và kết quả thường gây thất vọng. Thuốc bôi không hiệu quả.
Các loại thuốc toàn thân được sử dụng cho bệnh vảy nến thường giúp ích cho sự ảnh hưởng ở móng, nhưng với bệnh chỉ ở móng không chứng minh được hiệu quả của việc sử dụng các liệu pháp này. Cắt và tỉa móng bị biến dạng làm giảm cảm giác khó chịu do áp lực gây ra. Móng tay có thể được cải thiện về mặt thẩm mỹ bằng cách sử dụng móng nhựa điêu khắc và sơn móng tay.
DIỄN TIẾN VÀ BIẾN CHỨNG
Bệnh vảy nến ở móng là một tình trạng mãn tính với diễn tiến tăng và giảm. Thông thường, viêm khớp liên đốt ngón xa có liên quan đến sự tham gia của móng. Đôi khi móng bị nhiễm C. albicans hoặc Pseudomonas aeruginosa thứ phát. Nhiễm trùng Pseudomonas dễ dàng được nhận ra bởi sự đổi màu xanh lục và được điều trị bằng gentamicin hoặc polymyxin-B, một hoặc hai giọt 3 lần/ngày.
BỆNH HỌC
Bệnh vảy nến được đặc trưng bởi sự gia tăng đáng kể tốc độ sao chép tế bào biểu bì, dẫn đến sự tăng sinh tế bào sừng. Khi điều này xảy ra ở giường móng, chất sừng dư thừa bị mắc kẹt dưới phiến móng và dẫn đến hiện tượng tách móng. Biểu hiện “vết dầu” được tạo ra bởi các mảnh vụn chất sừng và tình trạng viêm ở giường móng. Các rỗ móng là kết quả của sự tham gia của chất nền móng, trong đó bệnh vảy nến có lẽ tạo ra các ổ khiếm khuyết nhỏ trong phiến móng. Khi phiến móng tiến tới, những phần khiếm khuyết này sẽ lộ ra, để lại những vết rỗ đặc trưng.
VIÊM DA DỊ ỨNG TIẾP XÚC VỚI MÓNG GIẢ ĐIÊU KHẮC
Móng giả điêu khắc được tạo ra bằng cách trộn monomer lỏng với bột polymer và sau đó đúc hợp chất acrylate này lên móng tự nhiên. Quá trình polyme hóa các chất dẻo acrylate này có thể được bắt đầu bằng tia UV thường được sử dụng trong tiệm làm móng. Acrylate monomer là chất nhạy cảm gây viêm quanh móng đỏ, ngứa và đau một hoặc hai ngày sau khi làm. Kết quả là viêm giường móng gây ra loạn dưỡng móng cũng như loại bỏ phần móng đã được điêu khắc (Hình 21.5).
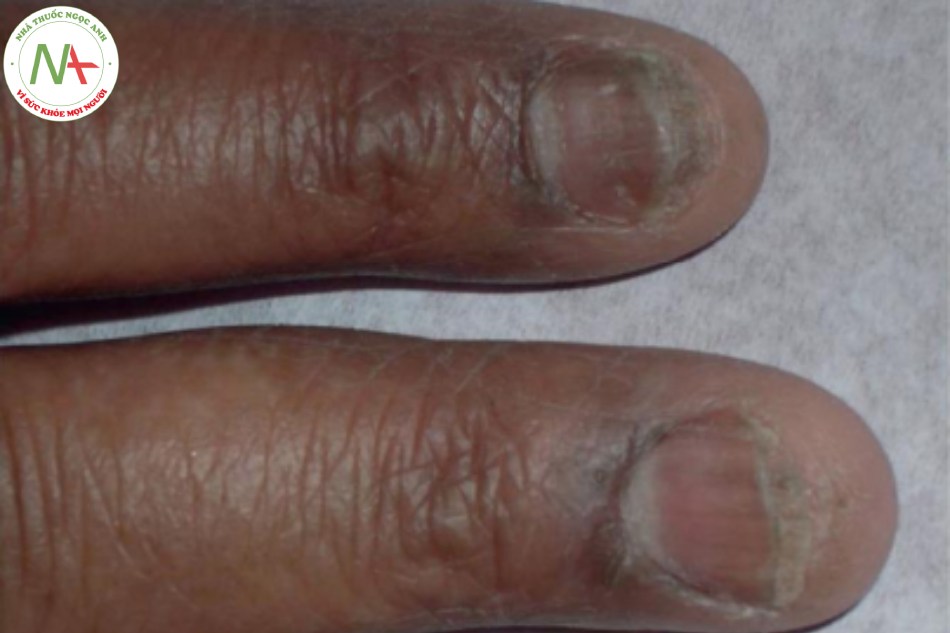
DÀY SỪNG LÒNG BÀN TAY BÀN CH N (PALMOPLANTAR KERATODERMA)
Dày sừng lòng bàn tay bàn chân là một rối loạn di truyền hiếm gặp do đột biến gen keratin, biểu hiện dưới dạng dày sừng lan tỏa, màu vàng ở lòng bàn tay và lòng bàn chân, có nền và viền màu đỏ. Móng có thể bị ảnh hưởng bởi chứng loạn dưỡng rõ rệt— dày lên, đổi màu, dễ gãy (Hình 21.6). Điều trị có thể khó khăn. Tuy nhiên, các chế phẩm tiêu sừng với axit salicylic, propylene glycol hoặc urê có thể hữu ích cũng như retinoid.
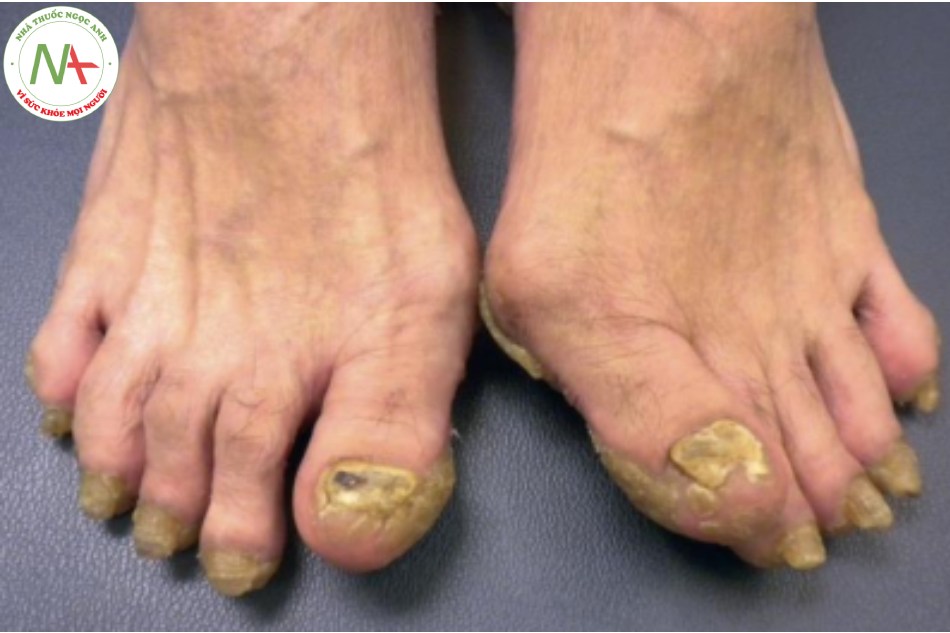
Lưu ý rìa lòng bàn chân và các ngón chân có hiện tượng tăng sừng và viêm rõ rệt.
