Tin Tức
Ngộ độc botulism: Nguyên nhân, chẩn đoán và hướng dẫn điều trị theo BMJ
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Nhà thuốc Ngọc Anh – Để tải bài viết Ngộ độc botulism: Nguyên nhân, chẩn đoán và hướng dẫn điều trị theo BMJ file PDF xin vui lòng click vào link ở đây.
Tóm tắt
- Ăn phải độc tố botulinum dẫn tới hội chứng lâm sàng có đặc điểm là liệt dây thần kinh sọ não, yếu hành tủy mắt và liệt mềm đối xứng, đi xuống trong khi không bị sốt. Bệnh nhân bị ngộ độc không có tình trạng suy giảm cảm giác.
- Chẩn đoán ngộ độc botulism là chẩn đoán lâm sàng, được xác nhận bằng việc tìm ra độc tố trong các bệnh phẩm lâm sàng.
- Điều trị dựa trên kết hợp giữa chăm sóc hỗ trợ tích cực và nhanh chóng cho dùng thuốc kháng độc tố ở những ca bệnh nghi ngờ.
Thông tin cơ bản
Định nghĩa
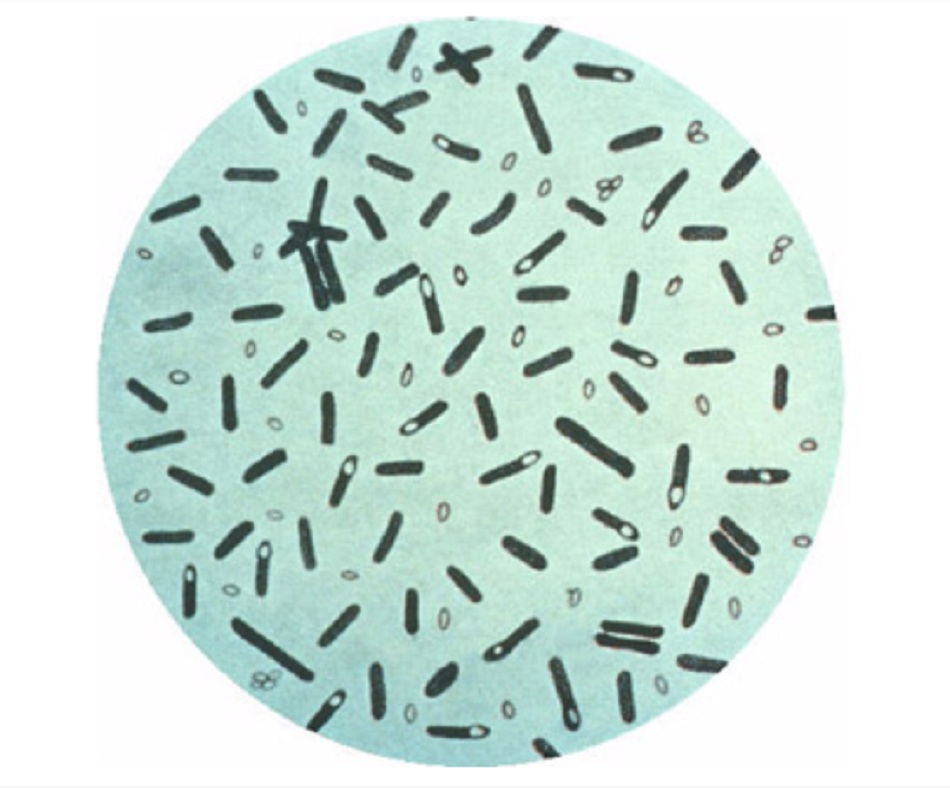
Ngộ độc botulism là bệnh liệt gây ra bởi độc tố thần kinh do Clostridium botulinum sản sinh ra. C botulinum là trực khuẩn kỵ khí gram dương, lớn chủ yếu tồn tại ở dạng bào tử cho đến khi điều kiện môi trường phù hợp cho vi khuẩn sinh sôi.
Các triệu chứng lâm sàng xảy ra khi độc tố botulinum xâm nhập vào hệ tuần hoàn toàn thân.
Dịch tễ học
Các ca bệnh ngộ độc botulism thường gặp tại Hoa Kỳ hơn là Anh Quốc.
Bào tử Clostridium botulinum có ở khắp mọi nơi. Tại Hoa Kỳ, 60% số ca bệnh ở phía đông sông Mississippi là do độc tố B, trong khi ở phía tây con sông này, 85% số ca bệnh là do độc tố A.[1] Ngộ độc botulism ở trẻ nhũ nhi, dạng thường gặp nhất, xảy ra với các loại độc tố A, B hoặc F. Có 80 đến 100 ca bệnh nhi tại Hoa Kỳ mỗi năm.[2] [CDC: National botulism surveillance] Tổng cộng 2419 ca bệnh nhũ nhi đã được báo cáo tại Hoa Kỳ kể từ năm 1976 đến năm 2006.[3] Trong khoảng thời gian này, có thêm 524 ca bệnh ngộ độc botulism ở trẻ nhũ nhi đã được xác định trên toàn cầu.[3] Cũng đã có báo cáo về các ca bệnh hiếm gặp bị ngộ độc botulism ở trẻ nhũ nhi do độc tố E sản sinh bởi Clostridium butyricum hoặc độc tố F sản sinh bởi Clostridium baratii.[4] [5] Ở Anh và Xứ Wales trong thời gian từ năm 1975 đến năm 2013, 16 ca bệnh ngộ độc bolulism ở trẻ nhũ nhi đã được báo cáo.[6]
Ngộ độc botulism do đồ ăn, là do độc tố A, B hoặc E, thường thấy nhất ở một đợt bùng phát. Dù thực phẩm đóng hộp bán trên thị trường thường là nguồn gây bệnh do đồ ăn vào đầu những năm 1900, nhưng hiện nay rau củ, trái cây và sản phẩm từ cá được bảo quản tại nhà lại là các nguồn gây bệnh thường gặp nhất.[7] Ở một số nền văn hóa, chẳng hạn như ở người bản địa Alaska, cách chuẩn bị đồ ăn yêu thích là lên men cá thường dẫn đến ngộ độc botulism.[8] Tại Trung Quốc, món đậu lên men làm tại nhà là nguyên nhân hàng đầu.[9] Thực phẩm thương mại và nhà hàng là các nguồn thỉnh thoảng vẫn gặp.[10] Tại Hoa Kỳ, 263 ca bệnh ngộ độc botulism do đồ ăn đã xảy ra trong khoảng thời gian từ năm 1990 đến năm 2000 (17-43 ca bệnh mỗi năm).[11] Trong năm 2014, có 15 ca bệnh ngộ độc thực phẩm đã được báo cáo tại Hoa Kỳ. [CDC: National botulism surveillance] Bệnh do đồ ăn đã được báo cáo trên toàn lãnh thổ Hoa Kỳ, nhưng hơn một nửa số ca bệnh (54%) xảy ra ở chỉ 5 tiểu bang miền tây (California, Washington, Oregon, Colorado và Alaska).[1]
Không thường gặp ngộ độc botulism do đồ ăn tại Anh Quốc.[12] Có nhiều ca bệnh hơn ở đông và nam Châu Âu, là những nơi người ta thường hay bảo quản thực phẩm tại nhà.[13] Ở Anh và Xứ Wales trong thời gian từ năm 1980 đến năm 2013, đã có 36 ca bệnh ngộ độc botulism do đồ ăn đã được báo cáo, với 3 ca dẫn đến tử vong. Trong số những ca bệnh này, vào năm 1989 có một đợt bùng phát gồm 26 ca do sữa chua hạt phỉ nhiễm khuẩn.[14]
Ngộ độc botulism do vết thương là do độc tố A hoặc B gây nên và là hậu quả của việc vết thương bị nhiễm bào tử C botulinum. Tình trạng này hầu như chỉ liên quan tới những người tiêm chích herotin ‘dạng nhựa đen’.[15] [16] Ở Anh và Xứ Wales trong thời gian từ năm 2000 đến năm 2013, 147 ca bệnh nghi ngờ ngộ độc botulism do vết thương đã được báo cáo. Tám ca tử vong đã được ghi nhận trong những năm từ 2003 đến 2013.[17]
Ngộ độc botulism do hít phải không xảy ra trong tự nhiên; một loại độc tố bất thường (nghĩa là loại C, D, F hoặc G) hoặc triệu chứng xuất hiện ở các bệnh nhân có cùng một yếu tố địa lý có thể gợi ý hành động khủng bố sinh học.
Các độc tố botulinum loại A và B đã được Cơ quan Quản lý Thực phẩm và Dược phẩm Hoa Kỳ (FDA) phê duyệt cho mục đích thẩm mỹ và trị liệu (ví dụ: co thắt mi, lác mắt, loạn trương lực cơ cổ). Đã có báo cáo các ca ngộ độc botulism do sử dụng thuốc khi sử dụng[18] độc tố botulinum loại A trong mỹ phẩm không được cấp phép và trị liệu.[19] [20] [Fig-1][Fig-2]
Bệnh căn học
Clostridium botulinum là trực khuẩn kỵ khí tuyệt đối, gram dương cỡ lớn chủ yếu tồn tại ở dạng bào tử cho đến khi điều kiện môi trường phù hợp cho vi khuẩn sinh sôi (ví dụ, kỵ khí, pH từ 4,8-8,5).[21]Loài này được chia thành 4 nhóm khác nhau về mặt di truyền cùng có khả năng sản sinh độc tố botulinum.[22] [23] C botulinum sản sinh bảy độc tố thần kinh phân biệt về mặt huyết thanh, được ký hiệu bởi các chữ cái từ A đến G. Bệnh ở người là do các độc tố loại A, B và E và ít gặp hơn là loại F. Những độc tố này là các metalloproteinase phụ thuộc kẽm,[24] đặc trưng bởi một chuỗi nặng (100 kD) và một chuỗi nhẹ (50 kD), liên kết với nhau bằng một liên kết disulfide.[25]
Tìm thấy bào tử C botylinum ở các mẫu đất và trầm tích biển trên khắp thế giới.[26] Những bào tử này có thể chịu được nhiệt độ 100°C (212°F) ở 1 atm trong vài giờ.[Fig-3]
Sinh lý bệnh học
Ngộ độc botulism trên lâm sàng là do độc tố botulinum xâm nhập vào tuần hoàn toàn thân và sau đó ức chế giải phóng acetylcholine từ đầu tận cùng của dây thần kinh trước synap. Độc tố đi vào tuần hoàn thông qua niêm mạc (do đồ ăn và hít phải) hoặc thông qua một vết rách ở da (vết thương hoặc do dùng thuốc). Ở trẻ nhũ nhi, sự hấp thụ độc tố xảy ra do không có hệ vi khuẩn có lợi cạnh tranh.[27] Sau khi được hấp thụ vào dòng máu, độc tố theo máu đến các synap của dây thần kinh ngoại biên và dây thần kinh sọ não. Chuỗi nặng làm trung gian gắn kết độc tố với các thụ thể trước synap, cho phép nhập bào qua trung gian thụ thể.[28]
Quá trình giải phóng acetylcholine tại giao thoa thần kinh-cơ là do một phức hệ dung hợp synap làm trung gian. Phức hệ này gồm có 3 thụ thể protein gắn kết dung hợp hòa tan (protein SNARE). Chuỗi nhẹ của độc tố sẽ ức chế sự giải phóng túi synap bằng cách cắt đứt các liên kết peptide của các protein SNARE này.[29] [30] Các độc tố thần kinh botulinum B, D, F và G sẽ cắt đứt synaptobrevin.[31] [32] Các độc tố A, C và E sẽ cắt đứt protein liên quan đến synaptosome (SNAP)-25.[25] [33] Độc tố C tác động lên syntaxin. Kết quả là, quá trình kích thích tế bào trước synap không thể tạo ra sự giải phóng chất dẫn truyền, dẫn đến liệt vận động hoặc loạn chức năng thần kinh tự chủ khi liên quan đến các đầu tận cùng dây thần kinh phó giao cảm hoặc hạch thần kinh tự chủ.
Phân loại
Các đường lây truyền
Do đồ ăn
- Ăn thực phẩm bị nhiễm độc tố botulinum.
Vết thương
- Vết thương bị nhiễm bào tử Clostridium botulinum.
Do dùng thuốc
- Các triệu chứng ngộ độc botulism là hậu quả của việc sử dụng độc tố này cho mục đích thẩm mỹ hoặc trị liệu.
Hít phải
- Hít phải độc tố botulinum dạng khí dung; không xảy ra trong tự nhiên và gợi ý hành động khủng bố sinh học.
Ngộ độc botulism ở trẻ sơ sinh
- Kết quả từ việc tiếp xúc với đất, bụi hoặc nguồn thức ăn nhiễm khuẩn trong năm đầu tiên của cuộc đời.
Phòng ngừa
Ngăn ngừa sơ cấp
Chuẩn bị thức ăn cẩn thận giúp phòng ngừa các ca ngộ độc botulism do đồ ăn. Độc tố botulinum không bền nhiệt và làm nóng thức ăn nhiễm khuẩn ở nhiệt độ 85°C (185°F) trong ít nhất 5 phút sẽ khử hoạt tính của chúng. Hộp chứa thực phẩm phồng lên có thể chứa khí do Clostridium botulinum sản sinh ra và không nên mở ra. Tuyệt đối không cho trẻ nhũ nhi dưới 12 tháng tuổi ăn mật ong.[41]
Ngăn ngừa thứ cấp
Trong trường hợp bùng phát bệnh, cần bảo quản thức ăn nghi ngờ bị nhiễm bệnh trong tủ lạnh cho tới khi nhân viên sức khỏe cộng đồng tới mang đi. Xét nghiệm với ngộ độc botulism tại Mỹ chỉ được thực hiện tại Trung tâm Kiểm soát và Phòng chống Dịch bệnh (CDC) và phòng thí nghiệm sức khỏe cộng đồng tại một số tiểu bang và thành phố. Theo Nhóm Công tác về Phòng ngự Sinh học Dân sự, những người có khả năng phơi nhiễm với các đợt bùng phát ngộ độc botulism do đồ ăn cần được theo dõi chặt chẽ xem có phát triển các dấu hiệu và triệu chứng không; cần nhanh chóng cho dùng thuốc kháng độc ngay khi thấy các dấu hiệu đầu tiên của bệnh.[46]
Trong trường hợp cố ý phát tán độc tố botulinum dạng khí dung, có thể áp dụng biện pháp bảo vệ như dùng khăn quàng hoặc khăn tay bịt miệng và mũi. Cần rửa vùng da và giặt sạch quần áo bị phơi nhiễm bằng xà phòng và nước, đồng thời phải tẩy sạch bề mặt nhiễm khuẩn bằng dung dịch thuốc tẩy hypochlorite 0,1%. Phải thực hiện khử hoạt tính độc tố trong môi trường trong vòng 2 ngày.[46]
Chẩn đoán
Tiền sử ca bệnh
Tiền sử ca bệnh #1
Mẹ của một trẻ nhũ nhi 4 tháng tuổi báo cáo rằng bé đã bị táo bón 3 đến 4 ngày. Chị cho biết bé khó bú mẹ trong 24 giờ trước đồng thời không thể mút và nuốt sữa. Chị cũng cảm thấy rất lo lắng vì người bé mềm rủ khi nằm trên tay mẹ và bé khóc rất yếu.
Tiền sử ca bệnh #2
Một người đàn ông 34 tuổi có biểu hiện khởi phát cấp tính chứng mờ mắt, buồn nôn và nôn. Anh thấy hai cánh tay và thân mình yếu. Anh cho biết mình mới trở về từ Alaska. Và một chi tiết quan trọng là, anh nhớ mình đã ăn món cá bảo quản tại nhà khi ghé thăm một người bạn của gia đình.
Các bài trình bày khác
Trong khi độc tố botulinum có thể đi đến giao thoa thần kinh-cơ thông qua nhiều con đường (do đồ ăn, vết thương, do dùng thuốc hoặc hít phải), các biểu hiện lâm sàng của mỗi con đường lại thường không phân biệt được.
Cách tiếp cận chẩn đoán từng bước
Chẩn đoán lâm sàng được xác nhận bằng nhận biết độc tố trong phòng thí nghiệm. Chỉ được sử dụng xét nghiệm điện sinh lý nếu kết quả xét nghiệm là âm tính, nhưng nghi ngờ ngộ độc botulism trên lâm sàng ở mức cao hoặc nghi ngờ có hội chứng nhược cơ Lambert-Eaton.
Phải khảo sát các yếu tố nguy cơ liên quan đến ngộ độc botulism và bao gồm cả việc ăn phải thực phẩm nhiễm khuẩn. Cũng cần cân nhắc đến trường hợp cố ý giải phóng độc tố botulinum (khủng bố sinh học) có liên quan chặt chẽ đến sự phát triển của tình trạng này. Các yếu tố nguy cơ yếu hơn khác bao gồm: ăn mật ong hoặc nuốt phải đất ở trẻ nhũ nhi, tiếp xúc với động vật bò sát (đặc biệt là rùa nước ngọt),[40] tiêm chích ma túy, vết thương dập nát, giải phẫu ruột bất thường và sử dụng độc tố botulinum trong trị liệu hoặc thẩm mỹ.
Biểu hiện lâm sàng
Trong khi độc tố botulinum có thể đi đến giao thoa thần kinh-cơ thông qua nhiều con đường (do đồ ăn, vết thương, do dùng thuốc hoặc hít phải), các biểu hiện lâm sàng của mỗi con đường lại thường không phân biệt được.
Ngộ độc botulism do đồ ăn
- Đặc trưng bởi chứng liệt dây thần kinh sọ não hai bên (mắt mờ và chứng song thị do liệt dây thần kinh III, IV và VI; chứng loạn cận ngôn và chứng khó nuốt do liệt dây thần kinh IX, X và XII) trong vòng 2-36 giờ sau khi ăn thực phẩm bị nhiễm khuẩn, sau đó là tình trạng liệt mềm đối xứng, đi .[2] [42]
- Co thắt vùng bụng, buồn nôn, nôn và tiêu chảy cũng có thể xuất hiện sớm trong quá trình mắc bệnh, mặc dù các triệu chứng này thường do các mầm bệnh không phải Clostridium xuất hiện đồng thời.[43]
- Những bệnh nhân bị bệnh không sốt, lú lẫn, hoặc mất tri giác, và hệ thống cảm giác bình .
- Loạn chức năng thần kinh tự chủ có thể có biểu hiện dưới dạng giảm thân nhiệt, bí tiểu, khô miệng và khô họng, hạ huyết áp theo tư thế và táo bón.
Ngộ độc botulism ở trẻ sơ sinh
- Đặc trưng bởi táo bón gặp ở 95% số ca bệnh.[44] [45]
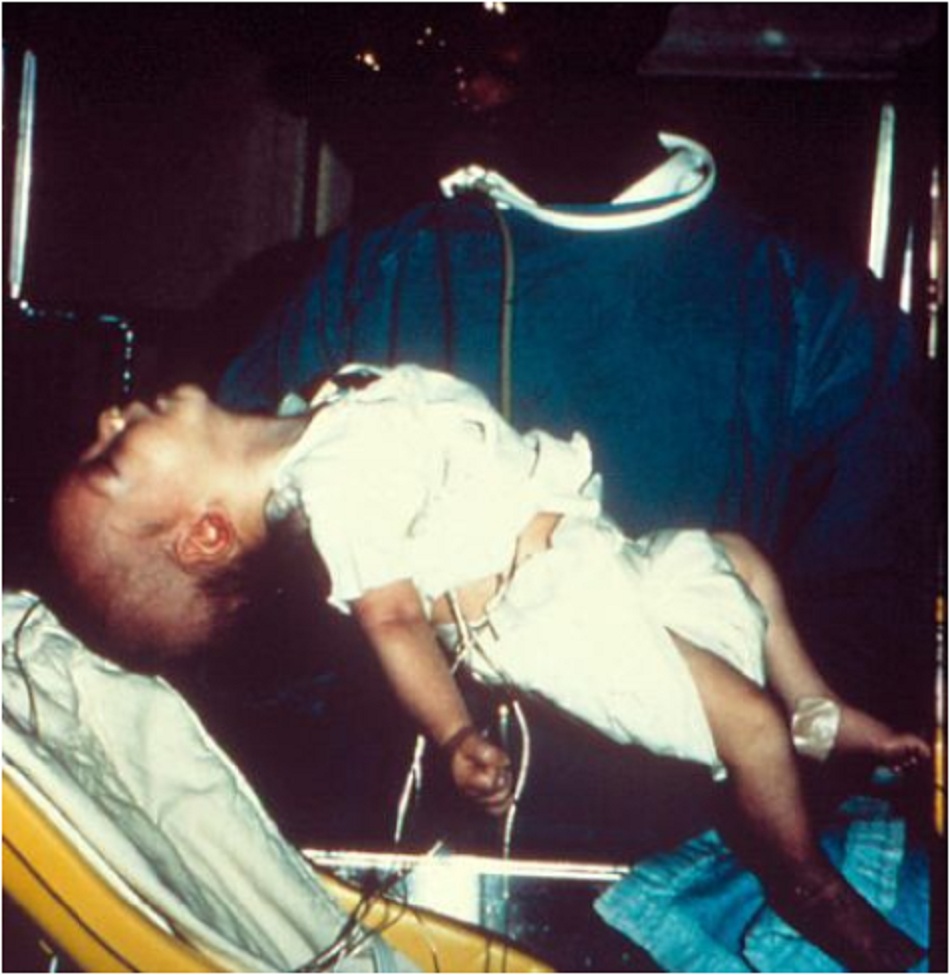
- Yếu cơ do tổn thương hành tủy và yếu chi sau khi trẻ nhũ nhi nhiễm khuẩn xuất hiện tình trạng khó bú, khóc yếu, sa mí mắt và nhược trương.[Fig-1]
Ngộ độc botulism do vết thương
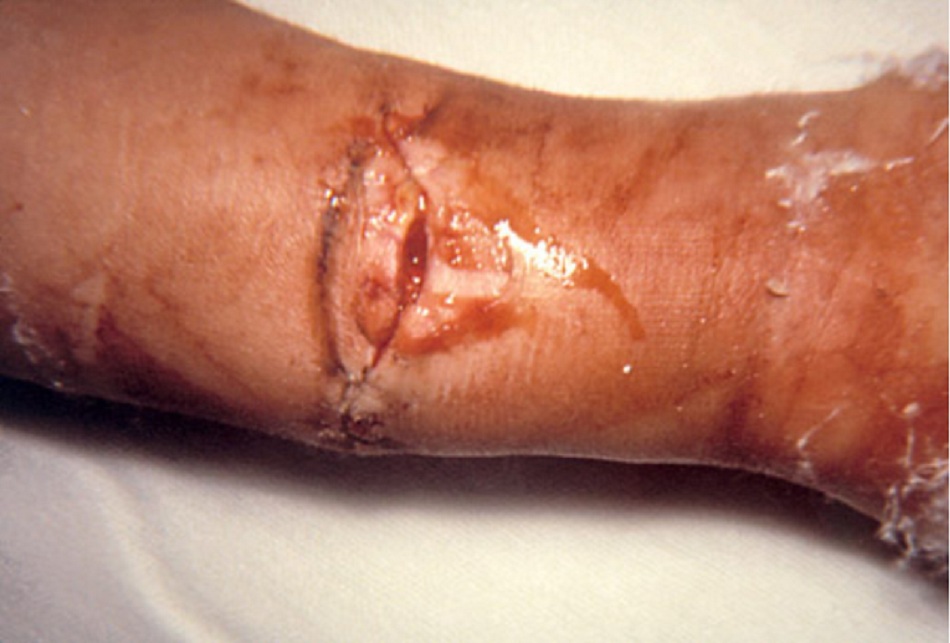
- Biểu hiện các dấu hiệu thần kinh giống với người bị bệnh do đồ ăn mà không có triệu chứng báo trước bệnh đường tiêu hóa và thời gian ủ bệnh dài hơn (4 đến 14 ngày).[23][Fig-2]
Ngộ độc botulism do hít vào
- Các dấu hiệu và triệu chứng biểu hiện giống với trường hợp người bị bệnh do đồ ăn.
- Thời gian tiềm tàng từ khi phơi nhiễm đến khi mắc bệnh lâm sàng sau khi hít phải là khoảng 12 giờ đến 5 ngày.[46]
Ngộ độc botulism do sử dụng thuốc
- Biểu hiện các dấu hiệu thần kinh giống với người bị bệnh do đồ ăn mà không có triệu chứng báo trước bệnh đường tiêu hóa.
Khám lâm sàng
Các dấu hiệu sớm
- Yếu cơ do ảnh hưởng hành tủy mắt.
- Giảm khả năng điều tiết và sụp mí mắt xảy ra do liệt dây thần kinh sọ não III, IV và VI.
- Yếu cơ dưới lưỡi là dấu hiệu liên quan đến dây thần kinh sọ não IX, X và XII.
Các dấu hiệu muộn
- Liệt đối xứng đi xuống ảnh hưởng tới cơ chủ động ở cổ, vai và các chi trên, sau đó là các chi dưới gần và xa.
- Phản xạ gân sâu, ban đầu biểu hiện, giảm nhẹ hoặc biến mất sau vài ngày nhiễm khuẩn.
- Rối loạn chức năng hô hấp có thể là do tắc nghẽn đường thở trên (xẹp hầu do liên quan tới dây thần kinh sọ não) hoặc yếu cơ hoành và cơ hô hấp phụ.
- Giãn đồng tử xảy ra ở <50% số ca bệnh.[43] Không có triệu chứng này cũng không làm giảm khả năng bị ngộ độc botulism.
Các xét nghiệm chẩn đoán
Chẩn đoán ngộ độc botulism truyền thống dựa trên việc chứng minh có độc tố trong huyết thanh, dịch tiết dạ dày, phân hoặc thức ăn.
Sinh thử nghiệm trên chuột
- Tiến hành ở mọi bệnh nhân nghi ngờ bị ngộ độc botulism.
- Những cách nhạy nhất để phát hiện độc tố botulism.[47]
- Huyết thanh, dịch tiết dạ dày, phân hoặc thức ăn được pha loãng trong dung dịch đệm phosphate và tiêm vào màng bụng của chuột thí nghiệm.
- Sau đó chuột được theo dõi xem có xuất hiện các triệu chứng giống ngộ độc botulism: lông xơ, yếu cơ và suy hô hấp hay không
- Có thể xác định loại độc tố bằng cách tiêm cho chuột nhiễm bệnh chất kháng độc tố đặc hiệu với loại độc tố gây ngộ độc botulism. Các triệu chứng ngộ độc botulism sẽ hết khi chuột nhiễm bệnh nhận được chất kháng độc tố phù hợp. Đã xác nhận và phân loại độc tố ở gần 75% số ca bệnh.[48]
- Tốn nhiều công sức và nguồn lực. Do vậy, chỉ có một số ít phòng thí nghiệm y tế công cộng mới có thể thực hiện thử nghiệm này.
- Cần thực hiện thử nghiệm theo chỉ dẫn của tiểu bang hoặc sở y tế địa phương hoặc Trung tâm Kiểm soát và Phòng chống Dịch bệnh (CDC).[49] [CDC: Botulism]
- Một cơ sở kiểm soát cấp 2 là yêu cầu tối thiểu để phát hiện và đánh giá Clostridium botulinum, do hoạt lực của vi khuẩn này.
Nuôi cấy
- Chỉ được thực hiện ở các ca ngộ độc botulism do đồ ăn hoặc ở trẻ nhũ nhi.
- Nuôi cấy mẫu đồ ăn, dịch hút dạ dày hoặc thành phần trong phân từ các bệnh nhân có thể tìm ra C botulinum.
- Cần có điều kiện kỵ khí tuyệt đối để vi khuẩn phát triển, và hệ vi khuẩn cạnh tranh cư trú trong phân hoặc các chủng C botulinum không gây độc có thể gây khó khăn trong việc phân lập.
Xét nghiệm điện sinh lý
Ở bệnh nhân có hội chứng lâm sàng gợi ý ngộ độc thịt có kết quả thử độc tố và kết quả nuôi cấy phân âm tính, xét nghiệm điện sinh lý có thể đưa ra chẩn đoán giả định.[50]
- Có đặc trưng là điện thế gợi hoạt động cơ nhỏ để đáp ứng với kích thích thần kinh trên tối đa ở một cơ bị ảnh hưởng lâm sàng.
- Các xét nghiệm thần kinh cảm giác có kết quả bình thường.
- Tốc độ dẫn truyền vận động bình thường.
- Biên độ điện thế hoạt động cơ toàn phần giảm ở 85% số ca bệnh.
- Kích thích dây thần kinh lặp lại ở tần số cao (>20 Hz) có thể’ cho thấy thay đổi nhỏ trong đáp ứng vận động.
- Mức hiệu thể sau co cơ cứng (PTF) từ 30% đến 100% trong ngộ độc botulism và có thể kéo dài trong vài phút. Ở các ca bệnh có hội chứng nhược cơ Lambert-Eaton (LEMS), PTF từ 200% trở lên nhưng chỉ kéo dài 30 đến 60 giây.
- Xét nghiệm này rất khó chịu và không nên yêu cầu trừ khi ngộ độc botulism hoặc LEMS là một sự cân nhắc nghiêm túc.
Các xét nghiệm mới nổi để xác định ngộ độc botulism do đồ ăn
Xét nghiệm hấp thụ miễn dịch liên kết với enzyme
- Đã cho thấy độc tố botulinum ở các mẫu thức ăn bị nhiễm khuẩn như phi lê cá, cá hồi và thịt bò muối đóng hộp, các sản phẩm mì pasta và rau củ đóng hộp.[51] [52] [53] [54]
Phản ứng khuếch đại chuỗi gen
- Có thể đóng vai trò là phương pháp chẩn đoán nhanh; tuy nhiên, các thành phần tế bào của các bệnh phẩm lâm sàng và thực phẩm có thể giới hạn độ nhạy.[55]
- Có thể đạt được độ nhạy lớn hơn với DNA được tách ra, nhưng quy trình này có thể tốn nhiều công sức và thời gian.
Các yếu tố nguy cơ
Thường gặp
Ăn thức ăn bị nhiễm khuẩn
- Nguồn thức ăn có khả năng nhiễm khuẩn gồm rau củ quả và cá đóng hộp tại nhà; thức ăn lên men; và đồ ăn nhà hàng hoặc thương mại.[7] [8] [9] [10] [34]
Nhóm tuổi nhũ nhi
- Ngộ độc botulism ở trẻ sơ sinh xảy ra với các độc tố loại A, B, hoặc F. Đây là dạng thường gặp nhất của bệnh này xảy ra ở 80 đến 100 bệnh nhân tại Mỹ hàng năm.[2] Ở Anh và Xứ Wales trong thời gian từ năm 1975 đến năm 2013, 16 ca bệnh ngộ độc bolulism ở trẻ nhũ nhi đã được báo cáo.[6]
- Nhiễm khuẩn xảy ra do hấp thụ độc tố do Clostridium botulinum sản sinh ra tại chỗ. Các vi khuẩn cư ngụ trong ruột của trẻ nhũ nhi từ 6 ngày tuổi đến 12 tháng tuổi khi không có hệ vi khuẩn có lợi cạnh tranh được tìm thấy ở trẻ em và người lớn.[27]
- Do môi trường vi mô trong đường ruột của trẻ nhũ nhi, các bào tử đã ăn vào có khả năng sinh sôi và sau đó vi khuẩn có thể sản sinh độc tố. Ở người lớn, bào tử không thể sinh sôi.
- Ngộ độc botulism ở trẻ sơ sinh thường là do ăn mật ong. Còn xuất hiện các nguồn khác, bao gồm đất bị nhiễm khuẩn.
Khủng bố sinh học
- Cần nghi ngờ có hành vi cố ý phát tán độc tố botulinum nếu có số lượng lớn bệnh nhân bị liệt mềm cấp tính và liệt hành tủy rõ ràng. Một loại độc tố bất thường (nghĩa là loại C, D, F hoặc G) hoặc triệu chứng xuất hiện ở các bệnh nhân thuộc cùng khu vực địa lý cũng có thể gợi ý hành động khủng bố sinh học.
Không thường gặp
Ăn mật ong ở trẻ nhũ nhi
- Ngộ độc botulism ở trẻ nhũ nhi thường được cho là do ăn mật ong, nhưng vì hiện nay không khuyến khích cho trẻ nhũ nhi ăn mật ong nên số ca bệnh đã giảm xuống.
Ăn phải đất ở trẻ nhũ nhi
- Tìm thấy bào tử Clostridium botulinum trong các mẫu đất trên khắp thế giới. Nuốt phải đất có khả năng là nguyên nhân gây ngộ độc botulism ở trẻ sơ sinh.
Tiêm chích ma túy
- Ngộ độc botulism do vết thương hầu như chỉ liên quan tới những người tiêm chích herotin ‘dạng nhựa đen’, được báo cáo lần đầu tại Hoa Kỳ vào những năm 1990.
- Heroin bị nhiễm khuẩn trong khi bào chế dẫn tới nhiễm bệnh, đặc biệt ở những bệnh nhân ‘tiêm ma túy dưới da’ (tiêm ma túy vào mô thay vì vào tĩnh mạch).[15] [16]
- Đã có báo cáo các trường hợp tương tự ở châu Âu từ năm 2000.[35] [36] [37]
Vết thương dập nát
- Có thể làm cho bệnh nhân bị ngộ độc botulism do vết thương.
- Có thể do độc tố loại A hoặc loại B, và do vết thương bị nhiễm bào tử Clostridium botulinum. Quá trình nảy mầm và sản sinh độc tố sau đó dẫn tới hình thành áp-xe và một hội chứng lâm sàng giống với bệnh do đồ ăn.
Giải phẫu ruột bất thường
- Trong trường hợp hiếm gặp, Clostridium botulinum sản sinh độc tố cư ngụ và sau đó gây nhiễm khuẩn ở người trưởng thành, dẫn tới mắc bệnh đường tiêu hóa.
- Những người trưởng thành có nguy cơ bao gồm những người mất vi khuẩn cư trú trong ruột do bất thường về giải phẫu, rối loạn chức năng hoặc sử dụng thuốc kháng sinh.
- Tại Ý, đã phát hiện các ca vi khuẩn Clostridium butyricum sản sinh độc tố E liên quan tới túi thừa Meckel.[38]
Sử dụng độc tố botulinum trong trị liệu hoặc thẩm mỹ
- Đã có báo cáo các ca ngộ độc botulism do sử dụng thuốc hiếm gặp ở trẻ em sau khi sử dụng độc tố loại B trong điều trị liệt cứng tứ chi[39] hoặc sử dụng độc tố loại A để giảm sự co cứng và loạn trương lực đi kèm với bệnh bại não.[18]
- Ngoài ra, đã có báo cáo các ca ngộ độc botulism do sử dụng thuốc khi sử dụng độc tố botulinum loại A trong mỹ phẩm không được cấp phép.[19]
Tiếp xúc với động vật bò sát
- Đã có báo cáo về ngộ độc botulism do Clostridium butyricum (sản sinh ra độc tố thần kinh botulinum loại E) ở trẻ nhỏ tiếp xúc với động vật bò sát nuôi trong nhà, đáng chú ý là rùa nước ngọt.[40]
Các yếu tố về tiền sử và thăm khám
Các yếu tố chẩn đoán chủ yếu
Có các yếu tố nguy cơ (thường gặp)
- Các yếu tố nguy cơ bao gồm ăn thức ăn bị nhiễm bẩn, nhóm tuổi sơ sinh và khủng bố sinh học.
Mắt mờ và song thị (thường gặp)
- Liệt dây thần kinh sọ não III, IV, và VI.
Giảm khả năng điều tiết (thường gặp)
- Liệt dây thần kinh sọ não III, IV, và VI.
Sụp mí mắt (thường gặp)
- Liệt dây thần kinh sọ não III, IV, và VI.
Yếu cơ do ảnh hưởng hành tủy mắt (thường gặp)
- Yếu cơ do ảnh hưởng hành tủy mắt là đặc điểm ban đầu của ngộ độc botulism. Không có đặc điểm cho thấy đó là chẩn đoán khác.
- Biểu hiện gồm mắt mờ, song thị, loạn vận ngôn và khó nuốt.
- Trẻ sơ sinh bị ảnh hưởng sẽ bị khó cho ăn và tiếng khóc yếu ớt.
Yếu cơ dưới lưỡi (thường gặp)
- Liên quan tới dây thần kinh sọ não IX, X, và XII.
Chứng loạn cận ngôn (thường gặp)
- Liên quan tới dây thần kinh sọ não IX, X, và XII.
Khó nuốt (thường gặp)
- Liên quan tới dây thần kinh sọ não IX, X, và XII.
Liệt mềm đi xuống đối xứng (thường gặp)
- Ảnh hưởng tới cơ chủ động ở cổ, vai và các chi trên, sau đó là các chi dưới gần và xa.
- Phản xạ gân sâu, ban đầu biểu hiện, giảm nhẹ hoặc biến mất sau vài ngày nhiễm khuẩn.
- Rối loạn chức năng hô hấp có thể do yếu cơ hoành và cơ hô hấp phụ.
Các yếu tố chẩn đoán khác
Nhược trương (thường gặp)
- Dấu hiệu yếu cơ các chi và hành tủy ở trẻ sơ sinh.
Khó cho bú ở trẻ nhũ nhi (thường gặp)
- Triệu chứng yếu cơ các chi và hành tủy ở trẻ sơ sinh.
Tiếng khóc yếu ở trẻ nhũ nhi (thường gặp)
- Triệu chứng yếu cơ các chi và hành tủy ở trẻ sơ sinh.
Hạ thân nhiệt (thường gặp)
- Có thể là biểu hiện của rối loạn thần kinh thực vật.
Bí tiểu (thường gặp)
- Có thể là biểu hiện của rối loạn thần kinh thực vật.
Táo bón (thường gặp)
- Có thể là biểu hiện của rối loạn thần kinh thực vật.
- Triệu chứng biểu hiện ở 95% số trẻ sơ sinh.[44] [45]
Khô miệng và họng (thường gặp)
- Có thể là biểu hiện của rối loạn thần kinh thực vật.
Hạ huyết áp tư thế (thường gặp)
- Có thể là biểu hiện của rối loạn thần kinh thực vật.
Bệnh đường tiêu hóa (thường gặp)
- Co thắt vùng bụng, buồn nôn, nôn và tiêu chảy cũng có thể xảy ra trong vòng 2 đến 36 tiếng sau khi ăn thực phẩm nhiễm khuẩn, mặc dù các triệu chứng này thường được do các mầm bệnh không phải Clostridium xuất hiện đồng thời.[43]
Phản xạ gân sâu yếu dần hoặc không có (thường gặp)
- Biểu hiện ban đầu; giảm nhẹ hoặc biến mất sau vài ngày nhiễm .
Không bị sốt (thường gặp)
- Nếu bị sốt thì phải xem xét các chẩn đoán khác hoặc diễn ra nhiều quá trình nhiễm khuẩn.
Rối loạn chức năng hô hấp (không thường gặp)
- Có thể là do tắc nghẽn đường thở trên (p hầu do liên quan tới dây thần kinh sọ não) hoặc yếu cơ hoành và cơ hô hấp phụ.
Giãn đồng tử (không thường gặp)
- Giãn đồng tử xảy ra ở <50% số ca bệnh.[43] Không có triệu chứng này cũng không làm giảm khả năng bị ngộ độc botulism.
Xét nghiệm chẩn đoán
Xét nghiệm thứ nhất cần yêu cầu
| Xét nghiệm | Kết quả |
| Sinh thử nghiệm huyết thanh ở chuột, dịch tiết dạ dày, phân hoặc mẫu thực phẩm
• Tiến hành ở mọi bệnh nhân nghi ngờ bị ngộ độc thịt. Có được xác nhận và phân loại độc tố ở gần 75% số ca bệnh.[48] Không may là, tùy thuộc vào nồng độ độc tố của bệnh , các triệu chứng ở chuột có thể không rõ ràng trong 24 đến 48 tiếng. • Sinh thử nghiệm ở chuột tốn nhiều công sức và nguồn lực, và vì thế chỉ một số ít phòng thí nghiệm y tế công cộng mới có thể tiến hành thử nghiệm này. • Có thể lấy thông tin chi tiết về chuẩn bị và vận chuyển mẫu bằng cách liên hệ với sở y tế công cộng địa phương hoặc tiểu bang.[49] Tại Hoa Kỳ, đó là Trung tâm Kiểm soát và Phòng chống Dịch bệnh (CDC). [CDC: Botulism] |
Xác nhận độc tố Clostridium botulinum |
| Nuôi cấy mẫu thực phẩm, dịch chọc hút dạ dày hoặc phân
• Được tiến hành ở các ca ngộ độc thịt do thực phẩm hoặc ở trẻ sơ sinh. • Dùng lòng đỏ trứng làm môi trường nuôi cấy, cụm khuẩn phát triển phát ra nhiều màu sắc và sau đó là đường viền khuẩn lạc bất thường. • Bao quanh các khuẩn lạc C botulinum loại C, D và E là một vùng rộng (2-4 mm) chất kết tủa màu vàng, trong khi các khuẩn lạc loại A và B có vùng này hẹp hơn. • Các vi khuẩn khác trong chi Clostridium sản sinh ra các khuẩn lạc có đặc điểm hình thái tương tự nhưng không tạo ra độc tố. • Cần có điều kiện kỵ khí tuyệt đối để vi khuẩn phát triển, và hệ vi khuẩn cạnh tranh cư trú trong phân hoặc các chủng C botulinum không gây độc có thể gây khó khăn trong việc phân lập. • Độ nhạy chung là từ 67% đến 73%.[56] |
Xác nhận độc tố Clostridium botulinum |
Các xét nghiệm khác cần cân nhắc
| Xét nghiệm | Kết quả |
| Xét nghiệm điện sinh lý
• Xét nghiệm này rất khó thực hiện và không nên yêu cầu trừ khi cân nhắc về ngộ độc botulism hoặc hội chứng nhược cơ Lambert-Eaton. • Các xét nghiệm thần kinh cảm giác có kết quả bình thường. • Tốc độ dẫn truyền vận động bình thường, trong khi biên độ của điện thế hoạt động cơ toàn phần đều giảm trong 85% số ca bệnh.[50] • Kích thích dây thần kinh lặp lại ở tần số cao (>20 Hz) có thể’ cho thấy thay đổi nhỏ trong áp ứng vận động. • Mức hiệu thể sau co cơ cứng (PTF) từ 30% đến 100% và có thể kéo dài trong vài phút. |
Điện thế hoạt động cơ nhỏ để đáp ứng với kích thích thần kinh trên tối đa ở một cơ bị ảnh hưởng lâm sàng. |
Các xét nghiệm giai đoạn đầu
| Xét nghiệm | Kết quả |
| Xét nghiệm hấp thụ miễn dịch liên kết với enzyme (ELISA)
• ELISA đã cho thấy độc tố botulinum ở các mẫu thức ăn bị nhiễm khuẩn như phi lê cá, cá hồi và thịt bò muối đóng hộp, các sản phẩm mì pasta và rau củ đóng hộp.[51] [52] [53] [54] • Việc sử dụng ELISA bị giới hạn ở các chất thực phẩm có proteinase nội sinh (ví dụ: lòng đỏ trứng, sữa) và các mẫu bệnh phẩm lâm sàng như huyết thanh hay phân.[57] |
Xác nhận độc tố Clostridium botulinum |
| Phản ứng khuếch đại chuỗi gien (PCR )
• Thành phần tế bào của các bệnh phẩm lâm sàng và thực phẩm có thể giới hạn độ nhạy của PCR. Có thể đạt được độ nhạy lớn hơn với DNA được iết xuất, nhưng quy trình này có thể tốn nhiều công sức và thời gian.[55] |
Xác nhận độc tố Clostridium botulinum |
Chẩn đoán khác biệt
| Tình trạng | Các dấu hiệu/triệu chứng khác biệt | Các xét nghiệm khác biệt |
| Hội chứng Guillain-Barre (GBS) | • Có biểu hiện liệt đi lên ở 95% số ca bệnh.[58]
• Tiền sử mắc bệnh hô hấp hoặc đường tiêu hóa trước đó (vi khuẩn Campylobacter jejuni ở một phần ba số ca bệnh) cũng gợi ý GBS. • Biến thể Miller Fisher của GBS có đặc điểm là liệt cơ mắt, thất điều, và mất phản xạ; chỉ 25% số bệnh nhân biểu hiện yếu chi như thường thấy trong các ca GBS. |
• Chọc dò tủy sống: Bệnh nhân GBS có thể có mức protein trong dịch não tủy (CSF) tăng lên, khi đang bị ngộ độc botulism, các kết quả xét nghiệm CSF đều bình thường. |
| Bệnh nhược cơ | • Bệnh nhân bị nhược cơ không có biểu hiện rối loạn thần kinh thực vật. | • Gần như tất cả các bệnh nhân bị nhược cơ có tự kháng thể chống lại thụ thể acetylcholine (AChR- Ab).[59] |
| Liệt do ve đốt (Dermacentor) | • Loại trừ bằng cách khám lâm sàng, vì ve Dermacentor vẫn sẽ bám vào bệnh nhân có triệu chứng.
• Thường có thể tìm thấy ve ở trên da đầu hoặc cổ, nhưng chúng có thể bám vào nách hoặc đáy chậu. • Ngược với bệnh nhân bị ngộ độc botulism, bệnh nhân bị liệt do ve đốt báo cáo các triệu chứng liệt đi lên (không phải đi xuống). |
• Chẩn đoán chỉ mang tính lâm sàng. |
| Hội chứng nhược cơ Lambert- Eaton (LEMS) | • Thường phân biệt LEMS bằng biểu hiện tăng cường độ cùng với co thắt kéo dài ở bệnh . | • Hầu hết bệnh nhân bị LEMS có quy luật điện sinh lý đặc thù để hỗ trợ chẩn đoán. Điện thế hoạt động cơ toàn phần (CMAP) của cơ nghỉ ở bệnh nhân mắc LEMS thường có biên độ ban đầu giảm đáng kể.[59]
• Sau khi kích thích thần kinh lặp lại (RNS) với tần số cao (10-50 Hz) hoặc kích hoạt căng cơ cố định tối đa ngắn, có sự gia tăng đáng kể trong biên độ CMAP. Mức tăng biên độ CMAP sau RNS tần số cao hoặc bài thể dục đẳng trường ngắn thường được gọi là hiệu thể sau vận động hoặc sau kích thích. |
| Ngộ độc phosphate hữu cơ | • Ngộ độc cấp tính có đặc điểm là các triệu chứng tăng tiết acetylcholine: nhịp tim chậm, chảy nước mắt, tiết nước bọt, co thắt phế quản, đi tiểu, nôn và tiêu chảy.
• Ngộ độc phosphate hữu cơ tan nhanh trong chất béo có thể dẫn tới hội chứng trung gian. Bệnh nhân bị ảnh hưởng có biểu hiện yếu cổ, giảm phản xạ gân sâu, bất thường dây thần kinh sọ não, và yếu cơ gần tương tự các trường hợp ngộ độc botulism. |
• Có thể sử dụng cách đo trực tiếp hoạt độ acetylcholinesterase trong hồng cầu, nhưng hầu hết các phòng thí nghiệm ở bệnh viện đều không thể thực hiện xét nghiệm này. Có thể thực hiện xét nghiệm hoạt độ cholinesterase trong huyết tương. Các triệu chứng ở bệnh nhân bị ngộ độc phosphate hữu cơ sẽ phđápản ứng với một thử nghiệm atropine ở người lớn và trẻ em. |
| Ngộ độc magiê | • Tăng magiê huyết có thể dẫn tới liệt cơ và mất phản xạ gân sâu.
• Vì chức năng cơ trơn cũng bị suy giảm nên bệnh nhân có thể bị suy giảm hô hấp và cuối cùng là ngừng thở. • Bệnh nhân bị ngộ độc magiê thường xuyên buồn ngủ. |
• Nồng độ magiê tăng cao. |
Điều trị
Cách tiếp cận điều trị từng bước
Chăm sóc hỗ trợ là nguyên tắc điều trị chính với ngộ độc thịt. Bệnh nhân nghi hoặc khẳng định mắc bệnh ngộ độc thịt cần được tiến hành hàng loạt đánh giá về dung tích sống ở đơn vị chăm sóc tích cực. Ngoài ra, cần đánh giá mức độ phản xạ yết hầu và ho, kiểm soát tiết dịch họng-thanh quản, độ bão hoà oxy và lực hít vào. Cần xem xét cho thở máy với bất kỳ bệnh nhân nào bị suy giảm đường thở trên (do liệt cơ hầu) hoặc giảm dung tích sống.
Tại Anh Quốc, Cơ quan Y tế Công cộng Anh đã đưa ra hướng dẫn trực tiếp về cách điều trị ngộ độc botulism. [Public Health England: Botulism]
Cho dùng nhanh kháng độc tố botulism là việc thiết yếu trong điều trị các ca ngộ độc thịt. Không thể đưa ra khuyến nghị về liều lượng cụ thể do khác biệt về tính chất: ví dụ: hàm lượng của kháng độc tố sẵn có ở các quốc gia khác nhau. Vì thế, cần tham khảo thông tin sản phẩm được cung cấp kèm theo (các) lọ thuốc. Tại Anh Quốc, kháng độc tố có tại các trung tâm được chỉ định ở địa phương (www.toxbase.org), nếu ngoài giờ làm việc thì gọi cho bác sĩ phụ trách tại Cơ quan Y tế Công cộng Anh.[49] Hướng dẫn chi tiết về cách cho dùng được cung cấp cùng với mỗi liều.
Vào tháng 3 năm 2010, Trung tâm Kiểm soát và Phòng chống Dịch bệnh (CDC) Hoa Kỳ đã công bố sự sẵn có của một kháng độc tố botulism thất giá (A-G) (HBAT) mới. [CDC: Infectious disease laboratories – our formulary] Năm 2013, Cơ quan Quản lý Thực phẩm và Dược phẩm Hoa Kỳ (FDA) đã phê duyệt việc sử dụng HBAT ở các bệnh nhân bị nghi ngờ hoặc được ghi nhận phơi nhiễm độc tố botulinum có triệu chứng ngộ độc thịt. HBAT, chỉ được cung cấp thông qua CDC, thay thế cho kháng độc tố botulism AB đã được cấp phép trước đây và kháng độc tố botulism E đang trong giai đoạn nghiên cứu.[60] Khả năng bị phản ứng phản vệ, phản ứng dị ứng chậm (bệnh huyết thanh) và nhạy cảm lâu dài với protein từ ngựa, cùng với thời gian bán thải ngắn, làm giới hạn phạm vi sử dụng các kháng độc tố có nguồn gốc từ huyết tương ngựa (chẳng hạn như HBAT) ở nhóm trẻ nhũ nhi (<1 tuổi).[61]
Các trung tâm chuyên trách ở Anh Quốc có kháng độc tố từ ngựa để điều trị ngộ độc botulism do vết thương và đồ ăn, nhưng không khuyến cáo sử dụng ở trẻ nhũ nhi vì các lý do nêu trên. Ngộ độc botulism ở trẻ nhũ nhi thường gặp hơn tại Hoa Kỳ, ở nước này, từ năm 2003 đã có một loại globulin miễn dịch botulism nguồn gốc từ người (hay còn gọi là BabyBIG™). Hiệu quả và tính an toàn của sản phẩm này đã được chứng minh trong một thử nghiệm lâm sàng ngẫu nhiên, mù đôi, đối chứng giả dược kéo dài 5 năm trên 122 đối tượng.[61] [Infant Botulism Treatment and Prevention Program] Đã điều trị thành công ngộ độc botulism ở trẻ nhũ nhi bằng globulin miễn dịch botulism nguồn gốc từ người (lấy từ Chương trình Điều trị và Phòng ngừa Ngộ độc Botulism ở Trẻ nhũ nhi của Sở Y tế Công cộng California) ở Anh Quốc.[62] [63]
Ngộ độc botulism do đồ ăn
Độc tố loại A, B và E chiếm đa số các ca ngộ độc botulism do đồ ăn. Người lớn và trẻ em từ 1 tuổi trở lên cần dùng kháng độc tố botulism. Hiện có một số loại kháng độc tố botulism và có thể khác nhau về hình thức, thành phần, liều lượng và cách dùng. Ở các nước khác nhau có thể có loại kháng độc tố khác nhau. Trẻ nhũ nhi <1 tuổi cần dùng globulin miễn dịch botulism (của người), hay còn gọi là BabyBIG™, qua tĩnh mạch. Ưu tiên sử dụng globulin miễn dịch botulism nguồn gốc từ người cho trẻ nhũ nhi (<1 tuổi) vì các kháng độc tố có nguồn gốc từ huyết tương ngựa (chẳng hạn như HBAT) có thời gian bán thải ngắn và có thể đi kèm với phản ứng phản vệ, phản ứng dị ứng chậm (bệnh huyết thanh) và gây nhạy cảm suốt đời với các protein của ngựa.[61]
Có thể tìm cách rửa dạ dày ở người lớn nếu thời gian tiếp xúc với thức ăn tương đối gần đây. Nếu không bị tắc ruột, có thể thụt hoặc dùng thuốc xổ để loại bỏ độc tố chưa hấp thụ khỏi đường tiêu hóa. Không khuyến cáo rửa dạ dày và/ hoặc thụt cho trẻ nhũ nhi.
Ngộ độc botulism do vết thương
Người lớn và trẻ em > 1 tuổi cần dùng kháng độc tố botulism. Hiện có một số loại kháng độc tố botulism và có thể’ khác nhau về hình thức, thành phần, liều lượng và cách dùng. Ở các nước khác nhau có thể có loại kháng độc tố khác nhau. Trẻ nhũ nhi <1 tuổi cần dùng globulin miễn dịch botulism (của người), hay còn gọi là BabyBIG™, qua tĩnh mạch.
Ngoài kháng độc tố, bệnh nhân bị ngộ độc botulism do vết thương cần được cắt lọc cẩn thận. Có thể điều trị áp-xe do Clostridium botulinum bằng benzylpenicillin hoặc metronidazole cho bệnh nhân bị dị ứng với penicillin. Cần tránh dùng aminoglycoside trong ca bệnh nghi ngờ hoặc xác nhận bị ngộ độc botulism vì những thuốc này đã được chứng minh là gây tắc nghẽn thần kinh cơ và do đó có thể làm tăng ảnh hưởng của độc tố.[64]
Ngộ độc botulism do sử dụng thuốc
Các chế phẩm độc tố botulinum loại A và loại B hiện đang được cấp phép cho mục đích điều trị và thẩm mỹ. Trong trường hợp ngộ độc botulism do sử dụng thuốc, cần cho dùng kháng độc tố có chứa các loại A, B và E cho người lớn và trẻ em >1 tuổi. Mặc dù hiếm khi trẻ em <1 tuổi cần tiêm độc tố botulism để điều trị, nhưng nếu có thì cần cho dùng globulin miễn dịch botulism (của người), hay còn gọi là BabyBIG™, qua tĩnh mạch.
Ngộ độc botulism do hít phải (tấn công sinh học)
Ngộ độc botulism do hít phải không phải là một trường hợp xảy ra tự nhiên và cần được xem như là một cuộc tấn công sinh học cho đến khi có bằng chứng khác. Các biểu hiện lâm sàng của ngộ độc botulism do hít phải gần như không thể phân biệt với các dạng ngộ độc botulism khác. Cần phải đặt ra nghi vấn về việc cố ý giải phóng độc tố botulinum khi xảy ra số lượng lớn các ca liệt mềm cấp tính kèm theo liệt hành tủy hoặc ngộ độc hàng loạt bất thường. Trong những trường hợp đó, cần phải thông báo ngay cho cơ quan y tế của địa phương và quốc gia cũng như khoa kiểm soát nhiễm khuẩn của bệnh viện. Tuy nhiên, không có yêu cầu báo cáo cụ thể nào tại Hoa Kỳ ngoài yêu cầu báo cáo mọi ca bệnh ngộ độc botulism.
Trong trường hợp cố ý phát tán độc tố botulinum, gây miễn dịch thụ động bằng kháng độc tố tam giá của ngựa là biện pháp hiệu quả nhằm giảm mức độ nặng của các triệu chứng nếu được cho dùng ngay trong giai đoạn sớm của nhiễm trùng theo khuyến cáo trong tài liệu hướng dẫn của Cơ quan Dược phẩm châu Âu/Ủy ban Dược phẩm Độc quyền (EMEA/CPMP) về việc sử dụng dược phẩm trong điều trị và dự phòng các tác nhân sinh học có thể bị sử dụng làm vũ khí khủng bố sinh học.[65] Trong trường hợp cố ý phát tán độc tố botulinum tại Hoa Kỳ, Bộ Quốc phòng có thể cấp phát kháng độc tố botulism thất giá (HBAT). Tuy nhiên, chưa có bằng chứng về hiệu quả của việc sử dụng kháng độc tố botulism làm biện pháp dự phòng sau phơi nhiễm. Các khuyến cáo hiện nay của Trung tâm Nghiên cứu Dân sự về Chiến tranh Sinh học Hoa Kỳ cho biết rằng những người không có triệu chứng được cho là đã phơi nhiễm trong trường hợp cố ý giải phóng độc tố phải được giám sát y tế chặt chẽ. Globulin miễn dịch botulism (BabyBIG™) chưa được thử nghiệm ở người lớn hoặc trẻ em >1 tuổi. Tuy nhiên, trong trường hợp tấn công khủng bố sinh học, có thể cân nhắc sử dụng BabyBIG™ làm lựa chọn bậc hai để điều trị ngộ độc botulism do hít phải ở người lớn và trẻ em >1 tuổi nếu không có đủ nguồn kháng độc tố botulism.
Cần giặt hoặc rửa quần áo và vùng da phơi nhiễm với độc tố botulinum dạng hạt bắn thật kỹ bằng xà phòng và nước. Vì độc tố cần từ nhiều giờ đến nhiều ngày để phân hủy nên cần sử dụng dung dịch thuốc tẩy hypochlorite 0,1% để làm sạch các đồ vật và bề mặt bị phơi nhiễm.[46]
Tổng quan về các chi tiết điều trị
Lưu ý là dạng bào chế và liều dùng có thể khác nhau giữa các thuốc và dạng biệt dược, công thức, hoặc đường dùng. Khuyến nghị điều trị cụ thể cho các nhóm bệnh nhân: xem phần miễn trừ trách nhiệm
| Cấp tính (tóm tắt) | ||
| Ngộ độc botulism do đồ ăn | ||
| – Người lớn và trẻ em >1 tuổi | 1 | Chăm sóc hỗ trợ |
| Thêm | Kháng độc tố botulism | |
| Bổ sung | Rửa dạ dày hoặc thụt | |
| – Trẻ nhũ nhi <1 tuổi | 1 | Chăm sóc hỗ trợ |
| Thêm | Globulin miễn dịch kháng botulism | |
| Ngộ độc botulism do vết thương | ||
| – Người lớn và trẻ em >1 tuổi | 1 | Chăm sóc hỗ trợ |
| Thêm | Kháng độc tố botulism | |
| Thêm | Cắt lọc và thuốc kháng sinh | |
| – Trẻ nhũ nhi <1 tuổi | 1 | Chăm sóc hỗ trợ |
| Thêm | Globulin miễn dịch kháng botulism | |
| Thêm | Cắt lọc và thuốc kháng sinh | |
| Ngộ độc botulism do sử dụng thuốc | ||
| – Người lớn và trẻ em >1 tuổi | 1 | Chăm sóc hỗ trợ |
| Thêm | Kháng độc tố botulism | |
| – Trẻ nhũ nhi <1 tuổi | 1 | Chăm sóc hỗ trợ |
| Thêm | Globulin miễn dịch kháng botulism | |
| Ngộ độc botulism do hít phải (tấn công sinh học) | ||
| – Người lớn và trẻ em >1 tuổi | 1 | Chăm sóc hỗ trợ và khử nhiễm |
| Thêm | Kháng độc tố botulism hoặc globulin miễn dịch botulism | |
| – Trẻ nhũ nhi <1 tuổ’i | 1 | Chăm sóc hỗ trợ và khử nhiễm |
| Thêm | Globulin miễn dịch kháng botulism | |
Các lựa chọn điều trị
| Cấp tính (tóm tắt) | ||
| Ngộ độc botulism do đồ ăn | ||
| – Người lớn và trẻ em >1 tuổi | 1 | Chăm sóc hỗ trợ |
| » Chăm sóc hỗ trợ là cơ sở điều trị chính với ngộ độc thịt.
» Bệnh nhân nghi hoặc khẳng định mắc bệnh ngộ độc thịt cần được tiến hành hàng loạt đánh giá về dung tích sống ở đơn vị chăm sóc tích cực. » Ngoài ra, cần đánh giá bệnh nhân về mức độ phản xạ yết hầu và ho, kiểm soát tiết dịch họng-thanh quản, độ bão hoà oxy và lực hít vào. » Cần xem xét cho thở máy với bất kỳ bệnh nhân nào bị suy giảm đường thở trên (do liệt cơ hầu) hoặc giảm dung tích sống. |
||
| Thêm | Kháng độc tố botulism | |
| Biện pháp điều trị được khuyến nghị cho TẤT CẢ bệnh nhân trong nhóm bệnh nhân được chọn
Các lựa chọn sơ cấp » kháng độc tố botulism: tham khảo ý kiến chuyên gia để có hướng dẫn về liều dùng Nồng độ của kháng độc tố có sẵn có thể khác nhau giữa các nước thành viên châu Âu khác nhau. » Cho dùng nhanh thuốc kháng độc là việc rất quan trọng. » Độc tố loại A, B, và E chiếm đa số các ca ngộ độc botulism do đồ ăn. » Một số loại thuốc kháng botulism có thể khác nhau về bề ngoài, thành phần, liều lượng và cách dùng. » Không thể đưa ra khuyến cáo về liều lượng cụ thể do khác biệt về tính chất (ví dụ: nồng độ của kháng độc tố có ở các quốc gia khác nhau). Vì thế, cần tham khảo thông tin sản phẩm được cung cấp kèm theo (các) lọ thuốc. » Tại Anh Quốc, kháng độc tố có tại các trung tâm được chỉ định ở địa phương (www.toxbase.org), nếu ngoài giờ làm việc thì gọi cho bác sĩ phụ trách tại Cơ quan Y tế Công cộng Anh.[49] Hướng dẫn chi tiết về cách cho dùng được cung cấp cùng với mỗi liều. » Vào tháng 3 năm 2013, Cơ quan Quản lý Thực phẩm và Dược phẩm Hoa Kỳ (FDA) đã phê duyệt sử dụng một loại kháng độc tố botulism thất giá (HBAT). HBAT, chỉ được cung cấp thông qua Trung tâm Kiểm soát và Phòng ngừa Dịch bệnh (CDC) Hoa Kỳ, thay thế cho kháng độc tố botulism AB đã được cấp phép trước đây và kháng độc tố botulism E đang trong giai đoạn nghiên cứu.[60] Khả năng bị phản ứng phản vệ, phản ứng dị ứng chậm (bệnh huyết thanh) và nhạy cảm lâu dài với protein từ ngựa, cùng với thời gian bán thải ngắn, làm giới hạn phạm vi sử dụng các kháng độc tố có nguồn gốc từ huyết tương ngựa (chẳng hạn như HBAT) ở nhóm trẻ nhũ nhi (<1 tuổi).[61] Một liều HBAT chứa kháng thể có nguồn gốc từ ngựa kháng 7 loại độc tố botulinum (A-G) với hoạt lực tối thiểu là 4500 đơn vị kháng độc tố kiểu huyết thanh A, 3300 đơn vị kháng độc tố kiểu huyết thanh B, 3000 đơn vị kháng độc tố kiểu huyết thanh C, 600 đơn vị kháng độc tố kiểu huyết thanh D, 5100 đơn vị kháng độc tố kiểu huyết thanh E, 3000 đơn vị kháng độc tố kiểu huyết thanh F và 600 đơn vị kháng độc tố kiểu huyết thanh G |
||
| Bổ sung | Rửa dạ dày hoặc thụt | |
| Biện pháp điều trị được khuyến nghị cho MỘT SỐ bệnh nhân trong nhóm bệnh nhân được chọn
» Có thể tìm cách rửa dạ dày nếu việc tiếp xúc với thức ăn xảy ra mới gần . » Nếu không bị tắc ruột, có thể thụt để loại bỏ độc tố chưa hấp thụ khỏi đường tiêu hóa. |
||
| – Trẻ nhũ nhi <1 tuổi | 1 | Chăm sóc hỗ trợ |
| » Chăm sóc hỗ trợ là cơ sở điều trị chính với ngộ độc thịt.
» Phải theo dõi sát sao tình trạng hô hấp thông qua theo dõi thường xuyên nhịp thở, bão hòa oxy qua da và khí máu động mạch của bệnh nhân, nếu cần. » Ngoài ra, cần đánh giá bệnh nhân về mức độ phản xạ yết hầu và ho, kiểm soát tiết dịch họng-thanh quản, độ bão hoà oxy và lực hít vào. » Cần xem xét cho thở máy với bất kỳ bệnh nhân nào bị suy giảm đường thở trên (do liệt cơ hầu) hoặc giảm dung tích sống. |
||
| Thêm | Globulin miễn dịch kháng botulism | |
| Biện pháp điều trị được khuyến nghị cho TẤT CẢ bệnh nhân trong nhóm bệnh nhân được chọn
Các lựa chọn sơ cấp » globulin miễn dịch botulism (của người): liều có thể khác nhau giữa các lô sản xuất khác nhau; hội chẩn với bác sĩ chuyên khoa để’ được hướng dẫn về liều dùng» Cho dùng nhanh globulin miễn dịch botulism (của người) qua tĩnh mạch, hay còn gọi là BabyBIG™, rất cần thiết với trẻ nhũ nhi <1 tuổi bị ngộ độc botulism loại A hoặc B. » Thuốc điều trị này cho trẻ sơ sinh nhiễm bệnh đã được chứng tỏ là an toàn và hiệu quả trong một thử nghiệm đối chứng ngẫu nhiên. Thuốc điều trị làm giảm thời gian nằm viện trung bình, thời gian thở bằng máy, và chi phí kèm theo khi so với điều trị bằng globulin miễn dịch tiêm tĩnh mạch. [61] » Sử dụng liều đơn ở các ca bệnh nghi ngờ hoặc đã xác nhận. Thời gian bán thải của thuốc là 28 ngày. » Thông tin và thuốc được cung cấp từ Cơ quan Dịch vụ Y tế California.[49] [Infant Botulism Treatment and Prevention Program] » Ưu tiên sử dụng globulin miễn dịch botulism nguồn gốc từ người cho trẻ nhũ nhi (<1 tuổi) vì các kháng độc tố có nguồn gốc từ huyết tương ngựa (chẳng hạn như HBAT) có thời gian bán thải ngắn và có thể’ đi kèm với phản ứng phản vệ, phản ứng dị ứng chậm (bệnh huyết thanh) và gây nhạy cảm suốt đời với các protein của ngựa.[61] |
||
| Ngộ độc botulism do vết thương | ||
| – Người lớn và trẻ em >1 tuổi | 1 | Chăm sóc hỗ trợ |
| » Chăm sóc hỗ trợ là cơ sở điều trị chính với ngộ độc thịt.
» Bệnh nhân nghi hoặc khẳng định mắc bệnh ngộ độc thịt cần được tiến hành hàng loạt đánh giá về dung tích sống ở đơn vị chăm sóc tích cực. » Ngoài ra, cần đánh giá bệnh nhân về mức độ phản xạ yết hầu và ho, kiểm soát tiết dịch họng-thanh quản, độ bão hoà oxy và lực hít vào. » Cần xem xét cho thở máy với bất kỳ bệnh nhân nào bị suy giảm đường thở trên (do liệt cơ hầu) hoặc giảm dung tích sống. |
||
| Thêm | Kháng độc tố botulism | |
| Biện pháp điều trị được khuyến nghị cho TẤT CẢ bệnh nhân trong nhóm bệnh nhân được chọn
Các lựa chọn sơ cấp » kháng độc tố botulism: tham khảo ý kiến chuyên gia để’ có hướng dẫn về liều dùng Nồng độ của kháng độc tố có sẵn có thể khác nhau giữa các nước thành viên châu Âu khác nhau. » Cho dùng nhanh thuốc kháng độc là việc rất quan trọng. » Đối với ngộ độ botulism do vết thương, kháng độc tố từ ngựa được cung cấp tại các trung tâm chuyên trách ở Anh Quốc. » Một số loại thuốc kháng botulism có thể khác nhau về bề ngoài, thành phần, liều lượng và cách dùng. » Không thể đưa ra khuyến cáo về liều lượng cụ thể do sự khác biệt về tính chất (ví dụ: nồng độ của kháng độc tố có ở các quốc gia khác nhau). Vì thế, cần tham khảo thông tin sản phẩm được cung cấp kèm theo (các) lọ thuốc. » Tại Anh Quốc, kháng độc tố có tại các trung tâm được chỉ định ở địa phương (www.toxbase.org), nếu ngoài giờ làm việc thì gọi cho bác sĩ phụ trách tại Cơ quan Y tế Công cộng Anh.[49] Hướng dẫn chi tiết về cách cho dùng được cung cấp cùng với mỗi liều. » Vào tháng 3 năm 2013, Cơ quan Quản lý Thực phẩm và Dược phẩm Hoa Kỳ (FDA) đã phê duyệt sử dụng một loại kháng độc tố botulism thất giá (HBAT). HBAT, chỉ được cung cấp thông qua Trung tâm Kiểm soát và Phòng ngừa Dịch bệnh (CDC) Hoa Kỳ, thay thế cho kháng độc tố botulism AB đã được cấp phép trước đây và kháng độc tố botulism E đang trong giai đoạn nghiên cứu.[60] Khả năng bị phản ứng phản vệ, phản ứng dị ứng chậm (bệnh huyết thanh) và nhạy cảm lâu dài với protein từ ngựa, cùng với thời gian bán thải ngắn, làm giới hạn phạm vi sử dụng các kháng độc tố có nguồn gốc từ huyết tương ngựa (chẳng hạn như HBAT) ở nhóm trẻ nhũ nhi (<1 tuổi).[61] Một liều HBAT chứa kháng thể có nguồn gốc từ ngựa kháng 7 loại độc tố botulinum (A-G) với hoạt lực tối thiểu là 4500 đơn vị kháng độc tố kiểu huyết thanh A, 3300 đơn vị kháng độc tố kiểu huyết thanh B, 3000 đơn vị kháng độc tố kiểu huyết thanh C, 600 đơn vị kháng độc tố kiểu huyết thanh D, 5100 đơn vị kháng độc tố kiểu huyết thanh E, 3000 đơn vị kháng độc tố kiểu huyết thanh F và 600 đơn vị kháng độc tố kiểu huyết thanh G. |
||
| Thêm | Cắt lọc và thuốc kháng sinh | |
| Biện pháp điều trị được khuyến nghị cho TẤT CẢ bệnh nhân trong nhóm bệnh nhân được chọn Các lựa chọn sơ cấp
» cắt lọc -và- » benzylpenicillin sodium: trẻ em: hội chẩn với bác sĩ chuyên khoa để được hướng dẫn về liều dùng; người lớn: 2,4 đến 4,8 g/ngày tiêm tĩnh mạch/tiêm bắp chia liều, mỗi 6 giờCác lựa chọn thứ cấp » cắt lọc -và- » metronidazole: trẻ em: hội chẩn với bác sĩ chuyên khoa để được hướng dẫn về liều dùng; người lớn: 500 mg tiêm tĩnh mạch mỗi 8 giờ » Bệnh nhân bị ngộ độc botulism do vết thương cần được cắt lọc cẩn thận. » Có thể điều trị áp-xe do Clostridium botulinum bằng benzylpenicillin hoặc metronidazole cho bệnh nhân bị dị ứng penicillin. Cần tránh aminoglycoside trong trường hợp nghi ngờ hoặc xác nhận bị ngộ độc botulism vì những thuốc này đã được chứng minh là gây tắc nghẽn thần kinh cơ và do đó có thể làm tăng ảnh hưởng của độc tố.[64] |
||
| – Trẻ nhũ nhi <1 tuổi | 1 | Chăm sóc hỗ trợ |
| » Chăm sóc hỗ trợ là cơ sở điều trị chính với ngộ độc thịt.
» Phải theo dõi sát sao tình trạng hô hấp thông qua theo dõi thường xuyên nhịp thở, bão hòa oxy qua da và khí máu động mạch của bệnh nhân, nếu cần. » Ngoài ra, cần đánh giá bệnh nhân về mức độ phản xạ yết hầu và ho, kiểm soát tiết dịch họng-thanh quản, độ bão hoà oxy và lực hít vào. » Cần xem xét cho thở máy với bất kỳ bệnh nhân nào bị suy giảm đường thở trên (do liệt cơ hầu) hoặc giảm dung tích sống. |
||
| Thêm | Globulin miễn dịch kháng botulism | |
| Biện pháp điều trị được khuyến nghị cho TẤT CẢ bệnh nhân trong nhóm bệnh nhân được chọn Các lựa chọn sơ cấp
» globulin miễn dịch botulism (của người): liều có thể khác nhau giữa các lô sản xuất khác nhau; hội chẩn với bác sĩ chuyên khoa để được hướng dẫn về liều dùng » Cho dùng nhanh globulin miễn dịch botulism (của người) qua tĩnh mạch, hay còn gọi là BabyBIG™, rất cần thiết với trẻ nhũ nhi <1 tuổi bị ngộ độc botulism loại A hoặc B. » Thuốc điều trị này cho trẻ sơ sinh nhiễm bệnh đã được chứng tỏ là an toàn và hiệu quả trong một thử nghiệm đối chứng ngẫu nhiên. Thuốc điều trị làm giảm thời gian nằm viện trung bình, thời gian thở bằng máy, và chi phí kèm theo khi so với điều trị bằng globulin miễn dịch tiêm tĩnh mạch. [61]» Sử dụng liều đơn ở các ca bệnh nghi ngờ hoặc đã xác nhận. Thời gian bán thải của thuốc là 28 ngày. » Thông tin và thuốc được cung cấp từ Cơ quan Dịch vụ Y tế California.[49] [Infant Botulism Treatment ỉ and Prevention Program] » Ưu tiên sử dụng globulin miễn dịch botulism nguồn gốc từ người cho trẻ nhũ nhi (<1 tuổi) vì các kháng độc tố có nguồn gốc từ huyết tương ngựa (chẳng hạn như HBAT) có thời gian bán thải ngắn và có thể’ đi kèm với phản ứng phản vệ, phản ứng dị ứng chậm (bệnh huyết thanh) và gây nhạy cảm suốt đời với các protein của ngựa.[61] |
||
| Thêm | Cắt lọc và thuốc kháng sinh | |
| Biện pháp điều trị được khuyến nghị cho TẤT CẢ bệnh nhân trong nhóm bệnh nhân được chọn
Các lựa chọn sơ cấp » cắt lọc -và- » benzylpenicillin sodium: trẻ em: hội chẩn với bác sĩ chuyên khoa để’ được hướng dẫn về liều dùng Các lựa chọn thứ cấp » cắt lọc -và- » metronidazole: trẻ em: hội chẩn với bác sĩ chuyên khoa để’ được hướng dẫn về liều dùng » Bệnh nhân bị ngộ độc botulism do vết thương cần được cắt lọc cẩn thận. » Có thể điều trị áp-xe do Clostridium botulinum bằng benzylpenicillin hoặc metronidazole cho bệnh nhân bị dị ứng penicillin. Cần tránh aminoglycoside trong trường hợp nghi ngờ hoặc xác nhận bị ngộ độc botulism vì những thuốc này đã được chứng minh là gây tắc nghẽn thần kinh cơ và do đó có thể’ làm tăng ảnh hưởng của độc tố.[64] |
||
| Ngộ độc botulism do sử dụng thuốc | ||
| – Người lớn và trẻ em >1 tuổi | 1 | Chăm sóc hỗ trợ |
| » Chăm sóc hỗ trợ là cơ sở điều trị chính với ngộ độc thịt.
» Bệnh nhân nghi hoặc khẳng định mắc bệnh ngộ độc thịt cần được tiến hành hàng loạt đánh giá về dung tích sống ở đơn vị chăm sóc tích cực. » Ngoài ra, cần đánh giá bệnh nhân về mức độ phản xạ yết hầu và ho, kiểm soát tiết dịch họng-thanh quản, độ bão hoà oxy và lực hít vào. » Cần xem xét cho thở máy với bất kỳ bệnh nhân nào bị suy giảm đường thở trên (do liệt cơ hầu) hoặc giảm dung tích sống. |
||
| Thêm | Kháng độc tố botulism | |
| Biện pháp điều trị được khuyến nghị cho TẤT CẢ bệnh nhân trong nhóm bệnh nhân được chọn
Các lựa chọn sơ cấp » kháng độc tố botulism: tham khảo ý kiến chuyên gia để có hướng dẫn về liều dùng Nồng độ của kháng độc tố có sẵn có thể khác nhau giữa các nước thành viên châu Âu khác nhau. » Cho dùng nhanh thuốc kháng độc là việc rất quan trọng. » Các chế phẩm độc tố botulinum loại A và loại B hiện đang được cấp phép cho mục đích điều trị và thẩm mỹ. Trong trường hợp ngộ độc botulism do sử dụng thuốc, cần cho dùng kháng độc tố có chứa các loại A, B và E ở người lớn và trẻ em > 1 tuổi. » Không thể đưa ra khuyến cáo về liều lượng cụ thể do khác biệt về tính chất (ví dụ: nồng độ của kháng độc tố có ở các quốc gia khác nhau). Vì thế, cần tham khảo thông tin sản phẩm được cung cấp kèm theo (các) lọ thuốc. » Tại Anh Quốc, kháng độc tố có tại các trung tâm được chỉ định ở địa phương (www.toxbase.org), nếu ngoài giờ làm việc thì gọi cho bác sĩ phụ trách tại Cơ quan Y tế Công cộng Anh.[49] Hướng dẫn chi tiết về cách cho dùng được cung cấp cùng với mỗi liều. » Vào tháng 3 năm 2013, Cơ quan Quản lý Thực phẩm và Dược phẩm Hoa Kỳ (FDA) đã phê duyệt sử dụng một loại kháng độc tố botulism thất giá (HBAT). HBAT, chỉ được cung cấp thông qua Trung tâm Kiểm soát và Phòng ngừa Dịch bệnh (CDC) Hoa Kỳ, thay thế cho kháng độc tố botulism AB đã được cấp phép trước đây và kháng độc tố botulism E đang trong giai đoạn nghiên cứu.[60] Khả năng bị phản ứng phản vệ, phản ứng dị ứng chậm (bệnh huyết thanh) và nhạy cảm lâu dài với protein từ ngựa, cùng với thời gian bán thải ngắn, làm giới hạn phạm vi sử dụng các kháng độc tố có nguồn gốc từ huyết tương ngựa (chẳng hạn như HBAT) ở nhóm trẻ nhũ nhi (<1 tuổi).[61] Một liều HBAT chứa kháng thể có nguồn gốc từ ngựa kháng 7 loại độc tố botulinum (A-G) với hoạt lực tối thiểu là 4500 đơn vị kháng độc tố kiểu huyết thanh A, 3300 đơn vị kháng độc tố kiểu huyết thanh B, 3000 đơn vị kháng độc tố kiểu huyết thanh C, 600 đơn vị kháng độc tố kiểu huyết thanh D, 5100 đơn vị kháng độc tố kiểu huyết thanh E, 3000 đơn vị kháng độc tố kiểu huyết thanh F và 600 đơn vị kháng độc tố kiểu huyết thanh G. |
||
| – Trẻ nhũ nhi <1 tuổi | 1 | Chăm sóc hỗ trợ |
| » Chăm sóc hỗ trợ là cơ sở điều trị chính với ngộ độc thịt.
» Phải theo dõi sát sao tình trạng hô hấp thông qua theo dõi thường xuyên nhịp thở, bão hòa oxy qua da và khí máu động mạch của bệnh nhân, nếu cần. » Ngoài ra, cần đánh giá bệnh nhân về mức độ phản xạ yết hầu và ho, kiểm soát tiết dịch họng-thanh quản, độ bão hoà oxy và lực hít vào. » Cần xem xét cho thở máy với bất kỳ bệnh nhân nào bị suy giảm đường thở trên (do liệt cơ hầu) hoặc giảm dung tích sống. |
||
| Thêm | Globulin miễn dịch kháng botulism | |
| Biện pháp điều trị được khuyến nghị cho TẤT CẢ bệnh nhân trong nhóm bệnh nhân được chọn
Các lựa chọn sơ cấp » globulin miễn dịch botulism (của người): liều có thể khác nhau giữa các lô sản xuất khác nhau; hội chẩn với bác sĩ chuyên khoa để được hướng dẫn về liều dùng » Cho dùng nhanh globulin miễn dịch botulism (của người) qua tĩnh mạch, hay còn gọi là BabyBIG™, rất cần thiết với trẻ nhũ nhi <1 tuổi bị ngộ độc botulism loại A hoặc B. » Thuốc điều trị này cho trẻ sơ sinh nhiễm bệnh đã được chứng tỏ là an toàn và hiệu quả trong một thử nghiệm đối chứng ngẫu nhiên. Thuốc điều trị làm giảm thời gian nằm viện trung bình, thời gian thở bằng máy, và chi phí kèm theo khi so với điều trị bằng globulin miễn dịch tiêm tĩnh mạch.[61] » Sử dụng liều đơn ở các ca bệnh nghi ngờ hoặc đã xác nhận. Thời gian bán thải của thuốc là 28 ngày. » Thông tin và thuốc được cung cấp từ Cơ quan Dịch vụ Y tế California. [Infant Botulism Treatment and Prevention Program] » Ưu tiên sử dụng globulin miễn dịch botulism nguồn gốc từ người cho trẻ nhũ nhi (<1 tuổi) vì các kháng độc tố có nguồn gốc từ huyết tương ngựa (chẳng hạn như HBAT) có thời gian bán thải ngắn và có thể đi kèm với phản ứng phản vệ, phản ứng dị ứng chậm (bệnh huyết thanh) và gây nhạy cảm suốt đời với các protein của ngựa.[61] |
||
| Ngộ độc botulism do hít phải (tấn công sinh học) | ||
| – Người lớn và trẻ em >1 tuổi | 1 | Chăm sóc hỗ trợ và khử nhiễm |
| » Chăm sóc hỗ trợ là cơ sở điều trị chính với ngộ độc thịt.
» Cần đánh giá liên tục dung tích sống cho người lớn và trẻ em bị nghi ngờ hoặc xác nhận ngộ độc botulism ở phòng chăm sóc tích cực. Ngoài ra, cần đánh giá bệnh nhân về mức độ phản xạ yết hầu và ho, kiểm soát tiết dịch miệng-hầu, độ bão hoà oxy và lực hít vào. » Cần xem xét cho thở máy với bất kỳ bệnh nhân nào bị suy giảm đường thở trên (do liệt cơ hầu) hoặc giảm dung tích sống. » Cần giặt hoặc rửa quần áo và vùng da phơi nhiễm với độc tố botulinum dạng hạt bắn thật kỹ bằng xà phòng và nước. Vì độc tố cần từ nhiều giờ đến nhiều ngày để phân hủy nên cần sử dụng dung dịch thuốc tẩy hypochlorite 0,1% để làm sạch các đồ vật và bề mặt bị phơi nhiễm.[46] |
||
| Thêm | Kháng độc tố botulism hoặc globulin miễn dịch botulism | |
| Biện pháp điều trị được khuyến nghị cho TẤT CẢ bệnh nhân trong nhóm bệnh nhân được chọn
Các lựa chọn sơ cấp » kháng độc tố botulism: tham khảo ý kiến chuyên gia để có hướng dẫn về liều dùng Nồng độ của kháng độc tố có sẵn có thể khác nhau giữa các nước thành viên châu Âu khác nhau. Các lựa chọn thứ cấp » globulin miễn dịch botulism (của người): liều có thể khác nhau giữa các lô sản xuất khác nhau; hội chẩn với bác sĩ chuyên khoa để được hướng dẫn về liều dùng » Cho dùng nhanh thuốc kháng độc là việc rất quan trọng. » Trong trường hợp cố ý phát tán độc tố botulinum, gây miễn dịch thụ động bằng kháng độc tố tam giá là biện pháp hiệu quả nhằm giảm mức độ nặng của các triệu chứng nếu được cho dùng ngay trong giai đoạn đầu nhiễm bệnh theo khuyến cáo trong tài liệu hướng dẫn của Cơ quan Dược phẩm châu Âu/Ủy ban Dược phẩm Độc quyền (EMEA/CPMP) về việc sử dụng dược phẩm trong điều trị và dự phòng các tác nhân sinh học có thể được sử dụng làm vũ khí khủng bố sinh học.[65] » Trong trường hợp cố ý phát tán chất độc botulinum tại Mỹ, Bộ Quốc phòng có thể cấp phát thuốc kháng bảy loại độc tố botulinum.[46] » Globulin miễn dịch botulism (BabyBIG™) chưa được thử nghiệm ở người lớn hoặc trẻ em >1 tuổi. |
||
| – Trẻ nhũ nhi <1 tuổ’i | 1 | Chăm sóc hỗ trợ và khử nhiễm |
| » Chăm sóc hỗ trợ là cơ sở điều trị chính với ngộ độc thịt.
» Phải theo dõi sát sao tình trạng hô hấp thông qua theo dõi thường xuyên nhịp thở, bão hòa oxy qua da và khí máu động mạch của bệnh nhân, nếu cần. » Ngoài ra, cần đánh giá bệnh nhân về mức độ phản xạ yết hầu và ho, kiểm soát tiết dịch họng-thanh quản, độ bão hoà oxy và lực hít vào. Cần xem xét cho thở máy với bất kỳ bệnh nhân nào bị suy giảm đường thở trên (do liệt cơ hầu) hoặc giảm dung tích sống. » Cần giặt hoặc rửa quần áo và vùng da phơi nhiễm với độc tố botulinum dạng hạt bắn thật kỹ bằng xà phòng và nước. Vì độc tố cần từ nhiều giờ đến nhiều ngày để phân hủy nên cần sử dụng dung dịch thuốc tẩy hypochlorite 0,1% để làm sạch các đồ vật và bề mặt bị phơi nhiễm.[46] |
||
| Thêm | Globulin miễn dịch kháng botulism | |
| Biện pháp điều trị được khuyến nghị cho TẤT CẢ bệnh nhân trong nhóm bệnh nhân được chọn
Các lựa chọn sơ cấp » globulin miễn dịch botulism (của người): liều có thể khác nhau giữa các lô sản xuất khác nhau; hội chẩn với bác sĩ chuyên khoa để được hướng dẫn về liều dùng » Cho dùng nhanh globulin miễn dịch botulism (của người) qua tĩnh mạch, hay còn gọi là BabyBIG™, rất cần thiết với trẻ nhũ nhi <1 tuổi bị ngộ độc botulism loại A hoặc B. » Thuốc điều trị này cho trẻ sơ sinh nhiễm bệnh đã được chứng tỏ là an toàn và hiệu quả trong một thử nghiệm đối chứng ngẫu nhiên. Thuốc điều trị làm giảm thời gian nằm viện trung bình, thời gian thở bằng máy, và chi phí kèm theo khi so với điều trị bằng globulin miễn dịch tiêm tĩnh mạch.[61] » Sử dụng liều đơn ở các ca bệnh nghi ngờ hoặc đã xác nhận. Thời gian bán thải của thuốc là 28 ngày. » Thông tin và thuốc được cung cấp từ Cơ quan Dịch vụ Y tế California. [Infant Botulism Treatment and Prevention Program] |
||
Liên lạc theo dõi
Khuyến nghị
Giám sát
Căn cứ vào các vấn đề về tâm thần và sức khỏe thể chất mạn tính liên quan đến ngộ độc botulism, khuyến cáo theo dõi sát sao bệnh nhân. Phục hồi chức năng thể chất và chăm sóc tâm thần nên kết hợp với việc cải thiện tối đa chất lượng cuộc sống liên quan đến sức khỏe. Không có hướng dẫn rõ ràng về việc khám theo dõi; tần suất theo dõi sẽ được quyết định theo từng trường hợp.
Hướng dẫn dành cho bệnh nhân
Không nên cho trẻ nhũ nhi ăn mật ong. [IBTPP: no honey during your baby’s first year] Các trang web được khuyến cáo có thể cung cấp thêm thông tin chung hữu ích.
Các biến chứng
| Các biến chứng | Khung thời gian | Khả năng |
| Suy nhược tâm lý | Biến thiên | Cao |
| Các bệnh nhân bị ảnh hưởng đã báo cáo các khác biệt đáng kể với nhóm đối chứng về việc kiểm soát tâm lý bản thân.[7] | ||
| Giảm chức năng thể chất | Biến thiên | Cao |
| Các bệnh nhân bị ảnh hưởng có nhiều khả năng mệt mỏi, ốm yếu, chóng mặt, khô miệng và khó nhấc đồ vật hơn là nhóm đối chứng.[7]
Các bệnh nhân bị ảnh hưởng cũng có nhiều khả năng báo cáo là bị giới hạn các hoạt động mạnh (ví dụ: đi bộ qua 3 tòa nhà [khoảng 240 m] và leo 3 dãy cầu thang) hơn.[7] |
||
| Khó thở khi gắng sức | Biến thiên | Cao |
| Các bệnh nhân bị ảnh hưởng có nhiều khả năng báo cáo tình trạng khó thở khi gắng sức vừa phải hơn là nhóm đối chứng.[7] | ||
Tiên lượng
Nhờ sự ra đời của kỹ thuật thở máy hiện đại trong những năm 1940, tỷ lệ tử vong đã giảm xuống từ 60% đến 70% trong những năm đầu thế kỷ 20 xuống tỷ lệ hiện tại là 3% đến 5%.[66] [67] Tỷ lệ tử vong do ngộ độc botulism ở trẻ nhũ nhi là <1%.[27] Mặc dù sức cơ được cải thiện đáng kể trong 3 tháng đầu phục hồi từ ngộ độc botulism nhưng bệnh nhân vẫn tiếp tục biểu hiện tăng sức mạnh và sức bền trong thời gian lên đến 1 năm sau khi khởi phát bệnh.[61] Tái phát ngộ độc botulism ở trẻ nhũ nhi là trường hợp hiếm gặp nhưng đã có báo cáo ở trẻ nhũ nhi cho dù đã khỏi hoàn toàn các triệu chứng.[68] Do đó, theo dõi chặt chẽ trong một tháng đầu sau khi xuất viện rất quan trọng. Các hậu quả dài hạn do ngộ độc botulism bao gồm mệt mỏi, ốm yếu, khó thở khi gắng sức và tâm lý mệt mỏi.[7]
Hướng dẫn
Hướng dẫn chẩn đoán
Châu Âu
Botulism: clinical and public health management Nhà xuất bản: Public Health England
Xuất bản lần cuối: 2012
Quốc tế
Foodborne disease outbreaks: guidelines for investigation and control
Nhà xuất bản: World Heath Organization
Xuất bản lần cuối: 2008
Bắc Mỹ
Botulinum toxin as a biological weapon: medical and public health management
Châu Đại Dương
Botulism (potential bioterrorism agent) Nhà xuất bản: Queensland Government, Australia
Xuất bản lần cuối: 2016
Hướng dẫn điều trị
Châu Âu
Botulism: clinical and public health management Nhà xuất bản: Public Health England
Xuất bản lần cuối: 2012
Botulism: infection in people who inject drugs Nhà xuất bản: Public Health England
Xuất bản lần cuối: 2013
Bắc Mỹ
Botulism – guide for healthcare professionals Nhà xuất bản: Health Canada
Xuất bản lần cuối: 2016
Botulinum toxin as a biological weapon: medical and public health management
Nhà xuất bản: Working Group on Civilian Biodefense
Xuất bản lần cuối: 2001
Châu Đại Dương
Botulism (potential bioterrorism agent)
Nhà xuất bản: Queensland Government, Australia
Nguồn trợ giúp trực tuyến
- CDC: National botulism surveillance (external link)
- CDC: Botulism (external link)
- Public Health England: Botulism (external link)
- CDC: Infectious disease laboratories – our formulary (external link)
- Infant Botulism Treatment and Prevention Program (external link)
- IBTPP: no honey during your baby’s first year (external link)
Các bài báo chủ yếu
- Arnon SS, Schechter R, Inglesby TV, et al. Botulinum toxin as a biological weapon: medical and public health management. JAMA. 2001 Feb 28;285(8):1059-70. Tóm lược
- Centers for Disease Control and Prevention (CDC). Investigational heptavalent botulinum antitoxin (HBAT) to replace licensed botulinum antitoxin AB and investigational botulinum antitoxin E. MMWR Morb Mortal Wkly Rep. 2010 Mar 19;59(10):299. Toàn văn Tóm lược
- Arnon SS, Schechter R, Maslanka SE, et al. Human botulism immune globulin for the treatment of infant botulism. N Engl J Med. 2006 Feb 2;354(5):462-71. Toàn văn Tóm lược
Tài liệu tham khảo
- Centers for Disease Control and Prevention, National Center for Infectious Diseases, Division of Bacterial and Mycotic Diseases. Botulism in the United States, 1899-1996: handbook for epidemiologists, clinicians, and laboratory workers. Atlanta, GA: Centers for Disease Control and Prevention; 1998. Toàn văn
- Shapiro RL, Hatheway C, Swerdlow DL. Botulism in the United States: a clinical and epidemiologic review. Ann Intern Med. 1998 Aug 1;129(3):221-8. Tóm lược
- Koepke R, Sobel J, Arnon SS. Global occurrence of infant botulism, 1976-2006. Pediatrics. 2008 Jul;122(1):e73-82. Tóm lược
- Giménez JA, Giménez MA, DasGupta BR. Characterization of the neurotoxin isolated from a Clostridium baratii strain implicated in infant botulism. Infect Immun. 1992 Feb;60(2):518-22. Toàn văn Tóm lược
- Suen JC, Hatheway CL, Steigerwalt AG, et al. Genetic confirmation of identities of neurotoxigenic Clostridium baratii and Clostridium butyricum implicated as agents of infant botulism. J Clin Microbiol. 1988 Oct;26(10):2191-2. Toàn văn Tóm lược
- Health Protection Agency. Infant botulism: laboratory reported cases of Clostridium botulinum intoxication reported to the Health Protection Agency Centre for Infections England and Wales 1975-2013. January 2014 [internet publication]. Toàn văn
- Gottlieb SL, Kretsinger K, Tarkhashvili N, et al. Long-term outcomes of 217 botulism cases in the Republic of Georgia. Clin Infect Dis. 2007 Jul 15;45(2):174-80. Toàn văn Tóm lược
- Shaffer N, Wainwright RB, Middaugh JP, et al. Botulism among Alaska natives. The role of changing food preparation and consumption practices. West J Med. 1990 Oct;153(4):390-3. Toàn văn Tóm lược
- Gao QY, Huang YF, Wu JG, et al. A review of botulism in China. Biomed Environ Sci. 1990 Sep;3(3):326-36. Tóm lược
- Centers for Disease Control and Prevention (CDC). Botulism associated with commercially canned chili sauce – Texas and Indiana, July 2007. MMWR Morb Mortal Wkly Rep. 2007 Aug 3;56(30):767-9. Toàn văn Tóm lược
- Sobel J, Tucker N, Sulka A, et al. Foodborne botulism in the United States, 1990-2000. Emerg Infect Dis. 2004 Sep;10(9):1606-11. Tóm lược
- McLauchlin J, Grant KA, Little CL. Food-borne botulism in the United Kingdom. J Public Health (Oxf). 2006 Dec;28(4):337-42 Toàn văn Tóm lược
- Health Protection Agency. Guidelines for action in the event of a deliberate release: botulism. March 2009 [internet publication]. Toàn văn
- Health Protection Agency. Foodborne botulism: laboratory reported cases of Clostridium botulinum intoxication reported to the Health Protection Agency Centre for Infections England and Wales 1980-2013. January 2014 [internet publication]. Toàn văn
- Werner SB, Passaro D, McGee J, et al. Wound botulism in California, 1951-1998: a recent epidemic in heroin injectors. Clin Infect Dis. 2000 Oct;31(4):1018-24. Toàn văn Tóm lược
- Passaro DJ, Werner SB, McGee J, et al. Wound botulism associated with black tar heroin among injecting drug users. JAMA. 1998 Mar 18;279(11):859-63. Toàn văn Tóm lược
- Health Protection Agency. Wound botulism in people who inject drugs: suspected and confirmed cases reported to the Health Protection Agency Centre for Infections, England and Wales 2000-2013. January 2014 [internet publication]. Toàn văn
- Crowner BE, Brunstrom JE, Racette BA. Iatrogenic botulism due to therapeutic botulinum toxin A injection in a pediatric patient. Clin Neuropharmacol. 2007 Sep-Oct;30(5):310-3. Tóm lược
- Chertow DS, Tan ET, Maslanka SE, et al. Botulism in 4 adults following cosmetic injections with an unlicensed, highly concentrated botulinum preparation. JAMA. 2006 Nov 22;296(20):2476-9. Toàn văn Tóm lược
- Souayah N, Karim H, Kamin SS, et al. Severe botulism after focal injection of botulinum toxin. Neurology. 2006 Nov 28;67(10):1855-6. Tóm lược
- Wells CL, Wilkin TD. Clostridia: sporeforming anaerobic bacilli. In: Baron S, ed. Medical Microbiology. 4th ed. Galveston, TX: University of Texas Medical Branch; 1996:Chapter 18. Tóm lược
- Smith LD. Botulism: the organism, its toxins, the disease. Springfield, IL: Charles C. Thomas; 1977.
- Hatheway CL, Johnson EA. Clostridium: the sporebearing anaerobes. In: Collier L, Balows A, Sussman M, eds. Topley & Wilson’s microbiology and microbial infections, 9th ed. New York, NY: Oxford University Press; 1998:731-782.
- Fu FN, Lomneth RB, Cai S, et al. Role of zinc in the structure and toxic activity of botulinum neurotoxin. Biochemistry. 1998 Apr 14;37(15):5267-78. Tóm lược
- Lacy DB, Tepp W, Cohen AC, et al. Crystal structure of botulinum neurotoxin type A and implications for toxicity. Nat Struct Biol. 1998 Oct;5(10):898-902. Tóm lược
- Hauschild AH. Clostridium botulinum. In: Doyle MP, ed. Foodborne bacterial pathogens. New York, NY: Marcel Dekker; 1989:112-189.
- Arnon S. Infant botulism. In: Feigen RD, Cherry JD, eds. Textbook of pediatric infectious diseases. 4th ed. Philadelphia, PA: WB Saunders; 1998:570-577.
- Black JD, Dolly JO. Interaction of 125I-labeled botulinum neurotoxins with nerve terminals. II. Autoradiographic evidence for its uptake into motor nerves by receptor-mediated endocytosis. J Cell Biol. 1986;103:535-544. Toàn văn Tóm lược
- Simpson LL. Peripheral actions of the botulinum toxins. In: Simpson LL, ed. Botulinum neurotoxin and tetanus toxin. San Diego, CA: Academic Press; 1989:153-178.
- Blasi J, Binz T, Yamasaki S, et al. Inhibition of neurotransmitter release by clostridial neurotoxins correlates with specific proteolysis of synaptosomal proteins. J Physiol Paris. 1994;88:235-241. Tóm lược
- Schiavo G, Benfenati F, Poulain B, et al. Tetanus and botulinum-B neurotoxins block neurotransmitter release by proteolytic cleavage of synaptobrevin. Nature. 1992;359:832-835. Tóm lược
- Nowakowski JL, Courtney BC, Bing QA, et al. Production of an expression system for a synaptobrevin fragment to monitor cleavage by botulinum neurotoxin B. J Protein Chem. 1998;17:453-462. Tóm lược
- Schiavo G, Santucci A, Dasgupta BR, et al. Botulinum neurotoxins serotypes A and E cleave SNAP-25 at distinct COOH-terminal peptide bonds. FEBS Lett. 1993;335:99-103. Tóm lược
- Sheth AN, Wiersma P, Atrubin D, et al. International outbreak of severe botulism with prolonged toxemia caused by commercial carrot juice. Clin Infect Dis. 2008 Nov 15;47(10):1245-51. Tóm lược
- Kalka-Moll WM, Aurbach U, Schaumann R, et al. Wound botulism in injection drug users. Emerg Infect Dis. 2007 Jun;13(6):942-3. Tóm lược
- Brett MM, Hallas G, Mpamugo O. Wound botulism in the UK and Ireland. J Med Microbiol. 2004 Jun;53(Pt 6):555-61. Toàn văn Tóm lược
- Update zu einer Haufung von Wundbotulismus bei injizierenden Drogenkonsumenten in Nordrhein-Westfalen. Epidemiologisches Bulletin. 2005;(48):453.
- Aureli P, Fenicia L, Pasolini B, et al. Two cases of type E infant botulism caused by neurotoxigenic Clostridium butyricum in Italy. J Infect Dis. 1986 Aug;154(2):207-11. Tóm lược
- Partikian A, Mitchell WG. Iatrogenic botulism in a child with spastic quadriparesis. J Child Neurol. 2007 Oct;22(10):1235-7. Tóm lược
- Shelley EB, O’Rourke D, Grant K, et al. Infant botulism due to C. butyricum type E toxin: a novel environmental association with pet terrapins. Epidemiol Infect. 2015 Feb;143(3):461-9. Tóm lược
- Morris JG Jr, Snyder JD, Wilson R, et al. Infant botulism in the United States: an epidemiologic study of cases occurring outside of California. Am J Public Health. 1983;73:1385-1388. Toàn văn Tóm lược
- Hughes JM, Blumenthal JR, Merson MH, et al. Clinical features of types A and B food-borne botulism. Ann Intern Med. 1981 Oct;95(4):442-5. Tóm lược
- Cherington M. Botulism: update and review. Semin Neurol. 2004 Jun;24(2):155-63. Tóm lược
- Istre GR, Compton R, Novotny T, et al. Infant botulism: three cases in a small town. Am J Dis Child. 1986 Oct;140(10):1013-4. Tóm lược
- Long SS. Botulism in infancy. Pediatr Infect Dis. 1984 May-Jun;3(3):266-71. Tóm lược
- Arnon SS, Schechter R, Inglesby TV, et al. Botulinum toxin as a biological weapon: medical and public health management. JAMA. 2001 Feb 28;285(8):1059-70. Tóm lược
- Notermans S, Nagel J. Assays for botulinum and tetanus toxins. In: Simpson LL, ed. Botulinum neurotoxin and tetanus toxin. San Diego, CA: Academic Press; 1989:319-331.
- Dowell VR Jr, McCroskey LM, Hatheway CL, et al. Coproexamination for botulinal toxin and Clostridium botulinum: a new procedure for laboratory diagnosis of botulism. JAMA. 1977 Oct 24;238(17):1829-32. Tóm lược
- Public Health England. Botulism: clinical and public health management. July 2012. [internet publication] Toàn văn
- Gutmann L, Bodensteiner J, Gutierrez A. Electrodiagnosis of botulism. J Pediatr. 1992 Nov;121(5 Pt 1):835. Tóm lược
- Roman MG, Humber JY, Hall PA, et al. Amplified immunoassay ELISA-ELCA for measuring Clostridium botulinum type E neurotoxin in fish fillets. J Food Prot. 1994;57:985-990.
- Shone C, Wilton-Smith P, Appleton N, et al. Monoclonal antibody-based immunoassay for type A Clostridium botulinum toxin is comparable to the mouse bioassay. Appl Environ Microbiol. 1985 Jul;50(1):63-7. Toàn văn Tóm lược
- Del Torre M, Stecchini ML, Peck MW. Investigation of the ability of proteolytic Clostridium botulinum to multiply and produce toxin in fresh Italian pasta. J Food Prot. 1998 Aug;61(8):988-93. Tóm lược
- Rodriguez A, Dezfulian M. Rapid identification of Clostridium botulinum and botulinal toxin in food. Folia Microbiol (Praha). 1997;42(2):149-51. Tóm lược
- Lindstrom M, Korkeala H. Laboratory diagnostics of botulism. Clin Microbiol Rev. 2006 Apr;19(2):298-314. Toàn văn Tóm lược
- Sobel J. Botulism. Clin Infect Dis. 2005 Oct 15;41(8):1167-73. Toàn văn Tóm lược
- Sharma SK, Whiting RC. Methods for detection of Clostridium botulinum toxin in foods. J Food Prot. 2005 Jun;68(6):1256-63. Tóm lược
- Pascuzzi RM, Fleck JD. Acute peripheral neuropathy in adults: Guillain-Barre syndrome and related disorders. Neurol Clin. 1997 Aug;15(3):529-47. Tóm lược
- Oh SJ, Kim DE, Kuruoglu R, et al. Electrophysiological and clinical correlations in the Lambert-Eaton myasthenic syndrome. Muscle Nerve. 1996 Jul;19(7):903-6. Tóm lược
- Centers for Disease Control and Prevention (CDC). Investigational heptavalent botulinum antitoxin (HBAT) to replace licensed botulinum antitoxin AB and investigational botulinum antitoxin E. MMWR Morb Mortal Wkly Rep. 2010 Mar 19;59(10):299. Toàn văn Tóm lược
- Arnon SS, Schechter R, Maslanka SE, et al. Human botulism immune globulin for the treatment of infant botulism. N Engl J Med. 2006 Feb 2;354(5):462-71. Toàn văn Tóm lược
- Health Protection Agency. Infant botulism: report of the first treatment by Baby BIG in the UK. November 2007 [internet publication]. Toàn văn
- Ramroop S, Williams B, Vora S, Moshal K. Infant botulism and botulism immune globulin in the UK: a case series of four infants. Arch Dis Child. 2012 May;97(5):459-60. Tóm lược
- Santos JI, Swensen P, Glasgow LA. Potentiation of Clostridium botulinum toxin aminoglycoside antibiotics: clinical and laboratory observations. Pediatrics. 1981 Jul;68(1):50-4. Tóm lược
- European Agency for the Evaluation of Medicinal Products. EMEA/CPMP guidance document on use of medicinal products for treatment and prophylaxis of biological agents that might be used as weapons of bioterrorism. November 2014 [internet publication]. Toàn văn
- Gangarosa EJ, Donadio JA, Armstrong RW, et al. Botulism in the United States, 1899-1969. Am J Epidemiol. 1971;93:93-101. Tóm lược
- Varma JK, Katsitadze G, Moiscrafishvili M, et al. Signs and symptoms predictive of death in patients with foodborne botulism – Republic of Georgia, 1980-2002. Clin Infect Dis. 2004;39:357-362. Toàn văn Tóm lược
- Glauser TA, Maguire HC, Sladky JT. Relapse of infant botulism. Ann Neurol. 1990;28:187-189. Tóm lược
Hình ảnh
Những người có đóng góp
// Các tác giả:
Linda S. Nield, MD, FAAP
Professor of Pediatrics
West Virginia University School of Medicine, Morgantown, WV
CÔNG KHAI THÔNG TIN: LSN is an author of a reference cited in this topic.
// Lời cảm ơn:
Dr Linda Nield would like to gratefully acknowledge Dr Thomas P. Bleck, Dr Aimee Hodowanec, Dr Pavani Reddy, and Dr Teresa Zembower, previous contributors to this topic. TPB, AH, PR, and TZ declare that they have no competing interests.
// Những Người Bình duyệt:
Fiona Cooke, MA, PhD, MSc, FRCPath, MRCP, DTM&H
Research Fellow and Medical Microbiologist
Wellcome Trust Sanger Institute, Department of Microbiology, Addenbrooke’s Hospital, Cambridge, UK
CÔNG KHAI THÔNG TIN: FC declares that she has no competing interests.
Christopher D. Huston, MD
Assistant Professor of Medicine
Division of Infectious Diseases, University of Vermont College of Medicine, Burlington, VT
CÔNG KHAI THÔNG TIN: CDH declares that he has no competing interests.
William A. Petri, Jr, MD, PhD, FACP
Chief and Professor of Medicine
Division of Infectious Diseases and International Health, University of Virginia Health System, Charlottesville, VA CÔNG KHAI THÔNG TIN: WAP declares that he has no competing interests.
Xem thêm:
Ngộ độc phosphate hữu cơ: Nguyên nhân, chẩn đoán và điều trị theo BMJ