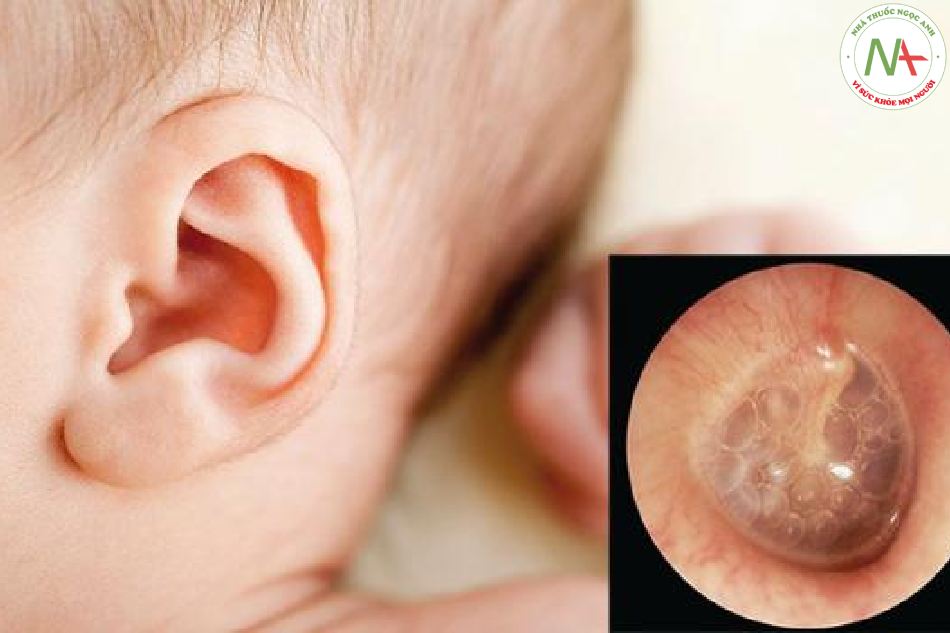
Bệnh tai mũi họng
Một số lưu ý khi dùng Kháng sinh trong điều trị viêm tai giữa cấp
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
nhathuocngocanh.com – Một số lưu ý khi dùng Kháng sinh trong điều trị viêm tai giữa cấp. Tải file PDF Tại đây.
Dịch: NT HN
Biên tập: Ths. BSNT. Nguyễn Thị Lê (Trung tâm hô hấp – BV Nhi Trung Ương 1)
Khuyến cáo
Điều trị viêm tai giữa cấp
Khuyến cáo này áp dụng cho viêm tai giữa cấp ở tất cả các trẻ.
Lưu ý
- Viêm tai giữa cấp tính là nhiễm trùng tự giới hạn, chủ yếu gặp ở trẻ em
- Viêm tai giữa cấp có thể do virus và/hoặc vi khuẩn, nhưng không có tiêu chuẩn nào giúp phân biệt 2 nhóm tác nhân này. (cả hai thường biểu hiện cùng thời điểm)
- Triệu chứng thường kéo dài khoảng 3 ngày, nhưng có thể kéo dài lên đến 1 tuần
- Hầu hết các triệu chứng cải thiện trong vòng 3 ngày mà không dùng kháng sinh.
- Biến chứng như viêm xương chũm hiếm xảy ra.
Xem xét nhỏ tai chứa thuốc gây tê và giảm đau (see recommendation 1.2.1 for choice of treatment) nếu:
- Không kê kháng sinh đường uống ngay lập tức được và
- Không có thủng màng nhĩ hoặc chảy dịch tai.
Xem xét điều trị nếu triệu chứng không cải thiện trong vòng 7 ngày hoặc diễn tiến xấu đi ở bất kỳ thời điểm nào.
Các bằng chứng tới nay cho thấy thuốc nhỏ mũi và kháng histamin không giúp cải thiện triệu chứng.
Đánh giá lại bất cứ lúc nào nếu triệu chứng diễn tiến xấu đi nhanh chóng, phải tính đến:
- Chẩn đoán thay thế, như viêm tai giữa ứ dịch
- Bất kỳ triệu chứng nào gợi ý bệnh nặng hơn
- Dùng kháng sinh trước đó, có thể dẫn đến kháng thuốc.
Trẻ em ít có khả năng hưởng lợi từ kháng sinh
Xem xét không kê kháng sinh hoặc kê đơn dự phòng, dựa vào:
- Bằng chứng cho thấy kháng sinh giúp cải thiện triệu chứng rất ít (không giúp giảm đau trong vòng 24h, số trẻ cải thiện triệu chứng tương đương với số trẻ bị tác dụng phụ của kháng sinh).
- Bằng chứng cho thấy kháng sinh không làm giảm tỷ lệ biến chứng thường gặp (như mất thính lực trong thời gian ngắn, thủng màng nhĩ hoặc nhiễm trùng tái phát)
- Bằng chứng cho thấy các biến chứng cấp tính như viêm xương chũm hiếm xảy ra dù có hay không có kháng sinh
- Tác dụng phụ có thể xảy ra do kháng sinh, đặc biệt là tiêu chảy và buồn nôn.
Khi không kê kháng sinh, hãy đưa ra lời khuyên về:
- Không cần dùng kháng sinh
- Khám lại ngay nếu triệu chứng diễn tiến xấu đi nhanh chóng hoặc đáng kể, hoặc không cải thiện sau 3 ngày, hoặc đứa trẻ biểu hiện bệnh toàn thân.
Khi kê đơn kháng sinh dự phòng, cho lời khuyên về:
- Không cần dùng kháng sinh ngay lập tức
- Dùng đơn thuốc dự phòng nếu triệu chứng không cải thiện trong vòng 3 ngày hoặc nếu diễn tiến xấu đi nhanh chóng hoặc đáng kể ở bất kỳ thời điểm nào
- Khám lại nếu triệu chứng diễn tiến xấu đi nhanh chóng hoặc đáng kể, hoặc ở trẻ biểu hiện bệnh lý toàn thân.
Trẻ có thể có nhiều lợi ích từ việc dùng kháng sinh (trẻ ở mọi lứa tuổi có chảy dịch tai hoặc trẻ dưới 2 tuổi có nhiễm trùng cả hai tai)
Cân nhắc việc không kê kháng sinh (see recommendation 1.1.9), kê kháng sinh dự phòng (seerecommendation 1.1.10) hoặc kê kháng sinh dùng ngay (see recommendation 1.2.1 for choice of treatment), dựa vào:
- Bằng chứng cho thấy các biến chứng cấp tính như viêm xương chũm là hiếm gặp dù có hoặc không có kháng sinh
- Tác dụng phụ có thể xảy ra do thuốc, đặc biệt là tiêu chảy và buồn nôn
Khi kê kháng sinh dùng ngay, cần cho lời khuyên khám lại ngay nếu triệu chứng diễn tiến xấu đi nhanh chóng hoặc đáng kể, hoặc đứa trẻ biểu hiện bệnh lý toàn thân.
Đứa trẻ biểu hiện bệnh lý toàn thân, triệu chứng tình trạng nặng, hoặc nguy cơ cao có biến chứng
Kê đơn kháng sinh ngay lập tức
Cho trẻ nhập viện nếu bị viêm tai giữa kèm theo:
- Nhiễm trùng toàn thân nặng (see the NICE guideline on sepsis)
- Các biến chứng cáp tính, bao gồm viêm xương chũm, viêm màng não, áp xe nội sọ, huyết khối xoang hoặc liệt dây thần kinh mặt.
Lựa chọn điều trị
Theo Bảng 1 khi kê đơn điều trị cho trẻ bị viêm tai giữa.
Bảng 1 Điều trị trẻ viêm tai giữa dưới 18 tuổi
| Điều trị | Lựa chọn, liều thuốc và thời gian |
| Thuốc nhỏ tai chứ thành phần gây tê và giảm đau | Phenazone 40 mg/g với lidocaine 10 mg/g:
Nhỏ 4 giọt 2-3 lần/ngày, dùng trong 7 ngày Chỉ sử dụng nếu không kê kháng sinh ngay, và không có chảy dịch tai hay thủng màng nhĩ |
| Lựa chọn kháng sinh đường uống đầu tay | Amoxicillin:
1 tháng – 11 tháng, 125 mg x 3 lần/ngày dùng 5-7 ngày 1 tuổi – 4 tuổi, 250 mg x 3 lần/ngày dùng 5-7 ngày 5 tuổi – 17 tuổi, 500 mg x 3 lần/ngày dùng 5-7 ngày |
| Lựa chọn thay thế đầu tay ở bệnh nhân dị ứng hoặc không dung nạp penicillin (không mang thai) | Clarithromycin:
1 tháng – 11 tuổi: Dưới 8 kg, 7.5 mg/kg x 2 lần/ngày dùng 5-7 ngày 8 kg đến 11 kg, 62.5 mg x 2 lần/ngày dùng 5-7 ngày 12 kg đến 19 kg, 125 mg x 2 lần/ngày dùng 5-7 ngày 20 kg đến 29 kg, 187.5 mg x 2 lần/ngày dùng 5-7 ngày 30 kg đến 40 kg, 250 mg x 2 lần/ngày dùng 5-7 ngày 12 tuổi – 17 tuổi, 250 mg đến 500 mg x 2 lần/ngày dùng 5-7 ngày |
| Lựa chọn đầu tay thay thế cho bệnh nhân dị ứng penicillin có mang thai | Erythromycin:
8 tuổi – 17 tuổi, 250 mg đến 500 mg dùng 4 lần/ngày hoặc 1,000 mg x 2 lần/ngày dùng 5-7 ngày Erythromycin được ưu tiên nếu cần dùng macrolide ở phụ nữ mang thai, ví dụ, nếu thật sự dị ứng penicillin và lợi ích điều trị nhiều hơn tác hại. |
| Điều trị | Lựa chọn, liều thuốc và thời gian |
| Lựa chọn thứ 2 kháng sinh đường uống (triệu chứng nặng sau điều trị đầu tay ít nhất 2-3 ngày) | Co-amoxiclav:
1 tháng – 11 tháng, 0.25 ml/kg hỗn hợp 125/31 x 3 lần/ngày trong 5-7 ngày 1 tuổi – 5 tuổi, 5 ml hỗn hợp 125/31 x 3 lần/ngày hoặc 0.25 ml/kg hỗn hợp 125/31 x 3 lần/ngày trong 5-7 ngày 6 tuổi – 11 tuổi, 5 ml hỗn hợp 250/62 x 3 lần/ngày hoặc 0.15 ml/kg hỗn hợp 250/62 x 3 lần/ngày trong 5-7 ngày 12 tuổi – 17 tuổi, 250/125 mg hoặc 500/125 mg x 3 lần/ngày dùng trong 5-7 ngày |
| Lựa chọn thứ 2 thay thế cho bệnh nhân dị ứng hoặc không dung nạp penicillin | Hội chẩn bác sĩ vi sinh |
Tóm tắt các bằng chứng
Các khuyến cáo trong guideline này dựa vào bằng chứng hiện có, dành cho trẻ dưới 18 tuổi.
Điều trị không phải kháng sinh
Giảm đau đường uống (paracetamol và ibuprofen)
- Paracetamol và ibuprofen đều hiệu quả hơn giả dược trong giảm đau sau 48 giờ ở trẻ viêm tai giữa cấp (number needed to treat [NNT] 6 to 7 [range 4 đến 27] không đau sau 48 giờ; bằng chứng mức độ thấp đến trung bình). Không có sự khác biệt đáng kể về sốt sau 48 giờ với điều trị paracetamol hay ibuprofen so với giả dược (mức bằng chứng rất thấp).
- Không có sự khác biệt đáng kể được tìm thấy giữa paracetamol và ibuprofen trong điều trị đau hay sốt ở các thời điểm khác nhau (mức bằng chứng rất thấp – thấp). Hơn thế nữa, sử dụng kết hợp paracetamol và ibuprofen không hiệu quả hơn việc dùng paracetamol đơn độc, mặc dù điều này chỉ dựa vào một số ít trẻ (bằng chứng mức độ rất thấp – thấp; Sjoukes et al. 2016).
- Các tác dụng phụ của paracetamol và ibuprofen không khác biệt đáng kể so với giả dược (mức bằng chứng rất thấp – thấp). Tuy nhiên, điều này nên giải thích một cách thận trọng vì số ít trẻ và các biến cố bất lợi hiếm khi xảy ra (Sjoukes et al. 2016).
Thuốc nhỏ tai chứa thuốc gây tê và giảm đau
- Thuốc nhỏ tai chứa thuốc gây tê và giảm đau giúp giảm triệu chứng đau đáng kể với tỉ lệ 50% và 25% so với giả dược (NNT 5 [range 3 đến 16] giảm đau 50% trong vòng 10 phút sau khi nhỏ; mức bằng chứng rất thấp).
- Thuốc nhỏ tai chứa thành phần gây tê và giảm đau giúp giảm đáng kể việc dùng kháng sinh ở ngày 8 so với chăm sóc thông thường (không hoặc trì hoãn việc kê kháng sinh; 2.6% so với 29%; mức bằng chứng trung bình). Nó cũng làm giảm đáng kể về thang điểm đau ở ngày 2 (mức bằng chứng thấp). Điều này dựa vào một nghiên cứu RCT ở trẻ 1-10 tuổi không điều trị kháng sinh ngay lập tức (Hay et al. 2019). Hầu hết trẻ (88%) cũng được điều trị giảm đau đường uống.
- Không tìm thấy tác dụng phụ của thuốc nhỏ tai chứa thành phần gây tê và giảm đau, nhưng điều này chỉ dựa vào một quần thể rất ít trẻ (mức bằng chứng rất thấp; Foxlee et al. 2011, Hay et al. 2019).
Thuốc nhỏ mũi và kháng histamine
- Nhìn chung, thuốc nhỏ mũi và kháng histamin, được dùng đơn độc hoặc kết hợp, không giúp cải thiện kết cục lâm sàng ở trẻ viêm tai giữa cấp đang điều trị kháng sinh. (Coleman et al. 2008). Có sự giảm tỉ lệ viêm tai giữa dai dẳng sau 2 tuần với sự kết hợp thuốc nhỏ mũi và kháng histamine so với giả dược (NNT 11 [range 6 đến 104]; mức chứng cứ thấp). Tuy nhiên, phân tích một nghiên cứu có chất lượng cao hơn không tìm thấy lợi ích điều trị.
- Tác dụng phụ (không bao gồm ngủ nhiều và tăng động) tăng đáng kể với thuốc nhỏ mũi, nhưng không xuất hiện với kháng histamine hay kết hợp cả hai, so với giả dược (mức chứng cứ rất thấp). Tuy nhiên, không có sự chắc chắn về những kết luận này (Coleman et al. 2008).
Corticosteroid đường uống
- Prednisolone đường uống trong 5 ngày không giúp cải thiện kết cục lâm sàng ở trẻ từ 3 tháng đến 6 tuổi bị viêm tai giữa cấp có nguy cơ tái phát (ít nhất 2 đợt viêm tai giữa cấp), so với giả dược (mức chứng cứ rất thấp). Kết cục bao gồm điều trị thất bại trong 2 tuần đầu tiên, thời gian ứ dịch và tái phát. (Chonmaitree etal. 2003).
- Tác dụng phụ hoặc ngừng thuốc vì tác dụng dường như khác biệt không đáng kể giữa prednisolone và giả dược, mặc dù nghiên cứu ở một số ít trẻ và không có đủ dữ liệu báo cáo (mức chứng cứ thấp; Chonmaitree et al. 2003).
- Tác dụng toàn thân (mineralocorticoid và glucocorticoid) có thể xảy ra với corticosteroid đường uống, bao gồm một loạt tác dụng tâm lý hoặc hành vi (đặc biệt là ở trẻ nhỏ; Drug Safety Update on inhaled and intranasal corticosteroids).
Thảo luận của ủy ban về điều trị kháng sinh
- Ủy ban đã thảo luận về tầm quan trọng trong quản lý đau và cảm giác của bố mẹ là ưu tiên chính. Họ đồng ý là paracetamol hoặc ibuprofen cần được dùng đúng lúc và đúng liều, với liều tối đa được dùng trong trường hợp đau nhiều.
- Dựa trên bằng chứng và kinh nghiệm, ủy ban đồng ý rằng paracetamol hay ibuprofen nên được dùng để giảm đau trong viêm tai giữa cấp tính.
- Dựa vào bằng chứng, ủy ban đồng ý rằng thuốc nhỏ tai chứa thành phần gây tê và giảm đau (ngoài thuốc giảm đau đường uống) có thể giúp giảm dùng kháng sinh và giảm đau ở trẻ không cần chỉ định kháng sinh ngay.
- Họ nhận ra rằng thuốc nhỏ tai không nên được dùng ở trẻ bị thủng màng nhĩ hoặc chảy dịch tai. Họ đã thảo luận về tác dụng phụ hiếm gặp của bệnh methemoglobin máu (liên quan đến thuốc tê tại chỗ ở trẻ rất nhỏ). Họ lưu ý độ tuổi các trẻ khác nhau trong nghiên cứu (từ 1 tuổi), nhưng không có hạn chế dựa trên độ tuổi đối với việc sử dụng chế phẩm đã được cấp phép (phenazone with lidocaine [Otigo] eardrops).
- Họ biết rằng hiện tại chỉ có 1 chế phẩm được cấp phép (thuốc chỉ kê đơn), không phải là chế phẩm được dùng trong nghiên cứu
- Không có bằng chứng trực tiếp hỗ trợ việc dùng thuốc nhỏ tai chứa thành phần gây tê và giảm đau ở trẻ cần dùng kháng sinh ngay lập tức. Ủy ban đồng ý rằng không chắc chắn là liệu những loại thuốc nhỏ tai này có mang lại lợi ích khi đã dùng thuốc giảm đau đường uống ở trẻ đang điều trị kháng sinh. Do đó, họ chỉ khuyến cáo dùng trên trẻ không điều trị kháng sinh đường uống ngay lập tức.
- Ủy ban đồng ý bằng chứng không hỗ trợ việc dùng thuốc nhỏ mũi hoặc kháng histamine đường uống trong điều trị triệu chứng viêm tai giữa cấp.
- Ủy ban đồng ý là dựa trên các bằng chứng, không khuyến cáo dùng corticosteroid đường uống trong điều trị viêm tai giữa cấp ở trẻ em.
Không dùng kháng sinh
- Viêm tai giữa cấp là nhiễm trùng tự giới hạn. Nó có thể do virus hoặc vi khuẩn, và cả hai thường biểu hiện cùng lúc. Ở hầu hết trẻ bị viêm tai giữa sẽ tự khỏi mà không cần điều trị.
- Tác nhân vi khuẩn thường gặp nhất gây viêm tai giữa là Streptococcus pneumoniae, Haemophilus influenzae, Moraxella catarrhalis và Streptococcus pyogenes (the Canadian Paediatric Society’s position statement, 2016).
- Biến chứng thường gặp của viêm tai giữa là nhiễm trùng tái phát, mất thính giác (thường là thoáng qua) và thủng màng nhĩ. Tuy nhiên, kháng sinh ít có tác động lên tỉ lệ này (see efficacy of antibiotics).
- Biến chứng cấp tính của viêm tai giữa (như viêm xương chủm, viêm màng não, áp xe nội sọ, huyết khối xoang và liệt dây mặt) là hiếm gặp. Tỉ lệ mắc của viêm xương chủm sau viêm tai giữa là 1.8 trong 10,000 ca sau điều trị kháng sinh so với 3.8 trong 10,000 ca không điều trị kháng sinh. Cần điều trị (NNT) 4,831 để ngăn ngừa 1 ca phát triển viêm xương chủm (Thompson et al. 2009).
Hiệu quả của kháng sinh
- Kháng sinh không làm giảm đau đáng kể sau 24 giờ so với giả dược ở trẻ viêm tai giữa; khoảng 60% trẻ ở hai nhóm không đau (mức chứng cứ cao). Kháng sinh làm giảm đau đáng kể sau 2-3 ngày, nhưng sự khác biệt được tạo ra không đáng kể; 88% trẻ không đau ở nhóm điều trị kháng sinh so với 84% ở nhóm dùng giả dược (NNT 24 [range 15 đến 70]; mức chứng cứ trung bình). (Venekamp et al. 2015).
- Kháng sinh giúp giảm đáng kể số trẻ có kết quả đo nhĩ lực bất thường so với giả dược ở thời điểm 2-4 tuần, nhưng không ở thời điểm 6-8 tuần hay 3 tháng. Tuy nhiên, sự khác biệt không quá lớn; ở thời điểm 2-4 tuần, 39% trẻ đo nhĩ lực bất thường với điều trị kháng sinh so với 48% trẻ dùng giả dược (NNT 12 [range 18 đến 21]; mức chứng cứ thấp; Venekamp et al. 2015).
- Kháng sinh giúp giảm đáng kể số trẻ thủng màng nhĩ. Tuy nhiên, một lần nữa nhấn mạnh sự khác biệt không đáng kể với 5% tỉ lệ trẻ bị thủng màng nhĩ dùng giả dược so với 2% nhóm trẻ được điều trị kháng sinh (NNT 33 [range 20 đến 100]; mức chứng cứ trung bình; Venekamp et al. 2015).
- Kháng sinh không giảm số lượng trẻ viêm tai giữa tái phát (giống nhau ở cả hai nhóm: 18% trẻ dùng kháng sinh so với 20% trẻ dùng giả dược, mức chứng cứ trung bình; Venekampet al. 2015).
- Kháng sinh dường như có lợi hơn theo hai hướng ở trẻ, dựa vào các phân tích điều trị so sánh giữa kháng sinh với nhóm dùng giả dược. Đầu tiên, trẻ dưới 2 tuổi có viêm tai giữa cấp hai bên, NNT là 4 đối với việc giải quyết các triệu chứng (mức chứng cứ thấp). Thứ hai, trẻ viêm tai giữa cấp và chảy dịch tai (chảy dịch sau khi thủng màng nhĩ), NNT là 3 đối với việc giải quyết các triệu chứng (mức chứng cứ trung bình). (Rovers et al. 2006).
Sự an toàn của việc dùng kháng sinh
- Phản ứng dị ứng với penicillin xuất hiện với tỉ lệ 1-10% trẻ và phản ứng phản vệ xuất hiện với tỉ lệ thấp hơn 0.05%. Những trẻ có cơ địa dị ứng (eg, hen, chàm) có nguy cơ cao phản ứng phản vệ với penicillin. Trẻ có tiền sử phản ứng quá mẫn với penicillin cũng có thể phản ứng với nhóm kháng sinh cephalosporin hoặc beta-lactam khác (BNF information on phenoxymethylpenicillin). See the NICE guideline on drug allergy để tìm hiểu thêm thông tin.
- Tiêu chảy do kháng sinh xuất hiện với tỉ lệ 2-5% trẻ dùng kháng sinh, phụ thuộc vào loại kháng sinh được sử dụng (NICE Clinical Knowledge Summary on diarrhoea –antibiotic associated).
- Các tác dụng phụ (nôn ói, tiêu chảy hay phát ban) tăng đáng kể ở trẻ viêm tai giữa cấp được điều trị kháng sinh so với nhóm trẻ dùng giả dược (mức chứng cứ trung bình). NNH là 13 (range 9 đến 25). (Venekamp et al. 2015).
- Xem summaries of product characteristics để rõ hơn thông tin về chống chỉ định, thận trọng và tác dụng phụ của thuốc.
Ủy ban thảo luận về việc không dùng kháng sinh
- Viêm tai giữa cấp có thể do virus hoặc vi khuẩn, cả hai thường tự giới hạn và không cần điều trị kháng sinh thường quy.
- Dựa vào bằng chứng, ủy ban đồng ý rằng kháng sinh ít có tác động lên triệu chứng đau tai hay tỉ lệ xuất hiện các biến chứng thường gặp, như nhiễm trùng tái phát. Tỉ lệ thủng màng nhĩ ít được ghi nhận, cần điều trị 33 trẻ (range 20 đến 100) với kháng sinh để tránh cho 1 trẻ bị thủng màng nhĩ. Kháng sinh cũng ít tác động đến biến chứng mất thính lực ngắn hạn thông qua đánh giá nhĩ đồ.
- Các biến chứng nặng hơn của viêm tai giữa, như viêm xương chủm là hiếm gặp, và NNT khoảng 5000 trẻ với kháng sinh để ngăn ngừa 1 trẻ phát triển viêm xương chủm.
Kháng sinh dự phòng
- Kê đơn dự phòng cũng hiệu quả như việc dùng kháng sinh ngay lập tức ở trẻ viêm tai giữa cấp trong việc giảm đau sau 3-7 ngày (bằng chứng mức độ trung bình). Không có sự khác biệt đáng kể giữa các nhóm có nhĩ đồ bất thường, thủng màng nhĩ hoặc nhiễm trùng tái phát (bằng chứng mức độ rất thấp đến trung bình). (Venekamp et al. 2015).
- Kê kháng sinh dự phòng so sánh với không dùng kháng sinh và dùng kháng sinh ngay lập tức trong nghiên cứu Spurling et al. 2013. Trong 1 nghiên cứu RCT, không có sự khác biệt đáng kể giữa kê kháng sinh dự phòng và không điều trị kháng sinh đối với đau hay sốt sau 3 ngày (mức chứng cứ rất thấp đến thấp). Trong một nghiên cứu RCT, không có sự khác biệt đáng kể giữa kháng sinh dự phòng và dùng kháng sinh ngay lập tức đối với đau sau 3 ngày (mức chứng cứ trung bình).
- Kháng sinh ngay lập tức liên quan đến tăng nguy cơ các biến cố không mong muốn (buồn nôn, tiêu chảy hoặc ban da) so với kháng sinh dự phòng hoặc theo dõi sát (NNH 8 [range 5 đến 19]; mức chứng cứ trung bình; Venekamp et al. 2015).
- Tỉ lệ nôn ói hay phát ban không khác biệt đáng kể giữa nhóm kháng sinh dự phòng so với nhóm dùng kháng sinh ngay lập tức (mức chứng cứ rất thấp), nhưng giảm đáng kể tỉ lệ tiêu chảy với nhóm kháng sinh dự phòng (NNH 8 [range 5 to 15]; mức chứng cứ cao; Spurling et al. 2013). Không có dữ liệu an toàn so sánh nhóm dùng kháng sinh dự phòng so với nhóm không điều trị kháng sinh.
Ủy ban thảo luận về nhóm kháng sinh dự phòng
- Dựa trên các bằng chứng, ủy ban đồng ý rằng không kê kháng sinh hay kháng sinh dự phòng nên được xem xét cho hầu hết trẻ viêm tai giữa cấp.
- Ủy ban thảo luận rằng viêm tai giữa có thể do virus hoặc vi khuẩn, và rất khó để phân biệt. Tuy nhiên, cả hai thường tự giới hạn và không cần dùng kháng sinh thường quy. Ủy ban thảo luận rằng kháng sinh dự phòng có thể được ưu tiên hơn so với việc không dùng kháng sinh ở một số trẻ, nhưng người kê đơn cần cân nhắc lợi ích lâm sàng của việc dùng kháng sinh so với tác dụng phụ của nó.
- Ủy ban đồng ý rằng kê kháng sinh dự phòng nếu triệu chứng diễn tiến xấu đi đáng kể hoặc không cải thiện trong vòng 3 ngày (thời điểm nhiễm trùng thường tự giới hạn), hoặc nếu nó diễn tiến xấu nhanh chóng ở bất kỳ thời điểm nào.
- Ủy ban thừa nhận các khuyến cáo trước đây của NICE về nhiễm trùng hô hấp trên, đối với viêm tai giữa cấp, chiến lược không dùng kháng sinh hoặc chiến lược kê kháng sinh dự phòng được đồng thuận, nhưng dựa vào đánh giá mức độ nặng trên lâm sàng, có thể xem xét dùng kháng sinh ngay lập tức với trẻ dưới 2 tuổi có nhiễm trùng cả hai tai hoặc ở trẻ bất kỳ độ tuổi nào có chảy dịch tai. Đối với phân nhóm này ủy ban đồng thuận là kê kháng sinh ngay nên được xem xét như là một lựa chọn, bởi vì kháng sinh khả năng mang lại nhiều lợi ích ở phân nhóm này. Ủy ban thảo luận về việc dùng kháng sinh ngay lập tức được ưu tiên hơn là việc không dùng kháng sinh hoặc kháng sinh dự phòng ở một số trẻ dựa vào đánh giá lâm sàng.
- Ủy ban đồng thuận rằng dùng kháng sinh ngay lập tức ở trẻ có biểu hiện bệnh toàn thân, triệu chứng bệnh nặng hoặc nguy cơ cao bị biến chứng nghiêm trọng vì có bệnh đồng mắc. Bao gồm trẻ có bệnh lý tim, phổi, thận, gan hoặc bệnh lý thần kinh cơ, suy giảm miễn dịch, xơ nang, và trẻ nhỏ có tiền sử sinh non.
Lựa chọn kháng sinh
- Không có sự khác biệt lớn trong đánh giá điều trị giữa các nhóm kháng sinh, bao gồm penicillins, cephalosporins và macrolides trong điều trị viêm tai giữa cấp không biến chứng ở trẻ em. Không có sự khác biệt trong điều trị giữa ampicillin và amoxicillin so với ceftriaxone; co-amoxiclav so với ceftriaxone; co-amoxiclav so với azithromycin; hoặc cefaclor so với azithromycin (mức chứng cứ thấp đến trung bình). (Shekelle et al. 2010).
- Co-amoxiclav liên quan đến nhiều tác dụng phụ hơn so với cephalosporin (mức bằng chứng rất thấp – trung bình) hoặc azithromycin (mức bằng chứng trung bình; Shekelle et al. 2010).
- Shekelle et al. 2010 cũng xem xét bằng chứng trong điều trị viêm tai giữa cấp dai dẳng hoặc tái phát ở trẻ em. Không có nghiên cứu nào tìm thấy lợi ích đáng kể trong điều trị với bất kỳ kháng sinh cụ thể nào (mức chứng cứ trung bình).
Ủy ban thảo luận về lựa chọn kháng sinh
- Dựa vào bằng chứng không có sự khác biệt lâm sàng đáng kể giữa các nhóm kháng sinh, ủy ban đồng thuận là lựa chọn kháng sinh phần lớn được định hướng để giảm thiểu tỉ lệ kháng.
- Ủy ban đã thảo luận rằng, nếu kháng sinh cần thiết trong điều trị nhiễm trùng không đe dọa tính mạng, lựa chọn đầu tay là kháng sinh phổ hẹp. Việc sử dụng bừa bãi kháng sinh phổ rộng có thể gây kháng kể cả các nhóm thuốc ‘last line’, và cũng tiêu diệt hệ vi khuẩn thường trú khiến trẻ dễ bị nhiễm các tác nhân kháng thuốc như Clostridium difficile. Đối với nhiễm trùng không đe dọa tính mạng, kháng sinh phổ rộng là second-choice khi kháng sinh phổ hẹp không hiệu quả.
- Dựa vào bằng chứng, kinh nghiệm và dữ liệu kháng thuốc, ủy ban đồng ý đề xuất amoxicillin là lựa chọn đầu tay ở trẻ viêm tai giữa cấp tính, và nguy cơ kháng thuốc chấp nhận được. Liều từ 125 mg đến 500 mg dùng 3 lần/ngày (theo tuổi). Ủy ban thảo luận về phenoxymethylpenicillin có nguy cơ kháng thuốc thấp hơn amoxicillin, và về mặt vi sinh học được coi là tương đương. Tuy nhiên, tuân thủ điều trị đặc biệt quan trọng ở trẻ, và viêm tai giữa thường gặp ở trẻ nhỏ. Amoxicillin dùng 3 lần/ngày thay vì 4 lần/ngày với
phenoxymethylpenicillin, và dạng lỏng dễ uống hơn.
- Dựa vào bằng chứng, kinh nghiệm và dữ liệu kháng thuốc, ủy ban đồng ý đề xuất clarithromycin là thuốc thay thế đầu thay trong trường hợp không dung nạp amoxicillin hoặc dị ứng penicillin. Ở người mang thai, erythromycin được khuyến cáo nếu thật sự dị ứng penicillin. Liều khuyến cáo (dựa vào tuổi và cân nặng) là liều thường dùng ở trẻ em, giống với liều được sử dụng trong các nghiên cứu. Ủy ban thảo luận là có bằng chứng cho các thuốc macrolide khác như azithromycin. Tuy nhiên, họ đồng thuận là không khuyến cáo thuốc này bởi vì clarithromycin hay erythromycin đang được sử dụng rộng rãi, và azithromycin nên dành cho trường hợp nhiễm trùng nặng hơn.
- Erythromycin được ưu tiên lựa chọn nếu phải dùng nhóm macrolide ở phụ nữ mang thai, ví dụ trong trường hợp dị ứng thật sự với penicillin và có lợi từ việc dùng kháng sinh nhiều hơn tác hại.
- Dựa vào bằng chứng, kinh nghiệm và dữ liệu kháng thuốc, ủy ban đồng ý đề xuất co-amoxiclav là second-choice nếu triệu chứng diễn tiến xấu đi sau khi điều trị đầu tay ít nhất 2-3 ngày. Điều trị kháng sinh phổ rộng kết hợp penicillin (amoxicillin) với beta-lactamase inhibitor, phổ tác động lên nhóm vi khuẩn tiết beta-lactamase kháng amoxicillin đơn độc. Những trẻ không đáp ứng với amoxicillin có thể do nhiễm trùng tác nhân kháng thuốc. Liều 0.25 ml/kg chế phẩm 125/31, 250/125 mg hoặc 500/125 mg dùng 3 lần/ngày (theo cân nặng và tuổi) là liều thường dùng ở trẻ, giống với liều dùng trong các nghiên cứu.
Thời gian sử dụng kháng sinh
- Liệu trình kháng sinh ngắn ngày (hơn 48 giờ nhưng dưới 7 ngày) liên quan đến tăng tỉ lệ điều trị thất bại sau 8 đến 19 ngày, hoặc 1 tháng hoặc ít hơn, so với liệu trình điều trị dài ngày (từ 7 ngày trở lên). Điều trị thất bại (được định nghĩa là không giải quyết được triệu chứng, tái phát viêm tai giữa cấp trong vòng 1 tháng sau điều trị) xuất hiện với tỉ lệ 18% với liệu trình điều trị ngắn ngày so với 14.4% với liệu trình điều trị dài ngày từ 8 đến 19 ngày (NNT 28 [range 17 to 77]; mức bằng chứng rất thấp), và tỉ lệ 20.5% ở nhóm điều trị ngắn ngày so với 17.5% ở nhóm điều trị dài ngày sau 1 tháng hoặc ít hơn (NNT 34 [range 20 to 124]; mức bằng chứng thấp). Tuy nhiên, không có sự khác biệt trong điều trị thất bại giữa liệu trình ngắn ngày và dài ngày ở các thời điểm khác nhau (Kozyrskyj et al. 2010).
- Có ít tác dụng phụ đường tiêu hóa với liệu trình kháng sinh ngắn ngày (trên 48 giờ nhưng dưới 7 ngày) so với liệu trình dài ngày (từ 7 ngày trở lên; mức bằng chứng rất thấp). (Kozyrskyj et al. 2010).
Ủy ban thảo luận về thời gian điều trị kháng sinh
- Ủy ban đồng thuận rằng, khi điều trị kháng sinh thích hợp, chọn liệu trình ngắn nhất mang lại hiệu quả để giảm thiểu rủi ro đề kháng kháng sinh.
- Dựa vào bằng chứng, kinh nghiệm và dữ liệu đề kháng, ủy ban đồng thuận liệu trình 5-7 ngày là đủ trong điều trị viêm tai giữa cấp ở trẻ em.
- Ủy ban lưu ý là không có nghiên cứu nào trực tiếp so sánh điều trị kháng sinh 5 ngày so với điều trị kháng sinh 7 ngày.
- Dựa vào bằng chứng, ủy ban phát hiện nhiều trẻ điều trị thất bại với liệu trình dưới 7 ngày so với liệu trình trên 7 ngày. Tuy nhiên, sự khác biệt tuyệt đối không đáng kể. Họ đồng ý rằng, nếu quyết định điều trị kháng sinh, liệu trình 5 ngày là đủ cho nhiều trẻ, còn liệu trình 7 ngày dành cho trẻ có đánh giá lâm sàng nhiễm trùng nặng hoặc tái phát.
Tần suất dùng kháng sinh
- Liều amoxicillin hoặc co-amoxiclav dùng 1 hoặc 2 lần hàng ngày hiệu quả tương đương với liều dùng 3 lần hàng ngày (mức chứng cứ cao). Thời gian điều trị là 10 ngày trong hầu hết các nghiên cứu, và liều amoxicillin hoặc co-amoxiclav đa dạng. (Thanaviratananich et al. 2013).
Ủy ban thảo luận về tần suất dùng kháng sinh
- Ủy ban đồng ý rằng khi kê amoxicillin hoặc co-amoxiclav, liều dùng 3 lần hàng ngày nên đang được áp dụng trong thực hành lâm sàng. See the full evidence review for more information.