Beta lactam
Dược lý kháng sinh nhóm beta lactam
Tất cả các thuốc kháng sinh thuộc siêu họ “beta-lactam” có cấu trúc chính bao gồm một vòng “beta-lactam” 4 cạnh.
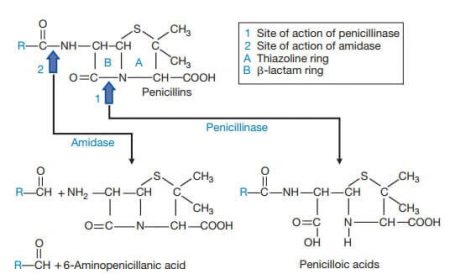
Tất cả các kháng sinh nhóm beta lactam đều có cùng một vòng 4 cạnh “beta-lactam” (màu đỏ). Vòng này bắt chước hình dạng của dãy peptide D-Ala-D-Ala tận cùng đóng vai trò như chất nền cho các transpeptidases vách tế bào tạo nên các liên kết cộng hóa trị giữa các chuỗi peptidoglycan khác nhau trong giai đoạn tăng sinh của tế bào. Cấu trúc vòng 4 cạnh và các nhóm thế gắn chặt với vị trí tác dụng của transpeptidase (còn gọi là Protein gắn kết Penicillin). Liên kết này ức chế hoạt tính của enzim, và sự hình thành vách tế bào
Sự biến đổi cấu trúc của Penicillin tự nhiên (penicillin G & V) tạo ra sự phát triển của các dẫn xuất penicillin tổng hợp cũng như các họ beta-lactam mới bằng cách thêm các gốc hoặc vòng phụ tạo nên các phổ tác dụng và tính chất dược động học khác nhau. Hiện tại có bốn phân nhóm beta-lactam chính bao gồm:
- Penicillin.
- Cephalosporin
- Monobactam
- Carbapenems
Cơ chế tác dụng
Vòng 4 thành viên của thuốc kháng sinh beta lactam cho phép các hợp chất này có hình dạng ba chiều có thể bắt chước chuỗi peptide D-Ala-D-Ala tận cùng – chuỗi đóng vai trò như chất nền tự nhiên cho hoạt động của transpeptidase trong quá trình tổng hợp vách tế bào (Hình 1). Như được minh họa trong Hình 2, việc gắn các thuốc này tại vị trí tác dụng của transpeptidase ức chế sự tổng hợp vách tế bào, dẫn đến vách tế bào suy yếu, dễ bị ly giải trong suốt quá trình hình thành tế bào.
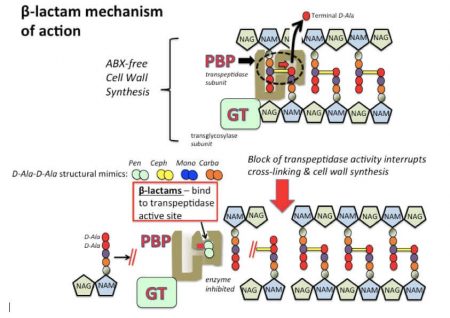
Khi không có thuốc, các enzyme transpeptidase (còn gọi là Protein gắn kết Penicillin, PBP) trong vách tế bào xúc tác tạo các liên kết chéo giữa các chuỗi glycan liền kề, bao gồm việc giải phóng D-alanine cuối cùng ra từ một pentapeptid. Glycosyltransferases (GT), tồn tại dưới dạng các tiểu đơn vị riêng biệt hoặc kết hợp chặt chẽ với transpeptidases (ví dụ như trường hợp của PBP-2) tạo ra các liên kết cộng hoá trị giữa các phân tử đường lân cận NAM & NAG.
Kết quả của các liên kết cộng hoá trị giữa cả peptide và chuỗi đường tạo ra một vách tế bào cứng bảo vệ tế bào vi khuẩn khỏi các lực thẩm thấu, nếu không sẽ dẫn đến vỡ tế bào. Các kháng sinh beta-lactam, bao gồm penicillin (Pen), cephalosporin (Ceph), monobactams (Mono) và carbapenems (Carba) có cấu trúc tương tự như chất nền D-Ala-D-Ala tự nhiên cho transpeptidase, và sử dụng chúng ức chế tác động lên tổng hợp vách tế bào bằng cách gắn chặt với vị trí hoạt động của transpeptidase (PBP). NAG: N-acetylglucosamine; NAM: axit N-acetylmuramic. Cơ cấu PBP được điều chỉnh từ Mcstrother (Wikipedia Commons).
Cơ chế kháng Beta-Lactams
Vi khuẩn đã tiếp xúc với kháng sinh tự nhiên trong môi trường của chúng trong ít nhất một tỷ năm trước khi kháng sinh được đưa vào sử dụng và phát triển trong y học hiện đại (Martinez, 2009). Do đó, qua nhiều thập kỷ, vi khuẩn đã phát triển cơ chế kháng để tồn tại
Kháng kháng sinh thường có thể là do một trong nhiều cơ chế bảo vệ mà các vi khuẩn đã phát triển để ngăn chặn tác dụng ức chế của kháng sinh (Hauser, 2013)
Thâm nhập
Vi khuẩn không vượt qua màng tế bào động vật có vú
các vi khuẩn nằm trong tế bào chất của tế bào người, vì vậy được bảo vệ không phải tiếp xúc với kháng sinh nồng độ cao
Kênh Porins
Vi khuẩn gram (-) có một màng ngoài hạn chế việc thuốc tiếp xúc peptidoglycan vách tế bào để đi qua các kênh porin nhiều vi khuẩn gram (-) có kênh porins không cho beta-lactams đi qua để vào chu chất-vị trí của vách tế bào.
Bơm
Vi khuẩn Gram âm có các chất vận chuyển ABC tương tự glycoprotein (P-glycoprotein-like ABC transporters) trong màng ngoài có chức năng như bơm để vận chuyển kháng sinh beta-lactam ra khỏi chu chất (nơi có vách tế bào) ra môi trường bên ngoài, do đó bảo vệ vách tế bào khỏi phơi nhiễm với kháng sinh.
Penicillinase
Cơ chế phổ biến nhất để kháng thuốc kháng sinh β-lactam là vi khuẩn sinh ra β-lactamases (Hall et al, 2003).
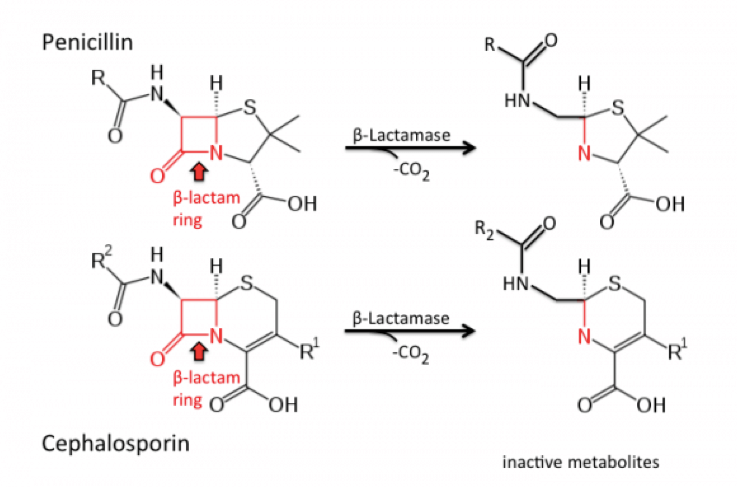
Nhiều vi khuẩn tiết ra beta-lactamase thủy phân kháng sinh beta-lactam trước khi chúng đến được thành tế bào (Hình 3).
Các vi khuẩn Gram dương tiết beta-lactamase ra ngoài tế bào. Vi khuẩn Gram âm tiết ra beta-lactamase vào chu chất nằm giữa màng tế bào chất và màng ngoài, vị trí của vách tế bào.
Các gen mã hoá beta-lactamases có thể ở trên: a) nhiễm sắc thể vi khuẩn; b) plasmid; hoặc c) các yếu tố chuyển tiếp (làm tăng sự lan truyền của beta-lactamase giữa các loài vi khuẩn khác nhau).
Penicillinase là một phân nhóm cụ thể của β-lactamase (β-lactamase đầu tiên được xác định vào năm 1940). Nó có độ đặc hiệu rất hạn chế để bất hoạt penicillin. Khả năng kháng penicillin do “penicillianse” dẫn đến sự phát triển của beta-lactams kháng penicillinase, chẳng hạn như methicillin. Sau đó một số vi khuẩn “bị tấn công” và bây giờ “Staphylococcus aureus kháng Methicillin (MRSA) là tương đối phổ biến.
Extended-Spectrum Beta-Lactamases (ESBLs) là các enzyme được sản xuất bởi một số loại vi khuẩn gram âm (E coli, Klebsiella, Enterobacter, Proteus) làm cho vi khuẩn kháng với tất cả các penicillin, cephalosporin và monobactam nhưng không ảnh hưởng đến độ nhạy của carbapenems (ví dụ meropenem hoặc imipenem) (CDC: Nhiễm trùng liên quan đến chăm sóc sức khoẻ).
PBPs
Vi khuẩn có thể có PBP đột biến mà enzyme vẫn hoạt động để tổng hợp vách tế bào, nhưng không gắn với kháng sinh β-lactam. Những vi khuẩn này không nhạy cảm với thuốc.
Không có Peptidoglycan
Một số vi khuẩn (ví dụ như mycobacteria) không có vách tế bào và có thể nhân lên mặc dù có mặt kháng sinh β-lactam, dẫn đến nhiễm trùng nghiêm trọng (ví dụ như viêm phổi không điển hình).
Hình 3. Các cấu trúc chính cho kháng sinh penicillin & cephalosporin và phản ứng thủy phân bằng beta-lactamase. Penicillin & cephalosporin có cùng cấu trúc vòng beta-lactam bốn nguyên tử carbon. Beta-lactamases là một nhóm các enzyme được tạo ra bởi một số vi khuẩn Gram âm tạo khả năng kháng kháng sinh beta-lactam bằng thủy phân mở vòng amid, giúp loại bỏ tác dụng kháng khuẩn của phân tử. Có bốn nhóm beta-lactamases khác nhau có đặc tính chất nền khác nhau. Một số beta-lactamase có thể bị ức chế bởi acid clavulanic, trong khi một số khác vẫn không nhạy cảm (sửa đổi từ Wikipedia: beta-lactamase).
Tác dụng phụ
Phản ứng dị ứng
“Dị ứng” Pencillin là phản ứng phụ thường gặp nhất, nhưng chẩn đoán của nó thường không chính xác.
Theo lịch sử, 5-10% bệnh nhân đã báo cáo có “một số phản ứng với penicillin”, nhưng cơ chế không rõ ràng.
85-90% những người này có kết quả test da âm tính và có khả năng dung nạp penicillin khi thử nghiệm (Solensky 2015).
Hầu hết các phản ứng tức thời là các phản ứng trung gian miễn dịch type I (immunoglobulin E) (IgA), có biểu hiện lâm sàng bao gồm: ngứa, đỏ bừng, phát ban, nổi mày đay, phù mạch, co thắt phế quản, hạ huyết áp.
Các phản ứng quá mẫn nghiêm trọng và đôi khi gây tử vong (phản vệ tĩnh mạch) đã được báo cáo ở bệnh nhân dùng penicillin, mặc dù tỉ lệ này thấp (1-4/10.000 ca hoặc 0,01-0,04%). Ở Mỹ, do sử dụng kháng sinh penicillin phổ biến, ước tính có khoảng 500-1000 ca tử vong mỗi năm do sốc phản vệ do penicillin gây ra (Solensky, 2015).
Độc tính trên thần kinh
Bệnh não (Encephalopathy) – có thể xảy ra khi dùng liệu pháp penicillin liều cao (> 20 triệu đơn vị / ngày), thường bao gồm những thay đổi về ý thức (như hôn mê) với tăng phản xạ cơ & động kinh múa giật (co giật cơ).
Co giật – liều penicillin, imipenem hoặc cefepime cao có thể gây co giật, đặc biệt ở bệnh nhân rối loạn chức năng thận (Calderwood, 2014).
Phản ứng GI
Tiêu chảy là một biến chứng không điển hình thường gặp khi dùng liệu pháp kháng sinh, do sự thay đổi trong hệ thần kinh thực vật ở ruột, có thể dẫn đến viêm đại tràng do Clostridium difficile.
Phản ứng chéo giữa Penicillins và Lactams Beta khác
Định nghĩa:
- Phản ứng chéo: một cá thể có nhạy cảm với một chất thì cũng có thể nhạy với chất khác tương tự về cấu trúc hóa học (The Free Dictionary: medical).
Như được chỉ ra bởi định nghĩa này, tính tương đồng kháng nguyên (cấu trúc) tạo thành cơ sở phản ứng chéo.
Vì các phản ứng dị ứng với penicillin và các beta-lactam khác xảy ra, một câu hỏi lâm sàng phổ biến đặt ra là “một bệnh nhân có thể bị dị ứng với beta-lactam (mediated beta-lactam) qua trung gian Ig-E (ví dụ như penicillin) có thể dẫn đến phản ứng phản vệ, thì có an toàn khi sử dụng một kháng sinh khác tương tự về cấu trúc, chẳng hạn như một cephalosporin, carbapenem, hoặc monobactam không. Câu trả lời là … bạn sẽ phải đợi cho đến khi tôi hoàn thành phần này
Cơ chế liên quan
Các thành phần kháng nguyên của beta-lactam:
- Cả cấu trúc vòng beta-lactam và các nhóm nhóm R đều có thể là kháng nguyên với kháng sinh beta-lactam (Miranda et al, 1996 Solensky 2015).
Hầu hết các bệnh nhân dị ứng penicillin ở Hoa Kỳ đều nhạy cảm với vòng beta-lactam. Tuy nhiên, một nhóm nhỏ bệnh nhân dị ứng với các nhóm R ở aminopenicillins (amoxicillin & ampicillin), giống như các nhóm bên trong một số cephalosporin. Một phần trăm tương đối lớn (ví dụ: 32%) bệnh nhân dị ứng với amoxicillin đã được tìm thấy là dị ứng với cefadroxil, nhưng không dị ứng với các lactam beta khác có gốc nhánh khác nhau (Miranda và cộng sự, 1996).
So sánh an toàn và hiệu quả của các kháng sinh Beta-lactam chống trực khuẩn mủ xanh trong điều trị sốt do giảm bạch cầu trung tính ở trẻ em.
Một tổng quan hệ thống và phân tích gộp mạng Bayes (Bayesian network meta-analysis).
Đặt vấn đề
Kháng sinh β-lactam chống trực khuẩn mủ xanh (TKXM) đã được sử dụng để điều trị sốt do giảm bạch cầu đa nhân trung tính (FN). Tuy nhiên, hiệu quả và độ an toàn của các kháng sinh này ở bệnh nhân nhi vẫn chưa thực sự rõ ràng. Nghiên cứu này nhằm mục đích so sánh toàn diện hiệu quả và tác dụng phụ của các β-lactam chống TKXM trong điều trị FN ở trẻ em.
Phương pháp
– Dữ liệu nghiên cứu được thu thập từ PubMed, Embase, Medline, và thư viện Cochrane.
– Thực hiện phân tích gộp mạng hiệu ứng ngẫu nhiên (random-effects network meta-analysis) và gộp dữ liệu “lưỡng phân” (dichotomous) thành tỷ số chênh (OR) với khoảng tin cậy 95%.
– Tiêu chí chính là điều trị thành công mà không có sự điều chỉnh nào.
– Tiêu chí phụ là các biến cố bất lợi, tử vong do mọi nguyên nhân và nhiễm trùng mới.
– Công cụ GRADE được sử dụng để đánh giá chất lượng của bằng chứng.
Kết quả
– 8 nghiên cứu với sự tham gia của 2517 bệnh nhân.
– Kết quả cho thấy không có sự khác biệt có ý nghĩa thống kê giữa các β-lactam chống TKXM về cả tiêu chí chính và tiêu chí phụ.
– Dựa trên kết quả của xác suất xếp hạng Bayes (Bayesian rank probability), meropenem được xếp hạng cao nhất trong số các β-lactam chống TKXM liên quan đến thành công điều trị mà không có sự điều chỉnh nào; ceftazidim và meropenem có liên quan đến nguy cơ mắc các biến cố bất lợi thấp hơn; cefoperazon/sulbactam và piperacillin/tazobactam có liên quan đến nguy cơ tử vong thấp hơn, và piperacillin/tazobactam và meropenem có liên quan đến nguy cơ mắc nhiễm trùng mới thấp hơn. Chất lượng của bằng chứng là vừa phải.
Kết luận
Nghiên cứu này phát hiện rằng meropenem và piperacillin/tazobactam tương đương nhau về tính an toàn và có liên quan đến tỷ lệ điều trị thành công cao hơn mà không cần sự điều chỉnh nào trong quá trình điều trị. Do đó, nghiên cứu này nên được xem là bằng chứng quan trọng để giúp đưa ra quyết định lâm sàng trong việc lựa chọn β-lactam chống TKXM phù hợp để điều trị sốt do giảm bạch cầu đa nhân trung tính ở trẻ em. [1].
CHỈNH LIỀU CHÍNH XÁC DỰA TRÊN MÔ HÌNH CỦA KHÁNG SINH BETA-LACTAM VÀ CIPROFLOXACIN TRÊN NGƯỜI BỆNH HỒI SỨC
Thử nghiệm lâm sàng ngẫu nhiên, nhãn mở, đa trung tâm DOLPHIN thực hiện ở 8 ICU tại Hà Lan đăng trên Intensive Care Medicine vào tháng 11/2022 nhằm đánh giá hiệu quả của cá nhân hóa điều trị bằng chỉnh liều chính xác dựa trên mô hình (MIPD) đối với kháng sinh beta-lactam và ciprofloxacin trên người bệnh hồi sức.
Tổng cộng 388 người bệnh được phân bổ ngẫu nhiên vào 2 nhóm: MIPD với liều và khoảng cách liều dựa trên theo dõi nồng độ thuốc (TDM) kết hợp với mô phỏng dược lý (pharmacometric modelling) beta-lactam và ciprofloxacin, và nhóm điều trị thường quy theo hướng dẫn địa phương.
Kết quả cho thấy, so với nhóm chứng, nhóm MIPD không có sự khác biệt có ý nghĩa thống kê về thời gian nằm ICU (10 ngày so với 8 ngày, p = 0.13) cũng như tỷ lệ đạt mục tiêu PK/PD tại ngày 1 (55.6% so với 60.9%, p =0.13) và ngày 3 (59.5% so với 60.4%, p = 0.84). Các kết cục phụ khác bao gồm tỷ lệ tử vong tại ICU, tử vong nội viện, tử vong trong 28 ngày, tử vong trong 6 tháng, điểm SOFA, biến cố bất lợi cũng không có sự khác biệt có ý nghĩa thống kê giữa hai nhóm.
Tài liệu tham khảo:
- Xinmei Tan, MM, a Yan Li, MM, b Jiaxi Xi, MM, b Sitong Guo, MM, b Henghai Su, MM, b Xiaoyu Chen, MD, b and Xueyan Liang, MM b. Comparative efficacy and safety of antipseudomonal β-lactams for pediatric febrile neutropenia. Punmed. Ngày truy cập: 30 tháng 07 năm 2023.
Xuất xứ: Việt Nam
Xuất xứ: Ý
Xuất xứ: Tây Ban Nha
Xuất xứ: Italy
Xuất xứ: Việt Nam
Xuất xứ: Ấn Độ
Xuất xứ: Việt Nam
Xuất xứ: Việt Nam
Xuất xứ: Việt Nam
Xuất xứ: Việt Nam
Xuất xứ: Việt Nam
Xuất xứ: Thổ Nhĩ Kỳ
Xuất xứ: Việt Nam
Xuất xứ: Việt Nam
Xuất xứ: Việt Nam
Xuất xứ: Việt Nam
Xuất xứ: Việt Nam
Xuất xứ: Việt Nam
Xuất xứ: Việt Nam
Xuất xứ: Việt Nam