Thẩm mỹ - Làm đẹp
Các biến chứng liên quan đến PRP với microneedling trong thẩm mỹ
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Tác giả: Amelia K. Hausauer, Derek H. Jones
nhathuocngocanh.com – Bài viết Các biến chứng liên quan đến PRP với microneedling trong thẩm mỹ được trích trong chương 10 sách PRP và Lăn kim vi điểm trong Y học thẩm mỹ.
Microneedling và huyết tương giàu tiểu cầu RPR là hai thủ thuật xâm lấn tối thiểu để trẻ hóa, tái tạo bề mặt, chữa lành vết thương và phục hồi tóc với hiệu quả lâu dài với thời gian tối thiểu. Điều trị được thực hiện trong khoảng thời gian khoảng 4 tuần. Bệnh nhân cần được giáo dục về các kết quả mong đợi, thời gian để có hiệu quả và nhu cầu tái khám nhiều lần. Chống chỉ định chính cho cả hai thủ thuật là nhiễm trùng da đang hoạt động ở khu vực được nhắm mục tiêu điều trị. Tiền sử sẹo lồi hoặc sẹo phì đại cũng nên được xem xét, đặc biệt là trước khi phẫu thuật micronee-dling. Thường không có hoặc có ít di chứng sau điều trị ngoại trừ vết bầm tím nhẹ, ban đỏ, phù nề và bong tróc da, thường hết sau 2 đến 3 ngày, tùy thuộc vào cường độ. Các tác dụng phụ nghiêm trọng hơn rất hiếm và thường chỉ giới hạn ở các phản ứng quá mẫn hoặc nhiễm trùng. Tiền sử chi tiết về bất kỳ phản ứng dị ứng trước đây hoặc nhiễm trùng gần đây và việc sử dụng các kỹ thuật vô trùng nghiêm ngặt cho phép nhà cung cấp hầu hết tránh được những tác dụng không mong muốn này. Đối với mỗi sự kiện bất lợi, chương này sẽ cung cấp thông tin cơ bản cũng như lời khuyên về cách tránh và điều trị. Với sự hiểu biết thấu đáo về các sự kiện bất lợi dự kiến, thẩm mỹ bác sĩ có thể tối ưu hóa kết quả và đảm bảo bệnh nhân hài lòng.
Từ khóa: facial rejuvenation, micronee-dling, neocollagenesis, percutaneous col-lagen induction, platelet-rich plasma
- Microneedling và huyết tương giàu tiểu cầu (PRP) là phương pháp điều trị hiệu quả cho các vết chân chim, nếp nhăn, mụn trứng cá hoặc các vết sẹo khác, vết rạn da, nám da hoặc tăng sắc tố và rụng tóc và có thể được sử dụng trên mọi loại da.
- Microneedling và tiêm PRP là những phương pháp điều trị phá vỡ lớp ngoài của da và phải thực hiện kỹ thuật vô trùng nghiêm ngặt.
- Chiều dài kim phải phù hợp với chỉ định điều trị, vị trí giải phẫu và chất lượng da để tránh sang chấn không cần thiết và đảm bảo kết quả tối ưu.
- Tất cả các sản phẩm bôi trước, trong và / hoặc ngay sau microneedling phải vô trùng và không gây dị ứng để giảm thiểu sự hấp thụ qua da của các sản phẩm có thể gây ra phản ứng viêm hoặc dị vật.
Giới thiệu
Tình trạng da là một yếu tố quan trọng quyết định sự hấp dẫn của con người, nhưng với tuổi tác và sự gia tăng tiếp xúc với bức xạ tia cực tím và các yếu tố lối sống khác như dinh dưỡng kém, uống rượu và hút thuốc, làn da có thể chịu một số thay đổi không mong muốn bao gồm khô, ráp, phát triển các mạch máu bề mặt, sắc tố da không đồng đều, mất độ đàn hồi và nhăn nheo. Ở những bệnh nhân trẻ tuổi, sẹo teo thường là biến chứng của mụn trứng cá có thể có ảnh hưởng đáng kể đến sự tự tin và chất lượng cuộc sống.
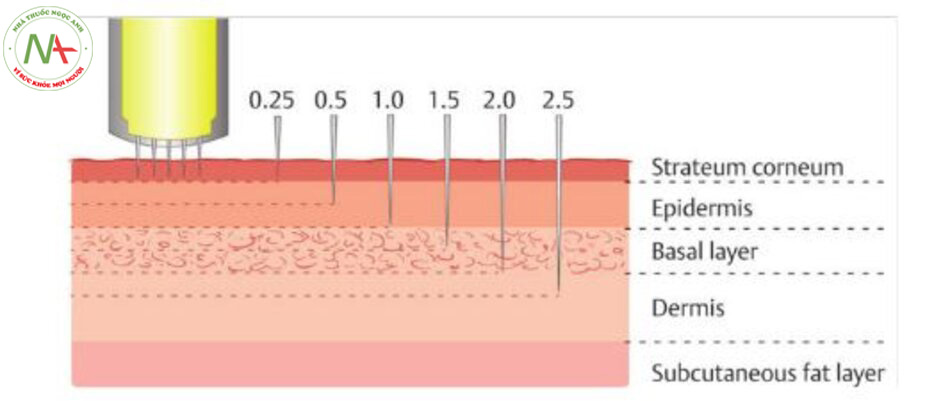
Một số quy trình tái tạo bề mặt và trẻ hóa da xâm lấn tối thiểu có sẵn để điều chỉnh hoặc cải thiện những thay đổi này, chẳng hạn như laser bóc tách và không bóc tách, tần số vô tuyến, siêu âm, lột da hóa học, mài da, tiêm chất làm đầy fillers và lăn kim vi điểm (microneedling). Tất cả đều được thiết kế để tạo ra tổn thương da và do đó, kích thích quá trình sửa chữa vết thương và tân tạo mô, nhưng khác nhau về loại tổn thương được sử dụng. Micronee-dling, hoặc liệu pháp cảm ứng collagen, là một trong những kỹ thuật sử dụng các kim nhỏ để chọc thủng da ở nhiều độ sâu khác nhau và tạo ra tổn thương da được kiểm soát mà không làm tổn thương lớp thượng bì đầy đủ (Hình 10.1) . Mỗi lần chọc thủng tạo ra một kênh trong lớp trung bì, kích hoạt sự giải phóng các yếu tố tăng trưởng và cytokine. Đến lượt nó, chúng lại kích thích tân tạo tổng hợp các sợi chun mới và mạch máu mới . Một số thiết bị microneedling có sẵn như con lăn qua da và được phát triển gần đây hơn, tem da hoặc bút tự động. Microneedling an toàn trên mọi loại da do không có năng lượng nhiệt và là một kỹ thuật hiệu quả để điều trị nếp nhăn, da chùng, mụn trứng cá hoặc sẹo, vết rạn da, và có khả năng bị nám má hoặc tăng sắc tố cũng như chứng rụng tóc. Kết hợp nó với các sản phẩm bôi ngoài da khác, chẳng hạn như các yếu tố tăng trưởng, vitamin A và vitamin C, và gần đây là huyết tương giàu tiểu cầu (PRP), có thể tăng cường phân phối thuốc và lợi ích tổng thể. Người ta giả thuyết rằng các yếu tố tăng trưởng bổ sung và các cytokine từ PRP hoạt động hiệp đồng với sự hình thành tân tạo đã được tăng tốc từ vi mô để tái tạo collagen thậm chí còn nhanh chóng và mạnh mẽ hơn. Chương này sẽ xem xét các kỹ thuật để có kết quả tối ưu và tránh biến chứng với microneedling và PRP.
Sự phù hợp của bệnh nhân
Cả microneedling và PRP đều phù hợp với mọi loại da, kể cả tông màu Fitzpatrick sẫm màu hơn với nguy cơ gây giảm sắc tố da tối thiểu.Chống chỉ định chủ yếu liên quan đến bệnh. Đối với microneedling, phải cẩn thận không điều trị bệnh nhân với bất kỳ bệnh nhiễm trùng đang hoạt động nào hoặc các tình trạng có thể lây lan hoặc trầm trọng hơn khi bị thủng da (tức là nổi bọt). Tiền sử sẹo lồi hoặc sẹo phì đại cũng có thể hạn chế việc điều trị, đặc biệt là ở một số vị trí giải phẫu nhất định.
Chống chỉ định đối với PRP bao gồm các bệnh di căn hoặc hệ thống khiến máu của bệnh nhân không được sử dụng để điều trị; số lượng tiểu cầu hoặc fibrino-gen thấp; thiếu máu; nhiễm trùng trong các khu vực trị liệu; và uống nhiều nico-tin và rượu. Nên tránh tiêm corticosteroid và thuốc chống viêm không steroid nếu có thể, vì chúng có thể ngăn chặn tình trạng viêm cần thiết cho huyết thanh PRP hoạt động. Ngoài ra, nên ngừng sử dụng thuốc theo toa chống đông máu hoặc liệu pháp chống kết tập tiểu cầu trong vài tuần trước và sau khi điều trị PRP. Một số tác nhân hóa trị liệu như tamoxifen làm thay đổi chức năng tiểu cầu và do đó cũng cần được cân nhắc khi thiết kế một kế hoạch điều trị tối ưu, mặc dù tác động thực sự lên kết quả vẫn chưa được biết vào thời điểm này.
Chăm sóc trước và sau
Cần ghi chép tiền sử bệnh nhân cẩn thận để có thông tin về bất kỳ phản ứng dị ứng nào, đặc biệt là phản ứng đối với các phương pháp điều trị tại chỗ sẽ được sử dụng trước và sau khi điều trị và với các kim loại có thể có trong microneedling như niken, bạc hoặc vàng. Dữ liệu cho thấy rằng ít nhất 1 tháng trước khi điều trị, bệnh nhân nên bắt đầu áp dụng các công thức vitamin A và C hai lần mỗi ngày vào vùng mục tiêu để tối đa hóa sự hình thành collagen ở da. Vitamin A ảnh hưởng đến nhiều gen kiểm soát sự tăng sinh và biệt hóa của các tế bào thượng bì và trung bì , trong khi vitamin C cần thiết cho quá trình sản xuất collagen bình thường.
Vùng điều trị phải được làm sạch hoàn toàn lớp trang điểm hoặc các mảnh vụn khác, sau đó gây mê bằng thuốc gây tê tại chỗ trong 45 phút đến 1 giờ, trong thời gian đó có thể chuẩn bị PRP. Ngay trước khi điều trị, da được sát trùng lại bằng nước muối thường và cồn 70% để loại bỏ hết thuốc tê. Da nên được lau bằng miếng gạc / gạc nước muối vô trùng sau phiên làm việc. Trong quá trình điều trị kết hợp, một số nhà cung cấp để PRP trên bề mặt da đến 24 giờ để cho phép phân hủy toàn bộ tiểu cầu. Có thể chườm lạnh để giảm sưng. Việc sử dụng các sản phẩm bôi ngoài da không được phê duyệt trước, trong và sau khi cấy vi sinh có thể đưa các phần tử sinh miễn dịch vào lớp da và gây ra phản ứng quá mẫn, do đó cần tránh. Thời gian điều trị khoảng 4 tuần và bệnh nhân nên được khuyên rằng chu kỳ tổng hợp và tái tạo collagen đầy đủ là một quá trình chậm, nhiều giai đoạn có thể mất đến 10 đến 12 tháng, vì vậy sự cải thiện có thể sẽ không rõ ràng trong những lần đầu tiên của họ. Điều quan trọng là phải tuân thủ lịch trình và không ngừng sau một hoặc hai buổi; ảnh chụp da trước và sau khi điều trị bằng microneedling sẽ giúp bệnh nhân đánh giá sự tiến triển của họ. Chăm chỉ chống nắng và thoa kem chống nắng là điều tối quan trọng. Bệnh nhân thường có thể trở lại làm việc vào ngày hôm sau, nhưng nên tránh trang điểm hoặc các chất bôi khác (trừ những thuốc được cung cấp) trong 24 giờ đầu tiên trong khi các rãnh cần điều trị trở lại.
Sự kiện bất lợi: Tránh và điều trị
Tỷ lệ các tác dụng phụ liên quan đến microneedling và PRP thấp và phần lớn nhẹ do hậu quả của chấn thương do kim đâm qua da. Các nghiên cứu quy mô nhỏ đánh giá tác động của việc sử dụng microneedling có và không áp dụng PRP, thường xuyên nhất để điều trị sẹo teo, đã cho thấy rằng bệnh nhân có xu hướng bị bầm tím nhẹ, ban đỏ, phù nề và bong tróc sau khi điều trị từ 2 đến 3 ngày bất kể việc bổ sung PRP. Da cũng có thể cảm thấy ấm, căng và ngứa trong một thời gian ngắn (giống như vết bỏng do tia cực tím), nhưng cảm giác này thường hết sau 12 đến 48 giờ.
Vết bầm tím / chấm xuất huyết
Điều quan trọng là phải chọn đúng độ dài của microneedle cho chỉ định cần thiết, lưu ý rằng độ dày của da thay đổi ở các bộ phận khác nhau của khuôn mặt và cơ thể cũng như tùy từng cá nhân. Các phương pháp điều trị sâu hơn có thể liên quan đến nhiều vết bầm tím hơn và chảy máu ngay sau thủ thuật (Hình 10.2, Hình 10.3, Hình 10.4a, b). Để tránh bị bầm tím và tụ máu quá nhiều sau khi điều trị PRP, nên chọn cỡ kim trong khoảng 30G đến 32G và không lớn hơn 27G. Vết bầm tím thường có dạng nhiều chấm xuất huyết lẻ tẻ hoặc thành chùm, giống như bã cà phê hoặc ớt cayenne. Vết bầm này sẽ tự khỏi trong vòng 2 đến 5 ngày nhưng có thể được điều trị bằng cách chườm lạnh, kem vitamin K, gel arnica và thậm chí một số loại laser liệu pháp (tức là laser nhuộm xung). Một số bước có thể được thực hiện để giảm thiểu vết bầm tím: tránh tất cả các loại thuốc hoặc chất bổ sung làm loãng máu bắt đầu từ 1 tuần trước khi làm thủ thuật, hạn chế vận động mạnh trong 24 giờ đầu tiên để ngăn ngừa huyết áp tăng cao và tránh nắng khi vết bầm tím vẫn còn.

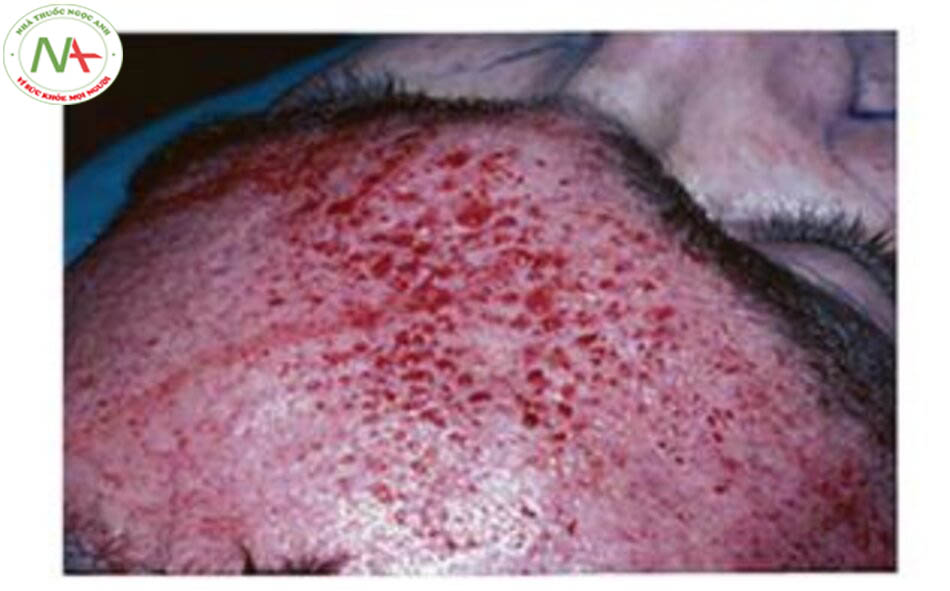
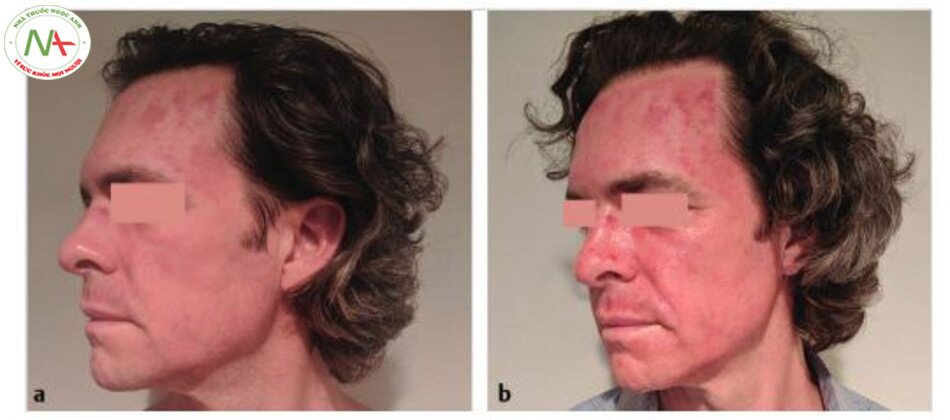
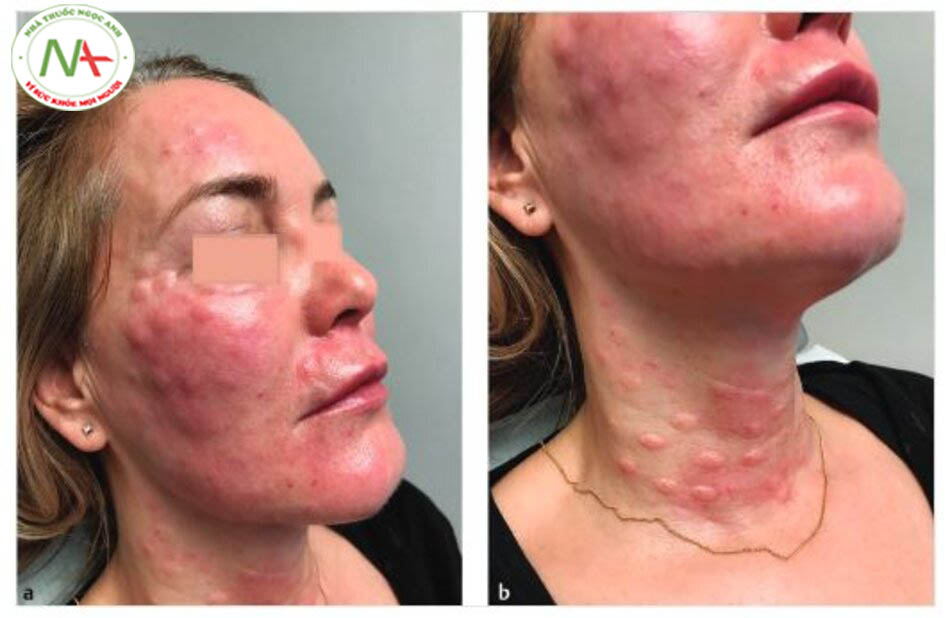
Đỏ da
Ngay sau khi điều trị, đỏ da là bình thường và sẽ hết sau khoảng 2 đến 3 ngày (Hình 10.4a, b). Một số bệnh nhân bị ban đỏ kéo dài (2 đến 3 tuần) có thể giống như tăng sắc tố với các đốm màu sẫm, do lắng đọng sắt từ máu dưới da (hemosiderosis). Microneedling kích thích sự hình thành mạch bằng cách tăng mức độ của yếu tố tăng trưởng nội mô mạch máu, và đây có thể là nguyên nhân của ban đỏ kéo dài ở một số bệnh nhân. Những người bị bệnh trứng cá đỏ có nguy cơ phát triển ban đỏ sau tiêm hoặc kim châm cao hơn và cần được cảnh báo về khả năng này. Bằng chứng cho thấy rằng kem vitamin K rất hữu ích trong việc tăng tốc độ phân giải ban đỏ.
Phù nề
Sưng nề thoáng qua ngay sau khi làm thủ thuật là bình thường và liên quan đến chấn thương da. Đa số các trường hợp là nhẹ và những vết này sẽ biến mất trong vòng 1 đến 3 ngày. Các kỹ thuật điều trị và tránh bị bầm tím.
Bong tróc
Da có cảm giác khô và sần sùi hoặc bong tróc trong vài ngày sau khi điều trị bằng microneedling là điều bình thường. Microneedling tạo ra một số lượng lớn các vết thương thủng nhỏ với việc tạo ra một lớp thượng bì mới và bong ra lớp thượng bì cũ. Sự bong vảy này là rất ít, tương tự như cháy nắng nhẹ và thường giảm trong vòng một tuần.
Vết rạn da ( Skin Marking)
Khi thực hiện microneedling với con lăn qua da, phải cẩn thận tránh hiệu ứng “đường xe điện ”. Những đường thẳng song song, đều đặn này được cho là xảy ra khi đầu con lăn không được nhấc lên khỏi da trước bước tiếp theo, do đó nó di chuyển qua lại với kim liên tục xuyên qua da trong cùng một khu vực. Hiệu ứng có nhiều khả năng xảy ra hơn khi đi qua các điểm nổi bật của xương như vùng thái dương, cung gò má và trán. Khi điều trị những khu vực này, độ sâu kim nên được giới hạn dưới 2,0 mm (3,0 mm trong tay của các bác sĩ có kinh nghiệm tùy thuộc vào độ dày của da) và tránh áp lực mạnh. Ngoài ra, con lăn nên được nâng lên sau mỗi lần đi qua và đặt lại vị trí cách điểm xuất phát trước đó vài mm.
Tăng sắc tố
Tăng sắc tố da đã được báo cáo trong một báo cáo trường hợp đơn lẻ trong đó PRP được áp dụng trên các tổn thương sắc tố da đã có trước đó. Do đó, các tác giả khuyên rằng không nên sử dụng PRP để làm giảm chứng tăng sắc tố sau viêm (PIH) (tức là sau khi điều trị bằng laser) hoặc trên da mặt khu vực có tăng sắc tố trước đó. Các chất tẩy trắng da tại chỗ như vitamin C, axit tranexamic, axit kojic hoặc hydroquinone có thể giúp phân giải PIH hiếm gặp liên quan đến PRP này.
Microneedling cũng có thể hiếm khi liên quan đến tăng sắc tố. Sự đổi màu có nhiều khả năng xảy ra nếu độ sâu của kim là 1,5 mm hoặc sâu hơn và quy trình được thực hiện quá thường xuyên. Trong những tình huống này, kích ứng da quá mức có thể dẫn đến PIH. Do đó, các quy trình microneedling nên cách nhau 4 đến 6 tuần. Nếu xảy ra hiện tượng tăng sắc tố da, không nên lặp lại quy trình tại thời điểm đó. Ở các loại da sẫm màu, các chất tẩy trắng được nêu trên có thể được sử dụng để xử lý trước nhằm giảm hoạt động của tế bào hắc tố và thậm chí cả lớp tế bào sừng(theo cách tương tự như lột da độ sâu trung bình), cũng như giữa các lần điều trị sau khi da đã lành hẳn. Không xảy ra hiện tượng tăng sắc tố kéo dài sau khi microneedling. Quy trình này có liên quan đến việc giảm nồng độ hormone kích thích tế bào hắc tố và điều chỉnh interleukin-10 mà không ảnh hưởng đến tế bào hắc tố da.
Phản ứng quá mẫn
Mặc dù không phổ biến, một số bệnh nhân có thể phát triển phản ứng quá mẫn với các sản phẩm được áp dụng tại thời điểm microneedling hoặc do phản ứng với chính kim tiêm. Khoảng thời gian mà các vi kênh vẫn mở phụ thuộc vào đường kính và chiều dài của kim. Mặc dù bề mặt bên ngoài của da có thể được phục hồi trong vài giờ đầu tiên, nhưng độ sâu kênh đầy đủ được cho là vẫn mở trong ít nhất 8 giờ và có thể lên đến 24h. Ngoài các kỹ thuật quy trình vô trùng, cần phải chăm sóc, thực hiện để đảm bảo rằng tất cả các sản phẩm bôi ngoài da được sử dụng trong và / hoặc ngay sau khi cấy vi sinh là vô trùng, được pha chế để sử dụng trên da bị tổn thương và chỉ chứa các thành phần tinh khiết để giảm thiểu sự hấp thụ qua da của các sản phẩm có thể gây ra phản ứng viêm hoặc dị vật. Nhiều công thức tại chỗ được dùng để bôi ngoài da.
Phản ứng quá mẫn trên da mặt có liên quan đến việc sử dụng các sản phẩm trước khi điều trị bằng microneedle. Trong một báo cáo, các nhà nghiên cứu đã nghiên cứu ba phụ nữ phát triển u hạt trên khuôn mặt sau khi được điều trị bằng microneedle để trẻ hóa da. Kết quả sinh thiết cho thấy u hạt dạng cơ thể lạ và mô kết quả nuôi cấy âm tính. Hai trong số ba bệnh nhân đã được vi tiêm cùng một loại kem dưỡng ẩm và miếng dán vitamin C ưa mỡ được, Test áp dương tính với sản phẩm. Bệnh nhân thứ ba, người được điều trị bằng các sản phẩm bôi ngoài da khác nhau trong ba buổi trị liệu microneedle, đã từ chối thử nghiệm miếng dán 3 tháng sau buổi cuối cùng của cô ấy. Khám lâm sàng da phát hiện các sẩn đỏ ở hai bên má và cằm. Trong những trường hợp như thế này, điều trị ban đầu là dùng corticosteroid tại chỗ. Tuy nhiên, có thể phải dùng các đợt thuốc chống viêm hoặc điều chỉnh miễn dịch kéo dài.
Hai báo cáo trường hợp ghi nhận phản ứng quá mẫn với niken ở những bệnh nhân được điều trị bằng microneedles chứa nik-en. Trong lần đầu tiên, một phụ nữ 24 tuổi được điều trị sẹo teo sau mụn trứng cá đã phát triển các sẩn đỏ dọc theo các đường của microneedling. Cô ấy không phát triển bất kỳ triệu chứng toàn thân nào và đáp ứng với một đợt uống prednisolone ngắn. tiếp theo là corticosteroid tại chỗ nhẹ. Test áp sau đó xác nhận dị ứng với niken sul-fat. Trong báo cáo thứ hai, hai chị em ở độ tuổi 34 và 44 đã được một học viên đã qua đào tạo thực hiện phương pháp lăn kim da mặt. Cả hai đều phát triển chứng nổi hạch cổ rõ rệt trong vòng 24 giờ. Hơn nữa, người anh lớn hơn bị ban đỏ cục bộ dữ dội ngay lập tức và tình trạng xấu đi trong 2 tuần sau đó, phát triển ban đỏ dạng sẩn trên mặt, thân và tay chân. Nhập viện với điều trị corticosteroid uống và bôi giúp cải thiện dần dần trong 2 tuần. Test áp cho thấy phản ứng với niken sunfat. Nhà sản xuất xác nhận rằng kim lăn có chứa tới 0,006% lưu huỳnh và 0,8% niken liên kết với hợp kim thép không gỉ.
Nhiễm trùng
Vì các lỗ nhỏ đóng lại ngay sau khi châm kim nên rất hiếm khi xảy ra nhiễm trùng sau quy trình; tuy nhiên, như với bất kỳ thủ thuật nào xuyên qua lớp thượng bì, sẽ có nguy cơ đưa mầm bệnh vào da. Nếu điều trị nhắm vào vùng quanh miệng và người bệnh có tiền sử bị herpes simplex, có thể bắt đầu điều trị dự phòng bằng vala- ciclovir (500 mg x 2 lần / ngày trong 3-5 ngày hoặc phác đồ tương đương) trước khi điều trị để giảm khả năng bùng phát. Nếu bệnh nhân chưa được điều trị dự phòng, nên điều trị dứt điểm bằng valaciclovir với liều 2 g x 2 lần / ngày khi có dấu hiệu hoặc triệu chứng đầu tiên.
Một báo cáo trường hợp gần đây đã mô tả một biểu hiện bất thường của nấm da đầu (Tinea corporis) xuất hiện đồng thời trên cả hai tay và chân ở một phụ nữ 26 tuổi. Các tổn thương tương ứng với các vị trí mà người phụ nữ đã sử dụng con lăn nhỏ 0,5 mm tại nhà trong 3 tuần trước khi xuất hiện các tổn thương. Bệnh nhân cho biết đã làm sạch da và thiết bị trước và sau khi sử dụng bằng cồn 70%. Sinh thiết da xác nhận nhiễm trùng Microsporum canis và con mèo của bệnh nhân sau đó được xác nhận là nguồn bệnh.Để tránh nhiễm bẩn trong quá trình vi kim, nên sử dụng kỹ thuật vô trùng nghiêm ngặt và / hoặc sạch sẽ, bao gồm chuẩn bị trước các vị trí điều trị bằng chất khử trùng tại chỗ hiệu quả, cẩn thận lấy kim và ống tiêm ra khỏi bao bì vô trùng, đeo găng tay trong suốt quy trình và đảm bảo rằng kim tiêm vô trùng trong quá trình thực hiện.Ngược lại, điều trị PRP sử dụng máu của chính bệnh nhân, do đó có ít nguy cơ nhiễm trùng lây truyền và phản ứng dị ứng. Ghi nhãn tỉ mỉ máu toàn phần và kết quả của từng huyết tương rất quan trọng, vì vô tình trộn lẫn các lọ hoặc ống tiêm là một trong số ít cách có thể xảy ra nhiễm khuẩn huyết hoặc phản ứng quá mẫn toàn thân nghiêm trọng (tức là bất đồng nhóm máu). Thực hiện các biện pháp phòng ngừa tiêu chuẩn với vật nhọn giúp bảo vệ các nhà cung cấp dịch vụ khỏi bị kim đâm.
Khi nhu cầu về các thủ thuật không xâm lấn hoặc xâm lấn tối thiểu để chống lại các dấu hiệu lão hóa hoặc để cải thiện các mô bị sẹo và mụn tiếp tục tăng lên, thì cũng là sự phổ biến của các phương pháp điều trị tái tạo như microneedling và PRP. Mặc dù các tài liệu y tế đánh giá vi phẫu có và không có PRP còn ít và có những hạn chế, nhưng bằng chứng hiện có cho thấy rằng cả hai kỹ thuật đều có hiệu quả đối với nhiều chỉ định thẩm mỹ và việc sử dụng chúng kết hợp có thể cải thiện kết quả thẩm mỹ mà không làm tăng các tác dụng phụ. Các quy trình này được dung nạp cực kỳ tốt với các tác dụng phụ tối thiểu nếu được thực hiện trong điều kiện vô trùng nghiêm ngặt nếu bộ dụng cụ PRP và thiết bị microneedling được sử dụng theo hướng dẫn của nhà sản xuất. Các phản ứng thoáng qua liên quan đến chấn thương được chú ý và tự giới hạn. Ban đỏ sau viêm và / hoặc tăng sắc tố da có thể xảy ra, nhưng ít xảy ra hơn so với sau khi điều trị bằng năng lượng.
Tham khảo
- Samson N, Fink B, Matts R Inter-action of skin color distribution and skin surface topography cues in the perception of female facial age and health. J Cosmet Dermatol. 2011; 10(1): 78-84
- Gozali MV, Zhou B. Effective treat-ments of atrophic acne scars. J Clin Aes-thet Dermatol. 2015; 8(5):33-40
- Alster TS, Graham PM. Micronee-dling: a review and practical guide. Der-matol Surg. 2018; 44(3):397-404
- Aust MC, Fernandes D, Kolokythas P, Kaplan HM, Vogt PM. Percutaneous col-lagen induction therapy: an alternative
- Fernandes D, Signorini M. Combat-ing photoaging with percutaneous colla-gen induction. Clin Dermatol. 2008; 26(2): 192-199
- Singh A, Yadav S. Microneedling: advances and widening horizons. Indian Dermatol Online J. 2016; 7(4):244-254
- Aust MC, Knobloch K, Reimers K, et al. Percutaneous collagen induction thera-py: an alternative treatment for bum scars. Bums. 2010; 36(6):836-843
- Asif M, Kanodia S, Singh K. Com-bined autologous platelet- rich plasma with microneedling verses microneedling with distilled water in the treatment of atrophic acne scars: a concurrent split-face study. J Cosmet Dermatol. 2016; 15(4): 434-443
- Chawla S. Split face comparative study of microneedling with PRP versus microneedling with vitamin C in treating atrophic post acne scars. J Cutan Aesthet Surg. 2014; 7(4):209~212
- Hashim PW, Levy Z, Cohen JL, Goldenberg G. Microneedling therapy with and without platelet-rich plasma. Cu-tis. 2017; 99(4)239-242
- Fabbrocini G, De Vita V, Pastore F, et al. Combined use of skin needling and platelet-rich plasma in acne scarring treatment. Cosmet Dermatol. 2011; 24(4): 177-183
- Yaseen U, Shah S, Bashir A. Combination of platelet rich plasma and microneedling in the management of atro-phic acne scars. Int J Res Dermatol. 2017; 3(3):346-350
- Cohen JL, Bhatia AC. The role of topical vitamin K oxide gel in the reso-lution of postprocedural purpura. J Drugs Dermatol. 2009; 8(11): 1020-1024
- Pahwa M, Pahwa P, Zaheer A. “Tram track effect” after treatment of acne scars using a microneedling device. Der-matol Surg. 2012; 38(7 Pt 1): 1107-1108
- Uysal CA, Ertas NM. Plate-let-rich plasma increases pigmentation. J Craniofac Surg. 2017; 2S(S):e793
- Aust MC, Reimers K, Repen-ning C, et al. Percutaneous collagen induc-tion: minimally invasive skin rejuvenation without risk of hyperpigmentation-fact or fiction? Plast Reconstr Surg. 2008; 122(5):1553-1563
- Soltani-Arabshahi R, Wong JW, Duffy KL, Powell DL. Facial allergic granulomatous reaction and systemic hy-persensitivity associated with micronee-dle therapy for skin rejuvenation. JAMA Dermatol. 2014; 150(1 ):68-72
- Yadav S, Dogra S. A cutaneous reaction to microneedling for post-acne scarring caused by nickel hypersensitivity. Aesthet SurgJ. 2016; 36(4):NP16S-NP170
- Pratsou P, Gach J. Severe systemic reaction associated with skin microneedling therapy in 2 sisters: a previously unrecognized potential for complications? J Am Acad Dermatol. 2013; 68 4, Supple 1 :AB219, Abstract P6998
- da Cunha NMM, Campos SLA, Fidalgo AIPC. Unusual presentation of Tinea Corporis associated with the use of a microneedling device. Aesthet SurgJ. 2017; 37(7):NP69-NP72

