Tin Tức, Bệnh thận - tiết niệu
Viêm túi mật là gì? Phương pháp xét nghiệm chẩn đoán và điều trị
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Để tải file PDF của bài viết Viêm túi mật là gì? Phương pháp xét nghiệm chẩn đoán và điều trị, xin vui lòng click vào link ở đây.
Định nghĩa
Viêm túi mật cấp tính là tình trạng viêm cấp tính ở túi mật, và là một trong các biến chứng nghiêm trọng của bệnh sỏi mật hoặc sỏi trong túi mật. Tình trạng này có thể xuất hiện lên đến 10% bệnh nhân bị sỏi mật có triệu chứng. Trong hầu hết các ca bệnh (90%), tình trạng này do tắc nghẽn hoàn toàn ống túi mật thường do sỏi mật mắc kẹt trong cổ túi mật hoặc ống túi mật, dẫn đến tình trạng viêm trong thành túi mật. Trong 5% ca bệnh, cô đặc mật (do mất nước) hoặc ứ mật (do chấn thương hoặc bệnh toàn thân nặng) có thể làm tắc ống túi mật, gây ra viêm túi mật không do sỏi.
[Fig-1]
Dịch tễ học
Sự phân bố và tỷ lệ mắc mới viêm túi mật cấp tính theo sau bệnh sỏi mật vì giữa hai bệnh này có mối liên hệ chặt chẽ.
Bệnh sỏi mật xảy ra ở khoảng 10% đến 15% số người lớn. Tại Hoa Kỳ, ước tính có 20 đến 25 triệu người bị sỏi mật, và khoảng 750.000 ca phẫu thuật cắt bỏ túi mật được tiến hành hàng năm. Tỷ suất hiện mắc ở châu Phi và châu Á tương đối thấp. Hầu hết các bệnh nhân bị sỏi mật không xuất hiện các triệu chứng. Khoảng 1% đến 2% bệnh nhân bị sỏi mật không triệu chứng trở nên có triệu chứng mỗi năm. Viêm túi mật cấp tính xảy ra ở khoảng 10% bệnh nhân có triệu chứng. Tỷ lệ này ở phụ nữ cao gấp 3 lần so với nam giới cho đến 50 tuổi, và khoảng 1,5 lần so với nam giới ở độ tuổi sau đó. Tại Anh Quốc, 16.884 ca bệnh viêm túi mật đã được báo cáo trong 1 năm từ 2009 đến 2010.
Viêm túi mật không do sỏi cấp tính chiếm 5% đến 14% các ca viêm túi mật cấp tính. Tỷ lệ mắc mới cao hơn trong dân số chăm sóc tích cực, đặc biệt là ở bệnh nhân thuộc các đơn vị bỏng và chấn thương.
Bệnh căn học
Ít nhất 90% bệnh nhân bị sỏi mật. Nhiễm giun sán là một trong các nguyên nhân chính gây ra bệnh đường mật ở châu Á, Nam Phi và Mỹ La-tinh, nhưng không phải tại Hoa Kỳ. Nhiễm Salmonella đã được mô tả là biến cố nguyên phát trong trường hợp viêm túi mật do sốt thương hàn. Bệnh đường mật và viêm túi mật liên quan đến AIDS có thể do Cryptosporidium và CMV gây ra. Có thể xác định sớm nhiều loại vi sinh vật khác nhau từ khi khởi phát bệnh. Các vi sinh vật này bao gồm Escherichia coli, Klebsiella, enterococci, Pseudomonas và Bacteroides fragilis. Có ý kiến cho rằng vi khuẩn xâm nhập không phải là thủ phạm chính gây ra tổn thương, vì ở >40% bệnh nhân không có vi khuẩn sinh trưởng được ghi nhận từ bệnh phẩm phẫu thuật. Nhìn chung, nhiễm khuẩn là yếu tố thứ phát và không phải là biến cố khởi phát.
Thỉnh thoảng, viêm túi mật cấp tính xảy ra khi không có sỏi mật (ở 5% đến 14% ca bệnh). Sự thiếu ăn, nuôi dưỡng tĩnh mạch hoàn toàn, thuốc giảm đau á phiện và tình trạng bất động là các yếu tố nguy cơ của viêm túi mật cấp tính không do sỏi . Tình trạng này cũng được mô tả như một biến cố hiếm trong tiến trình nhiễm vi-rút Epstein-Barr (EBV) cấp tính và có thể là biểu hiện lâm sàng không điển hình của nhiễm EBV nguyên phát. Nhiễm thứ phát hệ vi khuẩn gram âm xảy ra ở hầu hết các ca bệnh viêm túi mật không do sỏi cấp tính.
Sinh lý bệnh học
Tắc nghẽn cố định hoặc sỏi mật đi vào cổ túi mật hoặc ống túi mật gây ra tình trạng viêm thành túi mật cấp tính. Sỏi mật bị kẹt khiến mật mắc kẹt trong túi mật, gây kích ứng và làm tăng áp lực trong túi mật. Chấn thương do sỏi mật gây ra kích thích tổng hợp prostaglandin (PGI2, PGE2), các chất này điều hòa phản ứng viêm. Điều này có thể dẫn đến nhiễm khuẩn thứ phát dẫn đến hoại tử và thủng túi mật.
Hiểu biết về sinh lý bệnh của viêm túi mật không do sỏi còn nghèo nàn, nhưng có thể là do đa yếu tố. Tắc nghẽn ống túi mật chức năng thường hiện diện và có liên quan đến bùn mật hoặc cô đặc mật gây ra do mất nước hoặc ứ mật (do chấn thương hoặc bệnh toàn thân). Đôi khi, chèn ép từ bên ngoài có thể đóng một vai trò trong xuất hiện ứ mật. Một số bệnh nhân bị nhiễm trùng huyết có thể có tình trạng viêm trực tiếp thành túi mật và thiếu máu cục bộ ở mô khu trú hoặc toàn thân mà không kèm theo tắc nghẽn.
Vàng da xảy ra lên đến 10% số bệnh nhân và do tình trạng viêm ống dẫn mật liền kề (hội chứng Mirizzi) gây ra.
Viêm túi mật cấp tính có thể tự khỏi 5 đến 7 ngày sau khi khởi phát triệu chứng. Sỏi mắc kẹt bị bật ra, kèm theo tình trạng ống túi mật thông thoáng trở lại. Nếu ống túi mật không thông thoáng trở lại, tình trạng viêm và hoại tử do áp lực có thể xuất hiện, dẫn đến hoại tử xuất huyết thành và niêm mạc. Viêm túi mật cấp tính không được điều trị có thể dẫn đến viêm túi mật mưng mủ, hoại thư và sinh hơi.
Phân loại
Các dạng viêm túi mật cấp tính
1. Do sỏi – 90% đến 95%.
2. Không do sỏi – 3,7% đến 14%.
Phân loại bệnh lý
1. Phù nề
- 2 đến 4 ngày
- Mô túi mật nguyên vẹn về mặt mô học, với phù nề ở lớp dưới thanh mạc.
2. Hoại tử
- 3 đến 5 ngày
- Phù nề với các vùng bị xuất huyết và hoại tử
- Hoại tử không ảnh hưởng đến toàn bộ độ dày của thành túi mật.
3. Mưng mủ
- 7 đến 10 ngày
- Các tế bào bạch cầu xuất hiện trong thành túi mật, với các vùng bị hoại tử và mưng mủ
- Áp-xe trong thành ảnh hưởng đến toàn bộ độ dày của thành túi mật
- Áp-xe quanh túi mật xuất hiện.
4. Mạn tính
- Xảy ra sau khi các đợt đau quặn mật nhẹ lặp lại
- Teo niêm mạc và xơ hóa thành túi mật.
5. Sinh hơi
- Khí xuất hiện trong thành túi mật do nhiễm vi sinh vật kỵ khí sinh hơi
- Thường thấy ở bệnh nhân bị đái tháo đường.
Ngăn ngừa sơ cấp
Phòng ngừa ban đầu bắt đầu với việc phòng ngừa sỏi mật. Hoạt động thể chất có tác dụng bảo vệ với tỷ suất hiện mắc bệnh sỏi mật giảm ở người tham gia hoạt động thể chất mức trung bình so với những người tham gia mức hoạt động thể chất thấp, độc lập với BMI. Hai nghiên cứu đoàn hệ chỉ ra rằng ăn nhiều chất xơ có liên quan đến giảm tỷ lệ mắc mới bệnh sỏi mật có triệu chứng. Vì giảm cân nhanh chóng và nhịn đói kéo dài có liên quan đến nguy cơ hình thành sỏi mật cao, giới hạn giảm cân đến tối đa 1,5 kg/tuần (3,3 lbs/tuần) và bổ sung 10 g (0,35 oz) chất béo vào chế độ ăn có hàm lượng calo thấp đã được chứng minh là làm ngăn ngừa hình thành sỏi mật. Ở người có sỏi không có triệu chứng và có triệu chứng, điều trị bằng axít ursodeoxycholic muối mật ưa nước đã được cho là làm giảm nguy cơ đau đường mật và biến chứng sỏi mật như viêm túi mật cấp tính. Cắt bỏ túi mật ở bệnh nhân sỏi mật không có triệu chứng là chiến lược phòng ngừa quan trọng nhất.
Ngăn ngừa thứ cấp
Bệnh nhân bị sỏi mật có triệu chứng nên được giới thiệu phẫu thuật cắt bỏ túi mật chọn lọc để ngăn ngừa xuất hiện viêm túi mật cấp tính.
Tiền sử ca bệnh
Tiền sử ca bệnh #1
Một phụ nữ 20 tuổi béo phì, có tiền sử 2 năm bị sỏi mật, đến phòng cấp cứu với các biểu hiện đau phần tư trên bên phải nặng, liên tục, buồn nôn và nôn sau khi ăn gà rán vào bữa tối. Cô không bị đau ngực hoặc tiêu chảy. Ba tháng trước, cô bị đau phần tư trên bên phải từng đợt, đau nhói. Khi khám lâm sàng cô có nhiệt độ 38°C (100,4°F), đau phần tư trên bên phải trung bình khi ấn, nhưng không có bằng chứng của vàng da.
Các bài trình bày khác
Vàng da nhẹ (bilirubin trong huyết thanh <60 micromol/L) có thể là dấu hiệu biểu hiện trong trường hợp viêm túi mật cấp tính nặng. Vàng da gây ra do tình trạng viêm và phù nề quanh đường mật, cũng như áp lực trực tiếp từ túi mật bị sưng. Bilirubin trong huyết thanh >60 micromol/L gợi ý bệnh sỏi ống mật chủ (sỏi mật trong ống mật chủ) hoặc hội chứng Mirizzi (mắc kẹt sỏi mật trong túi Hartmann gây ra tắc nghẽn).[3] Nhiễm khuẩn huyết có thể xuất hiện nếu có nhiễm trùng chồng lên. Viêm túi mật cấp tính có thể xảy ra mà không bị sỏi mật (viêm túi mật không do sỏi). Tình trạng này thường phổ biến ở bệnh nhân bệnh nặng và những người >65 tuổi.
Cách tiếp cận chẩn đoán từng bước
Chẩn đoán sớm là cần thiết để đưa ra các quyết định trị liệu và phòng ngừa biến chứng kịp thời. Chẩn đoán dựa trên các dấu hiệu và triệu chứng của tình trạng viêm khi xuất hiện viêm phúc mạc khu trú ở phần tư trên phải của vùng bụng. Tuy nhiên, không có phát hiện lâm sàng hoặc cận lâm sàng nào có tỷ lệ đủ cao hoặc thấp để dự đoán có hoặc không có bệnh.
Tiền sử
Bệnh nhân thường có biểu hiện buồn nôn và đau kéo dài trong hơn 3 đến 6 tiếng, dai dẳng và có thể kèm theo sốt. Cơn đau nặng và tăng dần. Thời gian đau có thể ngắn hơn nếu sỏi mật vào lại bóng túi mật hoặc đi vào tá tràng.
Khám lâm sàng
Khám lâm sàng có thể thấy đau phần tư trên phải hoặc sờ thấy một khối u. Dấu hiệu Murphy dương tính (bàn tay của người khám tựa dọc theo bờ sườn và hít vào sâu gây đau) có độ đặc hiệu từ 79% đến 96% đối với viêm túi mật cấp tính. Đau kéo dài, sốt, ớn lạnh và nhạy cảm đau khu trú hoặc toàn bộ nặng hơn có thể chỉ ra bệnh có biến chứng (ví dụ như hình thành áp-xe hoặc thủng túi mật).
Viêm túi mật không do sỏi khó chẩn đoán lâm sàng hơn, vì nó thường xảy ra ở những bệnh nhân bệnh nặng có thể không diễn tả được cơn đau. Bệnh nhân nhận liệu pháp nuôi dưỡng tĩnh mạch hoàn toàn có nguy cơ mắc bệnh tăng. Sốt, vàng da, nôn, nhạy cảm đau vùng bụng, tăng bạch cầu và tăng bilirubin huyết sẽ dẫn đến biểu hiện nghi ngờ lâm sàng cao. Thường viêm túi mật không do sỏi là một chẩn đoán loại trừ.
Xét nghiệm máu
Cần đánh giá công thức máu và protein phản ứng C (CRP) để tìm kiếm bằng chứng của quá trình viêm. Xét nghiệm chức năng gan (LFT) có thể chỉ ra bilirubin, phosphatase kiềm và gamma-GT cao.
Chẩn đoán hình ảnh
Siêu âm phần tư trên phải cần được chỉ định đầu tiên và có thể được thực hiện tại giường của bệnh nhân. Chỉ riêng phát hiện sỏi mật là không đủ để chẩn đoán dứt khoát bệnh. Để đưa ra chẩn đoán chính xác thì phải có sỏi và dấu hiệu Murphy trên siêu âm. Khoảng 92% bệnh nhân có dấu hiệu Murphy dương tính khi có sỏi mật mắc viêm túi mật. [Fig-2]
Siêu âm cho phép đánh giá tất cả các cấu trúc vùng bụng. Nó cung cấp thông tin cấu trúc giải phẫu về kích thước túi mật, kích thước sỏi, thành túi mật và kích thước ống mật.
Cần tiến hành chụp xạ hình kèm chụp gan-ống mật sử dụng axít iminodiacetic (HIDA) nếu kết quả siêu âm không rõ ràng.
Chụp CT vùng bụng kém ưu việt hơn siêu âm trong việc đánh giá bệnh đường mật cấp tính, nhưng nó hữu ích khi béo phì hoặc đầy hơi trướng bụng ảnh hưởng đến việc diễn giải kết quả siêu âm. Chụp CT vùng bụng cũng được chỉ định để đánh giá các biến chứng nghi ngờ (như áp-xe) và các tình trạng đồng mắc trong bụng. MRI vùng bụng phù hợp đối với các bệnh nhân có thai bị đau bụng.
Chụp X-quang không chuẩn bị có thể phát hiện sỏi mật không thấu xạ trong 15% số ca bệnh, và cung cấp thông tin về hình ảnh hơi ở ruột hoặc khí tự do, nhưng không cung cấp thêm thông tin nếu siêu âm hoặc CT được thực hiện.
Các yếu tố nguy cơ
Mạnh
Sỏi mật
Sỏi mật gây ra 90% ca bệnh, do bị mắc kẹt trong ống túi mật, dẫn đến tình trạng viêm túi mật.[3] Sỏi mật thường gặp hơn khi già đi ở cả nam và nữ. Người Mỹ bản địa có tỷ suất hiện mắc sỏi mật cao nhất so với các nhóm dân tộc khác tại Hoa Kỳ. Các nghiên cứu đã cho thấy tần suất mắc bệnh sỏi mật tăng ở các gia đình, anh chị em sinh đôi và người thân của bệnh nhân bị sỏi mật.
bệnh ở mức độ nặng
- Các yếu tố dẫn đến bệnh đường mật ở bệnh nhân bị bệnh nặng bao gồm rối loạn vận động của túi mật, thiếu máu cục bộ ở túi mật và nuôi dưỡng tĩnh mạch hoàn toàn.[5] Tổn thương mạch máu, đặc biệt ở bệnh nhân ốm nặng trải qua các đợt hạ huyết áp, được cho là yếu tố góp phần gây bệnh. Các bệnh lý nặng gần đây, bao gồm chấn thương và bỏng, khiến bệnh nhân có nguy cơ bị viêm túi mật không do sỏi.
nuôi dưỡng tĩnh mạch hoàn toàn (TPN)
- Nhịn đói gây ra giảm vận động túi mật. TPN kéo dài gây ra ứ mật, bùn đường mật và sỏi mật do giảm khả năng làm trống túi mật. Khoảng 60% bệnh nhân được TPN có bùn đường mật sau chỉ 3 tuần. Có ý kiến cho rằng ứ mật dẫn đến tích tụ chất độc trong bóng túi mật, gây ra tổn thương niêm mạc túi mật.
Tiểu đường
- Nguy cơ mắc bệnh túi mật tăng ở những người bị đái tháo đường.
Yếu
không hoạt động thể chất
- Yếu tố nguy cơ gây mắc sỏi mật.
ăn ít chất xơ
- Yếu tố nguy cơ gây mắc sỏi mật.
chấn thương
- Liên quan đến ứ mật, thiếu máu cục bộ, nhiễm khuẩn, nhiễm trùng huyết và kích hoạt yếu tố XII.
Bỏng nặng
- Bệnh nhân bị bỏng diện rộng thường có nhiều yếu tố nguy cơ dẫn đến xuất hiện viêm túi mật không do sỏi, như nhiễm trùng huyết, mất nước, nuôi dưỡng tĩnh mạch hoàn toàn và thông khí áp lực dương.
- Được bài tiết vào mật; có thể kết tủa khi có canxi, hình thành bùn mật và sỏi.
Ciclosporin
- Có thể làm giảm bài tiết a xít mật, có thể dễ dẫn đến hình thành bùn mật hoặc sỏi mật.
tắc động mạch gan
- Thiếu máu cục bộ xảy ra dưới dạng biến cố nguyên phát (ví dụ như viêm mạch máu nhỏ) hoặc dưới dạng biến chứng của nút mạch gan, như vô tình tắc nhánh động mạch túi mật gây ra viêm túi mật cấp tính không do sỏi.
sự nhiễm trùng, nhiễm khuẩn
- CMV, Cryptosporidium và Salmonella typhi có thể ảnh hưởng đến hệ thống đường mật và gây ra viêm túi mật. Có thể xảy ra ở bệnh nhân bị AIDS như một phần trong phổ các bệnh đường mật liên quan đến AIDS do nhiễm các chủng microsporidia.
Các yếu tố về tiền sử và thăm khám
Các yếu tố chẩn đoán chủ yếu
Đợt đau đường mật trước đó (thường gặp)
- Khoảng 50% bệnh nhân đã có 1 đợt đau đường mật sẽ tái phát trong vòng 1 năm.
Đau phần tư trên phải (thường gặp)
- Thường đau dữ dội, kéo dài trong hơn 30 phút.
- Có thể bắt đầu ở vùng thượng vị hoặc phần tư trên bên trái và di chuyển đến vùng dưới xương sườn bên phải. Thường xảy ra sau khi ăn bữa ăn nhiều chất béo.
Dấu hiệu Murphy dương tính (thường gặp)
- Sờ vùng dưới xương sườn phải cho thấy nhạy cảm đau. Trong khi hít vào sâu, nhạy cảm đau đột ngột tăng lên và gây ngưng thở. Cũng có thể thấy trong khi thực hiện siêu âm.
Khối u ở vùng bụng (thường gặp)
- Túi mật sưng, đau khi chạm vào có thể sờ thấy như một khối u riêng biệt ở 30% đến 40% ca bệnh.
Các yếu tố chẩn đoán khác
Đau vai phải (thường gặp)
- Đau qui chiếu từ túi mật có thể cảm nhận ở vai phải hoặc vùng gian vai.
Chán ăn (thường gặp)
- Triệu chứng không đặc hiệu thường do bệnh đường mật gây ra.
Buồn nôn (thường gặp)
- Thường do đau phần tư trên phải liên tục ở bệnh nhân bị bệnh đường mật.
sốt (thường gặp)
- Sốt và đau kéo dài gợi ý bệnh có biến chứng nặng hơn như hình thành áp-xe, thủng hoặc viêm túi mật không do sỏi.
Nôn (không thường gặp)
- Triệu chứng không đặc hiệu thường do bệnh đường mật gây ra.
Chứng vàng da (không thường gặp)
- Vàng da nhẹ xuất hiện ở khoảng 10% bệnh nhân mắc bệnh viêm túi mật. Do tình trạng viêm và phù nề quanh đường mật và áp lực trực tiếp lên đường mật từ túi mật bị sưng, sỏi trong ống mật chủ, hoặc tắc nghẽn do sỏi mắc kẹt trong cổ túi mật (hội chứng Mirizzi).
Xét nghiệm chẩn đoán
Xét nghiệm thứ nhất cần yêu cầu
| Xét nghiệm | Kết quả |
Công thức máu
|
bạch cầu tăng |
Protein C phản ứng
|
>28,6 nanomol/L (>3 mg/dL) |
Xét nghiệm chức năng gan
|
phosphatase kiềm, gamma-GT và bilirubin cao |
Siêu âm phần tư trên phải
|
dịch quanh túi mật, sưng túi mật, dày thành túi mật, sỏi mật, dấu hiệu Murphy dương tính |
Các xét nghiệm khác cần cân nhắc
| Xét nghiệm | Kết quả |
chụp xạ hình túi mật (chụp gan-ống mật sử dụng axít iminodiacetic [HIDA])
|
không đổ đầy túi mật với hấp thụ ở gan và bài tiết ở đường mật bình thường; bình thường trong trường hợp viêm túi mật không do sỏi |
Chụp CT ổ bụng
|
tình trạng viêm thành túi mật; mật độ cao theo đường ở các vùng trong mô mỡ quanh túi mật |
MRI vùng bụng
|
phình túi mật kèm theo dày thành túi mật; tín hiệu cao quanh túi mật |
chụp x-quang bụng
|
có thể thấy sỏi mật |
Chẩn đoán khác biệt
| Tình trạng | Các dấu hiệu/triệu chứng khác biệt | Các xét nghiệm khác biệt |
| Viêm đường mật cấp tính |
|
|
| Viêm túi mật mạn tính |
|
|
| Bệnh loét dạ dày |
|
|
| Viêm tụy cấp |
|
|
| Đợt cấp bệnh hồng cầu hình liềm (Sickle cell crisis) |
|
|
| Viêm ruột thừa |
|
|
| Viêm phổi ở thùy dưới bên phải |
|
|
| Hội chứng vành cấp |
|
|
| GORD |
|
|
Các tiêu chí chẩn đoán
Tiêu chuẩn siêu âm cho viêm túi mật cấp tính
- Dịch quanh túi mật
- Sưng túi mật
- Dày thành túi mật (ít nhất là 4 mm)
- Sỏi mật
- Dấu hiệu Murphy trên siêu âm dương tính.
Tiêu chí chẩn đoán viêm túi mật cấp tính
A. Dấu hiệu tại chỗ của tình trạng viêm
- Dấu hiệu Murphy
- Khối u/đau/nhạy cảm đau ở phần tư trên phải.
B. Dấu hiệu toàn thân của tình trạng viêm
- Sốt
- Tăng Protein phản ứng C
- WBC cao.
C. Kết quả hình ảnh học: đặc trưng cho bệnh.
Chẩn đoán còn nghi ngờ: một biểu hiện từ mục A, và một biểu hiện từ mục B.
Chẩn đoán xác định: một biểu hiện từ mục A, và một chẩn đoán từ mục B, kết hợp với các kết quả hình ảnh đặc trưng.
Tiêu chí đánh giá mức độ nghiêm trọng của viêm túi mật cấp tính
Nhẹ (cấp I)
- Bệnh nhân khỏe mạnh không bị rối loạn chức năng tạng và thay đổi viêm nhẹ ở túi mật, dẫn đến phẫu thuật cắt túi mật an toàn và có rủi ro thấp.
Trung bình (cấp II)
- Kèm theo bất kỳ tình trạng nào trong số các tình trạng sau đây:
-
- Số lượng bạch cầu cao (>18 x 10⁹/L [>18.000/microlit])
- Có thể sờ thấy khối u đau khi chạm vào ở phần tư vùng bụng trên bên phải
- Thời gian biểu hiện >72 giờ
- Tình trạng viêm tại chỗ rõ rệt (viêm túi mật hoại thư, áp-xe quanh túi mật, áp-xe gan, viêm phúc mạc mật, viêm túi mật sinh hơi).
Nặng (cấp III)
- Liên quan với rối loạn chức năng của bất kỳ một trong số các cơ quan/hệ thống nào sau đây:
-
- Rối loạn chức năng tim mạch (hạ huyết áp đòi hỏi điều trị bằng dopamine ≥5 microgram/kg mỗi phút, hoặc bất kỳ liều noradrenaline [norepinephrine] nào)
- Rối loạn chức năng thần kinh (giảm mức độ tỉnh táo)
- Rối loạn chức năng hô hấp (tỷ lệ PaO2/FiO2 <300)
- Rối loạn chức năng thận (thiểu niệu, creatinine >176,8 micromol/L [>2,0 mg/dL])
- Rối loạn chức năng gan (INR >1,5)
- Rối loạn chức năng huyết học (số lượng tiểu cầu <100 x 10⁹/L [<100.000/microlit]).
Cách tiếp cận điều trị từng bước
Khi nghi ngờ chẩn đoán viêm túi mật cấp tính, điều trị nội khoa nên được khởi động, bao gồm nhịn ăn đường miệng, dịch truyền tĩnh mạch, thuốc kháng sinh và thuốc giảm đau, cùng với theo dõi chặt chẽ huyết áp, mạch, lượng nước tiểu. Đồng thời, cần xác định mức độ nghiêm trọng của bệnh. Cần tiến hành điều trị phù hợp theo mức độ nghiêm trọng của bệnh.
Cũng cần đánh giá rủi ro phẫu thuật dựa trên mức độ nghiêm trọng của bệnh.
Cắt túi mật
Phẫu thuật cắt bỏ túi mật là điều trị triệt để, vì tình trạng viêm túi mật thường dai dẳng bất chấp điều trị nội khoa. Có thể làm điều này bằng nội soi ổ bụng hoặc phẫu thuật mở bụng (tức là phẫu thuật mổ hở). Tiến hành thủ thuật này sớm nhất có thể sau khi khởi phát viêm túi mật trừ khi bệnh nhân bị viêm túi mật nặng và được coi là có rủi ro phẫu thuật cao, hoặc tình trạng viêm được cho là đã xảy ra trong hơn 7 ngày. Điều này là do rủi ro cao bị suy gan và xuất huyết nặng.1[C]Evidence
Nội soi ổ bụng
- Hiện tại là biện pháp điều trị ưu tiên. Cắt bỏ túi mật sớm qua nội soi ổ bụng (ELC) trong vòng 72 giờ kể từ khi khởi phát triệu chứng đã được chứng minh là làm giảm thời gian nằm viện 2[C]Evidence không tăng tỷ lệ chuyển sang mổ hở cắt bỏ túi mật. ELC cũng dẫn đến chi phí nằm viện thấp hơn, số ngày nghỉ làm ít hơn và sự hài lòng của bệnh nhân cao hơn. Thời gian tối ưu – thậm chí quá 72 giờ kể từ khi khởi phát triệu chứng – là an toàn và kèm theo tỉ lệ thương tật chung thấp hơn, tổng thời gian nằm viện và thời gian điều trị kháng sinh ngắn hơn, và giảm chi phí so với cắt bỏ túi mật trì hoãn. Có thể cần chuyển sang thủ thuật mổ hở nếu tình trạng viêm đáng kể, khó xác định cấu trúc giải phẫu hoặc chảy máu nhiều. Tỷ lệ chuyển thay đổi phụ thuộc vào nhóm bệnh nhân nhưng không phụ thuộc vào kinh nghiệm của bác sĩ phẫu thuật. Bệnh nhân bị xơ gan mức A hoặc B theo thang Child-Turcotte-Pugh có tổng số biến chứng sau phẫu thuật thấp hơn những người trải qua phẫu thuật mổ hở.
Mổ hở
- Có thể thích hợp cho những bệnh nhân bị khối u ở túi mật, phẫu thuật lớn vùng bụng trên, nghi ngờ bệnh ác tính hoặc giai đoạn cuối của ba tháng cuối thai kỳ. Phẫu thuật cũng được chỉ định nếu có tình trạng viêm túi mật đáng kể, khó xác định cấu trúc giải phẫu, chảy máu nhiều, xuất hiện mô bám dính, hoặc các biến chứng của cắt bỏ túi mật qua nội soi ổ bụng.
[Fig-3]
Ống dẫn lưu túi mật qua da
Nếu điều trị nội khoa thất bại, và bệnh nhân không thích hợp cho phẫu thuật (không phù hợp về mặt y khoa), cần cân nhắc đặt ống dẫn lưu túi mật qua da. Điều này đã được chứng minh là mang lại sự cải thiện về mặt lâm sàng ở 80% bệnh nhân trong vòng 5 ngày sau khi đặt ống dẫn lưu. Tuổi trên 70, đái tháo đường, sưng túi mật và WBC cao kéo dài (>15.000 tế bào/microlit) là yếu tố tiên lượng tình trạng xuất hiện các biến chứng như viêm túi mật hoại thư và yếu tố dự đoán sự thất bại của điều trị bảo tồn. Cần cân nhắc đặt ống dẫn lưu túi mật qua da sớm cho các bệnh nhân này.
Đây là thủ thuật xâm lấn tối thiểu thường được thực hiện ở những bệnh nhân có rủi ro phẫu thuật cao và đôi khi thực hiện ở những bệnh nhân bị bệnh nặng. Ban đầu nó được dùng làm thủ thuật cầu nối để giúp bệnh nhân hồi phục sau khi bị bệnh nền nặng và trước khi tiến hành phẫu thuật dứt điểm. Dựa trên bằng chứng sẵn có từ RCT, điều trị cho những người có nguy cơ tử vong cao trước, trong và sau phẫu thuật do tình trạng sức khỏe chung (tức là bệnh nhân nguy cơ rủi ro phẫu thuật cao) với đặt ống dẫn lưu túi mật qua da là không rõ ràng. Cần có thêm dữ liệu.
Túi mật viêm được khu trú với siêu âm hoặc soi huỳnh quang sau khi cho dùng chất cản quang qua đường uống. Tiếp cận dưới hướng dẫn CT có thể hữu ích nếu không cửa sổ siêu âm nào được tìm thấy. Sau đó, đặt một ống qua da để dẫn lưu hoặc giảm áp túi mật.
Đáp ứng không hoàn toàn hoặc kém đáp ứng trong vòng 48 giờ đầu tiên có thể chỉ ra các biến chứng (ví dụ như tuột ống, hoại tử thành túi mật) hoặc chẩn đoán sai. Biện pháp tiếp cận ngoài gan và xuyên gan đã được ủng hộ . Tiếp cận xuyên gan tối thiểu hóa nguy cơ rò rỉ mật trong màng bụng và vô tình gây thương tích góc gan của đại tràng. Biện pháp tiếp cận dưới gan hoặc xuyên qua phúc mạc được ưa dùng hơn nếu việc lấy sỏi được lên kế hoạch do sự cần thiết phải nong đường mật.
Chống chỉ định bao gồm rối loạn đông máu không thể điều chỉnh, cổ trướng nặng không thể dẫn lưu được và nghi ngờ viêm túi mật hoại thư hoặc thủng túi mật. Thành công về mặt kỹ thuật của đặt ống dẫn lưu túi mật qua da cao ở bác sĩ có kinh nghiệm (95% đến 100%), và tỷ lệ biến chứng thấp. Các biến chứng bao gồm tuột ống thông, phản ứng thần kinh phế vị, rò rỉ mật và viêm phúc mạc, và xuất huyết.
Bệnh nhân được điều trị bằng cách đặt ống dẫn lưu túi mật có thể được xuất viện với ống dẫn lưu được đặt sau khi quá trình viêm đã khỏi về mặt lâm sàng. Sau đó, những bệnh nhân này cần được chụp X-quang đường mật thông qua ống dẫn lưu đường mật (6-8 tuần) để xem ống túi mật đã thông thoáng chưa. Nếu ống túi mật đã thông thoáng và bệnh nhân phù hợp để phẫu thuật, cần giới thiệu bệnh nhân để phẫu thuật cắt bỏ túi mật.
Điều trị dựa trên mức độ nghiêm trọng
Nhẹ (cấp I)
- Định nghĩa là viêm túi mật cấp tính ở bệnh nhân khỏe mạnh không bị rối loạn cơ quan và có những thay đổi viêm nhẹ ở túi mật; đáp ứng điều trị nội khoa ban đầu.
Bệnh nhân được theo dõi và điều trị bằng thuốc kháng sinh đường uống hoặc thậm chí theo dõi mà không dùng thuốc kháng sinh; chăm sóc nâng đỡ đơn thuần trước phẫu thuật cắt bỏ túi mật chọn lọc trì hoãn có thể phù hợp. Một nghiên cứu hệ thống, bao gồm bệnh nhân bị viêm túi mật do sỏi cấp tính được điều trị bằng thuốc kháng sinh, đã không phát hiện thấy có sự khác biệt đáng kể về thời gian nằm viện và thương tật so với những người không được điều trị bằng thuốc kháng sinh.[55] Sinh lý bệnh của viêm túi mật cấp tính là tắc nghẽn ống túi mật, gây ra tình trạng viêm vô trùng cấp tính. Nhiễm trùng thứ phát khoang túi mật do vi khuẩn có thể xảy ra sau đó. Cần dùng thuốc kháng sinh nếu nghi ngờ nhiễm trùng dựa vào kết quả cận lâm sàng và kết quả lâm sàng. Điều trị kháng sinh cần bao phủ chống lại vi sinh vật thuộc họ Enterobacteriaceae (ví dụ như cephalosporin thế hệ thứ hai hoặc phối hợp quinolone và metronidazole); không cần có hoạt tính kháng Enterococcus.
Khuyến cáo dùng thuốc kháng viêm không steroid (NSAID) như diclofenac hoặc indomethacin như một phần của điều trị nội khoa vì tác dụng giảm đau của chúng và khả năng ức chế giải phóng prostaglandin từ thành túi mật.
Điều trị nội khoa có thể phù hợp với các bệnh nhân bị bệnh nhẹ (cấp I), và phẫu thuật khẩn cấp có thể không cần thiết. Tuy nhiên, đối với hầu hết các bệnh nhân, cần cân nhắc ELC là biện pháp ban đầu (trong vòng 1 tuần kể từ khi khởi phát các triệu chứng). Đối với các bệnh nhân dùng thuốc kháng sinh trước và trong phẫu thuật, có thể không cần đến điều trị kháng sinh sau phẫu thuật.
Hướng dẫn Tokyo nêu rõ rằng ELC là điều trị ưu tiên. ELC (trong vòng 72 giờ kể từ khi khởi phát triệu chứng) có lợi ích rõ ràng so với phẫu thuật cắt bỏ túi mật trì hoãn (>6 tuần sau ca nhập viện chỉ điểm) về mặt tỷ lệ biến chứng, chi phí, chất lượng cuộc sống và thời gian nằm viện. Không có lợi ích trong việc trì hoãn phẫu thuật cắt bỏ túi mật cho viêm túi mật cấp tính trên cơ sở kết cục. Cũng ủng hộ thủ thuật cắt bỏ túi mật sớm là ở khoảng 15% đến 20% bệnh nhân tiến hành phẫu thuật trì hoãn trong thử nghiệm ngẫu nhiên đã có các triệu chứng dai dẳng hoặc tái phát đòi hỏi can thiệp trước phẫu thuật dự kiến. Một nghiên cứu ngẫu nhiên gợi ý rằng thủ thuật cắt bỏ túi mật sớm, thậm chí quá 72 giờ sau khi khởi phát triệu chứng, là an toàn và có các kết cục tốt hơn phẫu thuật cắt bỏ túi mật trì hoãn sau 6 tuần. Liên quan đến biện pháp dự phòng bằng thuốc kháng sinh trước, trong và sau phẫu thuật, một nghiên cứu ngẫu nhiên với các bệnh nhân bị viêm túi mật cấp tính nhẹ đã phát hiện thấy không có sự khác biệt về tỷ lệ nhiễm trùng sau phẫu thuật giữa các bệnh nhân nhận liều đơn thuốc kháng sinh (cefazolin) qua đường tĩnh mạch trước phẫu thuật và nhóm nhận thêm thuốc kháng sinh 3 ngày sau phẫu thuật(cefuroxime và metronidazole) qua đường tĩnh mạch.
Nếu điều trị nội khoa thất bại, và bệnh nhân không phù hợp để phẫu thuật, cần cân nhắc đặt ống dẫn lưu túi mật qua da, kèm theo cân nhắc giới thiệu thực hiện phẫu thuật cắt bỏ túi mật nếu diễn biến lâm sàng có sự cải thiện. Ngoài ra, có thể cân nhắc dẫn lưu túi mật qua nhú tá tràng dưới nội soi hoặc dẫn lưu túi mật dưới nội soi siêu âm hướng dẫn trong một số cơ sở có nguồn lực.
Trung bình (cấp II)
- Được định nghĩa là viêm túi mật cấp tính kèm theo bất kỳ một trong các biểu hiện sau đây: số lượng bạch cầu cao (>18.000/microlit), có thể sờ thấy khối u đau khi chạm vào ở phần tư vùng bụng trên bên phải, thời gian triệu chứng >72 giờ, và tình trạng viêm khu trú rõ rệt (viêm túi mật hoại tử, áp-xe quanh túi mật, áp-xe gan, viêm phúc mạc mật, viêm túi mật sinh hơi).
Viêm túi mật mức độ trung bình thường không đáp ứng với điều trị nội khoa ban đầu. Bệnh nhân không cải thiện khi điều trị bảo tồn được giới thiệu để phẫu thuật hoặc dẫn lưu túi mật qua da, thường trong vòng 1 tuần kể từ khi khởi phát triệu chứng.
Có thể chỉ định ELC nếu nhân viên y tế có kỹ năng và kỹ thuật soi ổ bụng trình độ cao.[26] Vẫn còn tranh cãi trong nhóm bị viêm túi mật nặng trung bình, trong đó không có rối loạn chức năng cơ quan nhưng bệnh lan rộng trong túi mật, có thể dẫn đến khó khăn trong việc tiến hành cắt bỏ túi mật một cách an toàn. Trong nhóm này, ưu tiên ELC hoặc mổ hở cắt bỏ túi mật nhưng chỉ nên để bác sĩ phẫu thuật giàu kinh nghiệm thực hiện. Nếu các tình trạng phẫu thuật làm cho việc xác định cấu trúc giải phẫu khó khăn, cần ngưng ELC ngay để chuyển sang mổ hở cắt bỏ túi mật. Khoảng thời gian cắt bỏ túi mật có thể tiến hành trong 6 đến 8 tuần. Các yếu tố hạn chế đối với mổ cấp cứu bao gồm sự sẵn có nhân viên phẫu thuật, không gian phòng mổ và xét nghiệm chẩn đoán hình ảnh. Ống dẫn lưu túi mật qua da nên được cân nhắc đối với những bệnh nhân không phù hợp để phẫu thuật, với lưu ý giới thiệu đến phẫu thuật cắt bỏ túi mật nếu diễn biến lâm sàng có sự cải thiện.
Nặng (cấp III)
- Được định nghĩa là rối loạn chức năng cơ quan ở ít nhất một trong các cơ quan/hệ thống sau đây như tim mạch(hạ huyết áp đòi hỏi điều trị bằng dopamine ≥5 microgram/kg mỗi phút, hoặc bất kỳ liều noradrenaline [norepinephrine] nào), CNS (giảm mức độ tỉnh táo), hô hấp (tỷ lệ PaO2/FiO2 <300), thận (thiểu niệu, creatinine >176,8 micromol/L [>2,0 mg/dL]), gan (INR >1,5), hoặc huyết học (số lượng tiểu cầu <100.000 tế bào/microlit), và/hoặc tình trạng viêm tại chỗ nặng.
Cần chăm sóc nâng đỡ tích cực để theo dõi và điều trị rối loạn chức năng cơ quan.
Đòi hỏi điều trị khẩn cấp tình trạng viêm tại chỗ nặng bằng cách dẫn lưu túi mật qua da (tức là đặt ống dẫn lưu túi mật qua da), sau đó là chỉ định phẫu thuật cắt bỏ túi mật chọn lọc trì hoãn 2 đến 3 tháng sau, khi tình trạng sức khỏe chung của bệnh nhân đã được cải thiện.
Bệnh nhân được điều trị bằng cách đặt ống dẫn lưu túi mật có thể được xuất viện với ống dẫn lưu được đặt sau khi quá trình viêm đã khỏi về mặt lâm sàng. Sau đó, những bệnh nhân này cần được chụp X-quang đường mật thông qua ống dẫn lưu đường mật (6-8 tuần) để xem ống túi mật đã thông thoáng chưa. Nếu ống túi mật đã thông thoáng và bệnh nhân phù hợp để phẫu thuật, cần giới thiệu bệnh nhân để phẫu thuật cắt bỏ túi mật.
Tổng quan về các chi tiết điều trị
Tham khảo cơ sở dữ liệu dược địa phương của quý vị để biết thông tin toàn diện về thuốc, bao gồm các chống chỉ định, tương tác giữa các loại thuốc, và liều dùng thay thế. ( xem Tuyên bố miễn trách nhiệm )
| Cấp tính | ( tóm tắt ) | |
| Nhẹ (cấp I): ổn định và không có các dấu hiệu thủng/hoại thư | ||
| 1 | Chăm sóc hỗ trợ | |
| bổ sung | kháng sinh đường uống | |
| bổ sung | thuốc kháng viêm không chứa steroid (NSAID) | |
| bổ sung | cắt bỏ túi mật qua soi ổ bụng sớm | |
| bổ sung | ống dẫn lưu túi mật qua da | |
| bổ sung | dẫn lưu túi mật qua nhú tá tràng dưới nội soi hoặc dẫn lưu túi mật có nội soi siêu âm hướng dẫn | |
| Trung bình (cấp II): ổn định và không có các dấu hiệu thủng/hoại thư | ||
| 1 | Chăm sóc hỗ trợ | |
| thêm | thuốc kháng sinh đường tĩnh mạch | |
| bổ sung | thuốc kháng viêm không chứa steroid (NSAID) | |
| thêm | thủ thuật cắt bỏ túi mật sớm hoặc thủ thuật cắt bỏ túi mật kèm theo cắt bỏ túi mật trì hoãn | |
| Nặng (cấp III): nghi ngờ hoại thư/thủng hoặc bằng chứng rối loạn chức năng cơ quan | ||
| 1 | nhập viện để chăm sóc tích cực và chăm sóc nâng đỡ | |
| thêm | thuốc kháng sinh đường tĩnh mạch | |
| bổ sung | phẫu thuật cắt bỏ túi mật khẩn cấp, sau đó là phẫu thuật cắt bỏ túi mật chọn lọc trì hoãn | |
Các lựa chọn điều trị
| Cấp tính | ||
| Nhẹ (cấp I): ổn định và không có các dấu hiệu thủng/hoại thư | ||
| 1 | Chăm sóc hỗ trợ
» Nhẹ (cấp I) được định nghĩa là viêm túi mật cấp tính ở bệnh nhân khỏe mạnh không bị rối loạn chức năng cơ quan và có những thay đổi về tình trạng viêm nhẹ ở túi mật; đáp ứng điều trị nội khoa ban đầu. » Khi nghi ngờ chẩn đoán viêm túi mật cấp tính, cần bắt đầu điều trị nội khoa, bao gồm nhịn ăn đường miệng, dịch truyền tĩnh mạch, thuốc kháng sinh và thuốc giảm đau, cùng với theo dõi chặt chẽ huyết áp, mạch, lượng nước tiểu. » Điều trị nội khoa có thể là đủ, và có thể cần đến phẫu thuật khẩn cấp. |
|
| bổ sung | kháng sinh đường uống Các lựa chọn sơ cấp» cefuroxime: 250-500 mg qua đường uống hai lần mỗi ngàyHOẶC» Ciprofloxacin: 500 mg đường uống mỗi ngày hai lần -hoặc- » levofloxacin: 500 mg đường uống mỗi ngày một lần–VÀ–» metronidazole: 500 mg đường uống ba lần mỗi ngày» Bệnh nhân được theo dõi và điều trị bằng thuốc kháng sinh đường uống hoặc thậm chí theo dõi mà không dùng thuốc kháng sinh; chăm sóc nâng đỡ đơn thuần trước phẫu thuật cắt bỏ túi mật chọn lọc trì hoãn có thể phù hợp. Một nghiên cứu hệ thống, bao gồm bệnh nhân bị viêm túi mật do sỏi cấp tính được điều trị bằng thuốc kháng sinh, đã không phát hiện thấy có sự khác biệt đáng kể về thời gian nằm viện và thương tật so với những người không được điều trị bằng thuốc kháng sinh.» Sinh lý bệnh của viêm túi mật cấp tính là tắc nghẽn ống túi mật, gây ra tình trạng viêm vô trùng cấp tính. Nhiễm trùng thứ phát khoang túi mật do vi khuẩn xảy ra sau đó. Cần dùng thuốc kháng sinh nếu nghi ngờ nhiễm trùng dựa vào kết quả cận lâm sàng và kết quả lâm sàng. » Điều trị kháng sinh cần bao phủ chống lại vi sinh vật thuộc họ Enterobacteriaceae (ví dụ như cephalosporin thế hệ thứ hai hoặc phối hợp quinolone và metronidazole). |
|
| bổ sung | thuốc kháng viêm không chứa steroid (NSAID)
Các lựa chọn sơ cấp » diclofenac potassium: 50 mg qua đường uống (phóng thích tức thời) hai đến ba lần hàng ngày khi cần HOẶC » indometacin: 25-50 mg qua đường uống hai đến ba lần hàng ngày khi cần » Khuyến cáo dùng thuốc kháng viêm không steroid (NSAID) như diclofenac hoặc indomethacin như một phần của điều trị nội khoa vì tác dụng giảm đau của chúng và khả năng ức chế giải phóng prostaglandin từ thành túi mật. |
|
| bổ sung | cắt bỏ túi mật qua soi ổ bụng sớm
» Đối với bệnh nhân bị viêm túi mật nhẹ, hướng dẫn Tokyo nêu rằng thủ thuật cắt bỏ túi mật qua soi ổ bụng sớm (ELC) là điều trị ưu tiên. ELC (trong vòng 72 giờ kể từ khi khởi phát triệu chứng) có lợi ích rõ ràng so với cắt bỏ túi mật chậm (>6 tuần sau biến cố nhập viện) về mặt tỷ lệ biến chứng, chi phí, thời gian nằm viện, chất lượng cuộc sống và sự hài lòng của bệnh nhân. » Không có lợi ích trong việc trì hoãn phẫu thuật cắt bỏ túi mật cho điều trị viêm túi mật cấp tính trên cơ sở kết cục. Cũng ủng hộ thủ thuật cắt bỏ túi mật sớm là ở khoảng 15% đến 20% bệnh nhân tiến hành phẫu thuật trì hoãn trong thử nghiệm ngẫu nhiên đã có các triệu chứng dai dẳng hoặc tái phát đòi hỏi can thiệp trước phẫu thuật dự kiến. » ELC không cho thấy ảnh hưởng đáng kể đến tỷ lệ chuyển đổi sang mổ hở cắt bỏ túi mật. 3[C]Evidence Thời gian tối ưu – thậm chí quá 72 giờ kể từ khi khởi phát triệu chứng – an toàn và kèm theo tỉ lệ thương tật chung thấp hơn, tổng thời gian nằm viện và thời gian điều trị kháng sinh ngắn hơn, và giảm chi phí so với cắt bỏ túi mật trì hoãn. » Bệnh nhân bị xơ gan mức A hoặc B theo thang Child-Turcotte-Pugh trải qua ELC có tổng số biến chứng sau phẫu thuật thấp hơn, thời gian nằm viện ngắn hơn, và bắt đầu lại chế độ ăn uống bình thường nhanh hơn so với những người trải qua thủ thuật mổ hở. » Có thể cần chuyển sang thủ thuật mổ hở nếu tình trạng viêm đáng kể, khó xác định cấu trúc giải phẫu hoặc chảy máu nhiều. Tỷ lệ chuyển thay đổi phụ thuộc vào nhóm bệnh nhân nhưng không phụ thuộc vào kinh nghiệm của bác sĩ phẫu thuật. |
|
| bổ sung | ống dẫn lưu túi mật qua da
» Nếu điều trị nội khoa thất bại, và bệnh nhân không thích hợp cho phẫu thuật (ví dụ như không phù hợp về mặt y tế), cần cân nhắc đặt ống dẫn lưu túi mật qua da. » Tuổi trên 70, đái tháo đường, sưng túi mật và WBC cao kéo dài (>15.000 tế bào/microlit) là yếu tố tiên lượng tình trạng xuất hiện các biến chứng như viêm túi mật hoại thư và yếu tố dự đoán sự thất bại của điều trị bảo tồn. Cần cân nhắc đặt ống dẫn lưu túi mật qua da sớm cho các bệnh nhân này. » Bệnh nhân được điều trị bằng cách đặt ống dẫn lưu túi mật có thể được xuất viện với ống dẫn lưu được đặt sau khi quá trình viêm đã khỏi về mặt lâm sàng. Sau đó, những bệnh nhân này cần được chụp X-quang đường mật thông qua ống dẫn lưu đường mật (6-8 tuần) để xem ống túi mật đã thông thoáng chưa. Nếu ống túi mật đã thông thoáng và bệnh nhân phù hợp để phẫu thuật, cần giới thiệu bệnh nhân để phẫu thuật cắt bỏ túi mật. » Dựa trên bằng chứng sẵn có từ RCT, điều trị cho những người có nguy cơ tử vong cao trước, trong và sau phẫu thuật do tình trạng sức khỏe chung (tức là bệnh nhân rủi ro phẫu thuật) với đặt ống dẫn lưu túi mật qua da là không rõ ràng. Cần có thêm dữ liệu. |
|
| bổ sung | dẫn lưu túi mật qua nhú tá tràng dưới nội soi hoặc dẫn lưu túi mật có nội soi siêu âm hướng dẫn
» Dẫn lưu túi mật xuyên gan qua da được coi là biện pháp bậc một thay thế cho can thiệp phẫu thuật ở những bệnh nhân bị viêm túi mật cấp tính có rủi ro cao trong phẫu thuật. Tuy nhiên, cũng có thể cân nhắc dẫn lưu túi mật qua nhú tá tràng có sự hỗ trợ của nội soi hoặc dẫn lưu túi mật dưới nội soi siêu âm trong một số cơ sở có nguồn lực. |
|
| Trung bình (cấp II): ổn định và không có các dấu hiệu thủng/hoại thư | ||
| 1 | Chăm sóc hỗ trợ
» Bệnh có mức độ nghiêm trọng trung bình (cấp II) được định nghĩa là viêm túi mật cấp tính kèm theo bất kỳ một trong các biểu hiện sau đây: số lượng bạch cầu cao (>18.000/microlit), có thể sờ thấy khối u đau khi chạm vào ở phần tư vùng bụng trên bên phải, thời » Khi nghi ngờ chẩn đoán viêm túi mật cấp tính, cần bắt đầu điều trị nội khoa, bao gồm nhịn ăn đường miệng, dịch truyền tĩnh mạch, thuốc kháng sinh và thuốc giảm đau, cùng với theo dõi chặt chẽ huyết áp, mạch, lượng nước tiểu. |
|
| thêm | thuốc kháng sinh đường tĩnh mạch
Các lựa chọn sơ cấp » cefuroxime: 750-1500 mg tiêm tĩnh mạch mỗi 6-8 giờ HOẶC » Ciprofloxacin: 400 mg qua đường tĩnh mạch 12 giờ một lần –VÀ– » metronidazole: 500 mg đường tĩnh mạch mỗi 8 giờ một lần » Sinh lý bệnh của viêm túi mật cấp tính là tắc nghẽn ống túi mật, gây ra tình trạng viêm vô trùng cấp tính. Nhiễm trùng thứ phát khoang túi mật do vi khuẩn xảy ra sau đó. » Điều trị kháng sinh cần bao phủ chống lại vi sinh vật thuộc họ Enterobacteriaceae (ví dụ như cephalosporin thế hệ thứ hai hoặc phối hợp quinolone và metronidazole). |
|
| bổ sung | thuốc kháng viêm không chứa steroid (NSAID)
Các lựa chọn sơ cấp » diclofenac potassium: 50 mg qua đường uống (phóng thích tức thời) hai đến ba lần hàng ngày khi cần HOẶC » indometacin: 25-50 mg qua đường uống hai đến ba lần hàng ngày khi cần » Khuyến cáo dùng thuốc kháng viêm không steroid (NSAID) như diclofenac hoặc indomethacin như một phần của điều trị nội khoa vì tác dụng giảm đau của chúng và khả năng ức chế giải phóng prostaglandin từ thành túi mật. |
|
| thêm | thủ thuật cắt bỏ túi mật sớm hoặc thủ thuật cắt bỏ túi mật kèm theo cắt bỏ túi mật trì hoãn
» Viêm túi mật mức độ trung bình thường không đáp ứng với điều trị nội khoa ban đầu. Bệnh nhân không cải thiện khi điều trị bảo tồn được giới thiệu đến phẫu thuật hoặc dẫn lưu túi mật qua da. » Có thể chỉ định thủ thuật cắt bỏ túi mật qua soi ổ bụng sớm (ELC) nếu nhân viên y tế có kỹ năng và kỹ thuật soi ổ bụng trình độ cao. » Bệnh nhân bị xơ gan mức A hoặc B theo thang Child-Turcotte-Pugh trải qua ELC có tổng số biến chứng sau phẫu thuật thấp hơn, thời gian nằm viện ngắn hơn, và bắt đầu lại chế độ ăn uống bình thường nhanh hơn so với những người trải qua thủ thuật mổ hở. » Vẫn còn tranh cãi trong nhóm bị viêm túi mật nặng trung bình, trong đó không có rối loạn chức năng cơ quan nhưng bệnh lan rộng trong túi mật, có thể dẫn đến khó khăn trong việc tiến hành cắt bỏ túi mật. Trong nhóm này, ưu tiên ELC hoặc mổ hở cắt bỏ túi mật nhưng chỉ nên để bác sĩ phẫu thuật giàu kinh nghiệm thực hiện. Nếu các tình trạng phẫu thuật làm cho việc xác định cấu trúc giải phẫu khó khăn, cần ngưng ELC ngay để chuyển sang mổ hở cắt bỏ túi mật. Khoảng thời gian cắt bỏ túi mật có thể tiến hành trong 6 đến 8 tuần. » Cần cân nhắc đặt ống dẫn lưu túi mật qua da đối với những bệnh nhân không phù hợp để phẫu thuật (ví dụ: không phù hợp về mặt y khoa để phẫu thuật). Bệnh nhân được điều trị bằng cách đặt ống dẫn lưu túi mật có thể được xuất viện với ống dẫn lưu được đặt sau khi quá trình viêm đã khỏi về mặt lâm sàng. Sau đó, những bệnh nhân này cần được chụp X-quang đường mật thông qua ống dẫn lưu đường mật (6-8 tuần) để xem ống túi mật đã thông thoáng chưa. Nếu ống túi mật đã thông thoáng và bệnh nhân phù hợp để phẫu thuật, cần giới thiệu bệnh nhân đến phẫuthuật cắt bỏ túi mật |
|
| Nặng (cấp III): nghi ngờ hoại thư/thủng hoặc bằng chứng rối loạn chức năng cơ quan | ||
| 1 | nhập viện để chăm sóc tích cực và chăm sóc nâng đỡ
» Bệnh nặng (cấp III) được xác định là rối loạn chức năng cơ quan ở ít nhất bất kỳ một trong các cơ quan/ hệ thống sau đây như tim mạch (hạ huyết áp đòi hỏi điều trị bằng dopamine ≥5 microgram/kg mỗi phút, hoặc bất kỳ liều noradrenaline [norepinephrine] nào), CNS (giảm mức độ tỉnh táo), hô hấp (tỷ lệ PaO2/FiO2 <300), thận (thiểu niệu, creatinine >176,8 micromol/ L [>2,0 mg/dL]), gan (INR >1,5), hoặc huyết học (số lượng tiểu cầu <100.000 tế bào/microlit), và/hoặc tình trạng viêm tại chỗ nặng. » Cần chăm sóc nâng đỡ tích cực để theo dõi và điều trị rối loạn chức năng cơ quan. |
|
| thêm | thuốc kháng sinh đường tĩnh mạch
Các lựa chọn sơ cấp » cefuroxime: 750-1500 mg tiêm tĩnh mạch mỗi 6-8 giờ HOẶC » Ciprofloxacin: 400 mg qua đường tĩnh mạch 12 giờ một lần –VÀ– » metronidazole: 500 mg đường tĩnh mạch mỗi 8 giờ một lần » Điều trị kháng sinh cần bao phủ chống lại vi sinh vật thuộc họ Enterobacteriaceae (ví dụ như cephalosporin thế hệ thứ hai hoặc phối hợp quinolone và metronidazole). |
|
| bổ sung | phẫu thuật cắt bỏ túi mật khẩn cấp, sau đó là phẫu thuật cắt bỏ túi mật chọn lọc trì hoãn
» Đòi hỏi điều trị khẩn cấp tình trạng viêm tại chỗ nặng bằng cách dẫn lưu túi mật qua da (tức là đặt ống dẫn lưu túi mật qua da), sau đó là chỉ định phẫu thuật cắt bỏ túi mật chọn lọc trì hoãn 2 đến 3 tháng sau, khi tình trạng sức khỏe chung của bệnh nhân đã được cải thiện. » Bệnh nhân bị xơ gan mức A hoặc B theo thang Child-Turcotte-Pugh trải qua LC (thủ thuật cắt bỏ túi mật qua soi ổ bụng) chọn lọc có tổng số biến chứng sau phẫu thuật thấp hơn, thời gian nằm viện ngắn hơn, và bắt đầu lại chế độ ăn uống bình thường nhanh hơn so với những người trải qua thủ thuật mổ hở. » Bệnh nhân được điều trị bằng cách đặt ống dẫn lưu túi mật có thể được xuất viện với ống dẫn lưu được đặt sau khi quá trình viêm đã khỏi về mặt lâm sàng. Sau đó, những bệnh nhân này cần được chụp X-quang đường mật thông qua ống dẫn lưu đường mật (6-8 tuần) để xem ống túi mật đã thông thoáng chưa. Nếu ống túi mật đã thông thoáng và bệnh nhân phù hợp để phẫu thuật, cần giới thiệu bệnh nhân để phẫu thuật cắt bỏ túi mật. |
|
Giai đoạn đầu
Phẫu thuật cắt bỏ túi mật bằng robot
Có một số bằng chứng cho thấy rằng thủ thuật cắt bỏ túi mật bằng robot có thể làm giảm thương tích đường mật nhỏ, tỷ lệ chuyển đổi sang mổ hở, và lượng máu mất trung bình so với thủ thuật cắt bỏ túi mật qua soi ổ bụng. Tuy nhiên, các nghiên cứu khác đã không phát hiện thấy bất kỳ lợi ích nào trong kết quả phẫu thuật của biện pháp tiếp cận bằng robot.
Khuyến nghị
Giám sát
Bệnh nhân trải qua phẫu thuật cắt bỏ túi mật nên được tái khám trong vòng 2 tuần sau khi xuất viện. Cần hỏi bệnh nhân về việc có hoặc không có buồn nôn, nôn, và đau bụng cũng như khả năng dung nạp qua đường miệng. Vết thương cần được xem xét để phát hiện phù nề, tiết dịch hoặc đau. Ngoài ra, cần lưu ý bất kỳ dấu hiệu nào của vàng da; nếu các dấu hiệu này xuất hiện, nồng độ bilirubin trực tiếp và gián tiếp cần được xác định và siêu âm vùng bụng cần được chỉ định.
Ở bệnh nhân trải qua phẫu thuật cắt bỏ túi mật qua da, nếu không xuất hiện sỏi mật và chụp X-quang đường mật chỉ ra ống túi mật không bị ảnh hưởng, thì cần tháo ống ra sau 6 đến 8 tuần.
Hướng dẫn dành cho bệnh nhân
Các biến chứng
| Các biến chứng | Khung thời gian | Khả năng |
| thủng | ngắn hạn | trung bình |
| Xảy ra trong 10% ca bệnh, thường ở bệnh nhân không đáp ứng với điều trị bảo tồn hoặc nếu đã có sự chậm trễ trong việc tìm kiếm trợ giúp y tế. Sau khi thủng, bệnh nhân có thể thuyên giảm triệu chứng tạm thời do giảm chèn ép túi mật. Tình trạng thủng tự do liên quan đến 30% tỷ lệ tử vong, và bệnh nhân có biểu hiện viêm phúc mạc mật toàn thể. | ||
| viêm túi mật mưng mủ | ngắn hạn | trung bình |
| Dày thành túi mật kèm theo thâm nhiễm bạch cầu, áp-xe trong thành và hoại tử. Điều này có thể dẫn đến thủng túi mật và hình thành áp-xe quanh túi mật. | ||
| viêm túi mật hoại thư | ngắn hạn | trung bình |
| Xảy ra ở 2% đến 30% ca bệnh. Thường xảy ra ở đáy túi mật vì tổn thương mạch máu. | ||
| tổn thương ống mật do phẫu thuật | ngắn hạn | thấp |
| Biến chứng hiếm gặp của phẫu thuật cắt bỏ túi mật. Liệu pháp bao gồm đặt stent dưới nội soi, nong bằng bóng xuyên gan qua da và phẫu thuật tái tạo. Nhận biết sớm và biện pháp tiếp cận liên chuyên khoa phù hợp có sự tham gia của các chuyên gia là nền tảng để có một kết quả cuối cùng tối ưu. | ||
| liệt ruột do sỏi mật | ngắn hạn | thấp |
| Do sỏi mật đi từ đường mật vào đường tiêu hóa (thông qua lỗ rò) dẫn đến tắc nghẽn ruột non. Sỏi mật to lên trong quá trình đi vào đường tiêu hóa. Điều trị với phẫu thuật mở ruột (gần vị trí tắc nghẽn vì nguy cơ đóng ruột bị tổn thương) và lấy sỏi ra. Sau đó là thủ thuật cắt bỏ túi mật trong giai đoạn không viêm 4 đến 6 tuần sau đó. | ||
Tiên lượng
Cắt bỏ túi mật và loại bỏ sỏi mật bị mắc kẹt khi bắt đầu xuất hiện cơn đau đường mật sẽ ngăn ngừa các cơn đau đường mật sau đó và làm giảm nguy cơ bị viêm túi mật. Nếu túi mật bị thủng, tỷ lệ tử vong là 30%.
Viêm túi mật do sỏi cấp tính không được điều trị đe dọa tính mạng và có liên quan đến 50% tỷ lệ tử vong.
Câu hỏi lâm sàng
Câu 1
Bệnh nhân nam 56 tuổi được theo dõi sốt vào ngày thứ 3 sau phẫu thuật. Bệnh nhân đã trải qua phẫu thuật bắc cầu nhiều mạch vành cần 4 mảnh ghép. Bệnh nhân vẫn được đặt nội khí quản và thở máy. Bệnh nhân có tiền sử đái tháo đường type 2, tăng cholesterol huyết và tăng huyết áp. Nhiệt độ 38.9, huyết áp 130/80, mạch 90 l/p. BMI 28 kg/mm2. Thăm khám nhận thấy tiếng phổi thô bên. Tiếng tim bình thường. Bệnh nhân nhăn mặt khi sờ phần tư bụng trên phải. m ruột giảm. Xét nghiệm có kết quả như sau:
- Hemoglobin: 10.8 g/dL.
- Platelets: 150,000/mm3.
- Leukocytes: 17,000/mm3.
- Total bilirubin: 1.0 mg/dL.
- Alkaline phosphatase: 100 U/L.
- Aspartate aminotransferase: 32 U/L.
- Alanine aminotransferase: 34 U/L.
- Amylase: 110 U/L.
X-quang ngực hậu phẫu có các thay đổi nhưng không có hình ảnh thâm nhiễm mới. Chẩn đoán nào sau đây là nhiều khả năng nhất ở bệnh nhân này?
- Viêm túi mật không do sỏi
- Viêm đường mật cấp
- Viêm tuỵ cấp
- Viêm thuỳ dưới phổi phải
- Viêm bể thận phải
- Áp xe dưới hoành
| Viêm túi mật không do sỏi | |
| Yếu tố nguy cơ |
|
| Biểu hiện lâm sàng |
|
| Chẩn đoán |
|
| Điều trị |
|
Biểu hiện của bệnh nhân này gợi ý viêm túi mật không do sỏi, là tình trạng viêm túi mật cấp không có sỏi. Viêm túi mật không do sỏi thường gặp nhất ở bệnh nhân nằm viện có tình trạng nặng. Các tình trạng ở bệnh nhân làm tăng nguy cơ mắc bệnh thường gặp bao gồm trải qua phẫu thuật trước đó (đặc biệt là tim phổi, động mạch chủ, bụng), chấn thương nặng, bỏng rộng, nhiễm trùng hoặc shock, nhịn ăn kéo dài hoặc dĩnh dưỡng đường tĩnh mạch hoàn toàn, hoặc tình trạng bệnh nặng cần đặt nội khí quản thở máy. Những tình trạng này nhiều khả năng gây tắc mật hoặc thiếu máu kèm viêm khu trú, có thể dẫn đến giãn túi mật, hoại tử và nhiễm khuẩn thứ phát.
Viêm túi mật không do sỏi có thể biểu hiện sốt không rõ nguyên nhân và đau phần tư bụng trên phải hoặc đau bụng lan toả. Các dấu hiệu khác có thể bao gồm vàng da, khối ở phần tư bụng trên phải, tăng bạch cầu và xét nghiệm chức năng gan bất thường (kết quả bình thường không loại trừ chẩn đoán). Do đó cần có mức độ nghi ngờ cao để đưa ra chẩn đoán. Biến chứng bao gồm hoại thư, thủng và viêm túi mật hoại thư sinh hơi. Siêu âm bụng thường được ưu tiên để chẩn đoán và có thể phát hiện các dấu hiệu viêm túi mật cấp mà không phát hiện sỏi. Bệnh nhân với dấu hiệu siêu âm không xác định có thể cần chụp CT bụng hoặc chụp xạ hình gan mật, đây là xét nghiệm có độ nhạy và độ đặc hiệu cao hơn để chẩn đoán.
Ý B: Viêm ống mật cấp thường do tắc nghẽn ống mật chủ do sỏi và u ác tính. Bệnh thường biểu hiện sốt, vàng da, đau phần tư bụng trên phải và tăng ALP. Do đó, bệnh nhân này ít có khả năng mắc viêm đường mật cấp do ALP bình thường và không có vàng da.
Ý C: Viêm tuỵ cấp có thể xảy ra ở giai đoạn sau phẫu thuật ở bệnh nhân có hạ áp (tương tự viêm túi mật không do sỏi). Tuy nhiên, viêm tuỵ cấp là chẩn đoán ít khả năng ở bệnh nhân này do đau ở phần tư bụng trên phải (không đau thượng vị) và nồng độ amylase bình thường.
Ý D: Viêm thuỳ dưới phổi phải có thể biểu hiện sốt, ho và đôi khi đau phần tư bụng trên phải. Tuy nhiên, viêm phổi ít khả năng là chẩn đoán ít khả năng do không có hình ảnh xâm nhiễm mới trên x-quang của bệnh nhân này.
Ý E: Viêm bể thận phải thường biểu hiện sốt, buồn nôn và đau vùng hông phải (không phải phần tư bụng trên phải).
Ý F: Áp xe dưới hoành (hiếm gặp) thường gây sốt, đau bụng. Tuy nhiên, bệnh thường thứ phát do viêm phúc mạc (thủng vết loét, viêm ruột thừa, phẫu thuật ổ bụng) và không có khả năng ở bệnh nhân này khi không trải qua phẫu thuật ổ bụng.
Mục tiêu học tập: Viêm túi mật không do sỏi là tình trạng viêm cấp của túi mật không có sỏi mà thường gặp nhất ở bệnh nhân nằm viện với tình trạng bệnh nặng.
Câu 2
Bệnh nhân nữ 75 tuổi đến khoa cấp cứu do sốt, gai rét, đau bụng, buồn nôn và nôn từ 2 ngày trước. Bệnh nhân không ăn thực phẩm bất thường, gia đình không có biểu hiện tương tự. Bệnh nhân không tiêu chảy, tiểu buốt hoặc tiểu rắt. Bệnh lý bao gồm đái tháo đường type 2, tăng huyết áp và bệnh động mạch vành. Nhiệt độ 38.9, huyết áp 130/80, mạch 104 l/p, nhịp thở 18 l/p. Độ bão hoà oxy 94% tại khí phòng. BMI 32 kg/mm2. Thăm khám bệnh nhân biểu hiện tình trạng cấp. Niêm mạc họng khô, tình trạng răng miệng kém. Thăm khám tim phổi bình thường. Bụng chướng nhẹ. Ấn đau thượng vị và góc phần tư trên phải kèm phản ứng thành bụng. Các chi không có phù hay tím. Kết quả cận lâm sàng như sau:
- Hemoglobin: 10.9 g/dL.
- Leukocytes: 18,700/mm3 (10% bands).
- Total bilirubin: 2.0 mg/dL.
- Indirect bilirubin 1.4 mg/dL.
- Lipase: normal.
- Blood urea nitrogen: 34 mg/dL.
- Creatinine: 1.4 mg/dL.
- Blood sugar: 340 mg/dL.
Siêu âm bụng thấy dày thành túi mật, dịch quanh túi mật và nhiều sỏi tăng âm. Có khí thành túi mật và ống mật chủ không dãn. Truyền dịch tĩnh mạch, giảm đau, insulin và kháng sinh phổ rộng được thực hiện. Bước xử trí nào tiếp theo là tốt nhất ở bệnh nhân này?
- Cắt túi mật trì hoãn trước khi xuất viện
- Cắt túi mật theo chương trình 2 tuần sau khi hồi phục hoàn toàn
- Cắt túi mật cấp cứu
- Nội soi mật tuỵ ngược dòng khẩn cấp
- Dẫn lưu túi mật qua da khẩn cấp
| Viêm túi mật tràn khí | |
| Yếu tố nguy cơ |
|
| Biểu hiện lâm sàng |
|
| Chẩn đoán |
|
| Điều trị |
|
Bệnh nhân này có viêm túi mật sinh khí (EC), đặc trưng bởi sốt, đau hạ sườn phải và khí trong thành túi mật hoặc mô xung quanh. Không giống với viêm túi mật cấp không biến chứng, EC là cấp cứu ngoại khoa và cần thiết được can thiệp ngay tức khắc. Ngoài cắt túi mật cấp cứu, điều trị bao gồm kháng sinh phổ rộng (piperacillin – tazobactam, ertapenem) và cấy dịch mật
EC xảy ra khi các vi khuẩn sinh hơi như Clostridium xâm nhập mô tổn thương hoặc mô thiếu máu ở thành túi mật, với ngoại độc tố vi khuẩn gây tan máu, hoại tử mô, và sốc nhiễm khuẩn; nếu không điều trị, EC tiến triển gây viêm túi mật hoại thư và thủng túi mật ở hầu hết bệnh nhân. Yếu tố nguy cơ bao gồm tình trạng ức chế miễn dịch tương đối (độ tuổi >50, đái tháo đường) và bệnh mạch máu (tổn thương động mạch túi mật, xơ vữa động mạch). Ngoài ấn đau và phản ứng thành bụng, dấu hiệu lạo xạo ở phần tư bụng trên phải có thể đôi khi được sờ thấy.
Dấu hiệu cận lâm sàng điển hình có tăng bạch cầu chuyển trái (tăng bạch cầu non) và tăng men gan nhẹ. Đối với nhiễm khuẩn clostridium, tăng bilirubin gián tiếp mức độ nhẹ đến vừa có thể xảy ra thứ phát do tan máu, nhiều khả năng trên bệnh nhân này. Hình ảnh có thể cho thấy khí đường mật, mức nước mức hơi trong túi mật và khí trong thành túi mật hoặc mô xung quanh. Không giống như các thể viêm túi mật cấp khác, siêu âm có độ nhạy thấp do khả năng đánh giá các cấu trúc chứa khí kém và khi lượng khí trong thành túi mật nhiều có thể bị nhận định nhầm là quai ruột. CT được ưu tiên do cải thiện khả năng đánh giá các cấu trúc chứa khí.
Ý A, B và E: Cắt túi mật trước khi xuất viện và lý tưởng trong 72 giờ là tiêu chuẩn điều trị cho bệnh nhân nguy cơ thấp có viêm túi mật cấp (không sinh khí). Ở bệnh nhân nguy cơ cao (diễn biến nặng) có viêm túi mật, cắt túi mật có thể trì hoãn cho đến sau hồi phục, với bệnh nhân đã được điều trị kháng sinh và có thể đã được dẫn lưu túi mật. Một số bệnh nhân có EC mà không đủ điều kiện phẫu thuật cần được dẫn lưu túi mật (qua da).
Ý D: Nội soi chụp mật tuỵ ngược dòng (kèm can thiệp lấy sỏi và đặt stent) được khuyến cáo cho viêm đường mật cấp, do viêm đường mật ngược dòng (do tắc đường mật) và có thể gây sốt, đau phần tư bụng trên phải và vàng da (tam chứng Charcot); nếu nội soi không thành công; dẫn lưu qua da có thể làm giúp cải thiện dẫn lưu dịch mật. Tuy nhiên, viêm đường mật cấp không thường gây tràn khí trong thành túi mật và có thể không đi kèm với dãn ống mật chủ và tăng bilirubin trực tiếp điển hình hơn (do tắc mật)
Mục tiêu học tập: Viêm túi mật sinh khí (EC) đặc trưng bởi sốt, đau phần tư bụng trên phải và khí ở trong thành túi mật, mô xung quanh, hoặc hệ đường mật. Bệnh thường xảy ra khi các vi khuẩn sinh hơi như Clostridium xâm nhập mô tổn thương hoặc thiếu máu nhưng, không giống như viêm túi mật cấp không biến chứng, đây là cấp cứu ngoại khoa và cần cắt túi mật cấp cứu.
Câu 3
Bệnh sử
Bệnh nhân nữ 56 tuổi vào phòng cấp cứu vì đau bụng. Cách nhập viện 24h, bệnh nhân đau liên tục vùng thượng vị diễn tiến nặng hơn qua thời gian. Cơn đau lan ra sau lưng. Bệnh nhân cảm thấy buồn nôn và cảm giác nóng lạnh đan xen nhau. Tiền sử loét tá tràng, điều trị khỏi hoàn toàn Helicobacter bằng liệu pháp 5 năm đầu. Bệnh nhân hút 15 điếu thuốc lá 1 ngày và uống cùng chồng 1 chai rượu vào mỗi buổi tối.
Khám lâm sàng
Tổng trạng bệnh nhân không khỏe và mất nước. Cân nặng 115kg. Bệnh nhân sốt, 38.5°C; mạch 108 lần/phút và huyết áp 124/76 mmHg. Khám tim mạch và hô hấp bình thường. Bệnh nhân cảm giác đau vùng bụng 1/4 trên phải (hạ sườn phải) và thượng vị, với đề kháng thành bụng (guarding) và phản ứng dội (rebound tenderness). Nhu động ruột thưa dần.
Cận lâm sàng
| Bình thường | ||
| Haemoglobin | 14.7 g/dL | 11.7-15.7 g/dL |
| Số lượng bạch cầu | 19.8 X 109/L | 3.5-11.0 X 109/L |
| Số lượng tiểu cầu | 239 X 109/L | 150-440 X 109/L |
| Natri | 137 mmol/L | 135-145 mmol/L |
| Kali | 4.8 mmol/L | 3.5-5.0 mmol/L |
| Urea | 8.6 mmol/L | 2.5-6.7 mmol/L |
| Creatinine | 116 pmol/L | 70-120 pmol/L |
| Bilirubin | 19 pmol/L | 3-17 pmol/L |
| Alkaline phosphatase | 58IU/L | 30-300IU/L |
| Alanine aminotransferase (AAT) | 67IU/L | 5-35IU/L |
| Gamma-glutamyl transpeptidase | 72IU/L | 11-51IU/L |
| C-reactive protein (CRP) | 256 mg/L | <5 mg/L |
Xquang bụng đứng không chuẩn bị trong hình dưới.
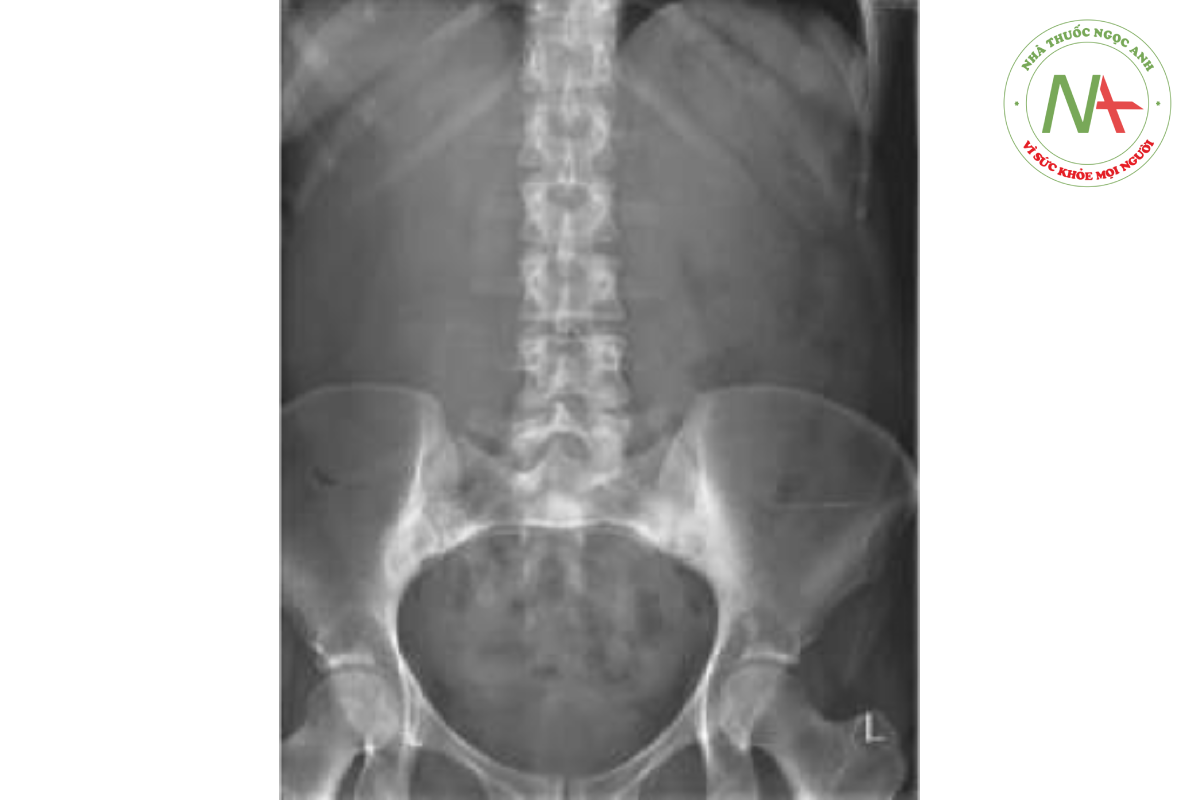
Câu hỏi
- Chẩn đoán phù hợp nhất là gì?
- Điều trị bệnh nhân này thế nào?
Trả lời
Bệnh nhân này bị viêm túi mật cấp. Viêm túi mật thường gặp nhất ở người béo phì, phụ nữ trung niên và điển hình nhất do ăn thức ăn nhiều chất béo. Viêm túi mật thường do sỏi tiếp xúc thành ống mật. Sự bài tiết liên tục của túi mật làm tăng áp lực và gây viêm thành túi mật. Nhiễm trùng thường do vi trùng gram âm và vi khuẩn kỵ khí. Thiếu máu cục bộ trong túi mật căng phồng có thể làm thủng, gây viêm phúc mạc toàn thể hoặc hình thảnh một ổ apxe. Ngoài ra, sỏi túi mật có thể biến mất một cách tự nhiên và các triệu chứng tự diễn tiến. Các viên sỏi có thể làm tắc trong ống mật chủ, dẫn đến viêm đường mật hoặc viêm tụy. Hiếm khi sỏi túi mật có thể thủng thông qua thành túi mật viêm đi vào ruột non và gây tắc ruột (tắc ruột do sỏi túi mật).
Các triệu chứng điển hình của viêm túi mật cấp là đau khởi phát đột ngột 1/4 bụng trên phải, lan ra sau lưng. Một cơn đau hạ sườn phải kéo dài liên quan đến sốt, nghi ngờ viêm túi mật cấp hơn là cơn đau quặn mật đơn thuần. Vàng da thường xuất hiện nếu có một viên sỏi trong ống mật chủ.
Thường có sốt, tăng nhịp tim, đề kháng thành bụng và phản ứng dội ở vùng hạ sườn phải (dấu Murphy). Trên bệnh nhân tăng bạch cầu và tăng CRP thường nghi ngờ viêm túi mật cấp. Neu bilirubin huyết thanh và enzym gan tăng giảm bất thường, nên nghi ngờ viêm đường mật cấp do sỏi trong ống mật chính.
Xquang bụng bình thường, phần lớn sỏi không cản quang (thấu quang) và không hiển thị trên phim Xquang bụng đứng không chuẩn bị.
Chẩn đoán phân biệt
Chẩn đoán phân biệt chính của viêm túi mật cấp là cơn đau quặn mật, thủng ổ loét dạ dày tá tràng, viêm tụy cấp, viêm gan cấp, áp xe dưới hoành, viêm ruột thừa sau manh tràng, viêm bể thận phải và ung thư biểu mô gây thủng hoặc túi thừa đại tràng góc gan (diverticulum of the hepatic flexure of the colon). Nhồi máu cơ tim hoặc viêm thùy dưới phổi phải cũng có thể gây viêm túi mật.
Bệnh nhân này nên nhập viện dưới sự theo dõi của các bác sĩ ngoại khoa. Đo amylase huyết thanh để loại trừ viêm tụy. Nên cấy máu. Chụp Xquang ngực thẳng để loại trừ viêm phổi và Xquang bụng đứng để loại trừ khí dưới cơ hoành, sẽ xuất hiện nếu thủng ổ loét dạ dày tá tràng. Siêu âm bụng để tìm sỏi mật và viêm thành túi mật. Bệnh nhân không được cho ăn bằng đường miệng, truyền tĩnh mạch, tiêm thuốc giảm đau và bắt đầu truyền cephalosporin và metronidazole. Nên khám thường xuyên các dấu hiệu viêm phúc mạc toàn thể hoặc viêm đường mật. Nếu các triệu chứng dần lắng xuống, bệnh nhân thường cho xuất viện và có thể tái khám trong vài tuần sau, một khi tình trạng viêm đã ổn định thì tiến hành cắt túi mật. Ở những bệnh nhân có nguy cơ thấp, các bác sĩ thường có xu hướng cắt túi mật ngay lập tức.
Ý Chính
- Viêm túi mật cấp điển hình gây đau hạ sườn phải và có dấu Murphy.
- Biến chứng tiềm ẩn gồm nhiễm trùng huyết (septicaemia) và viêm phúc mạc.

