Bệnh da liễu
Trichloroacetic Acid Peels vùng Cổ, Ngực, Cánh tay và bàn tay
Tác giả: Carolyn Willis.
Biên dịch: Bác sĩ Đoàn Hiền.
Để tải xuống bài viết Trichloroacetic Acid Peels vùng Cổ, Ngực, Cánh tay và bàn tay do bác sĩ Đoàn Hiền biên dịch các bạn click vào link ở đây.
Phần giới thiệu
Da mặt thường xuyên là tâm điểm của các can thiệp chống lão hóa và trẻ hóa da. Tuy nhiên, cũng có những khu vực khác cần được là mục tiêu cho các nỗ lực trẻ hóa để tránh sự xuất hiện trái ngược giữa khuôn mặt và các khu vực có thể nhìn thấy khác. Khi chúng ta già đi, các yếu tố bên trong và bên ngoài đều ảnh hưởng đến sự xuất hiện của mặt sau bàn tay (mu tay), cổ và ngực và có thể “làm mất đi” tuổi thật của một người nếu không được chăm sóc, điều trị chúng cùng lúc với da mặt.
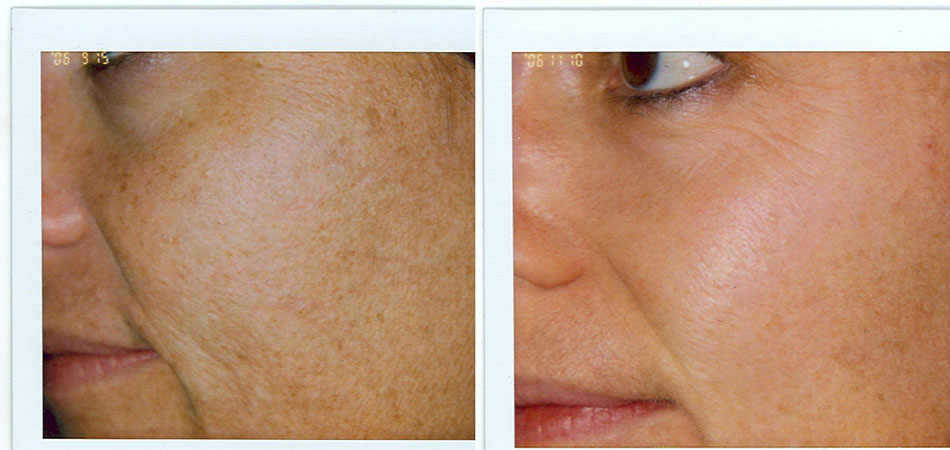
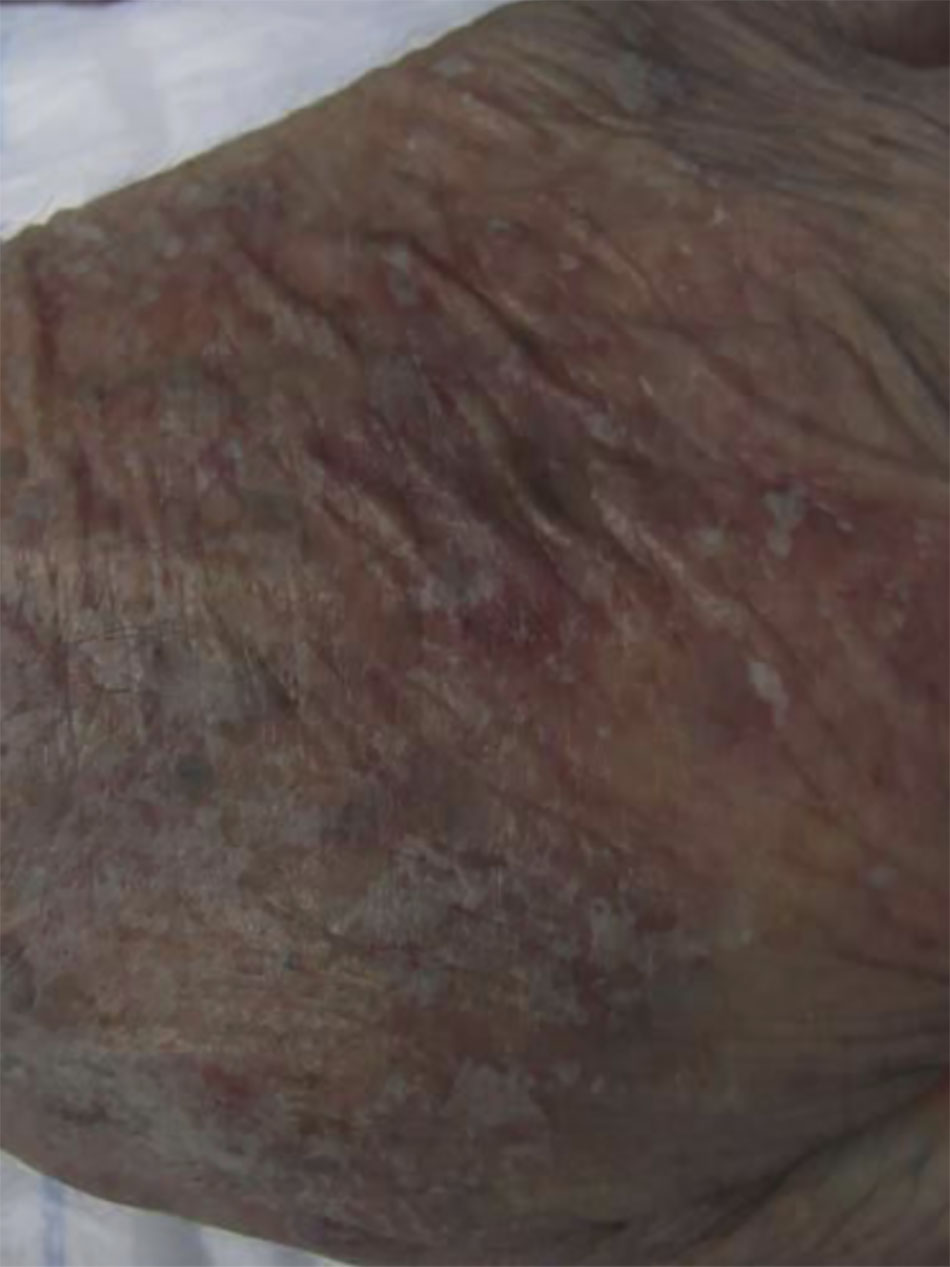
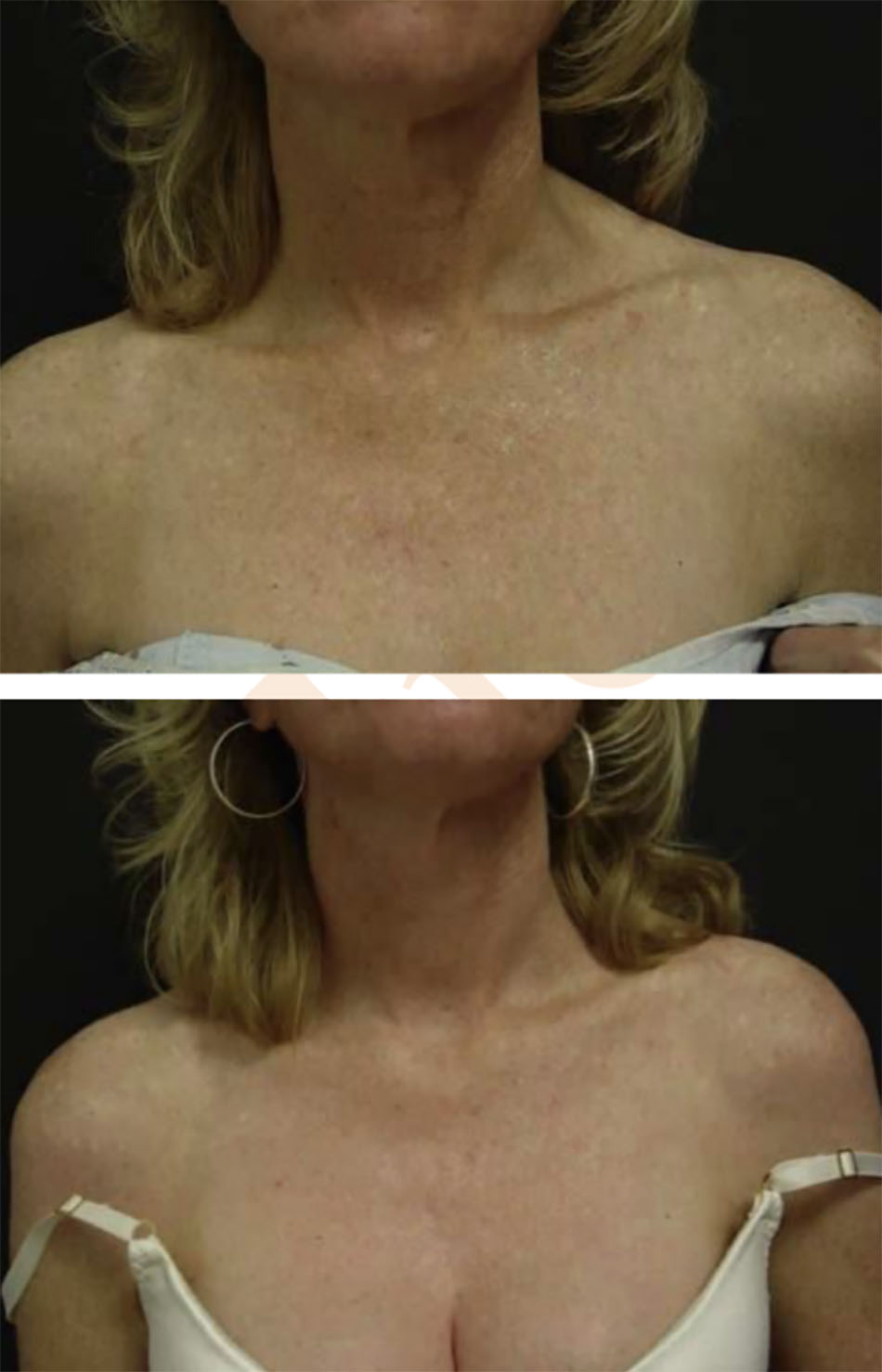
Các dấu hiệu điển hình của lão hóa và tổn thương do ánh nắng mặt trời bao gồm đồi mồi và các chứng rối loạn sắc tố khác. Các yếu tố bên ngoài như tia cực tím, hút thuốc và hít phải khói thuốc, góp phần vào quá trình lão hóa bên ngoài của da. Lão hóa bên ngoài dẫn đến những thay đổi về da về mặt thẩm mỹ khiến họ phải tìm cách đánh giá và điều trị. Chúng bao gồm dày sừng ánh sáng, dày sừng tiết bã và sờ sần xùi và có thể nhìn thấy được. Lão hóa nội tại là kết quả của các yếu tố bên trong, chẳng hạn như teo da và mỡ, góp phần tạo ra các nếp nhăn, khả năng hiển thị gân và tĩnh mạch, và xương. Các kết quả làm hài lòng nhất về mặt thẩm mỹ thường đến từ sự kết hợp của các phương pháp phối hợp giải quyết các yếu tố bên trong và bên ngoài đang góp phần tạo nên sự xuất hiện của bàn tay, cổ và ngực có tuổi (Hình 6.1 và 6.2). Peel axit trichloroacetic (TCA), khi được sử dụng thích hợp, có thể là một bước quan trọng trong tổng thể trẻ hóa da.
Chỉ định và đánh giá peel hóa học với cổ, ngực, tay
Peel da bằng hóa chất có thể giải quyết các dấu hiệu lão hóa bên ngoài. Lựa chọn bệnh nhân thích hợp là điều tối quan trọng để có kết quả tái tạo tốt. Đặc biệt là trong quá trình tham vấn trước khi thực hiện để xác định vai trò mà peel da bằng hóa học ,thảo luận về những kỳ vọng thực tế rằng cải thiện và đánh giá rằng liệu trình có thể chỉ đáp ứng một phần của kế hoạch điều trị.
Những kỳ vọng không thực tế hoặc không có khả năng tuân thủ các yêu cầu trước điều trị sẽ có dấu hiệu đỏ da. Một bệnh sử kỹ lưỡng là cần thiết để xác định những người có nguy cơ lành thương kém hoặc chậm. Những người mắc bệnh đái tháo đường, suy giảm miễn dịch, bệnh thận hoặc gan mãn tính, hoặc bệnh mô liên kết, hoặc những người đang sử dụng steroid kéo dài hoặc thuốc tăng cường miễn dịch hoặc điều hòa miễn dịch, cần được quan tâm đặc biệt. Tiền sử sử dụng các loại thuốc có thể dẫn đến lắng đọng sắc tố ở những vùng bị chấn thương, như minocycline, cũng nên được giải thích. Bất kỳ trường hợp dị ứng hoặc nhạy cảm với thuốc đều phải được ghi lại. Việc kiểm tra vi rút herpes simplex (HSV), vi rút varicella zoster (VZV), hoặc tụ cầu vàng kháng methicillin (MRSA) sẽ cho thấy nhu cầu giám sát và điều trị dự phòng trước và sau phẫu thuật nghiêm ngặt hơn. Bệnh nhân bị rối loạn da với nguy cơ Koebnerization, như bệnh vẩy nến và liken phẳng, cũng nên được tư vấn về nguy cơ tiềm ẩn từ quá trình này. Quan trọng là theo dõi cả đời sống xã hội hang ngày. Người hút thuốc lá, bao gồm nicotin, dẫn tới giảm lưu lượng máu là yếu tố nguy cơ dẫn tới vết thương lâu lành. Nghề nghiệp cũng có thể liên quan do tiếp xúc tiềm ẩn có thể ảnh hưởng đến việc chữa lành. Những người làm việc ngoài trời có thể bị tăng nguy cơ mắc các tác dụng phụ do tia cực tím (UV) gây ra như chứng tăng sắc tố sau viêm và rối loạn sắc tố. Những người làm việc trong cơ sở chăm sóc sức khỏe có thể tăng nguy cơ nhiễm trùng tùy thuộc vào mức độ phơi nhiễm của họ.
Cần đánh giá xu hướng chữa lành một cách thích hợp của bệnh nhân và cần tìm hiểu tiền sử vết thương kém lành, sẹo phì đại hoặc sẹo lồi, hoặc xu hướng tăng sắc tố sau viêm. Những trường hợp tuyệt đối chống chỉ định việc peel bao gồm phụ nữ có thai và nhiễm trùng đang hoạt động tại nơi làm thủ thuật.
Chuẩn bị da trước thủ thuật
Dưỡng da trước phẫu thuật thích hợp là điều cần thiết để có kết quả tối ưu. Chế độ tiền điều trị tốt nhất nên bắt đầu ít nhất từ 6 đến 8 tuần trước quy trình dự kiến để tránh tình trạng viêm da kích ứng có thể xảy ra khi bắt đầu điều trị và cho phép những bệnh nhân tích cực thể hiện hiệu quả của chúng (Bảng 6.1). Nó được sử dụng kết hợp với biện pháp bảo vệ chống nắng nghiêm ngặt bao gồm tránh nắng, mặc quần áo chống nắng và kem chống nắng có chứa oxit titan hoặc oxit kẽm. Một chất chống oxy hóa, thường là serum vitamin C chứa axit L-ascorbic ổn định, được bắt đầu như một phần của phác đồ. Vitamin C đã được chứng minh trong ống nghiệm để điều chỉnh khả năng tồn tại của tế bào sừng và hỗ trợ hàng rào biểu bì và chức năng màng đáy.4
| Bảng 6.1 Chăm sóc da trước thủ thuật | ||
| Sản phẩm | Sử dụng sáng/tối | Lý do sử dụng |
| Kem chống nắng | Sáng | Hạn chế td ánh sang mặt trời và nhạy cảm ánh sáng từ thuốc bôi retinol |
| Vitamin C 10% | Sáng/ Tối, 6 Giọt | Chống lão hóa, bảo vệ hàng rảo da và cải thiện da không đều màu |
| Hydroquinone 4% | Sáng/ Tối, 1 g | Kem trắng da; cải thiện da khồn đều màu, giảm hoạt động của túi melanocyte |
| Retinoic acid/ Retinaldehyd/ retinol | Tối, 1 g | Kích thích sản sinh collagen và tế bào, cải thiện da không đều màu |
| BOX 6.1 Biến chứng tiềm ẩn |
|
Một loại retinoid tại chỗ cũng được bắt đầu để thúc đẩy sản xuất collagen ở da và bình thường hóa quá trình chuyển hóa tế bào sừng. Nó cũng đã được chứng minh là có khả năng tăng tốc độ chữa lành sau khi peel TCA. Kem Tretinoin 0,05% thường được khuyến khích sử dụng 2-3 lần/tuần vào cổ và ngực và 5 -7 lần/tuần ở phần mu tay. Đối với những người không thể dung nạp kem tretinoin, nên dùng gel reti-naldehyde 0,1%. Vitamin C và retinoid cũng có tác dụng hữu ích đối với hoạt động của tế bào hắc tố, giúp tăng tốc độ phục hồi và giảm nguy cơ tăng sắc tố sau viêm.
Hydroquinone, một chất ức chế tyrosinase, cũng là một thành phần quan trọng của chế độ điều trị trước, đặc biệt là ở các loại da Fitzpatrick cao hơn. Cung cấp melanogenesis có tác dụng hữu ích đối với các tổn thương sắc tố đã có từ trước mà bệnh nhân phàn nàn và rất cần thiết trong việc giảm nguy cơ tái phát sau khi peel và nguy cơ tăng sắc tố sau viêm. Phác đồ điều trị có tác dụng hiệp đồng, do lớp sừng mỏng đi gây ra bởi retinoid cho phép tạo ra lớp peel hóa học sâu hơn và đồng đều hơn.
Giai đoạn trước thủ thuật cũng là thời điểm tốt để giải quyết bất kỳ tổn thương nào trên các khu vực cần điều trị. Một liệu trình bôi kem 1% đến 5% 5-fluorouracil hoặc imiquimod 3,75% đến 5% hoặc ingenol mebutate sẽ cải thiện tình trạng của da và vẻ ngoài thẩm mỹ, bởi vì những tổn thương này góp phần cải thiện da thô ráp và không đều thường là một phần phàn nàn của bệnh nhân. Thông thường, một liệu trình điều trị đầy đủ của một trong những tác nhân này được báo cáo trước và khu vực này được phép chữa lành hoàn toàn trước khi bắt đầu phác đồ điều trị.
Biến chứng Peel TRICHLOROACETIC ACID
Với việc chuẩn bị trước và sau thủ thuật phải thật cẩn thận, nguy cơ biến chứng sẽ thấp khi peel TCA thực hiện đúng cách. Điều quan trọng là nhận ra các biến chứng tiềm ẩn trong giai đoạn đầu, bởi vì sự can thiệp kịp thời sẽ cải thiện tốt hơn (Hộp 6.1). Nhiễm trùng là một rủi ro vì vết thương hở được tạo ra khi peel. Đặc biệt là bệnh nhân phải nhận thức được tầm quan trọng của việc rửa tay đúng cách trước khi chăm sóc vết thương. Các yếu tố rủi ro về môi trường bao gồm nghề nghiệp của người bệnh và sự hiện diện của vật nuôi trong nhà. Khi điều trị bàn tay và cẳng tay, phải cẩn thận với các hoạt động sinh hoạt hàng ngày như nấu ăn, lau chùi. Một bước mà chúng tôi đã thực hiện để giảm đáng kể nguy cơ nhiễm trùng do vi khuẩn, đặc biệt là nhiễm trùng do tụ cầu, là yêu cầu tất cả các bệnh nhân làm sạch mũi bằng thuốc mỡ mupirocin ba lần một ngày, bắt đầu từ 1 tuần trước khi làm thủ thuật và tiếp tục cho đến ngày thứ 7 sau phẫu thuật.
Nếu nghi ngờ bị nhiễm trùng, bệnh nhân nên được đánh giá ngay tại phòng mạch, và nên gửi mẫu da để tìm các vết nhiễm trùng gram và nuôi cấy thích hợp. Thuốc kháng sinh theo kinh nghiệm có thể được bắt đầu nếu nghi ngờ nhiễm vi khuẩn cao, hãy ghi nhớ tỉ lệ cao của MRSA và nghề nghiệp, sự phơi nhiễm của người bệnh khi lựa chọn khác sinh.
Nhiễm trùng herpes simplex và herpes zoster cũng có thể làm thủ thuật trở nên phức tạp và có thể dẫn đến sẹo nghiêm trọng. Nguy cơ nhiễm vi-rút xảy ra trên vùng không phải là da mặt thấp hơn so với khi peel da mặt. Nếu nghi ngờ nhiễm vi-rút, có thể thực hiện xét nghiệm kháng thể huỳnh quang trực tiếp và bệnh nhân nên được bắt đầu ngay lập tức điều trị kháng vi-rút trong khi chờ đợi kết quả.
Việc sử dụng thuốc mỡ gây tắc mạch đôi khi có thể dẫn đến nhiễm trùng nấm men sau phẫu thuật. Chúng thường có thể được chẩn đoán lâm sàng bằng cách xuất hiện các sẩn và mụn mủ nhỏ, ngứa và được xác nhận bằng xét nghiệm KOH. Có thể bắt đầu dùng thuốc chống nấm thích hợp và điều chỉnh cách chăm sóc vết thương.
Nguy cơ để lại sẹo ở tay, cổ và ngực cao hơn so với mặt vì mật độ các đơn vị tiết bã nhờn thấp hơn nhưng vẫn phải thấp trong quá trình chăm sóc vết thương thích hợp. Cần xem xét lại nguy cơ hình thành sẹo phì đại và tránh điều trị ở những bệnh nhân dễ bị sẹo hoặc sẹo lồi như vậy. Ban đỏ kéo dài thường là dấu hiệu đầu tiên của sẹo sắp xảy ra, và bệnh nhân nên được tư vấn gọi điện nếu mẩn đỏ kéo dài hơn dự kiến. Can thiệp sớm với điều trị bằng laser xung nhuộm (PDL) và steroid tại chỗ có thể làm giảm nguy cơ sẹo vĩnh viễn.
Cũng có thể xảy ra tăng hoặc giảm sắc tố sau viêm. Hầu hết có thể tránh được những tác dụng phụ này bằng cách xử lý trước và chuẩn bị sau điều trị thích hợp và bảo vệ cẩn thận trước ánh nắng mặt trời. Bắt đầu sử dụng các chất làm trắng khi da đã được kiềm hóa hoàn toàn đóng một vai trò cả trong dự phòng và điều trị việc kiểm soát chứng tăng sắc tố. Một loạt các chất lột nhẹ như axit salicylic 30% hoặc dung dịch của Jessner có thể được sử dụng để đẩy nhanh quá trình phân giải vết tăng sắc tố. Giảm sắc tố da phổ biến hơn ở các loại da Fitzpatrick cao hơn và thường là kết quả của việc vô tình peel quá sâu. Mất sắc tố nhẹ thường tự khỏi mà không cần can thiệp (ngoài chế độ chăm sóc sau thông thường) theo thời gian. Giảm sắc tố da có thể là vĩnh viễn.
TRICHLOROACETIC ACID PEEL PROTOCOL
Cần đạt được sự đồng ý của bệnh nhân bằng văn bản như là bước đầu tiên trong quy trình peel. Bệnh nhân cần xem xét rõ ràng những rủi ro tiềm ẩn và tác dụng phụ của peel, và bệnh nhân nên được tạo cơ hội để đặt câu hỏi và chỉ ra sự hiểu biết về các rủi ro tiềm ẩn và lợi ích của thủ tục. Sẽ rất hữu ích nếu tuân theo một quy trình nhất quán để đảm bảo các kết quả tái tạo tốt (Box 6.2). Hình ảnh trước khi phẫu thuật nên được chụp để ghi lại đường cơ sở của bệnh nhân. Bất kỳ vết sẹo hoặc bất thường về sắc tố hoặc kết cấu nào có trước khi lột da đều phải được chỉ ra cho bệnh nhân.
Peel TCA gây ra cảm giác nóng rát hoặc khó chịu “nóng như băng” ở mức độ nhẹ đến trung bình và tùy thuộc vào ngưỡng đau của bệnh nhân, làm mát động có thể là tất cả những gì cần thiết để giảm đau.
| BOX 6.2 Trichloroacetic Acid Blue Peel Protocol |
Chuẩn bị cho quy trình:
|
TRICHLOROACETIC ACID PEEL PROTOCOL
Cần đạt được sự đồng ý của bệnh nhân bằng văn bản như là bước đầu tiên trong quy trình peel. Bệnh nhân cần xem xét rõ ràng những rủi ro tiềm ẩn và tác dụng phụ của peel, và bệnh nhân nên được tạo cơ hội để đặt câu hỏi và chỉ ra sự hiểu biết về các rủi ro tiềm ẩn và lợi ích của thủ tục. Sẽ rất hữu ích nếu tuân theo một quy trình nhất quán để đảm bảo các kết quả tái tạo tốt (Box 6.2).
Hình ảnh trước khi phẫu thuật nên được chụp để ghi lại đường cơ sở của bệnh nhân. Bất kỳ vết sẹo hoặc bất thường về sắc tố hoặc kết cấu nào có trước khi lột da đều phải được chỉ ra cho bệnh nhân.
Peel TCA gây ra cảm giác nóng rát hoặc khó chịu “nóng như băng” ở mức độ nhẹ đến trung bình và tùy thuộc vào ngưỡng đau của bệnh nhân, làm mát động có thể là tất cả những gì cần thiết để giảm đau.
Nên tránh dùng thuốc gây tê tại chỗ vì chúng có thể ảnh hưởng đến sự thẩm thấu của dung dịch peel. Nếu cần giảm đau, ibuprofen, meperidine, diazepam hoặc hydroxyzine, hoặc các thuốc khác tùy thuộc vào sử dụng, có thể được sử dụng một mình hoặc kết hợp nếu bệnh nhân không có chống chỉ định và đảm bảo không lái xe khi về nhà.

Nên tránh dùng thuốc gây tê tại chỗ vì chúng có thể ảnh hưởng đến sự thẩm thấu của dung dịch peel. Nếu cần giảm đau, ibuprofen, meperidine, diazepam hoặc hydroxyzine, hoặc các thuốc khác tùy thuộc vào sử dụng, có thể được sử dụng một mình hoặc kết hợp nếu bệnh nhân không có chống chỉ định và đảm bảo không lái xe khi về nhà.
Da cần điều trị được tẩy dầu bằng một đến hai lần cồn 70% hoặc axeton để cho phép dung dịch TCA thấm đều hơn. TCA 10% đến 25% thường được sử dụng để peel da nông đến sâu ở cổ, ngực, lưng và cẳng tay. Những nồng độ thấp hơn này cho phép kiểm soát vật lý tốt hơn so peel sâu. Có thể đạt được peel sâu hơn bằng cách thoa nhiều lớp dung dịch peel hơn. Nồng độ cao hơn nên được dành cho những bệnh nhân có da dày hơn và bác sĩ phẫu thuật có nhiều kinh nghiệm hơn trong việc peel da thẩm mỹ.Dung dịch peel có thể được áp dụng bằng gạc hoặc miếng bọt biển. Cần chú ý bôi dung dịch với dụng cụ đã bão hòa ở cùng một mức độ và áp dụng với cùng một áp lực lên tất cả các khu vực.
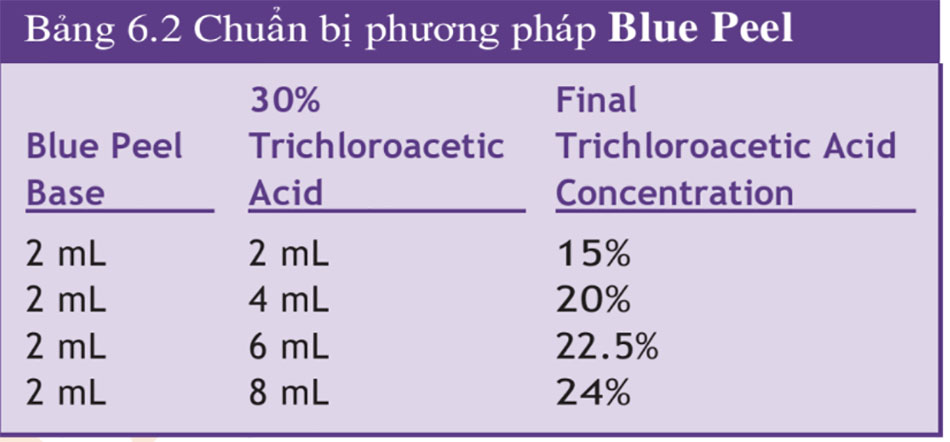
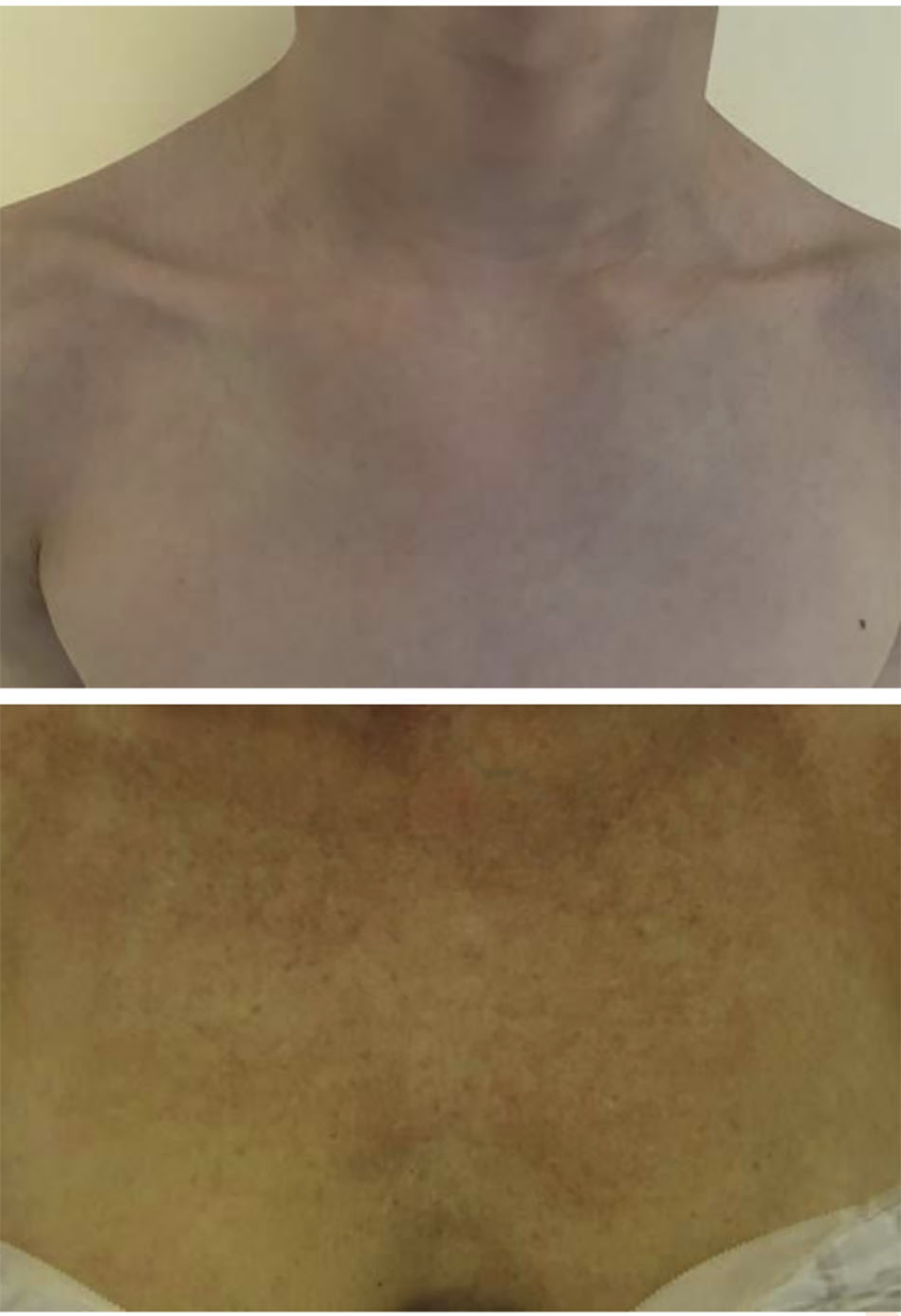
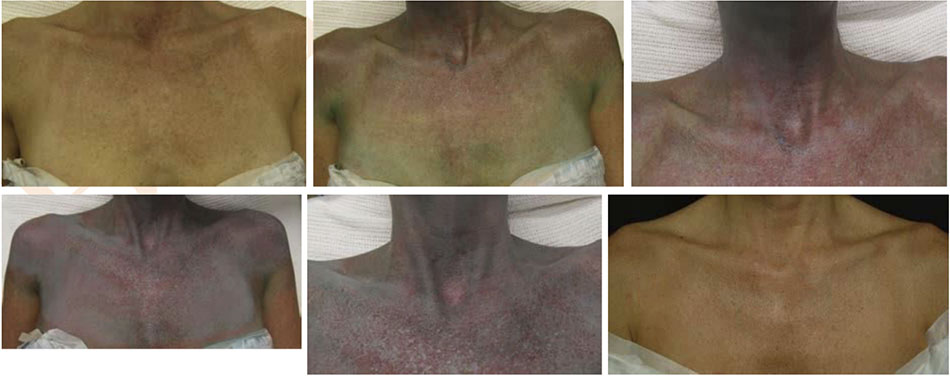
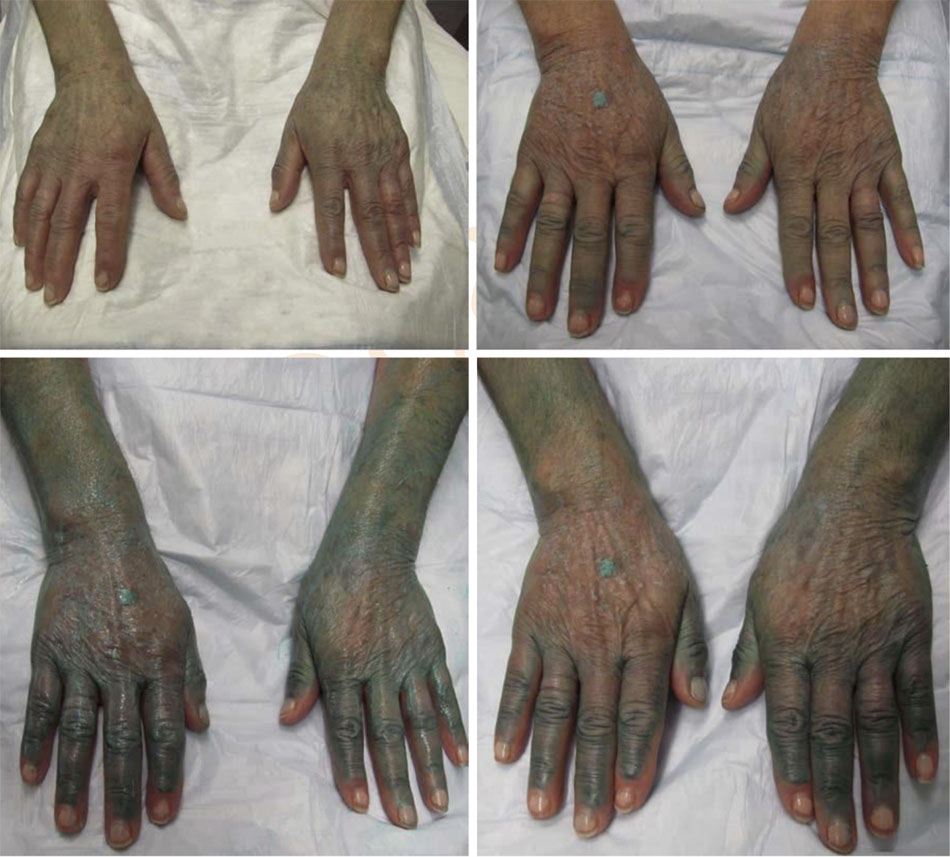
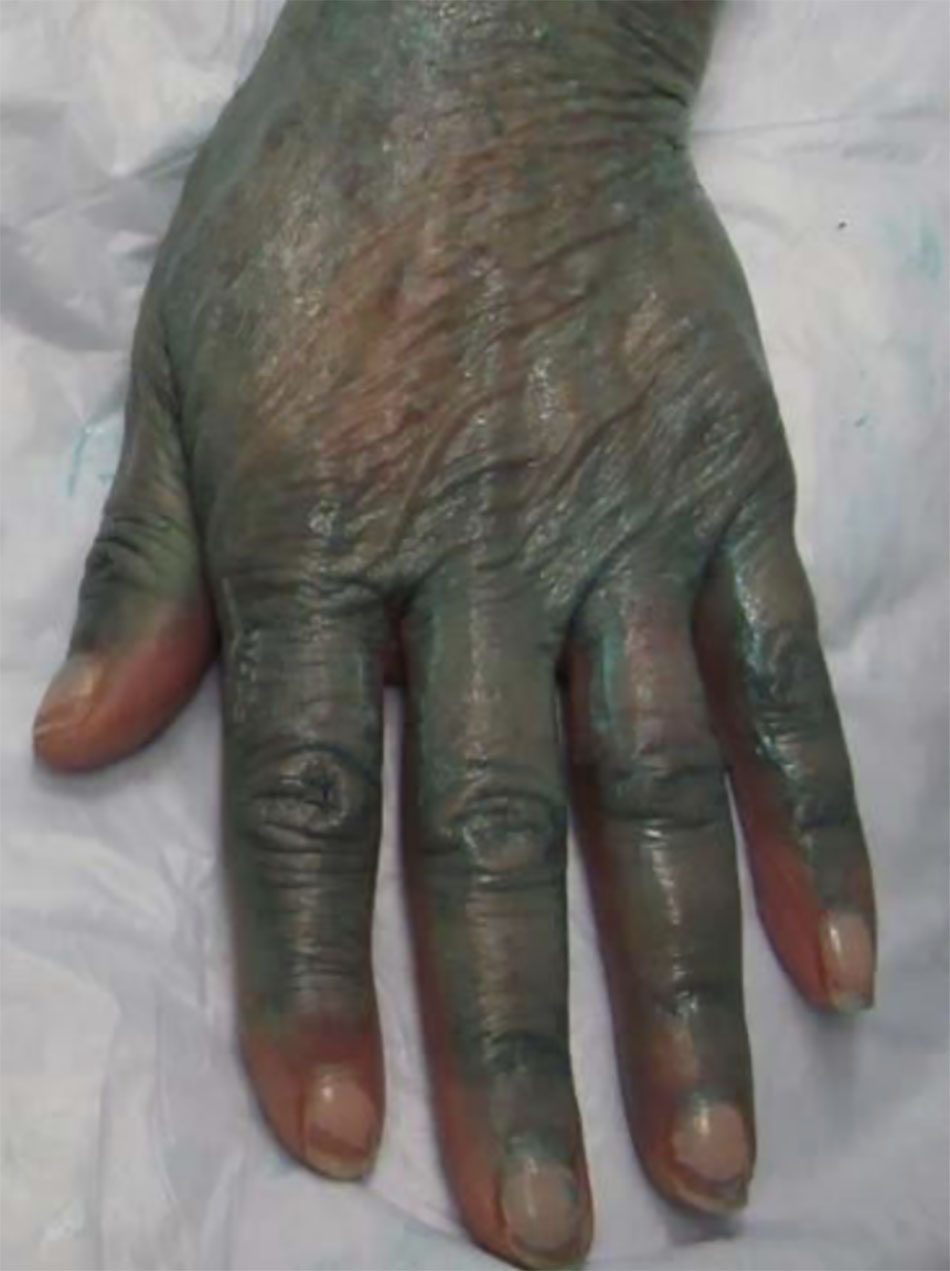
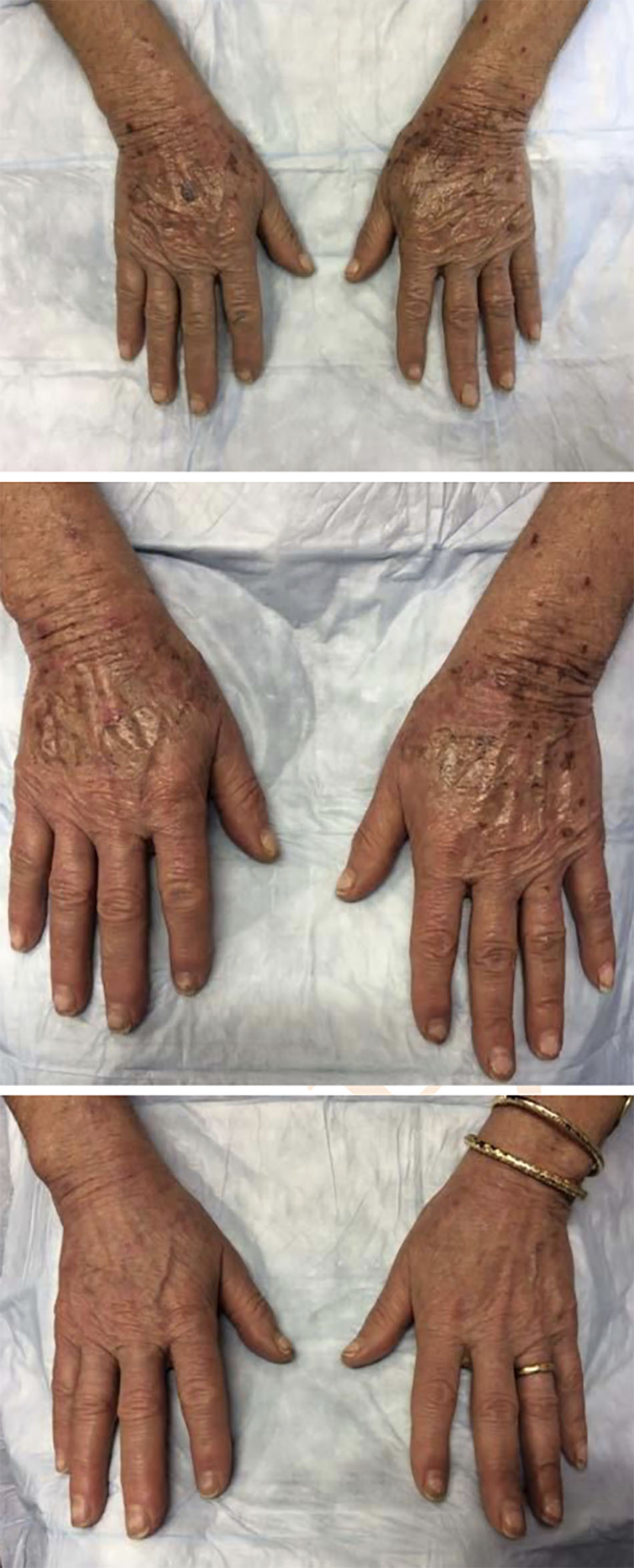
Dung dịch lột TCA thông thường không màu, thậm chí việc áp dụng dung dịch này còn khó khăn hơn. Một giải pháp thay thế sẽ là sử dụng sản phẩm có chất chỉ thị màu. Obagi Blue Peel (Obagi Cosmeceu- ticals, Long BTable 6.2). Giải pháp kết hợp làm chậm sự xâm nhập của axit, cho phép áp dụng đồng đều và kiểm soát chính xác hơn độ sâu của lớp peel, bởi vì xảy ra với tốc độ chậm hơn, làm cho các giai đoạn khác nhau của lớp peel dễ xác định hơn. Điều này làm giảm nguy cơ “biến đổi quá mức” khu vực do hấp thụ quá nhanh liên quan đến việc sử dụng quá nhiều dung dịch TCA không màu. Bất kể giải pháp peel được chọn là gì, cần phải có thời gian cụ thể giữa các lớp để cho phép sự xâm nhập của axit và sự phát triển của sương giá — thường là 2 đến 6 phút giữa các lớp. Tiếp theo, nên phủ thêm các lớp khác để đạt được mức sương mong muốn. Đối với ngực và cổ, bạn nên dừng lại ở nền màu hồng với sương lốm đốm hoặc không có tổ chức (lớp sương cấp 1) (Hình. 6.4 và 6.5). kết hợp nền Blue Peel có chứa glycerin, saponin, và thuốc nhuộm màu xanh được Cục Quản lý Thực phẩm và Dược phẩm Hoa Kỳ (FDA) chấp thuận có thể kết hợp với dung dịch TCA (Hình. 6.3). Dung dịch TCA-dầu-nước đồng nhất được tạo ra cho phép bác sĩ phẫu thuật kiểm soát tính đồng nhất của ứng dụng bởi sử dụng màu xanh làm hướng dẫn. Khoảng một lượng dung dịch TCA 30% (W: V) được thêm vào 2 mL Blue Peel nền để tạo ra nồng độ mong muốn của dung dịch peel (Đối với mặt lưng, lớp peel có thể được đưa vào sâu hơn một chút, để hầu như không có lớp sương đồng nhất với nền màu hồng. Đối với mặt sau cẳng tay, nơi có mật độ đáng kể của các đơn vị lông mao, vỏ có thể được đưa đến ánh sáng đồng đều hơn, ngay cả sương với nền màu hồng (lớp sương cấp 2) (Hình. 6.6 and 6.7). Có thể đặc biệt mong muốn peel sâu hơn ở vị trí này ở những người có tổn thương hoạt tính đáng kể và những bệnh nhân dễ bị ban xuất huyết tuổi già. Bằng cách peel nhiều lần đến lớp hạ bì nhú trên cánh tay, sẽ làm giảm đáng kể mật độ tổn thương tiền ung thư và làm dày lớp hạ bì nhú, do đó giúp giảm tình trạng dễ bầm tím.
Điều quan trọng là phải quét nhẹ dung dịch peel ra khu vực xung quanh để tránh các đường ranh giới giữa khu vực được xử lý và không được điều trị. Khi sử dụng bộ sản phẩm Blue Peel, thuốc nhuộm màu xanh có thể được rửa sạch sau khi lột bằng chất tẩy rửa tạo bọt nhẹ nhàng. Thuốc mỡ như thuốc mỡ Vaniply (Pharmaceuticals Specialties, Inc., Rochester, MN), Aquaphor (Beiersdorf AG, Hamburg, Đức), hoặc dưỡng ẩm nên được áp dụng sau thủ thuật. Để có kết quả tối ưu, một loạt các vết peel TCA có thể là cần thiết, và cân nhắc điều trị lặp lại cách nhau 3 đến 6 tháng cho đến khi đạt được mong muốn. (Hình 6.8).
Tổn thương và chăm sóc da sau peel
Chăm sóc vết thương sau peel nên được cung cấp cho bệnh nhân. Trong giai đoạn ngay sau peel, chườm mát và thuốc chống viêm nonsteroid là cần thiết. Cảm giác khó chịu sau khi peel TCA là rất ít, vì cơn đau thường giảm đi ngay sau khi hoàn thành quá trình peel. Bệnh nhân có thể được hướng dẫn làm sạch bằng sữa rửa mặt tạo bọt nhẹ không hương liệu, đảm bảo chỉ vỗ nhẹ vào khu vực này và không chà xát mạnh. Burow’s soaks khá hữu ích vì có tính sát khuẩn.
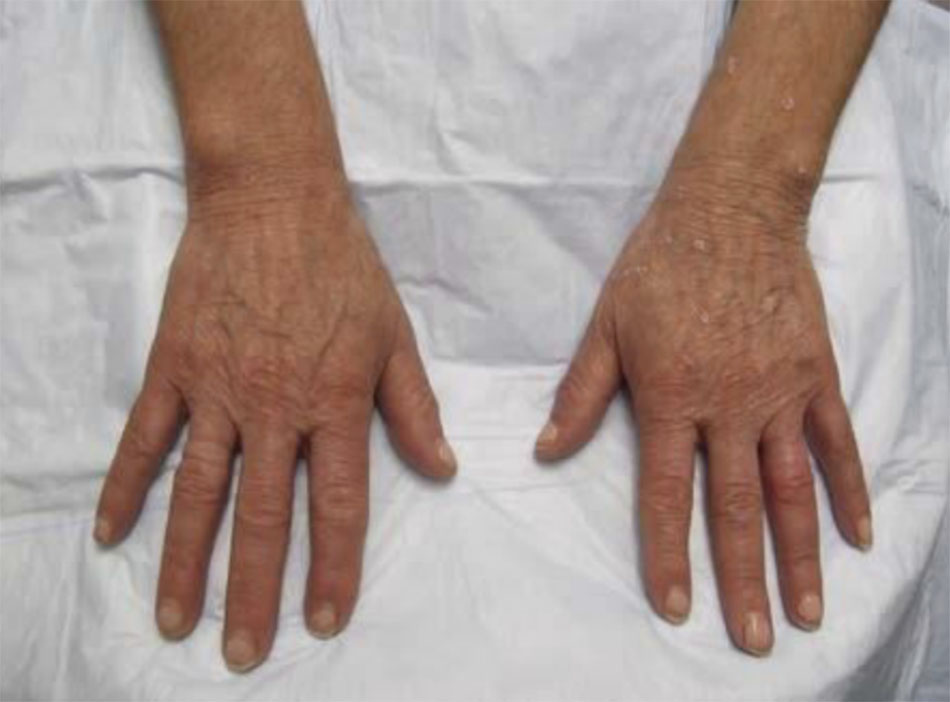
Khu vực này nên được vỗ nhẹ để khô sau khi làm sạch và bôi thuốc mỡ. Bệnh nhân nên được hướng dẫn nghiêm ngặt tránh nắng và bất kỳ bài tập nào gây ra mồ hôi. Tái khám vào các ngày hậu phẫu 2 hoặc 3, ngày 7, và nếu cần, ngày 10 hoặc 12, cho phép theo dõi chặt chẽ. (Hình. 6.9). Bệnh nhân nên được nhắc nhở rằng họ không nên lấy hoặc cố gắng bóc lớp da bong sớm, vì điều này có thể dẫn đến sẹo. Quá trình tái tạo da thường mất từ 10 đến 14 ngày và bệnh nhân có thể chuyển sang chế độ sử dụng sữa rửa mặt tạo bọt nhẹ và dịu nhẹ chất làm mềm ở điểm đó. Việc chống nắng hàng ngày cũng nên được bắt đầu. Nên bắt đầu lại phác đồ điều trị với retinoids tại chỗ, serum vitamin C và hydroquinone khoảng 2 tuần sau khi peel.
Các phương pháp kết hợp
Các phương pháp bổ sung có thể được thực hiện cùng với peel TCA để giải quyết các dấu hiệu lão hóa khác. Tăng trưởng biểu mô, chẳng hạn như dày sừng tiết bã nhờn hoặc hoạt hóa, có thể được điều trị bằng phương pháp ngưng kết bằng điện (ED) vào cùng ngày ngay trước khi tiến hành peel. Tàn nhang cũng có thể phản ứng với ED ánh sáng hoặc cách khác với tia laser có bước sóng thích hợp (Hình. 6.10). Melanin thượng bì có phổ hấp thụ rộng (250 đến 1200 nm) và sẽ phản ứng với nhiều loại laser; Lựa chọn thiết bị thích hợp dựa trên màu da của bệnh nhân và bản chất của tổn thương sắc tố.9 Laser Q-switch (ruby [694 nm], Alexandrite [755 nm], Neodym-ium- doped: yttrium nhôm garnet [Nd: YAG] , 1064 nm] hoặc tần số gấp đôi Nd: YAG [532 nm]), hoặc laser picosecond thường được sử dụng cho chỉ định này. Đối với những nốt phồng rộp đáng kể trên cổ và ngực, một loạt các phương pháp điều trị laser đặc hiệu dành cho tổn thương sắc tố và PDL trước khi peel (trong cùng một ngày) có thể mang lại kết quả thẩm mỹ vượt trội.
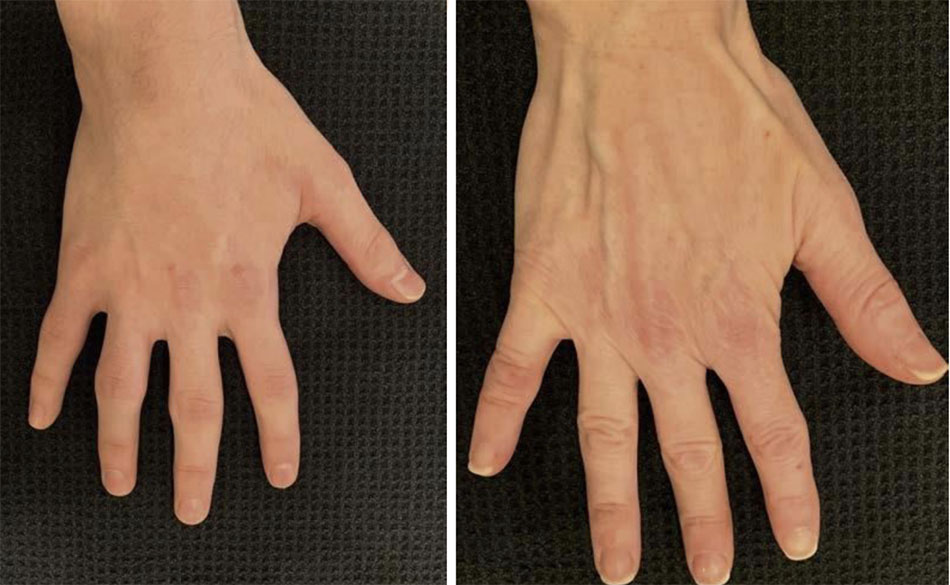
Peel TCA có thể săn chắc da, nhưng để có kết quả tối ưu ở những bệnh nhân có vùng da chùng nhão đáng kể, có thể nên thực hiện quy trình săn chắc da vài tháng trước khi peel. Ultherapy (Thẩm mỹ Merz) và Thermage (Solta) đều có chỉ định làm săn chắc mô vùng này. Giảm thể tích góp phần hình thành các nếp nhăn trên ngực và bàn tay và là yếu tố chính góp phần vào sự xuất hiện của các mạch và gân nổi rõ trên bàn tay.
Khôi phục khối lượng là một bước quan trọng trong kế hoạch trẻ hóa tổng thể. Có nhiều loại chất làm đầy phù hợp với những chỉ định này. Axit poly-L-lactic (Sculptra, Galderma, Fort Worth, TX), là một polyme tổng hợp của axit lactic, tạo ra tác dụng làm bay hơi của nó thông qua cảm ứng của tân tạo sợi. cổ và mu tay .11,12 Axit poly-L-lactic được cung cấp dưới dạng Chuẩn bị đông khô vô trùng cần được hoàn nguyên bằng nước vô trùng trước khi sử dụng (hướng dẫn sử dụng gói Sculptra). Ưu điểm của chất làm đầy kích thích sinh học là nó mang lại kết quả tự nhiên và lâu dài hơn so với chất làm đầy tổng hợp. Điểm bất lợi là nguy cơ hình thành nốt sần. Để giảm rủi ro, nên pha chế sản phẩm trước ít nhất 72 giờ, chỉ tiêm chế phẩm đã được pha loãng và đảm bảo rằng bệnh nhân hiểu tầm quan trọng của việc mát-xa thường xuyên trong 3 đến 5 ngày đầu sau xử lý.
Sản phẩm thường được tiêm bằng kim từ 25 đến 27, 1,5 inch vào dưới da. Kim có kích thước 27 cũng có thể được sử dụng cho phần mu tay. Có thể sử dụng kỹ thuật quạt nước ngược dòng hoặc chéo. Tốt nhất là đánh dấu lồng ngực thành các góc phần tư để đảm bảo phân phối đều sản phẩm. Sau đó mát xa nhưng không cần quá chính xác, bởi vì tân tạo collagen sẽ dẫn đến sự bay hơi lớn hơn so với thu được ban đầu.
Canxi hydroxylapatite (Radiesse, Merz Aesthet- ics, Raleigh, NC) là một chất làm đầy được FDA chấp thuận để nâng cao độ mềm mại của bàn tay. Nó bao gồm các vi cầu canxi hydroxylapatite lơ lửng trong chất mang gel nước/glycerin/ natri carboxymethylcellulose vô trùng ( gói Radiesse) . Gel giúp điều chỉnh ngay lập tức, trong khi các vi cầu kích hoạt mầm tăng sinh nguyên bào sợi và sản xuất collagen, góp phần kéo dài thời gian hiệu chỉnh thể tích. 13 Sản phẩm có thể được trộn với 0,2 đến 0,5 mL lidocain 2% hoặc lidocain 1% với dung dịch epinephrine trước khi tiêm. Nó thường được sử dụng trong ống bolus 0,5 mL với một kim hoặc ống có kích thước từ 25 đến 27 từ một điểm ở nếp gấp cổ tay phần mu tay. Da phải được nắn bằng tay để tránh mạch máu và gân, rồi đặt chất làm đầy vào đúng mặt phẳng sâu dưới da. Thường thực hiện hai lần tiêm và sau đó dùng tay xoa bóp để phân phối sản phẩm. Có thể xuất hiện sung phù, lạnh và nâng cao tay sau thủ thuật là cần thiết.
Giống như với axit poly-L-lactic, điều quan trọng là phải dự đoán việc điều chỉnh thể tích hơn nữa thông qua cảm ứng collagen và không “quá chính xác”. Chất làm đầy axit hyaluronic là một lựa chọn khác cho cuộc cách mạng hóa. Restylane Lyft (Galderma USA, Fort Worth, TX) là một chất làm đầy axit hyaluronic được FDA chấp thuận để điều trị cho phần mu tay. Có nhiều lựa chọn để lựa chọn chất làm đầy và kỹ thuật tiêm.. 14-16 Chúng có thể được sử dụng ở cả ngực và mu tay. Các chất làm đầy này có ưu điểm là có thể hủy bỏ. Một trong những nhược điểm của chúng là tồn tại trong thời gian ngắn. Truyền mỡ tự thân là một lựa chọn tốt cho các bác sĩ và là một liệu pháp “bổ sung” tuyệt vời khi thực hiện quy trình tái tạo da mặt. Mỡ tự thân mềm, xuất hiện tự nhiên và tiết kiệm chi phí khi so sánh chi phí trên mỗi mililit của các chất làm đầy khác nhau. Mỡ được thu hoạch dưới phương pháp gây tê cục bộ, xử lý và được tiêm bằng ống thông qua các vết rạch nhỏ ở nếp gấp lưng của bàn tay. Vì mỡ tự thân được coi là mô ghép và cần sự phát triển của nguồn cung cấp máu riêng, nên có nhiều hạn chế về hoạt động sau điều trị hơn so với các chất làm đầy kích thích sinh học hoặc tổng hợp. Như một lợi ích bổ sung, sự cải thiện cũng đã được ghi nhận trong cấu trúc và vẻ ngoài của da sau khi truyền mỡ. 17 Huyết tương giàu tiểu cầu (PRP) cũng có thể đóng một vai trò ngày càng tăng trong nỗ lực trẻ hóa, cho dù kết hợp với chuyển chất béo hoặc như một phương pháp độc lập.
Tất cả các quy trình tiêm chất làm đầy đều có những biến chứng tiềm ẩn. Khó chịu khi tiêm có thể được kiểm soát bằng thuốc gây tê tại chỗ và tại chỗ. Có thể xảy ra bầm tím hoặc tụ máu do tiêm. Bổ sung bromelain hoặc arnica, chườm mát có thể có lợi. Đối với tiêm tay, việc nâng cao đầu chi có thể giúp loại bỏ sưng tấy. Việc tuân thủ đáng sợ nhất là vô tình tiêm vào mạch máu dẫn đến khả năng hoại tử da và để lại sẹo. Tiêm chậm, áp suất thấp và sử dụng ống thông hơi có thể giúp giảm nguy cơ này.
Duy trì kết quả sau thủ thuật
Khi bệnh nhân đã hoàn thành kế hoạch điều trị, họ sẽ cần một chế độ duy trì để bảo toàn kết quả. Tiếp tục chống nắng là điều quan trọng hàng đầu.
Kem chống nắng có chứa titanium dioxide hoặc oxit kẽm nên được sử dụng hàng ngày bệnh nhân thường cần được nhắc nhở sử dụng chúng trên cổ, ngực, cẳng tay và tay vì họ có thể không nhận ra mức độ tiếp xúc với tia cực tím ngoài ý muốn. Việc sử dụng retinoid và chất chống oxy hóa tại chỗ nên tiếp tục vô thời hạn. Hydroquinone thường có thể ngừng 3 tháng sau phẫu thuật.
Laser phân đoạn không nguyên bào, chẳng hạn như laser Clear và Brilliant (1440/1927 nm) hoặc Fraxel DUAL (1550/1927 nm) (cả hai của Solta Medical, Hayward, CA), rất hữu ích trong việc duy trì và tăng cường kết quả của phương pháp điều trị peel hóa học. Việc đề xuất điều trị duy trì theo dõi sau mỗi 6 đến 12 tháng là hợp lý để giải quyết quá trình lão hóa tiếp tục.
Bác sĩ phẫu thuật thẩm mỹ có thể nâng cao kết quả của các phác đồ chống lão hóa cụ thể cho từng bệnh nhân bằng cách chú ý đến việc duy trì và cải thiện vẻ ngoài của cổ, ngực và bàn tay như một phần của kế hoạch trẻ hóa cơ thể.
Tài liệu tham khảo
1. Abrams HL, Lauber JS. Hand rejuvenation: the state of the art. Dermatol Clin. 1990;8(3):553–561.
2. Butterwick K, Sadick N. Hand rejuvenation using a com- bination approach. Dermatol Surg. (42):S108-S118.
3. Khunger N, Force IT. Standard guidelines of care for chemical peels. Indian J Dermatol Venerol Leprol. 2008;74(suppl):S5–S12.
4. Boyce ST, Supp AP, Swope VB, Warden GD. Vitamin C regulates keratinocyte viability, epidermal barrier, and base- ment membrane in vitro, and reduces wound contraction after grafting of culture skin substitutes. J Invest Dermatol. 2002;118(4):565–572.
5. Kircik LH Histologic improvement in photodamage after 12 months of treatment with tretinoin emollient cream. J Drug Dermatol. 2012;11:1036–1040.
6. Hevia O, Nemeth AJ, Taylor JR. Tretinoin accelerates heal- ing after trichloroacetic acid chemical peel. Arch Dermatol. 1991;127:678–682.
7. Khatri KA, Mahoney DL, McCartney MJ. Laser scar revision: a review. J Cosmet Laser Ther. 2011;13(2):54–62.
8. Obagi ZE, Obagi S, Alaiti S, Stevens MB. Tca-based Blue peel: a standardized procedure with depth control. Der- matol Surg. 1999;25:773–780.
9. Patil UA, Dhami LD. Overview of Lasers. Indian J Plast Surg. 2008;41(suppl):S101–S113.
10. Stein P, Vitavska O, Kind P, Hoppe W, Wieczorek H, Schurer NY. The biological basis for poly-L-lactic-ac- id-induced augmentation. J Dermatol Sci. 2015;78(1): 26–33.
11. Peterson JD, Goldman MP. Rejuvenation of the aging chest: a review and our experience. Dermatol Surg. 2011;37:555–571.
12. Palm MD, Woodhall KE, Buterwick KJ, Goldman MP. Cosmetic use of poly-l-lactic acid: a retrospective study of 130 patients. Dermatol Surg. 2010;36:161–170.
13. Berlin AL, Hussain, Goldberg DJ. Calcium hydroxylapa- tite filler for facial rejuvenation: a histologic and immu- nohistochemical analysis. Dermatol Surg. 2008;34(suppl 1):S64–S67.
14. Man J, Rao J, Goldman M. A double-blind, comparative study of nonanimal-stabilized hyaluronic acid versus human collagen for tissue augmentation of the dorsal hands. Dermatol Surg. 2008;34(8):1026–1031.
15. Fabi SG, Goldman MP. Hand rejuvenation: a review and our experience. Dermatol Surg. 2012;38:1112–1127.
16. Sadick NS, Anderson D, Werschler WP. Addressing volume loss in hand rejuvenation: a report of clinical experience. J Cosmet Laser Ther. 2008;10:237–241.
17. Coleman S. Structural fat grafting: more than a perma- nent filler. Plast Reconstr Surg. 2006;118(suppl 3):108S– 120S.