Bệnh hô hấp
Tổn thương phổi do thuốc: báo cáo trường hợp tổn thương phế nang lan tỏa do quá liều thuốc nhóm SSRIs – PAROXETINE
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Nhà thuốc Ngọc Anh – Để tải bài viết Tổn thương phổi do thuốc: báo cáo trường hợp tổn thương phế nang lan tỏa do quá liều thuốc nhóm SSRIs – PAROXETINE file PDF xin vui lòng click vào link ở đây.
Biên dịch: Nguyễn Duy Khương, Đào Hoàng Quân
Báo cáo tình huống: 20906967 – TRAN KIM PHUNG
Key words
- ALI: Acute Lung Injury – tổn thương phổi cấp tính.
- ARDS: Acute Respiratory Distress Syndrome – hội chứng suy hô hấp cấp tiến triển.
- DAD: Diffuse Alveolar Damage – Tổn thương phế nang lan tỏa.
- SSRIs: Selective Serotonin Reuptake Inhibitors – thuốc ức chế tái hấp thu chọn lọc trên Serotonin.
- PDT: Pulmonary Drug Toxicity – tổn thương phổi do thuốc.
Tổng lược
Bối cảnh: Bệnh nhân nữ 60 tuổi nhập viện trong tình trạng lơ mơ rối loạn tri giác, GCS 13 điểm (E3V5M5) bên cạnh có 2 vĩ Paroxetine rỗng. Tiền căn trầm cảm đang điều trị với Paroxetine được 2 năm, đái tháo đường type 2 đang điều trị bằng thuốc uống. MRI não lúc nhập viện không ghi nhận bất thường, được chuyển khoa ICU theo dõi vấn đề quá liều thuốc Paroxetine. Trong thời gian điều trị tại khoa 3 ngày, bệnh nhân khởi phát tình trạng tổn thương phổi cấp tính (ALI) diễn tiến sang hội chứng suy hô hấp cấp tiến triển (ARDS) phải thở máy PEEP cao hỗ trợ. CT-scan phổi ghi nhận tổn thương phế nang lan tỏa (DAD). Chẩn đoán: Tổn thương phổi cấp tính (ALI) do quá liều thuốc Paroxetine diễn tiến ARDS/ Trầm cảm – ĐTĐ type 2. Điều trị gồm thở máy theo ARDSnet – Corticoids – Kháng sinh. Sau 3 ngày điều trị bệnh nhân cai được máy thở, tổn thương phổi trên CT hồi phục rõ, tình trạng suy hô hấp cải thiện hoàn toàn.
Kết luận: Cho đến nay (2015) trên 600 tác nhân đã được xác nhận gây ra các bệnh lý phổi cấp và mạn tính tuy nhiên các trường hợp trên thường là hiếm gặp và chỉ được ghi nhận trên các báo cáo trường hợp. Ở đây chúng tôi ghi nhận một trường hợp tổn thương phế nang lan tỏa do Paroxetine mà chúng tôi nghĩ là khá điển hình đồng thời thông qua đây chúng tôi sẽ bàn luận thêm về vấn đề sử dụng Corticoids trên các bệnh nhân tổn thương phổi do thuốc.
Giới thiệu
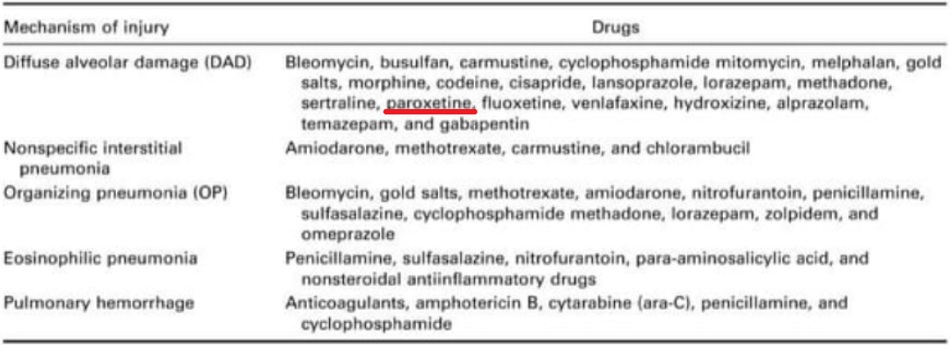
Tổn thương phổi do thuốc (PDT) là nguyên nhân thường gặp của các bệnh phổi cấp và mạn tính nhưng thường bị bỏ qua hoặc khó khăn để chẩn đoán. Có rất nhiều loại thuốc đã được xác định gây tổn thương cho phổi (Table 1) nhưng phần lớn là hiếm gặp mà chỉ ghi nhận trên các báo cáo ca. Chẩn đoán sớm là rất thiết yếu vì việc ngưng thuốc sẽ đảo ngược vấn đề ngộ độc, cải thiện tình trạng tổn thương phổi mà không cần điều trị đặc hiệu. Ở đây, chúng tôi xin báo cáo một ca tổn thương phổi liên quan đến thuốc Paroxetine thuộc nhóm SSRIs cũng như bàn luận thêm về vai trò của Corticosteroids trong vấn đề điều trị tổn thương phổi do thuốc.
Table 1: Các loại thuốc ảnh hưởng đến phổi
Báo cáo trường hợp
Bệnh nhân nữ 60 tuổi, nhập viện trong tình trạng lơ mơ, rối loạn tri giác, GCS 13 điểm (E3V5M5) bên cạnh có 2 vỉ thuốc Paroxetine rỗng.
Tiền căn: Trầm cảm đang điều trị với Paroxetine được 2 năm, ĐTĐ type 2 điều trị bằng thuốc uống.
Bệnh nhân xác nhận uống hết 2 vỉ thuốc vì buồn chuyện gia đình.
Tình trạng lúc nhập viện ghi nhận:
- M 90l/p – HA 140/70 mmHg – NT 20l/p – Sp02 99%/Fi02 21% – T 37oC
- Bệnh lơ mơ, tiếp xúc chậm, hỏi trả lời đúng nhưng chậm, sau trả lời rơi vào tình trạng ngủ gà.
- MRI não ngay thời điểm nhập viện: Không ghi nhận bất thường.
Chẩn đoán lúc nhập viện: Rối loạn tri giác do quá liều thuốc Paroxetine/Trầm cảm – ĐTĐ type 2.
Bệnh nhân được theo dõi sát không điều trị đặc hiệu.
Sau 24h theo dõi, bệnh nhân khởi phát sốt 38oC – M 130 l/p – HA 130/80 mmHg – NT 30l/p – Sp02 98%/Fi02 30%. Lúc này bệnh nhân tỉnh táo hơn, trả lời rõ ràng nhanh, GCS 15 điểm. Thăm khám ghi nhận phổi trong, APB rõ, di động lồng ngực tốt. Các cận lâm sàng gồm có:
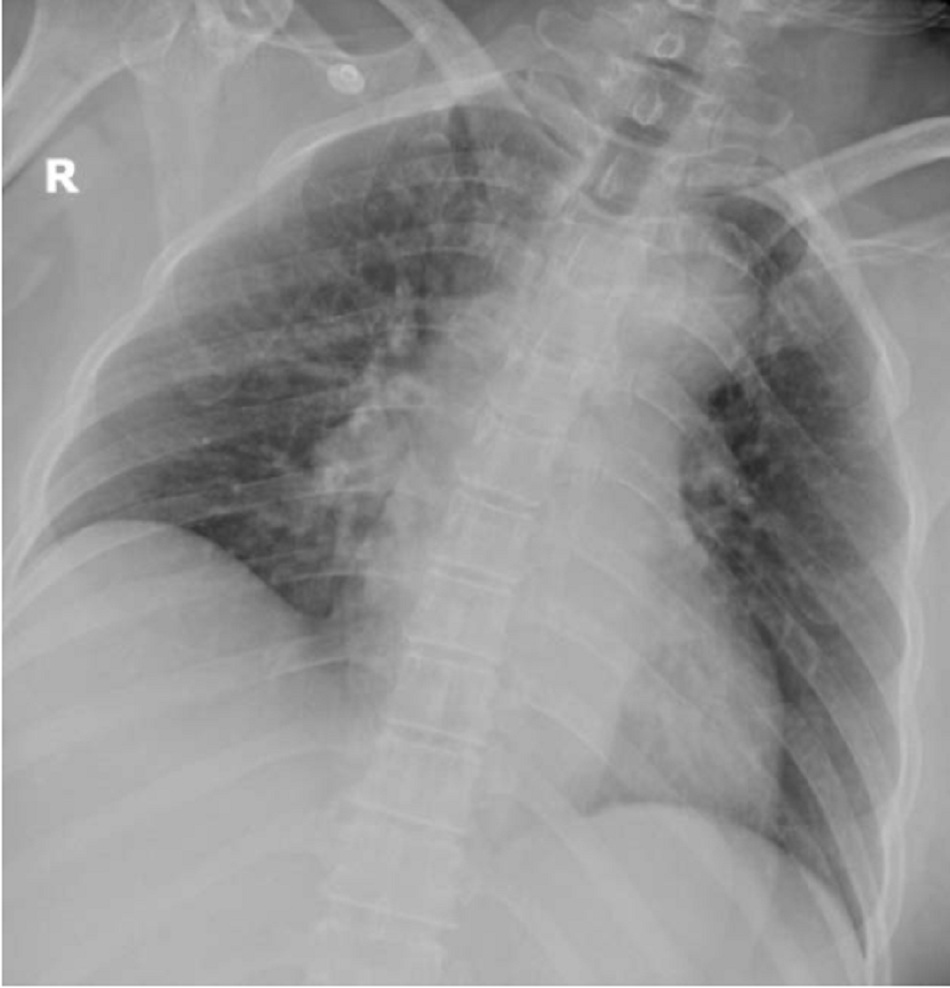
- XQ phổi sau 24 giờ nhập viện (XQ phổi gần như bình thường):
- KMĐM: pH/pC02/p02/HC03/Sa02/Lac 7.47/26.2/57/19.4/91.8/2.2
- WBC/NEU%/CRT 8.3/83.4/164.41
- GPT/GOT 321/165
- Cấy máu không mọc vi khuẩn
Chẩn đoán: Suy hô hấp cấp giảm oxy máu do viêm phổi cộng đồng theo dõi viêm phổi hít /Rối loạn tri giác do quá liều thuốc Paroxetine hiện ổn.
Điều trị: Oxy canulla 5l/p; Metronidazole 500mg/8h + Ceftriaxone 2g/24h.
Sau 3 ngày kể từ lúc nhập viện (2 ngày điều trị kháng sinh), tình trạng suy hô hấp tiến triển, bệnh nhân thở nhanh nông 40l/p, Sp02 5%/Fi02 40%.
CLS ghi nhận:
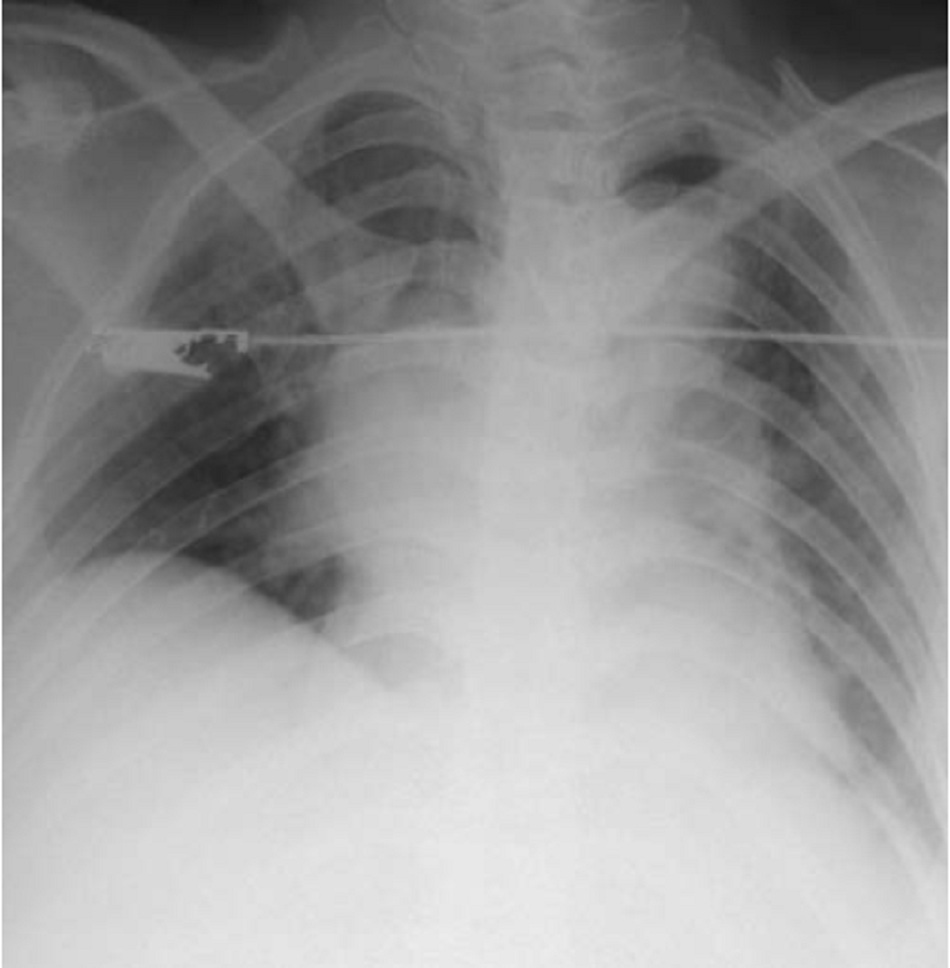
- XQ phổi sau 24h (Rốn phổi P và T đậm, tổn thương phế nang):
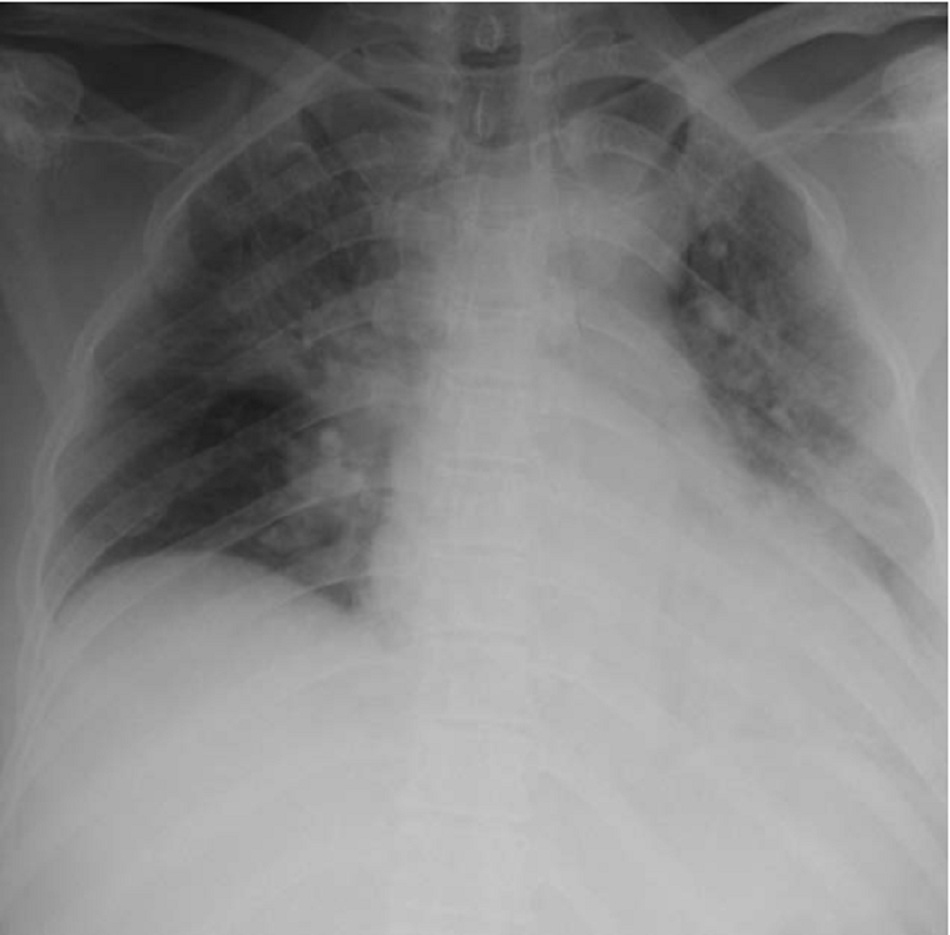
- XQ phổi sau 48h (Tổn thương mô kẽ phế nang rõ):
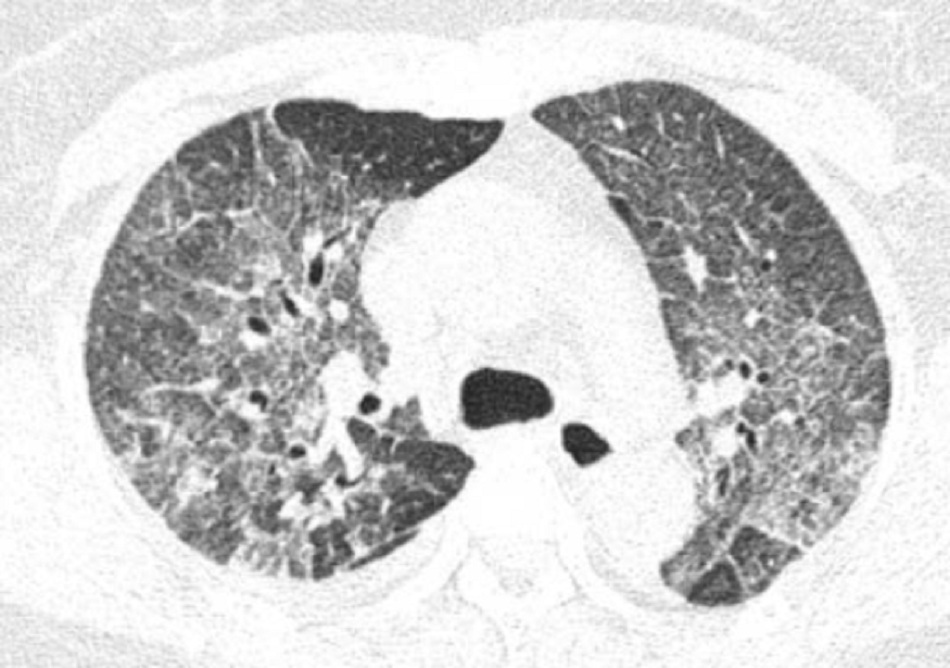
- CT phổi: Dày vách liên tiểu thùy kèm tổn thương kính mờ lan tỏa phổi (T) và thùy trên – thùy dưới phổi (P), tập trung nhiều ở thùy trên hai bên.
- Nội soi phế quản: Viêm toàn bộ đường dẫn khí – phế quản 2 bên phổi.
- Định danh vi khuẩn PCR từ mẫu đàm: MRSE (Methicillin Resistant Staphylococcus Epidermidis); Streptococcus Agalactiae.
Chẩn đoán: Suy hô hấp cấp giảm oxy máu do viêm phổi dạng tổn thương phế nang lan tỏa (DAD) theo dõi do thuốc Paroxetine.
Điều trị: An thần thở máy mode VCV Vt 400ml – f 16 – PEEP 10 – Fi02 50% đạt sp0295-98%.
Kháng sinh:
- Levofloxacine 750mg/24h
- Piperacillin/Tazobactam 3,375g/8h
- Teicoplanin 400mg/12h.
- Corticoids:Methylprednisolone 160mg/24h.
Sau 5 ngày kể từ lúc nhập viện (đổi kháng sinh được 2 ngày), tình trạng suy hô hấp cải thiện giảm được PEEP còn 5 cmH20 – Fi02 30% đạt sp02 98%, nền nhiệt cao nhất 37,5oC.
- WBC/NEU% 5.5/72.1
- GOT/GPT 35/96
- pH/pC02/p02/HC03/Sa02/Lac 7.42/42.5/129/27.4/99.1/0.9
Điều trị: Giảm liều Methylprednisolone còn 40mg/24h, duy trì kháng sinh.
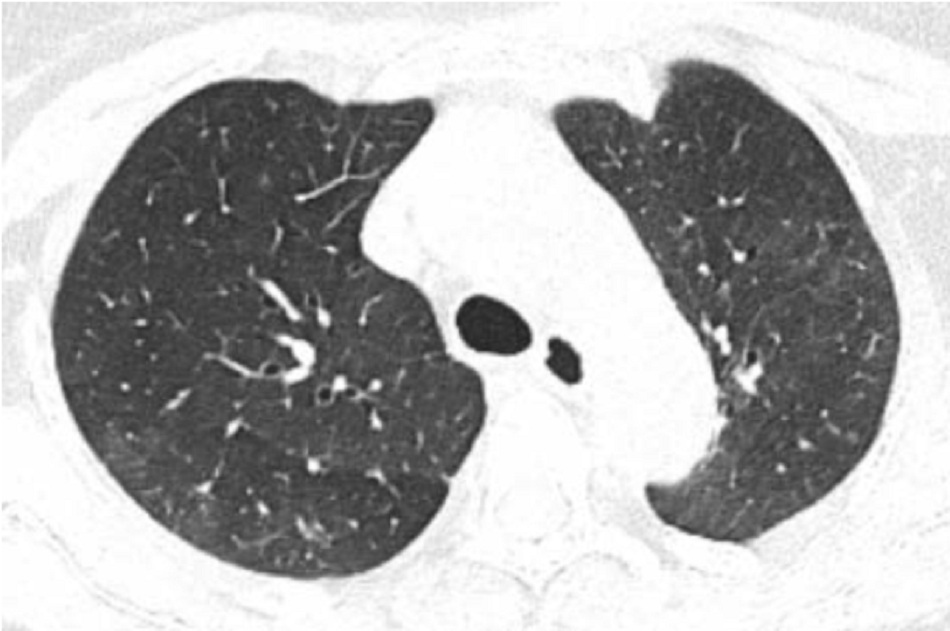
Sau 7 ngày kể từ lúc nhập viện, bệnh nhân được cai máy thở thành công, rút nội khí quản, NT 12l/p, Sp02 99%/Fi02 30%, không sốt, chụp lại CT phổi kiểm tra, tổn thương phổi phục hồi rõ rệt gần như bình thường.
Thảo luận
Tổn thương phổi do thuốc (PDT) ngày càng được chẩn đoán là nguyên nhân của bệnh phổi cấp tính và mãn tính. Nhiều tác nhân gồm các thuốc gây độc tế bào và thuốc không gây độc tế bào có khả năng gây độc cho phổi. Các biểu hiện lâm sàng và X quang thường phản ánh các quá trình thay đổi mô bệnh học cơ bản bao gồm:
- Tổn thương phế nang lan tỏa (DAD)
- Viêm phổi mô kẽ không đặc hiệu (NSIP)
- Viêm phế quản phổi tổ chức hóa (BOOP)- Viêm phổi tăng bạch cầu ái toan (EP)
- Pulmonary Hemorrhage (PH)
DAD là một biểu hiện phổ biến nhất của tình trạng tổn thương phổi do thuốc thường được gây ra bởi các thuốc gây độc tế bào, đặc biệt là cyclophosphamide, bleomycin và carmustine. XQ thể hiện tình trạng tổn thương lan tỏa hai bên, CT thể hiện tình trạng tổn thương phế nang dạng kính mờ không đồng nhất. DAD là tổn thương mô học cơ bản cho ALI/ARDS. Để chẩn đoán chính xác tình trạng DAD cần dựa vào giải phẫu bệnh mô học phổi, xét nghiệm hiện tại khó có thể áp dụng ở nước ta.
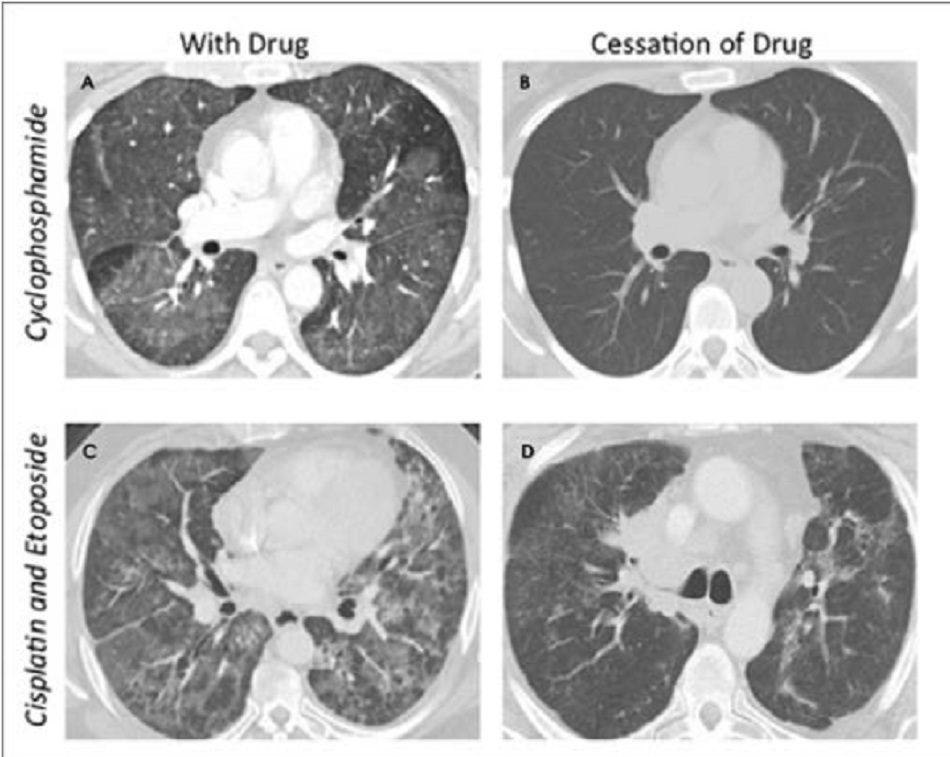
Tổn thương phổi do thuốc là một chẩn đoán loại trừ thường được dựa trên lâm sàng, sinh lý học và hình ảnh học thể hiện tình trạng tổn thương phế nang lan tỏa (DAD), sử dụng thuốc gây tổn thương phổi (Table 2) cũng như đã loại trừ các nguyên nhân có khả năng khác. Tình trạng cải thiện lâm sàng sau khi ngưng tác nhân nghi ngờ kèm theo liệu pháp corticoids cũng là một yếu tố ủng hộ cho việc chẩn đoán.
Table 2: Phục hồi sau ngưng thuốc
Việc nhận ra và chẩn đoán sớm là rất quan trọng. Phần lớn tình trạng tổn thương phổi do thuốc sẽ tự hồi phục sau ngưng thuốc kèm theo corticoids liệu pháp. Tổn thương phổi sẽ phục hồi rõ sau ngưng thuốc. Nếu sự hồi phục kém nên xem xét thêm vấn đề nhiễm trùng kèm theo tìm thêm các nguyên nhân có khả năng khác.
Dựa trên một trường hợp lâm sàng đã được báo cáo có bệnh cảnh lâm sàng tương đồng (bệnh nhân sử dụng Paroxetine 20mg/ngày trong vòng 5 năm, nhập viện trong tình trạng suy hô hấp cấp giảm oxy máu nặng, Pa02/Fi02 130, cần thở máy hỗ trợ PEEP 15 cmH20 – Hydrocortisone 500mg mỗi 8h [Ở đây tác giả trường hợp lâm sàng này cảnh báo rằng liều hydrocortisone này là quá mức, không phải là ý của ông ta vì Hydrocortisone từ 300-400mg/24h đã gấp 10 lần so với đáp ứng stress của cơ thể]. Sau 24h, Pa02 về bình thường, sau 24h tiếp theo, pH máu về bình thường PEEP giảm còn 12cmH20, hình ảnh học cải thiện gần hoàn toàn sau 1 tuần.
Đối chiếu trên trường hợp lâm sàng của chúng ta ghi nhận hình ảnh CT lúc chẩn đoán tổn thương phổi do thuốc:
CT phổi: tổn thương phế nang lan tỏa
CT phổi sau điều trị 5 ngày
Ngoài ra các yếu tố khác ủng hộ cho chẩn đoán tổn thương phổi do thuốc gồm có:
- Men gan tăng cao lúc nhập viện sau đó cải thiện đồng thời với tình trạng phục hồi qua hình ảnh của phổi thể hiện tình trạng ngộ độc thuốc tổn thương đa cơ quan đích.
- Tình trạng tổn thương phổi diễn tiến nhanh cũng như hồi phục nhanh sau ngưng thuốc kèm điều trị corticoids.
- Tổn thương trên CT ghi nhận lan tỏa nhiều vùng đỉnh phổi ít nghĩ đến tình trạng viêm phổi hít, nội soi phế quản, viêm toàn bộ phế quản sung huyết lan toả.
Chưa có các guidelines hướng dẫn cho việc điều trị tổn thương phổi do thuốc, việc điều trị thường dựa trên kinh nghiệm lâm sàng. Việc ngưng thuốc nghi ngờ là bước đầu tiên. Đối với suy hô hấp cấp nặng, Methylprednisolone 250mg 4 lần/ngày trong một vài ngày đầu tiên, nếu đáp ứng tốt, giảm liều còn 0,5-1,0 mg/kg trong vài tuần rồi ngưng hẳn (dựa trên bài báo của Bristish Journal of cancer).
Vấn đề sử dụng corticosteroids trên bệnh nhân tổn thương phổi do thuốc vẫn còn nhiều tranh cãi, cũng như liều chuẩn cho việc sử dụng vẫn chưa được thống nhất. Tuy nhiên dựa trên những trường hợp đã được báo cáo, hầu hết các tác giả đều sử dụng corticosteroids cho các bệnh nhân này. Cần thêm nhiều nghiên cứu khác để có thể đưa ra được kết luận cho vấn đề này.
Còn về vấn đề Paroxetine gây tổn thương phổi vẫn chưa có câu trả lời rõ ràng, chúng tôi xin phép không trả lời vấn đề này. Chỉ biết rằng nhà sản xuất Paroxetine có cảnh báo về vấn đề tổn thương phổi do thuốc nhưng hiếm gặp.
Câu hỏi lâm sàng
Nam 42 tuổi tới phòng khám vì khó thở và thở khò khè. Anh ta đã tới bác sĩ tai mũi họng do nghẹt mũi 2 tuần trước. Bệnh nhân được chẩn đoán đau thắt ngực ổn định vào 6 tháng trước. Thuốc hiện tại bao gồm aspirin, dilitiazem, atorvastatin và albuterol khi cần. Anh ta không sử dụng thuốc lá, rượu và chất cấm. Các giá trị sinh tồn bình thường. Nguyên nhân nhiều khả năng nhất gây các các triệu chứng hô hấp của bệnh nhân là gì?
- Tăng độ nhạy của miễn dịch tế bào.
- Nhiễm độc tế bào do kháng thể.
- Sự đáp ứng của IgE.
- Bệnh của phức hợp miễn dịch.
- Đáp ứng giả dị ứng.
Đáp án đúng là E: Bệnh nhân này có khả năng mắc bệnh hô hấp do tác dụng của aspirin (Aspirin-exacerbated respiratory disease-AERD). Một đáp ứng giả dị ứng với NSAIDs. Đáp ứng giả dị ứng không liên quan tới IgE nhưng thường xảy ra ở những bệnh nhân đồng mắc hen, viêm mũi mạn với polyp mũi hoặc mày đay mãn. Khoảng 10-20% bệnh nhân mắc hen xuất hiện AERD.
AERD thường biểu hiện các triệu chứng như hen (ho, thở khò khè, nén ngực), các triệu chứng tại họng và mũi (sung huyết mũi, chảy nc mũi, phù quanh miệng) và đỏ bừng mặt 30 phút – 3 tiếng sau khi dùng NSAIDs. Các triệu chứng AERD giống với hen và các tình trạng dị ứng, bệnh nhân có thể không có các triệu chứng khi dùng thuốc, đặc biệt nếu được làm quen với việc dùng thuốc.
Bệnh học của AERD bao gồm sự tăng sản xuất chất tiền viêm leukotrienes và giảm sản xuất chất chcíng viêm prostaglandin. Sự phân hủy acid. arachidonic thành prostaglandin bằng các cyclooxygenase (COX1, 2) và bị ức chế bởi aspirin. Thay vào đó, a. arachidonic có thể sản xuất leukotrienes thông qua con đường 5-lipoxygenase. Điều trị bao gồm điều bệnh nền như hen, viêm mũi mãn, tránh dùng NSAIDs, giải cảm ứng nếu bắt buộc phải
sử dụng NSAID. Sử dụng các chất ức chế leukotrien và thụ thể leukotriene (montelukast) có thể sẽ cải thiện các triệu chứng tại mũi và hô hấp.
Đáp án A: Sự quá mẫn (hoặc trì hoãn) của miễn dịch tế bào làm tăng hoạt động của tế bào T mà không do tác động của kháng thể. Triệu chứng thường xảy ra sau 48-72 giờ sau khi tiếp xúc với kháng nguyên. Bởi vì da là kho chứa tế bào T nên thường biểu hiện các dấu hiệu chính tại da (viêm da tiếp xúc, hội chứng Steven-Johnson, nhiễm độc da hoại tử).
Đáp án B: Sự phá hủy các tế bào bởi kháng thể (quá mẫn type II) xảy ra khi các kháng nguyên gắn vào các tế bào nhất định (hồng cầu, tiểu cầu). Kháng thể sau đó gắn vào kháng nguyên trên bề mặt tế bào dẫn tới phá hủy tế bào. Những bệnh nhân này có thể có thiếu máu tan máu, giảm tiểu cầu, giảm bạch cầu.
Đáp án C: Sự đáp ứng gây ra bởi IgE xảy ra khi tiếp xúc kháng nguyên gây hoạt động tế bào mast và giải phóng các chất vận mạch. Bệnh nhân thường có mày đay, phù mạch, sốc phản vệ, ngứa trong vài phút tới 1 tiếng sau tiếp xúc.
Đáp án D: Bệnh phức hợp hệ miễn dịch xảy ra khi các phức hợp Kháng nguyên – kháng thể tới dòng máu hoặc các mô khác nhau. Sự lắng đọng chúng gây hoạt hóa bổ thể và kêu gọi bạch cầu tới. Bệnh nhân thường có viêm mạch hoặc sốt sau sử dụng thuốc kéo dài hay liều cao.
Tổng kết: Bệnh hô hâp tăng nặng sau dùng Aspirin (AERD) là một đáp ứng không có sự tham gia của IgE làm mất cân bằng prostaglandin và leukotrienes gây ra bởi aspirin. Nó thường gặp ở bệnh nhân có tiền sử hen hoặc viêm mũi mạn với polyp mũi. AERD biểu hiện với co thắt phế quản và sung huyết mũi sau dùng aspirin. Điều trị bao gồm tránh dùng NSAIDs, giải cảm ứng nếu phải dùng và sử dụng ức chế thụ thể leukotriene (montelukast).
Tài liệu tham khảo
- Drug-induced lung disease – https://www.researchgate.net/publication/11783537_Drug-induced_lung_disease
- Drug-Induced Interstitial Lung Disease: A Systematic Review – https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6209877/
- Paxil – https://www.accessdata.fda.gov/drugsatfda_docs/label/2011/020031s058s066,020710s022s030lbl.pdf
- Pulmonary Drug Toxicity: Presentation of a Case of Recurrent Diffuse Alveolar Damage Caused by Paroxetine – https://www.researchgate.net/publication/258958182_Pulmonary_Drug_Toxicity_Presentation_of_a_Case_of_Recurrent_Diffuse_Alveolar_Damage_Caused_by_Paroxetine
- CARE checklist – https://static1.squarespace.com/static/5db7b349364ff063a6c58ab8/t/5db7bf175f869e5812fd4293/1572323098501/CARE-checklist-English-2013.pdf6. Drug-Induced Lung Injury – https://www.pdfdrive.com/drug-induced-lung-injury-e181886321.html
Xem thêm:
Sống khỏe cùng Bệnh viêm phế quản mãn tính và khí phế thũng (COPD)