Bệnh hô hấp
Sốt Rift Valley: Cơ chế bệnh sinh, chẩn đoán và điều trị
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
nhathuocngocanh.com – Để tải file pdf của bài viết Sốt Rift Valley, xin vui lòng click vào link ở đây
Định nghĩa
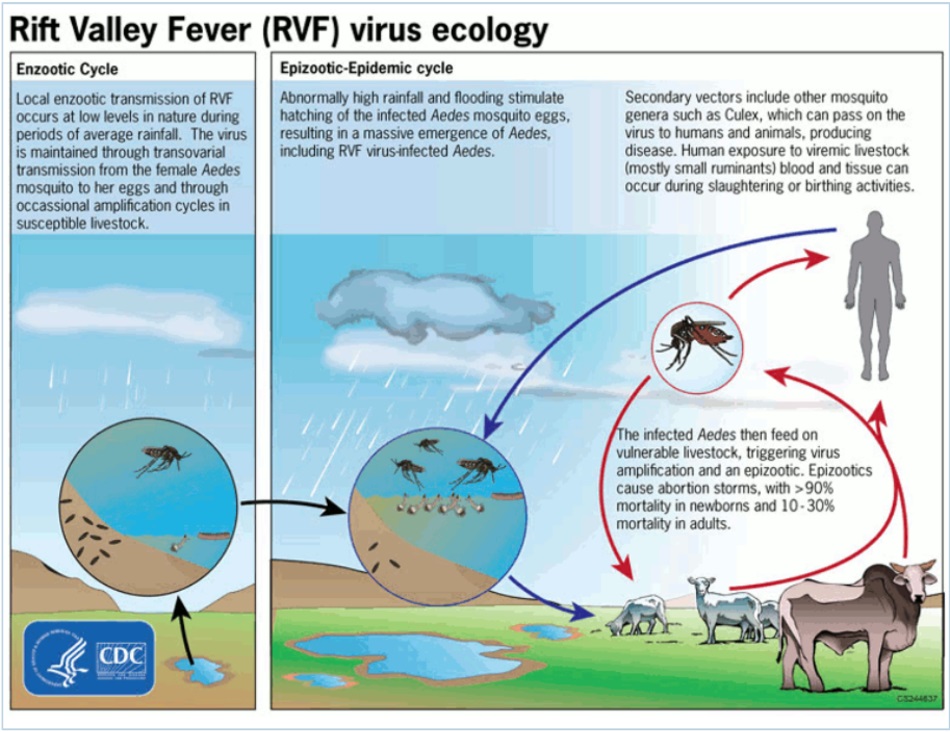
Nhiễm trùng nhẹ, thường tự hạn chế do vi-rút sốt thung lũng Rift (còn được gọi là RVFV) gây ra. Vi-rút này thuộc họ Bunyaviridae (chi Phlebovirus). Vi-rút này được đặt theo tên của Thung lũng Great Rift Valley ở Kenya, nơi đầu tiên phát hiện vi-rút này ở vật nuôi vào đầu những năm 1910. Vi-rút được truyền sang người qua đường tiếp xúc với máu, chất dịch cơ thể khác (như nước ối), nội tạng, hoặc uống sữa tươi từ vật nuôi nhiễm bệnh hoặc từ động vật hoang dã (thường gặp nhất là ở bò, cừu, dê hoặc lạc đà). Vi-rút này cũng được truyền qua véc-tơ muỗi bao gồm các loại Aedes và Culex. Loại vi-rút này gây ra các đợt bùng phát sẩy thai và chết non ở vật nuôi (thường gặp nhiều nhất ở cừu, dê và gia súc). Các đợt bùng phát dịch ở người thường có liên quan đến các đợt bùng phát ở động vật (đợt bệnh dịch ở động vật).
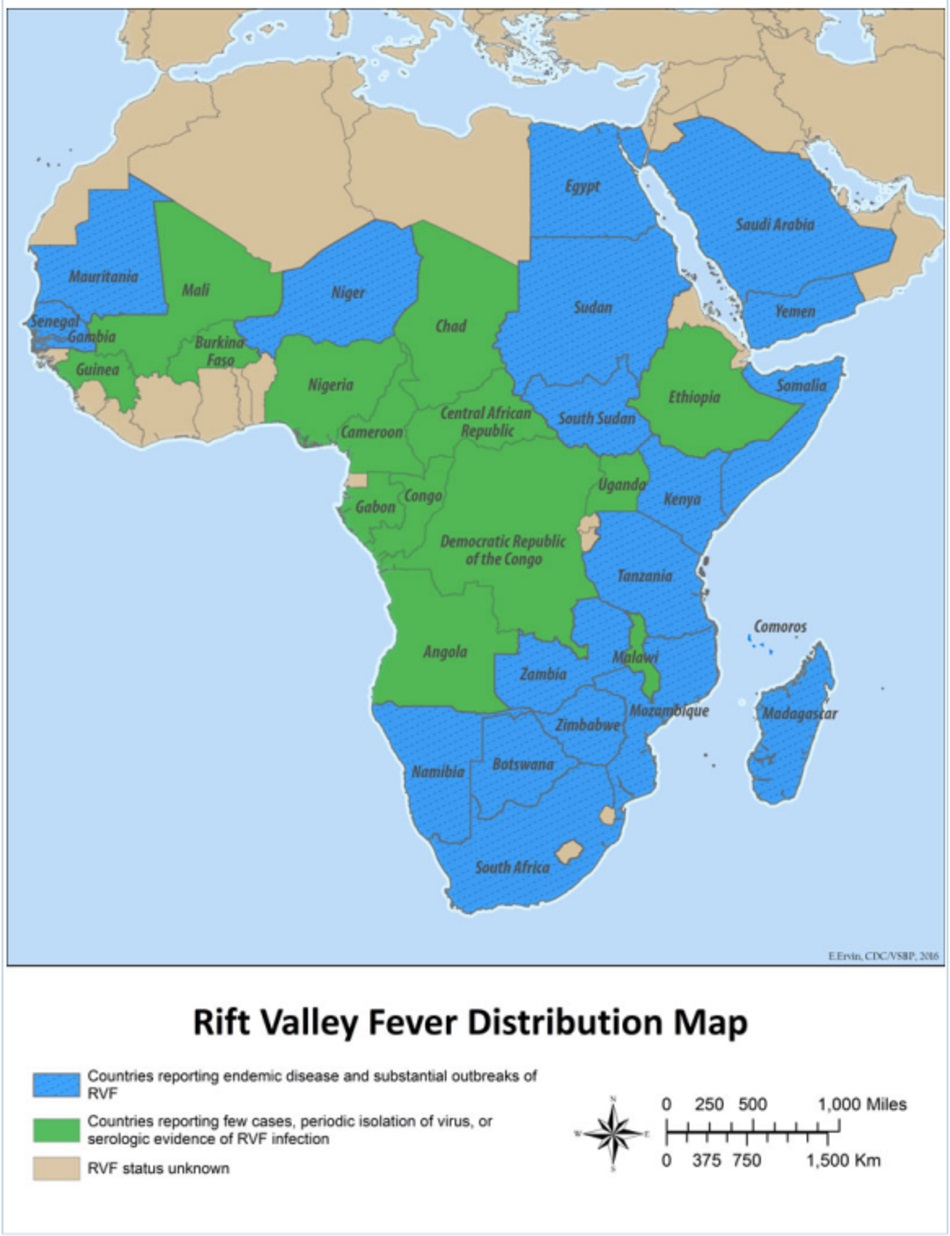
Dịch tễ học
RVF lần đầu tiên được phát hiện ở Thung lũng Kenyan Rift vào đầu những năm 1910 ở gia súc, và xác định vi-rút vào năm 1931. Kể từ đó, thỉnh thoảng đã xảy ra các đợt bùng phát dịch ở vùng châu Phi hạ Sahara, gồm có Nam Phi vào năm 2010 và Mauritania vào năm 2010, 2012, 2013 đến 2014 và 2015. Vào năm 2000 đợt bùng phát ở Ả rập Saudi và Yemen cho thấy bệnh có khả năng lây lan sang các khu vực của châu Á và châu Âu. Vào năm 2016, các đợt bùng phát khác được báo cáo ở Niger (348 ca với 33 ca tử vong) và Uganda (3 ca xác định và 2 ca có khả năng bệnh).
Vào tháng 7 năm 2016, ca đầu tiên du nhập được báo cáo ở Trung Quốc ở bệnh nhân nam trở về từ Angola.
Tháng 6 năm 2018, đã có báo cáo về một đợt bùng phát tại Kenya. Người ta phát hiện nhiều trường hợp tử vong và sảy thai sảy ra ở gia súc, đây thực sự là điều đáng lo ngại do chế độ ăn uống của các cộng đồng du mục dựa vào các sản phẩm động vật, và người dân ở các khu vực bị ảnh hưởng này đã được báo cáo là có tiêu thụ thịt từ động vật chết và bị bệnh.
Tháng 1 năm 2019, đã có chùm ca bệnh năm người hợp bị nhiễm được báo cáo tại Mayotte, một quần đảo của Pháp ở Ấn Độ Dương, ngoài khơi bờ biển Đông Nam Phi giữa Mozambique và Madagascar. Từ ngày 22 tháng 11 năm 2019 đến ngày 3 tháng 5 năm 2019, đã có 129 ca bệnh được xác nhận.
Bệnh căn học
Vi-rút sốt Thung lũng Rift Valley là một vi-rút RNA sợi đơn thuộc họ Bunyaviridae (chi Phlebovirus) và có họ hàng với hantavirus và vi-rút sốt xuất huyết Crimean-Congo. Bệnh này truyền sang người thường là qua tiếp xúc với máu, chất dịch cơ thể hoặc mô của gia súc nhiễm bệnh. Một số chủng muỗi, bao gồm chủng Aedes và Culex cũng là các trung gian truyền bệnh. Vì thế, các đợt bùng phát xảy ra có liên quan tới những thời điểm mưa nhiều hoặc lũ lụt.
Trong môi trường phòng thí nghiệm ghi nhận sự lây truyền qua giọt bắn Chưa có ghi nhận về lây truyền từ người sang người.
Sinh lý bệnh học
Vi-rút sốt Rift Valley (RVFV) có lớp vỏ lipid bên ngoài với 2 glycoproteins (Gn và Gc). Những glycoproteins này đi vào tế bào vật chủ và có liên quan với độc lực. Do đó, chúng là những yếu tố quan trọng trong điều chế vaccin và các kháng vi-rút khác (như sử dụng các phân tử giống vi-rút). Vi-rút này cũng có 2 protein phi cấu trúc: NSm và NSs. Người ta vẫn chưa biết rõ vai trò của NSm; nhưng NSs được biết là chất đối kháng interferon, do đó giúp giảm đáp ứng kháng vi-rút của vật chủ.
Thời gian ủ bệnh của RVFV từ 2 đến 6 ngày. Sự nhiễm trùng có thể biểu hiện ở vài hội chứng khác nhau, mặc dù hầu hết mọi người không có triệu chứng hoặc chỉ mắc bệnh toàn thân nhẹ.
Các biểu hiện nặng của RVF là ốm sốt kèm theo một hoặc nhiều triệu chứng tiến triển sau đây: viêm võng mạc, viêm não, hoặc xuất huyết tạng với tình trạng viêm gan trong các đợt dịch bệnh. Người ta không biết được lý do tại sao một số người tiến triển các triệu chứng nặng, các biến chứng nặng và điều này vẫn đang được nghiên cứu. Các nghiên cứu trước đây cho rằng đa dạng về di truyền có thể làm tăng nguy cơ phát triển bệnh RVF nặng ở từng cá thể, và sự đa dạng ở một nucleotide đặc hiệu có thể liên quan trực tiếp với biểu hiện triệu chứng nặng. Các nghiên cứu khác cho thấy tuổi cao, tiếp xúc với thai động vật bị sẩy và công việc liên quan đến giết mổ vật nuôi có thể làm tăng nguy cơ mắc bệnh nặng. Cần tiến hành nghiên cứu thêm để xác định cơ chế và nguyên nhân liên quan đến tình trạng nặng của bệnh RVF.
Ngăn ngừa sơ cấp
Khuyến cáo áp dụng các biện pháp phòng ngừa sau đây cho những người trong vùng lưu hành dịch RVF:
- CDC và WHO khuyến nghị sử dụng các biện pháp sau đây để phòng tránh muỗi đốt
- Mặc quần áo che được càng nhiều phần trên cơ thể càng tốt (ví dụ áo dài tay và quần dài), có thể xử lý quần áo bằng permethrin.
- Sống ở những nơi có điều hòa không khí hoặc sử dụng màn chặn cửa hoặc cửa sổ để không cho muỗi vào nhà
- Dùng màn khi ngủ (màn thường được tẩm thuốc chống côn trùng)
- Sử dụng thuốc xịt côn trùng được phê duyệt (nếu > 2 tháng tuổi); có thể sử dụng DEET, picaridin, và IR3535 cho phụ nữ mang thai và cho con bú khi có chỉ dẫn
- Dùng màn để che cũi, xe đẩy hoặc địu trẻ em
- Đổ hết nước, làm sạch và che phủ các bình chứa có thể giữ nước để giảm khu vực sinh sản của muỗi.
- Nếu làm việc với động vật, hãy mặc đồ bảo hộ để tránh tiếp xúc với máu hoặc mô có khả năng nhiễm bệnh.
Quy trình chăn nuôi và giết mổ được xem là có nguy cơ cao, và có thể làm tăng khả năng phơi nhiễm vi-rút sốt Rift Valley (RVFV). Khi làm việc với động vật, đặc biệt trong các vùng đã từng xảy ra bùng phát dịch bệnh RVFV, mọi người được khuyến cáo nên:
- Đeo găng tay và các đồ bảo hộ khác (mặt nạ kèm theo bảo vệ mắt)
- Tránh tiếp xúc trực tiếp với động vật bị bệnh và các chất dịch từ động vật ốm (như bào thai bị sẩy, nơi thường có vi-rút RVF)
- Tránh giết mổ động vật bị bệnh cho mục đích tiêu thụ, đặc biệt là trong đợt bùng phát dịch bệnh
- Tránh tiêu thụ sản phẩm không an toàn: máu tươi, sữa tươi (chưa tiệt trùng hoặc chưa nấu) hoặc các mô động vật, đặc biệt là trong đợt bùng phát dịch bệnh.
Nhân viên y tế đã tiếp xúc với bệnh nhân bị nhiễm bệnh nên làm theo các bước sau:
- Mặc quần áo bảo hộ
- Thực hiện các biện pháp kiểm soát nhiễm khuẩn và khử trùng đúng cách
- Cách ly các bệnh nhân bị nghi ngờ với những người khác nếu có thể, và cách ly bệnh nhân mắc bệnh với các bệnh nhân bị nghi ngờ mắc bệnh
- Thông báo với nhân viên y tế nếu họ tiếp xúc trực tiếp với chất dịch cơ thể của bệnh nhân nhiễm bệnh.
Hiện tại không có vắc-xin được cấp phép cho RVFV ở người. Đã cấp phép và phê duyệt vắc-xin để sử dụng ở động vật. Vắc-xin Smithburn, vắc-xin MP-12, và vắc-xin Clone-13 là vắc-xin vi-rút sống giảm độc lực và chỉ dùng một liều duy nhất. Vắc-xin vi-rút bất hoạt được tạo ra từ các biến chủng cần tiêm nhắc lại hàng năm. Giới hạn phạm vi tiêm vắc-xin tại các khu vực lưu hành dịch. Việc tiêm ngừa phụ thuộc vào việc có vắc-xin hay không và quan điểm cá nhân của nông dân, chủ gia súc, hoặc cộng đồng. Kiến thức và quan điểm về việc tiêm vắc-xin tùy theo kinh nghiệm của người dân địa phương với các trường hợp phơi nhiễm hoặc các đợt bùng phát dịch bệnh trước đây. Mặc dù có nhiều biện pháp phòng ngừa, Vắc-xin vi-rút sống giảm độc lực thường có tác dụng phụ gây dị tật thai và sẩy thai, dẫn đến giảm lợi nhuận từ gia súc. Ngoài ra, vắc xin thường được chuẩn bị như là một biện pháp phản ứng khẩn cấp, điều này thường là quá muộn để ngăn ngừa lây lan mạnh của RVFV trong đợt bùng phát dịch bệnh.
Khám sàng lọc
Thường không phát hiện được các ca không có triệu chứng, do đó không được báo cáo. Tuy nhiên, các ca không có triệu chứng có thể cung cấp thông tin về sự ảnh hưởng và sự lan truyền vi-rút sốt Rift Valley (RVFV) ở một vùng cụ thể. Tuy không có triệu chứng, nhưng các ca này góp phần vào sự lây lan RVFV trong đàn gia súc và con người, chủ yếu là qua đường muỗi chích. Xét nghiệm ELISA cho phép phát hiện các kháng thể IgM hoặc IgG, cho thấy nhiễm trùng cấp tính (IgM) hoặc phơi nhiễm trước đây (IgG).
Ngăn ngừa thứ cấp
Sốt Rift Valley là bệnh cần khai báo ở cả gia súc và con người.
Động vật mang thai có thể truyền bệnh cho thai nhi và có nguy cơ bị sảy thai, thai chết lưu và các bất thường khác do nhiễm trùng. Mặc dù có số lượng nhỏ các ca truyền bệnh từ mẹ sang con ở người, nhưng ước tính nguy cơ này là thấp. Cần tiến hành chăm sóc hỗ trợ và theo dõi chặt chẽ phụ nữ mang thai nhiễm vi-rút sốt Rift Valley như là một biện pháp phòng ngừa.
Tiền sử ca bệnh
Tiền sử ca bệnh #1
Một bệnh nhân nam 40 tuổi được nhập viện với tiền sử sốt, đau đầu nhiều, đau cơ, đau khớp và mệt mỏi trong 3 ngày. Bệnh nhân là người chăn nuôi gia súc và không tiếp xúc với thú nuôi bệnh hoặc gia súc không con nào mắc bệnh. Bệnh nhân có một vài vết muỗi chích trước khi khởi phát các triệu chứng. Bệnh nhân ăn không ngon và hơi giảm cân trong 10 ngày qua. Soi giọt máu đàn nhuộm Giemsa âm tính với các chủng Plasmodium. Các mẫu máu khác được gửi đi xét nghiệm phản ứng chuỗi sao chép ngược và IgM ELISA. Sau khi nhập viện, bệnh nhân buồn nôn và nôn, đau nhẹ thượng vị. Khám lâm sàng thấy kết mạc mắt vàng, gan và lá lách hơi to. Bệnh nhân đau và sưng tấy khớp. sốt nhẹ (38°C) và hạ huyết áp (70/50 mmHg) nhưng nhịp tim không nhanh. Ngày hôm sau, bệnh nhân bị xuất huyết dưới kết mạc nhẹ nhưng không có dấu hiệu chảy máu nào khác. Bệnh nhân dần dần trở nên lú lẫn và nhìn mờ, mặc dù khám thần kinh thấy bình thường. 24 giờ sau, bệnh nhân hết cơn sảng và không còn đau bụng. Kết mạc hết vàng sau 2 đến 3 ngày; tuy nhiên, biếng ăn và nhìn mờ vẫn còn trong gần một tuần. Ông hoàn toàn bình phục và được xuất viện sau 1 tuần nằm viện.
Các bài trình bày khác
Ngược với bệnh giống cúm được quan sát thấy trong các đợt bùng phát ở Châu Phi, triệu chứng giống bệnh dạ dày- ruột (buồn nôn, nôn mửa, đau bụng và tiêu chảy) là biểu hiện lâm sàng thường gặp nhất của RVF trong đợt bùng phát năm 2000 ở Ả-rập Saudi.
Cách tiếp cận chẩn đoán từng bước
Việc chẩn đoán dựa trên bệnh sử và thăm khám lâm sàng. Đặc điểm lâm sàng của Nhiễm vi-rút sốt Rift Valley (RVFV) tương đối không đặc hiệu. Do đó, tiền sử tiếp xúc và thông tin về sức khỏe cộng đồng rất quan trọng để giải thích kết quả lâm sàng và các triệu chứng do bệnh nhân báo cáo. Thông thường, các đợt sẩy thai ở loài nhai lại xảy ra trước khi các ca bệnh ở người được ghi nhận.
Sốt Rift Valley là bệnh cần khai báo ở cả gia súc và con người.
Tiền sử
Có thể có tiền sử tiếp xúc với muỗi trong vùng đã từng xảy ra các đợt bùng phát dịch bệnh hoặc các ca nhiễm RVFV. Tiền sử tiếp xúc với động vật thông qua việc xử lý gia súc tại nhà, phơi nhiễm nghề nghiệp như chăn nuôi gia súc hoặc công nhân giết mổ hoặc qua việc giết mổ cúng tế là những thông tin quan trọng để chẩn đoán. Tiếp xúc với động vật bị bệnh qua việc chăm sóc, gây giống hoặc giết mổ là yếu tố nguy lây truyền đáng kể. Tiêu thụ sữa tươi, máu tươi và thịt, cũng như sinh đẻ và xử lý mô bị sẩy hoặc chất dịch từ động vật nhiễm bệnh cũng là yếu tố phơi nhiễm quan trọng.
Thường gặp các ca không có triệu chứng. Nhiều bệnh nhân mắc RVFcó các triệu chứng không đặc hiệu và nhẹ, kéo dài đến 2 tuần. Các triệu chứng gồm có sốt, đau đầu, khó chịu, đau cơ, đau lưng, đau khớp, ốm yếu, buồn nôn, nôn mửa, đau vùng bụng, tiêu chảy và vàng da. Cũng có thể biểu hiện thiếu máu huyết tán. Bệnh nhân cũng có thể phàn nàn về các rối loạn thị giác như nhìn mờ hoặc mất thị giác, và đau phía sau mắt.
Có khoảng 1% bệnh nhân RVF bị bệnh nặng. Bệnh nặng có thể ở gặp bệnh về mắt, viêm não – màng não, hoặc sốt xuất huyết. Sự xuất hiện của sốc, suy đa tạng, và đông máu nội quản rải rác thường cho thấy tiên lượng bệnh kém, nhất là khi những triệu chứng này dai dẳng mặc dù được chăm sóc hỗ trợ.
Khám lâm sàng
Khám lâm sàng có thể thấy sưng ở các khớp do đau khớp hoặc đau cơ gây ra. Bệnh nhân cũng có thể có lách to hoặc vàng da.
Tiến hành khám soi đáy mắt ở tất cả các ca nghi ngờ. Có thể thấy các tổn thương ở mắt, xuất huyết võng mạc, phù đĩa thị, hoặc viêm mạch võng mạc.
Các biểu hiện thần kinh, gồm có lú lẫn, chóng mặt, đau đầu dữ dội, mất trí nhớ, ảo giác, mất phương hướng, choáng váng, co giật, li bì, hoặc hôn mê hiếm khi xảy ra. Sự xuất hiện của các triệu chứng đó có thể cho thấy khởi phát của viêm não – màng não. Phải xác định di chứng thần kinh mạn tính hay lâu dài cho những bệnh nhân nhiễm RVF cấp tính hoặc nặng.
Các xét nghiệm ban đầu
Ở những bệnh nhân có các triệu chứng giống cúm (sốt và đau đầu) hoặc sốt cấp tính cùng với triệu chứng giống viêm dạ dày ruột (buồn nôn, nôn mửa, đau vùng bụng, và tiêu chảy) mà có cư trú hoặc gần đây trở về từ các vùng lưu hành dịch, và/hoặc có tiền sử tiếp xúc với gia súc hoặc tiêu thụ thịt sống, sữa tươi, hoặc máu, khuyến nghị nên xét nghiệm huyết thanh. Ở những bệnh nhân có các triệu chứng giống cúm đang cư ngụ hoặc gần đây trở về từ các vùng lưu hành dịch, và bị muỗi đốt, khuyến nghị nên xét nghiệm huyết thanh.
Những bệnh nhân nghi ngờ nhiễm RVF cấp tính sẽ được xét nghiệm ELISA và/hoặc phản ứng chuỗi sao chép ngược (PCR), nếu có. Báo cáo các ca nghi ngờ lên Sở hoặc Bộ Y Tế tại địa phương. Thông thường, Sở Y Tế địa phương sẽ yêu cầu gửi mẫu bệnh phẩm để xét nghiệm huyết thanh xác nhận bằng xét nghiệm trung hòa giảm mảng bám.
Những bệnh nhân nghi ngờ nhiễm RVF sẽ được thực hiện công thức máu, điện giải đồ, creatinine và urê máu, xét nghiệm chức năng gan. Bệnh nhân sẽ được theo dõi chặt chẽ về sự tiến triển của các triệu chứng RVF nặng (khó nhìn, hội chứng màng não hoặc dấu hiệu thần kinh, chảy máu niêm mạc hoặc chảy máu mô sâu).
Phân lập vi-rút từ các mẫu sinh học (như máu, huyết thanh, dịch não tủy, hoặc các mẫu mô) là một xét nghiệm tối ưu để chẩn đoán RVF, nhưng thường không được khuyến nghị, vì điều này cần phải có các cơ sở lưu giữ an toàn sinh học thích hợp (ví dụ như cơ sở BSL-3+).
Các yếu tố nguy cơ
Mạnh
Tiếp xúc với gia súc qua phơi nhiễm nghề nghiệp hoặc phơi nhiễm trong trang trại gia đình
- Trong các vùng dịch, nghề nghiệp thường gặp bao gồm chăn nuôi gia súc, chăn thả gia súc và công nhân lò mổ. Điều này cũng thường gặp ở các gia đình hoặc cộng đồng nuôi gia súc. Tiếp xúc với chất dịch và xác chết của động vật làm tăng nguy cơ truyền bệnh từ động vật sang người. Đặc biệt, những người tham gia đỡ đẻ cho gia súc, tiếp xúc với mô và chất dịch của thai bị sảy, giết mổ và lột da gia súc có nguy cơ cao bị truyền nhiễm vi-rút sốt Rift Valley (RVFV).
- Cần phân tích tiền sử lặp lại của sảy thai và tử vong ở gia súc mới sinh và gia súc nhỏ trong khu vực để tìm ra khả năng gây bệnh RVFV.
Sử dụng chất dịch hoặc mô động vật sống
- Ở những khu vực lưu hành dịch RVFV, sử dụng thịt sống, sữa và máu động vật theo tập tục văn hóa hoặc nghi lễ đã cho thấy làm tăng nguy cơ phơi nhiễm với RVFV cho cá nhân.
Đa dạng di truyền
- Đã phát hiện thấy mối liên hệ giữa sự đa dạng ở một nucleotide đặc hiệu (SNP), huyết thanh học và triệu chứng của Triệu chứng của viêm não – màng não ở các bệnh nhân có huyết thanh dương tính có liên quan tới đa hình ở DDX58/RIG-I và TLR8. Có từ 3 triệu chứng trở lên liên quan tới RVF trở lên có liên quan đáng kể tới các đa hình ở TICAM1/TRIF, MAVS, IFNAR1, và DDX58/RIG-I. SNP có mối liên hệ chặt chẽ với bệnh về mắt bao gồm 3 đa hình khác nhau của TLR8, và các triệu chứng sốt xuất huyết liên quan tới TLR3, TLR7, TLR8, và MyD88
Cao tuổi
- Nhiều nghiên cứu đã phát hiện tuổi cao có thể làm tăng nguy cơ nhiễm bệnh. Người ta cũng đề xuất rằng tuổi cao có thể làm tăng khả năng mẫn cảm với bệnh nặng.
Tiếp xúc với muỗi
- Aedes và Culex spp. đã được chứng minh là trung gian truyền RVFV ở các vùng lưu hành dịch. Các điều kiện về không gian và thời gian có liên quan mật thiết tới tình trạng huyết thanh dương tính trong một số nghiên cứu, liên quan giữa khả năng bị lũ lụt hoặc tiếp xúc vùng nước có hoạt động của muỗi. Huyết thanh với RVFV không chỉ dương tính ở những người chăn nuôi gia súc, vì thế cần xem xét khả năng tiếp xúc với muỗi và các biện pháp diệt muỗi trong khi khám thực thể và ghi nhận bệnh sử. Người ta cũng cho rằng nước bọt của muỗi làm tăng lượng vi-rút trong máu và mức độ trầm trọng của bệnh.
Yếu
Giới tính
- Một số nghiên cứu đề xuất rằng nam giới có nguy cơ nhiễm bệnh cao hơn, trong khi đó các nghiên cứu khác chỉ ra không có nguy cơ cụ thể liên quan tới giới tính. Cần tiến hành nghiên cứu thêm để xác định nguy cơ thực sự liên quan tới giới tính.
Các yếu tố về tiền sử và thăm khám
Các yếu tố chẩn đoán chủ yếu
có các yếu tố nguy cơ (thường gặp)
- Các yếu tố nguy cơ chính bao gồm: phơi nhiễm nghề nghiệp, xử lý gia súc qua phơi nhiễm nghề nghiệp hoặc phơi nhiễm trong trang trại gia đình, tiêu thụ chất dịch hoặc mô động vật sống, đa hình di truyền, tuổi cao hoặc tiếp xúc với muỗi.
sốt ≥37,5°C (thường gặp)
- Triệu chứng biểu hiện ở >90% bệnh nhân, thường sốt >39°C và giảm dần.
Các yếu tố chẩn đoán khác
đau đầu (thường gặp)
- Triệu chứng biểu hiện ở khoảng 90% bệnh nhân.
đau cơ (thường gặp)
- Triệu chứng biểu hiện ở đa số bệnh nhân. Xảy ra trong khi bị bệnh cấp tính, nhưng di chứng đau cơ lâu dài hiện chưa được xác định và có thể xảy ra.
Đau khớp (thường gặp)
- Triệu chứng biểu hiện ở đa số bệnh nhân. Xảy ra trong khi bị bệnh cấp tính, nhưng di chứng đau khớp lâu dài hiện tại chưa được xác định và có thể xảy ra.
Ốm yếu (thường gặp)
- Triệu chứng biểu hiện ở khoảng 90% bệnh nhân.
Đau lưng (thường gặp)
- Thường biểu hiện kèm theo sốt, ốm yếu và chóng mặt.
Cứng gáy (thường gặp)
- Thường kèm theo đau cơ, đau phía sau mắt hoặc đau đầu.
Chóng mặt (thường gặp)
- Triệu chứng này có thể là do sốt, ăn mất ngon, hoặc mất nước. Bệnh nhân bị chóng mặt dai dẳng cần được theo dõi về các triệu chứng nghiêm trọng hơn.
ớn lạnh (thường gặp)
- Triệu chứng biểu hiện thường là do sốt kéo dài.
Ăn mất ngon (thường gặp)
- Cảm giác ốm yếu và khó chịu toàn thân có thể khiến bệnh nhân ăn mất
Nôn (thường gặp)
- Bệnh nhân cần được theo dõi tình trạng nôn ra máu, có thể cho thấy sự khởi phát sốt xuất huyết hoặc các triệu chứng bệnh nặng khác.
Chứng sợ ánh sáng (thường gặp)
- Biểu hiện dưới dạng nhạy cảm với ánh sáng và có thể bị đau phía sau mắt.
Đau phía sau mắt (thường gặp)
- Đau có thể có trong cho các triệu chứng khác của bệnh RVF (ví dụ như sốt, đau đầu, căng mắt để điều chỉnh suy giảm thị lực).
Suy giảm thị lực (không thường gặp)
- Suy giảm thị lực, chẳng hạn như ám điểm (mất một phần trường nhìn), nhìn mờ không gây đau hoặc giảm thị lực do thay đổi võng mạc hoặc hoàng điểm có thể là tạm thời (khi thay đổi là do viêm màng bồ đào) hoặc lâu dài (khi thay đổi là do viêm võng mạc). Cần theo dõi những thay đổi thị lực để biết khả năng tiến triển thành viêm võng mặc hay tổn thương vĩnh viễn.
Viêm võng mạc (không thường gặp)
- Xảy ra ở khoảng 10% số bệnh nhân. Thường khởi phát từ 1 đến 3 tuần sau triệu chứng đầu tiên, gồm các triệu chứng nhẹ. Bệnh nhân thường bị viêm võng mạc đột ngột, tiến triển. Thường biểu hiện dưới dạng nhìn mờ không đau hoặc ám điểm. Triệu chứng thường kéo dài từ 10 đến 12 tuần, nhưng có thể dẫn tới mất thị lực vĩnh viễn. Mất thị lực vĩnh viễn liên quan với các tổn thương hoàng điểm ở 70% số bệnh nhân. Các tổn thương có thể bao gồm xuất huyết võng mạc, phản ứng dịch thủy tinh, phù đĩa thị và viêm mạch võng mạc.
Viêm não – màng não (không thường gặp)
- Xảy ra ở 1% số bệnh nhân. Khởi phát từ 1 đến 4 tuần sau khi xảy ra các triệu chứng ban đầu. Các biến chứng và di chứng thần kinh có thể gặp ở thời điểm sau 60 ngày kể từ khi có triệu chứng RVF ban đầu. Các đặc điểm chính bao gồm đau đầu, mất trí nhớ, ảo giác, lú lẫn, mất phương hướng, chóng mặt, co giật, lơ mơ và hôn mê. Kết quả thường là dẫn tới khiếm khuyết thần kinh.
Viêm gan (không thường gặp)
- Xảy ra ở 1% số ca bệnh. Có thể xảy ra cùng hoặc trước các biến chứng khác (ví dụ như xuất huyết hoặc viêm não và màng não).
Tổn thương thận cấp tính (không thường gặp)
- Xảy ra ở 1% ca bệnh. Tổn thương thận cấp tính có thể là thứ phát do giảm thể tích máu, rối loạn chức năng đa phủ tạng, hội chứng gan thận hoặc tổn thương liên quan trực tiếp tới vi-rút
Sốt xuất huyết (không thường gặp)
- Xảy ra ở khoảng 1% số ca bệnh, nhưng tỷ lệ tử vong cao (lên tới 65%) ở những người bị RVF có sốt xuất huyết. Xuất hiện nhanh chóng, trong khoảng từ 2 đến 4 ngày sau khi khởi phát RVF. Thường có biểu hiện là nôn ra máu, phân đen, ban xuất huyết hoặc ban đốm xuất huyết, vết bầm tím, chảy máu mũi và lợi, rong kinh hoặc chảy máu ở các vị trí tiêm. Cũng có thể biểu hiện viêm gan, thường là trước khi xảy ra tình trạng xuất huyết, và có thể tiến triển thành suy gan.
Xét nghiệm chẩn đoán
Xét nghiệm thứ nhất cần yêu cầu
| Xét nghiệm Kết quả | |
| Phản ứng chuỗi sao chép ngược (RT-PCR)
• Cần thực hiện xét nghiệm này với bệnh nhân nghi ngờ nhiễm RVF. Có thể phát hiện thấy vi-rút hoặc axit nucleic trong máu ở giai đoạn đầu của bệnh, hoặc trong mô khi khám nghiệm tử thi. • Ở các vùng lưu hành RVFV, không phải mọi phòng khám và cơ sở thí nghiệm đều có sẵn xét nghiệm RT-PCR . Có thể điều phối việc xét nghiệm mẫu với các phòng thí nghiệm chuyên khoa, chẳng hạn như CDC ở Mỹ. |
dương tính với ARN của vi rút sốt Rift Valley (RVFV) |
| Xét nghiệm Kết quả | |
| Phát hiện IgM hoặc IgG trong huyết thanh bằng phương pháp ELISA
• Thông thường, có thể phát hiện IgM trong các giai đoạn đầu của bệnh, vài ngày sau khi khởi phát triệu chứng ban đầu (khoảng 5 ngày sau khi khởi phát bệnh). Thường có thể phát hiện IgG (khoảng 7 đến 10 ngày sau khi khởi phát bệnh) là thước đo của tình trạng phơi nhiễm trước đó và tồn tại cả đời; vì thế đây có thể không phải tác nhân gây ra tình trạng sốt hiện tại. Thường dùng ELISA phản ứng chéo đặc hiệu . • Các thời điểm xét nghiệm IgM và IgG phụ thuộc vào tình trạng nhiễm bệnh và phản ứng miễn dịch của con người, và có thể khác nhau giữa các bệnh nhân. Thời gian khởi phát trung bình thường tương đương ở các vi-rút lây qua muỗi đốt khác trong cùng khu vực lưu hành dịch. • Ở các vùng lưu hành RVFV, không phải mọi phòng khám và cơ sở thí nghiệm đều có sẵn xét nghiệm ELISA . Có thể điều phối việc xét nghiệm mẫu với các phòng thí nghiệm chuyên khoa, chẳng hạn như CDC ở Mỹ. |
dương tính với kháng thể IgM hoặc IgG kháng RVFV |
| Công thức máu
• Số lượng bạch cầu cao có thể kèm theo nguy cơ tử vong cao hơn. |
Số lượng bạch cầu là chỉ báo của bệnh cấp tính |
| điện giải đồ
• Được sử dụng để xác định các triệu chứng kèm theo RVF, chẳng hạn như mất nước do sốt và ăn mất ngon; chức năng thận và gan; hoặc mất cân bằng nước và điện giải hoặc pH là các chỉ báo của khởi phát sốt xuất huyết. |
có thể bất thường |
| Xét nghiệm chức năng gan
• Viêm gan có thể là chỉ báo của bệnh nặng. Một nghiên cứu phát hiện thấy men gan tăng cao ở 98% bệnh nhân được khảo sát. |
Tỷ lệ ALT:AST và bilirubin có thể tăng cao |
Các xét nghiệm khác cần cân nhắc
| Xét nghiệm Kết quả | |
| Các xét nghiệm đông máu
• Nếu có triệu chứng chảy máu, hoặc xét nghiệm chức năng gan tăng cao, cần thực hiện các xét nghiệm về đông máu nhằm đảm bảo chức năng gan hoạt động tốt và xác định nguy cơ xuất huyết. |
kéo dài PT hoặc APTT, D- dimer (nếu có biểu hiện chảy máu) |
| Creatinine và urê huyết thanh
• Có thể biểu hiện tổn thương thận cấp tính. Đặc biệt ở những bệnh nhân bị tiêu chảy và nôn mửa. |
có thể tăng |
| creatine phosphokinase (CPK)
• Mức CPK cao hơn gấp hai lần giới hạn trên của khoảng bình thường gợi ý bị căng cơ toàn thân. |
có thể tăng |
Chẩn đoán khác biệt
| Tình trạng | Các dấu hiệu/triệu chứng khác biệt | Các xét nghiệm khác biệt |
| Sốt rét | • Cư trú/hoặc du lịch từ vùng lưu hành sốt rét.
• Điều trị không đầy đủ hoặc không có thuốc điều trị dự phòng sốt rét. • Khó phân biệt với nhiễm vi- rút sốt Rift Valley (RVFV) nếu không xét nghiệm chẩn đoán. |
• Soi giọt máu đàn nhuộm Giemsa: dương tính với các chủng Plasmodium.
• Test chẩn đoán nhanh: dương tính đối với các chủng Plasmodium. |
| Vi-rút Tây Sông Nile | • Cư ngụ/du lịch từ vùng dịch tễ vi-rút Tây Sông Nile.
• Thường gặp rối loạn thị giác. • Hiếm khi gây bệnh thần kinh xâm lấn (ví dụ: viêm não, viêm màng não, hội chứng liệt mềm). • Khó phân biệt với nhiễm RVFV nếu không xét nghiệm chẩn đoán. |
• IgM đặc hiệu vi-rút Tây Sông Nile trong huyết thanh hoặc dịch não tủy: dương tính. |
| Sốt xuất huyết Crimea-Congo | • Cư trú/đi lại từ vùng lưu hành dịch sốt xuất huyết Crimea- Congo.
• Tiếp xúc với bọ ve, động vật bị nhiễm ký sinh trùng, động vật bị nhiễm bệnh, hoặc đồ vật truyền bệnh. • Khó phân biệt với nhiễm RVFV nếu không xét nghiệm chẩn đoán. |
• Phát hiện RNA vi-rút sốt xuất huyết Crimea-Congo bằng phản ứng chuỗi sao chép ngược (RT- PCR)
• IgM dương tính với vi-rút sốt xuất huyết Crimea-Congo và IgM âm tính với RVFV. Có thể xảy ra phản ứng chéo. • Có vết cắn hoặc tổn thương do bọ chét. |
| Hội chứng tim phổi do vi-rút Hanta | • Cư trú/đi lại từ vùng lưu hành hantavirus.
• Cư trú/đi tới khu vực rừng rậm với quần thể động vật gặm nhấm lớn. • Tiếp xúc với phân, nước tiểu hoặc xác chết của động vật gặm nhấm hoặc bị động vật gặm nhấm cắn. • Khó phân biệt với nhiễm RVFV nếu không xét nghiệm chẩn đoán. |
• Phát hiện ARN của hantavirus bằng RT-PCR.
• Khởi phát với tình trạng suy hô hấp nặng. |
| Tình trạng | Các dấu hiệu/triệu chứng khác biệt | Các xét nghiệm khác biệt |
| Sốt Dengue | • Cư trú/đi lại từ vùng lưu hành bệnh sốt dengue.
• Khó phân biệt với nhiễm RVFV nếu không xét nghiệm chẩn đoán. • Tình trạng nhiễm bệnh có thể biểu hiện dưới dạng không có triệu chứng, ốm sốt cấp tính hoặc bệnh nặng. • Thường có biểu hiện phát ban. • Truyền bệnh không liên quan tới tiếp xúc trực tiếp với gia súc. |
• Phát hiện ARN vi-rút dengue bằng RT-PCR trong thời kì khởi phát của bệnh.
• IgG dương tính với vi-rút dengue có thể cho thấy trước đó đã tiếp xúc với tuýp huyết thanh khác. Có thể sử dụng IgM để xác định tình trạng nhiễm bệnh hiện tại mà không liên quan tới phơi nhiễm trước đó. |
| Nhiễm vi-rút Ebola | • Cư trú/đi lại từ các vùng hiện tại đang bùng phát vi-rút Ebola.
• Khó phân biệt với nhiễm RVFV nếu không xét nghiệm chẩn đoán trong các giai đoạn bệnh ban đầu. • Không lây truyền do muỗi đốt hoặc tiếp xúc với gia súc. |
• Phát hiện ARN của vi-rút Ebola bằng RT-PCR.
• Phát hiện IgG hoặc IgM kháng vi-rút Ebola bằng phương pháp ELISA. |
| Sốt Lassa | • Cư trú/đi lại từ vùng Tây Phi, nơi lưu hành dịch sốt Lassa.
• Cư trú/đi lại từ các khu vực có quần thể động vật gặm nhấm Mastomys lớn. • Không lây truyền qua muỗi. • Triệu chứng điển hình bao gồm mất thính lực hoặc điếc. • Triệu chứng khởi phát sau thời gian ủ bệnh dài (1-3 tuần). |
• Phát hiện ARN của vi-rút Lassa bằng RT-PCR.
• Phát hiện IgG hoặc IgM kháng vi-rút Lassa bằng phương pháp ELISA. |
| Nhiễm vi-rút Chikungunya | • Cư trú/đi lại từ vùng lưu hành vi-rút chikungunya.
• Tình trạng nhiễm bệnh có thể biểu hiện dưới dạng không có triệu chứng, ốm sốt cấp tính, hoặc bệnh nặng với di chứng mạn tính. • Ban sẩn điển hình và đau, giảm vận động khớp. • Truyền bệnh không liên quan tới tiếp xúc trực tiếp với gia súc. |
• Phát hiện ARN vi-rút chikungunya bằng RT-PCR trong giai đoạn khởi phát của bệnh.
• Phát hiện IgG hoặc IgM kháng vi-rút chikungunya bằng phương pháp ELISA. |
| Viêm não Nhật Bản | • Cư trú/đi lại từ vùng lưu hành bệnh viêm não Nhật Bản.
• Có thể khó phân biệt với nhiễm RVFV nếu không xét nghiệm chẩn đoán. |
• Phát hiện ARN vi-rút viêm não Nhật Bản bằng RT-PCR trong giai đoạn khởi phát của bệnh
• Phát hiện IgG hoặc IgM kháng vi-rút viêm não Nhật Bản bằng phương pháp ELISA. |
Cách tiếp cận điều trị từng bước
RVF là một bệnh lý cần khai báo và nên báo cáo tới Sở Y tế địa phương. Những ca bệnh này nên làm xét nghiệm khẳng định. Nếu nghi ngờ phơi nhiễm qua tiếp xúc với động vật nhiễm bệnh, các ca truyền từ động vật sang người sẽ được báo cáo ngay cho cơ quan chính quyền địa phương và/hoặc quốc gia.
Cân nhắc trong trường hợp khẩn cấp
Vi-rút số Rift Valley (RVFV) có khả năng gây ảnh hưởng nghiêm trọng đến ngành nông nghiệp và sức khỏe công cộng. Tổ chức Y tế thế giới về Sức khỏe Động vật cho RVF vào danh sách các bệnh cần khai báo và do Sở Nông nghiệp Hoa Kỳ và Bộ Y tế và Dịch vụ Nhân sinh Hoa Kỳ quản lý.[6] [48] [49] Có sẵn kế hoạch chuẩn bị và phản ứng với dịch bệnh động vật của địa phương và nước ngoài.
Các biện pháp điều trị hỗ trợ dành cho bệnh nhân có triệu chứng
Chủ yếu là điều trị hỗ trợ vì không có thuốc kháng vi-rút đặc hiệu.
Phần lớn các ca bệnh RVF ở mức độ nhẹ và tự khỏi. Điều trị tương tự như các bệnh giống cúm khác: nghỉ ngơi, duy trì lượng dịch vào ra và điều trị triệu chứng bằng các thuốc không kê đơn. Bệnh nhân cần được chăm sóc y tế nếu không kiểm soát được các triệu chứng giống cúm bằng thuốc không kê đơn (ví dụ mất nước nặng) hoặc các triệu chứng kéo dài hơn 1 tuần.
Bệnh nhân cần được chăm sóc y tế ngay lập tức nếu họ có bất kỳ thay đổi nào về thần kinh như đau đầu nhiều, sợ ánh sáng, co giật, hoặc thay đổi trạng thái tinh thần; bất kỳ rối loạn thị lực nào (mắt mờ hoặc giảm thị lực); hoặc bất kỳ dấu hiệu xuất huyết nào (bao gồm vàng da).
Lọc máu thẩm tách sớm cho bệnh nhân bị suy thận có thể giúp cải thiện kết quả.
Một số liệu pháp để điều trị RVF không được khuyến cao, như điều trị ribavirin hoặc corticosteroid liều lượng vừa hoặc cao. Đặc biệt, chống chỉ định dùng Ribavirin do làm tăng tỷ lệ mắc bệnh hệ thần kinh trung ương.
Rối loạn thị lực/mất thị lực
Chủ yếu là điều trị hỗ trợ vì không có thuốc điều trị nhãn khoa đặc hiệu. Cần có bác sĩ nhãn khoa theo dõi bệnh nhân. Cần theo dõi bệnh nhân bị mất thị lực hoặc mắt mờ do khả năng tiến triển thành viêm võng mạc, mù hoàn toàn hoặc mất thị lực vĩnh viễn. Cần khám mắt để kiểm tra tiến triển của các tổn thương bao gồm xuất huyết võng mạc, phản ứng dịch thủy tinh, phù đĩa thị, viêm màng bồ đào trước và viêm mạch võng mạc.
Viêm não
Cho bệnh nhân nhập viện để loại trừ các bệnh có thể điều trị được khác (như viêm não vi-rút herps simplex) và để chăm sóc hỗ trợ tích cực.
Các biện pháp hồi sức cơ bản cho những người bị suy giảm ý thức bao gồm đảm bảo đường thở không tắc nghẽn, hô hấp và tuần hoàn, truyền dịch , ngăn ngừa và kiểm soát tình trạng nhiễm khuẩn thứ phát, co giật (nếu xảy ra) và bệnh thuyên tắc huyết khối tĩnh mạch.
Không có thuốc đặc hiệu cho biến chứng viêm não do vi-rút sốt Rift Valley, và không có bằng chứng cho thấy các thuốc kháng vi-rút có hiệu quả.
Xuất huyết hoặc DIC
Ít xảy ra xuất huyết nặng, nhưng đây lại là biểu hiện của nhiễm trùng nặng và gây tử vong ở 50% số bệnh nhân. Nếu có thể, cần cho truyền tiểu cầu, huyết tương và hồng cầu theo hướng dẫn của phác đồ địa phương.
Tổng quan về các chi tiết điều trị
Lưu ý là dạng bào chế và liều dùng có thể khác nhau giữa các thuốc và dạng biệt dược, công thức, hoặc đường dùng. Khuyến nghị điều trị cụ thể cho các nhóm bệnh nhân: xem phần miễn trừ trách nhiệm
| Cấp tính | ( tóm tắt ) | ||
| Tất cả bệnh nhân | |||
| 1 | Chăm sóc hỗ trợ | ||
| Với viêm não | thêm | chăm sóc và hỗ trợ tích cực | |
| với xuất huyết hoặc DIC
với rối loạn thị lực/mất thị lực |
thêm
thêm |
Truyền tiểu cầu, huyết tương và hồng cầu
Khám và theo dõi bởi chuyên khoa mắt |
|
Các lựa chọn điều trị
Lưu ý là dạng bào chế và liều dùng có thể khác nhau giữa các thuốc và dạng biệt dược, công thức, hoặc đường dùng. Khuyến nghị điều trị cụ thể cho các nhóm bệnh nhân: xem phần miễn trừ trách nhiệm
Tất cả bệnh nhân 1 Chăm sóc hỗ trợ
| » Chủ yếu là điều trị hỗ trợ vì không có thuốc kháng vi-rút đặc hiệu. | ||
| » Phần lớn các ca bệnh RVF ở mức độ nhẹ và tự khỏi. Điều trị tương tự như các bệnh giống cúm khác: nghỉ ngơi, duy trì lượng dịch vào ra và điều trị triệu chứng bằng các thuốc không kê đơn. Bệnh nhân cần được chăm sóc y tế nếu không kiểm soát được các triệu chứng giống cúm bằng thuốc không kê đơn (ví dụ mất nước nặng) hoặc các triệu chứng kéo dài hơn 1 tuần. | ||
| » Lọc máu thẩm tách sớm cho bệnh nhân bị suy thận có thể giúp cải thiện kết quả. | ||
| » Một số liệu pháp để điều trị RVF không được khuyến cao, như điều trị ribavirin hoặc corticosteroid liều lượng vừa hoặc cao. Đặc biệt, chống chỉ định dùng Ribavirin do làm tăng tỷ lệ mắc bệnh hệ thần kinh trung ương. | ||
| » Bệnh nhân cần được chăm sóc y tế ngay lập tức nếu họ có bất kỳ thay đổi nào về thần kinh như đau đầu nhiều, sợ ánh sáng, co giật, hoặc thay đổi trạng thái tinh thần; bất kỳ rối loạn thị lực nào (mắt mờ hoặc giảm thị lực); hoặc bất kỳ dấu hiệu xuất huyết nào (bao gồm vàng da). | ||
| Với viêm não | thêm | chăm sóc và hỗ trợ tích cực |
| Biện pháp điều trị được khuyến nghị cho TẤT CẢ bệnh nhân trong nhóm bệnh nhân được chọn | ||
| » Cho bệnh nhân nhập viện để loại trừ các bệnh có thể điều trị được khác (như viêm não herps simplex) và để cung cấp dịch vụ chăm sóc và hỗ trợ tích cực. | ||
| » Các biện pháp hồi sức cơ bản cho những người bị suy giảm ý thức bao gồm đảm bảo đường thở không tắc nghẽn, hô hấp và tuần hoàn, truyền dịch , ngăn ngừa và kiểm soát tình trạng nhiễm khuẩn thứ phát, co giật (nếu xảy ra) và bệnh thuyên tắc huyết khối tĩnh mạch. | ||
| » Không có thuốc điều trị đặc hiệu cho biến chứng viêm não do vi-rút sốt Rift Valley, và không có bằng chứng cho thấy các thuốc kháng vi-rút có hiệu quả. | ||
| với xuất huyết hoặc DIC | thêm | Truyền tiểu cầu, huyết tương và hồng cầu |
Biện pháp điều trị được khuyến nghị cho TẤT CẢ
bệnh nhân trong nhóm bệnh nhân được chọn
» Ít xảy ra xuất huyết nặng, nhưng đây lại là biểu hiện của nhiễm trùng nặng và gây tử vong ở 50% số bệnh nhân. Nếu có thể, cần cho truyền tiểu cầu, huyết tương và hồng cầu theo hướng dẫn của phác đồ địa phương.
với rối loạn thị lực/mất thị lực thêm Khám và theo dõi bởi chuyên khoa mắt
Biện pháp điều trị được khuyến nghị cho TẤT CẢ bệnh nhân trong nhóm bệnh nhân được chọn
» Chủ yếu là điều trị hỗ trợ vì không có thuốc điều trị nhãn khoa đặc hiệu. Cần có bác sĩ nhãn khoa theo dõi bệnh nhân. Cần theo dõi bệnh nhân bị mất thị lực hoặc mắt mờ do khả năng tiến triển thành viêm võng mạc, mù hoàn toàn hoặc mất thị lực vĩnh viễn. Cần khám mắt để kiểm tra tiến triển của các tổn thương bao gồm xuất huyết võng mạc, phản ứng dịch thủy tinh, phù đĩa thị, viêm màng bồ đào trước và viêm mạch võng mạc.
Khuyến nghị
Khuyến nghị theo dõi bệnh nhân ít nhất 1 tháng sau khi đã hết các triệu chứng, để theo dõi khả năng khởi phát triệu chứng nặng hoặc di chứng mạn tính như biến chứng thị giác (đặc biệt là viêm võng mạc) hoặc biến chứng thần kinh.Giám sát
Hướng dẫn dành cho bệnh nhân
Những bệnh nhân nhiễm RVF sau khi xuất viện nên được biết về các triệu chứng của mắt hoặc thần kinh, những biểu hiện này có thể bắt đầu vài tuần sau khi xuất hiện các triệu chứng đầu tiên. Bệnh nhân cần được hướng dẫn liên lạc với dịch vụ chăm sóc y tế càng sớm càng tốt nếu các triệu chứng này phát triển.
Tất cả các bệnh nhân sẽ được tư vấn về cách phòng ngừa nhiễm trùng. Cần tránh bị muỗi đốt, nhất là ở những khu vực và thời điểm hoạt động cao của vi-rút sốt Rift Valley. Tránh ở ngoài trời từ tối đến sáng, loại bỏ nước ao tù nơi giúp muỗi sinh sôi nảy nở, và tránh những khu vực có cây cối rậm rạp có thể là nơi ở của muỗi. Cần sử dụng thuốc chống côn trùng và mắc màn tẩm hóa chất diệt muỗi nếu có thể. Cần mặc áo quần phủ kín cơ thể khi ở ngoài trời.
Giáo dục::
- CDC có sẵn bảng thông tin: [CDC: Rift Valley fever (RVF) fact sheet]
- WHO có sẵn bảng thông tin: [WHO: Rift Valley fever fact sheet] Du lịch:
- CDC có hướng dẫn dành cho khách du lịch: [CDC: travelers’ health – Rift Valley fever]
Các biến chứng
| Các biến chứng | Khung thời gian | Khả năng |
| Tổn thương thận cấp tính | ngắn hạn | cao |
| Thường xảy ra khi bệnh nặng. Ban đầu có thể là do mất nước, nhưng có thể là hậu quả của đông máu nội quản rải rác hoặc do vi-rút sốt Rift Valley gây tổn thương trực tiếp tới thận ở các giai đoạn sau. Phát hiện sớm bằng cách theo dõi lượng nước tiểu và sinh hóa máu để xử trí sớm. | ||
| hội chứng sốt xuất huyết | ngắn hạn | thấp |
| Có thể là bệnh nặng. Phát hiện sớm rất quan trọng và cần chăm sóc hỗ trợ. Có khả năng phục hồi nếu được theo dõi và chăm sóc kỹ lưỡng. Các ca sốt xuất huyết có thể dẫn tới tử vong ở 50% bệnh nhân nếu không được chăm sóc hỗ trợ. Không xác định có biến chứng dài hạn sau khi phục hồi. | ||
| mất thị lực | biến thiên | trung bình |
| Tổn thương thị giác do RVF có thể gây mất thị lực vĩnh viễn. Cần theo dõi bệnh nhân bằng cách khám nhãn khoa thường xuyên để phát hiện các bất thường. | ||
| Các biến chứng | Khung thời gian | Khả năng |
| Viêm não | biến thiên | thấp |
| Có thể là bệnh nặng. Nhận biết sớm bằng cách theo dõi sát dầu hiệu thần kinh. Mặc dù hiếm khi tử vong do viêm não, nhưng các ca bệnh có thể dẫn tới tử vong nếu không được chăm sóc hỗ trợ và theo dõi. Thường gặp di chứng thần kinh lâu dài. | ||
Tiên lượng
Hầu hết các ca RVF đều khỏi tự nhiên và hoàn toàn. Tuy nhiên, đôi khi bệnh nhân bị mệt mỏi và ốm yếu dai dẳng trong nhiều tuần hoặc nhiều tháng.
Tỷ lệ tử vong ở bệnh nhân nhiễm vi-rút sốt Rift Valley không biến chứng khác nhau giữa các vùng lưu hành dịch; tuy nhiên thường là khoảng 1%. Ở những bệnh nhân có xuất huyết, tỷ lệ tử vong cao hơn rất nhiều, khoảng 50%.
Các biến chứng thị giác có thể tự khỏi hoàn toàn trong vòng 10 đến 12 tuần mà không có di chứng. Biến chứng thị giác do các tổn thương hoàng điểm có thể dẫn tới mất thị lực vĩnh viễn và tổn thương thị giác ở khoảng 70% số bệnh nhân.
Biến chứng thần kinh liên quan tới bệnh nặng và có thể xuất hiện tới 60 ngày sau khi khởi phát. Mức độ biến chứng thần kinh có thể từ nhẹ (đau đầu dữ dội, mất phương hướng) tới nặng (hôn mê, mất trí nhớ). Thường gặp khiếm khuyết thần kinh tồn dư và di chứng khi bị biến chứng nặng. Chăm sóc hỗ trợ có thể cải thiện tiên lượng.