Bệnh nam khoa
Loét hạ cam: Nguyên nhân, chẩn đoán và hướng dẫn điều trị theo BMJ
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Nhà thuốc Ngọc Anh – Để tải bài viết Loét hạ cam: Nguyên nhân, chẩn đoán và hướng dẫn điều trị theo BMJ file PDF xin vui lòng click vào link ở đây.
Tóm tắt
- Chủ yếu là bệnh lây truyền qua đường tình dục thường gặp nhất ở các nước có ít nguồn lực. Hiếm khi gặp ở Bắc Mỹ và Châu Âu.
- Do vi khuẩn coccobacillus Haemophilus ducreyi gram âm, dinh dưỡng chọn lọc gây ra. Thường biểu hiện khởi phát loét sinh dục đau cấp tính, và thường liên quan đến viêm hạch bạch huyết lúc nổi lúc lặn (hình thành bạch hạch).
- Một yếu tố đồng thời quan trọng trong truyền HIV. Phải đánh giá tình trạng HIV.
- Hầu hết các ca bệnh thuyên giảm với điều trị kháng sinh; hiếm khi tái phát.
- Phải theo dõi và điều trị bạn tình trong vòng 10 ngày trước khi khởi phát các triệu chứng, cho dù không có triệu chứng.
- Hiện nay, một vài báo cáo mô tả loét chi ở da không phải loét sinh dục do H ducreyi ở các nước lưu hành dịch ghẻ cóc.
Thông tin cơ bản
Định nghĩa
Bệnh loét hạ cam là bệnh truyền nhiễm do vi khuẩn coccobacillus Haemophilus ducreyi gram âm, dinh dưỡng chọn lọc gây ra, thường biểu hiện nhiều nhất là loét sinh dục gây đau, và thường liên quan đến viêm hạch bạch huyết lúc nổi lúc lặn.
Dịch tễ học
Bệnh loét hạ cam có tính lưu hành dịch trên thế giới cho đến thế kỷ thứ 20, nhưng hiện thường gặp nhất ở vùng Caribbean, Châu Phi, Châu Á (trừ Thái Lan), và Châu Mỹ La-tinh. Ước tính trên thế giới có khoảng 7 triệu ca bệnh mới trong năm 1995;[9] tuy nhiên, do khó chẩn đoán và báo cáo, nên con số thật sự chưa được biết.[10] Tỷ lệ mắc bệnh loét hạ cam giảm đáng kể ở một số quốc gia, mà được cho là do điều trị hội chứng bệnh loét sinh dục và thay đổi xã hội đáng kể.[8] Tại Hoa Kỳ, tỷ lệ mắc bệnh cao nhất vào năm 1947 với hơn 9500 ca bệnh và từ đó giảm đáng kể.[11] Vào năm 2016, chỉ có 7 ca bệnh loét hạ cam được báo cáo tại Hoa Kỳ.[11]
Các đợt bệnh tăng định kỳ là do số ca bệnh giang mai, sử dụng cocaine, và quan hệ tình dục để đổi lấy ma túy tăng.[1] [12] Tuy nhiên, bệnh loét hạ cam có khả năng không được báo cáo đầy đủ, vì chỉ những ca bệnh được xác định dựa trên nuôi cấy mới được tính. Các nghiên cứu cho thấy rằng số lượng bạn tình tối thiểu để duy trì bệnh loét hạ cam trong dân số là 15 đến 20 một năm.[10] Người ta cho rằng tỷ lệ lây truyền chính xác cho một lần quan hệ tình dục cao, nhưng chưa được biết rõ. Xác suất lây truyền từ một lần phơi nhiễm ước tính là 0,35.[13]
Ở Thailand, chính sách sử dụng bao cao su 100% và điều trị giả định cho gái mại dâm trong các cơ sở hoạt động mại dâm rất có hiệu quả; từ năm 1998, không thấy có ca bệnh loét hạ cam nào xảy ra. Ở Châu Phi, tỷ lệ cắt bao quy đầu thấp và tỷ lệ nhiễm HIV cao, bệnh loét hạ cam vẫn còn lưu hành dịch. Ở các nước có tỷ lệ sử dụng bao cao su cao (như Kenya), và với công tác kiểm tra thường xuyên và điều trị cho gái mại dâm, tỷ lệ mắc bệnh thấp hơn. Ở một vài vùng như Senegal và Ấn Độ, thực hiện điều trị theo hội chứng bệnh loét sinh dục (điều trị đồng thời tất cả các bệnh đồng nhiễm có khả năng) và giảm thành công tỷ lệ mắc bệnh.[10] [14]
Tỷ lệ nhiễm trùng ở nam và nữ là 3:1 ở các vùng lưu hành dịch và 25:1 trong các đợt bùng phát ở các nước phát triển. Quá trình mang mầm bệnh không có triệu chứng được cho là hiếm xảy ra.[15]
Haemophilus ducreyi cũng là nguyên nhân gây loét da không lây truyền qua đường tình dục ở Nam Thái Bình Dương và Châu Phi. Các khảo sát dịch tễ đánh giá chương trình loại trừ ghẻ cóc ở các vùng lưu hành dịch ghẻ cóc cho thấy H ducreyi là tác nhân gây bệnh loét chi.[2] [3] [4] [5] [6] [7] [8] Một nghiên cứu ở Lihir Island, Papua New Guinea, tìm thấy H ducreyi DNA trên da của trẻ em không có triệu chứng, trong ruồi, và trên đồ vật bị nhiễm bệnh.[16] Cần tiến hành đánh giá thêm tính chất có mặt khắp nơi của vi khuẩn H ducreyi trong vùng lưu hành dịch.[16]
Bệnh căn học
Bệnh loét hạ cam do vi khuẩn coccobacillus Haemophilus ducreyi, gram âm, dinh dưỡng chọn lọc gây ra. Đó là mầm bệnh hoàn toàn ở người, lây truyền từ người sang người, chủ yếu qua đường quan hệ tình dục không bảo vệ, hoặc bằng cách tự tiêm. Nó có thể gây nhiễm trùng da, các bề mặt niêm mạc, và hạch bạch huyết. Thời gian sống sót bên ngoài vật chủ con người ngắn ngủi.[15]
Các yếu tố nguy cơ bao gồm quan hệ tình dục không bảo vệ, số bạn tình nhiều (>15 một năm), quan hệ với gái mại dâm, sử dụng cocaine, vệ sinh kém, và không cắt bao quy đầu.[17] [18] [19] [20] Tỷ lệ lây truyền từ một lần quan hệ tình dục ước tính khoảng 0,35.[13]
H ducreyi phát triển sức đề kháng với nhiều chất kháng vi khuẩn, nhưng hầu hết các trường hợp phân lập vẫn nhạy với macrolides và quinolones.[21] Bệnh loét hạ cam là một yếu tố đồng thời quan trọng trong truyền HIV.[1]
Sinh lý bệnh học
Haemophilus ducreyi rất dễ truyền nhiễm. Trong một mô hình thực nghiệm, chỉ tiêm 1 đơn vị hình thành khuẩn lạc dẫn đến hình thành nốt sần ở 50% bệnh nhân tình nguyện.[22] Một nghiên cứu khác nhận thấy rằng 70% phụ nữ tiếp xúc với một người đàn ông nhiễm bệnh cũng bị mắc bệnh.[23] [24] Thời gian ủ bệnh là 4 đến 7 ngày. H ducreyi có thời gian nhiễm trùng ngắn và cần duy trì tỷ lệ thay đổi bạn tình thường xuyên để có thể duy trì trong một quần thể.[10] [23] [25] Vì lý do này, gái mại dâm là ổ chứa quan trọng trong phần lớn các dịch bệnh.
Trình tự sinh bệnh học như sau:
- Da, là rào cản tuyệt vời ngăn nhiễm trùng, bị phá vỡ thường do rách hoặc trầy xước. H ducreyi thâm nhập vào vết trầy xước này và thích tấn công vào biểu mô niêm mạc.[26] [27]
- Tại vị trí xâm nhập, các tế bào biểu mô bị thâm nhiễm bởi bạch cầu đa nhân và đại thực bào. Tình trạng này dẫn đến bài tiết interleukin (IL)-2 và IL-6, giải phóng tế bào đơn nhân vào lớp hạ bì, bao gồm tế bào CD4.[15] [26]
- Phản ứng viêm biểu hiện 1 hoặc nhiều nốt sần không đau trên nền da đỏ, tự khỏi trong vài ngày tới hoặc có mủ và viêm loét. Ở phụ nữ, nốt sần có nhiều khả năng tự khỏi, trong khi nam giới có nhiều khả năng tiến triển sang giai đoạn có mủ.[28] [29]
- Nếu không được điều trị, các vết loét bị phá hủy từ từ và có thể kéo dài trong nhiều tháng, để lại sẹo vĩnh viễn.[15]
Lý do tại sao H ducreyi có tính lây nhiễm đến như vậy chưa được hiểu rõ. Có nhiều yếu tố độc lực làm trung gian nhiễm trùng ban đầu (lông chuyển và các protein màng ngoài), làm tổn thương mô (chất tan huyết tố, protein sốc nhiệt, lipopolysaccharide), và có thể lẩn tránh và kháng lại cơ chế phòng vệ của vật chủ (lipopolysaccharide, kháng lại alpha- và beta-defensins).[1] [26] [30] [31] [32] [33]
Cắt bao quy đầu giúp tránh nhiễm trùng. Điều này có thể là do khu vực ẩm ướt bên dưới bao quy đầu có lợi cho quá trình tái tạo. Ngoài ra, lớp biểu mô lót bề mặt bên trong của bao quy đầu và nếp hãm ít bị sừng hóa và nhạy cảm hơn với các trầy xước, nhất là trong khi giao hợp. Do đó, đó là những vị trí mà vi khuẩn dễ dàng xâm nhập vào.[17] [18] [19] [13]
Phòng ngừa
Ngăn ngừa sơ cấp
Phòng ngừa ban đầu bao gồm đẩy mạnh việc không sử dụng ma túy và rượu, thường xuyên sử dụng bao cao su, hạn chế số lượng bạn tình, và tránh bạn tình có nguy cơ cao. Đối với gái mại dâm, cần khuyến khích mạnh mẽ chính sách sử dụng bao cao su 100% và thường xuyên chăm sóc sức khỏe với điều trị giả định nhiễm trùng.
Ngăn ngừa thứ cấp
Theo dõi mối quan hệ rất quan trọng; cần theo dõi và điều trị tất cả các lần quan hệ tình dục trong vòng 10 ngày trước khi phát triển triệu chứng, cho dù không có triệu chứng. Có thể phòng ngừa có hiệu quả sự lây lan nhiễm trùng bằng cách sử dụng bao cao su 100%.
Cần tránh các hoạt động tình dục và bạn tình có nguy cơ cao.[36]
Chẩn đoán
Tiền sử ca bệnh
Tiền sử ca bệnh #1
Một bệnh nhân nam 28 tuổi có một vết loét đau trên dương vật xuất hiện 7 ngày sau khi quan hệ tình dục không bảo vệ với gái mại dâm. Ba tuần sau, anh ấy cũng có một nốt hạch bạch huyết sưng mủ nhạy đau ở vùng bẹn.
Tiền sử ca bệnh #2
Một bệnh nhân nữ 36 tuổi có tiền sử sử dụng cocaine nguyên chất đến khám với vết loét sinh dục kéo dài 3 tuần. Cô ấy cho biết thỉnh thoảng có quan hệ tình dục để đổi lấy ma túy.
Các bài trình bày khác
Bệnh nhân nam thường biểu hiện loét đau nhưng hiếm khi biểu hiện viêm niệu đạo có mủ. Bệnh nhân nữ có nhiều khả năng bệnh tự khỏi hơn. Ngoài ra, các triệu chứng ở nữ có thể nhẹ và bao gồm chứng khó tiểu, đau khi giao hợp, tiết dịch âm đạo, đau khi đi tiểu, hoặc đi tiêu ra máu. Tùy theo vị trí, các vết loét cũng có thể không đau với bề ngoài thay đổi. Chúng có thể hợp nhất tạo thành các vết loét lan vằn vèo hoặc lớn (>2 cm). Chúng có thể vẫn nhỏ và nhầm lẫn với viêm nang lông hoặc HSV. Một số nổi bờ, tương tự như sẩn ướt. Có báo cáo về các tổn thương ngoài đường sinh dục ở ngực, chân, miệng và ngón tay; đây là những tổn thương hiếm gặp và thường là do tự tiêm. Thỉnh thoảng, nhiễm HIV thay đổi các biểu hiện thể chất và thời gian nhiễm trùng; các tổn thương có thể trông không điển hình, với số lượng lớn, và lành chậm hơn.[1]Haemophilus ducreyi cũng được nhận biết là tác nhân gây bệnh loét chi không lây truyền qua đường tình dục ở các nước lưu hành dịch ghẻ cóc.[2] [3] [4] [5] [6] [7] [8] Hiện hiếm có báo cáo về biểu hiện này, nhưng bác sĩ cần chú ý.
Cách tiếp cận chẩn đoán từng bước
Các triệu chứng thường xuất hiện từ 4 đến 7 ngày sau khi giao hợp không bảo vệ với bạn tình nhiễm bệnh. Một số bệnh nhân có các nốt sần tự khỏi (thường gặp ở phụ nữ nhiều hơn). Các bệnh nhân khác tiến triển sang mủ, gây loét (thường gặp ở nam nhiều hơn). Chẩn đoán thường dựa trên đặc điểm lâm sàng và phân lập vi khuẩn gây bệnh.
Có thể chẩn đoán nếu tất cả những điều sau đây biểu hiện: 1 hoặc nhiều vết loét sinh dục gây đau hơn; soi dưới kính hiển vi trường tối hoặc xét nghiệm kháng thể huỳnh quang trực tiếp tìm Treponema pallidum trong vết loét và thực hiện huyết thanh học tìm bệnh giang mai ít nhất 7 ngày sau khi khởi phát loét cho kết quả âm tính; biểu hiện lâm sàng của loét sinh dục có hoặc không có viêm hạch bạch huyết phù hợp với bệnh loét hạ cam; và vết loét âm tính với vi-rút herpes simplex (HSV).[36]
Tuy nhiên, các đặc điểm lâm sàng không đặc hiệu, có thể khó nuôi cấy vi khuẩn, và nhiễm trùng hỗn hợp thường gặp. Do đó, cần loại trừ nhiễm HSV và bệnh giang mai ở tất cả các bệnh nhân.[37] [38] [39] [40] [41] [42]
Tiền sử
Khởi phát các triệu chứng
- Các triệu chứng thường xuất hiện từ 4 đến 7 ngày sau khi giao hợp không bảo vệ. Cần xác định thời gian từ lần quan hệ tình dục mới nhất đến khởi phát triệu chứng. Thường không có tiền chứng. Thường yêu cầu chăm sóc sau khi các tổn thương bị loét hoặc bị đau, hoặc có các triệu chứng khác.
Các tổn thương
- Bệnh nhân cho biết loét sinh dục đau, nhạy đau ở vùng bẹn, hoặc chảy mủ, nhưng ít gặp hơn. Nhạy đau ở vùng bẹn thường gặp hơn ở nam giới. Ở phụ nữ, vết loét có thể không đau, nhất là nếu các vết loét xảy ra ở thành âm đạo hoặc cổ tử cung.
Các triệu chứng có liên quan
- Các triệu chứng toàn thân như sốt hoặc phát ban thường không xuất hiện.[13] [19] Phụ nữ thường biểu hiện các triệu chứng nhẹ hơn như chứng khó tiểu, tiết dịch âm đạo, đau khi giao hợp, đi tiêu ra máu, hoặc đau khi đi tiêu.
Tiền sử quan hệ tình dục
- Các đặc điểm quan trọng bao gồm ngày quan hệ tình dục gần đây nhất, tiền sử quan hệ tình dục không bảo vệ với người từ vùng lưu hành dịch, sử dụng bao cao su, quan hệ với gái mại dâm (bản thân hoặc bạn tình), tình trạng nhiễm HIV, tiền sử bệnh lây truyền qua đường tình dục, tiền sử xã hội bao gồm sử dụng ma túy và rượu, và biểu hiện bất kỳ tình trạng bệnh lý nào làm suy giảm hệ miễn dịch.
Tiền sử du lịch
- Cần cân nhắc tỷ lệ mắc bệnh tại địa phương hoặc du lịch đến vùng lưu hành dịch.
Khám lâm sàng
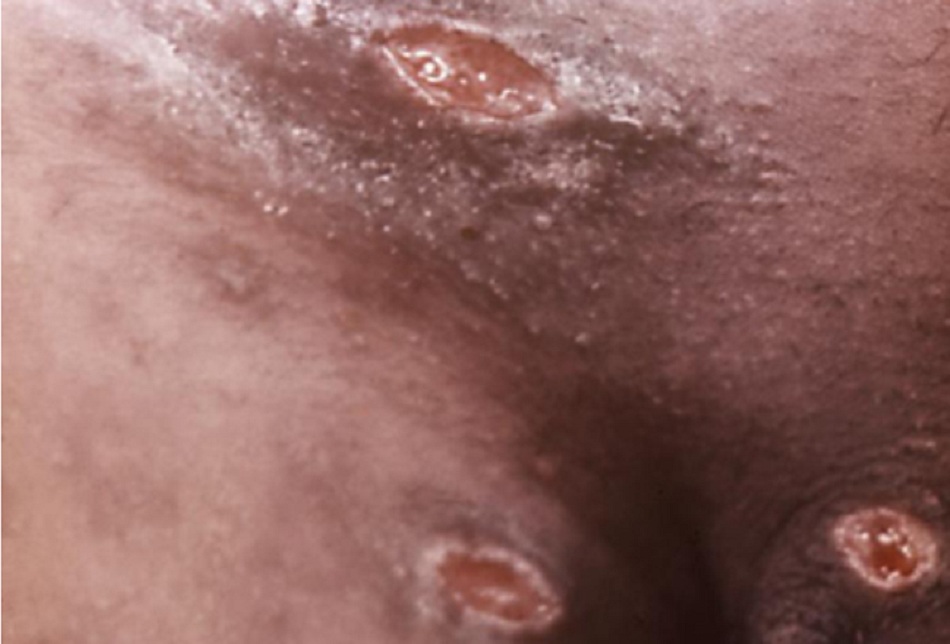
Các vết loét thường đo được từ 1 đến 2 cm và có ranh giới rõ ràng với các mép xé rách, xói mòn và nền dễ vỡ. Có thể có một lớp dịch tiết màu xám hoặc vàng bao phủ dưới nền. Không biểu hiện chai cứng.
- Ở nam giới, phần lớn các vết loét khu trú trên bao quy đầu hoặc nếp hãm, hoặc trong rãnh quy đầu. Đầu, thân dương vật, ngách, hoặc hậu môn ít bị ảnh hưởng hơn. Các biến chứng như hẹp bao quy đầu và nhiễm khuẩn thứ phát cũng có thể biểu hiện.[13] [15] [19] [43] Tiết dịch niệu đạo có thể biểu hiện nhưng ít gặp hơn.
- Ở phụ nữ, các vết loét thường trên chạc âm hộ, môi âm hộ, tiền đình hoặc âm vật. Có thể có vết loét lớn hơn ở quanh niệu đạo. Cần kiểm tra thành âm đạo và cổ tử cung, vì những tổn thương này thường không đau và không được chú ý. Bệnh nhân nữ ít có khả năng bị loét. Tiết dịch âm đạo có thể biểu hiện.
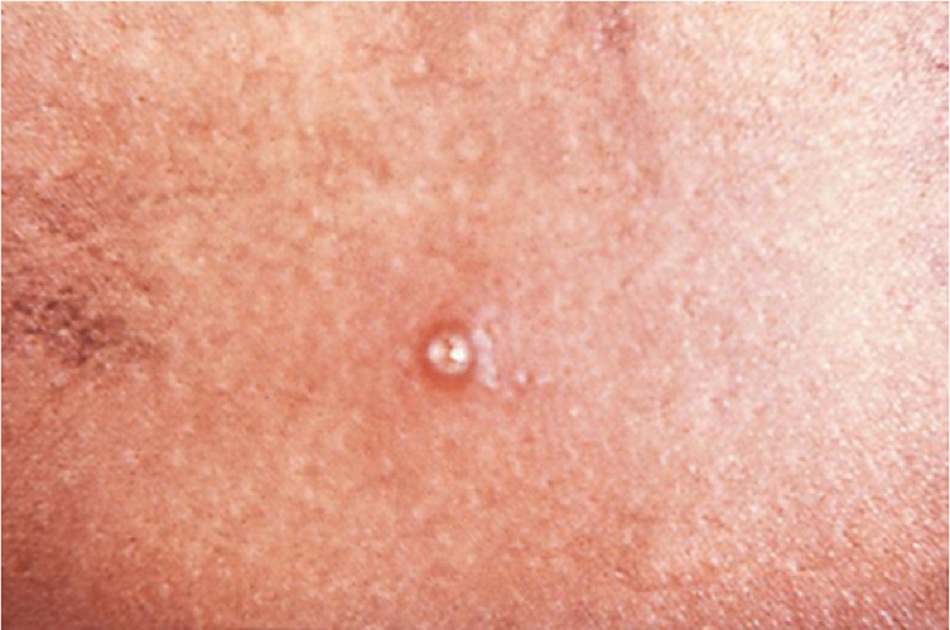
Các dạng loét khác bao gồm vết loét lớn (>2 cm) hoặc vết loét lan vằn vèo, vết loét thể nang, hoặc nốt sần nổi bờ tương tự như sẩn ướt trong bệnh giang mai thứ phát. Các tổn thương có thể có đường kính <1 đến 5 mm, tương tự như tổn thương HSV, và có thể hình thành ‘tổn thương nụ hôn’ trên bề mặt đối diện. Không thấy có mụn nước.
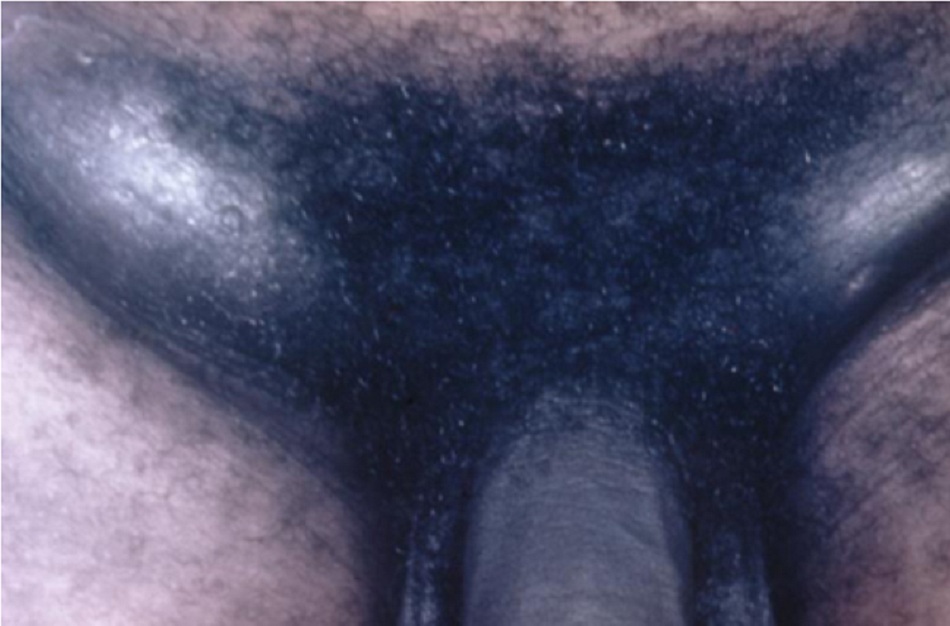
Thường biểu hiện viêm hạch bạch huyết vùng bẹn đau. Trong khoảng hai phần ba ca bệnh, biểu hiện ở một bên. Trong các giai đoạn muộn, viêm hạch bạch huyết lúc có lúc không (hạch) có thể xuất hiện.
Các tổn thương ngoài đường sinh dục hiếm khi xảy ra, thường là do tự nhiễm trùng và ảnh hưởng đến đùi, ngón tay, họng hầu, hoặc ngực (ở phụ nữ).[13] [43]Haemophilus ducreyi cũng được cho biết là tác nhân gây bệnh loét chi không lây truyền qua đường tình dục ở các nước lưu hành dịch ghẻ cóc.[2] [3] [4] [5] [6] [7] [8][Fig-1][Fig-2][Fig-3]
Lấy mẫu
Mẫu phết sinh dục
- Nền của vết loét được rửa bằng nước muối tiệt trùng. Lấy mô từ nền vết loét sạch và bờ xói mòn với Dacron, bông, hoặc tăm bông quệt Có thể sử dụng các quai, mặc dù vật liệu có được có thể không đầy đủ. Cần lấy bốn mẫu. Cũng có thể lấy mẫu phết dịch niệu đạo hoặc dịch âm đạo. Mẫu xét nghiệm từ nền loét có kết quả cao hơn những mẫu từ chỗ sưng hạch.
- Ở nhiệt độ phòng, H ducreyi sống chỉ trong vòng 2 đến 4 giờ trên mẫu phết. Đĩa cấy phải được chuyển vào tủ cấy ngay lập tức và mẫu phết được cho vào ống nghiệm khô, tiệt trùng để dùng cho chẩn đoán Nếu không thể xử lý nhanh chóng mẫu bệnh phẩm PCR, cần bảo quản mẫu đông lạnh ở âm 70°C.
Dịch chỗ sưng hạch
- Cần sử dụng kim và ống tiêm để hút mủ. Cần chọc kim qua mô thường để giảm nhiễm trùng.
- Nếu có thể, đặt đĩa cấy vào tủ cấy ngay lập tức và đặt mẫu vào ống nghiệm khô, tiệt trùng để xét nghiệm PCR. Nếu không thể xử lý nhanh chóng mẫu bệnh phẩm PCR, cần bảo quản mẫu đông lạnh ở âm 70°C.
- Ở nhiệt độ phòng, H ducreyi vẫn sống chỉ trong 24 giờ trong môi trường vận chuyển. Tuy nhiên, nếu duy trì môi trường ở 4°C, H ducreyi sẽ vẫn sống đến 4 ngày.[44] [45]
Phát hiện H ducreyi
Nhuộm gram
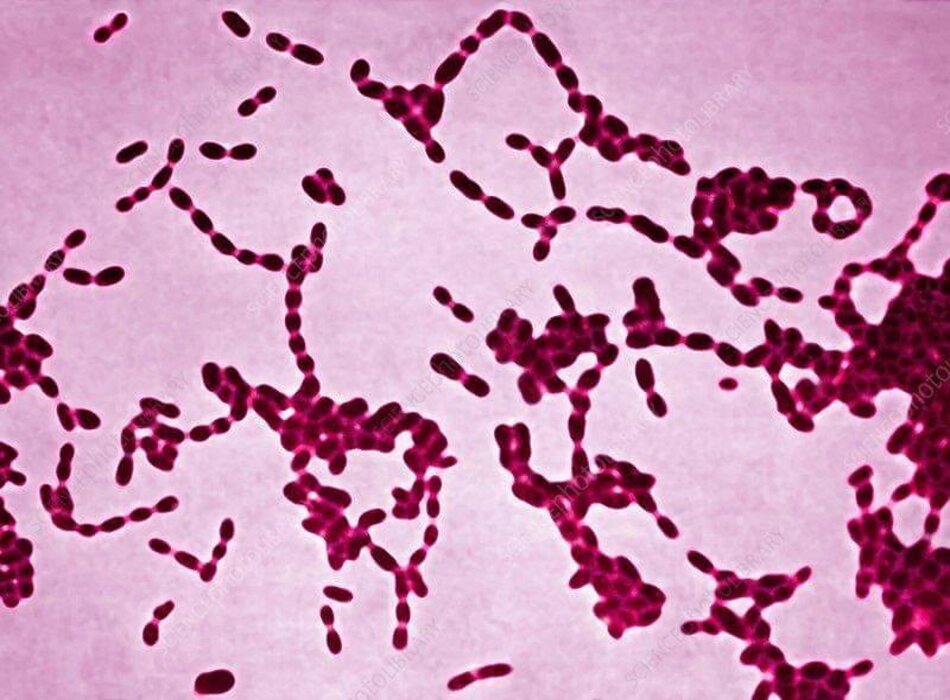
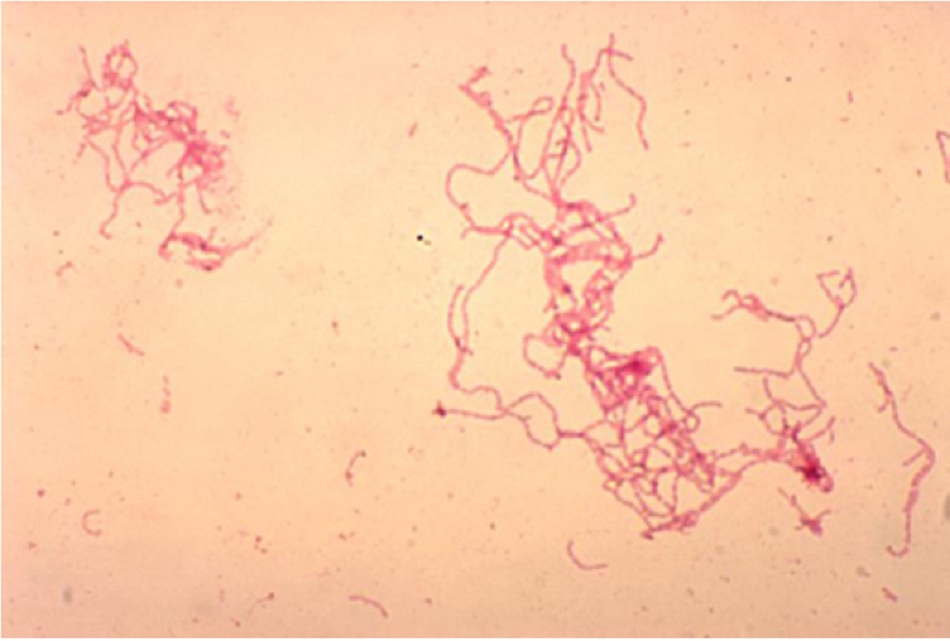
- Biểu hiện cổ điển là coccobacilli gram âm hoặc trực khuẩn mảnh khảnh theo kiểu đường tàu lửa hoặc chuỗi. Kiểu sắp xếp phân biệt ‘đàn cá’ có các cột dài song song giữa các tế bào hoặc các chuỗi tế bào dài. Nhuộm gram không phải là phát hiện đáng tin cậy (độ nhạy cảm 5%-63%; độ đặc hiệu 51%-99%) vì phần lớn các vết loét sinh dục có hệ đa vi khuẩn.[46][Fig-4]
Nuôi cấy
- Đây là tiêu chuẩn chẩn đoán, mặc dù độ nhạy cảm khá thấp (53%-92%).[47] Vi khuẩn dinh dưỡng chọn lọc và khó nuôi cấy. Cần phải có môi trường chuyên dụng để tối ưu sự phát triển. Sử dụng 2 loại môi trường khác nhau làm tăng độ nhạy cảm.[47] Nuôi cấy H ducreyi được cải thiện nếu cố gắng nuôi cấy trong nhiều loại môi trường (MH-HB và/hoặc GC-HgS). Thêm vancomycin 3 micrograms/mL để ức chế sự phát triển của vi khuẩn khác.
Phát hiện axit nucleic
- Tại Hoa Kỳ, Cơ quan Quản lý Thực phẩm và Dược phẩm Hoa Kỳ (FDA) chưa chấp thuận xét nghiệm PCR để tìm H ducreyi. Tuy nhiên, một số phòng thí nghiệm lâm sàng đã phát triển xét nghiệm PCR riêng của họ và đã thực hiện các nghiên cứu kiểm tra trên mẫu bệnh sinh dục.[36] Độ nhạy cảm (98%) và độ đặc hiệu (53% đến 90%) để phát hiện bệnh loét hạ cam tốt hơn các biện pháp khác.[48] [49] [50] [51] Đã phát triển nhiều xét nghiệm PCR đa mồi, cho phép xét nghiệm đồng thời một vài vi khuẩn, bao gồm H ducreyi và HSV.[52] [53] Những kỹ thuật này chủ yếu có tại các phòng thí nghiệm tham khảo.
Huyết thanh học
- Có các xét nghiệm huyết thanh để nhận biết các kháng thể kháng H ducreyi. Những xét nghiệm này không phân biệt nhiễm trùng hiện tại với nhiễm trùng trước đây và dành cho các ca bệnh mà nuôi cấy không đưa ra chẩn đoán. Huyết thanh học hữu ích đối với các nghiên cứu về tỷ lệ lưu hành.
Các xét nghiệm khác trong phòng xét nghiệm
Các xét nghiệm để loại trừ chẩn đoán thay thế hoặc kèm theo
- Phát hiện HSV: cần thực hiện PCR hoặc nuôi cấy vi-rút để loại trừ nhiễm HSV. Có thể sử dụng mẫu phết Tzanck sinh thiết để chẩn đoán HSV trong các ca bệnh không rõ ràng. Nó cho thấy hình dáng đặc trưng của các tế bào khổng lồ đa nhân và tế bào biểu mô có chứa các thể vùi nội nhân bạch cầu ái toan. Chỉ sử dụng xét nghiệm này nếu đặc biệt nghi ngờ herpes và xét nghiệm PCR và nuôi cấy vi-rút không thuyết phục.[Fig-5]
- Phát hiện Treponema pallidum (bệnh giang mai): thông thường, ban đầu sử dụng xét nghiệm không xoắn khuẩn như RPR khi nghi ngờ chẩn đoán. Xét nghiệm dương tính không đặc hiệu và phải xác định bằng xét nghiệm xoắn khuẩn, đặc biệt phát hiện các kháng thể kháng T pallidum. Một số phòng thí nghiệm lâm sàng gần đây hơn đã sử dụng phương cách đảo ngược giang mai, trong đó thực hiện xét nghiệm kháng thể xoắn khuẩn đặc hiệu tự động, như thử nghiệm miễn dịch enzym xoắn khuẩn (EIA), ban đầu trên huyết thanh máu; sau đó thực hiện xét nghiệm RPR khi xét nghiệm kháng thể đặc hiệu dương tính. Cần lặp lại xét nghiệm sau 3 tháng nếu xét nghiệm giang mai ban đầu âm tính.
- Xét nghiệm: bệnh loét hạ cam là một yếu tố đồng thời quan trọng trong truyền HIV, và cần đánh giá tình trạng HIV khi đến thăm khám. Nếu kết quả ban đầu âm tính, có thể lặp lại xét nghiệm này sau 3 tháng.
Các xét nghiệm khác phát hiện H ducreyi
- Xét nghiệm độ nhạy của thuốc kháng sinh: có thể được thực hiện bằng cách pha loãng thạch hoặc xét nghiệm E.[45] Không được sử dụng thường qui do khó nuôi cấy H ducreyi, thiếu sự chuẩn hóa, và thiếu hướng dẫn giải thích. Các nghiên cứu cho thấy sự đề kháng trong ống nghiệm với tetracyclines, sulfonamides, penicillins, và amoxicillin/clavulanate. Tuy nhiên, phần lớn phân lập vẫn nhạy cảm với rifamycins, quinolones, macrolides, ceftriaxone, và streptomycin.[15] [54] [55]
- Phát hiện qua miễn dịch huỳnh quang: thực hiện xét nghiệm miễn dịch huỳnh quang trực tiếp và gián tiếp vết loét để phát hiện detect H ducreyi. Các kháng thể đơn dòng được thiết kế để phát hiện các kháng nguyên lipo- oligosaccharide hoặc HbA. Tuy nhiên, những thử nghiệm này cũng không có sẵn trên thị trường. So với nuôi cấy, phương pháp này có độ nhạy cảm cao 93% đối với bệnh phẩm loét, nhưng độ đặc hiệu kém (63%).[1]
Các yếu tố nguy cơ
Thường gặp
Nhiều bạn tình
- Trong nhóm người có ít bạn tình, bệnh loét hạ cam không tồn tại. Số lượng bạn tình tối thiểu để duy trì bệnh loét hạ cam trong dân số là 15 đến 20 một năm.[10]
- Người ta cho rằng tỷ lệ lây truyền chính xác cho một lần quan hệ tình dục cao, nhưng chưa được biết rõ. Xác suất lây truyền từ một lần phơi nhiễm ước tính là 0,35.[13]
Quan hệ tình dục với gái mại dâm
- Haemophilus ducreyi có thời gian nhiễm trùng ngắn và cần duy trì tỷ lệ thay đổi bạn tình thường xuyên trong dân số.[10] [23] [25]
- Trong hầu hết các đợt dịch bệnh, gái mại dâm là ổ chứa quan trọng.
- Gái mại dâm có số lượng bạn tình nhiều và tiếp cận chăm sóc sức khỏe hạn chế.[19] Họ có thể quan hệ tình dục thậm chí khi các vết loét gây đau. Các vết loét trong âm đạo và cổ tử cung có thể không đau, do đó không được điều trị.[13]
Giao hợp không bảo vệ
- Nhiều nghiên cứu cho thấy tầm quan trọng của việc sử dụng bao cao su giúp giảm tình trạng lây lan bệnh loét sinh dục. Ở Thái Lan, chính sách sử dụng bao cao su 100% rất có hiệu quả; từ năm 1998, không thấy có ca bệnh loét hạ cam nào. Ở các nước Châu Phi có tỷ lệ sử dụng bao cao su cao hơn, tỷ lệ mắc bệnh thấp hơn nhiều.[10] [14]
Lạm dụng chất gây nghiện
- Việc uống rượu và sử dụng cocaine được cho là liên quan đến bệnh loét hạ cam do tăng khả năng thực hiện hành vi quan hệ tình dục nguy cơ cao. Nhiều đợt bùng phát ở Hoa Kỳ liên quan đến việc quan hệ tình dục để đổi lấy ma túy, nhất là cocaine nguyên chất.[1] [13] [34]
Giới tính nam
- Trong các đợt bùng phát, tỷ lệ mắc bệnh là 25:1 (tỷ lệ nam với nữ) và 3:1 trong vùng lưu hành dịch.[15]
- Không có sự khác biệt về giới tính trong việc hình thành các nốt sần, nhưng ở phụ nữ, nốt sần có nhiều khả năng tự khỏi, trong khi nam giới có nhiều khả năng tiến triển sang giai đoạn có mủ. Lý do của sự khác biệt giới tính này chưa xác định được.[28]
Không cắt bao quy đầu (ở nam giới)
- Cắt bao quy đầu có giúp tránh nhiễm trùng. Điều này có thể là do khu vực ẩm ướt bên dưới bao quy đầu có lợi cho quá trình tái tạo hoặc do các bề mặt bên trong của bao quy đầu và nếp hãm nhạy cảm hơn với các trầy xước mà qua đó vi khuẩn dễ dàng xâm nhập vào.[17] [18] [19] [13]
Thường gặp
Vệ sinh cá nhân kém
- Rửa sạch với xà phòng và nước trong vài giờ sau khi quan hệ tình dục giúp giảm nguy cơ mắc bệnh loét hạ cam và các bệnh lây truyền qua đường tình dục khác.[35]
Quá trình mang mầm bệnh không có triệu chứng
- Nơi mang mầm bệnh không có triệu chứng được cho là ổ chứa, nhưng còn thiếu bằng chứng kết luận.[13] [25]
Các yếu tố về tiền sử và thăm khám
Các yếu tố chẩn đoán chủ yếu
Có các yếu tố nguy cơ (thường gặp)
- Các yếu tố nguy cơ chính bao gồm nhiều bạn tình, quan hệ tình dục với gái mại dâm, giao hợp không bảo vệ, lạm dụng chất, giới tính nam, và không cắt bao quy đầu (ở nam giới).
Nốt sần sinh dục (thường gặp)
- Nếu bệnh nhân đến khám sớm, (các) nốt sần đau sẽ biểu hiện. Trong các giai đoạn muộn, nốt sần có mủ và sau đó bị loét.
Loét sinh dục (thường gặp)
- Vết loét mềm và đau nhưng không chai cứng.
- Các vết loét đo được từ 1 đến 2 cm và có ranh giới rõ ràng với các mép xé rách, xói mòn và nền dễ vỡ có một lớp dịch tiết màu xám hoặc vàng bao phủ.[Fig-1]
- Các biểu hiện khác nhau bao gồm các vết loét khổng lồ (>2 cm) hoặc lan vằn vèo, vết loét thể nang, hoặc nốt sần nổi bờ (tương tự như sẩn ướt trong bệnh giang mai thứ phát),[Fig-2] hoặc tổn thương có đường kính <1 đến 5 mm, tương tự như tổn thương HSV.
Viêm hạch bạch huyết và các chỗ sưng hạch (thường gặp)
- Có thể một bên (hai phần ba bệnh nhân) hoặc hai bên (một phần ba bệnh nhân).
- Xảy ra ở 50% nam giới và đến 40% nữ giới.
- Viêm hạch bạch huyết mưng mủ lúc có lúc không (sưng hạch) hình thành trong giai đoạn muộn.[Fig-3]
Các yếu tố chẩn đoán khác
Viêm niệu đạo và chứng khó tiểu (không thường gặp)
- Có thể biểu hiện trong một số trường hợp.
Tiết dịch âm đạo (không thường gặp)
- Có thể biểu hiện phụ nữ trong một số trường hợp.
Đau khi giao hợp (không thường gặp)
- Có thể biểu hiện phụ nữ trong một số trường hợp.
Đau hoặc xuất huyết trực tràng (không thường gặp)
- Có thể biểu hiện phụ nữ trong một số trường hợp.
- Có thể là do lỗ rò hoặc loét trực tràng.
Lỗ rò trực tràng âm đạo (không thường gặp)
- Có thể biểu hiện phụ nữ trong một số trường hợp.
Loét ngoài đường sinh dục (không thường gặp)
- Những vị trí hiếm gặp: đùi, ngón tay, họng hầu, hoặc ngực có thể bị ảnh hưởng.[13] [43]Haemophilus ducreyi cũng được cho biết là tác nhân gây bệnh loét chi không lây truyền qua đường tình dục ở các nước lưu hành dịch ghẻ cóc.[2] [3] [4] [5] [6] [7] [8]
Xét nghiệm chẩn đoán
Xét nghiệm thứ nhất cần yêu cầu
| Xét nghiệm | Kết quả |
| Nhuộm gram mẫu phết loét và hút dịch hạch
• Có thể hữu ích, nhất là nếu nhìn thấy hình dạng cổ điển.[Fig-4] • Nhuộm gram không phải là phát hiện đáng tin cậy (độ nhạy cảm 5%-63%; độ đặc hiệu 51%-99%) vì phần lớn các vết loét sinh dục có hệ đa vi khuẩn.[46] |
Coccobacilli gram âm hoặc trực khuẩn thanh mảnh trong kiểu đường tàu lửa hoặc thành chuỗi (sắp xếp phân biệt ‘đàn cá’) |
| Nuôi cấy mẫu phết loét và hút dịch hạch
• Tiêu chuẩn chẩn đoán, mặc dù độ nhạy cảm khá thấp (53%-92%).[47] • Phát triển trong môi trường MH-HB và/hoặc GC-HgS. • Các khuẩn lạc không tạo bào tử, không nhầy; có thể trong mờ đến mờ đục với màu nâu vàng nhạt, vàng nhạt, hoặc xám vàng nhạt. Các chủng catalase âm tính, oxidase và beta-lactamase dương tính, và cần yếu tố X không phải yếu tố V để phát triển. Có đặc trưng cao tự tuân thủ và có thể nguyên vẹn ‘đạt chuẩn’ trong môi trường agar.[15] [45] [56] |
Nhận biết Haemophilus ducreyi |
| Haemophilus ducreyi PCR
• Độ nhạy và đặc hiệu cao hơn các phương pháp khác trong nhiều nghiên cứu. Độ nhạy cao 98% và độ đặc hiệu từ 53% đến 90%. Chủ yếu được sử dụng trong các phòng thí nghiệm tham khảo.[48] [49] [50] [51] [52] [53] |
Dương tính |
| Huyết thanh giang mai (xét nghiệm FTA-ABS, Treponema pallidum particle agglutination [TPPA], xét nghiệm miễn dịch enzym xoắn khuẩn [EIA])
• Thông thường, sử dụng xét nghiệm kháng thể xoắn khuẩn đặc hiệu để xác định nhiễm giang mai nếu xét nghiệm RPR dương tính. Tuy nhiên, một số phòng thí nghiệm lâm sàng gần đây hơn đã sử dụng phương cách đảo ngược giang mai, trong đó thực hiện xét nghiệm kháng thể xoắn khuẩn đặc hiệu tự động, như EIA xoắn khuẩn, ban đầu trên huyết thanh máu; sau đó thực hiện xét nghiệm RPR khi xét nghiệm kháng thể đặc hiệu dương tính. Cần lặp lại xét nghiệm sau 3 tháng nếu xét nghiệm giang mai ban đầu âm tính. |
Thường âm tính; dương tính trong đồng nhiễm giang mai hoặc nhiễm giang mai trước đó |
| Xét nghiệm RPR
• Thông thường, đây là xét nghiệm ban đầu để loại trừ bệnh giang mai như là chẩn đoán phân biệt hoặc đồng nhiễm. • Kết quả âm tính loại trừ bệnh giang mai. Kết quả dương tính cần xác định bằng huyết thanh đặc hiệu. • Tuy nhiên, một số phòng thí nghiệm lâm sàng gần đây hơn đã sử dụng phương cách đảo ngược giang mai, trong đó thực hiện xét nghiệm kháng thể xoắn khuẩn đặc hiệu tự động (thử nghiệm miễn dịch enzym, EIA) ban đầu. Sau đó thực hiện xét nghiệm RPR khi xét nghiệm EIA đặc hiệu dương tính. Cần lặp lại xét nghiệm sau 3 tháng nếu xét nghiệm giang mai ban đầu âm tính. |
Thường âm tính; dương tính trong đồng nhiễm giang mai hoặc nhiễm trùng gần đây trước đó |
| HSV PCR và nuôi cấy vi-rút
• Loại trừ HSV như là chẩn đoán phân biệt hoặc đồng nhiễm. |
Thường âm tính; dương tính trong đồng nhiễm herpe |
| Xét nghiệm HIV
• Bệnh loét hạ cam là một yếu tố đồng thời quan trọng trong truyền HIV, và cần xét nghiệm HIV khi đến thăm khám. • Nếu kết quả ban đầu âm tính, có thể lặp lại xét nghiệm này sau 3 tháng.[1] [21] [36] |
Âm tính hoặc dương tính |
Các xét nghiệm khác cần cân nhắc
| Xét nghiệm | Kết quả |
| Huyết thanh haemophilus ducreyi
• Dành cho những ca bệnh mà nuôi cấy không đưa ra chẩn đoán. • Không phân biệt giữa nhiễm trùng hiện tại và nhiễm trùng trước đây. • Hữu ích đối với các nghiên cứu về tỷ lệ lưu hành.[15] [57] |
Dương tính |
| Độ nhạy cảm kháng sinh của haemophilus ducreyi
• Không được sử dụng thường qui do khó nuôi cấy H ducreyi, thiếu sự chuẩn hóa, và thiếu hướng dẫn giải thích. • Dành cho những ca bệnh mà khả năng đáp ứng với điều trị kháng sinh kém. • Các nghiên cứu cho thấy sự đề kháng trong ống nghiệm với tetracyclines, sulfonamides, penicillins, và amoxicillin/clavulanate. • Hầu hết phân lập vẫn nhạy cảm với rifamycins, quinolones, macrolides, ceftriaxone, và streptomycin.[15] [54] [55] |
Nhạy cảm với rifamycins, quinolones, macrolides, ceftriaxone, và streptomycin |
| Sinh thiết vết loét
• Hiếm khi được yêu cầu. • Sử dụng mẫu phết Tzanck để chẩn đoán xác định hoặc loại trừ nhiễm trùng herpes nếu nghi ngờ cao nhiễm trùng herpes, và kết quả PCR vi-rút và nuôi cấy không thuyết phục. • Cũng được sử dụng để loại trừ ung thư biểu mô tế bào có vảy. |
Thường âm tính; mẫu phết Tzanck dương tính trong đồng nhiễm herpe |
| Soi hiển vi tương phản để tìm Treponema pallidum
• Một biện pháp thay thế xét nghiệm kháng thể huỳnh quang trực tiếp để tìm bệnh giang mai. |
Thường âm tính; dương tính trong đồng nhiễm bệnh giang mai |
Các xét nghiệm giai đoạn đầu
| Xét nghiệm | Kết quả |
| Xét nghiệm kháng nguyên Haemophilus ducreyi trực tiếp hay gián tiếp
• Các kháng thể đơn dòng được thiết kế để phát hiện kháng nguyên lipo- oligosaccharide hoặc HbA. • Bị hạn chế bởi tính phản ứng chéo và không có sẵn trên thị trường. • So với nuôi cấy, xét nghiệm kháng thể huỳnh quang trực tiếp có độ nhạy cảm cao 93% đối với bệnh phẩm loét, nhưng độ đặc hiệu kém (63%).[1] |
Dương tính với kháng nguyên H ducreyi |
Chẩn đoán khác biệt
| Tình trạng | Các dấu hiệu/triệu chứng khác biệt | Các xét nghiệm khác biệt |
| Nhiễm giang mai | • Các vết loét (vết lở) thường đơn lẻ, chai cứng, và không đau.
• Gây hạch to vùng bẹn không đau, thường ở hai bên. • Có thể xảy ra với Haemophilus ducreyi trong nhiễm trùng hỗn hợp. • Thường liên quan nhiều hơn đến các triệu chứng toàn thân như sốt và phát ban.[15] [21] • Sẩn ướt thường đi kèm phát ban. |
• Xét nghiệm RPR dương tính.
• Xét nghiệm RPR không đặc hiệu và phải được xác định bằng huyết thanh tìm Treponema pallidum. |
| Nhiễm HSV | • Các tổn thương hình thành mụn nước.
• Các vết loét cạn hơn các tổn thương loét hạ cam với nền sạch. • Hạch to thường hai bên và không dao động • Có thể xảy ra với H ducreyi trong nhiễm trùng hỗn hợp. • Thường liên quan nhiều hơn đến các triệu chứng toàn thân như sốt, đau đầu và khó chịu.[13] [15] [19] [21] |
• ADN herpes do PCR phát hiện, nuôi cấy herpes dương tính, hoặc mẫu phết Tzanck sinh thiết tổn thương dương tính. |
| Bệnh hột xoài (Lymphogranuloma venereum) | • Hạch to vùng bẹn nhạy đau không liên quan đến loét sinh dục. | • Nuôi cấy hoặc PCR từ hút dịch hạch dương tính đối với Chlamydia trachomatis. |
| U hạt vùng bẹn | • Loét sinh dục không đau.[21] [24]
• Viêm hạch bạch huyết bất thường. |
• Nạo vết loét hoặc sinh thiết dương tính đối với Klebsiella granulomatis (cũng còn được biết là viêm u hạt Calymmatobacterium). |
| Loét do chấn thương | • Tiền sử chấn thương thường biểu hiện.[21]
• Không có khả năng hình thành sưng hạch. |
• Chẩn đoán mang tính lâm sàng. |
| Ung thư biểu mô tế bào vảy ở da | • Không có các đặc điểm phân biệt. | • PCR, nuôi cấy, và huyết thanh học tìm nhiễm trùng dương tính.
• Sinh thiết tổn thương cho kết quả chẩn đoán xác định. |
| Hội chứng Behcet | • Tổn thương miệng thường gặp hơn.
• Các triệu chứng toàn thân như sốt, đau khớp, viêm màng bồ đào, và đau bụng thường gặp.[21] |
• Kiểm tra dị ứng đa kháng nguyên dương tính, dẫn đến hình thành mụn mủ tronh vòng 48 giờ. |
| Phản ứng thuốc qua da | • Tiền sử dùng thuốc kháng sinh hoặc hóa trị liệu gần đây.[21] | • Sinh thiết da có giá trị chẩn đoán. |
| Bệnh Crohn | • Bệnh nhân chủ yếu có các tổn thương quanh hậu môn.
• Có nhiều khả năng có các triệu chứng toàn thân như sốt, tiêu chảy, sụt cân, và đau bụng. • Hạch bạch huyết vùng bẹn không thường gặp.[21] |
• Nội soi đại tràng và sinh thiết đưa ra chẩn đoán. |
| Nhiễm trùng bệnh lậu | • Không liên quan đến loét sinh dục.
• Thường liên quan nhiều hơn đến các triệu chứng toàn thân như sốt, phát ban và viêm khớp.[21] |
• Nhuộm gram dương để tìm song cầu khuẩn gram âm.
• Nuôi cấy dương tính đối với Neisseria gonorrhoeae. • Xét nghiệm khuếch đại axit nucleic dương tính đối với N gonorrhoeae.[21] [58] |
| Nhiễm trùng đường tiết niệu ở nam giới | • Không liên quan đến loét sinh dục hoặc hạch to vùng bẹn.[21]
• Có nhiều khả năng có sốt và đau bụng/đau hông. |
• Nuôi cấy nước tiểu dương tính. |
| Nhiễm trùng đường tiết niệu ở nữ | • Không liên quan đến loét sinh dục hoặc hạch to vùng bẹn.[21]
• Có nhiều khả năng có sốt và đau bụng/đau hông. |
• Nuôi cấy nước tiểu dương tính. |
Điều trị
Cách tiếp cận điều trị từng bước
Mục đích điều trị là chữa lành nhiễm trùng, giảm các triệu chứng lâm sàng, phòng ngừa lan truyền sang người khác, và giảm truyền nhiễm HIV. Mặc dù điều trị thành công nhiễm trùng nền, các tổn thương có thể chậm khỏi và vẫn có thể để lại sẹo.[36] [41] [59]
Điều trị kháng sinh
Bệnh loét hạ cam thường đáp ứng tốt với liệu pháp kháng sinh thích hợp. Có 4 phác đồ điều trị kháng sinh được khuyến nghị, có hiệu quả như nhau trong hầu hết các bệnh nhân:[36] [60]
- Azithromycin (phác đồ đơn liều)
- Ceftriaxone (phác đồ đơn liều)
- Ciprofloxacin (phác đồ đa liều)
- Erythromycin (phác đồ đa liều).
Quinolones (ví dụ như ciprofloxacin) chống chỉ định cho những phụ nữ đang mang thai hoặc cho con bú. Azithromycin là thuốc nhóm B trong khi mang thai. Ceftriaxone hoặc erythromycin là những lựa chọn điều trị có thể chấp nhận được. Không có báo cáo về tác dụng bất lợi đáng kể của Haemophilus ducreyi lên tình trạng mang thai hoặc lên thai nhi.[36]
Bệnh nhân nhiễm HIV có xu hướng điều trị không thành công, và thỉnh thoảng các vết loét của họ lâu lành hơn. Do bằng chứng còn hạn chế với các phác đồ đơn liều, có thể ưu tiên thuốc với phác đồ đa liều như ciprofloxacin và erythromycin ở bệnh nhân nhiễm HIV, nhất là nếu theo dõi điều trị không chắc chắn.[36] [59] [61]
Cần đánh giá bệnh nhân từ 3 đến 7 ngày sau khi hoàn tất điều trị kháng sinh để kiểm tra sự cải thiện triệu chứng. Đau thường biến mất trong vòng 3 ngày. Vết loét lành trong 1 đến 2 tuần, mặc dù các vết loét lớn hơn có thể mất hơn 2 tuần để lành. Viêm hạch bạch huyết lúc có lúc không có thể mất thời gian để lành lâu hơn các vết loét. Trong một số trường hợp, có thể cần chọc hút bằng kim trở lại hoặc chích rạch và dẫn lưu.[62] Hiếm khi tái phát sau khi điều trị thành công.
Nếu không cải thiện từ 3 đến 7 ngày sau khi hoàn tất điều trị:
- Cần cân nhắc chẩn đoán thay thế và/hoặc đồng nhiễm với mầm bệnh khác.
- Bệnh nhân có thể không tuân theo việc sử dụng thuốc.
- Có thể xảy ra sự đề kháng kháng sinh; cần thử thuốc kháng sinh khác. Có thể cân nhắc xét nghiệm độ nhạy cảm để hướng dẫn chọn thuốc thích hợp.
- Bệnh nhân có thể nhiễm HIV. Nếu không biết được kết quả HIV dương tính của bệnh nhân, cần cân nhắc nhiễm HIV cho dù xét nghiệm ban đầu được thực hiện khi thăm khám là âm tính.
Cần kiểm tra bất kỳ lần quan hệ tình dục nào của bệnh nhân trong vòng 10 ngày trước và điều trị, cho dù không có biểu hiện các triệu chứng.[36] Tái nhiễm có thể xảy ra nếu bệnh nhân không được điều trị.[13]
Tổng quan về các chi tiết điều trị
Tham khảo cơ sở dữ liệu dược địa phương của quý vị để biết thông tin toàn diện về thuốc, bao gồm các chống chỉ định, tương tác giữa các loại thuốc, và liều dùng thay thế.
| Cấp tính (tóm tắt) | ||
| HIV âm tính | ||
| – Không mang thai | 1 | Điều trị kháng sinh |
| Bổ sung | Hút dịch hạch bạch huyết ± chích rạch và dẫn lưu | |
| – Mang thai | 1 | Ceftriaxone hoặc erythromycin hoặc azithromycin |
| Bổ sung | Hút dịch hạch bạch huyết ± chích rạch và dẫn lưu | |
| HIV dương tính | ||
| – Không mang thai | 1 | Điều trị kháng sinh |
| Bổ sung | Hút dịch hạch bạch huyết ± chích rạch và dẫn lưu | |
| – Mang thai | 1 | Ceftriaxone hoặc erythromycin hoặc azithromycin |
| Bổ sung | Hút dịch hạch bạch huyết ± chích rạch và dẫn lưu | |
| Tiếp diễn (tóm tắt) | ||
| Không đáp ứng với điều trị ban đầu | ||
|
1 |
Đánh giá lại chẩn đoán và điều trị | |
Các lựa chọn điều trị
| Cấp tính | ||
| HIV âm tính | ||
| – Không mang thai | 1 | Điều trị kháng sinh |
| Các lựa chọn sơ cấp » azithromycin: 1 g đường uống như là liều đơn HOẶC » ceftriaxone: đơn liều 250 mg trong cơ HOẶC » Ciprofloxacin: 500 mg đường uống mỗi ngày hai lần trong 3 ngày HOẶC » gốc erythromycin: 500 mg đường uống mỗi ngày ba lần trong 7 ngày » Bệnh loét hạ cam thường đáp ứng tốt với liệu pháp kháng sinh thích hợp. 4 phác đồ điều trị kháng sinh được khuyến nghị có hiệu quả như nhau trong hầu hết các bệnh nhân.[60] » Phải theo dõi và điều trị tất cả bạn tình trong vòng 10 ngày trước khi khởi phát các triệu chứng, cho dù họ không có triệu chứng. |
||
| Bổ sung | Hút dịch hạch bạch huyết ± chích rạch và dẫn lưu | |
| » Viêm hạch bạch huyết thường không khỏi cho đến ít nhất 2 tuần sau khi hoàn tất điều trị và có thể mất thời gian lâu hơn. » Có thể cần chọc hút bằng kim trở lại có hoặc không chích rạch và dẫn lưu nếu viêm hạch bạch huyết lúc có lúc không không khỏi. |
||
| – Mang thai | 1 | Ceftriaxone hoặc erythromycin hoặc azithromycin |
| Các lựa chọn sơ cấp » ceftriaxone: đơn liều 250 mg trong cơ HOẶC » gốc erythromycin: 500 mg đường uống mỗi ngày ba lần trong 7 ngày HOẶC » azithromycin: 1 g đường uống như là liều đơn » Bệnh loét hạ cam thường đáp ứng tốt với liệu pháp kháng sinh thích hợp. » Cần cẩn trọng khi chọn thuốc kháng sinh cho bệnh nhân mang thai. Quinolones chống chỉ định ở phụ nữ đang mang thai hoặc cho con bú. Azithromycin là thuốc nhóm B trong khi mang thai. » Phải theo dõi và điều trị tất cả bạn tình trong vòng 10 ngày trước khi khởi phát các triệu chứng, cho dù họ không có triệu chứng. |
||
| Bổ sung | Hút dịch hạch bạch huyết ± chích rạch và dẫn lưu | |
| » Viêm hạch bạch huyết thường không khỏi cho đến ít nhất 2 tuần sau khi hoàn tất điều trị và có thể’ mất thời gian lâu hơn. » Có thể cần chọc hút bằng kim trở lại có hoặc không chích rạch và dẫn lưu nếu viêm hạch bạch huyết lúc có lúc không không khỏi. |
||
| HIV dương tính | ||
| – Không mang thai | 1 | Điều trị kháng sinh |
| Các lựa chọn sơ cấp » Ciprofloxacin: 500 mg đường uống mỗi ngày hai lần trong 3 ngày HOẶC » gốc erythromycin: 500 mg đường uống mỗi ngày ba lần trong 7 ngày Các lựa chọn thứ cấp » azithromycin: 1 g đường uống như là liều đơn HOẶC » ceftriaxone: đơn liều 250 mg trong cơ » Bệnh loét hạ cam thường đáp ứng tốt với liệu pháp kháng sinh thích hợp. Bệnh nhân nhiễm HIV có xu hướng điều trị không thành công. Do bằng chứng còn hạn chế với các phác đồ đơn liều, có thể ưu tiên thuốc với phác đồ đa liều với ciprofloxacin hoặc erythromycin ở bệnh nhân nhiễm HIV, nhất là nếu theo dõi điều trị không chắc chắn.[36] [59] [61] » Phải theo dõi và điều trị tất cả bạn tình trong vòng 10 ngày trước khi khởi phát các triệu chứng, cho dù họ không có triệu chứng. |
||
| Bổ sung | Hút dịch hạch bạch huyết ± chích rạch và dẫn lưu | |
| » Viêm hạch bạch huyết thường không khỏi cho đến ít nhất 2 tuần sau khi hoàn tất điều trị và có thể mất thời gian lâu hơn.
» Có thể cần chọc hút bằng kim trở lại có hoặc không chích rạch và dẫn lưu nếu viêm hạch bạch huyết lúc có lúc không không khỏi. |
||
| – Mang thai | 1 | Ceftriaxone hoặc erythromycin hoặc azithromycin |
| Các lựa chọn sơ cấp
» gốc erythromycin: 500 mg đường uống mỗi ngày ba lần trong 7 ngày Các lựa chọn thứ cấp » ceftriaxone: đơn liều 250 mg trong cơ HOẶC » azithromycin: 1 g đường uống như là liều đơn » Bệnh loét hạ cam thường đáp ứng tốt với liệu pháp kháng sinh thích hợp. Bệnh nhân nhiễm HIV có xu hướng điều trị không thành công. Do bằng chứng còn hạn chế với các phác đồ đơn liều, có thể ưu tiên phác đồ đa liều.[36] [59] [61] Quinolones chống chỉ định trong trường hợp mang thai, và do đó erythromycin là biện pháp điều trị ưu tiên trong nhóm này. » Phải theo dõi và điều trị tất cả bạn tình trong vòng 10 ngày trước khi khởi phát các triệu chứng, cho dù họ không có triệu chứng. |
||
| Bổ sung | Hút dịch hạch bạch huyết ± chích rạch và dẫn lưu | |
| » Viêm hạch bạch huyết thường không khỏi cho đến ít nhất 2 tuần sau khi hoàn tất điều trị và có thể mất thời gian lâu hơn.
» Có thể cần chọc hút bằng kim trở lại có hoặc không chích rạch và dẫn lưu nếu viêm hạch bạch huyết lúc có lúc không không khỏi. |
||
| Tiếp diễn | ||
| Không đáp ứng với điều trị ban đầu | ||
|
1 |
Đánh giá lại chẩn đoán và điều trị | |
|
|
» Nếu không cải thiện từ 3 đến 7 ngày sau khi hoàn tất điều trị, cần đánh giá lại bệnh nhân.
» Cần cân nhắc chẩn đoán thay thế và/hoặc đồng nhiễm với mầm bệnh khác. » Bệnh nhân có thể không tuân theo việc sử dụng thuốc. » Có thể xảy ra sự đề kháng kháng sinh; cần thử thuốc kháng sinh khác. Có thể cân nhắc xét nghiệm độ nhạy cảm để hướng dẫn chọn thuốc thích hợp. » Bệnh nhân có thể nhiễm HIV. Nếu không biết được kết quả HIV dương tính của bệnh nhân, cần cân nhắc nhiễm HIV cho dù xét nghiệm ban đầu được thực hiện khi thăm khám là âm tính. |
|
Giai đoạn đầu
Tiêm vắc-xin
Nhiễm trùng tự nhiên không dẫn đến sức đề kháng với nhiễm tiếp theo.[26] [63] Trong mô hình heo, tiêm chất thụ thể Haemophilus ducreyi haemoglobin HbA cho thấy tính hiệu lực trong phòng ngừa nhiễm bệnh loét hạ cam. Cơ chế phòng ngừa chưa được biết. Không có vắc-xin ở người.[64]
Điều trị kháng sinh kết hợp đơn liều
Liệu pháp kết hợp đơn liều có thể cải thiện tính hiệu lực và tuân theo điều trị bệnh loét hạ cam và không cần sử dụng phác đồ đa liều. Trong mô hình thỏ, ceftriaxone và streptomycin cho thấy sự hiệp lực. Dữ liệu hỗ trợ cho phát hiện này vẫn còn hạn chế.[54]
Liên lạc theo dõi
Khuyến nghị
Giám sát
Cần đánh giá bệnh nhân từ 3 đến 7 ngày sau khi hoàn tất điều trị kháng sinh để kiểm tra sự cải thiện triệu chứng. Đau thường biến mất trong vòng 3 ngày và vết loét lành thường mất 1 đến 2 tuần. Viêm hạch bạch huyết lúc có lúc không (sưng hạch) có thể mất thời gian lâu hơn. Có thể cần chọc hút bằng kim trở lại hoặc chích rạch và dẫn lưu các hạch bạch huyết bị ảnh hưởng.[62] Nếu xét nghiệm HIV và bệnh giang mai tại thời điểm chẩn đoán âm tính, cần lặp lại xét nghiệm 3 tháng sau.[1] [21] [36]
Hướng dẫn dành cho bệnh nhân
Cần cố vấn cho bệnh nhân về tầm quan trọng của việc tuân thủ điều trị kháng vi sinh vật. Giáo dục về quan hệ tình dục an toàn, tập trung vào việc sử dụng bao cao su và thông tin về lây truyền bệnh tật, rất quan trọng. Cần khuyến khích tránh lạm dụng rượu và ma túy. Bệnh nhân cần thông báo cho bạn tình biết về kết quả chẩn đoán để họ có thể yêu cầu điều trị. Mặc dù tái nhiễm hiếm khi xảy ra, nhưng có thể tái nhiễm trùng nếu bạn tình không được điều trị.[19] [13]
Các biến chứng
| Các biến chứng | Khung thời gian | Khả năng |
| Hẹp bao quy đầu | Dài hạn | Thấp |
| Có thể cần cắt bao quy đầu.[13] | ||
| Áp-xe vùng bẹn | Dài hạn | Thấp |
| Hút dịch lặp lại hoặc cắt lọc các hạch bạch huyết lớn, mưng mủ giúp phòng ngừa hình thành áp-xe vùng bẹn.[13] [62] | ||
| Lỗ rò trực tràng âm đạo | Biến thiên | Thấp |
| Tỷ lệ mắc bệnh thấp nếu điều trị sớm bệnh loét hạ cam.[13] Lỗ rò có thể lành sau khi áp dụng điều trị kháng sinh hoặc có thể cần tiến hành phẫu thuật. | ||
| Lỗ rò niệu đạo | Biến thiên | Thấp |
| Tỷ lệ mắc bệnh thấp nếu điều trị sớm.[13] Lỗ rò có thể lành sau khi áp dụng điều trị kháng sinh cho bệnh loét hạ cam hoặc có thể cần tiến hành phẫu thuật. | ||
| Siêu nhiễm khuẩn yếm khí gây hoại tử | Biến thiên | Thấp |
| Loét hoại thư sinh dục có thể xảy ra nếu các tổn thương bị siêu nhiễm trùng với Staphylococcus saprophiticus hoặc Bacteroides fragilis.[13] | ||
| Viêm kết mạc cấp tính | Biến thiên | Thấp |
| Hiếm khi có báo cáo ở trẻ nhũ nhi được sinh ra từ người mẹ có các tổn thương đang hoạt động[13] | ||
Tiên lượng
Đau thường khỏi trong vòng 3 ngày sau khi điều trị. Vết loét thường lành trong vòng 1 đến 2 tuần sau khi điều trị. Các vết loét lớn hơn có thể mất hơn 2 tuần để lành. Viêm hạch bạch huyết lúc có lúc không có thể mất thời gian lâu hơn để lành. Thỉnh thoảng cần chọc hút bằng kim trở lại hoặc chích rạch và dẫn lưu. Tiên lượng tốt với điều trị kháng sinh.[62] Trong một số trường hợp, vẫn có thể để lại sẹo, thậm chí điều trị thành công. Tái phát bệnh hiếm khi xảy ra.[13] [41] [59]
Nếu không cải thiện từ 3 đến 7 ngày sau khi hoàn tất điều trị:[36]
- Cần cân nhắc chẩn đoán thay thế và/hoặc đồng nhiễm với mầm bệnh khác.
- Bệnh nhân có thể không tuân theo việc sử dụng thuốc.
- Có thể xảy ra sự đề kháng kháng sinh; cần thử thuốc kháng sinh khác. Có thể cân nhắc xét nghiệm độ nhạy cảm để hướng dẫn chọn thuốc thích hợp.
- Bệnh nhân có thể nhiễm HIV. Nếu không biết được kết quả HIV dương tính của bệnh nhân, cần cân nhắc nhiễm HIV cho dù xét nghiệm ban đầu được thực hiện khi thăm khám là âm tính.
Hướng dẫn
Hướng dẫn chẩn đoán
Châu Âu
UK national guideline for the management of chancroid 2014
Nhà xuất bản: British Association for Sexual Health and HIV
UK national guidelines for HIV testing
Nhà xuất bản: British HIV Association
Xuất bản lần cuối: 2008
Bắc Mỹ
Sexually transmitted disease treatment guidelines, 2015
Nhà xuất bản: Centers for Disease Control and Prevention
Xuất bản lần cuối: 2015
Châu Đại Dương
Australian STI management guidelines for use in primary care: chancroid
Nhà xuất bản: Australasian Sexual Health Alliance
Xuất bản lần cuối: 2016
Hướng dẫn điều trị
Châu Âu
UK national guideline for the management of chancroid 2014
Nhà xuất bản: British Association for Sexual Health and HIV
Xuất bản lần cuối: 2014
Bắc Mỹ
Sexually transmitted diseases treatment guidelines, 2015
Nhà xuất bản: Centers for Disease Control and Prevention
Xuất bản lần cuối: 2015
Châu Đại Dương
Australian STI management guidelines for use in primary care: chancroid
Nhà xuất bản: Australasian Sexual Health Alliance
Xuất bản lần cuối: 2016
Các bài báo chủ yếu
- Steen R. Eradicating chancroid. Bull World Health Organ. 2001;79(9):818-26. Toàn văn Tóm lược
- Spinola, SM. Chancroid and Haemophilus ducreyi. In: Holmes KK, Sparling PF, Stamm WE, et al, eds. Sexually transmitted diseases. 4th ed. New York, NY: McGraw-Hill, 2008:689-700.
- Augenbraun MH. Genital skin and mucous membrane lesions. In: Bennett JE, Dolin R, Blaser MJ, eds. Mandell, Douglas, and Bennett’s principles and practice of infectious diseases. 8th ed. Philadelphia, PA: Saunders; 2015:1341-8.
- Workowski KA, Bolan GA; Centers for Disease Control and Prevention. Sexually transmitted diseases treatment guidelines, 2015. MMWR Recomm Rep. 2015 Jun 5;64(RR-03):1-137. Toàn văn Tóm lược
Tài liệu tham khảo
- Trees DL, Morse SA. Chancroid and Haemophilus ducreyi: an update. Clin Microbiol Rev. 1995;8:357-375. Toàn văn Tóm lược
- Roberts SA, Taylor SL. Haemophilus ducreyi: a newly recognised cause of chronic skin ulceration. Lancet Glob Health. 2014;2:e187-188. Tóm lược
- Mitjà O, Lukehart SA, Pokowas G, et al. Haemophilus ducreyi as a cause of skin ulcers in children from a yaws-endemic area of Papua New Guinea: a prospective cohort study. Lancet Glob Health. 2014;2:e235-241. Tóm lược
- Spinola SM. Haemophilus ducreyi as a cause of skin ulcers. Lancet Glob Health. 2014;2:e387. Tóm lược
- Marks M, Chi KH, Vahi V, et al. Haemophilus ducreyi associated with skin ulcers among children, Solomon Islands. Emerg Infect Dis. 2014;20:1705-1707. Toàn văn Tóm lược
- Gangaiah D, Webb KM, Humphreys TL, et al. Haemophilus ducreyi cutaneous ulcer strains are nearly identical to class I genital ulcer strains. PLoS Negl Trop Dis. 2015;9:e0003918. Toàn văn Tóm lược
- Lewis DA, Mitjà O. Haemophilus ducreyi: from sexually transmitted infection to skin ulcer pathogen. Curr Opin Infect Dis. 2016;29:52-57. Tóm lược
- González-Beiras C, Marks M, Chen CY, et al. Epidemiology of Haemophilus ducreyi infections. Emerg Infect Dis. 2016;22:1-8. Toàn văn Tóm lược
- World Health Organization. Global prevalence and incidence of selected curable sexually transmitted diseases: overview and estimates. 1995 [internet publication]. Toàn văn
- Steen R. Eradicating chancroid. Bull World Health Organ. 2001;79(9):818-26. Toàn văn Tóm lược
- Centers for Disease Control and Prevention. Sexually transmitted diseases surveillance 2016. Jan 2018 [internet publication]. Toàn văn
- Adams DA, Thomas KR, Jajosky RA, et al; Nationally Notifiable Infectious Conditions Group, CDC. Summary of notifiable infectious diseases and conditions – United States, 2015. MMWR Morb Mortal Wkly Rep. 2017 Aug 11;64(53):1-143. Toàn văn Tóm lược
- Spinola, SM. Chancroid and Haemophilus ducreyi. In: Holmes KK, Sparling PF, Stamm WE, et al, eds. Sexually transmitted diseases. 4th ed. New York, NY: McGraw-Hill, 2008:689-700.
- Sharma VK, Khandpur S. Changing patterns of sexually transmitted infections in India. Natl Med J India. 2004 Nov-Dec;17(6):310-9. Tóm lược
- Morse SA. Chancroid and Haemophilus ducreyi. Clin Microbiol Rev. 1989 Apr;2(2):137-57. Toàn văn Tóm lược
- Houinei W, Godornes C, Kapa A, et al. Haemophilus ducreyi DNA is detectable on the skin of asymptomatic children, flies and fomites in villages of Papua New Guinea. PLoS Negl Trop Dis. 2017 May 10;11(5):e0004958. Toàn văn Tóm lược
- Van Howe RS. Genital ulcerative disease and sexually transmitted urethritis and circumcision: a meta-analysis. Int J STD AIDS. 2007 Dec;18(12):799-809. Tóm lược
- Weiss HA, Thomas SL, Munabi SK, et al. Male circumcision and risk of syphilis, chancroid, and genital herpes: a systemic review and meta-analysis. Sex Transm Infect. 2006 Apr;82(2):101-10. Toàn văn Tóm lược
- Marrazzo JM, Handsfield HH. Chancroid: new developments in an old disease. In: Remington JS, Swartz MN, eds. Current clinical topics in infectious diseases. Malden MA: Blackwell Science; 1995:129-52.
- Greenblatt RM, Lukehart SA, Plummer FA, et al. Genital ulceration as a risk factor for human immunodeficiency virus infection. AIDS. 1988 Feb;2(1):47-50. Tóm lược
- Augenbraun MH. Genital skin and mucous membrane lesions. In: Bennett JE, Dolin R, Blaser MJ, eds. Mandell, Douglas, and Bennett’s principles and practice of infectious diseases. 8th ed. Philadelphia, PA: Saunders; 2015:1341-8.
- Al-Tawfiq JA, Harezlak J, Katz BP, et al. Cumulative experience with Haemophilus ducreyi 35000 in the human model of experimental infection. Sex Transm Dis. 2000 Feb;27(2):111-4. Tóm lược
- D’Costa LJ, Plummer FA, Bowmer I, et al. Prostitutes are a major reservoir of sexually transmitted diseases in Nairobi, Kenya. Sex Transm Dis. 1985 Apr-Jun;12(2):64-7. Tóm lược
- Ronald AR, Plummer FA. Chancroid and granuloma inguinale. Clin Lab Med. 1989 Sep;9(3):535-43. Tóm lược
- Plummer FA, D’Costa LJ, Nsanze H, et al. Epidemiology of chancroid and Haemophilus ducreyi in Nairobi, Kenya. Lancet. 1983 Dec 3;2(8362):1293-5. Tóm lược
- Spinola SM, Bauer ME, Munson RS Jr. Immunopathogenesis of Haemophilus ducreyi infection (chancroid). Infect Immun. 2002 Apr;70(4):1667-76. Toàn văn Tóm lược
- Bauer ME, Spinola SM. Localization of Haemophilus ducreyi at the pustular stage of disease in the human model of infection. Infect Immun. 2000 Apr;68(4):2309-14. Toàn văn Tóm lược
- Bong CT, Harezlak J, Katz BP, et al. Men are more susceptible than women to pustule formation in the experimental model of Haemophilus ducreyi infection. Sex Transm Dis. 2002 Feb;29(2):114-8. Tóm lược
- Spinola SM, Bong CT, Faber AL, et al. Differences in host susceptibility to disease progression in the human challenge model of Haemophilus ducreyi infection. Infect Immun. 2003 Nov;71(11):6658-63. Toàn văn Tóm lược
- Throm RE, Spinola SM. Transcription of candidate virulence genes of Haemophilus ducreyi during infection of human volunteers. Infect Immun. 2001 Mar;69(3):1483-7. Toàn văn Tóm lược
- Dutro SM, Wood GE, Totten PA. Prevalence of, antibody response to, and immunity induced by Haemophilus ducreyi hemolysin. Infect Immun. 1999 Jul;67(7):3317-28. Toàn văn Tóm lược
- Purven M, Lagergârd T. Haemophilus ducreyi, a cytotoxin-producing bacterium. Infect Immun. 1992 Mar;60(3):1156-62. Toàn văn Tóm lược
- Mount KL, Townsend CA, Bauer ME. Haemophilus ducreyi is resistant to human antimicrobial peptides. Antimicrob Agents Chemother. 2007 Sep;51(9):3391-3. Toàn văn Tóm lược
- Madhivanan P, Hernandez A, Gogate A, et al. Alcohol use by men is a risk factor for the acquisition of sexually transmitted infections and human immunodeficiency virus from female sex workers in Mumbai, India. Sex Transm Dis. 2005 Nov;32(11):685-90. Tóm lược
- O’Farrell N. Soap and water prophylaxis for limiting genital ulcer disease and HIV-1 infection in men in sub-Saharan Africa. Genitourin Med. 1993 Aug;69(4):297-300. Toàn văn Tóm lược
- Workowski KA, Bolan GA; Centers for Disease Control and Prevention. Sexually transmitted diseases treatment guidelines, 2015. MMWR Recomm Rep. 2015 Jun 5;64(RR-03):1-137. Toàn văn Tóm lược
- Ndinya-Achola JO, Kihara KN, Fisher LD, et al. Presumptive specific clinical diagnosis of genital ulcer disease (GUD) in a primary health care setting in Nairobi. Int J STD AIDS. 1996 May-Jun;7(3):201-5. Tóm lược
- Chapel TA, Brown WJ, Jeffres C, et al. How reliable is the morphological diagnosis of penile ulcerations? Sex Transm Dis. 1977 Oct-Dec;4(4):150-2. Tóm lược
- Behets FM, Andriamiadana J, Randrianasolo D, et al. Chancroid, primary syphilis, genital herpes, and lymphogranuloma venereum in Antananarivo, Madagascar. J Infect Dis. 1999 Oct;180(4):1382-5. Toàn văn Tóm lược
- Dangor Y, Ballard RC, da L Exposto F, et al. Accuracy of clinical diagnosis of genital ulcer disease. Sex Transm Dis. 1990 Oct-Dec;17(4):184-9. Tóm lược
- Behets FM, Liomba G, Lule G, et al. Sexually transmitted diseases and human immunodeficiency virus control in Malawi: a field study of genital ulcer disease. J Infect Dis. 1995 Feb;171(2):451-5. Tóm lược
- Htun Y, Morse SA, Dangor Y, et al. Comparison of clinically directed, disease specific, and syndromic protocols for the management of genital ulcer disease in Lesotho. Sex Transm Infect. 1998 Jun;74 Suppl 1:S23-8. Tóm lược
- Lewis DA. Chancroid: clinical manifestations, diagnosis, and management. Sex Transm Infect. 2003 Feb;79(1):68-71. Toàn văn Tóm lược
- Dangor Y, Radebe F, Ballard RC. Transport media for Haemophilus ducreyi. Sex Transm Dis. 1993 Jan- Feb;20(1):5-9. Tóm lược
- Alfa M. The laboratory diagnosis of Haemophilus ducreyi. Can J Infect Dis Med Microbiol. 2005 Jan;16(1):31-4. Toàn văn Tóm lược
- Lewis DA. Diagnostic tests for chancroid. Sex Transm Infect. 2000 Apr;76(2):137-41. Toàn văn Tóm lược
- Dylewski J, Nsanze H, Maitha G, et al. Laboratory diagnosis of Haemophilus ducreyi: sensitivity of culture media. Diagn Microbiol Infect Dis. 1986 Mar;4(3):241-5. Tóm lược
- Morse SA, Trees DL, Htun Y, et al. Comparison of clinical diagnosis and standard laboratory and molecular methods for the diagnosis of genital ulcer disease in Lesotho: association with human immunodeficiency virus infection. J Infect Dis. 1997 Mar;175(3):583-9. Tóm lược
- Totten PA, Kuypers JM, Chen CY, et al. Etiology of genital ulcer disease in Dakar, Senegal, and comparison of PCR and serologic assays for the detection of Haemophilus ducreyi. J Clin Microbiol. 2000 Jan;38(1):268-73. Toàn văn Tóm lược
- Patterson K, Olsen B, Thomas C, et al. Development of a rapid immunodiagnostic test for Haemophilus ducreyi. J Clin Microbiol. 2002 Oct;40(10):3694-702. Toàn văn Tóm lược
- Chui L, Albritton W, Paster B, et al. Development of the polymerase chain reaction for diagnosis of chancroid. J Clin Microbiol. 1993 Mar;31(3):659-64. Toàn văn Tóm lược
- Orle KA, Gates CA, Martin DH, et al. Simultaneous PCR detection of Haemophilus ducreyi, Treponema pallidum, and herpes simplex virus types 1 and 2 from genital ulcers. J Clin Microbiol. 1996 Jan;34(1):49-54. Toàn văn Tóm lược
- Mackay IM, Harnett G, Jeoffreys N, et al. Detection and discrimination of herpes simplex viruses, Haemophilus ducreyi, Treponema pallidum, and Calymmatobacterium (Klebsiella) granulomatis from genital ulcers. Clin Infect Dis. 2006 May 15;42(10):1431-8. Toàn văn Tóm lược
- Roy-Leon JE, Lauzon WD, Toye B, et al. In vitro and in vivo activity of combination antimicrobial agents on Haemophilus ducreyi. J Antimicrob Chemother. 2005 Sep;56(3):552-8. Toàn văn Tóm lược
- Knapp JS, Back AF, Babst AF, et al. In vitro susceptibilities of isolates of Haemophilus ducreyi from Thailand and from the United States to currently recommended and newer agents for the treatment of chancroid. Antimicrob Agents Chemother. 1993 Jul;37(7):1552-5. Toàn văn Tóm lược
- Lubwama SW, Plummer FA, Ndinya-Achola J, et al. Isolation and identification of Haemophilus ducreyi in a clinical laboratory. J Med Microbiol. 1986 Sep;22(2):175-8. Tóm lược
- Elkins C, Yi K, Olsen B, et al. Development of a serological test for Haemophilus ducreyi for seroprevalence studies. J Clin Microbiol. 2000 Apr;38(4):1520-6. Toàn văn Tóm lược
- Black CM, Morse SA. The use of molecular techniques for the diagnosis and epidemiologic study of sexually transmitted diseases. Curr Infect Dis Rep. 2000 Feb;2(1):31-43. Tóm lược
- Fleming DT, Wasserheit JN. From epidemiological synergy to public health policy and practice: the contribution of other sexually transmitted diseases to sexual transmission of HIV infection. Sex Transm Infect. 1999 Feb;75(1):3-17. Toàn văn Tóm lược
- Romero L, Huerfano C, Grillo-Ardila CF. Macrolides for treatment of Haemophilus ducreyi infection in sexually active adults. Cochrane Database Syst Rev. 2017 Dec 11;(12):CD012492. Toàn văn Tóm lược
- Annan NT, Lewis DA. Treatment of chancroid in resource-poor countries. Expert Rev Anti Infect Ther. 2005 Apr;3(2):295-306. Tóm lược
- Schmid GP. Treatment of chancroid, 1997. Clin Infect Dis. 1999 Jan;28 Suppl 1:S14-20. Toàn văn Tóm lược
- Al-Tawfiq JA, Palmer KL, Chen CY, et al. Experimental infection of human volunteers with Haemophilus ducreyi does not confer protection against subsequent challenge. J Infect Dis. 1999 May;179(5):1283-7. Toàn văn Tóm lược
- Afonina G, Leduc I, Nepluev I, et al. Immunization with the Haemophilus ducreyi hemoglobin receptor HgbA protects against infection in the swine model of chancroid. Infect Immun. 2006 Apr;74(4):2224-32. Toàn văn Tóm lược
Hình ảnh
Những người có đóng góp
// Các tác giả:
Tara Babu, MD
Assistant Professor of Medicine
Division of Infectious Diseases, University of Rochester Medical Center, Rochester, NY
CÔNG KHAI THÔNG TIN: TB declares that she has no competing interests.
// Lời cảm ơn:
Dr Tara Babu would like to gratefully acknowledge Dr Marguerite A. Urban and Dr Christina Bailey, previous contributors to this topic. MAU and CB declare that they have no competing interests.
// Những Người Bình duyệt:
Eva Jungmann, FRCP, MSc
Consultant Physician
GUM/HIV Camden Primary Care Trust, Archway Sexual Health Clinic, London, UK
CÔNG KHAI THÔNG TIN: EJ declares that she has no competing interests.
Diane M. Janowicz, MD
Assistant Research Professor in Medicine
Indiana University Department of Medicine, School of Medicine, Indianapolis, IN
CÔNG KHAI THÔNG TIN: DMJ declares that she has no competing interests.
Xem thêm:
Liệt dạ dày: Nguyên nhân, chẩn đoán và hướng dẫn điều trị theo BMJ