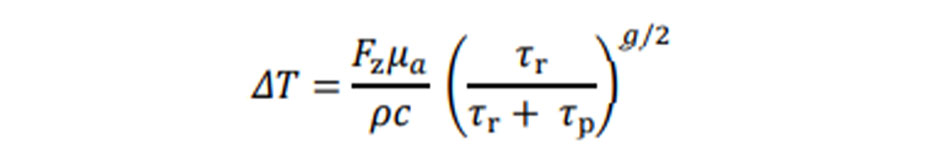Bệnh da liễu
Korean skin và các loại laser trong việc điều trị các bệnh về da
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Nhà thuốc Ngọc Anh – Bài viết Korean skin và các loại laser của các tác giả Jae Dong Lee, Jong Kook Lee, Min Jin Maya Oh được biên dịch bởi Bác sĩ Trần Thanh Liêm.
Nhiều bài báo và văn bản về laser trong da liễu thường mô tả về laser đối với làn da trắng. Trong các bài báo hoặc các chương điều trị laser của “da sẫm màu” hoặc dân tộc, không trắng, da sắc tố được mô tả ở [1-4]. Ở đây, thuật ngữ “darker skin (da sẫm màu)” dùng để chỉ tất cả các chủng tộc ngoại trừ người da trắng, bao gồm Trung Quốc, Nhật Bản. Ấn Độ, Pakistan, Tây Ban Nha, Mỹ La-tinh, Châu Phi, Caribbean có nguồn gốc Châu Phi và người Mỹ gốc Phi. Phân loại da theo Fitzpatrick là III, IV, V và VI [5].
Tuy nhiên, cần lưu ý rằng hầu hết bệnh nhân mà tôi (tác giả) điều trị tại các phòng khám tư nhân là người Hàn Quốc. Người Hàn Quốc không phải là người da trắng, nhưng họ cũng không có làn da quá đen như người da đen châu Phi. Người Hàn Quốc thuộc chủng tộc da vàng, có màu da sáng hơn so với người Châu Phi và Ấn Độ. Ngoài ra, người Hàn Quốc không có loại da Fitzpatrick IV và chỉ có V hoặc thấp hơn [6]. Điều này cần được ghi nhớ khi đánh giá các tài liệu và văn bản. Điều này cũng cần được xem xét trong việc lựa chọn và điều trị laser.
1. Đặc điểm của da sẫm màu
1.1 Sự khác biệt giữa da trắng và da sẫm màu
Da sẫm màu khác với da trắng (Bảng 1)
| Bảng 1 Đặc điểm của da sẫm màu |
| Hàm lượng melanin thượng bì cao |
| Tế bào hắc tố hoạt động |
| Lớp bì dày hơn (tăng phản ứng trung mô) |
| Nhiều rối loạn sắc tố |
Nếp nhăn là triệu chứng chính của quá trình lão hóa da ở người da trắng, nhưng sắc tố da như đốm nâu và đồi mồi là những triệu chứng chính được nhìn thấy ở da sậm màu hơn. Ngoài ra, da sậm màu có hoạt động cao hơn của trung mô, dẫn đến tỉ lệ sẹo lồi, sẹo phì đại cao hơn da trắng và ban đỏ vẫn tồn tại trong quá trình tái tạo vết thương [3]. Tuy nhiên, người Hàn Quốc ít bị sẹo lồi hay sẹo phì đại như người da đen.Thứ ba, da sẫm màu có lớp bì dày và trung mô hoạt động cao. Da sẫm màu chứa nhiều hắc tố hơn da trắng, dẫn đến lớp da dày hơn và ít nếp nhăn trên khuôn mặt .Thứ hai, tế bào hắc tố hoạt động. Tế bào hắc tố được kích hoạt để quá trình sản xuất melanin hoạt động ngay cả khi có một kích thích nhỏ hoặc tia UV. Do đó, PIH, một trong những tác dụng phụ của laser, là một vấn đề ở da sẫm màu [3]. Ngược lại, nếu chiếu tia laser với cường độ năng lượng cao sẽ làm giảm hoạt động của tế bào hắc tố, melanin không được sản sinh gây nên hiện tượng giảm sắc tố, da trở nên trắng hơn so với xung quanh và dễ nhận thấy hơn. Ngoài ra, có nhiều vết nám ở da sẫm màu hơn, cho thấy khả năng kích hoạt tế bào hắc tố cao hơn người da trắng.Đầu tiên, hàm lượng melanin của lớp thượng bì cao hơn người da trắng. Sở dĩ có hàm lượng melanin ao so với người da trắng là để bảo vệ da khỏi tia cực tím mạnh. Tuy nhiên, hàm lượng hắc tố thượng bì cao này gây khó khăn cho việc điều trị tổn thương da bằng laser [3]. Ví dụ, liệu pháp mạch máu có thể không hiệu quả hoặc kém hiệu quả hơn người da trắng và thậm chí có tác dụng phụ.
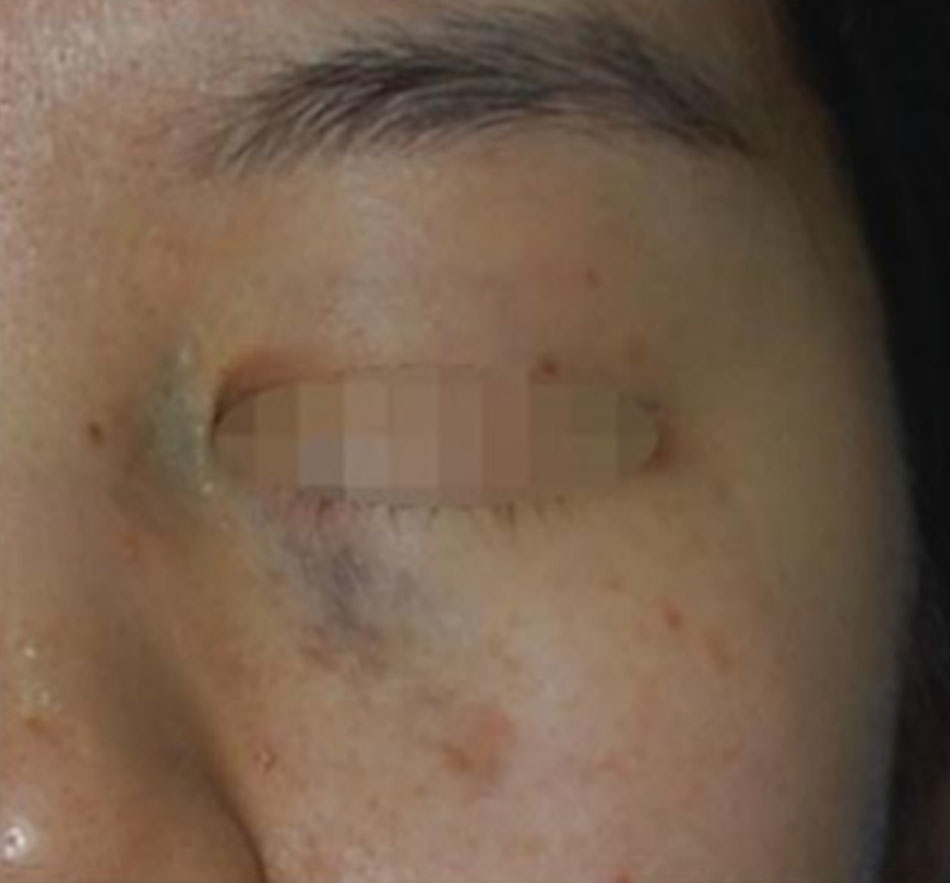
Thứ tư, da sẫm màu có nhiều thương tổn sắc tố. Đặc biệt như bớt Ota, Hori’s và nám da (Hình 1)[5]. Người da trắng, điều trị laser chủ yếu là thương tổn mạch máu và nếp nhăn, nhưng những bệnh nhân có làn da sẫm màu được chiếu tia laser chủ yếu điều trị các thương tổn sắc tố. Mặt khác, tỷ lệ mắc ung thư hắc tố, là một loại ung thư da, tỉ lệ mắc bệnh của người da đen lại thấp hơn so với người da trắng [3]. Vì vậy, sẽ ít cảm thấy lo lắng hơn khi loại bỏ các nốt ruồi.
1.2 Đường cong hấp thụ của melanin
Đường cong hấp thụ của melanin có sự phân bố rộng từ 200 đến 1200 nm (Hình 2). Trong vùng tử ngoại và vùng nhìn thấy của đường cong hấp thụ, đường cong hấp thụ cao và liên tục giảm khi bước sóng càng dài.
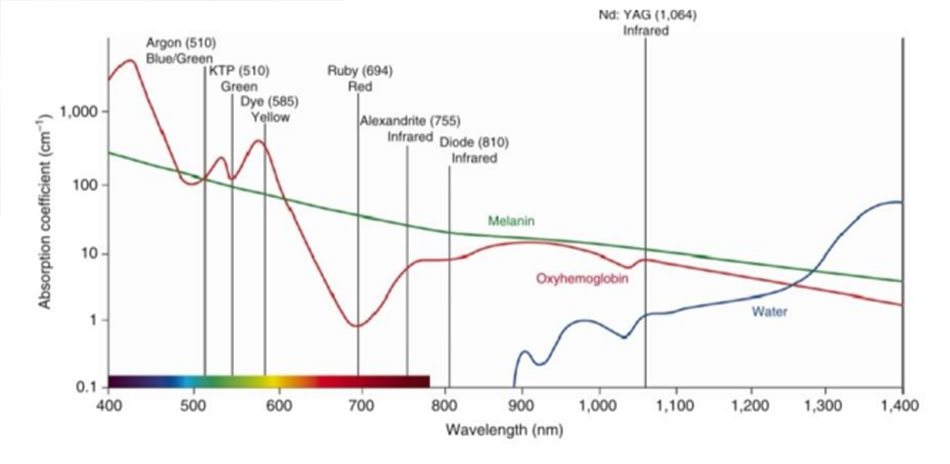
Do đó, bước sóng ngắn hơn có hệ số hấp thụ melanin cao hơn và bước sóng dài hơn có hệ số hấp thụ thấp hơn [3].
Sự phân bố rộng rãi của đường cong hấp thụ của melanin trong điều trị bằng laser có trở ngại đối với da sẫm màu [5]. Vì melanin có một đường cong hấp thụ trên diện rộng, các tác dụng phụ có thể xảy ra ở hầu hết các phương pháp điều trị bằng laser. Đặc biệt, có rất nhiều tác dụng phục trong quá trình điều trị mạch máu bằng cách sử dụng bước sóng ngắn 500 nm, và nên cẩn thận trong quá trình tẩy lông và điều trị sắc tố.
1.3 Tăng melanin thượng bì
Lý do tại sao da sẫm màu đặc biệt có vấn đề trong điều trị bằng laser so với người da trắng là do hàm lượng melanin cao của lớp thượng bì, như đã đề cập trước đó. Các vấn đề cụ thể như sau.
Đầu tiên, đối với những người có màu da rất tối Fitzpatrick VI, được biết rằng cùng một mật độ năng lượng dẫn đến kết quả năng lượng cao hơn 40% so với các loại da sáng màu của Fitzpatrick I và II [7]. Ngoài ra còn có rủi ro cao của các tác dụng phụ như phồng rộp, tăng sắc tố và giảm sắc tố. Để tham khảo, dựa trên thực tế loại da Fitzpatrick VI cho kết quả năng lượng cao hơn 40% so với loại da Fitzpatrick I và II, tôi (tác giả) giảm mật độ năng lượng khoảng 20% cho bệnh nhân với loại da Fitzpatrick IV và V so với thông thường (thường được sử dụng với loại da Fitzpatrick III).
Thứ hai, melanin thượng bì hoạt động như một chất mang màu cạnh tranh trong điều trị bằng laser. Ví dụ, trong laser mạch máu hoặc tẩy lông bằng laser, các photon đi qua lớp thượng bì và vào lớp bì. Do hàm lượng melanin thượng bì cao, hầu hết các photon được hấp thụ bởi melanin và các photon đến mạch máu hoặc chân tóc bị giảm làm giảm hiệu quả điều trị [4]. Mặt khác, ngày càng tăng năng lượng để bù đắp cho việc thiếu hiệu ứng có thể dẫn đến quá nhiều năng lượng trong lớp thượng bì, gây nên phản ứng phụ.
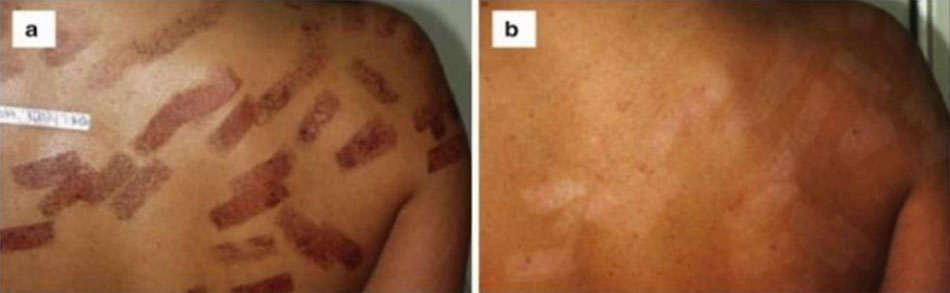
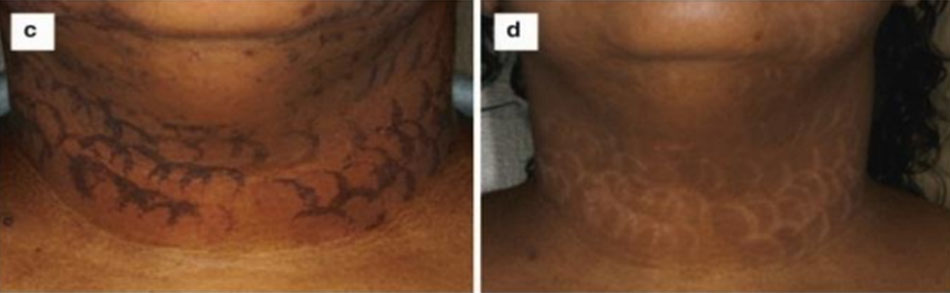
Thứ ba, khi điều trị sắc tố thượng bì, do sự khác biệt nhỏ về sắc tố melanin giữa tổn thương sắc tố và da bình thường, mật độ năng lượng thấp không đạt được hiệu quả. Nhưng nếu tăng mật độ năng lượng, melanin bình thường ở da có thể phản ứng và giảm sắc tố có thể xảy ra. Một ví dụ là dấu chân hổ (dấu chân) do IPL gây ra (Hình 3)[8].
2. An toàn trong điều trị laser đối với da sẫm màu
Một số y văn về laser cung cấp một số phương pháp trong giảm tác dụng phụ khi điều trị đối với da sẫm màu (Bảng 2). Chúng ta hãy xem xét từng phương pháp để xem nó có phù hợp với làn da của người Hàn Quốc hay không.
2.1 Hệ thống phân loại da Fitzpatrick
Có một số cách để phân loại da của bệnh nhân. Nhưng phương pháp được sử dụng nhiều nhất là hệ thống phân loại da Fitzpatrick. Phân loại da Fitzpatrick lần đầu tiên được sử dụng sau khi điều trị UVA với Psoralen (PUVA) trên bệnh nhân vảy nến, cho thấy rằng một số bệnh nhân có thể dễ dàng phát triển các thương tổn sắc tố và một số bệnh nhân da dễ bị bỏng.
Trong phân loại da Fitzpatrick, loại da được phân làm sáu loại (Bảng 3). Trong điều trị bệnh vảy nến, loại da Fitzpatrick đã được sử dụng để nghiên cứu liều đỏ da tối thiểu (MED) cho từng loại da và để xác định lượng chiếu xạ PUVA thích hợp cho từng loại da [10].
Bảng 2 Phương pháp giảm tác dụng phụ ở da sẫm màu [2,4]
| Để ngăn ngừa các tác dụng phụ khi điều trị đối với da màu |
|
Bảng 3 Phân loại da Fitzpatrick theo bảng câu hỏi (Đã sửa đổi từ [11])
| Loại | Cháy nắng | Sạm da |
| I | Dễ dàng | Không bao giờ |
| II | Dễ dàng | Tối thiểu, khó khăn |
| III | Vừa phải | Vừa phải và đồng nhất |
| IV | Tối thiểu | Vừa phải và dễ dàng |
| V | Hiếm khi | Nhiều |
| VI | Không bao giờ | Nhiều |
Bảng 4 Phân loại da Fitzpatrick bằng cách quan sát đơn giản. (Đã sửa đổi từ [11]
| Loại | Các đặc tính tiêu biểu |
| I | Da trắng nhợt nhạt; tóc vàng hoặc đỏ; mắt xanh; tàn nhang |
| II | Da trắng sáng; tóc vàng hoặc đỏ; mắt màu xanh lam, xanh lục nhạt |
| III | Da màu kem, trắng; bất kỳ màu tóc hoặc màu mắt nào |
| IV | Da nâu vừa phải, người Địa Trung Hải |
| V | Da nâu sẫm, người Trung Đông |
| VI | Sắc tố đậm từ nâu sẫm đến đen |
Phân loại da Fitzpatrick (FST) ban đầu được sử dụng để phân loại da trắng, và ban đầu chỉ có 4 loại từ I đến IV. Tuy nhiên, loại da Fitzpatrick V và VI sau đó đã được thêm vào, dẫn đến tổng cộng có sáu loại da [6].
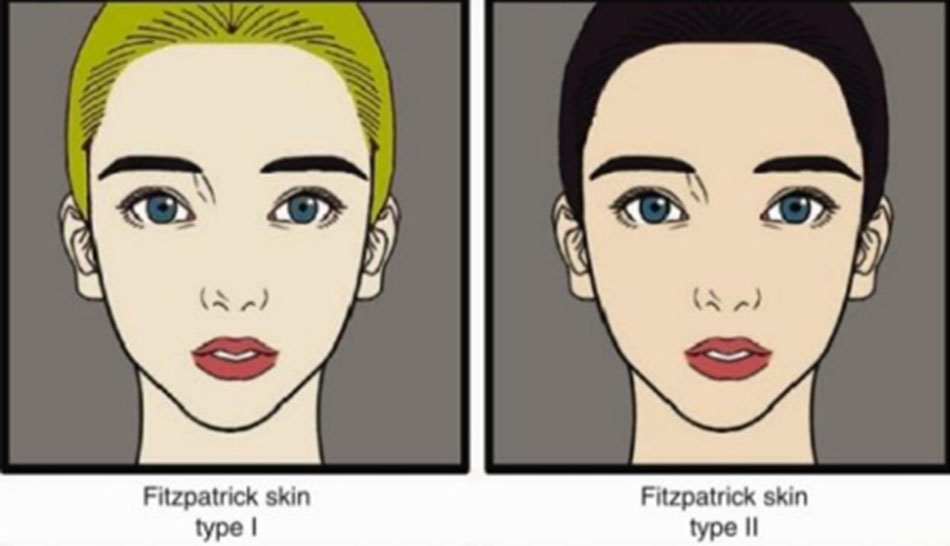
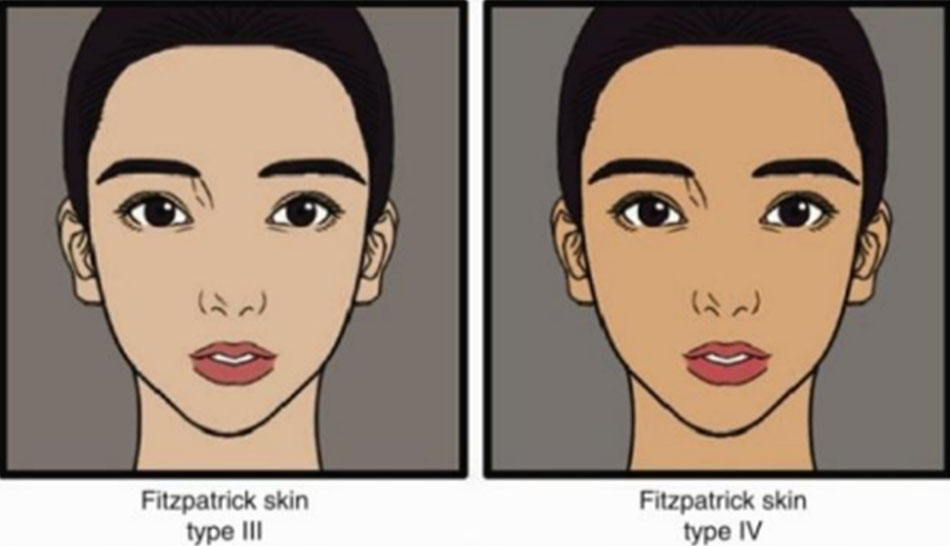
FST cũng được sử dụng đơn giản như một cách mô tả màu da của bệnh nhân. Nói cách khác, điều này được sử dụng để phân loại da chỉ bằng cách quan sát màu da, thay vì hỏi xem da có bị rám nắng, cháy nắng không dưới ánh mặt trời (Bảng 4, Hình 4).
FST có thể được chia thành (1) FST theo bảng câu hỏi và (2) FST bằng cách quan sát đơn giản. Trong y văn về da liễu, phân loại da Fitzpatrick thường được sử dụng để mô tả màu da, thay vì mô tả xu hướng rám nắng hoặc cháy nắng. Nguyên nhân tại sao FST được sử dụng như một phương pháp để thể hiện màu da có lẽ là do màu sắc da và FST phù hợp với nhau ở một mức độ nào đó bởi vì hầu hết các FST ban đầu là người da trắng. Một lý do khác có thể là bởi vì hầu hết các bài báo và y văn về da liễu mục tiêu hầu hết là người da trắng.
FST đã được áp dụng trong nhiều lĩnh vực bao gồm điều trị bằng laser cũng như điều trị bệnh vảy nến, nhưng hai vấn đề đã xảy ra trong quá trình áp dụng FST [10].
Đầu tiên, một số tác giả thách thức dự đoán của MED bằng bảng câu hỏi. Trong một nghiên cứu, FST theo bảng câu hỏi và MED không tương quan. Thay vì màu da, màu mắt, tóc, tỷ lệ tàn nhang và số lượng nevi và MED có tương quan với nhau.
Hình 4 Phân loại da Fitzpatrick bằng cách quan sát đơn giản (Sao lại từ [12]).

Một nghiên cứu khác về bệnh nhân Châu Á và Ả Rập nhận thấy rằng FST bằng bảng câu hỏi không tương quan với MED cho thấy rằng rất khó để áp dụng FST trên da của một số dân tộc Nói cách khác, nó có nghĩa là FST theo bảng câu hỏi không thể dự đoán hoàn toàn khuynh hướng về vấn đề rám nắng và sắc tố da. Tuy nhiên, tôi (tác giả) tin rằng FST theo bảng câu hỏi là cách hiệu quả nhất để dự đoán sắc tố và xu hướng cháy nắng hơn các phân loại da khác.
Thứ hai, một số tác giả đã phát hiện ra rằng, đặc biệt là ở những người da sẫm màu, phân loại da Fitzpatrick và MED không phù hợp. Ví dụ, hậu duệ của chủng tộc châu Phi thuộc loại da Fitzpatrick loại V (nâu) và VI (nâu sẫm) được phân loại da Fitzpatrick bằng cách quan sát đơn giản, nhưng khi được hỏi, họ thường nói rằng họ bị cháy nắng. Nói cách khác, loại da của Fitzpatrick theo bảng câu hỏi là III hoặc IV. Các phản ứng trên da (sắc tố và xu hướng cháy nắng) do tia cực tím không thể được dự đoán chỉ với các sắc tố thượng bì cho biết màu da.
Vì vậy, tôi (tác giả) tin rằng phân loại da Fitzpatrick bằng cách quan sát đơn giản không phải là một phương pháp tốt. Ngoài ra, vì mục đích chính của chúng tôi (nhóm tác giả) là sử dụng loại da Fitzpatrick để kiểm tra xu hướng sắc tố của da sau quy trình laser, chúng tôi nên ưu tiên loại da Fitzpatrick bằng bảng câu hỏi.
Cuối cùng, vì phân loại da Fitzpatrick theo bảng câu hỏi và phân loại da Fitzpatrick bằng cách quan sát đơn giản có ý nghĩa khác nhau, khi viết các bài báo về da liễu hoặc xuất bản một bài báo, cần phải làm rõ loại da đó là loại da Fitzpatrick bằng bảng câu hỏi hay bằng cách quan sát đơn giản.
2.2 Lựa chọn bệnh nhân
Trong một buổi hội thảo về laser, một bác sĩ đã từng hỏi tôi (tác giả), “làm thế nào để sàng lọc những bệnh nhân có xu hướng mắc các tác dụng phụ, đặc biệt là PIH, để có thể tránh được các thủ thuật ở những bệnh nhân này.” Câu hỏi này đặt ra hai nghi vấn. Đầu tiên, chúng ta có thể lựa chọn chính xác những bệnh nhân có nguy cơ phát triển PIH không? Thứ hai, việc sàng lọc bệnh nhân có nguy cơ mắc PIH có đúng không?
Vấn đề là việc phân chia các loại da của Fitzpatrick không mang tính khách quan, tức là không sử dụng máy ảnh hoặc máy móc mà mang tính chủ quan vì loại da được xác định thông qua “câu hỏi”. Ví dụ: nếu bạn trả lời “Không” cho câu hỏi “Da bạn có bị rám nắng vào mùa hè không?” Thì loại da của bạn là I, II, III. Nếu bạn trả lời “Có” cho câu hỏi đó, câu hỏi tiếp theo sẽ là “Nó có chuyển sang màu đỏ và sau đó chuyển sang màu đen không? (loại da IV), Hay nó trở nên đen ngay lập tức? (loại da V). ” Loại da Fitzpatrick rất không chính xác vì nó được phân chia bằng bảng câu hỏi. Đặc biệt, ngày nay nhiều người sử dụng kem chống nắng nên rất khó phân biệt loại da của Fitzpatrick bằng bảng câu hỏi.
Yun và cộng sự. đã điều tra các loại da của Fitzpatrick ở 1296 người Hàn Quốc (Bảng 5) [6]. Kết quả cho thấy khoảng 50% người Hàn Quốc có loại da III và 40% có loại da Fitzpatrick IV và V (cả hai yếu tố nguy cơ PIH). Không có loại da Fitzpatrick VI. Tuy nhiên, nếu bạn xem xét kỹ hơn bài báo này, có thể đưa ra một cách hiểu khác.
Yun và cộng sự đã điều tra mối quan hệ giữa các loại da Fitzpatrick và màu da ở người Hàn Quốc. Màu da 1, 2, 3 và 4 là màu da của bệnh nhân (Màu da 1: tương đối sáng, Màu da 2: bình thường, Màu da 3: tương đối sẫm, Màu da 4: rất tối). Hãy cùng xem xét một số điều thú vị về kết quả. Đầu tiên, ở màu da 1 và 2, tỷ lệ da Fitzpatrick loại IV và V là 33,1%. Nói cách khác, điều đó có nghĩa là một phần ba số bệnh nhân có làn da tương đối sáng khi bác sĩ nhìn thấy có thể bị PIH. Thứ hai, những bệnh nhân đến khám và muốn điều trị tại các phòng khám laser thường có làn da sẫm màu hơn. Sau đó, loại trừ màu da 1, bao nhiêu phần trăm da Fitzpatrick loại IV và V ở da 2, 3 và 4? 49,1%, gần một nửa.
Bảng 5 Phân loại da Fitzpatrick (FST) người Hàn Quốc. Phân loại tùy theo tình trạng da sau khi tắm nắng trong 30 – 45 phút mà không cần thoa bất cứ thứ gì trong mùa xuân [13].
| Loại | % | Câu hỏi (đối với da) |
| I | 2.4% | Không lập tức đỏ hoặc sẫm màu |
| II | 8.8% | Nhanh đỏ và hơi sẫm |
| III | 48.8% | Đỏ và sẫm màu |
| IV | 22.2% | Đỏ nhẹ hoặc sẫm màu ngay |
| V | 17.8% | Hiếm khi đỏ và sẫm màu |
| VI | 0% | Không bao giờ đỏ và sẫm màu |
Nói cách khác, một nửa số bệnh nhân đến phòng khám để điều trị bằng laser có thể có nguy cơ phát triển PIH. Thứ ba, mặc dù không có ý nghĩa thống kê do cỡ mẫu nhỏ (9 bệnh nhân), tất cả bệnh nhân có da rất sẫm (màu da 4) tương ứng với loại da Fitzpatrick IV và V.
Hãy quay lại câu hỏi thứ hai. Việc sàng lọc bệnh nhân có nguy cơ mắc PIH có đúng không? Theo khảo sát trên, ít nhất 40–50% bệnh nhân không nên điều trị. Điều này có khả thi trong thực tế tư nhân không? Sau đó chúng ta phải làm gì? Tôi (tác giả) giả định rằng “tất cả bệnh nhân đều có thể phát triển PIH.” Do đó, trước tiên, một phương pháp điều trị tạo ra ít PIH hơn nên được lựa chọn. Thứ hai, nếu PIH xảy ra, cần tìm cách loại bỏ nó nhanh chóng.
2.3 Phân loại da Lancer Ethnicity Scale
Lancer Nationity Scale (LES) là một phương pháp phân loại các loại da theo dân tộc (Bảng 6). Số lượng các loại da theo dân tộc của ông nội, bà nội, ông ngoại và bà ngoại được cộng lại và sau đó chia cho 4, dẫn đến loại da của một người [3].
Hạn chế của LES là hầu hết người Hàn Quốc thuộc một chủng tộc. Trong những năm gần đây, các gia đình đa văn hóa đã tăng lên, nhưng hầu hết là của một chủng tộc. Người Hàn Quốc có LES loại 4. Ông nội, bà nội, ông ngoại và bà ngoại đều có LES loại 4. Kết quả là tôi (tác giả) cũng là LES loại 4. LES loại 4 đại diện cho những rủi ro đáng kể. Nói cách khác, người Hàn Quốc đều có loại da “rất nguy hiểm” khi điều trị bằng laser.
2.4 Bước sóng dài (Hiệu ứng bỏ qua thượng bì)
Hình 6 là hình phổ biến nhất mà bạn nhìn thấy tại một hội nghị sau khi bạn mua thiết bị laser đầu tiên của mình. Hình này cho thấy các đường cong hấp thụ cho ba chromophores
Bảng 6 Phân loại da Lancer Nationity Scale
| Vùng địa lý | FTS | LES |
| Người African | ||
| Trung Đông, Tây Phi | V | 5 |
| Eritrean và Ethiopia | V | 5 |
| Bắc Phi, Trung Đông | V | 5 |
| Người Arabian | ||
| Do Thái Sephardic | III | 4 |
| Người Châu Á | ||
| Trung Quốc, Hàn Quốc, Nhật Bản, Thái Lan, Việt Nam | IV | 4 |
| Philippines, Polynesian | IV | 4 |
| Người Châu Âu | ||
| Do Thái Ashkenazi | II | 6 |
| Celtic | I | 1 |
| Trung và Đông Âu | III | 2 |
| Bắc Âu | I-II | 1 |
| Bắc Âu (tổng hợp) | I | 1-2 |
| Nam Âu, Địa Trung Hải | III | 3-4 |
| Người Latin, Trung và Nam Mỹ | ||
| Da đỏ Trung và Nam Mỹ | IV | 4 |
| Người Bắc Mỹ | ||
| Người Bắc Mỹ bản địa (bao gồm cả người Inuit) | II | 3 |
Yếu tố rủi ro: LES 1 = Rất thấp, LES 2 = thấp, LES 3 = vừa phải, LES 4 = có ý nghĩa, LES 5 = đáng kể. Sao lại từ [14]
Các bác sĩ mới bắt đầu điều trị bằng laser thường hiểu sai con số này khi nghĩ rằng “tia laser hồng ngọc là tốt nhất trong số các loại laser sắc tố Q-switched.” Tại sao có sự hiểu lầm này?
“Sự khác biệt về hệ số hấp thụ giữa hai tế bào sắc tố càng lớn thì nhiệt độ của mô đích càng cao, vì vậy việc hạ nhiệt độ của mô xung quanh sẽ có hiệu quả và ít tác dụng phụ hơn”. Đây là sự thật. “Do đó, trong số các loại laser sắc tố Q-switch như laser ruby, laser alexandrite và laser Nd: YAG, laser ruby có hệ số hấp thụ melanin cao và hệ số hấp thụ hemoglobin thấp và có thể được coi là laser tốt nhất.” Điều này có đúng không?
Bảng 7 cho thấy các hệ số hấp thụ theo bước sóng [16]. Ruby laser (694 nm) không được thấy trong bảng này.
Bảng 7 Hệ số hấp thụ cho các chromophores tương ứng. (Sao chép từ [15])
| 532 nm | 595 nm | 755 nm | 800 nm | 1064 nm | |
| Hb | 219 cm-1 | 114 cm-1 | 8.4 cm-1 | 4.1 cm-1 | 0.3 cm-1 |
| HbO2 | 237 cm-1 | 36 cm-1 | 3 cm-1 | 4.4 cm-1 | 3 cm-1 |
| Blood (68% oxy, 32 % deoxy) | 231 cm-1 | 61 cm-1 | 4.7 cm-1 | 4.3 cm-1 | 2.1 cm-1 |
| Melanin (12% volume fraction) | 67 cm-1 | 46 cm-1 | 21 cm-1 | 17 cm-1 | 7 cm-1 |
| Tỷ lệ (melanin/blood) | 0.3 cm-1 | 0.5 cm-1 | 4.5 cm-1 | 4 cm-1 | 3.3 cm-1 |
vì vậy chúng ta hãy xem xét laser alexandrite 755 nm có hệ số hấp thụ tương tự như laser hồng ngọc. Như đã đề cập trước đó, loại laser có tỷ lệ hệ số hấp thụ melanin trong máu cao nhất là laser alexandrite (4,5). Vì vậy, không phải laser tốt nhất cho mạch máu là laser 532 nm với hệ số hấp thụ melanin thấp nhất so với máu (0,3)? Tuy nhiên, trên thực tế, laser 595 nm được coi là an toàn hơn nhiều so với laser 532 nm. Tại sao điều này rất quan trọng?
Tác dụng phụ đáng lo ngại nhất của quy trình laser ở vùng da sẫm màu là PIH. Vấn đề là chúng tôi (tác giả) nghĩ rằng nguyên nhân của PIH này chỉ giới hạn ở nguyên nhân do mạch máu. Như đã giải thích trong “Chương 4”việc vỡ màng tế bào là nguyên nhân gây PIH phổ biến hơn nguyên nhân do mạch máu. Điều này là do các mạch máu có thể vỡ ra sau khi màng tế bào bị vỡ. Tác dụng phụ có thể được giảm bớt bằng cách làm suy yếu sức nổ.
Vì vậy, tôi nghĩ rằng thực tế là hệ số hấp thụ melanin theo cấp số nhân quan trọng hơn hệ số hấp thụ. Các đơn vị trục y đang tăng theo cấp số nhân với các đơn vị 1, 10, 100 và 1000, thay vì 1, 2, 3 và 4 (Hình 6). Nói cách khác, chúng tôi cho rằng laser ruby có hệ số hấp thụ melanin cao hơn một chút so với laser alexandrite, nhưng là cao gấp đôi. Nếu nhiệt độ tăng từ 35 đến 200°C khi xử lý lentigo bằng laser alexandrite, thì chênh lệch nhiệt độ ΔT do laser alexandrite tạo ra là 165°C. Laser ruby có hệ số hấp thụ cao gấp đôi so với laser alexandrite, vì vậy 330°C, tức là gấp đôi chênh lệch nhiệt độ, được cộng vào nhiệt độ ban đầu là 35°C, và nhiệt độ là 365°C. Khi nhiệt độ tăng mạnh, hiệu ứng quang cơ trở nên lớn hơn nhiều.
Nói cách khác, công suất nổ trở nên lớn hơn. Vì vậy, laser với hệ số hấp thụ càng thấp thì càng an toàn. Trong (Hình 6), nó trở nên an toàn hơn khi bạn đi đến bên phải của đường cong melanin. Đó là lý do tại sao các bước sóng dài hơn được coi là an toàn trong nhiều văn bản laser [2, 4, 5].
Tuy nhiên, trong phương trình dưới đây [17], ngay cả khi hệ số hấp thụ cao, giảm mật độ năng lượng cuối cùng dẫn đến cùng một nhiệt độ, do đó không có sự khác biệt về hiệu ứng hoặc tác dụng phụ.
𝛥𝑇: Nhiệt độ gia tăng mong muốn của mục tiêu
𝜇𝑎: Hệ số hấp thụ
Fz: Mật độ năng lượng khu vực bề mặt
ρ: Tỉ trọng
c: Nhiệt dung riêng
g: Yếu tố hình học (1 cho mặt phẳng, 2 cho hình trụ và 3 cho hình cầu)
𝜏p: Thời gian phát xung laser
𝜏r: Thời gian thải nhiệt (TRT)
Bảng 8 trình bày các số mô phỏng, tôi (tác giả) sẽ ví dụ để rõ hơn. Giả sử rằng nhiệt độ chúng ta muốn là 73°C và nhiệt độ tại đó PIH xảy ra là 75°C. 532 và 1064 nm có sự khác biệt gấp mười lần về hệ số hấp thụ. Do đó, nhiệt độ của mô đích là như nhau khi 10 J/cm2 được chiếu bằng tia laser 1064 nm và 1 J/cm2 được chiếu bằng tia laser 532 nm.
Tuy nhiên, vì 532 nm có thể tăng năng lượng ở những khoảng 0,1 J/cm2 , nhiệt độ tăng 7°C, 1 J/cm2 không hiệu quả, 1,1 J/cm2 hiệu quả nhưng xảy ra PIH. Mặt khác, laser 1064 nm cũng có thể tăng năng lượng với khoảng cách 0,1 J/cm2 , nhưng hệ số hấp thụ bằng một phần mười, do đó nhiệt độ tăng lên 0,7°C. Do đó, laser 1064 nm có hiệu quả ở 10,5, 10,6 và 10,7 J/cm2 , và không có PIH nào được tạo ra.
Bảng 8 Bảng thay đổi nhiệt độ theo mật độ năng lượng. Những con số được mô phỏng.
| 532 nm (𝜇a=70 cm-1) | 1064 nm (𝜇a=7 cm-1) | ||
| 1.0 J/cm2 | 70.0°C | 10.0 J/cm2 | 70.0°C |
| 1.1 J/cm2 | 77.0°C | 10.1 J/cm2 | 70.7°C |
| 1.2 J/cm2 | 84.0°C | 10,2 J/cm2 | 71.4°C |
| 10.3 J/cm2 | 72.1°C | ||
| 10.4 J/cm2 | 72.8°C | ||
| 10.5 J/cm2 | 73.5°C | ||
| 10.6 J/cm2 | 74.2°C | ||
| 10.7 J/cm2 | 74.9°C | ||
| 10.8 J/cm2 | 75.6°C | ||
Tia laser có hệ số hấp thụ thấp có thể tăng nhiệt độ lên từng chút một so với laser có hệ số hấp thụ cao, ngay cả khi mật độ năng lượng là như nhau. Bước sóng ngắn hơn có thể có ít hoặc không có phạm vi điều trị an toàn (therapeutic window) trong khi phạm vi điều trị an toàn của bước sóng dài hơn thì rộng hơn.
Có một điều nữa cần xem xét vì người Hàn Quốc có hàm lượng melanin thượng bì cao. Tùy thuộc vào bước sóng, có một số bước sóng được hấp thụ tốt hơn bởi các sắc tố thượng bì và một số bước sóng được các lớp bì hấp thụ tốt hơn. Bước sóng dưới 800nm được hấp thụ tốt hơn bởi các sắc tố thượng bì và bước sóng trên 800nm được hấp thụ tốt hơn bởi lớp bì [3]. Tại sao điều này xảy ra? Giống như tán xạ xảy ra trong lớp bì, bước sóng ngắn thường đáp ứng melanin và được hấp thụ tốt trong lớp thượng bì, dẫn đến tương đối ít photon vào lớp bì. Bước sóng dài hơn gặp ít melanin trong lớp thượng bì (bỏ qua thượng bì) để nhiều photon hơn vào lớp bì. Ranh giới của các bước sóng này là khoảng 800nm. Vì vậy, chúng tôi sử dụng laser diode 810nm để triệt lông và laser 1064nm để xử lý hình xăm da. Laser Ruby 694nm hoặc laser Alexandrite 755nm, thậm chí 532nm laser được sử dụng để điều trị các sắc tố thượng bì.
Tuy nhiên, bước sóng trên 800 nm không được hấp thụ hoàn toàn bởi lớp thượng bì. Do đó, việc làm mát thượng bì là điều cần thiết trong quá trình triệt lông bằng laser với laser 810nm và 1064 nm. Vì lý do tương tự, laser Q-switch Nd: YAG 1064nm không hoàn toàn bị lớp thượng bì hấp thụ, nhưng vì laser có độ hấp thụ thấp, nên nó thích hợp để sử dụng trong “laser toning”.
Tóm lại, các kết luận sau đây được đưa ra.
- Laser có hệ số hấp thụ thấp hơn thì an toàn hơn. Trong trường hợp có melanin, laser có bước sóng nằm bên phải đường cong hấp thụ sẽ an toàn hơn (bước sóng dài hơn).
- Bước sóng dưới 800 nm chủ yếu được sử dụng để điều trị sắc tố thượng bì, trong khi bước sóng hơn 800 nm chủ yếu được sử dụng để điều trị sắc tố bì (bỏ qua thượng bì).
Từ giờ trở đi, tôi (tác giả) sẽ xác định hai kết luận đã nói ở trên là “hiệu ứng bỏ qua thượng bì” để dễ giải thích.
Hiệu ứng bỏ qua thượng bì có thể được áp dụng ở đâu? Điều này có tính ứng dụng cao trong việc lựa chọn laser sắc tố. Khi lựa chọn laser sắc tố thượng bì, phải lựa chọn laser từ 800 nm trở xuống, và các laser tương ứng là 532, 694 và 755 nm. Loại laser an toàn nhất là laser alexandrite 755nm và laser có tác dụng phụ cao nhất là laser 532 nm. Do đó, tôi (tác giả) tin rằng nên chọn laser alexandrite thay vì laser ruby để điều trị sắc tố thượng bì. Laser sắc tố lớp bì duy nhất là laser Nd: YAG 1064nm. Laser ruby và laser alexandrite cũng có thể điều trị sắc tố lớp bì và hình xăm, nhưng laser Nd: YAG hiệu quả hơn vì hiệu ứng bỏ qua thượng bì.
Vậy tại sao các ghi chép trong quá khứ và Kenichirou Kasai, tác giả của “Skin Spot Treatment Clinics” và “Q-switched ruby lasers”, mô tả tia laser ruby là tia laser tốt nhất để điều trị ABNOM? [18] Tôi (tác giả) nghĩ rằng trong quá khứ, đầu ra của tia laser quá yếu để tăng mật độ năng lượng. Ngay cả khi hệ số hấp thụ thấp, mật độ năng lượng cao có thể tạo ra hiệu ứng tương tự vì nó có thể được nâng lên tương tự, nhưng vì chính mật độ năng lượng không thể tăng lên, cho nên chỉ có một tia laser ruby với hệ số hấp thụ cao mới có thể đạt được hiệu quả bằng cách tăng nhiệt độ.
Đây là lý do tại sao bất kể tác dụng phụ, nó được coi là tia laser tốt nhất. Tuy nhiên, do hiện nay có nhiều loại laser có công suất phát cao nên việc chọn loại laser có ít tác dụng phụ hơn nếu hiệu quả giống nhau là đúng đắn. Do đó, các bài báo gần đây về sắc tố da như ABNOM và Ota nevus đã được điều trị bằng laser Q[1]switched Nd: YAG hơn là laser ruby [19–21].
2.5 Đốm xuất huyết do Q-Switched laser
Hãy cùng nhìn lại ý tưởng đã đề cập trước đây: “laser rupy là tốt nhất trong số các laser sắc tố Q-switch.” Khái niệm cho rằng laser Q[1]switched, có hệ số hấp thụ cao đối với hemoglobin, là không tốt vì chúng làm hỏng mạch máu, làm tăng nguy cơ PIH. Một tia laser Q-switched Nd:YAG bị hấp thụ bởi hemoglobin, khiến RBC phát nổ, phá hủy thành mạch máu. Một loại laser điển hình là laser Q-Switch 532 nm với hệ số hấp thụ cao đối với hemoglobin. Tôi (tác giả) cũng tin rằng laser Q-switched 532 nm là một loại laser nguy hiểm vì PIH do nguyên nhân mạch máu.
Bước sóng 1064 nm cũng được chiếu xạ bằng laser Q-switch Nd: YAG, giống với bước sóng 532 nm. Hệ số hấp thụ của melanin vào máu thấp, và xuất hiện đốm xuất huyết thường xuyên khi điều trị ABNOM hoặc xăm nên bước sóng 1064 nm cũng có thể được coi là bước sóng nguy hiểm mà PIH gây ra do nguyên nhân mạch máu. Tuy nhiên, tôi (tác giả) tin rằng bước sóng 1064 nm có ít nguy cơ phát triển PIH do nguyên nhân mạch máu.
Lý do cho điều này là như sau. Đầu tiên, như đã đề cập trước đó, tỷ lệ hệ số hấp thụ của melanin vào máu như sau; 532 nm: 0,3; 595 nm: 0,5; 755 nm: 4,5; 800 nm: 4; 1064 nm: 3,3. Bước sóng 1064 nm có tỷ lệ hấp thụ melanin vào máu tương đối cao (3,3), mặc dù không cao bằng laser alexandrite (4,5). Thứ hai, việc điều trị ABNOM hoặc hình xăm với năng lượng 6 J/cm2 bằng laser Q-switched Nd:YAG 1064-nm có thể tạo ra đốm xuất huyết. Tuy nhiên, tôi (tác giả) quan sát thấy rằng đốm xuất huyết hầu.
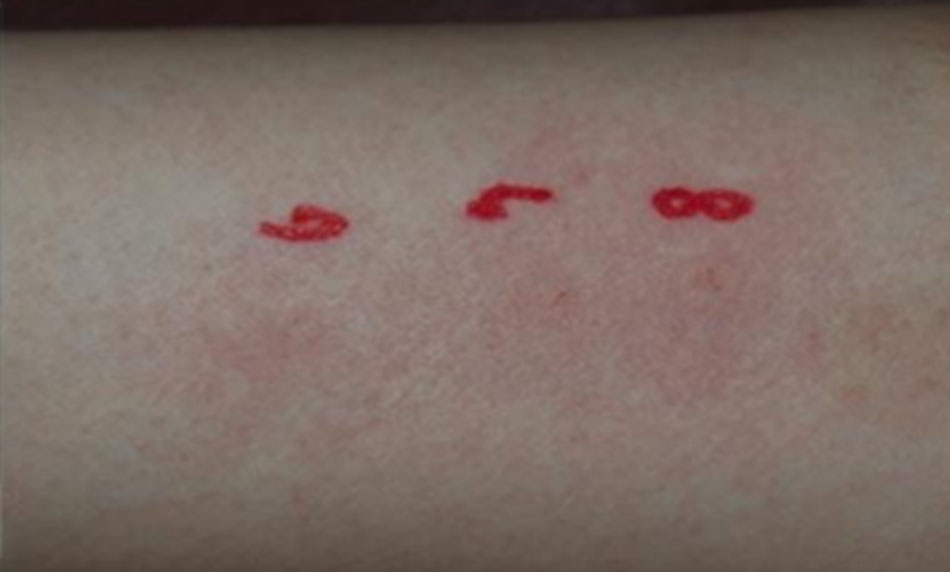
Hình 5 Ảnh chụp 30 phút sau khi chiếu laser 6, 7, 8 J/cm2 với laser Q-switched Nd:YAG 1064 nm ở mặt trong cẳng tay trái.
Ban xuất huyết nhẹ có thể nhìn thấy ở 7 và 8 J/cm2 , nhưng không thể quan sát thấy đốm xuất huyết ở 6 J/cm2 như không xảy ra khi 6 J/cm2 được chiếu xạ vào mô bình thường không có sắc tố trong lớp bì. Tôi đã chiếu tia laser Q-switched Nd: YAG 1064 nm lên vùng da bên trong cẳng tay trái của mình với một điểm 4 mm lên đến 6, 7, 8 J/cm2. Ba mươi phút sau, ở 7 và 8 J/cm2, người ta quan sát thấy đốm xuất huyết nhẹ (yếu hơn chấm xuất huyết sau khi ABNOM hoặc điều trị bằng hình xăm), nhưng ở 6 J/cm2, đốm xuất huyết mịn chỉ có thể nhìn thấy bằng kính lúp (Hình 5).
Vì cùng một năng lượng được sử dụng khi điều trị ABNOM hoặc hình xăm hoặc chiếu xạ mô bình thường, nên cùng một kiểu đốm xuất huyết nếu tia laser Q-Switch Nd: YAG 1064 nm bị hemoglobin hấp thụ trực tiếp và làm hỏng thành mạch. Nhưng kết quả khác nhau đã đưa ra. Tại sao điều này rất quan trọng?
Vì vậy, tôi (tác giả) tin rằng đốm xuất huyết, xuất hiện ở bước sóng 1064 nm khi điều trị ABNOM hoặc hình xăm, là do sự bùng nổ của các sắc tố chứ không phải do sự bùng nổ của RBCs, dẫn đến sự phá hủy thành mạch máu. Nói cách khác, tôi (tác giả) nghĩ rằng chấm xuất huyết xảy ra khi tế bào hắc tố, tế bào thực bào chứa hắc tố (melanophages) hoặc mực xăm dưới da bị tia laser Q-switched phát nổ và làm tổn thương các mạch máu bên cạnh ở lớp bì. Mặt khác, ở da bình thường, đốm xuất huyết không xảy ra vì có ít chất trung gian như melanocytes hoặc melanophages. Lý do cho đốm xuất huyết ở 7, 8 J/cm2 dường như là do mức năng lượng cao gây ra các phát nổ của melanosome ở lớp sừng, dẫn đến phá hủy các mạch máu dẫn đến xuất huyết.
Vì vậy, để giảm PIH do nguyên nhân mạch máu, tôi (tác giả) sử dụng phương pháp xung lặp lại để giảm mật độ năng lượng cho 532 nm và sử dụng mức năng lượng từ 4 đến 6 J/cm2 cho 1064 nm khi điều trị sắc tố thượng bì bằng laser Q-switched Nd: YAG.
2.6 Thời gian phát xung kéo dài
Trong “Chương 3” chúng tôi (nhóm tác giả) đã xem xét tính chọn lọc động học nhiệt (TKS). Tóm lại, nếu có hai mô đích thì các mô đích lớn nên được xử lý trước, sau đó các mô đích nhỏ sẽ được xử lý tiếp theo bằng cách giảm thời gian xung tuần tự từ dài đến ngắn. Đây là TKS. Ngoài ra, chiếu tia laser với thời gian xung dài hơn TRT của mô đích nhỏ không gây ra tác dụng phụ mà còn làm nguội nhanh chóng và loại bỏ mô đích nhỏ. Nếu bạn xem xét ý nghĩa của TKS, có thể có một nghĩa khác.
Trong một văn bản laser, có những bức ảnh chụp da sau khi chiếu xạ IPL ở thời lượng xung 20 ms, 60 ms và 100 ms với cùng mật độ năng lượng 20 J/cm2 [3]. Kết quả cho thấy thời gian xung càng ngắn thì tác dụng phụ càng nghiêm trọng, thời gian xung càng dài thì tác dụng phụ thượng bì càng nhỏ. Tức là, thời gian xung càng dài hơn TRT của mô đích nhỏ (TRT thượng bì = 10 ms), thì mô đích nhỏ (thượng bì) càng “tốt”.
Ví dụ, một loại laser triệt lông có tên là Super Long Pulse (Palomar, Burlington, Mass.) Đã sử dụng nguyên lý này để tăng thời gian xung từ 200 đến 400 ms [3]. Tuy nhiên, loại laser này hiện không được sử dụng tích cực. Tôi (tác giả) nghi ngờ rằng cơn đau có thể nghiêm trọng và có vấn đề kỹ thuật khi tạo thời gian phát xung dài.
Việc sử dụng thời gian xung dài hơn do TKS an toàn hơn ở vùng da sẫm màu với hàm lượng sắc tố cao trong lớp thượng bì. Tuy nhiên, nguyên tắc của TKS nói rằng các tổn thương có TRT ngắn hơn thời gian xung là không hiệu quả. Do đó, chỉ sử dụng thời gian xung dài cho sự an toàn có thể dẫn đến việc điều trị không hiệu quả. Vì vậy, cần điều trị tuần tự đồng thời giảm thời gian xung từng bước từ dài đến ngắn.
2.7 Làm mát thượng bì
Làm mát thượng bì là điều cần thiết trong các tình huống, chẳng hạn như tẩy lông, điều trị mạch máu và trẻ hóa không xâm lấn. Da sẫm màu có khả năng làm mát tốt hơn da trắng vì hàm lượng melanin thượng bì cao. Điều này là do, nếu hàm lượng melanin ở thượng bì cao, nhiệt độ thượng bì do tia laser gây ra có thể áp đảo nhiệt độ làm mát ngay cả sau khi làm mát, điều này có thể gây ra tác dụng phụ (câu này mình chưa hiểu ý tác giả, các bạn có thể tham khảo lại tài liệu gốc, cảm ơn). Vậy thì phương pháp làm mát nào là hiệu quả nhất?

Có một chỉ số được gọi là hệ số bảo vệ làm mát (CPF) cho thấy hiệu quả làm mát. CPF là chỉ số do RR Anderson đề xuất sử dụng ý tưởng của chỉ số chống nắng (SPF), xem chỉ số chống nắng [3].Ví dụ: giả sử rằng nhiệt độ da bình thường là 30°C, nhiệt độ da khi làm mát tiếp xúc là 20°C và nhiệt độ da khi chiếu tia laser là 60 ° C, giá trị CPF là (60–20)/(60–30) = 1,33. Nếu sử dụng phương pháp làm mát bằng phun cryogen thay vì làm mát tiếp xúc, nhiệt độ da là 0°C. Trong trường hợp này, giá trị CPF là (60–0)/(60– 30) = 2,0. Có nghĩa là, giống như chỉ số SPF, chỉ số CPF càng cao thì khả năng làm mát càng tốt.
Như được mô tả ở trên, CPF làm mát tiếp xúc là 1.33, CPF làm mát xịt lạnh 2.0 và làm mát không khí đối lưu được biết là có CPF tương tự làm mát tiếp xúc. Do đó, làm mát xịt cryogen là làm mát da hiệu quả nhất. Được biết, có nhiều tác dụng phụ trong làm mát tiếp xúc so với làm mát bằng xịt cryogen khi xử lý các bớt rượu vang của da sẫm màu. Các thông số điển hình để làm mát xịt lạnh trong các loại da III và IV là thời gian phun 40 ms với độ trễ 20 ms. Đối với da sẫm màu hơn, thời gian phun có thể được tăng lên 50 ms [4].
Nhưng hiệu quả làm mát thượng bì không phải lúc nào cũng tối ưu. Mỗi phương pháp làm mát da đều có ưu và nhược điểm nên tùy theo tình trạng mà lựa chọn phương pháp làm mát da phù hợp. Tuy nhiên, cần lưu ý rằng đối với da sẫm màu có hàm lượng melanin cao, làm mát bằng phun cryogen là phương pháp làm mát an toàn nhất. Vì vậy, nếu một máy laser được chọn từ cùng một loại tia laser, tốt hơn nên chọn một máy laser được trang bị phương pháp làm mát phun cryogen.
2.8 Bắn thử và các thủ tục trước thủ thuật
Một số bài báo và văn bản laser khuyên rằng nên bắn thử để dự đoán trước các tác dụng phụ. Tuy nhiên, kết quả thử nghiệm không hoàn toàn phù hợp với kết quả cuối cùng, và ngay cả khi không có phản ứng phụ trong khi bắn thử, nguy cơ phát triển các phản ứng phụ không thể loại trừ hoàn toàn khỏi kết quả cuối cùng [4]. Ngoài ra, rất khó để áp dụng bắn thử nghiệm trong thực tế riêng. Rất khó để nói một bệnh nhân hôm nay đi làm xét nghiệm, và kiểm tra kết quả chậm nhất là 1 tháng sau đó mới thực hiện thủ thuật. Vì vậy, trên thực tế không có nhiều trường hợp tiến hành bắn thử.
Các ghi chép và sách khác giới thiệu các thủ tục trước phẫu thuật. Phương pháp tiền xử lý phổ biến nhất là điều trị sắc tố biểu bì trước bằng cách bôi chất làm trắng như tretinoin hoặc hydroquinone và thực hiện điều trị bằng laser sau đó. Tôi nghĩ rằng khái niệm này là đúng về mặt lý thuyết. Tuy nhiên, vẫn còn tranh cãi về các thủ tục tiền xử lý [2]. West và Alster et al. dự phòng trước bằng tretinoin nhưng điều này không ngăn được PIH sau khi điều trị bằng laser. Họ cho rằng lý do cho điều này là vì trong khi lớp thượng bì bề ngoài bị ức chế bằng tretinoin, các sắc tố vẫn còn ở lớp bì sâu hơn (lớp đáy, v.v.). Không có bằng chứng cho thấy PIH giảm khi sử dụng tretinoin như một quy trình tiền xử lý, đặc biệt là ở những làn da sẫm màu [22].
Hydroquinone có thể được sử dụng như một chất tiền xử lý. Tôi (tác giả) không khuyên dùng hydroquinone để dự phòng trước hoặc sau thủ thuật. Hydroquinone là chất làm trắng mạnh nhất chống lại tyrosinase, đóng vai trò quan trọng trong quá trình tổng hợp melanin. Các tài liệu nước ngoài đã trích dẫn hydroquinone là phương pháp điều trị nám chính. Tuy nhiên, hydroquinone có thể gây ra chứng exogenous ochronosis, và các nghiên cứu trên động vật với loài gặm nhấm cho thấy hydroquinone có thể là chất gây ung thư. Do đó, vào năm 2006, FDA Hoa Kỳ đã loại trừ hydroquinone khỏi các sản phẩm không kê đơn (OTC) [23]. Tôi (tác giả) không sử dụng nó vì những lý do sau đây. Các sản phẩm hydroquinone đã được báo cáo không chỉ chứa hydroquinone mà còn chứa các chất phụ gia như natri metabisulfite, có thể gây kích ứng da và ban đỏ, gây ra PIH [24]. Tôi (tác giả) cũng đã nhận thấy sự phát triển PIH và làm trầm trọng thêm tình trạng nám da ở những bệnh nhân sử dụng hydroquinone.
Có cách nào để thay thế bắn thử và các quy trình trước phẫu thuật không? Tôi (tác giả) khuyên rằng quy trình laser nên được thực hiện trong nhiều buổi thay vì trong một quy trình duy nhất. Bạn phải làm những gì được gọi là “ticketing”. Ưu điểm của “ticketing” trước tiên là có thể xử lý theo từng bước như tiền xử lý. Ví dụ, đầu tiên, các sắc tố thượng bì được xử lý, và sau đó, các mạch máu ở lớp hạ bì có thể được điều trị. Ngoài ra, năng lượng thấp sẽ được bắn trước và các phản ứng trên da sẽ được quan sát sau đó để quyết định xem có nên tiếp tục hay không. Thứ hai, xử lý tiếp theo có thể được bao gồm trong quá trình điều trị. Nếu PIH xảy ra trong quá trình điều trị, chúng ta sẽ có thời gian để xử lý PIH.
2.9 Chăm sóc tại nhà
Bệnh nhân đến phòng khám nhiều nhất một lần một tuần, và chăm sóc da khoảng 1–2 giờ. Ngoài ra, điều trị bằng laser chỉ mất tối đa 10–20 phút. Thời gian còn lại hoàn toàn phụ thuộc vào người bệnh. Nói cách khác, cho dù điều trị bằng laser tốt đến đâu, việc bệnh nhân tiếp xúc với ánh nắng mặt trời trong một giờ có thể hình thành sắc tố mới và làm tình trạng nám trở nên trầm trọng hơn.
Tôi (tác giả) nhấn mạnh ba điều đối với chăm sóc tại nhà.
Đầu tiên, bạn phải thoa kem chống nắng. Điều quan trọng nhất trong việc sử dụng kem chống nắng là lượng bạn thoa. Vì kem chống nắng dễ dàng bị trôi đi sau khi ma sát, đổ mồ hôi, và đặc biệt là khi bơi lội, the dermatology text, “Sixth Edition Text book of Dermatology (Korean),” đề nghị, thoa kem chống nắng sau mỗi 2-3 giờ [25]. Tuy nhiên, trên thực tế, không dễ dàng thoa mỗi 2-3 giờ, vì vậy tôi (tác giả) khuyên bạn nên thoa vào buổi sáng và thoa trước khi ra ngoài, tức là thoa ít nhất hai lần một ngày. Tôi (tác giả) cũng khuyên bạn nên đội mũ hoặc che nắng.
Thứ hai, nên thoa kem dưỡng ẩm. Chức năng cơ bản của da là “hàng rào bảo vệ da” bảo vệ da. Đặc biệt, nó có vai trò kiềm chế độ ẩm trong cơ thể chúng ta. Nhưng do quá trình lão hóa, hàm lượng lipid giảm xuống dẫn đến giảm khả năng dưỡng ẩm và cuối cùng là phá vỡ hàng rào bảo vệ da. Do đó, lipid gian bào nên được bổ sung cùng với chất giữ ẩm.
Cuối cùng, da không bị kích ứng. Kenichirou Kasai, tác giả của cuốn sách “Skin Spot Treatment Clinics,” mô tả nguyên nhân gây nám da là sự phá vỡ các rào cản gây ra bởi tình trạng tăng kích ứng mãn tính [18]. Chỉ cần kích ứng da là có thể bị nám và sạm da. Vì vậy, khi rửa mặt cần tránh cọ xát nhiều. Nên tạo nhiều bọt xà phòng để thoa nhẹ nhàng lên mặt sao cho tay không chạm vào mặt. Không nên cố gắng tẩy hết lớp trang điểm và người ta nên tin rằng “Không quan trọng nếu lớp trang điểm còn sót lại”. Nên tránh dùng mỹ phẩm gây kích ứng da và khi trang điểm, hạn chế kích ứng bằng cách thoa nhẹ lên da chứ không chà xát. Cuối cùng, nên giảm kích ứng da bằng cách giảm số lượng và loại mỹ phẩm thoa lên mặt. Thay vào đó, tốt hơn là không nên trang điểm.
3. Kết luận
Đây là những khuyến nghị của tôi (tác giả) về điều trị bằng laser cho người Hàn Quốc.
- Giả định rằng tất cả bệnh nhân đều có thể phát triển PIH, trước khi bắt đầu điều trị bằng laser
- Chọn tia laser tương ứng với hiệu ứng bỏ qua thượng bì (bước sóng dài hơn).
- Bắt đầu từ thời lượng xung dài hơn và mật độ năng lượng thấp.
- Làm mát thượng bì là quan trọng đối với người Hàn Quốc so với người da trắng.
- Nên thực hiện “ticketing” (Điều trị từng bước, quy trình hậu phẫu).
- Homecare – kem chống nắng, kem dưỡng ẩm và tránh kích ứng.
So với người da trắng, người Hàn Quốc có thể dễ dàng bị các tác dụng phụ như PIH khi điều trị bằng laser. Do đó, thay vì lựa chọn và điều trị bệnh nhân, cần phải giả định rằng PIH có thể xảy ra ở tất cả các bệnh nhân. và lựa chọn cẩn thận và thực hiện điều trị bằng laser [26]. Tốt hơn là chọn bước sóng dài hơn trong lựa chọn thông số và sử dụng kích thước điểm nhỏ ở vùng da sẫm màu vì nó có thể trông không mong muốn về mặt thẩm mỹ do giảm sắc tố. Kế hoạch điều trị không nên là thực hiện một lần mà phải là một quy trình trọn gói cho nhiều lần điều trị, tiếp theo là điều trị tuần tự và từng bước. Trong quá trình điều trị từng bước, các thông số nên được kiểm soát bằng cách quan sát phản ứng điều trị. Thời lượng xung nên bắt đầu từ dài đến ngắn và mật độ năng lượng nên bắt đầu từ thấp đến cao.
Kết luận, điều trị bằng laser ở người Hàn Quốc nên áp dụng một cách tiếp cận thận trọng [26].
4. Các loại laser
Trước đó, trong “Chương 1” chúng tôi (nhóm tác giả) đã xem xét rằng có những bước sóng hấp thụ tốt hơn tùy thuộc vào nhóm mang màu. Vì bước sóng được xác định khi lựa chọn thiết bị laser, nên loại laser được xác định bằng đường cong hấp thụ của các chromophores.
Tôi (tác giả) nghĩ rằng có năm loại laser khác nhau (Hình 6). Đầu tiên, laser mạch máu với hệ số hấp thụ cao của hemoglobin ở bước sóng 500– 600 nm. Thứ hai, laser sắc tố có hệ số hấp thụ hemoglobin thấp và hệ số hấp thụ melanin cao, thứ ba, laser triệt lông có hệ số hấp thụ hemoglobin thấp, hệ số hấp thụ melanin cao và thời gian xung dài, thứ tư, laser trẻ hóa không xâm lấn thâm nhập sâu vào da do hệ số hấp thụ nước thấp và tạo ra nhiệt, và thứ năm, laser trẻ hóa da bóc tách làm mài mòn bề mặt da do hệ số hấp thụ nước cao.
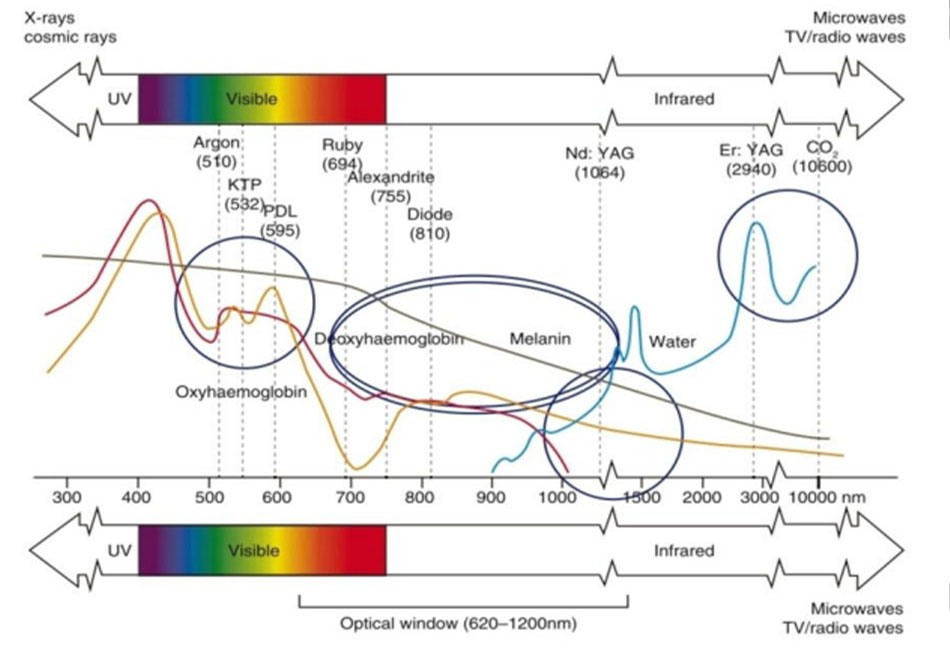
Tất nhiên, có những laser mạch máu có hệ số hấp thụ hemoglobin thấp, chẳng hạn như laser Nd: YAG xung dài 1064 nm và laser Nd: YAG 532 nm có thể được sử dụng để điều trị sắc tố và một số laser không tương ứng với midinfrared (MIR) bước sóng, chẳng hạn như liệu pháp ánh sáng cường độ thấp (LLLT) trong trẻ hóa không xâm lấn. Ngoài ra, laser excimer được sử dụng trong bệnh bạch biến hoặc laser mụn trứng cá sử dụng bước sóng 400 nm tương ứng với dải Soret bị bỏ qua. Tôi (tác giả) chỉ đơn giản là chia thành năm tia laser cho dễ giải thích.
Trong các chương sau, chúng tôi (nhóm tác giả) sẽ giải thích chi tiết về các loại laser áp dụng cho từng loại laser trong số 5 loại laser này, và loại laser nào sẽ được lựa chọn cụ thể cho người Hàn Quốc, cách cài đặt thông số và phương pháp điều trị phù hợp với từng bệnh da.
5. Tài liệu tham khảo
1. Tung R, Rubin MG (2010) Procedures in cosmetic dermatology series: chemical peels E[1]book. Elsevier Health Sciences
2. Kauvar A, Hruza G (2005) Principles and practices in cutaneous laser surgery. CRC Press
3. Goldman MP (2006) Cutaneous and cosmetic laser surgery. Mosby Elsevier, Philadelphia, PA
4. Allemann IB, Goldberg DJ (2011) Basics in dermatological laser applications. Karger Medical and Scientific Publishers
5. Hruza GJ, Tanzi EL (2018) Lasers and lights. Elsevier, Edinburgh
6. Youn JI, Choe YB, Park SB, Suh DH, Park YK, Ahn SK et al (2000) The Fitzpatrick skin type in Korean people. Korean J Dermatol 38(7):920 Hình 6 Đường cong hấp thụ và loại tia laser. Laser mạch máu, laser sắc tố, laser triệt lông, laser không bóc tách, bóc tách theo thứ tự từ vòng tròn bên trái. Được sửa đổi từ [27] 108 5 Korean Skin và các loại laser Biên dịch: Bác sĩ Trần Thanh Liêm
7. Shah S, Alster TS (2010) Laser treatment of dark skin: an updated review. Am J Clin Dermatol 11(6):389–397
8. Goldman MP, Weiss RA, Weiss MA (2005) Intense pulsed light as a nonablative approach to photoaging. Dermatol Surg 31:1179–1187
9. Ibrahimi OA, Avram MM, Hanke CW, Kilmer SL, Anderson RR (2011) Laser hair removal. Dermatol Ther 24(1):94–107
10.Baumann LS, Baumann L (2009) Cosmetic dermatology. McGraw-Hill Professional Publishing
11.Richter AL, Barrera J, Markus RF, Brissett A (2014) Laser skin treatment in non[1]Caucasian patients. Facial Plast Surg Clin North Am 22(3):439–446
12.Korean Aesthetic Surgery and Laser Society (2018) Introduction to laser (Korean). MDworld, Seoul
13.Korea Food & Drug Administration (2007) How do you use sunscreen cosmetics? (Korean). Korea Food & Drug Administration, Seoul
14.Shiffman MA, Mirrafati S, Lam SM, Cueteaux CG (2007) Simplified facial rejuvenation. Springer Science & Business Media
15.Ross E, Meehan K, Gilbert S, Domankevitz Y (2009) Optimal pulse durations for the treatment of leg telangiectasias with an Alexandrite laser. Lasers Surg Med 41(2):104– 109
16.Grunewald S, Bodendorf MO, Paasch U (2011) Dermatologische Lasertherapie Band 2: Gefäßlaser: Indikationen-Einstellungen[1]Resultate: Kolster
17.Nouri K (2018) Lasers in dermatology and medicine: dermatologic applications. Springer International Publishing
18.Kasai K (2007) Skin spots treatment clinics (Korean edition). Shinheung Med Science, Seoul
19.Shah VV, Bray FN, Aldahan AS, Mlacker S, Nouri K (2016) Lasers and nevus of Ota: a comprehensive review. Lasers Med Sci 31(1):179–185
20.Cho SB, Park SJ, Kim MJ, Bu TS (2009) Treatment of acquired bilateral nevus of Ota[1]like macules (Hori’s nevus) using 1064-nm Q[1]switched Nd:YAG laser with low fluence. Int J Dermatol 48(12):1308–1312
21.Committee C, Chun S, Kim IH, Kang JS, Park SH, Chung KY et al (2016) Laser and light treatment in Asian skin. Koonja, Paju
22.Wong JK (2011) Laser treatment of pigmented lesions for Asians. Facial Plast Surg Clin 19(2):417–422
23.Ball Arefiev KL, Hantash BM (2012) Advances in the treatment of melasma: a review of the recent literature. Dermatol Surg 38(7 Pt 1):971–984
24.Woolery-Lloyd H, Viera MH, Valins W (2011) Laser therapy in black skin. Facial Plast Surg Clin North Am 19(2):405
25.Textbook Compilation Committee in Korean Dermatological Association (2014) Text book of dermatology, 6th edn. (Korean). Daehanuihak, Seoul
26.Goldman MP (2013) Lasers and energy devices for the skin. [S.I.]. Taylor & Francis 27.Stewart N, Lim AC, Lowe PM, Goodman G (2013) Lasers and laser-like devices: part one. Australas J Dermatol 54(3):173–183 Tài liệu tham khảo 109 Biên dịch: Bác sĩ Trần Thanh Liêm
Link PDF của bài viết: KOREAN SKIN VÀ CÁC LOẠI LASER