Bệnh tim mạch
Hẹp eo động mạch chủ và gián đoạn quai động mạch chủ trong lâm sàng tim bẩm sinh
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Nguồn: Sách Lâm sàng tim bẩm sinh
Chủ biên
PGS.TS.BS. Nguyễn Lân Hiếu
Tham gia biên soạn
Nguyễn Lân Hiếu
Nguyễn Duy Thắng
Nguyễn Văn Hiếu
Lê Nhật Cường
Dương Công Nguyên
Nhà thuốc Ngọc Anh xin gửi đến quý bạn đọc chủ đề: Hẹp eo động mạch chủ và gián đoạn quai động mạch chủ trong lâm sàng tim bẩm sinh
Hẹp eo động mạch chủ
ĐẠI CƯƠNG
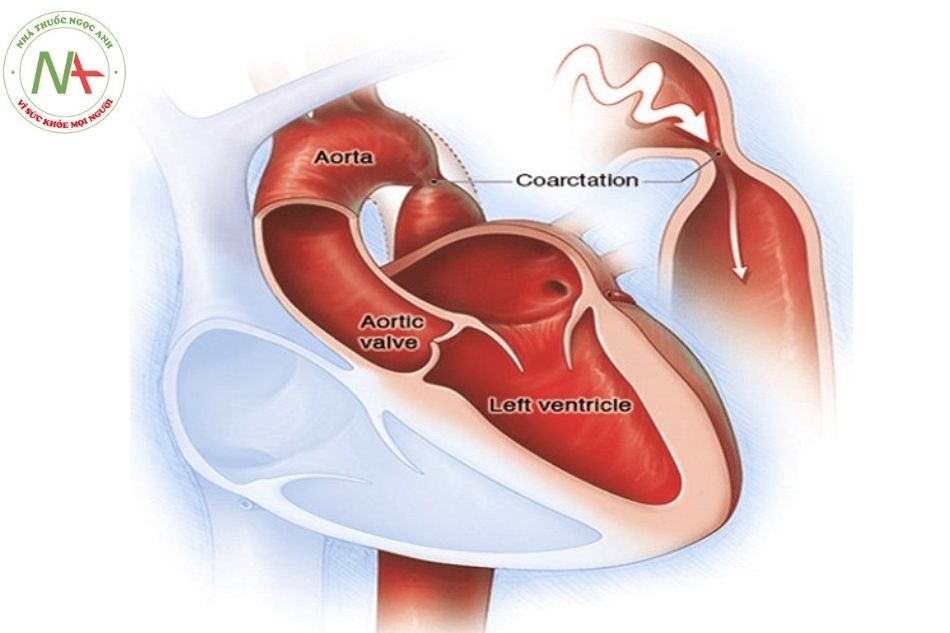
Hẹp eo động mạch chủ (aortic coarctation hay coarctation of the aorta – CoA) là tổn thương hẹp của động mạch chủ, thường gặp ở vị trí nối quai động mạch chủ và động mạch chủ xuống, ngay tại vị trí ống động mạch hoặc phía trước ống động mạch, hiếm gặp hơn ở vị trí khác như động mạch chủ lên hay động mạch chủ bụng (Hình 1). Khi dùng nói về bệnh tim bẩm sinh, hẹp eo động mạch chủ chủ yếu để mô tả tổn thương hẹp động mạch chủ ở vị trí ống động mạch, có thể kèm theo tổn thương ở quai động mạch chủ hoặc không.
Mức độ hẹp eo động mạch chủ cũng đa dạng, từ chỗ hẹp nhẹ thành hình như đồng hồ cát đến hẹp mức độ nặng, gần giống như gián đoạn quai động mạch chủ kèm theo thiểu sản quai động mạch chủ (aortic arch hypoplasia).
Bệnh có thể gặp ở 4-6% bệnh nhân mắc tim bẩm sinh và khoảng 4/10.000 trẻ sơ sinh còn sống, phổ biến ở nam giới hơn với tỷ lệ nam/nữ là 1,4-2,1.
Bệnh có thể do di truyền và hay gặp trong các hội chứng Turner (có bộ nhiễm sắc thể 45XO) hay hội chứng Williams-Beuren. Gần đây còn có bằng chứng bệnh mang tính chất gia đình trong các trường hợp đi kèm với các tổn thương tắc nghẽn tim trái.
Khái niệm hẹp eo động mạch chủ đơn thuần (“simple”) dùng để chỉ những trường hợp hẹp eo động mạch chủ có hay không còn ống động mạch và không có các tổn thương phối hợp khác kèm theo.
Trong khi đó, ở các trường hợp hẹp eo động mạch chủ phức tạp (“complex”), bất thường của động mạch chủ nói trên còn đi kèm với một số tổn thương phối hợp khác như thông liên thất (ventricular septal defect) hay hẹp các vị trí khác của tim trái… Hẹp eo động mạch chủ kèm theo hẹp động mạch chủ tại van hay dưới van, hẹp van hai lá (mitral valve stenosis), van hai lá hình dù (parachute mitral valve) gặp trong hội chứng Shone. Hẹp eo động mạch chủ thường gặp ở các trường hợp mắc hội chứng thiểu sản tim trái (hypoplastic left heart syndrome). Thương tổn này cũng có thể gặp trong bất thường Ebstein (Ebstein anomaly), chuyển gốc đại động mạch (transposition of the great arteries), chuyển gốc đại động mạch có sửa chữa bẩm sinh (congentially corrected transposition of the great arteries), thất trái hai đường vào (double-inlet left ventricle), thất phải hai đường ra (double outlet right ventricle) và các thể kênh nhĩ thất (atrioventricular septal defect – AVSD).
Khoảng 50-85% các trường hợp hẹp eo động mạch chủ có van động mạch chủ hai lá van, trong đó có tới 89% là hoà trộn lá vành trái và vành phải (Fernandes et al).
Các bất thường về mạch máu liên quan thường gặp là: thiểu sản quai động mạch chủ, bất thường động mạch vùng đầu cổ (5%), bao gồm cả phình mạch não (5%).
Hẹp eo động mạch chủ ít khi đơn thuần. Ngay cả trong trường hợp chỉ có hẹp eo động mạch chủ, với động mạch hẹp trên đoạn dài và không tìm thấy các bất thường tim mạch phối hợp khác, thì bệnh nhân vẫn có tiên lượng không thật tốt và có nguy cơ mắc bệnh và tử vong sớm hơn về sau. Vì vậy, các trường hợp mắc bệnh cần được theo dõi, quản lý về tim mạch lâu dài.
A. Hẹp sau ống động mạch, động mạch dưới đòn trái;
B. Hẹp trước ống động mạch và động mạch dưới đòn trái;
C. Hẹp giữa ống động mạch và động mạch dưới đòn trái;
D. Hẹp động mạch chủ bụng.
Chú thích: ĐMC: Động mạch chủ; ĐMP: Động mạch phổi; ĐM: Động mạch.
HÌNH THÁI HỌC VÀ SINH BỆNH HỌC
Phôi thai học
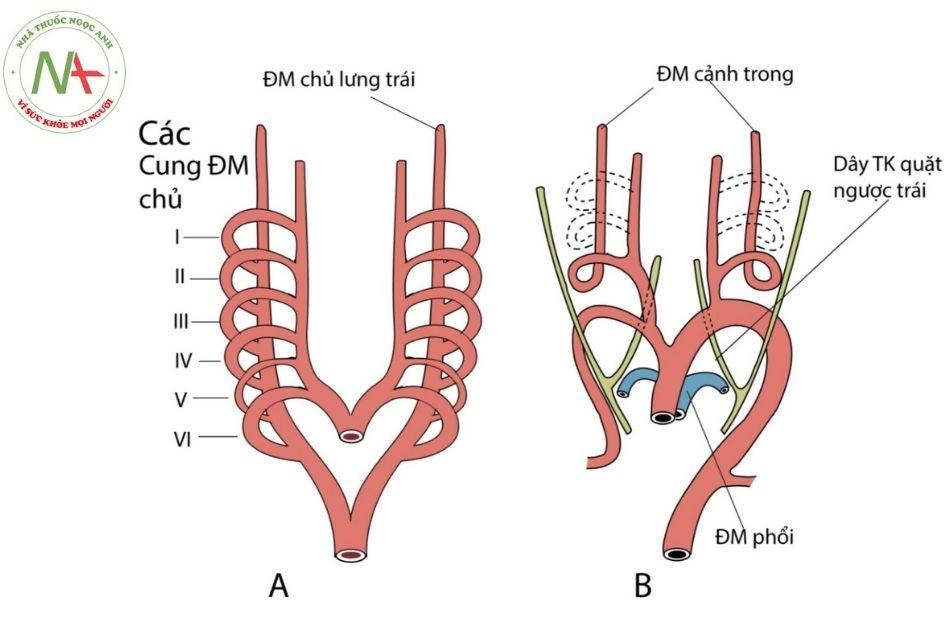
Ở phôi người giai đoạn sớm, có 5 cặp cung động mạch chủ: đánh số I, II, III, IV, VI (cặp cung động mạch chủ thứ 5 thường không được tạo ra hoặc tạo ra không đầy đủ rồi thoái triển và tiêu đi). Đoạn động mạch chủ bụng bên trái (left ventral aorta) sẽ tạo ra đoạn lên của quai động mạch chủ. Đoạn gần của quai động mạch chủ có nguồn gốc từ sừng trái của túi động mạch. Cung động mạch chủ VI – trái (left – aortic arches VI) góp phần tạo ra quai động mạch chủ, đoạn ở giữa động mạch cảnh chung trái và động mạch dưới đòn trái (đoạn xa của quai động mạch chủ). Và toàn bộ đoạn xuống của quai động mạch chủ hoàn toàn phát sinh từ đoạn động mạch chủ lưng trái (left dorsal aorta).
Như vậy, bất thường của hẹp eo động mạch chủ và gián đoạn động mạch chủ liên quan chủ yếu tới bất thường phát triển và ghép nối của của các đoạn động mạch trên.Ngoài ra còn liên quan mật thiết tới sự hình thành và phát triển của ống động mạch, phát sinh từ đoạn xa của cung động mạch chủ số VI bên trái.
Chú thích: ĐM: Động mạch; TK: Thần kinh.
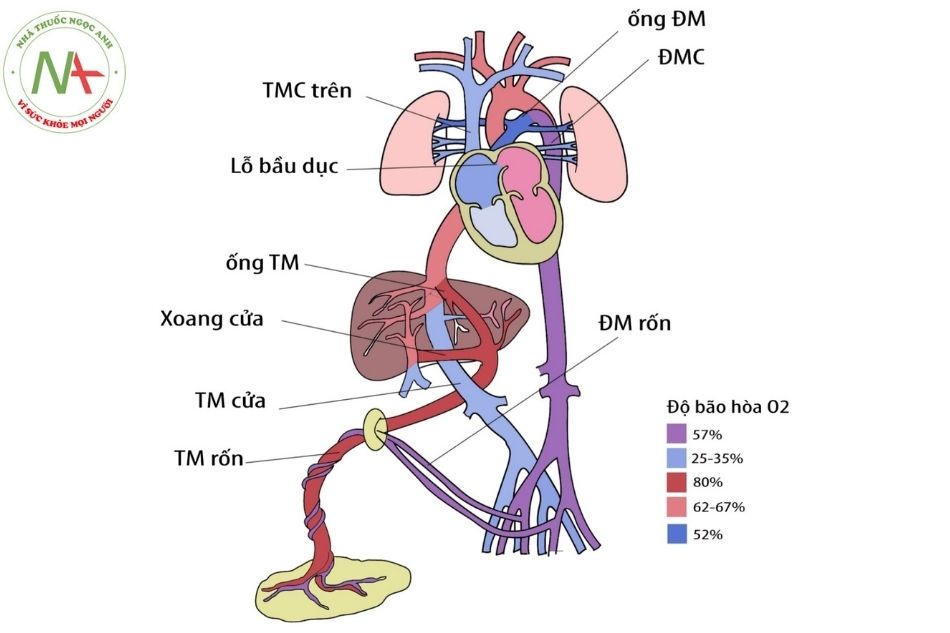
Chú thích: ĐM: Động mạch; TM: Tĩnh mạch; TMC: Tĩnh mạch chủ.
Sinh bệnh học
- Nguyên nhân hẹp eo động mạch chủ hầu hết là do bẩm sinh, hầu như không gặp do mắc phải.
- Cơ chế sinh bệnh học chính xác chưa rõ nhưng có 2 giả thuyết chính được đưa ra:
- Giảm lưu lượng máu trong tử cung gây tình trạng kém phát triển ở quai động mạch chủ.
- Một phần mô của ống động mạch phát triển hoặc lạc chỗ vào động mạch chủ ngực của thai nhi.
- Yếu tố di truyền: hẹp eo động mạch chủ có thể mang tính gia đình với tỷ lệ 9% thành viên khác trong gia đình mắc tắc nghẽn đường ra thất trái (left ventricular outflow tract obstruction) bao gồm cả hẹp eo động mạch chủ. 15% bệnh nhân nữ mắc bệnh này bị hội chứng Turner, 30% bệnh nhân Turner bị hẹp eo động mạch chủ.
- Nguyên nhân mắc phải: thường do viêm mạch, như Takayasu, hoặc hiếm khi do xơ vữa.
CHẨN ĐOÁN
Lâm sàng
Trẻ em
- Thời kỳ bào thai
Hẹp eo động mạch chủ không có biểu hiện gì đáng kể trong thời kỳ thai nhi do 2/3 lưu lượng của tuần hoàn kết hợp (combined cardiac output flows) đi qua ống động mạch xuống động mạch chủ xuống, bỏ qua chỗ hẹp. Đây là một trong những tổn thương khó phát hiện nhất trong siêu âm tim bào thai.
Có thể nghĩ đến hẹp eo động mạch chủ nếu có hình ảnh bất tương xứng giữa hai tâm thất (thất phải lớn hơn thất trái) và/hoặc hai động mạch (động mạch phổi lớn hơn động mạch chủ). Tuy vậy, chỉ 30% các trường hợp có bất tương xứng như trên được khẳng định là có hẹp eo động mạch chủ, số còn lại có thể gặp các tổn thương khác như thông liên thất, tồn tại tĩnh mạch chủ trên trái, gián đoạn quai động mạch chủ… Siêu âm tim bình thường lúc sơ sinh cũng không loại trừ khả năng trẻ tiến triển thành hẹp eo động mạch chủ về sau, nhất là sau khi đóng ống động mạch.
Biểu hiện triệu chứng ở thời kỳ sơ sinh hay trẻ nhỏ phụ thuộc vào vị trí hẹp, mức độ hẹp của động mạch chủ, các tổn thương liên quan khác và sự phát triển tuần hoàn bàng hệ như các mạch liên sườn, vú trong, quanh vai…
- Trẻ sơ sinh
Khi sinh, nếu động mạch chủ hẹp nhiều sẽ dẫn tới áp lực tâm thu thất trái tăng cao, trong khi hệ thống bàng hệ chưa kịp phát triển, có thể suy tim xuất hiện sớm hoặc sốc tim sau khi đóng ống động mạch do tuần hoàn nửa dưới cơ thể phụ thuộc vào ống động mạch. Tiếng ngựa phi lớn, mạch yếu và mảnh, không có tiếng thổi là những dấu hiệu thường gặp.
Trẻ sơ sinh có thể không có triệu chứng gì nếu còn ống động mạch hoặc mức độ hẹp eo động mạch chủ không nhiều. Khám có thể thấy trẻ có mạch đùi yếu, trễ hoặc mất (so với mạch chi trên). Nghe tim có thể có tiếng thổi của ống động mạch, hẹp eo động mạch chủ hoặc tổn thương khác đi kèm như thông liên thất… Trẻ có hẹp eo động mạch chủ nặng kèm ống động mạch lớn có thể thấy SpO2 ở chân thấp hơn tay phải.
Suy tim ứ huyết có thể biểu hiện sớm, trong một vài tuần đầu sau sinh, ở trẻ có tổn thương phối hợp, ví dụ thông liên thất, gây giảm cung lượng tim hệ thống kết hợp tăng lượng máu lên phổi.
- Trẻ lớn
Chẩn đoán thường bị trì hoãn đến khi trẻ lớn hơn do phần lớn trẻ không có triệu chứng. Hỏi bệnh kỹ có thể phát hiện các triệu chứng như tức ngực, lạnh chân, đau cách hồi khi chạy nhảy. Khám có thể thấy tăng huyết áp chi trên, tiếng click tống máu do van động mạch chủ hai lá thường nghe được ở mỏm tim và/hoặc ở đáy tim. Tiếng thổi tâm thu tống máu, nghe được ở phần trên đường cạnh ức phải, giữa đường cạnh ức trái và vùng gian vai ở phía sau, bắt mạch đùi mất hoặc yếu.
Hiếm khi gặp trẻ suy tim ở tuổi này do tuần hoàn bàng hệ hình thành cấp máu cho động mạch chủ xuống sau vị trí hẹp eo động mạch chủ.
Người lớn
Ở người lớn chưa được chẩn đoán, triệu chứng kinh điển là tăng huyết áp. Huyết áp ở chân thấp hơn tay > 20 mmHg cho biết hẹp eo động mạch chủ đáng kể. Có thể có đau cách hồi do thiếu máu chân. Một số bệnh nhân có thể có huyết áp tăng rất cao, dẫn đến đau đầu, chảy máu cam, xuất huyết não, suy tim, tách thành động mạch chủ. Số khác có thể viêm nội tâm mạc nhiễm khuẩn.
Tuổi thọ trung bình của bệnh nhân hẹp eo động mạch chủ không điều trị là 35 tuổi, với 75% trong số đó tử vong trước 46 tuổi.
Đối với bệnh nhân đã được phẫu thuật sửa hẹp eo động mạch chủ khi còn nhỏ, biến chứng tái hẹp, phình động mạch chủ tại vị trí sửa chữa thường gặp nhất. Tuy nhiên, bệnh nhân thường không biểu hiện triệu chứng.
Tăng huyết áp là triệu chứng thường gặp và tăng dần theo tuổi, ngay cả với bệnh nhân không có biểu hiện tái hẹp. Hầu hết bệnh nhân ở tuổi trung niên sẽ biểu hiện tăng huyết áp. Bệnh xơ vữa mạch máu cũng thường gặp và là nguyên nhân tử vong phổ biến nhất. Do vậy, ngay cả khi được phẫu thuật ở thời kỳ sơ sinh, tuổi thọ của bệnh nhân có thể không được như bình thường.
Cận lâm sàng
Điện tâm đồ
Ở trẻ sơ sinh mắc hẹp eo động mạch chủ, điện tâm đồ vẫn có hình ảnh tăng gánh thất phải, trục phải như trẻ bình thường, hiếm khi có tăng gánh thất trái hay trục trái.
Ở trẻ lớn hơn, điện tâm đồ vẫn có thể bình thường hoặc tăng gánh thất trái do tăng huyết áp kéo dài. Các bất thường trên điện tâm đồ khác có thể có nếu bệnh nhân có các tổn thương phối hợp khác.
Ở người lớn, điện tâm đồ thường có hình ảnh tăng gánh thất trái điển hình, trục trái.
Mời bạn đọc xem thêm: Điện tâm đồ trong bệnh lý tim bẩm sinh: Định nghĩa, phân tích điện tâm đồ ở trẻ em và người lớn
Xquang ngực
- Có thể thấy bóng tim to và các dấu hiệu của phù phổi hoặc sung huyết (ứ máu) tĩnh mạch phổi ở trẻ sơ sinh hẹp eo động mạch chủ nặng.
- Ở trẻ nhỏ, bóng tim thường bình thường hoặc to nhẹ. Quai động mạch chủ tại vị trí hẹp có thể thấy dấu hiệu “hình số 3” trên phim chụp bằng tia X quá cứng hoặc dấu hiệu “chữ E” trên phim chụp thực quản có barium. Khuyết sườn (rib notching) do tuần hoàn bàng hệ xuất hiện ở cung sau xương sườn 3-4, có thể đến xương sườn 8 và có thể thấy sớm, tăng dần và có thể thấy rõ ở trẻ từ 4 đến 12 tuổi.
- Ở trẻ lớn và người lớn, bóng tim cũng có thể bình thường. Bên cạnh các dấu hiệu số 3 hay khuyết sườn, có thể thấy hình ảnh giãn động mạch chủ trước và sau chỗ hẹp (động mạch chủ lên và động mạch chủ xuống).
Siêu âm tim
Siêu âm tim gồm có siêu âm 2D và siêu âm Doppler.
Siêu âm tim 2D tuỳ theo mức độ hẹp của eo động mạch chủ thấy hình ảnh buồng tim trái giãn, chức năng tâm thu thất trái giảm. Đặc biệt, với hẹp eo động mạch chủ nặng, ở tuổi bú mẹ có thể có hình ảnh buồng tim trái giãn nhiều như bệnh cơ tim giãn (dilated cardiomyopathy).
Đánh giá vị trí và phạm vi hẹp eo động mạch chủ, chức năng thất trái, dày thất trái, giãn buồng tim trái và các khiếm khuyết tim kèm theo.
Ở mặt cắt hõm trên ức, có thể thấy chỗ thắt hẹp ở sau động mạch dưới đòn trái, có thể có thiểu sản eo và thiểu sản phần ngang của cung động mạch chủ với các mức độ khác nhau. Thường thấy hình ảnh giãn động mạch chủ xuống sau chỗ hẹp. Tuy vậy, mức độ giãn của động mạch chủ lên và động mạch chủ xuống cũng như kích thước và độ dài của đoạn hẹp cũng khó có thể được đánh giá đầy đủ trên siêu âm.
Các tổn thương khác như van động mạch chủ hai lá, thông liên thất…có thể được quan sát thấy.
Siêu âm Doppler
Cho thấy dòng máu bị xáo trộn và tăng tốc độ dòng chảy qua chỗ hẹp. Đôi khi, dòng liên tục bất thường của các tuần hoàn bàng hệ có thể được phát hiện trên siêu âm Doppler màu và Doppler xung.
Chênh áp qua phổ Doppler không thật sự đáng tin cậy, có thể đánh giá thấp mức độ hẹp thực sự, nhất là khi có thông liên thất, tuần hoàn bàng hệ hoặc còn ống động mạch (patent ductus arteriosus) . Mặt khác, dòng tăng tốc nhẹ tại vị trí hẹp eo đã được mổ sửa chữa trước đó là phổ biến. Đây có thể không phải là chỉ điểm cho mức độ tái hẹp mà dường như là do sự thay đổi trong trương lực động mạch tại chỗ.
Hình ảnh dòng chảy “run-off” thì tâm trương dường như là dấu hiệu Doppler đáng tin cậy nhất trong hẹp eo động mạch chủ đáng kể hoặc hẹp eo tái phát.
Chẩn đoán hẹp eo động mạch chủ khi còn ống động mạch thường khó, nhất là ở trẻ sơ sinh. Eo động mạch chủ ≤ 3 mm khi không còn ống động mạch và eo ≤ 4 mm khi còn ống động mạch có thể là tiêu chuẩn chẩn đoán hẹp eo động mạch chủ ở trẻ sơ sinh. Tỷ lệ eo động mạch chủ và động mạch chủ xuống ngang mức cơ hoành < 0,64 cũng là dấu hiệu đáng tin cậy để chẩn đoán hẹp eo động mạch chủ kèm theo còn ống động mạch.
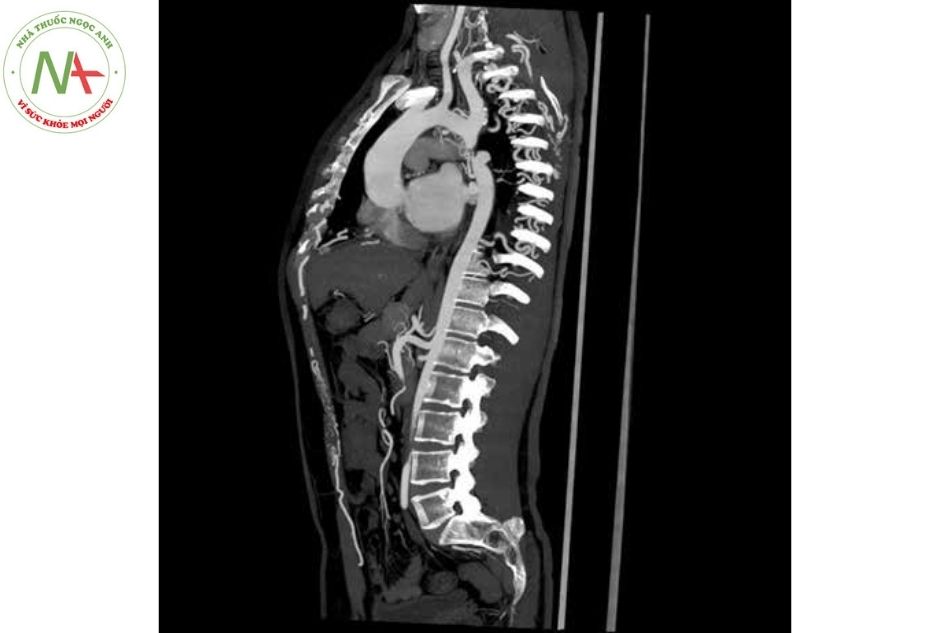
MRI hoặc MSCT
Đang trở thành một phương pháp chẩn đoán hình ảnh không xâm lấn được ưu tiên hơn do có thể đánh giá đầy đủ hơn toàn bộ động mạch chủ, mức độ, vị trí hẹp, trước và sau chỗ hẹp, tuần hoàn bàng hệ.
MRI hoặc MSCT động mạch chủ cần được chỉ định cho các bệnh nhân trước khi được tiến hành can thiệp hoặc phẫu thuật, cả trong trường hợp chưa hoặc đã được sửa chữa trước đó.
Cả MRI và MSCT cũng giúp đánh giá tình trạng hẹp tái phát hoặc phình động mạch chủ, phình động mạch não trong quá trình theo dõi lâu dài.
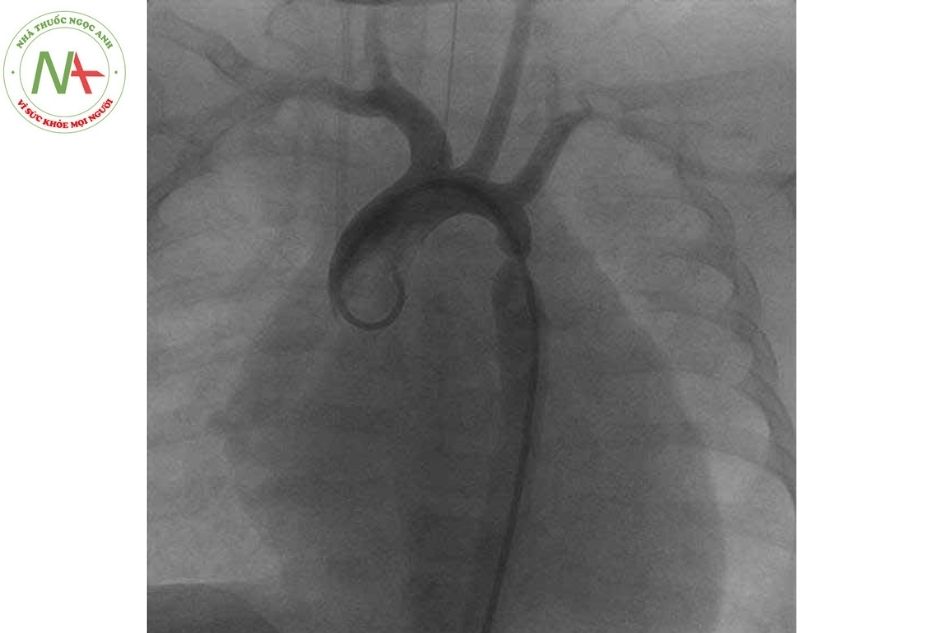
Thông tim
Đo chênh áp đỉnh-đỉnh (peak-to-peak gradient) > 20 mmHg chẩn đoán hẹp eo động mạch chủ đáng kể trong trường hợp không có tuần hoàn bàng hệ lớn, cùng với chụp mạch vẫn là tiêu chuẩn vàng ở nhiều trung tâm trong đánh giá hẹp eo động mạch chủ trước và sau phẫu thuật hay can thiệp.
Hơn nữa, bên cạnh chênh áp, thông tim và chụp mạch cũng giúp cung cấp thêm các thông số về huyết động như áp lực đổ đầy, sức cản mạch phổi… nhất là ở những bệnh nhân có các tổn thương phối hợp khác.
Chẩn đoán xác định
Chẩn đoán xác định hẹp eo động mạch chủ yếu dựa vào các dấu hiệu lâm sàng và cận lâm sàng.
Lâm sàng
Bệnh cảnh lâm sàng thay đổi theo mức độ hẹp eo động mạch chủ, sự tồn tại của ống động mạch cũng như tuổi của bệnh nhân.
- Hẹp eo động mạch chủ nặng ở trẻ sơ sinh:
- Ống động mạch đóng: trẻ sinh biểu hiện với bệnh cảnh của sốc tim: tím tái, nhịp tim nhanh, nhịp ngựa phi, mạch ngoại vi bắt yếu.
- Còn ống động mạch: trẻ biểu hiện bệnh cảnh của bệnh tim bẩm sinh với tuần hoàn hệ thống phụ thuộc ống động mạch: tím khác biệt, với SpO2 chi dưới thấp hơn chi trên, mạch đùi bắt yếu hoặc không bắt được, tiếng thổi tại tim ít nghe thấy.
- Nhìn chung với các trẻ sơ sinh cần đo SpO2 tay phải và chân, kèm theo bắt mạch bẹn để sàng lọc các bệnh lý tim bẩm sinh nguy hiểm ngay khi sinh, trong 1-2 ngày đầu sau sinh.
- Hẹp eo động mạch chủ ở trẻ nhỏ:
- Suy tim sung huyết: diện tim to, nhịp tim nhanh, khó thở, gan to, tiểu ít, phù, bú kém, chậm tăng cân.
- Mạch đùi bắt yếu.
- Huyết áp chi dưới thấp hơn huyết áp chi trên.
- Tiếng thổi tâm thu khoang liên sườn 2, 3 cạnh ức trái, nghe xa xăm do dòng máu tống qua vị trí hẹp.
- Tiếng thổi tâm thu khoang liên sườn 3 cạnh ức trái lan xung quanh nếu có kèm thông liên thất.
- Hẹp eo động mạch chủ ở trẻ lớn và người lớn:
- Bệnh cảnh chủ yếu là tăng huyết áp. Khi tuần hoàn bàng hệ phát triển tốt có thể không có chênh huyết áp hai chi cũng như mạch đùi bắt yếu.
- Ở bệnh nhân trẻ có tăng huyết áp cần phải loại trừ hẹp eo động mạch chủ.
Cận lâm sàng
- Xquang ngực thẳng: chủ yếu là hình ảnh bóng tim to, phổi sung huyết.
- Điện tâm đồ: dày thất trái.
- Siêu âm tim: dựa vào mặt cắt trên hõm ức nhằm xác định:
- Siêu âm 2D: vị trí, chiều dài đoạn hẹp.
- Siêu âm Doppler: chênh áp qua vị trí hẹp.
- Ngoài ra cần đánh giá các tổn thương đi kèm: thiểu sản quai động mạch chủ, thông liên thất, hẹp hai lá, tắc nghẽn đường ra thất trái (left ventricular outflow tract obstruction).
- MSCT hoặc MRI: giúp chẩn đoán chính xác vị trí và kích thước chỗ hẹp eo động mạch chủ.
ĐIỀU TRỊ
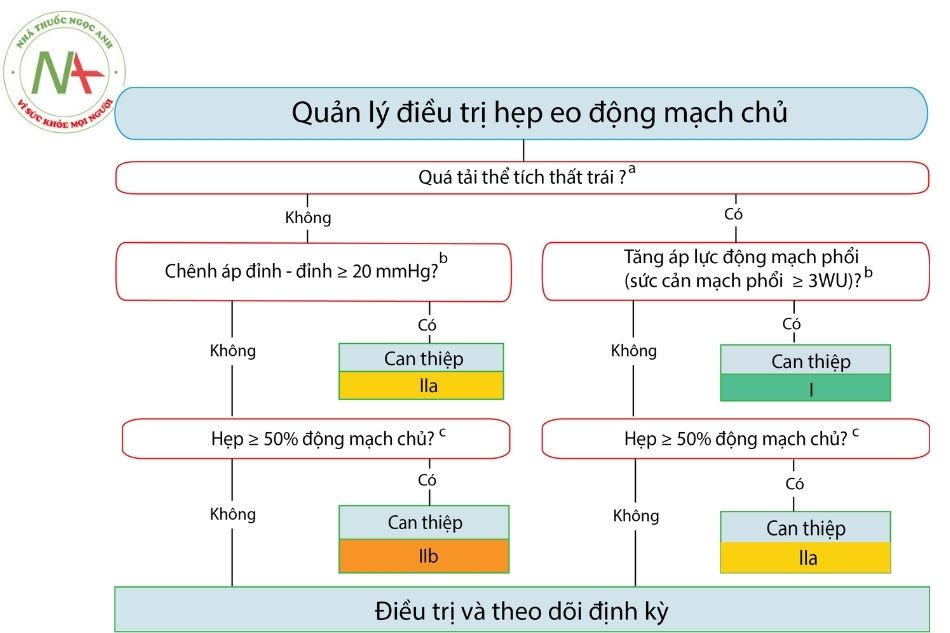
Khuyến cáo tiếp cận và xử trí hẹp eo động mạch chủ
- Chênh áp qua eo động mạch chủ khi nghỉ > 20 mmHg. Chênh áp này có thể đo bằng hiệu số huyết áp tay – chân hoặc đo qua siêu âm Doppler hay khi thông tim.
- Hẹp eo động mạch chủ có bằng chứng hình ảnh của tuần hoàn bàng hệ đáng kể.
- Tăng huyết áp được cho là do hẹp eo động mạch chủ.
- Suy tim được cho là do hẹp eo động mạch chủ. Chủ yếu gặp ở trẻ sơ sinh.
- Có thể cân nhắc ở các trường hợp động mạch chủ hẹp từ 50% trở lên so với động mạch chủ xuống ngang mức cơ hoành, dù có tăng huyết áp hay không.
Khuyến cáo của ESC 2020 về điều trị hẹp eo hoặc tái hẹp eo động mạch chủ
Chú thích:
- Đo huyết áp tay phải
- Chênh áp đo qua thông tim
- Hẹp khít so với đường kính động mạch chủ ngang mức cơ hoành
Bảng 1. Khuyến cáo điều trị hẹp eo hoặc tái hẹp eo động mạch chủ theo “Hướng dẫn ESC 2020 về bệnh tim bẩm sinh ở người lớn”
| Khuyến cáo | Loại khuyến cáo | Mức độ chứng cứ |
| Sửa chữa hẹp eo hoặc tái hẹp eo động mạch chủ (phẫu thuật hoặc can thiệp) được chỉ định ở bệnh nhân tăng huyết áp* kèm theo tăng chênh áp không xâm nhập giữa chi trên và chi dưới mà được xác nhận bằng thông tim (chênh áp đỉnh – đỉnh ≥ 20 mm Hg); ưu tiên can thiệp đặt stent nếu kỹ thuật cho phép. | I | C |
| Can thiệp qua đường ống thông (đặt stent) nên được xem xét ở bệnh nhân bị tăng huyết áp* kèm theo hẹp ≥ 50% đường kính động mạch chủ so với đường kính động mạch chủ ngang mức cơ hoành, kể cả khi chênh áp xâm nhập < 20 mm Hg, nếu kỹ thuật cho phép. | IIa | C |
| Can thiệp qua đường ống thông (đặt stent) nên được xem xét ở bệnh nhân có huyết áp bình thường* kèm theo tăng chênh áp không xâm nhập được khẳng định bằng đo trên thông tim (chênh áp đỉnh – đỉnh ≥ 20 mmHg), nếu kỹ thuật cho phép. | IIa | C |
| Can thiệp qua đường ống thông (đặt stent) có thể được xem xét ở bệnh nhân huyết áp bình thường* kèm theo hẹp ≥ 50% đường kính động mạch chủ so với đường kính động mạch chủ ngang mức cơ hoành, kể cả khi chênh áp xâm nhập < 20 mmHg, nếu kỹ thuật cho phép. | IIb | C |
Chú thích: * Nên xác định huyết áp bình thường hay tăng bằng cách đo huyết áp tay phải.
Điều trị nội khoa
Ở trẻ sơ sinh, trẻ nhỏ có triệu chứng:
Đối với trẻ sơ sinh bị hẹp eo động mạch chủ nặng là một trong cấp cứu tim mạch sau sinh, được xếp vào nhóm tim bẩm sinh phụ thuộc ống động mạch.
Do đó bệnh nhi cần được nhập viện để truyền prostaglandin E1 (PGE1) ngay khi được chẩn đoán. Việc duy trì hoặc mở lại ống động mạch là rất cần thiết để cải thiện tưới máu nửa dưới cơ thể. Ngay cả khi ống động mạch vẫn đóng, việc truyền PGE1 có thể giúp làm giãn các phần cơ của ống động mạch trong thành động mạch chủ và giúp làm tăng lưu lượng máu qua chỗ hẹp.
Điều trị tích cực suy tim sung huyết bằng các thuốc lợi tiểu, và oxy liệu pháp (lưu ý oxy liều cao làm giãn mạch phổi, đóng ống động mạch, do đó có thể làm bệnh nhân đưa vào tình trạng sốc tim nhanh hơn), thở máy khi bệnh nhân nặng. Ở các trường hợp tụt áp, chức năng tim giảm nhiều, các thuốc vận mạch có thể hiệu quả.
Các biện pháp nói trên chỉ là tạm thời để ổn định bệnh nhân trước khi phẫu thuật hoặc can thiệp nong eo động mạch chủ bằng bóng qua da cấp cứu khi có tình trạng sốc tim. Nhiễm khuẩn và shock nhiễm khuẩn có thể gặp ở các bệnh nhi nặng và việc cấy máu và dùng kháng sinh là cần thiết.
Trong trường hợp còn ống động mạch lớn có thể làm che mờ các dấu hiệu của hẹp eo động mạch chủ đáng kể. Khi đó, nếu như không có thiểu sản quai động mạch chủ và không có dấu hiệu rõ ràng khác của tắc nghẽn động mạch chủ, có thể cân nhắc ngừng truyền PGE1 và cho phép ống động mạch đóng lại trong khi theo dõi sát bệnh nhi. Chiến lược này chỉ nên được thực hiện ở những trung tâm ICU sơ sinh với việc theo dõi sát huyết áp của phần dưới cơ thể, tốt nhất là thông qua động mạch rốn, theo dõi nước tiểu và tưới máu ngoại biên.
Nếu sau khi ống động mạch đóng, nếu không có mức độ hẹp eo đáng kể nào được phát hiện, bệnh nhân có thể được cho ra viện nhưng cần đánh giá lại định kỳ về lâm sàng và siêu âm trong 2 tháng đầu tiên. Ở một số trẻ, sau khi đóng ống động mạch có thể có tình trạng hẹp tại eo với tăng tốc độ dòng chảy nhưng không đáng kể để chẩn đoán hẹp eo động mạch chủ. Trong đó, một số trẻ sẽ tiến triển thành hẹp eo động mạch chủ thực sự trong vòng vài tháng đầu tiên sau sinh.
Do đó bất cứ trẻ nào được chẩn đoán là hẹp nhẹ hoặc nghi ngờ hẹp eo động mạch chủ nên được phẫu thuật sửa chữa có chuẩn bị ở tuổi sơ sinh hoặc cần được theo dõi sát về lâm sàng cũng như siêu âm tim định kỳ.
Ở các trẻ lớn hơn hoặc người lớn
Tăng huyết áp hoặc cơn tăng huyết áp (hypertensive crisis) nên được phát hiện và điều trị kịp thời. Kiểm soát các biến chứng tăng huyết áp, phì đại thất trái và bệnh xơ vữa động mạch.
Thuốc ức chế men chuyển và chẹn beta giao cảm được sử dụng và có hiệu quả khá tốt. Tuy nhiên, thuốc ức chế men chuyển không sử dụng trong các trường hợp còn hẹp tồn lưu nặng sau mổ và phụ nữ mong muốn có thai. Các trường hợp này cần được theo dõi và điều trị sát.
Điều trị tăng huyết áp ở những trường hợp hẹp eo động mạch nhiều thường khó khăn, do đó cần cân nhắc phẫu thuật hoặc can thiệp sớm.
Điều trị phẫu thuật
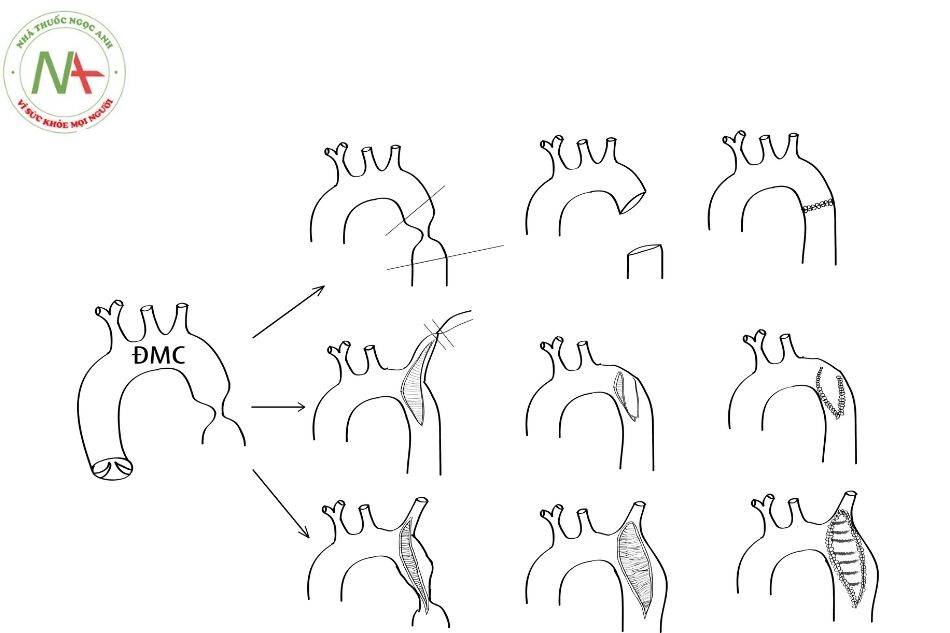
Hẹp động mạch chủ cần được sửa chữa ngay khi có chẩn đoán nhằm hạn chế tối đa những biến chứng lâu dài. Các phương pháp phẫu thuật bao gồm:
- Cắt nối trực tiếp (thường ở trẻ nhỏ), hoặc sử dụng đoạn mạch nhân tạo thay thế (tổn thương dài, ở người lớn).
- Sử dụng vạt của động mạch dưới đòn mở rộng chỗ hẹp (thường áp dụng ở trẻ nhỏ). Sau mổ mạch quay sẽ yếu hoặc không bắt được, do vậy huyết áp tay trái không được sử dụng để theo dõi.
- Mở rộng bằng miếng vá: ít dùng vì có nguy cơ hình thành khối phình tại chỗ sửa chữa.
- Bắc cầu động mạch chủ lên – động mạch chủ xuống bằng mạch nhân tạo (thường áp dụng ở người lớn, tổn thương phức tạp).
Ở trẻ sơ sinh có triệu chứng, hầu hết đều có kèm thiểu sản quai động mạch chủ ở các mức độ khác nhau. Trong trường hợp này, phẫu thuật nối tận – tận mở rộng hoặc tận – bên cho thấy hiệu quả vượt trội, do ít gây hẹp tồn dư hoặc tái hẹp và cho giải phẫu cung động mạch chủ gần với sinh lý hơn.
Một số tác giả cũng nhận thấy quai động mạch chủ có thể phát triển một cách phù hợp sau khi được phẫu thuật nối tận – tận thành công. Tuy nhiên không có yếu tố nào có thể dự đoán trước được mức độ phát triển của quai động mạch chủ. Phẫu thuật thường thực hiện qua đường mở ngực bên, tuy nhiên trong trường hợp quai động mạch chủ thiểu sản nặng, nhiều phẫu thuật viên ưu tiên lựa chọn đường mổ xương ức.
Ở trẻ sơ sinh có các tổn thương phối hợp kèm theo, cách thức phẫu thuật tùy thuộc vào các thương tổn đi kèm. Ở một số bệnh nhân có kèm thông liên thất lớn, có thể tiến hành phẫu thuật sửa chữa toàn bộ bao gồm sửa chữa hẹp eo và vá thông liên thất. Ở bệnh nhi bị hẹp eo động mạch chủ kết hợp với tuần hoàn dạng tim một thất, ví dụ như trong teo tịt van ba lá (tricuspid atresia) hay thất trái hai đường vào (double-inlet left ventricle), có thể kết hợp phẫu thuật sửa eo động mạch chủ với phẫu thuật siết bớt động mạch phổi (pulmonary artery banding).
Điều trị can thiệp
Nong bóng đơn thuần hoặc nong bóng và đặt stent có graft hay không graft hiện nay đang dần trở thành phương pháp điều trị tiêu chuẩn cho hẹp eo động mạch chủ ở người lớn hoặc những tổn thương tái hẹp sau phẫu thuật. Stent tự tiêu cũng đang được phát triển.
Nong bóng động mạch chủ giúp cải thiện huyết động ngay lập tức nhưng có tỷ lệ tái hẹp hoặc phình mạch cao hơn so với phẫu thuật. Thực tế là phần lớn các ca sau nong bóng đều có mục đích để đặt stent khi bệnh nhân đã lớn và động mạch có kích thước phù hợp.
Đặt stent động mạch chủ ngày nay gần như là thủ thuật thường quy được thực hiện ở những bệnh nhân có cân nặng từ 35 kg trở lên, việc đặt stent nên tránh làm giãn quá mức đoạn hẹp, giúp làm giảm tổn thương thành động mạch chủ, từ đó làm giảm tỷ lệ phình mạch về sau. Đặt stent cũng giúp làm giảm tỷ lệ tái hẹp hơn so với nong bóng đơn thuần. Stent có thể được nong dần về sau để có kích thước lòng mạch phù hợp với sự phát triển của động mạch chủ.
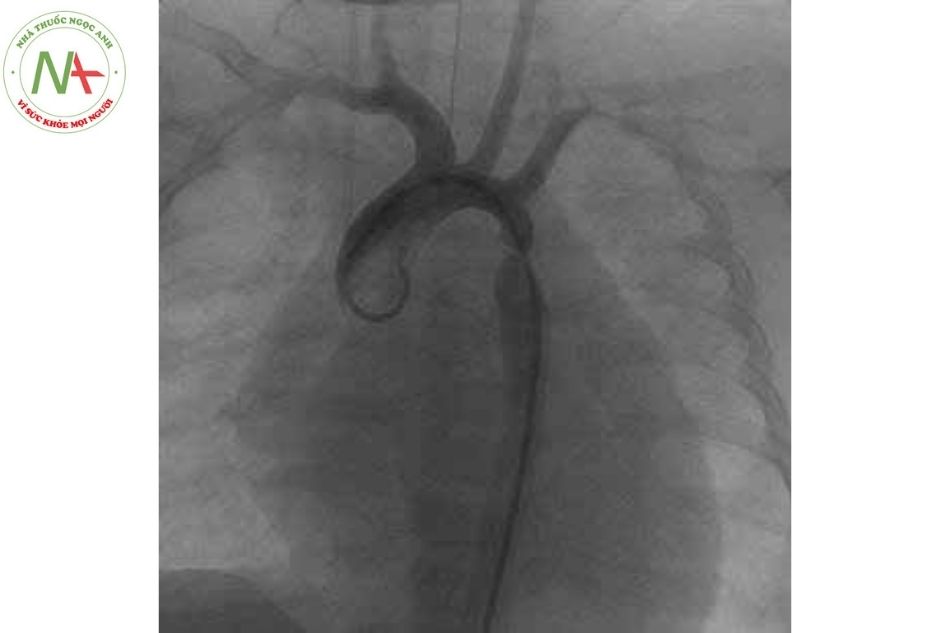
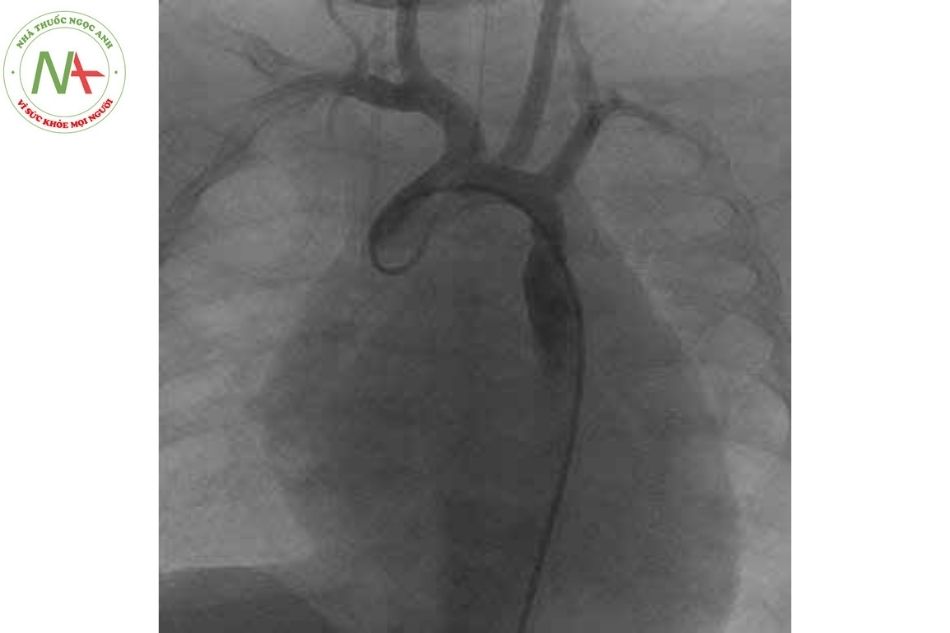
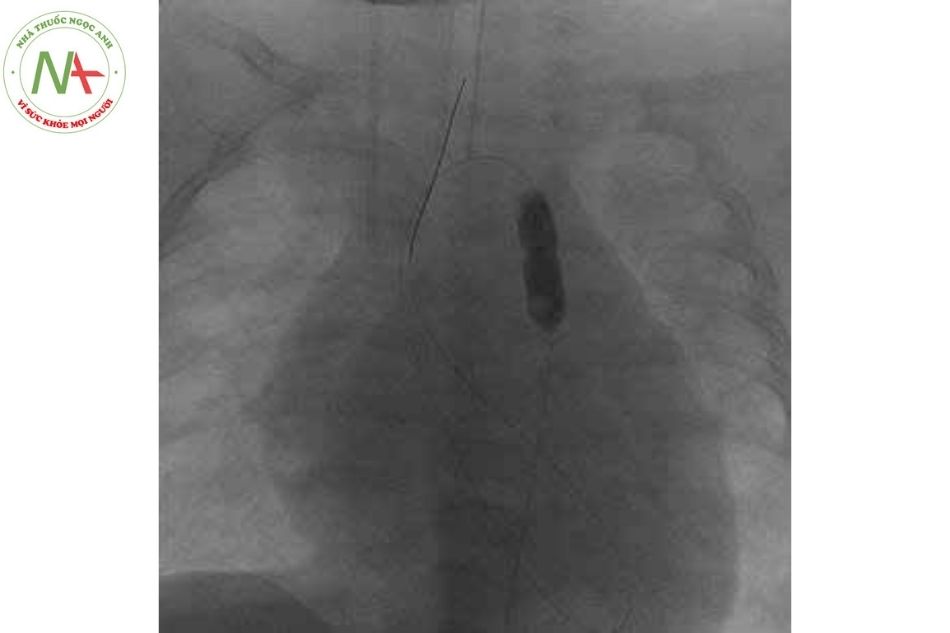
- Hình ảnh hẹp eo Động mạch chủ phía sau ĐM dưới đòn trái trên phim DSA
- Hình ảnh nong bóng Động mạch chủ
- Hình ảnh kết quả sau nong bóng Động mạch chủ
Lựa chọn can thiệp hay phẫu thuật
Trẻ sơ sinh hoặc trẻ nhũ nhi có tình trạng sốc tim, tăng áp mạch máu phổi (pulmonary hypertension – PH) nặng do hẹp eo động mạch chủ nặng thì chỉ định can thiệp nong eo động mạch chủ bằng bóng sẽ được lựa chọn đầu tiên, vì phương pháp này đơn giản có thể cứu được bệnh nhân thoát sốc tim, sau khi bệnh nhân ổn định về tình trạng huyết động và hô hấp thì xét phẫu thuật sửa quai và eo động mạch chủ.
Ở trẻ < 4 tháng: Phẫu thuật là lựa chọn hàng đầu do nguy cơ tái hẹp thấp.
Ở trẻ ≥ 4 tháng và < 25 kg: Việc lựa chọn phẫu thuật hay nong bóng tuỳ thuộc vào kinh nghiệm của từng trung tâm và giải phẫu tổn thương.
Ở trẻ lớn hơn hay người lớn: Trên bệnh nhân chưa được phẫu thuật hay can thiệp trước đó, việc lựa chọn can thiệp hay phẫu thuật phụ thuộc vào đặc điểm bệnh nhân và kinh nghiệm của mỗi trung tâm. Hiện nay, có xu hướng ưu tiên lựa chọn đặt stent cho bệnh nhân chưa phẫu thuật nếu giải phẫu phù hợp (mạch không xoắn vặn hay kèm thiểu sản quai động mạch chủ) và stent có thể nở đến kích cỡ của người trưởng thành.
Trong các trường hợp hợp hẹp eo động mạch chủ tồn dư hoặc tái phát sau phẫu thuật có cấu tạo giải phẫu phù hợp, can thiệp nội mạch được ưu tiên hơn so với phẫu thuật. Phẫu thuật có thể cần thiết khi mà tổn thương hẹp trên đoạn dài, thiểu sản quai động mạch chủ, có phình động mạch chủ, hoặc hẹp eo bao gồm cả lỗ vào các nhánh động mạch. Phẫu thuật sửa chữa hẹp eo tồn dư hoặc tái phát có thể được thực hiện qua đường mở ngực bên hoặc mở xương ức, phụ thuộc vào kế hoạch phẫu thuật. Các kỹ thuật mổ có thể bao gồm chuyển vạt hoặc mổ bypass graft từ động mạch chủ lên đến động mạch chủ xuống. Trong một số trường hợp phẫu thuật có thể kết hợp với cả mổ thay van hoặc và/hoặc gốc động mạch chủ.
Trường hợp có hẹp van động mạch chủ kèm theo, thường tổn thương nào nặng hơn sẽ được giải quyết trước. Tuy nhiên phẫu thuật Hybrid, thay van động mạch chủ kèm theo can thiệp hẹp động mạch chủ một thì là một phương án có thể lựa chọn.
Thời gian can thiệp hay phẫu thuật
Trẻ mắc hẹp eo động mạch chủ đáng kể cần được phẫu thuật hay can thiệp sớm, tốt nhất là từ sơ sinh hoặc trẻ nhỏ, tuỳ lâm sàng và kinh nghiệm từng trung tâm. Bởi nếu điều trị sau giai đoạn này thì không giúp khỏi được tăng huyết áp hoặc không ngăn được tăng huyết áp tái phát về sau. Trường hợp phát hiện bệnh muộn hơn thì điều trị sớm kể từ khi chẩn đoán xác định.
Theo dõi
Bệnh nhân hẹp động mạch chủ cần được theo dõi định kỳ, đặc biệt cần theo dõi sát những bệnh nhân có biểu hiện: tái hẹp, phình động mạch chủ (động mạch chủ lên hoặc tại vị trí sửa), bệnh nhân có bệnh van động mạch chủ hai lá van. Tất cả các bệnh nhân nên có một phim chụp cắt lớp hoặc cộng hưởng từ ban đầu để có dữ liệu so sánh với các lần khám tiếp theo.
Tiên lượng
- Nhìn chung kết quả lâu dài tốt, mặc dù chức năng không hoàn toàn trở về bình thường ngay cả với trường hợp phẫu thuật sớm.
- Nguyên nhân dẫn đến tử vong thường gặp nhất ở người lớn là xơ vữa động mạch. Kiểm soát huyết áp và các yếu tố nguy cơ làm giảm nguy cơ tử vong do bệnh này.
Biến chứng
Biến chứng chung
- Rối loạn nhịp: hiếm gặp.
- Viêm nội tâm mạc nhiễm khuẩn.
- Tăng huyết áp: thường gặp.
- Ảnh hưởng chức năng tim: gặp ở bệnh nhân tăng huyết áp hoặc có bệnh van động mạch chủ kèm theo.
- Tắc mạch: hiếm gặp.
- Đột tử: hiếm gặp; nguyên nhân do vỡ động mạch chủ hoặc vỡ phình mạch não.
Biến chứng liên quan đến thương tổn
- Phình động mạch chủ tại chỗ sửa, thường gặp ở bệnh nhân mở rộng chỗ hẹp bằng miếng vá.
- Tái hẹp sau sửa: khá thường gặp.
- Tăng nguy cơ xơ vữa động mạch.
- Đột quỵ: chảy máu hay thiếu máu não.
- Bệnh động mạch chủ lên.
- Bệnh van động mạch chủ.
Mang thai và các vấn đề liên quan
Mang thai làm tăng nguy cơ các biến cố và tử vong. Đối với bệnh nhân hẹp động mạch chủ nặng mà chưa được can thiệp hay phẫu thuật, nguy cơ biến chứng tăng huyết áp nặng, suy tim, đột quỵ hay lóc động mạch chủ cao. Hơn nữa, tưới máu cho bánh nhau và thai nhi thường không đủ.
Đối với bệnh nhân đã được sửa chữa hẹp động mạch chủ, nguy cơ thấp hơn. Tuy nhiên vẫn cần kiểm soát huyết áp chặt chẽ nhưng không gây giảm tưới máu cho bánh nhau và thai nhi, cũng như không dùng các thuốc huyết áp gây dị dạng cho thai nhi.
Đối với bệnh nhân có phình động mạch chủ hoặc tái hẹp sau sửa chữa, kiểm soát các nguy cơ là rất khó. Vì vậy, khuyến cáo không nên có thai với những bệnh nhân này.
Dự phòng viêm nội tâm mạc nhiễm khuẩn
Tất cả bệnh nhân hẹp eo động mạch chủ, dù đã can thiệp hoặc phẫu thuật hay chưa đều cần dự phòng viêm nội tâm mạc nhiễm khuẩn suốt đời.
Chế độ luyện tập
Khuyến khích tất cả những bệnh nhân đã được can thiệp sửa hẹp động mạch chủ tập thể dục hàng ngày. Tuy nhiên, cần tránh những môn thể thao quá gắng sức, đặc biệt ở người tăng huyết áp.
CÁC ĐIỂM CẦN LƯU Ý
- Với bệnh nhân có triệu chứng ho máu cần phải chụp cắt lớp hoặc cộng hưởng từ động mạch chủ cấp cứu, vì đó có thể là dấu hiệu báo trước của lóc động mạch chủ hay vỡ phình động mạch chủ.
- Kiểm soát huyết áp suốt đời.
- Tổn thương tái hẹp có thể bị bỏ qua trên bệnh nhân có bệnh động mạch chủ kèm theo.
- Mang thai làm tăng nguy cơ xảy ra các biến chứng cho cả mẹ và thai nhi, vì vậy cần tư vấn của các chuyên gia về tim bẩm sinh ở người lớn trước khi có thai.
GIÁN ĐOẠN QUAI ĐỘNG MẠCH CHỦ (INTERRUPTED AORTIC ARCH)
Là bất thường khá hiếm gặp, chiếm 1% bệnh tim bẩm sinh nặng ở trẻ nhũ nhi.
Đây là một dạng rất nặng của hẹp eo động mạch chủ.
PH N LOẠI
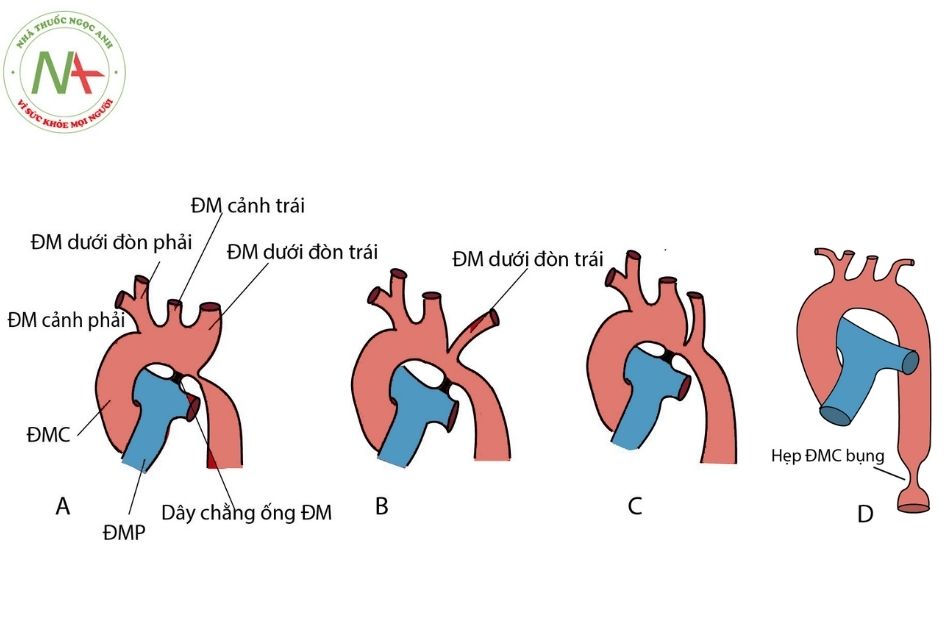
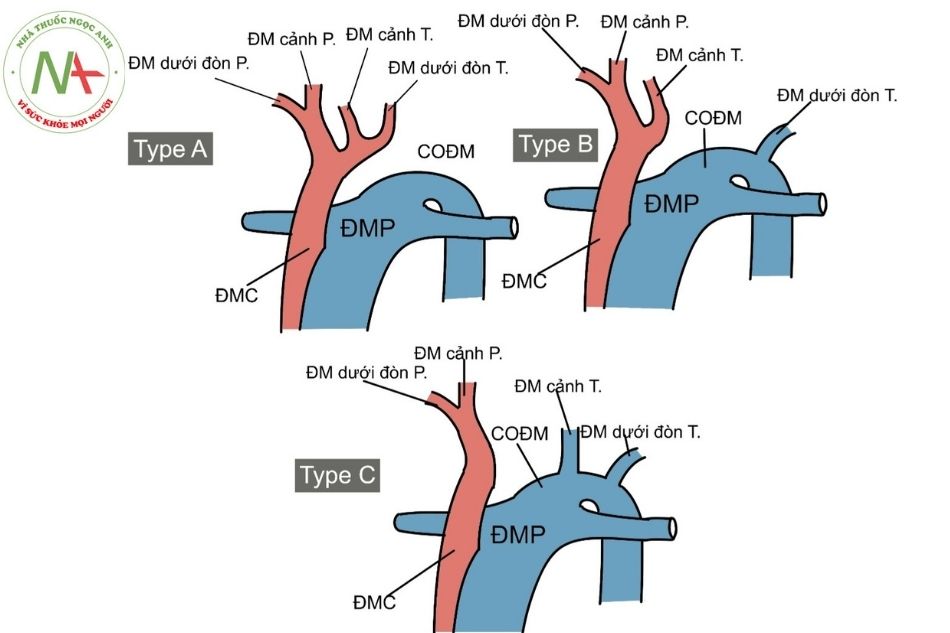
Gián đoạn quai động mạch chủ được chia thành ba type dựa vào vị trí chỗ gián đoạn (Hình 6).
- Type A: gián đoạn ở sau chỗ chia động mạch dưới đòn trái (xảy ra ở 30% các trường hợp).
- Type B: gián đoạn ở vị trí giữa động mạch cảnh chung trái và động mạch dưới đòn trái (xảy ra ở 43% các trường hợp). Hội chứng DiGeorge xảy ra ở khoảng 50% bệnh nhân type B.
- Type C: gián đoạn ở giữa thân động mạch cánh tay đầu và động mạch cảnh chung trái (xảy ra ở 17% các trường hợp).
Các tổn thương phối hợp:
- Còn ống động mạch và thông liên thất hầu như luôn phối hợp với khiếm khuyết này. Van động mạch chủ hai lá (60%), biến dạng van hai lá (10%), thân chung động mạch (10%), hoặc hẹp dưới van động mạch chủ (20%) có thể gặp.
- Hội chứng DiGeorge xảy ra ở ít nhất 15% các bệnh nhân.
PHÔI THAI HỌC VÀ SINH BỆNH HỌC
Phôi thai học
Xem thêm: Phôi thai học hệ tuần hoàn – Những vấn đề chung trong thực hành lâm sàng tim bẩm sinh
Sinh bệnh học
Khoảng 50% các bệnh nhân gián đoạn quai động mạch chủ bị mất 1 vùng khoảng 1,5-3Mb của chromosome 22q11.2, gây nên đột biến bán hợp tử (hemizygous), là dạng đột biến mất đoạn hay gặp nhất ở người. Trong số khoảng 35-50 genes bị mất, có gen TBX1 dường như đóng vai trò quan trọng gây nên hội chứng DiGeorge. Khoảng 3/4 bệnh nhân gián đoạn quai động mạch chủ type B có đột biến này. Trong khi đó, chỉ có ít bệnh nhân type A được phát hiện có đột biến đó.
Trong thời kỳ bào thai, thất trái cấp máu cho tuần hoàn hệ thống phía trước chỗ gián đoạn, trong khi thất phải cấp máu cho phía sau chỗ gián đoạn thông qua ống động mạch. Sau khi sinh, sinh lý tự nhiên sẽ dẫn tới ống động mạch đóng lại và/hoặc giảm sức cản mạch phổi, từ đó làm tụt giảm mạnh tưới máu phần dưới cơ thể và có thể có bệnh cảnh sốc tim.
CHẨN ĐOÁN
Lâm sàng
Gần như tất cả bệnh nhân gián đoạn quai động mạch chủ biểu hiện bệnh trong 2 tuần đầu sau sinh. Trong đó, hầu hết biểu hiện ngay trong ngày đầu tiên sau sinh. Hiếm có trường hợp biểu hiện bệnh ở lứa tuổi lớn hơn như trẻ nhỏ, trẻ lớn hay trưởng thành. Tuy vậy, vẫn có ca bệnh biểu hiện bệnh ở tuổi già.
Thở nhanh, bú kém, li bì và có thể nhanh chóng dẫn tới suy hô hấp, tím, mạch ngoại vi yếu, hoặc sốc tim xảy ra trong vài ngày đầu đời do ống động mạch nhỏ đi hoặc đóng lại theo sinh lý.
Nhận biết gián đoạn quai động mạch chủ trước khi ống động mạch đóng là rất khó khăn. Tuy vậy, một số trường hợp có thể thấy nổi vân tím hoặc xám da vùng nửa dưới cơ thể do giảm tưới máu. Ngoài ra, huyết áp chênh lệch giữa tay phải và chân có thể có hoặc không rõ ràng. Trong trường hợp động mạch dưới đòn phải hoặc thân động mạch cánh tay đầu phải xuất phát bất thường từ phía sau chỗ gián đoạn, sự chênh lệch huyết áp nói trên là không còn. SpO2 của tay phải cũng thường cao hơn chân trong trường hợp tương hợp thất-đại động mạch bình thường. Trong trường hợp có kèm đảo gốc động mạch, giá trị SpO2 lại cũng đảo theo.
Khám có thể thấy tiếng thổi tâm thu 2/6-3/6 ở vùng đáy tim do tăng lưu lượng máu lên phổi. Tiếng thổi toàn tâm thu của thông liên thất có thể nghe thấy ở trẻ vài ngày sau sinh, khi có sự giảm sức cản mạch phổi.
Mạch đùi hoặc mạch mu chân bắt yếu nếu ống động mạch nhỏ.
Các bất thường trên khuôn mặt hay gặp do có tới 50% bệnh nhân gián đoạn quai động mạch chủ mắc hội chứng DiGeorge.
Cận lâm sàng
Xét nghiệm máu: cần thiết bởi trẻ thường vào trong bệnh cảnh nguy kịch
- Khí máu động mạch thường biểu hiện toan chuyển hoá.
- Xét nghiệm calci máu cũng có giá trị bởi nhiều bệnh nhân gián đoạn quai động mạch chủ có mắc hội chứng DiGeorge với biểu hiện suy tuyến cận giáp kèm theo.
- Xét nghiệm FISH (Fluorescent in situ hybridization) giúp phát hiện mất đoạn nhiễm sắc thể trong hội chứng DiGeorge (mất đoạn 22q11.2)
Xquang ngực
Có thể thấy bóng tim to hoặc bình thường, tăng các đường mạch máu phổi, và phù phổi. Trung thất trên có thể hẹp (do không có tuyến ức trong hội chứng DiGeorge).
Điện tâm đồ
Có thể thấy phì đại thất phải. Đôi khi có thể thấy QT kéo dài do hạ calci máu trong hội chứng DiGeorge.
Siêu âm tim Doppler
Siêu âm tim 2D cộng với Doppler có thể giúp chẩn đoán bệnh với hình ảnh gián đoạn quai động mạch chủ. Công cụ này cũng có thể cung cấp bằng chứng gián tiếp về việc có hay không bất thường động mạch dưới đòn phải. Đôi khi siêu âm có thể phát hiện có trường hợp chỉ có động mạch dưới đòn phải đơn độc.
Trên bệnh nhân có ống động mạch nhỏ hoặc đang đóng lại, siêu âm cũng giúp đánh giá hiệu quả của PGE1 lên việc mở lại Ống động mạch .
Siêu âm cũng giúp phát hiện và đánh giá các tổn thương kèm theo như thông liên thất, van động mạch chủ hai lá van, hẹp động mạch chủ dưới van…
Chụp MSCT và MRI tim
Đang trở thành một phương pháp chẩn đoán hình ảnh không xâm lấn được ưu tiên hơn do có thể đánh giá đầy đủ hơn toàn bộ động mạch chủ, kích thước, vị trí gián đoạn của động mạch chủ, trước và sau chỗ gián đoạn, tuần hoàn bàng hệ và các tổn thương, biến thể giải phẫu phối hợp.
Bên cạnh đó, phương pháp này còn có thể cung cấp hình ảnh 3D, từ đó giúp dễ dàng hình dung và thấy rõ cấu trúc giải phẫu trước phẫu thuật.
Chẩn đoán xác định
Chẩn đoán xác định hẹp eo động mạch chủ dựa vào các dấu hiệu lâm sàng và cận lâm sàng chính.
Lâm sàng: bệnh thường xảy ra ở lứa tuổi sơ sinh, độ tuổi biểu hiện bệnh thường khoảng 12h sau sinh (thời điểm ống động mạch có xu hướng đóng)
- Hội chứng cung lượng tim thấp: mạch ngoại vi yếu, chi lạnh, tiểu ít, có thể có tăng lactate máu và toan chuyển hóa trên xét nghiệm khí máu động mạch
- Tím khác biệt: SpO2 chi tay phải cao hơn chân trên 5% (trong gián đoạn quai type B có thể kèm theo bất thường xuất phát động mạch dưới đòn phải từ động mạch chủ xuống: khi đó không có chênh SpO2)
- Mạch đùi bắt yếu hơn mạch cánh tay phải (trong gián đoạn quai type B có thể kèm theo bất thường xuất phát động mạch dưới đòn phải từ động mạch chủ xuống: không có dấu hiệu này)
- Tiếng thổi tâm thu ở khoang liên sườn 3 đường cạnh ức trái của thông liên thất
Cận lâm sàng:
- Xquang ngực: bóng tim to, phổi ứ huyết
- Siêu âm tim: dựa vào mặt cắt trên hõm ức đánh giá quai động mạch chủ.
- Sự liên tục của quai động mạch chủ hay không, vị trí gián đoạn.
- Xuất phát của các động mạch từ quai động mạch chủ (thân cánh tay đầu bên phải, cảnh chung trái, dưới đòn trái, đặc biệt là vị trí xuất phát động mạch dưới đòn phải
- Ống động mạch: kích thước, lưu lượng máu qua ống.
- MSCT hoặc MRI: Giúp chẩn đoán chính xác gián đoạn động mạch chủ, vị trí và kích thước động mạch chủ trước và sau chỗ gián đoạn.
ĐIỀU TRỊ
Điều trị nội khoa
Bệnh nhi khi được phát hiện mắc gián đoạn quai động mạch chủ cần được nhập viện và truyền PGE1 ngay để mở và giữ ống động mạch. Bên cạnh đó, tuỳ diễn biến lâm sàng mà tiến hành các biện pháp hỗ trợ hô hấp như thở oxy, đặt nội khí quản, thở máy, điều chỉnh các rối loạn chuyển hóa, điều chỉnh toan kiềm.
Các xét nghiệm cho hội chứng DiGeorge (ví dụ như canxi máu) nên được thực hiện.
Không nên truyền máu được citrate hoá (vì gây hạ canxi do tạo lactat). Máu nên được chiếu xạ trước khi truyền cho bệnh nhân có hội chứng DiGeorge.
Điều trị phẫu thuật
Phẫu thuật sửa chữa (phẫu thuật cắt nối ngay thì đầu sử dụng graft Dacron hoặc tĩnh mạch đồng loại) và đóng thông liên thất đơn giản được khuyến cáo thực hiện nếu có thể.
Nếu có các khiếm khuyết phức tạp phối hợp, sửa chữa gián đoạn và phẫu thuật siết bớt (banding) động mạch phổi được thực hiện trước, và phẫu thuật sửa chữa hoàn toàn ở thì sau.
TIÊN LƯỢNG
Phần lớn các trường hợp mắc gián đoạn quai động mạch chủ, nếu phát hiện và phẫu thuật kịp thời, có tiên lượng khá tốt.
Một số biến chứng có thể có:
- Hẹp động mạch chủ tại van hoặc dưới van tồn dư.
- Thông liên thất tồn dư.
- Hẹp tại vị trí mổ.
TÀI LIỆU THAM KHẢO
1.Helmut Baumgartner, Julie De Backer, Sonya V Babu-Narayan et al, ESC Scientific Document Group, 2020 ESC Guidelines for the management of adult congenital heart disease: The Task Force for the management of adult congenital heart disease of the European Society of Cardiology (ESC), European Heart Journal, https://doi.org/10.1093/eurheartj/ehaa554.
2. Hoffman J.I.E. and Kaplan S. (2002). The incidence of congenital heart disease. J Am Coll Cardiol, 39(12), 1890–1900.
3. Reller M.D., Strickland M.J., Riehle-Colarusso T., et al. (2008). Prevalence of Congenital Heart Defects in Metropolitan Atlanta, 1998–2005. J Pediatr, 153(6), 807–813.
4. Talner N.S. (1998). Report of the New England Regional Infant Cardiac Program, by Donald C. Fyler, MD, Pediatrics, 1980;65(suppl):375–461. Pediatrics, 102 (Supplement 1), 258–259.
5. ESC Guidelines for the management of grown-up congenital heart disease (new version 2010), European Heart Journal (2010) 31, 2915–2957).
6. Park’s The Pediatric Cardiology Handbook, Fifth Edition.
7. Adult Congenital Heart Disease A Practical Guide 2005.
8. Rudolph AM, Heymann MA, Spitznas U. Hemodynamic considerations in the development of narrowing of the aorta. Am J Cardiol 1972; 30:514.
9. Wielenga G, Dankmeijer J. Coarctation of the aorta. J Pathol Bacteriol 1968; 95:265.
10. Russell GA, Berry PJ, Watterson K, et al. Patterns of ductal tissue in coarctation of the aorta in the first three months of life. J Thorac Cardiovasc Surg 1991; 102:596.
11. Ho SY, Anderson RH. Coarctation, tubular hypoplasia, and the ductus arteriosus. Histological study of 35 specimens. Br Heart J 1979; 41:268.
12. Chin AJ, Jacobs ML. Morphology of the ventricular septal defect in two types of interrupted aortic arch. J Am Soc Echocardiogr. 1996 Mar-Apr. 9(2):199-201.