Bệnh tiêu hóa
ESPGHAN: BỆNH WILSON Ở TRẺ EM – BIỂU HIỆN, CHẨN ĐOÁN VÀ ĐIỀU TRỊ
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Bài viết: ESPGHAN: BỆNH WILSON Ở TRẺ EM – BIỂU HIỆN, CHẨN ĐOÁN VÀ ĐIỀU TRỊ – tham khảo từ bài dịch của tác giả NT HN – tải file PDF Tại đây.
Tổng quan
Biểu hiện bệnh Wilson (WD) ở trẻ đa dạng từ bệnh gan không triệu chứng đến xơ gan hoặc suy gan cấp, trong khi triệu chứng thần kinh hoặc tâm thần thì hiếm gặp. Tiếp cận chẩn đoán ban đầu bao gồm ceruloplasmin và đồng niệu 24-giờ. Chẩn đoán xác định WD dựa vào thang điểm chẩ’n đoán, xét nghiệm sinh hóa đánh giá chuyển hóa đồng, và xét nghiệm phân tử đột biến gen ATP7B. Điều trị bằng thuốc cả đời và nhằm mục đích loại bỏ lượng đồng bằng các thuốc như D-penicillamine, trientine, hoặc ức chế hấp thu đồng ở ruột với muối kẽm. Suy gan cấp thường cần ghép gan. Bài viết này nhằm mục đích cung cấp các khuyến cáo trong chẩn đoán, điều trị và theo dõi bệnh Wilson ở trẻ em.
Wilson là bệnh lý di truyền gen lặn trên NST thường gây rối loạn chuyển hóa đồng với tỉ lệ mắc ước tính khoảng 1:30,000. Nó gây ra do đột biến gen ATP7B mã hóa kênh vận chuyển đồng ATPase P-type cần để bài tiết đồng vào dịch mật. Khiếm khuyết kênh này gây tích tụ quá nhiều đồng ở gan từ giai đoạn nhũ nhi khi bắt đầu ăn các thực phẩ’m chứa đồng. Khi quá tải đồng tang dần theo thời gian, tích tụ đồng ở các cơ quan khác như thần kinh trung ương, giác mạc, thận, và tim. Nếu bệnh Wilson không được phát hiện và điều trị, bệnh gan tiến triển xơ gan và suy gan có thể nhanh chóng hoặc tổn thương não không phục hồi được. Chẩn đoán bệnh Wilson khó khăn ở trẻ em vì nó thường không có triệu chứng.
BẢNG 1. Khuyến cáo theo đồng thuận ESPGHAN
- WD nên được xem xét là chẩn đoán phân biệt ở trẻ > 1 tuổi biểu hiện bất kỳ triệu chứng nào của bệnh lý gan từ tăng men gan không triệu chứng đến xơ gan có gan lách to và báng bụng hoặc suy gan cấp (ALF). Mức 1A (mức đồng thuận: 86%)
- WD cần được loại trừ ở bất kỳ trẻ vị thành niên nào có triệu chứng nhận thức, tâm thần không giải thích được. Mức 1A (96%)
- Xét nghiệm chẩn đoán WD ở những bệnh nhân nghi ngờ bao gồm chức năng gan (men gan, bilirubin toàn phần và liên hợp; ALP và PT/INR), ceruloplasmin huyết thanh và đồng niệu 24 giờ. Mức 1A (96%)
- Hệ thống thang điểm Ferrenci nên được áp dụng cho trẻ trong chẩn đoán WD. Phân tích đột biến gen ATPB7 có thể hỗ trợ chẩn đoán. Mức 1A (91%)
- Ước tính đồng trong nhu mô gan có thể hữu ích ở trẻ khi chẩn đoán không chắc chắn. Mức 1C (100%)
- Khi chẩn đoán WD được xác định, nên sàng lọc WD ở người thân trực hệ (first degree relatives) bao gồm anh chị em, con cái, và bố mẹ thông qua làm xét nghiệm chức năng gan, đánh giá chuyển hóa đồng, và phân tích gen. Mức 1A (100%)
- Vì tính an toàn, muối kẽm thay vì kẽm acetate có thể được dung ở những trẻ chưa có triệu chứng phát hiện qua sàng lọc gia đình, hoặc là điều trị duy trì sau khi thải đồng (de-coppering) miễn là men gan vẫn bình thường. Mức 2C (96%)
- Đứa trẻ có triệu chứng của bệnh lý gan, như xơ gan hoặc bất thường INR, nên được điều trị với các thuốc thải đồng. Mức 2B (96%)
- Chế độ ăn hạn chế thực phẩm nhiều đồng được khuyên cho đến khi lui bệnh và bình thường hóa men gan ở trẻ được điều trị với các thuốc thải đồng. Mức 2C (82%)
- Đứa trẻ suy gan cấp hoặc xơ gan mất bù nên được chuyển và quản lý tại các trung tâm ghép gan trẻ em. Mức 1A (100%)
- Đứa trẻ xơ gan mất bù nên được điều trị với các thuốc thải đồng hoặc kết hợp muối kẽm và thuốc thải đồng có thể ngăn ngừa nhu cầu ghép gan. King’ s Wilson index nên được theo dõi để đánh giá tiên lượng và quyết định thời gian LT. Mức 1A (96%)
- Vì ghép gan là giải quyết được vấn đề thiếu men, nên việc dung thuốc thải đồng hoặc điều trị kẽm là không cần thiết sau ghép gan. Mức 1A (96%)
- Tất cả trẻ nên được theo dõi sát trong tháng đầu tiên sau điều trị ban đầu, sau đó mỗi 1-3 tháng cho đến khi lui bệnh, và mỗi 3-6 tháng sau đó. Mức 1C (100%)
- Theo dõi bao gồm khám lâm sàng, xét nghiệm sinh hóa (ie, công thức máu, chức năng gan, ure, creatinine, protein niệu), đồng huyết thanh và đồng niệu 24 giờ để đánh giá hiệu quả, quá liều, hoặc không tuân thủ điều trị và các tác dụng phụ. Mức 1C (96%)
- Bằng chứng không tuân thủ điều trị với kẽm có thể được đánh giá dựa vào đo nồng độ kẽm huyết thanh và/hoặc bài tiết kẽm/đồng trong nước tiểu 24 giờ. Mức 2B (91%)
- Nếu vẫn tăng men gan hoặc tái phát dù đã điều trị, nên nghi ngờ kém tuân thủ điều trị. Mức 2B (96%)
==>> Xem thêm: QUẢN LÝ BỆNH NHÂN XƠ GAN – Hội tiêu hoá Anh quốc 2023
Khi nào nghi ngờ Wilson ở trẻ em?
BẢNG 2. Biểu hiện lâm sàng của Wilson theo tuổi
Triệu chứng lâm sàng
Gan
- Tình cờ phát hiện tăng men gan
- Viêm gan cấp
- Gan to
- Gan nhiễm mỡ
- Suy gan cấp với tán huyết
- Tăng áp cửa: giãn TM thực quản, lách to, giảm tiểu cầu
- Xơ gan mất bù với báng bụng
Triệu chứng tâm-thần kinh
- Thất ngôn
- Khó nuốt, chảy dãi nhiều
- Thay đổi hành vi/cảm xúc bao gồm trầm cảm, kích thích
- Mất phối hợp (eg, chữ viết tay xấu dần)
- Giảm hiệu suất học tập trên lớp
- Run tay khi nghỉ
- Loạn trương lực, gồng cứng, rối loạn tư thế
- Mask-like face
- Triệu chứng giống đột quỵ
Mắt
- Vòng Kayser-Fleischer
Huyết học
- Thiếu máu tán huyết cấp/mạn Thận
- Rối loạn chức năng ống thận (hội chứng Fanconi, toan hóa ống thận, tiểu amino acid)
- Sỏi thận
- Vôi hóa thận
Tim
- Bệnh lý cơ tim, rối loạn chức năng tim dưới lâm sàng
- Rối loạn nhịp
Nội tiết
- Nhược tuyến cận giáp Cơ xương
- Còi xương/loãng xương
- Bệnh lý khớp Khác
- Viêm tụy
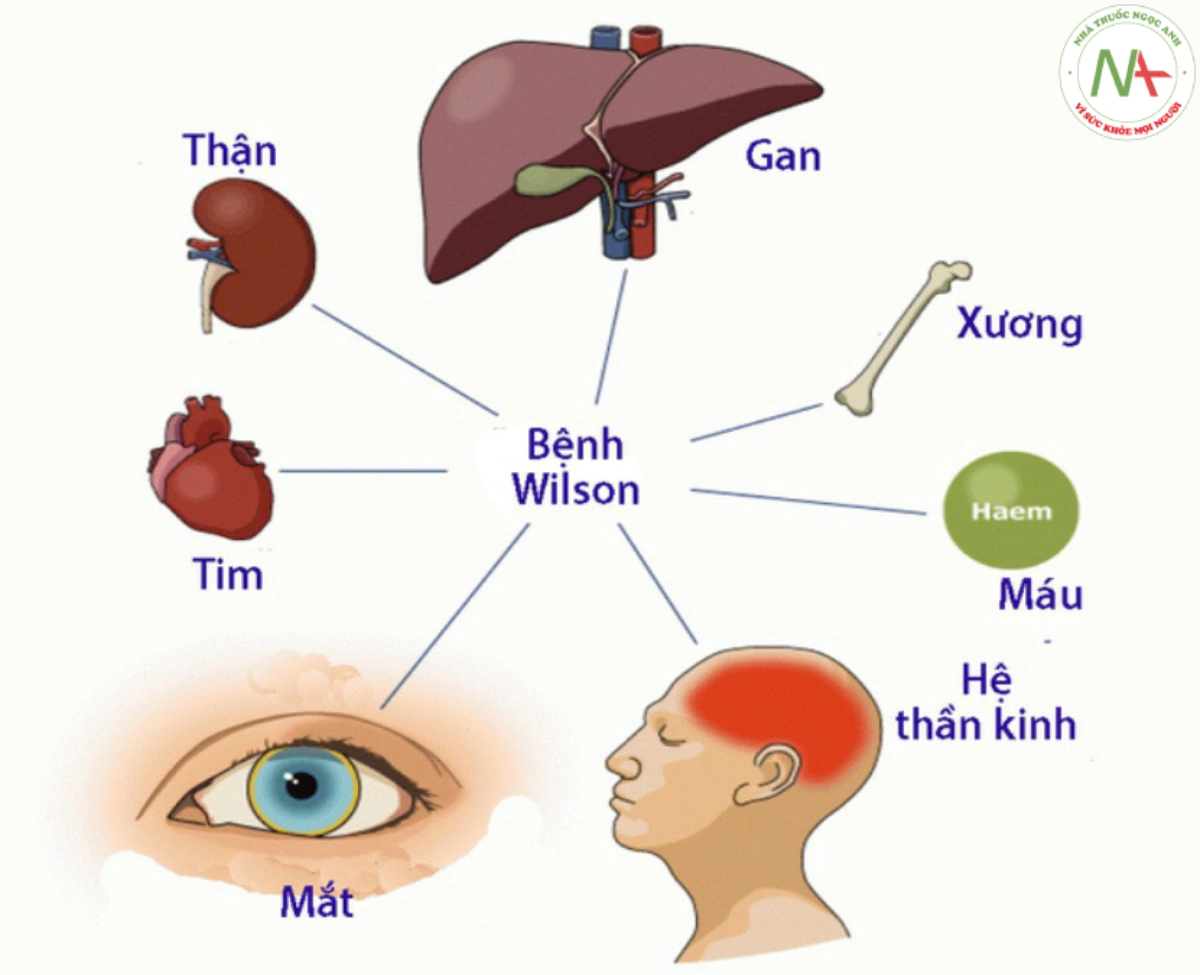
- Skin lipomas Tích tụ đồng ở các cơ quan khác nhau góp phần gây biểu hiện lâm sàng đa dạng như được mô tả trong
Bảng 2. Hầu hết trẻ biểu hiện bệnh lý gan từ phát hiện tăng men gan một cách tình cờ ở trẻ > 1 tuổi không triệu chứng, viêm gan cấp, gan to, nhu mô gan tăng âm trên siêu âm đến suy gan cấp (ALF) hoặc xơ gan. WD có thể biểu hiện bất kỳ độ tuổi nào từ 3-74 tuổi (trung bình 13.2 tuổi), nhưng WD hiếm khi có triệu chứng trước 5 tuổi.
Xét nghiệm chẩn đoán Wilson ở trẻ em
| BẢNG 3. Đánh giá chuyển hóa đồng | ||
| Giá trị bình thường | Nghi ngờ cao đến WD | |
| Ceruloplasmin
Bài tiết đồng niệu 24 giờ Lượng đồng trong gan |
20-40 mg/dL
<40 μg (<0.065 μmol) <50 μg/g dry weight |
<10 mg/dL
>100 μg (1.6 μmol) >250 μg/g dry weight (> 4μmol/g dry weight) |
Xét nghiệm chức năng gan
Biểu hiện cấp tính của WD với suy gan, điển hình gồm tăng bilirubin toàn phần (>300 μmol/L, > 17.5 mg/dL), men gan 100-500 IU/L, ALP tương đối thấp được cho là do thiếu kẽm và giảm tỉ lệ ALP/bilirubin toàn phần < 1.
Ceruloplasmin
Ceruloplasmin là protein mang đồng gắn với 90% đồng trong tuần hoàn ở người bình thường. Nồng độ ceruloplasmin huyết thanh thấp ở trẻ sơ sinh, sau đó tăng dần theo tuổ’i và đạt đỉnh ở giai đoạn giữa thời thơ ấu (mid childhood) trước khi giảm nhẹ trong giai đoạn dậy thì. Độ tuổ’i nhỏ nhất thích hợp làm xét nghiệm ceruloplasmin huyết thanh để chẩn đoán WD là 1 tuổ’i. Nồng độ ceruloplasmin giảm < 20 mg/dL ở hầu hết bệnh nhân WD vì suy giảm khả năng sinh tổ’ng hợp và rút ngắn thời gian bán hủy của các phân tử apoceruloplasmin không có đồng. Hai nghiên cứu chính nhằm mục đích đánh giá tính chính xác của ceruloplasmin huyết thanh trong chẩ’n đoán WD. Ngưỡng chẩn đoán WD tốt nhất của ceruloplasmin là < 14 mg/dL (độ nhạy 93% và độ đặc hiệu 100%) ở một cụm 57 bệnh nhân Wilson người lớn và trẻ nhỏ rối loạn chức năng gan và/hoặc triệu chứng thần kinh, và < 20 mg/dL (độ nhạy 95% và độ đặc hiệu 84.5%) trong một cụm 40 trẻ có tăng men gan nhưng không có triệu chứng lâm sàng.
Đồng huyết thanh toàn phần
Đồng huyết thanh toàn phần (bao gồm đồng tự do hay đồng không gắn với ceruloplasmin và đồng gắn với ceruloplasmin) thường giảm tương ứng với sự giảm của ceruloplasmin huyết thanh. Đồng huyết thanh toàn phần có giá trị chẩ’n đoán kém nhưng có ích trong theo dõi điều trị thuốc.
Đồng niệu
Ở trẻ không triệu chứng hoặc có bệnh gan nhẹ, đồng niệu thường bình thường. Ngưỡng đồng niệu tối ưu được báo cáo là giá trị cut-off trong chẩ’n đoán là 40 pg/24 giờ (0.65 pmol/24 giờ) với độ nhạy 78.9% và độ đặc hiệu 87.9%.
Phân tích đột biến gen
Sinh thiết gan và lượng đồng trong gan
Hệ thống thang điểm
BẢNG 4. Thang điểm trong chẩn đoán Wilson
| Điểm | -1 | 0 | 1 | 2 |
| Vòng KF | Không có | Có | ||
| Triệu chứng tâm thần kinh gợi ý WD (hoặc MRI não điển hình) | Không có | Có | Có | |
| Thiếu máu tán huyết Coombs âm tính + đồng huyết thanh cao | Không có | 1-2 x ULN | ||
| Đồng niệu (không có viêm gan cấp) | Bình thường | >2 x ULN, hoặc bình thường nhưng > 5 x ULN 1 ngày sau thách thức với 2 x 0.5 g D- penicillamine | ||
| Định lượng đồng trong gan | Bình thường | <5 x ULN | > 5 x ULN (> 250 μg/g) | |
| Rhodanine dương tính trong tế bào gan (chỉ làm nếu không định lượng được đồng trong gan) | Không có | (<250 μg/g) Có | ||
| Ceruloplasmin huyết thanh | >0.2 g/L | 0.1-0.2 g/L | <0.1 g/L | |
| Phát hiện đột biến gen gây bệnh | Không | 1 |
0-1 :không có khả năng 2-3: có thể> 4: khả năng cao
Đánh giá lâm sàng tình trạng gan lách to, báng bụng, vòng K-F
Xét nghiệm chức năng gan: AST/ALT, bilirubin toàn phần/trực tiếp, INR, AP
Xét nghiệm sinh hóa trong chuyển hóa đồng: ceruloplasmin huyết thanh, bài tiết đồng niệu 24 giờ
Điểm Fereci được tính trong từng bước; từ 4 điểm trở lên xác định chẩn đón – khi xác định được chẩn đoán thì không can xét nghiệm thêm và bắt đầu điều trị.
==>> Xem thêm: Chẩn đoán và điều trị giãn tĩnh mạch thực quản – dạ dày
Điều trị
Điều trị dựa vào việc loại bỏ đồng bằng các thuốc thải đồng như D-penicillamine, trientine hoặc ngăn cản sự hấp thu đồng tại đường tiêu hóa bằng muối kẽm. Hạn chế đồng trong chế độ ăn hàng ngày không ngăn ngừa sự tích tụ đồng trong WD, tuy nhiên vẫn nên tránh các thức ăn giàu đồng cho đến khi lui bệnh (cải thiện triệu chứng và các bất thường trên xét nghiệm sinh hóa). Điều trị nên được bắt đầu khi chẩn đoán ở trẻ chưa biểu hiện triệu chứng (phts hiện dựa vào sàng lọc gia đình từ lúc 2-3 tuổi), điều trị ngay ở trẻ có triệu chứng để ngăn ngừa tiến triển bệnh lý gan và/hoặc thần kinh. Không có đủ bằng chứng chất lượng để đánh giá điều trị đầu tay nào là tối ưu trong WD. Điều trị cả đời, theo dõi tuân thủ và phát hiện sớm các biến chứng. Tiên lượng tốt nếu tuân thủ điều trị đủ.
| BẢNG 5. Liều thuốc và theo dõi điều trị | |||
| Muỗi kẽm | D-penicillamine | Trientine | |
| Liều ở trẻ em | Kẽm acetate, kẽm sulphate
Tuổi > 16 và cân nặng > 50 kg: 150 mg/ngày chia 3 liều Tuổi 6-16 và cân nặng < 50 kg: 75 mg/ngày chia 3 liều Tuổi dưới 6: 50 mg/ngày chia 2 liều (theo thành phần của kẽm) |
Liều khởi đầu: 150-300 mg/ngày, tăng dần mỗi tuần lên đến 20 mg/kg/ngày chia 2 hoặc 3 liều hoặc 1000 mg (tối đa 1500 mg) ở người trẻ chia 2 hoặc 4 liều.
Liều duy trì: 10-20 mg/kg/ngày lên đến 750 mg-1000 mg/ngày chia 2 liều |
Liều khởi đầu: 20 mg/kg/ngày hoặc 1000 mg (tối đa 1500 mg) ở người trẻ chia 2 hoặc 3 lần.
Liều duy trì: 900-1500 mg/ngày chia 2 hoặc 3 lần. |
| Cách dùng | 1 giờ trước bữa ăn hoặc 2 giờ sau bữa ăn | 1 giờ trước bữa ăn hoặc 2 giờ sau bữa ăn | 1 giờ trước bữa ăn hoặc 3 giờ sau bữa ăn |
| Các thông số điều trị | Đồng niệu bài xuất: 30-75 μg (0.5-1.2 μmol/L)/24 giờ trong điều trị duy trì Kẽm huyết thanh > 125 μg/dL Kẽm niệu > 2mg/24h trong điều trị duy trì | Đồng niệu bài xuất: 200-500 μg (3-8 μmol/L)/24 giờ trong điều trị duy trì | Đồng niệu bài xuất: 200-500 μg (3-8 μmol/L)/24 giờ trong điều trị duy trì |
| Cải thiện chức năng gan | Thường 2-6 tháng, bình thường hóa ALT trong vòng 1 năm | Thường 2-6 tháng | Thường 2-6 tháng |
| Chỉ định thay đổi thuốc | ALT > 3xULN dai dẳng và/hoặc INR > 1.5
Kém dung nạp, ví dụ, buồn nôn, đau bụng, loét dạ dày |
Dung nạp kém hoặc tác dụng phụ, ví dụ phản ứng quá mẫn, sốt, giảm bạch cầu hạt, giảm tiểu cầu, hạch to hoặc tiểu đạm | ví dụ như phản ứng dị ứng, đau khớp, thiếu máu nguyên hồng cầu |