Cephalosporin
Biên soạn và Hiệu đính
Dược sĩ Xuân Hạo
Giới thiệu
Cephalosporin là kháng sinh thuộc nhóm kháng sinh Beta lactam, các kháng sinh đầu tiên của nhóm được phân lập từ nấm Cephalosporium Acremonium. Cephalosporin được phát hiện vào năm 1945.
Cấu trúc hóa học của các kháng sinh nhóm cephalosporin đều là dẫn xuất của acid 7-aminocephalosporanic. Sự thay đổi các nhóm thế của vòng β – lactam đã tạo ra 20 dẫn xuất với hoạt tính kháng khuẩn mở rộng. Sự thay đổi nhóm thế dẫn đến sự phát triển của kháng sinh và kháng sinh đầu tiên của nhóm là cephalothin được công bố vào năm 1964.
Cơ chế tác dụng
Tác dụng diệt vi khuẩn của nhóm β – lactam là do nó ức chế quá trình tổng hợp của thành tế bào vi khuẩn.
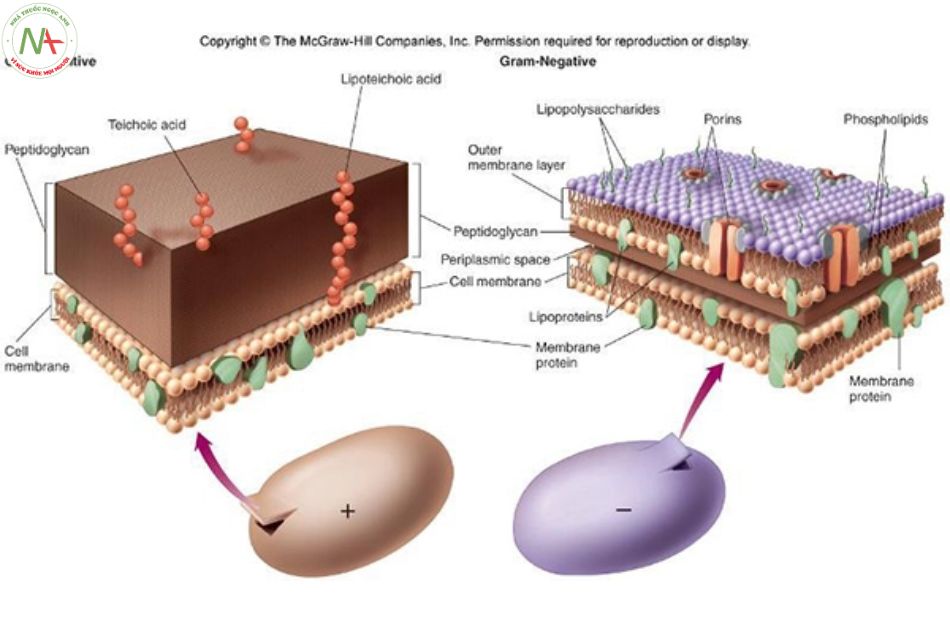
Vách tế bào vi khuẩn Gram âm và Gram dương được cấu tạo từ peptidoglycan, là thành phần quan trọng đảm bảo cho sự phát triển và tồn tại của vi khuẩn cũng như trong quá trình phân chia tế bào.
Peptidoglycan là những polysaccharide mạch thẳng gồm các chuỗi disaccharide lặp lại, đan chéo nhau bởi các dây peptid tạo thành một cấu trúc giống như mạng lưới.
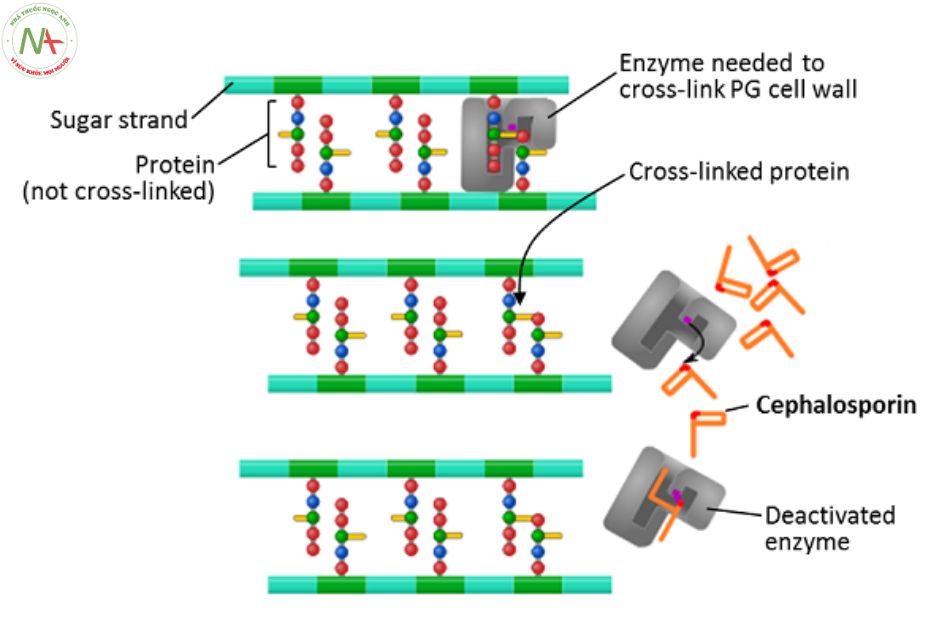
Qua trình hình thành vách tế bào vi khuẩn thông qua hai giai đoạn.
- Giai đoạn 1: Các phân tử của đơn vị disaccharide liên kết với các peptid ở đầu của chúng được vận chuyển từ tế bào chất của vi khuẩn nhờ transglycolase.
- Giai đoạn 2: Một transpeptidase liên kết với chuỗi polysaccharide thông qua các liên kết peptid. Các amino acid của D-alanyl-D-alanine được liên kết bởi transpeptidase ở cuối chuỗi peptide. Enzyme này tách alanin ở phần đầu và cuối, sau đó hợp phần còn lại với một chuỗi peptid từ một polysaccharide lân cận.
Phản ứng transpeptidation bị các β – lactam như cephalosporin ức chế. Bước transpeptidation cuối cùng trong tổng hợp peptidoglycan xảy ra là nhờ có các protein liên kết với penicillin ( PBP). Các protein này kết hợp với D-Ala-D-Ala ở cuối muropeptides (tiền chất peptidoglycan) để liên kết peptidoglycan. Các kháng sinh beta-lactam thay thế vị trí của D-Ala-D-Ala, do đó ức chế không thể đảo ngược protein liên kết với penicillin của peptidoglycan. Từ đó ức chế sự tổng hợp vách tế bào của vi khuẩn, vi khuẩn không có vách che chở sẽ bị tiêu diệt.
Sự đề kháng kháng sinh của vi khuẩn
Sự đề kháng kháng sinh cephalosporin của vi khuẩn thông qua ba cơ chế:
- Thay đổi cấu dạng của PBP
- Sinh enzyme β – lactamase phân hủy thuốc
- Làm cho kháng sinh không gắn được vào đích PBP trong tế bào vi khuẩn.
Các kháng sinh cephalosporin phải đi qua được vách tế bào vi khuẩn mới gắn được vào PBP. Thuốc dễ dàng xâm nhập vào thành tế bào vi khuẩn gram dương hơn vi khuẩn gram âm. Vách tế bào vi khuẩn gram dương được cấu tạo bởi nhiều peptidoglycan nên các phân tử thuốc dễ dàng đi qua. Vách tế bào vi khuẩn gram âm có cấu trúc phức tạp hơn gôm có polysaccharides, lipid và protein nên kháng sinh khó xâm nhập.
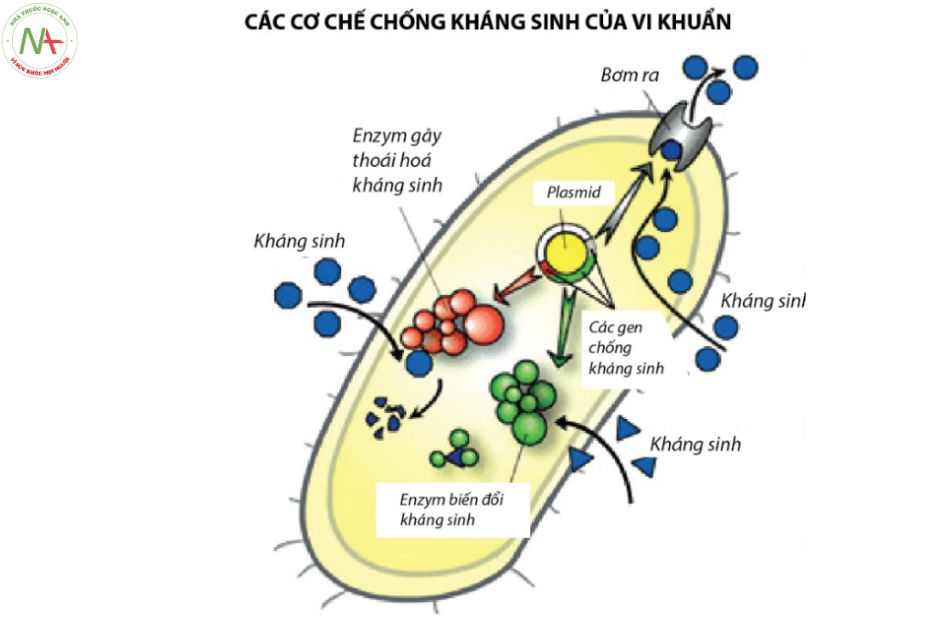
Sau 1 thời gian tiếp xúc với kháng sinh vi khuẩn có thể kháng thuốc hoặc đời sau kháng thuốc do đột biến. Các vi khuẩn như phế cầu hay màng não cầu có thể nhận biết các vật liệu di truyền ngoại sinh và kết hợp chúng vào nhiễm sắc thể từ đó dẫn đến khả năng kháng kháng sinh. Ngoài ra chúng còn thay đổi khả năng gắn của kháng sinh với PBP hoặc thay thế các PBP khác ít nhạy cảm với kháng sinh.
Kháng sinh nhóm β – lactam có thể bị phá hủy bởi β – lactamase do vi khuẩn sản xuất ra. Đây là enzyme thủy phân liên kết giữa C và N của vong β – lactam. Các vị trí hoạt động của enzyme có thể tái sử dụng nhiều lần. Do đó chỉ cần một lượng nhỏ enzyme đã có thể thủy phân được 1 lượng lớn kháng sinh. Các vi khuẩn Gram dương, ví dụ như tụ cầu, giải phóng một lượng lớn β – lactamase ra ngoài môi trường, trong khi đó các vi khuẩn Gram âm thì giải phóng 1 lượng nhỏ enzyme vào khoảng không gian giữa màng trong và màng ngoài tế bào nơi chúng có thể gặp kháng sinh do đó chúng không cần tổng hợp với số lượng lớn.
Phân loại
Dựa và phổ tác dụng kháng sinh nhóm cephalosporin được chia thành 5 thế hệ. Cephalosporin đầu tiên được chỉ định là cephalosporin thế hệ 1, sau đó mở rộng phổ hơn sang thế hệ hai. Các thế hệ sau có tác dụng trên vi khuẩn gram âm mạnh hơn thế hệ trước. Cephalosporin thế hệ 4 có phổ tác dụng rộng trên cả vi khuẩn gram âm và gram dương. Thế hệ thứ 5 tác dụng trên MRSA.
Phân loại kháng sinh nhóm Cephalosporin
| Thế hệ | Tên thuốc | Phổ tác dụng |
Cephalosporin thế hệ 1 |
Cefacetrile, cefadroxil, cefalexin, cefaloglycin, cefalonium, cefaloridine, cefalotin, cefapirin, cefatrizine, cefazaflur, cefazedone, cefazolin, cefradin, cefroxadin, ceftezole | Có phổ tác dụng trung bình, hoạt tính mạnh trên các chủng gram dương và yếu hơn trên các chủng gram âm.
Gram dương: tác dụng với tụ cầu, liên cầu, phế cầu. Không có tác dụng với liên cầu kháng methicillin hoặc enterococci. Gram âm:tác dụng vơi Proteus mirabilis, E.coli, Klebsiella pneumoniae, nhưng không có tác dụng với chủng Proteus có phản ứng indol dương tính, các Enterobacter, Bacteroid, Pseudomonas. |
Cephalosporin thế hệ 2 |
Cefaclor, cefonicid, cefprozil, cefuroxime, cefuzonam, cefmetazole, cefotetan, cefoxitin
– Các cephem sau đây đôi khi cũng được xếp cùng nhóm với cephalosporin thế hệ 2:
|
Có hoạt tính mạnh trên các chủng vi khuẩn gram âm hơn so với thế hệ 1.
Tác động trên gram âm lớn hơn thế hệ đầu tiên: Haemophilus influenzae, Enterobacter aerogenes, và một số Neisseria. |
Cephalosporin thế hệ 3 |
Cefcapene, cefdaloxime, cefdinir, cefditoren, cefetamet, cefixime, cefmenoxime, cefodizim, cefovecin, cefpimizole, cefpodoxime, cefteram, ceftamere, ceftibuten, ceftiofur, ceftiolen, ceftizoxime, ceftriaxone, cefoperozone, ceftazidime | Gram dương: khả năng tác dụng trên vi khuẩn gram dương kém hơn so với các thế hệ trước.
Gram dương: cephalosporin thế hệ thứ ba có hoạt tính chống lại các vi khuẩn gram âm mạnh. Tác dụng tốt trong điều trị các nhiễm trùng bệnh viện, có khả năng xâm nhập hệ thống thần kinh trung ương do đó sử dụng điều trị viêm màng não do phế cầu, viêm màng não, H. influenzae, E. coli nhạy cảm, Klebsiella, và N. gonorrhoeae kháng penicillin |
Cephalosporin thế hệ 4 |
Cefclidine, cefepime, cefluprenam, cefluprenam, cefoselis, cefozopran, cefpirome.
Những cephems này đôi khi được xếp thành nhóm với các cephalosporin thế hệ 4: Oxacephems: flomoxef |
Thuốc có tác dụng trên cả chủng gram âm và gram dương
Gram dương: tác dụng trên vi khuẩn gram dương tương tự như thế hệ 1 Gram âm: thế hệ 4 dễ dàng xâm nhập vào màng tế bào vi khuẩn gram âm, có khả năng đi qua hàng rào máu não do đó có thể sử dụng điều trị viêm màng não, sử dụng điều trị Pseudomonas aeruginosa. |
Cephalosporin thế hệ 5 |
Ceftobiprole, ceftaroline, ceftolozane | Ceftobiprole có tác dụng mạnh trên chủng Pseudomonas aeruginosa.
Ceftolozane là một lựa chọn mới cho điều trị nhiễm nấm phức tạp ổ bụng, nhiễm khuẩn tiết niệu phức tạp. ceftolozan được kết hợp với thuốc ức chế beta lactam là tazobactam, vì các bệnh nhiễm khuẩn do vi khuẩn đa kháng thuốc nói chúng sẽ kháng với tất cả kháng sinh nhóm beta lactam. |
| Khác | Những cephems này đã phát triển nhưng chưa được xếp vào thế hệ nào:
Cefaloram, cefaparole, cefcanel, cefedrolor, cefetrizole, cefivitril, cefmatilen, cefmepidium, cefoxazole, cefrotil, cefsumide, ceftioxit, cefuracetime, nitrocefin |
Tác dụng trên MRSA |
Tác dụng không mong muốn
- Các tác dụng phụ thường gặp ( ≥ 1% bệnh nhân): tiêu chảy, buồn nôn, phát ban, rối loạn điện giải, đau và viêm ở chỗ tiêm.
- Các ADR ít gặp ( 0,1-1% bệnh nhân) : nôn, đau đầu, chóng mặt, nhiễm nấm candida miệng và âm đạo, viêm đại tràng giả mạo, tăng bạch cầu ái toan, gây độc trên thận, giảm bạch cầu, giảm tiểu cầu và sốt.
- Chú ý với các bệnh nhân dị ứng với penicillin có khả năng dị ứng chéo với cephalosporin. Phản ứng hiếm gặp khi dùng thuốc như phản ứng dị ứng, mẩn ngứa hay nghiêm trọng hơn là sốc phản vệ.
- Một số cephalosporin có tương tác với rượu như là latamoxef (moxalactam), cefmenoxime, cefoperazone, cefamandole, cefmetazole và cefotetan gây ra phản ứng giống disulfiram. Do đó không được sử dụng rượu trong thời gian dùng thuốc.
Sử dụng hợp lý thuốc kháng sinh Cephalosporin
Các kháng sinh cephalosporin thế hệ 1 không thể vượt qua được hàng rào máu não, thậm chí cả khi bị viêm. Trong khi đó, các kháng sinh cephalosporin thế hệ 3 (trừ cefoperazon) có thể qua được và đạt nồng độ điều trị khi bị viêm màng não.
Các kháng sinh cephalosporin cũng có thể vượt qua được hàng rào nhau thai, đồng thời đạt được nồng độ cao trong hoạt dịch và dịch màng ngoài tim.
Khả năng thấm vào trong thuỷ dịch mắt của các kháng sinh cephalosporin thế hệ 3 khá tốt nếu dùng đường toàn thân, đạt đủ nồng độ điều trị nhiễm khuẩn mắt do vi khuẩn Gram dương và Gram âm. Tuy nhiên, thuốc lại thấm kém vào dịch thuỷ tinh thể.
Hầu hết các kháng sinh cephalosporin không bị chuyển hoá qua gan mà bài tiết nguyên vẹn qua nước tiểu. Do đó cần phải hiệu chỉnh liều lại khi sử dụng các thuốc này cho người bệnh suy thận. Ngoài ra, probenecid làm chậm sự bài tiết qua ống thận của phần lớn các kháng sinh cephalosporin.
Cefoperazon và cefpiramid là hai cephalosporin bị chuyển hoá qua gan thông qua phản ứng liên hợp và bài xuất qua mật rồi đổ vào ruột, vì vậy đây là 2 thuốc có nồng độ trong mật cao nhất.
Độc tính của kháng sinh nhóm Cephalosporin
Độc tính trên thần kinh đã được ghi nhận với các kháng sinh cephalosporin thế hệ thứ nhất (cefazolin, cephalexin), thế hệ thứ hai (cefuroxim), thế hệ thứ ba (ceftazidime) và cả thế hệ thứ tư (cefepime). Trong đó, cefepime gần như có liên quan đến đa số các trường hợp báo cáo về độc tính thần kinh trên thế giới.
Các triệu chứng nhiễm độc thần kinh liên quan đến kháng sinh cephalosporin bao gồm: Co giật, rung giật cơ, trạng thái động kinh không co giật, bệnh não và hôn mê. Cụ thể hơn, bệnh nhân có thể gặp các biểu hiện như: Thờ ơ, lú lẫn, rối loạn ngôn ngữ, kích động, chứng múa giật, co giật, rung giật cơ, ảo giác và hôn mê. Các triệu chứng này có thể dần trở nên nghiêm trọng và dẫn đến tử vong trong mọi trường hợp.
Các triệu chứng nhiễm độc thần kinh do kháng sinh cephalosporin thường xuất hiện trong vòng vài ngày sau khi bắt đầu điều trị (ngày 1 đến ngày 10) và có thể hồi phục sau khi ngừng thuốc (2 đến 7 ngày ).
- Các tác dụng phụ thường gặp ( ≥ 1% bệnh nhân): tiêu chảy, buồn nôn, phát ban, rối loạn điện giải, đau và viêm ở chỗ tiêm.
- Các ADR ít gặp ( 0,1-1% bệnh nhân) : nôn, đau đầu, chóng mặt, nhiễm nấm candida miệng và âm đạo, viêm đại tràng giả mạo, tăng bạch cầu ái toan, gây độc trên thận, giảm bạch cầu, giảm tiểu cầu và sốt.
- Chú ý với các bệnh nhân dị ứng với penicillin có khả năng dị ứng chéo với cephalosporin. Phản ứng hiếm gặp khi dùng thuốc như phản ứng dị ứng, mẩn ngứa hay nghiêm trọng hơn là sốc phản vệ.
- Một số cephalosporin có tương tác với rượu như là latamoxef (moxalactam), cefmenoxime, cefoperazone, cefamandole, cefmetazole và cefotetan gây ra phản ứng giống disulfiram. Do đó không được sử dụng rượu trong thời gian dùng thuốc.
Chống chỉ định của Cephalosporin
Kháng sinh cephalosporin được chống chỉ định khi người bệnh có tiền sử quá mẫn với các cephalosporin khác.
Hiện nay phản ứng chéo giữa cephalosporin và các kháng sinh nhóm beta-lactam ít phổ biến hơn. Trong đó, những người bệnh có phản ứng nhẹ (không phản vệ) với penicillin sẽ có nguy cơ thấp hơn (khoảng 2%).
Sự nhạy cảm chéo còn phụ thuộc vào đặc điểm cấu trúc hóa học cụ thể của thuốc (chủ yếu là chuỗi R1). Khi sử dụng các kháng sinh cephalosporin thế hệ 3 và 4, hoặc các cephalosporin có chuỗi bên R1 khác với penicillin thì nguy cơ dị ứng là không đáng kể. Tuy nhiên, vẫn cần thận trọng khi sử dụng cephalosporin cho các bệnh nhân này.
Cách lựa chọn Cephalosporin phù hợp
Cephalosporin thế hệ 1
Các kháng sinh cephalosporin thế hệ 1 như cefalotin và cefazolin có hiệu quả tốt chống lại vi khuẩn Gram dương nhưng lại ít có tác dụng đối với vi khuẩn Gram âm. Phần lớn cầu khuẩn Gram dương nhạy cảm với nhóm thuốc này (ngoại trừ Enterococcus, S. aureus kháng methicillin và S. epidermidis).
Đa số vi khuẩn kị khí ở miệng thường nhạy cảm các cephalosporin thế hệ 1, nhưng nhóm vi khuẩn Bacteroides fragilis thường kháng thuốc. Hiệu quả chống Moraxella catarrhalis, E. coli, K. pneumoniae và P. mirabilis thường là tốt. Tuy nhiên ở Việt Nam, các chủng vi khuẩn thường có mức đề kháng kháng sinh cao nên cần cân nhắc trước khi lựa chọn thuốc.
Các cephalosporin thế hệ 1 đường uống thường được dùng để điều trị nhiễm khuẩn đường tiết niệu không biến chứng, nhiễm khuẩn da hoặc mô mềm thể nhẹ ở cộng đồng. Tuy nhiên, do tỉ lệ nhiễm S. aureus kháng methicillin tăng nên chỉ định này bị hạn chế.
Các cephalosporin thế hệ 1 đường tiêm thường được chọn để dự phòng trong đa số các ca phẫu thuật sạch, nhưng nếu tỉ lệ nhiễm tụ cầu kháng methicillin cao sau phẫu thuật thì phải sử dụng thuốc khác, chẳng hạn như vancomycin.
Cephalosporin thế hệ 2
Các cephalosporin thế hệ 2 có hiệu quả chống vi khuẩn Gram âm tốt hơn một chút so với thế hệ 1 nhưng lại kém hơn nhiều so với các cephalosporin thế hệ 3. Trong đó, cefoxitin, cefotetan và cefmetazol có hiệu quả chống vi khuẩn kị khí, bao gồm cả Bacteroides fragilis và thường được dùng để điều trị nhiễm khuẩn vùng bụng, viêm ruột thừa và nhiễm khuẩn trong sản khoa do vi khuẩn kị khí. Đồng thời, các thuốc này cũng được dùng trong dự phòng phẫu thuật với các phẫu thuật đại – trực tràng hoặc cắt bỏ cổ tử cung.
Cephalosporin thế hệ 3
Các cephalosporin thế hệ 3 nói chung ít có hiệu quả chống cầu khuẩn Gram dương hơn so với thế hệ 1, nhưng lại có hiệu quả tốt hơn nhiều đối với họ Enterobacteriaceae, kể cả các chủng có khả năng tiết beta-lactamase.
Các kháng sinh cephalosporin thế hệ 3 như ceftazidim, cefoperazon có hiệu quả chống Pseudomonas aeruginosa, nhưng lại ít có tác dụng đối với cầu khuẩn Gram dương hơn các thuốc thế hệ 3 khác. Tuy nhiên, tác dụng chống Pseudomonas aeruginosa cần phải được cân nhắc rất thận trọng vì có sự khác biệt lớn về tỉ lệ kháng thuốc và phụ thuộc vào việc sử dụng thuốc trong bệnh viện hoặc trong cộng đồng.
Các cephalosporin thế hệ 3 thường được chỉ định cho nhiễm khuẩn do các vi khuẩn đa kháng như Proteus, Enterobacter, Klebsiella và Haemophilus.
Các cephalosporin thế hệ 3 đường uống được chỉ định trong nhiễm khuẩn đường hô hấp và tiết niệu. Trong đó, ceftriaxon được chỉ định để điều trị bệnh lậu, hạ cam và bệnh Lyme nặng.
Do các cephalosporin thế hệ 3 có thể vào được dịch não tủy nên được dùng để điều trị viêm màng não do S. pneumoniae, meningococcus, và H. influenza. Ở người già bị viêm màng não có khả năng gặp Listeria monocytogenes, cephalosporin có thể được phối hợp với ampicillin hoặc trimethoprim-sulfamethoxazol cho tới khi L. monocytogenes bị loại bỏ hoàn toàn.
Ceftazidim cũng có thể được dùng để điều trị viêm màng não do Pseudomonas với liều dùng cao hơn liều khuyến cáo vì nồng độ thuốc trong dịch não tủy chỉ bằng 10 – 20% so với nồng độ thuốc trong huyết thanh.
Cefdinir và cefpodoxim là các thuốc đường uống tác dụng tốt đối với các trường hợp nhiễm S. pneumoniae và S. aureus.
Cephalosporin thế hệ 4
Các cephalosporin thế hệ 4 như cefepim có phổ kháng khuẩn rộng hơn so với thế hệ 3 và có độ bền cao đối với sự thủy phân của các enzyme beta-lactamase qua trung gian nhiễm sắc thể và plasmid nên có hiệu quả trên một số vi khuẩn họ Enterobacteriaceae đã kháng các cephalosporin khác.
Tác dụng của các cephalosporin thế hệ 4 mạnh hơn ceftazidim và ngang cefotaxim đối với Streptococcus và các chủng S. aureus nhạy cảm methicillin.
Các cephalosporin thế hệ 4 thường được dùng trong nhiễm trực khuẩn Gram âm ưa khí đã kháng với cephalosporin thế hệ 3. Thuốc cũng thường được sử dụng theo kinh nghiệm để điều trị bệnh sốt giảm bạch cầu trung tính.
TỔNG HỢP VÀ SO SÁNH CÁC THUỐC KHÁNG SINH NHÓM CEPHALOSPORIN THẾ HỆ 3
1. Bảng so sánh các cephalosporin thế hệ 3 ĐƯỜNG TIÊM dựa trên thông tin từ tờ Hướng dẫn sử dụng thuốc
| Hoạt chất | Cefotaxim | Ceftriaxon | Cefoperazon | Ceftizoxim | Cefoperazon/ sulbactam | Ceftazidim |
| Brand name | Claforana | Rocephinb | Cefobidc | Varucefad | Sulperazone | Fortumf |
| Đường dùng | IV/IM | IV/IM | IV/IM | IV/IM | IV/IM | IV/IM |
| Hình ảnh thuốc và hàm lượng |
1g
|
250mg, 500mg, 1g
|
1g |
1g, 2g
|
0.5g/ 1g/ 1g/
0.5g 0.5g 1g
|
1g 2g |
| Phổ tác dụng | Cepha thế hệ 3* | Cepha thế hệ 3* | – Cepha thế hệ 3* – P.aeruginosa |
Cepha thế hệ 3* | – Cepha thế hệ 3* – P.aeruginosa – A. baumannii |
– Cepha thế hệ 3* – P.aeruginosa |
| Thời gian bán thải (h) | 1-1.5 h | 6-9 h | 1.7 h | 1.7 h | 1.7 h và 1 h | 2 h |
| Liên kết với protein huyết tương (%) | 40% | 85 – 90% | 82 – 93% | 30% | 82 – 93% (Cefoperazon) | 10% |
| Liều dùng | – NK nhẹ: 1g mỗi 12h. – NK trung bình đến nặng: 1-2g mỗi 8h. – NK đe dọa tính mạng: 2g mỗi 4h. – Điều trị bệnh lậu: 0.5-1g IM một liều duy nhất. – Dự phòng phẫu thuật: 1g IM/IV trước phẫu thuật. |
– Liều thông thường: 1-2g mỗi 24h. – NK nặng: 2g mỗi 12h. – Điều trị bệnh lậu: 250mg IM liều duy nhất. – Dự phòng phẫu thuật: 1g IV trước phẫu thuật. – Điều trị viêm màng não: 100mg/kg (không quá 4g/ngày) chia làm 1-2 lần. |
– Liều thông thường: 1-2g mỗi 12h. – NK nặng: 6-12g /ngày chia làm 2-4 lần. |
– NK tiết niệu không biến chứng: 500mg mỗi 12h – NK nặng: 1g mỗi 8h hoặc 2g mỗi 8-12h. – NK nguy hiểm tính mạng: 3-4g mỗi 8h hoặc 2g mỗi 4h. – Nhiễm khuẩn huyết: 6-12g/ngày – Lậu không biến chứng: IM liều duy nhất 1g – NK vùng chậu: 2g mỗi 8 giờ. |
Đối với thuốc có tỷ lệ CPZ:SBT là 1:1 – Liều thông thường: 1-2 g (tương ứng 0.5-1g Cefoperazon) mỗi 12h. – NK nặng: 4g ( tương ứng 2g Cefoperazon ) mỗi 12h. Liều tối đa Sulbactam là 4g/ngày. |
– NK nhẹ: 500mg-1g mỗi 12h. – NK trung bình đến nặng: 1g mỗi 8h hoặc 2g mỗi 12h. – NK rất nặng: 2g mỗi 8h. – Người lớn xơ nang bị nhiễm trùng phổi do pseudomonas: 100-150mg/kg/ngày chia làm nhiều lần. – Dự phòng phẫu thuật tuyến tiền liệt: 1g lúc khởi mê. |
| Chỉ định | ||||||
| Nhiễm trùng TKTW | Có | Có | Không | Có | Có | Có |
| Nhiễm trùng huyết, hô hấp, tiêu hóa, tiết niệu, da và mô mềm, xương khớp, sinh dục… | Có | Có | Có | Có | Có | Có |
| Hiệu chỉnh liều trên BN suy thận | Có (CLcr <20ml/p) |
Không (khi cả chức năng gan và thận đồng thời suy giảm đáng kể, không dùng quá 2g/ngày) |
Không | Có (Clcr < 79 ml/p) |
Có (Clcr < 30 ml/p |
Có (Cl < 50 ml/p) |
| Hiệu chỉnh liều trên BN suy gan | Không | Không | Có | Không | Có | Không |
| Tương tác thuốc CCĐ | Không | Dùng đồng thời với muối Canxi đường tĩnh mạch | Không | Không | Không | Không |
* Tham khảo từ Dược thư quốc gia Việt Nam 2018 và Sanford Guide: Phổ tác dụng mở rộng đối với các vi khuẩn Gram âm so với các thế hệ 1, 2. Cầu khuẩn Gram dương hiếu khí: thường ít tác dụng in vitro hơn so với cephalosporin thế hệ 1 và 2. Cầu khuẩn Gram âm hiếu khí: có phổ tác dụng mở rộng đối với các vi khuẩn Gram âm so với thế hệ 1 và 2. Tác dụng tốt với H. influenzae, Moraxella catarrhalis, N. meningitidis, N.gonorrhoeae, họ Enterobacteriaceae (như E. coli, Klebsiella sp., Proteus mirabilis, Salmonella, Shigella…). Các cephalosporin thế hệ 3 nói chung không có tác dụng trên Enterococcus và Listeria monocytogenes và bị mất tác dụng bởi vi khuẩn Gram âm tiết ra ESBL và AmpC β-lactamase.
Bảng so sánh các cephalosporin thế hệ 3 ĐƯỜNG UỐNG dựa trên thông tin từ tờ Hướng dẫn sử dụng thuốc
| Hoạt chất | Cefixim | Cefdinir | Cefditoren | Cefpodoxim | Ceftibuten |
| Brand name | Supraxa | Omnicefb | Spectracefc | Oreloxd | Cedaxe |
| Đường dùng | PO | PO | PO | PO | PO |
| Hình ảnh thuốc và hàm lượng | 200mg |
100mg
|
200mg
|
100mg
|
400mg
|
| Phổ tác dụng | Cepha thế hệ 3 * | Cepha thế hệ 3 * | Cepha thế hệ 3 * | Cepha thế hệ 3 * | Cepha thế hệ 3 * |
| Sinh khả dụng | 40 – 50% | 16 – 25% | 16% | 40 – 50% | 75 – 90%** |
| Thời gian bán thải (h) | 3 – 4 h | 1.7 h | 1.6 h | 2.4 h | 2 – 2.4 h |
| Liên kết với protein huyết tương (%) | 65% | 60-70% | 88% | 40% | 65% |
| Liều dùng | – Liều thông thường: 400mg/ ngày – Điều trị NK lậu cầu cổ tử cung / niệu đạo không biến chứng: uống một liều 400mg |
– Liều 600mg/ngày chia làm 1-2 lần: + Đợt cấp của viêm phế quản mãn tính. + Viêm xoang hàm trên cấp. + Viêm họng, amidan. – NK da và mô mềm không biến chứng: 600mg/ngày chia làm 2 lần. |
– Viêm phổi cộng đồng: 400mg x 2 lần/ngày. – Đợt cấp của viêm phế quản mãn tính: 400mg x 2 lần/ngày. – Viêm họng, amidan, NK da và mô mềm không biến chứng: 200mg x 2 lần/ngày. |
– Liều 100mg x 2 lần/ ngày: viêm họng. – Liều 200mg x 2 lần/ ngày: + Viêm xoang cấp tính. + Viêm phế quản cấp. + Đợt kịch phát cấp tính của bệnh phổi tắc nghẽn mạn tính. + Viêm phổi do vi khuẩn. |
– Đợt cấp của viêm phế quản mạn tính, viêm họng, viêm amidan, viêm tai giữa: 400mg x 1 lần/ngày. |
| Chỉ định | |||||
| Nhiễm trùng TKTW | Không | Không | Không | Không | Không |
| Nhiễm trùng huyết | Không | Không | Không | Không | Không |
| Nhiễm trùng tai-mũi- họng, hô hấp dưới, tiết niệu, da và mô mềm, bệnh lậu không biến chứng… | Có | Có | Có | Có | Có |
| Hiệu chỉnh liều trên BN suy thận | Có (CLcr <60ml/p) |
Có (CLcr <30ml/p) |
Có (CLcr <50ml/p) |
Có (CLcr <40ml/p) |
Có (CLcr <50ml/p) |
| Hiệu chỉnh liều trên BN suy gan | Không | Không | Không | Không | Không |
| Tương tác thuốc CCĐ | Không | Không | Không | Không | Không |
Xuất xứ: Việt Nam
Xuất xứ: Ý
Xuất xứ: United Kingdom
Xuất xứ: Việt Nam
Xuất xứ: Ấn Độ
Xuất xứ: Việt Nam
Xuất xứ: Việt Nam
Xuất xứ: Việt Nam
Xuất xứ: Việt Nam
Xuất xứ: Việt Nam
Xuất xứ: Việt Nam
Xuất xứ: Việt Nam
Xuất xứ: Việt Nam
Xuất xứ: Ấn Độ
Xuất xứ: Việt Nam
Xuất xứ: Đảo Síp
Xuất xứ: Việt Nam
Xuất xứ: Ấn Độ
Xuất xứ: Việt Nam
Xuất xứ: Việt Nam
Xuất xứ: Việt Nam
Xuất xứ: Pháp
Xuất xứ: Việt Nam
Xuất xứ: Việt Nam