Thông Tin Thuốc
Đái tháo đường là gì? Nguyên nhân, Chẩn đoán và Điều trị?
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Ngày nay, khi nhu cầu về thực phẩm có chứa đường càng tăng lên, kéo theo đó là các căn bệnh về đường huyết cũng xuất hiện ngày một phổ biến. Đái tháo đường type II là một trong số những bệnh về đường huyết thường gặp và nguy hiểm hiện nay. Trên thị trường, hiện đang có rất nhiều thuốc điều trị đái tháo đường type II. Vậy, ưu nhược điểm của từng nhóm thuốc này như thế nào? Chọn nhóm thuốc điều trị nào để đảm bảo an toàn, hiệu quả và tiết kiệm chi phí? Hãy cùng Nhà Thuốc Ngọc Anh tìm hiểu những thông tin về Các nhóm thuốc điều trị đái tháo đường type II ngay trong bài viết sau đây nhé.

Tổng quan về đái tháo đường type II
Định nghĩa đái tháo đường
Theo hiệp hội đái tháo đường Hoa Kỳ (ADA) đã định nghĩa đái tháo đường như sau:
- Đái tháo đường là một nhóm bệnh lý chuyển hóa, được đặc trưng bởi sự tăng đường huyết mạn tính do:
- Sự khiếm khuyết trong việc tiết Insulin ( insulin tiết ra không đủ).
- Khiếm khuyết tác dụng của Insulin (cơ thể không thể sử dụng insulin).
- Hoặc phối hợp mắc cả hai tình trạng trên.
- Việc tăng đường huyết mạn tính của bệnh lý đái tháo đường sẽ gây nên các tác hại lâu dài, rối loạn chức năng và suy yếu của nhiều cơ quan trong cơ thể, đặc biệt là các mạch máu.
- Các triệu chứng điển hình của đái tháo đường là do sự tăng glucose máu và uống nhiều, tiểu nhiều, khát nhiều, và gầy nhiều.
- Biến chứng do đái tháo đường gây ra bao gồm các bệnh trên mạch máu, các bệnh ở thần kinh ngoại vi, bệnh về thận và các bệnh về nhiễm khuẩn.

Phân loại đái tháo đường
Đái tháo đường được phân loại thành 4 nhóm chính:
- Đái tháo đường type I (phụ thuộc hoàn toàn vào insulin)
- Đái tháo đường type II (không phụ thuộc insulin)
- Đái tháo đường thai kỳ
- Đái tháo đường nguyên phát
Trong đó, bệnh đái tháo đường type II hay con gọi là đái tháo đường không phụ thuộc insulin. Là hiện tượng mà tế bào beta của đảo tụy vẫn sản xuất được insulin trong cơ thể, nhưng sản xuất ra ít hoặc insulin được tiết ra không sử dụng được. Bệnh nhân mắc đái tháo đường type II không cần phải tiêm insulin ngoại sinh như đái tháo đường type I nhưng cần phải được điều trị bằng các nhóm thuốc hạ glucose huyết.
Cơ chế bệnh sinh của bệnh đái tháo đường type II
Thức ăn có chứa đường khi vào trong cơ thể sẽ được chuyển hóa thành Glucose. Glucose sẽ hấp thu vào máu và từ máu sẽ đi đến các cơ quan đích để chuyển hóa thành năng lượng.
Insulin là một nội tiết tố do tế bào beta của tuyến tụy tiết ra. Hormon này đóng vai trò quan trọng trong điều hòa lượng đường huyết của cơ thể.
Cơ thể ở trạng thái bình thường, glucose trong máu sẽ theo máu đi đến các tế bào mô đích, nhiệm vụ của Insulin sẽ làm hạ đường máu giảm xuống khi lượng đường trong máu quá cao. Nhờ đó mà cơ thể vẫn được nạp đủ năng lượng cho hoạt động sống nhưng không bị lượng đường trong máu quá cao.
Ở người bệnh mắc đái tháo đường type II, hệ thống hormon insulin này không còn hoạt động bình thường nữa.
Tuyến tụy sản xuất ra không đủ insulin để dùng hoặc cơ thể không thể sử dụng insulin đúng mục đích . Insulin tiết không đủ vì bệnh nhân bị đề kháng với insulin.
Kháng insulin ở gan dẫn tới không có tác nhân nào ức chế gan sản xuất glucose.
Và kháng insulin ở ngoại vi làm giảm tiêu thụ glucose ở ngoại vi.
Lúc này, lượng đường không được theo máu vào trong các tế bào mà ở lại trong máu. Do đó, làm đường huyết tăng lên cao kể cả lúc đói và sau khi ăn xong gây ra bệnh đái tháo đường type II.
Tiêu chuẩn chẩn đoán đái tháo đường type II
Đối tượng có yếu tố nguy cơ để chẩn đoán sớm bệnh đái tháo đường type II.
- Có độ tuổi trên 45 và có một trong các yếu tố nguy cơ sau:
- Chỉ số BMI ≥ 23
- Chỉ số huyết áp trên 130/85 mmHg
- Có người thân thế hệ cận kề trong gia đình có người mắc bệnh đái tháo đường type II (bố, mẹ, anh, chị, em ruột).
- Có tiền mắc hội chứng rối loạn chuyển hóa hay được chẩn đoán tiền đái tháo đường giảm dung nạp glucose huyết kể cả lúc đói).
- Phụ nữ đã từng có tiền sử mắc đái tháo đường thai kỳ.
- Người đang mắc hoặc tiền sử mắc rối loạn lipid máu ( đặc biệt khi chỉ số HDL =< 0,9 mmol/L và chỉ số Triglycerid => 2,2 mmol/l.
Phân loại các nhóm thuốc điều trị đái tháo đường type II
Dựa trên cơ chế bệnh sinh, thì trong điều bệnh đái tháo đường type I thì cần phải bắt buộc dùng insulin đường tiêm.
Đối với đái tháo đường type II là thường bắt gặp hơn hiện nay kể cả trẻ em, chiếm 90% tổng số bệnh nhân được thống kê là mắc đái tháo đường. Để kiểm soát bệnh lý này cần dùng các thuốc đái tháo đường type II mà chủ yếu là các thuốc có tác dụng làm giảm lượng đường máu.
Phân loại theo cơ chế tác động của các nhóm thuốc hạ đường huyết dùng trong điều trị đái tháo đường type II
Các thuốc làm tăng độ nhạy cảm của insulin tại mô sử dụng
Nhóm Biguanid
Nhóm Thiazolidinedione
Các nhóm thuốc kích thích tế bào beta đảo tụy tiết insulin
Nhóm Sulfonylurea
Nhóm Glinide (Meglitinides)
Thuốc đồng vận thụ thể GLP-1
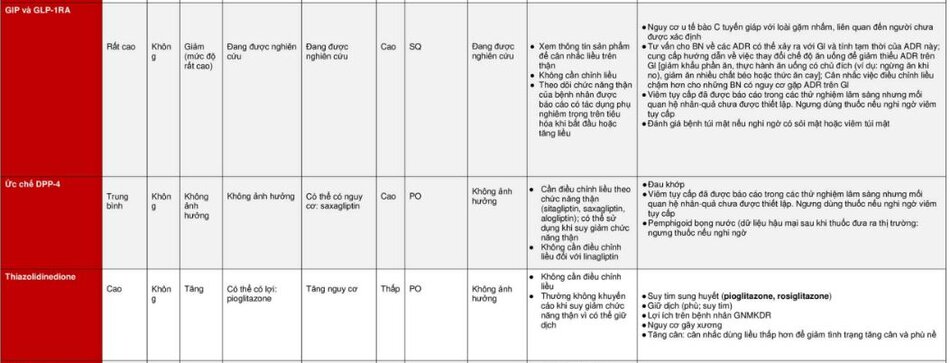
Nhóm thuốc ức chế DPP4 (ức chế DiPeptidyl Peptidase 4)
Các nhóm thuốc ức chế hấp thu Glucose tại ruột
Nhóm thuốc ức chế enzym Alpha-glucosidase
Các nhóm thuốc tăng đào thải glucose qua nước tiểu
Nhóm ức chế kênh đồng vận chuyển SGLT2
Insulin
Các thuốc làm tăng độ nhạy cảm của insulin tại mô sử dụng
Nhóm thuốc Biguanid
Một loại thuốc thường được kê đơn cho bệnh tiểu đường loại 2 là metformin, thuộc nhóm thuốc gọi là biguanides. Thuốc này được uống hàng ngày. Metformin thường là loại thuốc trị tiểu đường đầu tiên được lựa chọn sử dụng. Nó làm giảm lượng glucose do gan sản xuất và giúp cơ thể phản ứng với insulin do gan sản xuất.
Thuốc làm cho gan và cơ của bạn nhạy cảm hơn với insulin và giảm sản xuất glucose trong gan. Điều này cho phép cơ thể sử dụng glucose hiệu quả hơn.
Trong một số ít trường hợp, metformin có thể gây ra các triệu chứng nhẹ về đường tiêu hóa, chẳng hạn như đau bụng và tiêu chảy. Những triệu chứng này có thể tránh được nếu bắt đầu dùng thuốc với liều lượng thấp và tăng dần lên.
Nhóm Thiazolidinedion ( TZD)
Các loại thuốc thuộc nhóm thiazolidinediones, hoặc glitazones, đảo ngược tình trạng kháng insulin bằng cách cải thiện độ nhạy insulin ở cơ, gan và tế bào mỡ. Chúng cũng giúp ngăn gan giải phóng glucose dư thừa.
Dùng một lần mỗi ngày, glitazones thường được kê đơn kết hợp với các loại thuốc khác cho bệnh tiểu đường loại 2. Vì chúng làm tăng độ nhạy insulin nên có thể giảm lượng thuốc cần thiết để tăng sản xuất insulin.
Những loại thuốc này có thể gây giữ nước, có thể làm trầm trọng thêm tình trạng suy tim sung huyết ở những người mắc bệnh đó. Chúng cũng có thể làm tăng nguy cơ ung thư bàng quang, cũng như gãy xương ở những người bị loãng xương. Bác sĩ của bạn cân nhắc nguy cơ mắc các tình trạng này khi đề xuất các loại thuốc này.
Glitazones – pioglitazone (Actos) làm giảm sức đề kháng của cơ thể đối với hoạt động của insulin để insulin có thể hoạt động hiệu quả hơn. Nó cũng có thể giúp giảm huyết áp và cải thiện tỷ lệ cholesterol tốt và xấu trong máu. Nó có thể gây tăng cân và giữ nước và không nên dùng cho bệnh nhân suy tim.
Các nhóm thuốc kích thích tế bào beta đảo tụy tiết insulin
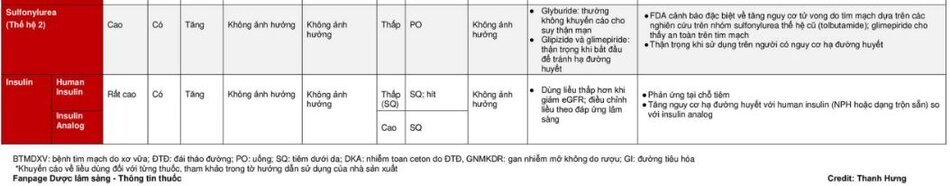
Nhóm Sulfonylurea (SU)
Các bác sĩ thường kê đơn thuốc sulfonylurea, chẳng hạn như glyburide, glipizide và các loại khác, để giảm lượng đường trong máu ở những người mắc bệnh tiểu đường loại 2. Những loại thuốc này làm tăng sản xuất insulin trong tuyến tụy. Thuốc sulfonylurea thường được kê đơn kết hợp với metformin.
Các sulfonylurea như glibenclamide (Daonil) hoặc gliclazide (Diamicron) kích thích giải phóng insulin và đôi khi có thể gây ra các triệu chứng glucose thấp nếu các bữa ăn bị bỏ lỡ hoặc không đúng giờ hoặc giảm lượng carbohydrate. Các tác dụng phụ có thể bao gồm hạ đường huyết, hoặc lượng đường trong máu thấp, tăng cảm giác đói và tăng cân. Bác sĩ của bạn theo dõi bạn cẩn thận để tránh những điều này.
Nhóm Glinide (Meglitinides)
Meglitinides, còn được gọi là glinide, nhanh chóng làm giảm lượng đường trong máu bằng cách kích thích tuyến tụy tiết ra insulin sau bữa ăn. Những loại thuốc này thường được kê đơn cho những người có mức glucose cao vừa phải. Bởi vì meglitinides hoạt động nhanh chóng trong một khoảng thời gian ngắn nên chúng có hiệu quả nhất khi dùng trước bữa ăn.
Tác dụng phụ phổ biến nhất của các loại thuốc này là hạ đường huyết, đặc biệt là khi dùng cùng với các loại thuốc khác cho bệnh tiểu đường loại 2. Các tác dụng phụ khác bao gồm đau đầu, buồn nôn và đau dạ dày.
Thuốc đồng vận thụ thể GLP-1(Glucagon like peptide- 1)
Chất chủ vận GLP-1 bắt chước hoạt động của peptide giống glucagon 1, một loại hormone giúp giảm lượng đường trong máu sau bữa ăn. Những loại thuốc này giúp cơ thể giải phóng nhiều insulin hơn và ngăn gan giải phóng glucose dư thừa sau bữa ăn. Bởi vì chúng làm giảm lượng đường trong máu sau bữa ăn, chất chủ vận GLP-1 không thể được dùng cùng với các dạng insulin tác dụng ngắn, có tác dụng tương tự.
Thuốc chủ vận GLP-1 được tiêm dưới da. Một số công thức được đưa ra một hoặc hai lần mỗi ngày. Các phiên bản lâu dài có thể được sử dụng mỗi tuần một lần. Một số người bị buồn nôn và nôn khi bắt đầu điều trị bằng chất chủ vận GLP-1.
Các nhóm thuốc ức chế hấp thu Glucose tại ruột
Chất ức chế glucosidase làm giảm lượng đường trong máu bằng cách ngăn chặn một loại enzyme gọi là glucosidase. Enzyme này giúp phân hủy carbohydrate trong ruột non, cho phép carbohydrate giải phóng đường vào máu. Những loại thuốc này giúp làm chậm quá trình hấp thụ carbohydrate của ruột.
Dùng vào đầu bữa ăn, chất ức chế glucosidase có thể giúp ngăn chặn sự gia tăng mạnh lượng đường trong máu. Khi dùng chung với các loại thuốc khác để kiểm soát lượng đường trong máu, những loại thuốc này có thể gây hạ đường huyết. Các tác dụng phụ thường gặp bao gồm đầy hơi, buồn nôn, tiêu chảy và đầy hơi.
Các nhóm thuốc tăng đào thải glucose qua nước tiểu (ức chế kênh đồng vận chuyển SGLT2)
Các thuốc nhóm này đều làm giảm lượng đường trong máu bằng cách tăng lượng glucose bài tiết qua thận. Nói chung, thuốc làm giảm cân và không bao giờ gây hạ đường huyết. Hầu hết là bảo vệ chống lại bệnh thận và tim.
Thuốc ức chế SGLT2 như empagliflozin (Jardiance), canagliflozin (Invokana), dapagliflozin (Farxiga) và ertugliflozin (Steglatro) cũng là một loại thuốc mới hơn hoạt động bằng cách ngăn thận tái hấp thu đường trở lại cơ thể. Một hậu quả hiếm gặp nhưng nghiêm trọng của thuốc ức chế SGLT2 là nhiễm toan ceton do tiểu đường, đây là một trường hợp cấp cứu y tế có thể tránh được bằng cách ngừng các loại thuốc này với sự tư vấn của bác sĩ trước khi phẫu thuật lớn, hoặc nếu bạn bị ốm hoặc đang nhịn ăn.
Insulin
Insulin được chỉ định trong điều trị đái tháo đường type II khi:
HbA1c >9,0% và đường huyết lúc đói > 15mmol/l
Người bệnh đái tháo đường đang bị mắc một bệnh cấp tính khác (như nhiễm trùng nặng, nhồi máu cơ tim, đột quỵ,….)
Bệnh nhân bị suy gan hoặc suy thận, bị chống chỉ định dùng các thuốc hạ Glucose máu đường uống.
Người bệnh đái tháo đường đang mang thai hoặc đái tháo đường thai kỳ.
Thất bại với điều trị bằng các thuốc hạ Glucose máu đường uống hoặc dị ứng với các thuốc này.
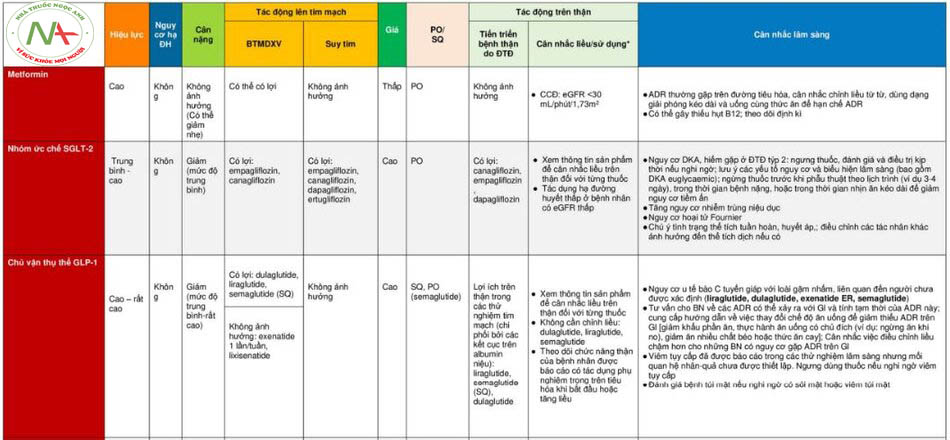
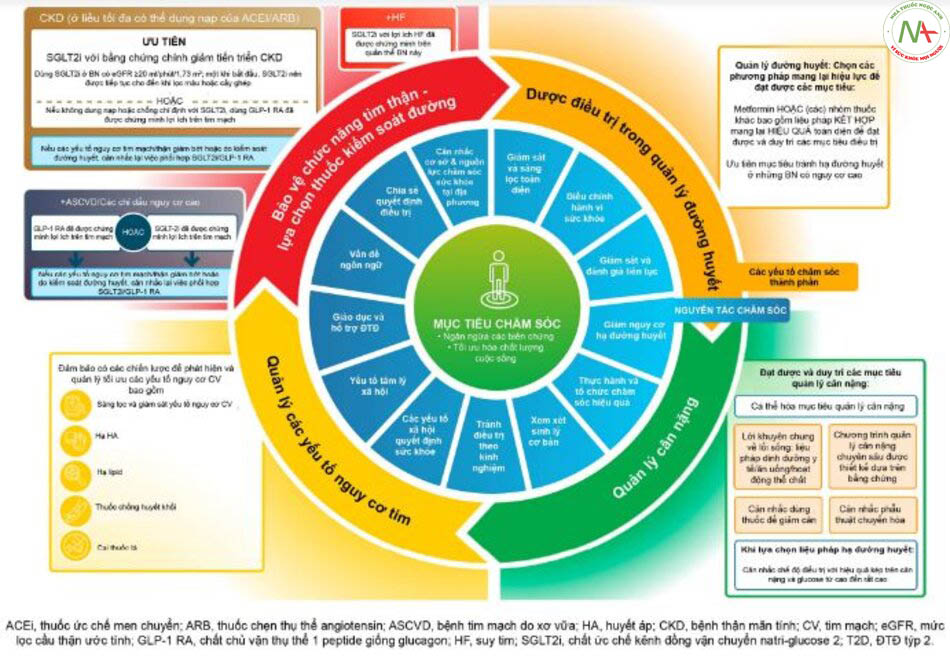
Tóm tắt một vài điểm nổi bật về dược điều trị của đồng thuận ADA/EASD 2022
- Dù cho ngày càng có nhiều bằng chứng ủng hộ vị trí của SGLT2i và GLP-1 RA trong điều trị ĐTĐ týp 2 dựa trên hiệu lực bảo vệ cơ quan nhưng các chuyên gia vẫn thừa nhận cho đến nay các thuốc này vẫn rất đắt tiền. Hai nhóm thuốc SGLT-2i và GLP-1 RA có thể được khởi trị bất kể việc sử dụng metformin trước đó hay mức HbA1c ban đầu. Trong điều kiện nguồn lực tại cơ sở y tế của bạn hạn chế, các thuốc này nên được ưu tiên trên nhóm BN có nguy cơ cao nhất, cần cân nhắc dựa trên độ giảm nguy cơ tuyệt đối (ARR) bên cạnh độ giảm nguy cơ tương đối (RRR).
- Đồng thuận mới khuyến nghị việc lựa chọn thuốc hạ đường huyết phải dựa trên nhu cầu cá nhân của từng BN ĐTĐ týp 2 ví dụ như giảm nguy cơ biến cố tim mạch hoặc thận lần đầu hoặc tái phát, kiểm soát đường huyết cao hoặc giảm cân (xem hình 3).
- Nhìn chung, metformin vẫn là lựa chọn đầu tay trên hầu hết các BN mắc ĐTĐ týp 2 nhưng không phải mặc định cho mọi trường hợp (xem hình 4). Tuy vậy, metformin đơn trị thường không đủ để duy trì mức đường huyết mục tiêu. Do vậy, các đồng thuận trước đó cũng đã đề xuất các nhóm thuốc khác có thể mang lại lợi ích trong việc phối hợp với metformin hoặc khi metformin bị chống chỉ định hay không dung nạp. Việc lựa chọn thuốc trong điều trị ĐTĐ týp 2 nên cân bằng giữa hiệu lực hạ đường huyết và hồ sơ an toàn của từng thuốc.
- Bằng chứng mới về lợi ích của các thuốc cụ thể trên một số bệnh mắc kèm đã được công bố những năm gần đây.
- Đối với BN mắc gan nhiễm mỡ không do rượu (NAFLD/NASH) có nguy cơ xơ hóa cao, pioglitazone có thể là lựa chọn tốt.
- Có thể lựa chọn các loại thuốc mới như tirzepatide (Đồng vận GIP và GLP-1) để vừa làm hạ đường huyết vừa giảm cân.
- Trên BN CKD và eGFR ≥20 ml/phút/1,73 m2 và UACR >3,0 mg/mmol (>30 mg/g), nên khởi trị SGLT2i với lợi ích đã được chứng minh trong giảm MACE, cải thiện suy tim và các kết cục trên thận.
- Cân nhắc sử dụng GLP-1 RA trước khi khởi trị bằng insulin. Khi đã khởi trị bằng insulin, tiếp tục sử dụng các thuốc hạ đường huyết bảo vệ cơ quan và metformin.
- Hướng dẫn cũng cho biết những khoảng trống trong bằng chứng, bao gồm các nghiên cứu so sánh về các phương pháp giảm cân, tầm soát và phòng ngừa bệnh ĐTĐ trong dân số hiện nay.
Tổng quan điều trị lấy BN làm trung tâm trong ĐTĐ TÝP 2
Các lựa chọn điều trị trong ĐTĐ TÝP 2
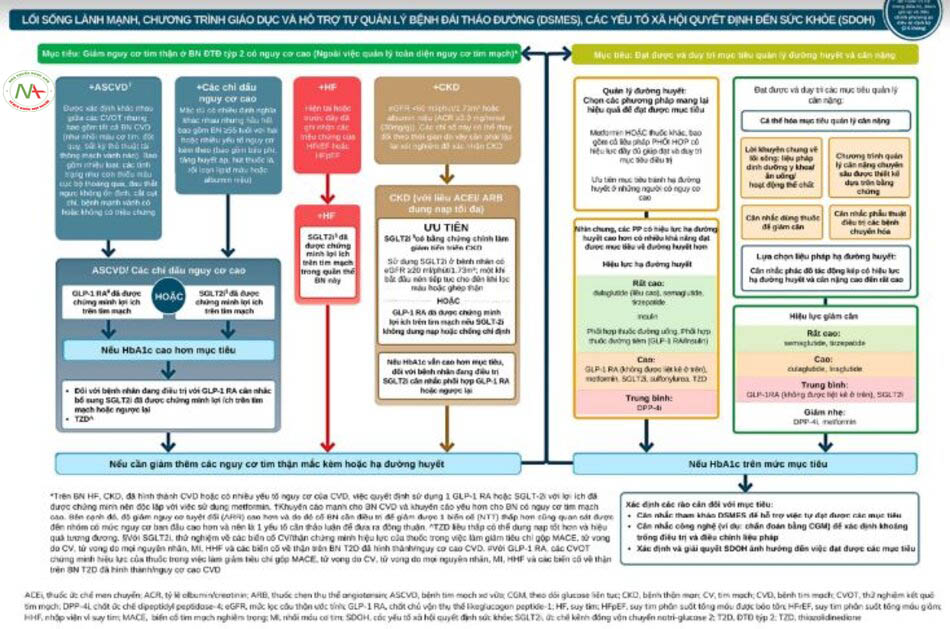
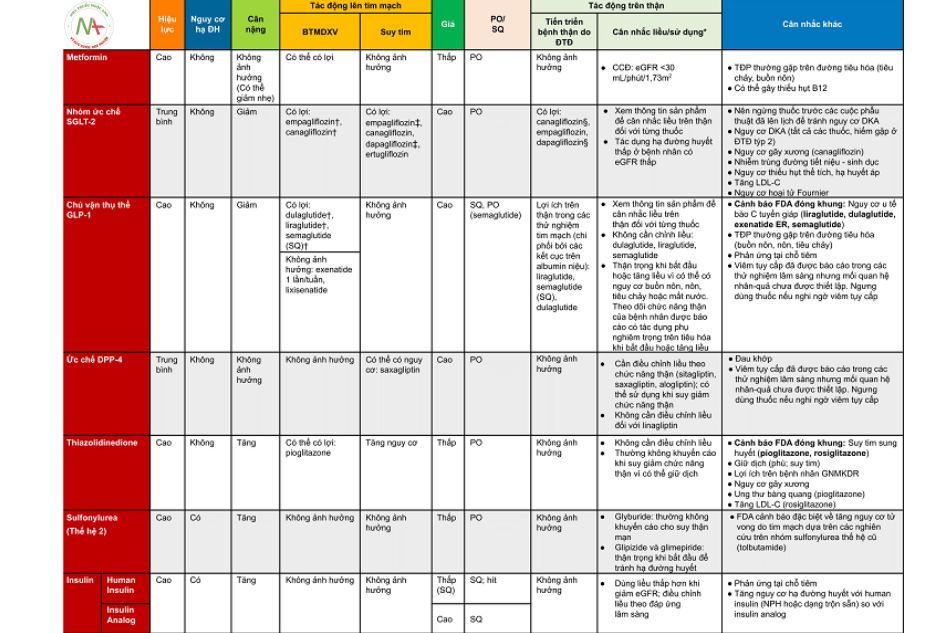
Metformin từ trước đến nay vẫn luôn được khuyến cáo là lựa chọn đầu tay trong ĐTĐ týp 2 do hiệu lực giảm HbA1c cao, nguy cơ gây hạ đường huyết tối thiểu khi sử dụng đơn trị, không ảnh hưởng tới cân nặng, hồ sơ an toàn tốt và giá cả thấp.
Tuy vậy, các chuyên gia cho rằng các cách tiếp cận điều trị khác có thể phù hợp hơn cho một số trường hợp cụ thể:
- Lợi ích trên tim mạch và thận của GLP-1 RA và SGLT2i đã được chứng minh là không phụ thuộc metformin. Do đó các nhóm thuốc này nên được cân nhắc trên BN hiện mắc hoặc có nguy cơ cao mắc bệnh tim mạch, suy tim hoặc bệnh thận mạn tính bất kể có sử dụng metformin hay không. Phối hợp điều trị từ sớm có thể giúp kéo dài thời gian trước khi thất bại với trị liệu.
- Metformin không khuyến cáo dùng trên eGFR <30 ml/phút/1,73m2 và cần giảm liều khi eGFR <45ml/phút/1,73m2.
- Metformin có thể gây giảm vitamin B12, trầm trọng thêm triệu chứng bệnh thần kinh ngoại biên. Cần theo dõi định kỳ và bổ sung vitamin B12 nếu nồng độ thiếu hụt, đặc biệt ở đối tượng thiếu máu hoặc mắc bệnh thần kinh ngoại biên.
Do vậy, đồng thuận này khuyến nghị việc lựa chọn thuốc nên được dựa trên việc BN có nhu cầu mạnh cần giảm các nguy cơ tim mạch và/hoặc thận hoặc giảm cân (xem chi tiết tại hình 3).

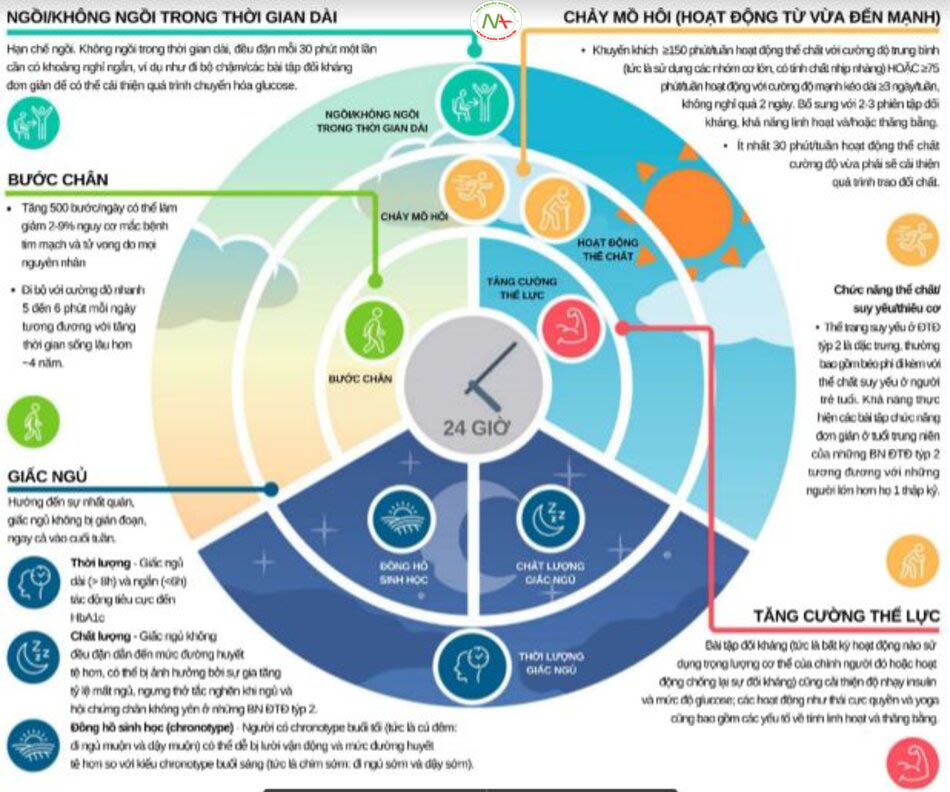
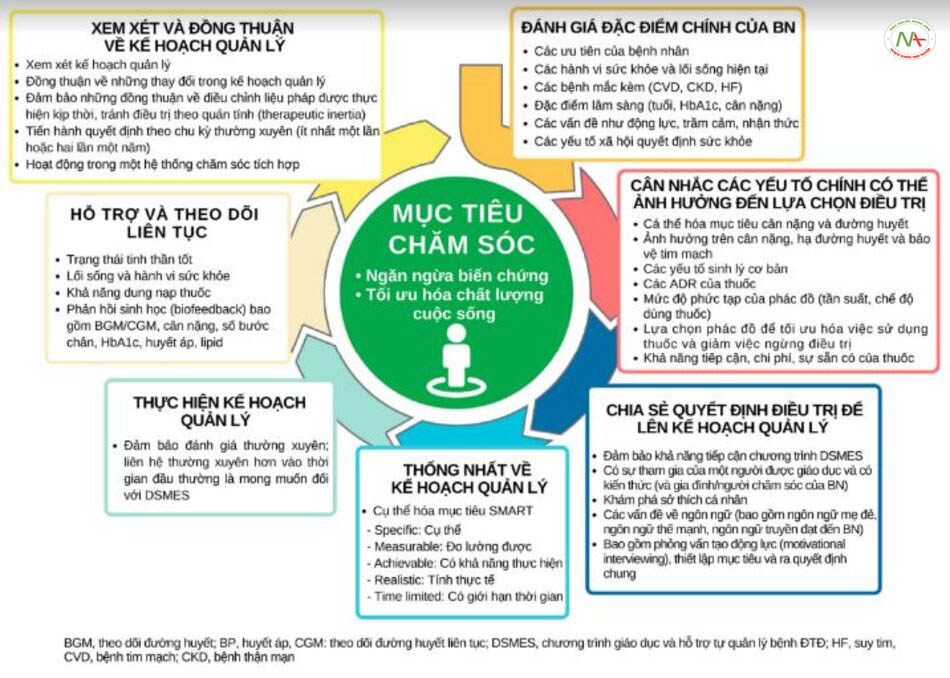
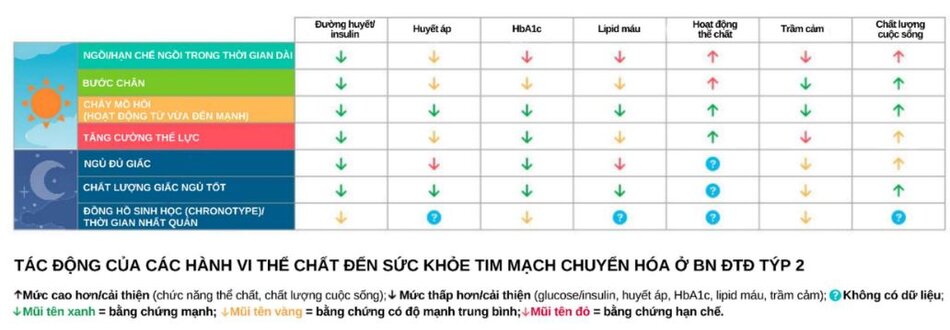
Cách thức tiến hành chăm sóc toàn diện
Một số điểm nhấn trong hướng dẫn quản lý đái tháo đường

Tài liệu tham khảo
- American Diabetes Association. (2022). Introduction: Standards of medical care in diabetes—2022. Diabetes care, 45(Supplement_1), S1-S2.
- Diabetes Mellitus, Overview of the antidiabetic agents, truy cập ngày 15 tháng 6 năm 2022.
- Textbook of Diabetes 4th, Willey-blacwell, truy cập ngày 15 tháng 6 năm 2022.