Bệnh tim mạch
Tứ chứng Fallot trong thực hành lâm sàng tim bẩm sinh
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Nguồn: Sách Lâm sàng tim bẩm sinh
Chủ biên
PGS.TS.BS. Nguyễn Lân Hiếu
Tham gia biên soạn
Lê Hồng Quang
Phạm Văn Xướng
Nguyễn Văn Hiếu
Dương Công Nguyên
Nhà thuốc Ngọc Anh xin gửi đến quý bạn đọc chủ đề: Tứ chứng Fallot trong thực hành lâm sàng tim bẩm sinh.
ĐẠI CƯƠNG
Tứ chứng Fallot (tetralogy of Fallot) là bệnh tim bẩm sinh có tím (cyanotic congenital heart disease – CCHD) hay gặp nhất, với tỉ lệ ở trẻ em là 3/10.000 trẻ sinh sống và chiếm khoảng 10-15% các bệnh tim bẩm sinh.
Tứ chứng Fallot là một bệnh tim bẩm sinh quan trọng trong tim bẩm sinh. Biểu hiện tím thường thấy ở đầu chi, môi và xuất hiện sớm từ lúc sơ sinh hoặc vài tháng sau sinh. Bệnh thường được chẩn đoán sớm nhờ biểu hiện tím, tuy nhiên cũng có trường hợp phát hiện muộn tùy thuộc vào mức độ tắc nghẽn đường ra thất phải.
Năm 1672, nhà giải phẫu học người Đan Mạch Niels Stensen đã có những mô tả giải phẫu tổn thương của bệnh lý bẩm sinh này. Tuy nhiên cho đến năm 1888, Fallot mới là người đầu tiên đưa ra mối liên hệ giữa tổn thương giải phẫu bệnh và biểu hiện lâm sàng, lúc đó ông gọi là bệnh “xanh tím” (la maladie bleue).
Quá trình phát triển của phẫu thuật tim bẩm sinh có tím cũng gắn liền với Tứ chứng Fallot. Năm 1944, Alfred Blalock và Helen Taussig đã nghiên cứu và thực hiện phẫu thuật tạm thời tạo luồng thông chủ- phổi để điều trị tím ở một bệnh nhân nữ trẻ tuổi mắc Tứ chứng Fallot và đã thực sự cứu sống được bệnh nhân. Từ những phẫu thuật kinh điển này mà các kỹ thuật điều trị tạm thời khác, cũng như các kỹ thuật sửa chữa trong tim đã phát triển mạnh mẽ, mở ra một kỷ nguyên mới trong điều trị các bệnh lý tim bẩm sinh.
HÌNH THÁI HỌC VÀ SINH LÝ BỆNH
Phôi thai học
Vào tuần thứ 5 của phôi, xuất hiện một cặp gờ thân (thành trong của thân động mạch) và cặp gờ hành (thành trong của hành tim). Từng cặp gờ này hòa nhập với nhau và nối tiếp nhau theo hướng xoắn ốc. Kết quả của quá trình này là tạo ra vách động mạch chủ – động mạch phổi chia thân động mạch và phần đầu hành tim thành đoạn lên của cung động mạch chủ và thân động mạch phổi, thân động mạch phổi cuốn quanh quai động mạch chủ.
Nón tim (đoạn mở vào thân động mạch phổi và đoạn lên của động mạch chủ) sẽ được nhập vào các tâm thất. Trong thất phải vĩnh viễn, nón tim phát triển thành nón động mạch, đây là nơi khởi nguồn của thân động mạch phổi. Trong tâm thất trái vĩnh viễn, nón tim trở thành tiền phòng động mạch chủ, vị trí ở ngay dưới van động mạch.
Tứ chứng Fallot là nhóm dị tật tim có bệnh sinh phức tạp, do phân chia không đều của thân – nón động mạch, bốn dị tật của hội chứng này là (Hình 1):
- Tắc nghẽn đường ra thất phải (right ventricular outflow tract obstruction).
- Động mạch chủ cưỡi ngựa lên vách liên thất (overriding aorta).
- Thông liên thất (ventricular septal defect).
- Phì đại đồng tâm thất phải (right ventricular hypertrophy).
Trong trường hợp này, sự phân chia không đều của thân – nón động mạch làm cho vách động mạch chủ – động mạch phổi lệch về phía trước trên (anterosuperior displacement), kết quả là phễu của tâm thất phải, nghĩa là thân chung của các động mạch phổi bị hẹp, còn phễu của tâm thất trái (động mạch chủ) thì lớn.
Sự phân chia không đều của thân – nón động mạch còn dẫn tới khuyết tật của đoạn màng vách liên thất gây ra hậu quả thông liên thất và động mạch chủ phát sinh trực tiếp ở trên lỗ thông liên thất, mở vào cả hai tâm thất, nhận máu của cả hai tâm thất và sự tăng áp lực trội ở tâm thất phải dẫn đến phì đại của thành tâm thất phải.
Cả bốn dị tật của tứ chứng Fallot thực chất chỉ do một bất thường duy nhất là dịch chuyển vách đường ra (outlet septum) về phía trước, lên trên và sang trái. Do vậy, tứ chứng Fallot còn có tên là “Monology of Stensen” – “Đơn chứng Stensen”.
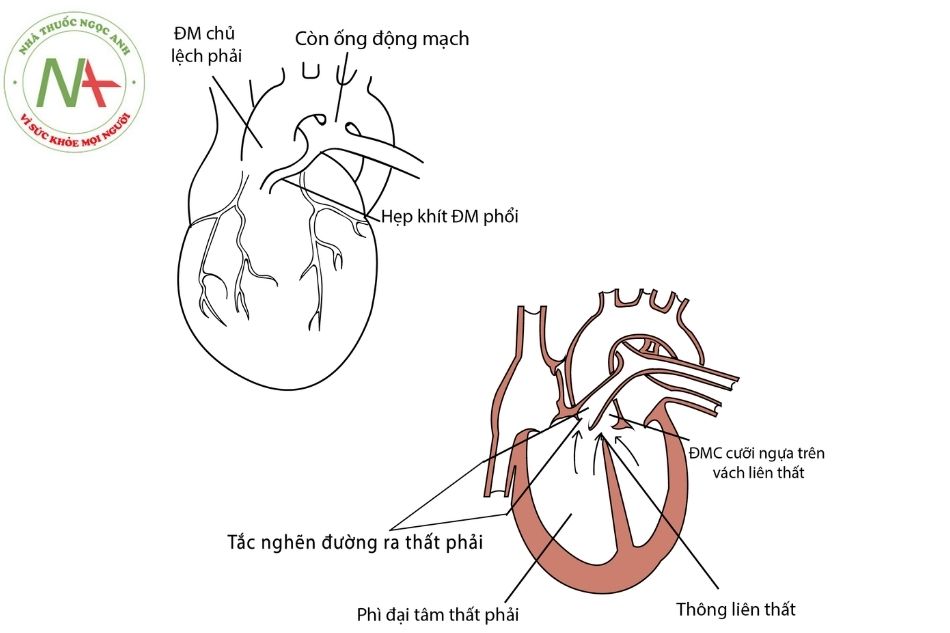
A. Hình ảnh bên ngoài tim; B. Hình ảnh cắt ngang tim
Chú thích: ĐM: Động mạch; ĐMC: Động mạch chủ.
Giải phẫu và sinh lý bệnh
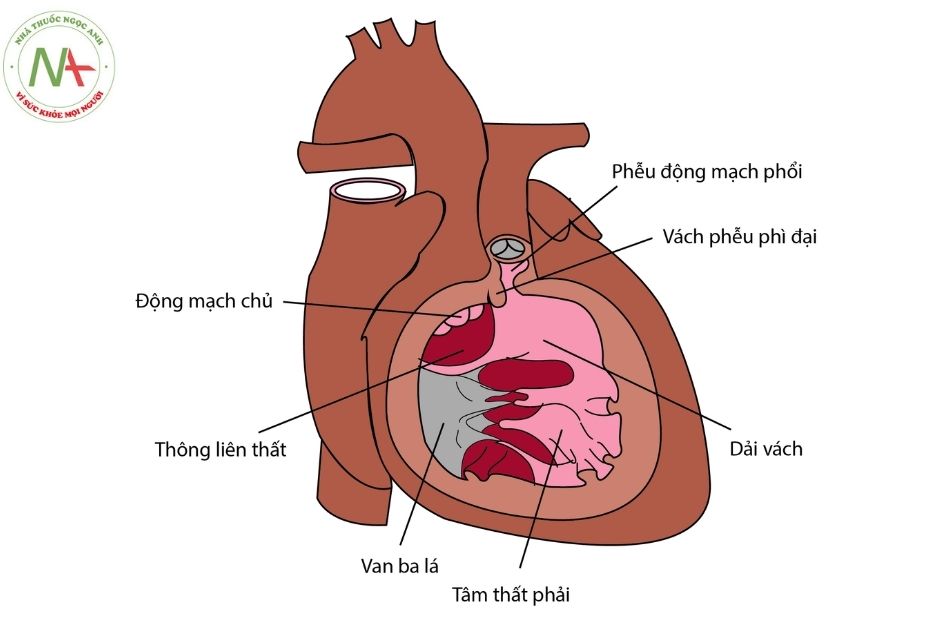
Tứ chứng Fallot bao gồm 4 bất thường: thông liên thất không hạn chế, tắc nghẽn đường ra thất phải, phì đại thất phải và động mạch chủ “cưỡi ngựa” lên vách liên thất (Hình 2). Tuy nhiên, hai bất thường quan trọng là: thông liên thất lớn đủ để cân bằng áp lực trong hai tâm thất và tắc nghẽn đường ra thất phải. Phì đại thất phải là hậu quả của tắc nghẽn đường ra thất phải.
Việc xác định giải phẫu nhánh động mạch liên thất trước xuất phát từ động mạch vành phải, định vị trước đường ra thất phải là quan trọng trong phẫu thuật thay ống nối có van (conduit) động mạch phổi. Vị trí bất thường động mạch chủ biến đổi ở nhiều mức độ khác nhau.
Thông liên thất quanh màng lan đến phần phễu của vách. Các dạng của tắc nghẽn đường ra thất phải: hẹp phần phễu (50%), hẹp tại van động mạch phổi (10%) hoặc cả hai (30%), teo tịt dưới van động mạch phổi (10%). Bất thường động mạch vành xuất hiện ở khoảng 5-10% bệnh nhân, hay gặp nhất là nhánh liên thất trước xuất phát từ động mạch vành phải đi phía trước đường ra thất phải. Quai động mạch chủ nằm bên phải so với khí quản gặp ở 25% trường hợp.
Lỗ thông liên thất lớn nên áp lực trong tâm thất phải và tâm thất trái cân bằng. Luồng thông qua thông liên thất phụ thuộc vào mức độ tắc nghẽn đường ra thất phải, luồng thông trái -> phải (left-to- right shunt) xuất hiện khi tắc nghẽn đường ra thất phải nhẹ (tứ chứng Fallot không tím hay còn gọi là Fallot hồng – pink Fallot), luồng thông phải -> trái (right-to-left shunt) hoặc luồng thông hai chiều (bidirectional shunt) có thể xuất hiện khi tắc nghẽn đường ra thất phải mức độ trung bình nặng (tứ chứng Fallot có tím). Tiếng thổi bất thường được nghe thấy ở tứ chứng Fallot có tím do tắc nghẽn đường ra thất phải, không phải do thông liên thất.
CHẨN ĐOÁN
Lâm sàng
Triệu chứng cơ năng
- Tím môi và đầu chi: Mức độ tím nhiều hay ít thường phụ thuộc vào mức độ hẹp động mạch phổi. Ở trẻ sơ sinh có tứ chứng Fallot với teo tịt van động mạch phổi (pulmonary atresia), tình trạng tím xuất hiện rõ rệt. Cơn tím kịch phát kèm ngừng thở và ngất, co giật có thể dẫn đến tử Bệnh nhân với tứ chứng Fallot không tím (pink Fallot) có thể không có triệu chứng lâm sàng.
- Dấu hiệu ngồi xổm gặp ở trẻ lớn: trẻ khó thở khi gắng sức, và ngồi xổm xuống đỡ khó thở và đỡ tím.
- Dấu hiệu ngón tay, ngón chân dùi trống cũng thường gặp trên lâm sàng.
- Trẻ chậm phát triển: chậm biết đi.
- Thở khò khè kéo dài có thể gặp trong tứ chứng Fallot không van động mạch phổi do động mạch phổi giãn gây hẹp khí quản.
Triệu chứng thực thể
- Khám tim:
Có tiếng thổi tâm thu tống máu (do tắc nghẽn đường ra thất phải): cường độ từ 3 đến 5/6, thường nghe thấy ở khoang liên sườn II – IV sát bờ trái xương ức. Có thể nghe được tiếng click tống máu động mạch chủ, tiếng T2 mạnh đơn độc. Nếu T2 tách đôi, loại trừ chẩn đoán teo tịt van động mạch phổi. Đôi khi có thể nghe được thổi liên tục dưới xương đòn (do còn ống động mạch), hoặc ở vùng lưng (do tuần hoàn bàng hệ chủ – phổi).
Ở thể không tím: thổi tâm thu do thông liên thất và hẹp phễu, có thể nghe được dọc bờ trái xương ức và bệnh nhân không tím (dấu hiệu lâm sàng của tứ chứng Fallot không tím giống với thông liên thất luồng thông nhỏ).
- Cơn thiếu oxy (hypoxic spells): đặc điểm bởi (1) hô hấp tăng đột ngột (thở nhanh và sâu), (2) kích thích và khóc kéo dài, (3) tình trạng tím tăng, (4) giảm cường độ của tiếng thổi ở tim. Tình trạng nặng có thể dẫn đến li bì, co giật, tai biến mạch não và thậm chí tử vong. Diễn ra ở trẻ nhỏ, với tỷ lệ cao nhất ở trẻ 2 đến 4 tháng tuổi. Tình trạng này cần nhận biết kịp thời và điều trị hợp lý sớm.
Xem thêm: Các bệnh tim bẩm sinh trong thực hành lâm sàng tim bẩm sinh: Kênh nhĩ thất
Cận lâm sàng
Xét nghiệm máu
- Tăng hồng cầu: tăng số lượng hồng cầu, hemoglobin, hematocrit.
- Tăng độ nhớt của máu: tốc độ máu lắng giảm.
- Rối loạn đông máu: Khi bệnh tiến triển lâu, các yếu tố đông máu prothrombin, fibrinogen và tiểu cầu giảm do cơ chế bù trừ đối với tăng hồng cầu và tăng độ quánh máu.
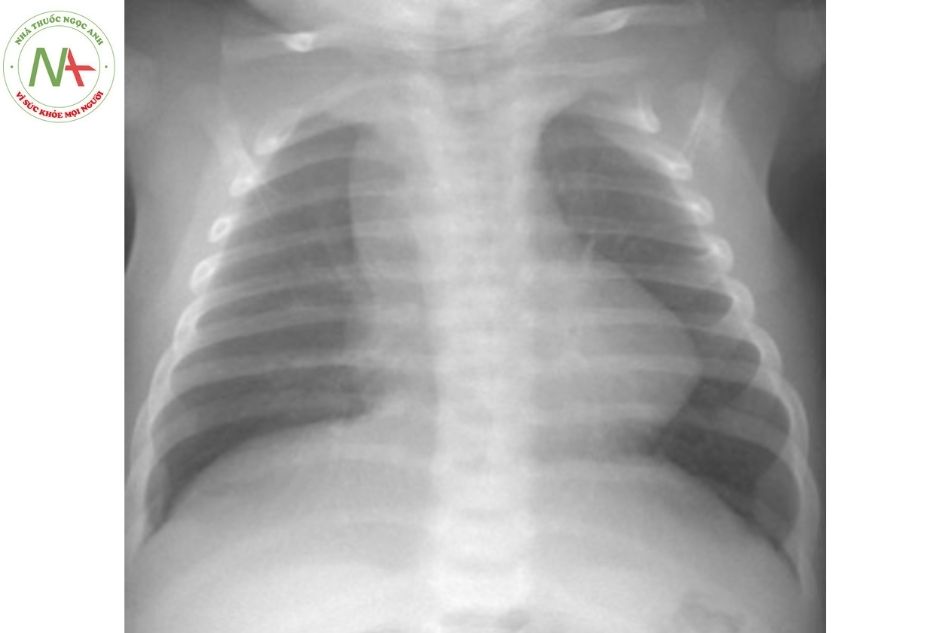
Xquang ngực
Trong tứ chứng Fallot có tím: kích thước tim bình thường, giảm tưới máu phổi, bóng tim “hình hia” với cung động mạch phổi lõm. Cung động mạch chủ lệch phải ở 25% các trường hợp. Khó phân biệt được mức độ nặng nhẹ của tứ chứng Fallot trên Xquang.
Điện tâm đồ
Trục tim lệch phải, phì đại thất phải đơn thuần, phì đại 2 thất có thể gặp ở thể không tím.
Siêu âm Doppler tim (chẩn đoán xác định)
- Thông liên thất rộng, cao, thường là phần quanh màng.
- Động mạch chủ giãn rộng, có hình ảnh “cưỡi ngựa” lên vách liên thất.
- Cần phải thăm dò trên siêu âm xem có hay không các tổn thương sau: hẹp các nhánh động mạch phổi, thông liên thất phần cơ hay có dòng chảy liên tục trong động mạch phổi chứng tỏ còn ống động mạch hoặc tuần hoàn bàng hệ chủ – phổi.
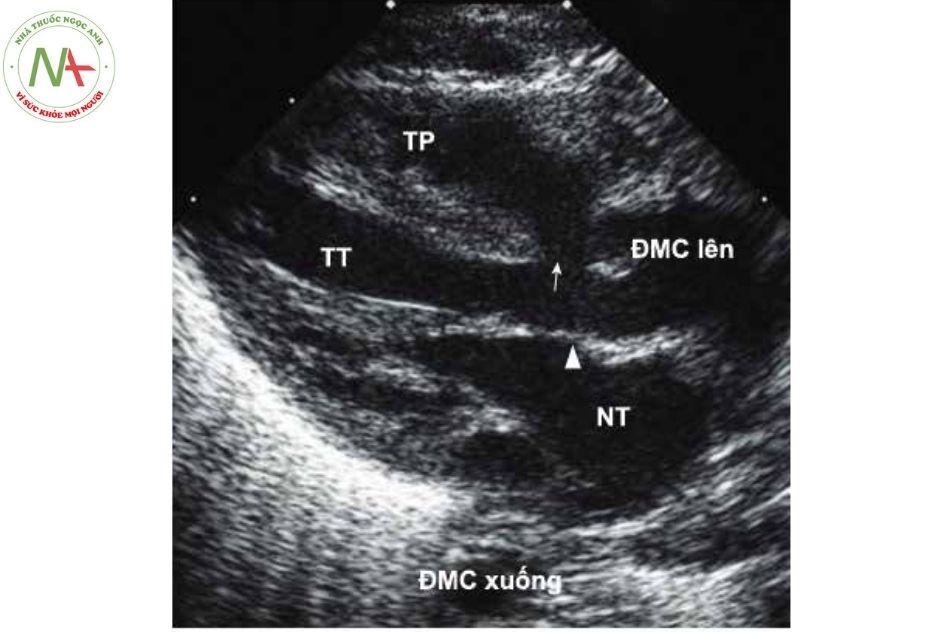
Chú thích: NT: Nhĩ trái; ĐMC: Động mạch chủ; TT: Thất trái; TP: Thất phải.
Động mạch chủ cưỡi ngựa trên vách liên thất trong tứ chứng Fallot ở mặt cắt trục dài cạnh ức trên siêu âm tim qua thành ngực.
- Hẹp động mạch phổi: hẹp phễu, van động mạch phổi (phải đo được đường kính vùng phễu, vòng van và 2 nhánh động mạch phổi).
Siêu âm Doppler khẳng định mức độ hẹp động mạch phổi bằng cách đo chênh áp qua phễu và van động mạch phổi.
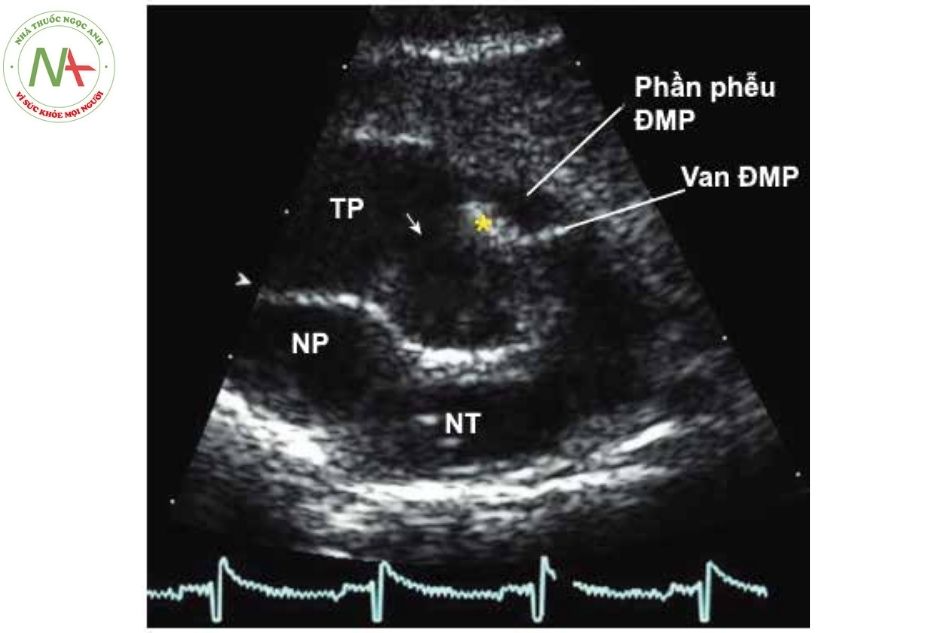
Chú thích: NT: Nhĩ trái; ĐMC: Động mạch chủ; TT: Thất trái; TP: Thất phải.
- Cần phải thăm dò trên siêu âm xem có hay không các tổn thương sau: hẹp các nhánh động mạch phổi, thông liên thất phần cơ hay có dòng chảy liên tục trong động mạch phổi chứng tỏ còn ống động mạch hoặc tuần hoàn bàng hệ chủ – phổi.
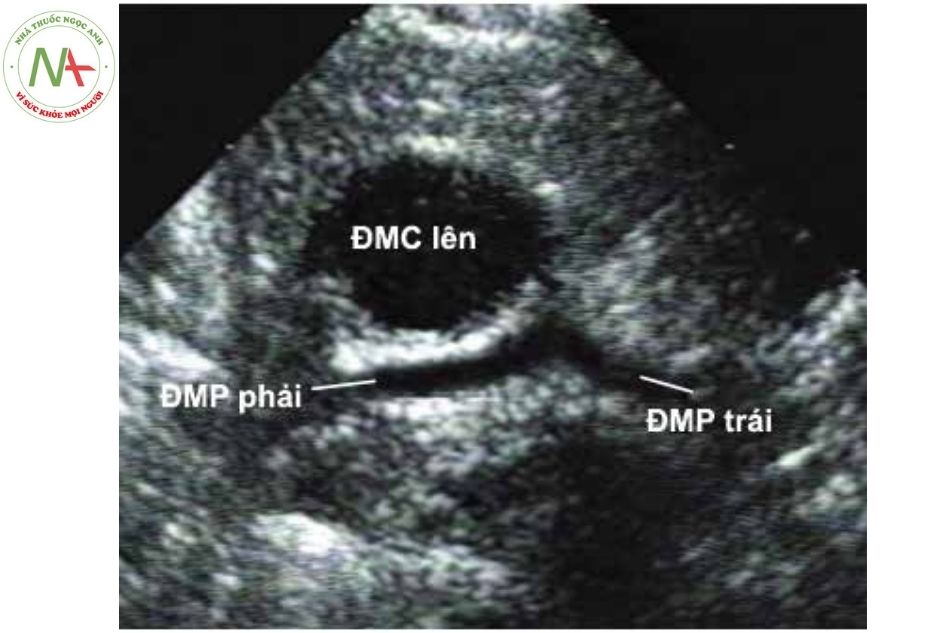
Chú thích: ĐMC: Động mạch chủ; ĐMP: Động mạch phổi.
- Siêu âm xác định các tổn thương phối hợp như thông liên nhĩ (atrial septal defect), bất thường động mạch vành (coronary artery anomalies), hẹp eo động mạch chủ (aortic coarctation)…
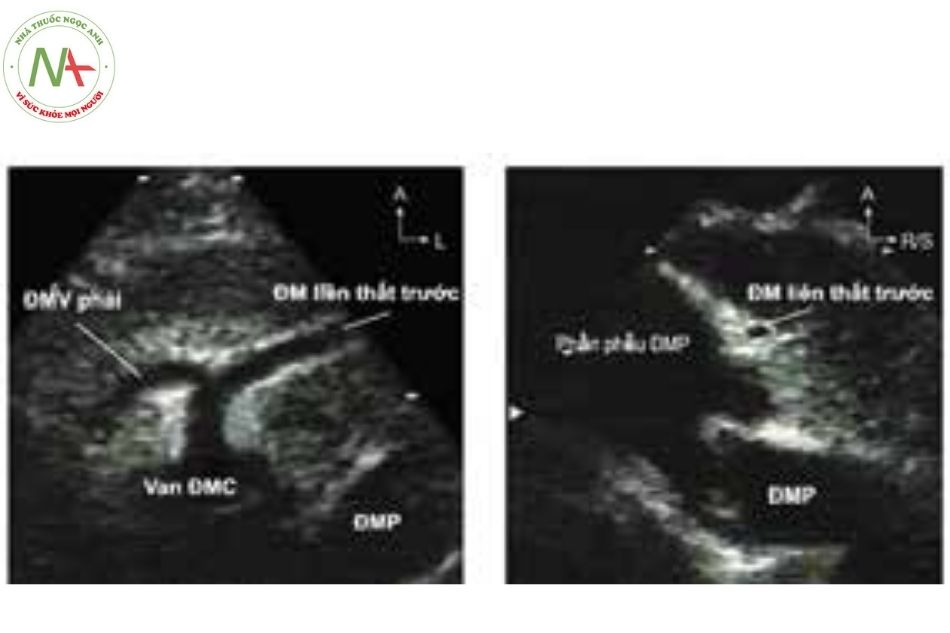
Chú thích: ĐMC: Động mạch chủ; ĐMP: Động mạch phổi; ĐMV: Động mạch vành.
Thông tim
- Chỉ định: Trước phẫu thuật, một số trường hợp tứ chứng Fallot cần được thông tim để xác định sự tắc nghẽn của đường ra thất phải, có hẹp động mạch phổi đoạn gần hay các nhánh của nó hay không và loại trừ các bất thường về vị trí xuất phát và đường đi bất thường (nếu có) của động mạch vành, các tuần hoàn bàng hệ ở
- Các thông số huyết động
- Độ bão hoà oxy: bước nhảy oxy ở thất phải; giảm bão hòa oxy ở thất trái và ở động mạch chủ để chẩn đoán luồng thông hai chiều qua thông liên thất.
- Áp lực tại thất phải, thất trái và động mạch chủ bằng nhau do lỗ thông liên thất rộng.
- Áp lực động mạch phổi thấp hoặc bình thường: chẩn đoán hẹp động mạch phổi mức độ vừa.
- Chụp buồng tim
Chụp buồng thất phải, chụp buồng thất trái, chụp động mạch chủ, chụp chọn lọc các động mạch vành để đánh giá tình trạng tắc nghẽn đường ra thất phải, mức độ thiểu sản động mạch phổi, xác định bất thường xuất phát và đường đi của động mạch vành mà siêu âm không xác định được.
Chụp cắt lớp vi tính và cộng hưởng từ tim Chụp cắt lớp vi tính (MSCT)
Chụp cắt lớp vi tính rất hữu ích trong chẩn đoán hình ảnh các bệnh tim bẩm sinh phức tạp như tứ chứng Fallot, đặc biệt là giải phẫu các động mạch phổi và động mạch vành cũng như xác định tuần hoàn bàng hệ chủ – phổi (MAPCAs). Chụp cắt lớp vi tính có thể được sử dụng để đánh giá các thay đổi sau phẫu thuật (ví dụ: mức độ ổn định của luồng thông) và các biến chứng.
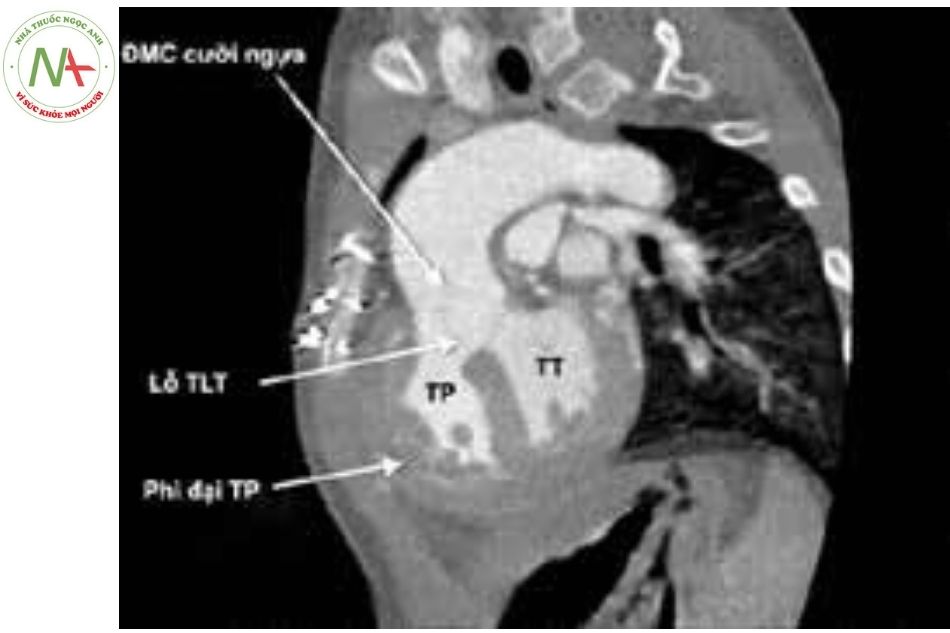
Chú thích: ĐMC: Động mạch chủ; TLT: Thông liên thất; TP: Thất phải; TT: Thất trái.
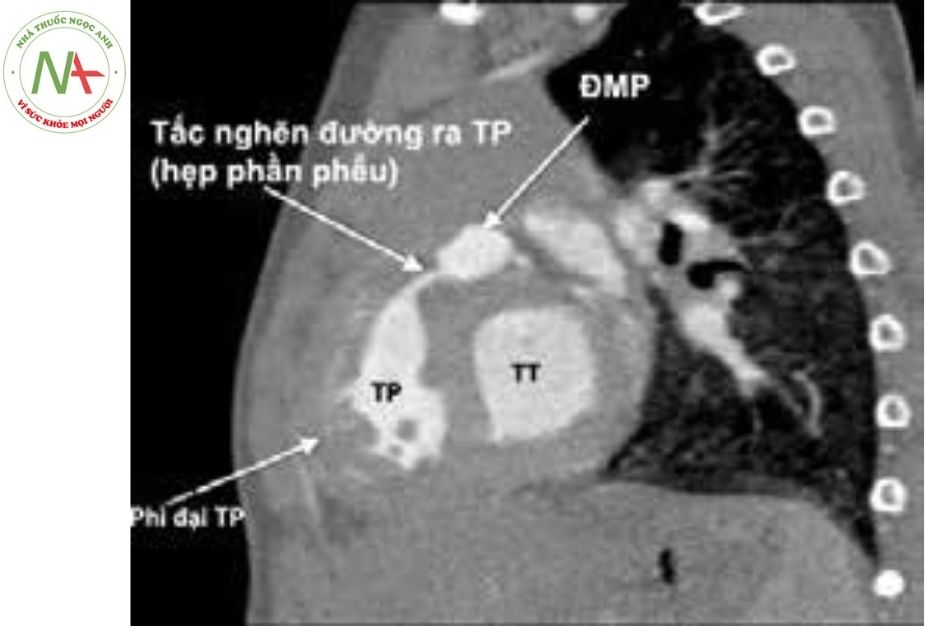
Chú thích: ĐMP: Động mạch phổi; TP: Thất phải; TT: Thất trái.
Chụp cộng hưởng từ tim (MRI): MRI có lợi thế lớn trong cung cấp thông tin chi tiết giải phẫu và chức năng mà không dùng bức xạ ion hóa.
Xét nghiệm chẩn đoán bất thường nhiễm sắc thể kèm theo
Có thể kèm hội chứng DiGeorge (mất đoạn 22q11).
Chẩn đoán
Chẩn đoán xác định
Dựa vào triệu chứng lâm sàng, xét nghiệm và đặc biệt là siêu âm tim để chẩn đoán bệnh tứ chứng Fallot.
Lâm sàng
- Tím với các đặc điểm của tím do bệnh lý tim bẩm sinh: tím trung ương, tím ngay sau sinh, tím không đáp ứng với thở oxy, có thể xảy ra cơn tím khi kích thích.
- Không có suy tim hoặc suy tim muộn.
- Tim phải to, mỏm tim lệch lên trên, sang trái.
- Thổi tâm thu ở khoang liên sườn 2, 3 cạnh ức trái do tắc nghẽn đường ra thất phải.
- Có thể nghe thấy tiếng thổi liên tục ở khoang liên sườn 2 đường giữa đòn trái do còn ống động mạch hoặc tiếng thổi liên tục vùng sau lưng do tồn tại tuần hoàn bàng hệ chủ – phổi.
Cận lâm sàng
- Xét nghiệm máu: cô đặc máu với Hb và Hct tăng cao.
- Xquang ngực thẳng: phổi sáng (ít máu lên phổi), cung động mạch phổi lõm, tim “hình hia” hay “hình đế giày”.
- Siêu âm tim: phối hợp nhiều mặt cắt để đánh giá các dấu hiệu sau:
- Động mạch chủ lệch phải cưỡi ngựa lên vách liên thất nhưng còn liên tục giữa lá trước van hai lá và lá vành trái của van động mạch chủ.
- Thông liên thất.
- Hẹp đường ra thất phải: vị trí hẹp, kích thước vòng van động mạch phổi, các nhánh động mạch phổi.
Chẩn đoán phân biệt
Cần lưu ý chẩn đoán phân biệt với các bệnh TBS tím, ít máu lên phổi bao gồm:
- Tam chứng Fallot (thông liên nhĩ và hẹp động mạch phổi).
- Thất phải hai đường ra (double outlet right ventricle) và hẹp động mạch phổi.
- Thân chung động mạch (common arterial trunk) và hẹp động mạch phổi.
- Các loại chuyển gốc đại động mạch (transposition of the great arteries) và hẹp động mạch phổi.
Các chẩn đoán phân biệt được xác định bằng siêu âm tim.
ĐIỀU TRỊ
Nguyên tắc điều trị
- Phòng ngừa và điều trị các biến chứng nội
- Điều trị phẫu thuật sửa chữa dị tật tạm thời và triệt để.
Điều trị nội khoa
Nội khoa:
- Duy trì Hb > 14 g/L (sử dụng sắt hoặc truyền máu).
- Propranolol uống liều tăng dần cho đến khi đạt liều tối đa (1-4 mg/kg/ngày, chia 2-3 lần/ngày).
- Sử dụng prostaglandin E1 (PGE1) cho trẻ sơ sinh nếu có tím nặng để duy trì ống động mạch.
Điều trị cơn tím cấp:
- Thở oxy liều thấp, tuy nhiên trong bệnh lý này nguyên nhân thiếu oxy là do giảm dòng máu lên phổi không phải do thiếu cung cấp oxy từ ngoài vào, do đó thở oxy hạn chế.
- Tư thế đầu gối gập ngực: Trẻ lên cơn tím cấp khi máu từ tĩnh mạch về tim phải không có lối thoát, tư thế này giúp hạn chế máu tĩnh mạch về tim phải, tránh tình trạng suy tim phải cấp.
- Truyền dịch: dung dịch muối đẳng trương NaCL 0,9% 10-20 mg/kg.
- An thần: morphin tiêm tĩnh mạch 0,1-0,2 mg/kg hoặc fentanyl 1-2 μg/kg.
- Metoprolol: truyền tĩnh mạch (IV) 0,1 mg/kg trong 5 phút, lặp lại sau 5 phút nếu không có hạ huyết áp và nhịp chậm. Esmolol tác dụng nhanh liều 50-200 mg/kg/phút. Propranolol tiêm tĩnh mạch cũng có thể được dùng thay thế, liều 0,01- 0,25 mg/kg, tiêm tĩnh mạch chậm.
- Nếu có kích thích do toan chuyển hóa: Điều trị nhiễm toan bằng natri bicarbonate 1 mEq/kg tĩnh mạch nhằm làm giảm kích thích trung tâm hô hấp do toan chuyển hoá.
- Truyền máu nếu cần.
- Cơn tím kháng trị: phenylephrine truyền tĩnh mạch 2-5 mg/kg/phút, ketamine liều đầu 0,25-1 mg/kg. Thông khí nhân tạo qua nội khí quản, an thần, giãn cơ.
- Nếu thất bại với tất cả các phương pháp trên: cần đặt ra chỉ định phẫu thuật cấp cứu tạo luồng thông chủ – phổi.
Điều trị dự phòng cơn tím:
- Tránh gắng sức, đặc biệt các gắng sức nặng.
- Uống nhiều nước, điều trị bù dịch sớm khi trẻ mất nước (truyền dịch Ringer lactate ngay cả khi trẻ bị mất nước nhẹ do tiêu chảy hoặc do nôn).
- Uống propranolol 2-4 mg/kg/ngày có thể dùng để phòng cơn thiếu oxy và trì hoãn thời gian mổ sửa chữa toàn bộ. Hoạt tính có lợi của propranolol là làm ổn định phản ứng của mạch ngoại
- Phòng viêm nội tâm mạc nhiễm khuẩn: tương tự như trong các bệnh tim bẩm sinh có tím khác.
- Phát hiện và điều trị tình trạng thiếu máu thiếu sắt.
Điều trị ngoại khoa
Phẫu thuật tạm thời
Chỉ định: Phẫu thuật nhằm mục đích tăng dòng máu lên phổi ở trẻ tím nặng và không kiểm soát được cơn thiếu oxy ở những bệnh nhân mà phẫu thuật sửa toàn bộ khó thực hiện an toàn ở trẻ nhỏ hay gặp khó khăn về mặt kỹ thuật.
- Cầu nối Blalock – Taussig:
- Cầu nối Blalock – Taussig cổ điển: đầu xa động mạch dưới đòn thành đầu gần nối vào động mạch phổi (nhánh). Hiện không còn dùng.
- Cầu nối Blalock – Taussig cải tiến: sử dụng ống Gore-Tex nối giữa động mạch dưới đòn và nhánh động mạch phổi cùng bên.
- Phương pháp Waterston: nối giữa động mạch chủ lên và động mạch phổi phải nhưng phương pháp này không còn thông dụng nữa do khó kiểm soát lưu lượng luồng thông và biến dạng động mạch phổi.
- Phẫu thuật Potts: nối giữa động mạch chủ xuống và động mạch phổi, cũng hiếm khi được sử dụng.
- Cầu nối Melbourne: sử dụng ống Gore-Tex nối giữa động mạch chủ lên với thân động mạch phổi, sử dụng trong trường hợp thiểu sản động mạch phổi.
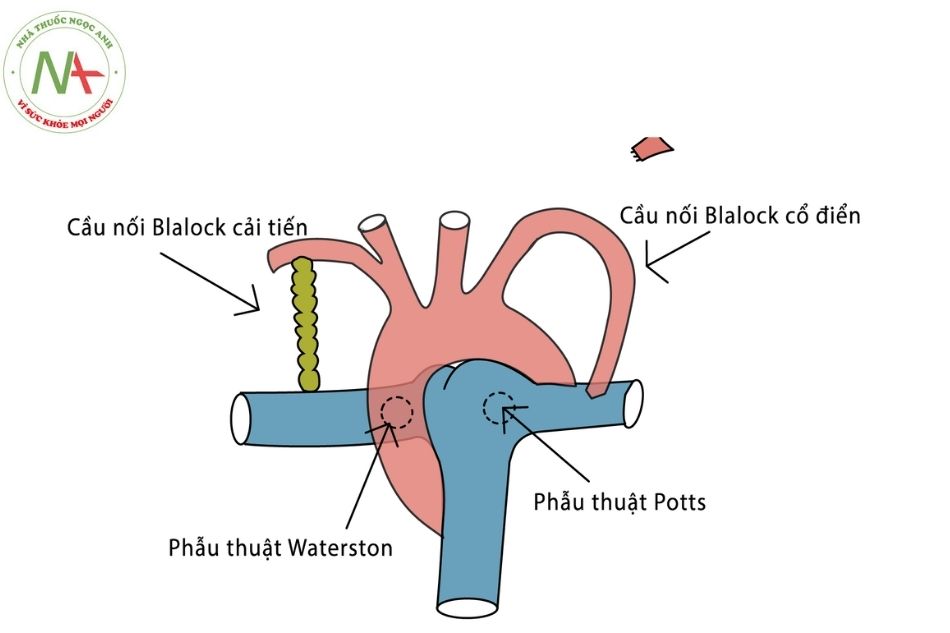
Phẫu thuật sửa toàn bộ
- Trẻ sơ sinh có triệu chứng hoặc có tím trên lâm sàng với cấu trúc giải phẫu thuận lợi của đường ra thất phải và các nhánh động mạch phổi kích thước tốt có thể được chỉ định phẫu thuật sửa chữa ở bất cứ thời điểm nào sau từ 3 đến 4 tháng tuổi.
- Trẻ em không có triệu chứng hoặc tình trạng tím nhẹ có thể phẫu thuật sửa chữa từ 3 đến 24 tháng tuổi, phụ thuộc vào mức độ thiểu sản của động mạch phổi hoặc van động mạch phổi.
- Trẻ sơ sinh tím nhẹ, đã được phẫu thuật tạo luồng thông, có thể tiến hành phẫu thuật sửa chữa toàn bộ từ 1 đến 2 tuổi.
- Phẫu thuật sửa chữa toàn bộ các khiếm khuyết được tiến hành dưới máy tim phổi nhân tạo. Phẫu thuật bao gồm vá lỗ thông liên thất, mở rộng đường ra thất phải bằng việc cắt cơ phần phễu và thường sử dụng miếng vá để mở rộng động mạch phổi. Một vài trung tâm ủng hộ tạo hình van một lá từ màng ngoài tim (mono cups) ở thời điểm bắt đầu tiến hành phẫu thuật sửa chữa. Những trung tâm khác ủng hộ việc sử dụng van động mạch phổi thay thế muộn hơn nếu được chỉ định.
- Trên bệnh nhân có tứ chứng Fallot kèm bất thường nhánh động mạch liên thất trước xuất phát từ động mạch vành phải: tiến hành phẫu thuật đòi hỏi cần tạo cầu nối giữa tâm thất phải và động mạch phổi. Phẫu thuật này thường được tiến hành ở trẻ sau 1 tuổi. Cầu nối Blalock – Taussig có thể cần thiết để phẫu thuật điều trị giảm nhẹ cho bệnh nhân.
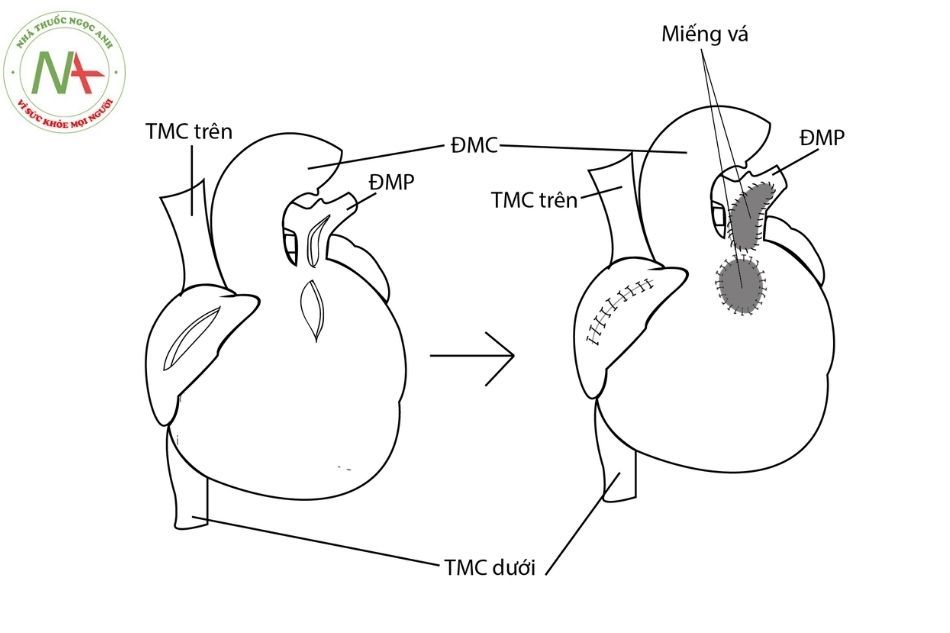
Chú thích: TMC: Tĩnh mạch chủ; ĐMC: Động mạch chủ; ĐMP: Động mạch phổi.
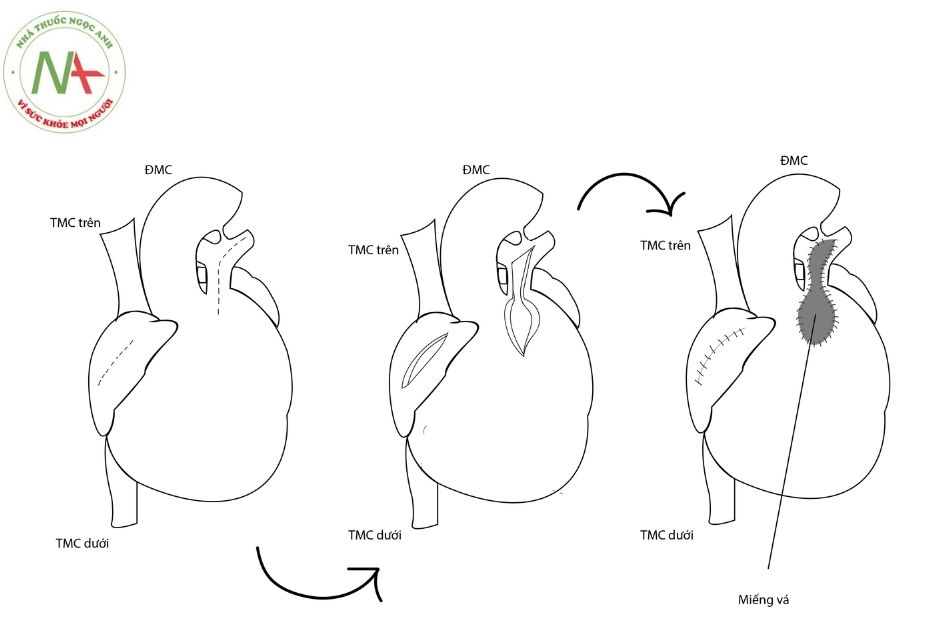
Chú thích: TMC: Tĩnh mạch chủ; ĐMC: Động mạch chủ; ĐMP: Động mạch phổi.
Khuyến cáo của Uỷ ban quản lý bệnh tim bẩm sinh Ấn Độ 2019 về thời điểm phẫu thuật ở trẻ em:
- Tất cả bệnh nhân cần phẫu thuật.
- Bệnh nhân tím vừa, ổn định: phẫu thuật sửa toàn bộ tại thời điểm 6-12 tháng hoặc sớm hơn tùy từng trường hợp.
- Trường hợp bệnh nhân dưới 6 tháng: có tím nặng hoặc đã điều trị cơn tím, tiến hành phẫu thuật: cầu nối chủ – phổi, đặt stent ống động mạch (PDA), nong van động mạch phổi. Sửa toàn bộ phụ thuộc vào giải phẫu tổn thương và kinh nghiệm của phẫu thuật viên.
- Bệnh nhân tứ chứng Fallot không có van động mạch phổi: theo dõi điều trị nội khoa đến khi trẻ 1 tuổi, tiến hành phẫu thuật sửa chữa toàn bộ kèm sửa động mạch phổi phình.
- Bệnh nhân có động mạch liên thất trước (LAD) đi trước đường ra thất phải: cần làm ống nối thất phải và động mạch phổi.
- Bệnh nhân < 10 kg, có tím nghiêm trọng: làm cầu nối chủ – phổi.
- Bệnh nhân > 10 kg: phẫu thuật sửa toàn bộ.
Yêu cầu đánh giá trước phẫu thuật:
- Đánh giá giải phẫu chi tiết với đầy đủ các tổn thương.
- Giải phẫu đường ra thất phải.
- Kích thước các nhánh động mạch phổi.
- Xuất phát và đường đi của động mạch vành.
- Tuần hoàn bàng hệ.
Lưu ý phẫu thuật ở bệnh nhân người lớn phát hiện muộn (Fallot già)
- Bệnh nhân tứ chứng Fallot sống được đến tuổi trưởng thành đã có những thay đổi về cấu trúc giải phẫu và sinh lý bệnh, do sự thích ứng của hệ tuần hoàn theo thời gian. Bệnh nhân thường có mức độ tổn thương giải phẫu không nặng và có sự tăng sinh phát triển của tuần hoàn bàng hệ chủ-phổi (MAPCAs). Chỉ định phẫu thuật làm cầu nối chủ-phổi điều trị tạm thời giúp làm giảm các biến chứng của bệnh đồng thời làm tăng kích thước các nhánh và thân ĐMP để chuẩn bị tốt cho phẫu thuật sửa chữa triệt để về sau.
- Tuy nhiên theo thời gian, tình trạng bệnh lý Fallot ngày càng nặng với các biến chứng của bệnh cũng xuất hiện nhiều hơn như: hở van ĐMC do giãn gốc ĐMC do tăng cung lượng tim kéo dài, suy tim trái do xơ hóa cơ tim của bệnh nhân có tím lâu dài và tăng tiền gánh thất trái do tuần hoàn phụ (MAPCAs) phát triển, rối loạn nhịp tim, cơn tím ngất, tai biến mạch não, áp xe não…. do đó việc phẫu thuật và hồi sức sau mổ sẽ khó khăn hơn so với trẻ
- Cần đánh giá MAPCAs đầy đủ ở nhóm “Fallot già”. Đối với các trường hợp còn tuần hoàn bàng hệ chủ-phổi lớn cần cân nhắc chỉ định thông tim thăm dò và bít các luồng thông bằng coils.
- Những bệnh nhân không tím, còn được gọi là “Fallot hồng”, xảy ra ở bệnh nhân có thông liên thất lớn nhưng hẹp động mạch phổi nhẹ, dẫn đến máu lên phổi nhiều gây biến chứng tăng áp động mạch phổi (pulmonary aterial hyperten- sion). Chống chỉ định phẫu thuật với nhóm bệnh nhân này.
Các biến chứng sau phẫu thuật
- Kết quả phẫu thuật tốt, bệnh nhân trở về cuộc sống bình thường. Khi có hạn chế khả năng gắng sức thì không nên luyện tập thể thao. Có thể có hở van động mạch phổi do mở rộng phễu gây tăng gánh tâm trương thất phải.
- Theo dõi hàng năm bằng siêu âm tim và Holter điện tim để có thể thấy sự tiến triển của hẹp động mạch phổi hoặc xuất hiện các rối loạn nhịp: ngoại tâm thu hoặc nhịp nhanh thất… Thường xuất hiện các rối loạn nhịp ở những trường hợp còn hẹp động mạch phổi.
- Trong một số trường hợp, nhất là những trường hợp động mạch phổi mở quá rộng, suy thất phải do tăng gánh tâm trương nhiều và trong vài trường hợp do hở van động mạch phổi nhiều.
- Các bác sĩ tim mạch sẽ ngày càng gặp nhiều các bệnh nhân bị tứ chứng Fallot đã mổ, nhưng vẫn còn tồn tại hẹp động mạch phổi, hở động mạch phổi nặng gây giãn buồng thất phải, rối loạn chức năng thất phải và hở van ba lá (cơ năng hay thực thể).
- Thông tim có thể được chỉ định nếu các bất thường còn nặng nề để có chỉ định mổ lại.
- Rối loạn nhịp thất cũng ảnh hưởng nhiều đến tiên lượng xa do đó cũng có thể có chỉ định thăm dò điện sinh lý ở các bệnh nhân tứ chứng Fallot đã mổ sửa chữa toàn bộ.
Một số biến chứng thường gặp sau phẫu thuật lâu dài ở tuổi trưởng thành
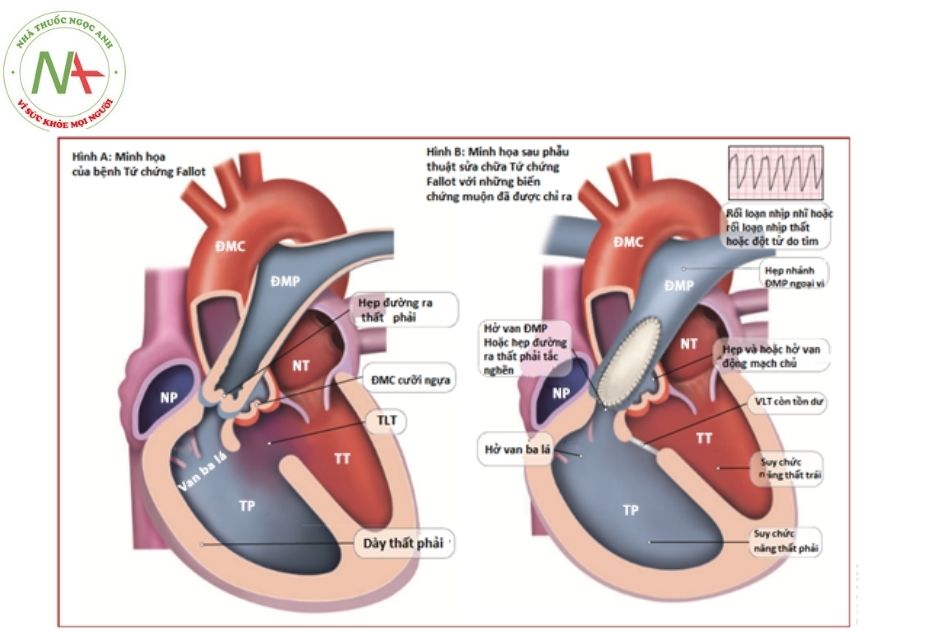
Chú thích: ĐMC: Động mạch chủ; ĐMP: Động mạch phổi; TP: Thất phải; TT: Thất trái; NP: Nhĩ phải; NT: Nhĩ trái; VLT: Vách liên thất.
- Hở van động mạch phổi (pulmonary valve regurgitation): Hở van động mạch phổi thường gặp sau phẫu thuật cắt cơ làm miếng vá qua vòng van động mạch phổi (transannular patch). Phần lớn bệnh nhân bị hở van động mạch phổi thường được thích nghi tốt qua thời Tuy nhiên, tình trạng hở van động mạch phổi nặng kéo dài sẽ dẫn đến các triệu chứng của giãn và rối loạn chức năng thất phải. Mức độ nặng của tổn thương hở van động mạch phổi và các ảnh hưởng bất lợi lâu dài được tăng thêm khi bệnh nhân có kèm theo hẹp nhánh xa động mạch phổi hoặc tăng áp mạch máu phổi (pulmonary hypertension).
- Tắc nghẽn đường ra thất phải tồn lưu (residual right ventricular outflow tract obstruction): có thể xảy ra ở phần nón, ngang mức và thân chung động mạch phổi, hay các nhánh của động mạch phổi trái và phải.
- Thông liên thất tồn lưu (residual ventricular septal defect): có thể là do miếng vá bị bong một phần hoặc không đóng kín hoàn toàn tại thời điểm phẫu thuật, có thể dẫn đến quá tải thể tích thất trái.
- Biến chứng tại động mạch chủ: có thể xảy ra nhiều năm sau phẫu thuật, bao gồm giãn động mạch chủ tiến triển và hở van động mạch chủ (hiếm khi có hiện tượng tách thành động mạch chủ). Cơ chế bệnh sinh chưa được hiểu rõ, có thể bao gồm tình trạng giãn động mạch chủ lên và bất thường độ đàn hồi động mạch chủ hoặc do các kiểu phẫu thuật khác
- Suy tim phải và tim trái:
- Tình trạng giãn thất phải thường do hở van động mạch phổi kèm theo hoặc không có tắc nghẽn đường ra thất phải tồn lưu. Giãn thất phải có thể gây hở van ba lá mức độ vừa-nhiều càng làm thất phải giãn nhiều hơn.
- Tình trạng giãn thất trái có thể do các dòng luồng thông ngược trở lại kéo dài khi còn vách liên thất tồn dư hoặc hở van động mạch chủ.
- Suy tim phải và trái có thể do tình trạng tím lâu ngày trước khi phẫu thuật và/hoặc các biện pháp bảo vệ cơ tim không đầy đủ trong quá trình phẫu thuật và các bất thường động mạch vành.
- Tỷ lệ suy tim trên lâm sàng với các dấu hiệu và triệu chứng điển hình gia tăng đáng kể theo tuổi. Các cơ chế bệnh sinh căn bản có thể là: tổn thương cơ tim, di chứng sau phẫu thuật sửa chữa hoặc các bất thường dẫn truyền. Các chiến lược điều trị đối với bệnh tim mắc phải thường được áp dụng hiệu quả trên những bệnh nhân này, tuy nhiên với các trường hợp suy thất phải hiệu quả còn chưa rõ ràng.
- Rối loạn nhịp nhĩ hoặc nhịp thất và đột tử do tim: rối loạn nhịp và đột tử là những biến chứng muộn nghiêm trọng. Tỷ lệ rối loạn nhịp nhĩ suốt đời ước tính là 20%.
- Cơn tim nhanh có vòng vào lại trong nhĩ (intraatrial reentrant tachycardia – IART) liên quan đến thiểu sản van ba lá và đường rạch ở nhĩ phải khi phẫu thuật mở rộng nhĩ phải, trong khi rung nhĩ xuất hiện khi có giãn nhĩ trái. Các rối loạn nhịp thất bao gồm: cơn tim nhanh thất đa hình thái hoặc rung thất, có liên quan đến tình trạng suy thất phải và thất trái nặng và cơn tim nhanh thất đơn hình thái dai dẳng là rối loạn thường gặp ở bệnh nhân sau phẫu thuật sửa chữa toàn bộ.
- Các rối loạn nhịp thất đều có thể dẫn đến đột tử, với tần suất được báo cáo là 1-3,5% trong các nghiên cứu hồi cứu, do đó cần được chẩn đoán chính xác để phân tầng nguy cơ và điều trị. Rối loạn chức năng tâm thu hoặc tâm trương thất trái, và loạn nhịp nhanh thất và nhĩ là những dấu hiệu dự báo nguy cơ tử vong và tình trạng nhanh thất hình thái dai dẳng ở người trưởng thành sau phẫu thuật sửa chữa tứ chứng Fallot.
- Các yếu tố nguy cơ có thể có liên quan đến tình trạng rối loạn nhịp thất và đột tử do tim ở bệnh nhân sau phẫu thuật sửa chữa tứ chứng Fallot là thời gian QRS kéo dài ≥ 180 ms, rối loạn chức năng tâm thu hoặc tâm trương thất trái và có thể gây ra cơn tim nhanh thất khi thăm dò điện sinh lý.
- Các nguyên nhân chủ yếu của cơn tim nhanh thất là bất thường được xác định về mặt giải phẫu liên quan đến vùng “Isthmus”, bao quanh bởi vùng mô không có tính hưng phấn. Các đặc tính về phân bố và độ dẫn điện của vùng “Isthmus” có thể được đánh giá bằng cách lập bản đồ điện học qua thăm dò điện sinh lý và có thể xác định mức độ nhạy cảm để xuất hiện rối loạn nhịp tim. Cô lập vùng “Isthmus” về giải phẫu bằng triệt đốt qua ống thông có hiệu quả cao để kiểm soát cơn tim nhanh thất. Việc lập bản đồ điện học có thể góp phần vào việc phân tầng nguy cơ đối với mỗi bệnh nhân hay không thì cần được nghiên cứu thêm.
- Viêm nội tâm mạc nhiễm khuẩn: có thể gặp sau cả phẫu thuật và can thiệp thay van động mạch phổi qua da. Van nhân tạo là một nguy cơ đối với viêm nội tâm mạc nhiễm khuẩn trong thời gian ngắn và dài hạn sau khi thay van, trong khi các thiết bị nhân tạo không phải là van chỉ có nguy cơ trong 6 tháng đầu sau khi phẫu thuật.
Tiên lượng sau phẫu thuật
- Với khả năng phẫu thuật triệt để tứ chứng Fallot, các bệnh nhân đều có tiên lượng tốt, chất lượng cuộc sống cải thiện.
- Một số tổn thương tồn dư làm tăng khả năng phẫu thuật lại, giảm tuổi thọ bệnh nhân như: rối loạn chức năng thất phải, tắc nghẽn đường ra thất phải, hẹp động mạch phổi, thông liên thất tồn lưu, rối loạn nhịp thất và đột tử do tim. Việc xác định nguy cơ rối loạn nhịp thất và đột tử còn khó khăn, nhưng hai yếu tố tiên lượng là QRS ≥ 180 ms và hở van động mạch phổi nặng liên quan tới giãn buồng tim phải.
Điều trị phẫu thuật hoặc can thiệp qua đường ống thông sau phẫu thuật sửa chữa (theo ESC 2020 về quản lý bệnh nhân tim bẩm sinh ở người trưởng thành)
Thay van động mạch phổi và/hoặc mở rộng đường ra thất phải có thể được tiến hành trên bệnh nhân không bị suy tim và/hoặc có rối loạn chức năng thất với nguy cơ tử vong thấp:
- Hở van động mạch phổi là chỉ định thường gặp nhất cần phẫu thuật. Vẫn còn nhiều tranh luận về thời điểm tối ưu để tiến hành can thiệp hoặc phẫu thuật. Các chỉ số khi theo dõi dọc qua thời gian quan trọng hơn các kết quả đo lường tại một thời điểm. Khó có thể bình thường hóa kích thước thất phải sau tái can thiệp khi chỉ số cuối tâm thu vượt quá 80 mL/m2 và chỉ số thể tích cuối tâm trương vượt quá 160 mL/m2.
- Một nghiên cứu gộp gần đây đã chứng minh rằng thay van động mạch phổi có thể cải thiện triệu chứng lâm sàng và giảm thể tích thất phải tuy nhiên vẫn còn cần được chỉ ra lợi ích sống còn ở bệnh nhân.
Hẹp đoạn xa động mạch phổi phải được xử lý khi tiến hành phẫu thuật (bao gồm cả đặt stent trong phẫu thuật) hoặc can thiệp mạch qua da. Van động mạch phổi sinh học (xenograft hoặc homograft) có tuổi thọ van trung bình từ 10 đến 20 năm và việc thay van trong tương lai có thể được thực hiện bằng kỹ thuật thay van trong – van qua đường ống thông. Hiện còn ít kinh nghiệm về van cơ học trong trường hợp này và cân nhắc về điều trị chống đông đầy đủ.
Các chỉ định về phẫu thuật gia cố vòng van ba lá – annuloplasty, đóng vách liên thất tồn lưu và/hoặc phẫu thuật gốc động mạch chủ bị giãn/hở van động mạch chủ cũng nên được đặt ra tại thời điểm phẫu thuật. Chỉ định phẫu thuật thay đoạn gốc động mạch chủ không khác so với quần thể dân số chung.
Kỹ thuật thay van động mạch phổi qua đường ống thông dường như dần thay thế cho phương pháp phẫu thuật tim hở trên bệnh nhân có hẹp/hở đoạn mạch nối đường ra thất phải cũng như bệnh nhân hẹp/hở đường ra thất phải tự nhiên:
- Thay van động mạch phổi qua đường ống thông đem lại kết quả tương đương với phẫu thuật thay van động mạch phổi và với mục đích kéo dài thời gian tồn tại của ống nối có van (conduit), do đó giảm số lần cần tái phẫu thuật của bệnh nhân.
- Gãy stent – biến chứng sớm thường gặp nhất được giảm thiểu do sự chuẩn bị cẩn thận cho “vùng đặt” (landing-zone) và các stent thế hệ mới có cấu trúc được cải tiến hơn.
- Kết quả lâu dài tốt nhất được báo cáo khi có thể đạt được chênh áp tồn dư qua van <15 mmHg
- Các biến chứng nặng khác ít gặp, xảy ra ở < 2% bệnh nhân, bao gồm vỡ đoạn ống nối và chèn ép vào động mạch vành. Do biến chứng chèn ép vào động mạch vành có thể đe dọa tính mạng nên việc kiểm tra thử bằng nong bóng để loại trừ khả năng ép động mạch vành cần được thực hiện trước khi tiến hành thay van động mạch phổi, mặc dù có nguy cơ gây vỡ đoạn ống nối.
- Nguy cơ viêm nội tâm mạc sau thay van động mạch phổi qua da còn đáng ngại với tỷ lệ mắc hàng năm là 2-3%.
- Trong trường hợp đoạn ống nối có van (conduit) bị vôi hoá nặng: can thiệp thay van qua đường ống thông chỉ nên được thực hiện nếu chụp MSCT cho thấy khoảng cách giữa đoạn ống nối và động mạch vành đủ xa.
- Có mối liên quan chặt chẽ giữa vùng giải phẫu được gọi là “isthmuses” có đặc tính dẫn truyền chậm với cơn nhanh thất đơn dạng bền bỉ, do đó cần cân nhắc trước khi tái can thiệp do khả năng tránh vùng “isthmuses” để triệt đốt qua ống thông. Việc thiết lập bản đồ điện học (mapping) trước can thiệp và loại bỏ dự phòng vùng “isthmuses” dẫn truyền chậm có thể cân nhắc tiến hành trước hoặc trong khi can thiệp ở những bệnh nhân được ghi nhận là không có nhanh thất bền bỉ tự phát.
Bảng 1. Khuyến cáo can thiệp/phẫu thuật sau phẫu thuật sửa chữa ở bệnh nhân tứ chứng Fallot (theo ESC 2020 về quản lý bệnh tim bẩm sinh ở người trưởng thành)
| Khuyến cáo | Loại khuyến cáo | Mức chứng cứ |
| Thay van động mạch phổi được khuyến cáo ở bệnh nhân có triệu chứng với hở van động mạch phổi nhiều* và/hoặc ít tắc nghẽn đường ra thất phải tồn lưu. | I | C |
| Ở bệnh nhân không có đường ra tự nhiên, thông tim được khuyến cáo nếu giải phẫu cho phép. | I | C |
| Thay van động mạch phổi có thể được cân nhắc ở bệnh nhân không triệu chứng có hở van động mạch phổi nhiều và/hoặc tắc nghẽn đường ra thất phải tồn lưu khi có một trong các biểu hiện sau:– Giảm khả năng gắng sức.
– Giãn thất phải với RVESVi ≥ 80 mL/m2 và/hoặc RVEDVi ≥ 160 mL/m và/hoặc hở van ba lá ít nhất tới mức độ vừa. – Suy chức năng tâm thu thất phải. – Tắc nghẽn đường ra thất phải tồn lưu với áp lực cuối tâ2m thu thất phải > 80 mmHg. |
IIa | C |
| Đóng lỗ thông liên thất nên được được cân nhắc ở bệnh nhân có thông liên thất tồn dư và quá tải thể tích thất trái, hoặc đóng khi bệnh nhân được phẫu thuật van động mạch phổi. | IIa | C |
| Thăm dò điện sinh lý bao gồm kích thích điện theo chương trình, nên được cân nhắc để phân tầng nguy cơ đột tử ở bệnh nhân có các yếu tố nguy cơ đi kèm (giảm chức năng thất trái/thất phải; nhanh thất không bền vững, có triệu chứng; phức bộ QRS ≥ 180 ms, sẹo thất phải dài trên cộng hưởng từ tim). | IIa | C |
| Cấy ICD được cân nhắc ở các bệnh nhân tứ chứng Fallot có nhiều nguy cơ đột tử bao gồm: suy chức năng thất trái; nhịp nhanh thất không bền bỉ, có triệu chứng; QRS ≥ 180 ms; sẹo thất phải dài trên cộng hưởng từ tim hoặc xuất hiện nhanh thất sau kích thích điện theo chương trình. | IIa | C |
| Triệt đốt qua đường ống thông hoặc đồng thời triệt đốt qua phẫu thuật với nhịp nhanh thất đơn dạng, bền bỉ, có triệu chứng có thể được cân nhắc ở những bệnh nhân có chức năng hai thất bảo tồn, như là biện pháp thay thế cấy máy ICD, và cần thực hiện ở những trung tâm có kinh nghiệm chuyên sâu. | IIb | C |
Chú thích: *Mức độ hở van động mạch phổi trên cộng hưởng từ tim > 30 – 40%; RVESVi: chỉ số thể tích thất phải cuối tâm thu; RVEDVi: chỉ số thể tích thất phải cuối tâm trương; ICD: máy phá rung tự động.
Xem thêm: Những lưu ý và các phương pháp siêu âm tim trong thực hành lâm sàng tim bẩm sinh
CÁC VẤN ĐỀ CẦN LƯU Ý KHÁC
Theo dõi
- Tất cả các bệnh nhân mắc tứ chứng Fallot nên được theo dõi định kỳ về tim mạch tại một trung tâm chuyên về tim bẩm sinh. Việc theo dõi và đánh giá định kỳ hàng năm để phát hiện các biến chứng.
- Tất cả bệnh nhân nên được chụp cộng hưởng từ tim định kỳ, tùy thuộc vào dấu hiệu tổn thương.
Tập luyện thể dục thể thao
- Không nên hạn chế ở những bệnh nhân không có triệu chứng đã được phẫu thuật và có huyết động ổn định.
- Bệnh nhân có nguy cơ cao bị rối loạn nhịp trên lâm sàng hoặc đột tử do nguyên nhân tim mạch, những bệnh nhân có suy chức năng tâm thất và những bệnh nhân bệnh lý động mạch chủ tiến triển theo thời gian nên hạn chế với hoạt động tập luyện thể thao cường độ thấp và nên các tránh bài tập co cơ tĩnh.
Vấn đề mang thai
- Những bệnh nhân chưa được phẫu thuật có nguy cơ cao về tỷ lệ tử vong và xuất hiện biến chứng ở cả mẹ và thai nhi.
- Với những bệnh nhân đã được phẫu thuật trước đó, nguy cơ phụ thuộc vào tình trạng huyết động của bệnh nhân (nguy cơ thấp ở những bệnh nhân có huyết động ổn định).
- Ở những bệnh nhân còn tổn thương đáng kể mặc dù đã phẫu thuật, có nguy cơ rối loạn nhịp tim và suy tim phải.
Dự phòng viêm nội tâm mạc nhiễm khuẩn
- Khuyến cáo cho những bệnh nhân có nguy cơ
Tài liệu tham khảo
1.Myung K. Park, et al. Pediatric Cardiology for Practitioners. Textbook 5 th edition 2014; p 378-90.
2. Saxena A, et al. (2019) Indian guidelines for indications and timing of intervention for common congenital heart diseases: Revised and updated consensus statement of the Working group on manage- ment of congenital heart diseases. Ann Pediatr Card;12:254‐286.
3. Helmut Baumgartner, Julie De Backer, Sonya V Babu-Narayan et al, ESC Scientific Document Group, 2020 ESC Guidelines for the management of adult congenital heart disease: The Task Force for the management of adult congenital heart disease of the European Society of Cardiology (ESC), European Heart Journal, https:// doi.org/10.1093/eurheartj/ehaa554.
4. Stout KK, Daniels CJ, Aboulhosn JA, et Citation: 2018 AHA/ACC Guideline for the Management of Adults With Congenital Heart Disease: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines. J Am Coll Cardiol 2018; Aug 16.
5. Ricardo Munoz, Victor O. Morell, Eduardo M. da Cruz, Carol G. Vetterly, et al. Critical Care of Children with Heart Disease. Text book 2010; chapter 19, p 199-207.
6. Eduardo da Cruz, Dunbar Ivy, James Jaggers, et al. Pediatric and Congenital Cardiology, Cardiac Surgery and Intensive Care. Text book 2014; p 1505-
7. Wyman Lai, Luc L. Mertens, Meryl S. Cohen, Tal Geva, et al. Echocardiography in Pediatric and Congenital Heart Disease. Text book 2016; chapter 22, p 407-32.
8. Constantine Mavroudis, Carl Lewis Backer, et al. Atlas of Pediatric Cardiac Surgery. Text book 2015; chapter 12, p153-163.

