Bệnh Nhi khoa
Bệnh còi xương: Nguyên nhân, triệu chứng, chẩn đoán và cách điều trị theo BMJ
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Nhà thuốc Ngọc Anh – Bài viết Bệnh còi xương: Nguyên nhân, triệu chứng, chẩn đoán và cách điều trị theo BMJ để tải file PDF bài viết xin vui lòng click vào link ở đây.
Tóm tắt
Bệnh còi xương do sự khiếm khuyết của quá trình khoáng hóa ở sụn tăng trưởng của xương dài, khiến bệnh nhân chậm phát triển. Nếu không điều trị bệnh lý nền, xương bị biến dạng, thường khiến chân bị cong và các đầu xương dài trở nên dày.
Bệnh còi xương chỉ xảy ra ở trẻ em đang phát triển trước khi dính các đầu xương, và thường ảnh hưởng đến cổ tay, đầu gối, và các khớp nối sườn sụn.
Bệnh còi xương chủ yếu xảy ra do thiếu vitamin D trong khẩu phần ăn, nhưng có thể liên quan đến tình trạng thiếu canxi hoặc phốt pho trong dinh dưỡng. Bệnh còi xương do giảm photphat huyết là nguyên nhân di truyền thường gặp của bệnh còi xương.
Cách điều trị chính là khắc phục thiếu hụt vitamin D và đảm bảo đủ lượng tiêu thụ canxi.
Có thể phòng ngừa bệnh còi xương do thiếu Vitamin D trong nhiều ca bệnh bằng cách đảm bảo trẻ em và phụ nữ mang thai có đầy đủ lượng tiêu thụ vitamin D và canxi.
Thông tin cơ bản
Định nghĩa
Bệnh còi xương do sự khiếm khuyết quá trình khoáng hóa ở sụn tăng trưởng của xương dài. Chứng nhuyễn xương do quá trình khoáng hóa chất nền xương bị suy giảm. Bệnh còi xương và chứng nhuyễn xương thường xảy ra cùng nhau trong khi sụn tăng trưởng còn đang mở. Chứng nhuyễn xương cũng có thể xảy ra sau khi sụn tăng trưởng đã dính.[1] [2] Bệnh còi xương có thể biểu hiện khi còn nhỏ ở cánh tay đoạn xa, đầu gối, và các khớp sụn sườn, vì đây là những vị trí tăng trưởng xương nhanh, yêu cầu lượng lớn canxi và photphat cho quá trình khoáng hóa.[3] Đặc điểm đặc trưng bao gồm xương mở rộng ở cổ tay và đầu gối, chân cong, cột sống bị biến dạng, gãy xương, nhức xương, và bất thường ở răng.[4]
Dịch tễ học
Trung tâm Kiểm soát và Phòng ngừa Dịch bệnh Hoa Kỳ ước tính rằng cứ 1.000.000 trẻ em từ 6 tháng đến 5 tuổi thì có 5 trẻ mắc bệnh còi xương.[4] Phần lớn trẻ em có bệnh còi xương là trẻ da đen hoặc bú sữa mẹ.[4] [8] Tỷ lệ mắc bệnh còi xương do thiếu vitamin D cao nhất là từ 6 đến 18 tháng tuổi, với tỷ lệ mắc bệnh thấp hơn xảy ra trong giai đoạn thanh thiếu niên.[1]
Trên thế giới, suy dinh dưỡng là nguyên nhân hàng đầu gây bệnh còi xương, sau đó là phụ thuộc vitamin D, kháng vitamin D, và bệnh còi xương do thận. Một điều đáng ngạc nhiên là ở các nước có mặt trời chiếu sáng nhiều, bệnh còi xương vẫn là vấn đề sức khỏe chính. Lý do bao gồm phong tục mặc áo che người và mặt (burka), tránh tiếp xúc với ánh nắng mặt trời ở bất kỳ vùng da nào, và thức ăn không được bổ sung vitamin D. Những người có sắc tố da sẫm màu cũng cần phơi nắng nhiều hơn những người có nước da sáng hơn để chuyển vitamin D có hoạt tính sinh học.[9] Sử dụng ngày càng nhiều kem chống nắng cũng có liên quan.[10]
Trong những nguyên nhân di truyền gây bệnh còi xương, thường gặp nhất là bệnh còi xương do giảm photphat huyết liên quan đến giới tính, với tỷ lệ mắc bệnh là 1 trong 20.000.[6] Ở trẻ em, chẩn đoán mới mắc bệnh còi xương, bệnh còi xương do thiếu vitamin D và bệnh còi xương do giảm photphat huyết liên quan đến giới tính được chẩn đoán với tỷ lệ tương tự nhau. Các nguyên nhân di truyền khác (đột biến ở enzym vitamin D 25-hydroxylase hoặc 1-alpha-hydroxylase hoặc ở thụ thể vitamin D, hoặc bệnh còi xương do giảm photphat huyết tính trạng trội và tính trạng lặn của nhiễm sắc thể thường) rất hiếm khi xảy ra.
Bệnh căn học
Cơ chế chuyển hóa vitamin D phụ thuộc vào ánh nắng mặt trời và sự chuyển hóa enzym ở gan và thận. Tia cực tím chuyển 7-dehydrocholesterol thành colecalciferol (vitamin D3). Cũng có thể thu được colecalciferol từ chế độ ăn uống. Colecalciferol được chuyển thành calcidiol (25-hydroxyvitamin D) bởi vitamin D 25-hydroxylase ở gan. Calcidiol được chuyển thành calcitriol (1,25-dihydroxyvitamin D) bởi 1-alpha-hydroxylase ở thận. Ergocalciferol (vitamin D2) có trong chế độ ăn uống và được chuyển hóa tương tự như colecalciferol.[4]
Nguyên nhân gây bệnh còi xương do thiếu canxi bao gồm thiếu vitamin D trong chế độ dinh dưỡng hoặc do kém hấp thu, khiếm khuyết 1-alpha-hydroxylase, rối loạn chức năng của thụ thể vitamin D, thiếu canxi trong chế độ ăn uống hoặc suy thận mạn tính dẫn đến khả năng tổng hợp vitamin D ở thận giảm.[5]
Lý do chính của nguồn cấp vitamin D không đầy đủ ở trẻ nhũ nhi từ các nước phương Tây là do bú sữa mẹ kéo dài mà không bổ sung vitamin D và đồng thời không phơi nắng. Ở vĩ độ 40° độ bắc hoặc độ nam, vào các tháng mùa đông, tổng hợp colecalciferol không hiệu quả, do đó tình trạng thiếu hụt thường gặp hơn.[11]
Lượng nạp vitamin D khuyến nghị để’ phòng ngừa thiếu hụt ở trẻ nhũ nhi và trẻ nhỏ bình thường là 200 đơn vị/ngày. Viện Y Khoa Hoa Kỳ đã cập nhật con số này lên 600 đơn vị/ngày. Sữa mẹ thường có chứa <25 đơn vị vitamin D/ lít trừ khi người mẹ được bổ sung vitamin D.[4] [8] [9] [12] [13] [14] [15]
Bệnh còi xương do thiếu photphat hầu như luôn do mất photphat qua thận gây ra. Yếu tố tăng trưởng nguyên bào sợi 23 (FGF-23) là một hormon do tế bào tạo xương, tế bào hủy xương, và tế bào xương tiết ra làm giảm tái hấp thụ photphat ở thận. Bệnh còi xương giảm photphat máu di truyền, bệnh còi xương giảm photphat máu do ung thư, và bệnh còi xương liên quan đến hội chứng McCune-Albright do nồng độ FGF-23 trong máu quá cao. Bệnh còi xương giảm photphat máu di truyền kèm tăng canxi niệu, hội chứng Fanconi, và nhiễm toan ống lượn thận loại II do các đột biến trong gen vận chuyển ion gây ra.[6] [16] Thiếu photphat trong dinh dưỡng là nguyên nhân hiếm khi gây bệnh còi xương. Photphat dư thừa trong hầu hết chế độ ăn uống nhưng có thể không đủ ở trẻ nhũ nhi đang lớn, hoặc có thể bị lắng đọng nhanh bởi các chất trung hòa axit trong dạ dày.[3] [5]
Những loại thuốc có thể gây thiếu canxi và photphat bao gồm thuốc lợi tiểu dạng vòng, corticosteroid, và phenytoin có thể khiến cơ quan đích kháng calcitriol.[4]
Sinh lý bệnh học
Độ dày sụn tăng trưởng được xác định bằng sự tăng sinh và phì đại sụn bào, xâm lấn mạch máu, và chuyển sang xương xốp nguyên phát. Thiếu khoáng chất làm cản trở quá trình lắng khoáng trong xương bình thường. Nếu sụn tăng trưởng thiếu khoáng chất (dù canxi hay photphat), tăng trưởng sẽ chậm và tuổi xương sẽ chậm phát triển. Bệnh lý này được gọi là bệnh còi xương. Quá trình khoáng hóa kém của xương xốp, dẫn đến tỷ lệ osteoid không được khoáng hóa cao hơn, là chứng nhuyễn xương. Chỉ thấy bệnh còi xương ở trẻ em đang phát triển trước khi các đầu xương dính vào, trong khi chứng nhuyễn xương xuất hiện ở mọi độ tuổi. Tất cả các bệnh nhân mắc bệnh còi xương đều có chứng nhuyễn xương, nhưng không phải tất cả bệnh nhân có chứng nhuyễn xương có bệnh còi xương. Nếu bệnh lý nền không cải thiện, xương bị biến dạng.[3] [5]
Trong bệnh còi xương thiếu canxi, khiếm khuyết nguyên phát do thiếu vitamin D hoặc tác dụng của vitamin D. Điều này làm giảm khả năng hấp thụ canxi trong đường ruột. Khả năng hấp thụ canxi giảm làm tăng tình trạng tiết hoóc môn tuyến cận giáp, giúp duy trì mức canxi trong máu bằng cách:
- Kích hoạt hấp thụ xương
- Giảm lượng mất canxi ở thận,
- Tăng lượng mất photphat ở thận, và
- Tăng khả năng kích hoạt vitamin D bằng cách tăng cường điều chỉnh vitamin D 1- alpha-hydroxylase enzym ở thận. Kết hợp canxi và photphat giảm dẫn đến bệnh còi xương.
Trong bệnh còi xương do thiếu photphat, thiếu hụt nguyên phát gây mất photphat thận nặng. Lượng photphat giảm dẫn đến bệnh còi xương..
Phân loại
Nguyên nhân gây bệnh còi xương
1.Bệnh còi xương do thiếu canxi với mức hoóc-môn cận giáp tăng thứ phát (thỉnh thoảng được gọi là bệnh còi xương do hạ canxi máu):
Thiếu vitamin D do
- Không phơi nắng nhiều
- Giảm lượng thực phẩm nạp vào
- Chứng kém hấp thu
- Bệnh gan (ảnh hưởng đến sự chuyển đổi colecalciferol sang calcidiol)
- Thuốc chống co giật (phenytoin có thể khiến cơ quan đích kháng calcitriol)
- Loạn dưỡng xương thận
- Bệnh còi xương tuýp I hoặc do thiếu vitamin D giả do 1-alpha-hydroxylase – enzyme gây biến chuyển 25- hydroxyvitamin D thành chất chuyển hóa hoạt động có khiếm khuyết.
Sự đề kháng cơ quan đích
- Bệnh lý di truyền gen lặn liên quan đến sự đề kháng cơ quan đích với calcitriol, thường do đột biến gien ghi mã thụ thể vitamin D gây ra. Điều này được gọi là bệnh còi xương phụ thuộc vitamin D tuýp II.
2.Bệnh còi xương do thiếu photphat (hoóc-môn cận giáp không tăng thứ phát) có thể gây ra bởi:
- Mất photphat thận
- Bệnh còi xương do giảm photphat trong máu di truyền
- Bệnh còi xương do giảm photphat máu liên quan đến giới tính
- Bệnh còi xương do giảm photphat máu do tính trạng trội của nhiễm sắc thể thường
- Bệnh còi xương do giảm photphat máu do tính trạng lặn của nhiễm sắc thể thường
- Hội chứng McCune-Albright
- Bệnh còi xương do giảm photphat máu di truyền cùng với tăng canxi niệu
- Hội chứng Fanconi
- Nhiễm toan ống thận (tuýp 2/gần)
- Giảm photphat máu gây ung thư
- Thiếu photphat do lượng tiêu thụ kém hoặc kém hấp thu.
Phòng ngừa
Ngăn ngừa sơ cấp
Phụ nữ mang thai cần nhận 600 đến 1000 đơn vị vitamin D mỗi ngày trong thai kỳ thứ hai và thứ ba. Nếu nhận biết thiếu vitamin D trong khi mang thai, hầu hết các bác sĩ đồng ý rằng 1000 đến 2000 đơn vị quốc tế vitamin D một ngày là an toàn.[17] Học viện Nhi khoa Hoa Kỳ khuyến nghị rằng tất cả trẻ nhũ nhi có tối thiểu 400 đơn vị vitamin D một ngày ngay sau khi sinh.[3] [8] [14] Viện Y khoa Hoa Kỳ khuyến nghị vitamin D RDAs là 600 IU/ngày đối với 1 đến 70 tuổi và 800 IU/ngày đối với 71 tuổi trở lên.[15] Lượng canxi cho phép hàng ngày được Hoa Kỳ khuyến nghị là tối đa 1300 mg đối với trẻ vị thành niên, với yêu cầu giảm dần khuyến nghị sau khi xương tăng trưởng đạt đỉnh.[18]
Ngăn ngừa thứ cấp
Có khuyến cáo cho rằng tất cả trẻ nhũ nhi, bao gồm những trẻ chỉ bú sữa mẹ, cần lượng tiêu thụ tối thiểu 200 đơn vị vitamin D mỗi ngày bắt đầu trong 2 tháng đầu đời. Hiện có khuyến nghị cho rằng tiếp tục lượng tiêu thụ ít nhất 400 đơn vị vitamin D một ngày trong suốt thời niên thiếu và vị thành niên.[14] [35]
Trẻ nhũ nhi có cha mẹ bị bệnh còi xương do giảm photphat máu có tính chất gia đình cần được theo dõi thường xuyên tình trạng giảm photphat máu và tăng phosphatase kiềm trong huyết thanh để có thể chẩn đoán và bắt đầu điều trị sớm.[4]
Chẩn đoán
Tiền sử ca bệnh
Tiền sử ca bệnh #1
Bệnh nhân nữ, 24 tháng tuổi tăng cân chậm và có dáng đi bất thường. Trẻ có chân cong, cổ tay dày, và sâu răng. Cân nặng (8 kg) và chiều cao (72,5cm) của trẻ nằm dưới bách phân vị thứ 3 đối với độ tuổi của trẻ. Chế độ ăn uống của trẻ bao gồm chủ yếu bú sữa mẹ 5 lần mỗi ngày. Tiền sử trước sinh, khi sinh, và sau khi sinh của bệnh nhân không có gì đặc biệt. Trẻ sống với cha mẹ. Các xét nghiệm cho thấy mức phosphatase kiềm toàn phần tăng và hoóc-môn cận giáp nguyên vẹn tăng. Mức 25-hydroxyvitamin D giảm. Chụp X quang thông thường đầu gối và cổ tay của bệnh nhân cho thấy những thay đổi xương bao gồm gồng và phập phồng xương, bất thường đầu xương, và sụn tiếp hợp đầu xương mở rộng.
Tiền sử ca bệnh #2
Bệnh nhân nữ, 13 tuổi đến phòng cấp cứu với tiền sử đau đầu gối 4 ngày. Em không thể nhớ được bất kỳ tổn thương nào giải thích cho các triệu chứng của mình. Đầu xa xương đùi của em nhạy cảm khu trú nhưng không sưng, nóng ấm, hoặc ban đỏ. Khớp đầu gối không có gì đặc biệt, không tràn dịch và có tầm cử động bình thường. Chụp X quang thường đầu gối cho thấy mật độ xương giảm toàn thân với vỏ xương mỏng, mô hình bè xương cứng, và vùng Looser (gãy xương giả). Xét nghiệm máu cho thấy hạ canxi máu, mức vitamin D thấp, mức hoóc môn tuyến cận giáp tăng, và mức phosphatase kiềm cao. Sinh hóa gan và thận không có gì đặc biệt.
Các bài trình bày khác
Các biểu hiện khác của bệnh còi xương bao gồm giảm sản men răng; thóp chậm khép kín; bướu đỉnh và bướu trán; nhũn sọ (xương sọ mềm); tràng hạt sườn trong còi xương (khớp nối ườn sụn phình to, nhìn thấy rõ chảy máu dọc theo mặt trước bên của ngực); và đường rãnh Harrison, do kéo căng cơ gắn kết cơ hoành vào xương sườn dưới. Bệnh còi xương do hạ canxi máu có thể ảnh hưởng đến hệ cơ xương, với trương lực cơ giảm, dẫn đến chậm đạt đến các mốc vận động quan trọng, và có xu hướng nhiễm trùng. Chứng hạ canxi máu cũng có thể biểu hiện với co thắt bàn tay bàn chân, co cứng cơ, hoặc co giật.[4] [5]
Bệnh còi xương do giảm photphat huyết có đặc điểm lâm sàng rất thay đổi và không thể chẩn đoán được cho đến khi trưởng thành. Người lớn có thể biểu hiện với vóc người thấp, nhuyễn xương, chân cong, đau chân dưới, viêm khớp, gãy xương căng thẳng, sâu răng, áp-xe răng, và vôi hóa gân và dây chằng (viêm đầu gân).[7]
Cách tiếp cận chẩn đoán từng bước
Thông tin về chế độ ăn uống của trẻ cần bao gồm cụ thể lượng tiêu thụ vitamin D và canxi. Cần lưu ý việc phơi nắng. Xem xét hệ thống cần tập trung vào sự tăng trưởng và cân nhắc chỉnh hình.
Lâm sàng
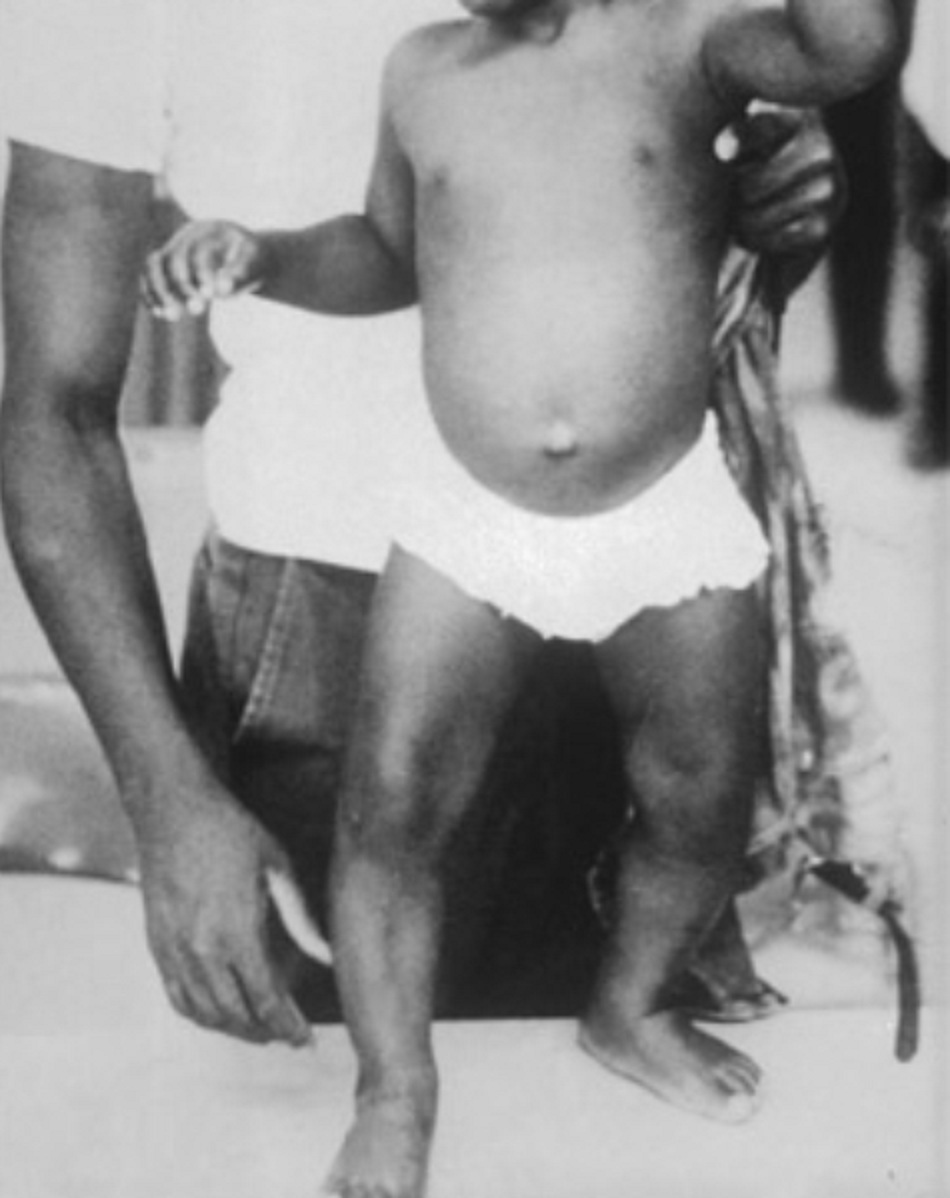
Bệnh còi xương có đặc điểm chậm phát triển, đau xương, và biến dạng xương. Hình thức biến dạng tùy thuộc vào tình trạng cơ sinh học của tứ chi khi tình trạng xương yếu tiến triển. Ở trẻ nhũ nhi có thể có biến dạng xương ở cánh tay và xương chày đoạn xa cong ra sau, trong khi ở trẻ chập chững đi /bắt đầu tập đi có chân cong sinh lý quá mức (gối cong lõm trong). Trẻ lớn hơn có thể có biến dạng chân vẹo hoặc lệch (biến dạng vẹo ở một chân và biến dạng lệch ở chân kia).[4] [5] [13] Có thể thấy hành xương mở rộng gần các khớp chính cũng như dọc theo các khớp sụn sườn, tạo ra ‘tràng hạt sườn còi xương’.
Các dấu hiệu và triệu chứng của hạ canxi máu, như co thắt cơ, yếu cơ, tê cứng, dị cảm, co thắt bàn tay bàn chân, co cứng cơ, và co giật có thể xuất hiện trong bệnh còi xương do hạ canxi máu.[4]
Xét nghiệm
Bệnh còi xương thông thường do thiếu vitamin D định lượng hoặc định tính gây ra. Mức canxi trong huyết thanh, photpho, calcidiol, phosphatase kiềm, hoóc môn tuyến cận giáp, urê nitơ, và creatinine được xét nghiệm lấy thông số ban đầu. Calcitriol (1,25-dihydroxyvitamin D) là dạng hoạt động của vitamin D, nhưng calcidiol (25-hydroxyvitamin D) được ưu tiên sử dụng để xét nghiệm vì nó có thời gian bán thải lâu hơn và có ở mức cao hơn nhiều trong huyết thanh. Canxi trong nước tiểu và phốt pho cũng được xét nghiệm ban đầu.[4] Kết quả xét nghiệm thường gặp nhất trong bệnh còi xương do dinh dưỡng (do thiếu vitamin D) là giảm canxi trong huyết thanh, phốt pho trong huyết thanh, calcidiol, calcitriol, và canxi trong nước tiểu, với hoóc môn tuyến cận giáp trong huyết thanh và phosphatase kiềm và phốt pho trong nước tiểu tăng. Bệnh còi xương không có khả năng xảy ra nếu cả hai mức phốt pho vô cơ trong huyết thanh và hoóc môn tuyến cận giáp bình thường.[4] [5]
Bệnh còi xương do giảm photphat máu do mất photphat qua thận. Mức photphat trong huyết thanh thấp và photphat trong nước tiểu cao. Mức phosphatase kiềm trong huyết thanh tăng. Mức canxi, PTH, calcidiol, và calcitriol trong huyết thanh bình thường ở bệnh còi xương do giảm photphat máu. Thiếu vitamin D thường gặp và có thể gây biến chứng cho bệnh còi xương do giảm photphat máu. Phải khắc phục tình trạng thiếu vitamin D trước khi chẩn đoán bệnh còi xương do giảm photphat máu. Tỷ lệ tái hấp thụ photphat ở ống thận (TRP) thấp mà không thiếu vitamin D là chẩn đoán của bệnh còi xương do giảm photphat máu.[19]
Chẩn đoán hình ảnh
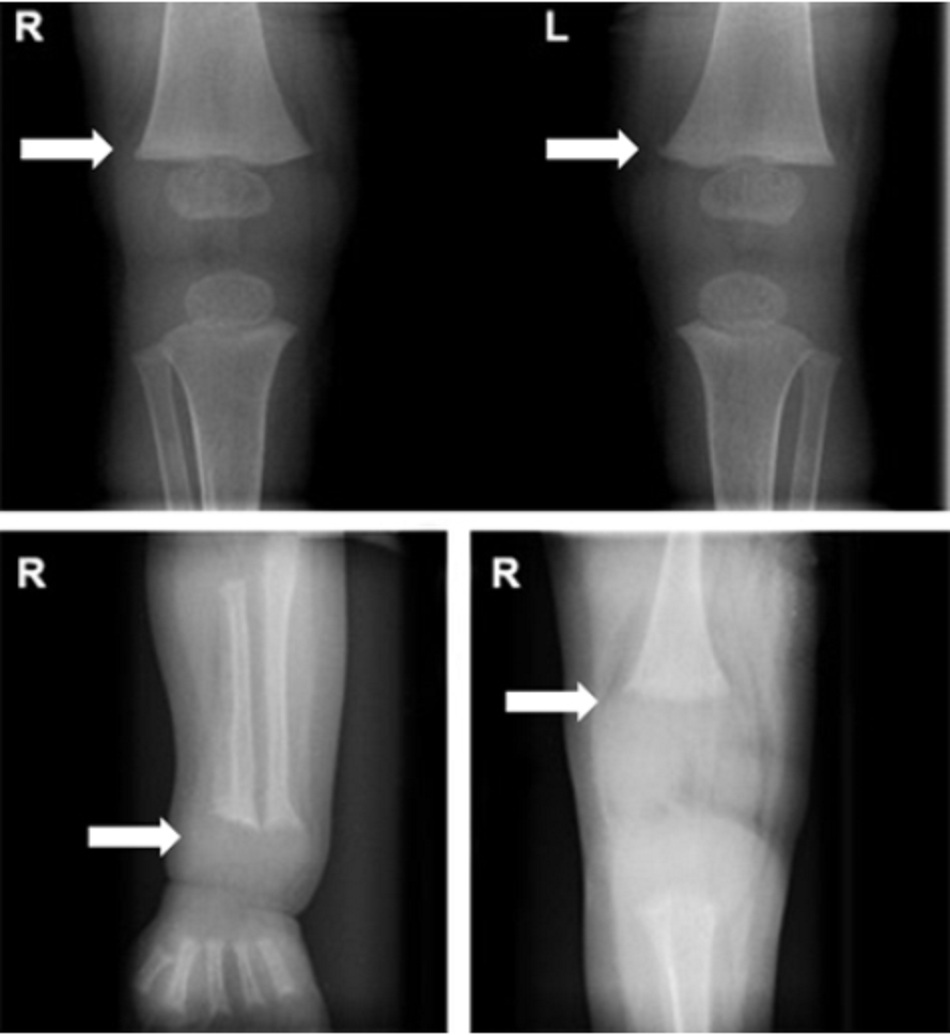
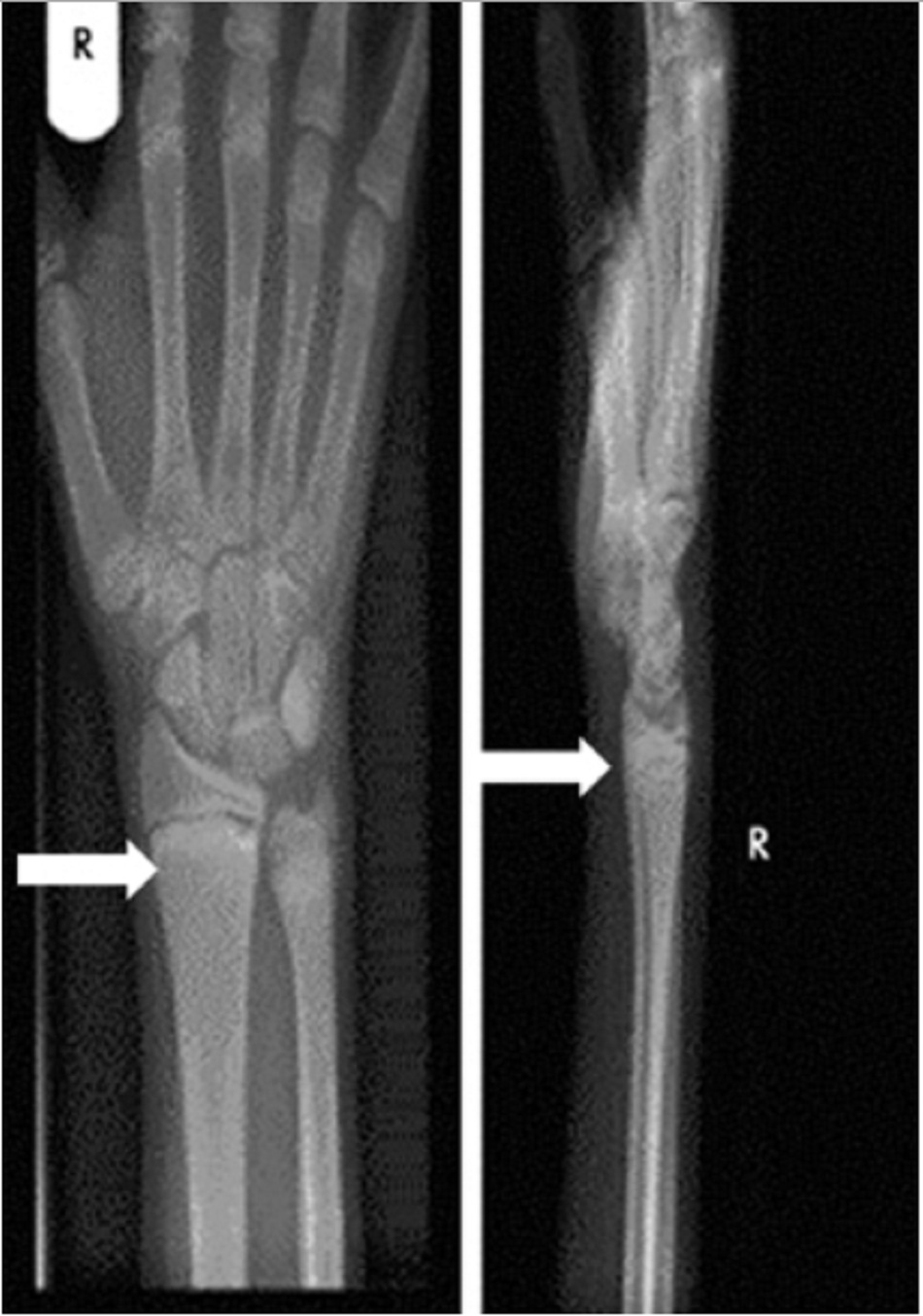
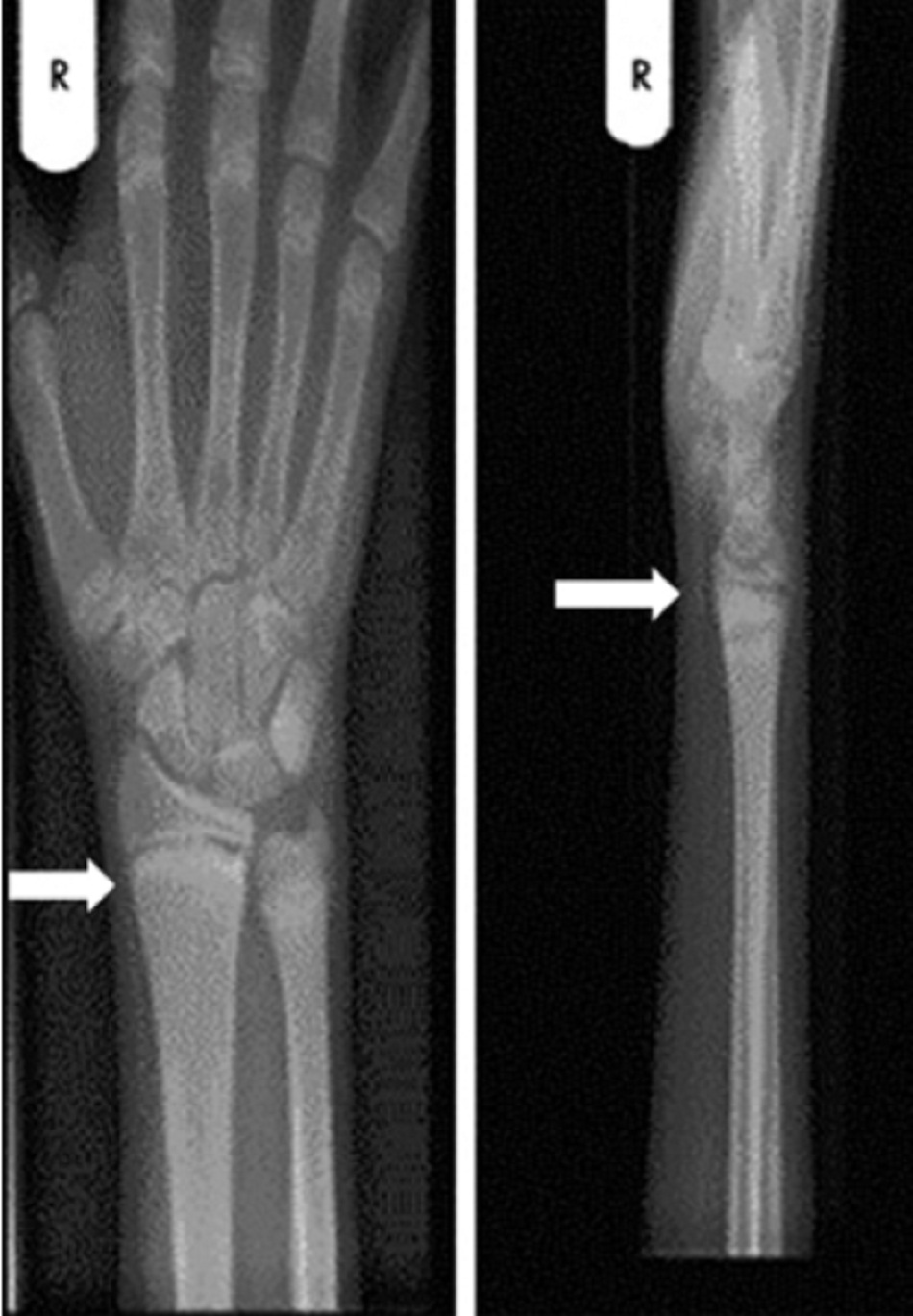
Yêu cầu chụp x-quang xương dài để chẩn đoán cho thấy gồng, xiên, và mòn hành xương. Sụn đầu xương mở rộng và không xác định vùng vôi hóa tạm thời ở giao diện đầu xương/hành xương là dấu hiệu sớm của bệnh còi xương.[3]
Xương khuỷu tay đoạn xa cho thấy chính xác nhất dấu hiệu sớm của quá trình khoáng hóa suy yếu, và các hành xương trên và dưới đầu gối là những vị trí hữu ích hơn ở trẻ lớn.[4]
Các yếu tố nguy cơ
Phổ biến
Từ 6 đến 18 tháng tuổi
- Tỷ lệ mắc bệnh còi xương do thiếu vitamin D cao nhất là từ 6 đến 18 tháng tuổi, với tỷ lệ mắc bệnh thấp hơn xảy ra trong giai đoạn thanh thiếu niên.[1]
- Bệnh còi xương chỉ có thể khởi phát khi sụn đầu xương chưa đóng.[9]
Không phơi nắng đầy đủ
- Sống ở vĩ độ trên 40° độ bắc hoặc độ nam, hoặc yêu cầu văn hóa cần che chắn da, làm giảm khả năng tổng hợp colecalciferol của da.[8] [11] Sử dụng ngày càng nhiều kem chống nắng cũng có liên quan.[10]
Nuôi con bằng sữa mẹ
- Sữa mẹ thiếu vitamin D. Nếu không bổ sung dinh dưỡng, có khả năng xảy ra bệnh còi xương.[3]
Thiếu canxi
- Lượng nạp canxi không đầy đủ có thể dẫn đến quá trình khoáng hóa xương không đầy đủ. Sữa mẹ có lượng canxi hạn chế, nhưng sữa bò giàu canxi hơn.[4] Ở những nơi không có thói quen uống sữa, lương tiêu thụ canxi thường <300 mg mỗi ngày. Khả năng hấp thụ canxi và các khoáng chất bị hạn chế bởi các chất khác trong thức ăn như phytate, có trong hầu hết ngũ cốc.[3]
Thiếu hụt photphat
- Lượng nạp photphat không đầy đủ có thể dẫn đến quá trình khoáng hóa xương không đầy đủ. Photphat dư thừa trong hầu hết chế độ ăn uống nhưng có thể không đủ ở em bé nhẹ cân khi sinh đang phát triển. Photphat có thể bị kết tủa nhanh bởi các chất trung hòa axit trong dạ dày.[3]
Tiền sử gia đình có bệnh còi xương
- Tiền sử gia đình có vóc người thấp, phẫu thuật chỉnh hình, răng kém, rụng tóc, và quan hệ cận huyết có thể cho thấy bệnh còi xương do di truyền.[4]
Chất trung hòa axit, thuốc lợi tiểu dạng vòng, corticosteroid, hoặc thuốc chống co giật
- Photphat có thể bị kết tủa nhanh bởi các chất trung hòa axit có nhôm trong dạ dày.[3] [4] Các loại thuốc khác có thể gây thiếu canxi và photphat bao gồm thuốc lợi tiểu dạng vòng, corticosteroid, và phenytoin có thể khiến cơ quan đích kháng calcitriol.[4]
Hiếm gặp
Nước da sẫm màu
- Sắc tố da tăng có thể cần phơi nắng nhiều để cho phép chuyển 7-dehydrocholesterol thành colecalciferol.[3]
Các yếu tố về tiền sử và thăm khám
Các yếu tố chẩn đoán chủ yếu
Có các yếu tố nguy cơ (thường gặp)
- Các yếu tố quan trọng bao gồm thiếu phơi nắng, <18 tháng tuổi, bú sữa mẹ, lượng tiêu thụ canxi và photphat không đầy đủ, và tiền sử gia đình dương tính.
Các yếu tố chẩn đoán khác
Đau xương (thường gặp)
- Có thể liên quan đến gãy xương giả hoặc gãy xương do xương yếu.[3]
Chậm phát triển (thường gặp)
- Tăng cân chậm là biểu hiện thường gặp của bệnh còi xương.[4]
Chậm đạt đến các mốc vận động quan trọng (thường gặp)
- Xem xét bệnh còi xương ở trẻ em có biểu hiện chậm phát triển.[4]
Biến dạng xương (thường gặp)
- Như chân cong[4]
Yếu cơ (thường gặp)
- Có thể do hạ canxi máu hoặc giảm photphat huyết.[4]
Co thắt bàn tay bàn chân (không thường gặp)
- Có thể thấy liên quan đến hạ canxi máu.
Tê cứng hoặc dị cảm (không thường gặp)
- Có thể thấy liên quan đến hạ canxi máu.
Co cứng cơ (không thường gặp)
- Có thể thấy liên quan đến hạ canxi máu.
Co giật do hạ canxi máu (không thường gặp)
- Có thể là biểu hiện của bệnh còi xương liên quan đến hạ canxi máu.[4]
Xét nghiệm chẩn đoán
Xét nghiệm thứ nhất cần yêu cầu
| Xét nghiệm | Kết quả |
| Chụp x-quang xương dài
Chụp x-quang đầu gối và cổ tay khi nghi ngờ bệnh còi xương. |
Sụn đầu xương mở rộng, không xác định được vùng vôi hóa tạm thời ở diện đầu xương/ hành xương, gồng, xiên, và mòn hành xương; vùng Looser (gãy xương giả) |
| Canxi trong huyết thanh
Giá trị bình thường 2,3 đến 2,7 mmol/L; thấp 1,9 mmol/L trong giai đoạn sơ sinh. |
Có thể giảm trong bệnh còi xương do hạ canxi máu; bình thường trong bệnh còi xương do giảm photphat máu |
| Phốt pho vô cơ trong huyết thanh
– Giá trị bình thường thay đổi theo độ tuổi. – Giai đoạn sơ sinh: 1,6 đến 3,0 mmol/L; vị thành niên: 0,9 đến 1,5 mmol/ L.[3] [5] |
Có thể giảm trong bệnh còi xương do hạ canxi máu; giảm trong bệnh còi xương do giảm photphat máu |
| Mức hormon cận giáp trong huyết thanh
Giá trị bình thường thay đổi theo độ tuổi và phương pháp: 1 đến 6 picomol/ L.[3] [5] |
Cao với bệnh còi xương do hạ canxi máu và bình thường với bệnh còi xương do giảm photphat huyết |
| Mức 25-hydroxyvitamin D (calcidiol)
– Calcitriol (1,25-dihydroxyvitamin D) là dạng hoạt động của vitamin D, nhưng calcidiol (25-hydroxyvitamin D) được ưu tiên sử dụng để xét nghiệm vì nó có thời gian bán thải lâu hơn và có ở mức cao hơn nhiều trong huyết thanh. – Giá trị bình thường >25 nanomol/L (>10,0 nanogram/mL).[3] |
Thấp trong bệnh còi xương do thiếu vitamin D, thường <25 nanomol/L (<10 nảnogram/ mL); bình thường ở bệnh còi xương do hạ canxi máu di truyền và trong bệnh còi xương giảm photphat máu |
| Xét nghiệm phosphatase kiềm và chức năng gan
Các mức thay đổi theo độ tuổi. Phosphatase kiềm cao có thể là tình trạng chu chuyển xương cao.[5] Bệnh gan và đường mật có thể làm quá trình chuyển hóa vitamin D bất thường.[4] |
Phosphatase kiềm tăng trong bệnh còi xương |
| Creatinine và urê huyết thanh
Bệnh thận khiến việc điều chỉnh canxi và phốt pho bất thường và tổng hợp calcitriol suy giảm.[4] |
Tăng trong bệnh còi xương do bệnh thận gây ra |
| Canxi và phốt pho trong nước tiểu
Sử dụng giá trị huyết thanh và nước tiểu để tính phần trăm tái hấp thụ photphat ở ống thận (TRP). TRP thấp để chẩn đoán bệnh còi xương do giảm photphat máu mà không thiếu vitamin D.[20] Tỷ lệ tái hấp thụ photphat ở ống thận (TRP) thường >80%.[19] |
Canxi giảm và phốt pho tăng trong bệnh còi xương do hạ canxi máu; canxi bình thường và phốt pho cao trong bệnh còi xương do giảm photphat huyết |
Các xét nghiệm khác cần cân nhắc
| Xét nghiệm | Kết quả |
| Mức 1,25-dihydroxyvitảmin D (calcitriol)
– Giá trị bình thường 43 đến 139 picomol/L; lên đến 250 picomol/L ở trẻ sinh non.[3] [5] – Calcitriol có thể bình thường, thấp hoặc cao liên quan đến khoảng tham chiếu. Nồng độ calcitriol trong huyết thanh thấp không phù hợp với mức phosphate gặp ở bệnh nhân có bệnh còi xương do giảm photphat huyết liên quan đến giới tính, và rất thấp ở bệnh còi xương phụ thuộc vitamin D loại I. Ở bệnh nhân có bệnh còi xương phụ thuộc vitamin D loại II, nồng độ calcitriol huyết thanh thường rất cao. |
Bình thường hoặc tăng trong bệnh còi xương do hạ canxi máu do hoạt động của hormon tuyến cận giáp; thường bình thường trong bệnh còi xương giảm photphat máu |
Chẩn đoán khác biệt
| Tình trạng | Các dấu hiệu/triệu chứng khác biệt | Các xét nghiệm khác biệt |
| Giảm photphat máu | – Rối loạn tính trạng lặn của nhiễm sắc thể thường có hình ảnh chụp x-quang tương tự như bệnh còi xương .
– Đây là rối loạn chuyển hóa bẩm sinh mà trong đó thiếu hoạt tính của phosphatase kiềm không đặc hiệu theo mô (gan/xương/ thận).[5] |
– Được xác định bằng hoạt tính phosphatase kiềm trong huyết thanh thấp.
– Tìm thấy lượng lớn phosphoethanolamine trong nước tiểu. |
| Loạn phát thân xương | – Bao gồm các loại loạn phát thân xương Jansen và Schmid và bệnh Pyle.
– Cong chân, vóc người thấp, và dáng đi lạch bạch.[5] |
Không có bất thường mức canxi và photphat trong huyết thanh thấp, hoạt động phosphatase kiềm, hoặc chất chuyển hóa vitamin D. |
| Hội chứng Blount | Bệnh lý gây thoái hóa xương sụn ở xương ống chân, dẫn đến cong chân. Có thể liên quan đến béo phì. | Không có bất thường mức canxi và photphat trong huyết thanh thấp, hoạt động phosphatase kiềm, hoặc chất chuyển hóa vitamin D. |
| Tăng photphat trong máu lành tính | Bệnh lý tăng mức phosphatase kiềm trong huyết thanh lành tính. Có thể tạm thời hoặc cố định. | Không có hình ảnh bệnh còi xương trên phim chụp x-quang. |
| Suy thận mãn tính | Suy thận mạn tính có thể dẫn đến biểu hiện lâm sàng tương tự như bệnh còi xương, nhưng hiếm khi phát hiện các biểu hiện. | Xét nghiệm chức năng thận bất thường |
Các tiêu chí chẩn đoán
Yêu cầu chẩn đoán hình ảnh[3]
Bệnh còi xương được chẩn đoán dựa trên kết quả chụp x-quang rnh có hình của bệnh còi xương. Những biểu hiện bao gồm gồng, xiên, và mòn xương dài ở vị trí hành xương. Cũng có thể thấy vùng Looser (gãy xương giả) ở các vị trí vôi hóa giảm mà các động mạch chính cắt ngang xương.
Yêu cầu chẩn đoán sinh hóa[20]
Mức phosphatase kiềm tăng trong bệnh còi xương hoạt động và bình thường trong bệnh còi xương đang hồi phục – với bất kỳ nguyên nhân bệnh nào. Mức 25-hydroxyvitamin D thấp trong bệnh còi xương hoạt động được xác định do thiếu vitamin D. Tỷ lệ tái hấp thụ photphat ở ống thận (TRP) thấp mà không thiếu vitamin D là chẩn đoán của bệnh còi xương do giảm photphat máu.
Điều trị
Cách tiếp cận điều trị từng bước
Hạ canxi máu có triệu chứng là trường hợp cấp cứu y tế và cần nhập viện. Co giật do hạ canxi máu và/hoặc tim mạch bất ổn cần môi trường chăm sóc tích cực và truyền tĩnh mạch canxi.
Calcitriol có thể hữu ích trong thiếu vitamin D kèm hạ canxi máu cho đến khi mức canxi trở nên bình thường. Thông số này cũng được khuyến nghị cho bệnh còi xương do thiếu vitamin D loại I, bệnh còi xương kháng vitamin D loại II, và bệnh còi xương do giảm photphat máu có yếu tố gia đình hoặc liên quan đến giới tính.[4] [21]
Bệnh còi xương do thiếu canxi (thỉnh thoảng còn được gọi là bệnh còi xương do hạ canxi máu)
1.Thiếu Vitamin D
- Cách điều trị chính đối với trẻ nhũ nhi và trẻ em có bệnh còi xương do dinh dưỡng là khắc phục thiếu hụt vitamin D và đảm bảo đủ lượng tiêu thụ canxi.[1]
- Bệnh nhân đáp ứng tốt với bổ sung canxi và vitamin D2 (ergocalciferol) hoặc vitamin D3 (colecalciferol) đường uống. Vitamin D2 là cách điều trị thiếu vitamin D được Cơ quan Quản lý Thực phẩm và Dược phẩm Hoa Kỳ (FDA) chấp thuận mặc dù các nghiên cứu gần đây cho thấy vitamin D3 hiệu quả hơn. Vitamin D3 rẻ hơn vitamin D2 rất nhiều. Cần đánh giá bệnh còi xương kháng vitamin D ở bệnh nhân không đáp ứng điều trị.
- Một phác đồ điều trị thay thế bao gồm vitamin D2 đường uống liều cao được áp dụng như là liều đơn (liệu pháp Stoss).
- Phương pháp điều trị thay thế là vitamin D2 đơn liều, liều cao được tiêm vào cơ.
- Ở trẻ đang được điều trị thiếu vitamin D, cần định kỳ đo canxi huyết thanh, phốt pho, phosphatase kiềm, và tỷ số canxi và creatinine trong nước tiểu. Sử dụng chụp x-quang để th tình treo dõi tiến triển của tổn thương còi xương.[4] [21]
2.Thiếu canxi
- Sử dụng canxi và vitamin D2 đường uống ở giá trị hàng ngày được khuyến nghị để điều trị bệnh còi xương do thiếu canxi.[21]
3.Bệnh còi xương do thiếu vitamin D giả
- Liều sinh lý calcitriol thường thúc đẩy quá trình lành xương hoàn toàn và giảm các bất thường hóa sinh. Tiếp tục điều trị ở liều dùng này cho đến khi xương lành.
- Mục đích của liệu pháp này là duy trì mức canxi, phốt pho, và phosphatase kiềm trong huyết thanh trong giới hạn bình thường.[21]
4.Kháng Vitamin D
- Bệnh còi xương kháng vitamin D nặng xuất hiện trong vài tuần đầu đời kèm theo hạ canxi máu có triệu chứng, cần hỗ trợ canxi truyền tĩnh mạch.
- Mỗi bệnh nhân được điều trị thử nghiệm 6 tháng với bổ sung canxi và vitamin D2 hoặc calcitriol. Nếu các bất thường của hội chứng không đáp ứng với điều trị này, sử dụng canxi đường uống liều cao hoặc truyền tĩnh mạch canxi vào tĩnh mạch trung tâm (truyền trong tĩnh mạch chủ) có thể giúp thuyên giảm về mặt lâm sàng.
- Đánh giá bệnh nhân đang được điều trị ít nhất mỗi tuần một lần.
- Đo thông số canxi trong huyết thanh, phốt pho, phosphatase kiềm, creatinine, 1,25-dihydroxyvitamin D, hoóc môn tuyến cận giáp, và tỷ số canxi và creatinine trong nước tiểu.[21]
Bệnh còi xương do giảm photphat huyết
Điều trị thay đổi theo nguyên nhân:[20]
1.Bệnh còi xương do giảm photphat huyết (liên quan đến giới tính, tính trạng trội của nhiễm sắc thể thường, tính trạng lặn của nhiễm sắc thể thường, hội chứng McCune-Albright)
- Điều trị bệnh còi xương do giảm photphat huyết rất phức tạp và có nhiều tác dụng phụ nghiêm trọng có thể xảy ra. Bệnh nhân cần được các bác sĩ có kinh nghiệm điều trị.
- Sử dụng muối phosphate đường uống để bù lượng mất phosphate ở thận và chữa lành bệnh còi xương. Mục tiêu của việc điều trị không phải làm cho phosphate trong huyết thanh trở nên bình thường, mà đúng hơn là chữa lành bệnh còi xương.
- Muối phosphate đường uống liều cao có thể ức chế hấp thụ canxi qua đường tiêu hóa, làm tăng hormon tuyến cận giáp (PTH) và làm tình trạng mất phosphate trở nên nặng hơn.
- Sử dụng Calcitriol để làm giảm tình trạng giảm hấp thụ canxi. Không đủ liều dẫn đến cường cận giáp. Quá liều có thể gây tăng canxi niệu, nhiễm canxi thận, và dùng kéo dài, gây suy thận. Có thể sử dụng alfacalcidol (1a- hydroxyvitamin D) thay cho calcitriol nếu có thể.
- Theo dõi điều trị đòi hỏi thường xuyên kiểm tra canxi huyết thanh, phốt pho, PTH, phosphatase kiềm, và tỷ số canxi và creatinine trong nước tiểu.
- Cần siêu âm thận để tầm soát nhiễm canxi thận.
- Sử dụng chụp x-quang để theo dõi bệnh còi xương.
- Bệnh còi xương do giảm photphat huyết di truyền với tăng canxi niệu
- Điều trị chỉ với muối phosphate đường uống liều cao.
- Chứng nhuyễn xương do khối u gây ra
- Điều trị ban đầu là cắt bỏ khối u liên quan. Tuy nhiên, cắt bỏ không hoàn toàn, tái phát, hoặc di căn khối u có thể cản trở liệu pháp điều trị dứt điểm. Trong những trường hợp đó, chỉ calcitriol hoặc kết hợp với muối phosphate giúp chữa lành hoàn toàn hoặc cải thiện đáng kể bệnh xương kèm theo các bất thường hóa sinh và mô học. Đó là vì bệnh nhân có chứng nhuyễn xương gây ung thư có đặc điểm lâm sàng, hóa sinh, và hình ảnh tương tự như bệnh nhân có bệnh còi xương do giảm photphat huyết liên quan đến giới tính, và do đó có thể được điều trị tương tự.
Các lựa chọn điều trị
Lưu ý là dạng bào chế và liều dùng có thể khác nhau giữa các thuốc và dạng biệt dược, công thức, hoặc đường dùng.
| Cấp tính | |
| Hạ canxi máu có triệu chứng | Nhập viện và điều trị nội trú
» Hạ canxi máu có triệu chứng là trường hợp cấp cứu y tế và cần nhập viện. Co giật do hạ canxi máu và/ hoặc tim mạch bất ổn cần môi trường chăm sóc tích cực và truyền tĩnh mạch canxi. |
| Tiếp diễn | |
| Bệnh còi xương do thiếu canxi: thiếu vitaminD | Bổ sung Canxi và vitamin D
Các lựa chọn sơ cấp » Canxi: trẻ sơ sinh: 50-150 mg/kg/ngày qua đường uống chia thành 4-6 liều, tối đa 1 g/ngày; trẻ nhũ nhi và trẻ em: 45-65 mg/kg/ngày qua đường uống chia thành 4 liều Liều được biểu thị dưới dạng canxi nguyên tố. —VÀ— » ergocalciferol: 3000 đến 10.000 đơn vị qua đường uống mỗi ngày một lần trong 3-6 tháng; 150.000 đến 300.000 đơn vị qua đường uống hoặc tiêm bắp, sử dụng như là liều đơn, lặp lại mỗi 3 tháng một lần nếu cần; tham vấn với bác sĩ chuyên khoa để được hướng dẫn về liều dùng qua tiêm trong cơ -hoặc- » colecalciferol: 3000 đến 10.000 đơn vị qua đường uống mỗi ngày một lần trong 3-6 tháng; hoặc 150.000 đến 300.000 đơn vị qua đường uống, sử dụng như liều đơn, lặp lại mỗi 3 tháng một lần nếu cần » Hầu hết bệnh nhân đáp ứng tốt với bổ sung canxi và vitamin D2 (ergocalciferol) hoặc vitamin D3 (colecalciferol) đường uống. Vitamin D2 là cách điều trị thiếu vitamin D được Cơ quan Quản lý Thực phẩm và Dược phẩm Hoa Kỳ (FDA) chấp thuận mặc dù các nghiên cứu gần đây cho thấy vitamin D3 hiệu quả hơn. Vitamin D3 rẻ hơn vitamin D2 rất nhiều. Nếu chứng kém hấp thu khiến việc uống vitamin D2 không hiệu quả, vitamin D2 dùng đường tiêm bắp mỗi tháng một lần là biện pháp thay thế. » Phác đồ điều trị thay thế bao gồm vitamin D2 đường uống liều cao được áp dụng như là liều đơn. |
| Bệnh còi xương do thiếu canxi: thiếu canxi | Bổ sung canxi và vitamin D
Các lựa chọn sơ cấp » Canxi: trẻ sơ sinh: 50-150 mg/kg/ngày qua đường uống chia thành 4-6 liều, tối đa 1 g/ngày; trẻ nhũ nhi và trẻ em: 45-65 mg/kg/ngày qua đường uống chia thành 4 liều Liều được biểu thị dưới dạng canxi nguyên tố. -và- » ergocalciferol: 800 đơn vị dùng đường uống, mỗi ngày một lần » Sử dụng canxi và vitamin D2 đường uống ở giá trị hàng ngày được khuyến nghị để điều trị bệnh còi xương do thiếu canxi.[21] |
| Bệnh còi xương do thiếu canxi: thiếu vitamin D giả | Calcitriol hoặc alfacalcidol
Các lựa chọn sơ cấp » calcitriol: 1 microgram đường uống mỗi ngày một lần HOẶC » alfacalcidol: 1 microgram đường uống mỗi ngày một lần » Xảy ra do 1-alpha-hydroxylase có khiếm khuyết, đó là enzyme chuyển 25-hydroxyvitamin D thành chất chuyển hóa hoạt động. Liều sinh lý calcitriol thường thúc đẩy quá trình lành xương hoàn toàn và thuyên giảm các bất thường hóa sinh. Tiếp tục điều trị ở liều dùng này cho đến khi xương lành. » Mục đích của liệu pháp này là duy trì mức canxi, phốt pho, và phosphatase kiềm trong huyết thanh trong giới hạn bình thường.[21] Có thể sử dụng alfacalcidol thay cho calcitriol nếu có thể. |
| Bệnh còi xương do thiếu canxi: kháng vitamin D | Bổ sung canxi và vitamin D
Các lựa chọn sơ cấp » Canxi: trẻ sơ sinh: 50-150 mg/kg/ngày qua đường uống chia thành 4-6 liều, tối đa 1 g/ngày; trẻ nhũ nhi và trẻ em: 45-65 mg/kg/ngày qua đường uống chia thành 4 liều Liều được biểu thị dưới dạng canxi nguyên tố. –VÀ– » ergocalciferol: 12.000 đến 500.000 đơn vị dùng đường uống, mỗi ngày một lần -hoặc- » calcitriol: 5-60 microgram đường uống mỗi ngày một lần » Mỗi bệnh nhân được điều trị thử nghiệm 6 tháng với bổ sung canxi và vitamin D2 hoặc calcitriol trong ca bệnh nặng. |
| Bệnh nhân không đáp ứng với canxi và vitamin D | Bổ sung canxi liều cao hoặc dùng đường tĩnh mạch chủ Biện pháp điều trị được khuyến nghị cho MỘT SỐ bệnh nhân trong nhóm bệnh nhân được chọn Các lựa chọn sơ cấp
» canxi carbonate: 1-3 g đường uống mỗi ngày một lần -hoặc- » canxi gluconate: trẻ sơ sinh: 200-800 mg/kg/ngày truyền tĩnh mạch; trẻ nhũ nhi: 200-500 mg/kg/ngày truyền tĩnh mạch; trẻ em: 200-500 mg/kg/ngày truyền tĩnh mạch chia thành 4 liều Truyền tĩnh mạch lâu dài qua catheter đặt bên trong tĩnh mạch chủ. –VÀ– » calcitriol: 5-60 microgram đường uống mỗi ngày một lần » Nếu các bất thường không đáp ứng với canxi và vitamin D đường uống, sử dụng canxi đường uống liều cao hoặc truyền tĩnh mạch canxi vào tĩnh mạch trung tâm (truyền trong tĩnh mạch chủ) có thể’ giúp thuyên giảm về mặt lâm sàng. |
| Bệnh còi xương do giảm photphat huyết: liên quan đến giới tính |
Muối photphat cộng với calcitriol hoặc alfacalcidol
Các lựa chọn sơ cấp » calcitriol: 0,03 đến 0,06 microgram/kg/ngày đường uống -hoặc- » alfacalcidol: 0,03 đến 0,06 microgram/kg/ngày đường uống —VÀ— » phosphate natri/phosphate kali: 30-180 mg/kg/ ngày dùng đường uống chia thành 3-5 liều, tối đa 4000 mg/ngày Liều được biểu thị dưới dạng phốt pho nguyên tố. » Phác đồ bao gồm giai đoạn chuẩn độ để đạt được liều calcitriol và muối phosphate tối đa. Muối phosphate bao gồm dung dịch Neutraphos, Neutraphos-K, K-Phos, K-Phos Neutral, PhosphaSoda (tất cả các tên biệt dược).[20] Có thể sử dụng alfacalcidol (1a-hydroxyvitamin D) thay cho calcitriol nếu có thể với liều dùng tương tự. |
| Bệnh còi xương do giảm photphat huyết di truyền với tăng canxi niệu | Muối photphat
Các lựa chọn sơ cấp » phosphate natri/phosphate kali: 30-180 mg/kg/ ngày dùng đường uống chia thành 3-5 liều, tối đa 4000 mg/ngày Liều được biểu thị dưới dạng phốt pho nguyên tố. » Điều trị chỉ với muối phosphate liều cao. Muối phosphate bao gồm dung dịch Neutraphos, Neutraphos-K, K-Phos, K-Phos Neutral, Phospha-Soda (tất cả các tên biệt dược). |
| Bệnh còi xương do giảm photphat máu: do khối u gây ra | Cắt bỏ khối u
» Phẫu thuật cắt bỏ khối u có thể chữa trị bệnh còi xương. Bổ sung: Calcitriol có hoặc không có muối photphat Biện pháp điều trị được khuyến nghị cho MỘT SỐ bệnh nhân trong nhóm bệnh nhân được chọn Các lựa chọn sơ cấp » calcitriol: 1,5 đến 3 microgram đường uống mỗi ngày một lần HOẶC » calcitriol: 1,5 đến 3 microgram đường uống mỗi ngày một lần -và- » phosphate natri/phosphate kali: 30-180 mg/kg/ ngày dùng đường uống chia thành 3-5 liều, tối đa 4000 mg/ngày Liều được biểu thị dưới dạng phốt pho nguyên tố. » Ở bệnh nhân không thể cắt bỏ khối u vì tái phát hoặc di căn, chỉ cần calcitriol (hoặc kết hợp với bổ sung muối photphat) chữa lành hoàn toàn bệnh xương kèm theo hoặc cải thiện đáng kể các bất thường hóa sinh và mô học. Muối phosphate bao gồm dung dịch Neutraphos, Neutraphos-K, K-Phos, K-Phos Neutral, Phospha-Soda (tất cả các tên biệt dược). |
Giai đoạn đầu
Burosumab
Vào năm 2017, Cơ quan Quản lý Thực phẩm và Dược phẩm Hoa Kỳ (FDA) đã chấp thuận sử dụng burosumab để điều trị giảm photphat máu liên kết gen X (XLH) ở người lớn và trẻ em trên 1 tuổi. Thuốc này đã có Giấy phép lưu hành có điều kiện tại châu Âu vào tháng 2 năm 2018 để điều trị giảm photphat máu liên kết gen X với bằng chứng bệnh xương trên phim x-quang ở trẻ em trên 1 tuổi và trẻ vị thành niên có hệ thống xương đang phát triển. Vào tháng 10 năm 2018, Viện Y tế và Chăm sóc Quốc gia (NICE) tại Vương quốc Anh đã công bố khuyến cáo tương tự.[22] Burosumab là kháng thể đơn dòng phân lớp 1 IgG ở người, đặc hiệu đối với yếu tố tăng trưởng nguyên bào sợi 23 (FGF-23) ở người. Nó hoạt động bằng cách liên kết và trung hòa FGF-23, hormon photphaturic được sản xuất quá mức ở bệnh nhân bị XLH. Ở trẻ em, burosumab làm tăng mức phosphate trong huyết thanh, giảm mức phosphatase kiềm, và cải thiện đặc điểm của bệnh còi xương trên ảnh chụp x-quang. Ở người lớn, burosumab giúp bình thường hóa mức phosphate ở 94% bệnh nhân và cải thiện quá trình hồi phục gãy xương và dấu hiệu hình thái mô của chứng nhuyễn xương.[23] [24] [25] Burosumab được tiêm dưới da. Tác dụng phụ bao gồm phản ứng quá mẫn (phát ban, phát ban tại vị trí tiêm chích, phát ban nổi mề đay) và phản ứng tại vị trí tiêm. Tăng phosphate huyết và nhiễm canxi thận là tác dụng phụ có thể xảy ra, nhưng không quan sát thấy ở trẻ em trong các thử nghiệm lâm sàng. Ngoài các tác dụng phụ xảy ra ở nhóm bệnh nhi, người lớn có thể bị tăng phosphat huyết, hội chứng chân bồn chồn, và hẹp ống sống. Mặc dù burosumab có thể giúp ích cho bệnh nhân bị XLH, nhưng cũng có nhiều bệnh nhân có thể được điều trị thành công bằng phương pháp khác. Mặc dù được cấp phép điều trị ban đầu ở bệnh nhân mắc XLH chưa được điều trị, cho đến nay burosumab vẫn là liệu pháp điều trị mới cho XLH, dựa trên số ít bệnh nhân được điều trị, do đó thiếu dữ liệu về tác dụng lâu dài, và chi phí.
Điều trị theo kinh nghiệm bệnh còi xương do giảm photphat máu liên quan đến giới tính
Bệnh còi xương do giảm photphat huyết liên quan đến giới tính liên quan đến vóc người thấp, dù thường xuyên được điều trị đầy đủ với liệu pháp truyền thống. Trong các nghiên cứu ở động vật, điều trị hoóc môn tăng trưởng giúp cải thiện tình trạng ứ đọng phosphate. Một vài nghiên cứu hiện cho biết về việc điều trị hoóc môn tăng trưởng tái tổ hợp ở người ở trẻ em có hội chứng này, nhưng nghiên cứu ở số lượng ít và/hoặc trong thời gian hạn chế. Không rõ liệu kết hợp liệu pháp hoóc môn tăng trưởng ở người với liệu pháp điều trị tiêu chuẩn có cải thiện mức phosphate, tỷ lệ tăng trưởng, và mật độ khoáng trong xương không. Không có đủ thử nghiệm về liệu pháp điều trị hoóc môn tăng trưởng ở người cho bệnh lý này, do đó cần nghiên cứu thêm.[26] Một báo cáo ghi nhận rằng calcitonin liều đơn ở 7 người lớn có bệnh còi xương do giảm photphat huyết liên quan đến giới tính có giảm mức FGF-23, gợi ý đây là liệu pháp điều trị tiềm năng trong tương lai.[27] Một thử nghiệm ngẫu nhiên về paricalcitol, chất tương đồng vitamin D tổng hợp, cho thấy giảm mức hoóc môn tuyến cận giáp ở người lớn và có thể cải thiện các bất thường của xương.[28]
Liên lạc theo dõi
Khuyến nghị
Giám sát
Tất cả các bệnh nhân cần được theo dõi cẩn thận mức canxi trong huyết thanh, phốt pho, calcidiol, và phosphatase kiềm. Theo dõi nước tiểu có thể phát hiện những thay đổi mức canxi và phốt pho, và tỷ số canxi và creatinine trong nước tiểu, cho thấy tăng canxi niệu. Các dao động bất thường của giá trị huyết thanh hoặc nước tiểu có thể cần điều chỉnh liều dùng thuốc. Trong vòng 1 tuần sau khi bắt đầu điều trị, những thay đổi hóa sinh (mức phốt pho và canxi tăng) và thay đổi trên ảnh chụp x-quang có thể rõ ràng, khám lâm sàng bình thường trong vòng 6 tháng.[4]
Các dạng bệnh còi xương ít gặp hơn có lẽ cần hội chẩn chuyên khoa để hỗ trợ điều trị liên tục.[4] Ngoài ra, bệnh nhân kháng vitamin D cần được theo dõi 1,25-dihydroxyvitamin D, hormon tuyến cận giáp (PTH), và đánh giá tỷ số canxi và creatinine trong nước tiểu ít nhất mỗi tuần một lần. Bệnh nhân bị còi xương giảm photphat máu cần theo dõi mức PTH và theo dõi nhiễm canxi thận.
Lưu ý rằng sau khi thuyên giảm bệnh, có thể xem xét liệu pháp phẫu thuật nếu các biến dạng quá nặng.
Hướng dẫn dành cho bệnh nhân
Cha mẹ nên bổ sung vitamin D cho trẻ nhũ nhi chỉ bú sữa mẹ, và khuyến khích cho trẻ lớn hơn ăn đầy đủ lượng canxi và vitamin D. Cha mẹ có thể cần được tư vấn bảo vệ khi ra nắng để trẻ được tiếp xúc với ánh nắng mặt trời đầy đủ nhưng không làm tăng nguy cơ thương tổn da và bệnh ác tính.[4]
Các biến chứng
| Các biến chứng | Khung thời gian | Khả năng |
| Hội chứng xương đói do liệu pháp vitamin D | Ngắn hạn | Thấp |
| Tình trạng hạ canxi máu có thể trở nên nặng hơn sau khi bắt đầu liệu pháp vitamin D để điều trị bệnh còi xương do hạ canxi máu.
Xem xét bổ sung canxi cho trẻ nhũ nhi bú sữa mẹ trong vài ngày đầu điều trị, để phòng ngừa khả năng hạ canxi máu và co giật do xương đói.[1] |
||
| Tăng canxi máu liên quan đến điều trị và ảnh hưởng của nó (nhiễm canxi thận, vôi hóa nội sọ) | Ngắn hạn | Thấp |
| Tác dụng phụ có thể có của liệu pháp vitamin D bao gồm tăng canxi niệu, tăng canxi máu, nhiễm canxi thận, và vôi hóa nội sọ.
Kiểm tra tỷ số canxi và creatinine trong nước tiểu và chức năng thận (creatinine trong huyết thanh) khi khám, theo dõi là rất quan trọng. Có thể siêu âm thận và hội chẩn chuyên khoa mắt (khám dùng đèn có khe) ở bệnh nhân tăng canxi niệu hoặc tăng canxi máu.[1] [4] |
||
Tiên lượng
Bệnh còi xương do thiếu canxi: thiếu vitamin D
Hầu hết trẻ em có bệnh còi xương do thiếu vitamin D sẽ đáp ứng tốt với vitamin D và canxi, mặc dù tỷ lệ đáp ứng cao hơn với điều trị tiêm bắp hơn là đường uống.[4]
Bệnh còi xương do thiếu canxi: thiếu canxi
Bổ sung canxi giúp giảm đau xương trong vòng 1 tháng, cải thiện khả năng vận động. Phình to cổ tay có thể thuyên giảm trong vòng 6 tháng, mặc dù biến dạng đầu gối có thể không thuyên giảm đồng thời.[30]
Bệnh còi xương do thiếu canxi: thiếu vitamin D giả
Liều sinh lý calcitriol thường thúc đẩy quá trình lành xương hoàn toàn và thuyên giảm các bất thường hóa sinh.
Bệnh còi xương do thiếu canxi: kháng vitamin D
Không phải tất cả bệnh nhân đáp ứng với điều trị qua đường uống, nhưng các bất thường chuyển hóa và xương có thể cải thiện với canxi truyền tĩnh mạch.[31]
Bệnh còi xương do giảm photphat huyết: liên quan đến giới tính, tính trạng trội của nhiễm sắc thể thường, tính trạng lặn của nhiễm sắc thể thường, hội chứng McCune-Albright
Nhiều bệnh nhân chậm tăng trưởng và lành xương mặc dù đã được điều trị. Kết quả tốt hơn nếu bắt đầu điều trị sớm ở trẻ sơ sinh, nhưng vẫn sẽ còn bất thường trong phát triển xương và thiếu hụt tăng trưởng sớm có thể vĩnh viễn.[32] [33]
Bệnh còi xương do giảm photphat máu di truyền với tăng canxi niệu
Bệnh nhân có thể đáp ứng điều trị. Đã có báo cáo về sự cải thiện tình trạng mất photphat qua thận khi lớn tuổi.[34]
Bệnh còi xương do giảm photphat máu: do khối u gây ra
Phẫu thuật cắt bỏ khối u có thể chữa lành bệnh còi xương, nhưng không phải tất cả trẻ em đều đáp ứng hoàn toàn.[33]
Điều trị biến dạng xương
Bệnh còi xương không được điều trị có thể gây biến dạng xương vĩnh viễn và dẫn đến chậm phát triển. Có thể cần can thiệp bằng phẫu thuật để chỉnh sửa các bất thường xương nặng.[4]
Hướng dẫn
Hướng dẫn điều trị
Bắc Mỹ
Global consensus recommendations on prevention and management of nutritional rickets
Nhà xuất bản: Endocrine Society
Xuất bản lần cuối: 2016
Vitamin D – screening and supplementation during pregnancy
Nhà xuất bản: American Congress of Obstetricians and Gynecologists
Xuất bản lần cuối: 2011 (re-affirmed 2017)
A clinician’s guide to X-linked hypophosphatemia
Nhà xuất bản: American Society for Bone and Mineral Research
Xuất bản lần cuối: 2011
Evaluation, treatment, and prevention of vitamin D deficiency
Nhà xuất bản: Endocrine Society
Xuất bản lần cuối: 2011
Dietary reference intakes for calcium and vitamin D
Nhà xuất bản: Institute of Medicine Xuất bản lần cuối: 2010
Prevention of rickets and vitamin D deficiency in infants, children, and adolescents
Nhà xuất bản: American Academy of Pediatrics
Xuất bản lần cuối: 2008
Vitamin D supplementation: recommendations for Canadian mothers and infants
Nhà xuất bản: Canadian Paediatric Society
Xuất bản lần cuối: 2007 (re-affirmed 2017)
Các bài báo chủ yếu
- Alizadeh Naderi AS, Reilly RF. Hereditary disorders of renal phosphate wasting. Nat Rev Nephrol. 2010 Nov;6(11):657-65. Tóm lược
- Wagner CL, Greer FR. Prevention of rickets and vitamin D deficiency in infants, children, and adolescents. Pediatrics. 2008 Nov;122(5):1142-52. Toàn văn Tóm lược
- ACOG Committee on Obstetric Practice. ACOG Committee Opinion no. 495: vitamin D: screening and supplementation during pregnancy. Obstet Gynecol. 2011 Jul;118(1):197-8. Toàn văn Tóm lược
- Gartner LM, Greer FR. Prevention of rickets and vitamin D deficiency: new guidelines for vitamin D intake. Pediatrics. 2003 Apr;111(4 Pt 1):908-10. Toàn văn Tóm lược
Tài liệu tham khảo
- Pettifor JM. Rickets and vitamin D deficiency in children and adolescents. Endocrinol Metab Clin North Am. 2005 Sep;34(3):537-53, vii. Tóm lược
- Pitt MJ. Rickets and osteomalacia are still around. Radiol Clin North Am. 1991 Jan;29(1):97-118. Tóm lược
- Wharton B, Bishop N. Rickets. Lancet. 2003 Oct 25;362(9393):1389-400. Tóm lược
- Nield LS, Mahajan P, Joshi A, et al. Rickets: not a disease of the past. Am Fam Physician. 2006 Aug 15;74(4):619-26. Toàn văn Tóm lược
- Chesney RW. Bone structure, growth, and hormonal regulation. In: Behrman RE, Kliegman RM, Jenson HB, eds. Nelson textbook of pediatrics, 17th ed. Philadelphia, PA: Saunders; 2004.
- Alizadeh Naderi AS, Reilly RF. Hereditary disorders of renal phosphate wasting. Nat Rev Nephrol. 2010 Nov;6(11):657-65. Tóm lược
- Beck-Nielsen SS, Brusgaard K, Rasmussen LM, et al. Phenotype presentation of hypophosphatemic rickets in adults. Calcif Tissue Int. 2010 Aug;87(2):108-19. Tóm lược
- Weisberg P, Scanlon KS, Li R, et al. Nutritional rickets among children in the United States: review of cases reported between 1986 and 2003. Am J Clin Nutr. 2004 Dec;80(suppl 6):1697-705S. Toàn văn Tóm lược
- Holick MF. Resurrection of vitamin D deficiency and rickets. J Clin Invest. 2006 Aug;116(8):2062-72. Toàn văn Tóm lược
- Diehl JW, Chiu MW. Effects of ambient sunlight and photoprotection on vitamin D status. Dermatol Ther. 2010 Jan-Feb;23(1):48-60. Tóm lược
- Bandeira F, Griz L, Dreyer P, et al. Vitamin D deficiency: a global perspective. Arq Bras Endocrinol Metabol. 2006 Aug;50(4):640-6. Toàn văn Tóm lược
- Ashraf S, Mughal MZ. The prevalence of rickets among non-Caucasian children. Arch Dis Child. 2002 Sep;87(3):263-4. Tóm lược
- Dobrescu MO, Garcia AC, Robert M. Rickets. CMAJ. 2006 Jun 6;174(12):1710. Toàn văn Tóm lược
- Wagner CL, Greer FR. Prevention of rickets and vitamin D deficiency in infants, children, and adolescents. Pediatrics. 2008 Nov;122(5):1142-52. Toàn văn Tóm lược
- Ross AC, Manson JE, Abrams SA, et al. The 2011 report on dietary reference intakes for calcium and vitamin D from the Institute of Medicine: what clinicians need to know. J Clin Endocrinol Metab. 2011 Jan;96(1):53-8. Tóm lược
- Prié D, Friedlander G. Genetic disorders of renal phosphate transport. N Engl J Med. 2010 Jun 24;362(25):2399-409. Tóm lược
- ACOG Committee on Obstetric Practice. ACOG Committee Opinion no. 495: vitamin D: screening and supplementation during pregnancy. Obstet Gynecol. 2011 Jul;118(1):197-8. Toàn văn Tóm lược
- Palacios C. The role of nutrients in bone health, from A to Z. Crit Rev Food Sci Nutr. 2006;46(8):621-8. Tóm lược
- Payne RB. Renal tubular reabsorption of phosphate (TmP/GFR): indications and interpretation. Ann Clin Biochem. 1998 Mar;35(Pt 2):201-6. Tóm lược
- Carpenter TO, Imel EA, Holm IA, et al. A clinician’s guide to X-linked hypophosphatemia. J Bone Miner Res. 2011 Jul;26(7):1381-8. [Erratum in: J Bone Miner Res. 2015 Feb;30(2):394.] Toàn văn Tóm lược
- Drezner MK. Osteomalacia and rickets. In: Goldman L, Ausiello D, eds. Cecil textbook of medicine, 22nd ed. Philadelphia, PA: Saunders Publishing; 2004:1555-62.
- National Institute for Health and Care Excellence. Burosumab for treating X-linked hypophosphataemia in children and young people. Oct 2018 [internet publication]. Toàn văn
- Carpenter TO, Imel EA, Ruppe MD, et al. Randomized trial of the anti-FGF23 antibody KRN23 in X-linked hypophosphatemia. J Clin Invest. 2014 Apr;124(4):1587-97. Toàn văn Tóm lược
- Zhang X, Imel EA, Ruppe MD, et al. Pharmacokinetics and pharmacodynamics of a human monoclonal anti- FGF23 antibody (KRN23) in the first multiple ascending-dose trial treating adults with X-linked hypophosphatemia. J Clin Pharmacol. 2016 Feb;56(2):176-85. Toàn văn Tóm lược
- Imel EA, Zhang X, Ruppe MD, et al. Prolonged correction of serum phosphorus in adults with X-linked hypophosphatemia using monthly doses of KRN23. J Clin Endocrinol Metab. 2015 Jul;100(7):2565-73. Toàn văn Tóm lược
- Huiming Y, Chaomin W. Recombinant growth hormone therapy for X-linked hypophosphatemia in children. Cochrane Database Syst Rev. 2005 Jan 25;(1):CD004447. Toàn văn Tóm lược
- Liu ES, Carpenter TO, Gundberg CM, et al. Calcitonin administration in X-linked hypophosphatemia. N Engl J Med. 2011 Apr 28;364(17):1678-80. Tóm lược
- Carpenter TO, Olear EA, Zhang JH, et al. Effect of paricalcitol on circulating parathyroid hormone in X-linked hypophosphatemia: a randomized, double-blind, placebo-controlled study. J Clin Endocrinol Metab. 2014 Sep;99(9):3103-11. Tóm lược
- Holick MF, Binkley NC, Bischoff-Ferrari HA, et al. Evaluation, treatment, and prevention of vitamin D deficiency: an Endocrine Society Clinical Practice Guideline. J Clin Endocrinol Metab. 2011 Jul;96(7):1911-30. Toàn văn Tóm lược
- Oginni LM, Sharp CA, Badru OS, et al. Radiological and biochemical resolution of nutritional rickets with calcium. Arch Dis Child. 2003 Sep;88(9):812-7. Tóm lược
- Malloy PJ, Hochberg Z, Tiosano D, et al. The molecular basis of hereditary 1, 25-dihydroxyvitamin D3 resistant rickets in seven related families. J Clin Invest. 1990 Dec;86(6):2071-9. Toàn văn Tóm lược
- Makitie O, Doria A, Kooh SW, et al. Early treatment improves growth and biochemical and radiographic outcome in X-linked hypophosphatemic rickets. J Clin Endocrinol Metab. 2003 Aug;88(8):3591-7. Toàn văn Tóm lược
- de Menezes Filho H, de Castro LC, Damiani D. Hypophosphatemic rickets and osteomalacia. Arg Bras Endocrinol Metabol. 2006 Aug;50(4):802-13. Tóm lược
- Econs MJ, McEnery PT. Autosomal dominant hypophosphatemic rickets/osteomalacia: clinical characterization of a novel renal phosphate-wasting disorder. J Clin Endocrinol Metab. 1997 Feb;82(2):674-81. Toàn văn Tóm lược
- Gartner LM, Greer FR. Prevention of rickets and vitamin D deficiency: new guidelines for vitamin D intake. Pediatrics. 2003 Apr;111(4 Pt 1):908-10. Toàn văn Tóm lược
Hình ảnh

Tuyên bố miễn trách nhiệm
Bên ngoài Hoa Kỳ và Canada. BMJ Publishing Group Ltd (”BMJ Group”) nỗ lực để đảm bảo rằng các thông tin được cung cấp là chính xác và cập nhật, nhưng chúng tôi và cả những người cấp giấy phép của chúng tôi, là những người cung cấp các nội dung nhất định có liên kết với nội dung của chúng tôi hoặc có thể truy cập được từ nội dung của chúng tôi, đều không đảm bảo điều đó. BMJ Group không ủng hộ hay xác nhận việc sử dụng bất kỳ loại thuốc hay trị liệu nào trong đó và BMJ Group cũng không thực hiện chẩn đoán cho các bệnh nhân. Các chuyên gia y tế cần sử dụng những cân nhắc chuyên môn của mình trong việc sử dụng thông tin này và chăm sóc cho bệnh nhân của họ và thông tin trong này không được coi là sự thay thế cho việc đó.
Các phương pháp chẩn đoán, điều trị, liên lạc theo dõi, thuốc và bất kỳ chống chỉ định hay phản ứng phụ nào. Ngoài ra, các tiêu chuẩn và thực hành y khoa đó thay đổi khi có thêm số liệu, và quý vị nên tham khảo nhiều nguồn khác nhau. Chúng tôi đặc biệt khuyến nghị người dùng nên xác minh độc lập các chẩn đoán, điều trị và theo dõi liên lạc được đưa ra, đồng thời đảm bảo rằng thông tin đó là phù hợp cho bệnh nhân trong khu vực của quý vị. Ngoài ra, liên quan đến thuốc kê toa, chúng tôi khuyên quý vị nên kiểm tra trang thông tin sản phẩm kèm theo mỗi loại thuốc để xác minh các điều kiện sử dụng và xác định bất kỳ thay đổi nào về liều dùng hay chống chỉ định, đặc biệt là nếu dược chất được cho sử dụng là loại mới, ít được sử dụng, hay có khoảng trị liệu hẹp. Quý vị phải luôn luôn kiểm tra rằng các loại thuốc được dẫn chiếu có giấy phép để sử dụng cho mục đích được nêu và trên cơ sở được cung cấp trong tình trạng “hiện có” như được nêu, và trong phạm vi đầy đủ được pháp luật cho phép BMJ Group và những người cấp giấy phép của mình không chịu bất kỳ trách nhiệm nào cho bất kỳ khía cạnh chăm sóc sức khỏe nào được cung cấp với sự hỗ trợ của thông tin này hay việc sử dụng nào khác của thông tin này.
Xem đầy đủ Các Điều khoản và Điều kiện Sử dụng Trang Web. Liên hệ với chúng tôi
+ 44 (0) 207 111 1105 support@bmj.com
Những người có đóng góp
// Các tác giả:
Carlos Palacio, MD, MPH, FACP
Associate Professor of Medicine
Associate Program Director, Internal Medicine Residency, Department of Medicine, University of Florida College of
Medicine, Jacksonville, FL
CÔNG KHAI THÔNG TIN: CP declares that he has no competing interests.
Robert Olney, MD, FAAP
Assistant Professor of Pediatrics
Mayo Medical School, Director, Pediatric Endocrinology Training Program, Nemours Children’s Clinic, Jacksonville, FL CÔNG KHAI THÔNG TIN: RO declares that he has no competing interests.
// Những Người Bình duyệt:
Phil Fischer, MD
Professor of Pediatrics
Mayo Clinic, Rochester, MN
CÔNG KHAI THÔNG TIN: PF declares that he has no competing interests.
Zulf Mughal, MD
Consultant in Paediatric Bone Disorders
Department of Paediatric Endocrinology, Royal Manchester Children’s Hospital, UK
CÔNG KHAI THÔNG TIN: No disclosures
Arshag Mooradian, MD
Professor of Medicine
University of Florida College of Medicine, Jacksonville, FL
CÔNG KHAI THÔNG TIN: AM declares that he has no competing interests.
Xem thêm:
Ban đào ở trẻ em là bệnh gì? Nguyên nhân, triệu chứng, chẩn đoán và điều trị theo BMJ

