Bệnh da liễu, Thông Tin Thuốc
Tiêm steroid trong thương tổn: Tiêm khi nào và như thế nào?
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Bài viết “Tiêm steroid trong thương tổn: Tiêm khi nào và như thế nào?” file pdf ở đây.
Tác giả: Rodrigo Pirmez
Biên dịch: Bác sĩ. Phạm Lâm
Giới thiệu
Tiêm steroid trong thương tổn (Intralesional steroid, IL-S) đã được sử dụng để điều trị nhiều loại bệnh da liễu và bệnh lý khác. IL-S là một thủ thuật tương đối đơn giản, hiệu quả và ít xâm lấn. Nó cho phép đi qua hàng rào bảo vệ biểu bì da, đưa thuốc trực tiếp vào khu vực cần thiết. Ngoài ra, điều trị “nhắm mục tiêu” với IL-S ngăn ngừa sự xuất hiện của các tác dụng phụ liên quan đến việc sử dụng thuốc toàn thân. Trong điều trị chứng rụng tóc, IL-S là một công cụ điều trị quan trọng với nhiều chứng bệnh rụng tóc để lại sẹo và không để lại sẹo. Ví dụ, đối với chứng rụng tóc từng mảng ở người lớn, nó thường được coi là liệu pháp đầu tay. Chương này sẽ bao gồm các chủ đề quan trọng cho việc thực hành hàng ngày của bác sĩ điều trị rụng tóc từng mảng.
Dùng loại steroid nào để tiêm trong thương tổn?
Có một vài lựa chọn muối steroid có sẵn để dùng tiêm trong thương tổn trong các bệnh da liễu. Phần lớn các nghiên cứu báo cáo dữ liệu từ việc sử dụng triamcinolone acetonide (TA) được sử dụng rộng rãi để điều trị chứng rụng tóc. Tuy nhiên, việc tiêm steroid khác cũng đã được nghiên cứu, bao gồm triamcinolone hexacetonide (TH), kết hợp betamethasone dipropionate với betamethasone disodium phosphate, muối axetat với betamethasone disodium phosphate, và dexamethasone acetate với dexamethasone disodium phosphate.
TH được biết là ít hòa tan hơn so với các steroid khác (bao gồm cả TA), làm tăng nguy cơ tác dụng phụ tại chỗ như teo da. Một số tác giả thậm chí còn coi TH là không thích hợp để tiêm trong tổn thương do thời gian bán huỷ dài. Vì lý do này, nên thận trọng khi sử dụng TH qua đường tiêm để điều trị các tổn thương da.
Một nghiên cứu từ năm 1974 với những người khỏe mạnh để điều tra các tác dụng phụ của việc tiêm betamethasone acetate-phosphate hỗn dịch 6 mg/mL trong da so với các chế phẩm triamcinolone 40 mg/mL. Giảm sắc tố da, teo da và giãn mạch được thấy rõ rệt và dai dẳng hơn nhiều ở các vị trí tiêm triamcinolone so với các khu vực được tiêm Betamethasone. Mặt khác, sự ức chế tuyến yên-thượng thận xảy ra ở các cá nhân với các liều betamethasone khác nhau, trong khi tiêm tới 20 mg triamcinolone không ảnh hưởng đến mức cortisol.
Xem xét dữ liệu chi tiết hơn về việc sử dụng TA và kinh nghiệm cá nhân, tác giả này ưu tiên TA trong điều trị bệnh nhân bệnh lý tóc.
Nên sử dụng thuốc ở nồng độ nào?
Nồng độ TA được sử dụng để điều trị các mảng rụng tóc trên da đầu thường nằm trong khoảng từ 5 đến 10 mg/mL trong hầu hết các bài báo và sách chính thống. Đối với ảnh hưởng ở râu, lông mày hoặc bất kỳ khu vực nào khác ngoài vùng da đầu, nồng độ thấp hơn thường được khuyến cáo (2,5 mg/mL TA), mặc dù một số tác giả đã sử dụng cùng nồng độ ở những vị trí này (tối đa 10 mg/mL) như trên da đầu. Tuy nhiên, dữ liệu gần đây ủng hộ việc sử dụng IL TA nồng độ thấp hơn ở bệnh nhân rụng tóc từng mảng. Trong một nghiên cứu mù đôi, có đối chứng với giả dược, tiêm 2,5 mg/mL TA có hiệu quả tương đương với 5 hoặc 10 mg/mL đối với những vùng da đầu bị rụng tóc từng mảng, giới hạn. Theo các tác giả, việc sử dụng với nồng độ thấp nhất đạt hiệu quả sẽ giảm thiểu nguy cơ tác dụng phụ gây teo da và giãn mạch và có thể làm giảm khả năng ức chế tuyến thượng thận toàn thân. Ngoài ra, việc sử TA dụng nồng độ thấp cũng cho phép tiêm một lượng lớn hơn, tăng diện tích điều trị tối đa
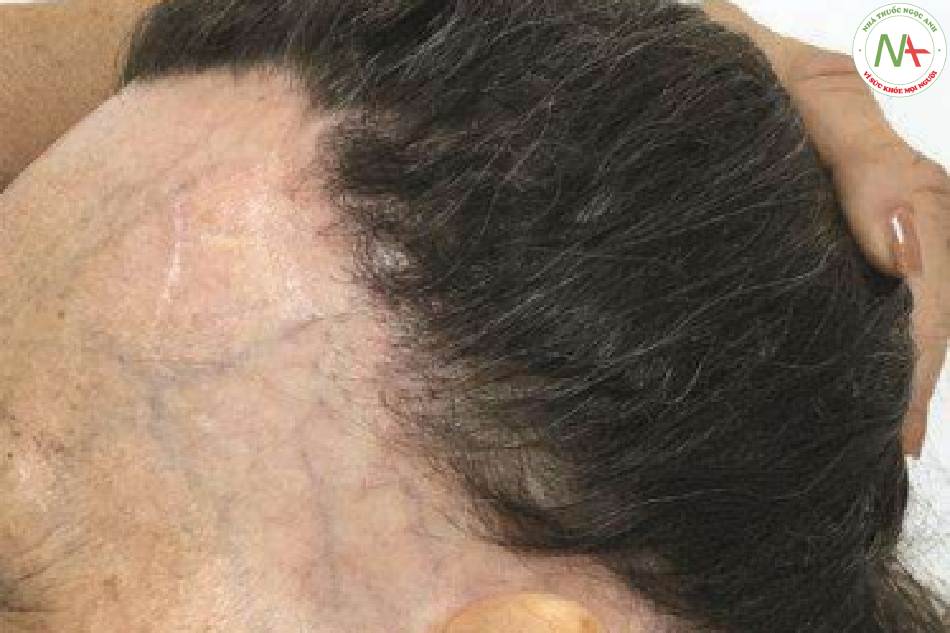
Việc sử dụng nồng độ thấp hơn đặc biệt quan trọng trong các bệnh khi teo da là một phần của bệnh cảnh lâm sàng. Trong chứng rụng tóc từng sợi phía trán (FFA), da của chân tóc trở nên rất mỏng, và nồng độ trên 2,5 mg/mL cũng đem lại nhiều nguy cơ tác dụng phụ tại chỗ hơn; Vì lý do này, nên thận trọng khi sử dụng IL-S để điều trị vùng này cho nhóm bệnh nhân cụ thể (Hình 2.1). Một số tác giả không sử dụng ILK ở bệnh nhân FFA nếu không thực sự cần thiết.
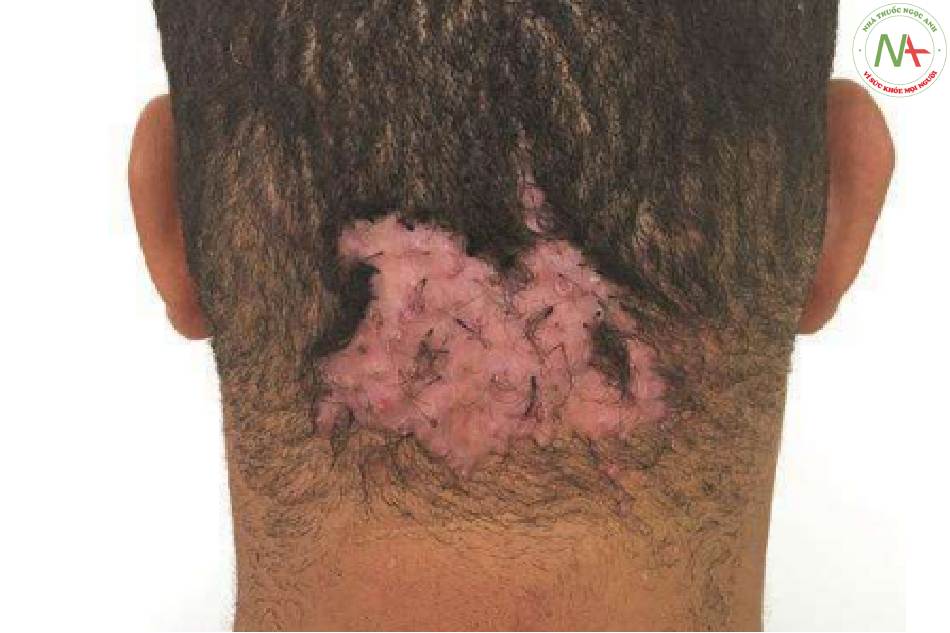
Mặt khác, tác dụng gây teo của nồng độ cao hơn có thể được sử dụng theo mục đích. Một số bệnh lý như viêm nang lông, sẹo lồi do mụn trứng cá (Hình 2.2), và viêm mô tế bào đặc trưng bởi một quá trình xơ hóa mạnh. Ngoài các đặc tính chống viêm, nồng độ TA 10 mg/mL hoặc cao hơn sẽ làm mềm mô sợi này, giúp cải thiện tình trạng ở những bệnh nhân này
Theo nguyên tắc chung, tác giả này sử dụng nồng độ TA lên đến 5 mg/mL cho da đầu và 2,5 mg/mL cho lông mày và các vùng khác trên khuôn mặt. Khi có hiện tượng teo da, nên xem xét các phương pháp điều trị khác. Nếu sử dụng IL-S, khuyến cáo nên sử dụng nồng độ thấp hơn. Khi cần các tác dụng phụ, như trong các trường hợp đã đề cập ở trên, có thể sử dụng 10 mg/mL TA (hoặc cao hơn). Các mô hình mạch máu được nhìn thấy rõ hơn khi sử dụng “immersion fluids”.
Cách nào tốt nhất để pha loãng steroid dùng tiêm trong tổn thương?
IL-S có thể được thực hiện bằng pha loãng trong thuốc gây tê tại chỗ hoặc trong dung dịch nước muối đẳng trương. Chất pha loãng nói chung là lựa chọn cá nhân nhưng cần cân nhắc vài điểm.
Độ pH có tính acid của lidocain có thể gây ra cảm giác nóng rát khó chịu khi tiêm thuốc. Tiêm steroid trong tổn thương là một thủ thuật tương đối nhanh chóng. Khoảng thời gian giữa mỗi lần tiêm có thể không đủ để bắt đầu có tác dụng tê ở vị trí lân cận, mỗi lần tiêm sẽ gây ra tình trạng đau cho bệnh nhân.
Một trường hợp cụ thể có đề cập tới tình trạng có xơ hóa nhiều, như sẹo lồi sau mụn trứng cá, viêm nang lông. Trong những trường hợp này, thuốc được tiêm gây áp lực lên mô bên cạnh và bệnh nhân có thể than đau trong vài phút hoặc thậm chí hàng giờ sau khi làm thủ thuật. Sử dụng lidocaine làm chất pha loãng ở đây sẽ mang lại cảm giác thoải mái hơn sau khi tiêm.
Một điểm quan trọng cần lưu ý là không nên trộn muối hexacetonide của triamcinolone với chất pha loãng hoặc thuốc gây tê cục bộ có chứa chất bảo quản, chẳng hạn như paraben hoặc phenol, vì chúng có thể gây kết tủa steroid làm tăng nguy cơ lắng đọng steroid ở lớp bì và teo mô.
Tác giả chủ yếu sử dụng dung dịch muối đẳng trương làm chất pha loãng cho thuốc tiêm IL-S. Trường hợp ngoại lệ có xơ hóa rõ, lidocain được ưu tiên hơn.
Kỹ thuật
- Đầu tiên Steroid nên được pha loãng tới nồng độ mong muốn.
- Đa phần muối steroid tạo thành huyển phù và sẽ có xu hướng đọng lại ở đáy ống tiêm. Quan trọng phải nhớ lắc đều ống tiêm cho hỗn dịch trở nên đồng nhất trước khi bắt đầu và trong quá trình thực hiện.
- Sử dụng một kim 30G tạo một góc 30-45o với da đầu (Hình 2.3a), cho tới lớp bì sâu/ mô dưới da: tiêm tối đa 0.1ml với khoảng cách từ 0.5-1cm. Khi điều trị vùng lông mày, dùng 2 ngón tay kéo da lên tạo hình như lều.
- Có thể thực hiện tiêm điểm lớn hoặc tiêm giật lùi. Cuối cùng, hãy luôn nhớ đừng tiêm quá nông.
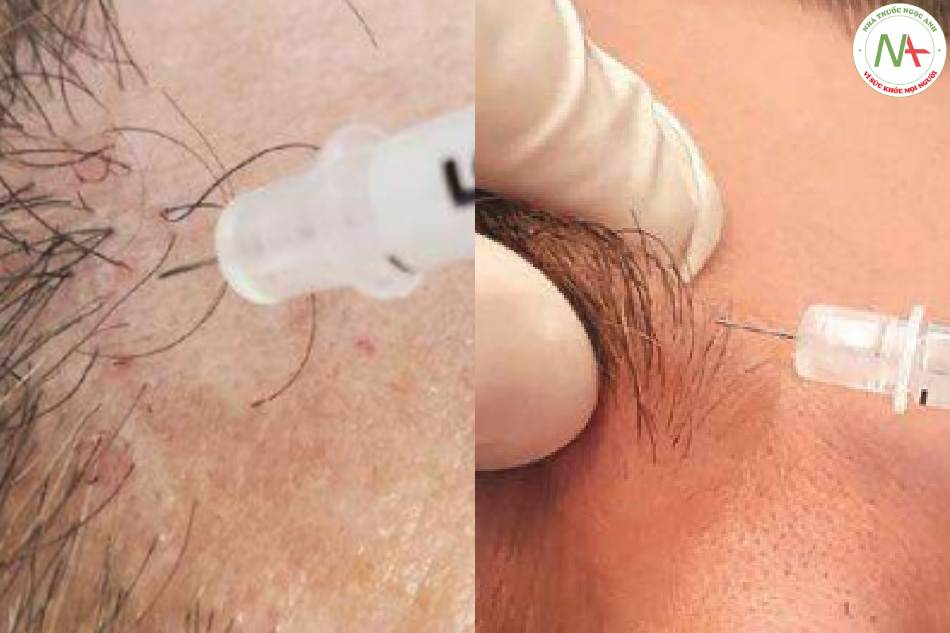
da giữa các ngón tay lên để tạo hình lều sẽ rất hữu ích
Khi nào tiêm?
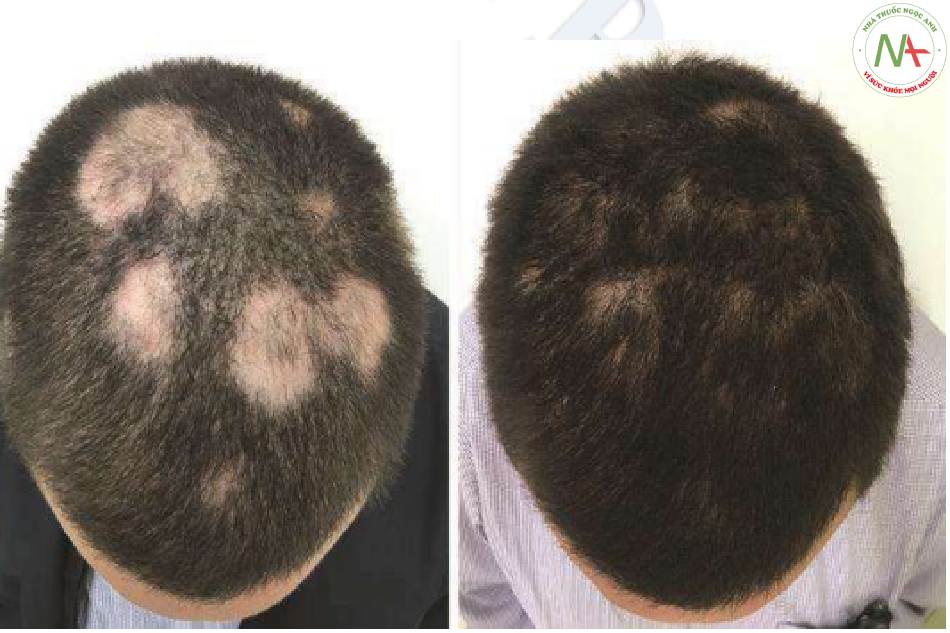
Trong điều trị rụng tóc, IL-S có vai trò như tác nhân chính của phác đồ điều trị; được sử dụng kết hợp với các loại thuốc khác để tăng tốc độ giảm các dấu hiệu viêm, ngăn ngừa rụng tóc thêm; và giảm xơ hóa hiệu quả. Các điểm kết thúc dự kiến sẽ thay đổi tùy theo điều kiện. Trong rụng tóc không rõ nguyên nhân, chẳng hạn như rụng tóc từng mảng, mục tiêu là thúc đẩy tóc mọc lại, trong tình trạng sẹo IL-S được sử dụng để ngăn chặn sự tiến triển của bệnh. Chủ đề này trình bày các chỉ định được chọn của liệu pháp tiêm steroid. Thông tin trong Bảng 2.1 là một cách tiếp cận mô phạm và dựa trên kinh nghiệm. Vì vậy, liều lượng và chỉ định có thể khác với các nguồn khác.
Các chỉ định chọn lọc của TA tiêm trong thương tổn ở bệnh rụng tóc
Rụng tóc từng mảng
Da đầu: tối đa 5mg/ml
Lông mày và râu: tối đa 2.5mg/ml
Lymphocytic scarring alopecias
Scalp discoid lupus, lichen planopilaris, central centrifugal cicatricial alopecia. Đối với FFA, hãy xem phía dưới.
Lên tới 5mg/ml
Rụng tóc từng mảng trước trán
Chân tóc: tối đa 2.5mg/ml
Lông mày: tối đa 2.5mg/ml
Neutrophilic and mixed scarring alopecias
Viêm nang lông, Viêm mô tế bào, sẹo lồi sau trứng cá
Để giảm các dấu hiệu viêm: tối đa 5mg/ml
Ở những tổn thương quá nhiều mô sợi: 10mg/ml hoặc cao hơn
Tiêm ở đâu?
Steroid nên được tiêm trực tiếp vào các khu vực có biểu hiện bệnh đang hoạt động, chẳng hạn như ban đỏ và đóng vảy ở bệnh rụng tóc có sẹo viêm và dấu chấm than, chấm đen và tóc loạn dưỡng ở bệnh rụng tóc từng vùng. Trichoscopy (kĩ thuật sử dụng dermoscopy để quan sát và đánh giá tình trạng của da đầu và tóc) cho phép nhận diện tốt hơn các dấu hiệu trên và từ đó lựa chọn thích hợp các khu vực cần điều trị. Ngoài ra, sự biến mất của chúng và các dấu hiệu mọc lại của tóc sẽ hỗ trợ quyết định ngừng điều trị.
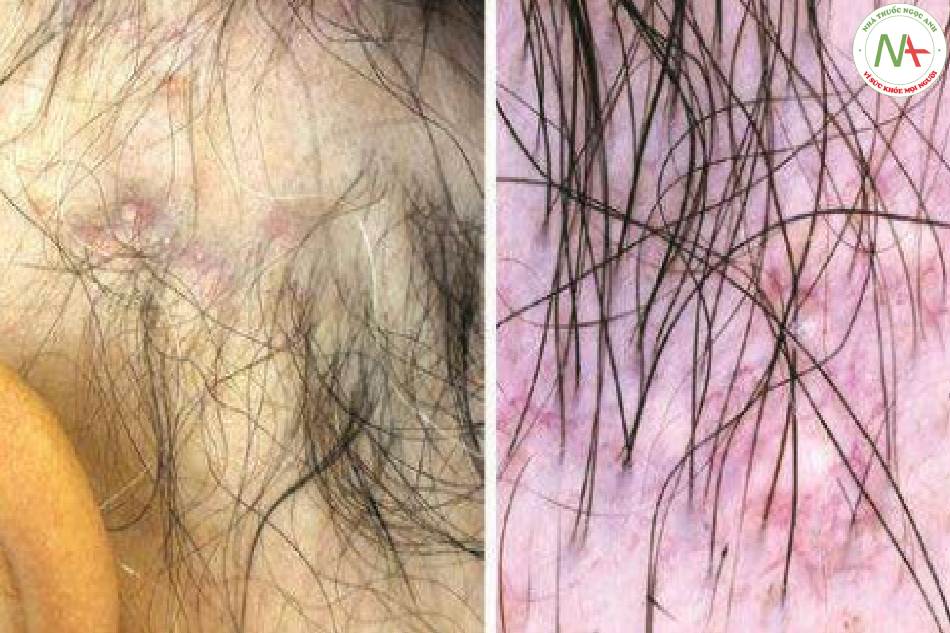
Tác dụng phụ (và cách tránh)
Tác dụng phụ tại chỗ
Teo thứ phát do IL-S là tác dụng phụ chính của liệu pháp này. Narahari báo cáo tình trạng teo da gặp 10% (4 trong số 37) bệnh nhân rụng tóc từng mảng được điều trị với 10 mg/mL TA tiêm trong tổn thương. Các khu vực bị ảnh hưởng sẽ biểu hiện như một vết lõm và lớp biểu bì bên trên có thể có hình dạng giống như giấy thuốc lá nếu teo nông. Giãn mạch và giảm sắc tố da có thể kết hợp, và lắng đọng steroid có thể được nhận thấy là những vùng có màu ngà (Hình 2.5). Teo da thường là do tiêm lượng quá nhiều trên mỗi vị trí tiêm, quá thường xuyên hoặc quá nông. Nó thường được cho là có bình thường trong thời gian ngắn, nhưng cũng không ít trường hợp các tác dụng phụ kéo dài.
Việc tuân thủ các điểm đã đề cập trước đó trong chương này, và khoảng thời gian giữa các lần tối thiểu là khoảng 3-4 tuần sẽ giảm thiểu nguy cơ teo da.
Tác dụng phụ toàn thân
Một lần tiêm 75-100mg TA có thể làm giảm nồng độ cortisol trong huyết tương kéo dài trong 4 ngày, trong khi liều dưới 25mg không gây ức chế tuyết thượng thận và khá an toàn. Sự ức chế tuyến thượng thận thậm chí còn nổi bật hơn với các chế phẩm được hấp thu nhanh như dẫn xuất betamethasone. Tiêm trong da 6 mg betamethasone natri phosphate và betamethasone acetate (tương đương 20 mg triamcinolone) có thể ức chế đáng kể mức cortisol huyết tương trong 4 ngày.
Theo nguyên tắc chung, tôi giới hạn tổng liều TA trong mỗi lần tiêm là 20mg.
Tài liệu tham khảo
- Firooz A, Tehranchi-Nia Z, Ahmed AR. Benefits and risks of intralesional corticosteroid injec- tion in the treatment of dermatological diseases. Clin Exp Dermatol. 1995;20(5):363–70.
- Melo DF, Dutra TBS, Baggieri VMAC, Tortelly VD. Intralesional betamethasone as a therapeu- tic option for alopecia areata. An Bras Dermatol. 2018;93(2):311–2. https://doi.org/10.1590/ abd18064841.20187423.
- Strazzulla LC, Wang EHC, Avila L, Lo Sicco K, Brinster N, Christiano AM, et al. Alopecia areata: an appraisal of new treatment approaches and overview of current therapies. J Am Acad Dermatol. 2018;78(1):15–24. https://doi.org/10.1016/j.jaad.2017.04.1142.
- Richards RN. Update on intralesional steroid: focus on dermatoses. J Cutan Med Surg. 2010;14(1):19–23.
- Pirmez R, Abraham LS, Duque-Estrada B, Damasco P, Farias DC, Kelly Y, et al. Trichoscopy of steroid-induced atrophy. Skin Appendage Disord. 2017;3(4):171–4. https://doi. org/10.1159/000471771.
- Ustuner P, Balevi A, Özdemir M. Best dilution of the best corticosteroid for intralesional injec- tion in the treatment of localized alopecia areata in adults. J Dermatolog Treat. 2017;28(8):753– 61. https://doi.org/10.1080/09546634.2017.1329497.
- Jarratt MT, Spark RF, Arndt KA. The effects of intradermal steroids on the pituitary-adrenal axis and the skin. J Invest Dermatol. 1974;62(4):463–6.
- Pirmez R, Price VH, Cuzzi T, Trope BM. Acne keloidalis nuchae in renal transplant patients receiving tacrolimus and sirolimus. Australas J Dermatol. 2016;57(2):156–7. https://doi. org/10.1111/ajd.12271.
- Porter D, Burton JL. A comparison of intra-lesional triamcinolone hexacetonide and triam- cinolone acetonide in alopecia areata. Br J Dermatol. 1971;85(3):272–3.
- Shapiro J, Price VH. Hair regrowth. Therapeutic agents. Dermatol Clin. 1998;16(2):341–56.
- Kassim JM, Shipman AR, Szczecinska W, Siah TW, Lam M, Chalmers J, et al. How effec- tive is intralesional injection of triamcinolone acetonide compared with topical treatments in inducing and maintaining hair growth in patients with alopecia areata? A critically appraised topic. Br J Dermatol. 2014;170(4):766–71. https://doi.org/10.1111/bjd.12863.
- Donovan JC, Samrao A, Ruben BS, Price VH. Eyebrow regrowth in patients with fron- tal fibrosing alopecia treated with intralesional triamcinolone acetonide. Br J Dermatol. 2010;163(5):1142–4. https://doi.org/10.1111/j.1365-2133.2010.09994.x.
- Chu TW, AlJasser M, Alharbi A, Abahussein O, McElwee K, Shapiro J. Benefit of different concentrations of intralesional triamcinolone acetonide in alopecia areata: an intrasubject pilot study. J Am Acad Dermatol. 2015;73(2):338–40. https://doi.org/10.1016/j.jaad.2015.04.049.
- TriancilTM drug information: http://www.anvisa.gov.br/datavisa/fila_bula/frmVisualizarBula. asp?pNuTransacao=1001392014&pIdAnexo=1962779 (as on 25 Nov 2018).
- Narahari SR. Comparative efficacy of topical anthralin and intralesional triamcinolone in the treatment of alopecia areata. Indian J Dermatol Venereol Leprol. 1996;62:348–50. qtd in Kassim JM, Shipman AR, Szczecinska W, et al. How effective is intralesional injection of triamcinolone acetonide compared with topical treatments in inducing and maintaining hair growth in patients with alopecia areata? A Critically Appraised Topic. Br J Dermatol. 2014;170(4):766–71. https://doi.org/10.1111/bjd.12863.
- Kumaresan M. Intralesional steroids for alopecia areata. Int J Trichology. 2010;2(1):63–5. https://doi.org/10.4103/0974-7753.66920.
