Bệnh hô hấp
Tắc nghẽn đường thở trung tâm: cách phòng ngừa, chẩn đoán và điều trị
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Nhathuocngocanh.com – Bài viết Tắc nghẽn đường thở trung tâm: cách phòng ngừa, chẩn đoán và điều trị. Để tải file PDF, mời các bạn click vào link ở đây.
Tóm tắt
◊ Tắc nghẽn đường thở trung tâm (CAO) có thể biểu hiện theo nhiều cách khác nhau, và thường chẩn đoán nhầm là bệnh nhân bị hen suyễn hoặc COPD. Cần có mức độ nghi ngờ cao để xác định chẩn đoán.
◊ Cần nhanh chóng tiếp cận xử trí bệnh nhân nhưng đặc biệt chú ý kiểm soát đường thở. Sau khi thực hiện điều này, có thể sử dụng nhiều cách can thiệp đường thở bao gồm soi phế quản, loại bỏ cơ học, tạo hình phế quản bằng bong bóng, và đặt stent.
◊ Chụp ngực bằng X quang thông thường và CT, cũng như đồ thị lưu lượng-thể tích là các xét nghiệm phụ trợ hữu ích.
◊ Chẩn đoán xác định cần soi phế quản chẩn đoán để cho phép quan sát đường thở và đánh giá tổn thương hoặc dị vật, loại bỏ chất tiết, và thực hiện sinh thiết chẩn đoán nếu được chỉ định. Với kinh nghiệm của bác sĩ chuyên về phế quản, điều trị nội soi tích cực không cản trở các thủ thuật phẫu thuật sau này nếu cần.
◊ Tiếp cận điều trị đa phương thức, với sự tham gia của bác sỹ chuyên khoa phổi, chuyên khoa tai mũi họng, bác sĩ phẫu thuật lồng ngực, x-quang ngực, và chuyên khoa nội soi can thiệp, là chìa khóa của sự thành công ngắn và dài hạn.
◊ Sự phân biệt giữa CAO ác tính và không ác tính rất quan trọng vì điều này ảnh hưởng đến tiên lượng và phương pháp trị liệu. Nếu nghi ngờ hoặc xác định bệnh ác tính, cần xin ý kiến của bác sĩ ung bướu và bác sĩ xạ trị ung bướu.
◊ Có thể xem xét phẫu thuật cắt bỏ ở bệnh nhân có khả năng chịu được phẫu thuật có biểu hiện bệnh lành tính hoặc bệnh ác tính có thể cắt bỏ. Ý kiến của bác sĩ phẫu thuật lồng ngực có kinh nghiệm về bệnh đường thở phức tạp là rất quan trọng.
Thông tin cơ bản
Định nghĩa
Thuật ngữ ‘tắc nghẽn đường thở trung tâm’ (CAO) nghĩa là các quá trình tắc nghẽn khác nhau gây khó khăn cho việc thông khí trong đường thở trung tâm, khí quản, và phế quản chính. CAO có thể thứ phát do bệnh ác tính hoặc lành tính, và là nguyên nhân đáng kể gây mắc bệnh và tử vong với tác động đáng kể lên chất lượng cuộc sống. Do CAO thường biểu hiện với suy hô hấp đe dọa tính mạng, một số chuyên gia khuyến nghị rằng sử dụng từ ngữ không ác tính thay vì lành tính.((1. Ernst A, Feller-Kopman D, Becker HD, et al. Central airway obstruction. Am J Respir Crit Care Med. 2004;169:1278-1297. Tóm lược))
Dịch tễ học
Tỷ lệ mắc bệnh và tỷ lệ lưu hành bệnh tắc nghẽn đường thở trung tâm (CAO) thực sự chưa được biết.((1. Ernst A, Feller-Kopman D, Becker HD, et al. Central airway obstruction. Am J Respir Crit Care Med. 2004;169:1278-1297. Tóm lược)) Nếu phân chia giữa tắc nghẽn khí phế quản ác tính và không ác tính, dịch tễ học hiện tại của ung thư phổi có thể gợi ý rằng thường thấy tắc nghẽn ác tính hơn.((20. Seijo LM, Sterman DH. Interventional pulmonology. N Engl J Med. 2001;344:740-749. Tóm lược))
Ung thư phổi vẫn là nguyên nhân hàng đầu gây ra các ca tử vong do ung thư ở cả nam và nữ tại Hoa Kỳ,((21. Lee P, Kupeli E, Mehta AC. Therapeutic bronchoscopy in lung cancer: laser therapy, electrocautery, brachytherapy, stents, and photodynamic therapy. Clin Chest Med. 2002;23:241-256. Tóm lược)) và vào năm 2010, ước tính có 222.520 ca ung thư phổi mới và 157.300 ca tử vong do ung thư phổi.((21. Lee P, Kupeli E, Mehta AC. Therapeutic bronchoscopy in lung cancer: laser therapy, electrocautery, brachytherapy, stents, and photodynamic therapy. Clin Chest Med. 2002;23:241-256. Tóm lược)) ((22. Etzel CJ, Bach PB. Estimating individual risk for lung cancer. Semin Respir Crit Care Med. 2011;32:3-9. Tóm lược)) Ung thư phổi chiếm 29% số ca tử vong do ung thư ở nam và 26% ở nữ.((22. Etzel CJ, Bach PB. Estimating individual risk for lung cancer. Semin Respir Crit Care Med. 2011;32:3-9. Tóm lược)) Mặc dù tỷ lệ mắc bệnh ở nam dường như giảm do giảm hút thuốc, nhưng tỷ lệ mắc bệnh ở nữ không giảm.((23. Alberg AJ, Ford JG, Samet JM. Epidemiology of lung cancer: ACCP evidence-based clinical practice guidelines (2nd edition). Chest. 2007;132(suppl 3):29S-55S. Tóm lược)) Trên toàn thế giới, ung thư phổi chiếm hơn 1 triệu ca tử vong mỗi năm.((24. Parkin DM, Bray F, Ferlay J, et al. Global cancer statistics, 2002. CA Cancer J Clin. 2005;55:74-108. Toàn văn Tóm lược)) Khoảng 20% đến 30% bệnh nhân bị ung thư phổi sẽ xuất hiện các đặc điểm lâm sàng và biến chứng liên quan đến tắc nghẽn đường thở (ví dụ như xẹp phổi, viêm phổi sau tắc nghẽn, khó thở), và đến 40% ca tử vong có thể do bệnh tiến triển tại chỗ.((1. Ernst A, Feller-Kopman D, Becker HD, et al. Central airway obstruction. Am J Respir Crit Care Med. 2004;169:1278-1297. Tóm lược)) Theo dịch tễ hiện nay của ung thư phổi, tỷ lệ mắc bệnh CAO ác tính có thể tăng do số lượng bệnh nhân bị ung thư phổi xuất hiện các biến chứng liên quan đến bệnh lý nội phế quản.((1. Ernst A, Feller-Kopman D, Becker HD, et al. Central airway obstruction. Am J Respir Crit Care Med. 2004;169:1278-1297. Tóm lược)) Tại Hoa Kỳ, hàng năm có khoảng 80.000 ca tắc nghẽn đường thở ác tính được điều trị.((25. Michaud G. Malignant central airway obstruction. In: Ernst A, Herth F, eds. Principles and practice of interventional pulmonology. New York, NY: Springer; 2013:259-268.))
Cũng có một vài dữ liệu dịch tễ về chứng hẹp đường thở lành tính. Dịch tễ học của tắc nghẽn khí phế quản không ác tính có khả năng phụ thuộc nhiều vào nguyên nhân bệnh. Tương tự như tắc nghẽn khí phế quản ác tính, tỷ lệ tắc nghẽn khí phế quản không ác tính có thể tăng. Điều này có thể là do ngày càng sử dụng đường thở nhân tạo phổ biến hơn (ví dụ như ống nội khí quản, ống mở khí quản, và stent khí phế quản) và các biến chứng do thầy thuốc xảy ra sau đó.((1. Ernst A, Feller-Kopman D, Becker HD, et al. Central airway obstruction. Am J Respir Crit Care Med. 2004;169:1278-1297. Tóm lược))
Bệnh căn học
Tắc nghẽn đường thở trung tâm (CAO) thường được phân loại theo nguyên nhân bệnh, là ác tính hoặc không ác tính. Mặc dù biểu hiện lâm sàng có thể tương tự nhau, nhưng không nên xem suy giảm đường thở ác tính và không ác tính thành một nhóm, mà là các nhóm quần thể khác nhau rõ ràng.((26. Ernst A, Simoff M, Ost D, et al. Prospective risk-adjusted morbidity and mortality outcome analysis after therapeutic bronchoscopic procedures: results of a multi-institutional outcomes database. Chest. 2008;134:514-519. Tóm lược))
CAO ác tính
- Tắc nghẽn đường thở trung tâm ác tính có thể xảy ra do 4 cơ chế: khối u cạnh bên lan rộng lâm lấn đường thở; bệnh ác tính trong lòng đường thở nguyên phát; bệnh di căn nội phế quản; hoặc chèn ép từ tiến triển ác tính kế cận (ví dụ như các bệnh ác tính trung thất hoặc hạch to liên quan đến ung thư). [Fig-2]
- Nguyên nhân thường gặp nhất gây CAO ác tính là sự lan rộng trực tiếp từ khối u kế cận, thường gặp nhất là ung thư biểu mô phế quản.((1. Ernst A, Feller-Kopman D, Becker HD, et al. Central airway obstruction. Am J Respir Crit Care Med. 2004;169:1278-1297. Tóm lược)) ((2. Beamis JF Jr. Interventional pulmonology techniques for treating malignant large airway obstruction: an update. Curr Opin Pulm Med. 2005;11:292-295. Tóm lược)) Loại tế bào thường gặp nhất được ghi nhận là ung thư biểu mô tế bào vảy (SCC), chiếm hơn phân nửa số ca tắc nghẽn đường thở trung tâm liên quan đến ung thư phổi không tế bào nhỏ (NSCLC).((27. Cosano Povedano A, Muñoz Cabrera L, Cosano Povedano FJ, et al. Endoscopic treatment of central airway stenosis: five years’ experience. Arch Bronconeumol. 2005;41:322-327. Tóm lược)) ((28. Chhajed PN, Eberhardt R, Dienemann H, et al. Therapeutic bronchoscopy interventions before surgical resection of lung cancer. Ann Thorac Surg. 2006;81:1839-1843. Tóm lược)) Khoảng 30% số bệnh nhân bị ung thư phổi sẽ bị bệnh nội phế quản vào một thời điểm nhất định.((29. Lund ME, Garland R, Ernst A. Airway stenting: applications and practice management considerations. Chest. 2007;131:579-587. Tóm lược)) ((30. Dutau H, Toutblanc B, Lamb C, et al. Use of the Dumon Y-stent in the management of malignant disease involving the carina: a retrospective review of 86 patients. Chest. 2004;126:951-958. Tóm lược))
- Các khối u khác thường liên quan đến xâm lấn nội phế quản kế cận bao gồm bệnh ác tính thực quản, thanh quản, và tuyến giáp.((1. Ernst A, Feller-Kopman D, Becker HD, et al. Central airway obstruction. Am J Respir Crit Care Med. 2004;169:1278-1297. Tóm lược))
- Khối u đường thở nguyên phát hiếm khi xảy ra. SCC và ung thư biểu mô dạng nang tuyến (ACC)((31. Fishman AP, Elias JA, Fishman JA, et al. Fishman’s pulmonary diseases and disorders. 4th ed. New York, NY: McGraw-Hill; 2008.)) chiếm 70% đến 86% các khối u khí quản nguyên phát. Các bệnh ác tính đường thở nguyên phát khác ít gặp hơn bao gồm khối u carcinoid và biểu mô tuyến nhầy. Từ ngoại biên đến carina, các khối u carcinoid chiếm phần lớn các ca bệnh ác tính đường thở nguyên phát,((1. Ernst A, Feller-Kopman D, Becker HD, et al. Central airway obstruction. Am J Respir Crit Care Med. 2004;169:1278-1297. Tóm lược)) ((32. Wood DE. Management of malignant tracheobronchial obstruction. Surg Clin North Am. 2002;82:621-642. Tóm lược)) và khoảng 75% u carcinoid biểu hiện với bệnh nội phế quản trung tâm.((31. Fishman AP, Elias JA, Fishman JA, et al. Fishman’s pulmonary diseases and disorders. 4th ed. New York, NY: McGraw-Hill; 2008.))
- Di căn khí quản và nội phế quản từ khối u ngoại vi thường không phổ biến. Tỷ lệ mắc bệnh được ghi nhận thay đổi rất lớn từ 2% đến 50% trong tất cả các ca di căn phổi do các khối u ngoài ngực. Sự không nhất quán này có khả năng liên quan đến các định nghĩa khác nhau được sử dụng. Tỷ lệ mắc bệnh thấp hơn nhiều khi chỉ xem xét những khối u ở xa di căn trực tiếp đến đường thở.((3. Blasco M, Quadrelli SA, Bosio M, et al. Synovial sarcoma and endobronchial invasion. J Bronchology. 2008;15:167-169. Toàn văn)) ((33. Kiryu T, Hoshi H, Matsui E, et al. Endotracheal/endobronchial metastases: clinicopathologic study with special reference to developmental modes. Chest. 2001;119:768-775. Tóm lược)) ((34. Shepherd MP. Endobronchial metastatic disease. Thorax. 1982;37:362-365. Toàn văn Tóm lược)) Ví dụ, trong 1 một loạt khám nghiệm tử thi bệnh nhân có khối u đặc, bệnh di căn đến đường thở trung tâm chỉ xảy ra ở 2% ca bệnh.((3. Blasco M, Quadrelli SA, Bosio M, et al. Synovial sarcoma and endobronchial invasion. J Bronchology. 2008;15:167-169. Toàn văn)) ((31. Fishman AP, Elias JA, Fishman JA, et al. Fishman’s pulmonary diseases and disorders. 4th ed. New York, NY: McGraw-Hill; 2008.))
- Tỷ lệ bệnh nhân bị bệnh nội phế quản di căn ngoài ngực biểu hiện thành CAO có triệu chứng chưa được biết. Nhiều khối u khác nhau được mô tả là di căn trực tiếp vào đường thở. Trong số này, các nguyên nhân thường gặp nhất bao gồm ung thư biểu mô vú, đại trực tràng, tế bào thận, và tuyến giáp.((1. Ernst A, Feller-Kopman D, Becker HD, et al. Central airway obstruction. Am J Respir Crit Care Med. 2004;169:1278-1297. Tóm lược)) ((33. Kiryu T, Hoshi H, Matsui E, et al. Endotracheal/endobronchial metastases: clinicopathologic study with special reference to developmental modes. Chest. 2001;119:768-775. Tóm lược)) ((34. Shepherd MP. Endobronchial metastatic disease. Thorax. 1982;37:362-365. Toàn văn Tóm lược))
CAO không ác tính
- Tắc nghẽn khí phế quản không ác tính có nhiều nguyên nhân bệnh khác nhau, từ dị vật đường thở đến hẹp phế quản khi ghép phổi liên quan đến thiếu máu cục bộ.
- Thương tổn do thầy thuốc liên quan đến ống nội khí quản (ETT) có lẽ là nguyên nhân thường gặp nhất gây chít hẹp khí quản lành tính.((27. Cosano Povedano A, Muñoz Cabrera L, Cosano Povedano FJ, et al. Endoscopic treatment of central airway stenosis: five years’ experience. Arch Bronconeumol. 2005;41:322-327. Tóm lược)) ((35. George M, Lang F, Pasche P, et al. Surgical management of laryngotracheal stenosis in adults. Eur Arch Otorhinolaryngol. 2005;262:609-615. Tóm lược)) ((36. Swanson KL, Edell ES, Prakash UB, et al. Complications of metal stent therapy in benign airway obstruction. J Bronchology. 2007;14:90-94. Toàn văn)) Tuy nhiên, tần suất chít hẹp khí quản được ghi nhận khác nhau rất nhiều. Nếu chỉ có tình trạng chít hẹp khí quản có triệu chứng (thể hiện trên hình chụp hoặc soi phế quản) được mô tả, tỷ lệ ước tính là khoảng 2%. Tỷ lệ các biến chứng nghiêm trọng liên quan đến đặt nội khí quản giảm đáng kể kể từ khi giới thiệu ETT thể tích cao/áp suất thấp.((7. Colt HG, Dumon JF. Airway stents: present and future. Clin Chest Med. 1995;16:465-478. Tóm lược)) ((14. Aboussouan LS, Stoller JK. Diagnosis and management of upper airway obstruction. Clin Chest Med. 1994;15:35-53. Tóm lược)) Điều quan trọng cần lưu ý rằng tỷ lệ hẹp khí quản có triệu chứng sau khi mở khí quản qua da giống như tỷ lệ mắc bệnh sau khi thực hiện thủ thuật hở.((31. Fishman AP, Elias JA, Fishman JA, et al. Fishman’s pulmonary diseases and disorders. 4th ed. New York, NY: McGraw-Hill; 2008.))
- Tắc nghẽn khí quản thứ phát do đường thở nhân tạo có thể biểu hiện chít hẹp, chứng nhuyễn, hoặc mô hạt. Sau khi mở khí quản, chứng hẹp có thể xảy ra phía trên lỗ mở, tại lỗ mở, ở vị trí chóp, hoặc ở đầu ống.((27. Cosano Povedano A, Muñoz Cabrera L, Cosano Povedano FJ, et al. Endoscopic treatment of central airway stenosis: five years’ experience. Arch Bronconeumol. 2005;41:322-327. Tóm lược)) Tương tự như vậy, sau khi đặt nội khí quản, bệnh có thể xuất hiện ở vị trí đặt ống hoặc cuối ống ống.
- Các u không ác tính trong đường thở không thường gặp. Khối u lành tính ở khí quản thường gặp nhất là u nhú tế bào có vảy, thường ảnh hưởng đến thanh quản và phế quản, với ảnh hưởng khí quản tương đối không phổ biến.((37. Naidich DP, Webb WR, Muller NL, et al. Computed tomography and magnetic resonance of the thorax. 4th ed. Philadelphia, PA: Lippincott Williams & Wilkins; 2007.)) Bệnh u nhú thanh khí phế quản là bệnh không thường gặp, trong đó xảy ra nhiều u nhú loại tế bào vảy.((37. Naidich DP, Webb WR, Muller NL, et al. Computed tomography and magnetic resonance of the thorax. 4th ed. Philadelphia, PA: Lippincott Williams & Wilkins; 2007.)) Lan tỏa vào nội phế quản và phổi được báo cáo ở 5% số bệnh nhân có u nhú thanh quản((38. Blackledge FA, Anand VK. Tracheobronchial extension of recurrent respiratory papillomatosis. Ann Otol Rhinol Laryngol. 2000;109:812-818. Tóm lược)) và thường do HPV-6 và HPV-11 gây ra.((31. Fishman AP, Elias JA, Fishman JA, et al. Fishman’s pulmonary diseases and disorders. 4th ed. New York, NY: McGraw-Hill; 2008.)) [Fig-3]
- U mô thừa nội phế quản là một khối u đường thở lành tính khác hiếm khi gặp.((39. Cosío BG, Villena V, Echave-Sustaeta J, et al. Endobronchial hamartoma. Chest. 2002;122:202-205. Tóm lược)) Mặc dù u mô thừa là các tổn thương lành tính ở phổi thường gặp nhất, chỉ khoảng 20% có biểu hiện với các triệu chứng nội phế quản.((31. Fishman AP, Elias JA, Fishman JA, et al. Fishman’s pulmonary diseases and disorders. 4th ed. New York, NY: McGraw-Hill; 2008.))
- Chứng hẹp khí quản – phổi cũng thường gặp sau khi ghép phổi, và hẹp phế quản là biến chứng đường thở thường gặp nhất sau khi ghép phổi.((13. Santacruz JF, Mehta AC. Airway complications and management after lung transplantation: ischemia, dehiscence, and stenosis. Proc Am Thorac Soc. 2009;6:79-93. Tóm lược)) ((40. Herrera JM, McNeil KD, Higgins RS, et al. Airway complications after lung transplantation: treatment and longterm outcome. Ann Thorac Surg. 2001;71:989-993. Tóm lược))Ước tính tỷ lệ mắc bệnh là từ 1,6% đến 32% trong các nghiên cứu khác nhau.((13. Santacruz JF, Mehta AC. Airway complications and management after lung transplantation: ischemia, dehiscence, and stenosis. Proc Am Thorac Soc. 2009;6:79-93. Tóm lược)) ((40. Herrera JM, McNeil KD, Higgins RS, et al. Airway complications after lung transplantation: treatment and longterm outcome. Ann Thorac Surg. 2001;71:989-993. Tóm lược)) ((41. De Gracia J, Culebras M, Alvarez A, et al. Bronchoscopic balloon dilatation in the management of bronchial stenosis following lung transplantation. Respir Med. 2007;101:27-33. Tóm lược)) Mặc dù điều này thường liên quan hoại tử, hồi phục vết thương, và nhiễm trùng nội phế quản, có thể thấy hẹp phế quản đoạn nối và không phải đoạn nối sau khi ghép phổi kể cả không có bất thường đường thở được ghi nhận trước đó. Mô hạt và nhuyễn khí phế quản cũng có thể làm tắc nghẽn đường thở sau khi ghép phổi.((13. Santacruz JF, Mehta AC. Airway complications and management after lung transplantation: ischemia, dehiscence, and stenosis. Proc Am Thorac Soc. 2009;6:79-93. Tóm lược)) [Fig-4]
- Vòng mạch máu, được xác định là bất thường quai động mạch chủ hoặc các nhánh của nó làm chèn ép lên đường thở trung tâm, hiếm khi xảy ra, với tỷ lệ mắc bệnh <0,2%. Nguyên nhân gây vòng mạch máu ở người lớn thường gặp nhất là quai động mạch chủ kép và quai động mạch chủ bên phải với bất thường động mạch dưới đòn bên trái. Tình trạng chèn ép đường thở gây nhuyễn và tắc nghẽn đường thở động.((31. Fishman AP, Elias JA, Fishman JA, et al. Fishman’s pulmonary diseases and disorders. 4th ed. New York, NY: McGraw-Hill; 2008.)) Phình động mạch phổi là nguyên nhân mạch máu khác gây chèn ép cây khí phế quản.
- Chít hẹp khí phế quản cũng có thể liên quan đến bệnh nhiễm trùng như bệnh lao (TB) và bệnh nấm histoplasmosis. TB thường ảnh hưởng đến khí quản đoạn xa và phế quản chính.((42. Hoheisel G, Chan BK, Chan CH, et al. Endobronchial tuberculosis: diagnostic features and therapeutic outcome. Respir Med. 1994;88:593-597. Tóm lược)) Bệnh nấm histoplasmosis có thể gây tắc nghẽn khí phế quản do viêm xơ trung thất hoặc u hạt nội phế quản.((6. Manali ED, Saad CP, Krizmanich G, et al. Endobronchial findings of fibrosing mediastinitis. Respir Care. 2003;48:1038-1042. Toàn văn Tóm lược)) ((43. David R, Duhamel M, James H, et al. Clinical atlas of airway diseases. Bronchoscopy, radiology, and pathology. Philadelphia, PA: Elsevier Saunders; 2005.))
- Mặc dù dị vật đường thở thường gặp nhất ở trẻ em, bác sĩ chuyên khoa phổi và bác sĩ trong phòng cấp cứu cũng thường gặp bệnh lý này.((16. Folch E, Mehta AC. Airway interventions in the tracheobronchial tree. Semin Respir Crit Care Med. 2008;29:441-452. Tóm lược)) Ở người lớn, phần lớn các đợt bệnh xảy ra vào năm sáu mươi hoặc bảy mươi tuổi và liên quan đến các hạt thực phẩm.((44. Gudavalli R, Marquez-Martin E, Machuzak MS, et al. Bronchial stenosis due to potassium pill aspiration. J Bronchology. 2008;15:202-203. Toàn văn)) Các yếu tố bao gồm say rượu, sử dụng thuốc an thần hoặc thuốc ngủ, vệ sinh răng kém, tình trạng lão hóa, thiểu năng trí tuệ, bệnh Parkinson, rối loạn thần kinh với suy giảm chức năng nuốt hoặc trạng thái tinh thần, chấn thương kèm theo mất ý thức, co giật, và gây mê toàn thân thường khiến bệnh nhân hít vào đường thở.((45. Rafanan AL, Mehta AC. Adult airway foreign body removal: what’s new? Clin Chest Med. 2001;22:319-330. Tóm lược))
- Một nguyên nhân hiếm gặp khác nhưng có khả năng gây tắc nghẽn đường thở, nhất là ở các bệnh nhân nằm viện, liên quan đến tụ máu đường thở. Những nguyên nhân gây tụ máu đường thở rất nhiều và bao gồm chấn thương đụng dập đầu hoặc cổ, nuốt dị vật, nhiễm trùng thành sau họng, phình động mạch cảnh, xoa bóp xoang động mạch cảnh, phẫu thuật động mạch cảnh, luồn kim tĩnh mạch cổ trong, tình trạng đông máu, chấn thương và phẫu thuật cột sống cổ, thương tổn cổ căng cơ quá mức, và chọc hút tuyến giáp bằng kim nhỏ.((46. Silva FS. Neck haematoma and airway obstruction in a patient with goitre: complication of internal jugular vein cannulation. Acta Anaesthesiol Scand. 2003;47:626-629. Tóm lược)) ((47. Sandooram D, Chandramohan AR, Radcliffe G. Retropharyngeal haematoma causing airway obstruction: a multidisciplinary challenge. J Laryngol Otol. 2000;114:706-708. Tóm lược)) ((48. Roh JL. Intrathyroid hemorrhage and acute upper airway obstruction after fine needle aspiration of the thyroid gland. Laryngoscope. 2006;116:154-156. Tóm lược))
Sinh lý bệnh học
Sinh lý bệnh cơ bản của CAO liên quan đến hạn chế luồng khí do các nguyên nhân tắc nghẽn khác nhau gây ra. Như vậy, tắc nghẽn có thể mang tính cơ học hoặc động. Tùy theo mức độ và vị trí tắc nghẽn, tình trạng suy giảm oxy hóa và thông khí có thể xảy ra.
CAO ác tính
- Trong trường hợp tắc nghẽn ác tính, hạn chế luồng khí đường thở có thể do phát triển khối u trong lòng đường thở, chèn ép liên quan đến khối u bên ngoài đường thở, hoặc kết hợp cả hai. Các tế bào ác tính có thể tiếp cận đường thở do xâm lấn từ vị trí kế bên hoặc là các bệnh ác tính đường thở nguyên phát.
- Ngoài ra, tắc nghẽn khí phế quản do các khối u gần bên hoặc hạch to ác tính chèn ép được ghi nhận. [Fig-2]
CAO không ác tính
- Sinh lý bệnh của các nguyên nhân không ác tính gây CAO phức tạp hơn và thay đổi nhiều tùy vào nguyên nhân bệnh cụ thể.
- Hẹp khí quản có thể là do áp lực băng quấn ống nội khí quản (ETT) cao. Khi áp lực băng quấn vượt quá áp lực mao mạch trung bình trong niêm mạc khí quản (vào khoảng >20 cm H2O), tắc nghẽn lưu lượng máu mao mạch gây viêm và loét trợt niêm mạc. Điều này dẫn đến tình trạng hoại tử kèm theo sự phá hủy cấu trúc khí quản và để sẹo sau đó, dẫn đến sự hình thành chít hẹp.((14. Aboussouan LS, Stoller JK. Diagnosis and management of upper airway obstruction. Clin Chest Med. 1994;15:35-53. Tóm lược))
- Các tổn thương khí quản cũng có thể liên quan đến chứng nhuyễn khí quản do viêm, kèm theo thành khí quản bị mỏng và yếu sau đó.
- Đầu ống khí quản hoặc mở khí quản có thể gây thương tổn trực tiếp đến thành đường thở, sau đó là tiến triển đến tắc nghẽn do mô hạt.
- Hẹp khí phế quản sau khi ghép phổi có khả năng liên quan đến chứng thiếu máu cục bộ phế quản đoạn mạch nối ngay sau khi ghép phổi.((49. Kshettry VR, Kroshus TJ, Hertz MI, et al. Early and late airway complications after lung transplantation: incidence and management. Ann Thorac Surg. 1997;63:1576-1583. Tóm lược)) ((50. Mulligan MS. Endoscopic management of airway complications after lung transplantation. Chest Surg Clin N Am. 2001;11:907-915. Tóm lược)) Suy giảm lưu lượng máu nặng có thể dẫn đến xơ hóa, vôi hóa, hoặc gẫy bất kỳ hoặc tất cả các sụn phế quản, dẫn đến hẹp phế quản hoặc chứng nhuyễn.((13. Santacruz JF, Mehta AC. Airway complications and management after lung transplantation: ischemia, dehiscence, and stenosis. Proc Am Thorac Soc. 2009;6:79-93. Tóm lược))
- Xẹp đường thở trung tâm khi thở ra có thể gây hạn chế lưu lượng do hẹp quá mức khí quản và phế quản chính trong khi thở ra, hậu quả của tình trạng nhuyễn khí phế quản hoặc xẹp đường thở động quá mức.((12. Murgu SD, Colt HG. Complications of silicone stent insertion in patients with expiratory central airway collapse. Ann Thorac Surg. 2007;84:1870-1877. Tóm lược)) Loại tắc nghẽn đường thở này thường có nghĩa là hẹp động hoặc chức năng.((19. Freitag L, Ernst A, Unger M, et al. A proposed classification system of central airway stenosis. Eur Respir J. 2007;30:7-12. Toàn văn Tóm lược))
- Dị vật đường thở ở người lớn chủ yếu là do suy giảm cơ chế bảo vệ đường thở thứ phát do bệnh lý hoặc các tình trạng làm thay đổi mức độ tỉnh táo hoặc gây suy giảm thần kinh cơ.((45. Rafanan AL, Mehta AC. Adult airway foreign body removal: what’s new? Clin Chest Med. 2001;22:319-330. Tóm lược))
- Sinh lý bệnh của CAO do tụ máu đường thở liên quan đến phù họng và/hoặc chèn ép thanh quản hoặc khí quản trực tiếp. Mặc dù khí quản thường cứng và khó chèn ép, bệnh nhân có các tổn thương có trước đó, như tuyến giáp phình lớn, có thể gây tắc nghẽn đường thở do khối máu tụ lan rộng.((46. Silva FS. Neck haematoma and airway obstruction in a patient with goitre: complication of internal jugular vein cannulation. Acta Anaesthesiol Scand. 2003;47:626-629. Tóm lược)) [Fig-4]
Phân loại
Ác tính và không ác tính
Ác tính
- Bệnh phế quản-phổi ác tính nguyên phát((1. Ernst A, Feller-Kopman D, Becker HD, et al. Central airway obstruction. Am J Respir Crit Care Med. 2004;169:1278-1297. Tóm lược)) ((2. Beamis JF Jr. Interventional pulmonology techniques for treating malignant large airway obstruction: an update. Curr Opin Pulm Med. 2005;11:292-295. Tóm lược))
- Ung thư biểu mô phế quản (ung thư phổi tế bào nhỏ và ung thư phổi không tế bào nhỏ)
- U thần kinh nội tiết
- Carcinosarcoma
- Sarcoma phổi
- U tuyến nước bọt
- Ung thư biểu mô dạng nang tuyến (ACC)
- Ung thư biểu mô tuyến nhầy
- Bệnh di căn nội phế quản((3. Blasco M, Quadrelli SA, Bosio M, et al. Synovial sarcoma and endobronchial invasion. J Bronchology. 2008;15:167-169. Toàn văn))
- Ung thư biểu mô phế quản
- Ung thư biểu mô tế bào thận
- Ung thư vú
- Ung thư tuyến giáp
- Ung thư đại trực tràng
- Sarcoma
- U melanin
- Ung thư buồng trứng
- Ung thư tử cung
- Ung thư tinh hoàn
- Ung thư biểu mô mũi họng
- Ung thư biểu mô tuyến thượng thận
- Bệnh bạch cầu tế bào lympho mạn tính((4. Maw M, Harvey M, Harrington Z, et al. Endobronchial deposits of chronic lymphocytic leukemia – an unusual cause of central airway obstruction. Respirol Case Rep. 2015;3:41-43. Toàn văn Tóm lược))
- Bệnh ác tính trung thất((5. Kvale PA, Selecky PA, Prakash UB. Palliative care in lung cancer: ACCP evidence-based clinical practice guidelines (2nd edition). Chest. 2007;132(suppl 3):368S-403S. Tóm lược))
- Ung thư biểu mô tuyến ức
- Ung thư biểu mô tuyến giáp
- Khối u tế bào gốc (nghĩa là u quái)
- Các bệnh ác tính khác((1. Ernst A, Feller-Kopman D, Becker HD, et al. Central airway obstruction. Am J Respir Crit Care Med. 2004;169:1278-1297. Tóm lược)) ((2. Beamis JF Jr. Interventional pulmonology techniques for treating malignant large airway obstruction: an update. Curr Opin Pulm Med. 2005;11:292-295. Tóm lược))
- Ung thư biểu mô thanh quản
- Ung thư biểu mô thực quản
- Ung thư hạch (Hodgkin và không Hodgkin)
- Hạch to liên quan đến bất kỳ bệnh ác tính nào
Không ác tính
- Bệnh hạch bạch huyết((6. Manali ED, Saad CP, Krizmanich G, et al. Endobronchial findings of fibrosing mediastinitis. Respir Care. 2003;48:1038-1042. Toàn văn Tóm lược)) ((7. Colt HG, Dumon JF. Airway stents: present and future. Clin Chest Med. 1995;16:465-478. Tóm lược))
- Bệnh sarcoid
- Nhiễm trùng bệnh lao, bệnh nấm histoplasmosis)
- Mạch máu((8. Mehta AC, Harris RJ, De Boer GE. Endoscopic management of benign airway stenosis. Clin Chest Med. 1995;16:401-413. Tóm lược))
- Vòng mạch máu
- Giãn động mạch chủ
- Phình động mạch chủ
- Phình động mạch phổi
- Sụn((2. Beamis JF Jr. Interventional pulmonology techniques for treating malignant large airway obstruction: an update. Curr Opin Pulm Med. 2005;11:292-295. Tóm lược))
- Viêm đa sụn tái phát
- Quá nhiều mô hạt((8. Mehta AC, Harris RJ, De Boer GE. Endoscopic management of benign airway stenosis. Clin Chest Med. 1995;16:401-413. Tóm lược)) ((9. Polychronopoulos VS, Prakash UB, Golbin JM, et al. Airway involvement in Wegener’s granulomatosis. Rheum Dis Clin North Am. 2007;33:755-775. Tóm lược))
- Ống nội khí quản
- Ống mở khí quản
- Stent đường thở
- Dị vật
- Miệng nối phẫu thuật (sau ghép phổi)
- U hạt với viêm mạch (trước đây được biết là bệnh u hạt Wulener)
- Bệnh xơ cứng mũi (nhiễm trùng xơ cứng mũi Klebsiella)
- Khối u đường thở nguyên phát lành tính((10. Saleiro S, Hespanhol V, Magalhães A. Endobronchial amyloidosis. J Bronchology. 2008;15:95-99. Toàn văn)) ((11. Iwata T, Inoue K, Nishiyama N, et al. Inflammatory pseudotumor of the central airways: A case report and literature review. J Bronchology. 2007;14:255-260. Toàn văn))
- U mô thừa
- Bệnh Amyloidosis
- Đa bướu gai
- Viêm nội phế quản giả u
- Tăng động((8. Mehta AC, Harris RJ, De Boer GE. Endoscopic management of benign airway stenosis. Clin Chest Med. 1995;16:401-413. Tóm lược)) ((12. Murgu SD, Colt HG. Complications of silicone stent insertion in patients with expiratory central airway collapse. Ann Thorac Surg. 2007;84:1870-1877. Tóm lược))
- Chứng nhuyễn khí quản
- Chứng nhuyễn phế quản
- Suy đường thở động quá mức
- Mạng lưới((8. Mehta AC, Harris RJ, De Boer GE. Endoscopic management of benign airway stenosis. Clin Chest Med. 1995;16:401-413. Tóm lược))
- Hẹp dưới thanh môn tiến triển vô căn
- Lao phổi
- Bệnh sarcoid
- Phẫu thuật((13. Santacruz JF, Mehta AC. Airway complications and management after lung transplantation: ischemia, dehiscence, and stenosis. Proc Am Thorac Soc. 2009;6:79-93. Tóm lược))
- Sau ghép tim-phổi hoặc ghép phổi (hẹp phế quản, mô hạt tăng sản, nhuyễn khí phế quản)
- Cắt và tái tạo khí quản hoặc phế quản
- Chấn thương((2. Beamis JF Jr. Interventional pulmonology techniques for treating malignant large airway obstruction: an update. Curr Opin Pulm Med. 2005;11:292-295. Tóm lược)) ((8. Mehta AC, Harris RJ, De Boer GE. Endoscopic management of benign airway stenosis. Clin Chest Med. 1995;16:401-413. Tóm lược)) ((14. Aboussouan LS, Stoller JK. Diagnosis and management of upper airway obstruction. Clin Chest Med. 1994;15:35-53. Tóm lược))
- Sau khi đặt nội khí quản hoặc mở khí quản
- Bỏng/tổn thương do khói thuốc
- Tụ máu đường thở
- Nhiễm trùng, nhiễm khuẩn((6. Manali ED, Saad CP, Krizmanich G, et al. Endobronchial findings of fibrosing mediastinitis. Respir Care. 2003;48:1038-1042. Toàn văn Tóm lược)) ((7. Colt HG, Dumon JF. Airway stents: present and future. Clin Chest Med. 1995;16:465-478. Tóm lược)) ((8. Mehta AC, Harris RJ, De Boer GE. Endoscopic management of benign airway stenosis. Clin Chest Med. 1995;16:401-413. Tóm lược))
- Lao phổi
- Bệnh u nhú đường thở
- Bệnh xơ cứng mũi
- Viêm khí – phế quản do vi-rút hoặc vi khuẩn
- Bệnh bạch hầu
- Viêm trung thất xơ hóa (bệnh lao, bệnh nấm histoplasmosis)
- Viêm thanh nhiệt
- Khác((14. Aboussouan LS, Stoller JK. Diagnosis and management of upper airway obstruction. Clin Chest Med. 1994;15:35-53. Tóm lược)) ((15. Bolliger CT, Mathur PN, Beamis JF, et al. ERS/ATS statement on interventional pulmonology. European Respiratory Society. Eur Respir J. 2002;19:356-373. Toàn văn Tóm lược))
- Bệnh lý tuyến giáp (bướu, nang)
- Phì đại tuyến ức
- Tắc cục nhầy
- Cục nhầy liên quan đến ống thông oxy qua khí quản
- Liệt dây thanh âm
- Cục máu đông
- Dị vật đường thở
Cách thức xâm lấn lòng đường thở((15. Bolliger CT, Mathur PN, Beamis JF, et al. ERS/ATS statement on interventional pulmonology. European Respiratory Society. Eur Respir J. 2002;19:356-373. Toàn văn Tóm lược)) ((16. Folch E, Mehta AC. Airway interventions in the tracheobronchial tree. Semin Respir Crit Care Med. 2008;29:441-452. Tóm lược)) ((17. Bolliger CT, Sutedja TG, Strausz J, et al. Therapeutic bronchoscopy with immediate effect: laser, electrocautery, argon plasma coagulation and stents. Eur Respir J. 2006;27:1258-1271. Toàn văn Tóm lược)) ((18. Makris D, Marquette CH. Tracheobronchial stenting and central airway replacement. Curr Opin Pulm Med. 2007;13:278-283. Tóm lược))
Xâm lấn lòng đường thở có thể nội sinh, ngoại sinh, hoặc pha trộn. [Fig-1]
Tắc nghẽn nội sinh hoặc trong lòng đường thở:
- Niêm mạc đường thở bị suy giảm đơn thuần bởi quá trình tắc nghẽn nội phế quản (u nội phế quản, tăng sinh hạt).
Tắc nghẽn ngoại sinh hoặc ngoài lòng đường thở:
- Đường thở bị suy yếu bởi tổn thương ngoài phế quản (các khối u bên cạnh, hạch to, nang tuyến giáp).
Tắc nghẽn hỗn hợp:
- Biểu hiện kết hợp tắc nghẽn trong và ngoài đường thở.
Hẹp cấu trúc và hẹp động((19. Freitag L, Ernst A, Unger M, et al. A proposed classification system of central airway stenosis. Eur Respir J. 2007;30:7-12. Toàn văn Tóm lược))
Hẹp cấu trúc:
- Loại 1: Lồi vào/trong lòng đường thở
- Loại 2: Ngoại sinh
- Loại 3: Biến dạng
- Loại 4: Sẹo/chít hẹp
Hẹp động hoặc chức năng:
- Loại 1: Sụn bị tổn thương/nhuyễn sụn
- Loại 2: Màng mềm
Tắc nghẽn đường hô hấp trên động so với cố định
Tắc nghẽn đường hô hấp trên động ngoài lồng ngực:
- Chứng nhuyễn khí quản đoạn ngoài ngực
- Liệt dây thanh âm hai bên (sau thủ thuật cắt bỏ tuyến giáp, bệnh ác tính, chiếu xạ cổ)
- Rối loạn chức năng dây thanh âm
- U tân sinh ở cổ
- Hẹp dưới thanh môn
Tắc nghẽn đường hô hấp trên đoạn trong lồng ngực động:
- Chứng nhuyễn khí quản trong lồng ngực
- Bệnh khí-phế quản ác tính
Tắc nghẽn đường hô hấp trên cố định:
- Hẹp khí quản
- Bệnh ác tính
- Viêm khớp/cứng khớp nhẫn-phễu trong viêm khớp dạng thấp
- Bệnh u nhú thanh-khí quản ở tuổi vị thành niên
- Bệnh xơ cứng mũi (nhiễm trùng xơ cứng mũi Klebsiella)
- Hẹp dưới thanh môn
- Bướu giáp
- Chít hẹp dây thanh âm
Phòng ngừa
Ngăn ngừa thứ cấp
Ở bệnh nhân bị nhiễm trùng sau tắc nghẽn, cần sử dụng thuốc kháng sinh sau khi tái xác lập đường thở. Tuy nhiên, tính hữu ích của thuốc kháng sinh theo kinh nghiệm sau khi giảm nhẹ CAO chưa được chứng minh. Cũng đã có nhiều ý kiến ủng hộ sử dụng thuốc kháng sinh khi chú ý thấy vật liệu sinh mủ đáng kể trong lòng phế quản trong khi thực hiện thủ thuật.((8. Mehta AC, Harris RJ, De Boer GE. Endoscopic management of benign airway stenosis. Clin Chest Med. 1995;16:401-413. Tóm lược))
Mặc dù không có bằng chứng cho thấy corticosteroid sau thủ thuật giúp giảm các biến chứng, và thường không kê toa sử dụng corticosteroid theo kinh nghiệm, corticosteroid đường uống trong thời gian ngắn có thể hợp lý ở bệnh nhân có tiền sử bệnh đường thở phản ứng đáng kể để phòng ngừa co thắt phế quản. Nếu nghi ngờ tổn thương thanh quản do thủ thuật, có thể cho sử dụng corticosteroid để ngăn ngừa khả năng tiến triển phù nề thanh quản.((8. Mehta AC, Harris RJ, De Boer GE. Endoscopic management of benign airway stenosis. Clin Chest Med. 1995;16:401-413. Tóm lược))
Tiếc là chưa có báo cáo về dữ liệu tiền cứu lâm sàng về việc sử dụng corticosteroid hoặc thuốc kháng sinh trước và sau phẫu thuật.
Chẩn đoán
Tiền sử ca bệnh
Tiền sử ca bệnh #1
Một bệnh nhân nữ 61 tuổi có biểu hiện khó thở tiến triển bắt đầu khoảng 3 tháng trước và trở nặng trong 2 đến 3 tuần qua. Khó thở từng xảy ra sau khi gắng sức tối thiểu đến vừa. Tuy nhiên, gần đây, bà ấy khó thở ngay cả khi nghỉ ngơi. Các triệu chứng liên quan bao gồm khó chịu nhẹ ở ngực, và trong đờm có máu, chỉ xảy ra 2 lần. Bà ấy có tiền sử quan trọng là ung thư phổi (ung thư biểu mô tế bào vảy) và hiện đang được hóa trị liệu. Khám lâm sàng đáng chú ý là suy hô hấp nhẹ, thở nhanh, nhịp tim nhanh, và nghe phổi cho thấy rì rào phế nang giảm và khò khè ở bên ngực trái.
Tiền sử ca bệnh #2
Một bệnh nhân nam 83 tuổi được đưa vào phòng cấp cứu trong tình trạng suy hô hấp nặng. Bệnh nhân lưu trú trong trung tâm điều dưỡng và có tiền sử bệnh Parkinson. Nhân viên dịch vụ cấp cứu cho biết rằng trong khi ăn, bệnh nhân đột ngột khởi phát cơn ho và bị mắc nghẹn. Bệnh nhân cực kỳ lo lắng, với bằng chứng là dấu hiệu suy hô hấp. Khi khám lâm sàng, bệnh nhân bị giảm oxy máu, nhịp thở nhanh nặng, và tim đập nhanh, kèm theo thở rít và xanh tím.
Các bài trình bày khác
Nhiều nguyên nhân bệnh CAO ác tính và không ác tính khác nhau khiến biểu hiện lâm sàng thay đổi rất lớn. Nói chung, biểu hiện tắc nghẽn khí phế quản tùy theo một vài yếu tố, bao gồm bệnh nền, các bệnh đồng mắc của bệnh nhân, vị trí tắc nghẽn giải phẫu, và tốc độ tiến triển của bệnh.((1. Ernst A, Feller-Kopman D, Becker HD, et al. Central airway obstruction. Am J Respir Crit Care Med. 2004;169:1278-1297. Tóm lược)) Như vậy, biểu hiện này có thể do tiến triển dần dần các triệu chứng do các mạng lưới liên quan đến quá trình nhiễm trùng hoặc viêm lần lượt như bệnh lao hoặc bệnh u hạt với viêm nhiều mạch (trước đây được biết là bệnh u hạt Wegener), hoặc khởi phát suy hô hấp nhanh hơn do các huyết khối ở nhánh phế quản sau hoặc cục đờm làm tắc nghẽn đường thở. Thông tin có được từ bệnh nhân, các thành viên gia đình, và bệnh án trước đó có tầm quan trọng rất lớn.
Cách tiếp cận chẩn đoán từng bước
Chẩn đoán tắc nghẽn đường thở trung tâm (CAO) dựa trên sự kết hợp của các yếu tố tiền sử (các triệu chứng điển hình mặc dù không đặc hiệu) và các phát hiện đặc trưng khi khám lâm sàng, cũng như các nghiên cứu sinh lý, hình ảnh, và nội soi. Cuối cùng, chẩn đoán bằng cách quan sát trực tiếp tình trạng tắc nghẽn khí phế quản bằng soi phế quản.
Tắc nghẽn đường thở nặng có nguy cơ ngạt cần hành động ngay lập tức để nhanh chóng tái thiết lập và kiểm soát có hiệu quả đường thở của bệnh nhân cũng như làm giảm tình trạng tắc nghẽn.((17. Bolliger CT, Sutedja TG, Strausz J, et al. Therapeutic bronchoscopy with immediate effect: laser, electrocautery, argon plasma coagulation and stents. Eur Respir J. 2006;27:1258-1271. Toàn văn Tóm lược)) Do mức độ nguy kịch về biểu hiện của những bệnh nhân đó, các xét nghiệm có tính sơ bộ thông thường (ví dụ như chụp CT độ phân giải cao, xét nghiệm chức năng phổi) và soi phế quản chẩn đoán bằng ống mềm không được tiến hành đầu tiên. Do đó, trong thực hành, phần lớn các xét nghiệm, đặc biệt là xét nghiệm chức năng phổi, chỉ được thực hiện ở số ít bệnh nhân do tần suất xuất hiện các biểu hiện mới.
Tiền sử lâm sàng
CAO có thể biểu hiện bằng tình trạng đe dọa tính mạng cấp tính với nguy cơ ngạt hoặc là bệnh hô hấp tiến triển. Do đó, không thể xem xét tiền sử ở tất cả bệnh nhân, nhưng trong các ca bệnh mà biểu hiện bệnh cho phép, tiền sử lâm sàng chi tiết rất quan trọng để chẩn đoán.
Tiền sử nội và ngoại khoa trước đây
- Cần phải xem xét kỹ lưỡng và tìm hiểu hồ sơ bệnh án trước đây.((54. Brodsky JB. Bronchoscopic procedures for central airway obstruction. J Cardiothorac Vasc Anesth. 2003;17:638-646. Tóm lược))
- Cần nghiên cứu kỹ các bệnh ác tính đang hoạt động hoặc trước đây, vì phần lớn bệnh nhân bị CAO ác tính có khối u nguyên phát giai đoạn cuối hoặc tái phát sau khi sử dụng phác đồ hóa xạ trị trước đó.((17. Bolliger CT, Sutedja TG, Strausz J, et al. Therapeutic bronchoscopy with immediate effect: laser, electrocautery, argon plasma coagulation and stents. Eur Respir J. 2006;27:1258-1271. Toàn văn Tóm lược)) Cũng cần lưu ý tiền sử gia đình về bệnh ác tính
- Phải xem xét tiền sử các bệnh quan trọng cần thở máy, có hoặc không có đặt nội khí quản gây chấn thương hoặc đặt ống mở khí quản.
- Cũng phải xem xét các can thiệp phẫu thuật trước đây như cắt bỏ phổi, ghép phổi, hoặc phẫu thuật đầu và cổ.
- Biểu hiện các bệnh lý về khớp như u hạt với viêm nhiều mạch (trước đây được biết là bệnh u hạt Wegener) và viêm đa sụn tái phát là các dấu hiệu quan trọng.
- Các bệnh nhiễm trùng nhất định như bệnh lao hoặc bệnh nấm histoplasmosis làm tăng nguy cơ hẹp đường thở, và viêm khí quản cấp tính do vi khuẩn làm ảnh hưởng đến khu vực dưới thanh môn (ví dụ như bệnh bạch hầu) có thể làm tắc nghẽn đường thở do sưng nề niêm mạc và dịch tiết dày, có mủ.
- Sự xuất hiện của các bệnh đồng mắc rất quan trọng vì bệnh nhân CAO thường có nhiều bệnh lý liên quan. Đang hút thuốc, đái tháo đường, tăng huyết áp, và điểm số cao trong thang điểm của Hiệp hội Gây mê Hoa Kỳ (ASA) cho thấy có sự tương quan với các biến chứng liên quan đến điều trị như chảy máu trong khi phẫu thuật và thiếu oxy máu.((55. Reddy C, Majid A, Michaud G, et al. Gas embolism following bronchoscopic argon plasma coagulation: a case series. Chest. 2008;134:1066-1069. Tóm lược))
Đánh giá nguy cơ hít sặc
- Cần đánh giá kỹ điều này. Hít phải các dị vật dẫn đến CAO liên quan đến trạng thái tinh thần thay đổi, say rượu, dùng thuốc quá liều, sử dụng thuốc an thần, co giật, và các bệnh lý thần kinh liên quan đến suy giảm chức năng nuốt như bệnh Parkinson.
Các triệu chứng biểu hiện
Bệnh nhân CAO thường ít triệu chứng với chất lượng cuộc sống bị suy giảm nghiêm trọng. Triệu chứng học của CAO rất đa dạng và không đặc hiệu. Các triệu chứng biểu hiện thường được ghi nhận nhiều nhất là khó thở và ho. Các triệu chứng khác thường được ghi nhận bao gồm ho ra máu, khàn giọng, khó chịu ở ngực, chứng khó thở khi nằm, và chứng khó nuốt.((1. Ernst A, Feller-Kopman D, Becker HD, et al. Central airway obstruction. Am J Respir Crit Care Med. 2004;169:1278-1297. Tóm lược)) ((2. Beamis JF Jr. Interventional pulmonology techniques for treating malignant large airway obstruction: an update. Curr Opin Pulm Med. 2005;11:292-295. Tóm lược)) ((8. Mehta AC, Harris RJ, De Boer GE. Endoscopic management of benign airway stenosis. Clin Chest Med. 1995;16:401-413. Tóm lược)) ((20. Seijo LM, Sterman DH. Interventional pulmonology. N Engl J Med. 2001;344:740-749. Tóm lược)) ((21. Lee P, Kupeli E, Mehta AC. Therapeutic bronchoscopy in lung cancer: laser therapy, electrocautery, brachytherapy, stents, and photodynamic therapy. Clin Chest Med. 2002;23:241-256. Tóm lược)) ((30. Dutau H, Toutblanc B, Lamb C, et al. Use of the Dumon Y-stent in the management of malignant disease involving the carina: a retrospective review of 86 patients. Chest. 2004;126:951-958. Tóm lược)) ((54. Brodsky JB. Bronchoscopic procedures for central airway obstruction. J Cardiothorac Vasc Anesth. 2003;17:638-646. Tóm lược)) ((56. Wahidi MM, Herth FJ, Ernst A. State of the art: interventional pulmonology. Chest. 2007;131:261-274. Tóm lược)) ((57. Jabbardarjani H, Herth F, Kiani A, et al. Central airway obstruction masquerading as difficult-to-treat asthma: A retrospective study. J Bronchology Interv Pulmonol. 2009;16:6-9. Tóm lược))
Khó thở là dấu hiệu muộn. Khó thở liên tục, xảy ra khi nghỉ ngơi hoặc khi gắng sức, đôi khi liên quan đến tư thế với tình trạng thở nặng nhọc ở tư thế nằm (nghĩa là khó thở khi nằm) do các khối u lớn trong lồng ngực chèn ép về giải phẫu, và không đáp ứng với thuốc giãn phế quản. Mức độ khó thở không nhất thiết phải tương quan với mức độ tắc nghẽn.
Ho thường có mạn tính, dai dẳng, và ho khan, nhưng có thể biểu hiện cấp tính trong dị vật đường thở hoặc đờm có mủ trong viêm hổi sau tắc nghẽn.
Nếu tắc nghẽn nhẹ, bệnh nhân có thể không có triệu chứng, vì hạn chế thông khí không đáng kể. Tuy nhiên, kể cả trong tắc nghẽn nhẹ, trong giai đoạn nhiễm trùng hô hấp cấp tính, phù nề phối hợp và tích tụ chất tiết có thể làm giảm nghiêm trọng lòng đường thở ở vị trí hẹp, dẫn đến suy hô hấp nhanh chóng.((1. Ernst A, Feller-Kopman D, Becker HD, et al. Central airway obstruction. Am J Respir Crit Care Med. 2004;169:1278-1297. Tóm lược))
Khi hạn chế thông khí đạt đến điểm tới hạn, các triệu chứng tiến triển, và đến 54% bệnh nhân bị hẹp khí quản biểu hiện suy hô hấp.((1. Ernst A, Feller-Kopman D, Becker HD, et al. Central airway obstruction. Am J Respir Crit Care Med. 2004;169:1278-1297. Tóm lược)) Đường kính của lòng khí quản phải <8 mm mới xuất hiện khó thở khi gắng sức và <5 mm đối với khó thở khi nghỉ.((1. Ernst A, Feller-Kopman D, Becker HD, et al. Central airway obstruction. Am J Respir Crit Care Med. 2004;169:1278-1297. Tóm lược)) ((54. Brodsky JB. Bronchoscopic procedures for central airway obstruction. J Cardiothorac Vasc Anesth. 2003;17:638-646. Tóm lược)) ((56. Wahidi MM, Herth FJ, Ernst A. State of the art: interventional pulmonology. Chest. 2007;131:261-274. Tóm lược)) Những người mắc bệnh phổi có trước đó (ví dụ như COPD) có thể biểu hiện triệu chứng với mức độ tắc nghẽn nhẹ hơn.
Khó thở khởi phát đột ngột có thể cho thấy dị vật đường thở. Tam chứng kinh điểm gồm ho, thở khò khè, và mắc nghẹn do dị vật đường thở chỉ xuất hiện ở một tỉ lệ rất nhỏ người trưởng thành, do phần lớn các hạt hít phải không hoàn toàn làm tắc nghẽn đường thở và gây bít tắc đoạn xa (thường gặp nhất là ở phế quản hạ thùy bên phải).((45. Rafanan AL, Mehta AC. Adult airway foreign body removal: what’s new? Clin Chest Med. 2001;22:319-330. Tóm lược)) Tuy nhiên, ở trẻ em, tắc nghẽn thường là ở đường thở trung tâm.((45. Rafanan AL, Mehta AC. Adult airway foreign body removal: what’s new? Clin Chest Med. 2001;22:319-330. Tóm lược))
Ho ra máu thường gặp, nhất là ở các tổn thương khí quản, và có thể nặng, mặc dù hầu hết các nghiên cứu cho biết ho ra máu nhẹ đến vừa. Các khối u như ung thư biểu mô tế bào vảy, khối u đường thở nguyên phát (khối u carcinoid và ung thư biểu mô dạng nang tuyến), di căn nội phế quản, nhiễm trùng (ví dụ như bệnh lao), bệnh viêm (ví dụ như u hạt với viêm nhiều mạch [trước đây được biết là bệnh u hạt Wegener]), và khối u đường thở lành tính (ví dụ như u mô thừa) thường làm ho ra máu. Viêm phế quản mạn tính thường biểu hiện đờm có máu, đờm có mủ, có thể gây hiểu lầm khi chẩn đoán CAO.((58. Israel RH, Poe RH. Hemoptysis. Clin Chest Med. 1987;8:197-205. Tóm lược))
Chứng khó nuốt có thể biểu hiện ở bệnh nhân mắc bệnh ác tính đường thở lớn gây chèn ép thực quản, hoặc với bệnh ác tính thực quản có xâm lấn nội phế quản.
Hẹp khí quản thứ phát do đặt nội khí quản dẫn đến khó thở, ho, và khàn giọng trong vòng 5 tuần sau khi rút ống. Khàn giọng cũng liên quan đến bệnh ác tính đường thở trên.
Viêm phổi tái phát thường gặp, biểu hiện khó thở, đờm mủ, sốt, và rét run.((57. Jabbardarjani H, Herth F, Kiani A, et al. Central airway obstruction masquerading as difficult-to-treat asthma: A retrospective study. J Bronchology Interv Pulmonol. 2009;16:6-9. Tóm lược))
Cần phải rất nghi ngờ chẩn đoán tắc nghẽn khí quản liên quan đến mô hạt ở bệnh nhân thở máy hoặc mở khí quản. Ở những bệnh nhân này, không thể cai máy, áp lực đường thở cao trong máy thở, và chuyển sang thở rít hoặc khó thở tăng sau khi rút máy thở hoặc bịt ống mở khí quản là các dấu hiệu chẩn đoán.
Khám lâm sàng
Khám hô hấp
- Nghe phổi có thể nghe thấy thở rít, thở khò khè, rales nổ khu trú, hoặc đông đặc đại thể, tùy theo vị trí, kích thước, và nguyên nhân bệnh tiềm ẩn của CAO.
- Thở rít tiến triển khi đường kính của đường thở <5 mm và biểu hiện hẹp dưới thanh môn hoặc hẹp khí quản nặng.((59. Hollingsworth HM. Wheezing and stridor. Clin Chest Med. 1987;8:231-240. Tóm lược)) Thở rít khi hít vào cho thấy tắc nghẽn đường thở ngoài ngực ở hoặc trên dây thanh âm và có thể nghe rõ nhất qua cổ,((14. Aboussouan LS, Stoller JK. Diagnosis and management of upper airway obstruction. Clin Chest Med. 1994;15:35-53. Tóm lược)) trong khi đó, tiếng thở rít khi thở ra có thể do tắc nghẽn trong ngực.((54. Brodsky JB. Bronchoscopic procedures for central airway obstruction. J Cardiothorac Vasc Anesth. 2003;17:638-646. Tóm lược)) Thở rít hai thì là biểu hiện trong hẹp dưới thanh môn hoặc hẹp khí quản.((14. Aboussouan LS, Stoller JK. Diagnosis and management of upper airway obstruction. Clin Chest Med. 1994;15:35-53. Tóm lược)) Nghiệm pháp giúp tăng lưu lượng khí như tăng thông khí có thể làm chứng thở rít nặng hơn, và gập cong cổ có thể làm thay đổi cường độ của nó.((31. Fishman AP, Elias JA, Fishman JA, et al. Fishman’s pulmonary diseases and disorders. 4th ed. New York, NY: McGraw-Hill; 2008.))
- Thở khò khè có thể biểu hiện khi hít vào hoặc thở ra. Vị trí thở khò khè không phải lúc nào cũng phù hợp với vị trí nghẽn thông khí, và có thể nghe thấy qua khí quản hoặc phổi.((59. Hollingsworth HM. Wheezing and stridor. Clin Chest Med. 1987;8:231-240. Tóm lược)) Tiếng khò khè một bên cho thấy tắc nghẽn đoạn xa đến ngã ba khí phế quản. Tiếng khò khè cũng có thể theo tư thế và không đáp ứng với thuốc giãn phế quản.((1. Ernst A, Feller-Kopman D, Becker HD, et al. Central airway obstruction. Am J Respir Crit Care Med. 2004;169:1278-1297. Tóm lược)) ((8. Mehta AC, Harris RJ, De Boer GE. Endoscopic management of benign airway stenosis. Clin Chest Med. 1995;16:401-413. Tóm lược))
- Trong các biểu hiện CAO nặng, có thể quan sát thấy tâm trạng cực kỳ lo âu, thở nhanh, nhịp tim nhanh, sử dụng cơ phụ, co thắt xương ức, mở rộng cổ, và chứng xanh tím và có thể báo hiệu nguy cơ ngừng hô hấp.
Hình chụp ban đầu
Cần chụp X quang ngực thẳng ở mỗi bệnh nhân nghi ngờ mắc CAO.((1. Ernst A, Feller-Kopman D, Becker HD, et al. Central airway obstruction. Am J Respir Crit Care Med. 2004;169:1278-1297. Tóm lược)) ((60. Simoff MJ, Sterman DH, Ernst A (eds). Thoracic endoscopy. Advances in interventional pulmonology. Malden, MA: Blackwell; 2006.)) Mặc dù chẩn đoán không thường xuyên và với độ nhạy để phát hiện các bất thường trong khí quản và phế quản chính khoảng 66%, chụp x quang ngực có thể cho thấy bệnh lý rõ ràng như di lệch khí quản do tổn thương kế cận.((13. Santacruz JF, Mehta AC. Airway complications and management after lung transplantation: ischemia, dehiscence, and stenosis. Proc Am Thorac Soc. 2009;6:79-93. Tóm lược)) ((61. Collins J, Stern EJ. Chest radiology. The essentials. 2nd ed. Philadelphia, PA: Wolters Kluwer; 2008.))
Đặc điểm phân biệt tắc nghẽn đường thở trên ảnh chụp x quang ngực là phát hiện bẫy khí trên phim pha thở ra. Bẫy khí có đặc điểm là phổi không giảm thể tích và tăng độ đục khi thở ra so với khi hít vào, cũng như dịch chuyển trung thất về bên không có bẫy khí. Bẫy khí xảy ra khi tổn thương nội phế quản gây tắc nghẽn van kiểm.((61. Collins J, Stern EJ. Chest radiology. The essentials. 2nd ed. Philadelphia, PA: Wolters Kluwer; 2008.))
Có thể thấy hình khuyết khí quản-phổi và là dấu hiệu cho thấy dịch nhầy hoặc khối u. Phát hiện thường gặp khác, nhất là trong ung thư biểu mô tế bào vảy trung tâm, là viêm phổi và xẹp phổi phía sau tắc nghẽn. Ở người lớn bị xẹp thùy phổi, luôn xem xét khối u tắc nghẽn trung tâm.((61. Collins J, Stern EJ. Chest radiology. The essentials. 2nd ed. Philadelphia, PA: Wolters Kluwer; 2008.)) Ngoài ra, xẹp thùy phổi hoặc toàn bộ phổi do tắc nghẽn phế quản chính liên quan đến khối u.
‘Dấu hiệu S vàng’ liên quan đến sự xuất hiện của khối u tắc nghẽn trung tâm. Khi khối u trung tâm lớn gây xẹp phổi thùy, phần phổi ngoại vi bị xẹp và một phần trung tâm của phổi không bị xẹp do sự xuất hiện của khối u. Dải mờ ở phổi có dạng lõm về phía phổi ngoại biên nhưng lồi lên về phía trung tâm, và dải có hình dạng chữ ‘S’ hoặc ‘S đảo ngược’.((61. Collins J, Stern EJ. Chest radiology. The essentials. 2nd ed. Philadelphia, PA: Wolters Kluwer; 2008.)) [Fig-7]
Soi phế quản
Soi phế quản, dù bằng ống mềm hay ống cứng, là xét nghiệm đặc hiệu và nhạy cảm nhất đối với CAO và cần thiết để đánh giá tình trạng tắc nghẽn đường thở.((8. Mehta AC, Harris RJ, De Boer GE. Endoscopic management of benign airway stenosis. Clin Chest Med. 1995;16:401-413. Tóm lược)) ((20. Seijo LM, Sterman DH. Interventional pulmonology. N Engl J Med. 2001;344:740-749. Tóm lược)) ((60. Simoff MJ, Sterman DH, Ernst A (eds). Thoracic endoscopy. Advances in interventional pulmonology. Malden, MA: Blackwell; 2006.)) ((62. Jeon K, Kim H, Yu CM, et al. Rigid bronchoscopic intervention in patients with respiratory failure caused by malignant central airway obstruction. J Thorac Oncol. 2006;1:319-323. Tóm lược))
Quan sát trực tiếp qua soi phế quản có thể cung cấp thông tin về vị trí và hình thái của tổn thương, số lượng trong lòng đường thở, và sự xuất hiện chèn ép ngoài lòng đường thở, đường kính cũng như chiều dài của tổn thương. Nó cũng cho phép đánh giá mô xung quanh, nhất là đường thở ở xa vị trí tắc nghẽn. Ngoài ra, có thể lấy mô để chẩn đoán giải phẫu bệnh nếu cần.((1. Ernst A, Feller-Kopman D, Becker HD, et al. Central airway obstruction. Am J Respir Crit Care Med. 2004;169:1278-1297. Tóm lược))
Soi phế quản chẩn đoán bằng ống mềm có nhiều trở ngại và cần thực hiện cẩn trọng. Nó không thể cho phép đánh giá đầy đủ bệnh ngoài lòng đường thở hoặc đường thở ở xa vị trí tắc nghẽn. Cũng có thể khó và nguy hiểm trong trường hợp tắc nghẽn nghiêm trọng, vì bản thân thủ thuật soi phế quản sẽ làm tắc nghẽn thêm lòng đường thở vốn đã hẹp, do đó làm hạn chế sự thông khí.((17. Bolliger CT, Sutedja TG, Strausz J, et al. Therapeutic bronchoscopy with immediate effect: laser, electrocautery, argon plasma coagulation and stents. Eur Respir J. 2006;27:1258-1271. Toàn văn Tóm lược)) Lòng đường thở hẹp cũng là nguy cơ tắc nghẽn sau đó sau khi soi phế quản bằng ống mềm nếu xảy ra bài tiết, sưng, hoặc chảy máu ở vị trí chít hẹp. An thần vừa trong khi thực hiện thủ thuật có thể làm giảm thông khí và làm giãn các cơ hô hấp, khiến đường thở có khả năng không ổn định. Vì những lý do này, cần phải có một nhóm để kiểm soát đường thở tiến triển khi soi phế quản chẩn đoán bằng ống mềm trong CAO.((1. Ernst A, Feller-Kopman D, Becker HD, et al. Central airway obstruction. Am J Respir Crit Care Med. 2004;169:1278-1297. Tóm lược))
Soi phế quản can thiệp trong CAO thường có 2 bước với thủ thuật soi phế quản chẩn đoán ban đầu sau đó là soi phế quản điều trị. Có thể sử dụng soi phế quản ống mềm như là thủ thuật duy nhất ở bệnh nhân ổn định, vì hầu hết các thủ thuật soi phế quản điều trị can thiệp có thể được thực hiện bằng kỹ thuật này.
Trong trường hợp tắc nghẽn nặng có dấu hiệu suy hô hấp, các xét nghiệm chẩn đoán bao gồm soi phế quản sơ bộ bằng ống mềm có thể không khả thi, và cần thực hiện ngay lập tức soi phế quản bằng ống cứng.((60. Simoff MJ, Sterman DH, Ernst A (eds). Thoracic endoscopy. Advances in interventional pulmonology. Malden, MA: Blackwell; 2006.)) Soi phế quản bằng ống cứng rất hữu ích trong đánh giá và điều trị CAO, vì đó là cách kiểm soát đường thở an toàn và hiệu quả, cung cấp khả năng thông khí và bão hòa oxy cho bệnh nhân trong khi thực hiện các thủ thuật can thiệp chẩn đoán và điều trị đường thở.((15. Bolliger CT, Mathur PN, Beamis JF, et al. ERS/ATS statement on interventional pulmonology. European Respiratory Society. Eur Respir J. 2002;19:356-373. Toàn văn Tóm lược)) ((60. Simoff MJ, Sterman DH, Ernst A (eds). Thoracic endoscopy. Advances in interventional pulmonology. Malden, MA: Blackwell; 2006.)) ((62. Jeon K, Kim H, Yu CM, et al. Rigid bronchoscopic intervention in patients with respiratory failure caused by malignant central airway obstruction. J Thorac Oncol. 2006;1:319-323. Tóm lược)) ((63. Ayers ML, Beamis JF Jr. Rigid bronchoscopy in the twenty-first century. Clin Chest Med. 2001;22:355-364. Tóm lược)) ((64. Ko-Pen W, Mehta AC, Turner JF. Flexible bronchoscopy. 2nd ed. Malden, MA: Blackwell; 2004.)) ((65. Ernst A, Silvestri GA, Johnstone D. Interventional pulmonary procedures: guidelines from the American College of Chest Physicians. Chest. 2003;123:1693-1717. Tóm lược)) Ngoài ra, có thể sử dụng ống soi phế quản mềm qua ống cứng nến cần.
Phương tiện chụp hình ảnh tiên tiến hơn
Chụp cắt lớp vi tính (bao gồm chụp CT độ phân giải cao, chụp CT đa đầu thu, và soi phế quản thực tế ảo)
- Chụp CT ngực là biện pháp đánh giá đường thở không xâm lấn chính xác nhất, cho phép lập kế hoạch chẩn đoán và điều trị trong CAO.
- CT độ phân giải cao (HRCT) được xem là lựa chọn xét nghiệm hình ảnh để chẩn đoán CAO.((60. Simoff MJ, Sterman DH, Ernst A (eds). Thoracic endoscopy. Advances in interventional pulmonology. Malden, MA: Blackwell; 2006.)) CT là phương pháp chẩn đoán hình ảnh tốt hơn chụp x quang ngực trong phát hiện các bất thường khí quản và phế quản chính, với độ nhạy cảm được ghi nhận là 97%.((61. Collins J, Stern EJ. Chest radiology. The essentials. 2nd ed. Philadelphia, PA: Wolters Kluwer; 2008.))
- CT cho phép xác định loại tổn thương tắc nghẽn (trong lòng đường thở, ngoài lồng ngực, hoặc kết hợp cả hai) và tình trạng đường thở đoạn xa vị trí tắc nghẽn, chiều dài và đường kính của tổn thương, và mối liên hệ của nó với các cấu trúc gần bên bao gồm các mạch máu.((1. Ernst A, Feller-Kopman D, Becker HD, et al. Central airway obstruction. Am J Respir Crit Care Med. 2004;169:1278-1297. Tóm lược))
- Hẹp khí quản được định nghĩa là hẹp khu trú hoặc lan tỏa trong lòng khí quản. Mặc dù hình chụp CT cho thấy hình ảnh giải phẫu chính xác của thành và lòng khí quản, nhưng chúng bị hạn chế trong việc phát hiện các vị trí hẹp đường thở nhẹ và thường đánh giá thấp chiều dài chít hẹp khí quản và phế quản.
- Các khối u trong khí quản và bằng chứng chèn ép khí quản từ bên ngoài, cũng như bệnh khí quản lành tính lan tỏa khác, có thể rõ ràng.((66. Chung JH, Kanne JP. Multidetector-row computed tomography of diffuse tracheal disease: pictorial review. J Bronchol Interv Pulmonol. 2009;16:28-36. Tóm lược)) Cũng có thể nhìn thấy viêm phổi sau tăc nghẽn, xẹp phổi, và xẹp thùy phổi.
- Có thể phát hiện hình khuyết khí phế quản, cho thấy tổn thương khối choángchỗ trong phế quản (ví dụ như khối u hoặc dịch nhầy) và xác định được vị trí cũng như mức độ của chúng trong và xung quanh đường thở trung tâm.
- Chụp CT đa đầu thu (MDCT) có khả năng cho các lát cắt độ phân giải cao liên tục hoặc gối lên nhau với độ dày từ 0,5 mm đến 2 mm toàn bộ lồng ngực trong một lần nín thở, do đó, làm tăng khả năng phát hiện các tổn thương đường thở như các u nội phế quản (bao gồm những khối u trong đường thở trung tâm) mà chụp CT thông thường sử dụng CT các lát cắt 7-10 mm có thể bỏ sót.((37. Naidich DP, Webb WR, Muller NL, et al. Computed tomography and magnetic resonance of the thorax. 4th ed. Philadelphia, PA: Lippincott Williams & Wilkins; 2007.)) [Fig-8] [Fig-9]
- MDCT cho phép sử dụng kỹ thuật dựng hình tái tạo đa bình diện (MPR) có chất lượng cao, biểu hiện bên ngoài với các kiểu hiển thị bề mặt 3D, và biểu hiện thể tích với kết xuất đồ họa bên trong (được gọi là soi phế quản thực tế ảo), giúp ước tính chính xác hơn chiều dài các tổn thương khí quản và phế quản.((37. Naidich DP, Webb WR, Muller NL, et al. Computed tomography and magnetic resonance of the thorax. 4th ed. Philadelphia, PA: Lippincott Williams & Wilkins; 2007.)) ((67. Boiselle PM. Imaging of the large airways. Clin Chest Med. 2008;29:181-193. Tóm lược)) [Fig-10] [Fig-11] [Fig-12]
- Kỹ thuật soi phế quản thực tế ảo không xâm lấn giống như soi phế quản bằng ống mềm để quan sát đường thở trung tâm và phát hiện các tổn thương tắc nghẽn phế quản (cả trong lòng đường thở và bên ngoài) và các vị trí hẹp đường thở khu trú.((37. Naidich DP, Webb WR, Muller NL, et al. Computed tomography and magnetic resonance of the thorax. 4th ed. Philadelphia, PA: Lippincott Williams & Wilkins; 2007.)) ((68. Finkelstein SE, Summers RM, Nguyen DM, et al. Virtual bronchoscopy for evaluation of malignant tumors of the thorax. J Thorac Cardiovasc Surg. 2002;123:967-972. Tóm lược)) ((69. De Wever W, Bogaert J, Verschakelen JA. Virtual bronchoscopy: accuracy and usefulness – an overview. Semin Ultrasound CT MR. 2005;26:364-373. Tóm lược)) Điều này cũng giúp lập kế hoạch thực hiện các thủ thuật can thiệp như đặt stent đường thở.((69. De Wever W, Bogaert J, Verschakelen JA. Virtual bronchoscopy: accuracy and usefulness – an overview. Semin Ultrasound CT MR. 2005;26:364-373. Tóm lược))
- Chụp CT và MPR thể hiện chính xác vị trí và mức độ hẹp khí quản và phế quản chính với độ nhạy cảm là
93%, tính đặc hiệu là 100%, và tính chính xác là 94%.((70. Whyte RI, Quint LE, Kazerooni EA, et al. Helical computed tomography for the evaluation of tracheal stenosis. Ann Thorac Surg. 1995;60:27-30. Tóm lược)) Phát hiện chính xác hẹp phế quản sau ghép phổi là 94%.((71. Quint LE, Whyte RI, Kazerooni EA, et al. Stenosis of the central airways: evaluation by using helical CT with multiplanar reconstructions. Radiology. 1995;194:871-877. Tóm lược)) - Kết hợp chụp CT ngực xoắn ốc đa lát cắt động khi hít vào và thở ra giúp chẩn đoán tình trạng nhuyễn khí phế quản.((12. Murgu SD, Colt HG. Complications of silicone stent insertion in patients with expiratory central airway collapse. Ann Thorac Surg. 2007;84:1870-1877. Tóm lược)) Nhuyễn đường thở trung tâm được xác định là diện tích mặt cắt ngang giảm >50% trên hình ảnh thở ra so với hình ảnh hít vào.((67. Boiselle PM. Imaging of the large airways. Clin Chest Med. 2008;29:181-193. Tóm lược)) [Fig-13]
Chụp MRI ngực
- Chụp MRI ngực giúp đánh giá thanh quản, khí quản đoạn gần, khối u ở trung thất và rốn phổi, và phân biệt giữa khối u mạch máu và mô mềm.((60. Simoff MJ, Sterman DH, Ernst A (eds). Thoracic endoscopy. Advances in interventional pulmonology. Malden, MA: Blackwell; 2006.))
- Có thể cho các hình ảnh ngực đa bình diện mà không cần chất cản quang, và đặc biệt rõ ràng khi quan sát các cấu trúc mạch máu xung quanh đường thở như vòng mạch máu hoặc phình mạch có thể làm chèn ép lên khí quản.((31. Fishman AP, Elias JA, Fishman JA, et al. Fishman’s pulmonary diseases and disorders. 4th ed. New York, NY: McGraw-Hill; 2008.))
Kiểm tra chức năng phổi
Phân tích dung kế và đồ thị lưu lượng thể tích là một phần quan trọng trong đánh giá CAO và cần thực hiện các xét nghiệm chức năng phổi nếu có thể.
Đồ thị lưu lượng-thể tích (FVL)
- Đánh giá hình dạng của FVL cho phép nhận biết và phân loại tắc nghẽn đường thở trên (UAO) là động (không cố định hoặc thay đổi) ngoài ngực, động (không cố định hoặc thay đổi) trong ngực, và tắc nghẽn đường thở trên cố định. Khí quản được chia thành các phần ngoài ngực (một phần ba khí quản phía trên khuyết cảnh xương ức) và trong ngực (hai phần ba khí quản bên dưới khuyết cảnh xương ức)
- Trong tắc nghẽn đường thở trên ngoài ngực động, trong khi hít vào gắng sức, phần ngoài ngực của khí quản có thể có một nếp gấp nổi bật và lưu lượng khí chậm hơn, tạo thành phiến ‘dẹt’ khi hít vào.((13. Santacruz JF, Mehta AC. Airway complications and management after lung transplantation: ischemia, dehiscence, and stenosis. Proc Am Thorac Soc. 2009;6:79-93. Tóm lược)) Trong tắc nghẽn đường thở trên trong ngực động, trong khi thở ra gắng sức, phần trong ngực của khí quản có thể có một nếp gấp nổi bật và lưu lượng khí chậm hơn, tạo thành phiến ‘dẹt’ khi thở ra.((13. Santacruz JF, Mehta AC. Airway complications and management after lung transplantation: ischemia, dehiscence, and stenosis. Proc Am Thorac Soc. 2009;6:79-93. Tóm lược)) Trong các tổn thương tắc nghẽn cố định ở đường thở trên, hạn chế thông khí không làm thay đổi đáp ứng với các thay đổi áp lực xuyên thành trong khi hít vào và thở ra, tạo thành các vòng ‘dẹt’ hít vào và thở ra.((13. Santacruz JF, Mehta AC. Airway complications and management after lung transplantation: ischemia, dehiscence, and stenosis. Proc Am Thorac Soc. 2009;6:79-93. Tóm lược)) [Fig-14] [Fig-15] [Fig-16]
- FVL có xem xét đến các đặc tính động của đường thở như những thay đổi đường kính của đường thở trên do thay đổi áp lực xuyên thành do các nghiệm pháp hít vào và thở ra gắng sức trong khi đo chức năng hô hấp gây ra.
- Do không quan sát thấy các dấu hiệu theo dõi điển hình tắc nghẽn khí quản cho đến khi lòng đường thở bị hẹp nghiêm trọng (đường kính 8-10 mm), FVL không rất nhạy cảm trong phát hiện UAO.((1. Ernst A, Feller-Kopman D, Becker HD, et al. Central airway obstruction. Am J Respir Crit Care Med. 2004;169:1278-1297. Tóm lược)) ((14. Aboussouan LS, Stoller JK. Diagnosis and management of upper airway obstruction. Clin Chest Med. 1994;15:35-53. Tóm lược)) ((31. Fishman AP, Elias JA, Fishman JA, et al. Fishman’s pulmonary diseases and disorders. 4th ed. New York, NY: McGraw-Hill; 2008.))
- Ở bệnh nhân mắc bệnh phổi có trước đó (ví dụ như COPD), FVL có thể không hiển thị cấu hình được mô tả do không thể tạo ra mức lưu lượng đủ cao và sự hiện diện của tình trạng nghẽn thông khí ở nhiều vị trí giải phẫu.((1. Ernst A, Feller-Kopman D, Becker HD, et al. Central airway obstruction. Am J Respir Crit Care Med. 2004;169:1278-1297. Tóm lược)) Do đó, các tổn thương trung tâm không được nhận biết đầy đủ với FVL ở những bệnh nhân này.((14. Aboussouan LS, Stoller JK. Diagnosis and management of upper airway obstruction. Clin Chest Med. 1994;15:35-53. Tóm lược))
Đo chức năng hô hấp
- Do khả năng gây suy hô hấp, không cần đo chức năng hô hấp ở những bệnh nhân bị suy hô hấp hoặc CAO tiến triển.((1. Ernst A, Feller-Kopman D, Becker HD, et al. Central airway obstruction. Am J Respir Crit Care Med. 2004;169:1278-1297. Tóm lược))
- Không quan sát thấy tình trạng giảm đáng kể thể tích thở ra gắng sức trong 1 giây (FEV1) cho đến khi đường kính tại vị tri tắc nghẽn giảm uống 6 mm. Do đó, có thể thấy những thay đổi FVL trước khi tiến triển thành FEV1 bất thường.((1. Ernst A, Feller-Kopman D, Becker HD, et al. Central airway obstruction. Am J Respir Crit Care Med. 2004;169:1278-1297. Tóm lược))
- Mức lưu lượng đỉnh khi thở ra (PEFR) và tự thông khí tối đa (MVV) có thể nhạy cảm hơn FEV1 để phát hiện
UAO. - Nếu PEFR giảm không tương xứng với FEV1 giảm khi đo chức năng hô hấp gắng sức, cần nghi ngờ UAO.((14. Aboussouan LS, Stoller JK. Diagnosis and management of upper airway obstruction. Clin Chest Med. 1994;15:35-53. Tóm lược)) ((31. Fishman AP, Elias JA, Fishman JA, et al. Fishman’s pulmonary diseases and disorders. 4th ed. New York, NY: McGraw-Hill; 2008.)) Thường quan sát thấy tỷ lệ MVV so với FEV1 dưới 25% trong UAO, và cần xem xét chẩn đoán khi MVV giảm liên quan đến FEV1 bình thường.((31. Fishman AP, Elias JA, Fishman JA, et al. Fishman’s pulmonary diseases and disorders. 4th ed. New York, NY: McGraw-Hill; 2008.))
Siêu âm nội phế quản (EBUS)
EBUS được sử dụng thành công trong đánh giá và điều trị CAO.((1. Ernst A, Feller-Kopman D, Becker HD, et al. Central airway obstruction. Am J Respir Crit Care Med. 2004;169:1278-1297. Tóm lược)) Có thể sử dụng để xác định sự hiện diện của bệnh ngoài sụn và mức độ ảnh hưởng đường thở, và để nhận biết đoạn xa của tổn thương tắc nghẽn.
Các yếu tố nguy cơ
Mạnh
Ung thư phổi
- Nguyên nhân thường gặp nhất của tắc nghẽn đường thở trung tâm (CAO) ác tính, và có thể của tất cả các loại tắc nghẽn khí phế quản là sự lan rộng trực tiếp từ khối u kế cận, thường gặp nhất là ung thư biểu mô phế quản.((1. Ernst A, Feller-Kopman D, Becker HD, et al. Central airway obstruction. Am J Respir Crit Care Med. 2004;169:1278-1297. Tóm lược)) ((20. Seijo LM, Sterman DH. Interventional pulmonology. N Engl J Med. 2001;344:740-749. Tóm lược)) Loại tế bào thường gặp nhất được ghi nhận là ung thư biểu mô tế bào vảy (SCC), chiếm hơn phân nửa số ca tắc nghẽn đường thở trung tâm liên quan đến ung thư phổi không tế bào nhỏ (NSCLC).((27. Cosano Povedano A, Muñoz Cabrera L, Cosano Povedano FJ, et al. Endoscopic treatment of central airway stenosis: five years’ experience. Arch Bronconeumol. 2005;41:322-327. Tóm lược)) ((28. Chhajed PN, Eberhardt R, Dienemann H, et al. Therapeutic bronchoscopy interventions before surgical resection of lung cancer. Ann Thorac Surg. 2006;81:1839-1843. Tóm lược))
Bệnh đường thở ác tính nguyên phát
- Các bệnh đường thở ác tính nguyên phát khá hiếm gặp, chiếm 3% đến 5% các khối u phổi. Tuy nhiên, u carcinoid và ung thư biểu mô dạng nang tuyến thường nằm ở trung tâm.((31. Fishman AP, Elias JA, Fishman JA, et al. Fishman’s pulmonary diseases and disorders. 4th ed. New York, NY: McGraw-Hill; 2008.))
Hút thuốc
- Hút thuốc liên quan rất chặt chẽ với ung thư phổi và cụ thể là với phân nhóm tế bào vảy.((23. Alberg AJ, Ford JG, Samet JM. Epidemiology of lung cancer: ACCP evidence-based clinical practice guidelines (2nd edition). Chest. 2007;132(suppl 3):29S-55S. Tóm lược)) ((31. Fishman AP, Elias JA, Fishman JA, et al. Fishman’s pulmonary diseases and disorders. 4th ed. New York, NY: McGraw-Hill; 2008.))
Đường thở nhân tạo
- Bệnh nhân đặt đường thở nhân tạo lâu dài, bao gồm ống nội khí quản hoặc ống mở khí quản bị tăng nguy cơ phát triển mô hạt, nhuyễn khí quản, và hẹp dưới thanh môn hoặc khí quản. Đường thở nhân tạo có lẽ là nguyên nhân thường gặp nhất gây CAO không ác tính.((27. Cosano Povedano A, Muñoz Cabrera L, Cosano Povedano FJ, et al. Endoscopic treatment of central airway stenosis: five years’ experience. Arch Bronconeumol. 2005;41:322-327. Tóm lược)) ((35. George M, Lang F, Pasche P, et al. Surgical management of laryngotracheal stenosis in adults. Eur Arch Otorhinolaryngol. 2005;262:609-615. Tóm lược))
Stent khí phế quản
- Đặt stent đường thở đối với bệnh ác tính và không ác tính có tỷ lệ biến chứng đáng kể từ 15% đến 75%, trong đó có tắc nghẽn đường thở. Đường thở có thể bị tắc nghẽn do ảnh hưởng dịch nhầy, tắc nghẽn do mô hạt, di lệc stent, đặt stent sai vị trí, hoặc gãy stent.
[Fig-5]
Ống thông oxy qua khí quản
- Mặc dù ít khi sử dụng, nhưng ống thông oxy qua khí quản có thể làm tắc nghẽn đường thở do sự hình thành của các cục nhầy.((15. Bolliger CT, Mathur PN, Beamis JF, et al. ERS/ATS statement on interventional pulmonology. European Respiratory Society. Eur Respir J. 2002;19:356-373. Toàn văn Tóm lược))
Ghép phổi
- Tỷ lệ biến chứng đường thở sau khi ghép phổi dao động từ 1,6% đến 32%. Trong số này, hẹp phế quản, hình thành quá mức mô hạt ở ngoài, và nhuyễn khí phế quản có thể biểu hiện thành CAO. Hẹp phế quản là biến chứng đường thở thường gặp nhất quan sát thấy sau khi ghép phổi.((13. Santacruz JF, Mehta AC. Airway complications and management after lung transplantation: ischemia, dehiscence, and stenosis. Proc Am Thorac Soc. 2009;6:79-93. Tóm lược)) [Fig-4]
Rối loạn thần kinh nhận thức và thần kinh cơ
- Bệnh thần kinh và thần kinh cơ là yếu tố nguy cơ đối với dị vật đường thở ở người lớn. Các bệnh nhân sống ở trung tâm điều dưỡng hoặc cơ sở chăm sóc tâm thần, và bệnh nhân mắc bệnh Parkinson, di chứng thần kinh nhận thức sau đột quỵ, hoặc với trạng thái tinh thần bị suy nhược do thuốc an thần hoặc say rượu có nhiều khả năng bị ngạt thở do hít sặc.((16. Folch E, Mehta AC. Airway interventions in the tracheobronchial tree. Semin Respir Crit Care Med. 2008;29:441-452. Tóm lược)) ((45. Rafanan AL, Mehta AC. Adult airway foreign body removal: what’s new? Clin Chest Med. 2001;22:319-330. Tóm lược))
Viêm đa sụn tái phát
- Mặc dù viêm đa sụn tái phát là bệnh hiếm gặp, nó cho thấy là một yếu tố nguy cơ đáng kể, vì 50% bệnh nhân mắc bệnh lý này sẽ tiến triển thành biến chứng đường thở. Đây là biểu hiện nặng nhất của bệnh và dự đoán tiên lượng xấu.((51. Sarodia BD, Dasgupta A, Mehta AC. Management of airway manifestations of relapsing polychondritis: case reports and review of literature. Chest. 1999;116:1669-1675. Tóm lược))
U hạt với viêm nhiều mạch (trước đây được biết là bệnh u hạt Wegener)
- Mặc dù là bệnh hiếm gặp, nhưng ảnh hưởng đường thở có thể biểu hiện ở 15% đến 55% ca bệnh, nhất là ở bệnh nhân <30 tuổi.((9. Polychronopoulos VS, Prakash UB, Golbin JM, et al. Airway involvement in Wegener’s granulomatosis. Rheum Dis Clin North Am. 2007;33:755-775. Tóm lược)) Tắc nghẽn đường thở có thể do hẹp dưới thanh môn hoặc khí phế quản, polyp khí quản hoặc phế quản, viêm đường thở, hoặc giả u.((52. Cordier JF, Valeyre D, Guillevin L, et al. Pulmonary Wegener’s granulomatosis: a clinical and imaging study of 77 cases. Chest. 1990;97:906-912. Tóm lược))Hẹp dưới thanh môn là biểu hiện đường thở thường gặp nhất, với tỷ lệ mắc bệnh được ghi nhận là từ 8,5% đến 50%.((9. Polychronopoulos VS, Prakash UB, Golbin JM, et al. Airway involvement in Wegener’s granulomatosis. Rheum Dis Clin North Am. 2007;33:755-775. Tóm lược)) Tỷ lệ hẹp phế quản là 13%.((53. Daum TE, Specks U, Colby TV, et al. Tracheobronchial involvement in Wegener’s granulomatosis. Am J Respir Crit Care Med. 1995;151:522-526. Tóm lược)) [Fig-6]
Nhuyễn khí phế quản
- Xẹp đường thở trung tâm khi thở ra có thể gây hạn chế lưu lượng do hẹp quá mức khí quản và phế quản chính trong khi thở ra, hậu quả của tình trạng nhuyễn khí phế quản hoặc xẹp đường thở động quá mức.((12. Murgu SD, Colt HG. Complications of silicone stent insertion in patients with expiratory central airway collapse. Ann Thorac Surg. 2007;84:1870-1877. Tóm lược)) Loại tắc nghẽn đường thở này thường có nghĩa là hẹp động hoặc chức năng.((19. Freitag L, Ernst A, Unger M, et al. A proposed classification system of central airway stenosis. Eur Respir J. 2007;30:7-12. Toàn văn Tóm lược))
Yếu
Nhiễm trùng nội phế quản
- Mặc dù hiếm khi gặp ở các nước phát triển, chít hẹp nội phế quản do bệnh lao (TB) được ghi nhận ở 10% đến 30% số bệnh nhân bị TB đã được soi phế quản ở Châu Á, Châu Phi, và Châu Mỹ La-tin, là những nơi thường gặp bệnh này. Phân nhóm này cho thấy một nhóm bệnh nhân có các triệu chứng đường thở.((43. David R, Duhamel M, James H, et al. Clinical atlas of airway diseases. Bronchoscopy, radiology, and pathology. Philadelphia, PA: Elsevier Saunders; 2005.))
- Bệnh nấm histoplasmosis có thể gây CAO do viêm xơ trung thất hoặc u hạt nội phế quản.((6. Manali ED, Saad CP, Krizmanich G, et al. Endobronchial findings of fibrosing mediastinitis. Respir Care. 2003;48:1038-1042. Toàn văn Tóm lược)) ((43. David R, Duhamel M, James H, et al. Clinical atlas of airway diseases. Bronchoscopy, radiology, and pathology. Philadelphia, PA: Elsevier Saunders; 2005.))
Bệnh ác tính ngoài ngực và lan xa
- Các khối u gần bên khác như ung thư tuyến giáp, thanh quản, và thực quản, có thể gây CAO do lan rộng trực tiếp hoặc đè nén đường thở. Tuy nhiên, những bệnh ác tính này ít gặp hơn nhiều so với ung thư phổi là nguyên nhân gây CAO.
- Di căn đường thở đoạn xa trực tiếp thường không phổ biến. Các bệnh ác tính ngoài ngực thường gặp nhất xâm lấn trực tiếp vào đường thở là ung thư biểu mô vú, tế bào thận, đại trực tràng, và tuyến giáp.((33. Kiryu T, Hoshi H, Matsui E, et al. Endotracheal/endobronchial metastases: clinicopathologic study with special reference to developmental modes. Chest. 2001;119:768-775. Tóm lược)) ((34. Shepherd MP. Endobronchial metastatic disease. Thorax. 1982;37:362-365. Toàn văn Tóm lược))
Các yếu tố về tiền sử và thăm khám
Các yếu tố chẩn đoán chủ yếu
Có các yếu tố nguy cơ (thường gặp)
- Các yếu tố nguy cơ quan trọng bao gồm: tiền sử bệnh ác tính, đặt ống nội khí quản và mở khí quản trước đây, thủ thuật phẫu thuật đầu và cổ hoặc phổi, tiền sử nhiễm trùng nội phế quản, bệnh viêm, hoặc rối loạn thần kinh cơ.
Khó thở (thường gặp)
- Có lẽ là phàn nàn thường gặp nhất, khó thở là dấu hiệu muộn. Dấu hiệu này liên tục, xảy ra khi nghỉ ngơi hoặc khi gắng sức, đôi khi liên quan đến tư thế với thở dốc ở tư thế nằm, và không đáp ứng với thuốc giãn phế quản. Mức độ khó thở không nhất thiết phải tương quan với mức độ tắc nghẽn. Đường kính của lòng khí quản phải <8 mm đối với xuất hiện khó thở khi gắng sức và <5 mm đối với khó thở khi nghỉ.((1. Ernst A, Feller-Kopman D, Becker HD, et al. Central airway obstruction. Am J Respir Crit Care Med. 2004;169:1278-1297. Tóm lược)) ((54. Brodsky JB. Bronchoscopic procedures for central airway obstruction. J Cardiothorac Vasc Anesth. 2003;17:638-646. Tóm lược)) ((56. Wahidi MM, Herth FJ, Ernst A. State of the art: interventional pulmonology. Chest. 2007;131:261-274. Tóm lược)) Những người mắc bệnh phổi có trước đó (ví dụ như COPD) có thể biểu hiện triệu chứng với mức độ tắc nghẽn nhẹ hơn.
Ho (thường gặp)
- Thường có tính mạn tính, dai dẳng, và ho khan, nhưng có thể biểu hiện cấp tính trong dị vật đường thở hoặc đờm có mủ trong viêm phổi sau tắc nghẽn.
Ho ra máu (thường gặp)
- Thường gặp, nhất là ở các tổn thương khí quản, và có thể nặng, mặc dù hầu hết các nghiên cứu cho biết ho ra máu nhẹ đến vừa. Các khối u như ung thư biểu mô tế bào vảy, khối u đường thở nguyên phát (các u carcinoid và ung thư biểu mô dạng nang tuyến), di căn nội phế quản, nhiễm trùng (ví dụ như bệnh lao), bệnh viêm (ví dụ như u hạt với viêm nhiều mạch [trước đây được biết là bệnh u hạt Wegener]), và khối u đường thở lành tính (ví dụ như u mô thừa) thường làm ho ra máu. Viêm phế quản mạn tính thường biểu hiện đờm có máu, đờm có mủ, có thể gây hiểu lầm khi chẩn đoán CAO.((58. Israel RH, Poe RH. Hemoptysis. Clin Chest Med. 1987;8:197-205. Tóm lược))
Thở khò khè (thường gặp)
- Có thể biểu hiện khi hít vào hoặc thở ra. Vị trí thở khò khè không luôn luôn phù hợp với vị trí nghẽn thông khí, và có thể nghe thấy qua khí quản hoặc phổi.((59. Hollingsworth HM. Wheezing and stridor. Clin Chest Med. 1987;8:231-240. Tóm lược)) Thở khò khè một bên cho thấy tắc nghẽn đoạn xa đến ngã ba khí phế quản. Thở khò khè cũng có thể theo tư thế và không đáp ứng với thuốc giãn phế quản.((1. Ernst A, Feller-Kopman D, Becker HD, et al. Central airway obstruction. Am J Respir Crit Care Med. 2004;169:1278-1297. Tóm lược)) ((8. Mehta AC, Harris RJ, De Boer GE. Endoscopic management of benign airway stenosis. Clin Chest Med. 1995;16:401-413. Tóm lược))
Thở rít (thường gặp)
- Thở rít tiến triển khi đường kính của đường thở <5 mm và biểu hiện hẹp dưới thanh môn hoặc hẹp khí quản nặng.((59. Hollingsworth HM. Wheezing and stridor. Clin Chest Med. 1987;8:231-240. Tóm lược)) Thở rít khi hít vào cho thấy tắc nghẽn đường thở ngoài ngực ở hoặc trên dây thanh âm và có thể nghe rõ nhất qua cổ,((14. Aboussouan LS, Stoller JK. Diagnosis and management of upper airway obstruction. Clin Chest Med. 1994;15:35-53. Tóm lược)) trong khi đó, tiếng thở rít khi thở ra có thể do tắc nghẽn trong ngực.((54. Brodsky JB. Bronchoscopic procedures for central airway obstruction. J Cardiothorac Vasc Anesth. 2003;17:638-646. Tóm lược)) Thở rít hai thì là biểu hiện trong hẹp dưới thanh môn hoặc hẹp khí quản.((14. Aboussouan LS, Stoller JK. Diagnosis and management of upper airway obstruction. Clin Chest Med. 1994;15:35-53. Tóm lược)) Nghiệm pháp giúp tăng lưu lượng khí như tăng thông khí có thể làm chứng thở rít nặng hơn, và gập cong cổ có thể làm thay đổi cường độ của nó.((31. Fishman AP, Elias JA, Fishman JA, et al. Fishman’s pulmonary diseases and disorders. 4th ed. New York, NY: McGraw-Hill; 2008.))
Các yếu tố chẩn đoán khác
Khàn giọng (không thường gặp)
- Khàn giọng liên quan đến bệnh ác tính đường thở trên. Nó cũng là một phần biểu hiện hẹp khí quản thứ phát do đặt nội khí quản, cùng với khó thở và ho.
Chứng khó thở nằm (không thường gặp)
- Một số bệnh nhân có thể phàn nàn về chứng khó thở theo tư thế, cùng với khó lấy không khí ở tư thế nằm do các khối lớn trong lồng ngực chèn ép cấu trúc.
Khó nuốt (không thường gặp)
- Có thể biểu hiện ở bệnh nhân mắc bệnh ác tính đường thở lớn gây chèn ép thực quản, hoặc bệnh ác tính thực quản có xâm lấn nội phế quản.
Đau ngực (không thường gặp)
- Có thể dưới xương ức, hoặc khu trú trong bất kỳ vị trí nào khác trong ngực.
Lo âu (không thường gặp)
- Trong các biểu hiện CAO nặng, có thể thấy bệnh nhân cực kỳ lo âu và có thể báo hiệu nguy cơ ngừng hô hấp.
Thở nhanh (không thường gặp)
- Trong các biểu hiện CAO nặng, có thể thấy thở nhanh và có thể báo hiệu nguy cơ ngừng hô hấp.
Nhịp tim nhanh (không thường gặp)
- Trong các biểu hiện CAO nặng, có thể quan sát thấy nhịp tim nhanh và có thể báo hiệu nguy cơ ngừng hô hấp.
Sử dụng cơ phụ (không thường gặp)
- Trong các biểu hiện CAO nặng, có thể quan sát thấy sử dụng cơ phụ cũng như co rút xương ức và cổ bạnh, và có thể báo hiệu nguy cơ ngừng hô hấp.
Chứng xanh tím (không thường gặp)
- Trong các biểu hiện CAO nặng, có thể quan sát thấy chứng xanh tím và có thể báo hiệu nguy cơ ngừng hô hấp.
Ran nổ (không thường gặp)
- Tiếng lép bép khu trú hoặc cô đặc đại thể có thể biểu hiện trong viêm phổi sau tắc nghẽn.
Xét nghiệm chẩn đoán
Xét nghiệm thứ nhất cần yêu cầu
| Xét nghiệm | Kết quả |
CXR
|
Di lệch khí quản, đề đẩy trung thất, bẫy khí trên phim giai đoạn thở ra, hình khuyết khí phế quản, viêm phổi sau tắc nghẽn,, xẹp phổi thùy hoặc toàn bộ phổi, ‘dấu hiệu S vàng’ |
Các xét nghiệm khác cần cân nhắc
| Xét nghiệm | Kết quả |
soi phế quản (bằng ống mềm và/hoặc ống cứng)
|
Đặc điểm chi tiết của tổn thương đặc hiệu |
Chụp CT ngực
|
Hẹp khí quản khu trú hoặc lan tỏa, khối u trong khí quản, di lệch khí quản, chèn ép khí quản, tổn thương chiếm chỗ (ví dụ như khối u, dịch nhầy), hình khuyết khí phế quản, viêm phổi sau tắc nghẽn, xẹp thùy phổi, xẹp một phần hoặc toàn bộ phổi, chèn ép ngoài lòng đường thở, hẹp phế quản lan tỏa hoặc khu trú, ‘dấu hiệu S vàng’, diện tích mặt cắt ngang giảm >50% khi thở ra trong chứng nhuyễn đường thở trung tâm |
MRI ngực
|
Vòng mạch máu, phình mạch, và khối u mô mềm |
Đồ thị lưu lượng-thể tích (FVL)
|
Phiến dẹt hít vào trong UAO ngoài ngực thay đổi, phiến dẹt thở ra trong UAO trong ngực thay đổi, phiến dẹt hít vào và thở ra trong UAO cố định |
Đo chức năng hô hấp
|
Không tương xứng với PEFR giảm so với FEV1, tỷ lệ MMV/ FEV1 <25%, MMV giảm với FEV1 bình thường |
Các xét nghiệm giai đoạn đầu
| Xét nghiệm | Kết quả |
Siêu âm nội phế quản (EBUS)
|
Bệnh ngoài sụn |
Chẩn đoán khác biệt
| Tình trạng | Các dấu hiệu/triệu chứng khác biệt | Các xét nghiệm khác biệt |
| COPD trở nặng |
|
|
| Hen suyễn trở nặng |
|
|
| Viêm phổi |
|
|
| Rối loạn chức năng dây thanh (VCD) |
|
|
Điều trị
Cách tiếp cận điều trị từng bước
Biểu hiện của CAO có tính thách thức và cần một nhóm đa ngành tham gia gồm có bác sĩ chuyên khoa phổi, bác sĩ y khoa và bác sĩ xạ trị ung thư, bác sĩ gây mê, bác sĩ tai mũi họng, bác sĩ phẫu thuật lồng ngực, và bác sĩ chuyên khoa phế quản can thiệp.
Điều trị CAO phần lớn dựa vào biểu hiện ban đầu. Hơn một nửa các biện pháp can thiệp được thực hiện để điều trị tắc nghẽn đường thở được thực hiện khẩn cấp hoặc cấp cứu.((26. Ernst A, Simoff M, Ost D, et al. Prospective risk-adjusted morbidity and mortality outcome analysis after therapeutic bronchoscopic procedures: results of a multi-institutional outcomes database. Chest. 2008;134:514-519. Tóm lược))
Tắc nghẽn đường thở nặng có nguy cơ ngạt cần hành động ngay lập tức để nhanh chóng tái thiết lập và kiểm soát có hiệu quả đường thở của bệnh nhân cũng như làm giảm tình trạng tắc nghẽn.((17. Bolliger CT, Sutedja TG, Strausz J, et al. Therapeutic bronchoscopy with immediate effect: laser, electrocautery, argon plasma coagulation and stents. Eur Respir J. 2006;27:1258-1271. Toàn văn Tóm lược)) Thường đạt được điều này bằng soi phế quản ống cứng cộng với phương pháp điều trị bằng nhiệt (ví dụ như chiếu laze nội phế quản). Do mức độ nguy kịch về biểu hiện ở những bệnh nhân đó, ban đầu không thực hiện các xét nghiệm có tính sơ bộ thông thường (ví dụ như chụp CT độ phân giải cao, xét nghiệm chức năng phổi) và soi phế quản chẩn đoán bằng ống mềm.
Hầu hết các bệnh nhân có biểu hiện CAO lành tính hoặc không cấp tính được điều trị như ca bệnh trong ngày trên cơ sở ngoại trú. Những bệnh nhân này được theo dõi trong vài giờ trong phòng hồi sức và nếu ổn định về mặt lâm sàng sau khi sử dụng thủ thuật, họ được xuất viện trong ngày đó.((8. Mehta AC, Harris RJ, De Boer GE. Endoscopic management of benign airway stenosis. Clin Chest Med. 1995;16:401-413. Tóm lược))
Các bác sĩ thường áp dụng biện pháp điều trị 2 bước đối với CAO, ban đầu là ổn định sau khi sử dụng nhiều biện pháp can thiệp đường thở khác nhau có thể chia thành liệu pháp nội soi và phẫu thuật.
Ổn định ban đầu
Bước ban đầu, và là ưu tiên bắt buộc trong điều trị CAO, là duy trì bão hòa oxy và thông khí đầy đủ.
Có thể điều trị cho bệnh nhân có biểu hiện bán cấp CAO với bổ sung oxy qua ống thông mũi hoặc mặt nạ hô hấp. Ở bệnh nhân ổn định, có thể lấy thông tin chẩn đoán thêm qua soi phế quản chẩn đoán bằng ống mềm.
Ở bệnh nhân có biểu hiện tắc nghẽn khí quản hoặc phế quản nặng và không ổn định cùng với dấu hiệu suy hô hấp, việc ổn định ban đầu tập trung vào thiết lập đường thở an toàn. Cần đánh giá và điều trị cho những bệnh nhân này trong môi trường ICU. Xác lập đường thở an toàn có thể cần đặt nội khí quản hoặc soi phế quản bằng ống cứng. Ở bệnh nhân bị tắc nghẽn nặng đường thở đoạn gần, mở màng nhẫn giáp hoặc mở khí quản khẩn cấp là thủ thuật được lựa chọn.((1. Ernst A, Feller-Kopman D, Becker HD, et al. Central airway obstruction. Am J Respir Crit Care Med. 2004;169:1278-1297. Tóm lược)) ((60. Simoff MJ, Sterman DH, Ernst A (eds). Thoracic endoscopy. Advances in interventional pulmonology. Malden, MA: Blackwell; 2006.))
Cần đặt nội khí quản với gây tê niêm mạc ở bệnh nhân tỉnh táo hoặc được an thần nhẹ, bệnh nhân chủ động hít thở. Cần tránh bệnh nhân bị liệt vì đặt nội khí quản có thể khó khăn hoặc không thể.((1. Ernst A, Feller-Kopman D, Becker HD, et al. Central airway obstruction. Am J Respir Crit Care Med. 2004;169:1278-1297. Tóm lược)) ((60. Simoff MJ, Sterman DH, Ernst A (eds). Thoracic endoscopy. Advances in interventional pulmonology. Malden, MA: Blackwell; 2006.)) Mặc dù bệnh nhân CAO rất lo lắng, cần sử dụng cẩn trọng thuốc an thần do tình trạng giảm thông khí có thể làm ảnh hưởng hơn nữa đến đường thở.((54. Brodsky JB. Bronchoscopic procedures for central airway obstruction. J Cardiothorac Vasc Anesth. 2003;17:638-646. Tóm lược)) ((72. Finlayson GN, Brodsky JB. Anesthetic considerations for airway stenting in adult patients. Anesthesiol Clin. 2008;26:281-291. Tóm lược)) Phải luồn cẩn trọng ống nội khí quản (ETT) dọc theo khí quản, vì chấn thương mô mềm có thể làm nặng hơn tình trạng tắc nghẽn trong lòng đường thở và gây chảy máu.((54. Brodsky JB. Bronchoscopic procedures for central airway obstruction. J Cardiothorac Vasc Anesth. 2003;17:638-646. Tóm lược)) Cần cân nhắc đặt nội khí quản có hỗ trợ sợi quang với ETT để quan sát trực tiếp đối với tắc nghẽn khí quản đầu gần.((54. Brodsky JB. Bronchoscopic procedures for central airway obstruction. J Cardiothorac Vasc Anesth. 2003;17:638-646. Tóm lược)) Mặt nạ thanh quản (LMA) hoặc soi thanh quản treo là các lựa chọn thay thế để tránh các biến chứng này.((72. Finlayson GN, Brodsky JB. Anesthetic considerations for airway stenting in adult patients. Anesthesiol Clin. 2008;26:281-291. Tóm lược))
Nếu có bất kỳ nghi ngờ về tình trạng ổn định của đường thở trong ca tắc nghẽn nặng, soi phế quản bằng ống cứng là thủ thuật lựa chọn vì nó kiểm soát đường thở, cho phép cung cấp oxy và thông khí.((1. Ernst A, Feller-Kopman D, Becker HD, et al. Central airway obstruction. Am J Respir Crit Care Med. 2004;169:1278-1297. Tóm lược)) ((62. Jeon K, Kim H, Yu CM, et al. Rigid bronchoscopic intervention in patients with respiratory failure caused by malignant central airway obstruction. J Thorac Oncol. 2006;1:319-323. Tóm lược)) Đây cũng là công cụ trị liệu đối với tình trạng giãn nở nhanh chỗ hẹp.((1. Ernst A, Feller-Kopman D, Becker HD, et al. Central airway obstruction. Am J Respir Crit Care Med. 2004;169:1278-1297. Tóm lược)) ((60. Simoff MJ, Sterman DH, Ernst A (eds). Thoracic endoscopy. Advances in interventional pulmonology. Malden, MA: Blackwell; 2006.))
Có thể sử dụng Heliox, hỗn hợp gồm 60% đến 80% helium và 20% đến 40% oxy cho các bệnh nhân cấp tính như là liệu pháp bắc cầu để tránh đặt nội khí quản hoặc để thực hiện đặt nội khí quản an toàn hoặc ổn định hơn. Nó giúp giảm việc hít thở bằng cách giảm dòng luồng khí hỗn loạn trong các đường thở lớn và cho phép thiết lập nhanh hơn lưu lượng lưu chuyển sau khi thay đổi đường kính của đường thở.((14. Aboussouan LS, Stoller JK. Diagnosis and management of upper airway obstruction. Clin Chest Med. 1994;15:35-53. Tóm lược)) ((72. Finlayson GN, Brodsky JB. Anesthetic considerations for airway stenting in adult patients. Anesthesiol Clin. 2008;26:281-291. Tóm lược)) Tác động này dẫn đến áp lực truyền dẫn thấp hơn cần thiết để có lưu lượng yêu cầu, hoặc cải thiện lưu lượng ở áp lực truyền dẫn tương tự. Hoạt động hít thở giảm có được cho phép đặt nội khí quản ổn định hơn với ETT hoặc soi phế quản bằng ống cứng. Hạn chế chính của việc sử dụng Heliox là không thể vận chuyển khí với phân lượng oxy hít vào (FiO2) >40%. Mặc dù có bằng chứng sinh lý và báo cáo lâm sàng, các thử nghiện ngẫu nhiên hồi cứu cho thấy thiếu kết quả cải thiện khi sử dụng Heliox.
Nếu không có một nhóm chuyên khoa đường thở, cần xem xét chuyển bệnh nhân đến trung tâm chuyên khoa sau khi ổn định ban đầu. Nếu bệnh nhân có biểu hiện dấu hiệu suy hô hấp do chèn ép đường thở từ bên ngoài, đặt nội khí quản ngay bằng ống soi phế quản mềm được luồn từ đầu xa đến chỗ hẹp và làm sạch đường thở đoạn xa để loại bỏ mủ và chất nhầy trước khi chuyển viện có khả năng cứu sống. Làm phồng băng quấn khí quản kết hợp với đè ép vào khối u, và có thể chuyển bệnh nhân đến trung tâm chuyên khoa an toàn để được điều trị thêm.((17. Bolliger CT, Sutedja TG, Strausz J, et al. Therapeutic bronchoscopy with immediate effect: laser, electrocautery, argon plasma coagulation and stents. Eur Respir J. 2006;27:1258-1271. Toàn văn Tóm lược))
Sau khi đạt được sự ổn định ban đầu ở những bệnh nhân không được điều trị bằng soi phế quản ống cứng, hoặc ở bệnh nhân không yêu cầu can thiệp khẩn cấp, có thể soi phế quản bằng ống mềm chi tiết và cẩn trọng, cũng như các xét nghiệm bổ sung cần thiết khác để chẩn đoán và có kế hoạch điều trị.
Tắc nghẽn đường ác tính
Khối u có thể cắt bỏ
- Phẫu thuật cắt bỏ triệt căn cùng với nạo vét hạch hệ thống là phương pháp điều trị tiêu chuẩn ở những khối u có thể cắt bỏ.((17. Bolliger CT, Sutedja TG, Strausz J, et al. Therapeutic bronchoscopy with immediate effect: laser, electrocautery, argon plasma coagulation and stents. Eur Respir J. 2006;27:1258-1271. Toàn văn Tóm lược))
Khối u không thể cắt bỏ
- CAO ác tính thường cho thấy bệnh ở giai đoạn muộn không có khả năng phẫu thuật cắt bỏ điều trị.
- Ở bệnh nhân có các khối u không thể phẫu thuật trong đường thở trung tâm, hồi phục tình trạng đường thở không tắc nghẽn giúp giảm nhẹ và có thể kéo dài cuộc sống, nhất là trong các ca bệnh CAO có biểu hiện với dấu hiệu suy hô hấp.((20. Seijo LM, Sterman DH. Interventional pulmonology. N Engl J Med. 2001;344:740-749. Tóm lược))
- Có thể chỉ định soi phế quản can thiệp trước khi hóa trị liệu hoặc xạ trị (hoặc khi điều trị không thành công) trong điều trị khối u không thể cắt bỏ, và điều này cho thấy cải thiện chứng khó thở và tỷ lệ rút ống, do đó làm tăng chất lượng cuộc sống.((27. Cosano Povedano A, Muñoz Cabrera L, Cosano Povedano FJ, et al. Endoscopic treatment of central airway stenosis: five years’ experience. Arch Bronconeumol. 2005;41:322-327. Tóm lược))
- Liệu pháp soi phế quản là một phương pháp khác thay thế phẫu thuật trong các ca bệnh mà khối u có thể cắt bỏ được xem là không thể phẫu thuật do nguy cơ chức năng cao hoặc nguy cơ gây mê đối với bệnh nhân.((27. Cosano Povedano A, Muñoz Cabrera L, Cosano Povedano FJ, et al. Endoscopic treatment of central airway stenosis: five years’ experience. Arch Bronconeumol. 2005;41:322-327. Tóm lược))
- Mặc dù có rất ít ca bệnh mà ung thư phổi không thể phẫu thuật trở thành có thể phẫu thuật sau khi điều trị nội soi phế quản can thiệp,((27. Cosano Povedano A, Muñoz Cabrera L, Cosano Povedano FJ, et al. Endoscopic treatment of central airway stenosis: five years’ experience. Arch Bronconeumol. 2005;41:322-327. Tóm lược)) ((73. Cavaliere S, Foccoli P, Toninelli C, et al. Laser in lung cancer. An 11-year experience with 2253 applications in 1585 patients. J Bronchology. 1996;3:112-115.)) nhưng một nghiên cứu gần đây gợi ý rằng có thể áp dụng soi phế quản trị liệu như là một công cụ bổ sung trong kết hợp soi phế quản và phẫu thuật để điều trị CAO ác tính trước khi phẫu thuật phổi trị bệnh.((28. Chhajed PN, Eberhardt R, Dienemann H, et al. Therapeutic bronchoscopy interventions before surgical resection of lung cancer. Ann Thorac Surg. 2006;81:1839-1843. Tóm lược))
- Cần đề nghị soi phế quản điều trị với cắt bỏ cơ học hoặc bằng nhiệt, liệu pháp phóng xạ, hoặc đặt stent cho bệnh nhân bị ung thư phổi không thể phẫu thuật và tắc nghẽn đường thở có triệu chứng nhằm cải thiện chứng khó thở, ho, ho ra máu, và chất lượng cuộc sống.((74. Simoff MJ, Lally B, Slade MG, et al. Symptom management in patients with lung cancer: diagnosis and management of lung cancer, 3rd ed: American College of Chest Physicians evidence-based clinical practice guidelines. Chest. 2013;143(suppl 5):e455S-e497S. Toàn văn Tóm lược))
- Một nghiên cứu hồi cứu lớn ở hơn 800 bệnh nhân cho thấy rằng thủ thuật soi phế quản can thiệp đối với tình trạng tắc nghẽn đường thở nặng do u tân sinh có tỷ lệ thành công 85%.((75. Hespanhol V, Magalhães A, Marques A, et al. Neoplastic severe central airways obstruction, interventional bronchoscopy: a decision-making analysis. J Thorac Cardiovasc Surg. 2013;145:926-932. Tóm lược))
Tắc nghẽn đường không ác tính
Điều trị chứng tắc nghẽn đường thở không ác tính cần có sự phối hợp chặt chẽ với bác sĩ phẫu thuật lồng ngực có kinh nghiệm về tái tạo các bất thường đường thở phức tạp.
Điều trị xẹp đường thở trung tâm thì thở ra phụ thuộc vào mức độ nghiêm trọng của tình trạng suy giảm chức năng, nguyên nhân bệnh, mức độ hẹp đường thở, và phạm vi xẹp. Có thể điều trị nhuyễn khí phế quản hoặc xẹp đường thở động phía sau nặng có triệu chứng với liệu pháp bảo tồn như thuốc giãn phế quản ở liều tiêu chuẩn hoặc thông khí áp lực dương liên tục.((12. Murgu SD, Colt HG. Complications of silicone stent insertion in patients with expiratory central airway collapse. Ann Thorac Surg. 2007;84:1870-1877. Tóm lược))
Ở bệnh nhân có nguy cơ thấp hẹp khí quản khu trú, phẫu thuật cắt bỏ và nối thông lại nguyên phát là điều trị đầu tay.((20. Seijo LM, Sterman DH. Interventional pulmonology. N Engl J Med. 2001;344:740-749. Tóm lược)) Ở bệnh nhân xẹp đường thở trung tâm thì thở ra do nhuyễn khí phế quản hoặc xẹp đường thở động quá mức, có thể chỉ định đặt stent đường thở tạm thời nếu bệnh nhân phù hợp để tạo hình khí quản vì có khả năng các triệu chứng sẽ cải thiện sau khi đặt stent. Có thể loại bỏ dị vật làm tắc nghẽn đường thở trung tâm bằng nhiều dụng cụ khác nhau bao gồm kẹp foóc-xép, móc hoặc lưới giữ, bóng Fogarty, hoặc đầu dò áp lạnh.((64. Ko-Pen W, Mehta AC, Turner JF. Flexible bronchoscopy. 2nd ed. Malden, MA: Blackwell; 2004.))
Soi phế quản bằng ống mềm và cứng
Liệu pháp soi phế quản, mà có thể thực hiện bằng soi phế quản với ống mềm hoặc ống cứng, giúp cải thiện các triệu chứng, chất lượng cuộc sống, và tỷ lệ sống sót. Việc chọn phương thức thích hợp trong số các biện pháp can thiệp nội soi có thể (nhiệt, không nhiệt, và chiếu xạ) tùy thuộc vào nhiều yếu tố, bao gồm mức độ nguy kịch của biểu hiện, nguyên nhân tiềm ẩn và loại tổn thương, tình trạng ổn định của bệnh nhân, tình trạng chung, tim, và phổi của bệnh nhân, chất lượng cuộc sống, tiên lượng chung, chuyên môn của bác sĩ, và kỹ thuật có sẵn.((1. Ernst A, Feller-Kopman D, Becker HD, et al. Central airway obstruction. Am J Respir Crit Care Med. 2004;169:1278-1297. Tóm lược)) ((21. Lee P, Kupeli E, Mehta AC. Therapeutic bronchoscopy in lung cancer: laser therapy, electrocautery, brachytherapy, stents, and photodynamic therapy. Clin Chest Med. 2002;23:241-256. Tóm lược)) ((76. Du Rand IA, Barber PV, Goldring J, et al; BTS Interventional Bronchoscopy Guideline Group. British Thoracic Society guidelines for advanced diagnostic and therapeutic flexible bronchoscopy in adults. Thorax. 2011;66(suppl 3):iii1-iii21. Toàn văn Tóm lược))
Thường áp dụng điều trị đa mô thức kết hợp các kỹ thuật nội soi khác nhau, vì một số kỹ thuật như liệu pháp laze hay phẫu thuật điện kèm theo đặt stent đường thở là bổ sung cho nhau.((15. Bolliger CT, Mathur PN, Beamis JF, et al. ERS/ATS statement on interventional pulmonology. European Respiratory Society. Eur Respir J. 2002;19:356-373. Toàn văn Tóm lược))Nói chung, điều trị nội soi ít gây nguy cơ, khó chịu, và tỷ lệ mắc bệnh thấp hơn điều trị phẫu thuật. [Fig-4] [Fig-17]
Soi phế quản bằng ống mềm
- Một số chuyên gia ủng hộ sử dụng liệu pháp này nếu có thể.
- Có thể thực hiện với gây tê tại chỗ kèm theo thuốc an thần truyền tĩnh mạch, hoặc gây mê toàn thân.
- Trong thủ thuật soi phế quản bằng ống mềm không có ống nội khí quản (ETT), thông khí tự nhiên, trong khi ở những bệnh nhân được soi phế quản qua ETT hoặc mặt nạ thanh quản, cần thông khí áp lực dương từng đợt.((54. Brodsky JB. Bronchoscopic procedures for central airway obstruction. J Cardiothorac Vasc Anesth. 2003;17:638-646. Tóm lược))
Soi phế quản bằng ống cứng
- Cách kiểm soát đường thở an toàn và hiệu quả, có khả năng thông khí và bão hòa oxy cho bệnh nhân trong khi thực hiện các thủ thuật can thiệp chẩn đoán và điều trị đường thở.((15. Bolliger CT, Mathur PN, Beamis JF, et al. ERS/ATS statement on interventional pulmonology. European Respiratory Society. Eur Respir J. 2002;19:356-373. Toàn văn Tóm lược)) ((60. Simoff MJ, Sterman DH, Ernst A (eds). Thoracic endoscopy. Advances in interventional pulmonology. Malden, MA: Blackwell; 2006.)) ((62. Jeon K, Kim H, Yu CM, et al. Rigid bronchoscopic intervention in patients with respiratory failure caused by malignant central airway obstruction. J Thorac Oncol. 2006;1:319-323. Tóm lược)) ((63. Ayers ML, Beamis JF Jr. Rigid bronchoscopy in the twenty-first century. Clin Chest Med. 2001;22:355-364. Tóm lược)) ((64. Ko-Pen W, Mehta AC, Turner JF. Flexible bronchoscopy. 2nd ed. Malden, MA: Blackwell; 2004.)) ((65. Ernst A, Silvestri GA, Johnstone D. Interventional pulmonary procedures: guidelines from the American College of Chest Physicians. Chest. 2003;123:1693-1717. Tóm lược))
- Lựa chọn phương pháp soi phế quản ở những bệnh nhân có dấu hiệu suy hô hấp.
- Cho phép sử dụng ống hút lớn để hút máu hoặc mảnh vụn, trong khi có thể sử dụng nòng để làm giãn nở các chỗ chít hẹp và như là công cụ lấy lõi cho các chỗ tắc nghẽn do khối u.
- Cần gây mê toàn thân và sử dụng phòng phẫu thuật.
- Có thể thông khí tự nhiên, thông khí hỗ trợ tự nhiên, thông khí bằng tia venturi có kiểm soát, thông khí tần số cao, hoặc thông khí áp lực dương mạch kín qua ống soi phế quản cứng.((15. Bolliger CT, Mathur PN, Beamis JF, et al. ERS/ATS statement on interventional pulmonology. European Respiratory Society. Eur Respir J. 2002;19:356-373. Toàn văn Tóm lược)) ((54. Brodsky JB. Bronchoscopic procedures for central airway obstruction. J Cardiothorac Vasc Anesth. 2003;17:638-646. Tóm lược)) ((63. Ayers ML, Beamis JF Jr. Rigid bronchoscopy in the twenty-first century. Clin Chest Med. 2001;22:355-364. Tóm lược)) ((72. Finlayson GN, Brodsky JB. Anesthetic considerations for airway stenting in adult patients. Anesthesiol Clin. 2008;26:281-291. Tóm lược)) Sử dụng hệ thống mở để thông khí bằng tia, trong đó một thiết bị tiếp hợp thông khí bằng tia được kết nối gần trong ống soi phế quản cứng. Thông thường, 100% oxy được tiêm vào ở 50 psi với tốc độ 8 đến 15 lần thở một phút. Do đó là hệ thống mở, cũng sử dụng nhiệt độ trong phòng và truyền FiO2 khác nhau vào đường thở đoạn xa. Biến chứng có thể có bao gồm tràn khí màng phổi do thầy thuốc.((77. Yarmus L, Feller-Kopman D. New bronchoscopic instrumentation: a review and update in rigid bronchoscopy. In: Beamis JF, Mathur P, Mehta AC, eds. Interventional pulmonary medicine. 2nd ed. New York, NY: Informa Healthcare; 2009.))
- Chống chỉ định là những tình trạng liên quan đến gây mê và giải phẫu học ở cổ và hàm (ví dụ như cột sống cổ không ổn định, chấn thương ở miệng hoặc hàm mặt, cứng khớp cổ, hoặc gù vẹo cột sống nặng).((15. Bolliger CT, Mathur PN, Beamis JF, et al. ERS/ATS statement on interventional pulmonology. European Respiratory Society. Eur Respir J. 2002;19:356-373. Toàn văn Tóm lược)) ((63. Ayers ML, Beamis JF Jr. Rigid bronchoscopy in the twenty-first century. Clin Chest Med. 2001;22:355-364. Tóm lược))
- Các biến chứng thường ít gặp. Có một vài dữ liệu về tỷ lệ biến chứng, nhưng các biến chứng nặng hiếm khi xảy ra khi được các bác sĩ có kinh nghiệm điều trị. Biến chứng thường gặp nhất là đau họng sau khi thực hiện thủ thuật. Các biến chứng khác bao gồm thương tổn cho răng hoặc nướu, rách khí quản hoặc phế quản, và chảy máu nặng. Thiếu máu tim cục bộ do thiếu oxy gây ra và loạn nhịp tim là các biến chứng nguy hiểm nhất. Tỷ lệ tử vong chung liên quan đến soi phế quản bằng ống cứng thấp 0,4%.((15. Bolliger CT, Mathur PN, Beamis JF, et al. ERS/ATS statement on interventional pulmonology. European Respiratory Society. Eur Respir J. 2002;19:356-373. Toàn văn Tóm lược)) ((63. Ayers ML, Beamis JF Jr. Rigid bronchoscopy in the twenty-first century. Clin Chest Med. 2001;22:355-364. Tóm lược)) ((65. Ernst A, Silvestri GA, Johnstone D. Interventional pulmonary procedures: guidelines from the American College of Chest Physicians. Chest. 2003;123:1693-1717. Tóm lược)) ((78. Alraiyes AH, Machuzak MS. Rigid bronchoscopy. Semin Respir Crit Care Med. 2014;35:671-680. Tóm lược))
- Một nghiên cứu hồi cứu cho thấy rằng ở 83% ca khối u đường thở trung tâm, soi phế quản bằng ống cứng và loại bỏ cơ học là liệu pháp duy nhất an toàn và thành công.((79. Vishwanath G, Madan K, Bal A, et al. Rigid bronchoscopy and mechanical debulking in the management of central airway tumors: an Indian experience. J Bronchology Interv Pulmonol. 2013;20:127-133. Tóm lược))
- Trong vài năm qua, kiểu dáng thiết kế của ống soi phế quản cứng đã có nhiều cải thiện để tạo ra một công cụ linh hoạt hơn.((80. Yarmus L, Feller-Kopman D. Bronchoscopes of the twenty-first century. Clin Chest Med. 2001;31;19-27. Tóm lược)) Các ống soi phế quản cứng thường được sử dụng là ống soi phế quản cứng Bryan-Dumon sê-ri II và Karl Storz. Ống soi phế quản cứng Hemer có một ống đo được nối với ống soi phế quản, cho phép đo áp lực hít vào và thở ra, cũng như nồng độ oxy và carbon dioxide.((81. Dutau H, Vandemoortele T, Breen DP. Rigid bronchoscopy. Clin Chest Med. 2013;34:427-435. Tóm lược))
- Soi phế quản bằng ống cứng cần được đào tạo đặc biệt. Tại Hoa Kỳ, thiết bị này chưa được sử dụng đầy đủ, vì chương trình đào tạo soi phế quản bằng ống cứng chỉ được áp dụng trong 4,4% chương trình y khoa phổi, và 31,3% chương trình phổi có dịch vụ phổi can thiệp.((78. Alraiyes AH, Machuzak MS. Rigid bronchoscopy. Semin Respir Crit Care Med. 2014;35:671-680. Tóm lược))
Can thiệp đường thở bằng nội soi nhiệt
Có thể sử dụng tất cả các biện pháp can thiệp đường thở nội soi nhiệt với ống soi phế quản cứng hoặc mềm.
Liệu pháp laze((1. Ernst A, Feller-Kopman D, Becker HD, et al. Central airway obstruction. Am J Respir Crit Care Med. 2004;169:1278-1297. Tóm lược)) ((2. Beamis JF Jr. Interventional pulmonology techniques for treating malignant large airway obstruction: an update. Curr Opin Pulm Med. 2005;11:292-295. Tóm lược)) ((15. Bolliger CT, Mathur PN, Beamis JF, et al. ERS/ATS statement on interventional pulmonology. European Respiratory Society. Eur Respir J. 2002;19:356-373. Toàn văn Tóm lược)) ((16. Folch E, Mehta AC. Airway interventions in the tracheobronchial tree. Semin Respir Crit Care Med. 2008;29:441-452. Tóm lược)) ((17. Bolliger CT, Sutedja TG, Strausz J, et al. Therapeutic bronchoscopy with immediate effect: laser, electrocautery, argon plasma coagulation and stents. Eur Respir J. 2006;27:1258-1271. Toàn văn Tóm lược)) ((20. Seijo LM, Sterman DH. Interventional pulmonology. N Engl J Med. 2001;344:740-749. Tóm lược)) ((21. Lee P, Kupeli E, Mehta AC. Therapeutic bronchoscopy in lung cancer: laser therapy, electrocautery, brachytherapy, stents, and photodynamic therapy. Clin Chest Med. 2002;23:241-256. Tóm lược)) ((56. Wahidi MM, Herth FJ, Ernst A. State of the art: interventional pulmonology. Chest. 2007;131:261-274. Tóm lược)) ((60. Simoff MJ, Sterman DH, Ernst A (eds). Thoracic endoscopy. Advances in interventional pulmonology. Malden, MA: Blackwell; 2006.)) ((64. Ko-Pen W, Mehta AC, Turner JF. Flexible bronchoscopy. 2nd ed. Malden, MA: Blackwell; 2004.)) ((65. Ernst A, Silvestri GA, Johnstone D. Interventional pulmonary procedures: guidelines from the American College of Chest Physicians. Chest. 2003;123:1693-1717. Tóm lược)) ((82. Bolliger CT. Laser bronchoscopy, electrocautery, APC and microdebrider. In: Beamis JF, Mathur P, Mehta AC, eds. Interventional pulmonary medicine. 2nd ed. New York, NY: Informa Healthcare; 2009.)) ((83. Chua AP, Santacruz JF, Gildea TR. Pulmonary complications of cancer therapy and central airway obstruction. In: Davis M, Feyer P, Ortner P, et al, eds. Supportive oncology. 1st ed. Philadelphia, PA: Elsevier Saunders; 2011:309-327.))
- Cắt bỏ bằng laze (khuếch đại ánh sáng bằng phát xạ kích thích) nghĩa là áp dụng năng lượng laze để tạo ra các thay đổi nhiệt, quang năng, và điện từ trong các mô sống. Có một vài loại laze, bao gồm Nd:YAG (neodymium:yttrium-aluminium-garnet), CO2 (carbon dioxide), và Nd:YAP (neodymium:yttrium-aluminiumperovskite). Laze Nd:YAG có lẽ là loại laze được sử dụng rộng rãi nhất đối với bệnh nhánh phế quản sau.
- Nd:YAG là kỹ thuật không tiếp xúc hoặc tiếp xúc, trong đó năng lượng laze từ laze Nd:YAG được chiếu vào mô đường thở để làm giảm CAO ác tính và không ác tính. [Fig-2] [Fig-18]
- Có thể sử dụng trong các tình huống mới xuất hiện và là công cụ tuyệt vời để loại bỏ tổn thương nội phế quản nhanh chóng, với tỷ lệ hồi phục lòng đường thở được ghi nhận là 83% đến 93% và giảm triệu chứng 63% đến 94%.((56. Wahidi MM, Herth FJ, Ernst A. State of the art: interventional pulmonology. Chest. 2007;131:261-274. Tóm lược))
- Để tăng cơ hội thành công và giảm thiểu nguy cơ, chúng tôi thực hiện theo “Quy tắc bốn” của Mehta để cắt bỏ bằng laze:((16. Folch E, Mehta AC. Airway interventions in the tracheobronchial tree. Semin Respir Crit Care Med. 2008;29:441-452. Tóm lược))
- Thời gian xẹp: <4 tuần
- Chiều dài tổn thương: <4 cm
- Khoảng cách từ ống nội khí quản đến tổn thương: >4 cm
- Khoảng cách từ đầu sợi đến tổn thương (không tiếp xúc): 4 mm
- Khoảng cách từ ống soi phế quản đến đầu sợi: 4 mm
- FiO2: <40%
- Năng lượng (watt) – không tiếp xúc: 40 W
- Năng lượng (watt) – tiếp xúc: 4 W
- Thời gian mạch: 0,4 giây
- Số mạch giữa lần ngưng: 40
- Thời gian trong phòng mổ: <4 giờ
- Nhóm laze: 4.
- Với cắt bỏ bằng laze, mô bị bốc hơi ngay, và độ sâu phá hủy mô thường từ 3 đến 4 mm. Cần phải có kiến thức rất tốt về giải phẫu học để tránh các biến chứng như thủng các mạch lớn.
- Do không thể đánh giá chính xác độ sâu phá hủy mô bằng biểu hiện bề mặt mô, cần cực kỳ cẩn trọng hướng chùm tia laze song song với thành phế quản để tránh thương tổn. Để cố định vị trí giúp căn chỉnh chùm tia laze thẳng hàng chính xác, nên sử dụng gây mê toàn thân với thuốc giãn thần kinh cơ để tránh cử động (ví dụ như ho).((54. Brodsky JB. Bronchoscopic procedures for central airway obstruction. J Cardiothorac Vasc Anesth. 2003;17:638-646. Tóm lược)) ((63. Ayers ML, Beamis JF Jr. Rigid bronchoscopy in the twenty-first century. Clin Chest Med. 2001;22:355-364. Tóm lược))
- Chống chỉ định tuyệt đối duy nhất là bệnh ngoài phế quản được phân lập.
- Nói chung, cắt bỏ bằng laze có tỷ lệ biến chứng là <3%.
- Các biến chứng bao gồm thủng (đường thở, thực quản, hoặc động mạch phổi), rối loạn nhịp tim, tràn khí màng phổi (dưới áp lực và không dưới áp lực), xuất huyết, thiếu oxy máu, nhồi máu cơ tim, đột quỵ, thuyên tắc do khí (thứ phát do khí trong đầu que dò dưới áp lực và xuyên qua niêm mạc vào các mạch máu qua lỗ rò mạch máu phế quản hình thành do tình trạng đông máu ở mô),((55. Reddy C, Majid A, Michaud G, et al. Gas embolism following bronchoscopic argon plasma coagulation: a case series. Chest. 2008;134:1066-1069. Tóm lược)) và phát điện nội phế quản. Do đó FiO2 không nên vượt quá 40% trong khi thực hiện thủ thuật.
- Mặc dù không có thử nghiệm ngẫu nhiên nào so sánh liệu pháp laze Nd:YAG với các hình thức điều trị CAO khác, nhưng một vài nghiên cứu hồi cứu cho thấy kết quả thành công.((1. Ernst A, Feller-Kopman D, Becker HD, et al. Central airway obstruction. Am J Respir Crit Care Med. 2004;169:1278-1297. Tóm lược)) ((15. Bolliger CT, Mathur PN, Beamis JF, et al. ERS/ATS statement on interventional pulmonology. European Respiratory Society. Eur Respir J. 2002;19:356-373. Toàn văn Tóm lược)) ((84. Dumon JF, Reboud E, Garbe L, et al. Treatment of tracheobronchial lesions by laser photoresection. Chest. 1982;81:278-284. Tóm lược)) ((85. Cavaliere S, Venuta F, Foccoli P, et al. Endoscopic treatment of malignant airway obstructions in 2,008 patients. Chest. 1996;110:1536-1542. Toàn văn Tóm lược)) ((86. Desai SJ, Mehta AC, VanderBrug Medendorp S, et al. Survival experience following nd:YAG laser photoresection for primary bronchogenic carcinoma. Chest. 1988;94:939-944. Tóm lược))
Phẫu thuật điện (đốt điện)((1. Ernst A, Feller-Kopman D, Becker HD, et al. Central airway obstruction. Am J Respir Crit Care Med. 2004;169:1278-1297. Tóm lược)) ((2. Beamis JF Jr. Interventional pulmonology techniques for treating malignant large airway obstruction: an update. Curr Opin Pulm Med. 2005;11:292-295. Tóm lược)) ((15. Bolliger CT, Mathur PN, Beamis JF, et al. ERS/ATS statement on interventional pulmonology. European Respiratory Society. Eur Respir J. 2002;19:356-373. Toàn văn Tóm lược)) ((16. Folch E, Mehta AC. Airway interventions in the tracheobronchial tree. Semin Respir Crit Care Med. 2008;29:441-452. Tóm lược)) ((17. Bolliger CT, Sutedja TG, Strausz J, et al. Therapeutic bronchoscopy with immediate effect: laser, electrocautery, argon plasma coagulation and stents. Eur Respir J. 2006;27:1258-1271. Toàn văn Tóm lược)) ((20. Seijo LM, Sterman DH. Interventional pulmonology. N Engl J Med. 2001;344:740-749. Tóm lược)) ((21. Lee P, Kupeli E, Mehta AC. Therapeutic bronchoscopy in lung cancer: laser therapy, electrocautery, brachytherapy, stents, and photodynamic therapy. Clin Chest Med. 2002;23:241-256. Tóm lược)) ((56. Wahidi MM, Herth FJ, Ernst A. State of the art: interventional pulmonology. Chest. 2007;131:261-274. Tóm lược)) ((65. Ernst A, Silvestri GA, Johnstone D. Interventional pulmonary procedures: guidelines from the American College of Chest Physicians. Chest. 2003;123:1693-1717. Tóm lược)) ((80. Yarmus L, Feller-Kopman D. Bronchoscopes of the twenty-first century. Clin Chest Med. 2001;31;19-27. Tóm lược)) ((82. Bolliger CT. Laser bronchoscopy, electrocautery, APC and microdebrider. In: Beamis JF, Mathur P, Mehta AC, eds. Interventional pulmonary medicine. 2nd ed. New York, NY: Informa Healthcare; 2009.)) ((87. Sheski FD, Mathur PN. Cryotherapy, electrocautery, and brachytherapy. Clin Chest Med. 1999;20:123-138. Tóm lược)) ((88. Sheski FD, Mathur PN. Endobronchial electrosurgery: argon plasma coagulation and electrocautery. Semin Respir Crit Care Med. 2004;25:367-374. Tóm lược)) ((89. Coulter TD, Mehta AC. The heat is on: impact of endobronchial electrosurgery on the need for nd-YAG laser photoresection. Chest. 2000;118:516-521. Tóm lược))
- Thủ thuật này sử dụng dòng điện để đốt nóng và tiêu hủy mô.
- Kỹ thuật tiếp xúc hoặc không tiếp xúc, trong đó dòng điện xoay chiều với tần suất cao được truyền đến mô đường thở để làm giảm CAO ác tính và không ác tính. [Fig-4] [Fig-19]
- Tác động lên mô đường thở tùy theo năng lượng sử dụng, thời gian sử dụng, diện tích bề mặt tiếp xúc, và loại mô. Nhiệt tạo ra từ dòng điện tỷ lệ thuận với sức đề kháng của mô, và tỷ lệ nghịch với mạch máu mô và hàm lượng độ ẩm.
- Có thể sử dụng trong các tình huống mới xuất hiện và là công cụ tuyệt vời để loại bỏ u nội phế quản nhanh chóng, với tỷ lệ hồi phục lòng đường thở được ghi nhận là khoảng 90% và giảm triệu chứng từ 70% đến 97%.
- Có một vài công cụ để sử dụng đốt điện đường thở: ví dụ như que dò đốt điện cứng và kẹp foóc-xép. Đối với ống soi phế quản mềm, có sẵn thòng lọng đốt điện, dao đốt điện, đầu dò góc tù, và kẹp foóc-xép nóng.
- Thường sử dụng nguồn điện 10 W đến 40 W với đầu dò góc tù và 10 W đến 40 W trong khi sử dụng vòng thòng lọng hoặc dao đốt điện.((90. Mahmood K, Wahidi MM. Ablative therapies for central airway obstruction. Semin Respir Crit Care Med. 2014;35:681-692. Tóm lược))
- Được chống chỉ định trong trường hợp chèn ép đường thở từ bên ngoài. Ở bệnh nhân có máy tạo nhịp tim hoặc máy chuyển nhịp tim/máy phá rung tự động (AICD), do khả năng rối loạn nhịp hoặc hư hỏng thiết bị, cần cẩn trọng và tắt máy nếu có thể và theo chỉ định lâm sàng.
- Nguy cơ xuất huyết từ 2% đến 5%. Các biến chứng khác bao gồm đánh lửa nội phế quản, sốc điện đối với người vận hành nếu không được tiếp đất thích hợp, và thủng đường thở. Có thể mất hiệu lực do khuếch tán dòng điện qua diện tích bề mặt lớn hơn.
- Như với laze và đông máu bằng khí argon, FiO2 phải dưới 40% để tránh cháy đường thở.
Đông máu bằng khí argon (APC)((1. Ernst A, Feller-Kopman D, Becker HD, et al. Central airway obstruction. Am J Respir Crit Care Med. 2004;169:1278-1297. Tóm lược)) ((2. Beamis JF Jr. Interventional pulmonology techniques for treating malignant large airway obstruction: an update. Curr Opin Pulm Med. 2005;11:292-295. Tóm lược)) ((15. Bolliger CT, Mathur PN, Beamis JF, et al. ERS/ATS statement on interventional pulmonology. European Respiratory Society. Eur Respir J. 2002;19:356-373. Toàn văn Tóm lược)) ((16. Folch E, Mehta AC. Airway interventions in the tracheobronchial tree. Semin Respir Crit Care Med. 2008;29:441-452. Tóm lược)) ((17. Bolliger CT, Sutedja TG, Strausz J, et al. Therapeutic bronchoscopy with immediate effect: laser, electrocautery, argon plasma coagulation and stents. Eur Respir J. 2006;27:1258-1271. Toàn văn Tóm lược)) ((20. Seijo LM, Sterman DH. Interventional pulmonology. N Engl J Med. 2001;344:740-749. Tóm lược)) ((21. Lee P, Kupeli E, Mehta AC. Therapeutic bronchoscopy in lung cancer: laser therapy, electrocautery, brachytherapy, stents, and photodynamic therapy. Clin Chest Med. 2002;23:241-256. Tóm lược)) ((56. Wahidi MM, Herth FJ, Ernst A. State of the art: interventional pulmonology. Chest. 2007;131:261-274. Tóm lược)) ((60. Simoff MJ, Sterman DH, Ernst A (eds). Thoracic endoscopy. Advances in interventional pulmonology. Malden, MA: Blackwell; 2006.)) ((64. Ko-Pen W, Mehta AC, Turner JF. Flexible bronchoscopy. 2nd ed. Malden, MA: Blackwell; 2004.)) ((65. Ernst A, Silvestri GA, Johnstone D. Interventional pulmonary procedures: guidelines from the American College of Chest Physicians. Chest. 2003;123:1693-1717. Tóm lược)) ((80. Yarmus L, Feller-Kopman D. Bronchoscopes of the twenty-first century. Clin Chest Med. 2001;31;19-27. Tóm lược)) ((82. Bolliger CT. Laser bronchoscopy, electrocautery, APC and microdebrider. In: Beamis JF, Mathur P, Mehta AC, eds. Interventional pulmonary medicine. 2nd ed. New York, NY: Informa Healthcare; 2009.))
- Chế độ đốt điện các mô để cầm máu không tiếp xúc có sử dụng khí argon được ion hóa để hướng dòng điện vào mô đường thở nhằm làm giảm nhẹ CAO ác tính như là một phần của điều trị đa mô thức, và để làm giảm nhẹ bệnh nội phế quản không ác tính như mô hạt và đa bướu gai đường thở. [Fig-2] [Fig-20]
- Ngày càng được sử dụng như là một biện pháp thay thế liệu pháp laze và phẫu thuật điện, vì APC là một công cụ tuyệt vời để quang đông (cầm máu) với tỷ lệ hồi phục lòng đường thở là 91%.((91. Morice RC, Ece T, Ece F, et al. Endobronchial argon plasma coagulation for treatment of hemoptysis and neoplastic airway obstruction. Chest. 2001;119:781-787. Tóm lược))
- Có đầu dò lửa thẳng, xuyên tâm, và hai bên cho các chỉ định khác nhau.
- Thường sử dụng nguồn điện 30 W ở chế độ gắng sức hoặc 10 W ở chế độ mạch. Lưu lượng khí khuyến nghị là từ 0,3 lít một phút đến 0,8 lít một phút.((90. Mahmood K, Wahidi MM. Ablative therapies for central airway obstruction. Semin Respir Crit Care Med. 2014;35:681-692. Tóm lược))
- Mặc dù có ưu điểm là có thể tiếp cận các tổn thương từ hai bên, ‘xung quanh góc từ’, và ngay tại góc nhọn đến đầu dò, APC không giúp làm xẹp khối u, nên cần sử dụng các phương thức khác để loại bỏ các khối u lớn. Sau khi sử dụng APC vào u nội phế quản, người vận hành có thể làm sạch vảy và mảnh vụn bằng cách hút, kẹp foóc-xép, hoặc bám dính đông lạnh bằng đầu dò đông lạnh.
- Như với đốt điện, APC được chống chỉ định trong chèn ép đường thở từ bên ngoài, và cũng cần cẩn trọng tương tự đối với bệnh nhân có máy tạo nhịp tim hoặc máy chuyển nhịp tim/máy phá rung tự động (AICD).
- Tỷ lệ biến chứng là <1%. Các biến chứng bao gồm xuất huyết, thủng và hẹp đường thở, đánh lửa nội phế quản, và tắc mạch do khí argon. FiO2 phải dưới 40% trong khi sử dụng APC để tránh cháy đường thở.
Áp lạnh((1. Ernst A, Feller-Kopman D, Becker HD, et al. Central airway obstruction. Am J Respir Crit Care Med. 2004;169:1278-1297. Tóm lược)) ((15. Bolliger CT, Mathur PN, Beamis JF, et al. ERS/ATS statement on interventional pulmonology. European Respiratory Society. Eur Respir J. 2002;19:356-373. Toàn văn Tóm lược)) ((16. Folch E, Mehta AC. Airway interventions in the tracheobronchial tree. Semin Respir Crit Care Med. 2008;29:441-452. Tóm lược)) ((20. Seijo LM, Sterman DH. Interventional pulmonology. N Engl J Med. 2001;344:740-749. Tóm lược)) ((56. Wahidi MM, Herth FJ, Ernst A. State of the art: interventional pulmonology. Chest. 2007;131:261-274. Tóm lược)) ((65. Ernst A, Silvestri GA, Johnstone D. Interventional pulmonary procedures: guidelines from the American College of Chest Physicians. Chest. 2003;123:1693-1717. Tóm lược)) ((87. Sheski FD, Mathur PN. Cryotherapy, electrocautery, and brachytherapy. Clin Chest Med. 1999;20:123-138. Tóm lược)) ((92. Mathur PN, Wolf KM, Busk MF, et al. Fiberoptic bronchoscopic cryotherapy in the management of tracheobronchial obstruction. Chest. 1996;110:718-723. Toàn văn Tóm lược))
- Kỹ thuật tiếp xúc sử dụng chất gây đông lạnh (thường dùng nhất là nitric oxide) vào mô đường thở trong điều trị CAO ác tính và không ác tính nhưng không có dấu hiệu suy hô hấp.
- Đặc biệt thành công trong loại bỏ dị vật và huyết khối (thông qua bám dính đông lạnh), nghẽn niêm mạc, mô hạt, và tổn thương dạng polyp, với tỷ lệ hồi phục trong lòng đường thở là khoảng 80%, và triệu chứng giảm từ 70% đến 93%.
- Phần lớn phẫu thuật đông lạnh không có hiệu lực cho đến vài giờ sau khi điều trị, và trước đây liệu pháp đông lạnh bị hạn chế chỉ sử dụng cho các ca bệnh tắc nghẽn đường thở không cấp tính hoặc nặng. Trong y văn, liệu pháp đông lạnh chủ yếu được sử dụng cho các ca hẹp nhẹ hoặc như là liệu pháp điều trị bổ trợ. Phá hủy mô đạt tối đa trong 1 đến 2 tuần, và trên thực tế, khuyến nghị lặp lại điều trị để đạt hiệu quả mong muốn.((93. Seaman JC, Musani AI. Endobronchial ablative therapies. Clin Chest Med. 2013;34:417-425. Tóm lược))
- Tuy nhiên, các báo cáo ca bệnh((94. Boujaoude Z, Young D, Lotano R, et al. Cryosurgery for the immediate treatment of acute central airway obstruction. J Bronchology Interv Pulmonol. 2013;20:45-47. Tóm lược)) và các nghiên cứu hồi cứu cho thấy sử dụng liệu pháp đông lạnh để tái tạo ống dẫn đông lạnh có kết quả điều trị ngay lập tức. Một nghiên cứu hồi cứu lớn ở 225 ca bệnh cho thấy tỷ lệ thành công 91% với đầu dò đông lạnh mềm để tái tạo ống dẫn đông lạnh chứng hẹp ác tính, với thông số an toàn.((95. Schumann C, Hetzel M, Babiak AJ, et al. Endobronchial tumor debulking with a flexible cryoprobe for immediate treatment of malignant stenosis. J Thorac Cardiovasc Surg. 2010;139:997-1000. Toàn văn Tóm lược))
- Tác động lên mô đường thở phụ thuộc vào số lượng chu kỳ đông lạnh-rã đông, nhiệt độ đạt được (thường dưới -40°C), và lượng nước trong mô, với tác động tối đa đạt được từ đông lạnh nhanh và rã đông chậm. Các mô nhạy đông lạnh bao gồm da, thần kinh, màng trong, mô hạt, và niêm mạc. Mô liên kết và mô xơ, màng bọc thần kinh, sụn, và mỡ có tính kháng đông lạnh.
- Một thủ thuật an toàn có ít biến chứng và biến chứng tương đối nhẹ, thường gặp nhất là sốt sau thủ thuật, và bong tróc đường thở cần soi phế quản lặp lại để theo dõi. Liệu pháp đông lạnh không gây tổn hại đáng kể đến thành phế quản, không bị hẹp phần còn lại, và nguy cơ thủng đường thở giảm đáng kể.
Can thiệp đường thở bằng nội soi không nhiệt
Liệu pháp quang động (PDT)((1. Ernst A, Feller-Kopman D, Becker HD, et al. Central airway obstruction. Am J Respir Crit Care Med. 2004;169:1278-1297. Tóm lược)) ((15. Bolliger CT, Mathur PN, Beamis JF, et al. ERS/ATS statement on interventional pulmonology. European Respiratory Society. Eur Respir J. 2002;19:356-373. Toàn văn Tóm lược)) ((16. Folch E, Mehta AC. Airway interventions in the tracheobronchial tree. Semin Respir Crit Care Med. 2008;29:441-452. Tóm lược)) ((20. Seijo LM, Sterman DH. Interventional pulmonology. N Engl J Med. 2001;344:740-749. Tóm lược)) ((21. Lee P, Kupeli E, Mehta AC. Therapeutic bronchoscopy in lung cancer: laser therapy, electrocautery, brachytherapy, stents, and photodynamic therapy. Clin Chest Med. 2002;23:241-256. Tóm lược)) ((56. Wahidi MM, Herth FJ, Ernst A. State of the art: interventional pulmonology. Chest. 2007;131:261-274. Tóm lược)) ((65. Ernst A, Silvestri GA, Johnstone D. Interventional pulmonary procedures: guidelines from the American College of Chest Physicians. Chest. 2003;123:1693-1717. Tóm lược))
- Ánh sáng có bước sóng cụ thể (từ laze potassium titanyl phosphate [KTP]) được chiếu vào tổn thương qua một ống soi phế quản mềm từ 24 đến 72 giờ sau khi tiêm thuốc tăng nhạy sáng như dihaemato-porphyrin ester (DHE) khu trú hoặc toàn thân. Điều này dẫn đến phản ứng do ánh nắng và phá hủy khối u do các tế bào ác tính thích hấp thụ thuốc tăng nhạy sáng.
- Ngay lập tức và 48 giờ sau khi thực hiện thủ thuật, thực hiện vệ sinh soi phế quản (làm sạch và dọn dẹp khu vực để loại bỏ các mảnh vụn khối u, chất tiết còn lại, và niêm mạc bị bong tróc) để xác lập tình trạng đường thở không tắc nghẽn và đánh giá xem có cần thiết điều trị thêm không.
- Được chỉ định trong điều trị giảm nhẹ CAO không khó thở cấp tính, và đặc biệt có ích trong tắc nghẽn đoạn xa do khối u nội phế quản dạng polyp ác tính với chèn ép đường thở tối thiểu từ bên ngoài. Cũng có thể được thực hiện cho bệnh nhân đã được phẫu thuật, chiếu xạ, hoặc hóa trị liệu.
- Do đáp ứng chậm với điều trị, không sử dụng PDT trong điều trị CAO cấp tính, nặng.
- Biến chứng thường gặp nhất là da nhạy ánh sáng kéo dài trong 4 đến 6 tuần; phải tư vấn cho bệnh nhân để tránh tiếp xúc với ánh nắng mặt trời trong thời gian này. Các biến chứng khác bao gồm phù nề đường thở khu trú, chít hẹp, xuất huyết, và hình thành lỗ rò, mặc dù PDT có nguy cơ thủng đường thở thấp hơn.
- Tác động này kéo dài khá lâu dài, và PDT cho thấy làm giảm tình trạng tắc nghẽn đường thở ở 80% bệnh nhân.
Giãn nở đường thở
- Vị trí hẹp đường thở có thể giãn nở khi chèn nòng của ống soi phế quản cứng hoặc với bong bóng giãn nở.
- Có thể sử dụng biện pháp giãn nở đường thở bằng ống soi phế quản cứng trong các tình huống khẩn cấp, vì có thể tái tạo dòng khí nhanh.((20. Seijo LM, Sterman DH. Interventional pulmonology. N Engl J Med. 2001;344:740-749. Tóm lược)) ((56. Wahidi MM, Herth FJ, Ernst A. State of the art: interventional pulmonology. Chest. 2007;131:261-274. Tóm lược)) ((63. Ayers ML, Beamis JF Jr. Rigid bronchoscopy in the twenty-first century. Clin Chest Med. 2001;22:355-364. Tóm lược)) Đầu xa của ống soi phế quản cứng có tác dụng như mở nút chai làm giãn nở chỗ hẹp, hoặc như lõi quả táo xuyên qua khối u tắc nghẽn lớn. Có thể sử dụng nòng của ống soi phế quản để chèn vào các tổn thương chảy máu trong khi khối u đang được rút lõi. Có thể sử dụng kẹp foócxép lớn qua ống soi phế quản để hỗ trợ loại bỏ cơ họ các khối u lớn, lấy các dị vật, hoặc để loại bỏ cục máu đông. Có thể sử dụng ống soi phế quản mềm trong khi soi phế quản bằng ống cứng để tạo điều kiện loại bỏ mô trong đường thở đoạn góc hoặc đoạn xa. Những kỹ thuật này tuy vẫn thường được sử dụng nhưng cần dành cho những ca bệnh nặng nhất.((26. Ernst A, Simoff M, Ost D, et al. Prospective risk-adjusted morbidity and mortality outcome analysis after therapeutic bronchoscopic procedures: results of a multi-institutional outcomes database. Chest. 2008;134:514-519. Tóm lược))
- Có thể thực hiện tạo hình phế quản bằng bong bóng (BBP) trong khi soi phế quản bằng ống mềm hoặc ống cứng có hoặc không có huỳnh quang, và sử dụng các bong bóng có đường kính ngày càng lớn hơn được đổ đầy nước muối và được giữ tại vị trí trong 15-60 giây để nhẹ nhàng làm giãn nở đường thở.((1. Ernst A, Feller-Kopman D, Becker HD, et al. Central airway obstruction. Am J Respir Crit Care Med. 2004;169:1278-1297. Tóm lược)) ((16. Folch E, Mehta AC. Airway interventions in the tracheobronchial tree. Semin Respir Crit Care Med. 2008;29:441-452. Tóm lược)) ((20. Seijo LM, Sterman DH. Interventional pulmonology. N Engl J Med. 2001;344:740-749. Tóm lược)) ((96. Hautmann H, Gamarra F, Pfeifer KJ, et al. Fiberoptic bronchoscopic balloon dilatation in malignant tracheobronchial disease: indications and results. Chest. 2001;120:43-49. Tóm lược)) ((97. McArdle JR, Gildea TR, Mehta AC. Balloon bronchoplasty: its indications, benefits, and complications. J Bronchology. 2005;12:123-127. Toàn văn)) Nó ít gây chấn thương niêm mạc và hình thành mô hạt sau đó hơn là giãn nở bằng ống cứng. Có thể sử dụng thủ thuật tạo hình khí quản và tạo hình phế quản bằng bong bóng trong CAO ác tính và không ác tính, hẹp sau khi phẫu thuật cắt bỏ và ghép phổi, và hẹp khí quản sau khi đặt nội khí quản. BBP giúp cải thiện ngay lập tức CAO ác tính từ bên ngoài và bên trong ở 79% bệnh nhân và giúp làm giãn nở đường thở trước khi đặt stent. Do tác động của nó không kéo dài, giãn nở BBP thường là sau khi sử dụng các liệu pháp khác như cắt bỏ bằng laze, xạ trị, hoặc đặt stent. Các biến chứng bao gồm hẹp tái phát, đau, viêm trung thất, và chảy máu, cũng như rách hoặc đứt vỡ đường thở với tràn khí màng phổi hoặc tràn khí trung thất sau đó. [Fig-4] [Fig-21]
Stent đường thở((2. Beamis JF Jr. Interventional pulmonology techniques for treating malignant large airway obstruction: an update. Curr Opin Pulm Med. 2005;11:292-295. Tóm lược)) ((98. Santacruz JF, Folch E, Mehta AC. Silicone and metallic stents in interventional pulmonology. Minerva Pneumol. 2009;48:243-259.)) ((99. Casal RF. Update in airway stents. Curr Opin Pulm Med. 2010;16:321-328. Tóm lược))
- Có thể sử dụng phế quản nhân tạo bằng các vật liệu khác nhau để hỗ trợ và duy trì tình trạng đường thở không tắc nghẽn. Hai loại stent (silicone và kim loại hoặc loại lai) hiện được sử dụng rộng rãi trong đường thở, loại thường được sử dụng nhiều nhất là stent silicone, được đặt vào bằng soi phế quản ống cứng.
- Stent silicone (ví dụ như stent Dumon, Montgomery ống chữ T, stent Hood, stent Reynders-Noppen Tygon) gây biến chứng bởi tỷ lệ xâm lấn cao và tắc nghẽn do hình thành mô hạt tại đầu stent hoặc bởi chất tiết niêm mạc do suy giảm khả năng thanh lọc nhầy lông chuyển((1. Ernst A, Feller-Kopman D, Becker HD, et al. Central airway obstruction. Am J Respir Crit Care Med. 2004;169:1278-1297. Tóm lược)) ((60. Simoff MJ, Sterman DH, Ernst A (eds). Thoracic endoscopy. Advances in interventional pulmonology. Malden, MA: Blackwell; 2006.)) ((64. Ko-Pen W, Mehta AC, Turner JF. Flexible bronchoscopy. 2nd ed. Malden, MA: Blackwell; 2004.)) ((100. Wood DE, Liu YH, Vallieres E, et al. Airway stenting for malignant and benign tracheobronchial stenosis. Ann Thorac Surg. 2003;76:167-172. Tóm lược)) [Fig-5]
- Có thể sử dụng stent silicone trong các bệnh lành tính và ác tính và là loại stent được ưu tiên đối với bệnh đường thở lành tính.
- Stent silicone Dumon-Y đặc biệt giúp ích trong các bệnh ác tính ảnh hưởng đến ngã ba khí phế quản và phế quản chính. Một phân tích hồi cứu cho thấy tính an toàn và hiệu lực của loại stent Y kim loại tự mở rộng mới.((101. Gompelmann D, Eberhardt R, Schuhmann M, et al. Self-expanding Y stents in the treatment of central airway stenosis: a retrospective analysis. Ther Adv Respir Dis. 2013;7:255-263. Tóm lược))
- Theo lý thuyết, các loại stent lai kết hợp chất lượng của stent silicone và stent kim loại (ví dụ như Wallstent được bao phủ, stent Ultraflex, stent Polyflex, stent Alveolus). Chúng được cung cấp ở dạng không bọc (stent kim loại) và bọc (stent kim loại lai). Stent lai được bọc có ưu điểm là bảo vệ cơ học đối với khối u phát triển vào bên trong.
- Được chỉ định trong điều trị chứng chèn ép ác tính từ bên ngoài và duy trì tình trạng đường thở không tắc nghẽn sau khi nội soi loại bỏ khối u ác tính nội sinh hoặc kết hợp. Mặc dù được sử dụng trong chỗ hẹp khó điều trị sau ghép phổi, chỉ đặt stent trong các dạng CAO khong ác tính khác nếu các điều trị khác không thành công, vì tỷ lệ biến chứng do đặt stent trong các bệnh lý đó là 75%.((102. Lunn W, Feller-Kopman D, Wahidi M, et al. Endoscopic removal of metallic airway stents. Chest. 2005;127:2106-2112. Tóm lược)) ((103. Gildea TR, Murthy SC, Sahoo D, et al. Performance of a self-expanding silicone stent in palliation of benign airway conditions. Chest. 2006;130:1419-1423. Tóm lược)) [Fig-2] [Fig-22]
- Mặc dù stent kim loại tự mở rộng khá dễ sử dụng mà không cần soi phế quản bằng ống cứng, các biến chứng của chúng có thể nặng và phải cẩn trọng khi sử dụng trong các bệnh lành tính. Trên thực tế, vào năm 2005, FDA đã ban hành cảnh báo rằng cần tránh sử dụng stent kim loại trong các bệnh lành tính.
- Giúp giảm nhẹ ngay lập tức và lâu dài, với giảm triệu chứng ở 84% bệnh nhân.((104. Saji H, Furukawa K, Tsutsui H, et al. Outcomes of airway stenting for advanced lung cancer with central airway obstruction. Interact Cardiovasc Thorac Surg. 2010;11:425-428. Toàn văn Tóm lược)) Stent khí phế quản cho thấy cải thiện chất lượng cuộc sống và tỷ lệ sống sót ở bệnh nhân bị tắc nghẽn ác tính tiến triển.((100. Wood DE, Liu YH, Vallieres E, et al. Airway stenting for malignant and benign tracheobronchial stenosis. Ann Thorac Surg. 2003;76:167-172. Tóm lược)) ((105. Kim JH, Shin JH, Song HY, et al. Use of a retrievable metallic stent internally coated with silicone to treat airway obstruction. J Vasc Interv Radiol. 2008;19:1208-1214. Tóm lược)) ((106. Chhajed PN, Baty F, Pless M, et al. Outcome of treated advanced non-small cell lung cancer with and without central airway obstruction. Chest. 2006;130:1803-1807. Tóm lược)) ((107. Furukawa K, Ishida J, Yamaguchi G, et al. The role of airway stent placement in the management of tracheobronchial stenosis caused by inoperable advanced lung cancer. Surg Today. 2010;40:315-320. Tóm lược))
- Liên quan đến tỷ lệ biến chứng cao, nhất là khi sử dụng lâu dài stent kim loại hoặc stent lai.((18. Makris D, Marquette CH. Tracheobronchial stenting and central airway replacement. Curr Opin Pulm Med. 2007;13:278-283. Tóm lược)) Ngoài các biến chứng nói trên, stent cũng có thể liên quan đến hôi miệng, vỡ stent, mỏi kim loại, thủng đường thở và mạch máu, rách niêm mạc, và tắc nghẽn lỗ thùy phổi.((17. Bolliger CT, Sutedja TG, Strausz J, et al. Therapeutic bronchoscopy with immediate effect: laser, electrocautery, argon plasma coagulation and stents. Eur Respir J. 2006;27:1258-1271. Toàn văn Tóm lược)) ((60. Simoff MJ, Sterman DH, Ernst A (eds). Thoracic endoscopy. Advances in interventional pulmonology. Malden, MA: Blackwell; 2006.)) ((64. Ko-Pen W, Mehta AC, Turner JF. Flexible bronchoscopy. 2nd ed. Malden, MA: Blackwell; 2004.)) ((108. Mehta AC, Dasgupta A. Airway stents. Clin Chest Med. 1999;20:139-151. Tóm lược))
- Mỗi bệnh nhân được đặt stent đường thở cần được cung cấp thẻ ‘cảnh báo stent’. Cần nêu rõ loại và kích thước của stent, vị trí, và kích thước thích hợp của ống khí quản được sử dụng nếu cần đặt nội khí quản khẩn cấp trong trường hợp đặt stent khí quản.((109. Lee P, Kupeli E, Mehta AC. Airway stents. Clin Chest Med. 2010;31;141-150. Tóm lược))
Thiết bị cắt hút((82. Bolliger CT. Laser bronchoscopy, electrocautery, APC and microdebrider. In: Beamis JF, Mathur P, Mehta AC, eds. Interventional pulmonary medicine. 2nd ed. New York, NY: Informa Healthcare; 2009.)) ((110. Kennedy MP, Morice RC, Jimenez CA, et al. Treatment of bronchial airway obstruction using a rotating tip microdebrider: a case report. J Cardiothorac Surg. 2007;2:16. Toàn văn Tóm lược)) ((111. Lunn W, Bagherzadegan N, Munjampalli SKJ, et al. Initial experience with a rotating airway microdebrider. J Bronchology. 2008;15:91-94. Toàn văn))
- Lưỡi xoay năng lượng giúp cắt lọc chính xác tình trạng tắc nghẽn. Hút đồng thời cho phép nhanh chóng loại bỏ máu và mảnh vụn với chấn thương đường thở nhỏ, mặc dù mô được loại bỏ có thể không thích hợp để xét nghiệm giải phẫu bệnh.
- Lưỡi thiết bị cắt hút có thể trơn nhẵn hoặc có răng cưa và có 2 chiều dài: 37 cm đến tổn thương khí quản và phế quản chính đoạn gần, và 45 cm cho các tổn thương đoạn xa hơn. Tốc độ thông thường của lưỡi thiết bị là từ 1000 đến 2000 rpm.
- Có thể sử dụng để điều trị hẹp dưới thanh môn cũng như mô hạt và các bệnh ác tính trong khí quản, phế quản chính, và phế quản đoạn xa. [Fig-2] [Fig-23]
- Đây có thể là lựa chọn tốt đối với bệnh nhân có khả năng dự trữ phỗi kém do không cần giảm FiO2 trong khi loại bỏ khối u.
- Có thể cần thêm đốt điện để cầm máu ở 35% bệnh nhân.
- Một nghiên cứu hồi cứu cho thấy rằng thiết bị cắt hút an toàn và có hiệu quả trong điều trị tắc nghẽn đường thở trung tâm lành tính và ác tính.((112. Casal RF, Iribarren J, Eapen G, et al. Safety and effectiveness of microdebrider bronchoscopy for the management of central airway obstruction. Respirology. 2013;18:1011-1015. Tóm lược))
Can thiệp đường thở bằng nội soi chiếu xạ (cận xạ trị)
Phát xạ nội phế quản với chất phóng xạ (thường gặp nhất là iridium-192) được cho trực tiếp vào hoặc gần với khối u đường thở bằng ống soi phế quản mềm. Phương pháp này giúp phá hủy mô thông qua các đột biến ADN dẫn đến tế bào chết theo chương trình.((1. Ernst A, Feller-Kopman D, Becker HD, et al. Central airway obstruction. Am J Respir Crit Care Med. 2004;169:1278-1297. Tóm lược)) ((15. Bolliger CT, Mathur PN, Beamis JF, et al. ERS/ATS statement on interventional pulmonology. European Respiratory Society. Eur Respir J. 2002;19:356-373. Toàn văn Tóm lược)) ((16. Folch E, Mehta AC. Airway interventions in the tracheobronchial tree. Semin Respir Crit Care Med. 2008;29:441-452. Tóm lược)) ((20. Seijo LM, Sterman DH. Interventional pulmonology. N Engl J Med. 2001;344:740-749. Tóm lược)) ((21. Lee P, Kupeli E, Mehta AC. Therapeutic bronchoscopy in lung cancer: laser therapy, electrocautery, brachytherapy, stents, and photodynamic therapy. Clin Chest Med. 2002;23:241-256. Tóm lược)) ((56. Wahidi MM, Herth FJ, Ernst A. State of the art: interventional pulmonology. Chest. 2007;131:261-274. Tóm lược)) ((65. Ernst A, Silvestri GA, Johnstone D. Interventional pulmonary procedures: guidelines from the American College of Chest Physicians. Chest. 2003;123:1693-1717. Tóm lược)) ((87. Sheski FD, Mathur PN. Cryotherapy, electrocautery, and brachytherapy. Clin Chest Med. 1999;20:123-138. Tóm lược))
Chỉ định cận xạ trị để làm giảm nhẹ các triệu chứng (cụ thể là khó thở, ho, và ho ra máu) liên quan đến tắc nghẽn đường thở. Cận xạ trị nội phế quản liều cao cũng thành công trong điều trị hình thành quá nhiều mô hạt sau khi ghép phổi ở vị trí nối thông hoặc như là biến chứng của đặt stent đường thở.((13. Santacruz JF, Mehta AC. Airway complications and management after lung transplantation: ischemia, dehiscence, and stenosis. Proc Am Thorac Soc. 2009;6:79-93. Tóm lược)) ((113. Kennedy AS, Sonett JR, Orens JB, et al. High dose rate brachytherapy to prevent recurrent benign hyperplasia in lung transplant bronchi: theoretical and clinical considerations. J Heart Lung Transplant. 2000;19:155-159. Tóm lược)) ((114. Tendulkar RD, Fleming PA, Reddy CA, et al. High-dose-rate endobronchial brachytherapy for recurrent airway obstruction from hyperplastic granulation tissue. Int J Radiat Oncol Biol Phys. 2008;70:701-706. Tóm lược))
Do cận xạ trị mất đến 3 tuần mới có hiệu lực, không sử dụng trong điều trị cấp cứu CAO cấp tính, nặng. Tác dụng của cận xạ trị kéo dài, với tỷ lệ hồi phục lòng đường thở được ghi nhận là 78% đến 85% và giảm triệu chứng từ 69% đến 93%.1[C]Evidence
Ưu điểm của cận xạ trị là có thể sử dụng cho các khối u trong các vị trí (ví dụ như phế quản thùy trên và phế quản phân thùy) mà các phương thức điều trị khác không thể tiếp cận. Cận xạ trị thực hiện thông qua phương pháp nội phế quản liều thấp (LDR) hoặc liều cao (HDR). Cận xạ trị nội phế quản liều cao có thể cung cấp liều chiếu xạ cao hơn với ít thời gian hơn trong từng liều chiếu, do đó cho phép sử dụng ngoại trú.
Có thể sử dụng cận xạ trị kết hợp với các kỹ thuật khác như liệu pháp laze hoặc chiếu xạ từ bên ngoài, có tác dụng tác động kép.
Các biến chứng của kỹ thuật này bao gồm xuất huyết (cụ thể là thùy trên bên phải và bên trái và thường biểu hiện ho ra máu nặng), hình thành lỗ rò vào trung thất, rối loạn nhịp, hạ huyết áp, co thắt phế quản, hẹp phế quản hoặc hoại tử, và viêm phế quản chiếu xạ. Xuất huyết nặng gây chết người được ghi nhận ở 32% ca bệnh; tuy nhiên, khó phân biệt giữa chảy máu do chiếu xạ gây ra và chảy máu do chính khối u gây ra.
Chiếu xạ từ bên ngoài (EBR)
Mặc dù là liệu pháp được thiết lập cho ung thư phổi và được xem là lựa chọn điều trị đầu tay cho bệnh nhân ung thư phổi không tế bào nhỏ không có chỉ định mổ, EBR chỉ có hiệu quả đối với CAO ác tính, có hiệu lực chậm và không đáng tin cậy.
Với các tiến bộ gần đây trong soi phế quản can thiệp, việc điều trị cho bệnh nhân bị CAO ác tính đang chuyển từ EBR sang soi phế quản. Và tại các trung tâm có khả năng can thiệp, soi phế quản nên được coi là điều trị bậc một.((1. Ernst A, Feller-Kopman D, Becker HD, et al. Central airway obstruction. Am J Respir Crit Care Med. 2004;169:1278-1297. Tóm lược)) ((21. Lee P, Kupeli E, Mehta AC. Therapeutic bronchoscopy in lung cancer: laser therapy, electrocautery, brachytherapy, stents, and photodynamic therapy. Clin Chest Med. 2002;23:241-256. Tóm lược)) ((56. Wahidi MM, Herth FJ, Ernst A. State of the art: interventional pulmonology. Chest. 2007;131:261-274. Tóm lược)) Thỉnh thoảng, có thể thực hiện EBR ở bệnh nhân ổn định có tình trạng hoạt động cải thiện sau khi can thiệp soi phế quản để củng cố hiệu lực của điều trị này.
Yếu tố hạn chế quan trọng EBR là sự phơi nhiễm chiếu xạ không mong muốn đối với mô bình thường, bao gồm nhu mô phổi, tim, tủy sống, và thực quản. Khoảng 50% số bệnh nhân được chỉ định EBR để điều trị cục bộ có tiến triển bệnh trong vùng được chiếu xạ.
Tỷ lệ thành công của liệu pháp EBR đối với ho ra máu là 84%, mặc dù chỉ có hiệu lực trong điều trị tắc nghẽn đường thở và xẹp phổi trong khoảng 20% bệnh nhân.
Điều trị phẫu thuật
Mặc dù phẫu thuật là biện pháp điều trị tốt nhất cho cả CAO ác tính và không ác tính, nhưng chỉ một số ca bệnh là còn chỉ định do mức độ ác tính của bệnh tại thời điểm khám, bản chất của bệnh lành tính, và sự tồn tại của các bệnh lý đồng thời khiến nhiều bệnh nhân không còn phù hợp để phẫu thuật.((62. Jeon K, Kim H, Yu CM, et al. Rigid bronchoscopic intervention in patients with respiratory failure caused by malignant central airway obstruction. J Thorac Oncol. 2006;1:319-323. Tóm lược)) ((116. Husain SA, Finch D, Ahmed M, et al. Long-term follow-up of ultraflex metallic stents in benign and malignant central airway obstruction. Ann Thorac Surg. 2007;83:1251-1256. Tóm lược))
Điều trị phẫu thuật CAO lành tính là lĩnh vực có tính chuyên môn cao và phải do bác sĩ phẫu thuật lòng ngực có kinh nghiệm đáng kể về thủ thuật đường thở phức tạp thực hiện.((117. Grillo HC, Mathisen DJ, Wain JC. Management of tumors of the trachea. Oncology (Williston Park). 1992;6:61-67. Tóm lược)) Mục tiêu của phẫu thuật là làm tăng kích thước của đường thở hiện có hoặc cắt bỏ đoạn bị hẹp. Do đó, thủ thuật thường gặp nhất là khâu nối tận-tận hoặc cắt bỏ ống ngoài của khí quản.
Tắc nghẽn đường ác tính
- Phẫu thuật là lựa chọn điều trị đối với ung thư phổi không tế bào nhỏ (NSCLC) giai đoạn sớm với tỷ lệ sống sót 5 năm là >70% quan sát thấy ở bệnh giai đoạn IA.((21. Lee P, Kupeli E, Mehta AC. Therapeutic bronchoscopy in lung cancer: laser therapy, electrocautery, brachytherapy, stents, and photodynamic therapy. Clin Chest Med. 2002;23:241-256. Tóm lược)) ((28. Chhajed PN, Eberhardt R, Dienemann H, et al. Therapeutic bronchoscopy interventions before surgical resection of lung cancer. Ann Thorac Surg. 2006;81:1839-1843. Tóm lược)) ((118. Hanley ME, Welsh CH. Current diagnosis & treatment in pulmonary medicine. New York, NY: McGraw-Hill; 2003.)) Do 80% bệnh nhân có biểu hiện giai
đoạn III hoặc IV, tỷ lệ sống sót chung 5 năm chỉ còn 4%.((21. Lee P, Kupeli E, Mehta AC. Therapeutic bronchoscopy in lung cancer: laser therapy, electrocautery, brachytherapy, stents, and photodynamic therapy. Clin Chest Med. 2002;23:241-256. Tóm lược)) ((118. Hanley ME, Welsh CH. Current diagnosis & treatment in pulmonary medicine. New York, NY: McGraw-Hill; 2003.)) ((119. Schuurmans MM, Michaud GC, Diacon AH, et al. Use of an ultrathin bronchoscope in the assessment of central airway obstruction. Chest. 2003;124:735-739. Tóm lược)) Do đó, đối với bệnh nhân ung thư phổi giai đoạn cuối, nên tập trung điều trị giảm nhẹ các triệu chứng và cải thiện chất lượng cuộc sống,
Tắc nghẽn đường không ác tính
- Mặc dù phẫu thuật cắt và nối là lựa chọn điều trị trong các ca chít hẹp khí quản lành tính, nhưng chỉ có thể cắt bỏ khí quản ở khoảng 50% bệnh nhân thích hợp với phẫu thuật, và hiện chưa có bộ phận nhân tạo thích hợp nào được nghiên cứu, phát triển cho phép cắt bỏ khí quản mở rộng hơn.((116. Husain SA, Finch D, Ahmed M, et al. Long-term follow-up of ultraflex metallic stents in benign and malignant central airway obstruction. Ann Thorac Surg. 2007;83:1251-1256. Tóm lược))
Tổng quan về các chi tiết điều trị
Tham khảo cơ sở dữ liệu dược địa phương của quý vị để biết thông tin toàn diện về thuốc, bao gồm các chống chỉ định, tương tác giữa các loại thuốc, và liều dùng thay thế. ( xem Tuyên bố miễn trách nhiệm )
| Cấp tính | ( Tóm tắt ) | |
| Biểu hiện cấp tính | ||
| 1 | Xác lập đường thở an toàn | |
| bổ sung | Heliox | |
| thêm | Soi phế quản chẩn đoán bằng ống mềm sau khi đã ổn định | |
| thêm | Can thiệp đường thở bằng nội soi | |
| bổ sung | Chiếu xạ từ bên ngoài | |
| bổ sung | Phẫu thuật | |
| Biểu hiện bán cấp | ||
| 1 | Oxy hỗ tr | |
| bổ sung | Thuốc giãn phế quản | |
| bổ sung | Thông khí áp lực dương liên tục | |
| thêm | Soi phế quản chẩn đoán bằng ống mềm | |
| thêm | Can thiệp đường thở bằng nội soi | |
| bổ sung | Chiếu xạ từ bên ngoài | |
| bổ sung | Phẫu thuật | |
Các lựa chọn điều trị
| Cấp tính | ||
| Biểu hiện cấp tính | ||
| 1 | Xác lập đường thở an toàn
» Ở bệnh nhân có biểu hiện tắc nghẽn khí quản hoặc phế quản nặng không ổn định cùng với dấu hiệu suy hô hấp, ổn định ban đầu tập trung hành động ngay lập tức để thiết lập đường thở không tắc nghẽn an toàn và có hiệu quả. Cần đánh giá và điều trị cho những bệnh nhân này tại đơn nguyên ICU. » Xác lập đường thở an toàn có thể cần đặt nội khí quản hoặc soi phế quản bằng ống cứng. Trong tắc nghẽn đường thở trên gần bên nặng, mở màng nhẫn giáp hoặc mở khí quản cấp cứu là lựa chọn thủ thuật.((1. Ernst A, Feller-Kopman D, Becker HD, et al. Central airway obstruction. Am J Respir Crit Care Med. 2004;169:1278-1297. Tóm lược)) ((60. Simoff MJ, Sterman DH, Ernst A (eds). Thoracic endoscopy. Advances in interventional pulmonology. Malden, MA: Blackwell; 2006.)) Cần cân nhắc đặt ống nội khí quản (ETT) dưới hướng dẫn của đèn sợi quang nhằm có được quan sát trực tiếp đối với tình trạng tắc nghẽn khí quản đầu gần.((54. Brodsky JB. Bronchoscopic procedures for central airway obstruction. J Cardiothorac Vasc Anesth. 2003;17:638-646. Tóm lược)) Mặt nạ thanh quản (LMA) hoặc soi thanh quản treo là các lựa chọn thay thế cho đặt nội khí quản.((72. Finlayson GN, Brodsky JB. Anesthetic considerations for airway stenting in adult patients. Anesthesiol Clin. 2008;26:281-291. Tóm lược)) » Có thể loại bỏ dị vật làm tắc nghẽn đường thở trung tâm bằng nhiều dụng cụ khác nhau bao gồm kẹp foócxép, móc hoặc lưới giữ, bóng Fogarty, hoặc đầu dò áp lạnh.((64. Ko-Pen W, Mehta AC, Turner JF. Flexible bronchoscopy. 2nd ed. Malden, MA: Blackwell; 2004.)) » Nếu có bất kỳ nghi ngờ về tình trạng ổn định của đường thở trong ca tắc nghẽn nặng, soi phế quản bằng ống cứng là lựa chọn thủ thuật vì nó kiểm soát đường thở, cho phép tăng trao đổi oxy và thông khí.((1. Ernst A, Feller-Kopman D, Becker HD, et al. Central airway obstruction. Am J Respir Crit Care Med. 2004;169:1278-1297. Tóm lược)) ((62. Jeon K, Kim H, Yu CM, et al. Rigid bronchoscopic intervention in patients with respiratory failure caused by malignant central airway obstruction. J Thorac Oncol. 2006;1:319-323. Tóm lược)) |
|
| bổ sung | Heliox
» Có thể sử dụng Heliox, hỗn hợp gồm 60% đến 80% helium và 20% đến 40% oxy ở bệnh nhân cấp tính như là liệu pháp bắc cầu để tránh đặt nội khí quản hoặc để thực hiện đặt nội khí quản an toàn hoặc ổn định hơn. » Nó giúp giảm công hít thở bằng cách giảm dòng luồng khí hỗn loạn trong các đường thở lớn và cho phép thiết lập nhanh hơn lưu lượng lưu chuyển sau khi thay đổi đường kính của đường thở.((14. Aboussouan LS, Stoller JK. Diagnosis and management of upper airway obstruction. Clin Chest Med. 1994;15:35-53. Tóm lược)) ((72. Finlayson GN, Brodsky JB. Anesthetic considerations for airway stenting in adult patients. Anesthesiol Clin. 2008;26:281-291. Tóm lược)) Tác động này dẫn đến áp lực truyền dẫn thấp hơn cần thiết để có lưu lượng yêu cầu, hoặc cải thiện lưu lượng ở áp lực truyền dẫn tương tự. Hoạt động hít thở giảm có được cho phép đặt nội khí quản ổn định hơn với ống nội khí quản (ETT) hoặc soi phế quản bằng ống cứng. » Hạn chế chính của việc sử dụng Heliox là không thể vận chuyển khí với FiO2 >40%. |
|
| thêm | Soi phế quản chẩn đoán bằng ống mềm sau khi đã ổn định
» Sau khi đạt được sự ổn định ban đầu, có thể soi phế quản bằng ống mềm chi tiết và cẩn trọng, cũng như làm các xét nghiệm bổ sung khác cần thiết để chẩn đoán và lên kế hoạch điều trị. Điều này không cần thiết ở những bệnh nhân ban đầu được điều trị với soi phế quản bằng ống cứng hoặc ở bệnh nhân cần can thiệp khẩn cấp. |
|
| thêm | Can thiệp đường thở bằng nội soi
» Liệu pháp soi phế quản, mà có thể thực hiện bằng soi phế quản với ống mềm hoặc ống cứng, giúp cải thiện các triệu chứng, chất lượng cuộc sống, và tỷ lệ sống sót, ít có nguy cơ hơn, ít khó chịu hơn, và tỉ lệ mắc bệnh thấp hơn điều trị phẫu thuật. » Có 3 phương thức can thiệp đường thở bằng nội soi: liệu pháp nhiệt (liệu pháp laze, phẫu thuật điện, đông máu bằng khí argon, áp lạnh), liệu phá không nhiệt (liệu pháp quang động, giãn nở đường thở với nội soi phế quần bằng ống cứng hoặc tạo hình phế quản bằng bóng, đặt stent đường thở, thiết bị cắt hút nhánh phế quản sau), và chiếu xạ (cận xạ trị). Việc chọn phương thức can thiệp thích hợp tùy thuộc vào mức độ kịch tính của biểu hiện, nguyên nhân tiềm ẩn và loại tổn thương, tình trạng ổn định của bệnh nhân, tình trạng chung, tim, và phổi của bệnh nhân, chất lượng cuộc sống, tiên lượng chung, chuyên môn của bác sĩ, và kỹ thuật có sẵn.((1. Ernst A, Feller-Kopman D, Becker HD, et al. Central airway obstruction. Am J Respir Crit Care Med. 2004;169:1278-1297. Tóm lược)) ((21. Lee P, Kupeli E, Mehta AC. Therapeutic bronchoscopy in lung cancer: laser therapy, electrocautery, brachytherapy, stents, and photodynamic therapy. Clin Chest Med. 2002;23:241-256. Tóm lược)) » Thường áp dụng điều trị đa mô thức kết hợp các kỹ thuật nội soi khác nhau, vì một số kỹ thuật như liệu pháp laze hay phẫu thuật điện kèm theo đặt stent đường thở là bổ sung cho nhau.((15. Bolliger CT, Mathur PN, Beamis JF, et al. ERS/ATS statement on interventional pulmonology. European Respiratory Society. Eur Respir J. 2002;19:356-373. Toàn văn Tóm lược)) |
|
| bổ sung | Chiếu xạ từ bên ngoài
» Chiếu xạ từ bên ngoài (EBR) chỉ có hiệu lực thay đổi đối với CAO ác tính, với tỷ lệ thành công đối với ho ra máu, tắc nghẽn đường thở, và xẹp phổi lần lượt là 84%, 21%, và 23%. EBR có hiệu lực chậm trễ và không đáng tin cậy, với những tiến bộ hiện nay trong kỹ thuật soi phế quản can thiệp, điều trị đang chuyển từ EBR sang soi phế quản. » Thỉnh thoảng, có thể thực hiện EBR ở bệnh nhân ổn định có tình trạng hoạt động cải thiện sau khi can thiệp soi phế quản để củng cố hiệu lực của điều trị này. » EBR dẫn đến sự phơi nhiễm chiếu xạ không mong muốn đối với mô bình thường, bao gồm nhu mô phổi, tim, tủy sống, và thực quản, và khoảng 50% số bệnh nhân được điều trị với EBR để điều trị cục bộ bị tiến triển bệnh trong phạm vi được chiếu xạ. |
|
| bổ sung | Phẫu thuật
» Mặc dù phẫu thuật là biện pháp điều trị tốt nhất cho cả CAO ác tính và không ác tính, nhưng chỉ một số ca bệnh là còn chỉ định do mức độ ác tính của bệnh tại thời điểm khám, bản chất của bệnh lành tính, và sự tồn tại của các bệnh lý đồng thời khiến nhiều bệnh nhân không còn phù hợp để phẫu thuật.((62. Jeon K, Kim H, Yu CM, et al. Rigid bronchoscopic intervention in patients with respiratory failure caused by malignant central airway obstruction. J Thorac Oncol. 2006;1:319-323. Tóm lược)) ((116. Husain SA, Finch D, Ahmed M, et al. Long-term follow-up of ultraflex metallic stents in benign and malignant central airway obstruction. Ann Thorac Surg. 2007;83:1251-1256. Tóm lược)) » Đây là lĩnh vực có tính chuyên môn cao và phải do bác sĩ phẫu thuật lòng ngực có kinh nghiệm đáng kể về thủ thuật đường thở phức tạp thực hiện. Mục tiêu của phẫu thuật là làm tăng kích thước của đường thở hiện có hoặc cắt bỏ đoạn bị hẹp. Do đó, thủ thuật thường gặp nhất là khâu nối tận-tận hoặc cắt bỏ ống ngoài của khí quản. » Phẫu thuật cắt bỏ diện rộng kèm vét hạch hệ thống là phương pháp điều trị tiêu chuẩn ở những khối u có thể cắt bỏ, nhưng CAO ác tính thường biểu hiện là bệnh tiến triển không có khả năng phẫu thuật cắt bỏ điều trị.((17. Bolliger CT, Sutedja TG, Strausz J, et al. Therapeutic bronchoscopy with immediate effect: laser, electrocautery, argon plasma coagulation and stents. Eur Respir J. 2006;27:1258-1271. Toàn văn Tóm lược)) » Phẫu thuật cắt và nối là lựa chọn điều trị trong các ca chít hẹp khí quản lành tính, nhưng chỉ có thể cắt bỏ khí quản ở khoảng 50% bệnh nhân thích hợp với phẫu thuật, và hiện chưa có bộ phận nhân tạo thích hợp nào được phát triển cho phép cắt bỏ khí quản mở rộng.((116. Husain SA, Finch D, Ahmed M, et al. Long-term follow-up of ultraflex metallic stents in benign and malignant central airway obstruction. Ann Thorac Surg. 2007;83:1251-1256. Tóm lược)) |
|
| Biểu hiện bán cấp | ||
| 1 | Oxy hỗ trợ
» Có thể điều trị cho bệnh nhân có biểu hiện bán cấp với bổ sung oxy qua ống thông mũi hoặc mặt nạ hô hấp. |
|
| bổ sung | Thuốc giãn phế quản
Các lựa chọn sơ cấp » Salbutamol dạng hít: 5 mg dạng khí dung bốn đến sáu lần một ngày » Có thể điều trị nhuyễn khí phế quản hoặc trụy đường thở động phía sau nặng có triệu chứng với liệu pháp bảo tồn như thuốc giãn phế quản ở liều tiêu chuẩn.((12. Murgu SD, Colt HG. Complications of silicone stent insertion in patients with expiratory central airway collapse. Ann Thorac Surg. 2007;84:1870-1877. Tóm lược)) |
|
| bổ sung | Thông khí áp lực dương liên tục
» Có thể điều trị nhuyễn khí phế quản hoặc trụy đường thở động phía sau nặng có triệu chứng với liệu pháp bảo tồn như thông khí áp lực dương liên tục.((12. Murgu SD, Colt HG. Complications of silicone stent insertion in patients with expiratory central airway collapse. Ann Thorac Surg. 2007;84:1870-1877. Tóm lược)) |
|
| thêm | Soi phế quản chẩn đoán bằng ống mềm
» Cần thực hiện soi phế quản bằng ống mềm chi tiết và cẩn trọng, cũng như các xét nghiệm bổ sung khác cần thiết để chẩn đoán và lên kế hoạch điều trị. |
|
| thêm | Can thiệp đường thở bằng nội soi
» Liệu pháp soi phế quản, mà có thể thực hiện bằng soi phế quản với ống mềm hoặc ống cứng, giúp cải thiện các triệu chứng, chất lượng cuộc sống, và tỷ lệ sống sót, ít có nguy cơ hơn, ít khó chịu hơn, và tỉ lệ mắc bệnh thấp hơn điều trị phẫu thuật. » Có 3 phương thức can thiệp đường thở bằng nội soi: liệu pháp nhiệt (liệu pháp laze, phẫu thuật điện, đông máu bằng khí argon, áp lạnh), liệu phá không nhiệt (liệu pháp quang động, giãn nở đường thở với nội soi phế quần bằng ống cứng hoặc tạo hình phế quản bằng bóng, đặt stent đường thở, thiết bị cắt hút nhánh phế quản sau), và chiếu xạ (cận xạ trị). Việc chọn phương thức can thiệp thích hợp tùy thuộc vào mức độ kịch tính của biểu hiện, nguyên nhân tiềm ẩn và loại tổn thương, tình trạng ổn định của bệnh nhân, tình trạng chung, tim, và phổi của bệnh nhân, chất lượng cuộc sống, tiên lượng chung, chuyên môn của bác sĩ, và kỹ thuật có sẵn.((1. Ernst A, Feller-Kopman D, Becker HD, et al. Central airway obstruction. Am J Respir Crit Care Med. 2004;169:1278-1297. Tóm lược)) ((21. Lee P, Kupeli E, Mehta AC. Therapeutic bronchoscopy in lung cancer: laser therapy, electrocautery, brachytherapy, stents, and photodynamic therapy. Clin Chest Med. 2002;23:241-256. Tóm lược)) » Thường áp dụng điều trị đa mô thức kết hợp các kỹ thuật nội soi khác nhau, vì một số kỹ thuật như liệu pháp laze hay phẫu thuật điện kèm theo đặt stent đường thở là bổ sung cho nhau.((15. Bolliger CT, Mathur PN, Beamis JF, et al. ERS/ATS statement on interventional pulmonology. European Respiratory Society. Eur Respir J. 2002;19:356-373. Toàn văn Tóm lược)) » Cần đề nghị soi phế quản điều trị với cắt bỏ cơ học hoặc bằng nhiệt, liệu pháp phóng xạ, hoặc đặt stent cho bệnh nhân bị ung thư phổi không thể phẫu thuật và tắc nghẽn đường thở có triệu chứng nhằm cải thiện chứng khó thở, ho, ho ra máu, và chất lượng cuộc sống.((74. Simoff MJ, Lally B, Slade MG, et al. Symptom management in patients with lung cancer: diagnosis and management of lung cancer, 3rd ed: American College of Chest Physicians evidence-based clinical practice guidelines. Chest. 2013;143(suppl 5):e455S-e497S. Toàn văn Tóm lược)) » Một nghiên cứu hồi cứu lớn ở hơn 800 bệnh nhân cho thấy rằng thủ thuật soi phế quản can thiệp đối với tình trạng tắc nghẽn đường thở nặng do u tân sinh có tỷ lệ thành công 85%.((75. Hespanhol V, Magalhães A, Marques A, et al. Neoplastic severe central airways obstruction, interventional bronchoscopy: a decision-making analysis. J Thorac Cardiovasc Surg. 2013;145:926-932. Tóm lược)) Một nghiên cứu hồi cứu khác cho thấy rằng ở 83% ca khối u đường thở trung tâm, soi phế quản bằng ống cứng và loại bỏ cơ học là liệu pháp duy nhất an toàn và thành công.((79. Vishwanath G, Madan K, Bal A, et al. Rigid bronchoscopy and mechanical debulking in the management of central airway tumors: an Indian experience. J Bronchology Interv Pulmonol. 2013;20:127-133. Tóm lược)) |
|
| bổ sung | Chiếu xạ từ bên ngoài
» Chiếu xạ từ bên ngoài (EBR) chỉ có hiệu lực thay đổi đối với CAO ác tính, với tỷ lệ thành công đối với ho ra máu, tắc nghẽn đường thở, và xẹp phổi lần lượt là 84%, 21%, và 23%. EBR có hiệu lực chậm trễ và không đáng tin cậy, với những tiến bộ hiện nay trong kỹ thuật soi phế quản can thiệp, điều trị đang chuyển từ EBR sang soi phế quản. » Thỉnh thoảng, có thể thực hiện EBR ở bệnh nhân ổn định có tình trạng hoạt động cải thiện sau khi can thiệp soi phế quản để củng cố hiệu lực của điều trị này. » EBR dẫn đến sự phơi nhiễm chiếu xạ không mong muốn đối với mô bình thường, bao gồm nhu mô phổi, tim, tủy sống, và thực quản, và khoảng 50% số bệnh nhân được điều trị với EBR để điều trị cục bộ bị tiến triển bệnh trong phạm vi được chiếu xạ |
|
| bổ sung | Phẫu thuật
» Mặc dù phẫu thuật là biện pháp điều trị tốt nhất cho cả CAO ác tính và không ác tính, nhưng chỉ một số ca bệnh là còn chỉ định do mức độ ác tính của bệnh tại thời điểm khám, bản chất của bệnh lành tính, và sự tồn tại của các bệnh lý đồng thời khiến nhiều bệnh nhân không còn phù hợp để phẫu thuật.((62. Jeon K, Kim H, Yu CM, et al. Rigid bronchoscopic intervention in patients with respiratory failure caused by malignant central airway obstruction. J Thorac Oncol. 2006;1:319-323. Tóm lược)) ((116. Husain SA, Finch D, Ahmed M, et al. Long-term follow-up of ultraflex metallic stents in benign and malignant central airway obstruction. Ann Thorac Surg. 2007;83:1251-1256. Tóm lược)) » Đây là lĩnh vực có tính chuyên môn cao và phải do bác sĩ phẫu thuật lòng ngực có kinh nghiệm đáng kể về thủ thuật đường thở phức tạp thực hiện. Mục tiêu của phẫu thuật là làm tăng kích thước của đường thở hiện có hoặc cắt bỏ đoạn bị hẹp. Do đó, thủ thuật thường gặp nhất là khâu nối tận-tận hoặc cắt bỏ ống ngoài của khí quản. » Phẫu thuật cắt bỏ diện rộng kèm vét hạch hệ thống là phương pháp điều trị tiêu chuẩn ở những khối u có thể cắt bỏ, nhưng CAO ác tính thường biểu hiện là bệnh tiến triển không có khả năng phẫu thuật cắt bỏ điều trị.((17. Bolliger CT, Sutedja TG, Strausz J, et al. Therapeutic bronchoscopy with immediate effect: laser, electrocautery, argon plasma coagulation and stents. Eur Respir J. 2006;27:1258-1271. Toàn văn Tóm lược)) » Phẫu thuật cắt và nối là lựa chọn điều trị trong các ca chít hẹp khí quản lành tính, nhưng chỉ có thể cắt bỏ khí quản ở khoảng 50% bệnh nhân thích hợp với phẫu thuật, và hiện chưa có bộ phận nhân tạo thích hợp nào được phát triển cho phép cắt bỏ khí quản mở rộng.((116. Husain SA, Finch D, Ahmed M, et al. Long-term follow-up of ultraflex metallic stents in benign and malignant central airway obstruction. Ann Thorac Surg. 2007;83:1251-1256. Tóm lược)) |
|
Liên lạc theo dõi
Khuyến nghị
Giám sát
Mặc dù vai trò của soi phế quản thường quy sau khi điều trị CAO đang gây tranh cãi, rõ ràng cần theo dõi chặt chẽ đối với tất cả các bệnh nhân để phát hiện vấn đề (ví dụ như các biến chứng do đặt stent đường thở) ở giai đoạn sớm. Thường đánh giá lại mỗi 4 đến 6 tuần một lần với soi phế quản bằng ống mềm, đánh giá triệu chứng học, chụp hình (XQ ngực thẳng hoặc chụp CT ngực), và đo FVL, để đảm bảo cải thiện.
Nghiên cứu gần đây gợi ý rằng ở các bệnh nhân không có triệu chứng mới không cần theo dõi thường quy với soi phế quản bằng ống mềm sau khi đặt stent. Tuy nhiên, do các biến chứng từ đặt stent thường không có triệu chứng, có thể phát hiện các vấn đề khi soi phế quản khẩn cấp hơn là thường quy.
Hướng dẫn dành cho bệnh nhân
Tất cả các bệnh nhân có tiền sử tắc nghẽn khí phế quản cần đeo vòng hoặc thẻ nhận dạng họ là bệnh nhân có đường thở bị biến chứng hoặc đặt stent đường thở bên trong (nếu có).
Phải tư vấn cho bệnh nhân về các triệu chứng và biết được khi nào cần nhanh chóng yêu cầu trợ giúp chuyên khoa.
Các biến chứng
| Các biến chứng | Khung thời gian | Khả năng |
| Các biến chứng liên quan đến liệu pháp soi phế quản | Ngắn hạn | Thấp |
| Liệu pháp laze: Các biến chứng bao gồm thủng (đường thở, thực quản, hoặc động mạch phổi), rối loạn nhịp tim, tràn khí màng phổi (tăng áp lực và không tăng áp lực), xuất huyết, giảm oxy máu, nhồi máu cơ tim, đột quỵ, thuyên tắc do khí (thứ phát do khí có trong đầu que dò dưới áp lực và xuyên qua niêm mạc vào các mạch máu qua lỗ rò mạch máu phế quản do đông máu ở mô hình thành),((55. Reddy C, Majid A, Michaud G, et al. Gas embolism following bronchoscopic argon plasma coagulation: a case series. Chest. 2008;134:1066-1069. Tóm lược)) và đánh lửa nhánh phế quản sau (do đó FiO2 không nên vượt quá 40% trong khi thực hiện thủ thuật).
Đốt điện: Nguy cơ xuất huyết từ 2% đến 5%. Các biến chứng khác bao gồm đánh lửa nhánh phế quản sau, sốc điện đối với người vận hành nếu không được tiếp đất thích hợp, và thủng đường thở. Có thể mất hiệu lực đi kèm chảy máu do khuếch tán dòng điện qua diện tích bề mặt lớn hơn. Đông máu bằng khí argon: Tỷ lệ biến chứng chung <1%. Các biến chứng bao gồm xuất huyết, thủng và hẹp đường thở, đánh lửa nội phế quản, và tắc mạch do khí argon. Liệu pháp quang động: Biến chứng thường gặp nhất là da nhạy ánh sáng kéo dài trong 4 đến 6 tuần; phải tư vấn cho bệnh nhân để tránh tiếp xúc với ánh nắng mặt trời trong thời gian này. Các biến chứng khác bao gồm phù nề đường thở khu trú, chít hẹp, xuất huyết, và hình thành lỗ rò, mặc dù PDT có nguy cơ thủng đường thở thấp hơn. Tạo hình phế quản bằng bong bóng: Các biến chứng bao gồm hẹp tái phát, đau, viêm trung thất, và chảy máu, cũng như rách hoặc đứt vỡ đường thở với tràn khí màng phổi hoặc tràn khí trung thất sau đó. Đặt stent đường thở: Liên quan đến tỷ lệ biến chứng cao, nhất là khi sử dụng lâu dài.((18. Makris D, Marquette CH. Tracheobronchial stenting and central airway replacement. Curr Opin Pulm Med. 2007;13:278-283. Tóm lược)) Stent silicone (ví dụ như stent Dumon, Montgomery ống chữ T, stent Hood, stent Reynders-Noppen Tygon) gây biến chứng bởi tỷ lệ xâm lấn cao và tắc nghẽn do hình thành mô hạt tại đầu stent hoặc bởi chất tiết niêm mạc do suy giảm khả năng thanh lọc nhầy lông chuyển((1. Ernst A, Feller-Kopman D, Becker HD, et al. Central airway obstruction. Am J Respir Crit Care Med. 2004;169:1278-1297. Tóm lược)) ((60. Simoff MJ, Sterman DH, Ernst A (eds). Thoracic endoscopy. Advances in interventional pulmonology. Malden, MA: Blackwell; 2006.)) ((64. Ko-Pen W, Mehta AC, Turner JF. Flexible bronchoscopy. 2nd ed. Malden, MA: Blackwell; 2004.)) ((100. Wood DE, Liu YH, Vallieres E, et al. Airway stenting for malignant and benign tracheobronchial stenosis. Ann Thorac Surg. 2003;76:167-172. Tóm lược))Stent cũng có thể liên quan đến hôi miệng, vỡ stent, mỏi kim loại, thủng đường thở và mạch máu, rách niêm mạc, và tắc nghẽn lỗ thùy phổi.((17. Bolliger CT, Sutedja TG, Strausz J, et al. Therapeutic bronchoscopy with immediate effect: laser, electrocautery, argon plasma coagulation and stents. Eur Respir J. 2006;27:1258-1271. Toàn văn Tóm lược)) ((60. Simoff MJ, Sterman DH, Ernst A (eds). Thoracic endoscopy. Advances in interventional pulmonology. Malden, MA: Blackwell; 2006.)) ((64. Ko-Pen W, Mehta AC, Turner JF. Flexible bronchoscopy. 2nd ed. Malden, MA: Blackwell; 2004.)) ((108. Mehta AC, Dasgupta A. Airway stents. Clin Chest Med. 1999;20:139-151. Tóm lược)) Nghiên cứu đăng ký đa trung tâm của trường Đại học bác sĩ ngực Hoa Kỳ cho biết tỷ lệ biến chứng chung là 3,9% (từ 0,9% – 11,7%) sau khi sử dụng thủ thuật soi phế quản điều trị đối với tắc nghẽn đường thở trung tâm (CAO). Các yếu tố nguy cơ biến chứng được nhận biết bao gồm thủ thuật cấp cứu/khẩn cấp, điểm Hiệp hội Gây mê Hoa Kỳ (ASA) >3, làm lại soi phế quản điều trị, và an thần trung bình. Chúng cũng cho biết tỷ lệ tử vong trong 30 ngày là 14,8%.((126. Ost DE, Ernst A, Grosu HB, et al; AQuIRE Bronchoscopy Registry. Complications following therapeutic bronchoscopy for malignant central airway obstruction: results of the AQuIRE Registry. Chest. 2015;148:450-471. Tóm lược)) [Fig-5] |
||
| Các biến chứng liên quan đến chiếu xạ từ bên ngoài | Dài hạn | Cao |
| Yếu tố hạn chế quan trọng EBR là sự phơi nhiễm chiếu xạ không mong muốn đối với mô bình thường, bao gồm nhu mô phổi, tim, tủy sống, và thực quản. Khoảng 50% số bệnh nhân được chỉ định EBR để điều trị cục bộ có tiến triển bệnh trong vùng được chiếu xạ. | ||
| Viêm phổi sau tắc nghẽn. | Biến thiên | Trung bình |
| Khoảng 20% đến 30% bệnh nhân bị ung thư phổi sẽ tiến triển các đặc điểm lâm sàng và biến chứng liên quan đến tắc nghẽn đường thở bao gồm viêm phổi sau tắc nghẽn.((1. Ernst A, Feller-Kopman D, Becker HD, et al. Central airway obstruction. Am J Respir Crit Care Med. 2004;169:1278-1297. Tóm lược))
Biểu hiện khó thở, ho, đờm mủ, sốt, và ớn lạnh.((57. Jabbardarjani H, Herth F, Kiani A, et al. Central airway obstruction masquerading as difficult-to-treat asthma: A retrospective study. J Bronchology Interv Pulmonol. 2009;16:6-9. Tóm lược)) Viêm phổi tái phát cũng thường xuyên. Viêm phổi sau tắc nghẽn có thể thấy rõ trên CXR và chụp CT ngực. Viêm phổi không đỡ hoặc sau tắc nghẽn liên quan đến tắc nghẽn đường thở trung tâm (CAO) sẽ không đáp ứng thích hợp với điều trị kháng sinh về mặt lâm sàng và theo hình ảnh, và bệnh nhân có thể có các triệu chứng dai dẳng và dấu hiệu thâm nhiễm trên ảnh XQ ngực thẳng trong >4 đến 6 tuần. Ở bệnh nhân bị nhiễm trùng sau tắc nghẽn, cần sử dụng thuốc kháng sinh sau khi tái xác lập đường thở. Tuy nhiên, tính hữu ích của thuốc kháng sinh theo kinh nghiệm sau khi giảm nhẹ CAO chưa được chứng minh. |
||
| Các biến chứng liên quan đến cận xạ trị | Biến thiên | Trung bình |
| Các biến chứng của kỹ thuật này bao gồm xuất huyết (cụ thể là thùy trên bên phải và bên trái và thường biểu hiện ho ra máu nặng), hình thành lỗ rò vào trung thất, rối loạn nhịp, hạ huyết áp, co thắt phế quản, hẹp phế quản hoặc hoại tử, và viêm phế quản chiếu xạ. Xuất huyết nặng gây chết người được ghi nhận ở 32% ca bệnh; tuy nhiên, khó phân biệt giữa chảy máu do chiếu xạ gây ra và chảy máu do chính khối u gây ra. | ||
Tiên lượng
Biểu hiện lâm sàng và tiên lượng tắc nghẽn đường thở trung tâm (CAO) cũng đa dạng như các bệnh gây ra chúng. Có hai mức độ tiên lượng. CAO do nguyên nhân có thể điều trị gây suy hô hấp như dị vật đường thở gây ra có tiên lượng tuyệt vời sau khi đã loại bỏ chất gây bệnh. Ngược lại, CAO ở các bệnh nhân bệnh mạn tính với các bệnh lý như COPD nặng hoặc ung thư phổi di căn, biểu hiện tắc nghẽn khu trú đường thở phù hợp với điều trị giảm nhẹ hơn, có tiên lượng kém, vì điều trị CAO có thể có hoặc có thể không có tỷ lệ sống sót kéo dài.
Một nghiên cứu tiền cứu cho thấy rằng soi phế quản điều trị đối với CAO ác tính và không ác tính cải thiện đáng kể giá trị phế dung kế (nghĩa là FVC, FEV1), chất lượng cuộc sống, và tỷ lệ sống sót. Tuy nhiên, bệnh nhân bị CAO ác tính mà không thể hồi phục tình trạng đường thở sau khi soi phế quản điều trị có tỷ lệ sống sót kém.((120. Mahmood K, Wahidi MM, Thomas S, et al. Therapeutic bronchoscopy improves spirometry, quality of life, and survival in central airway obstruction. Respiration. 2015;89:404-413. Tóm lược))
Tắc nghẽn đường thở trung tâm ác tính
Trong tuyệt đại đa số các ca bệnh, tắc nghẽn đường thở ác tính không thể chữa lành và cách thức thực hiện nhằm giảm nhẹ các triệu chứng (ví dụ như khó thở, ho, ho ra máu) có thể phù hợp hơn với dược phẩm hoặc thủ thuật xâm lấn. ((5. Kvale PA, Selecky PA, Prakash UB. Palliative care in lung cancer: ACCP evidence-based clinical practice guidelines (2nd edition). Chest. 2007;132(suppl 3):368S-403S. Tóm lược)) Bệnh nhân và các thành viên gia đình cần biết về tính chất giảm nhẹ của những nỗ lực này. Tỷ lệ sống sót ở bệnh nhân bị CAO ác tính không được điều trị được biết là rất kém và từ 1 đến 2 tháng.((121. Razi SS, Lebovics RS, Schwartz G, et al. Timely airway stenting improves survival in patients with malignant central airway obstruction. Ann Thorac Surg. 2010;90:1088-1093. Tóm lược)) Hơn nữa, chất lượng cuộc sống của họ cực kỳ kém, và họ có thể chết do ngạt hoặc trong khi thở máy.
Ở bệnh nhân bị tắc nghẽn đường thở ác tính, điều trị đa mô thức và đặt stent cho thấy nhiều cải thiện về chất lượng cuộc sống khi so với các phương pháp khác. Tuy nhiên, các so sánh với giả dược hoặc không có điều trị giảm nhẹ nào được xem là đúng nguyên tắc, do đó không được thực hiện. Một nghiên cứu tiền cứu ở bệnh nhân bị CAO do ung thư phổi tiến triển hoặc tái phát được cắt laze cho thấy cải thiện đáng kể chất lượng cuộc sống.((122. Mantovani G, Astara G, Manca G, et al. Endoscopic laser ablation as palliative treatment of endobronchial, nonresectable, or recurrent lung cancer: assessment of its impact on quality of life. Clin Lung Cancer. 2000;1:277-285. Tóm lược)) Trong các nghiên cứu hồi cứu, sử dụng laze và đốt điện ở nhánh phế quản sau cho thấy tình trạng khó thở và ho ra máu giảm nhẹ thành công ở 51% đến 90% bệnh nhân.((1. Ernst A, Feller-Kopman D, Becker HD, et al. Central airway obstruction. Am J Respir Crit Care Med. 2004;169:1278-1297. Tóm lược)) ((15. Bolliger CT, Mathur PN, Beamis JF, et al. ERS/ATS statement on interventional pulmonology. European Respiratory Society. Eur Respir J. 2002;19:356-373. Toàn văn Tóm lược)) ((16. Folch E, Mehta AC. Airway interventions in the tracheobronchial tree. Semin Respir Crit Care Med. 2008;29:441-452. Tóm lược)) ((17. Bolliger CT, Sutedja TG, Strausz J, et al. Therapeutic bronchoscopy with immediate effect: laser, electrocautery, argon plasma coagulation and stents. Eur Respir J. 2006;27:1258-1271. Toàn văn Tóm lược)) ((20. Seijo LM, Sterman DH. Interventional pulmonology. N Engl J Med. 2001;344:740-749. Tóm lược)) ((60. Simoff MJ, Sterman DH, Ernst A (eds). Thoracic endoscopy. Advances in interventional pulmonology. Malden, MA: Blackwell; 2006.)) ((64. Ko-Pen W, Mehta AC, Turner JF. Flexible bronchoscopy. 2nd ed. Malden, MA: Blackwell; 2004.)) ((65. Ernst A, Silvestri GA, Johnstone D. Interventional pulmonary procedures: guidelines from the American College of Chest Physicians. Chest. 2003;123:1693-1717. Tóm lược)) Hai nghiên cứu hồi cứu cho thấy cải thiện tình trạng giảm nhẹ2[C]Evidence và cải thiện tỷ lệ sống sót3[C]Evidence sau khi đặt stent đường thở ở ung thư phổi tiến triển.((121. Razi SS, Lebovics RS, Schwartz G, et al. Timely airway stenting improves survival in patients with malignant central airway obstruction. Ann Thorac Surg. 2010;90:1088-1093. Tóm lược)) ((123. Furukawa K, Ishida J, Yamaguchi G, et al. The role of airway stent placement in the management of tracheobronchial stenosis caused by inoperable advanced lung cancer. Surg Today. 2010;40:315-320. Tóm lược)) Một nghiên cứu hồi cứu cho thấy tỷ lệ sống sót giảm ở bệnh nhân CAO ác tính và có điểm Hiệp hội Gây me Hoa Kỳ cao, mô học tế bào không vảy, trong khối u di căn, và ở bệnh nhân không được điều trị đặc hiệu trước đây.((124. Guibert N, Mazieres J, Lepage B, et al. Prognostic factors associated with interventional bronchoscopy in lung cancer. Ann Thorac Surg. 2014;97:253-259. Toàn văn Tóm lược))
Một báo cáo từ nghiên cứu đăng ký đa trung tâm của Hiệp hội Lồng ngực Hoa Kỳ về soi phế quản điều trị đối với CAO ác tính cho thấy tỷ lệ thành công kỹ thuật rất cao (90%-98%). Tỷ lệ thành công cao nhất liên quan đến đạt stent và tắc nghẽn nhánh phế quản sau. Kỹ thuật được báo cáo cho tỷ lệ cải thiện đáng kể về mặt lâm sàng (48%) đối với khó thở và càng khó thở nhiều thì càng có cải thiện lớn hơn. Về chất lượng cuộc sống liên quan đến sức khỏe, 42% cho thấy có cải thiện đáng kể về mặt lâm sàng; một lần nữa, càng khó thở nhiều càng có kết quả tốt hơn.((125. Ost DE, Ernst A, Grosu HB, et al. Therapeutic bronchoscopy for malignant central airway obstruction: success rates and impact on dyspnea and quality of life. Chest. 2015;147:1282-1298. Tóm lược))
Tắc nghẽn đường thở trung tâm không ác tính
Tiên lượng bệnh phụ thuộc vào bệnh nền, mức độ bệnh, và biểu hiện lâm sàng. Nói chung, đây là những bệnh có thể điều trị, và trong hầu hết các trường hợp là có thể chữa lành bằng phẫu thuật hoặc kỹ thuật nội soi. Tuy nhiên, một số bệnh lý không ác tính (ví dụ như viêm đa sụn tái phát, đa bướu gai khí phế quản) tái phát và có tỷ lệ mắc bệnh đáng kể.
Giãn nở khí quản và loại bỏ bằng laze thường giúp giảm nhẹ triệu chứng tạm thời. Cần đặt stent silicone làm cầu nối phẫu thuật, hoặc ở bệnh nhân không thể phẫu thuật. Phẫu thuật cắt bỏ được xem là điều trị triệt căn và cần được xem xét sớm khi điều trị cho bệnh nhân bị hẹp có thể phẫu thuật. Nếu tuân theo những nguyên tắc chung này, phẫu thuật sớm sẽ không bị trì hoãn do phải điều trị bằng nội soi lặp đi lặp lại Tuy nhiên, liệu pháp nội soi nếu thành công có thể tránh các biến chứng và khó chịu liên quan đến cuộc đại phẫu, nhất là trên bệnh nhân có bệnh nền tim phổi hoặc các bệnh đồng mắc đáng kể khác. Với với bác sỹ có kinh nghiệm soi phế quản, điều trị nội soi tích cực không cản trở các thủ thuật phẫu thuật sau này nếu cần.
Hướng dẫn
Hướng dẫn chẩn đoán
| Châu Âu |
| British Thoracic Society guidelines for advanced diagnostic and therapeutic flexible bronchoscopy in adults
Nhà xuất bản: British Thoracic Society Xuất bản lần cuối: 2011 |
Hướng dẫn điều trị
| Adult advanced life support
Nhà xuất bản: Resuscitation Council (UK) Xuất bản lần cuối: 2015 |
| British Thoracic Society guidelines for advanced diagnostic and therapeutic flexible bronchoscopy in adults
Nhà xuất bản: British Thoracic Society Xuất bản lần cuối: 2011 |
| Lung cancer: diagnosis and management
Nhà xuất bản: National Institute for Health and Care Excellence Xuất bản lần cuối: 2011 |
| Cryotherapy for malignant endobronchial obstruction
Nhà xuất bản: National Institute for Health and Care Excellence Xuất bản lần cuối: 2005 |
Điểm số bằng chứng
1. Cải thiện tỷ lệ sống sót trung bình: có ít bằng chứng thuyết phục gợi ý rằng bệnh nhân bị tắc nghẽn đường thở đoạn gần ác tính do ung thư phổi được trị liệu đa mô thức bao gồm xạ trị nội phế quản liều cao có tỷ lệ sống sót trung bình cải thiện 7,8 tháng so với 3,9 tháng ở bệnh nhân được điều trị trước đây.((115. Manali ED, Stathopoulos GT, Gildea TR, et al. High dose-rate endobronchial radiotherapy for proximal airway obstruction due to lung cancer: 8-year experience of a referral center. Cancer Biother Radiopharm. 2010;25:207-213. Tóm lược))
Bằng chứng cấp độ C: Các nghiên cứu quan sát (thuần tập) có chất lượng thấp hoặc các thử nghiệm ngẫu nhiên đối chứng (RCT) có lỗi về phương pháp với <200 người tham gia.
2. Giảm nhẹ các triệu chứng: có bằng chứng kém thuyết phục gợi ý rằng đặt stent đường thở có hoặc không có chiếu xạ giúp giảm nhẹ đáng kể các triệu chứng ở bệnh nhân có tình chỉ số toàn trạng kém.((121. Razi SS, Lebovics RS, Schwartz G, et al. Timely airway stenting improves survival in patients with malignant central airway obstruction. Ann Thorac Surg. 2010;90:1088-1093. Tóm lược))
Bằng chứng cấp độ C: Các nghiên cứu quan sát (thuần tập) có chất lượng thấp hoặc các thử nghiệm ngẫu nhiên đối chứng (RCT) có lỗi về phương pháp với <200 người tham gia.
3. Tỷ lệ sống sót sau khi đặt stent trong ung thư phổi tiến triển: có bằng chứng kém thuyết phục gợi ý rằng bệnh nhân có chỉ số toàn trạng trung bình, đặt stent đường thở giúp cải thiện tỷ lệ sống sót (8 tháng so với 3 tháng) khi so với nhóm chứng tương đương với chỉ số toàn trạng kém.((121. Razi SS, Lebovics RS, Schwartz G, et al. Timely airway stenting improves survival in patients with malignant central airway obstruction. Ann Thorac Surg. 2010;90:1088-1093. Tóm lược)) ((123. Furukawa K, Ishida J, Yamaguchi G, et al. The role of airway stent placement in the management of tracheobronchial stenosis caused by inoperable advanced lung cancer. Surg Today. 2010;40:315-320. Tóm lược))
Bằng chứng cấp độ C: Các nghiên cứu quan sát (thuần tập) có chất lượng thấp hoặc các thử nghiệm ngẫu nhiên đối chứng (RCT) có lỗi về phương pháp với <200 người tham gia.
Các bài báo chủ yếu
- Aboussouan LS, Stoller JK. Diagnosis and management of upper airway obstruction. Clin Chest Med. 1994;15:35-53. Tóm lược
- Bolliger CT, Mathur PN, Beamis JF, et al. ERS/ATS statement on interventional pulmonology. European Respiratory Society. Eur Respir J. 2002;19:356-373. Toàn văn Tóm lược
- Freitag L, Ernst A, Unger M, et al. A proposed classification system of central airway stenosis. Eur Respir J. 2007;30:7-12. Toàn văn Tóm lược
- Ernst A, Simoff M, Ost D, et al. Prospective risk-adjusted morbidity and mortality outcome analysis after therapeutic bronchoscopic procedures: results of a multi-institutional outcomes database. Chest. 2008;134:514-519. Tóm lược
- Ernst A, Silvestri GA, Johnstone D. Interventional pulmonary procedures: guidelines from the American College of Chest Physicians. Chest. 2003;123:1693-1717. Tóm lược
- Du Rand IA, Barber PV, Goldring J, et al; BTS Interventional Bronchoscopy Guideline Group. British Thoracic Society guidelines for advanced diagnostic and therapeutic flexible bronchoscopy in adults. Thorax. 2011;66(suppl 3):iii1-iii21. Toàn văn Tóm lược
- Cavaliere S, Venuta F, Foccoli P, et al. Endoscopic treatment of malignant airway obstructions in 2,008 patients. Chest. 1996;110:1536-1542. Toàn văn Tóm lược
Câu hỏi lâm sàng
Bệnh nhân nam 38 tuổi đến khoa cấp cứu để thăm khám sưng đau hàm. 2 tuần trước, bệnh nhân vỡ một răng cối ở hàm dưới phải sau khi cắn một hạt bỏng ngô chưa nở và trải qua nhổ răng. Ngày hôm qua, bệnh nhân xuất hiện sốt và phần hàm bên phải của bệnh nhân bắt đầu sưng. Cơn đau gia tăng ở vùng đó, và bệnh nhân có khó khăn khi nhai. Nhiệt độ 38.2, huyết áp 130/82, mạch 112 l/p, và nhịp thở là 22 l/p. Độ bão hòa oxy là 99% ở khí phòng. Trên thăm khám, bệnh nhân có biểu hiện mệt mỏi và chảy dãi. Lưỡi bệnh nhân có vẻ nâng cao và thụt ra sau. Sàn miệng bệnh nhân có cảm giác chắc. Cổ bệnh nhân có ban đỏ, ấm và cảm thấy khô ráp. Bệnh nhân có nguy cơ cao nhất của biến chứng trung gian nào sau đây?
- Viêm trung thất hoại tử cấp
- Tắc nghẽn đường thở
- Vỡ động mạch cảnh
- Huyết khối xoang hang
- Liệt dây thần kinh mặt
- Áp xe ngoài màng cứng cột sống.
Đáp án đúng là B:
Đau thắt nghẹn Ludwig là một viêm mô bào tiến triển nhanh của khoang dưới lưỡi và khoang dưới hàm dưới. Hầu hết trường hợp xuất hiện từ lan truyền lân cận (hơn là bạch huyết) của các nhiễm đa khuẩn răng ở các răng cối hàm dưới. Lan truyền lân cận này gây ra sưng 2 bên của khoang dưới hàm dưới và dưới lưỡi. Khi vùng dưới hàm dưới trở nên đau và cứng, sàn miệng trở nên nâng cao và di dời lưỡi ra phía sau, mà có thể dẫn tới tắc nghẽn đường thở cấp. Các triệu chứng lâm sàng phụ của đau thắt nghẹt Ludwig bao gồm cổ được miêu tả là cứng như gỗ hoặc gân guốc nhưng không có kèm theo sưng hạch bạch huyết.
Cũng như các tổn thương khác đe dọa đường thở, bệnh nhân có các dấu hiệu thực thể lo ngại có đe dọa tắc nghẽn đường thở (chảy nước dãi, bồn chồn, tư thế 3 trụ) nên bảo toàn đường thở cho bệnh nhân, mặc dù độ bão hòa oxy hiện tại bình thường. Điều này là bởi vì độ bão hòa oxy thường được duy trì cho đến khi mất bù diễn ra nhanh chóng (trong vài phút). Do đó, những bệnh nhân này đòi hỏi đánh giá liên tục và, nếu có thể, can thiệp để bảo toàn đường thở (đặt nội khí quản qua mũi, mở thông khí quản lúc tỉnh)
Ý A: Nhiễm khuẩn trong khoang sau hầu có thể có biểu hiện khó nuốt, khàn giọng, và khó thở; tuy nhiên, điều này là bởi vì sưng ở thành sau hầu hơn là di lệch vị trí lưỡi. Khả năng lớn nhất có trải rộng nhiễm khuẩn xuyên qua mạc trước sống vào khoang “nguy hiểm”, mà có thể tiến triển vào khoang trung thất sau và gây viêm trung thất hoại tử cấp.
Ý C: Vỡ động mạch cảnh xảy ra khi các mạch cấp máu cho động mạch cảnh bị tổn thương; điều này thường là biến chứng của ung thư cổ và đầu (khối u xâm lần; cắt bỏ mô) và thương không đi kèm với nhiễm khuẩn khoang cổ sâu.
Ý D: Nhiễm khuẩn có nguồn gốc từ hàm trên, thường không phải khoang hàm dưới (như ở bệnh nhân này), có thể lan đến khoang dưới thái dương và ổ mắt và tiến triển thành huyết khối xoang hang.
Ý E: Viêm tai giữa cấp có thể lan qua xương thái dương và gây liệt dây thần kinh mặt do viêm dây thần kinh vì dây đi qua màng nhĩ và phần xương chũm của xương thái xương. Nhiễm khuẩn khoang dưới hàm dưới thường không gây liệt dây thần kinh mặt.
Ý F: Nhiễm khuẩn khoang cổ sâu được phòng ngừa lan vào trong khoang ngoài màng cứng bởi cột sống cổ, dây chằng dọc sau, và màng cứng.
Mục tiêu học tập: Đau thắt nghẹt Ludwig là viêm mô bào tiến triển nhanh của khoang dưới hàm dưới và khoang dưới lưỡi. Tắc nghẽn đường thở có thể xảy ra do di lệch lưỡi ra sau.
Tài liệu tham khảo
1. Ernst A, Feller-Kopman D, Becker HD, et al. Central airway obstruction. Am J Respir Crit Care Med. 2004;169:1278-1297. Tóm lược
2. Beamis JF Jr. Interventional pulmonology techniques for treating malignant large airway obstruction: an update. Curr Opin Pulm Med. 2005;11:292-295. Tóm lược
3. Blasco M, Quadrelli SA, Bosio M, et al. Synovial sarcoma and endobronchial invasion. J Bronchology. 2008;15:167-169. Toàn văn
4. Maw M, Harvey M, Harrington Z, et al. Endobronchial deposits of chronic lymphocytic leukemia – an unusual cause of central airway obstruction. Respirol Case Rep. 2015;3:41-43. Toàn văn Tóm lược
5. Kvale PA, Selecky PA, Prakash UB. Palliative care in lung cancer: ACCP evidence-based clinical practice guidelines (2nd edition). Chest. 2007;132(suppl 3):368S-403S. Tóm lược
6. Manali ED, Saad CP, Krizmanich G, et al. Endobronchial findings of fibrosing mediastinitis. Respir Care. 2003;48:1038-1042. Toàn văn Tóm lược
7. Colt HG, Dumon JF. Airway stents: present and future. Clin Chest Med. 1995;16:465-478. Tóm lược
8. Mehta AC, Harris RJ, De Boer GE. Endoscopic management of benign airway stenosis. Clin Chest Med. 1995;16:401-413. Tóm lược
9. Polychronopoulos VS, Prakash UB, Golbin JM, et al. Airway involvement in Wegener’s granulomatosis. Rheum Dis Clin North Am. 2007;33:755-775. Tóm lược
10. Saleiro S, Hespanhol V, Magalhães A. Endobronchial amyloidosis. J Bronchology. 2008;15:95-99. Toàn văn
11. Iwata T, Inoue K, Nishiyama N, et al. Inflammatory pseudotumor of the central airways: A case report and literature review. J Bronchology. 2007;14:255-260. Toàn văn
12. Murgu SD, Colt HG. Complications of silicone stent insertion in patients with expiratory central airway collapse. Ann Thorac Surg. 2007;84:1870-1877. Tóm lược
13. Santacruz JF, Mehta AC. Airway complications and management after lung transplantation: ischemia, dehiscence, and stenosis. Proc Am Thorac Soc. 2009;6:79-93. Tóm lược
14. Aboussouan LS, Stoller JK. Diagnosis and management of upper airway obstruction. Clin Chest Med. 1994;15:35-53. Tóm lược
15. Bolliger CT, Mathur PN, Beamis JF, et al. ERS/ATS statement on interventional pulmonology. European Respiratory Society. Eur Respir J. 2002;19:356-373. Toàn văn Tóm lược
16. Folch E, Mehta AC. Airway interventions in the tracheobronchial tree. Semin Respir Crit Care Med. 2008;29:441-452. Tóm lược
17. Bolliger CT, Sutedja TG, Strausz J, et al. Therapeutic bronchoscopy with immediate effect: laser, electrocautery, argon plasma coagulation and stents. Eur Respir J. 2006;27:1258-1271. Toàn văn Tóm lược
18. Makris D, Marquette CH. Tracheobronchial stenting and central airway replacement. Curr Opin Pulm Med. 2007;13:278-283. Tóm lược
19. Freitag L, Ernst A, Unger M, et al. A proposed classification system of central airway stenosis. Eur Respir J. 2007;30:7-12. Toàn văn Tóm lược
20. Seijo LM, Sterman DH. Interventional pulmonology. N Engl J Med. 2001;344:740-749. Tóm lược
21. Lee P, Kupeli E, Mehta AC. Therapeutic bronchoscopy in lung cancer: laser therapy, electrocautery, brachytherapy, stents, and photodynamic therapy. Clin Chest Med. 2002;23:241-256. Tóm lược
22. Etzel CJ, Bach PB. Estimating individual risk for lung cancer. Semin Respir Crit Care Med. 2011;32:3-9. Tóm lược
23. Alberg AJ, Ford JG, Samet JM. Epidemiology of lung cancer: ACCP evidence-based clinical practice guidelines (2nd edition). Chest. 2007;132(suppl 3):29S-55S. Tóm lược
24. Parkin DM, Bray F, Ferlay J, et al. Global cancer statistics, 2002. CA Cancer J Clin. 2005;55:74-108. Toàn văn Tóm lược
25. Michaud G. Malignant central airway obstruction. In: Ernst A, Herth F, eds. Principles and practice of interventional pulmonology. New York, NY: Springer; 2013:259-268.
26. Ernst A, Simoff M, Ost D, et al. Prospective risk-adjusted morbidity and mortality outcome analysis after therapeutic bronchoscopic procedures: results of a multi-institutional outcomes database. Chest. 2008;134:514-519. Tóm lược
27. Cosano Povedano A, Muñoz Cabrera L, Cosano Povedano FJ, et al. Endoscopic treatment of central airway stenosis: five years’ experience. Arch Bronconeumol. 2005;41:322-327. Tóm lược
28. Chhajed PN, Eberhardt R, Dienemann H, et al. Therapeutic bronchoscopy interventions before surgical resection of lung cancer. Ann Thorac Surg. 2006;81:1839-1843. Tóm lược
29. Lund ME, Garland R, Ernst A. Airway stenting: applications and practice management considerations. Chest. 2007;131:579-587. Tóm lược
30. Dutau H, Toutblanc B, Lamb C, et al. Use of the Dumon Y-stent in the management of malignant disease involving the carina: a retrospective review of 86 patients. Chest. 2004;126:951-958. Tóm lược
31. Fishman AP, Elias JA, Fishman JA, et al. Fishman’s pulmonary diseases and disorders. 4th ed. New York, NY: McGraw-Hill; 2008.
32. Wood DE. Management of malignant tracheobronchial obstruction. Surg Clin North Am. 2002;82:621-642. Tóm lược
33. Kiryu T, Hoshi H, Matsui E, et al. Endotracheal/endobronchial metastases: clinicopathologic study with special reference to developmental modes. Chest. 2001;119:768-775. Tóm lược
34. Shepherd MP. Endobronchial metastatic disease. Thorax. 1982;37:362-365. Toàn văn Tóm lược
35. George M, Lang F, Pasche P, et al. Surgical management of laryngotracheal stenosis in adults. Eur Arch Otorhinolaryngol. 2005;262:609-615. Tóm lược
36. Swanson KL, Edell ES, Prakash UB, et al. Complications of metal stent therapy in benign airway obstruction. J Bronchology. 2007;14:90-94. Toàn văn
37. Naidich DP, Webb WR, Muller NL, et al. Computed tomography and magnetic resonance of the thorax. 4th ed. Philadelphia, PA: Lippincott Williams & Wilkins; 2007.
38. Blackledge FA, Anand VK. Tracheobronchial extension of recurrent respiratory papillomatosis. Ann Otol Rhinol Laryngol. 2000;109:812-818. Tóm lược
39. Cosío BG, Villena V, Echave-Sustaeta J, et al. Endobronchial hamartoma. Chest. 2002;122:202-205. Tóm lược
40. Herrera JM, McNeil KD, Higgins RS, et al. Airway complications after lung transplantation: treatment and longterm outcome. Ann Thorac Surg. 2001;71:989-993. Tóm lược
41. De Gracia J, Culebras M, Alvarez A, et al. Bronchoscopic balloon dilatation in the management of bronchial stenosis following lung transplantation. Respir Med. 2007;101:27-33. Tóm lược
42. Hoheisel G, Chan BK, Chan CH, et al. Endobronchial tuberculosis: diagnostic features and therapeutic outcome. Respir Med. 1994;88:593-597. Tóm lược
43. David R, Duhamel M, James H, et al. Clinical atlas of airway diseases. Bronchoscopy, radiology, and pathology. Philadelphia, PA: Elsevier Saunders; 2005.
44. Gudavalli R, Marquez-Martin E, Machuzak MS, et al. Bronchial stenosis due to potassium pill aspiration. J Bronchology. 2008;15:202-203. Toàn văn
45. Rafanan AL, Mehta AC. Adult airway foreign body removal: what’s new? Clin Chest Med. 2001;22:319-330. Tóm lược
46. Silva FS. Neck haematoma and airway obstruction in a patient with goitre: complication of internal jugular vein cannulation. Acta Anaesthesiol Scand. 2003;47:626-629. Tóm lược
47. Sandooram D, Chandramohan AR, Radcliffe G. Retropharyngeal haematoma causing airway obstruction: a multidisciplinary challenge. J Laryngol Otol. 2000;114:706-708. Tóm lược
48. Roh JL. Intrathyroid hemorrhage and acute upper airway obstruction after fine needle aspiration of the thyroid gland. Laryngoscope. 2006;116:154-156. Tóm lược
49. Kshettry VR, Kroshus TJ, Hertz MI, et al. Early and late airway complications after lung transplantation: incidence and management. Ann Thorac Surg. 1997;63:1576-1583. Tóm lược
50. Mulligan MS. Endoscopic management of airway complications after lung transplantation. Chest Surg Clin N Am. 2001;11:907-915. Tóm lược
51. Sarodia BD, Dasgupta A, Mehta AC. Management of airway manifestations of relapsing polychondritis: case reports and review of literature. Chest. 1999;116:1669-1675. Tóm lược
52. Cordier JF, Valeyre D, Guillevin L, et al. Pulmonary Wegener’s granulomatosis: a clinical and imaging study of 77 cases. Chest. 1990;97:906-912. Tóm lược
53. Daum TE, Specks U, Colby TV, et al. Tracheobronchial involvement in Wegener’s granulomatosis. Am J Respir Crit Care Med. 1995;151:522-526. Tóm lược
54. Brodsky JB. Bronchoscopic procedures for central airway obstruction. J Cardiothorac Vasc Anesth. 2003;17:638-646. Tóm lược
55. Reddy C, Majid A, Michaud G, et al. Gas embolism following bronchoscopic argon plasma coagulation: a case series. Chest. 2008;134:1066-1069. Tóm lược
56. Wahidi MM, Herth FJ, Ernst A. State of the art: interventional pulmonology. Chest. 2007;131:261-274. Tóm lược
57. Jabbardarjani H, Herth F, Kiani A, et al. Central airway obstruction masquerading as difficult-to-treat asthma: A retrospective study. J Bronchology Interv Pulmonol. 2009;16:6-9. Tóm lược
58. Israel RH, Poe RH. Hemoptysis. Clin Chest Med. 1987;8:197-205. Tóm lược
59. Hollingsworth HM. Wheezing and stridor. Clin Chest Med. 1987;8:231-240. Tóm lược
60. Simoff MJ, Sterman DH, Ernst A (eds). Thoracic endoscopy. Advances in interventional pulmonology. Malden, MA: Blackwell; 2006.
61. Collins J, Stern EJ. Chest radiology. The essentials. 2nd ed. Philadelphia, PA: Wolters Kluwer; 2008.
62. Jeon K, Kim H, Yu CM, et al. Rigid bronchoscopic intervention in patients with respiratory failure caused by malignant central airway obstruction. J Thorac Oncol. 2006;1:319-323. Tóm lược
63. Ayers ML, Beamis JF Jr. Rigid bronchoscopy in the twenty-first century. Clin Chest Med. 2001;22:355-364. Tóm lược
64. Ko-Pen W, Mehta AC, Turner JF. Flexible bronchoscopy. 2nd ed. Malden, MA: Blackwell; 2004.
65. Ernst A, Silvestri GA, Johnstone D. Interventional pulmonary procedures: guidelines from the American College of Chest Physicians. Chest. 2003;123:1693-1717. Tóm lược
66. Chung JH, Kanne JP. Multidetector-row computed tomography of diffuse tracheal disease: pictorial review. J Bronchol Interv Pulmonol. 2009;16:28-36. Tóm lược
67. Boiselle PM. Imaging of the large airways. Clin Chest Med. 2008;29:181-193. Tóm lược
68. Finkelstein SE, Summers RM, Nguyen DM, et al. Virtual bronchoscopy for evaluation of malignant tumors of the thorax. J Thorac Cardiovasc Surg. 2002;123:967-972. Tóm lược
69. De Wever W, Bogaert J, Verschakelen JA. Virtual bronchoscopy: accuracy and usefulness – an overview. Semin Ultrasound CT MR. 2005;26:364-373. Tóm lược
70. Whyte RI, Quint LE, Kazerooni EA, et al. Helical computed tomography for the evaluation of tracheal stenosis. Ann Thorac Surg. 1995;60:27-30. Tóm lược
71. Quint LE, Whyte RI, Kazerooni EA, et al. Stenosis of the central airways: evaluation by using helical CT with multiplanar reconstructions. Radiology. 1995;194:871-877. Tóm lược
72. Finlayson GN, Brodsky JB. Anesthetic considerations for airway stenting in adult patients. Anesthesiol Clin. 2008;26:281-291. Tóm lược
73. Cavaliere S, Foccoli P, Toninelli C, et al. Laser in lung cancer. An 11-year experience with 2253 applications in 1585 patients. J Bronchology. 1996;3:112-115.
74. Simoff MJ, Lally B, Slade MG, et al. Symptom management in patients with lung cancer: diagnosis and management of lung cancer, 3rd ed: American College of Chest Physicians evidence-based clinical practice guidelines. Chest. 2013;143(suppl 5):e455S-e497S. Toàn văn Tóm lược
75. Hespanhol V, Magalhães A, Marques A, et al. Neoplastic severe central airways obstruction, interventional bronchoscopy: a decision-making analysis. J Thorac Cardiovasc Surg. 2013;145:926-932. Tóm lược
76. Du Rand IA, Barber PV, Goldring J, et al; BTS Interventional Bronchoscopy Guideline Group. British Thoracic Society guidelines for advanced diagnostic and therapeutic flexible bronchoscopy in adults. Thorax. 2011;66(suppl 3):iii1-iii21. Toàn văn Tóm lược
77. Yarmus L, Feller-Kopman D. New bronchoscopic instrumentation: a review and update in rigid bronchoscopy. In: Beamis JF, Mathur P, Mehta AC, eds. Interventional pulmonary medicine. 2nd ed. New York, NY: Informa Healthcare; 2009.
78. Alraiyes AH, Machuzak MS. Rigid bronchoscopy. Semin Respir Crit Care Med. 2014;35:671-680. Tóm lược
79. Vishwanath G, Madan K, Bal A, et al. Rigid bronchoscopy and mechanical debulking in the management of central airway tumors: an Indian experience. J Bronchology Interv Pulmonol. 2013;20:127-133. Tóm lược
80. Yarmus L, Feller-Kopman D. Bronchoscopes of the twenty-first century. Clin Chest Med. 2001;31;19-27. Tóm lược
81. Dutau H, Vandemoortele T, Breen DP. Rigid bronchoscopy. Clin Chest Med. 2013;34:427-435. Tóm lược
82. Bolliger CT. Laser bronchoscopy, electrocautery, APC and microdebrider. In: Beamis JF, Mathur P, Mehta AC, eds. Interventional pulmonary medicine. 2nd ed. New York, NY: Informa Healthcare; 2009.
83. Chua AP, Santacruz JF, Gildea TR. Pulmonary complications of cancer therapy and central airway obstruction. In: Davis M, Feyer P, Ortner P, et al, eds. Supportive oncology. 1st ed. Philadelphia, PA: Elsevier Saunders; 2011:309-327.
84. Dumon JF, Reboud E, Garbe L, et al. Treatment of tracheobronchial lesions by laser photoresection. Chest. 1982;81:278-284. Tóm lược
85. Cavaliere S, Venuta F, Foccoli P, et al. Endoscopic treatment of malignant airway obstructions in 2,008 patients. Chest. 1996;110:1536-1542. Toàn văn Tóm lược
86. Desai SJ, Mehta AC, VanderBrug Medendorp S, et al. Survival experience following nd:YAG laser photoresection for primary bronchogenic carcinoma. Chest. 1988;94:939-944. Tóm lược
87. Sheski FD, Mathur PN. Cryotherapy, electrocautery, and brachytherapy. Clin Chest Med. 1999;20:123-138. Tóm lược
88. Sheski FD, Mathur PN. Endobronchial electrosurgery: argon plasma coagulation and electrocautery. Semin Respir Crit Care Med. 2004;25:367-374. Tóm lược
89. Coulter TD, Mehta AC. The heat is on: impact of endobronchial electrosurgery on the need for nd-YAG laser photoresection. Chest. 2000;118:516-521. Tóm lược
90. Mahmood K, Wahidi MM. Ablative therapies for central airway obstruction. Semin Respir Crit Care Med. 2014;35:681-692. Tóm lược
91. Morice RC, Ece T, Ece F, et al. Endobronchial argon plasma coagulation for treatment of hemoptysis and neoplastic airway obstruction. Chest. 2001;119:781-787. Tóm lược
92. Mathur PN, Wolf KM, Busk MF, et al. Fiberoptic bronchoscopic cryotherapy in the management of tracheobronchial obstruction. Chest. 1996;110:718-723. Toàn văn Tóm lược
93. Seaman JC, Musani AI. Endobronchial ablative therapies. Clin Chest Med. 2013;34:417-425. Tóm lược
94. Boujaoude Z, Young D, Lotano R, et al. Cryosurgery for the immediate treatment of acute central airway obstruction. J Bronchology Interv Pulmonol. 2013;20:45-47. Tóm lược
95. Schumann C, Hetzel M, Babiak AJ, et al. Endobronchial tumor debulking with a flexible cryoprobe for immediate treatment of malignant stenosis. J Thorac Cardiovasc Surg. 2010;139:997-1000. Toàn văn Tóm lược
96. Hautmann H, Gamarra F, Pfeifer KJ, et al. Fiberoptic bronchoscopic balloon dilatation in malignant tracheobronchial disease: indications and results. Chest. 2001;120:43-49. Tóm lược
97. McArdle JR, Gildea TR, Mehta AC. Balloon bronchoplasty: its indications, benefits, and complications. J Bronchology. 2005;12:123-127. Toàn văn
98. Santacruz JF, Folch E, Mehta AC. Silicone and metallic stents in interventional pulmonology. Minerva Pneumol. 2009;48:243-259.
99. Casal RF. Update in airway stents. Curr Opin Pulm Med. 2010;16:321-328. Tóm lược
100. Wood DE, Liu YH, Vallieres E, et al. Airway stenting for malignant and benign tracheobronchial stenosis. Ann Thorac Surg. 2003;76:167-172. Tóm lược
101. Gompelmann D, Eberhardt R, Schuhmann M, et al. Self-expanding Y stents in the treatment of central airway stenosis: a retrospective analysis. Ther Adv Respir Dis. 2013;7:255-263. Tóm lược
102. Lunn W, Feller-Kopman D, Wahidi M, et al. Endoscopic removal of metallic airway stents. Chest. 2005;127:2106-2112. Tóm lược
103. Gildea TR, Murthy SC, Sahoo D, et al. Performance of a self-expanding silicone stent in palliation of benign airway conditions. Chest. 2006;130:1419-1423. Tóm lược
104. Saji H, Furukawa K, Tsutsui H, et al. Outcomes of airway stenting for advanced lung cancer with central airway obstruction. Interact Cardiovasc Thorac Surg. 2010;11:425-428. Toàn văn Tóm lược
105. Kim JH, Shin JH, Song HY, et al. Use of a retrievable metallic stent internally coated with silicone to treat airway obstruction. J Vasc Interv Radiol. 2008;19:1208-1214. Tóm lược
106. Chhajed PN, Baty F, Pless M, et al. Outcome of treated advanced non-small cell lung cancer with and without central airway obstruction. Chest. 2006;130:1803-1807. Tóm lược
107. Furukawa K, Ishida J, Yamaguchi G, et al. The role of airway stent placement in the management of tracheobronchial stenosis caused by inoperable advanced lung cancer. Surg Today. 2010;40:315-320. Tóm lược
108. Mehta AC, Dasgupta A. Airway stents. Clin Chest Med. 1999;20:139-151. Tóm lược
109. Lee P, Kupeli E, Mehta AC. Airway stents. Clin Chest Med. 2010;31;141-150. Tóm lược
110. Kennedy MP, Morice RC, Jimenez CA, et al. Treatment of bronchial airway obstruction using a rotating tip microdebrider: a case report. J Cardiothorac Surg. 2007;2:16. Toàn văn Tóm lược
111. Lunn W, Bagherzadegan N, Munjampalli SKJ, et al. Initial experience with a rotating airway microdebrider. J Bronchology. 2008;15:91-94. Toàn văn
112. Casal RF, Iribarren J, Eapen G, et al. Safety and effectiveness of microdebrider bronchoscopy for the management of central airway obstruction. Respirology. 2013;18:1011-1015. Tóm lược
113. Kennedy AS, Sonett JR, Orens JB, et al. High dose rate brachytherapy to prevent recurrent benign hyperplasia in lung transplant bronchi: theoretical and clinical considerations. J Heart Lung Transplant. 2000;19:155-159. Tóm lược
114. Tendulkar RD, Fleming PA, Reddy CA, et al. High-dose-rate endobronchial brachytherapy for recurrent airway obstruction from hyperplastic granulation tissue. Int J Radiat Oncol Biol Phys. 2008;70:701-706. Tóm lược
115. Manali ED, Stathopoulos GT, Gildea TR, et al. High dose-rate endobronchial radiotherapy for proximal airway obstruction due to lung cancer: 8-year experience of a referral center. Cancer Biother Radiopharm. 2010;25:207-213. Tóm lược
116. Husain SA, Finch D, Ahmed M, et al. Long-term follow-up of ultraflex metallic stents in benign and malignant central airway obstruction. Ann Thorac Surg. 2007;83:1251-1256. Tóm lược
117. Grillo HC, Mathisen DJ, Wain JC. Management of tumors of the trachea. Oncology (Williston Park). 1992;6:61-67. Tóm lược
118. Hanley ME, Welsh CH. Current diagnosis & treatment in pulmonary medicine. New York, NY: McGraw-Hill; 2003.
119. Schuurmans MM, Michaud GC, Diacon AH, et al. Use of an ultrathin bronchoscope in the assessment of central airway obstruction. Chest. 2003;124:735-739. Tóm lược
120. Mahmood K, Wahidi MM, Thomas S, et al. Therapeutic bronchoscopy improves spirometry, quality of life, and survival in central airway obstruction. Respiration. 2015;89:404-413. Tóm lược
121. Razi SS, Lebovics RS, Schwartz G, et al. Timely airway stenting improves survival in patients with malignant central airway obstruction. Ann Thorac Surg. 2010;90:1088-1093. Tóm lược
122. Mantovani G, Astara G, Manca G, et al. Endoscopic laser ablation as palliative treatment of endobronchial, nonresectable, or recurrent lung cancer: assessment of its impact on quality of life. Clin Lung Cancer. 2000;1:277-285. Tóm lược
123. Furukawa K, Ishida J, Yamaguchi G, et al. The role of airway stent placement in the management of tracheobronchial stenosis caused by inoperable advanced lung cancer. Surg Today. 2010;40:315-320. Tóm lược
124. Guibert N, Mazieres J, Lepage B, et al. Prognostic factors associated with interventional bronchoscopy in lung cancer. Ann Thorac Surg. 2014;97:253-259. Toàn văn Tóm lược
125. Ost DE, Ernst A, Grosu HB, et al. Therapeutic bronchoscopy for malignant central airway obstruction: success rates and impact on dyspnea and quality of life. Chest. 2015;147:1282-1298. Tóm lược
126. Ost DE, Ernst A, Grosu HB, et al; AQuIRE Bronchoscopy Registry. Complications following therapeutic bronchoscopy for malignant central airway obstruction: results of the AQuIRE Registry. Chest. 2015;148:450-471. Tóm lược
Hình ảnh
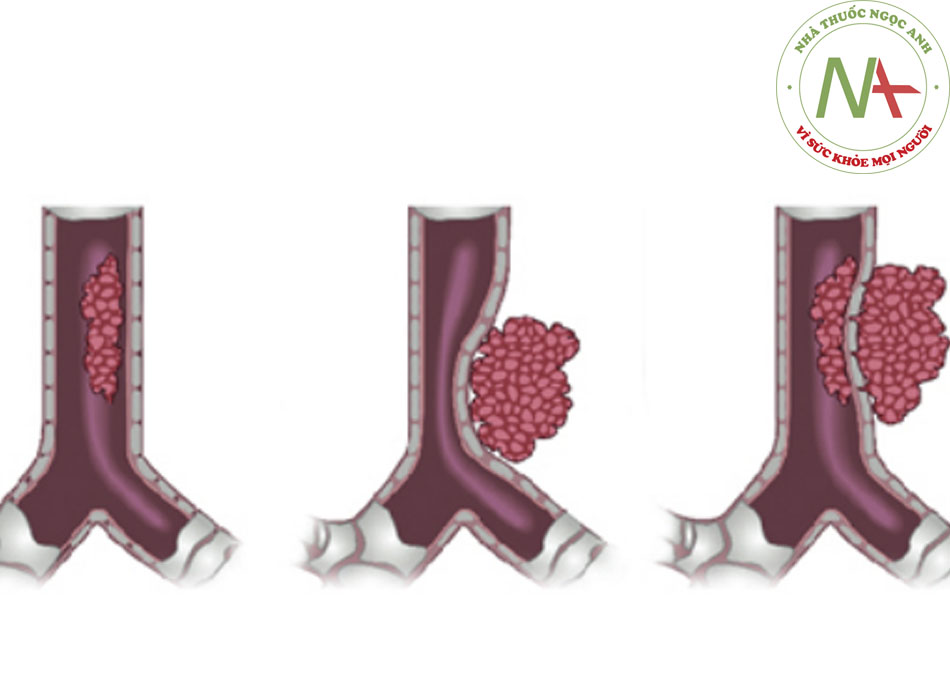
Trích từ tư liệu của Jose Fernando Santacruz MD, FCCP, DAABIP và Erik Folch MD, MSc; đã được phép sử dụng

Trích từ tư liệu của Jose Fernando Santacruz MD, FCCP, DAABIP và Erik Folch MD, MSc; đã được phép sử dụng
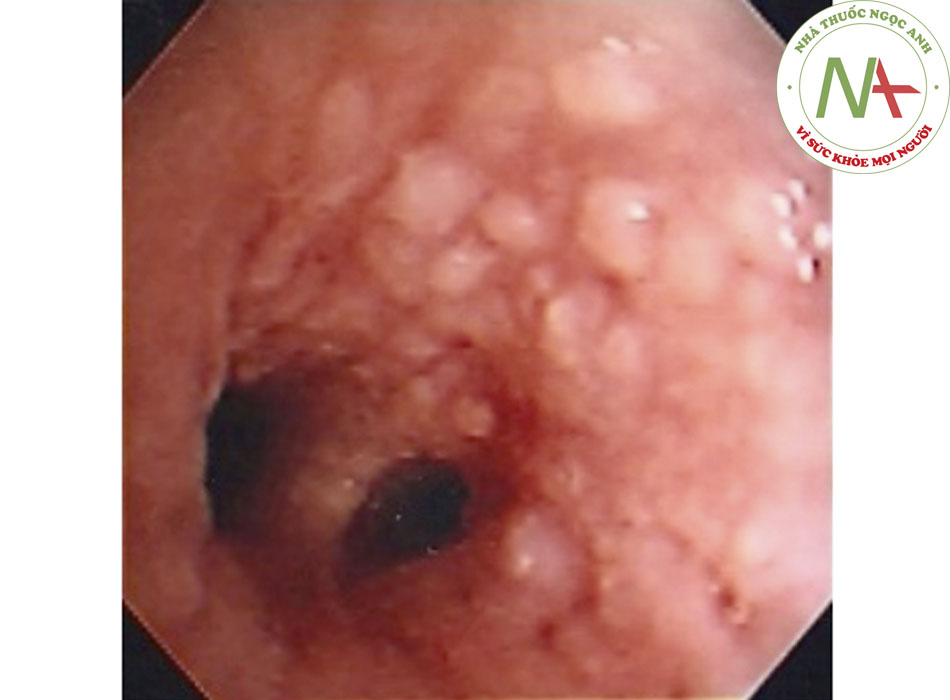
Trích từ tư liệu của Jose Fernando Santacruz MD, FCCP, DAABIP và Erik Folch MD, MSc; đã được phép sử dụng
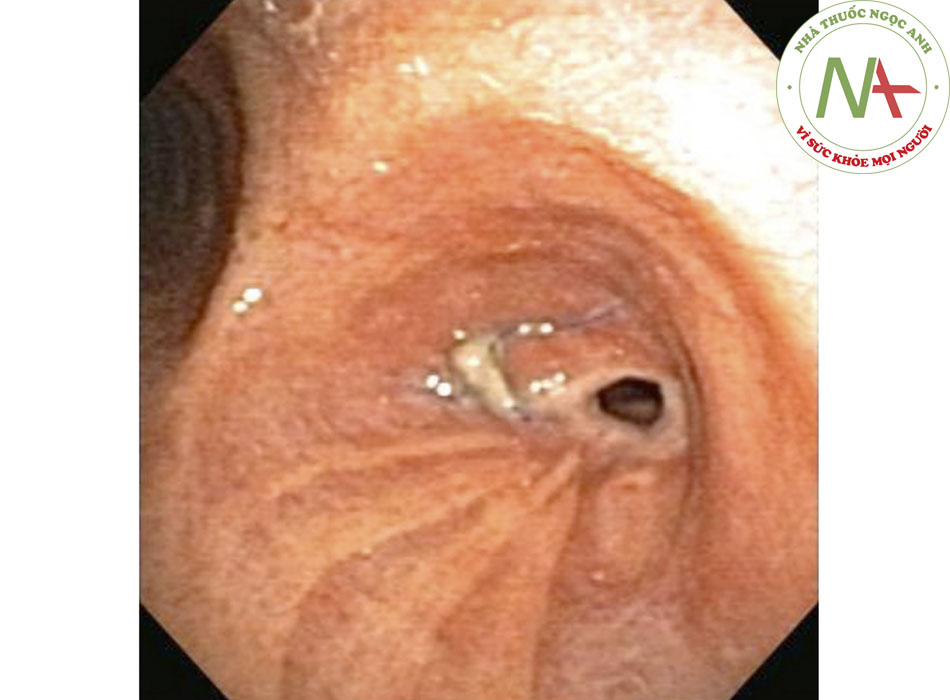
Trích từ tư liệu của Jose Fernando Santacruz MD, FCCP, DAABIP và Erik Folch MD, MSc; đã được phép sử dụng
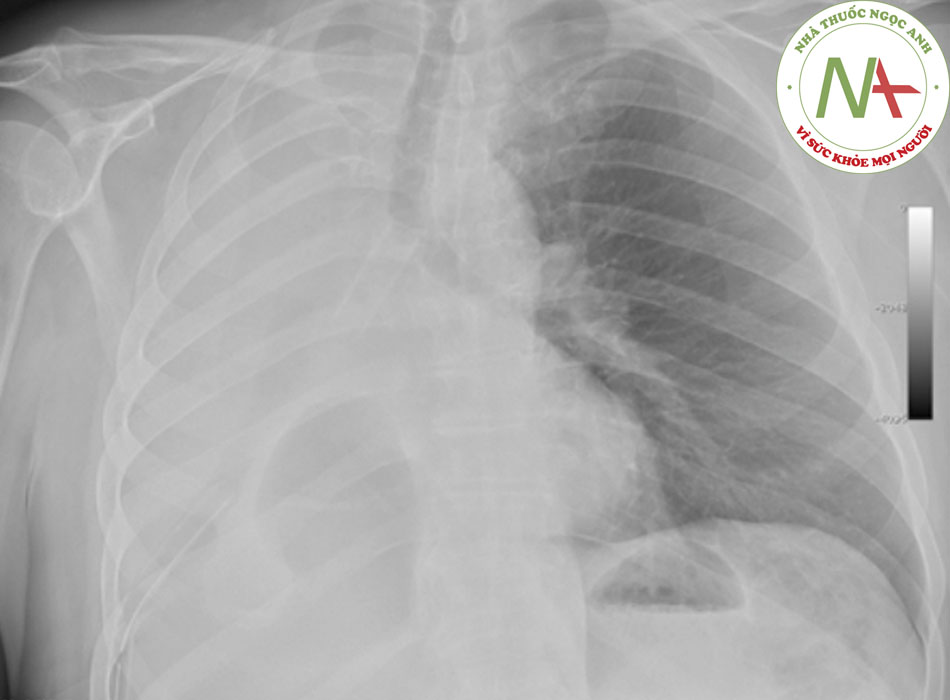
Trích từ tư liệu của Jose Fernando Santacruz MD, FCCP, DAABIP và Erik Folch MD, MSc; đã được phép sử dụng
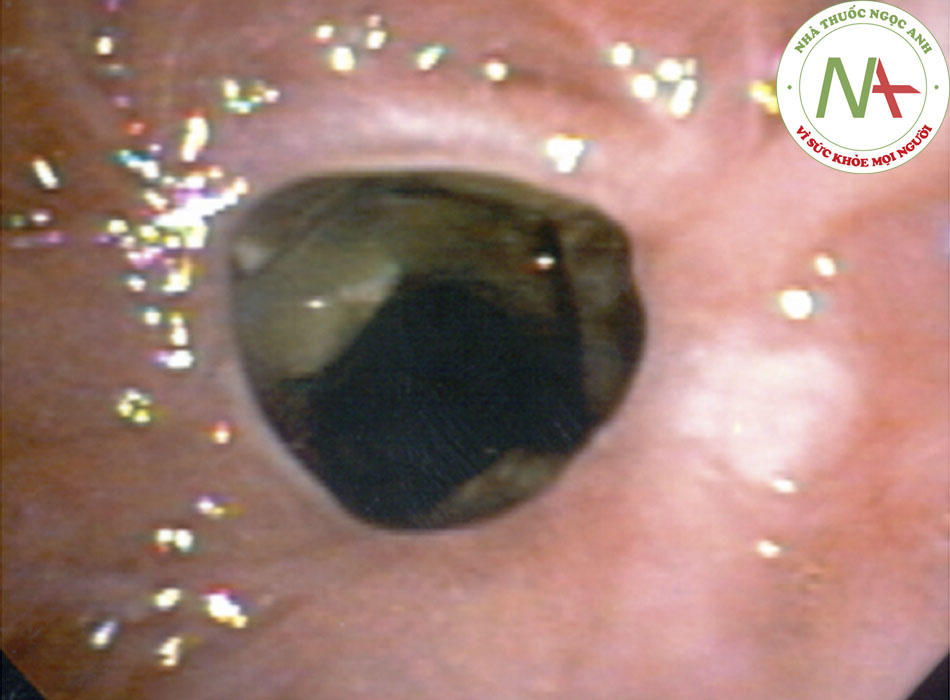
Trích từ tư liệu của Jose Fernando Santacruz MD, FCCP, DAABIP và Erik Folch MD, MSc; đã được phép sử dụng
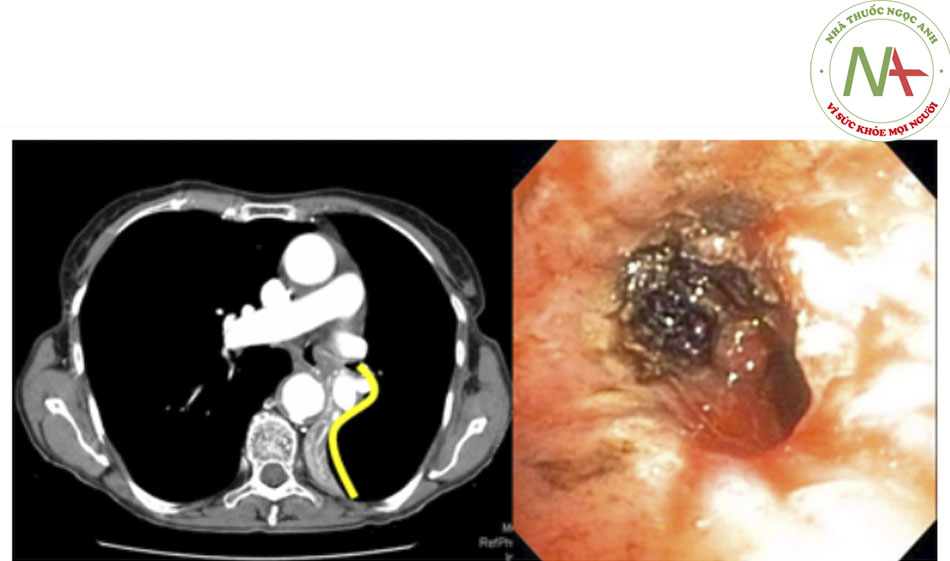
Trích từ tư liệu của Jose Fernando Santacruz MD, FCCP, DAABIP và Erik Folch MD, MSc; đã được phép sử dụng
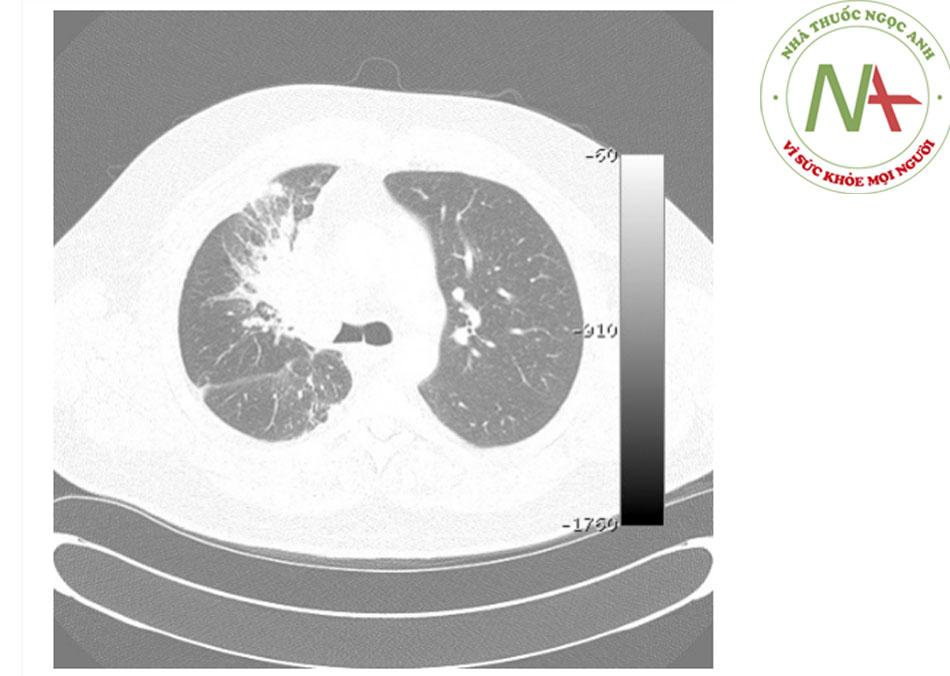
Trích từ tư liệu của Jose Fernando Santacruz MD, FCCP, DAABIP và Erik Folch MD, MSc; đã được phép sử dụng
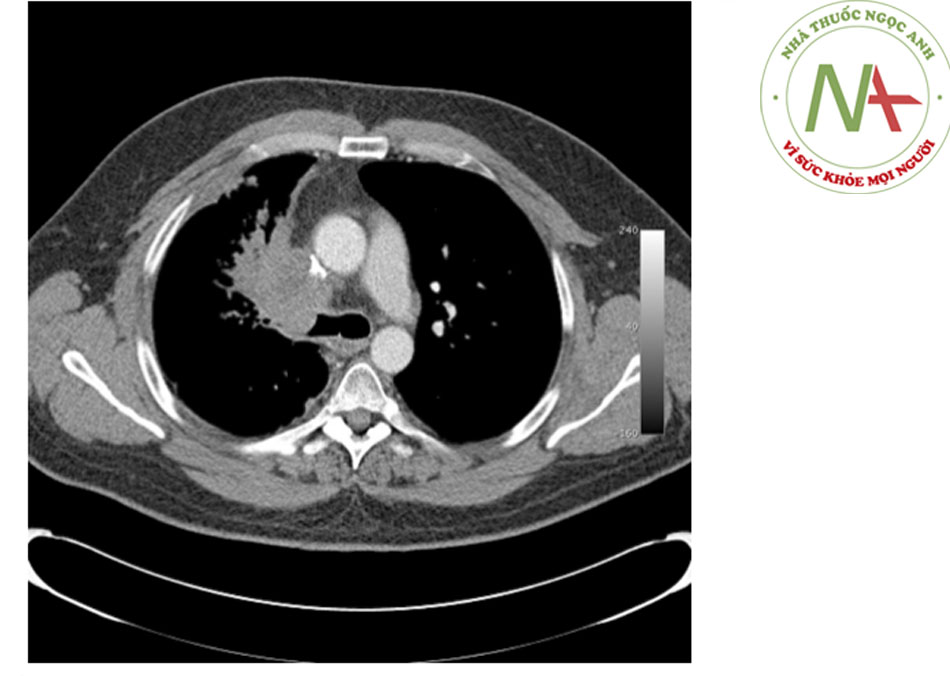
Trích từ tư liệu của Jose Fernando Santacruz MD, FCCP, DAABIP và Erik Folch MD, MSc; đã được phép sử dụng
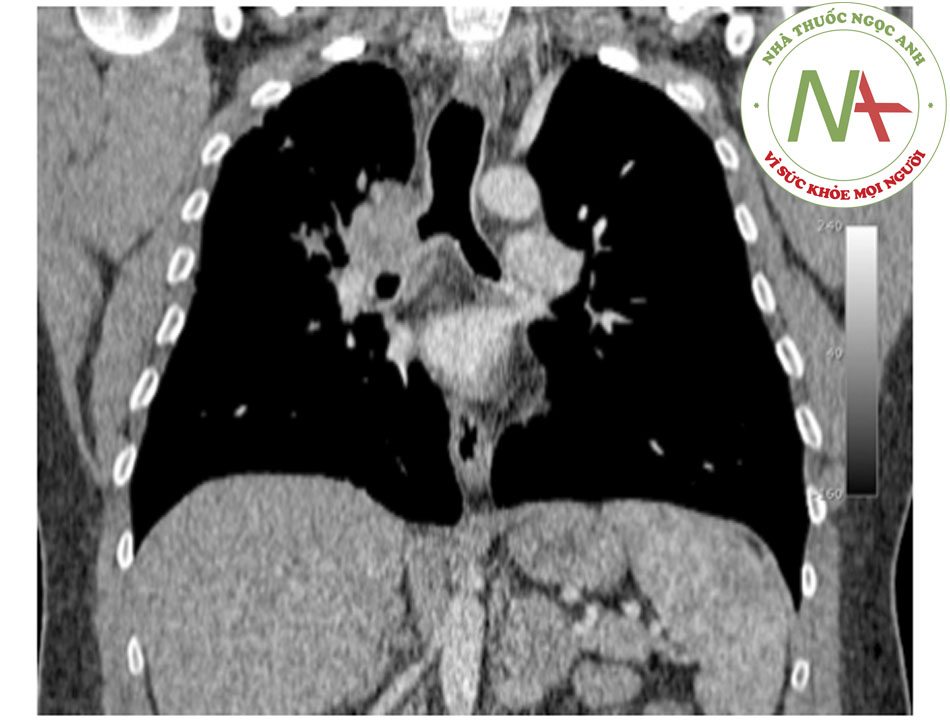
Trích từ tư liệu của Jose Fernando Santacruz MD, FCCP, DAABIP và Erik Folch MD, MSc; đã được phép sử dụng
Trích từ tư liệu của Jose Fernando Santacruz MD, FCCP, DAABIP và Erik Folch MD, MSc; đã được phép sử dụng
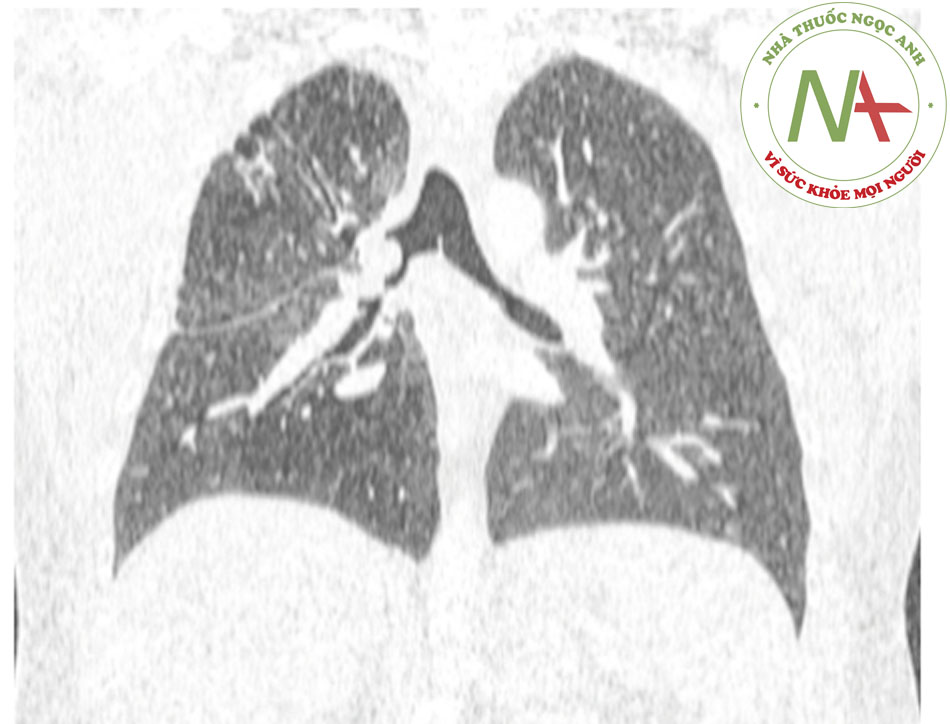
Trích từ tư liệu của Jose Fernando Santacruz MD, FCCP, DAABIP và Erik Folch MD, MSc; đã được phép sử dụng
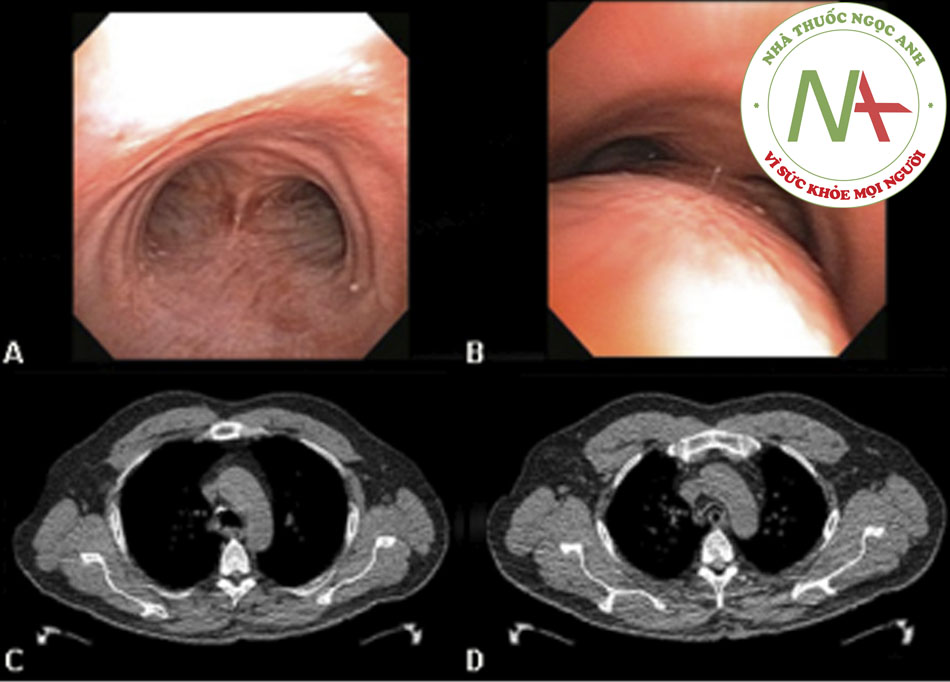
Trích từ tư liệu của Jose Fernando Santacruz MD, FCCP, DAABIP và Erik Folch MD, MSc; đã được phép sử dụng
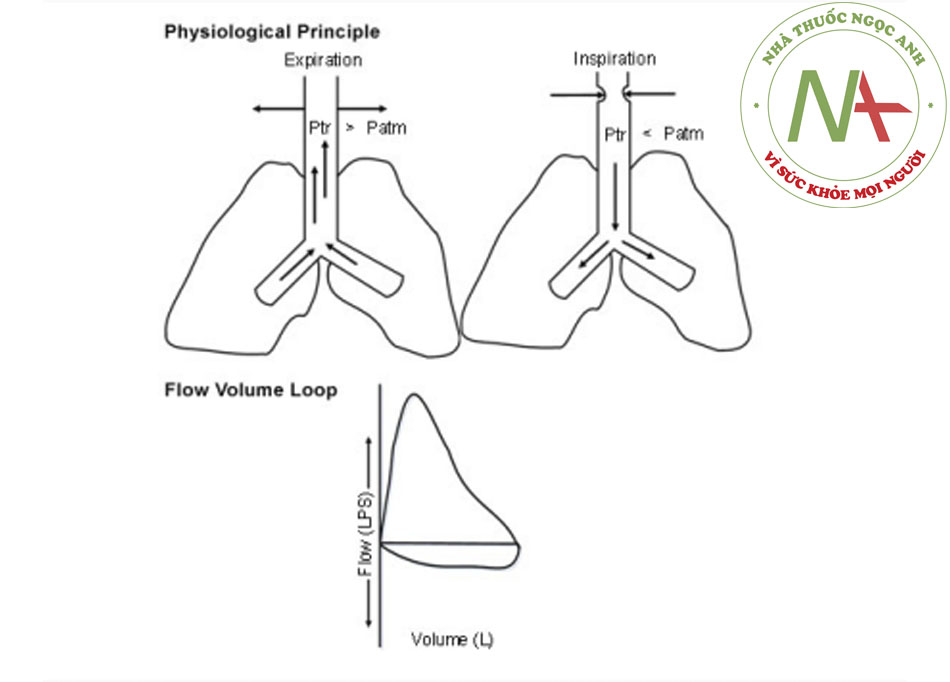
Trích từ tư liệu của Jose Fernando Santacruz MD, FCCP, DAABIP và Erik Folch MD, MSc; đã được phép sử dụng
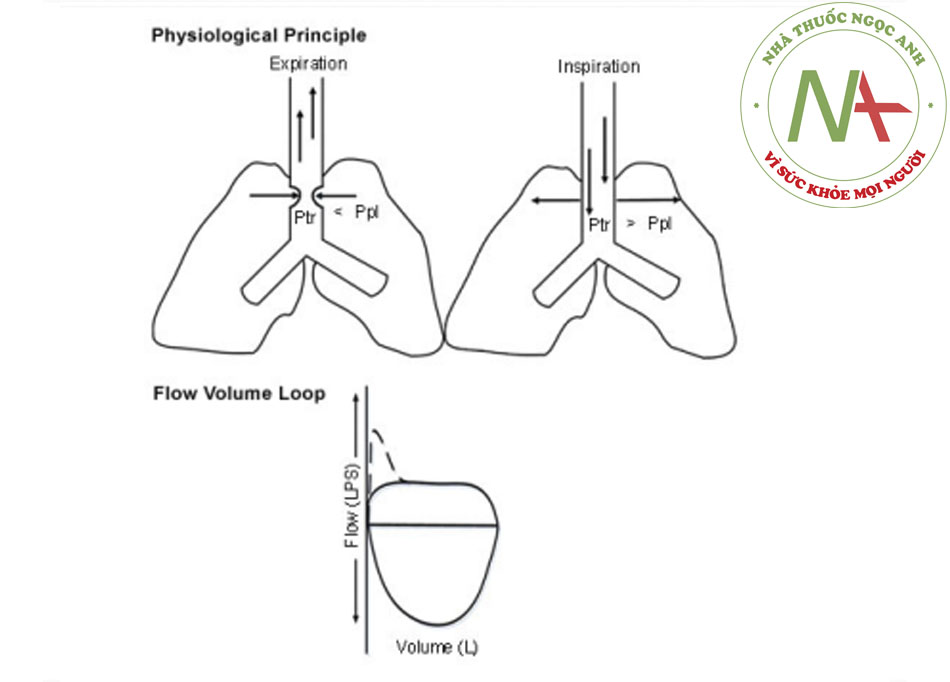
Trích từ tư liệu của Jose Fernando Santacruz MD, FCCP, DAABIP và Erik Folch MD, MSc; đã được phép sử dụng
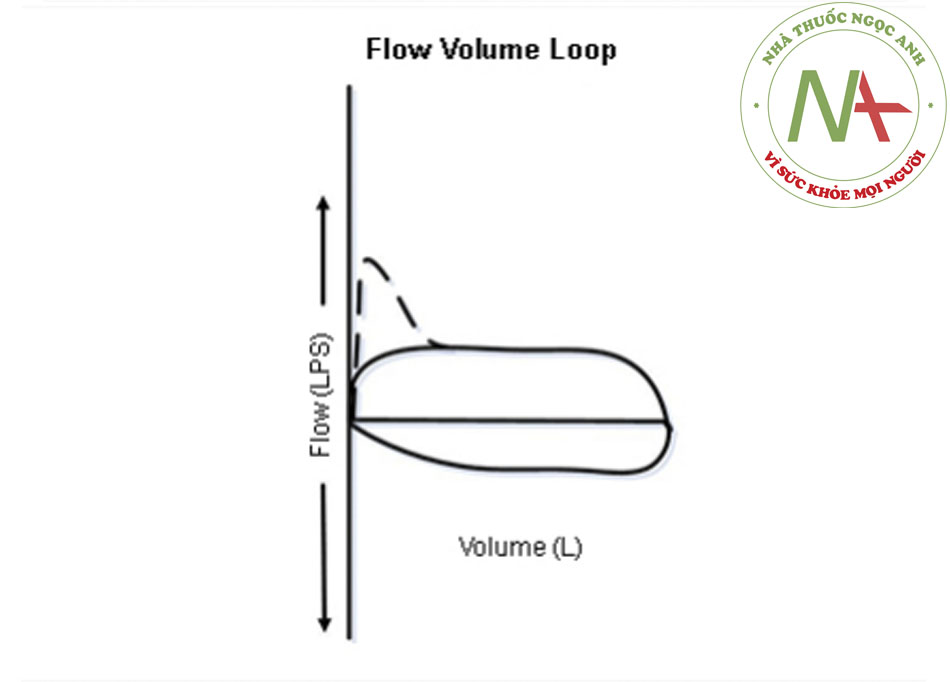
Trích từ tư liệu của Jose Fernando Santacruz MD, FCCP, DAABIP và Erik Folch MD, MSc; đã được phép sử dụng
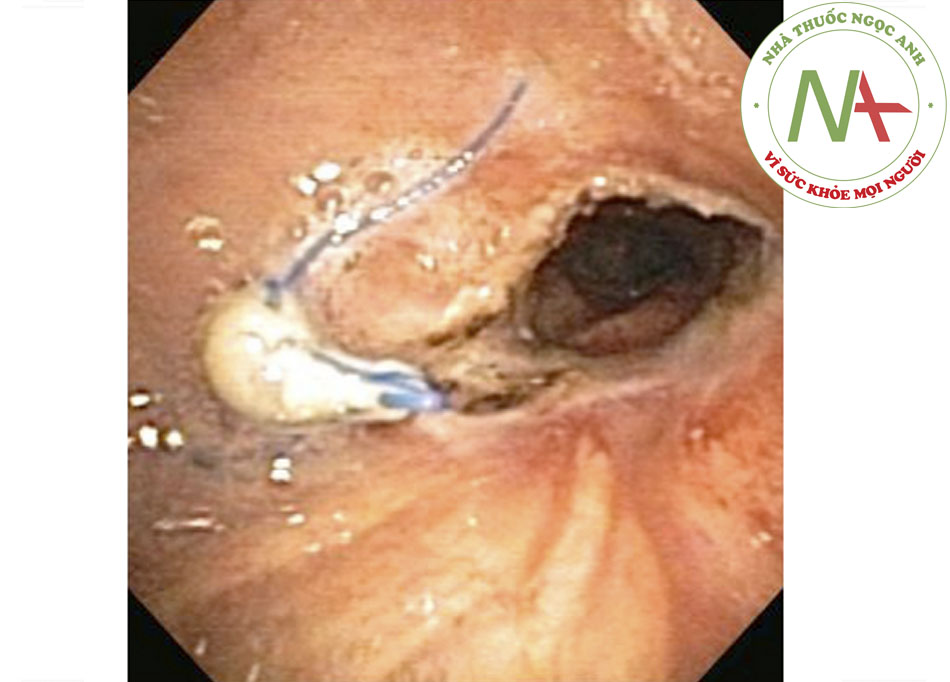
Trích từ tư liệu của Jose Fernando Santacruz MD, FCCP, DAABIP và Erik Folch MD, MSc; đã được phép sử dụng
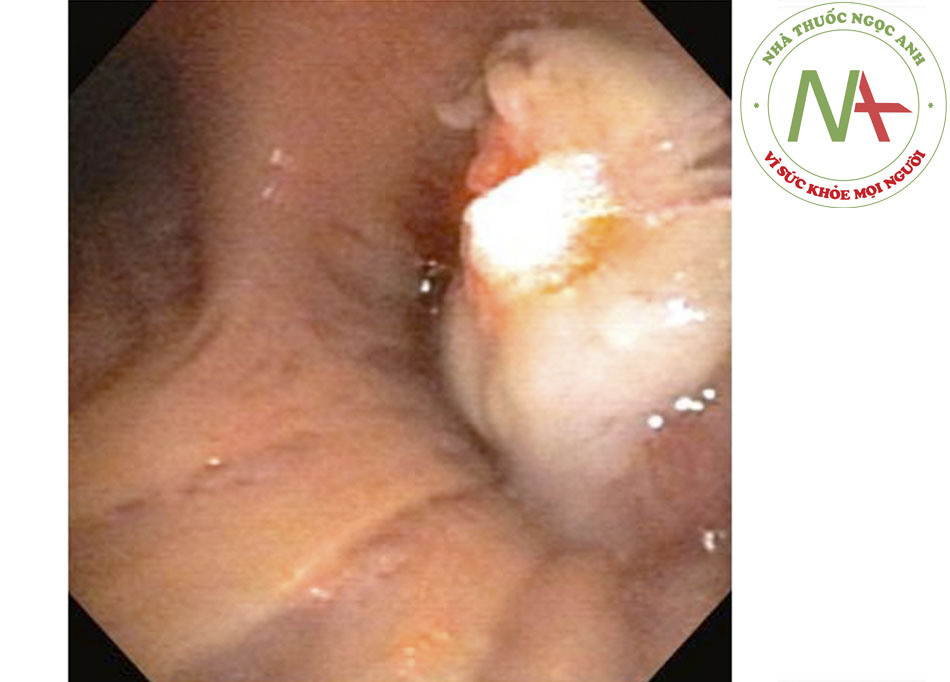
Trích từ tư liệu của Jose Fernando Santacruz MD, FCCP, DAABIP và Erik Folch MD, MSc; đã được phép sử dụng
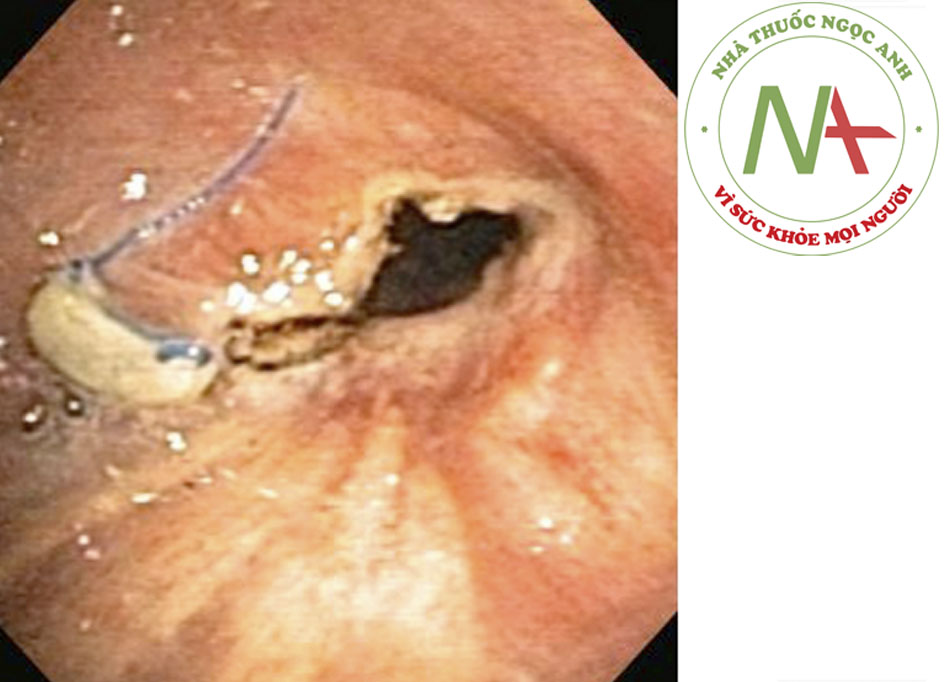
Trích từ tư liệu của Jose Fernando Santacruz MD, FCCP, DAABIP và Erik Folch MD, MSc; đã được phép sử dụng
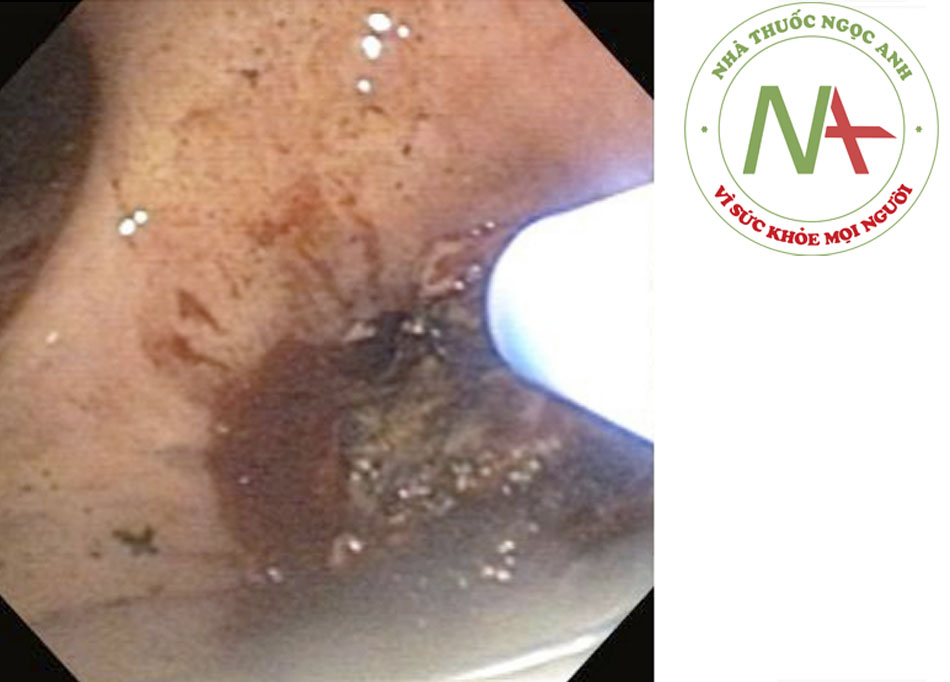
Trích từ tư liệu của Jose Fernando Santacruz MD, FCCP, DAABIP và Erik Folch MD, MSc; đã được phép sử dụng
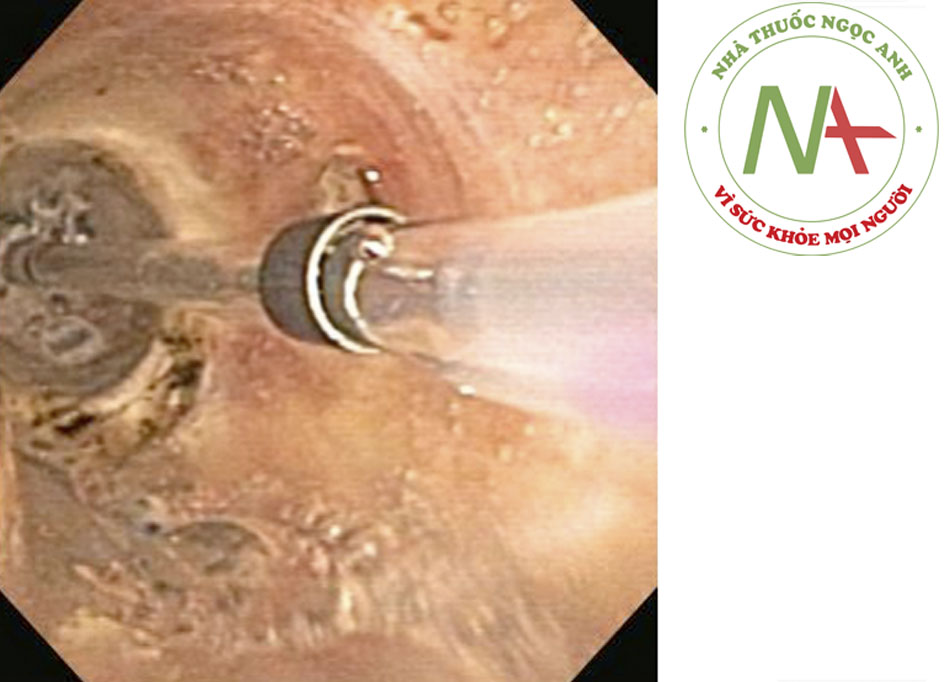
Trích từ tư liệu của Jose Fernando Santacruz MD, FCCP, DAABIP và Erik Folch MD, MSc; đã được phép sử dụng
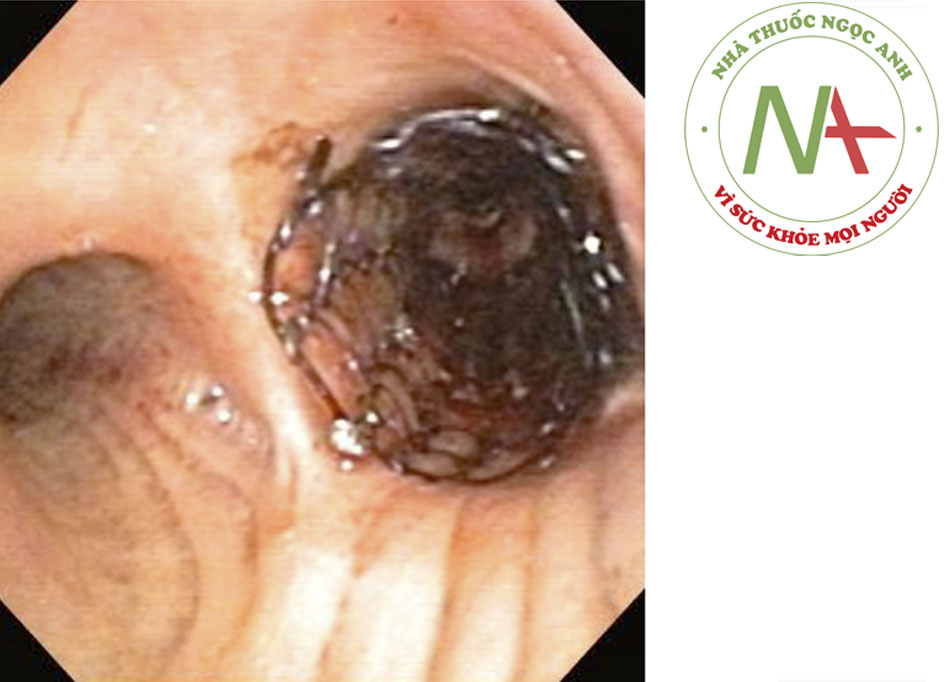
Trích từ tư liệu của Jose Fernando Santacruz MD, FCCP, DAABIP và Erik Folch MD, MSc; đã được phép sử dụng
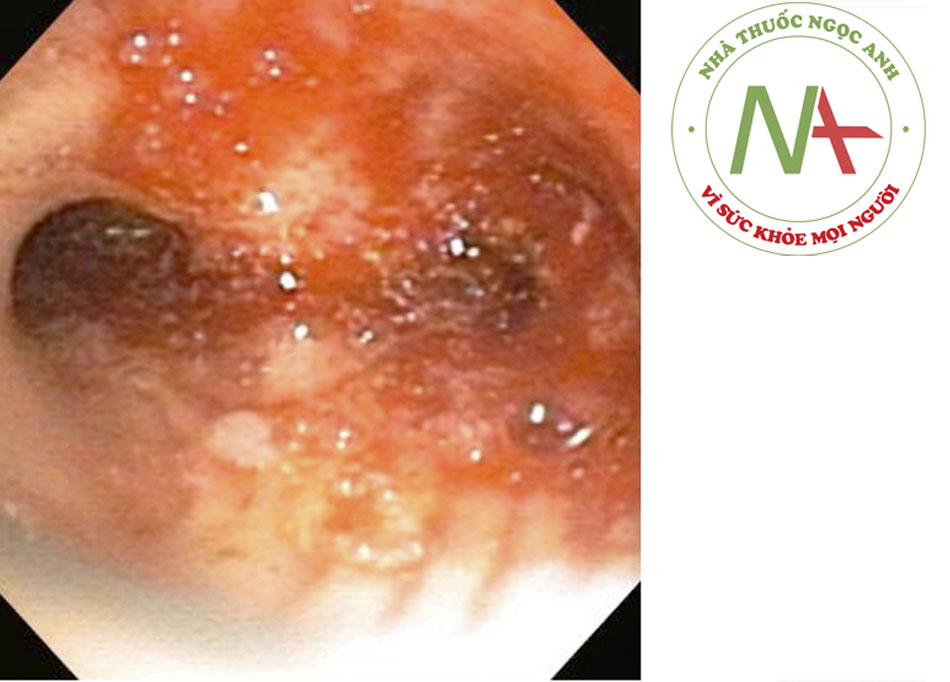
Trích từ tư liệu của Jose Fernando Santacruz MD, FCCP, DAABIP và Erik Folch MD, MSc; đã được phép sử dụng
Xem thêm:
Viêm họng cấp tính theo phân tích của BMJ.
Viêm giác mạc theo phân tích của BMJ.