Hướng dẫn điều trị
Hội chứng tiêu cơ vân – Biên dịch Ths. Bs Phạm Hoàng Thiên
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Tiêu cơ vân 2022
Josh Farkas
Biên dịch Ths. Bs Phạm Hoàng Thiên
nhathuocngocanh. Để tải file PDF Hội chứng tiêu cơ vân, hãy click TẠI ĐÂY.
Trước khi viết chương này, tôi đã hiểu khá rõ về bệnh tiêu cơ vân. Tôi đã điều trị nhiều trường hợp, đọc về nó trong một vài cuốn sách, và nghe một hoặc hai bài giảng về nó. Tuy nhiên, khi viết chương này đã buộc tôi phải nhận ra rằng tôi không thực sự hiểu hết về tiêu cơ vân. Căn bệnh này nhìn chung chưa được hiểu rõ, hầu như không có bằng chứng chất lượng cao. Hầu hết các giảng dạy thông thường về tiêu cơ vân đều dựa trên những giả định và giáo điều. Chương này cố gắng làm cho tiêu cơ vân rõ ràng hơn, nhưng vẫn còn nhiều câu hỏi.
Tham khảo nhanh
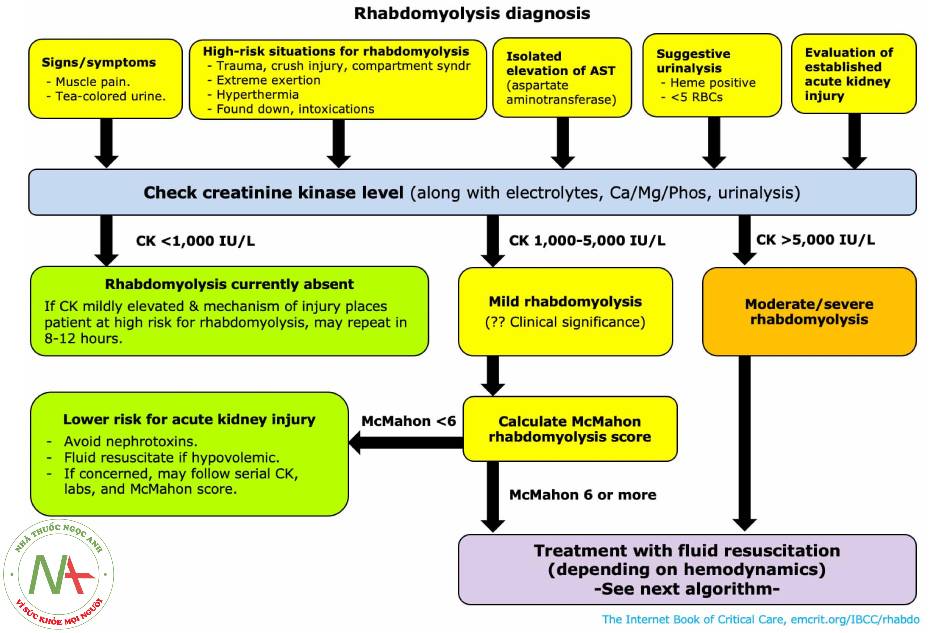
Điểm McMahon (> 6 cho thấy nguy cơ suy thận):
Tuổi
- < 50 = 0 điểm.
- 51-70 = 1 điểm.
- 71-80 = 2 điểm.
- > 80 = 3 điểm.
Giới tính nữ: 1 điểm.
Creatinin ban đầu:
- < 1,4 mg / dL (< 124 uM) = 0 điểm.
- 1,4-2,2 mg / dL (124-195 uM) = 1,5 điểm. o > 2,2 mg / dL (195 uM) = 3 điểm.
Canxi ban đầu < 7,5 mg / dL (1,88 mM) = 2 điểm.
Phosphat ban đầu:
- < 4 mg / dL (1 mM) = 0 điểm.
- 4-5,4 mg / dL (1-1,4 mM) = 1,5 điểm.
- > 5,4 mg / dL (> 1,4 mM) = 3 điểm.
Bicacbonat ban đầu < 19 mM = 2 điểm.
CK ban đầu > 40.000 U / L = 2 điểm.
Tiêu cơ vân KHÔNG do co giật, ngất, gắng sức, statin hoặc viêm cơ: 3 điểm.
Điều trị:
- Điều trị bất kỳ nguyên nhân nền nào (ví dụ: hội chứng chèn ép khoang).
- Ngừng sử dụng bất kỳ loại thuốc nào gây độc cho thận.
- Ngừng sử dụng bất kỳ loại thuốc nào gây độc cho cơ.
- Theo dõi điện giải và xử trí khi cần thiết (ví dụ: tăng kali máu ).
- Quản lý tổn thương thận cấp nếu có.
- Hồi sức dịch như sau:
Lời mở đầu
Tiêu cơ vân là một câu đố được bao bọc bởi một bí ẩn bên trong một sự huyền bí. Định nghĩa về tiêu cơ vân còn đang tranh cãi, đặc biệt liên quan đến mức độ creatinine kinase (nếu có) dự đoán tổn thương thận. Chính xác là không có nghiên cứu RCT nào cho thấy lợi ích của bất kỳ phương pháp điều trị tiêu cơ vân nào. Vì vậy, từ chẩn đoán đến điều trị, không có bằng chứng chắc chắn về căn bệnh này. Chương này cố gắng cắt bớt một con đường dẫn đến sự nhầm lẫn, nhưng xin được cảnh báo – một số điều trong chương này là chắc chắn.
Những nguyên nhân của tiêu cơ vân
Thuốc / độc chất (những loại đáng chú ý nhất được liệt kê bên dưới, nhưng danh sách này chưa đầy đủ) (Wijdicks, 2019)
- Statin & fibrat.
Statin thường gây ra chứng tiêu cơ vân sẽ tự khỏi sau khi ngừng thuốc. Tuy nhiên, statin cũng có thể gây ra bệnh cơ tự miễn hoại tử liên quan đến statin (statin-associated necrotizing autoimmune myopathy), vẫn tồn tại sau khi ngừng statin.
- Colchicine
- Thuốc điều trị tâm thần
Thuốc chống trầm cảm: ba vòng, venlafaxine, sertraline, escitalopram.
Thuốc chống loạn thần: aripiprazole, clozapine, haloperidol, risperidone, quetiapine.
- Thuốc kháng khuẩn
Thuốc kháng sinh: daptomycin, quinolon, trimethoprimsulfamethoxazole
Thuốc chống nấm: amphotericin B
Thuốc kháng retrovirus: tenofovir / abacavir, raltegravir, zidovudine
- Propofol (đôi khi qua hội chứng truyền propofol).
- Thuốc kháng histamine.
- Interferon alpha.
- Độc chất:
Giao cảm (đặc biệt khi phối hợp với chứng tăng động).
Rượu (cấp tính hoặc mãn tính).
Venoms (rắn, nhện).
Chấn thương vật lý
- Chấn thương (đặc biệt là chấn thương dập nát).
- Hội chứng chèn ép khoang.
- Phẫu thuật (đặc biệt là mạch máu hoặc chỉnh hình).
- Lơ mơ / hôn mê với bất động kéo dài.
- Thiếu máu cục bộ chi.
- Tổn thương do điện, bỏng.
Hoạt động cơ bắp quá mức
- Trạng thái động kinh.
- Tình trạng hen ác tính.
- Kích động tâm thần.
- Chạy marathon.
- Tập Eccentric chống lực cản cao (co cơ kéo dài trong khi cơ đang dài ra).
- Rối loạn trương lực cơ (ví dụ, hội chứng serotonin, hội chứng an thần kinh ác tính).
Rối loạn thân nhiệt
- Tăng thân nhiệt do bất kỳ nguyên nhân nào (đặc biệt là hội chứng tăng thân nhiệt co cứng – hyperthermic rigidity syndromes, chẳng hạn như hội chứng an thần kinh ác tính).
- Hạ thân nhiệt.
Bất thường điện giải
- giảm phosphate máu.
- giảm calci máu.
- hạ kali máu.
- tăng natri máu hoặc hạ natri máu.
- tăng nồng độ thẩm thấu do nhiễm toan ceton đái tháo đường hoặc hội chứng tăng áp lực thẩm thấu tăng đường huyết không nhiễm ceton (HHNS).
- suy giáp.
Nhiễm trùng (nhiều, có lẽ là phổ biến nhất)
- Nhiễm virus (ví dụ: cúm, adenovirus, herpes simplex, Epstein-Barr, Cytomegalovirus, VZV, HIV, coxsackievirus, enterovirus)
- Legionella, Mycoplasma pneumoniae.
- Clostridium spp.
- Hội chứng sốc nhiễm độc.
Khác
- Cường giáp hoặc suy giáp.
- Bệnh hồng cầu hình liềm.
- Viêm cơ da, viêm đa cơ.
Những manh mối từ nghiệm để chẩn đoán tiêu cơ vân
Ngoài nồng độ creatinine kinase, ba kiểu hình xét nghiệm có thể gợi ý tiêu cơ vân. Không có kiểu hình nào trong số này nhạy 100% nên không thể dựa vào chúng để chẩn đoán tiêu cơ vân. Tuy nhiên, nếu bạn tình cờ bắt gặp chúng, thì việc điều tra thêm là cần thiết.
Kiểu hình số 1: kiểu hình hội chứng ly giải khối u
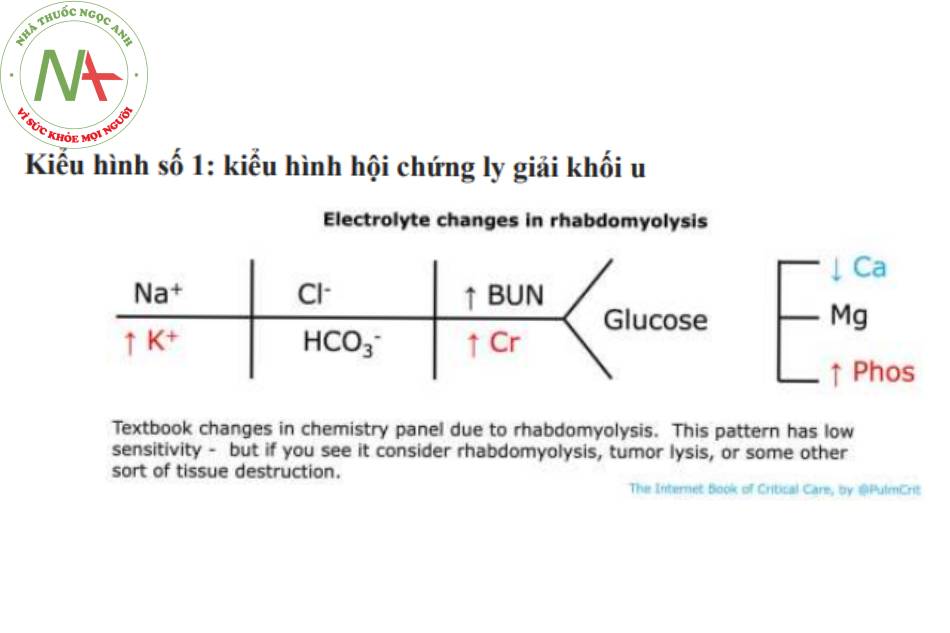
Sự hoại tử của một lượng lớn mô có thể gây ra sự thay đổi của 1 chùm chất điện giải sau đây. Điều này tương tự như hội chứng ly giải khối u:
- Tăng kali máu o Tăng phốt phát máu
- Hạ calci máu (canxi đi vào các tế bào cơ bị tổn thương, và cũng tạo phức với phosphat)
- Tăng axit uric và nồng độ lactate dehydrogenase (mặc dù chúng không được đo thường quy)
Kiểu hình 2: tăng AST (aspartate aminotransferase) đơn độc
- Hầu hết sự gia tăng của AST (aspartate aminotransferase) phản ánh tình trạng tổn thương gan, và chúng thường đi kèm với tăng ALT (alanine aminotransferase).
- Tăng AST đơn độc (hoặc AST tăng mãnh liệt kèm ALT tăng tối thiểu) đặt ra nghi vấn về việc AST giải phóng từ cơ do tiêu cơ vân.
Kiểu hình 3: phân tích nước tiểu có “heme” dương tính nhưng không có tế bào hồng cầu.
Myoglobin tự do được giải phóng trong nước tiểu tạo ra một sự không phù hợp nghịch lý:
- Myoglobin phản ứng chéo với que thử nước tiểu đối với các sắc tố heme. Điều này sẽ làm cho kết quả phân tích nước tiểu dương tính với “heme” hoặc “máu”.
- Phân tích nước tiểu bằng kính hiển vi cho thấy không có hồng cầu (0-5 hồng cầu cho mỗi trường nhìn lớn).
Hiệu suất của xét nghiệm phân tích nước tiểu để chẩn đoán tiêu cơ vân: o Độ nhạy của nước tiểu dương tính với heme là tốt (> 90%) ( 22082877,24332910 ) . Bệnh nhân có myoglobin niệu có thể có kết quả que thử heme âm tính (âm tính giả) do nước tiểu đậm đặc, nồng độ nitrit cao hoặc axit ascorbic ( 28235546 ) . Tất nhiên, tỷ trọng của nước tiểu dương tính với heme là thấp.
- Sự kết hợp giữa xét nghiệm phân tích nước tiểu dương tính với heme kèm âm tính với hồng cầu chỉ được thấy ở ~ 35% bệnh nhân bị tiêu cơ vân ( 22082877,24332910 ) .
Lâm sàng sử dụng phân tích nước tiểu để đánh giá tiêu cơ vân:
- Nếu bạn thấy heme dương tính, hồng cầu âm tính, hãy đánh giá thêm về tiêu cơ vân hoặc tán huyết.
- Nếu kết quả phân tích nước tiểu là heme âm tính, điều này lập luận chống lại tiêu cơ vân (mà không loại trừ nó). Đánh giá thêm có thể được chỉ định tùy thuộc vào xác suất trước test của bạn.
Dấu hiệu và triệu chứng của tiêu cơ vân
Triệu chứng
Nhìn chung trong y văn, các triệu chứng của tiêu cơ vân là không phổ biến: ( 30617905 )
- Đau cơ (23% bệnh nhân), sưng hoặc chuột rút.
- Yếu cơ (12% bệnh nhân).
- Sưng tấy cơ.
Các triệu chứng thường không hiện diện ở những bệnh nhân nặng (ví dụ, do dùng thuốc an thần hoặc nhận cảm bị thay đổi).
Dấu hiệu
Các dấu hiệu thực sự của tiêu cơ vân:
- Nước tiểu hơi nâu (“màu trà”) thường được mô tả đã được báo cáo trong 5-10% trường hợp. Tuy nhiên, dấu hiệu này có thể đáng chú ý hơn ở những bệnh nhân đặt ống thông foley, trong đó màu nước tiểu là rõ ràng trên lâm sàng.
- Nước tiểu màu nâu phản ánh sự hiện diện của myoglobin độc hại trong nước tiểu, vì vậy đây là một dấu hiệu đáng lo ngại cho tổn thương thận trên lâm sàng.
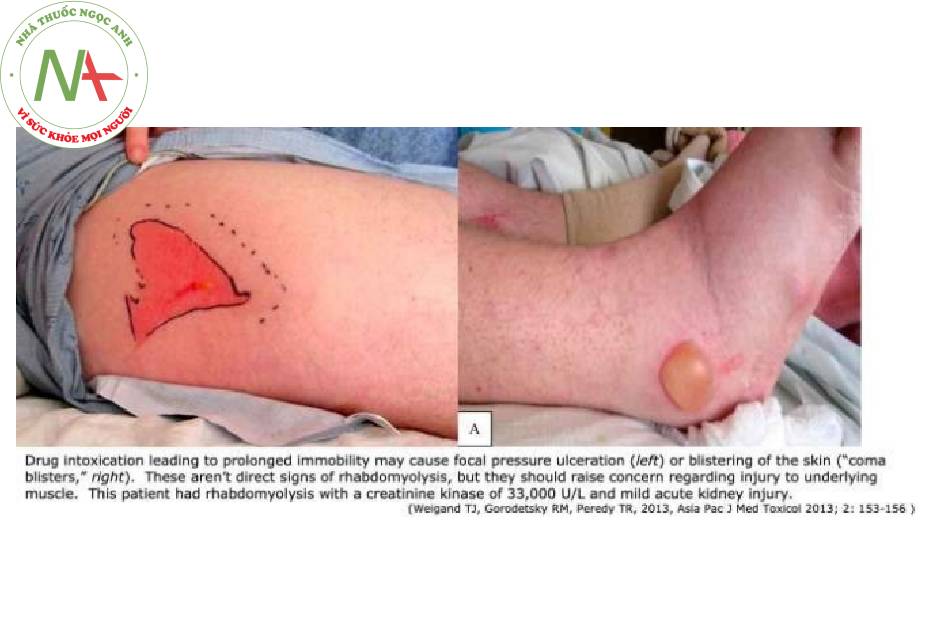
Dấu hiệu cờ đỏ về tổn thương cơ có thể xảy ra:
- Bệnh nhân hôn mê trong thời gian dài có thể xuất hiện loét áp lực hoặc phồng rộp khu trú trên vùng da tỳ đè. Dấu hiệu này sẽ nâng cao cảnh giác về khả năng bị tổn thương cơ tiềm ẩn.
- Các dấu hiệu tổn thương cơ khác (ví dụ, hội chứng chèn ép khoang hoặc thiếu máu cục bộ chi).
Creatine kinase
Creatine kinase (CK) là dấu ấn sinh học tiêu chuẩn cho tiêu cơ vân. Sơ đồ phân loại sau đây phù hợp với phần lớn các tài liệu hiện nay.
Rough classification of rhabdomyolysis, based on CK level
| Diagnosis | CK level | Clinical significance | Treatment needed |
| Normal CK level | 40-200 ư/L | ||
| Mild rhabdomyolysis | 1,000.5,000 U/L | Low risk for kidney injury | Possibly
Depends on Context |
| Moderate rhabdomyolysis | 5,000-15,000 U/L | Increased risk of renol injury | Yes |
| Severe rhabdomyolysis | > 5,000 Ư/L | Increased risk of dialysis | Yes |
Nồng độ creatine kinase có vấn đề lớn:
(1) Sử dụng nồng độ CK có thể làm chậm chẩn đoán tiêu cơ vân:
- Nồng độ CK thường đạt đỉnh ~ 1-3 ngày sau tổn thương ban đầu.
- Myoglobin (là chất gây độc thận thực sự ) đạt đỉnh sớm hơn và có thể bình thường hóa trước khi mức creatine kinase tăng lên đáng kể.
- Do đó, việc chờ đợi để điều trị tiêu cơ vân cho đến khi nồng độ creatinin kinase tăng lên cực kỳ cao có thể trì hoãn việc điều trị cho đến khi chất gây độc thận thực sự (myoglobin) đã biến mất!
(2) Nồng độ CK tương quan kém với nguy cơ tổn thương thận cấp và lọc máu.
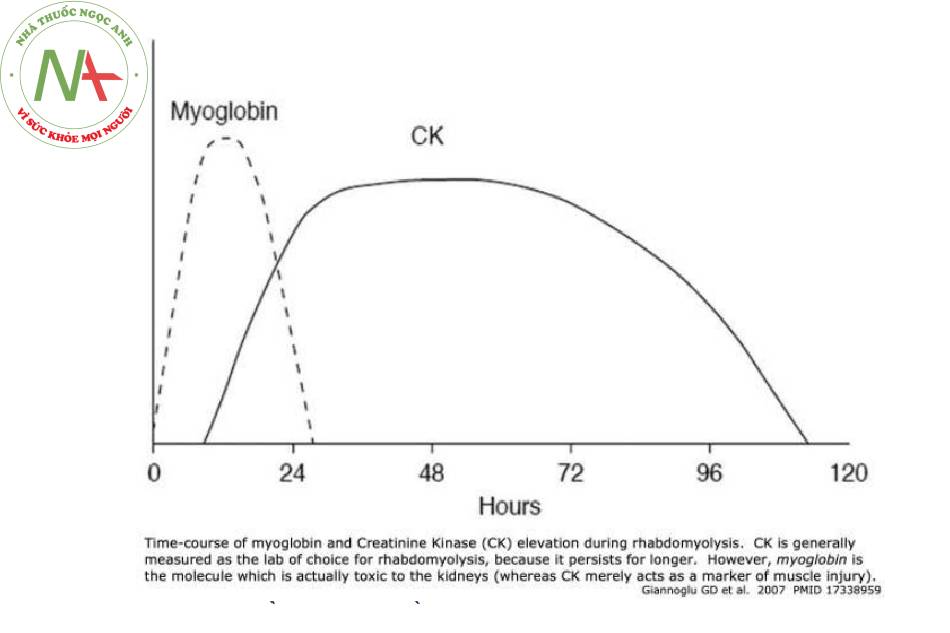
Chúng ta có cần lặp lại XN nồng độ creatinine kinase không?
- Động học bình thường:
Mức CK thường đạt đỉnh trong vòng ~ 24-48 giờ và sau đó giảm dần.
CK có thời gian bán hủy ~ 36 giờ, trong khi myoglobin có thời gian bán hủy ~ 2-4 giờ ( 28235546 ) .
- Các giá trị CK nối tiếp có thể hữu ích trong một số trường hợp:
Mức CK ban đầu tăng vừa phải và có chỉ số nghi ngờ tiêu
cơ vân cao.
Mức CK ban đầu là 1.000-5.000 U / L. Sự gia tăng hơn nữa có thể cho thấy sự cần thiết của hồi sức dịch (thêm thông tin về điều này bên dưới).
Không rõ liệu việc đo CK liên tục có hữu ích để hướng dẫn điều trị tiêu cơ vân hay không.
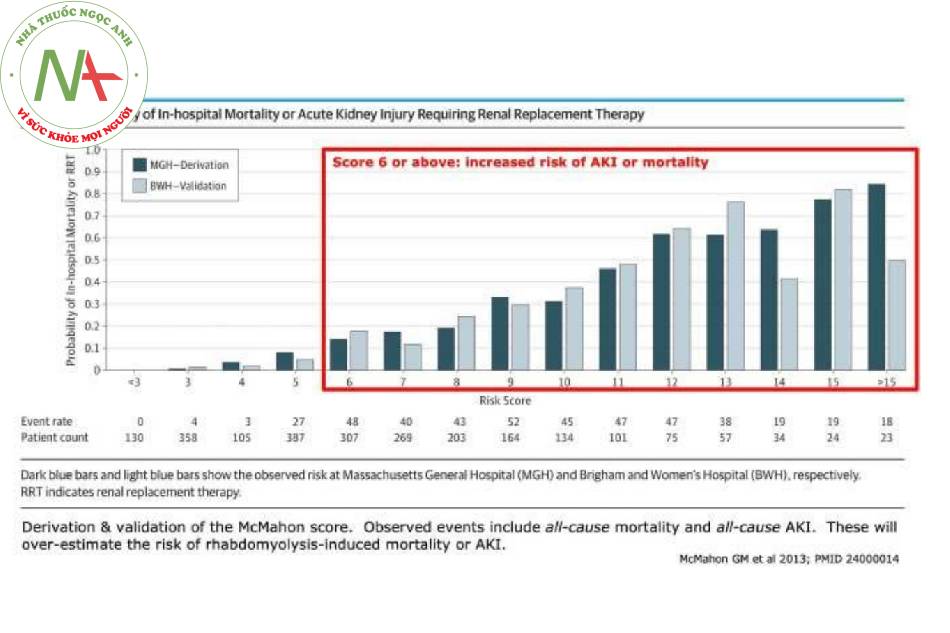
Điểm McMahon
Khái niệm cơ bản về điểm McMahon
- Đây là điểm tiên lượng được tạo ra từ dữ liệu dịch tễ học và các xét nghiệm có sẵn khi nhập viện.
- Điểm từ sáu trở lên cho thấy nguy cơ tổn thương thận cấp hoặc lọc máu, cho thấy lợi ích có thể có từ việc điều trị:
Tính điểm McMahon
Tuổi
- < 50 = 0 điểm.
- 51-70 = 1,5 điểm.
- 71-80 = 2,5 điểm.
- > 80 = 3 điểm.
Giới tính nữ: 1 điểm.
Creatinin ban đầu:
- < 1,4 mg / dL (<124 uM) = 0 điểm.
- 1,4-2,2 mg / dL (124-195 uM) = 1,5 điểm. o > 2,2 mg / dL (195 uM) = 3 điểm.
Canxi ban đầu < 7,5 mg / dL (1,88 mM) = 2 điểm.
Phosphat ban đầu:
- < 4 mg / dL (1 mM) = 0 điểm.
- 4-5,4 mg / dL (1-1,4 mM) = 1,5 điểm.
- > 5,4 mg / dL (> 1,4 mM) = 3 điểm.
Bicacbonat ban đầu < 19 mM = 2 điểm.
CK ban đầu > 40.000 U / L = 2 điểm.
Tiêu cơ vân KHÔNG do co giật, ngất, gắng sức, statin hoặc viêm cơ: 3 điểm.
Lợi thế của điểm McMahon so với nồng độ CK đơn độc
- Điểm McMahon có thể tạo điều kiện thuận lợi cho việc điều trị mà không cần đợi mức CK tăng trên 5.000 U / L.
- Điểm McMahon dựa trên bằng chứng vượt trội hơn là các định nghĩa thuần túy dựa trên CK của tiêu cơ vân:
Điểm McMahon đã được xác nhận trong hai nghiên cứu tại các trung tâm khác nhau.
Trong một nghiên cứu xác nhận, điểm McMahon từ 6 trở lên có hiệu suất cao hơn CK > 5.000 U / L để dự đoán lọc máu (McMahon có độ nhạy và độ đặc hiệu lần lượt là 86% và 68%, trong khi CK > 5.000 U/L có độ nhạy và độ đặc hiệu chỉ 83% và 55%).
Khó khăn trong việc xác định tiêu cơ vân
Tại sao tiêu cơ vân không tuân theo bất kỳ định nghĩa đơn giản nào:
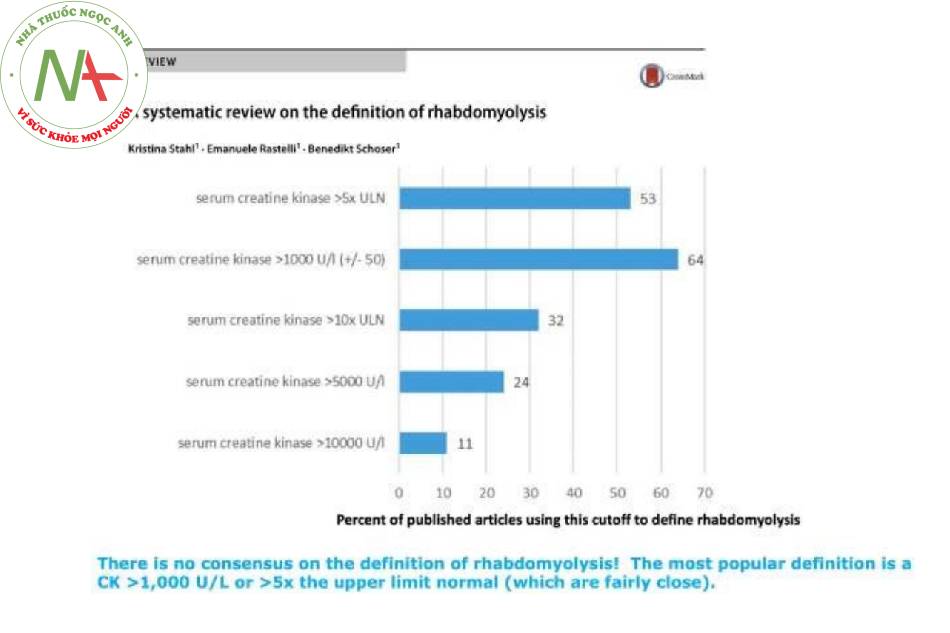
Tiêu cơ vân vô cùng khó xác định chuẩn xác. Bất chấp nhiều thập kỷ nghiên cứu về căn bệnh này, không có một định nghĩa đồng thuận duy nhất nào!
Những lý do khiến tiêu cơ vân xác định khó khăn bao gồm những lý do sau:
- Tiêu cơ vân hiếm khi xảy ra đơn lẻ (ví dụ, nó thường đi kèm với chấn thương do chấn thương, sốc hoặc giảm tưới máu). Điều này làm nó cực kỳ khó để phân loại sự đóng góp độc lập của tiêu cơ vân đối với suy thận.
- Hầu hết các nghiên cứu về tiêu cơ vân đều sử dụng nồng độ creatinin để xác định xem có “suy thận” hay không. Tuy nhiên, tiêu cơ vân có thể tự giải phóng creatinin từ tế bào cơ và do đó trực tiếp làm tăng nồng độ creatinin! Điều này có thể tạo ra một vòng tròn logic, trong đó creatinine kinase tăng và creatinine tăng đều đo cùng một thứ (tổn thương cơ).
Một cách tiếp cận hợp lý để xác định tiêu cơ vân?
- Trong trường hợp không có bất kỳ định nghĩa đồng thuận duy nhất nào, cách tiếp cận dưới đây có thể hợp lý.
- Phương pháp này sử dụng điểm McMahon để phân loại những bệnh nhân có mức creatine kinase ở ngưỡng giới hạn. Cho rằng điểm McMahon là dựa trên bằng chứng và đã được xác thực, đây có thể là
một cách tiếp cận khoa học hơn là tùy tiện xác định tiêu cơ vân dựa trên một giá trị ngưỡng duy nhất.
Điều trị cơ bản
Đánh giá và xử lý bất kỳ (các) bệnh nền nào
- Thăm khám có trọng điểm để đánh giá nguyên nhân (ví dụ hội chứngchèn ép khoang, thiếu máu cục bộ chi).
- Ngừng bất kỳ loại thuốc nào có khả năng gây bệnh.
Điều chỉnh điện giải
- Tăng kali máu do suy thận và phân giải cơ có thể cần điều trị khẩn cấp.
- Tránh điều trị hạ calci máu nếu có thể (cho calci về mặt lý thuyết có thể làm trầm trọng thêm tổn thương cơ).
- Điều trị các bất thường về điện giải có thể góp phần gây tiêu cơ vân (đặc biệt là hạ kali máu và hạ phosphat máu). Tuy nhiên, một khi đã hình thành tiêu cơ vân, tình trạng hạ kali máu và hạ phosphat máu nói chung sẽ biến mất, do sự giải phóng kali và phosphat từ mô cơ.
Ngưng bất kỳ loại thuốc nào gây độc cho thận
- Mối lo ngại hàng đầu với tiêu cơ vân là sự phát triển của tổn thương thận cấp.
- Ngừng bất kỳ loại thuốc nào gây độc cho thận.
- Cân nhắc tạm ngưng hoặc giảm liều các loại thuốc có thể làm giảm tưới máu thận (ví dụ như thuốc chẹn beta).
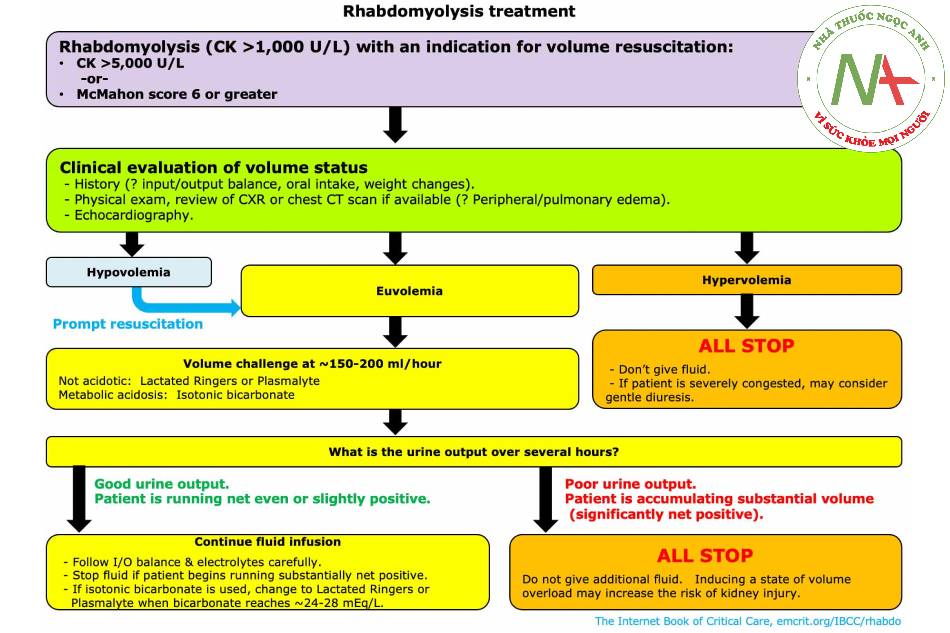
Quản lý thể tích và pH
Who merits fluid therapy?
| Mc Mahon <6 | Mc Mahon or hight | |
| CK <5,000 | Definiiely don’t treat, | – Initiate treatment.
– Consider slapping therapy in 24-48 hours if CK doesn’l rise over 5.000 and no- kidney injury occus. |
| CK >5,000 | Unclear.
May treat with lower volumes of fluid than usual. |
– Definitely treat. |
Khi nào thì dịch có thể được chỉ định?
Điều này có thể được phân loại đại khái như trên.
Ô mơ hồ nhất là bệnh nhân có CK > 5.000 U / L, nhưng điểm McMahon <6.
- Những bệnh nhân này có nguy cơ tổn thương thận thấp, nhưng có (nghiên cứu xác nhận của Simpson cho thấy điểm McMahon chỉ nhạy 86% cho lọc máu).
- Một số liệu pháp truyền dịch nên được xem xét cho những bệnh nhân này, nhưng lợi ích có lẽ tương đối thấp hơn.
Một số bệnh nhân có thể có CK từ 1.000-5000 IU / L với điểm McMahon từ 6 trở lên:
- Điều này có thể xảy ra sớm trong quá trình tiêu cơ vân, trước khi mức CK đạt đến đỉnh điểm.
- Bắt đầu truyền dịch kịp thời ở những bệnh nhân này là hợp lý, đặc biệt nếu myoglobin được phát hiện (ví dụ: dựa trên phân tích nước tiểu). Liều lượng dịch vừa phải có thể là hợp lý (ví dụ, lactate ringers 150 ml / giờ).
- Nếu CK không tăng đến > 5.000 U/L trong vòng 24-48 giờ, liệu pháp truyền dịch có thể được ngừng (lợi ích của việc truyền dịch liên tục sau 1-2 ngày là không rõ ràng).
Khối lượng dịch ?
Người ta thường tin rằng truyền dịch để đẩy myoglobin ra khỏi ống thận là điều trị có lợi trong bệnh tiêu cơ vân. Có lẽ có một số sự đúng đắn cho điều này, nhưng tiếc là quan niệm này đã không được nghiên cứu một cách khách quan. Hầu hết các văn bản và bài báo đánh giá đều chứa các khuyến nghị mạnh mẽ về khối lượng dịch chính xác, điều này hoàn toàn là độc đoán.
- Ba nghiên cứu quan sát về khối lượng dịch: hai nghiên cứu cho thấy lượng dịch tự do có lợi trong khi nghiên cứu còn lại thấy rằng nó có hại!
Sử dụng một cách mù quáng một lượng lớn dịch có thể gây ra tình trạng quá tải thể tích, điều này có hại.
Thuật toán dưới đây có vẻ hợp lý, nhưng thực sự không thể biết được.

Loại dịch?
Về mặt lý thuyết, có thể có một số lợi ích khi sử dụng bicarbonate để kiềm hóa nước tiểu. Tuy nhiên, các nghiên cứu không cho thấy bất kỳ lợi ích nào của bicarbonate đẳng trương so với các chất lỏng khác ở tất cả những bệnh nhân bị tiêu cơ vân.
Đối với những bệnh nhân có điện giải tương đối bình thường, việc sử dụng lactate ringers hoặc plasmalyte có vẻ hợp lý.
- Những loại dịch này có ảnh hưởng tương đối trung tính đến độ pH ,
- Nhiều nghiên cứu cho thấy rằng lượng dịch tinh thể cân bằng làm giảm nguy cơ tổn thương thận cấp tính so với normal saline.
Đối với những bệnh nhân bị nhiễm toan chuyển hóa không tăng khoảng trống anion hoặc nhiễm toan urê máu, việc sử dụng bicarbonate đẳng trương là hợp lý:
- Sử dụng bicarbonate đẳng trương cho bệnh nhân nhiễm toan chuyển hóa không tăng khoảng trống anion có ý nghĩa sinh lý nói chung và thường được chấp nhận là liệu pháp điều trị cho rối loạn này.
- Điều trị nhiễm toan urê máu bằng bicarbonate đã được chứng minh có lợi ích trong thử nghiệm BICAR-ICU .
- Có thể dùng bicarbonat đẳng trương với mục tiêu làm tăng bicarbonat huyết thanh lên mức bình thường (ví dụ: ~ 2428 mEq / L). , ,
- Bicarbonat đẳng trương có thể làm trầm trọng thêm tình trạng hạ calci máu, do đó cần phải thận trọng và theo dõi.
Khi nào thì ngừng dịch?
Hầu hết các guideline và văn bản đều khuyến cáo nên tiếp tục bù dịch cho đến khi CK dưới 5.000 U / L. Tuy nhiên, điều này không thực sự có ý nghĩa vì CK vẫn tồn tại dai dẳng trong nhiều ngày sau khi myoglobin biến mất (và myoglobin là chất gây độc cho thận; hình bên dưới).
- Tiếp tục truyền dịch miễn là CK > 5.000 U / L có nghĩa là điều trị bất thường của xét nghiệm, chứ không phải là điều trị căn bệnh thực sự.
- CK có thời gian bán hủy là 36 giờ. Do đó, nếu CK tăng cao rõ rệt, nó sẽ duy trì trên 5.000 U / L trong nhiều ngày – rất lâu sau khi myoglobin biến mất ( 28235546 ) .
Sử dụng phán đoán của bạn về thời điểm ngừng truyền dịch:
- Nếu bệnh nhân đang đạt cân bằng dịch (ví dụ bài tiết tất cả dịch mà bạn cung cấp cho họ), thì chất lỏng được truyền sẽ không gây hại. Tiếp tục truyền dịch trong bối cảnh này là tốt.
- Nếu bệnh nhân đang có cân bằng dịch dương liên tục, thì dịch đang tích tụ và có khả năng gây hại. Cân nhắc việc ngừng truyền dịch sớm hơn.
Sung huyết toàn thân gây độc cho thận. Nếu bệnh nhân đang giữ lại dịch đã truyền và phát triển quá tải thể tích, thì việc tiếp tục truyền dịch sẽ gây hại.

Lọc máu
Trước đây, người ta quan tâm đến việc sử dụng phương pháp lọc máu để loại bỏ myoglobin khỏi máu, nhưng điều này đã không được chứng minh là có hiệu quả.
- Lọc máu không nên được sử dụng như một “phương pháp dự phòng” để ngăn ngừa AKI.
Chỉ định lọc máu ở những bệnh nhân này cũng giống như chỉ định lọc máu ở bất kỳ bệnh nhân nào khác.
Cạm bẫy
- Không xem xét danh sách thuốc và ngừng tất cả các loại thuốc có khả năng gây bệnh.
- Cho y lệnh truyền dịch 200 ml/giờ, rồi quên mất nó, và phát hiện vào ngày hôm sau rằng bệnh nhân cân bằng dịch dương năm lít.
- Không ngừng thuốc gây độc cho thận.
Tài liệu tham khảo
- Alavi-Moghaddam M, Safari S, Najafi I, Hosseini M. Accuracy of urine dipstick in the detection of patients at risk for crush-induced rhabdomyolysis and acute kidney injury. Eur J Emerg Med. 2012 Oct;19(5):329- 32. doi: 10.1097/MEJ.0b013e32834dd2ef [PubMed]
- McMahon GM, Zeng X, Waikar SS. A risk prediction score for kidney failure or mortality in rhabdomyolysis. JAMA Intern Med. 2013 Oct 28;173(19):1821-8. doi: 10.1001/jamainternmed.2013.9774 [PubMed]
- Alhadi SA, Ruegner R, Snowden B, Hendey GW. Urinalysis is an inadequate screen for rhabdomyolysis. Am J Emerg Med. 2014 Mar;32(3):260- 2. doi: 10.1016/j.ajem.2013.10.045 [PubMed]
- Simpson JP, Taylor A, Sudhan N, Menon DK, Lavinio A. Rhabdomyolysis and acute kidney injury: creatine kinase as a prognostic marker and validation of the McMahon Score in a 10-year cohort: A retrospective observational evaluation. Eur J Anaesthesiol. 2016 Dec;33(12):906-912. doi: 10.1097/EJA.0000000000000490 [PubMed]
- Cervellin G, Comelli I, Benatti M, Sanchis-Gomar F, Bassi A, Lippi G. Non-traumatic rhabdomyolysis: Background, laboratory features, and acute clinical management. Clin Biochem. 2017 Aug;50(12):656-662. doi: 10.1016/j.clinbiochem.2017.02.016 [PubMed]
- Stahl K, Rastelli E, Schoser B. A systematic review on the definition of rhabdomyolysis. J Neurol. 2020 Apr;267(4):877-882. doi: 10.1007/s00415- 019-09185-4 [PubMed] ■
- Long B, Koyfman A, Gottlieb M. An evidence-based narrative review of the emergency department evaluation and management of rhabdomyolysis.Am J Emerg Med. 2019 Mar;37(3):518-523. doi: 10.1016/j.aj em.2018.12.061 [PubMed]
- Michelsen J, Cordtz J, Liboriussen L, Behzadi MT, Ibsen M, Damholt MB, Moller MH, Wiis J. Prevention of rhabdomyolysis-induced acute kidney injury – A DASAIM/DSIT clinical practice guideline. Acta Anaesthesiol Scand. May;63(5):576-586. doi: 10.1111/aas.13308 [PubMed]
- Cabral BMI, Edding SN, Portocarrero JP, Lerma EV. Rhabdomyolysis. Dis Mon. 2020 Aug;66(8):101015. doi: 10.1016/j.disamonth.2020.101015 [PubMed]
- Lee GX, Duong DK. Rhabdomyolysis: evidence-based management in the emergency department. Emerg Med Pract. 2020 Dec;22(12):1-20. Epub Dec 1 [PubMed]
