Bệnh sản phụ khoa
Hướng dẫn thực hành sàng lọc và dự phòng tiền sản giật trong ba tháng đầu thai kỳ
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Biên dịch: Bs Vũ Tài
nhathuocngocanh.com – Bài viết Hướng dẫn thực hành sàng lọc và dự phòng tiền sản giật trong ba tháng đầu thai kỳ được dịch từ The International Federation of Gynecology and Obstetrics (FIGO) initiative on pre-eclampsia: A pragmatic guide for first-trimester screening and prevention. Bạn có thể tải file PDF tại đây.
TÓM TẮT
Tiền sản giật (PE) là một rối loạn đa cơ quan thường ảnh hướng đến 2% -5% thai phụ và là một trong những nguyên nhân hàng đầu gây bệnh tật và tử vong mẹ và chu sinh, đặc biệt với tình trạng khởi phát sớm. Trên toàn cầu, 76 000 phụ nữ và 500.000 trẻ sơ sinh tử vong mỗi năm vì rối loạn này. Hơn nữa, thai phụ ở các nước có nguồn lực thấp có nguy cơ phát triển PE cao hơn so với thai phụ ở các nước có nguồn lực cao.
Mặc dù sự hiểu biết đầy đủ về cơ chế bệnh sinh của PE vần chưa rõ ràng, lý thuyết hiện tại gợi ý một quá trình gồm hai giai đoạn. Giai đoạn đầu là do sự xâm lấn nông của nguyên bào nuôi, dẫn đến tình trạng tái cấu trúc không đầy đủ các động mạch xoắn. Điều này được cho là dẫn đến giai đoạn thứ hai, bao gồm đáp ứng của mẹ với rối loạn chức năng nội mô và sự mất cân bằng giữa các yếu tố tạo mạch và chống tạo mạch, dẫn đến các đặc điểm lâm sàng của rối loạn này.
Hiện nay chúng ta vẫn chưa có thể dự đoán chính xác và phòng ngừa PE hiệu quả. Nhiệm vụ dự đoán hiệu quà PE trong ba tháng đầu thai kỳ đang được thúc đẩy bởi mong muốn xác định những thai phụ có nguy cơ cao phát triển PE, đế mà có thể bắt đầu các biện pháp cần thiết đủ sớm giúp cải thiện tình trạng bánh nhau và do đó ngăn ngừa hoặc ít nhất là giâm tần suất xảy ra. Hơn nữa, việc xác định nhóm “có nguy cơ” sẽ cho phép theo dõi trước khi sinh phù hợp đổ dự đoán và nhận biết sự khởi phát của hội chứng lâm sàng và xử trí kịp thời.
PE trước đây được định nghĩa là khởi phát tăng huyết áp kèm theo protein niệu đáng kể sau 20 tuần tuổi thai. Gần đây, định nghĩa PE đã được mở rộng. Hiện nay, định nghĩa PE được đồng thuận quốc tế là định nghĩa do International Society for the Study of Hypertension in Pregnancy (ISSHP) đề xuất.
Theo ISSHP, PE được định nghĩa là huyết áp tâm thu > 140 mmHg và / hoặc huyết áp tâm trương > 90 mmHg trong ít nhất hai lần đo cách nhau 4 giò ở thai phụ trước đó không bị tăng huyết áp và kèm theo > 1 tình trạng khởi phát mới > 20 tuần tuổi:
- Protein niệu (nghĩa là tỉ số protein: creatinin niệu > 30mg/mol; > 300 mg/24 giờ; hoặc > 2 + que thử);
- Bằng chứng về rối loạn chức năng cơ quan khác của mô, bao gồm: tổn thương thận cấp tính (creatinin > 90 mmol/L; 1 rng/dL); ảnh hưởng đến gan (tăng transaminase, vi dụ như alanine aminotransferase hoặc aspartate aminotransferase > 40 1U/L) có hoặc không có đau mạn sườn phải hoặc vùng thượng vị; các biến chứng thần kinh (ví dụ như sân giật, thay đổi tình trạng ý thức, mù, đột quỵ, giật cúng, đau dữ dội và ám đến thị giác dai dẳng); hoặc các biến chứng huyết học (giám tiếu cầu – số lượng < 150 000/pL, đông máu rải rác trong lòng mạch, tan máu); hoặc
- Rối loạn chức năng tứ cung-nhau (như thai chậm tăng trường, phân tích dạng sóng Doppler động mạch rốn bất thường, hoặc thai chết lưu).
Một số yếu tố nguy cơ của mẹ đã được xác định có liên quan đến sự phát triển của PE: tuổi mẹ cao; chưa sinh lần nào; tiền sử (rước đây bị PE; khoáng thời gian giảm 2 lần mang thai ngắn và dài; sử dụng các công nghệ hỗ trợ sinh sản; tiền sư gia đinh bị PE; béo phì; nguồn gốc chủng tộc Afro-Caribbean và Nam Á; các bệnh lý nội khoa đồng mắc bao gồm tăng đường huyết trong thai kỳ; tăng huyết áp mạn tính từ trước; bệnh thận; và các bệnh tự miễn, như lupus ban đỏ hệ thống và hội chứng kháng phospholipid. Các yếu tố nguy cơ này đã được các tổ chức chuyên mòn khác nhau mò tá để xác định phụ nữ có nguy cơ bị PE; tuy nhiên, cách tiếp cận sàng lọc này không phù hợp để dự đoán PE hiệu quả.
PE có thế được phân loại thành:
- PE khởi phát sớm ( với chấm dứt thai kỳ ở tuổi thai < 34+0 tuần);
- PE non tháng (với chấm dứt thai kỳ ở tuổi thai < 37+0 tuần);
- PE khởi phát muộn (với chấm dứt thai kỳ ờ tuổi thai > 34+0 tuần);
- PE đủ tháng (với chấm dứt thai kỳ ở tuổi thai > 37+0 tuần).
Các dưới nhóm phân loại này không loại trừ lẫn nhau. PE khởi phát sớm có liên quan đến nguy cơ bệnh tật và tử vong mẹ và chu sinh ngắn hạn và dài hạn cao hơn nhiều.
Các bác sĩ sản khoa quản lý thai phụ bị PE non tháng phải đối mặt với thách thức cân bằng giữa nhu cầu đạt được sự trưởng thành của thai nhi trong từ cung với những nguy cơ cho mẹ và thai nhi khi tiếp tục thai kỳ. Những nguy cơ này bao gồm tiến triển thành sán giật, phát triển nhau bong non và hội chứng HELLP (tan máu, tăng men gan, tiểu cầu thấp). Mặt khác, sinh non có liên quan đến tỉ lệ tử vong trẻ sơ sinh cao hơn và tăng tỷ lệ bệnh tật do nhỏ so với tuổi thai (SGA), giảm tiểu cầu, loạn sản phế quản phổi, bại não và tăng nguy cơ mắc các bệnh mạn tính khác khi trường thành, đặc biệt đái tháo đường type 2, bệnh tim mạch và béo phì. Những phụ nữ đã từng bị PE cùng cỏ thề phải đối mặt với các vấn đề sức khỏe khác trong cuộc sống sau này, vì tình trạng này có liên quan đến việc tăng nguy cơ từ vong do bệnh tim mạch trong tương lai, tăng huyết áp, đột quỵ, suy thận, hội chứng chuyển hóa và đái tháo đường. Tuổi thọ của những phụ nữ bị PE non tháng giảm trung bình 10 năm. Ngoài ra cũng có tác động đáng kể đối với trẻ sơ sinh về lâu dài, như tăng nguy cơ kháng insulin, đái tháo đường, bệnh mạch vành và tăng huyết áp ở trẻ sinh ra từ phụ nữ bị tiền sản giật.
Liên đoàn Sản Phụ khoa quốc tế (FIGO) đã tập hợp các chuyên gia quốc tế để thảo luận và đánh giá hiểu biết hiện tại về PE và xây dựng một tài liệu đề định hình các vấn đề và đề xuất các hành động chính giải quyết gánh nặng sức khỏe do PE gáy ra.
Các mục tiêu của FIGO, như được nêu trong tài liệu này, là: (1) Nâng cao nhận thức về mối quan hệ giảm PE với các kết cục kém của mẹ và chu sinh, cũng như các nguy cơ sức khỏe trong tương lai đối với mẹ và con, đồng thời yêu cầu một chương trình nghị sự được xác định rõ ràng về sức khỏe toàn cầu để giải quyết vấn đề này; và (2) Tạo ra một tài liệu đồng thuận cung cấp hướng dẫn để sàng lọc và phòng ngừa PE non tháng trong tam cá nguyệt thứ nhất, đồng thời phổ biến và khuyến khích sử dụng tài liệu này.
Dựa trên bằng chứng chất lượng cao, tài liệu nêu ra các tiêu chuẩn toàn cầu hiện hành về sàng lọc và phòng ngừa PE non tháng trong tam cá nguyệt thứ nhất, phù hợp với tư vấn thực hành lâm sàng tốt của FIGO về sàng lọc và phòng ngừa tiền sản giật trong ba tháng đầu ờ đơn thai. 1
Tài liệu cung cấp cá những khuyến cáo tốt nhất và thực tế nhất theo mức độ chấp nhận, tính khả thi và dễ áp dụng mà có khả năng tạo ra tác động đáng kể nhất ở những nơi có nguồn lực khác nhau. Các đề xuất được đưa ra cho nhiều bối cảnh khu vực và nguồn lực khác nhau dựa trên nguồn lực tài chính, con người và cơ sở hạ tầng của họ, cũng nhtr các ưu tiên nghiên cứu nhằm thu hẹp khoảng cách về kiến thức và bằng chứng hiện tại.
Để giải quyết vấn đề PE, FIGO đưa ra các khuyến cáo sau:
Tập trung vào sức khỏe cộng đồng
Cần có sự quan tâm nhiều hơn của quốc tế đối với PE và mối liên quan giữa sức khỏe bà mẹ và các bệnh không lây nhiễm (NCDs) trong chương trình nghị sự các Mục tiêu Phát triển Bền vững, cần ưu tiên các biện pháp y tế công cộng nhằm nâng cao nhận thức, khả năng tiếp cận, khả năng chi trá và chấp nhận tư vấn trước khi mang thai và các dịch vụ trước và sau sinh cho phụ nữ trong độ tuổi sinh sàn. cần nhiều nỗ lực hơn nữa đề nâng cao nhận thức về lợi ích của khám tiền sản sớm với mục tiêu là phụ nữ trong độ tuổi sinh sản, đặc biệt ở các nước có nguồn lực thấp.
Sàng lọc thường quy
Tất cả thai phụ nên được sàng lọc PE non tháng ở giai đoạn đầu thai kỳ bằng xét nghiệm kết hợp tam cá nguyệt thứ nhất với các yếu tố nguy cơ của mẹ và các dấu ấn sinh học như quy trình một bước. FIGO khuyến khích tất cả các quốc gia và các hiệp hội thành viên áp dụng và thúc đẩy các chiến lược để đảm bảo điều này. Xét nghiệm kết hợp tốt nhất là xét nghiệm bao gồm các yếu tố nguy cơ của mẹ, đo áp lực động mạch trung bình (MAP), yếu tố tăng trưởng nhau thai trong huyết thanh (PLGF) và chi số xung động mạch tử cung (UTPI). Trong trường hợp không thể đo PLGF và / hoặc UTPI, xét nghiệm sàng lọc cơ bán nên kết hợp của các yếu tố nguy cơ của mẹ với MAP, chứ không chỉ đơn thuần các yếu tố nguy cơ của mẹ. Neu protein A huyết tương liên quan đến thai kỳ (PAPP-A) trong huyết thanh của mẹ được đo đề tầm soát lệch bội thai nhi thường quy trong ba tháng đầu thì kết quá này có thể được đưa vào đề đánh giá nguy cơ PE. Các thay đổi trong xét nghiệm kết hợp đầy đủ sẽ dẫn đến giám hiệu suất sàng lọc. Một thai phụ được coi là có nguy cơ cao khi nguy cơ > 1/100 dựa trên xét nghiệm kết hợp trong tam cá nguyệt thứ nhất với các yếu tố nguy cơ của mẹ, MAP, PLGF và UTPI.
Sàng lọc liên tiếp
Trong trường hợp nguồn lực hạn chế, có thể xem xét tầm soát thường quy PE non tháng bằng các yếu tố của mẹ và MAP ở tất cả thai phụ và chỉ số PLGF và UTP1 cho một nhóm dân số (được lựa chọn trên cơ sở nguy cơ thu được từ sàng lọc các yếu tố của mẹ và MAP ).
Các biện pháp dự phòng
Sau khi sàng lọc PE non tháng trong tam cá nguyệt thứ nhất, những thai phụ được xác định có nguy cơ cao nên được điều trị dự phòng bằng aspirin bắt đầu từ 1114 tuần tuổi thai với liều ~ 150mg dùng mồi tối cho đến khi thai được 36 tuần tuổi, hoặc khi chấm dirt thai kỳ, hoặc khi PE được chẩn đoán.
Không nên kê aspirin liều thấp cho tất cả thai phụ. Ở những thai phụ có lượng dùng canxi thấp (< 800 mg ì ngày), thay the canxi (< 1 g canxi nguyên tổ/ngày) hoặc bố sung canxi (1,5-2 g canxi nguyên tổ/ngày) có thể làm giảm gánh nặng của PE khởi phát sớm và muộn.
KHUYẾN CÁO
FIGO khuyến cáo quy trình sàng lọc trong tam cá nguyệt thứ nhất sau đối với đơn thai.
Đặc điểm của mẹ và tiền sử bệnh
Khuyến cáo thực hành tốt nhất: Các đặc điểm của mẹ, tiền sử bệnh và tiền sử sản khoa phải được ghi lại một cách chính xác.
Đo huyết áp
MAP được tinh từ số đo huyết áp tâm thu (sBP) và huyết áp tâm trương (dBP). SBP và dBP đo được sẽ được báng tính nguy cơ tự động chuyển đổi sang MAP. MAP = dBP + (sBP – dBP) / 3
Khuyến cáo thực hành tốt nhất: MAP nên được đo như một phần của đánh giá nguy cơ PE và phải được đo bằng các thiết bị tự động và bán tự động đã được phê duyệt.
Khuyến cáo thực hành tốt nhất: Thai phụ nên ở tư thế ngồi, hai tay được đỡ ngang tim và sử dụng cuff có kích thước phù hợp dành cho người lớn (nhỏ < 22cm, bình thường 22-32 cm hoặc lớn 33-42 cm) tùy thuộc vào chu vi giữa cánh tay. Sau khi nghỉ ngơi trong 5 phút, huyết áp được đo đồng thời ờ cà hai cánh tay và đo 2 lần cách nhau 1 phút. cần bốn bộ số đo sBP và dBP đế nhập vào bảng tính nguy cơ và cho ra số đo MAP cuối cùng (trung bình của bốn bộ số đo) sê đuợc tính toán tự động đề tinh nguy cơ cụ thể cho từng bệnh nhân.
Khuyển cáo thực hành thực tế: Thai phụ nên ở tư thế và vị trí như được mô tả ở trên. Huyết áp được đo ơ một cánh tay và đo 2 lần cách nhau 1 phút, số đo MAP cuối cùng (trung bình của hai lần đo) sê được sử dụng để tính toán nguy cơ cụ thể cho từng bệnh nhân.
Đo các dấu ấn sinh hóa
Khuyến cáo thực hành tốt nhất: Trong tầm soát ba tháng đầu thai kỳ, dấu ấn sính hóa tốt nhất là PLGF. PAPP-A rất hữu ích nếu không có sẵn các số đo PLGF và UTPI. (Cao ®ffi®® Mạnh)
Đo chỉ số xung động mạch tử cung
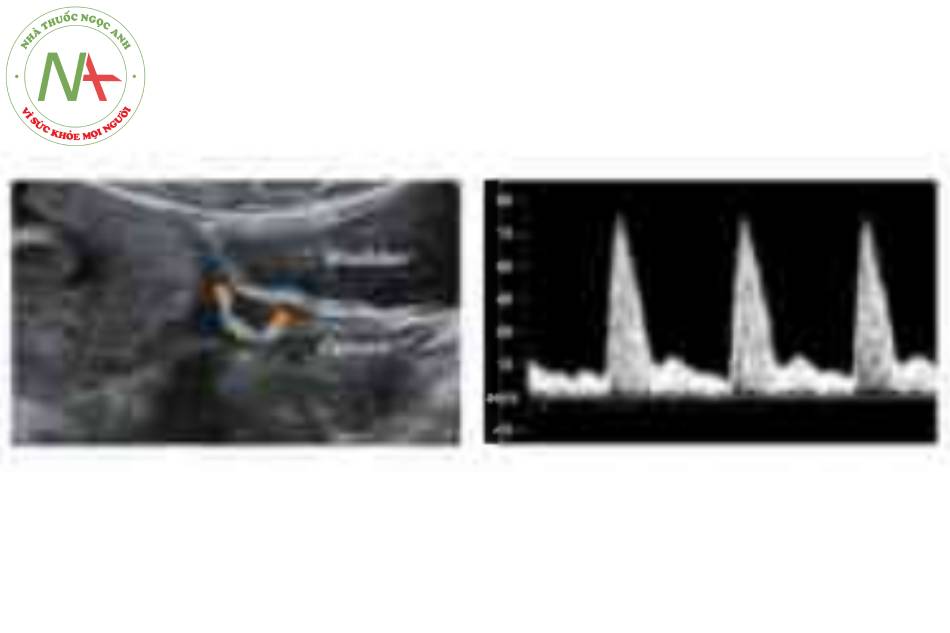
Khuyến cáo thực hành tốt nhất: Nén đo UTPI khi khả thi về mặt kỹ thuật. Siêu âm qua thành bụng nên được thực hiện ở tuổi thai từ 11 + 0 đến 13 + 6 tuần (tương ứng với chiều dài đầu mông của thai nhi (CRL) là 42-84mm). Tuổi thai phải được xác định từ sổ đo CRL của thai nhi. Mặt cắt này cũng được dùng để đo độ mờ da gáy và chẩn đoán bất kỳ khiếm khuyết lớn nào của thai nhi. Để đo UTPI, ờ mặt cắt dọc giữa tử cung, xác định kênh và lỗ trong cổ tử cung. Sau đó, giữ đầu dò ở đường giữa, nghiêng nhẹ sang bên và dùng Doppler màu để xác định từng động mạch tử cung chạy dọc bên cổ tử cung và tử cung ngang mức lỗ trong. Doppler xung được sử dụng với cửa sổ Doppler 2mm để bao phủ toàn bộ mạch máu và cẩn thận để đảm bảo rằng góc Doppler < 30 °. Khi thu được ba dạng sóng liên tiếp giống nhau (Fig. 3), UTPl được đo và tính UTPI trung bình của động mạch tử cung trái và phái.1’5 Đo UTPI phải được thực hiện bởi bác sĩ siêu âm đã nhận được chứng nhận năng lực thích hợp từ Tổ chức y học bào thai (FMF)
Đánh giá nguy cơ kết hợp
Khuyến cáo thực hành tốt nhất: Các thuật toán đà xuất bán nên được dùng để chuyển đối các giá trị đo được của MAP, PLGF và UTPI, có hoặc không có PAPP-A, thành MOM như đã nêu chi tiết ở trên. Nguy cơ cụ thể của bệnh nhân đối với PE non tháng được tính theo phương pháp Bayes. Một thai phụ được coi là có nguy cơ cao khi nguy cơ > 1/100 dựa trên xét nghiệm kết hợp trong tam cá nguyệt thứ nhất với các yếu tố nguy cơ của mẹ, MAP, PLGF và UTPI.
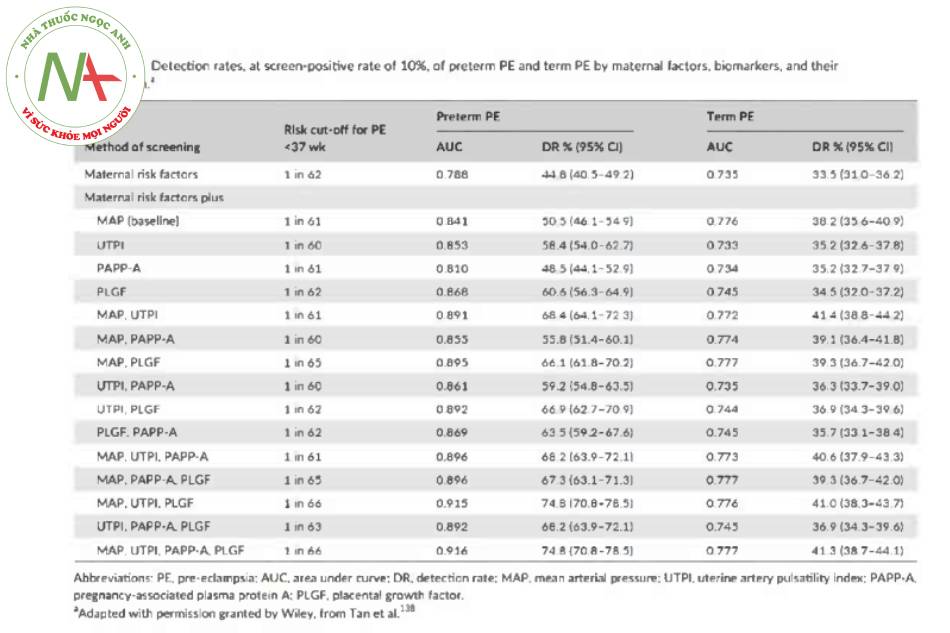
Khuyến cáo thực hành tốt nhất: Dựa trên bằng chứng hiện có, xét nghiệm kết hợp trong tam cá nguyệt thứ nhất dự đoán tốt nhất cho PE non tháng chứ không phải PE đù tháng. Mô hình tốt nhất là mô hình kết hợp các yếu tố nguy cơ của mẹ với MAP, PLGF và UTPI. Hiệu suất sàng lọc PE non tháng với sự kết hợp khác nhau của xét nghiệm trong tam cá nguyệt thứ nhất, dựa trên dữ liệu từ ba nghiên cứu sàng lọc không can thiệp tiến cứu được báo cáo trước đó, gồm tổng cộng 61 174 phụ nữ mang thai đơn, trong đó 1770 (2,9%) phát triển PE, được minh họa trong bảng:
Khuyến cáo thực hành thực tế: Trong trường hợp không thể đo các dấu ấn sinh hóa và / hoặc UTPI, xét nghiệm sàng lọc cơ bản phải là sự kết hợp các yếu tố nguy cơ của mẹ với MAP chứ không chi các yếu tố nguy cơ của mẹ đơn thuần. PAPP-A rất hữu ích nếu không có các số đo PLGF và UTPL.
Sàng lọc liên tiếp
Khuyến cáo thực hành thực tế: Khi nguồn lực hạn chế, có thể xem xét sàng lọc thường quy PE non tháng bằng các yếu tố của mẹ và MAP ở tất cả thai phụ và chỉ đo PLGF và UTPI cho một nhóm dân số, được lựa chọn trên cơ sở nguy cơ thu được từ sàng lọc các yếu tố của mẹ và MAP đơn độc.
Đa thai
Khuyến cáo thực hành thực tế: Xét nghiệm kết hợp trong tam cá nguyệt thứ nhất đổi với PE tương tự trong đơn thai có thể áp dụng đề sàng lọc trong song thai. Nó có thể phát hiện gần như tất cả các trường hợp bị PE nhưng phải với tỷ lệ sàng lọc dương tính cao.
DỰ PHÒNG TIÊN SẢN GIẬT NON THÁNG TRONG BA THÁNG ĐẦU
Khuyến cáo thực hành tốt nhất: Sau khi sàng lọc và đánh giá PE non tháng trong ba tháng đầu, thai phụ được xác định có nguy cơ cao nên được điều trị dự phòng bằng aspirin bắt đầu từ 11 – 14 7 “tuần tuổi thai với liều ~ 150mg dùng mỗi tối cho đến khi thai được 36 tuần tuổi, hoặc khi chấm dứt thai kỳ, hoặc khi PE được chẩn đoán.
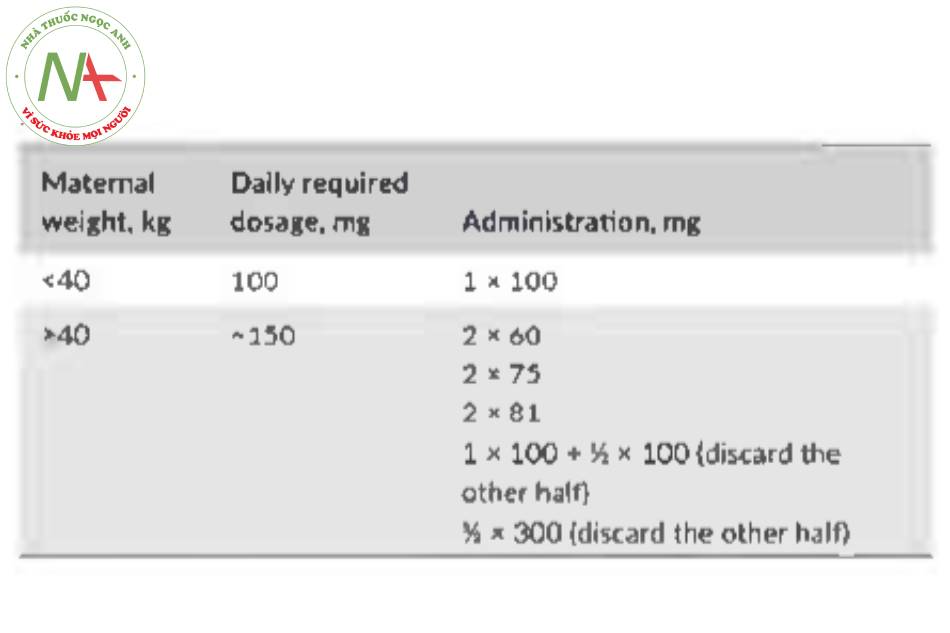
Khuyển cáo thực hành thực tế: Trong trường họp không thể cung cấp phác đồ aspirin như đề xuất ở trên, liều aspirin tối thiểu được kê cho thai phụ có nguy cơ cao phái là 100 mg/ngày.
Khuyến cáo thực hành tốt nhất: Thai phụ có nguy cơ cao phải được thông báo và tư vấn về tầm quan trọng của việc tuân thủ điều trị và đánh giá mức độ tuân thủ ở mỗi lần khám tiền sản.
Khuyến cáo thực hành thực tế: Nếu xuất hiện chảy máu âm đạo thấm giọt, cần phải đánh giá ngay nhưng không nhất thiết phải ngừng điều trị dự phòng aspirin.
Khuyến cáo thực hành tốt nhất: ở thai phụ có lượng dùng canxi thấp (< 800 mg / ngày), thay thế canxi (< 1g canxi nguyên tố/ngày) hoặc bổ sung canxi (1,5-2 g canxi nguyên tố/ngày) có thể làm giảm gánh nặng của cả PE khởi phát sớm và muộn.
Khuyến cáo thực hành thực tế: Thai phụ có nguy cơ cao mẫn cảm hoặc dị ứng với aspirin, và không có biện pháp can thiệp hiệu quà đã được chứng minh khác, theo dõi chặt chẽ và quản lý mong đợi là thích hợp. Bao gồm đo huyết áp tại phòng khám và / hoặc theo dõi huyết áp tại nhà thường xuyên để đàm báo chẩn đoán sớm PE. Lợi ích dự kiến của các phương pháp điều trị khác, như heparin, vitamin c và E, magie, folate, metformin và statin đề dự phòng PE non tháng không dựa trên bằng chứng đáng tin cậy và việc sử dụng chứng chỉ nhằm mục đích ngăn ngừa PE non tháng trong thai kỳ là không phù hợp và không được khuyến cáo.
Khuyến cáo thực hành thực tế: Ở phụ nữ mang đa thai, có thể cân nhắc dùng aspirin liều thấp đề phòng ngừa PE; tuy nhiên, cần có thèm nhiều nghiên cứu để chứng minh mức độ bằng chứng cao.

