Hướng dẫn điều trị
Dự phòng huyết khối tĩnh mạch sâu ở bệnh nhân Nội khoa
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Bài viết Dự phòng huyết khối tĩnh mạch sâu ở bệnh nhân Nội khoa – Tác giả: BSCKI. TRẦN QUỐC VĨNH
GIỚI THIỆU
Huyết khối tĩnh mạch sâu chi dưới và thuyên tắc động mạch phổi là những biểu hiện cấp tính có chung một quá trình bệnh lý, gọi là thuyên tắc huyết khối tĩnh mạch. Việc đánh giá nguy cơ và áp dụng biện pháp dự phòng là cần thiết ở tất cả các bệnh nhân có nguy cơ.
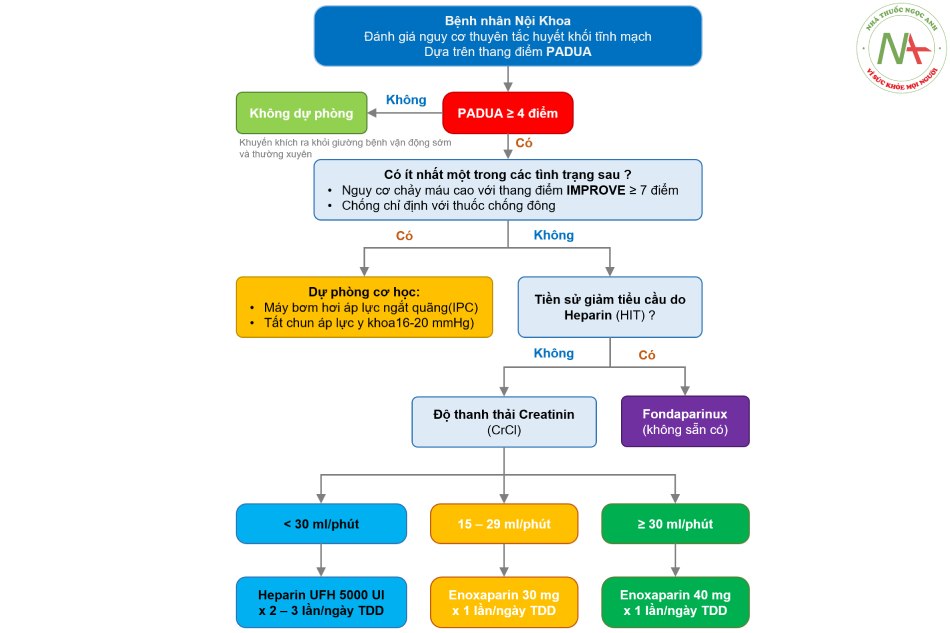
Tất cả bệnh nhân Nội khoa điều trị nội trú cần được đánh giá nguy cơ thuyên tắc huyết khối tĩnh mạch (VTE) bằng thang điểm PADUA. Nếu PADUA ≥ 4 bệnh nhân có nguy cơ VTE cao, cần được áp dụng các biện pháp dự phòng. Đánh giá nguy cơ chảy máu bằng thang điểm IMPROVE và kiểm tra các tiêu chuẩn về chống chỉ định đối với thuốc chống đông để quyết định lựa chọn biện pháp dự phòng phù hợp. Trường hợp IMPROVE ≥ 7 điểm hoặc các chống chỉ định tương đối có thể cải thiện được ở bệnh nhân có khuyến cáo dự phòng bằng thuốc chống đông, cải thiện các yếu tố trên, sau đó đánh giá lại, xem xét dùng thêm thuốc chống đông nếu đạt tiêu chuẩn. Bệnh nhân ICU có nhiều yếu tố nguy cơ nên được xếp vào nhóm nguy cơ cao VTE.
| Bước | Chiến lược |
| 1 | Đánh giá nguy cơ VTE của tất cả các bệnh nhân nhập viện dựa vào các yếu tô nguy cơ nền, và tình trạng bệnh của bệnh nhân |
| 2 | Đánh giá nguy cơ chảy máu của bệnh nhân, chống chỉ định với thuốc chống đông |
| 3 | Tổng hợp các nguy cơ, cân nhắc lợi ích của việc dự phòng và nguy cơ chảy máu khi phải dùng thuốc chống đông, đặc biệt chú ý tới chức năng thận, bệnh nhân cao tuổi |
| 4 | Lựa chọn biện pháp dự phòng, và thời gian dự phòng phù hợp |
| Tất cả bệnh nhân điều trị tích cực | |||
Đánh giá nguy cơ VTE, nguy cơ chảy máu, chống chỉ định với thuốc chống đông:
|
|||
| Nguy cơ VTE | Thấp (PADUA < 4) |
Cao (PADUA ≥ 4) |
|
| Biện pháp dự phòng | – Không cần dự phòng – Khuyến khích vận động sớm, đảm bảo không thiếu dịch |
Nguy cơ chảy máu | |
| CAO
(IMPROVE ≥ 7) |
THẤP
(IMPROVE < 7) |
||
| Khởi động máy bơm hơi áp lực ngắt quãng(IPC) ngay từ khi vào viện Khi nguy cơ chảy máu giảm, trong khi nguy cơ TTHKTM còn cao: chuyển từ IPC sang các biện pháp dược lý |
Enoxaparin 40 mg x 1 lần/ ngày TDD bụng HOẶC: Heparin không phân đoạn(UFH) x 5000 UI x 2 lần/ngày HOẶC: Heparin UFH x 5000 UI x 3 lần/ngày. |
||
| Thời gian dự phòng | Không áp dụng | Duy trì đến khi khả năng vận động trở lại mức mong đợi hoặc chấp nhận được trên lâm sàng, hoặc khi bệnh nhân ra viện. | |
CÁC THANG ĐIỂM ĐÁNH GIÁ
Thang điểm PADUA dự báo nguy cơ thuyên tắc huyết khối tĩnh mạch
| Tiêu chí | Điểm |
| Các yếu tố nguy cơ thuyết tắc huyết khối tĩnh mạch | |
| Ung thư tiến triển | 3 |
| Tiền sử thuyên tắc huyết khối tĩnh mạch (loại trừ huyết khối tĩnh mạch nông) | 3 |
| Bất động (do hạn chế của chính bệnh nhân hoặc do chỉ định của bác sĩ) ít nhất 3 ngày | 3 |
| Tình trạng bệnh lý tăng đông đã biết | 3 |
| Mới bị chấn thương và/hoặc phẫu thuật (≤ 1 tháng) | 2 |
| Tuổi cao (≥ 70 tuổi) | 1 |
| Suy tim và/hoặc suy hô hấp | 1 |
| NMCT cấp hoặc nhồi máu não cấp | 1 |
| Nhiễm khuẩn cấp và/hoặc bệnh cơ xương khớp do thấp | 1 |
| Béo phì (BMI ≥ 30 kg/m2) | 1 |
| Đang điều trị Hormone | 1 |
Tổng điểm
| Tổng điểm | Ý nghĩa |
| ≥ 4 | Nguy cơ thuyên tắc huyết khối tĩnh mạch cao, cần áp dụng các biện pháp dự phòng. Cần sử dụng thang điểm IMPROVE để đánh giá nguy cơ chảy máu trước khi lựa chọn biện pháp dự phòng |
| < 4 | Nguy cơ thuyên tắc huyết khối tĩnh mạch thấp không cần áp dụng các biện pháp dự phòng. |
IMPROVE đánh giá nguy cơ chảy máu
| Tiêu chí | Điểm |
| Tuổi | |
| < 40 tuổi | 0 |
| 40 – 84 tuổi | 1.5 |
| ≥ 85 tuổi | 3.5 |
| Chức năng thận Theo mức lọc cầu thận | |
| eGFR ≥ 60 ml/phút/1,73m2 | 0 |
| eGFR 30 – 59 ml/phút/1,73m2 | 1 |
| eGFR < 30 ml/phút/1,73m2 | 2.5 |
| Tiêu chí khác | |
| Loét dạ dày tá tràng tiến triển | 4.5 |
| Chảy máu trong vòng 3 tháng trước nhập viện | 4 |
| Số lượng tiểu cầu < 50 x 109/L | 4 |
| Suy gan (INR > 1.5) | 2.5 |
| Đang nằm điều trị tại khoa hồi sức tích cực (ICU) | 2.5 |
| Catheter tĩnh mạch trung tâm (CVC) | 2 |
| Bệnh thấp khớp | 2 |
| Đang bị ung thư | 2 |
| Giới nam | 1 |
Tổng điểm
| Tổng điểm | Ý nghĩa |
| ≥ 7 | Nguy cơ chảy máu nặng, hoặc chảy máu có ý nghĩa lâm sàng |
| < 7 | Nguy cơ chảy thấp có thể áp dụng các biện pháp điều trị dự phòng bằng thuốc chống đông . |
CHỐNG CHỈ ĐỊNH VÀ THẬN TRỌNG KHI DÙNG THUỐC CHỐNG ĐÔNG
Trước khi chỉ định dự phòng bằng thuốc chống đông, BN cần được xét nghiệm công thức máu (chú ý tiểu cầu), chức năng thận, một số xét nghiệm đông máu cơ bản như INR, aPTT…
| Chống chỉ định tuyệt đối (1)
Không dùng chống đông khi có 1 trong các yếu tố dưới đây. Nên lựa chọn phương pháp dự phòng cơ học |
|
| Chống chỉ định tương đối (thận trọng)
Trì hoãn sử dụng chống đông cho đến khi nguy cơ xuất huyết đã giảm |
|
(1) Tất cả các BN nhập viện, đang duy trì điều trị bằng thuốc chống đông, sẽ không được chỉ định dự phòng bằng thuốc chống đông
CÁC KHUYẾN CÁO
| Khuyến cáo | Nhóm | MĐBC |
| BN nội khoa điều trị nội trú có nguy cơ cao bị thuyên tắc HKTM được khuyến cáo dự phòng bằng Heparin TLPT thấp, hoặc Heparin không phân đoạn (1) | I | B |
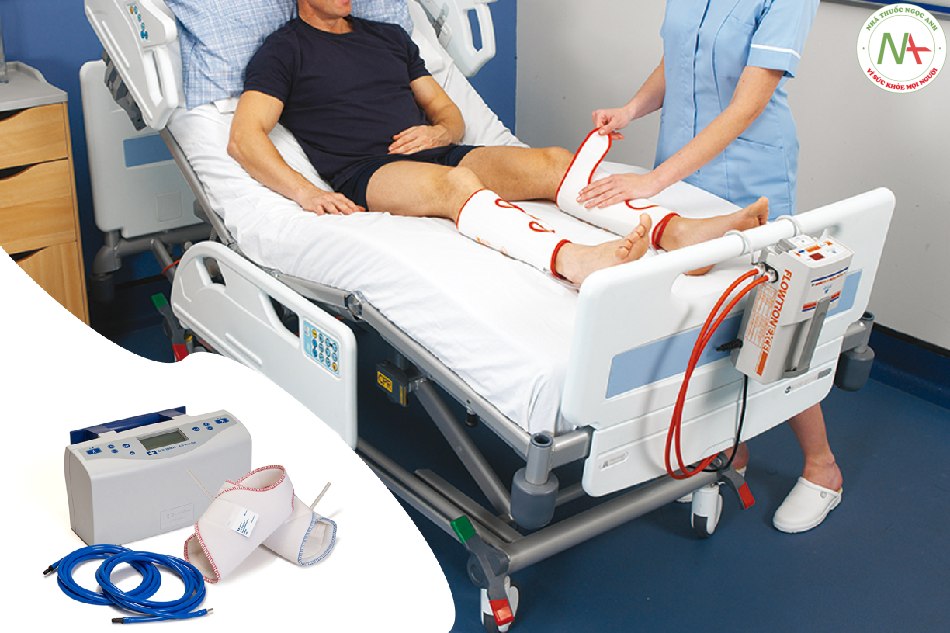
| BN nội khoa điều trị nội trú có nguy cơ cao bị thuyên tắc HKTM nhưng nguy cơ chảy máu cao, nên được dự phòng bằng bơm hơi áp lực ngắt quãng hoặc tất chun áp lực. | IIa | C |
(1) Thời gian điều trị dự phòng: khuyến cáo kéo dài thời gian dự phòng tới khi bệnh nhân ra viện, hoặc có thể đi lại được. Với một số đối tượng chọn lọc (BN cai thở máy, BN bất động đang trong giai đoạn phục hồi chức năng), có thể kéo dài thời gian dự phòng tới 10 ± 4 ngày.
Biện pháp dự phòng
| Biện pháp |
Biện pháp chung
|
Biện pháp cơ học
|
Heparin TLPT thấp (LMWH)
|
Fondaparinux (thuốc không sẵn có ở Việt Nam)
|
Heparin không phân đoạn (UHF)
|
- BN nội khoa điều trị nội trú có nguy cơ cao bị thuyên tắc HKTM được khuyến cáo dự phòng bằng Heparin TLPT thấp, Heparin không phân đoạn hoặc Fondaparinux(Thời gian điều trị dự phòng: khuyến cáo kéo dài thời gian dự phòng tới khi bệnh nhân ra viện, hoặc có thể đi lại đượ Với một số đối tượng chọn lọc (BN cai thở máy, BN bất động đang trong giai đoạn phục hồi chức năng), có thể kéo dài thời gian dự phòng tới 10 ± 4 ngày)
- BN nội khoa điều trị nội trú có nguy cơ cao bị thuyên tắc HKTM nhưng nguy cơ chảy máu cao, nên được dự phòng bằng bơm hơi áp lực ngắt quãng(IPC) hoặc tất chun áp lự
Điều trị các vấn đề liên quan đến điều trị thuốc chống đông
- Chảy máu khi điều trị thuốc chống đông.
- Giảm tiểu cầu do Heparin (HIT).
- Chuyển đổi điều trị giữa các loại thuốc chống đông.
- Điều trị thuốc chống đông khi phải làm phẫu thuật/ thủ thuật.
TÀI LIỆU THAM KHẢO
- Hội Tim Mạch Việt Nam
- Khuyến cáo của Hội Tim Mạch Học Việt Nam về chẩn đoán, điều trị và dự phòng thuyên tắc huyết khối tĩnh mạch 2022