Kỹ thuật y khoa
Các phép đo và phân tích trong siêu âm khi hồi sức
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
nhathuocngocanh. Phần II Các phép đo và phân tích trích Siêu âm tim trong hồi sức.
Để tải file PDF, hãy click TẠI ĐÂY.
Biên dịch: Thạc sĩ- Bác sĩ Phạm Hoàng Kiên
Trong và sau khi chụp ảnh tim, rất hữu ích khi thực hiện các đánh giá định tính và định lượng về tình trạng thể tích, chức năng tim. Các phép đo cho phép cung cấp thông tin quyết định về nguyên nhân gây sốc và có thể giúp hướng dẫn hồi sức. Ngoài ra, học cách thực hiện chúng sẽ cải thiện chất lượng đánh giá toàn thể của bạn. Trong phần này, chúng tôi nêu cách thực hiện các phép đo và phân tích liên quan đến y học cấp cứu và hồi sức.
| Phép đo | Phương trình/phương pháp | Giá trị bình thường |
| LVEF (%) | Ước tính trực quan | 50-70 % |
| LVOT (cm) | Đo 2D | 1.7-2.3 |
| LV VTI (cm) | Đo PW | 18-25 |
| Thể tích nhát bóp (mL / nhịp) | 3.14 (LVOTD/2)2 X LV VTI | 70-140 |
| Chỉ số thể tích nhát bóp (mL / m2 / nhịp) | SV/BSA | 34-47 |
| Cung lượng tim (L/phút) | (SV X HR)/1000 | 4-7 |
| Chỉ số tim (L/phút/m2) | CO/BSA | 2.8-4.2 |
| SVR (dynes -giây/cm5) | ((MAP-RAP)/CO) X 80 | 800-1200 |
| Chỉ số SVR (dynes -sec/cm5/m2) | ((MAP-RAP)/CI) X 80 | 1970-2390 |
| PASP (mmHg) | 4 (TR Vm„)2 + RAP | 5-25 |
| EPSS (cm) | Đo M-mode | < 0,7: EF > 50%
> 1,8: EF < 30% |
| TASPE (mm) | Đo M-mode | > 17 mm |
| Gốc động mạch chủ (cm) | Đo 2D | Nữ: 2.7-3.3 Nam: 3.1-3.7 |
- Sử dụng 10 mmHg cho RAP trong hầu hết các trường hợp, đủ tốt để ước tính và dễ sử dụng
- 5 RA, RV, IVC rất nhỏ, đổ đầy kém
- 15 RA, RV, ICV dãn
- Hướng dẫn ASE là 3, 8, 15 mmHg dựa trên IVC và biến thiên IVC theo hô hấp
- Độ chính xác thấp hơn ở bệnh nhân thở máy và phức tạp hơn
Phân suất tống máu thất trái và EPSS – Brandon Masi Parker
1 Giới thiệu
Một trong những câu hỏi quan trọng nhất trong sốc phức tạp là “Chức năng của tim trái là gì?” Điều này có thể được trả lời bằng cách đánh giá phân suất tống máu thất trái (LVEF) và EPSS (E-point septal separation) – tương quan với LVEF [1, 2]. Một phần ba số bệnh nhân ICU có LVEF giảm trong thời gian nằm ICU, và do đó, Hiệp hội hồi sức SCCM (Society of Critical Care Medicine) khuyến cáo đánh giá LVEF ở tất cả các BN ICU có bệnh tim từ trước hoặc mắc phải tại bệnh viện. Chúng tôi cũng nhận thấy đánh giá LVEF rất cần thiết ở bất kỳ bệnh nhân nào bị sốc phức tạp để kiểm soát dịch truyền và hỗ trợ tăng co bóp trong quá trình hồi sức đang diễn ra.
2 LVEF và EPSS
LVEF định lượng (tức là phương pháp Simpson) tốn thời gian và đòi hỏi nhiều mặt cắt và tính toán – có thể khó khăn cho các bác sĩ ICU bận rộn. Ngoài ra, nó cần những hình ảnh lý tưởng được căn chỉnh dọc theo các mặt phẳng tiêu chuẩn mà đơn giản là không thể thực hiện được ở hầu hết các bệnh nhân ICU thở máy. Tuy nhiên, đánh giá bằng mắt là đáng tin cậy, rất dễ thực hiện và có thể thực hiện được ở hầu hết các bệnh nhân ICU. Tương tự, EPSS có thể dễ dàng được đánh giá ở bất kỳ bệnh nhân nào với mặt cắt cạnh ức trục dọc (PLA: parasternal long axis) hợp lý và phát hiện đáng tin cậy chứng rối loạn chức năng LV nghiêm trọng (EF < 30%).
2.1 Sử dụng cho LVEF và EPSS
1.Chẩn đoán sốc tim nguyên phát
2.Hiểu thành phần tim của sốc phức tạp
3.Chỉ định hỗ trợ co bóp (ví dụ epinephrine)
4.Xu hướng đáp ứng đối với một can thiệp
5.Giúp hướng dẫn điều trị
2.2 Có được mặt cắt LVEF và EPSS
- LVEF được đánh giá trong tất cả các mặt cắt. Các mặt cắt quan trọng nhất là PLA và bốn buồng đỉnh (AP4):
◦ Lưu một clip dài (3-5 nhịp hoặc 3-5 giây).
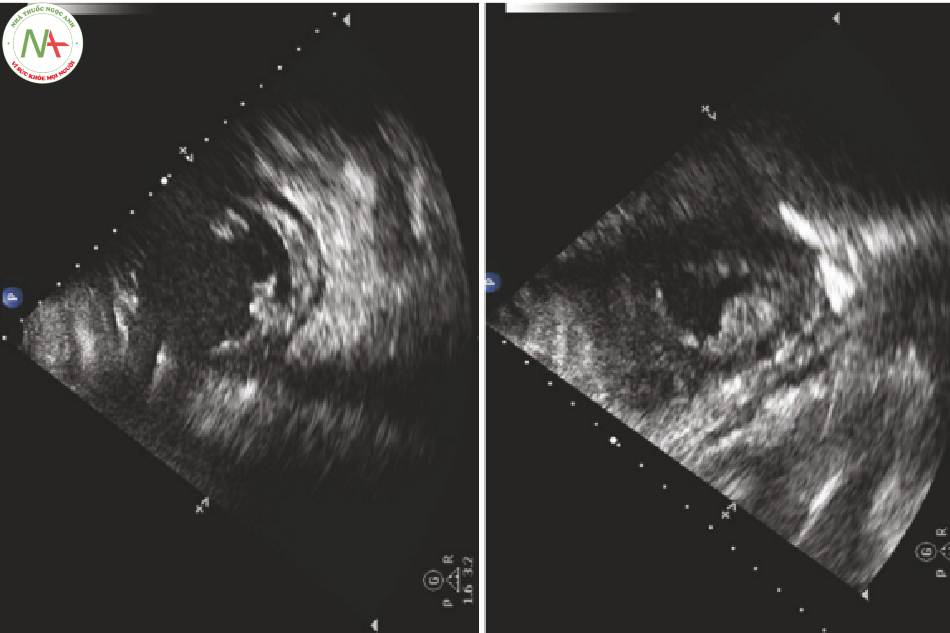
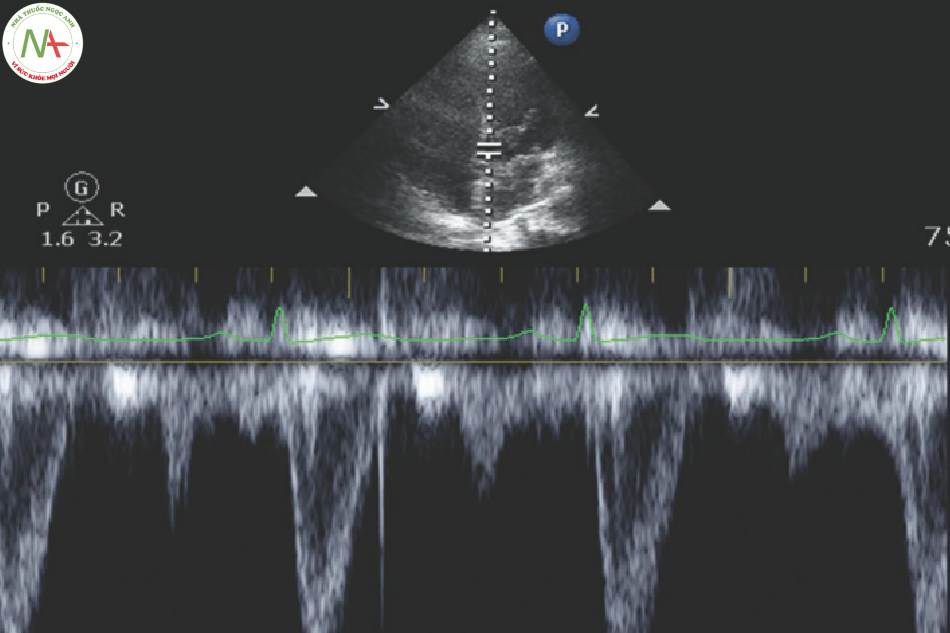
◦ Chạy clip chậm lại và đánh giá LV cuối tâm trương (khi nó có đường kính lớn nhất) và cuối tâm thu (khi nó có đường kính nhỏ nhất) (Hình. 1).
◦ Vạch khoang tim (trace the cavity) ở cuối tâm thu và cuối tâm trương trong tâm trí bạn.
◦ Nó dễ dàng hơn những gì bạn nghe, nhưng nó cần thực hành và đào tạo.
- PLA được sử dụng để đánh giá EPSS.
3 Ước tính bằng mắt của LVEF
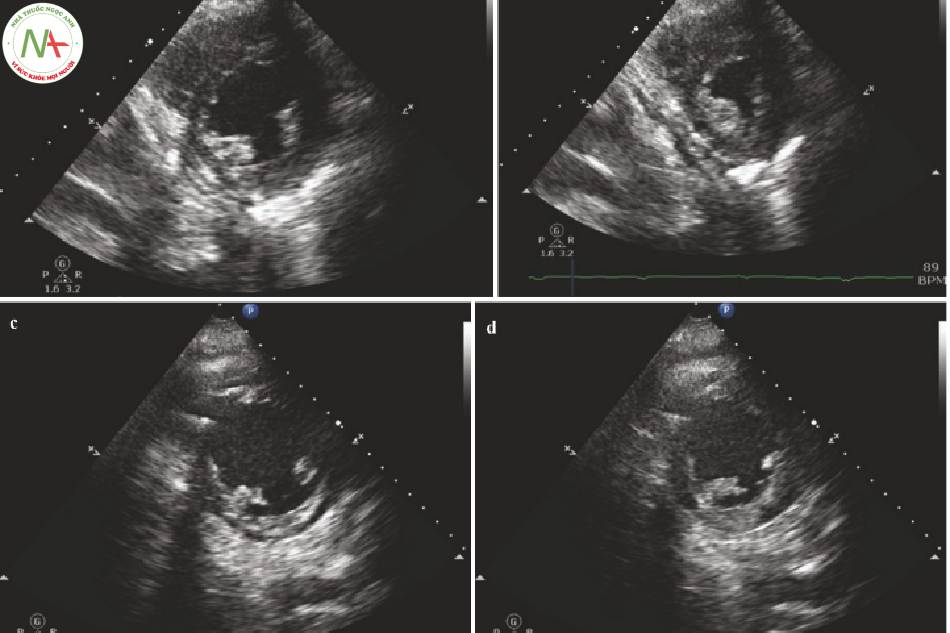
Đánh giá bằng mắt về LVEF trở nên trực quan một cách nhanh chóng. Các nghiên cứu đã chỉ ra rằng các học viên có thể ước tính LVEF một cách đáng tin cậy sau 10 giờ đào tạo. Đánh giá phân suất tống máu (EF) chỉ đơn giản là gán một khoảng số (numerical range) cho một đánh giá tổng thể. Có thể dễ dàng hơn để nghĩ về nó như là vô cùng tồi tệ, có một số co bóp nhưng vẫn tệ, không tốt như bình thường, tốt, và tăng động. Xem bên dưới để biết thêm lời giải thích chính xác (Video 1). Một số bác sĩ kết hợp nhẹ và trung bình thành một loại (rối loạn chức năng nhẹ / trung bình).
- Tất cả mặt cắt
- Chế độ đánh giá bằng mắt
- Đơn vị %
Bình thường 55-70%
Rối loạn chức năng nặng
◦ EF < 30%.
◦ Chức năng vô cùng tồi tệ.
◦ LV cuối thì tâm thu có vẻ vẫn tràn đầy; có sự thay đổi tối thiểu về kích thước so với cuối tâm trương.
◦ Co bóp rất kém, LV hầu như không chuyển động.
Rối loạn chức năng vừa phải
◦ 30-40%.
◦ Chức năng kém.
◦ LV cuối thì tâm thu nhỏ hơn cuối tâm trương, nhưng vẫn chủ yếu là đầy.
◦ LV co bóp, nhưng kém.
Rối loạn chức năng nhẹ
◦ 40-55%.
◦ Chức năng ổn, nhưng không tuyệt vời.
◦ LV cuối thì tâm thu nhỏ hơn cuối tâm trương rõ rệt; máu vẫn còn trong buồng.
◦ LV co bóp, nhưng không tốt như bình thường.
- Chức năng bình thường
◦ 55-70%.
◦ Chức năng là tốt.
◦ LV cuối thì tâm thu nhỏ hơn cuối tâm trương rõ rệt; một ít máu vẫn còn trong buồng.
◦ LV co bóp tốt.
- Tăng động
◦ EF > 70%.
◦ Chức năng là tuyệt vời.
◦ Cuối thì tâm thu, LV xẹp hoàn toàn.
◦ LV co bóp mạnh mẽ và hoàn toàn.
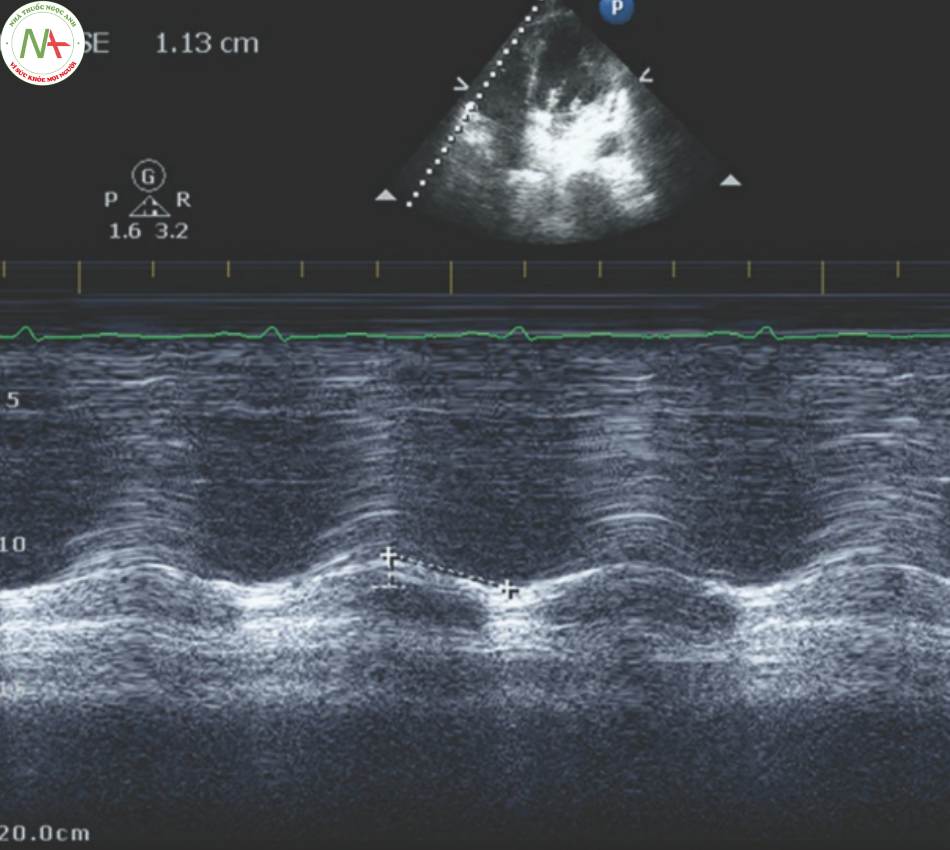
4 Đo lường EPSS
LVEF được dự đoán là bình thường khi lá trước van hai lá tiếp cận vách liên thất trong thì tâm trương. Mức độ di động của van hai lá về phía vách liên thất trong khi mở ra ở thì tâm trương phụ thuộc vào sự chênh lệch áp lực giữa tâm nhĩ trái (LA) và tâm thất trái. Trong trường hợp LVEF giảm, bệnh nhân có LV tràn đầy ở cuối thì tâm thu. Do đó, với chức năng kém, chênh lệch áp lực giữa LA và LV bị giảm, và các lá van của hai lá sẽ không mở ra một cách mạnh mẽ [3].
- Mặt cắt: PLA
- Mode: M-mode
- Đơn vị đo: mm
- Bình thường: < 7 mm (EF 55-70%)
- Rối loạn chức năng nhẹ/trung bình: > 7 và < 13 (EF 30¬50%)
- Rối loạn chức năng nặng: > 13 EF < 30%
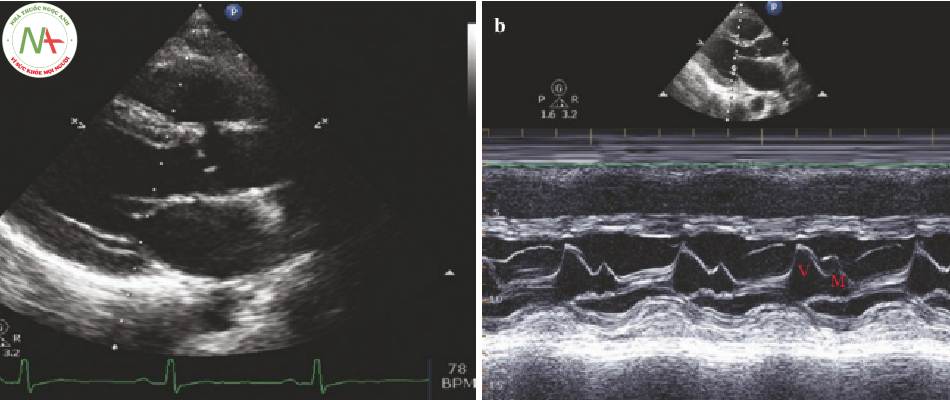
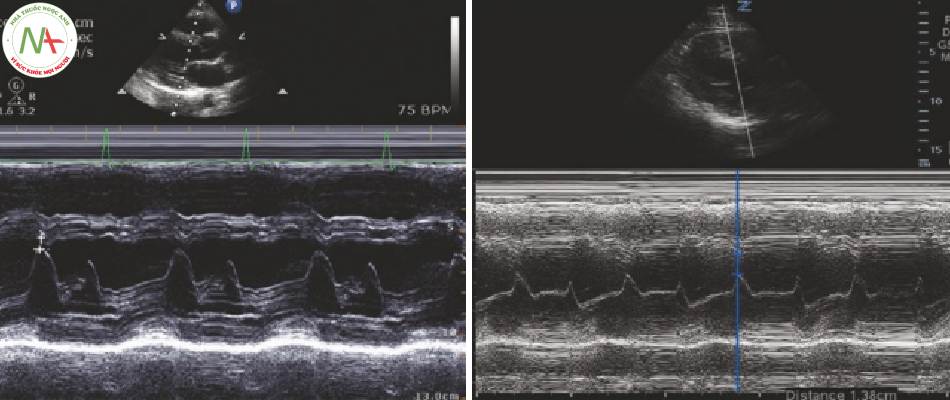
- Có được một mặt cắt PLA lý tưởng nơi các lá van hai lá được hiển thị tốt (Hình. 2).
- Chọn Chế độ M-mode để kích hoạt cursor.
- Căn chỉnh cursor dọc theo đỉnh lá trước van 2 lá đi qua vách liên thất. Chọn M-mode lần nữa để kẻ vạch.
◦ (Hình 2, Video 2)
- Hai sóng hiện diện trong vạch kẽ trong thì tâm trương (Hình. 2):
◦ Sóng đầu tiên (E-wave) đại diện cho sự đổ đầy sớm.
◦ Sóng thứ hai (A-wave) đại diện cho cú đá nhĩ (atrial kick).
◦ Sóng A thường nhỏ hơn sóng E.
- EPSS là khoảng cách từ đỉnh đến thung lũng của sóng E (Hình 2).
- EPSS >13 mm tương ứng với EF < 30% (Hình 3).
5 Những cân nhắc đặc biệt
EPSS đã được chứng minh là có thể dự đoán LVEF, nhưng cần chú ý đến các trường hợp có thể làm giảm độ tin cậy của test này.
- Rung nhĩ
Sẽ không có sóng A. Ngoài ra, EPSS có thể thay đổi theo các nhịp khác nhau. Lấy trung bình của 3-5 nhịp.
- Bệnh lý van tim
Không nên sử dụng EPSS nếu có bệnh lý van tim đáng kể, bao gồm hẹp/hở van động mạch chủ hoặc hẹp/hở van hai lá.
- Van hai lá giả
EPSS không thể được sử dụng với van 2 lá giả, vì không có các lá van.
Tham khảo
1.Massie BM, Schiller NB, Ratshin RA, Parmley WW. Mitral-septal separation: new echocardiographic index of left ventricular func-tion. Am J Cardiol. 1977;39(7): 1008-16.
2.Lew W, Henning H, Schelbert H, Karliner JS. Assessment of mitral valve e point-septal separation as an index of left ventricular func-tion in acute and chronic ischemic heart disease. Am J Cardiol. 1978;41(2):436.
3.Saul T, Siadecki SD, Berkowitz R, Rose G, Matilsky D, Sauler A. M-mode ultrasound applications for the emergency medicine physician. J Emerg Med. 2015;49(5):686-92.
Thể tích nhát bóp, cung lượng tim và sức cản mạch máu – Sarah B. Murthi và Syeda Fatima
1 Giới thiệu
Thể tích nhát bóp (SV), cung lượng tim (CO) và sức cản mạch máu hệ thống (SVR) đều có được từ hai phép đo siêu âm: đường kính đường ra thất trái (LVOTD) và tích phân vận tốc theo thời gian ở đường ra thất trái (LVOT VTI). SV là phép đo gốc rễ, được nhân đơn giản với nhịp tim (HR) là có được cung lượng tim. Có thể tính SVR bằng cách sử dụng huyết áp động mạch trung bình của bệnh nhân (MAP) và CO. Hầu hết các hệ thống siêu âm đều có phần mềm tính toán tự động SV khi LVOTD và LVOT VTI được nhập vào. Tuy nhiên, rất ít máy có phần mềm tự động tính CO và SVR. Các giá trị này có thể được tính bằng cách sử dụng các công thức bên dưới hoặc với sự trợ giúp của các ứng dụng trực tuyến hoặc điện thoại.
2 SV và SVI
Thể tích nhát bóp và chỉ số Thể tích nhát bóp là những dấu chỉ rất hữu ích về thể tích và chức năng tim. LVOTD và LVOT VTI được sử dụng trong tính toán. LVOTD có liên quan đến kích thước của bệnh nhân và tương đối cố định ở người lớn. Nó không thay đổi trong ngắn hạn. VTI sẽ thay đổi theo những biến thiên trong chức năng tim và tiền gánh. Do đó, những thay đổi trong VTI có thể được sử dụng để thấy được xu hướng thay đổi trong SV. Vì vậy, khi có được các đánh giá nối tiếp ở bệnh nhân, hãy cân nhắc sử dụng LVOTD ban đầu và không đánh giá lại mỗi khi bệnh nhân được đánh giá. Điều này sẽ cải thiện độ chính xác đồng thời giúp lấy SV dễ dàng hơn. LVOTD có thể khó đo được, và nó được bình phương trong đánh giá SV, vì vậy nó là nguyên nhân chính của lỗi và là lý do chính khiến SV không thể có được. VTI là một số liệu đáng tin cậy hơn.
2.1 Sử dụng cho SV
1.Phép đo gốc cho cung lượng tim
2.Đo lường trạng thái thể tích
3.Ước lượng EF trong việc đánh giá chức năng
4.Được sử dụng để tính toán SVV (biến thiên thể tích nhát bóp)
2.2 Đo lường SV
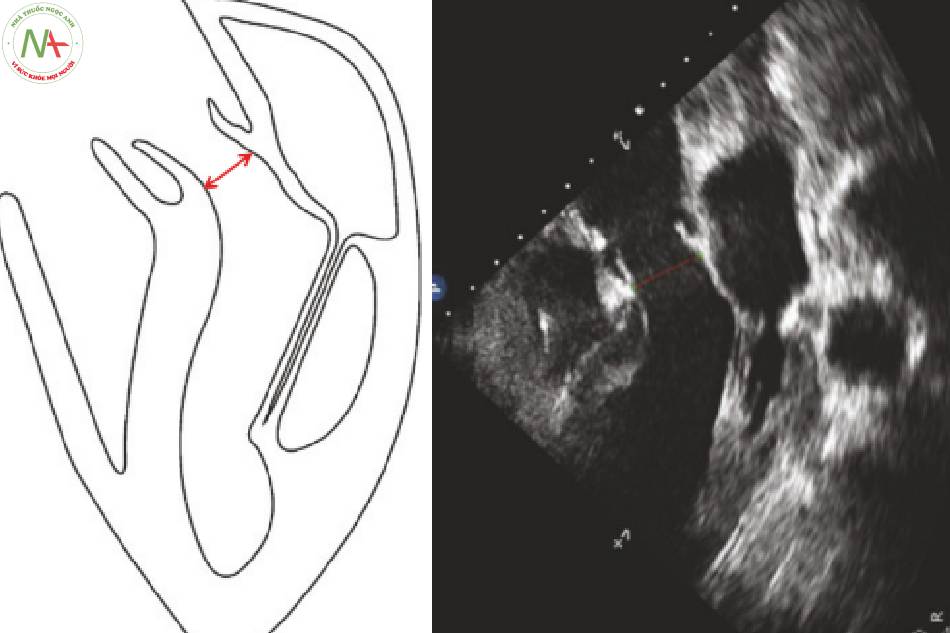
- LVOTD (Hình 1)
◦ Mặt cắt: cạnh ức trục dài (PLA; chương “PLA”)
◦ Chế độ: Đo lường 2D
Bảng 1 Giá trị bình thường và giá trị tham chiếu
| Metric | Đơn vị | Bình thường |
| LVOTD | cm | 1.7-2.3 |
| LV VTI | cm | 18-25 |
| SV | mL/beat | 70-140 |
| SVI | mL/m2/beat | 35-45 |
| CO | L/min | 4-7 |
| CI | L/m2/beat | 2.5-4.5 |
| SVR | dynes -sec/cm5 | 800-1200 |
| SVRI | dynes -sec/cm5/m2 | 1970-2390 |
◦ Đơn vị tính: cm
◦Bình thường: 1.7-2.3 (Bảng 1)
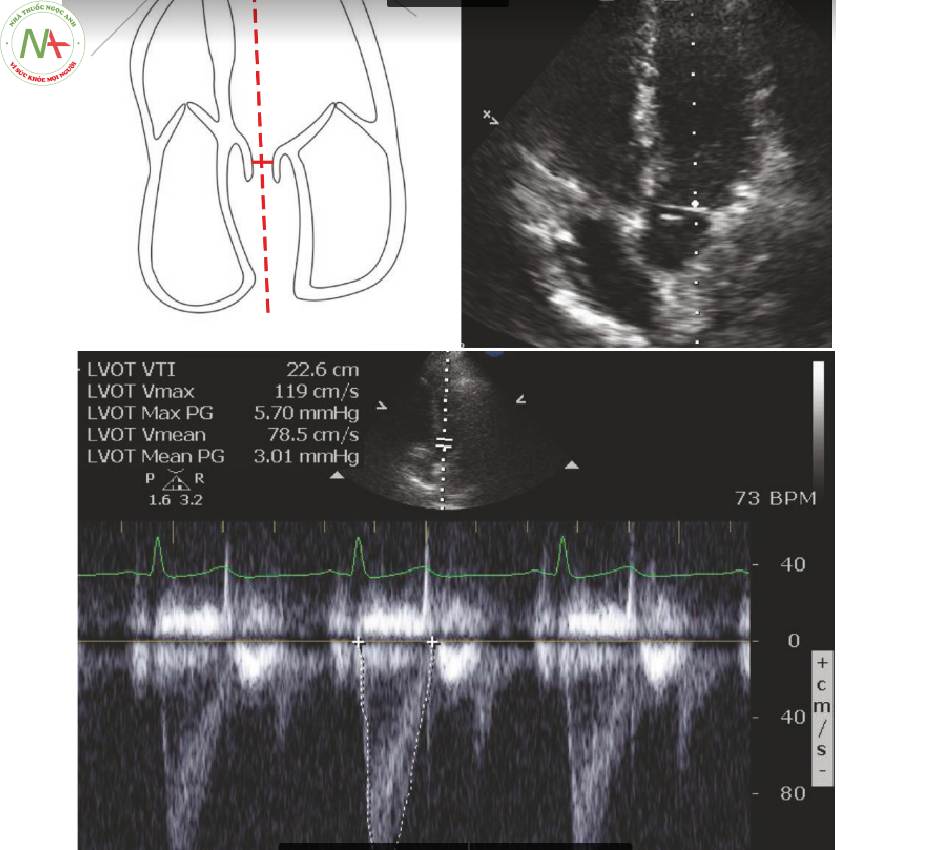
- LVOT VTI (Hình. 2)
◦ Mặt cắt: năm buồng đỉnh (AP5; chương “AP 4 và AP 5”) ,
◦ Chế độ: Doppler xung
◦ Đơn vị tính: cm
◦ Bình thường: 18-25 (Bảng 1)
2.3 Mẹo và Gợi ý
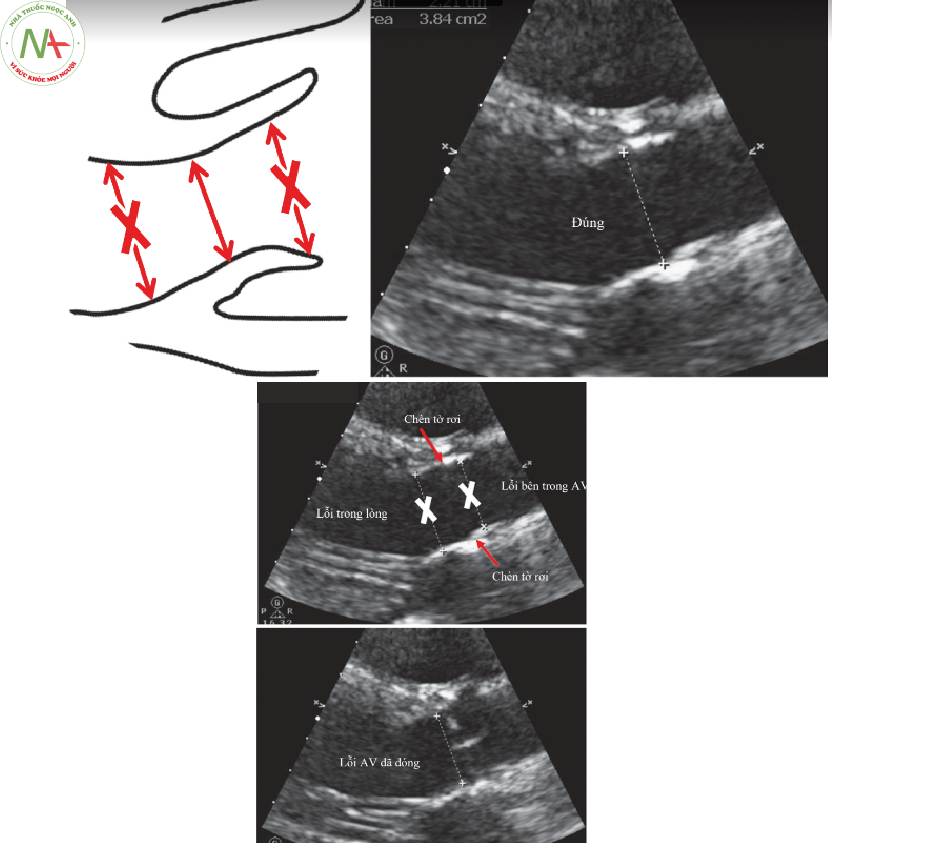
- Đo LVOTD (Hình 3)
◦ Tại mặt cắt PLA, hãy kiểm tra chặt chẽ độ mở của AV.
Tìm kiếm hẹp van động mạch chủ:
- Hãy chắc chắn rằng các lá van đang mở tốt.
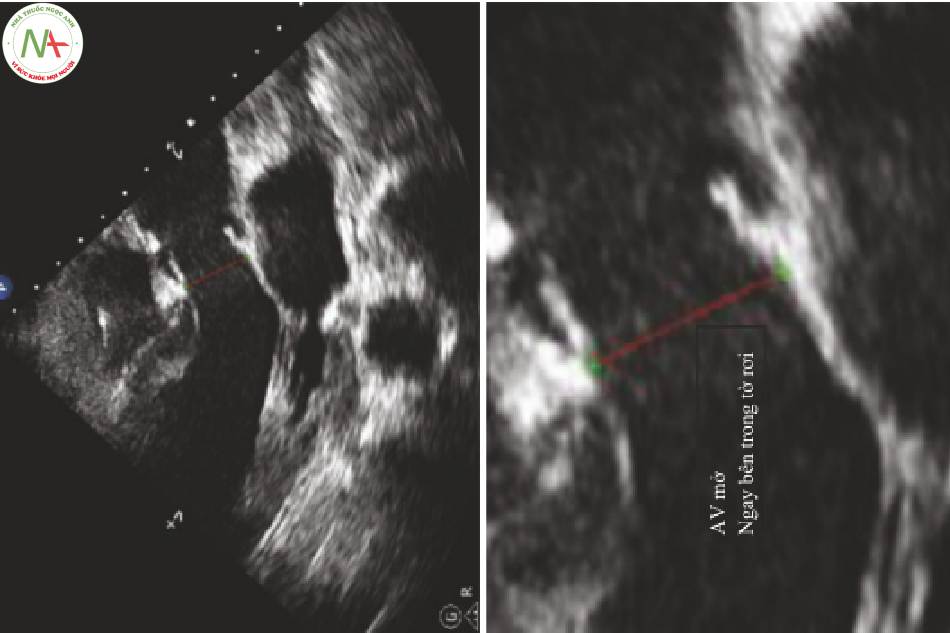
◦ Ở bên trong đường ra thất trái, ngay tại phần gốc của lá van (Hình 4):
AV mở.
Không đo bên trong van động mạch chủ .
Không đo bên trong tâm thất trái.
◦ Đo từ bờ này sang bờ khác.
- LVOTD có thê được ước tính
◦Độ chính xác vẫn đang được nghiên cứu.
◦Đo bất cứ khi nào có thể:
Nếu BSA của bệnh nhân < 1,8 cm, hãy sử dụng LVOTD 1,8 cm.
Nếu BSA của bệnh nhân là 1,8-2,2 cm, hãy sử dụng BSA tính bằng cm.
Nếu BSA của bệnh nhân > 2,2; hãy sử dụng 2,2 cm.
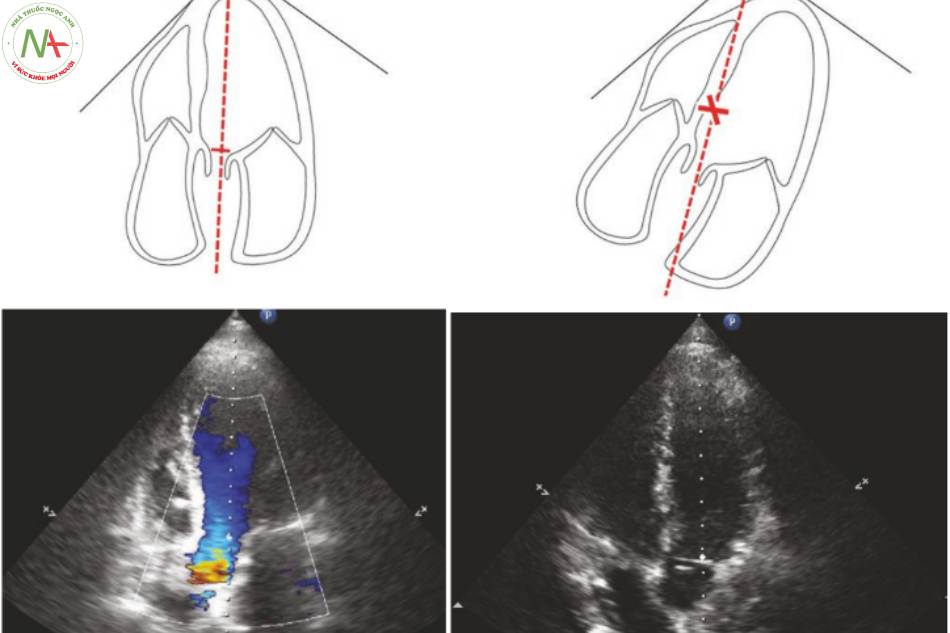
- Đạt được LVOT VTI (Hình. 5)
◦ Trong mặt cắt năm buồng, căn chỉnh cursor song song với dòng chảy qua AV
◦ Doppler dòng màu có thể được sử dụng để xác định dòng máu AV.
◦ Đặt PW sample volume ngay phía trên lá van AV.
◦ Chọn PW một lần nữa để có được vạch kẽ VTI.
◦ Không đo nếu cursor đi qua vách liên thất.
- Đo LVOT VTI
◦ Giữ chặt để kẽ vạch bao quanh dòng chảy.
◦ Trong rung nhĩ và rối loạn nhịp tim khác:
Đo 3-5 nhịp và tính VTI trung bình.
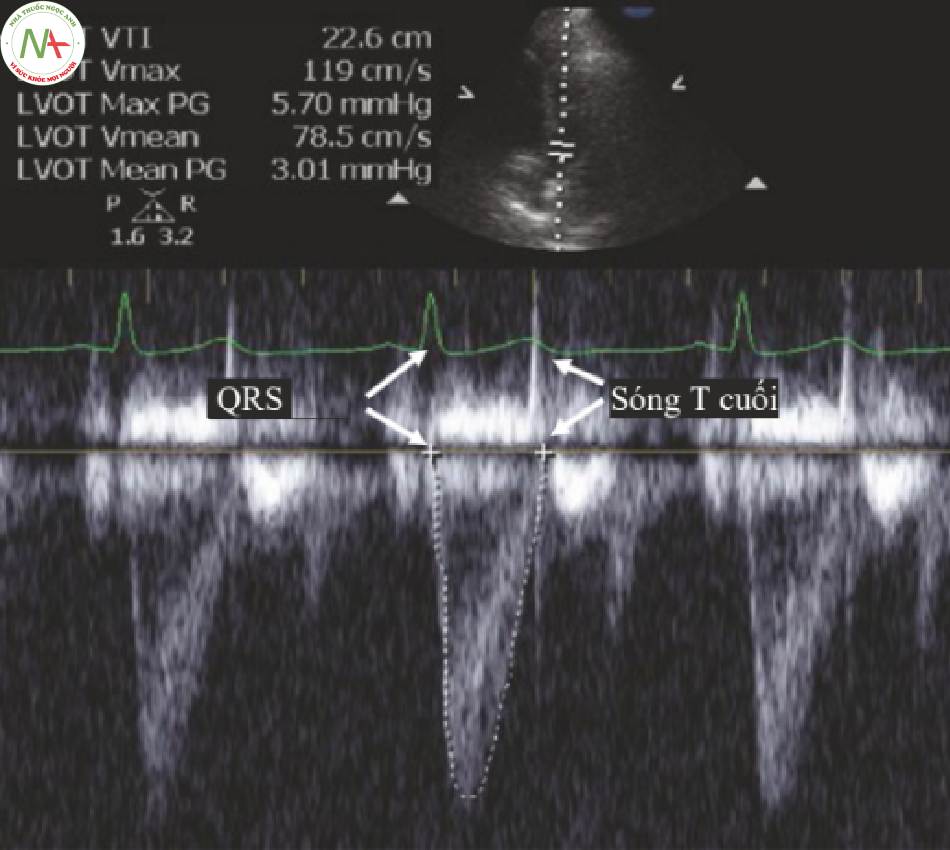
◦ Nếu đường cơ sở bị nhiễu:
Sử dụng ECG; tâm thu là từ giữa QRS đến cuối sóng T (Hình 6).
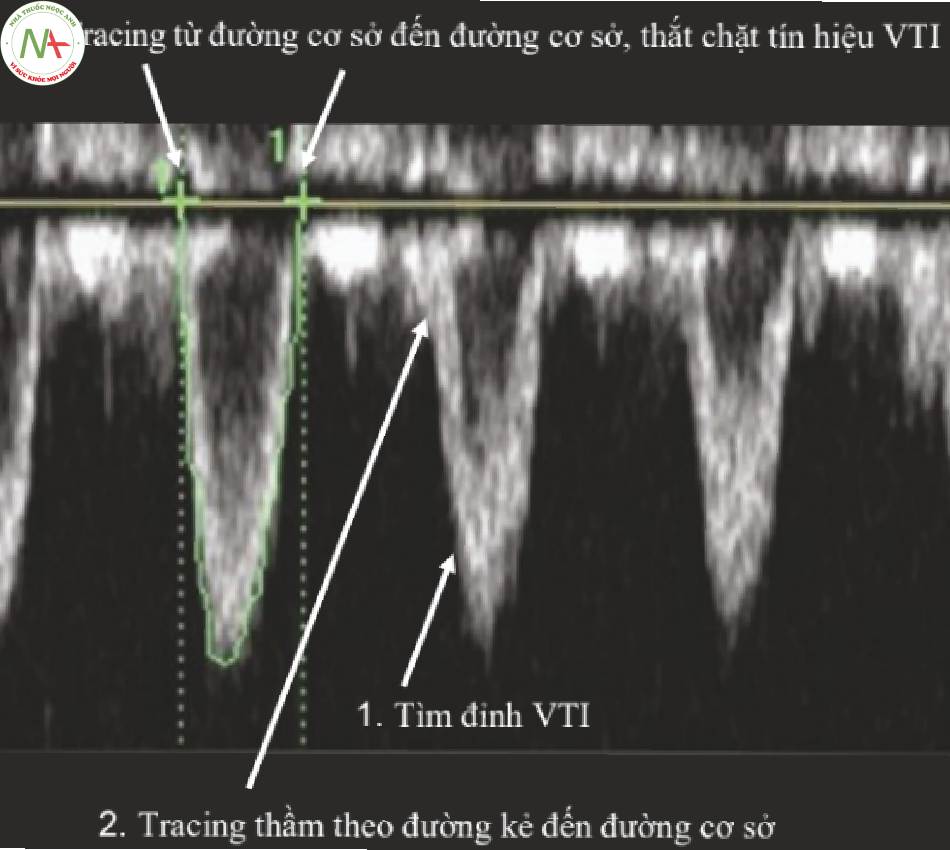
Nếu không có ECG xác định phần đỉnh của dạng sóng và đi theo quỹ đạo của vạch bao quanh tất cả con đường đến đường cơ sở (Hình. Điều 7).
Không đo nếu tín hiệu kém hoặc lưu lượng cao gây nhiễu (Hình. Điều 8).
- Sử dụng VTI như một công cụ lâm sàng
Chúng tôi tính toán SV bởi vì nó là một chỉ số phổ biến thân thuộc với tất cả bác sĩ ICU. Tuy nhiên, nó yêu cầu đo LVOTD – có thể gặp khó khăn và không chính xác. VTI là giá trị thay đổi theo thời gian và nó ít bị lỗi hơn. Khi đã quen thuộc với VTI, nó có thể được sử dụng riêng làm thước đo thể tích và chức năng.
2.4 Phương trình cho SV
- Công thức tính thể tích của một hình trụ
◦ Đáy trụ là LVOTD; chiều cao là LVOT VTI.
- SV = ir(LVOTD/2)2 X LVOT VTI
◦ Đơn vị: mL / nhịp
◦ Bình thường: 70-140 (Bảng 1)
- Chỉ số SV (SVI) = SV / diện tích bề mặt cơ thể
◦ Đơn vị: mL / m2 / nhịp
◦ Bình thường: 35-45 (Bảng 1)
2.5 Những cân nhắc đặc biệt
- LVOTD là một giá trị được bình phương
◦ Là nguồn gốc của lỗi.
◦ Hầu hết mọi người là từ 1,7 đến 2,3 cm.
◦ Những người to hơn sẽ có đường ra thất trái lớn hơn.
- Đo lường giải phâu không thay đổi
◦ Chỉ cần đo một lần.
◦ Sử dụng những thay đổi trong VTI xem xu hướng SV và CO/CI.
có lưu lượng máu tối đa. Hình phía dưới bên phải hiển thị vị trí chính xác của con trỏ PW trên hình ảnh siêu âm.
3 Cung lượng tim và chỉ số tim (CO và CI)
Cung lượng và chỉ số tim là thước đo chức năng tim. Nếu CO và MAP đã biết, SVR có thể được tính toán.
3.1 Sử dụng CO
1.Ước tính EF trong đánh giá chức năng
2.Được sử dụng để tính toán SVR
3.2 Đo CO
- Được tính từ SV
3.3 Phương trình cho CO và CI
- CO = SV X HR
- CI = CO / BSA
4 Sức cản mạch máu (SVR) và Chỉ
số SVR (SVRI)
4.1 Sử dụng SVR
1.Hữu ích trong việc quyết định khi nào nên sử dụng thuốc co mạch
2.Hữu ích trong việc quyết định khi nào nên sử dụng thuốc giãn mạch
4.2 Đo lường SVR
- Mặt cắt: Không
- Chế độ: Không
- Đơn vị: dynes -giây / cm5
- Bình thường: 800-1200 (Bảng 1)
- Tính toán từ CO
- Cần ước tính áp lực tĩnh mạch trung tâm
◦ 5, 10 và 15 mmHg
- Thường chọn 10 mmHg, cố gắng để có được một ước tính sơ bộ.
- Nếu trái tim nhỏ đổ đầy ít, hãy chọn 5.
- Nếu lớn và quá tải, chọn 15.
4.3 Phương trình cho SVR
- SVR = ((MAP – CVP)/CO) X 80
◦ Ước tính CVP là 5, 10 hoặc 15 mmHg
4.4 Đo SVRI
- Cửa sổ: Không
- Chế độ: Không
- Đơn vị: dynes -giây / cm5 / m2
- Bình thường: 1970-2390 (Bảng 1)
- Tính toán từ CI
4.5 Những cân nhắc đặc biệt
- SVR và SVRI được tính giá trị từ CO:
◦ Nếu CO sai, SVR cũng sẽ sai.
◦ SVRI có thể hữu ích ở những bệnh nhân béo phì.
Đề Nghị Đọc
- American Society of Echocardiography. Assessment of structure and function. http://asecho.org/assessment-of-structure-and-function/
- Orde S, Slama M, Hilton A, Yastrebov K, McLean A. Pearls and pit-falls in comprehensive critical care echocardiography. Crit Care. 2017;21:279*
- Quinones MA, Otto CM, Stoddard M, Waggoner A, Zoghbi WA, Doppler Quantification Task Force of the Nomenclature and Standards Committee of the American Society of Echocardiography. Recommendations for quantification of Doppler echocardiogra¬phy: a report from the Doppler Quantification Task Force of the American Society of Echocardiography. Am Soc Echocardiogr. 2002;15(2): 167-84. https://doi.org/10.1067/mje.2002.120202. PMID: 11836492.
Chức năng tâm trương – Alexis Salerno và Sarah B. Murthi
1 Giới thiệu
Đánh giá sự thư giãn của tim là một phần quan trọng của hồi sức. Với siêu âm tim, chúng ta có thể đánh giá chức năng tâm trương một cách nhanh chóng và không xâm lấn. Các phác đồ gần đây nhất từ Hiệp hội Siêu âm tim Hoa Kỳ để đánh giá rối loạn chức năng tâm trương thất trái (LV) là phức tạp. Mặc dù nó có thể là thích hợp để đánh giá ngoại trú ở những người bị rối loạn chức năng lâu dài, nhưng nó không thể được sử dụng ở những bệnh nhân bị bệnh nặng. Do đó, một phương pháp đơn giản hóa xem xét dòng chảy vào van hai lá với Doppler xung (PWD) và Doppler mô (TDI) được sử dụng bởi hầu hết các bác sĩ hồi sức. Mặc dù các đánh giá về chức năng tâm trương thất phải (RV) chưa phổ biến, nhưng chúng có khả năng quan trọng trong việc phát hiện tăng áp lực tâm nhĩ phải.
2 Chức năng tâm trương
Tâm trương là một quá trình đòi hỏi năng lượng chủ động. Nó không phải là một sự đổ đầy thụ động của trái tim. Tâm thất giãn ra và nhanh chóng tụt xuống kéo theo máu. Theo tuổi tác và trong bệnh nặng, tâm thất hóa cứng dần. Sự giãn ra bị suy giảm gây tăng áp lực tâm nhĩ và làm giảm đổ đầy tâm thất. Áp lực tĩnh mạch cao là cần thiết để đổ đầy tâm nhĩ và tâm thất bị hóa cứng. Điều này dẫn đến sung huyết tĩnh mạch và Thể tích nhát bóp thấp, khiến bệnh nhân có nguy cơ bị phù phổi và giảm tưới máu.
Rối loạn chức năng tâm trương là một phần của lão hóa bình thường. Nó được tìm thấy ở những bệnh nhân có phân suất tống máu LV thấp. Nhưng nó cũng có thể tồn tại ở những bệnh nhân có chức năng tâm thu bình thường. Rối loạn chức năng cấp tính ngày càng được nhận ra trong nhiễm trùng huyết và các loại sốc khác. Bởi vì siêu âm tim là cách duy nhất để phát hiện nó mà không xâm lấn và siêu âm tim có trọng điểm nâng cao là mới, tầm quan trọng của rối loạn chức năng tâm trương cấp tính là một nguồn nghiên cứu tích cực.
Không có phương pháp điều trị bằng thuốc cho rối loạn chức năng tâm trương, nhưng các liệu pháp bao gồm bolus dịch thể tích ít hơn và các biện pháp kiểm soát nhịp tim có thể có lợi. Chức năng tâm trương không được cải thiện và có thể trở nên tồi tệ hơn với các chất chủ vận alpha và beta như norepinephrine, epinephrine và dobutamine.
3 Đo chức năng tâm trương LV
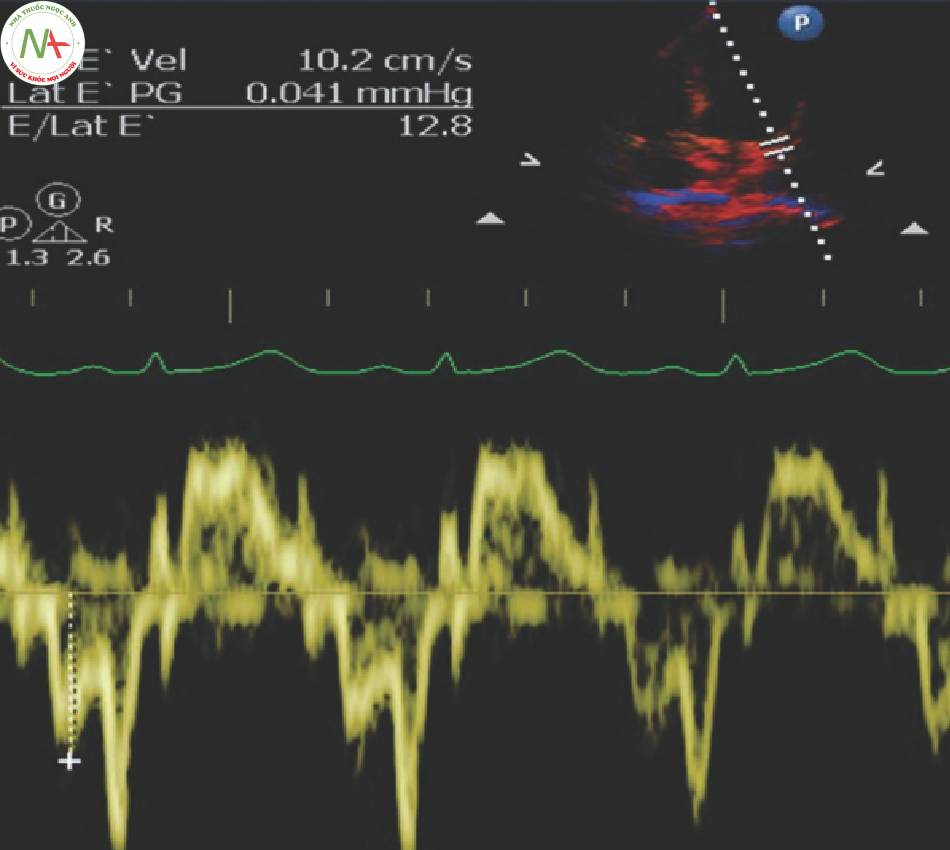
Chức năng tâm trương thất trái được đánh giá bằng PWD qua MV (van 2 lá) và TDI tại MV. PDW đo vận tốc dòng máu đi qua van vào LV trong quá trình đổ đầy tâm trương. TDI đo bản thân cơ thất đang di chuyển xuống để cho phép đổ đầy nhanh đến mức nào. TDI có thể được đánh giá ở mặt bên hoặc giữa của vòng van MV, nhưng phổ biến nhất là ở vòng van bên.
Danh pháp cho chức năng tâm trương có phần mơ hồ. Dòng chảy PWD giai đoạn sớm của tâm trương (Early diastolic PWD flow) được gọi là E và dòng chảy do co nhĩ muộn trong tâm trương là A. Chuyển động tâm trương giai đoạn sớm trên TDI là e’, và chuyển động với tâm nhĩ co là a’. Bệnh nhân rung nhĩ sẽ không có sóng A hoặc a’, nhưng họ vẫn sẽ có E và e’ vì vậy chức năng tâm trương có thể vẫn được đánh giá. Nói chung, E/e ‘ là chỉ số đáng tin cậy nhất.
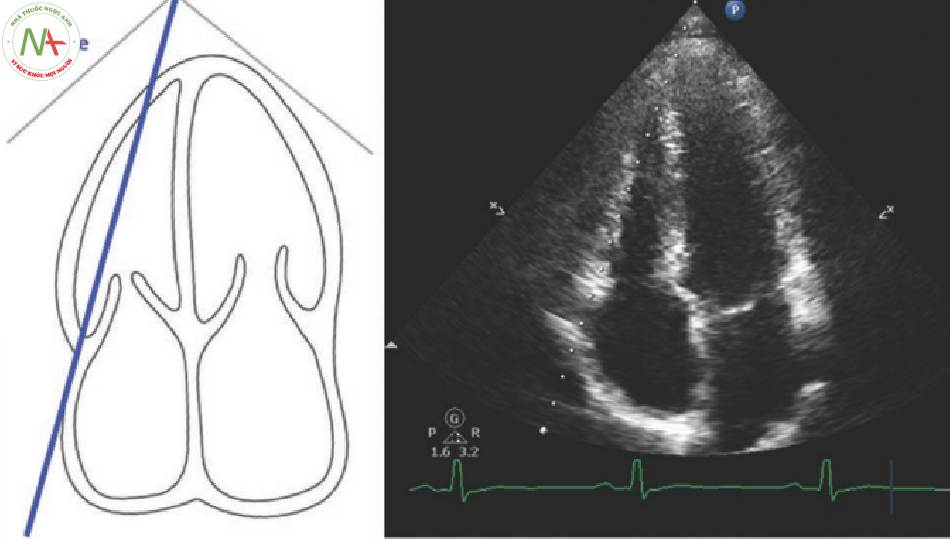
3.1 Doppler xung qua van hai lá: E và A (Hình 1)
- Lấy mặt cắt AP4 (xem Chap. 4).
- Đặt cursor PDW qua MV.
◦ Đặt marker trong đỉnh các lá van MV.
- Có được dạng sóng và lưu hình ảnh.
- Xác định sóng E và sóng A phía trên đường cơ sở.
◦ Sử dụng điện tâm đồ (ECG).
Sóng E xảy ra giữa sóng T và QRS.
Sóng A xảy ra ngay trước hoặc trên QRS.
- Dễ dàng nhất để tìm thấy sóng A đầu tiên, sóng còn lại là E.
- Trong rung nhĩ không có sóng A, chỉ có sóng E hiện diện.
- Đo vận tốc cực đại của sóng E và sóng A , lưu phép đo.
3.2 Doppler mô tại vòng van hai lá bên: e ‘ và a ‘ (Hình 2)
- Lấy cùng mặt cắt và góc dùng trong PWD.
- Chọn Doppler mô
- Đặt cursor qua vòng van bên của MV.
◦ Đặt marker ở phần dày nhất của vòng van
- Lấy dạng sóng TDI, lưu hình ảnh
- Xác định sóng e’ và sóng a’
◦ Sử dụng ECG để tracing
◦ Sóng a’ xảy ra ngay trước QRS.
- Đo đỉnh e’, lưu phép đo.
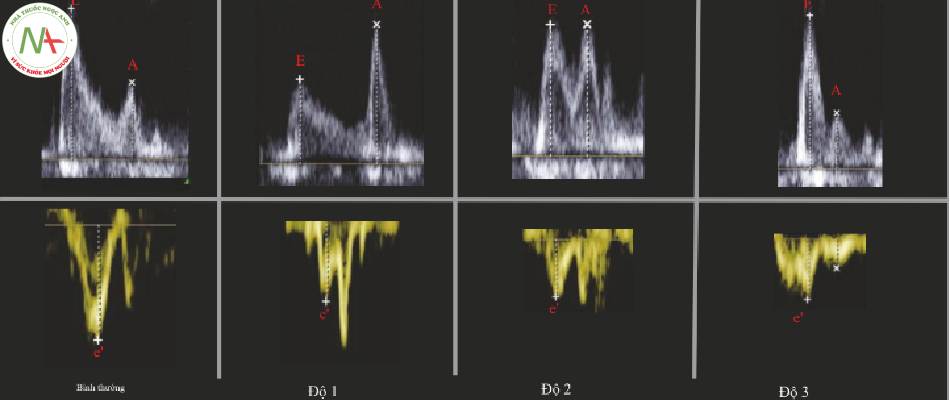
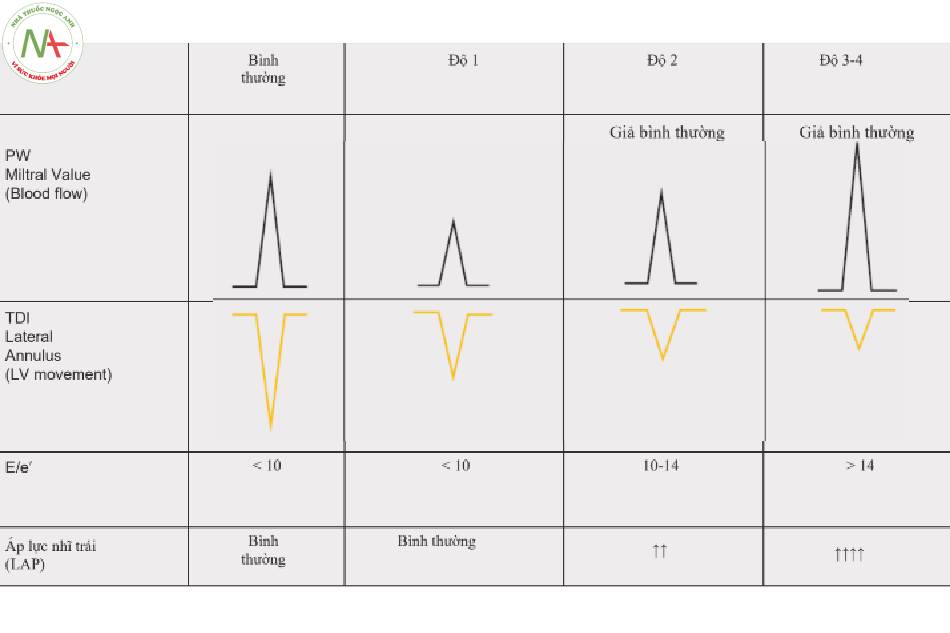
4 Diễn giải các phép đo: Phân loại chức năng tâm trương LV (Hình. 3 và 4)
- Nếu e ‘ < 10 cm / giây và / hoặc LV EF < 55%, rối loạn chức năng tâm trương hiện diện.
- Bình thường
◦ e ‘ > 10 cm / giây
Tâm thất đi xuống nhanh chóng
Thường >15 hoặc 20 cm/ giây ở tim tăng động
Thông thường e ‘ > a ‘
◦ E / e ‘ < 10
Dòng chảy tâm trương bình thường – nhanh (E) từ sự đi xuống nhanh chóng của tâm thất (e’)
◦ E > A
Dòng chảy sớm nhanh, cận kề tăng từ atrial kick
Đôi khi nhìn thấy E < A trong tim tăng động, đổ đầy kém
- Nếu đúng như vậy, LV sẽ đổ đầy kém, EF cao và e >> 10 cm/giây
- Rối loạn chức năng hiện diện
◦ e ‘ < 10 cm / s và / hoặc EF < 55%
◦ Thông thường, E / A 0,8-2,0.
- Độ 1
◦ e ‘ < 10 cm / giây
Sự đi xuống của tâm thất chậm, thường ở ngay dưới 10 cm / giây
Thường e ‘ < a ‘
◦ E / e ‘ < 10
Áp lực nhĩ trái (LAP) là bình thường.
Sự đổ đầy là từ tâm thất đi xuống.
◦ E < A (tỷ số < 0,8)
Còn được gọi là E / A đảo chiều
Khả năng thư giãn LV suy giảm với LAP bình thường, lưu lượng tâm trương sớm (E) giảm.
Dòng chảy vào tâm thất nhanh hơn với atrial kick.
- Độ 2
◦ e ‘ < 10 cm / giây
Sự đi xuống của tâm thất chậm, thường dưới 10 rõ rệt
Thường thì e’ = a’
◦ E / e ‘ 10-14
LAP tăng
Đổ đầy là do tăng áp lực tâm nhĩ khi LV trở nên ít vấn đề hơn.
◦ E = A hoặc E > A (0,8-2,0)
Tăng áp lực nhĩ dẫn đến giả bình thường hóa tỷ E / A.
- Độ 3
◦ e ‘ < 10 cm / giây, thường là < 6
Thông thường e’ = a’ hoặc e’ < a’
◦ E / e ‘ > 14
LAP cao
Dòng chảy vào nhanh chóng là do áp lực tăng, không phải do sự đi xuống nhanh chóng của LV.
◦ E >> A (>2)
Tâm nhĩ và tâm thất trái cứng, áp lực cao dẫn đến dòng chảy vận tốc cao.
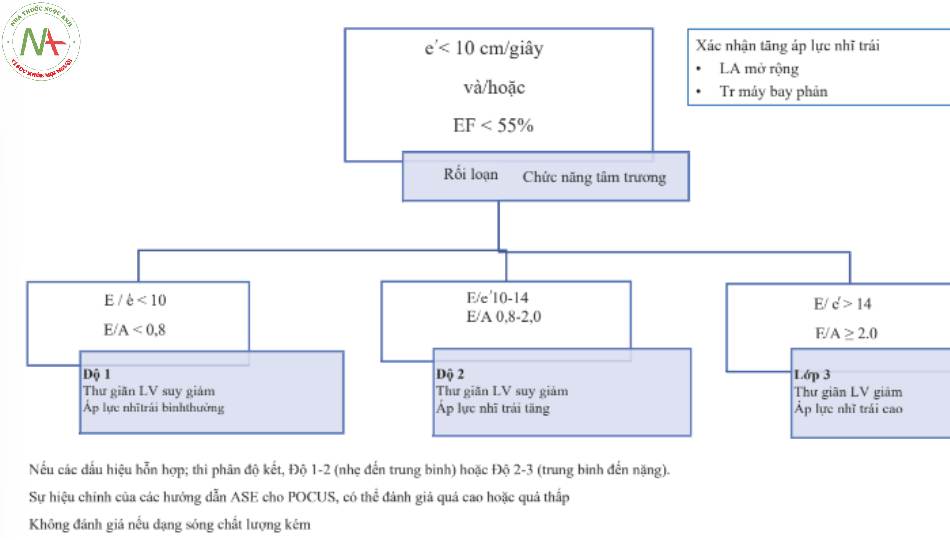
Các hướng dẫn của ASE để phân loại bao gồm đánh giá kích thước tâm nhĩ trái và sự hiện diện của vận tốc đỉnh qua van ba lá tăng cao làm bằng chứng về rối loạn chức năng lâu dài gây ra các dấu hiệu khác. Với rối loạn chức năng cấp tính, những dấu hiệu này sẽ không được mong đợi. Ngoài ra, diện tích LA thường không thể đo được, và tia trào ngược qua van ba lá có thể khó phát hiện ở những bệnh nhân được đặt nội khí quản. Chúng tôi đề xuất và thay thế phương pháp đơn giản hóa trong Hình. 5.
Nếu các dấu hiệu hỗn hợp; thì phân độ kết, Độ 1-2 (nhẹ đến trung bình) hoặc Độ 2-3 (trung bình đến nặng). Sự hiệu chỉnh của các hướng dẫn ASE cho POCUS, có thể đánh giá quá cao hoặc quá thấp Không đánh giá nếu dạng sóng chất lượng kém
5 Đo chức năng tâm trương RV
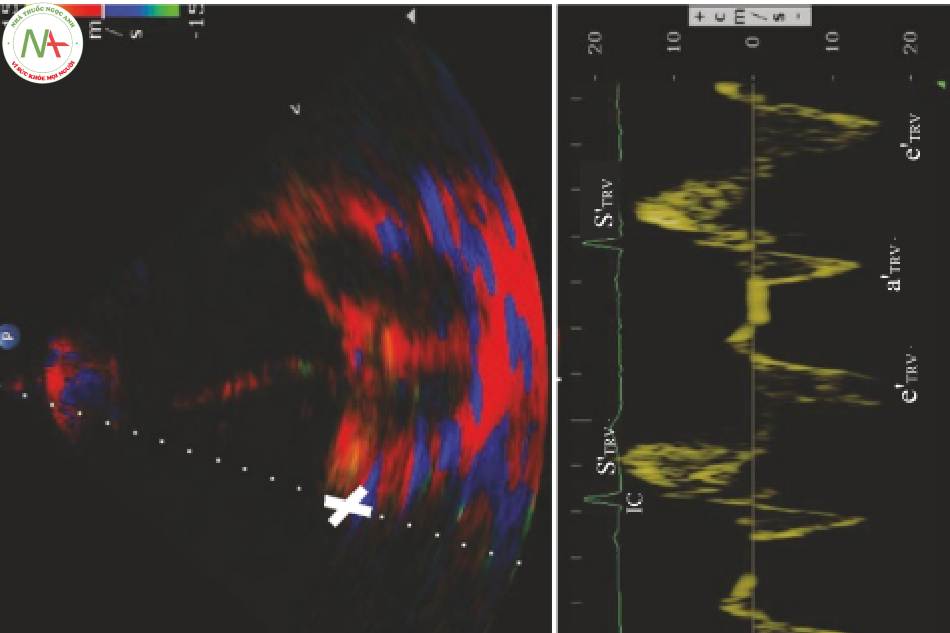
Đánh giá chức năng tâm trương RV tương tự như LV, ngoại trừ van ba lá (TRV) được sử dụng. Doppler xung qua TRV đo vận tốc của lưu lượng máu tâm trương sớm (ETRV) và nhĩ co (ATRV). Hình ảnh Doppler mô ở vòng van bên đo vận tốc RV đi xuống trong tâm trương sớm (e’TRv) và với sự co thắt tâm nhĩ (a’TRv).
5.1 Doppler sóng xung qua van ba lá: ETRV và
A TRV
- Lấy mặt cắt AP4
◦ Tối ưu hóa hình ảnh bằng cách rẽ nhẹ ngược chiều kim đồng hồ để đưa thành tự do RV vào trọng tâm.
◦ Đôi khi việc di chuyển đầu dò vào giữa về phía xương ức sẽ đưa TRV và thành tự do RV vào khung hình.
- Đặt cursor PWD qua van ba lá .
◦ Đặt marker trong đỉnh các lá van TRV (Hình. 6, hình phía trên).
- Chọn PWD một lần nữa để có được dạng sóng, lưu hình ảnh.
- Xác định ETRV và ATRV trên đường cơ sở (Hình. 7, hình phía trên).
◦ Sử dụng ECG như được mô tả để đánh giá LV nhằm xác định các sóng
ATRV sẽ ở trên hoặc ngay sau QRS; sóng còn lại là ETRV.
Trong rung nhĩ. không có sóng ATRV .
- Đo vận tốc cực đại của ETRV và ATRV.
◦ Lưu phép đo.
5.2 Hình ảnh Doppler mô tại vòng van hai lá bên: e’lRv và arTRv
- Lấy cùng một mặt cắt và góc được sử dụng cho PWD của TRV.
- Chọn hình ảnh Doppler mô.
- Đặt cursor qua vòng van bên của TRV (Hình. 6, hình dưới).
◦ Đặt marker ở phần dày nhất của vòng van.
- Có được dạng sóng TDI; lưu hình ảnh.
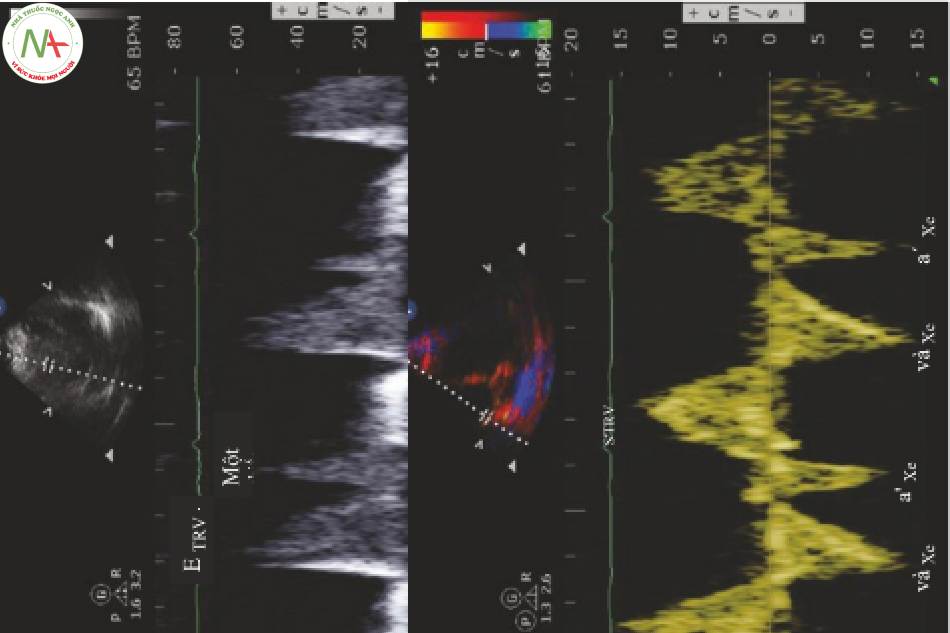
- Xác định e’TRv và a’TRv (Hình. 7, hình dưới).
- Đo vận tốc cực đại e’TRv.
◦ Lưu phép đo.
- Điều thú vị là đỉnh của sóng tâm thu (S’TRV) là một phép đo của chức năng tâm thu RV được thảo luận trong Chap.
5.3 Giải thích các phép đo rối loạn chức năng tâm trương RV
Đánh giá chức năng tâm trương RV ít phức tạp hơn so với phân độ của LV. Khái niệm tổng thể là như nhau. Sự suy giảm sớm của thư giãn RV gây ra sự giảm vận tốc dòng chảy trong giai đoạn sớm (ETRV) so với co nhĩ (ATRV) thì tâm trương. Khi áp lực tâm nhĩ phải (RAP) tăng lên, tỷ ETRV / ATRV sẽ giả bình thường hóa, được phát hiện bởi E/e ‘ tăng hoặc sự giảm nhanh chóng của sự thư giãn của RV (e’) so với tốc độ dòng máu vào (E) (Bảng 1).
Tăng áp lực tâm nhĩ phải có thể dẫn đến tăng sung huyết tĩnh mạch nội tạng, được thảo luận chi tiết trong Chap. 16. Trong một nghiên cứu so sánh trực tiếp giữa RAP được đo bởi siêu âm và ống thông động mạch phổi, ETRV /e’TRv > 4 dự đoán áp lực tâm nhĩ phải >10 mmHg với độ nhạy và độ đặc hiệu cao ở bệnh nhân không phẫu thuật tim.
Bảng 1 Diễn giải các phép đo rối loạn chức năng tâm trương RV
| Bình thường | Suy giảm | Suy giảm với RAP tăng (Giả bình thường E/A) | |
| E TRV /A TRV | 0.8-2.1 | <0.8 | 0.8-2.1 |
| E TRV /e TRV | <6 | <6 | >6 |
| Hepatic flow | S > D | S > D | S < D hoặc S trên đường cơ sở |
6 Các mẹo và Cạm bẫy
- Đo E, A và e ‘ từ cùng một mặt cắt và góc. Lưu hình ảnh và thực hiện các phép đo sau khi đã tracing.
- Đo ETRV, ATRV, e’TRv từ cùng một mặt cắt và góc. Lưu hình ảnh và thực hiện các phép đo sau khi đã tracing.
- Kết quả chưa được xác nhận ở bệnh nhân có bệnh lý van
- Có thể khó phân biệt E (và e’) từ sóng tâm nhĩ
◦ Dễ dàng nhất để tìm A (và a’) trên hoặc ngay trước QRS
- Trong nhịp tim nhanh, sóng E và A có thể trộn lẫn khiến phân biệt khó khăn
- Tỷ E / A không đáng tin cậy trong rung nhĩ.
- Tỷ E /A bị ảnh hưởng bởi tình trạng thể tích và không thể được sử dụng đơn độc.
- E / e ‘ và ETRV / e’TRv là những chỉ số đáng tin cậy nhất.
Đề Nghị Đọc
- Greenstein YY, Mayo PH. Evaluation of left ventricular diastolic function by the intensivist. Chest. 2018;153(3):723–32.
- Rudski LG, Lai WW, Afilalo J, Hua L, Handschumacher MD, Chandrasekaran K, Solomon SD, Louie EK, Schiller NB. Guidelines for the echocardiographic assessment of the right heart in adults: a report from the American Society of Echocardiography endorsed by the European Association of Echocardiography, a registered branch of the European Society of Cardiology, and the Canadian Society of Echocardiography. J Am Soc Echocardiogr. 2010;23(7):685-713; quiz 786-8.
- Sade LE, Gulmez O, Eroglu S, Sezgin A, Muderrisoglu H. Noninvasive estimation of right ventricular filling pressure by ratio of early tri-cuspid inflow to annular diastolic velocity in patients with and with-out recent cardiac surgery. J Am Soc Echocardiogr. 2007;20:982-8.
- Walley KR. Sepsis-induced myocardial dysfunction. Curr Opin Crit Care. 2018;24(4):292-9.
Chức năng tâm thu thất phải – Alexis Salerno
AP 4 Apical 4 Chamber View
IC Isovolumetric contraction
LV Left ventricle
PSA Parasternal Short Axis View
PSL Parasternal Long Axis View
RV Right ventricle
S′ Systolic wave with tissue Doppler imaging
TAPSE Tricuspid annular plane systolic excursion
TDI Tissue Doppler imaging
1 Giới thiệu
Tâm thất phải (RV) không còn là buồng bị lãng quên vì các nghiên cứu đã chỉ ra rằng những bệnh nhân bị bệnh nặng có chức năng rối loạn chức năng RV có nguy cơ tử vong cao. Suy thất phải có thể do tăng áp lực phổi, tiền gánh quá tải và rối loạn chức năng cơ tim. Trong chương này, chúng ta thảo luận các biện pháp đo chức năng tâm thu. Trong Chap. 11, đánh giá chức năng tâm trương được mô tả. Có một số cách dễ dàng để đánh giá chức năng tâm thu RV như TAPSE với M-mode đến vận tốc tâm thu với Doppler mô (TDI) và chỉ cần hình dung RV một cách đơn giản có hệ thống trong các mặt cắt khác nhau.
2 Rối loạn chức năng RV
Ngoài siêu âm, rối loạn chức năng RV rất khó chẩn đoán. Có rất ít dấu hiệu lâm sàng hoặc xét nghiệm cho đến khi rối loạn chức năng nghiêm trọng xảy ra. Ngoài ra, nhiều biện pháp can thiệp trong điều trị sốc làm xấu đi chức năng RV bao gồm hồi sức dịch tích cực và thông khí áp lực dương.
3 Chỉ định để đánh giá RV
1.Chẩn đoán sốc tim nguyên phát
2.Hiểu thành phần tim của sốc phức tạp
3.Chỉ định hỗ trợ co bóp và xác định inotrope nào có khả năng có lợi nhất (ví dụ: epinephrine, milrinone) (xem Chap 22 và 23)
4.Chẩn đoán và điều trị thuyên tắc phổi (xem Chap. 17)
5.Đánh giá chức năng tim trong suy hô hấp giảm oxy nặng
6.Hướng dẫn quản lý dịch (xem Chaps. 22 và 24)
4. Cắt đặt
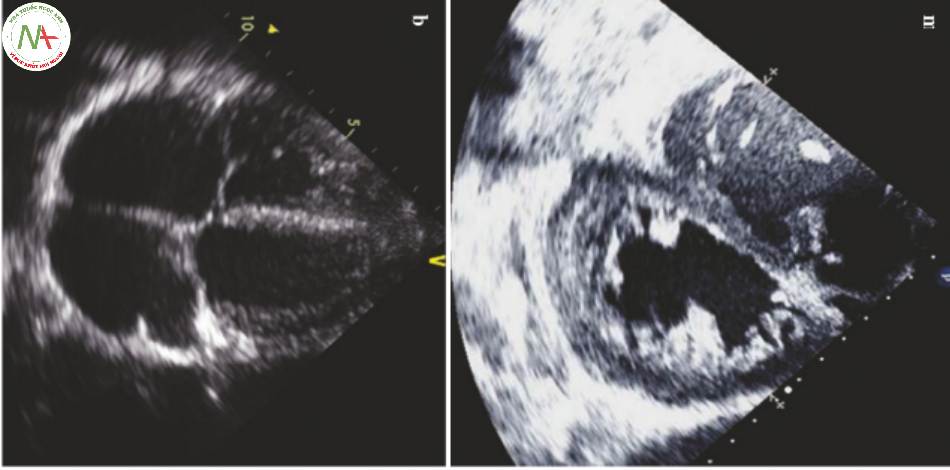
- Điều quan trọng là phải kiểm tra RV trong cả 4 mặt cắt:
◦ Các mặt cắt quan trọng nhất là cạnh ức trục ngắn (PSA) và 4 buồng đỉnh (AP 4).
- Trong PSA, hãy tìm kiếm (Hình 1 và Video 1):
◦ Vách liên thất phẳng và LV hình chữ D
◦ RV lớn
◦ Nhìn thấy tốt nhất ở ngang mức cơ nhú
- Trong AP 4, hãy tìm kiếm (Hình 1 và Video 2):
◦ Kích thước RV so với LV
RV nên bằng 1/3 LV
Thường gần bằng nhau hơn ở những bệnh nhân được đặt nội khí quản
◦ Sự di động ra trước của RV tại van ba lá
Cơ sở của TAPSE, nhưng có thể được đánh giá bằng mắt
4.1 Ước tính bằng mắt của RV
- RV có thể được phân loại là chức năng bình thường hoặc rối loạn chức năng nhẹ, trung bình, và nghiêm trọng. Cũng có thể dễ dàng hơn để nghĩ về nó như là tốt, không tuyệt vời và khủng khiếp.
◦ Rối loạn chức năng RV tiến triển (Video 3)
4.2 Mẹo và Gợi ý
- Đảm bảo sử dụng chế độ cài đặt trước cho tim (cardiac presets). Nếu sử dụng chế độ ổ bụng, tim sẽ trông như rối loạn chức năng.
- Nếu RV bị rút lại (trông giống như một quả bóng chày hơn, sau đó như một quả bóng đá), nó có thể trông như rối loạn chức năng khi mà chức năng bình thường.
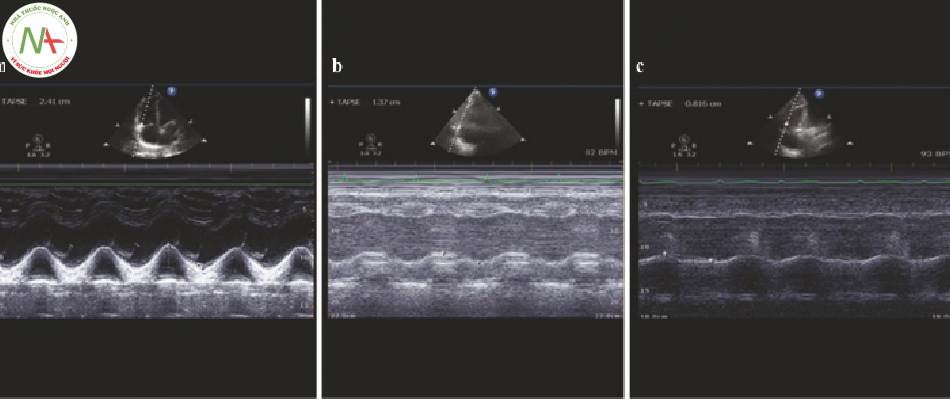
4.3 TAPSE (Hình.2 và 3)
• TAPSE đo biên độ dịch chuyển theo chiều dọc của van ba lá trong thì tâm thu (Hình.2). Lấy mặt cắt AP 4 (xem Chap. 4).
◦ Để hình dung rõ hơn về RV, hãy cân nhắc quạt nhẹ ngược chiều kim đồng hồ hoặc di chuyển đầu dò vào giữa một chút cho đến khi thành tự do RV và vách liên thất song song với đầu dò.
◦ Cửa sổ: AP 4, RV
◦ Chế độ: M-mode
◦ Đơn vị đo: mm
◦ Rối loạn chức năng nặng: < 16
Chọn chế độ M-mode để kích hoạt cursor.
Căn chỉnh cursor dọc theo vòng ba lá bên. Chọn M-mode lần nữa để tracing (xem Hình.3 và Video 4).
◦ Đo khoảng cách cực đại của vòng van ba lá ở cuối thì tâm trương và cuối thì tâm thu.
TAPSE < 17 mm gợi ý giảm chức năng tâm thu RV.
4.4 Đo vận tốc tâm thu đỉnh tại van ba lá (S’TRV)
S’ đo vận tốc cơ tim nếu RV ở vòng van ba lá bằng cách sử dụng TDI (Hình.4). Mặc dù nó yêu cầu một máy siêu âm có khả năng thực hiện TDI nhưng không khó để tạo hình trước (preform) và nó đã được xác nhận trong các nghiên cứu lớn. Như đã mô tả ở trên, hãy lấy mặt cắt AP4 tập trung vào RV.
◦ Cửa sổ: AP 4, RV
◦ Chế độ: TDI
◦ Đơn vị: cm / s
◦ Rối loạn chức năng nặng: < 10
Chọn TDI để kích hoạt cursor.
Căn chỉnh cursor dọc theo vòng van ba lá bên. Chọn TDI lần nữa để tracing.
◦ Đo vận tốc tâm thu đỉnh của vòng ba lá, phía trên đường cơ sở.
a′TRV vận tốc nhĩ co.
◦ S’TRV dưới 10 cm/s gợi ý chức năng tâm thu RV giảm nghiêm trọng.
◦ e’TRv và a’TRv được sử dụng để đánh giá rối loạn chức năng tâm trương RV được mô tả trong Chap. 11.
5 Mẹo và gợi ý cho TAPSE và S’
- Không sử dụng TAPSE với hình ảnh 2D kém của tim phải vì M-Mode và TDI phụ thuộc vào hình ảnh 2D tốt.
◦ Kiểm tra TASPE và S’ so với ước tính bằng mắt của bạn về chức năng RV.
◦ Căn chỉnh cursor kém gây ra các giá trị thấp giả tạo.
- Điều rất quan trọng là phải căn chỉnh cursor thích hợp với sự di động dọc của vòng van vì TAPSE phụ thuộc vào góc.
- So sánh ít nhất 5 chu kỳ tim để có phép đo chính xác nhất.
6 Những cân nhắc đặc biệt
- ơ BN thở máy, RV thường bị giãn ra bằng kích thước của LV.
- Bệnh nhân mắc bệnh phổi mạn tính hoặc tăng áp phổi thường bị giãn tim phải.
7 Giá trị bình thường và giá trị tham chiếu
- TAPSE bất thường < 17 mm
- S’ bất thường < 10 cm / s
Đề Nghị Đọc
- Aloia E, Cameli M, et al. TAPSE: an old but useful tool in different diseases. Int J Cardiol. 2016;225:177-83.
- Hori Y, Kano T, Hoshi F, Higuchi S. Relationship between tissue Doppler-derived RV systolic function and invasive hemodynamic measurements.AmJ Physiol Heart Circ Physiol.
- 2007;293(1):H120-5. https://doi.org/10.1152/ajp-heart.00097.2007 . Epub 2007 Feb 23.
- Lang RM, Badano LP, et al. Recommendations for cardiac cham-ber quantification by echocardiography in adults: an update from the American Society of Echocardiography and the European Association of Cardiovascular Imaging. J Am Soc Echocardiogr. 2015;28(1):1-39.e12.
- Rudski LG, Lai WW, Afilalo J, Hua L, Handschumacher MD, Chandrasekaran K, Solomon SD, Louie EK, Schiller NB. Guidelines for the echocardiographic assessment of the right heart in adults: a report from the American Society of Echocardiography endorsed by the European Association of Echocardiography, a registered branch of the European Society of Cardiology, and the Canadian Society of Echocardiography. J Am Soc Echocardiogr.2010;23(7):685-713;quiz786-8. https://doi.org/10.1016/j.echo.2010.05.010.
Tăng áp phổi – Alexis Salerno, Allison Lankford và Sarah B. Murthi
Viết tắt
ARDS Adult respiratory distress syndrome
AV Aortic valve
CWD Continuous wave Doppler
IVC Inferior vena cava
LV Left ventricle
PASP Pulmonary artery systolic pressure
PAT Pulmonary acceleration time
PE Pulmonary embolus
PHTN Pulmonary hypertension
PLAParasternal long axis
PV Pulmonic valve
PWD Pulsed wave Doppler
RA Right atria
RAP Right atrial pressure
RV Right ventricle
RVOT Right ventricular outflow tract
RVSP Right ventricular systolic pressure
TR maxPGTricuspid regurgitant maximum pressure gradient
TR VmaxTricuspid regurgitant velocity maximum
TR Tricuspid regurgitation
1 Giới thiệu
Tăng áp lực động mạch phổi (PHTN) được định nghĩa là áp lực động mạch phổi trung bình là > 25 mmHg khi nghỉ ngơi. Một biến chứng của bệnh tim và phổi, tăng áp phổi gây ra rối loạn chức năng thất phải (RV). Những người mắc bệnh này có nguy cơ tử vong cao hơn. Ngoài ra, thuyên tắc phổi (PE) và tình trạng thiếu oxy do ARDS có thể gây PHTN cấp dẫn đến rối loạn chức năng tim phải. Theo truyền thống, nó được chẩn đoán bằng thông tim phải. Siêu âm tim là một phương pháp chẩn đoán không xâm lấn, nguy cơ tối thiểu.
2 Áp lực động mạch phổi
Áp lực động mạch phổi có thể được đánh giá bằng doppler liên tục (CWD) thông qua tia trào ngược van ba lá (TR) hoặc Doppler xung (PWD) thông qua van ĐM phổi (PV).
Sự liên quan lâm sàng
- Chẩn đoán tăng áp phổi
- Xác định một nhóm bệnh nhân bị ARDS có thể được hưởng lợi từ thuốc giãn mạch phổi (ví dụ: prostaglandins, oxit nitric dạng hít)
◦ Thất phải (RV) giãn với bằng chứng về tình trạng quá tải thể tích-áp lực kết hợp với thất trái (LV) nhỏ có đổ đầy kém
◦ Xu hướng thay đổi với các can thiệp trị liệu
- Chẩn đoán PE
◦ Dấu hiệu 60/60 hỗ trợ PE (xem Chap. 18)
Tricuspid regurgitant j et maximum gradient > 60 mmHg
PAT (Pulmonary acceleration time) < 60 mili giây (ms)
- Đánh giá qua đường ra thất phải (RVOT)
3 Kiểm tra RV và LV bằng mắt trong
Phát hiện quan trọng nhất của tăng áp lực động mạch phổi là bằng chứng về tình trạng quá tải thể tích áp lực RV và một LV nhỏ đổ đầy kém. Tùy thuộc vào tình huống lâm sàng, điều này gợi ý rằng việc giảm áp lực PA bằng thuốc giãn mạch có thể cải thiện chức năng RV và đổ đầy LV.
- Mục tiêu chính là phát hiện tăng huyết áp phổi vừa và nặng góp phần vào rối loạn chức năng RV.
◦ Ít lo ngại đến PHTN nhẹ
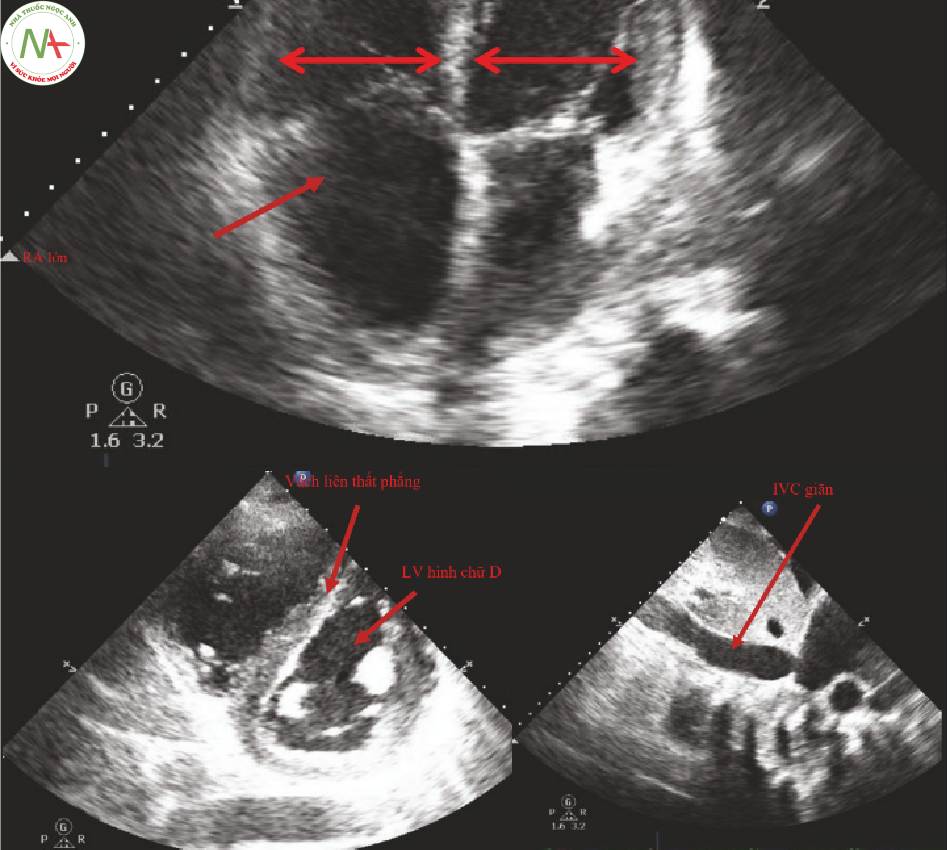
- Công cụ quan trọng nhất là kiểm tra bằng mắt ở tất cả các mặt cắt (Hình.1).
◦ RV lớn hơn LV trong mặt cắt AP 4.
Tỷ số đường kính đáy RV / LV >1.
- Hữu ích nhất khi đánh giá ban đầu trước khi đặt NKQ vì đây là dấu hiệu thường gặp ở bệnh nhân thở máy.
◦ Vách liên thất phẳng
Thường gây ra tâm thất trái hình chữ D
◦ Nhĩ phải lớn (RA)
◦ Giãn tĩnh mạch chủ dưới (IVC)
Quan trọng nhất trong biểu hiện ban đầu
Là dấu hiệu thường gặp ở bệnh nhân thở máy
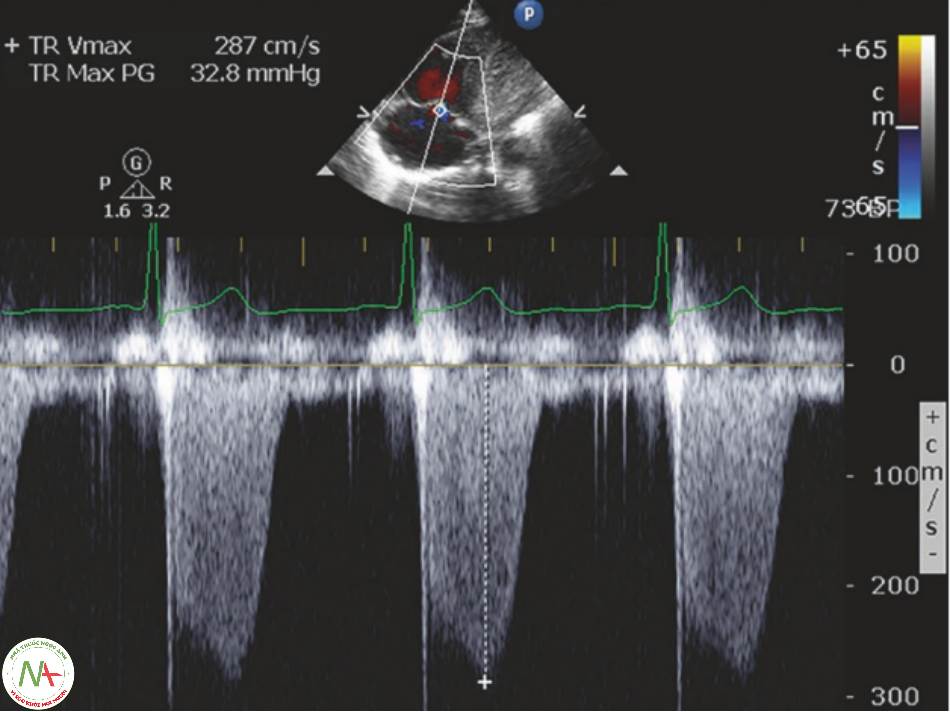
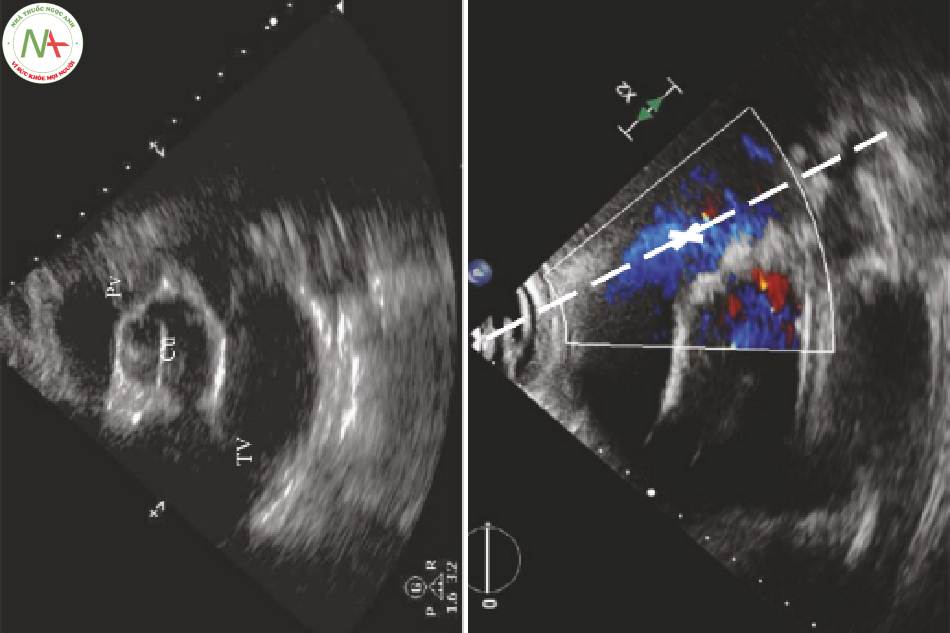
4 Đánh giá tia trào ngược van ba lá (TRj: Tricuspid Regurgitant Jet) (Hình 2)
Khi RV co lại chống lại sức cản phổi tăng, một lượng nhỏ dòng chảy trào ngược tạo thành một tia TRj có thể đo được. Tia bắn từ RV trở lại RA thông qua van ba lá đóng. Vận tốc của TR tăng lên khi áp lực tâm thu động mạch phổi (PASP) tăng. Gradient áp lực tối đa của tia TR và áp lực tâm nhĩ phải ước tính (RAP) được sử dụng để ước tính PASP, còn được gọi là áp lực tâm thu thất phải (RVSP).
- Cửa sổ: AP4, cạnh ức trục ngắn (PSA) tại van động mạch chủ (AV)
◦ Bất kỳ cửa sổ nào cho phép quan sát TR bằng mắt đều có thể được sử dụng.
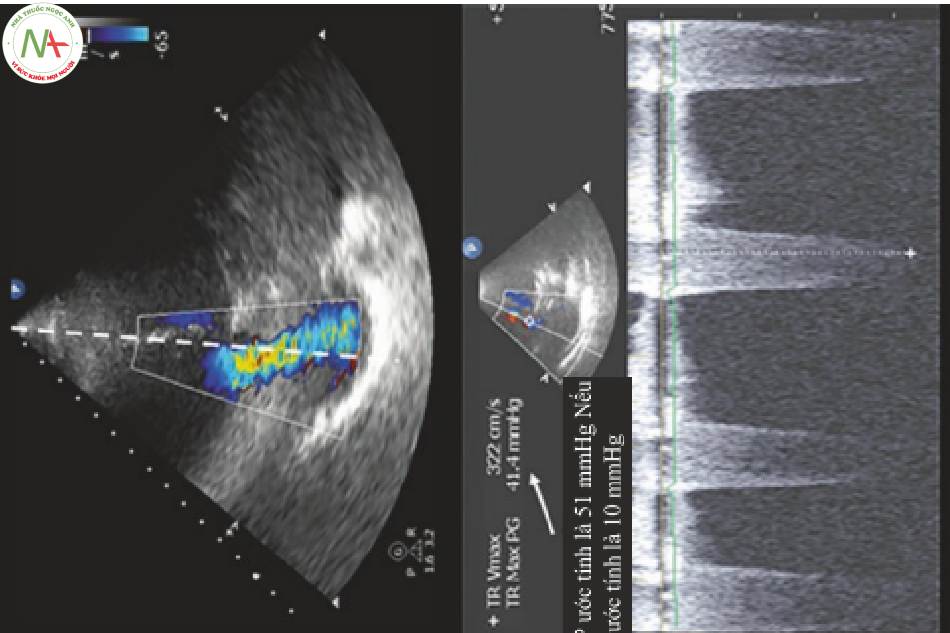
◦ AP4 cung cấp sự căn chỉnh song song tốt nhất với dòng chảy.
◦ Thường thì tia TR có thể được nhìn thấy trong PSA ở bên phải của bệnh nhân và thấp hơn AV.
◦Đôi khi tia TR được nhìn thấy trong mặt cắt PLA hoặc dưới mũi ức.
Rẽ mặt của đầu dò lên từ PLA để mở RV và van ba lá (TV)
- Chế độ: Doppler dòng màu, Doppler liên tục (CWD)
◦ CWD được sử dụng vì vận tốc tia phụt ngược cao và dòng chảy không thể được đo chính xác bằng Doppler xung.
- Đơn vị: mmHg
- Giá trị tham chiếu PASP
◦ Bình thường < 25
◦ Nhẹ 35-45
◦ Trung bình 45-60
◦ > cao 60
- Thay vì một giá trị cụ thể cho PASP, hãy suy nghĩ về các phân nhóm; có khả năng tăng áp lực phổi nặng hiện diện chứ không phải là một phép đo số chính xác (ví dụ 67 so với 73 mmHg).
◦ Hầu hết bệnh nhân sẽ có các dấu hiệu xác nhận, như được mô tả ở trên
Tỷ RV / LV > 1 trong AP4, vách liên thất phẳng với LV hình chữ D, RV lớn với LV nhỏ có đổ đầy kém
- Những xu hướng thay đổi với các biện pháp can thiệp là hợp lý, ví dụ, vận tốc TR thay đổi sau khi bắt đầu sử dụng thuốc giãn mạch phổi ở bệnh nhân ARDS .
Đo vận tốc cực đại của TRj (Hình 2)
- Có được hình ảnh của van ba lá .
- Đặt hộp Doppler dòng màu lên trên van.
- Quan sát trào ngược van ba lá. Đặt CWD cursor qua tia trào ngược.
◦ Một tia trào ngược màu xanh dương sáng sẽ chảy ngược vào RA khi van được đóng lại (Video 1).
◦ Đặt cursor tại vị trí lưu lượng tia TR vận tốc cao nhất.
◦ Đặt cursor lên sao cho nó song song với dòng chảy.
- Chọn CWD để có thể kẻ vạch (tracing).
◦ Lưu hình ảnh và đo lưu lượng đỉnh.
- Giá trị tham chiếu của vận tốc TR tối đa (TR Vmax)
◦ Cao: TR > 3,4 m / s
Có khả năng PHTN nặng
◦ Trung bình: TR 2,8—3,4 m/s
Không xác định
Đánh giá các dấu hiệu xác định
◦ Thấp: TR < 2,8 m/s
Có khả năng áp lực động mạch phổi bình thường
Tính toán áp lực tâm thu thất phải / động mạch phổi
- Được gọi là PASP hoặc áp lực tâm thu thất phải (RVSP)
- Gradient áp lực tối đa TR (TR maxPG) và RAP ước tính được sử dụng để đánh giá PASP hoặc RVSP.
◦ TR maxPG = 4 X [TR Vmax]2
Tự động tính toán khi đỉnh được đo trong hầu hết các gói
Gradient áp lực được sử dụng trong dấu hiệu 60/60 cho PE.
◦ PASP = (4 X [TR Vmax]2) + RAP
- Ước tính RAP
◦Hiệp hội Siêu âm tim Hoa Kỳ khuyến cáo sử dụng đường kính và khả năng xẹp của IVC để ước tính RAP là 3, 8 hoặc 15 mmHg
Không khả thi ở những bệnh nhân bị bệnh nặng, nó liên quan đến thao tác hít vào (sniff maneuver)
Ngoài ra, thở máy và phẫu thuật lồng ngực-ổ bụng khiến IVC giãn – không phản ánh RAP một cách chính xác
◦ Chúng tôi đề xuất một phương pháp được đơn giản hóa:
RA và RV nhỏ, đổ đầy kém
- 5 mmHg
RA /RV bình thường
- 10 mmHg
RA / RV giãn
- 15 mmHg
Chúng tôi sử dụng 10 mmHg trong hầu hết thời gian, chỉ đơn giản là nhận được một ước tính.
- Phương pháp đơn giản hóa (Hình. 1 bảng phía dưới)
◦ Đo vận tốc của TR Vmax.
◦ Chỉ cần cộng thêm 10 mmHg (hoặc 15 nếu RA/RV giãn) vào TR maxPG được tự động tính toán và được hiển thị trên màn hình.
5 Đánh giá dòng chảy qua RVOT
Máu đi ra khỏi RVOT vào động mạch phổi. Khi áp lực động mạch phổi tăng, PAT giảm và kiểu hình dòng chảy tâm thu thay đổi.
- Cửa sổ: Trục ngắn cạnh ức tại van động mạch chủ
- Chế độ: Doppler dòng màu, Doppler xung (PWD)
- Đơn vị tính: mili giây (ms)
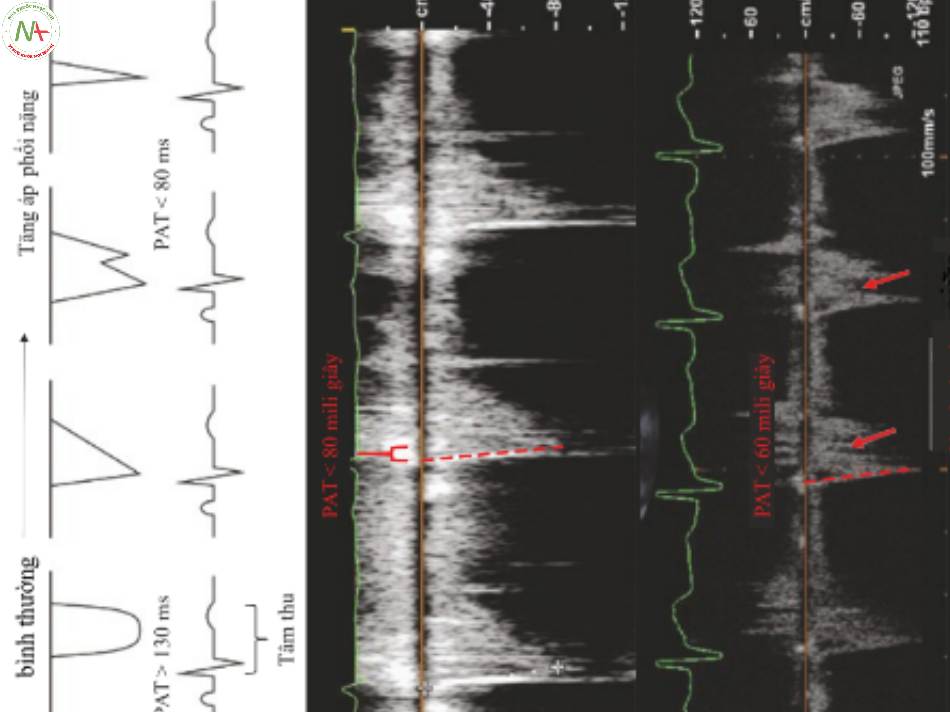
| Giá trị tham chiếu | PAT | Dạng sóng |
| Bình thường: | >130 mili giây | normal parabola |
| PHTN nặng: | <80 mili giây | mid-systolic notch |
| PE | <60 mili giây | mid-systolic notch |
PAT – Pulmonary Acceleration Time (Hình. 3 và 4)
- Gắn ECG.
- Lấy mặt cắt PSA tại van động mạch chủ .
- Tối ưu hóa tầm nhìn của van ĐM phổi .
◦ Trên và bên trái của bệnh nhân
◦ Doppler dòng màu có thể giúp xác định van (Video 2)
- Đặt chỉ báo/mẫu (indicator/sample) gần với van ĐM phổi.
- Chọn PWD để kẻ vạch đo (tracing).
◦ Nếu có thể, hãy điều chỉnh hình ảnh sao cho tín hiệu có ảnh chụp nhanh đóng (closing sap) chứ không phải là ảnh chụp nhanh mở (opening snap).
◦ Lưu kẻ vạch đo.
- Đo thời gian từ khi bắt đầu dòng chảy đến đỉnh dòng chảy trong tâm thu. Thời gian được hiển thị trên trục x.
Các kiểu hình dòng chảy tâm thu động mạch phổi (Hình. 4)
- Hình dạng mái vòm không có khía
◦ Sức cản mạch máu phổi bình thường
- Có khía giữa thì tâm thu
◦ Sức cản mạch máu phổi tăng nghiêm trọng
◦ Độ giãn nở động mạch phổi thấp
◦ Phát hiện thấy ở PE cấp tính
Đề Nghị Đọc
- Widrich J, Shetty M. Phy Arkles JS, Opotowsky AR, Ojeda J, Rogers F, Liu T, Prassana V, et al. Shape of the right ventricular Doppler envelope predicts hemody- namics and right heart function in pulmonary hypertension. Am J Respir Crit Care Med. 2011;183(2):268-76.https://doi.org/10.1164/rccm.201004- 0601OC. Epub 2010 Aug 13.
- Lopez-Candales A, Edelman K. Shape of the right ventricular out¬flow Doppler envelope and severity of pulmonary hypertension. Eur Heart J Cardiovasc Imaging. 2012;13:309-16. https://doi. org/10.1093/ejechocard/jer235.
- Parasuraman S, Walker S, Loudon BL, et al. Assessment of pulmonary artery pressure by echocardiography-a comprehensive review. Int J Cardiol Heart Vasc. 2016;12:45-51. Published 2016 Jul 4. https:// doi.org/10.1016/j.ijcha.2016.05.011siology, pulmonary vascular resistance. [Updated 2020 May 29]. In: StatPearls [Internet]. Treasure Island: StatPearls Publishing; 2020. Available from: https://www.ncbi.nlm. nih.gov/books/NBK554380/.
Biến thiên IVC theo hô hấp – Shannon Gaasch và Alexis Salerno
Viết tắt
2D Two-dimensional
IVC Inferior vena cava
RA Right atria
SV Stroke volume
1 Giới thiệu
Các nghiên cứu trước đây đã chỉ ra rằng sự thay đổi đường kính của tĩnh mạch chủ dưới (IVC) trong chu kỳ hô hấp tương quan với khả năng đáp ứng bù dịch. Khả năng đáp ứng bù dịch (VR) là khả năng thể tích nhát bóp của tim (SV) sẽ tăng lên khi truyền dịch. Ở một bệnh nhân tự thở, IVC xẹp khi hít vào. Trong một BN thở máy thụ động, IVC giãn ra trong quá thì thở vào. Cả hai phương pháp Feissel và Barbier được mô tả dưới đây đã được chứng minh là dự đoán VR ở những bệnh nhân thở máy với một Vt (tidal volume) được thiết đặt. Dữ liệu hỗn tạp về độ chính xác của việc sử dụng delta IVC để đánh giá VR, vì vậy nó không nên được sử dụng một mình để chỉ đạo bù dịch. Chúng tôi nhận thấy nó đặc biệt mơ hồ những bệnh nhân đã trải qua phẫu thuật ngực bụng hoặc những người đã được thông khí với áp lực đường thở trung bình cao.
2 Các mặt cắt và tính toán các phép đo
Lấy hình ảnh IVC
- Đầu dò curvilinear hoặc phased array
- Presets bụng hoặc tim (Hình 1)
◦ Bụng
Chỉ báo đầu dò sẽ được hiển thị ở bên trái màn hình
Tâm nhĩ phải (RA) và tĩnh mạch gan cũng sẽ ở bên trái.
◦ Tim
Chỉ báo đầu dò sẽ được hiển thị ở bên phải màn hình .
RA và tĩnh mạch gan cũng sẽ ở bên phải.
- Có được hình ảnh IVC đi vào RA từ mặt cắt dưới mũi ức.
◦ Đặt cursor chế độ M-mode cách RA 2 cm.
Ở lối vào của tĩnh mạch gan vào IVC (Hình. 1)
Tối ưu hóa hình ảnh và vị trí cursor để nó vuông góc với IVC
Có thể sử dụng hình ảnh 2D để đo nếu không thể sắp xếp con trỏ đúng cách
◦ Đo và lưu theo M-mode tracing.
◦ Đo đường kính của IVC ở mức tối đa và tối thiểu (Hình. 2).
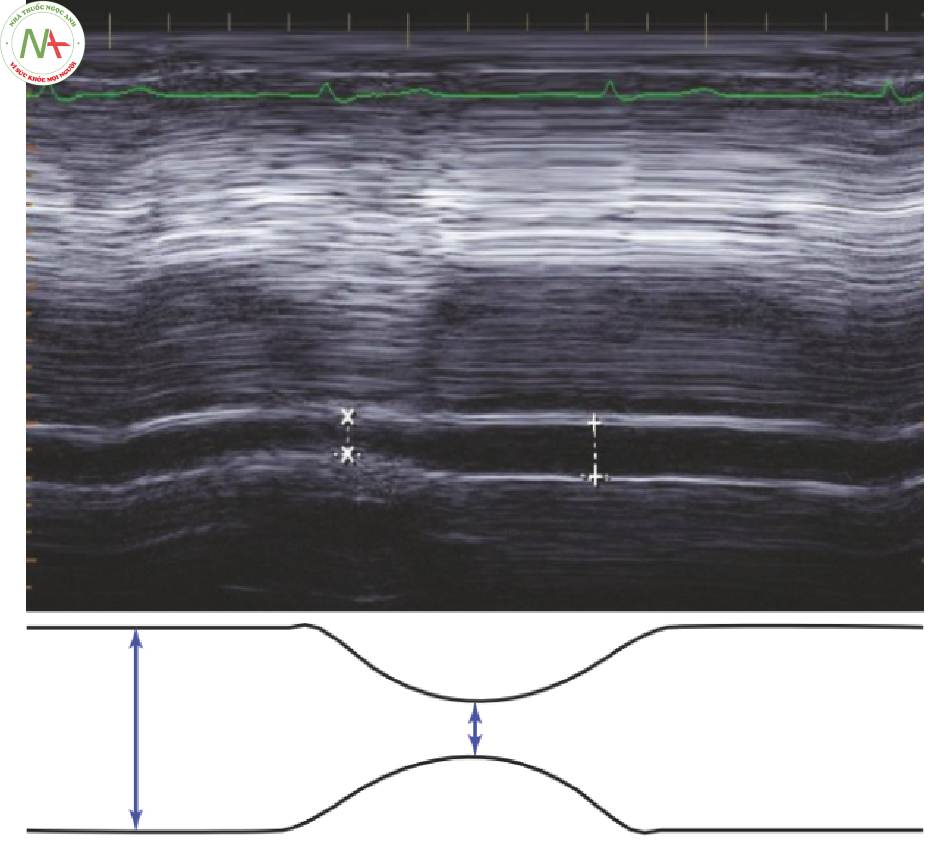
■ Đo từ cạnh này đến cạnh kia, ngay bên trong thành mạch máu
◦ Điều quan trọng là không để bệnh nhân hít mạnh hoặc thở sâu trong khi thực hiện phép đo này.
◦ Hoặc đánh giá trong khi máy thở đang cung cấp thông khí kiểm soát thể tích, còn được gọi là thông khí thụ động.
Phương pháp Feissel
- A IVC = (IVC max – IVC min)/(IVC max + IVC min) X 0,5) X 100
Phương pháp Barbier
- A IVC = (Ivc max – IVC min)/IVC min) X 100
3 Diễn giải các phép đo
- Các giá trị cho sự thay đổi đường kính của IVC được diễn giải khác nhau đối với bệnh nhân thở máy thụ động khi so sánh với bệnh nhân thở tự nhiên.
◦ Dành cho bệnh nhân thở máy thụ động
> 18% có khả năng đáp ứng bù dịch
◦ Dành cho bệnh nhân thở tự nhiên
> 25% có khả năng đáp ứng bù dịch
- Đây là những giá trị điểm cắt dựa trên phân tích hồi cứu của các cơ sở dữ liệu được thu thập, thường là từ một trung tâm duy nhất.
- Trong siêu âm, các giá trị điểm cắt chính xác không thể tái lập, đặc biệt là đối với một chỉ số không chính xác như khả năng đáp ứng bù dịch.
- Chúng tôi khuyên bạn nên sử dụng các số làm tròn và giải thích phân loại các phép đo siêu âm bất cứ khi nào có thể.
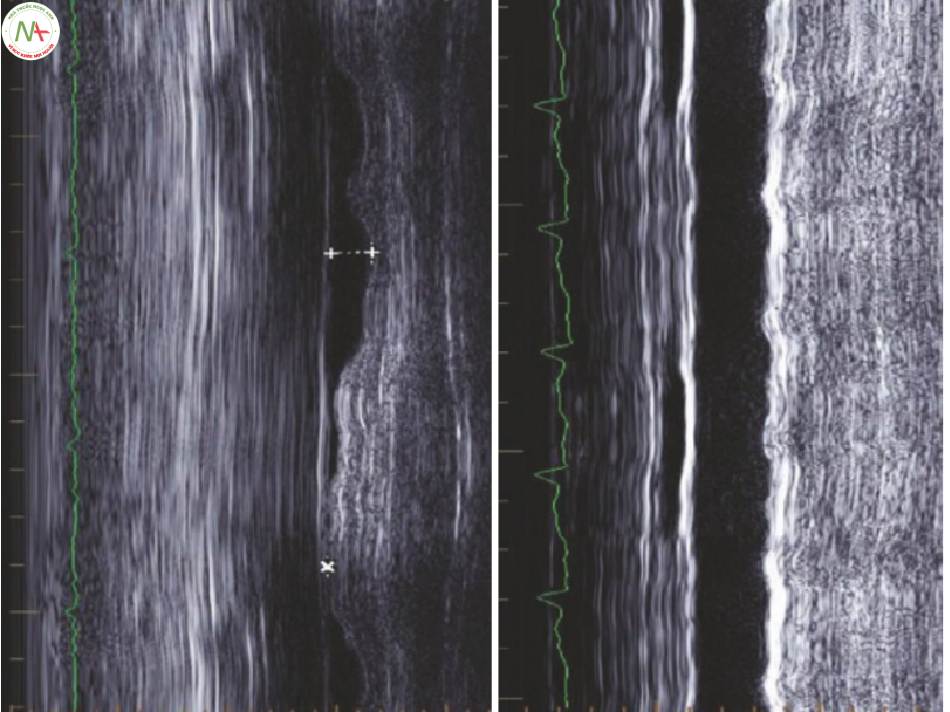
- Đối với đánh giá siêu âm tim nhanh có trọng điểm (FREE: focused rapid echocardiographic evaluation), chúng tôi sử dụng ít có khả năng, không xác định và nhiều khả năng VR (Hình. 3; Video 1, 2 và 3)
◦ Thông khí thụ động
< 10% ít khả năng VR
10-20% không xác định
> 20% khả năng VR cao hơn
◦ Thở tự nhiên
< 25% ít khả năng VR
25-50% không xác định
> 50% khả năng VR cao hơn
4 Mẹo và cạm bẫy
- Có thể nhầm lẫn động mạch chủ với IVC, hãy đảm bảo nhìn thấy các tĩnh mạch gan đi vào mạch máu.
- Đường kính IVC và mức độ xẹp bị ảnh hưởng bởi nỗ lực hô hấp của bệnh nhân tỉnh táo.
- Lượng hỗ trợ áp lực từ máy thở có thể ảnh hưởng đến sự biến thiên của IVC.
- Bệnh nhân bị tăng căng phồng phổi mạn tính, suy tim phải, tăng áp lực trong ổ bụng sẽ có khả năng xẹp của IVC không chính xác.
- Vì có nhiều tình huống trong đó DELTA IVC có thể không dự đoán được khả năng đáp ứng bù dịch, nên sử dụng delta IVC trong bối cảnh lâm sàng cùng với các phép đo thể tích khác.
Đề Nghị Đọc
- Lee CW, Kory PD, Amtfield RT. Development of a fluid resuscitation protocol using inferior vena cava and lung ultrasound. J Crit Care. 2016;31(1):96-100.
- Via G, Tavazzi G, Price S. Ten situations where inferior vena cava ultrasound may fail to accurately predict fluid responsive¬ness: a physiologically based point of view. Intensive Care Med. 2016;42(7):1164-7.
Biến thiên thể tích nhát bóp (Stroke Volume Variation) – Michelle F. Dawson và Alexis Salerno
Viết tắt
AP 5Apical Five Chamber
ICU Intensive care unit3Sử dụng VTI RV
LV Left ventricle
LVOTD Left ventricular outflow tract diameter1.Đo lường khả năng đáp ứng bù dịch
PLR Passive Leg Raise2.Giúp xác định khi nào bolus dịch có khả năng có lợi
RV Right ventricle
SV Stroke Volume
SVV Stroke Volume Variation4Cửa sổ và Chế độ
VpkPeak Velocity
VR Volume Responsiveness•Cửa sổ: 5 buồng đỉnh (AP 5)
VTIRV Velocity Time Integral Respiratory Variation◦ Chế độ: Doppler xung (PWD)
VTIvpk maxVelocity Time Integral Peak Velocity Maximum
VTIvpk minVelocity Time Integral Peak Velocity Minimum—
VTIVelocity Time Integral5Cách đo SVV với VTI Vpk Variation
1 Giới thiệu
Đánh giá khả năng đáp ứng bù dịch có thể là một thách thức. Mục tiêu chính của bolus dịch là tăng thể nhát bóp (SV). Tuy nhiên, những test dịch lặp đi lặp lại để đánh giá khả năng đáp ứng bù dịch (VR) không mang lại lợi ích gì nếu bệnh nhân của bạn ở trên phần phẳng của đường cong Frank-Starling. Hơn nữa, dịch bổ sung có thể gây hại nếu nó dẫn đến tăng áp lực tâm nhĩ và sung huyết tĩnh mạch.
Một đánh giá quan trọng về tình trạng thể tích nội mạch là khả năng SV sẽ tăng sau khi bolus dịch, còn được gọi là khả năng đáp ứng bù dịch (VR). Chỉ riêng SV không phản ánh VR. Tuy nhiên, một sự biến SV theo hô hấp (SVV) > 12% dự đoán chính xác khả năng đáp ứng bù dịch. Có một số phương pháp hữu ích trong siêu âm tim có trọng điểm có thể hỗ trợ bác sĩ lâm sàng trong việc đánh giá SVV để hướng dẫn quản lý dịch.
2 SVV với biến thiên vận tốc đỉnh theo hô hấp
- SV được đánh giá bằng đường kính của đường ra LV (LVOTD) và tích phân vận tốc theo thời gian LV (VTI) được đo thông qua van động mạch chủ (AV) với Doppler, chi tiết trong Chap. 10.
- LVOTD là một phép đo giải phẫu cố định không thay đổi ở người trưởng thành
- Vì vậy, những thay đổi trong SV có thể được đánh giá bằng những thay đổi trong VTI.
◦ Vận tốc cực đại (Vpk) hoặc VTI envelope
Vpk •
- Dễ đo lường hơn
VTI envelope
- Khó hơn, khó xác định tối đa và tối thiểu
- Sự thay đổi VTI trong chu kỳ hô hấp (VTI RV) là một marker của khả năng đáp ứng bù dịch.
3 Sử dụng VTI RV
1. Đo lường khả năng đáp ứng bù dịch
2. Giúp xác định khi nào bolus dịch có khả năng có lợi
4 Cửa sổ và Chế độ
• Cửa sổ: 5 buồng đỉnh (AP 5)
◦ Chế độ: Doppler xung (PWD)
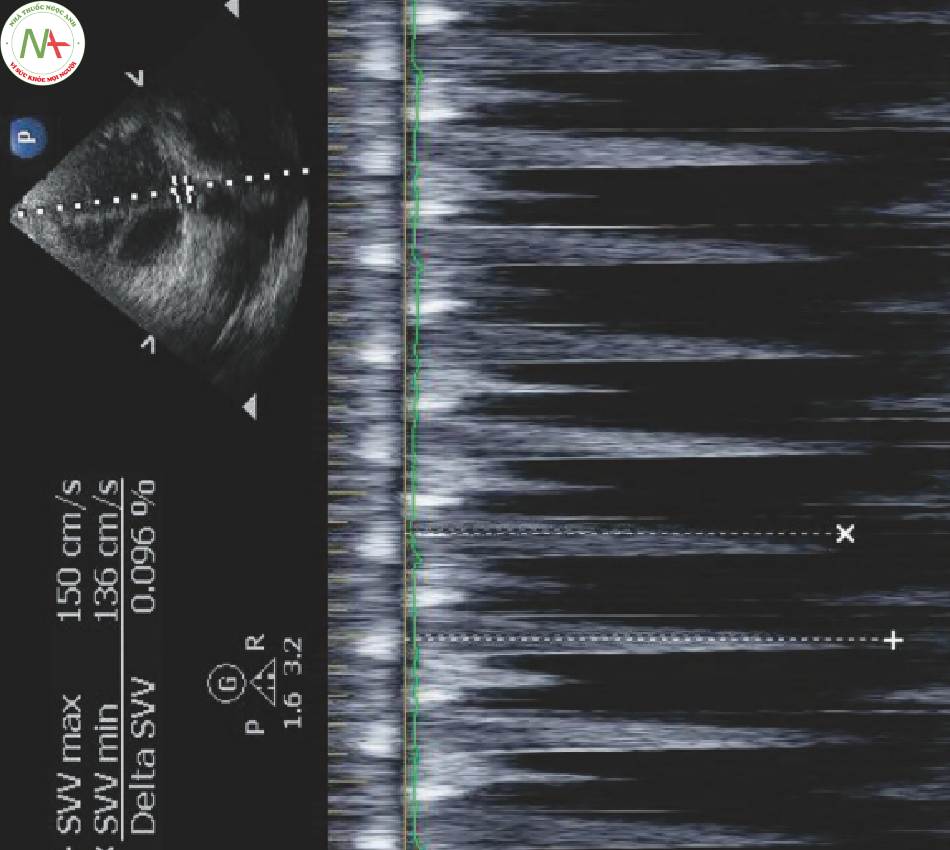
5 Cách đo SVV với VTI Vpk Variation
• Lấy mặt cắt AP 5.
• Chọn PWD.
• Đo VTI ngay bên trong các lá van AV.
◦ Phương pháp tương tự như đo SV
• Giảm tốc độ sweep (Hình 1).
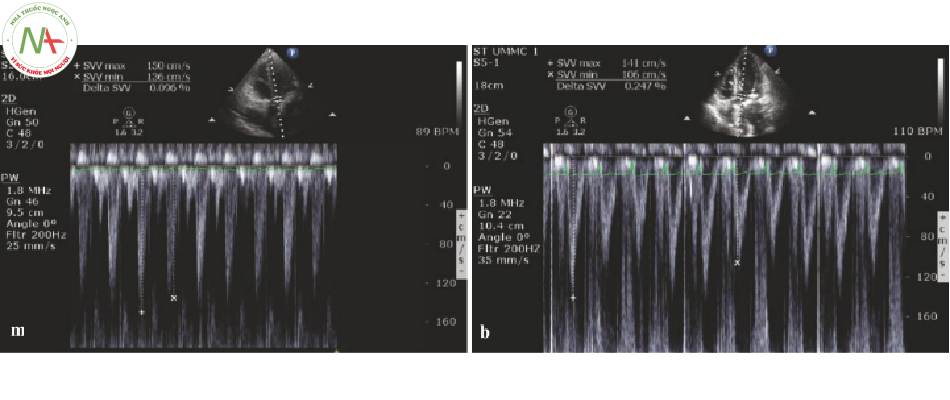
◦ < 50 mm / s
◦ Sóng xung thu hẹp xuống còn khoảng 20 nhịp trên màn hình
◦ Có thể nhìn thấy những thay đối hô hấp hình sin
◦ Lưu hình ảnh
- Đo vận tốc cực đại cao nhất (VTI pk max)
- Đo vận tốc cực đại thấp nhất (VTI pk min)
VTIRV = (VTIvpk max – VTI vpk min)/[(VTIvpk max + VTIvpk min) X 0,5] X 100
◦ 12% dự đoán khả năng đáp ứng bù dịch (Hình 2)
Có lẽ không thể tái lập
Quá tốt cho các phép đo siêu âm lặp đi lặp lại
- Xem đoạn cuối của Chap. 1
◦ Thích chính xác hơn
< 10% Ít có khả năng đáp ứng bù dịch
> 10, < 15% Không xác định
> 15% Nhiều khả năng đáp ứng bù dịch hơn
6 Những Lưu Ý Đặc Biệt Khi Sử Dụng
Biến Thiên APV và VTI để Đánh Giá SVV
Có giá trị với các điều kiện sau:
- Nhịp xoang bình thường
- Áp lực trong ố bụng bình thường
- Ngực của bệnh nhân phải kín
7 SVV với nâng chân thụ động
Có dữ liệu hỗ trợ việc sử dụng SVV với nâng chân thụ động (PLR) để xác định VR. Trong thực hành của chúng tôi tại Khoa Cấp cứu và ICU ngoại, chúng tôi đã thấy nó không thực tế. Một phần lớn bệnh nhân không thể có PLR do gãy xương chân, gãy xương chậu hoặc béo phì. Đối với những bệnh nhân có thể, một vài nhân viên cần phải có mặt để giữ chân trong khi đo. Ngoài ra, rất khó để xác định khi nào cần đo lường sự thay đối trong VTI.
Đề Nghị Đọc
- De Backer D, Fagnoul D. Intensive care ultrasound: VI. Fluid respon-siveness and shock assessment. ATS Seminars. 2014;11(1):129-36. Ferrada P, Murthi S, Anand RJ, Bochicchio GV, Scalea T. Transthoracic focused rapid echocardiography examination: real-time evaluation of fluid status in critically ill trauma patients. J Trauma. 2011;70(1):56-62;discussion 62-4.https://doi.org/10.1097/ TA.0b013e318207e6ee.
- Levitov A, Marik PE. Echocardiographic assessment of pre¬load responsiveness in critically ill patients. Cardiol Res Pract. 2012;20T2:819696. https://doi.org/10.1155/2012/819696. Epub 2011 Sep 12
- Miller A, Mandeville J. Predicting and measuring fluid responsiveness with echocardiography. Echo Res Pract. 2016;3(2):G1-G12. https:// doi.org/10.1530/ERP-16-0008. Epub 2016 May 24
Các dấu hiệu về phổi – Alexis Salerno và Sarah B. Murthi
1 Giới thiệu
Siêu âm phổi là một công cụ thiết yếu để phân biệt giữa các nguyên nhân gây khó thở. Nó cũng có thể hữu ích trong việc hướng dẫn hồi sức dịch và chẩn đoán nguyên nhân gây sốc. Việc thảo luận toàn bộ các dấu hiệu về phổi trong siêu âm POCUS nằm ngoài phạm vi của cuốn sách này, nhưng chúng tôi đã tóm tắt một số phát hiện liên quan đến việc điều trị sốc ở những bệnh nhân bị bệnh nặng. Mời các bạn xem Chap. 8 như một bản tóm tắt về cách làm thế nào để thực hiện siêu âm phổi và những phát hiện bình thường và các phần cuối cùng của cuốn sách để hiểu làm thế nào để kết hợp nó với các hình thức đánh giá siêu âm khác.
2 Sử dụng để đánh giá phổi
1.Chẩn đoán phù phổi
2.Giám sát sự không dung nạp dịch
3.Chẩn đoán tràn dịch màng phổi
4.Chẩn đoán xẹp và đông đặc phổi
5.Chẩn đoán tràn khí màng phổi
3 B-Line là bằng chứng của phù phổi
Ở những bệnh nhân bị phù phổi nặng, các đường B-lines được tìm thấy hai bên trong nhiều vùng phổi. Tăng áp lực nhĩ trái do hồi sức dịch dẫn đến tăng dịch mô kẽ gây ra phù phổi. Với việc hồi sức tích cực, đánh giá lại các đường B- lines mới hoặc tăng lên như một dấu hiệu không dung nạp dịch có lẽ cho thấy lợi tiểu là có lợi.
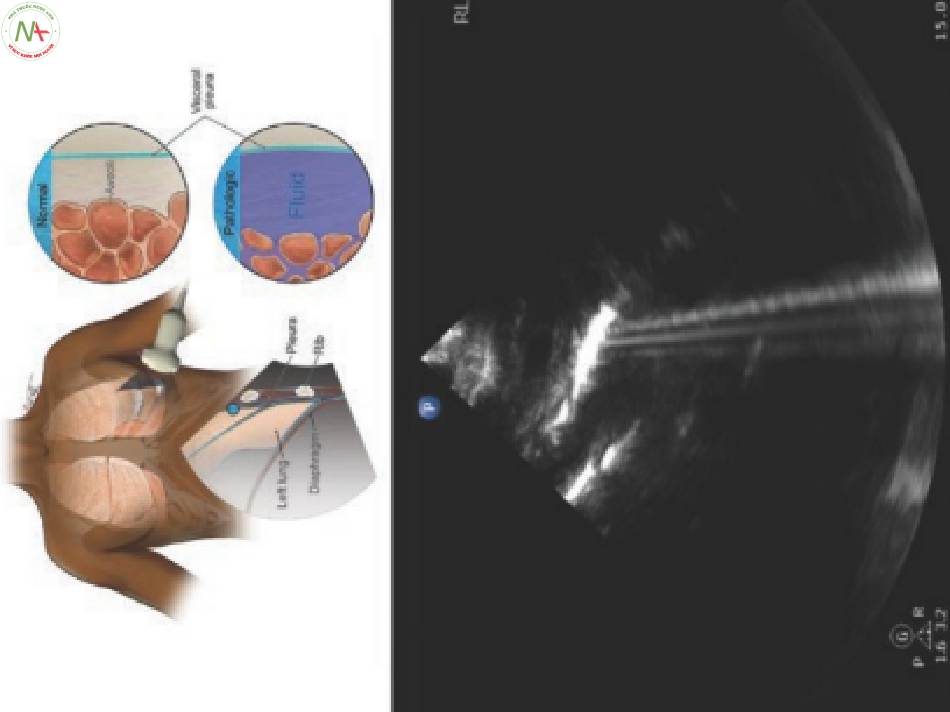
Thông thường không khí trong phế nang mở rộng ngăn chặn việc truyền tín hiệu siêu âm. Một màu xám đồng nhất được nhìn thấy bên dưới đường màng phổi. Các đường B- lines xảy ra khi dịch kẽ xung quanh phế nang cho phép tín hiệu siêu âm đi qua giữa các thành phế nang, nơi nó nảy qua lại trước khi quay trở lại đầu dò (Hình. 1)
- Các ảnh giả phản xạ tăng âm rời rạc
- Bắt nguồn từ đường màng phổi và kéo dài về phía đáy của màn hình siêu âm
◦ Mặt mắt: Trên, Giữa, Dưới của phổi
◦ Cài đặt trước: Phổi hoặc Bụng (không phải Tim)
◦ Chế độ: 2D
◦ Đơn vị: không có
◦ Bình thường < 3 đường B-lines
- Đầu dò Phased array hoặc đầu dò cong trong các cài đặt trước cho bụng hoặc phổi.
- Indicator hướng về phía đầu BN
- Có được mặt cắt của phần trên, phần giữa và phần dưới của hai bên phổi (Hình. 2)
◦ Dễ dàng kết hợp vào một siêu âm đánh giá huyết động
- Bằng chứng 3 hoặc nhiều đường B-lines ở nhiều khoang liên sườn hai bên gợi ý dịch kẽ phổi do phù phổi
- Các đường B-lines khu trú đến một hoặc hai vùng phổi có thể phù hợp hơn với viêm phổi hoặc bệnh phổi khu trú khác
4 Mẹo và gợi ý
- Thực hiện bài kiểm tra theo cùng một cách mọi lúc (Trái: trên, giữa, dưới và sau đó phải: trên, giữa, dưới) để phân tích dễ dàng hơn
◦ Lưu clip từ mỗi phần
- Những người khỏe mạnh có thể có B-lines ở phần dưới của phổi
◦ Đặc biệt nếu BN được thông khí cơ học và nằm ngửa trên giường
5 Những cân nhắc đặc biệt
- Bối cảnh lâm sàng rất quan trọng. Các đường B-lines chỉ ra dịch kẽ phổi có thể được gây ra bởi các bệnh lý khác nhau
◦ Viêm phổi mô kẽ hoặc viêm phổi không do nhiễm trùng
◦ Bệnh phổi nhu mô lan tỏa, ví dụ: xơ hóa phổi
◦ Tổn thương phổi cấp tính hoặc hội chứng ARDS
- Ngay cả khi B-lines có nguồn gốc từ phổi, thay vì là một dấu hiệu của tăng áp lực tâm nhĩ trái do truyền dịch, chúng có thể chỉ ra một bệnh nhân mà chiến lược bảo tồn dịch là hợp lý hơn
- Chúng tôi thấy các đường B-lines có xu hướng đặc biệt hữu ích ở những bệnh nhân không có bệnh lý phổi từ trước bị sốc từ nguồn không phải phổi (ví dụ nhiễm trùng huyết ở bụng, sau phẫu thuật lớn)
6 Tràn dịch màng phổi, đông đặc và xẹp phổi
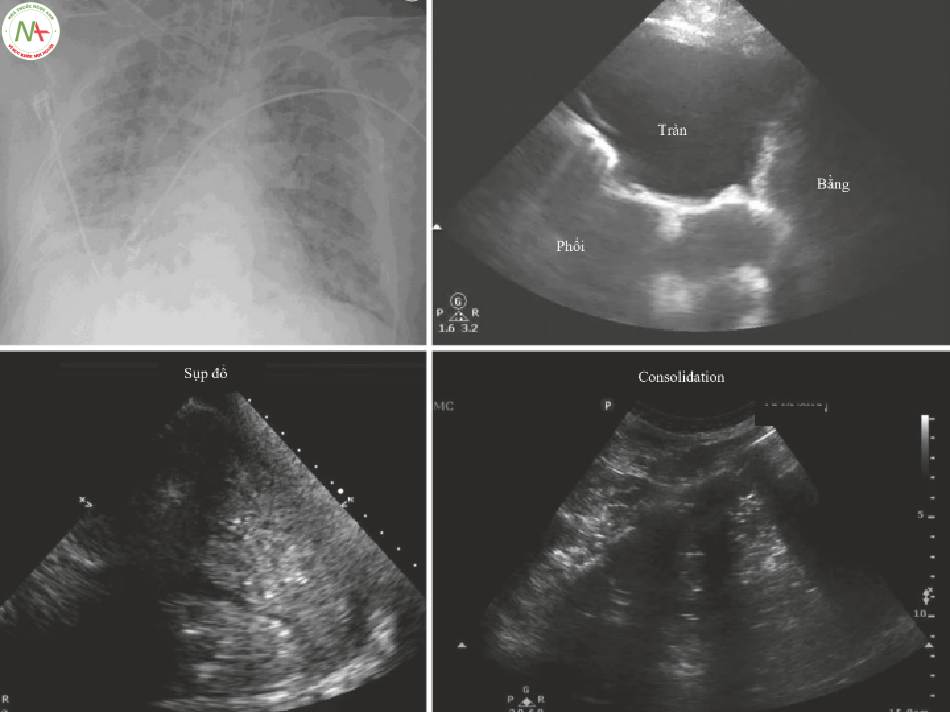
Chụp X-quang ngực là hình thức chụp ảnh phổi thường gặp nhất ở những bệnh nhân bị bệnh nặng, nhưng có thể khó phân biệt giữa tràn dịch, xẹp và đông đặc. Những bệnh lý này được điều trị rất khác nhau; Tràn dịch thường được dẫn lưu, xẹp được phục hồi với những thay đổi về tư thế và thông khí, còn đông đặc giúp phát hiện viêm phổi. Siêu âm giúp chẩn đoán dễ dàng hơn và nhanh hơn (Hình. 3)
- Mặt cắt: Mặt cắt trước và sau ở các trường phối phải và trái
- Chế độ: 2D
- Đơn vị: không có
- Đầu dò phased array hoặc đầu dò cong ở chế độ bụng hoặc phối
- Indicator hướng về phía đầu
- Càng nhiều trường phối được khảo sát, việc kiểm tra càng toàn diện
- Các trường phối sau đặc biệt quan trọng trong việc phân biệt giữa xẹp phối và tràn dịch
- Lưu một clip đại diện của từng trường phối
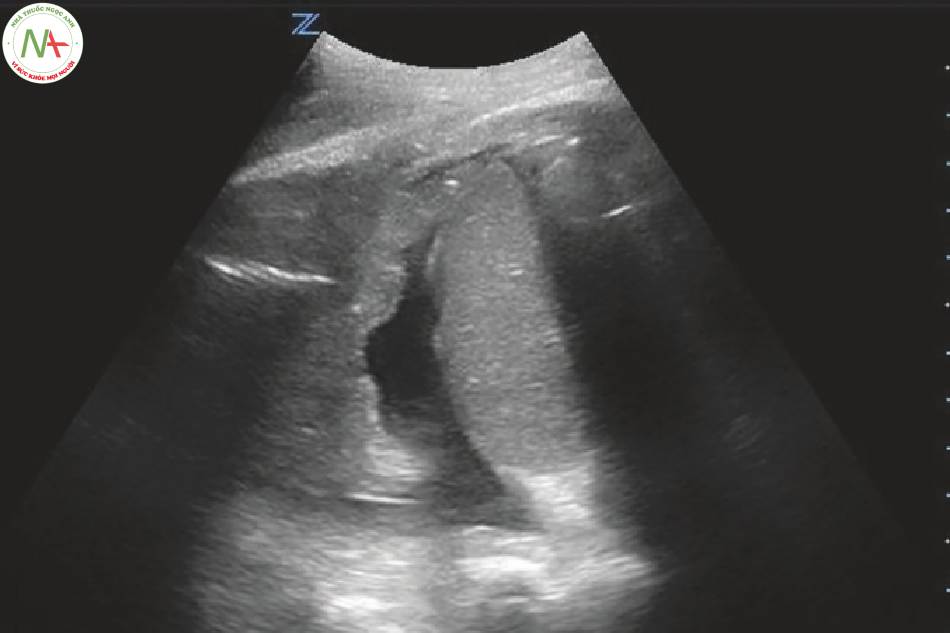
Tràn dịch màng phổi
- Tràn dịch màng phối sẽ xuất hiện dưới dạng vùng trống
âm giữa phối và cơ hoành (Hình 3 hình trên bên phải).
Xẹp phổi
- Phối dày đặc truyền tín hiệu siêu âm (Hình 3 Hình phía dưới bên trái, Video 1)
◦ Thể tích phối giảm
◦ Đồng nhất hơn sau đó là đông đặc
- Cải thiện với các thao tác huy động phế nang, thay đối tư thế
- Tràn dịch thường hiện diện
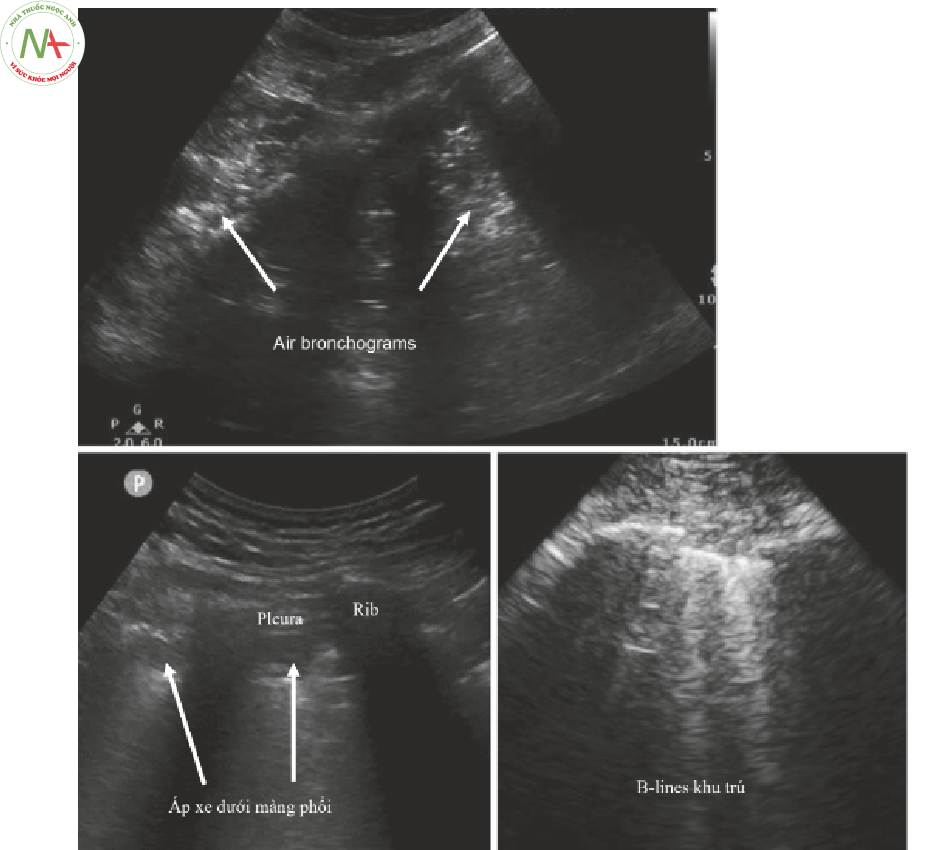
Đông đặc phổi (Hình. 4 và Video 2)
- Các dấu hiệu có thể lan tỏa, loang lố hoặc theo thùy.
- Các đường B-line được khu trú cho vùng quan tâm
- Đông đặc dưới màng phối và tụ dịch nhỏ (áp-xe)
◦ Màng phối vỏ sò (Scalloped pleural boarder)
- Nhu mô phối đặc hơn và ít đồng nhất hơn so với xẹp phối đơn giản
◦ Thể tích phối có thể tăng
- Có khí phế quản động (Dynamic air bronchograms)
◦Bong bóng có thể được thấy đang di chuyển trong các tiểu phế quản bị xẹp
- Mạch máu phối có thể được quan sát thấy trong phối bị xẹp với Doppler dòng màu
7 Tràn khí màng phổi
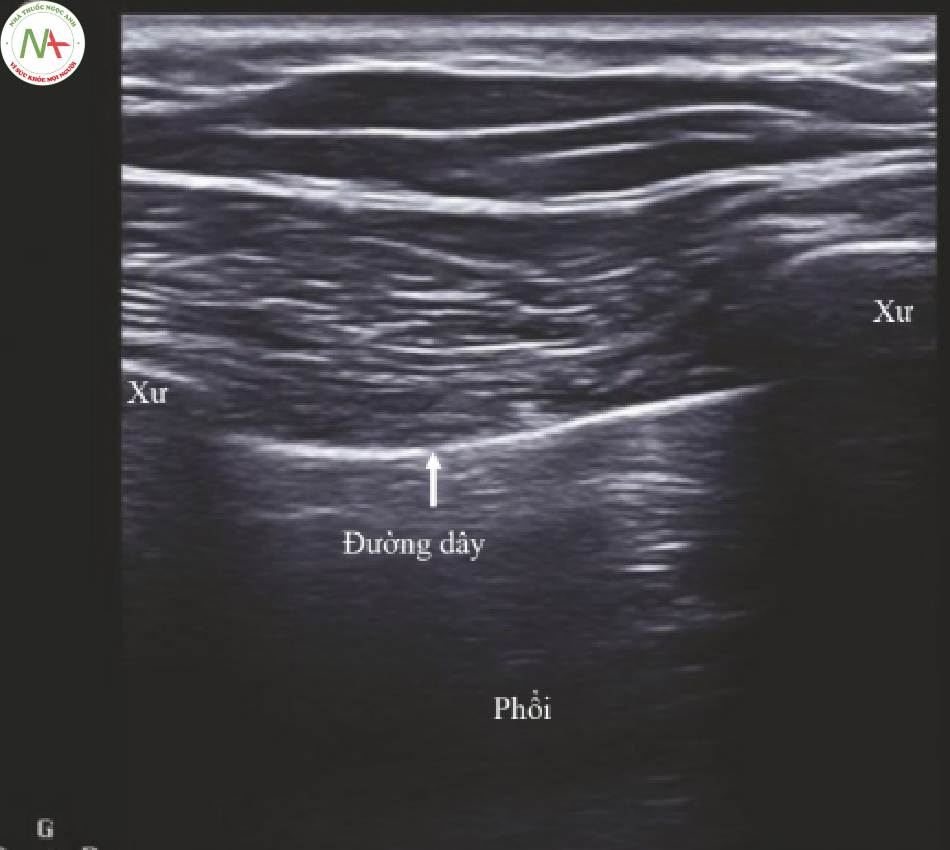
Tràn khí màng phối có thể xảy ra một cách tự nhiên, do thông khí cơ học, hoặc do các thủ tục. Tràn khí màng phối có thể được xác định một cách trực quan là không có chuyển động dọc theo đường màng phối. M-Mode nằm trên đường màng phối để giúp xác định chuyển động.
- Mặt cắt: vùng trên, trước, bên của phổi
- Chế độ: 2D
- Đơn vị: không có
- Sử dụng siêu âm đầu dò Linear chứng minh
- Đặt indicator hướng về phía đầu và đặt đầu dò ở giữa hai khoang gian sườn .
- Hình dung sự chuyển động của đường màng phổi đã được đặc trưng như đàn kiến đi theo một chuỗi hoặc như chuỗi ngọc trai (Hình. 4 và Video 3).
- Nếu không có chuyển động, hãy xem xét tràn khí màng phổi (Video 4).
- Điểm phổi (Lung point) rất đặc hiệu đối với tràn khí màng phổi bán phần (Video 5).
◦ Điểm chuyển tiếp giữa tràn khí màng phổi và phổi mở rộng
- Khu vực có thể nhìn thấy cả phổi trượt và không trượt
8 Đánh giá tràn khí màng phổi bằng M-Mode
- Cửa sổ: Trước, bên của phổi
- Chế độ: M-Mode
- Đơn vị: không có
- Sử dụng đầu dò siêu âm linear
- Đặt indicator hướng lên về phía đầu và đặt đầu dò ở giữa hai khoang gian sườn.
- Chọn chế độ M-mode để kích hoạt cursor M-Mode, đặt cursor qua đường màng phổi.
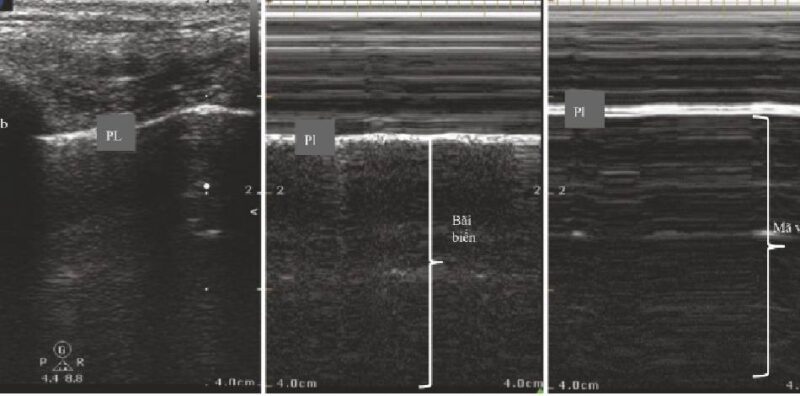
- Chọn lại chế độ M-mode lần nữa để trực quan hóa M- mode tracing (Hình 5)
- Một M-mode tracing bình thường được đặc trưng như một dấu hiệu bãi biển đầy cát (Hình. 6).
- Tràn khí màng phổi được đặc trưng như một dấu hiệu mã vạch.
9 Mẹo và gợi ý
- Khi sử dụng M-Mode để xác định tràn khí màng phổi, điều quan trọng là phải khớp với độ sâu của đường màng phổi từ hình ảnh 2D và M-Mode tracing.
◦ Cho phép xác định chính xác đường màng phổi
- Điều này đặc biệt quan trọng đối với những bệnh nhân có một lượng mô dưới da lớn/dày.
Đề nghị đọc
- Dietrich CF, Mathis G, Blaivas M, et al. Lung B-line artefacts and their use. J Thorac Dis. 2016;8(6): 1356-65.
- Mayo PH, Copetti R, Feller-Kopman D, Mathis G, Maury E, Mongodi S, Mojoli F, Volpicelli G, Zanobetti M. Thoracic ultrasonography: a narrative review. Intensive Care Med. 2019;45(9):1200-11. https:// doi.org/10.1007/s00134-019-05725-8. Epub 2019 Aug 15
- Mojoli F, Bouhemad B, Mongodi S, Lichtenstein D. Lung ultrasound for critically ill patients. Am J Respir Crit Care Med. 2019;199(6):701- 14. https://doi.org/10.1164/rccm.201802-0236CI. Erratum in: Am J Respir Crit Care Med. 2020;201(8): 1015. Erratum in: Am J Respir Crit Care Med. 2020;201(11):1454. PMID: 30372119.
Đánh giá áp lực nhĩ phải – Sagar B. Dave và Sarah B. Murthi
Viết tắt
CO Cardiac output
CVP Central venous pressure
D Diastole
MAP Mean arterial blood pressure
PASP Pulmonary artery systolic pressure
RA Right atrial pressure
RAP Right atrial pressure
S Systolic
SVR Systemic vascular resistance
1 Giới thiệu
Tăng áp lực nhĩ phải (RAP) có thể gây sung huyết tĩnh mạch dẫn đến phù nề mô. Bolus dịch liên tục sẽ làm tăng thêm RAP dẫn đến rối loạn chức năng cơ quan tác động đến tưới máu gan, ruột và thận bằng cách ức chế dẫn lưu tĩnh mạch. Tăng RAP rất khó phát hiện về mặt lâm sàng, đặc biệt là ở những bệnh nhân thở máy. Áp lực tĩnh mạch trung tâm (CVP) và ống thông động mạch phổi bị ảnh hưởng bởi áp lực đường thở trung bình khiến chúng không đáng tin cậy. Siêu âm là một sự thay thế thú vị. Chúng tôi sử dụng bằng chứng về RAP tăng cao và sung huyết tĩnh mạch như một dấu hiệu cho thấy dịch truyền đang trở nên có hại và thường hạn chế sử dụng khi chúng hiện diện. Làm thế nào để có được các phép đo này được thảo luận trong các chương tương ứng của chúng. Trong phần này, chúng tôi thảo luận về cách sử dụng chúng cùng nhau để đánh giá RAP và xác định xem có bị sung huyết tĩnh mạch hay không.
2 Ước tính RAP để tính toán SVR và
PASP
Ước tính RAP và CVP trong tính toán các chỉ số khác Áp lực tâm nhĩ phải và CVP được sử dụng trong các tính toán về sức cản mạch máu hệ thống (SVR) và áp lực tâm thu động mạch phổi (PASP).
- Ước tính RAP và CVP
◦ Không cùng một phép đo, nhưng thường rất gần về giá trị
◦ Khi thở máy, IVC có thể bị giãn ra, trong trường hợp đó chỉ sử dụng đánh giá thất phải (RV) và nhĩ phải (RA) bằng mắt. Hiệp hội Siêu âm tim Hoa Kỳ đề nghị sử dụng các thông số tương tự để ước tính 3, 8 và 15 mmHg. Chúng tôi cảm thấy 5, 10 và 15 dễ dàng hơn và phản ánh chính xác hơn rằng đó chỉ là một ước tính.
◦ Trái tim nhỏ có đổ đầy kém, IVC < 2 cm
5 mmHg
◦ Tim đẳng thể tích, IVC 1-2 cm
10 mmHg
◦ Trái tim tràn đầy, RA lớn, IVC > 2 cm
15 mmHg
◦ Hầu hết thời gian chúng tôi sử dụng 10 mmHg
Nó đơn giản hóa việc đánh giá
Tất cả những gì cần thiết là một ước tính sơ bộ
- Sức cản mạch máu (SVR), xem Chap. 10
◦ SVR = ((MAP-RAP)/CO) X 80
MAP = huyết áp động mạch trung bình
CO = cung lượng tim
- Áp lực tâm thu động mạch phổi (PASP), xem Chap. 13 •
◦ PASP = 4 (TRjetvmax)2 + RAP
TVjetvmax = lưu lượng vận tốc cực đại của tia trào ngược van ba lá
- Sử dụng các phép đo
◦ Một số được tạo ra, nhưng tất cả các đánh giá siêu âm nên được coi là bán định lượng hơn là chính xác
◦ Đối với SVR, tốt hơn nên nghĩ về nó như
Có khả năng giãn mạch
Có khả năng bình thường
Có khả năng co mạch
◦ Đối với PASP, tốt hơn nên nghĩ về nó như
Có khả năng bình thường
Có khả năng tăng
Có khả năng cao
Phát hiện sung huyết tĩnh mạch từ RAP tăng cao
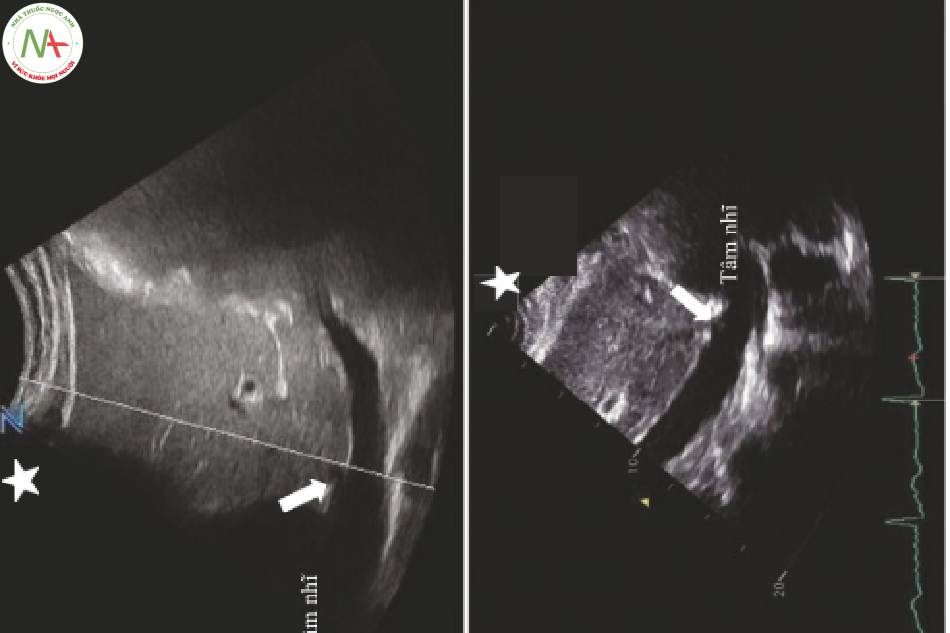
Thay đổi tĩnh mạch (Hình. 1)
- Tĩnh mạch gan là gần nhất với RA và là phép đo RAP trực tiếp nhất
- Tĩnh mạch cửa là sau gan và đánh giá áp lực tĩnh mạch nội tạng
◦ Bệnh gan giai đoạn cuối hoặc bất kỳ bệnh lý nào gây tăng áp cửa có thể gây ra “portal pulsatility”
■ Không phải là dấu hiệu của RAP tăng cao
- Tĩnh mạch thận đánh giá sung huyết tĩnh mạch ở thận
◦ Một khi tổn thương/suy thận hiện diện, nó có thể không phản ánh RAP
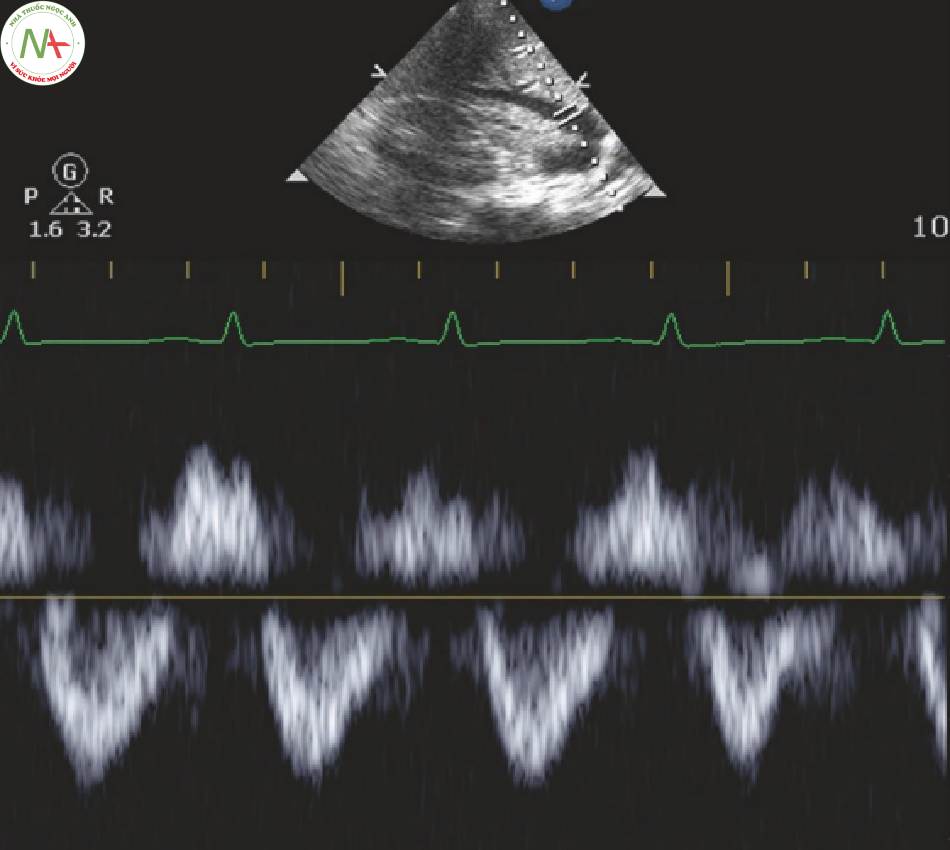
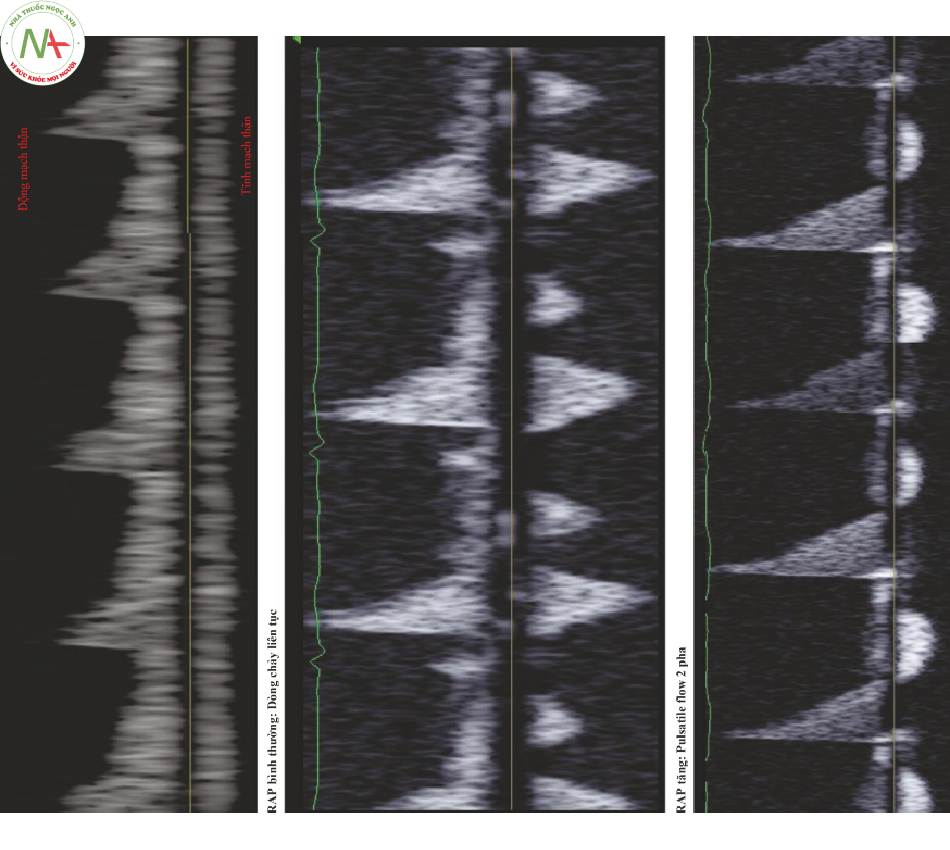
Tĩnh mạch gan (Hình. 2)
- Áp lực bình thường
◦ Tâm thu (S) > Tâm trương (D), cả hai đều thấp hơn đường cơ sở
◦ Dòng nhĩ co (a) nằm trên đường cơ sở
Trào ngược, trở lại tĩnh mạch gan
Không phải lúc nào cũng được nhìn thấy
◦ Sử dụng dải nhịp ECG (Hình 1, bảng B) để xác định sóng S đứng ngay sau QRS
D đứng sau S
- Rơi sau chữ T
◦Phương pháp thay thế
Tìm sóng a phía trên đường cơ sở
- S nằm ngay sau a
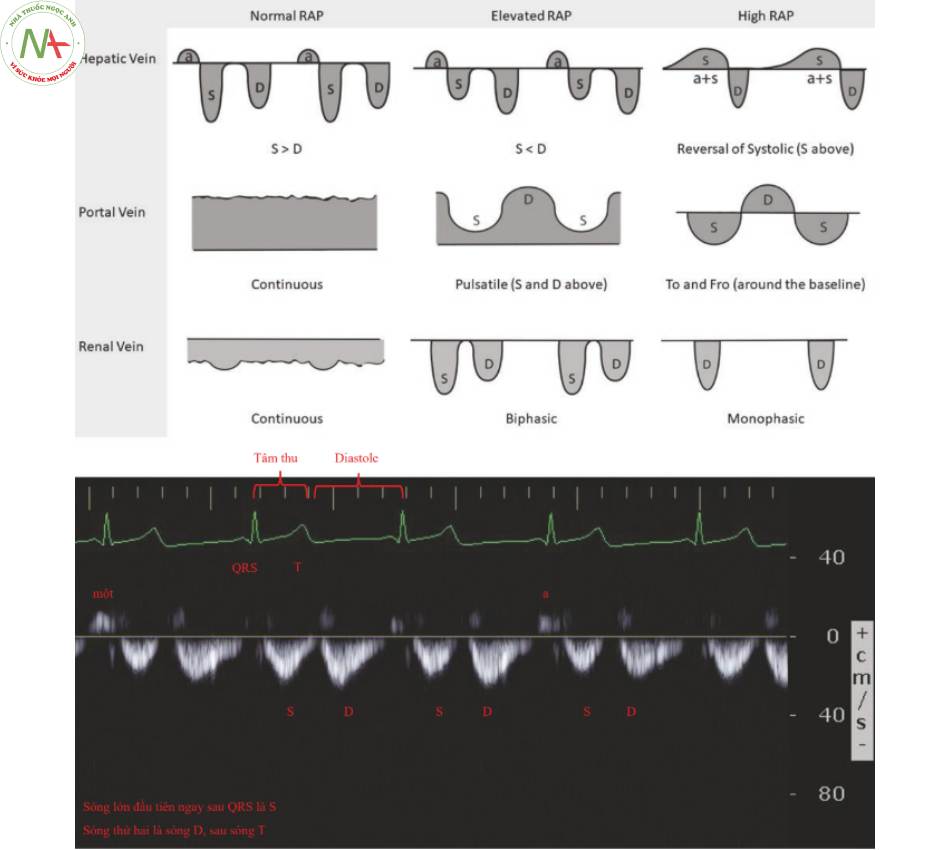
- D đứng sau S
- Nhược điểm
◦ Không thể trong rung nhĩ
◦ Thường khó phân biệt với nhiễu
- Khi áp lực tâm nhĩ tăng lên
◦ S = D
- RAP tăng cao
◦ S < D
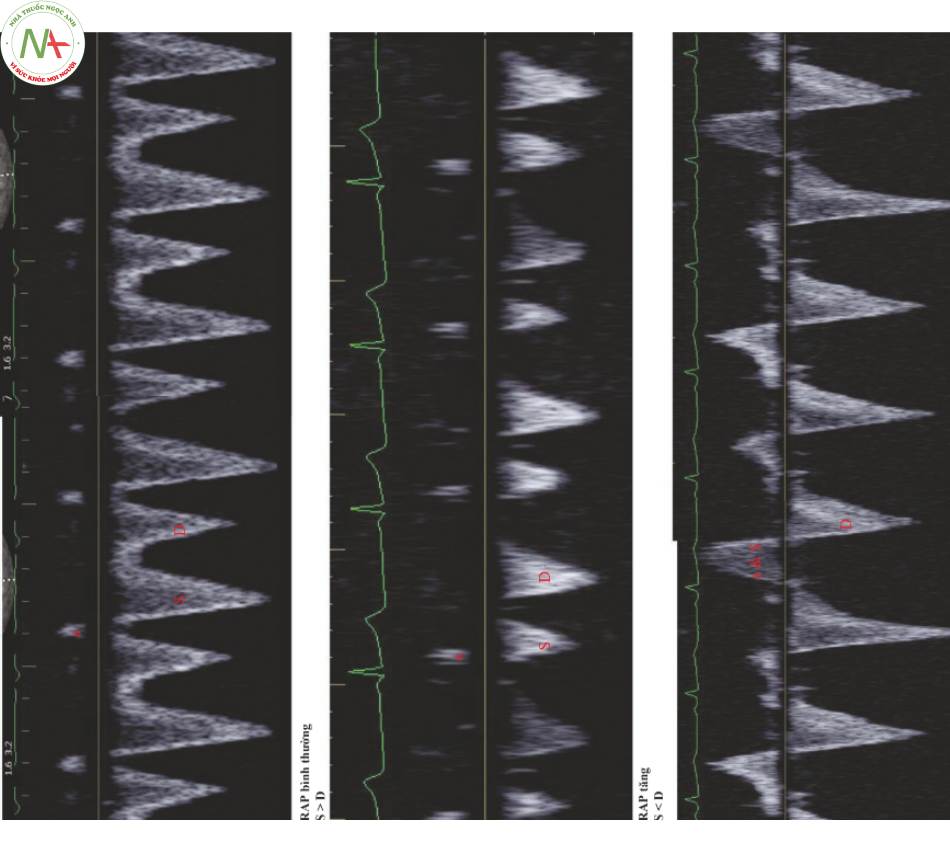
- RAP cao
◦ Dòng chảy trào ngược trở lại tĩnh mạch gan
◦ S lật phía trên đường cơ sở và thường hợp nhất với sóng a
Tĩnh mạch cửa (Hình. 3)
- Bình thường
◦ Dòng chảy liên tục
◦ Phía trên đường cơ sở
- Áp lực cửa tăng
◦ Pulsatile flow
◦ Thay đổi > 30%, đánh giá bằng mắt hoặc đo lường
■ Giảm trong tâm thu
◦ Phía trên đường cơ sở
- Áp lực cửa cao
◦ Dòng chảy trào ngược tâm thu
◦ Quấn quanh đường cơ sở
◦ Còn được gọi là dòng chảy đi đi lại lại (to-and-fro flow)
Tĩnh mạch thận (Hình. 4)
- Bình thường
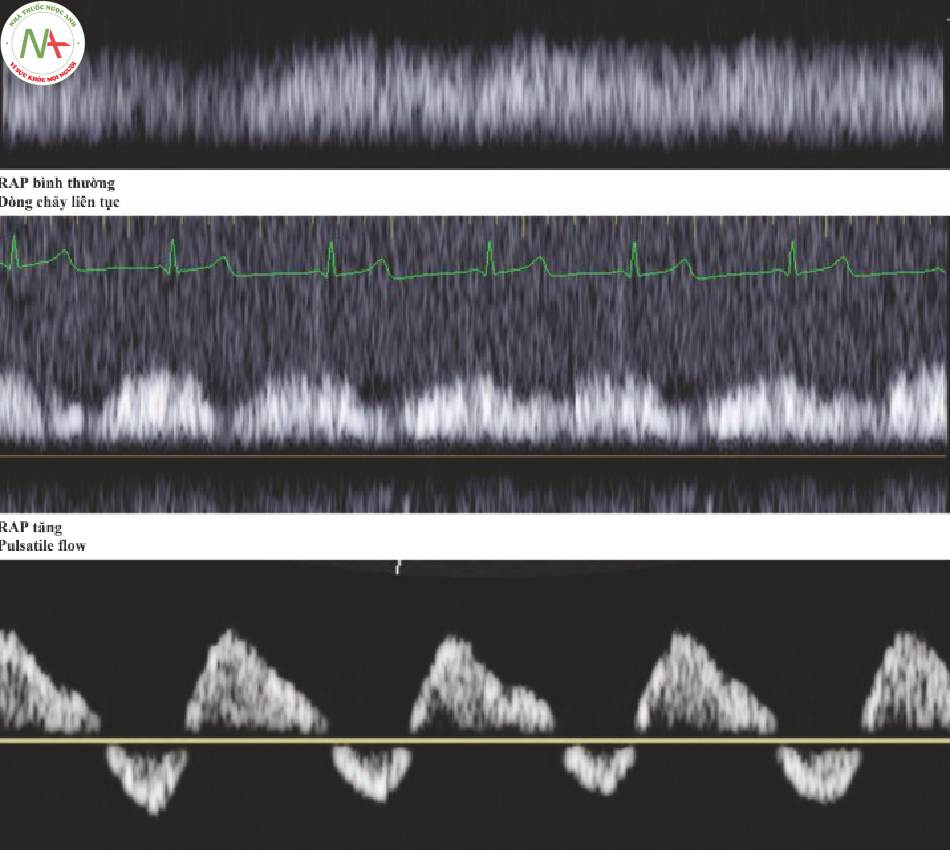
◦ Dòng chảy liên tục
- Khi áp lực tâm nhĩ tăng lên
◦ T rở thành pulsatile
- Tăng
◦ Dòng chảy hai pha, S > D
◦ Khi tăng hơn nữa S < D
- Cao
◦ Dòng chảy đơn pha
■ Không có dòng chảy tĩnh mạch trong tâm thu
Gần đây chúng tôi đã hoàn thành một nghiên cứu (Spiegel và cộng sự) và nhận thấy rằng những thay đổi về dòng chảy ở gan đã dự đoán các biến cố bất lợi nghiêm trọng cho thận ở ở mức độ lớn hơn so với cửa. Mặc dù thận có xu hướng dự đoán, nhưng nó không đạt được ý nghĩa lâm sàng trong quần thể ICU nói chung. Những nghiên cứu khác đã tìm thấy dòng chảy cửa và thận được xác nhận ở các đối tượng phẫu thuật tim (Beaubien-Souligny và cộng sự). Chúng tôi là khoa ICU có nhiều bệnh nguy kịch với tỷ lệ rối loạn chức năng gan và thận tồn tại từ trước cao có thể làm phức tạp những đánh giá đó.
Chúng tôi thường xuyên đo cả dòng chảy gan và cửa để đánh giá tình trạng sung huyết. Nói chung, chúng tôi hạn chế dịch và xem xét lợi tiểu khi các dấu hiệu sung huyết hiện diện ngay cả khi có hạ huyết áp. Gần đây, chúng tôi đã ngừng đánh giá dòng chảy thận một cách thường quy vì tỷ lệ suy thận cao ở bệnh nhân của chúng tôi và việc đo lường rất khó thực hiện. Nhưng chúng tôi nghĩ rằng đây là một số liệu quan trọng có thể hữu ích trong việc tối ưu hóa sự tưới máu để ngăn ngừa tổn thương thận, đặc biệt là trong giai đoạn đầu của sốc.
4 Các đánh giá khác
- Chức năng tâm trương tâm thất phải
Rối loạn chức năng tâm trương thất phải có thể dẫn đến RAP tăng cao; xem Chap. 11 Để biết thêm chi tiết.
- IVC
Các tài liệu tim mạch dựa nhiều vào IVC như một thước đo đại diện cho RAP. Chúng tôi đã nhận thấy nó không đáng tin cậy trong ICU. Thông khí áp lực dương và phẫu thuật ngực- bụng đều dẫn đến IVC giãn với độ xẹp có thể thay đổi, ngay cả trong những trái tim nhỏ có đổ đầy kém với chức năng thất phải bình thường (Bảng 1). Ngoài ra, hầu hết các bệnh nhân ICU không thể thực hiện hít thở tiêu chuẩn.
- Đặt ở chế độ M-mode, cho phép bệnh nhân hít vào, thở ra, và hít vào nhanh hoặc mạnh
Bảng 1 Thông khí áp lực dương, phẫu thuật bụng và ngực, và IVC giãn
| Bình thườngRAP 3 mmHg | Trung gian RAP 8-15 mmHg | CaoRAP 15 mmHg | |
| Đường kính IVC | <21 mm | >21 mm | >21 mm |
| IVC xẹp | >50% | >50% | <50% |
◦ Đo cách RA 2 cm, hoặc ngay từ tĩnh mạch gan
- Không được xác nhận là thước đo RAP ở bệnh nhân thở máy áp lực dương.
- Không thể thực hiện như mô tả ở hầu hết các bệnh nhân nặng
- Những cân nhắc đặc biệt
- Các phép đo mất độ chính xác với rối loạn nhịp tim, bệnh van tim và thở máy
- IVC có thể bị giãn giả tạo ở các vận động viên và bệnh nhân thở máy
- Áp lực cửa tăng cao do bệnh gan giai đoạn cuối có thể gây ra portal pulsatility
- Định giá thận có thể được quy cho tắc nghẽn đường niệu
- Không có một đánh giá nào trong tất cả các tình huống lâm sàng đã được xác nhận hoặc có thể tái lập mạnh mẽ. Điều quan trọng là sử dụng nhiều phép đo phù hợp với tình huống lâm sàng cụ thể.
Đề Nghị Đọc
- Beaubien-Souligny W, Benkreira A, Robillard P, Bouabdallaoui N, Chassé M, Desjardins G, Lamarche Y, White M, Bouchard J, Denault A. Alterations in portal vein flow and intrarenal venous flow are associated with acute kidney injury after cardiac sur¬gery: a prospective observational cohort study. J Am Heart Assoc. 2018;7(19):e009961.https://doi.org/10.1161/JAHA.118.009961. PMID: 30371304; PMCID: PMC6404886
- Lang RM, Badano LP, Mor-Avi V, Afilalo J, Armstrong A, Ernande L, Flachskampf FA, Foster E, Goldstein SA, Kuznetsova T, Lancellotti P, Muraru D, Picard MH, Rietzschel ER, Rudski L, Spencer KT, T sang W, Voigt JU. Recommendations for cardiac chamber quantifi-cation by echocardiography in adults: an update from the American Society of Echocardiography and the European Association of Cardiovascular Imaging. J Am Soc Echocardiogr. 2015;28(1): 1-39. e14. https://doi.org/10.1016/j.echo.2014.10.003.
- Spiegel R, Teeter W, Sullivan S, Tupchong K, Mohammed N, Sutherland M, Leibner E, Rola P, Galvagno SM Jr, Murthi SB. The use of venous Doppler to predict adverse kidney events in a gen¬eral ICU cohort. Crit Care. 2020;24(1):615. https://doi.org/10.1186/ s13054-020-03330-6. PMID: 33076961; PMCID: PMC7574322 102
Các case lâm sàng – Alexis Salerno, Daniel J. Haase và Sarah B. Murthi
Viết tắt
AP 4Apical four chamber
AP 5Apical five chamber
AS Aortic stenosis
AVA Aortic valve area
CT Computerized tomography
CWD Continuous wave Doppler
E Early diastolic flow
EF Ejection fraction
LVOT Left ventricular outflow tract
MV Mitral valve
PE Pulmonary embolus
PLA Parasternal long axis
PSA Parasternal short axis
PWD Pulsed wave Doppler
RV Right Ventricle
SVR Systemic vascular resistance
TAPSE Transannular systolic excursion
TEE Transesophageal echocardiography
TR Tricuspid regurgitant jet
TV Tricuspid regurgitant jet
Vmax Maximum velocity
VTI Velocity time integral
1 Giới thiệu
Ngoài việc cung cấp thông tin về chức năng tim, tình trạng thể tích và sức cản mạch máu, siêu âm POCUS có thể phát hiện bệnh lý giải phẫu đe dọa tính mạng. Trong chương này, chúng tôi trình bày một số ví dụ được điều chỉnh từ những bệnh nhân thực tế, trong đó những dấu hiệu bệnh lý là cần thiết trong việc xác định quá trình điều trị.
2 Trường hợp 1: Chèn ép tim
Một phụ nữ 50 tuổi bị ung thư vú đang hóa trị được nhập viện để kiểm tra sốt. Mười hai giờ sau khi nhập viện, cô ấy thở nhanh và nhịp tim nhanh nên được chuyển đến ICU. Khi đánh giá, cô ấy khó chịu, vã mồ hôi và suy hô hấp. Nghe phổi chỉ cho thấy ít ran ở đáy. Siêu âm được thực hiện để đánh giá nguyên nhân gây suy hô hấp của bệnh nhân. Mặt cắt dưới mũi ức cho thấy tràn dịch màng ngoài tim lượng nhiều, tim lắc lư và thất phải xẹp trong thì tâm trương. Dựa trên bối cảnh lâm sàng và siêu âm tim, bệnh nhân được chẩn đoán chèn ép tim.
Kết luận trường hợp Bệnh nhân vẫn duy trì huyết động không đổi. Nhóm ICU chuẩn bị đặt ống dẫn lưu màng ngoài tim nếu cần và tham khảo ý kiến bác sĩ tim mạch. Bệnh nhân được đưa đến phòng thông tim để đặt dẫn lưu màng ngoài tim, sau đó các triệu chứng của cô ấy hết.
Điểm giảng dạy Trái tim có thể di chuyển vì tràn dịch, và bạn sẽ cần phải điều chỉnh vị trí siêu âm. Xác định vị trí trái tim và định hướng lại bản thân, sau đó điều chỉnh đầu dò để xem các khu vực quan tâm.
Năm dấu hiệu siêu âm của chèn ép tim: Không dấu hiệu nào có độ nhạy và độ đặc hiệu cao. Chẩn đoán được thực hiện dựa trên sự kết hợp của các dấu hiệu, bối cảnh lâm sàng và thay đổi theo thời gian. Một bệnh nhân không ổn định với một dấu hiệu có thể cần dẫn lưu, trong khi một bệnh nhân ổn định với cùng một dấu hiệu đó có thể được theo dõi và siêu âm nối tiếp.
1. Tràn dịch màng ngoài tim (Hình 1)
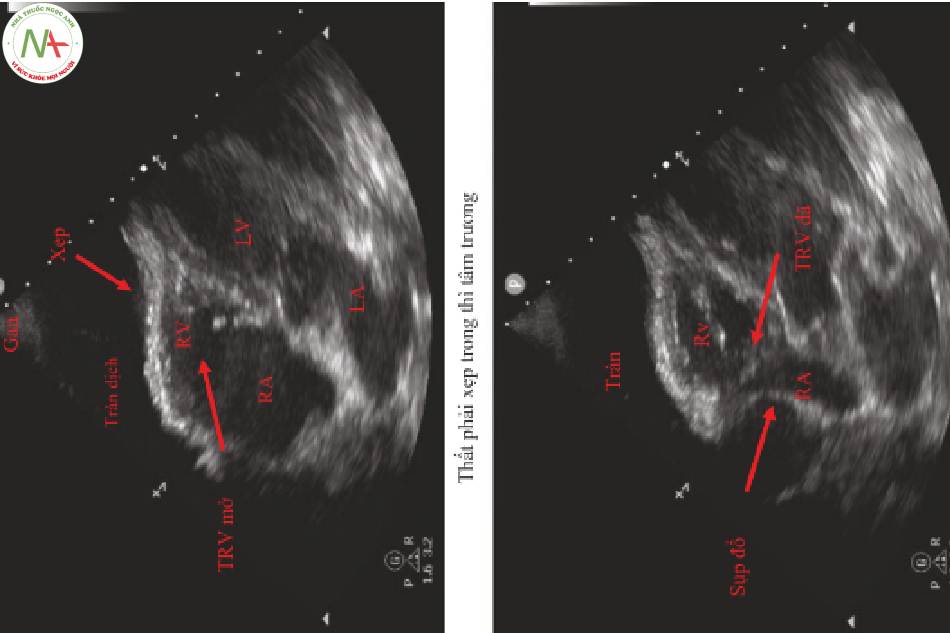
- Tràn dịch màng ngoài tim có thể do chấn thương, nhiễm trùng và bệnh ác tính. Trên siêu âm, tràn dịch màng ngoài tim biểu hiện như một khoang trống âm giữa tim và màng ngoài tim.
- Tính chất cấp tính của tràn dịch màng ngoài tim quan trọng hơn so với kích thước của tràn dịch.
- Với tràn dịch màng ngoài tim lớn, tim thường lắc lư.
2. Tâm thất phải (RV) Xẹp trong thì tâm trương
- Xẹp RV thì tâm trương là đặc hiệu cho chèn ép tim
- Đánh giá 2D (Hình 1 bảng trên và Video 1)
(i)Lưu một video clip và cẩn thận tua lui tới. Tìm kiếm xẹp thành tự do RV trong khi van ba lá đang mở. Xem như tâm thất đang lấp đầy. Tìm kiếm một vết lõm (indent) bất cứ nơi nào trên thành tự do bị gây ra bởi tràn dịch.
(ii)Trong tâm thu, thành RV sẽ co lại, và tràn dịch trông lớn hơn. Đây không phải là tamponade.
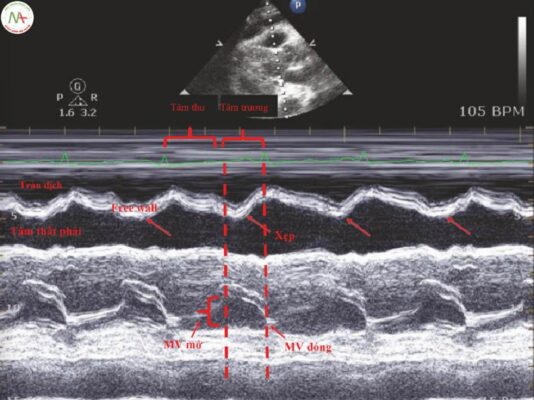
- Đánh giá M-Mode (Hình 2)
(i)Đặt cursor lên RV và van hai lá ở mặt cắt cạnh ức trục dài (PLA). Đánh giá M-Mode tracing để xem liệu sự xẹp RV có xảy ra khi van hai lá đang mở hay không.
1.Sử dụng đánh giá 2D để hướng dẫn nơi bạn đặt cursor
(ii)Phương pháp thay thế: mắc ECG và tìm kiếm sự xẹp trong tâm trương: giữa sóng T và QRS. Sự xẹp sớm sẽ xuất hiện ngay trước hoặc ngay trên QRS.
Nhĩ phải (RA) Xẹp trong tâm thu (Hình 1 bảng phía dưới)
- Xẹp RA thì tâm thu là dấu hiệu sớm của chèn ép tim.
- Tua tới tua lui cẩn thận clip 2D và tìm kiếm sự xẹp nhĩ phải trong khi van ba lá được đóng lại.
4.IVC giãn
- Do áp lực nhĩ phải tăng cao, IVC trở nên giãn với sự biến thiên theo hô hấp tối thiểu.
(i) Tuy nhiên, đây là một dấu hiệu phổ biến ở bệnh nhân thở máy và cần được diễn giải trong bối cảnh lâm sàng.
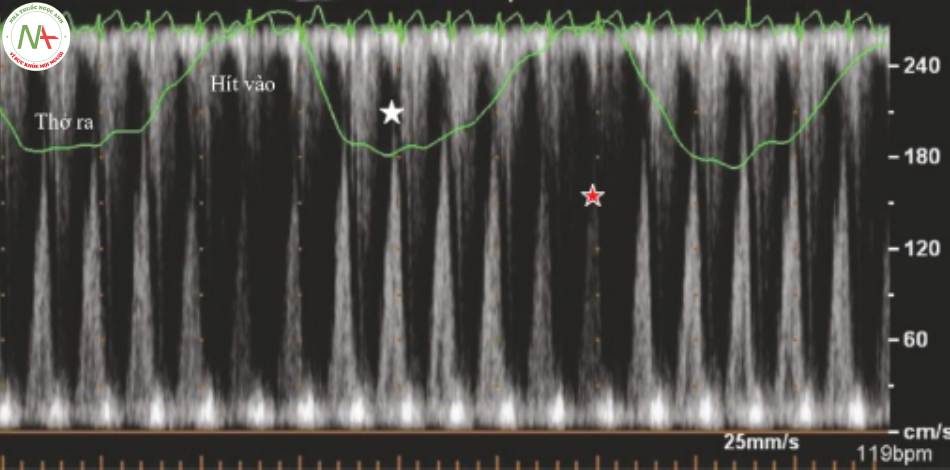
5.Biến thiên theo hô hấp của các kiểu dòng chảy vào van hai lá (MV) và van ba lá (TV) (Hình 3)
- Dấu hiệu ít nhạy cảm nhất đối với chèn ép tim
- Lý tưởng nhất là mắc điện cực hô hấp và ECG.
- Ở mặt cắt AP4, đặt điểm đánh dấu chỉ xa PWD đến van hai lá hoặc van ba lá.
- Giảm tốc độ quét xuống khoảng 25 mm / giây để xem nhiều nhịp hơn trên một màn hình.
- Đo vận tốc tối đa và vận tốc tối thiểu theo hô hấp (thay đổi / tối đa).
- Vận tốc dòng vào MV giảm 25% tương quan với chèn ép tim.
- Vận tốc dòng vào TV giảm 40% tương quan với chèn ép tim.
- Nó không có giá trị trong rung nhĩ và rối loạn nhịp tim khác.
Cảnh báo quan trọng: Nếu màng ngoài tim bị thủng do chấn thương hoặc phẫu thuật tim, máu có thể tụ lại ở những khu vực bất thường và khó nhìn thấy. Cũng vậy, cục máu đông có giống mật độ như tim và gan nên có thể khó phân biệt trên siêu âm. Siêu âm tim qua thực quản (TEE) và chụp cắt lớp vi tính (CT) có thể hữu ích trong việc này. Bối cảnh lâm sàng là cốt yếu.
3 Trường hợp 2: Thuyên tắc phổi
Một người đàn ông 60 tuổi có tiền sử tăng huyết áp bị khó thở khi đang nằm ở khoa chấn thương sau khi phẫu thuật xương chày. Khi thăm khám, anh ta có nhịp tim nhanh, thở nhanh và giảm oxy máu. Siêu âm tại giường được thực hiện. Mặt cắt AP4 cho thấy một RV giãn và TAPSE là 14 mm. Ngoài ra còn có vô động thành tự do RV trừ vùng mỏm phù hợp với dấu hiệu McConnell (Video 2).
Kết luận trường hợp: Siêu âm đã tìm thấy một RV lớn với các dấu hiệu phù hợp với suy cấp tính. Dựa trên bối cảnh lâm sàng và siêu âm, chống đông được bắt đầu với nghi ngờ thuyên tắc phổi (PE), sau đó được xác nhận bằng chụp CT mạch máu.
Điểm giảng dạy: Siêu âm là không nhạy hay đặc hiệu cho các PEs nhỏ. Tuy nhiên, nó có thể rất hữu ích trong việc phát hiện massive và sub-massive PE gây ra sự mất ổn định huyết động.
Năm dấu hiệu của thuyên tắc phổi
1.Thất phải giãn (Hình.4 Hình phía trên)
- Tỷ lệ tử vong trong thuyên tắc phổi cấp tính tăng lên khi tỷ số đường kính RV/LV gần bằng 1.
- Đo đường kính của tâm thất ngay phía trên van hai lá và ba lá trên mặt cắt AP4.
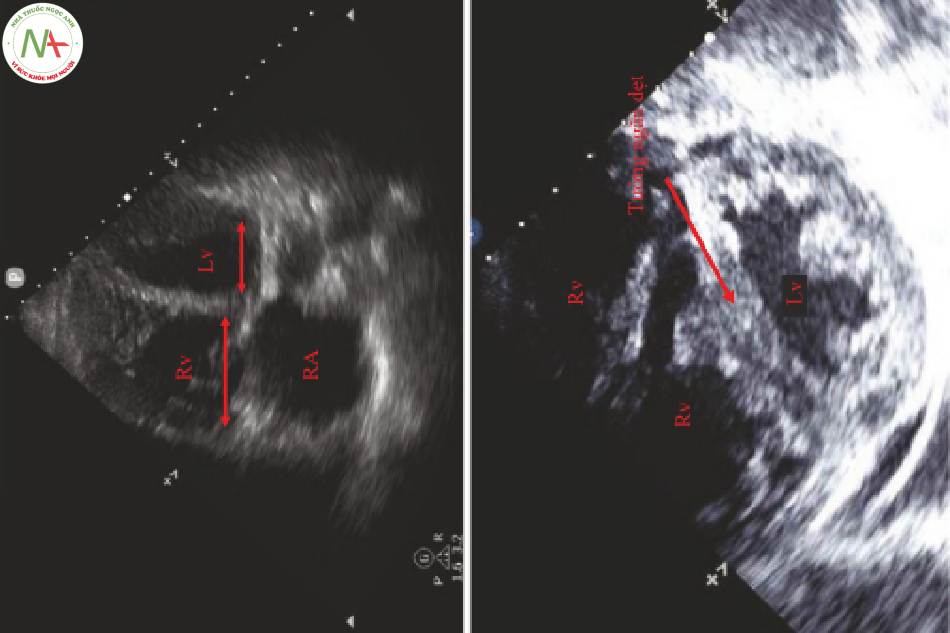
2.D-Sign (Hình 4 Hình phía dưới)
- Trên trục ngắn cạnh ức (PSA) xem ở ngang mức của các cơ nhú, nhìn vào vách liên thất.
- Trong PE cấp tính, vách liên thất phẳng do sự uốn cong của RV làm cho LV có hình dạng chữ D.
3.Dấu hiệu McConnell
- Rất nhạy đối với PE cấp tính
- Vô động thành tự do RV trừ vùng đỉnh (Video 2)
4.TAPSE thấp
- Trong thuyên tắc phổi cấp tính, TAPSE < 17 mm là mối lo ngại cho thuyên tắc phổi diện rộng hoặc khá rộng gây ra suy tim phổi. Phép đo TAPSE được mô tả trong Chap. 12.
5.Dấu hiệu 60/60 (Hình 5)
- Gradient áp lực tối đa (maxPG) qua van 3 lá (TR) >60 mmHg và PAT (pulmonary acceleration time) <60 msec với một khía giảm tốc độ giữa thì tâm thu là đáng lo ngại đối với PE cấp tính.
- TR maxPG = 4 (vận tốc TR tối đa) 2
(i)Hầu hết các hệ thống siêu âm có một gói tính toán bao gồm tự động hiển thị TR maxPG khi vận tốc tối đa được đo.
(ii)Gradient + áp lực tâm nhĩ phải được sử dụng để tính áp lực động mạch tâm thu, được mô tả trong Chap. 13.
- Đối với dấu hiệu 60/60 trong PE, TR maxPG được sử dụng, không phải áp lực động mạch phổi tâm thu ước tính.
- Để đo PAT, hãy lấy PSA ở van động mạch chủ và đặt Doppler xung qua van ĐM phổi (Hình. 5, tấm dưới). Đo khoảng thời gian từ khi bắt đầu dòng chảy phổi đến vận tốc cực đại; xem Chap 13 Để biết chi tiết.
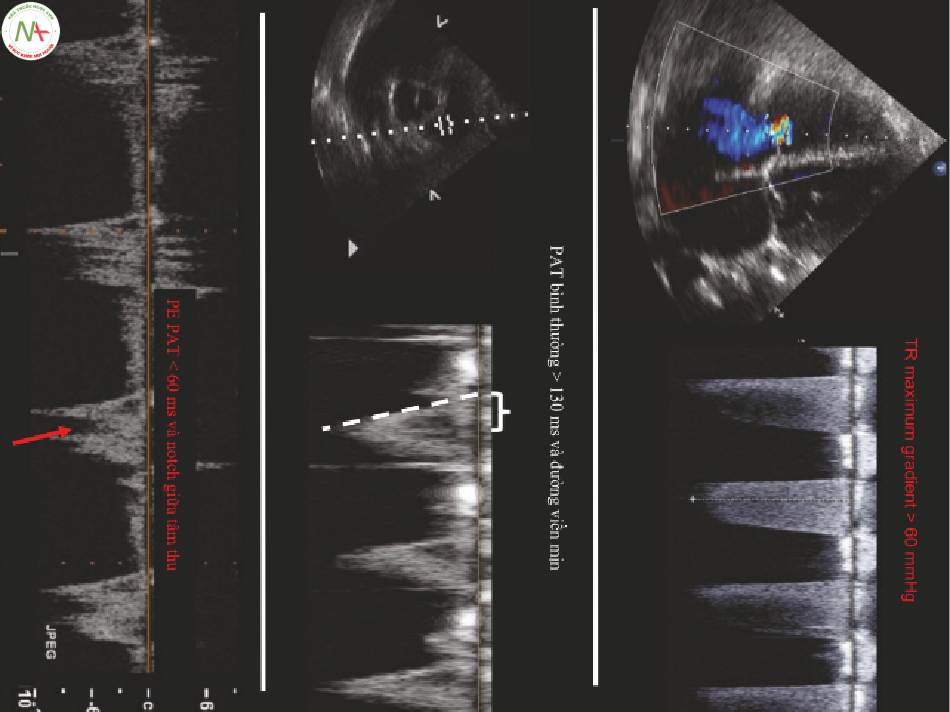
Hình giữa: Đo thời gian gia tốc phổi (PAT: pulmonic acceleration time). Từ PSA ở van động mạch chủ, sử dụng Doppler xung để đo lưu lượng phổi. Thời gian tăng tốc là từ khi bắt đầu dòng chảy đến đỉnh; >130 msec là bình thường.
Hình phía dưới: PAT trong PE; PAT < 60 ms, và thường có một notch giữa tâm thu (mũi tên màu đỏ)
4 Trường hợp 3: Viêm phổi do COVID-19
Một phụ nữ 57 tuổi mắc bệnh phổi tắc nghẽn mãn tính và suy tim sung huyết đến khoa cấp cứu vì sốt và khó thở. Bệnh nhân bị giảm oxy máu là 80% với khí trời. Cô ấy nói rằng cô ấy cũng bị nôn mửa và tiêu chảy trong 3 ngày qua. Siêu âm được thực hiện để đánh giá chức năng phổi và tim của bệnh nhân.
Kết luận trường hợp Bệnh nhân được thở HFNC, độ bão hòa oxy được cải thiện. Cô ấy được bắt đầu sử dụng dexamethasone và nhập viện. Test COVID-19 dương tính.
Điểm giảng dạy Nhiều dấu hiệu siêu âm đặc hiệu cho COVID-19 hiện diện trong các bệnh viêm phổi do vi rút và vi khuẩn khác; tuy nhiên, mật độ là khác nhau. Trong khi siêu âm không thể được sử dụng để chẩn đoán COVID, nó có thể xác định nhóm bệnh có nguy cơ cao. Ngoài ra nó có thể giúp xác định gánh nặng của tổn thương phổi và dự đoán những người có nhiều khả năng tiển triển bệnh nặng.
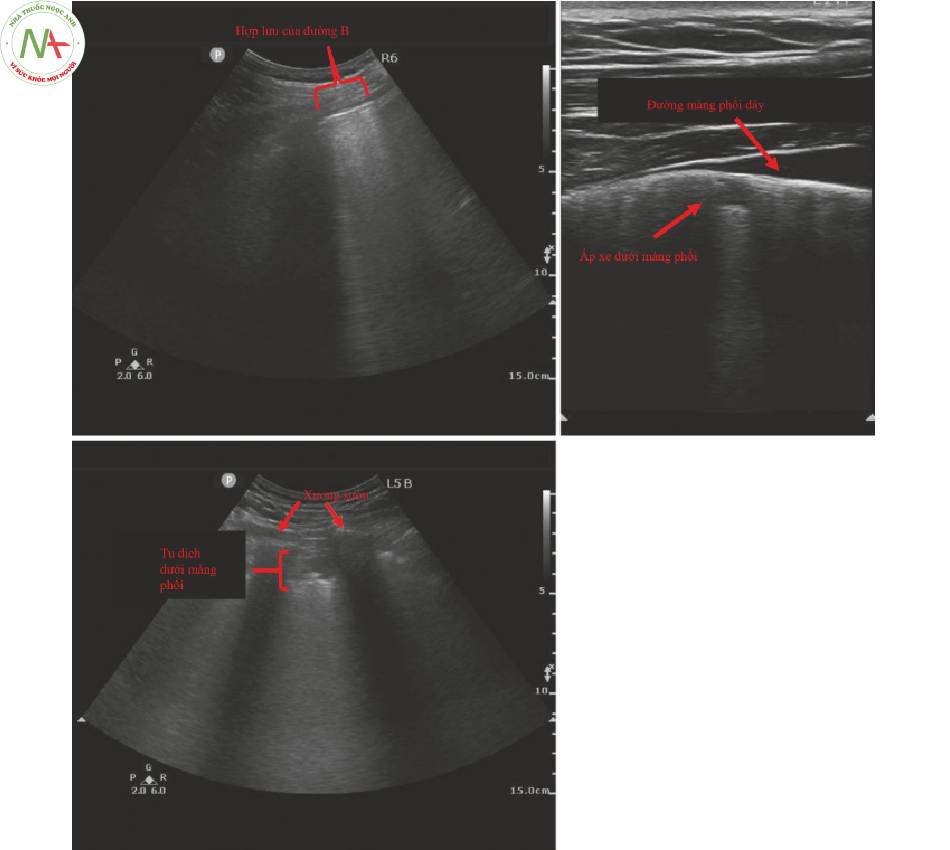
Ba dấu hiệu siêu âm của viêm phổi COVID-19
1.Chùm B-lines (Hình 6, phía trên bên trái)
- B-lines là một dấu chỉ của dịch kẽ.
- B-lines trong viêm phổi do COVID-19 là rộng so với các B-lines bình thường.
- B-lines được tìm thấy ở nhiều thùy phổi nhưng thường gặp hơn ở thùy bên sau.
2.Đường màng phổi không đều (Hình 6, phía trên bên phải)
- Như với viêm phổi do vi khuẩn, COVID-19 sẽ cho thấy một đường màng phổi chạy không đều, được quan sát thấy rõ nhất bằng cách sử dụng đầu dò linear.
- Các áp xe dưới màng phổi tròn nhỏ thường được thấy.
3.Tụ dịch dưới màng phổi (Hình 6 bảng phía dưới)
- Tụ dịch dưới màng phổi sẽ biểu hiện dưới dạng các ảnh giả tăng âm khu trú sâu đến đường màng phổi.
- Chúng có thể được nhìn thấy bằng cách sử dụng đầu dò linear hoặc curvilinear, nhưng đầu dò curvilinear cho phép nhìn thấy nhiều phổi hơn.
5 Trường hợp 4 Hẹp động mạch chủ nặng
Một nam giới 76 tuổi hậu phẫu cắt bỏ đại tràng sigma do viêm túi thừa, có nhịp tim nhanh, khó thở và hạ huyết áp 24 giờ sau khi được rút NKQ. Siêu âm tim POCUS chăm sóc được thực hiện để đánh giá chức năng tim và tình trạng thể tích. Hẹp động mạch chủ được phát hiện. Phân suất tống máu LV EF là > 70%. Không thấy B-lines trên hình ảnh phổi (Hình 7 và Video 3).
Doppler xung (PWD) và Doppler liên tục (CWD) được thực hiện. Hẹp động mạch chủ nặng (AS) được xác nhận (Hình 8).
Kết luận trường hợp Tình trạng hô hấp của bệnh nhân tiếp tục suy giảm, và đặt nội khí quản được lên kế hoạch. Một đường động mạch được đặt, một bolus dịch được chỉ định, và bắt đầu phenylephrine. Etomidate được sử dụng làm thuốc khởi mê và anh ta được đặt NKQ an toàn.
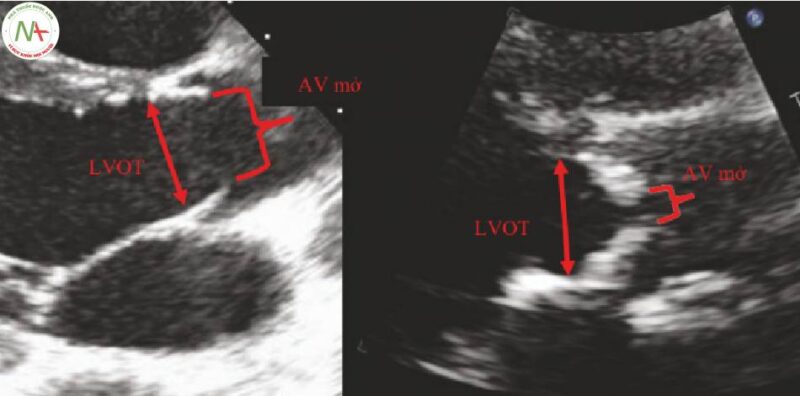
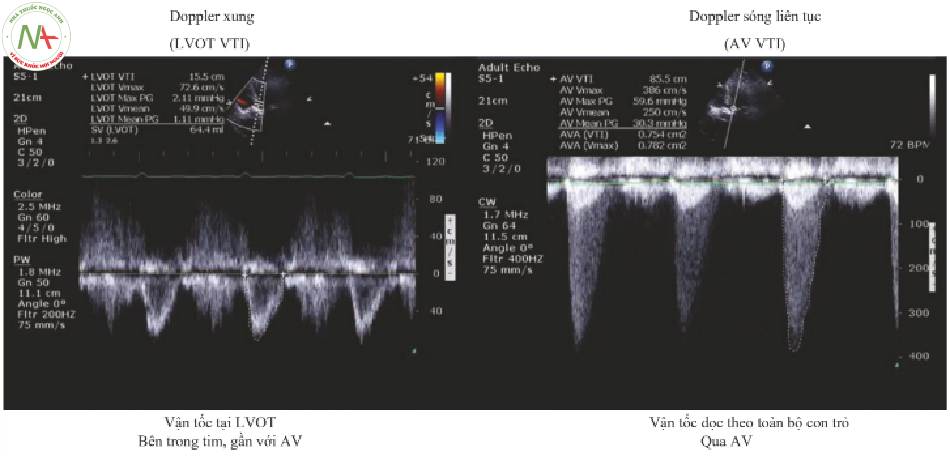
Bác sĩ tim mạch hội chẩn đề nghị thay van động mạch chủ qua ống thông theo chương trình.
Điểm giảng dạy: Phát hiện và phân độ AS
- Kiểm tra kỹ càng van động mạch chủ trong mặt cắt PLA và AP5 là những yếu tố quan trọng trong việc phát hiện AS.’
◦ Trong PLA, sử dụng zoom chủ động để phóng đại van và kiểm tra kỹ việc mở và đóng van.
AS từ trung bình đến nặng không phải là một dấu hiệu khó nhận thấy; van biểu hiện hẹp và các lá van hầu như không mở.
◦ Áp dụng Doppler dòng màu trên van trong cả hai mặt cắt.
Tìm kiếm một sự thu hẹp trong cột dòng chảy tại van.
◦ Nếu có AS, thì thể tích nhát bóp không thể được đánh giá bằng siêu âm.
■ Van động mạch chủ hẹp là khu vực hẹp nhất trong cột dòng chảy của máu không phải là đường ra thất trái (LVOT).
Nếu bạn không có chuyên môn trong việc phân loại hẹp động mạch chủ, hãy chỉ định siêu âm tim qua lồng ngực toàn diện.
◦ Thật dễ dàng để ước tính thấp AS; phép đo gradient phụ thuộc vào người làm siêu âm.
◦ Trong AS nặng hoặc AS với LVEF thấp, gradient có thể thấp do lưu lượng qua van thấp.
Doppler xung (PWD) đo vận tốc tại LVOT trước van.
◦ Tích phân vận tốc theo thời gian của LVOT (LVOT VTI) và vận tốc đỉnh LVOT (LVOT Vmax)
◦ Sóng xung được phát xung và do đó có khoảng thời gian tạm dừng để lắng nghe tín hiệu trả về
◦ Cho phép nghe tại một điểm cụ thể dọc theo cursor, được đặt bởi marker
◦ Nhưng với dòng chảy vận tốc cao PWD sẽ bị alias
- Doppler liên tục (CWD) đo vận tốc dọc theo toàn bộ cursor, do đó đo lưu lượng qua van
◦ AV VTI và AV Vmax
◦ Sóng liên tục sử dụng hai tinh thể để liên tục gửi và nhận tín hiệu
◦ Không thể nghe ở các độ sâu khác nhau, lắng nghe dọc theo toàn bộ cursor
◦ Không bị alias
- Thông thường khi các lá van AV mở phần hẹp nhất của dòng chảy và do đó dòng chảy vận tốc cao nhất là ở LVOT
◦ Vì vậy, vận tốc LVOT và AV là tương tự nhau.
Dòng chảy AV luôn nhanh hơn một chút.
- Trong hẹp động mạch chủ, các lá van hẹp trở thành vùng của dòng chảy hẹp nhất
◦ Vì vậy, vận tốc CWD sẽ cao hơn nhiều so với vận tốc PWD.
AV VTI và AV Vmax >>> LVOT VTI và LVOT Vmx
- CWD và PWD được sử dụng cùng nhau để ước tính diện tích van động mạch chủ (AVA) đo tỷ lệ vận tốc. CWD được sử dụng để đo gradient đỉnh và trung bình.
◦ AVA = nr2 Vận tốc PWD/Vận tốc CWD
◦ r (bán kính) = LVOTD/2
◦ Vận tốc có thể là VTI hoặc Vmax.
- Vận tốc phụ thuộc vào dòng chảy nên LV EF thấp và hẹp động mạch chủ nghiêm trọng có thể làm giảm sự thay đổi gradient đỉnh và trung bình gây ra phân loại không chính xác (Bảng 1).
Điểm giảng dạy: Điều trị nội khoa cho suy hô hấp và hạ huyết áp trong hẹp động mạch chủ nặng.
- Gradient áp lực qua AV gây ra áp lực cao trong LV và áp lực thấp ở gốc động mạch chủ nơi các động mạch vành xuất phát.
◦ Giảm áp lực tưới máu động mạch vành
- Tăng nhịp tim và khả năng co bóp, hoặc giảm sức cản mạch máu (SVR) làm tăng gradient qua van và có nguy cơ trụy tim mạch.
Bảng 1 Bảng này mô tả những thay đổi đối với diện tích van động mạch chủ và gradient dòng chảy qua van động mạch chủ khi mức độ nghiêm trọng của hẹp động mạch chủ tăng lên
| Không hẹp | Nhẹ | Trung bình | Nghiêm trọng | |
| Max jet velocity (m/s) | < 2.6 | 2.6-3 | 3-4 | >4 |
| Mean gradient (mmHg) | – | <30 | 30-50 | >50 |
| AVA (cm2) | – | >1.5 | 1-1.5 | <1 |
| Indexed AVA (cm2/m2) | – | >0.9 | 0.6-0.9 | <0.6 |
| Velocity ratio | – | >0.5 | 0.25-0.50 | <0.25 |
- Các chất chủ vận beta như norepinephrine và epinephrine làm tăng khả năng co bóp và nhịp tim có nguy cơ gây thiếu máu cục bộ cơ tim.
◦ Chất chủ vận alpha thuần túy, như phenylephrine, làm tăng SVR mà không làm tăng nhịp tim hoặc khả năng co bóp là những thuốc an toàn hơn trong điều trị hạ huyết áp có AS nặng .
- Đặt nội khí quản SẼ làm tăng gradient qua van động mạch chủ và có thể thúc đẩy mất bù.
◦ Chuẩn bị trước khi đặt nội khí quản
Đặt một đường động mạch.
Cho dịch nếu không có bằng chứng phù phổi.
Etomidate là thuốc khởi mê lý tưởng.
- Ảnh hưởng huyết động tối thiểu
6 Trường hợp 5 Viêm nội tâm mạc
Một phụ nữ 28 tuổi lạm dụng ma túy tiêm tĩnh mạch trước khi đến phòng cấp cứu với bệnh sử 3 ngày xấu dần đi do viêm mô tế bào chi dưới bên trái, mệt mỏi và sốt. Cô bị sốt đến 39°C và đang trong tình trạng suy hô hấp. Sau khi đặt NKQ, cô ấy bị hạ huyết áp; siêu âm được tiến hành để đánh giá chức năng tim và tình trạng thể tích: cho thấy có một lá van của hai lá dày với một khối và một tổn thương di động trên van ba lá (Hình. 9 và Video 4). Cô ấy có hở ba lá rộng mở (wide-open tricuspid regurgitation) với sự đảo ngược dòng chảy trong tâm thu trong tĩnh mạch gan và nhịp đập cửa (portal pulsatility), cho thấy tăng áp lực tâm nhĩ phải (Hình. 10 và Video 5). Phổi cô ấy cũng có hình ảnh B-line lan tỏa (Hình 10).
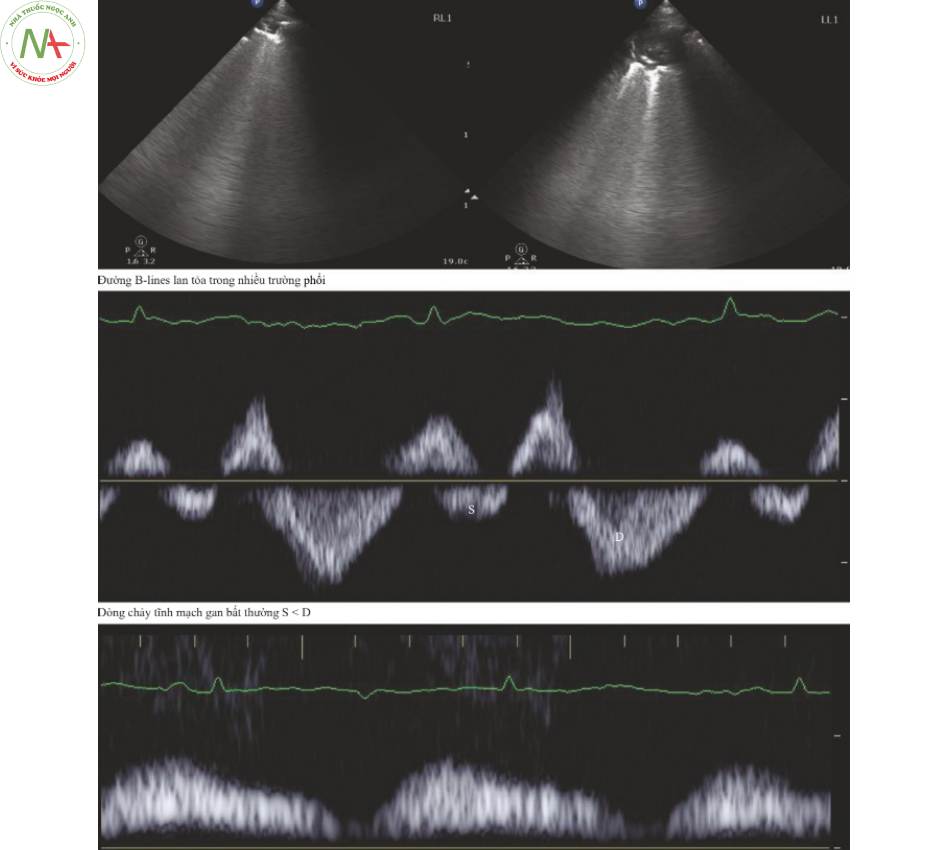
Kết luận trường hợp Cô ấy được cho lợi tiểu. Kháng sinh phổ rộng được bắt đầu. Nuôi cấy máu dương tính với gram (-). Cô được chuyển đến ICU với chẩn đoán viêm nội tâm mạc van hai lá và ba lá. Bác sĩ phẫu thuật tim và tim mạch được hội chẩn. Viêm mô tế bào chi dưới được theo dõi sát và không cần phẫu thuật cắt lọc.
Điểm giảng dạy
- Viêm nội tâm mạc có thể là một phát hiện ngẫu nhiên quan trọng trong siêu âm vì các chỉ định khác.
- Van hai lá, van động mạch chủ và van ba lá cần được kiểm tra đầy đủ với mọi lần siêu âm POCUS, đặc biệt là ở các nhóm bệnh nhân có nguy cơ cao. Van ĐM phổi không được nhìn thấy tốt.
◦Tìm kiếm một khối di động gắn liền với các lá van (flibbertigibbets).
■ Nếu có viêm nội tâm mạc, nó nên được nhìn thấy trong nhiều mặt cắt.
◦ Xem xét cẩn thận để xem liệu các lá van có cùng lựa chọn bình thường hay không.
◦ Kích hoạt Zoom khi thích hợp để hiểu khối đó đầy đủ hơn và đánh giá chức năng van tim.
◦ Sử dụng Doppler dòng màu để tìm dòng chảy bất thường qua van.
- Kiểm tra kỹ càng để loại trừ viêm nội tâm mạc nên được thực hiện bởi một chuyên gia về cả TTE lẫn siêu âm tim qua thực quản.
Đề Nghị Đọc
- Alerhand S, Carter JM. What echocardiographic findings suggest a pericardial effusion is causing tamponade? Am J Emerg Med. 2019;37(2):321-6. https://doi.org/10.1016Zj.ajem.2018.11.004. Epub 2018 Nov 17
- Fields JM, Davis J, Girson L, Au A, Potts J, Morgan CJ, Vetter I, Riesenberg LA. Transthoracic echocardiography for diagnos¬ing pulmonary embolism: a systematic review and meta-analysis. J Am Soc Echocardiogr. 2017;30(7):714-723.e4. https:ZZdoi. org/10.1016/j.echo.2017.03.004. Epub 2017 May 9
- Allinovi M, Parise A, Giacalone M, et al. Lung ultrasound may support diagnosis and monitoring of COVID-19 pneumonia. Ultrasound Med Biol.2020;46(11):2908-17.https:ZZdoi.org/10.1016Zj. ultrasmedbio.2020.07.018.
- Alzahrani H, Woo MY, Johnson C, Pageau P, Millington S, Thiruganasambandamoorthy V. Can severe aortic stenosis be identi-fied by emergency physicians when interpreting a simplified two- view echocardiogram obtained by trained echocardiographers? Crit Ultrasound J. 2015;7(1):5.
- Baddour LM, Wilson WR, Bayer AS, Fowler VG Jr, Tleyjeh IM, Rybak MJ, Barsic B, Lockhart PB, Gewitz MH, Levison ME, Bolger AF, Steckelberg JM, Baltimore RS, Fink AM, O’Gara P, Taubert KA. Infective endocarditis in adults: diagnosis, antimicrobial therapy, and management of complications: a scientific statement for healthcare professionals from the American Heart Association. Circulation.2015; 132( 15): 1435-86.https:ZZdoi.orgZ10.1161Z CIR.0000000000000296.