Bệnh thần kinh
Tình trạng sốt và các dấu hiệu thần kinh liên quan
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Bài viết Tình trạng sốt và các dấu hiệu thần kinh liên quan – Tải file PDF Tại đây.
Tác giả: Enrico Marchioni, Matteo Gastaldi, Sergio Ferrari, and Roberto Bergamaschi
Biên dịch: Ths.Bs Phạm Hoàng Thiên
Group “Cập nhật Kiến thức Y khoa”
Phương thức đệ trình
Sốt và đau đầu
Trong một nghiên cứu gần đây, nhằm xác định giá trị dự đoán của ‘các cụm’ (clusters) của các biến số lâm sàng và sinh học tùy thuộc vào chấn đoán nguyên nhân của bệnh viêm não, đã chỉ ra rằng khoảng 90% bệnh nhân tham gia có biểu hiện lúc khởi phát của bệnh gồm bộ đôi hội chứng sốt + não và hơn 65% mắc một bệnh lý não nào đó kết hợp với mê sảng, co giật và lơ mơ [1].
Đau là một triệu chứng nhiễm trùng rất thường xuyên có thể liên quan trực tiếp đến sốt hoặc các yếu tố nội tại khác liên quan đến thần kinh trung ương (sự kích thích của các đầu tận allogenic nội sọ thông qua các tác động cơ học hoặc hóa học). Cả hai cơ chế có thể cùng tồn tại ở cùng một bệnh nhân bị các tình trạng nhiễm trùng khác nhau: áp xe não, viêm não màng não và não úng thủy tắc nghẽn nhiễm trùng. Việc nhận biết sớm sự kết hợp của các triệu chứng này, mặc dù không có tính đặc hiệu căn nguyên cụ thể, nhưng chắc chắn là một công cụ nhạy cảm để chấn đoán bệnh viêm / nhiễm trùng của hệ thần kinh trung ương (CNS) [2, 3].
Hình 6.1 được trình bày là một công cụ hữu ích về mức độ khấn cấp và cấp cứu. Trong dòng đầu tiên của mỗi nhóm được báo cáo các bệnh nhiễm trùng thần kinh trung ương thường được quan sát thấy nhất trong khu vực địa lý của chúng tôi, ở dòng cuối cùng là các tình trạng có thể chia sẻ một hoặc nhiều khía cạnh cơ bản của bệnh cảnh lâm sàng và thuộc nhiều loại khác nhau (viêm, ung thư , mạch máu). Như đã chỉ ra trước đó, trong trường hợp không có khả năng đáp ứng miễn dịch, một số bệnh nhiễm trùng cần được xem xét, chẳng hạn như viêm não do HHV6, CMV, toxoplasm, Cryptococcus, chúng không được ghi nhận ở đây và thường không có ở bệnh nhân có hệ miễn dịch đầy đủ. Hơn nữa, các bệnh nhiễm trùng mãn tính như lao và nấm màng não không được nói đến trong sơ đồ.
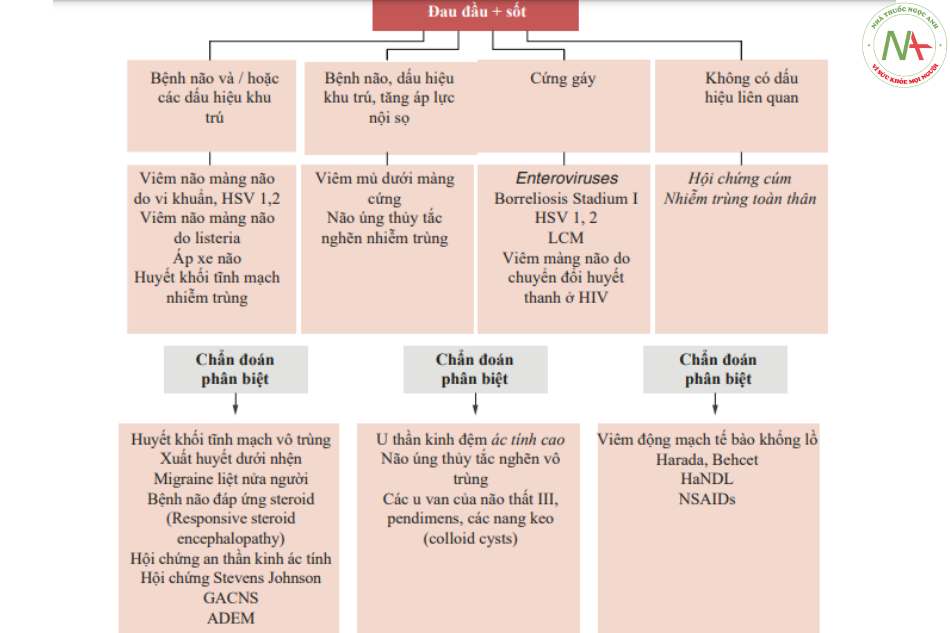
Được sửa đối bởi Marchioni và Minoli [4]
GACNS granulomatous angitis of the central nervous system
ADEM acute disseminated encephalomyelitis
LCMV lymphocitic choriomeningitis virus
Sốt, mê sảng và kích động
Tài liệu không cung cấp các nghiên cứu có hệ thống về các bệnh não do chuyển hóa/carential, và đặc biệt là các bệnh do lạm dụng / kiêng rượu hay ma túy, thường đi kèm với sốt ở mức độ khác nhau và suy giảm hệ thống và thần kinh nghiêm trọng. Mô hình điển hình được miêu tả là các hội chứng kích thích / ức chế thuốc của các thụ thể dopaminergic trong đó tăng thân nhiệt là một tương quan hằng định (constant correlate) và nói chung, chiếm ưu thế trên bệnh cảnh lâm sàng.
HaNDL hội chứng đau đầu và khiếm khuyết thần kinh thoáng qua với bệnh tăng lympho dịch não tủy. Đây là một biến thê của migraine, được xếp vào phân loại quốc tế về đau đầu (đau đầu do các rối loạn nội sọ không do mạch máu, cod. 7,8), xảy ra với các dấu hiệu màng não nhẹ, tăng bạch cầu lymphomonocytoid và tốn thương hàng rào máu não. Các đợt tái phát lẻ tẻ, đôi khi đơn pha (monophasic), không rõ nguyên nhân. Không có công cụ hay marker sinh học hoặc biohumorals nào đặc trưng cho bệnh. Rõ ràng nó là một chân đoán loại trừ khi không có sự nhân lên của virus đã được chứng minh qua CSF [5] syndrome) của L-dopa) [6]. Trong các bệnh não này, nhức đầu không phải là triệu chứng phổ biến kèm theo sốt, nhưng có các yếu tố lâm sàng hoặc bệnh sử khác giúp bác sĩ thần kinh làm rõ cơ chế bệnh sinh. Nói chung, những tình trạng này được đặc trưng bởi những cơn run toàn thân và những rối loạn thay đổi của trạng thái Tỉnh táo (Wakefulness status), có thể dẫn đến hôn mê. Đặc biệt trong hội chứng an thần kinh ác tính, tăng thân nhiệt là rất nghiêm trọng, kết hợp với cứng đơ (rigidity) lan tỏa và tăng CPK máu đáng kể. Mặt khác, các hội chứng cai rượu và barbiturat nổi trội bởi các biểu hiện sản sinh tâm thần với các hội chứng ảo giác nghiêm trọng liên quan đến kích động rõ rệt và đổ mồ hôi rất nhiều. Trong mọi trường hợp, hình ảnh có thể phức tạp bởi các cơn co cứng-co giật toàn thể cho đến trạng thái động kinh (Hình 6.2 và 6.3).
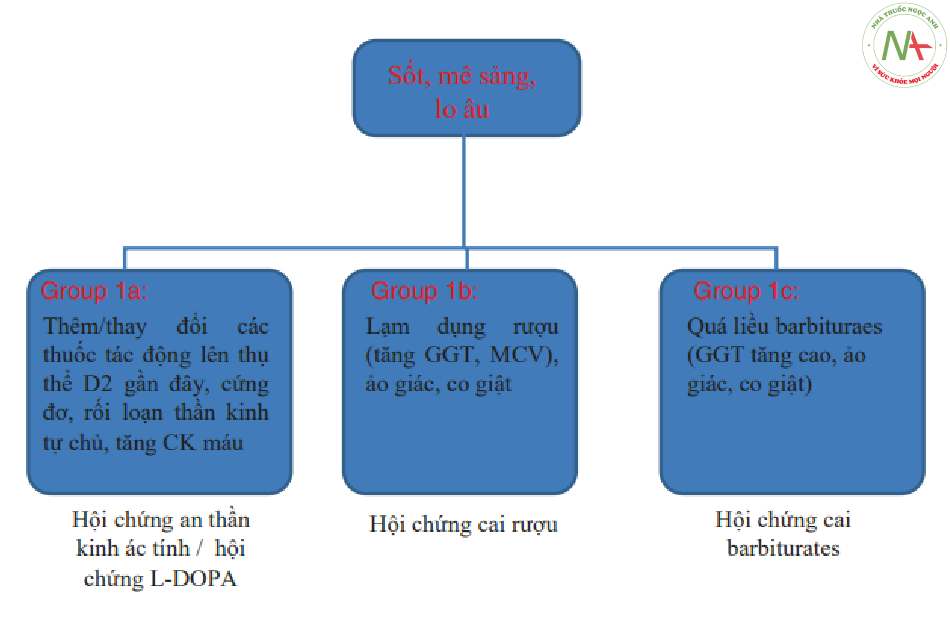
Trong nhóm 1a, tăng thân nhiệt là dấu hiệu chính của bệnh cảnh lâm sàng; trong nhóm 1b, sốt thường gặp, đặc biệt là lúc các triệu chứng khởi phát; trong nhóm 1c, nó có thể có mặt nhung nên được coi là một phần không đặc hiệu và phụ thuộc vào bối cảnh lâm sàng
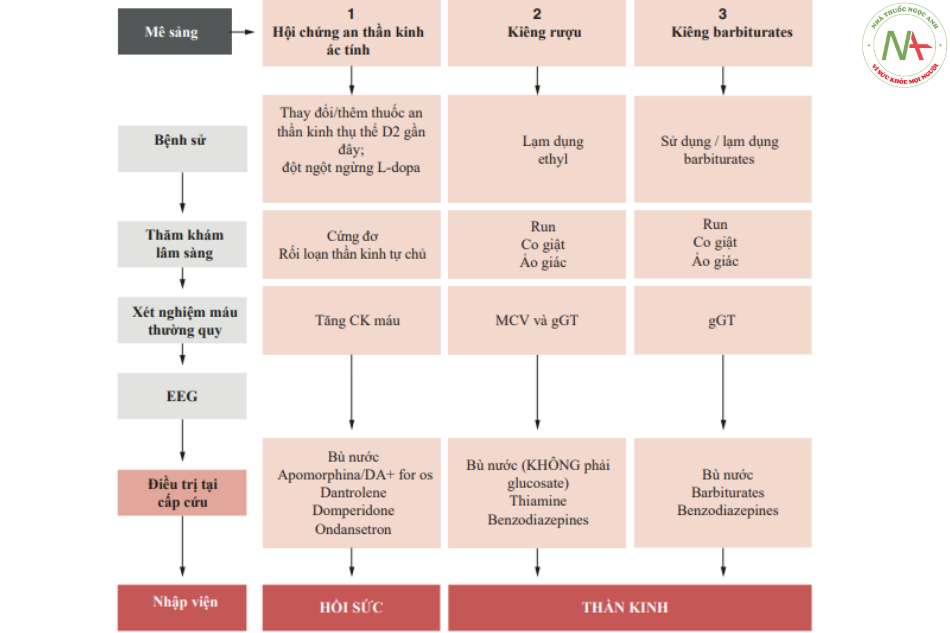
Trong bối cảnh chung, chúng tôi cũng đã xem xét sự hỗn tạp của các trường hợp cấp cứu thần kinh vào trong chẩn đoán phân biệt với các trường hợp trước đó bởi vì mặc dù bản chất của chúng không phải là viêm, nhưng chúng thường đi kèm với sốt, chẳng hạn như xuất huyết dưới nhện (SAH) và huyết khối tĩnh mạch não (CVE). Đây là những bệnh mà theo quan điểm phân loại bệnh (nosological), thuộc nhóm bệnh mạch máu não, nhưng do các đặc điểm khởi đầu (inaugural) của chúng, một phần đi theo con đường chấn đoán của các bệnh nhiễm trùng / viêm. Để quản lý các bệnh này, có các liên kết trong phác đồ đề cập đến các con đường cụ thể (khiếm khuyết thần kinh khu trú, biểu hiện động kinh, Chương 10 và 4) được trình bày trong cuốn sách này.
Khung chẩn đoán (DiagnosticFramewor)
Đối với khung chẩn đoán và xác định các con đường của các bệnh nhiễm trùng / viêm, chúng tôi đã sử dụng dữ liệu dựa trên bằng chứng có sẵn trong tài liệu và lấy từ các nghiên cứu mà chúng tôi vẫn đang tiến hành. Trong hình ảnh ban đầu của bệnh nhân sốt mà chúng tôi coi là các triệu chứng cho phép hướng đến một bệnh nhiễm trung của bệnh não thần kinh trung ương (hiểu theo nghĩa chung là triệu chứng rối loạn chức năng lan rộng của các cấu trúc não) và đau đầu, một triệu chứng rất phổ biến nhưng không đặc hiệu.
Chẩn đoán tại cấp cứu: những mục tiêu ưu tiên
- Phát hiện trước nguyên nhân của viêm màng não do vi khuẩn
- Nắm bắt sự khác biệt giữa một kích thích màng não đơn thuần và bệnh lý não màng não
- Xác định các tình trạng kiêng/tiết chế (abstinential) này:
- Thuốc an thần kinh
- L-dopa
- Ethyl alcohol
- Barbiturates
Bảng tiền sử bệnh tống hợp: Các câu hỏi chính cần hỏi
Tổng quát:
- Thời gian tăng thân nhiệt và / hoặc đau đầu
- Thời gian khởi phát các triệu chứng của bệnh não
- Các triệu chứng toàn thân kèm theo
- Bất kỳ nguyên nhân nào gây suy giảm miễn dịch.
- HIV, tiền sử có các khối u rắn hoặc huyết học.
- Cấy ghép tạng gần đây
- Các liệu pháp ức chế miễn dịch
- Nhiễm trùng:
- Các chuyến đi gần đây đến những vùng khác
- Vết đốt, động vật chân đốt và bất kỳ vết da nào liên quan
- Gần đây có tiếp xúc với các cá thể lây nhiễm
- Thói quen trong cuộc sống:
- Lạm dụng rượu, barbiturat và benzodiazepin
History: Broad Spectrum of Initial Stage Variability
| Bệnh não màng não | Thay đổi ban đầu của cảm giác | Serious isolated |
| Sốt, rét run | Sốt, rét run | Sốt, rối loạn cảnh giác (vigilance) cho đến hôn mê |
| Khó chịu toàn thân | Bệnh não nhẹ, đau đầu | Co giật cho đến trạng thái động kinh, các dấu hiệu khu trú hoặc đa ổ khác |
| • Enterovirus, EBV
• Tuscany virus • Flu viruses • Chuyển đổi huyết thanh với HIV • NSAIDS |
• Nấm
• Carcinomatosis màng não • Viêm mạch hệ thống |
• Vi khuẩn, HSV, VzV
• ADEM • Bệnh não do chuyển hóa, bệnh não do kiêng (abstinential), hội chứng an thần kinh ác tính • Viêm mạch máu não nguyên phát |
Kiểm tra CFS (dịch não tủy)
Một điểm cơ bản là kiểm tra CSF trong vòng vài giờ, thường cho phép định hướng chấn đoán chính xác hơn. Nhu cầu chấn đoán trước nguyên nhân càng sớm càng tốt đòi hỏi phải tiến hành chọc dò tủy sống trong vòng 2 giờ đầu tiên khi theo dõi. CT não nên được thực hiện trước khi chọc dò, nhưng nếu không có sẵn và không có dấu hiệu lâm sàng rõ ràng của tăng áp lực nội sọ thì vẫn nên tiến hành chọc dò tủy sống.
Bảng 6.1 Kết quả CSF khác nhau tùy theo bệnh nguyên
| Thông số (bình thường) | Vi khuẩn | Virus | Xơ cứng rải rác | Nấm | Tự miễn/hậu nhiễm trùng |
| Opening pressure (<170 mm) | >300 | 200 | <200 | 300 | 200 |
| WBC (<5) | >1000 | <1000 | <5 | <500 | <200 |
| % PMNs (0) | >80% | 1-50% | 0 | 1-50% | 0 |
| Glucose
(>40) |
<40 | >40 | >40 | <40 | >40 |
| Protein
(<50) |
>200 | <200 | <30 | >200 | <200 |
| Nhuộm Gram (–) | + | – | – | – | – |
| Oligoclonal banding (-) | – | +/- | ++ | – | -/+ |
Modified from Somand and Meurer [7] and Marchioni et al. [8, 9]
Bảng 6.1 cho thấy các đặc điểm chính của dịch não tủy trong các tình trạng viêm/nhiễm trùng khác nhau của hệ thần kinh trung ương. Đặc biệt, chúng tôi chỉ ra tầm quan trọng của tăng bạch cầu đa nhân trung tính như là một tiêu chuẩn chấn đoán gần như đặc trưng của viêm màng não do vi khuẩn.
Những chấn đoán và điều trị ưu tiên
Chân đoán ưu tiên
| Các đánh giá tức thời (trong vòng 120 phút) | Mức độ bằng chứng |
| Bệnh sử chính xác, thường quy (routine), CPK, amoniac | |
| Nuôi cấy: ít nhất ba mẫu cấy máu để tìm vi khuẩn và nấm | D |
| Huyết thanh học: Listeria, Borrelia b., HIV, HCV | B, II |
| CT não (nếu có sẵn trong khoảng thời gian cửa sổ) | |
| Chọc dò tủy sống (lý-hóa (physicochemical) , PCR tìm HSV1 / 2, VzV, enterovirus, CmV) | A, II/ A, I |
| Trong vòng 24-48 giờ | Mức độ bằng chứng |
| MRI não, hành tủy, rễ | B, II |
| Điện não đồ: nếu có bất kỳ nghi ngờ nào về ‘tính thực thể’, co giật hoặc không thể thực hiện CT/LP ngay lập tức | C, III |
| Sàng lọc tự kháng thể | |
| Hơn 48 giờ | Mức độ bằng chứng |
| Kháng thể kháng AQP4: bệnh lý tủy có hay không có NORB | |
| Anti-GQlb: nếu viêm não thân não | |
| Kháng thể với SNC: hoặc là viêm não limbic hoặc là encephalomyelitis-radiculitis | |
| Kháng thể đối với kháng thể kênh kali: nếu viêm não limbic | |
| Điện thế gợi đa phương thức (multimodal evoked potentials) | |
| EMG / ENG: nếu có liên quan đến thành phần ngoại biên | |
| Sinh thiết não | C, III |
Những điều trị ưu tiên
| Trong vòng 2 giờ: giả thuyết vi khuẩn | Mức độ bằng chứng |
| Kháng sinh theo kinh nghiệm có khả năng thâm nhập tốt vào thần kinh trung ương | D, GPP |
| Steroid và NSAID để giảm di chứng của quá trình ly giải vi khuẩn là một nguyên nhân gây tử vong (giảm quá trình viêm trong khoang dưới nhện) | A, (pneumococcus) |
| Trong vòng 10 giờ: giả thuyết virus | Mức độ bằng chứng |
| Acyclovir | A, II |
| Steroids liều trung bình | D, GPP |
| Trong vòng 10 giờ: giả thuyết tiết chế (abstinential) | |
| Bù nước | |
| Liệu pháp vitamin, liệu pháp thụ thể, liệu pháp an thần, liệu pháp giãn cơ liên quan đến loại tiết chế: thiamine, benzodiazepin, barbiturat, chất chủ vận thụ thể D2, liệu pháp baclofen | |
| Trong vòng 24 giờ: giả thuyết tự miễn | Mức độ bằng chứng |
| Steroids/IV Ig liều cao | D, GPP |
Quy trình chẩn đoán dựa trên tình huống lâm sàng
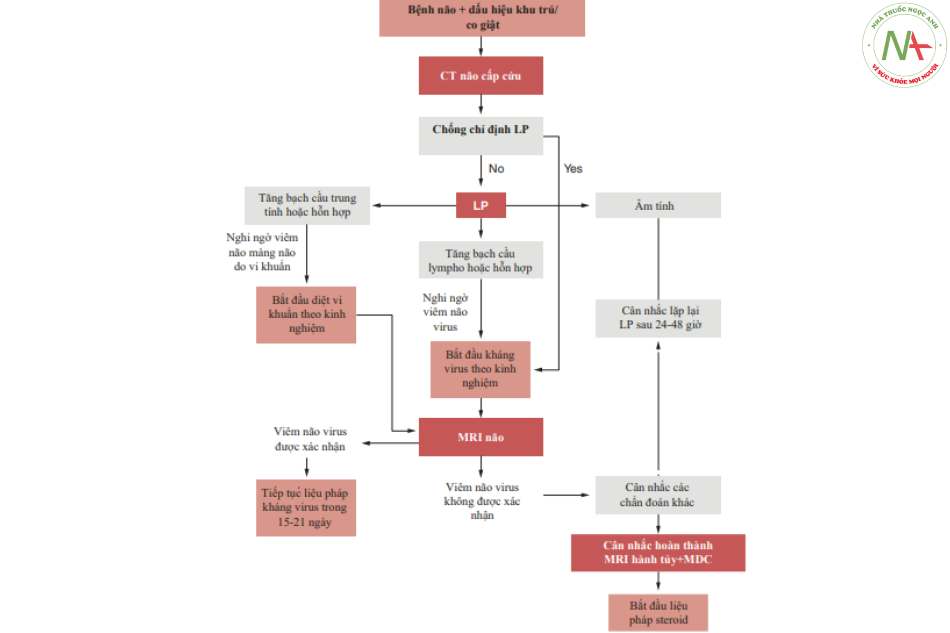
Trong quá trình phát triển phác đồ, dữ liệu bệnh sử và lâm sàng cơ bản phải được kiểm tra sau đó sẽ được xem xét. Ba tình huống lâm sàng riêng biệt sau đó đã được trình bày (Hình 6.4, 6.5, 6.6 và 6.7):
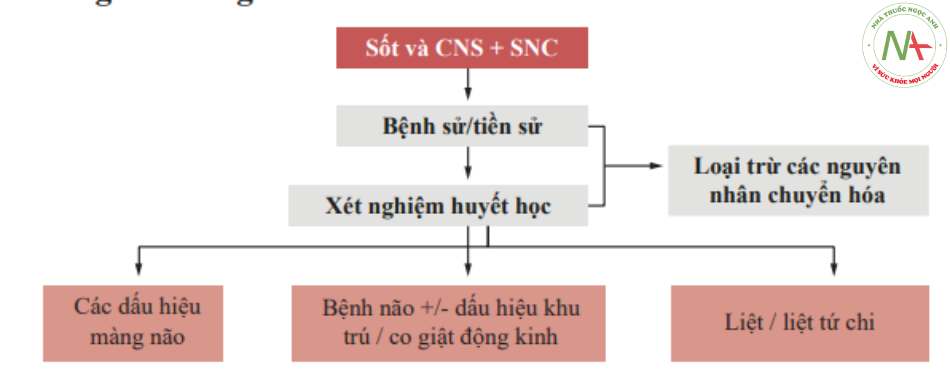
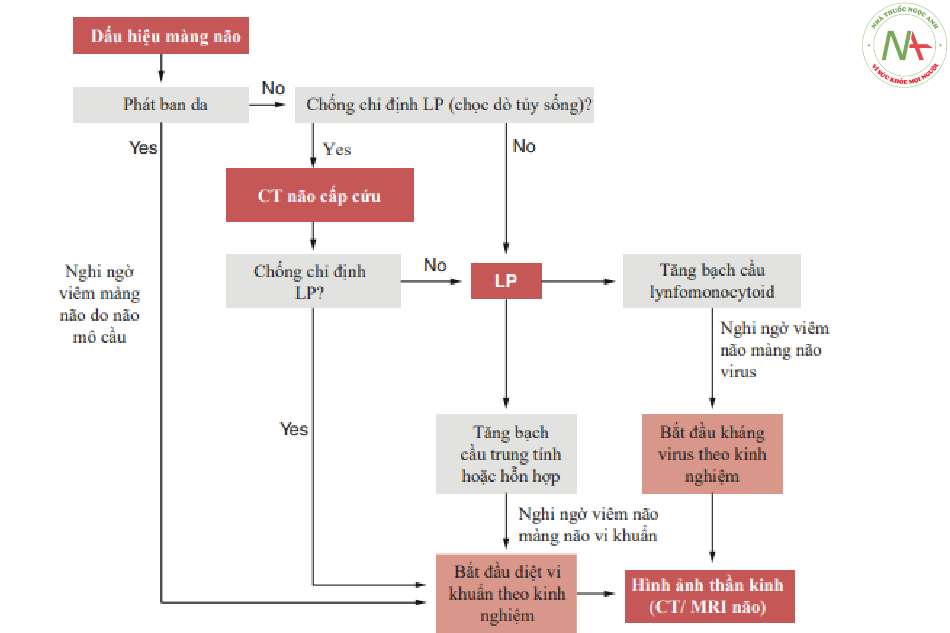
- Một tình huống nổi trội bởi các dấu hiệu tổn thương màng não trong trường hợp không có dấu thần kinh khu trú, trong đó chấn đoán ưu tiên là xác định sớm viêm màng não do vi khuấn.
- Một tình huống trong đó sự hiện diện của các dấu thần kinh khu trú hoặc cơn co giật động kinh làm tăng nghi ngờ về sự hiện diện của một tổn thương choán chỗ trong não.
- Một tình huống trong đó triệu chứng nhắc nhở sự liên quan của tủy sống (liệt 2 chân/tứ chi).
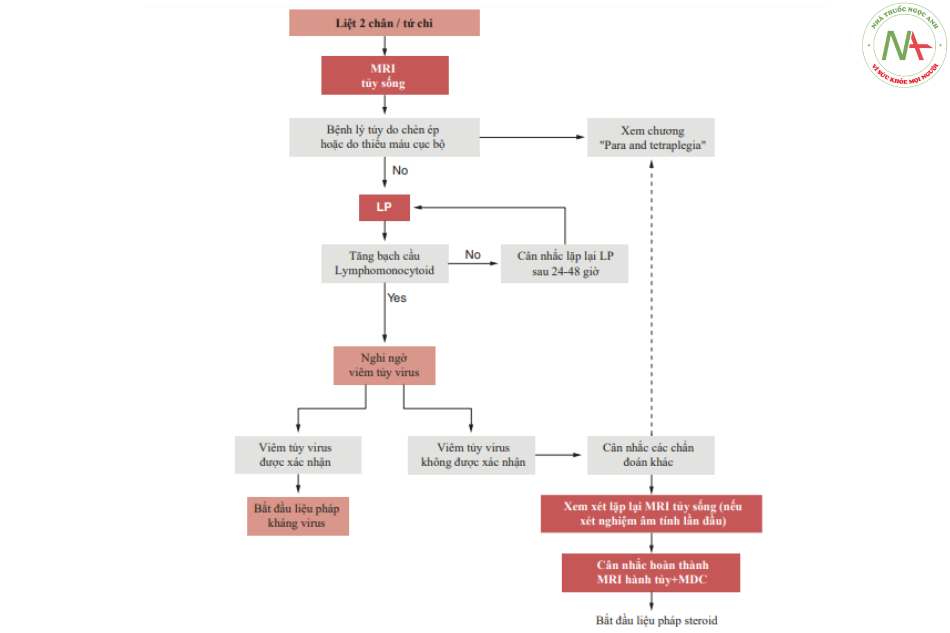
Điểm mấu chốt của hai quy trình đầu tiên là thời gian chụp CT não và chọc dò tủy sống. Chọc dò tủy sống đặc biệt trở thành một xét nghiệm ưu tiên khi nghi ngờ các bệnh như viêm màng não do vi khuẩn, trong đó sự chậm trễ chấn đoán dù chỉ vài giờ có liên quan đến sự gia tăng đáng kể tỷ lệ tử vong. Mặt khác, trong tình huống cuối cùng, nó nhằm mục đích dàn xếp các dạng bệnh tủy, hiếm khi trực tiếp quy cho các nguyên nhân nhiễm trùng. [7, 15, 16].
Phân tích các kiểu hình tổn thương trên MRI não
Mặc dù MRI não không phải là một cuộc kiểm tra thường được thực hiện vì một vấn đề khấn cấp, nhưng nó thường là một công cụ cơ bản để xác định hướng lâm sàng và ở những bệnh nhân bị sốt có liên quan đến hệ thần kinh trung ương, nó nên được thực hiện trong giai đoạn chấn đoán sớm khi nhập viện. Dưới đây, chúng tôi đề xuất một sự phân chia giản đồ thành năm kiểu hình tổn thương, đề xuất các chấn đoán phân biệt liên quan có thể có (Hình 6.8, Bảng 6.2, 6.3, 6.4, 6.5 và 6.6) [17]. Công cụ này không nhằm mục đích đánh giá toàn diện trong việc xác định số lượng lớn các chấn đoán thay thế cũng như xác định quy trình điều trị tiếp theo. Tuy nhiên, chúng tôi tin rằng nó có thể là một công cụ tham khảo dễ dàng cho định hướng ban đầu trong một lĩnh vực bệnh lý rộng lớn và phức tạp như các bệnh viêm/nhiễm trùng của hệ thần kinh.
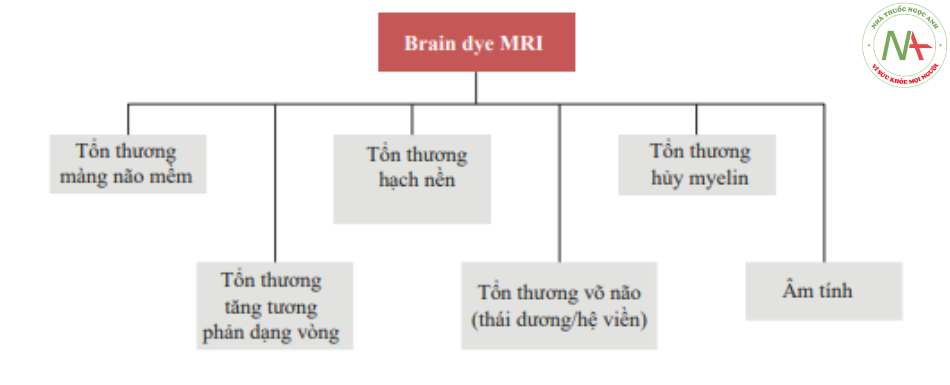
Bảng 6.2 Chấn đoán phân biệt ở bệnh nhân có tổn thương màng não mềm
| Tổn thương màng não mềm | |||
| Miễn dịch bình thường | Suy giảm miễn dịch | ||
| Chẩn đoán phân biệt | Xét nghiệm bổ sung | Chẩn đoán phân biệt | Xét nghiệm bổ sung |
| Viêm màng não do vi khuẩn/ virus | Lao màng não | Ziehl Neelsen, PCR và nuôi cấy tìm mycobacteria | |
| Sarcoidosis | ACE huyết thanh, CT ngực độ phân giải cao, PET toàn thân | ||
| Lymphoma localisation | Tế bào học và cytofluorimetry trên CSF cells, PeT toàn thân | Lymphoma localisation | Tế bào học và cytofluorimetry trên CSF cells, PET toàn thân |
| Carcinomatosis màng não | Tế bào học và cytospin trên CSF cells | ||
Bảng 6.3 Chấn đoán phân biệt ở bệnh nhân có tổn thương tăng tương phản dạng vòng (ring-enhanced lesions)
| Tổn thương tăng tương phản dạng vòng | |||
| Miễn dịch bình thường | Suy giảm miễn dịch | ||
| Chẩn đoán phân biệt | Xét nghiệm bổ sung | Chẩn đoán phân biệt | Xét nghiệm bổ sung |
| Áp xe não | Tuberculoma | Ziehl Neelsen, PCR và nuôi cấy tìm mycobacteria | |
| Neurocysticercosis | Huyết thanh học tìm
T. solium trên huyết thanh và dịch |
U nấm phổi | Galactomannan on liquor |
| ADEM/PINS | MRI hành tủy; cân nhắc EMG/ENG để đánh giá tổn thương ngoại biên;
Ab anti-MOG |
Lymphoma hệ thần kinh trung ương nguyên phát | Tế bào học và cytofluorimetry trên CSF cells,, PCR tìm EBV, PET toàn thân, sinh thiết |
| U thần kinh đệm (u nguyên bào thần kinh đệm) | Sinh thiết não | Toxoplasmosis | PCR tìm EBV, huyết thanh học và
PCR tìm T. gondii |
| Xơ cứng rải rác (các dạng không điển hình) | MRI tủy sống; kiểm tra sự hiện diện của Oligoclonal bands trong CSF | ||
Bảng 6.4 Chấn đoán phân biệt ở bệnh nhân có tổn thương hạch nền
| Tổn thương hạch nền | |||
| Miễn dịch bình thường | Suy giảm miễn dịch | ||
| Chẩn đoán phân biệt | Xét nghiệm bổ sung | Chẩn đoán phân biệt | Xét nghiệm bổ sung |
| Rối loạn chuyển hóa/ bệnh tích tụ (accumulation diseases) | Cryptococcosis | Cryptococcal
CSF antigen |
|
| Bệnh Creutzfeldt- Jakob | Tau | Viêm não do virus khác | Consider PCR for West Nile |
| Hội chứng PRES | |||
Bảng 6.6 Chấn đoán phân biệt ở bệnh nhân có tổn thương chất trăng
| Tổn thương chất trắng | |||
| Miễn dịch bình thường | Suy giảm miễn dịch | ||
| Chẩn đoán phân biệt | Xét nghiệm bổ sung | Chẩn đoán phân biệt | Xét nghiệm bổ sung |
| ADEM/PINS | MRI hành tủy; cân nhăc EMG/ ENG để đánh giá tổn thương ngoại biên; Ab anti-MOG | Bệnh não chất trắng đa ổ tiến triển (PML: Progressive Multifocal Leukoencephalopathy) | PCR tìm JCV |
| Viêm tủy thị thần kinh (NMOSD) | MRI tủy sống;
Ab anti AQP4; Ab anti-MOG |
Hội chứng IRIS (Immune reconstitution inflammatory syndrome) | |
| U lympho não (nguyên phát và thứ phát) | Tế bào học và cytofluorimetry trên CSF cells, PET toàn thân | U lympho não (nguyên phát và thứ phát) | Tế bào học và cytofluorimetry trên CSF cells, PCR tìm EBV PET toàn thân |
| Xơ cứng rải rác | MRI tủy sống; kiểm tra sự hiện diện của Oligoclonal bands trong CSF | ||
| Hội chứng PRES | Hội chứng PRES | ||
Tài liệu tham khảo
- Hamid JS, Meaney C, Crowcroft NS, Granerod J, Beyene J. Cluster analysis for identifying sub-groups and selecting potential discriminatory variables in human encephalitis. BMC Infect Dis. 2010;10:364-75.
- Scheld WM, Whitley RJ, Marra CM. Infections of the central nervous system. 3th ed. Philadelphia, PA: Lippincott Williams & Wilkins; 2004.
- Headache Classification Subcommittee of the International Headache Society. The International Classification of Headache Disorders, 2nd ed. Cephalalgia. 2004;24(Suppl 1):9-160.
- Marchioni E, Minoli L. Headaches attributed to infections. Handb Clin Neurol. 2010;97:601-26.
- Gomez-Aranda F, Canadillas F, Martí-Massó JF, et al. Pseudomigraine with temporary neurological symptoms and lymphocytic pleocytosis. A report of 50 cases. Brain. 1997;120:1105-13.
- Strawn JR, Keck PE Jr, Caroff SN. Neuroleptic malignant syndrome. Am J Psychiatry. 2007;164(6):870-6.
- Somand D, Meurer W. Central nervous system infections. Emerg Med Clin N Am. 2009;27:89-100.
- Marchioni E, Ravaglia S, Piccolo G, et al. Postinfectious inflammatory disorders: subgroups based on prospective follow-up. Neurology. 2005;65:1057-65.
- Marchioni E, Ravaglia S, Montomoli C, et al. Postinfectious neurologic syndromes: a prospective cohort study. Neurology. 2013;80(10):882-9.
- Solomon T, Hart IJ, Beeching NJ. Viral encephalitis: a clinician’s guide. Practical Neurology. 2007;7(5):288-305.
- Steiner I, Budka H, Chaudhuri A, et al. Viral meningoencephalitis: a review of diagnostic methods and guidelines for management. Eur J Neurol (EFNS Guidelines). 2010;17:1-13.
- Ven de Beek D, Cabellos C, Dzupova O, et al., ESCMID Study Group for Infections of the Brain (ESGIB). ESCMID guideline: diagnosis and treatment of acute bacterial meningitis. Clin Microbiol Infect. 2016;3:37-62.
- Brouwer MC, McIntyre P, de Gans J, Prasad K, van de Beek D. Corticosteroids for acute bacterial meningitis. Cochrane Database Syst Rev. 2010;(9):CD004405.
- McGill F, Heyderman RS, Michael BD, et al. The UK joint specialist societies guideline on the diagnosis and management of acute meningitis and meningococcal sepsis in immunocompetent adults. J Infect. 2016;72(4):405-38.
- Venkatesan A, Tunkel AR, Bloch KC, et al., On Behalf of the International Encephalitis Consortium. Case definitions, diagnostic algorithms, and priorities in encephalitis: consensus statement of the International Encephalitis Consortium. CID 2013: 57:1114-1128.
- Gastaldi M, Thouin A, Vincent A. Antibody-mediated autoimmune encephalopathies and immunotherapies. Neurotherapeutics. 2016;13(1):147-62.
- Aiken AH. Central nervous system infections. Neuroimaging Clinic N Am. 2010;20(4):577-80.