Ung thư
Nhũ ảnh và ung thư Vú là gì? Cách nhận biết và điều trị ra sao?
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Nhà Thuốc Ngọc Anh – Chủ đề: Nhũ ảnh và ung thư Vú
Tải file PDF đầy đủ Tại Đây
Dịch: Mai Xuân Sơn – Vin University
Ung thư vú là gì?
Ung thư vú là một căn bệnh mà các tế bào trong vú phát triển ngoài tầm kiểm soát. Có nhiều loại ung thư vú khác nhau. Loại ung thư vú phụ thuộc vào loại tế bào nào trong vú biến thành ung thư.
Ung thư vú có thể bắt đầu ở các bộ phận khác nhau của vú. Vú được tạo thành từ ba phần chính: tiểu thùy, ống dẫn và mô liên kết. Các tiểu thùy là các tuyến sản xuất sữa. Các ống dẫn sữa là những ống dẫn sữa đến núm vú. Mô liên kết (bao gồm mô sợi và mô mỡ) bao quanh và giữ mọi thứ lại với nhau. Hầu hết các bệnh ung thư vú bắt đầu trong các ống dẫn hoặc các tiểu thùy.
Ung thư vú có thể lây lan ra bên ngoài vú thông qua các mạch máu và mạch bạch huyết. Khi ung thư vú di căn đến các bộ phận khác của cơ thể, nó được cho là đã di căn.
Các loại ung thư vú
Các loại ung thư vú phổ biến nhất là:
- Ung thư biểu mô thể ống xâm lấn. Các tế bào ung thư bắt đầu trong các ống dẫn và sau đó phát triển bên ngoài ống dẫn vào các phần khác của mô vú. Các tế bào ung thư xâm lấn cũng có thể lây lan hoặc di căn đến các bộ phận khác của cơ thể.
- Ung thư biểu mô tiểu thùy xâm lấn. Tế bào ung thư bắt đầu trong các tiểu thùy và sau đó lan rộng từ các tiểu thùy đến các mô vú gần đó. Các tế bào ung thư xâm lấn này cũng có thể lây lan sang các bộ phận khác của cơ thể.
Phân độ của ung thư vú
Một mẫu mô vú có thể được nhìn dưới kính hiển vi. Phân độ của mô ung thư vú có thể có được nhờ đánh giá một số tính chất tế bào học.
- Phân độ 1 – tế bào ung thư phát triển chậm và ít xâm lấn
- Phân độ 2 – phân độ trung gian.
- Phân độ 3 – tế bào ung thư phát triển nhanh và xâm lấn nhiều hơn.
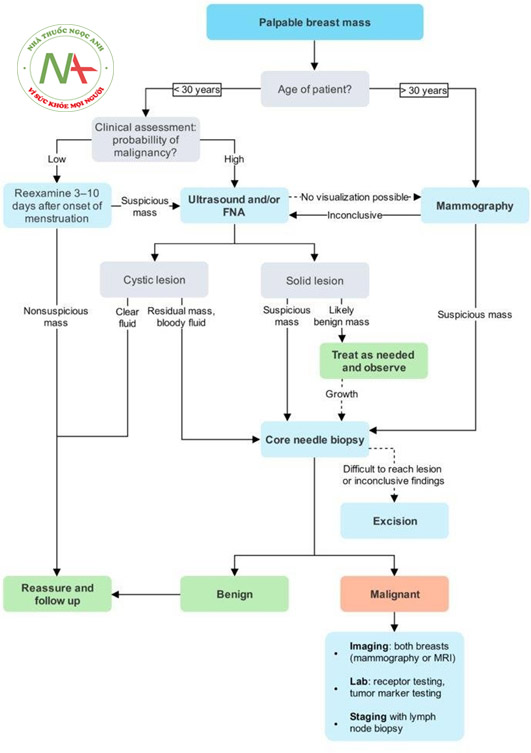
Tiếp cận bệnh nhân với nhũ ảnh bất thường
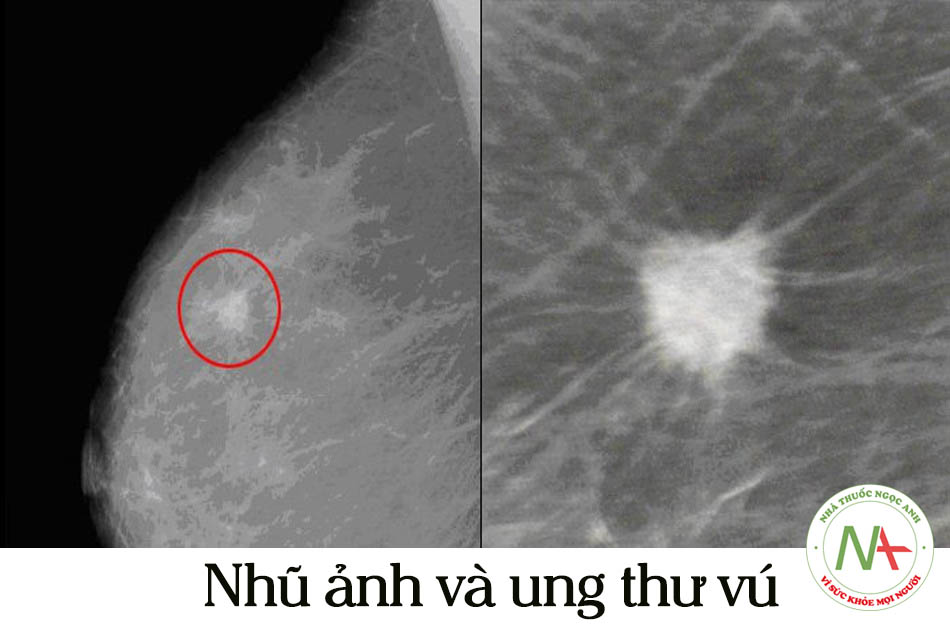
- Nhũ ảnh là xét nghiệm hình ảnh đánh giá vú thường dùng cho phụ nữ > 30 tuổi (xem lưu đồ tiếp cận khối U ở vú). Chỉ số thường sử dụng nhất trong nhũ ảnh là BI-RADS hay BREAST IMAGING REPORTING AND DATA SYSTEM. Đây là hệ thống đánh giá tổn thương, khối U ở vú, đánh giá khối vôi hóa, từ đó đưa ra điểm đánh giá và hỗ trợ cho bước xử trí tiếp theo của bác sĩ lâm sàng.
- Vôi hóa là hình ảnh thường gặp nhất và đặc biệt vôi hóa vi thể là hình ảnh mà chúng ta cần quan tâm và đánh giá kỹ. Vôi hóa có rất nhiều kiểu, đơn giản nhất là vô hóa đại thể (macrocalcification) và vi thể (microcalcification). Vôi hóa có thể là vôi hóa dạng lan tỏa hay dạng tập trung (cụm). Đóng vôi vi thể và đóng vôi dạng cụm sẽ có nguy cơ ung thư cao hơn so với đóng vôi đại thể và đóng vôi lan tỏa.
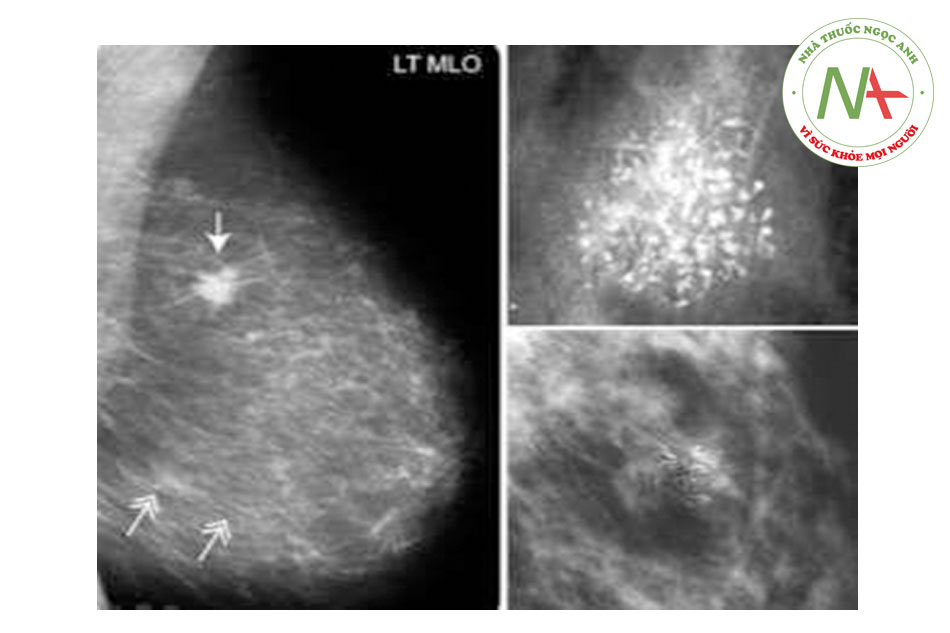
- Ngoài ra tổn thương ác tính có thể có hình ảnh: khó phân định ranh giới, bờ không đều,…
Chỉ số BI-RADS
| Đánh giá | Xử trí tương đương | Nguy cơ ác tính |
| Category 0: không đầy đủ | Cần thềm hình ảnh để đánh giá hoặc/ và so sánh với nhũ ảnh trước đó | N/A |
| Category 1: Âm tính | Tầm soát nhũ ảnh thường quy | 0% |
| Category 2: Lành tính | Tầm soát nhũ ảnh thường quy | Gần như 0% |
| Category 3: Khả năng cao lành tính | Tái khám mỗi 6 tháng hoặc nhũ ảnh tầm soát | 0-2% |
| Category 4: Nghi ngờ | Chẩn đoán mô học | 2-95% |
| Category 4A: Nghi ngờ ác tính thấp | 2-10% | |
| Category 4B: Nghi ngờ ác tính trung bình | 10-50% | |
| Category 4C: Nghi ngờ ác tính cao | 50-95% | |
| Category 5: Nguy cơ cao ác tính | Chẩn đoán mô học | ≥ 95% |
| Category 6: Ung thư đã xác định qua sinh thiết | Phẩu thuật nếu được | N/A |
- Đối với phân loại 0, hay là nhũ ảnh không có đủ điều kiện để đánh giá, lúc này ta cần đánh giá lại hoặc cần công cụ bổ sung. Các công cụ này có thể là X-quang đè ép (Spot compression), siêu âm vú hay X-quang phóng đại. Ngoài ra cần đánh giá tổn thương hiện tại so với tổn thương trước đó.
- Đối với phân loại 1 và 2, gần như độ ác tính là 0%, do đó xử trí lúc này là tiếp tục theo dõi và tầm soát theo phác đồ. Phác đồ tầm soát ung thư vú có sự khác biệt nhiều ở các nước, các tổ chức.
| Tầm soát ung thư vú cho phụ nữ có nguy cơ trung bình | ||||
| Tuổi | U.S. Preventive Services Task Force | American Cancer Society | American College of Obstetricians
and Gynecologists |
|
| 40–49
tuổi |
· Quyết định tầm soát tùy thuộc vào đối
tượng · Tầm soát chỉ khi lợi ích (phát hiện sớm) lớn hơn nguy cơ (phơi nhiễm tia X) |
· 40-44 tuổi: Có thể bắt đầu tầm soát hàng năm
· 45-49 tuổi: Nên bắt đầu tầm soát hàng năm |
· Kiểm tra nhũ ảnh hàng năm và khám vú | |
| 50-75
tuổi |
· Chụp nhũ ảnh tầm soát 2 năm một lần | · 50–54 tuổi: kiểm tra nhũ ảnh hàng năm
· > 55 tuổi: kiểm tra nhũ ảnh 2 năm một lần hoặc tiếp tục kiểm tra hàng năm nếu muốn |
· Kiểm tra nhũ ảnh hàng năm và khám vú | |
| Trên 75 tuổi | · Không có đủ dữ liệu về lợi ích nhiều hơn tác hại ở nhóm bệnh
nhân này |
· Tiếp tục tầm soát miễn là bệnh nhân có thể trạng tốt và sống được> 10 năm | · Có thể tiếp tục hoặc ngừng chụp nhũ ảnh | |
| Khuyến nghị tầm soát cho phụ nữ có nguy cơ cao mắc bệnh ung thư vú | ||||
| N/A | Bắt đầu sàng lọc từ 40 tuổi | Kiểm tra MRI và chụp nhũ ảnh hàng năm, bắt đầu từ 30 tuổi | · Khám vú 2 năm một lần
· MRI và chụp nhũ ảnh hàng năm |
|
Bệnh nhân nguy cơ cao cho ung thư vú có các đặc điểm sau:
- Đột biến gene BRCA (BRCA1 hoặc BRCA2)
- Người thân bậc 1 có đột biến BRCA
- Nguy cơ ung thư vú (Lifetime risk) là 20-25%
Ngoài ra còn có những yếu tố khác làm tăng nguy cơ ung thư vú
- Người thân bậc 1 bị ung thư vú
- Từng bị chiếu xạ vùng ngực trong tuổi từ 10 – 30 tuổi
- Có đặt túi ngực
- Từng bị ung thư vú đối bên
Những yếu tố gia đình có liên quan đến đột biến gene BRCA
- Trong nhà có 3 người có ung thư vú hoặc buồng trứng mà có 1 người < 50 tuổi
- Trong gia đình có người nam bị ung thư vú
- Trong nhà có 2 người thân bậc I hoặc II bị ung thư vú hoặc buồng trứng
- Có người trong nhà mắc cùng lúc ung thư vú + buồng trứng
Có rất nhiều thang điểm đánh đánh gia nguy cơ (lifetime risk) ung thư vú cho bệnh nhân như BRCAPRO, Tyrer-Cuzick, The Breast Cancer Risk Assessment Tool, Canrisk,…
Đối với phân loại 3: Khuyến cáo nên làm nhũ ảnh mỗi 6 tháng trong vòng 2 năm, nếu tất cả các nhũ ảnh này không thay đổi hoặc chỉ số BIRADS giảm đi thì bệnh nhân có thể quay về lịch tầm soát thường quy được khuyến cáo.
Đối với phân loại 4: Chúng ta sẽ cần phải can thiệp sinh thiết lấy mô để chẩn đoán chính xác. Sinh thiết ở đây có thể là sinh thiết bằng kim nhỏ (FNA), sinh thiết lõi hay sinh thiết trọn. Theo như tài liệu TBL6 của Y Dược TPHCM, hình ảnh học và khám lâm sàng bất thường là chỉ định của FNA. Tuy nhiên, gần đây cho rằng, đối với nhũ ảnh không đưa ra được kết luận, thì lúc này siêu âm hoặc/và FNA mới được tính tiếp. Còn nếu tổn thương đã nghi ngờ ác tính thì ta cần sinh thiết lõi (xem thêm lưu đồ ở cuối bài).
Điều trị ung thư vú (đơn giản hóa)
Liệu pháp điều trị Ung thư vú đơn giản hóa
| Giai đoạn | Điều trị | Cân nhắc |
| Giai đoạn I ( khối U nho hơn 2 cm) và không hạch. | Cắt bỏ khối U và xạ trị | Nếu ER/PR+, cân nhắc liệu pháp hormone |
| Giai đoạn II (khối U 2-5 cm và 1-4 hạch bạch huyết bị ảnh hưởng, hoặc khối u lớn hơn 5cm)
Hoặc giai đoạn III ( 4-9 hạch bạch huyết, hoặc xâm lấn cực bộ thành ngực hoặc da vú |
Cắt bỏ khối u vú, thường đi kèm hóa tận bổ trợ để giảm kích thước khối U, nạo hạch theo sau là hóa trị và xạ trị. | Nếu ER/PR+, chỉ định liệu pháp hormone
Nếu HER2+, chỉ định trastuzumab |
| Stage IV (Di căn) | Các liệu pháp an toàn thân như liệu pháp hormone, hóa trị, thuốc trúng đích, liệu pháp miễn dịch. | Bisphosphonat như pamidronate có teher giúp giảm đau xương |
- Cẩn thận với thể Triple negative (âm tính với ER/PR/HER2), đây là thể kém đáp ứng với liệu pháp hormone và trastuzumab. Đối với thể này, chỉ cần khối U > 0.5 cm là đã có chỉ định xạ trị.
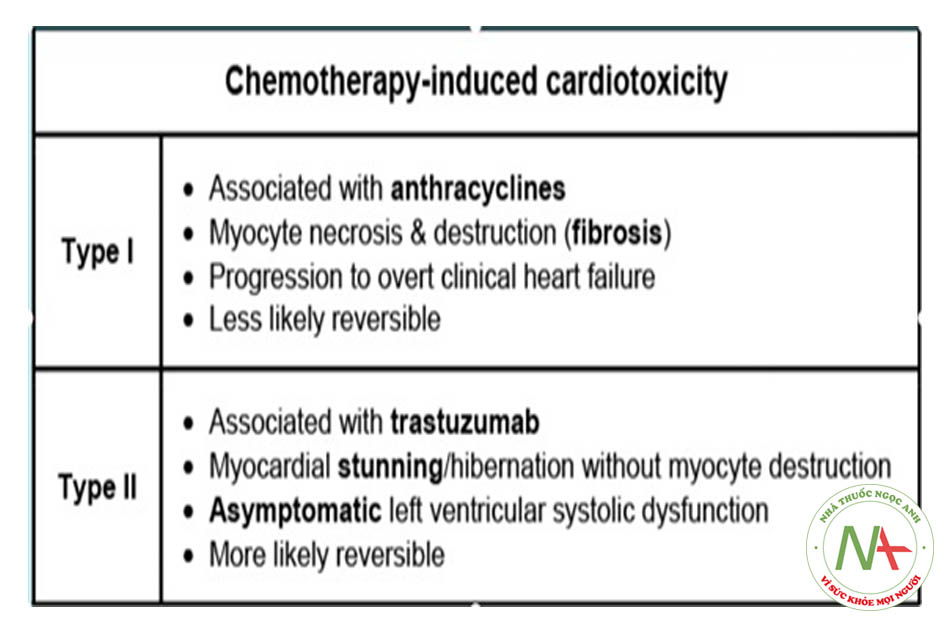
- Trastuzumab (Herceptin), có tác dụng phụ lên tim, gây bệnh cơ tim giãn. Tuy nhiên may mắn thay, cơ tim không bị tổn thương vĩnh viễn, mà nó có khả năng phục hồi. Đối với những bệnh nhân này, chúng ta cần khám và siêu âm tim để đánh giá chức năng cơ tim. Xem thêm biến chứng tim do thuốc anthracycline.
Liệu pháp hormone
- Chỉ định như trên bảng
- Đối với phụ nữ chưa mãn kinh
- Tamoxifen
- Raloxifene
- GnRH agonists
- Phụ nữ đã mãn kinh
- Acromatase inhibitor
- Lưu ý đối với Tamoxifen: Tăng nguy cơ ung thư nội mạc tử cung nếu sử dụng hơn 3-6 tháng.