Bệnh hô hấp
Thông khí không xâm lấn trong bệnh phổi tắc nghẽn mãn tính
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Để tải bài viết Thông khí không xâm lấn trong bệnh phổi tắc nghẽn mãn tính PDF mời các bạn click vào link ở đây.
Noninvasive Ventilation in Chronic Obstructive Pulmonary Disease.
Tác giả: John M.Coleman III, Lisa F. Wolfe, and Ravi Kalhan.
Dịch: BS. Đặng Thanh Tuấn
Tóm tắt
Vai trò của thông khí áp lực dương không xâm lấn (NIV, noninvasive positive pressure ventilation) trong bệnh phổi tắc nghẽn mạn tính (COPD, chronic obstructive pulmonary disease) nặng còn nhiều tranh cãi. Trong hai thập kỷ qua, dữ liệu chủ yếu thu được từ châu Âu đã bắt đầu xác định các đặc điểm lâm sàng của bệnh nhân có khả năng đáp ứng, vai trò của NIV cường độ cao và thời điểm tốt nhất có thể bắt đầu điều trị. Tuy nhiên, những cách tiếp cận này chưa được xác thực trong bối cảnh của hệ thống cung cấp dịch vụ chăm sóc sức khỏe của Hoa Kỳ. Việc sử dụng NIV trong COPD nặng ở Hoa Kỳ bị hạn chế bởi thực tiễn của việc chuẩn độ tại bệnh viện cũng như một hệ thống hoàn trả phức tạp. Những phức tạp có hệ thống này, cùng với cơ sở dữ liệu thử nghiệm lâm sàng vẫn đang phát triển liên quan đến các phương tiện hiệu quả nhất để cung cấp NIV, đã dẫn đến sự không chắc chắn kéo dài về thời điểm điều trị COPD nặng ổn định với NIV thực sự thích hợp. Trong bài đánh giá này, chúng tôi đề xuất một thuật toán đánh giá và kế hoạch điều trị có thể được sử dụng trong thực hành lâm sàng ở Hoa Kỳ, nhưng chúng tôi thừa nhận rằng thiếu các thử nghiệm lâm sàng quan trọng phần lớn ngăn cản phương pháp tiếp cận dựa trên bằng chứng mạnh mẽ cho liệu pháp có giá trị tiềm năng này.
Bệnh phổi tắc nghẽn mãn tính (COPD) là một bệnh có gánh nặng cao ở cả Hoa Kỳ và quốc tế (1, 2). Đợt cấp COPD là nguyên nhân hàng đầu dẫn đến nhập viện, và COPD là nguyên nhân phổ biến thứ ba dẫn đến việc phải tái nhập viện trong số những người thụ hưởng Medicare (22,6%) (3, 4). Tiến bộ đáng kể trong việc chăm sóc COPD và các tình trạng tim mạch kèm theo có thể dẫn đến việc bệnh nhân mắc COPD tiến triển sống lâu hơn, tạo ra nhu cầu khám phá các liệu pháp điều trị ngoài dược lý truyền thống là thuốc giãn phế quản dạng hít và corticosteroid cũng như phục hồi chức năng phổi.
Trong tổng quan này, chúng tôi thảo luận về vai trò của thông khí áp lực dương không xâm lấn (NIV) trong COPD, một chủ đề đã gây tranh cãi trong quá khứ nhưng hiện đã có cơ sở bằng chứng mới nổi hỗ trợ việc sử dụng nó. Chúng tôi cung cấp quan điểm lịch sử liên quan đến việc sử dụng NIV trong COPD, xem xét dữ liệu hiện tại về điều trị COPD với suy hô hấp mãn tính với NIV và trình bày một cách tiếp cận thực tế để sử dụng NIV có thể áp dụng trong thực hành lâm sàng trong hệ thống chăm sóc sức khỏe của Hoa Kỳ.
Bảng 1. Các mục tiêu sinh lý bệnh được nhắm mục tiêu thông qua áp dụng thông khí không xâm lấn ở bệnh nhân bệnh phổi tắc nghẽn mãn tính
| Bất thường trong COPD nặng | Lợi ích do thông khí không xâm lấn | |
| Bệnh tắc nghẽn đường thở | Tăng các tế bào viêm sản xuất chất nhầy, tăng cơ trơn góp phần co thắt đường thở (6) | Stent áp lực dương mở đường thở |
| Phá hủy phế nang | Phá hủy phế nang thứ phát do khí phế thũng, mất khả năng đàn hồi góp phần gây
ra siêu bơm phồng (7) |
EPAP được điều chỉnh để vượt qua PEEP nội tại để giảm tải cơ hô hấp |
| Rối loạn chức năng cơ hoành | Teo cơ do siêu bơm phồng, hạn chế di động đối với hỗ trợ thông khí, tăng tải cơ hô hấp thứ phát do tăng sức cản đường thở và teo cơ hoành (8) | Thông khí hỗ trợ áp lực cường độ cao với tần số dự phòng làm giảm nỗ lực của cơ hoành và kiểm soát cơ chế thở, nghỉ ngơi của cơ hoành |
COPD với suy hô hấp mãn tính
Vai trò của NIV trong COPD là làm giảm công việc thở và cải thiện cơ học hô hấp thông qua tác động lên một số bất thường sinh lý bệnh ở COPD nặng (Bảng 1). Trong COPD nghiêm trọng, phổi bị phình ra vì sự hiện diện của khí phế thũng và bệnh đường thở nhỏ cùng góp phần làm tăng sức cản đường thở dưới (5). Siêu bơm phồng cùng với các cơ chế bệnh lý khác liên quan đến rối loạn chức năng cơ trong COPD nặng dẫn đến teo cơ hoành (6, 7). Sự kết hợp của teo cơ hoành và sự tắc nghẽn lưu lượng khí trung tâm đối với sinh lý bệnh của COPD dẫn đến tăng tải cơ hô hấp. Mục tiêu của NIV trong COPD là bù trừ rối loạn chức năng cơ hoành này và đạt được sự kiểm soát nhịp thở tự phát với gần như hủy bỏ hoạt động của cơ hoành, giảm tình trạng tăng CO2 máu mãn tính. Mặc dù tác động trực tiếp mà sự trao đổi khí bị suy giảm trên công thở là chưa rõ ràng, nhưng có bằng chứng cho thấy tình trạng giảm oxy máu có thể ảnh hưởng đến sức mạnh và sức bền của cơ xương và chứng tăng CO2 máu mãn tính có thể gây ra rối loạn chức năng cơ xương (8). Ngoài ra, dữ liệu mới nổi chỉ ra rằng chứng tăng CO2 máu mãn tính ngăn chặn khả năng miễn dịch bẩm sinh và làm giảm mức độ CO2 có thể có tác dụng cơ học trong việc giảm đợt cấp COPD dẫn đến nhập viện (9).
Thất bại trong việc hỗ trợ 2 mức áp lực cổ điển trong COPD
Việc sử dụng NIV trong đợt cấp COPD cấp đã cải thiện tỷ lệ tử vong, giảm nhu cầu đặt nội khí quản và giảm thời gian nằm viện ICU (8). Câu hỏi liệu NIV có lợi ở bệnh nhân COPD nặng ngoài đợt cấp là trọng tâm của một số nghiên cứu vào cuối những năm 1990 và đầu đến giữa những năm 2000. Tầm quan trọng của câu hỏi này càng được củng cố khi một báo cáo gồm 252 bệnh nhân mắc COPD nặng và giảm oxy máu ghi nhận rằng tăng CO2 máu là một yếu tố tiên lượng tiêu cực đáng kể liên quan đến tử vong (9). Một câu hỏi quan trọng cần giải quyết khi đánh giá NIV trong COPD trong các nghiên cứu ban đầu này là mục tiêu điều trị: công thở (như đã được ủng hộ trong trường hợp suy hô hấp cấp) hoặc yếu tố tiên lượng cụ thể hơn của tăng CO2 máu.
Năm 2000, Casanova và các đồng nghiệp đã thực hiện một thử nghiệm ngẫu nhiên có đối chứng (RCT) ở 52 người tham gia, xem xét vai trò của NIV trong chế độ tự phát 2 mức áp lực (không có tần số dự phòng bắt buộc) trong COPD nặng (thể tích thở ra gắng sức trong 1 giây [FEV1], < 45%) ở bệnh nhân ngoại trú ổn định và so với liệu pháp oxy bổ sung lâu dài. Kết quả của nghiên cứu bao gồm tỷ lệ đợt cấp COPD cấp, nhập viện, đặt nội khí quản và tử vong. Sau 1 năm, không có sự khác biệt giữa các can thiệp (10). Sau đó, Clini và các đồng nghiệp đã thu nhận 122 người tham gia ổn định với chứng tăng CO2 máu mãn tính (áp lực carbon dioxide [PaCO2],> 50 mm Hg) và cần oxy bổ sung trong một thử nghiệm tiền cứu đa trung tâm về vai trò của NIV với tần số dự phòng và oxy bổ sung so với oxy bổ sung đơn thuần. Kết cục chính được đo là thay đổi PaCO2 và nhập viện. Họ ghi nhận rằng NIV có liên quan đến việc giảm trung bình khá nhỏ PaCO2 (2 mm Hg), nhưng sự khác biệt càng tăng lên ở những người tham gia lâu hơn được điều trị với NIV. Không có cải thiện nào được ghi nhận khi nhập viện hoặc nhập viện ICU, nhưng các phân tích thứ cấp cho thấy có sự cải thiện về chứng khó thở do bệnh nhân báo cáo (11).
McEvoy và các đồng nghiệp đã đưa ra giả thuyết rằng việc sử dụng NIV về đêm ở bệnh nhân COPD nặng sẽ cải thiện chức năng phổi, khả năng sống sót và chất lượng cuộc sống (QoL). Trong một nghiên cứu đa trung tâm, vai trò của NIV cộng với oxy bổ sung so với oxy bổ sung đơn thuần đã được nghiên cứu ở 144 người tham gia. Tất cả những người tham gia được nhập viện trong 3–4 ngày để được giáo dục và giải mẫn cảm bằng thiết bị 2 mức áp lực. Liệu pháp nhắm mục tiêu đến sự chênh lệch áp lực giữa áp lực hít vào và thở ra lớn hơn 10 cm H2O. NIV được coi là thành công ở những bệnh nhân có thể chịu được việc sử dụng trong 3 giờ ngủ vào ban đêm. Việc sử dụng NIV đã cải thiện chất lượng giấc ngủ và chứng tăng CO2 máu liên quan đến giấc ngủ, nhưng không có sự thay đổi về mức CO2 ban ngày hoặc FEV1. Nghiên cứu đã chứng minh lợi thế sống sót có lợi cho NIV trong các phân tích đa biến được điều chỉnh theo áp lực oxy động mạch (PaO2), PaCO2 và điểm Bảng câu hỏi hô hấp của St. George cho cả ý định điều trị (tỷ lệ nguy cơ [HR], 0,63; Khoảng tin cậy 95% [CI], 0,40–0,99; P = 0,045) và phân tích theo giao thức (HR, 0,57; 95% CI, 0,33–0,96; P = 0,036), nhưng tỷ lệ nguy cơ sống còn chưa điều chỉnh không khác biệt đáng kể so với 1 (HR, 0,82; KTC 95%, 0,53–1,25). Hơn nữa, người ta lưu ý rằng những người tham gia được điều trị bằng NIV trong nghiên cứu này đã báo cáo sự suy giảm QoL (12).
Tóm lại, những RCT được tiến hành tốt này cuối cùng không cho thấy lợi ích rõ ràng của việc sử dụng NIV trong COPD nặng. Trong cả ba nghiên cứu, mức độ PaCO2 không thay đổi nhiều, khả năng sống sót không được cải thiện và tất cả đều cần nằm viện để bắt đầu điều trị, hạn chế khả năng áp dụng của chúng trong thực hành lâm sàng (13). Tuy nhiên, trên cơ sở cơ chế có lợi của NIV trong COPD, người ta có thể suy đoán rằng kết quả tiêu cực là một phần do sự không phù hợp của áp lực thở máy được áp dụng trong các nhóm NIV. Có thể yêu cầu một áp lực lớn hơn với áp lực hỗ trợ áp lực lớn hơn để tăng thể tích khí lưu thông lên đáng kể; cải thiện thông khí phế nang, trao đổi khí và mức độ CO2; và cuối cùng là sự nghỉ ngơi của cơ hoành (13) (Bảng 2)
Bảng 2. Tóm tắt các thử nghiệm lâm sàng khảo sát vai trò của thông khí không xâm lấn trong bệnh phổi tắc nghẽn mạn tính có suy hô hấp mãn tính
| Thông khí không xâm lấn cường độ thấp | Thông khí không xâm lấn cường độ cao | |||||
| Casanova và cs. (10) | Clini và cs. (11) | McEvoy và cs. (12) | Struik và cs. (21) | Köhnlein và cs. (20) | Murphy và cs. (22) | |
| Thiết kế | RCT | RCT | RCT | RCT | RCT | RCT |
| n | 44 | 86 | 144 | 201 | 195 | 116 |
| 24 vs 20 | 47 vs 39 | 72 vs 72 | 100 vs 101 | 93 vs 102 | 59 vs 57 | |
| Tuổi, năm | 68 vs 64 | 66 vs 64 | 69 vs 67 | 63,5 vs 63,9 | 64,4 vs 62,2 | 67,1 vs 66,4 |
| BMI, kg
/m2 |
25 vs 25 | 25 vs 26 | 25,4 vs 25,5 | 24,8 vs 24,6 | 24,5 vs 24,8 | 22,2 vs 21,5 |
| FEV1,%
dự đoán |
31 vs 29 | 31 vs 27 | 23,1 vs 25 | 26 vs 26 | 27 vs 26 | 22,9 vs 24 |
| PaO2,
mm Hg |
57,5 vs 55,7 | 49,5 vs 50 | 52,5 vs 54,8 | 48 vs 48 | ||
| PaCO2,
mm Hg |
53 vs 50 | 55,5 vs 54 | 54,4 vs 52,6 | 57,8 vs 59,3 | 57,8 vs 58,5 | 59 vs 59 |
| Chế độ | Bilevel-S | Bilevel-S/T | Bilevel-S | Bilevel-S/T | Bilevel-S/T | Bilevel-S/T |
| IPAP/ EPAP,
cm H2O |
12/4 | 14/2 | 13/5 | 19,2/4,8 | 21,6/4,8 | 24/4 |
| Tuân thủ, (h/ ngày) | 5.9 | 9.2 | 4,5 | 6,3 | 5.9 | 4,7 |
| Thích nghi | 2 ngày | 10 ngày | 3–4 ngày | 3–4 ngày | 5–6 ngày | 5–6 ngày |
| Kết quả | Không cải thiện các đợt cấp COPD cấp, nhập viện, đặt nội khí quản hoặc tử vong | Không cải thiện tình trạng nhập viện hoặc tái nhập viện | Cải thiện chất lượng giấc ngủ và tăng CO2 qua đêm, giảm QoL | Không thay đổi các đợt kịch phát, cải thiện PaCO2 vào ban ngày | Cải thiện tỷ lệ tử vong, PaCO2, SaO2 và FEV1 | Giảm tái nhập viện COPD |
Giảm tải các cơ hô hấp trong COPD nặng
Vai trò của hỗ trợ áp lực cao lần đầu tiên được Díaz và cộng sự (15) xem xét trong một RCT ngắn hạn (3 tuần). Nghiên cứu này thu nhận 36 người tham gia mắc COPD nặng ổn định và phân ngẫu nhiên họ thành NIV hoặc NIV giả. Những người tham gia được điều trị bằng NIV trong ngày với mục tiêu sử dụng hơn 3 giờ mỗi ngày. Mức áp lực hít vào được bắt đầu ở 8 cm H2O và tăng thêm 2 cm H2O để đạt được mức dung nạp cao nhất, sau đó được giữ không đổi trong phần còn lại của nghiên cứu. Mức trung bình của áp lực đường thở dương trong thở vào (IPAP) được sử dụng là 18 ± 2 cm H2O. Những người tham gia ở áp lực hít vào cao hơn đã được chứng minh là giảm mệt mỏi cơ hoành dựa trên mức tiêu thụ oxy của cơ hô hấp được ước tính bằng chỉ số áp lực-thời gian cơ hoành (diaphragm pressure–time index) (14). Áp lực hít vào cao hơn có liên quan đến thể tích khí lưu thông lớn hơn và giảm tần số hô hấp. Nghiên cứu ghi nhận những cải thiện về cả PaO2 và PaCO2 trong quá trình thở tự phát và cải thiện ở FEV1 (93 mL; tăng 13%) (15). Một nghiên cứu thứ hai sử dụng các thông số tương tự cho thấy sự cải thiện trong khoảng cách đi bộ 6 phút và giảm điểm khó thở (16).
Năm 2009, công trình cơ bản của Windisch và các đồng nghiệp đã xem xét vai trò của NIV cường độ cao (HI, high-intensity) trong COPD. HI NIV nhắm vào áp lực hít vào cao cũng như tần số hô hấp bắt buộc cao hơn nhịp thở tự phát. Chuỗi trường hợp hồi cứu này bao gồm 73 người tham gia bị COPD ổn định nặng (FEV1, dự đoán 30 ± 12%) nhập viện và bắt đầu điều trị NIV cường độ cao. Áp lực hít vào được chuẩn độ theo quy trình từng bước cho đến khi bệnh nhân không còn dung nạp được nữa. Khi đạt được áp lực hít vào dung nạp tối đa, tần số hô hấp được tăng lên cao hơn tần số tự phát để kiểm soát thông khí. Mục tiêu của liệu pháp là bình thường hóa mức độ PaCO2 và cải thiện oxygen hóa. Trong loạt bài này, các tác giả đã thực hiện áp lực hít vào trung bình là 28,0 ± 5,4 cm H2O (tối thiểu, 17 cm H2O; tối đa, 42 cm H2O), áp lực thở ra trung bình là 4,6 ± 1,3 cm H2O, và nhịp thở trung bình 21,0 ± 2,8 nhịp thở mỗi phút. Sau 1 năm NIV cường độ cao, mức PaCO2 giảm từ 51,7 ± 6,6 xuống 44,9 ± 12,7 mm Hg (95% CI, −11,6 đến −1,9; P = 0,008), trong khi PaO2 tăng từ 53,1 ± 8,9 lên 65,1 ± 11,7 mm Hg (KTC 95%, 7,6 đến 15,6; P <0,001) (17).
Chuỗi trường hợp quan sát này được theo sau bởi một loạt RCT đánh giá thông khí HI so với thông khí cường độ thấp (LI, low-intensity) (hạn chế áp lực hít vào và tần số hô hấp không bắt buộc) và ảnh hưởng đến mức PaCO2, chất lượng giấc ngủ và sự sống còn lâu dài. Vào năm 2010, Dreher và các đồng nghiệp đã chọn ngẫu nhiên 17 đối tượng bị suy hô hấp tăng CO2 mãn tính với PaCO2 ban ngày lớn hơn 45 mm Hg và PaCO2 về đêm lớn hơn 50 mm Hg đến các nhánh thông khí HI và LI. Nhánh HI có áp lực hít vào trung bình là 28,6 ± 1,9 mm Hg và nhịp thở là 17,5 ± 2,1 nhịp thở mỗi phút. Nhánh LI có áp lực hít vào trung bình là 14,6 ± 0,8 mm Hg và nhịp thở là 8,0 ± 0 nhịp thở mỗi phút. Áp lực hít vào ở cả hai nhóm điều trị là tương đương nhau. Kết quả chứng minh rằng các đối tượng trong hệ thống thông khí HI có những cải thiện có ý nghĩa thống kê về mức độ PaCO2 về đêm (P = 0,001) (18). Ngoài ra, người ta lưu ý rằng các đối tượng trong thiết bị thông khí HI có áp lực hít vào và thể tích thở ra cao hơn, nhưng điều này đi kèm với việc rò rỉ không khí từ bề mặt mặt nạ cao hơn. Với sự gia tăng rò rỉ mặt nạ được ghi nhận, nghiên cứu này chỉ trích rằng hệ thống thông khí HI có thể ảnh hưởng xấu đến chất lượng giấc ngủ. Để giải quyết những lo lắng này, Dreher và các đồng nghiệp đã thiết kế một thử nghiệm ngẫu nhiên nhỏ tiếp theo đánh giá chất lượng giấc ngủ. 13 đối tượng mắc COPD ổn định nặng kèm tăng CO2 máu đang được điều trị bằng HI NIV bổ sung oxy dài hạn đã được đăng ký để kiểm tra thông khí HI so với LI và tác động của nó đến chất lượng giấc ngủ và các giai đoạn với máy đa ký giấc ngủ qua đêm. Nghiên cứu cho thấy không có sự khác biệt có ý nghĩa thống kê giữa các nhánh cho giấc ngủ không REM, chất lượng giấc ngủ tổng thể và nhịp tim về đêm. Kết quả cũng xác nhận kết quả của nghiên cứu đầu tiên rằng các đối tượng HI NIV có mức PaCO2 về đêm thấp hơn (chênh lệch trung bình 6,4 mm Hg so với nhóm LI; P = 0,01) (19).
Các nghiên cứu thử nghiệm này được theo sau bởi một thử nghiệm ngẫu nhiên đa trung tâm lớn của Köhnlein và các đồng nghiệp, thu hút 195 đối tượng mắc COPD nặng ổn định (Sáng kiến Toàn cầu về Bệnh phổi tắc nghẽn mãn tính [GOLD] 4) bị tăng CO2 máu (PaCO2, 51,9 mm Hg) và chọn ngẫu nhiên họ vào nhóm chứng (n = 93) được điều trị bằng liệu pháp COPD tiêu chuẩn và nhóm can thiệp (n = 102) được điều trị bằng liệu pháp tiêu chuẩn và HI NIV. HI NIV được nhắm mục tiêu để giảm PaCO2 ít nhất 20% hoặc đến mức tuyệt đối dưới 48,1 mm Hg. Cả hai nhóm đều được nhập viện để bắt đầu điều trị và hoàn thiện các cài đặt trong 5–6 ngày. Tiêu chí chính là tỷ lệ tử vong ở thời điểm 1 năm. Ở nhóm HI NIV, áp lực hít vào trung bình là 21,6 ± 4,7 cm H2O, với áp lực thở ra trung bình là 4,8 ± 1,6 cm H2O và nhịp thở là 16,1 ± 3,6 nhịp thở mỗi phút. Mức sử dụng trung bình là 5,9 ± 3,1 giờ mỗi ngày. Đối với tiêu chí chính, 31 (33%) trong số 93 người tham gia trong nhóm đối chứng và 12 (12%) trong số 102 người tham gia trong nhóm can thiệp đã chết trong vòng 1 năm sau khi phân loại ngẫu nhiên (P = 0,0004). Cải thiện từ ban đầu đến theo dõi về PaCO2, pH, độ bão hòa oxy, bicarbonate huyết thanh và FEV1 được thấy ở bệnh nhân điều trị NIV so với nhóm chứng (20). Đây là RCT đa trung tâm lớn đầu tiên cho thấy lợi ích sống còn của NIV, có thể là do mức PaCO2 mục tiêu giảm, điều này không xảy ra trong các nghiên cứu trước đây của Windisch và Dreher. Những phát hiện này ủng hộ khái niệm rằng dỡ bỏ các cơ thông khí với IPAP trung bình cao và tần số hô hấp cao bắt buộc có thể cải thiện thông khí phế nang và do đó làm giảm chứng tăng CO2 máu mãn tính.
Thời điểm bắt đầu NIV tốt nhất cho COPD chưa được biết và là trọng tâm của thử nghiệm RESCUE (Hỗ trợ hô hấp trong COPD sau đợt cấp) (21). Đây là một RCT đa trung tâm thu nhận 201 bệnh nhân mắc COPD nặng (GOLD 3–4) nhập viện với đợt cấp COPD cấp tính. Người ta giả thuyết rằng những người tham gia bị tăng CO2 dai dẳng (PaCO2,> 52 mm Hg) 48 giờ hoặc hơn sau khi ngừng hỗ trợ máy thở (NIV hoặc xâm lấn) sẽ được hưởng lợi từ NIV mãn tính về đêm. Những người tham gia được chọn ngẫu nhiên để can thiệp với NIV (n = 101) hoặc điều trị tiêu chuẩn (n = 100). Những người tham gia thực hiện NIV có IPAP trung bình là 19,2 cm H2O và áp lực đường thở dương khi thở ra (EPAP) trung bình là 4,8 cm H2O với nhịp thở dự phòng là 15 nhịp thở mỗi phút. Sau 1 năm, 54 người tham gia vẫn sử dụng NIV và mức sử dụng trung bình là 6,9 giờ mỗi đêm. So với điều trị tiêu chuẩn, NIV cải thiện PaCO2 ban ngày và PaCO2 xuyên da ban đêm nhưng không cải thiện sống còn, tần suất bệnh trở nặng, thời gian tái nhập viện do nguyên nhân hô hấp, chức năng phổi, QoL liên quan đến sức khỏe, tâm trạng, mức độ hoạt động hàng ngày, hoặc khó thở (21).
Nghiên cứu quan trọng hỗ trợ việc sử dụng NIV cơ học tại nhà trong COPD là nghiên cứu HOT-HMV UK (Thông khí cơ học tại nhà so với Liệu pháp oxy tại nhà trong COPD). Đây là RCT ở châu Âu gồm 116 người tham gia với cả tăng CO2 máu (PaCO2,> 53 mm Hg) và giảm oxy máu (PaO2, <55 mm Hg). Tất cả những người tham gia đều đã nhập viện gần đây vì đợt cấp của COPD cần sử dụng NIV để điều trị nhiễm toan hô hấp nhưng được chọn ngẫu nhiên ít nhất 2 tuần sau khi giải quyết được tình trạng nhiễm toan mất bù (22). Những người tham gia được chọn ngẫu nhiên để nhận cả liệu pháp oxy tại nhà (HOT) và thở máy tại nhà (HMV) (n = 57) so với chỉ dùng HOT (n = 59). Trong nhánh HOT-HMV, IPAP trung bình là 24 cm H2O, và EPAP trung bình là 4 cm H2O, với tần số dự phòng là 14 nhịp thở mỗi phút. Thời gian sử dụng trung bình ở mốc 6 tuần là 4,7 giờ, sau đó tăng lên 7,6 giờ sau 12 tháng (22). Thời gian trung bình tính đến thời điểm kết thúc nghiên cứu tổng hợp về sự suy giảm hoặc tử vong ở các đối tượng thuộc nhóm HOT-HMV là 4,3 tháng so với 1,4 tháng ở nhóm HOT. Điểm cuối được thúc đẩy bởi việc giảm tỷ lệ đợt cấp COPD (3,8 đợt cấp mỗi năm ở nhánh HOT-HMV so với 5,1 đợt cấp mỗi năm ở nhánh HOT). Không có sự khác biệt đáng kể về tỷ lệ tử vong trong 12 tháng giữa các nhóm (28% ở HOTHMV so với 32% ở HOT).
Tất cả các nghiên cứu được thực hiện ở châu Âu này đều ủng hộ giả thuyết rằng HI NIV với việc tăng áp lực hỗ trợ và tần số hô hấp cải thiện tình trạng tăng CO2 mãn tính và tình trạng tái nhập viện so với liệu pháp oxy truyền thống. Ngoài ra, thời điểm bắt đầu điều trị là yếu tố quyết định đến hiệu quả điều trị. Những lợi ích được chứng minh qua thử nghiệm HOT-HMV Anh Quốc tương phản với việc thiếu lợi ích được chứng minh trong thử nghiệm RESCUE, bắt đầu NIV ngay sau đợt cấp COPD cấp tính, cho thấy rằng thời điểm tối ưu để thông khí HI có thể là trong tình trạng tăng CO2 máu mãn tính ổn định, không phải tại thời điểm của đợt cấp.
Áp dụng hệ thống thông khí HI tại Mỹ
Sau nhiều năm và thử nghiệm theo mô hình chăm sóc sức khỏe của Châu Âu, liệu HI NIV có hiệu quả và có thể áp dụng trong hệ thống chăm sóc sức khỏe của Hoa Kỳ hay không vẫn chưa rõ ràng. Ở Hoa Kỳ, không có RCT nào với HI NIV; tuy nhiên, đã có hai nghiên cứu hồi cứu xem xét tác động của HI NIV trong thực hành lâm sàng.
Nghiên cứu đầu tiên của Galli và các đồng nghiệp, là một nghiên cứu hồi cứu đơn trung tâm xem xét tác động của việc bắt đầu NIV ở 166 người tham gia bị tăng CO2 máu mãn tính (PaCO2,>45 mm Hg) nhập viện chăm sóc đặc biệt cho đợt cấp. của COPD (23). 78 người tham gia đã được bắt đầu với NIV mãn tính, và 88 người thì không. Nhóm NIV có xu hướng trẻ hơn (61,6 so với 64,9 tuổi) và nữ (63%) và có tỷ lệ người tham gia có tiền sử ngưng thở khi ngủ do tắc nghẽn (OSA) hoặc hội chứng giảm thông khí do béo phì (47,7% so với 26,1%) cao hơn. Tỷ lệ suy tim ở hai nhóm tương tự nhau. Trong nhóm NIV, áp lực hít vào trung bình 22,1 cm H2O và áp lực thở ra trung bình 5,9 cm H2O. Tại thời điểm theo dõi 180 ngày, việc sử dụng NIV có liên quan đến việc giảm tỷ lệ tái nhập viện (40% so với 75%; P = 0,002) và nhập viện ICU cũng như giảm tỷ lệ tử vong (10% so với 19%; P = 0,13). Dữ liệu về tuân thủ NIV không được ghi lại, và chi tiết về các chế độ thông khí (cài đặt thực tế, tần số dự phòng, v.v.) không được báo cáo. Do tỷ lệ phần trăm lớn trong nhóm NIV có tiền sử OSA, vẫn chưa rõ việc điều trị hội chứng chồng chéo COPD-OSA đã đóng góp bao nhiêu vào những lợi ích được ghi nhận (23).
Một nghiên cứu hồi cứu thứ hai, của Coughlin và các đồng nghiệp, đã kiểm tra 397 bệnh nhân có tiền sử nhập viện từ hai lần trở lên vì đợt cấp COPD trong năm trước khi bắt đầu NIV. HMV với giao diện không xâm lấn (mặt nạ mũi, toàn mặt) ở chế độ tự động điều chỉnh (AVAPS-AE) đã được sử dụng. Bệnh nhân có điểm GOLD 2–4, chỉ số BODE (chỉ số khối cơ thể, tắc nghẽn luồng khí, khó thở và khả năng gắng sức) lớn hơn 5 và PaO2 dưới 60 mm Hg hoặc PaCO2 lớn hơn 52 mm Hg. Nghiên cứu này đặc biệt ở chỗ nó đã xem xét NIV như một phần của can thiệp nhiều mặt, bao gồm tiếp cận với dược sĩ y khoa khi xuất viện để dạy cách sử dụng thuốc, kế hoạch cai thuốc lá, thở oxy tại nhà cho những người đủ điều kiện và thăm khám tại nhà 30 ngày một lần. Nghiên cứu ghi nhận rằng những người tham gia vào kế hoạch điều trị đa phương tiện này đã giảm đáng kể số lần tái nhập viện so với số người nhập viện trước khi can thiệp. Cho dù lợi ích đáng kể là do sử dụng NIV hay do các khía cạnh hỗ trợ tổng thể của chương trình vẫn chưa được biết vì dữ liệu về sự tuân thủ không được báo cáo (24).
Kết quả của cả hai nghiên cứu quan sát hồi cứu này của Hoa Kỳ không phù hợp với các thử nghiệm đã được đánh giá ở châu Âu trước đây. Nghiên cứu của Galli và các đồng nghiệp đã quan sát vai trò của HI sau đợt cấp tính dọc theo các đường của thử nghiệm RESCUE, nhưng kết quả cho thấy tỷ lệ tái nhập viện giảm. Không rõ đây là do NIV cường độ cao hay do điều trị OSA, vì các đối tượng trong nghiên cứu này có chỉ số khối cơ thể trung bình lớn hơn 33 kg/m2, một nhóm không được đưa vào thử nghiệm RESCUE. Trong nghiên cứu của Coughlin và cộng sự, bệnh nhân lại được bắt đầu điều trị trong giai đoạn cấp tính, nhưng họ được điều trị bằng liệu pháp “gói”, bao gồm NIV, hỗ trợ trị liệu hô hấp và thăm khám tại nhà.
Trên cơ sở các nghiên cứu hiện có, vai trò của HI NIV vẫn còn gây tranh cãi. Các nghiên cứu hiện có ở châu Âu bao gồm nhiều RCT hơn và các nghiên cứu tiền cứu, và những nghiên cứu này cho thấy rằng NIV không có lợi ở những bệnh nhân không bị tăng CO2 máu mãn tính và rằng việc sử dụng NIV mãn tính là có lợi nhất ở những bệnh nhân COPD nặng ổn định, không phải ngay sau khi giải quyết đợt cấp. Tuân thủ điều trị là một thách thức với NIV. Những người tham gia trong tất cả các thử nghiệm nói trên phải vật lộn với cùng một rào cản chung: thiếu động lực, không chịu được áp lực, không chịu được mặt nạ và cài đặt nhiệt độ và độ ẩm. Trong tất cả các nghiên cứu này, những người tham gia đã có một thời gian thích nghi kéo dài trong đó áp lực được tăng lên trong 5–6 ngày để đạt được áp lực hít vào cao được nhắm mục tiêu. Điều này có thể góp phần vào tỷ lệ tuân thủ cao được báo cáo trong các nghiên cứu, vốn không phải là điển hình trong thực tế. NIV hiệu quả dường như chỉ cải thiện tỷ lệ sống sót và QoL khi CO2 tăng cao mãn tính là giảm một cách hiệu quả, không phải trong bối cảnh đợt cấp COPD cấp tính (Bảng 2).
Đủ điều kiện cho NIV ở Mỹ
Việc sử dụng NIV trong COPD nặng được Trung tâm Dịch vụ Medicare và Medicaid đài thọ. Hướng dẫn xác định các yêu cầu để đủ điều kiện nhận hỗ trợ tại nhà với “thiết bị hỗ trợ hô hấp” (RAD, respiratory assist device). Cả giảm oxy máu và tăng CO2 máu đều được yêu cầu, nhưng việc chứng minh bệnh phổi tắc nghẽn bằng phương pháp đo phế dung kế thì không. Để đủ điều kiện cho NIV gia đình, tất cả các tiêu chí sau đây cần phải được đáp ứng:
1. Khí máu động mạch khi tỉnh táo và nhận được oxy bổ sung (nếu được chỉ định) chứng tỏ PaCO2 lớn hơn hoặc bằng 52 mm Hg
2. Độ bão hòa oxy qua đêm nhỏ hơn hoặc bằng 88% trong hơn 5 phút, với tối thiểu 2 giờ ghi lại về đêm với oxy bổ sung 2 L mỗi phút hoặc mức quy định của bệnh nhân, tùy theo mức nào cao hơn
3. Điều trị OSA và CPAP đã được xem xét và loại trừ (Không cần xét nghiệm chính thức; điều này chỉ yêu cầu tài liệu lâm sàng.)
Những tiêu chí này sẽ đủ điều kiện cho bệnh nhân được RAD mà không có tần số dự phòng (tức là, áp lực đường thở dương ở 2 mức áp lực hoặc thiết bị “BiPAP” yêu cầu bệnh nhân bắt đầu tự thở tất cả các nhịp thở). Khi một bệnh nhân chịu trách nhiệm về việc kích hoạt NIV, thì việc nghỉ ngơi sẽ không đạt được. Sự di động của cơ hoành là cần thiết để bắt đầu hỗ trợ áp lực dương, và trong bối cảnh siêu bơm phồng, tải trọng cơ tăng lên này có thể dẫn đến mệt mỏi và teo cơ hoành. Các nghiên cứu hỗ trợ sử dụng NIV trong các cơ sở sử dụng COPD ổn định nặng có kiểm soát máy thở hoàn chỉnh bao gồm tần số dự phòng. Do đó, có sự khác biệt giữa những gì tài liệu đề xuất là liệu pháp hiệu quả và những gì bảo hiểm hỗ trợ. Để bệnh nhân đủ điều kiện nhận RAD với tần số dự phòng, lỗi RAD không có tần số dự phòng phải được ghi lại.
1. Bệnh nhân đang sử dụng liệu pháp hơn 4 giờ mỗi đêm trong thời gian 3 tháng và vẫn có sự tiến triển của các triệu chứng liên quan (khó thở, ho).
2. Khí máu động mạch khi tỉnh táo và nhận được nồng độ oxy hít vào theo quy định chứng tỏ PaCO2 lớn hơn hoặc bằng 52 mm Hg.
3. Đo oxy qua đêm trên NIV cho thấy độ bão hòa oxy dưới 88% trong hơn 5 phút với tối thiểu 2 giờ ghi nhận về đêm trên oxy bổ sung 2 L mỗi phút hoặc mức quy định của bệnh nhân, tùy theo mức nào cao hơn.
Mặc dù các tiêu chí được xác định rõ ràng để đủ điều kiện cho một bệnh nhân NIV bị COPD nặng, việc thực hành điều hướng phương pháp hiệu quả nhất để bắt đầu điều trị vẫn còn nhiều thách thức. Thông thường, không phải tất cả các tiêu chí bắt buộc đều được đáp ứng. Các tài liệu ủng hộ hỗ trợ thở máy hoàn toàn với áp lực cao và tần số dự phòng cho chứng tăng CO2 máu mãn tính, nhưng điều này hiện không được hỗ trợ theo hướng dẫn của Hoa Kỳ và kết quả là nhiều bệnh nhân kết thúc bằng NIV mà không có hỗ trợ dự phòng.
Để giúp điều hướng quá trình này, chúng tôi đề xuất một thuật toán xử lý thực dụng (Hình 1) và chuẩn độ (Hình 2) phác đồ để giúp bắt đầu điều trị bệnh nhân bị tăng CO2 máu mãn tính trên NIV. Bước đầu tiên là xác định xem bệnh nhân có bằng chứng của tăng CO2 máu mãn tính (PaCO2,> 52 mm Hg) hay không. Nếu có tăng CO2 máu, bước tiếp theo là đánh giá tình trạng giảm oxy máu bằng phép đo oxy qua đêm, được xác định là SaO2 dưới 88% trong 5 phút (không liên tục) trong khi nhận oxy bổ sung ở mức 2 L/phút hoặc oxy theo chỉ định của bệnh nhân nếu cao hơn 2 L/phút. Nếu điều này xảy ra, thì các yêu cầu đối với RAD không có tần số dự phòng đã được đáp ứng và bệnh nhân đủ điều kiện cho RAD không có tần số dự phòng. Chuẩn độ trong phòng thí nghiệm là tối ưu để có một kỹ thuật viên giấc ngủ 1-1 chuẩn độ để đạt được IPAP mục tiêu lớn hơn 18 cm H2O và thể tích khí lưu thông thở ra 8 ml/kg trọng lượng cơ thể lý tưởng. Ngoài ra, EPAP nên được chuẩn độ để loại bỏ các hiện tượng tắc nghẽn đường hô hấp trên. Thông thường, bệnh nhân không đáp ứng được các tiêu chuẩn về tình trạng thiếu oxy, điều này làm phức tạp quá trình điều trị bằng NIV. Có hai lựa chọn, không phải lựa chọn nào là lý tưởng. Đầu tiên sẽ là tiến hành đa ký giấc ngủ để đánh giá OSA. Nếu OSA xuất hiện với chỉ số ngưng thở-giảm thở lớn hơn 5 biến cố mỗi giờ, thì có thể thử điều trị CPAP, điều này có thể giúp ích cho những bệnh nhân mắc hội chứng chồng chéo (OSA và COPD). Tùy chọn này không cung cấp hỗ trợ NIV để điều trị tăng CO2 máu, nhưng điều trị hội chứng chồng chéo có thể giúp ngăn ngừa đợt cấp COPD. Ngoài ra, nếu có bằng chứng về tăng CO2 máu mãn tính và tăng tỷ lệ đợt cấp COPD cấp tính cần nhập viện, một số công ty bảo hiểm sẽ đài thọ chi phí của một máy thở cơ học tại nhà hơn là một thiết bị 2 mức áp lực. Chúng tôi mô tả cách tiếp cận thực dụng này trong Hình 1.
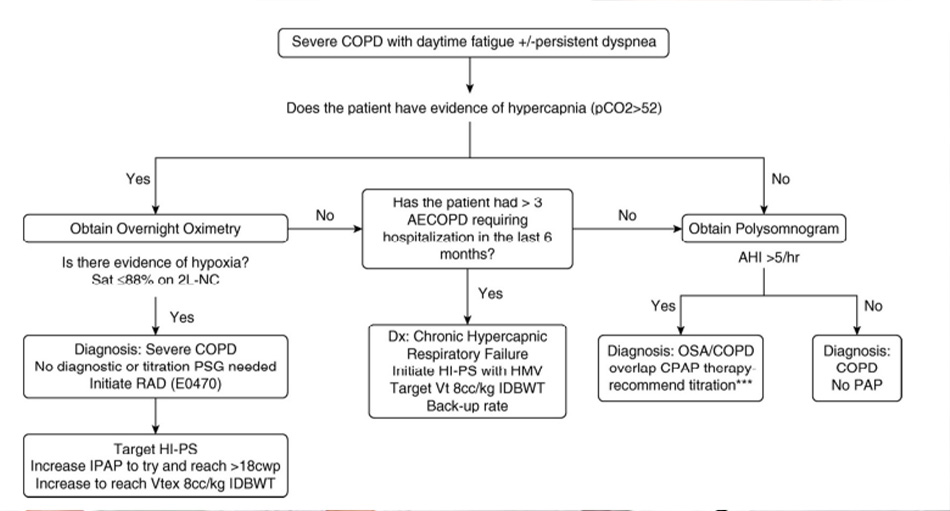
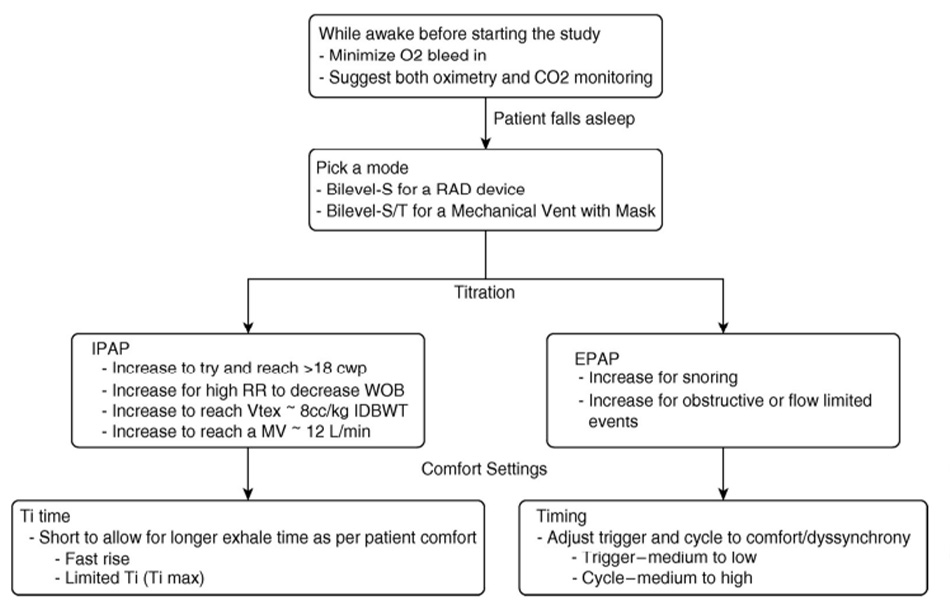
Phương pháp tiếp cận được đề xuất để bắt đầu NIV
Nếu một bệnh nhân đáp ứng các tiêu chí RAD đối với COPD nặng hoặc có các đợt cấp COPD thường xuyên đủ tiêu chuẩn cho HMV, thì việc chuẩn độ trong phòng thí nghiệm có thể có lợi trong việc xác định các cài đặt hiệu quả. Điều này có lợi ở Hoa Kỳ vì nhiều bệnh nhân COPD nặng và tăng CO2 máu có chỉ số khối cơ thể cao hơn và có nhiều khả năng cần EPAP cao hơn để giải quyết tình trạng tắc nghẽn đường hô hấp trên liên quan đến béo phì cũng như bệnh tắc nghẽn nghiêm trọng. Chuẩn độ trong phòng thí nghiệm cũng sẽ cho phép khả năng chuẩn độ nhu cầu oxy bổ sung để đánh giá tình trạng thở liên quan giấc ngủ do tắc nghẽn đồng thời và đánh giá hiệu quả độ hở và độ khít của mặt nạ để giảm thiểu sự không tuân thủ của bệnh nhân. Chúng tôi khuyên bạn nên bắt đầu nghiên cứu chuẩn độ với lượng oxy bổ sung tối thiểu. Nghiên cứu nên bao gồm giám sát CO2 với đo CO2 qua da là phương pháp ưu tiên. Bước tiếp theo là xác định chế độ thông khí cho nghiên cứu: chế độ 2 mức áp lực tự phát (không có tần số dự phòng) nếu bệnh nhân đáp ứng các hướng dẫn của Hoa Kỳ về RAD hoặc chế độ 2 mức áp lực có tần số dự phòng cho hỗ trợ thở máy hoàn toàn. Trong quá trình chuẩn độ này, các kỹ thuật viên phòng thí nghiệm giấc ngủ phải điều chỉnh cả IPAP và EPAP. Đối với áp lực hít vào, tài liệu ủng hộ việc hỗ trợ áp lực cao và mục tiêu phải đạt được IPAP lớn hơn 18 cm H2O vì đây là áp lực hít vào tối thiểu cần thiết để đạt được những lợi ích ở cường độ cao, điều này có thể đạt được với sự đào tạo thích hợp của các kỹ thuật viên phòng thí nghiệm giấc ngủ. Áp lực thở ra cần được chuẩn độ thêm để đạt được thể tích khi thở ra là 8 ml/kg trọng lượng cơ thể lý tưởng, điều này sẽ góp phần làm giảm nhịp hô hấp và công thở. Đối với chuẩn độ thở ra, kỹ thuật viên giấc ngủ nên chuẩn độ EPAP để tìm bằng chứng về chứng ngưng thở do tắc nghẽn, ngáy hoặc các hiện tượng hạn chế lưu lượng. Đối với sự gia tăng của EPAP, IPAP sẽ cần được chuẩn độ như nhau để duy trì mức hỗ trợ áp lực thở ra không đổi. Ngoài chuẩn độ hít vào và thở ra, có những cài đặt bổ sung có thể được điều chỉnh để cải thiện sự tuân thủ và thoải mái của bệnh nhân với liệu pháp. Thời gian hít vào ngắn cho phép kéo dài thời gian thở ra, điều này rất quan trọng, xét theo mức độ bệnh phổi tắc nghẽn. Điều chỉnh kích hoạt và độ nhạy chu kỳ cải thiện tình trạng không đồng bộ. Quy trình đề xuất của chúng tôi để chuẩn độ NIV cho COPD và tăng CO2 máu được tóm tắt trong Hình 2.
Nhu cầu trong tương lai
Chúng tôi cho rằng các tiêu chí đủ điều kiện của Medicare RAD quá nghiêm ngặt, hạn chế hầu hết bệnh nhân sử dụng thiết bị 2 mức áp lực hỗ trợ hô hấp mà không có tần số dự phòng, điều này không đủ trong việc cải thiện thông khí phế nang. Do các tiêu chí nghiêm ngặt này, trong 5 năm qua, việc sử dụng máy thở cơ học tại nhà đã gia tăng đáng kể, cung cấp nhiều chế độ thông khí theo chu kỳ áp lực và thể tích và bao gồm hệ thống báo động. Trái ngược với RADs 2 mức áp lực, việc kê đơn máy thở cơ học tại nhà hiện nay không yêu cầu bệnh nhân phải đáp ứng các tiêu chuẩn được mô tả ở trên. Điều này đã tạo ra một lỗ hổng thuận tiện cho phép máy thở cơ học tại nhà được kê đơn cho COPD dễ dàng hơn so với RAD. Ngoài ra, các nhà cung cấp thiết bị hô hấp cung cấp máy thở cơ học tại nhà cung cấp mô hình bảo dưỡng thường xuyên và quan trọng, cung cấp hỗ trợ trị liệu hô hấp tại nhà. Tuy nhiên, việc kê đơn máy thở cơ học tại nhà có giá cao hơn nhiều trong hệ thống chăm sóc sức khỏe vốn đã quá tải (25).
Thiết bị hỗ trợ áp lực đảm bảo thể tích là RAD lý tưởng vì chúng được thiết kế để nhắm mục tiêu thông khí phế nang và cuối cùng là cải thiện trao đổi khí, như đã được thiết lập tốt trong quần thể thần kinh cơ. Các thiết bị này có thể được khởi động trong môi trường ngoại trú và không yêu cầu đa ký giấc ngủ để xác định áp lực tối ưu và các mô hình mới nhất được xây dựng với khả năng giám sát từ xa. Điều này cho phép các nhà cung cấp dịch vụ chăm sóc sức khỏe theo dõi áp lực, các mục tiêu thông khí được nhắm mục tiêu và hoạt động thở từ xa ở định dạng hồ sơ y tế điện tử. Trong mô hình này, bệnh nhân có thể được bắt đầu với áp lực thấp hơn để họ thích nghi với liệu pháp, với việc chuẩn độ tiếp theo trong nhiều ngày đến nhiều tuần để đạt được áp lực hít vào mục tiêu và thông khí phế nang. Điều này loại bỏ nhu cầu nhập viện hoặc chuẩn độ giấc ngủ trong phòng thí nghiệm
Kết luận
Mặc dù có phương pháp điều trị đa dạng với thuốc giãn phế quản dạng hít và steroid, phục hồi chức năng phổi, bổ sung oxy và cai thuốc lá, COPD vẫn là nguyên nhân hàng đầu gây ra nhập viện và tử vong. Mặc dù dữ liệu vẫn còn mâu thuẫn, có bằng chứng cho thấy việc bắt đầu NIV tại nhà ở nhóm bệnh nhân COPD nặng và tăng CO2 máu mãn tính có thể tác động thuận lợi đến tỷ lệ tái phát và tử vong. Trong khi chờ đợi các nghiên cứu sâu hơn, chúng tôi đề xuất một cách tiếp cận chu đáo để xác định bệnh nhân thích hợp, đánh giá tính đủ điều kiện để được bảo hiểm và xác định phương thức và cài đặt thở máy phù hợp.
Xem thêm:
Tiêu cơ vân và Tổn thương thận cấp
Những tranh cãi về liệu pháp điều trị ngoài cơ thể không do thận trên bệnh nhân COVID-19 nguy kịch.

