Bệnh hô hấp
Sự khác biệt thực tế giữa thông khí kiểm soát áp lực và thông khí kiểm soát thể tích
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Bài viết Sự khác biệt thực tế giữa thông khí kiểm soát áp lực và thông khí kiểm soát thể tích – Tải file PDF Tại Đây.
Biên tập: BS. Đặng Thanh Tuấn – BV Nhi đồng 1.
Tóm tắt
Nói chung, kiểm soát thể tích thiên về kiểm soát thông khí và kiểm soát áp lực thiên về kiểm soát oxygen hóa. [Câu này rất hay. Ý tác giả là nếu bệnh nhân nào có vấn đề về thông khí, cần kiểm soát chặt chẽ PaCƠ2, thì nên dùng chế độ kiểm soát thể tích, ví dụ như cần kiểm soát thông khí tốt cho bệnh nhân bị hội chứng tăng áp lực nội sọ. Còn nếu gặp bệnh nhân suy hô hấp giảm oxy máu, như ARDS, muốn cải thiện tình trạng oxygen hóa thì nên chọn chế độ kiểm soát áp lực]
Các chế độ kiểm soát thể tích và áp lực có những ưu điểm và khuyết điểm riêng biệt, chủ yếu liên quan đến kiểu lưu lượng và áp lực của việc cung cấp khí.
Kiểm soát thể tích:
Thuận lợi:
- Thể tích khí lưu thông được đảm bảo tạo ra thể tích phút ổn định hơn [thể tích phút = Vt x RR]
- Thể tích phút vẫn ổn định cho dù có sự thay đổi đặc điểm phổi [như thay đổi độ giãn nở phổi hoặc sức cản đường thở].
- Tốc độ lưu lượng ban đầu thấp hơn so với chế độ kiểm soát áp lực, nghĩa là nó tránh được đỉnh áp lực (pressure peak) sớm liên quan đến sức cản đường thở cao
Bất lợi:
- Áp lực đường thở trung bình thấp hơn khi cài đặt chế độ thông khí kiểm soát thể tích [áp lực đường thở trung bình mà thấp thì hiệu quả cải thiện oxygen hóa sẽ kém hơn].
- Việc huy động có thể kém hơn ở các đơn vị phổi có độ giãn nở kém [dạng sóng áp lực trong chế độ kiểm soát thể tích là hình tam giác nếu chọn kiểu lưu lượng vuông, vì vậy áp lực trong phế nang chỉ đạt mức cao ở khoảng thời gian ngắn cuối thì hít vào. Để tăng hiệu quả của việc huy động các phế nang có độ giãn nở kém trong chế độ kiểm soát thể tích, bạn nên chọn kiểu lưu lượng giảm].
- Khi có rò rỉ, áp lực đường thở trung bình có thể không ổn định.
- Lưu lượng không đủ có thể làm phát sinh sự mất đồng bộ giữa bệnh nhân và máy thở [Rõ ràng là hiện tượng đói dòng (thiếu lưu lượng) rất thường gặp trong chế độ kiểm soát thể tích, nhất là trong kỷ nguyên thông khí bảo vệ phổi với Vt thấp].
Kiểm soát áp lực:
Thuận lợi:
- Tăng áp lực đường thở trung bình
- Tăng thời gian huy động phế nang
- Bảo vệ chống chấn thương khí áp [trong chế độ kiểm soát áp lực, PIP không vượt quá Pinsp + PEEP]
- Công thở và sự thoải mái của bệnh nhân có thể được cải thiện [máy thở đáp ứng nhanh với nỗ lực hít vào của bệnh nhân và cho phép bệnh nhân
cải thiện Vt, vì vậy tạo cho bệnh nhân dễ chịu hơn, đương nhiên đôi khi Vt quá cao làm mất ý nghĩa của thông khí bảo vệ phổi]
Bất lợi:
- Thể tích khí lưu thông thay đổi và phụ thuộc vào độ giãn nở hô hấp [khi độ giãn nở cải thiện (tăng) thì Vt cũng tăng]
- Thể tích không được kiểm soát có thể dẫn đến “chấn thương thể tích” (căng quá mức)
- Lưu lượng hít vào sớm cao có thể vi phạm giới hạn áp lực nếu sức cản đường thở cao.
- Chế độ kiểm soát thích ứng (như PRVC) kết hợp ưu điểm của chế độ kiểm soát áp lực và thể tích mà không có bất lợi
Một ví dụ điển hình về chế độ kiểm soát thông khí thích ứng là PRVC, đảm bảo thể tích quy định trong khi duy trì dạng sóng áp lực vuông và do đó áp lực đường thở trung bình cao.
Một bất lợi của lược đồ nhắm mục tiêu kiểm soát thích ứng là áp lực đường thở trung bình sẽ thay đổi đôi chút, tùy thuộc vào độ giãn nở và nỗ lực của bệnh nhân [nghĩa là khi độ giãn nở tốt hơn thì áp lực đường thở trung bình sẽ tự động giảm].
Các phương thức thông khí kiểm soát áp lực
Trong chế độ thông khí kiểm soát áp lực, áp lực hít vào là biến số được kiểm soát và được duy trì trong giai đoạn hít vào. Kết quả là, dạng sóng áp lực là “vuông”. Điều này làm tăng áp lực đường thở trung bình (tức là diện tích dưới biểu đồ áp lực/thời gian lớn hơn).
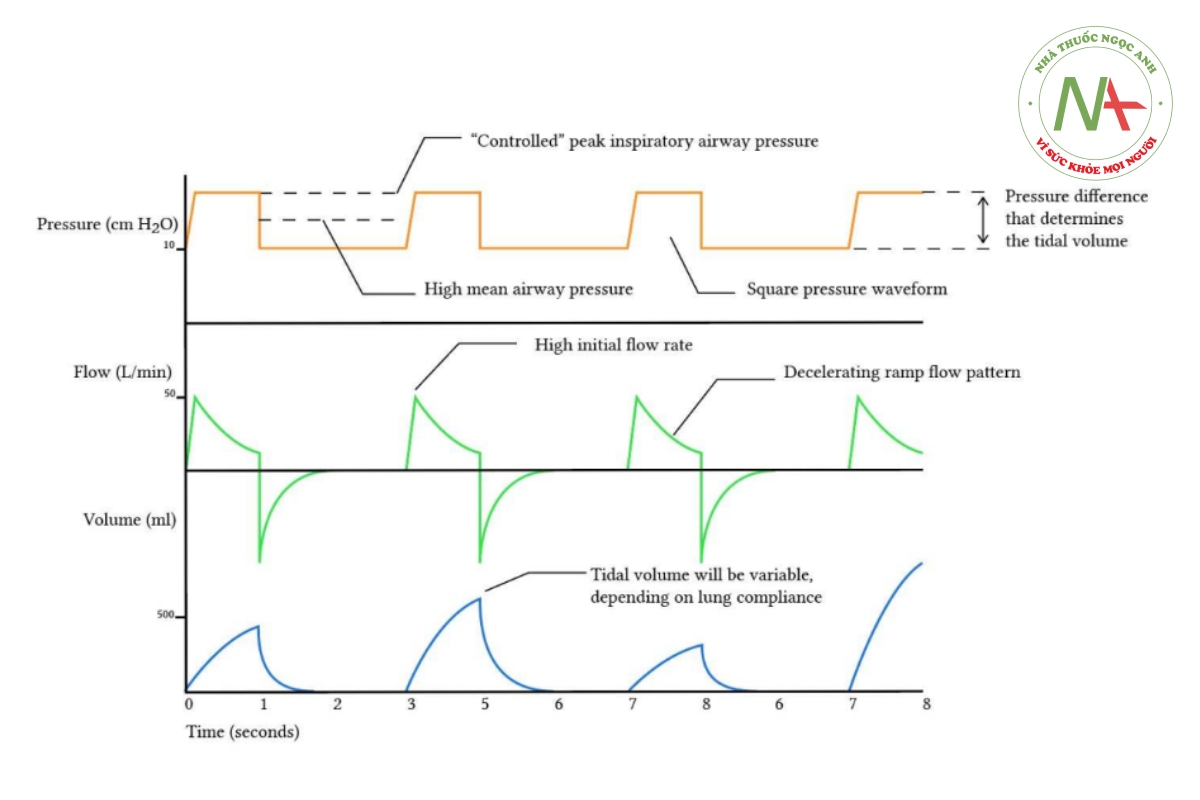
Chế độ thông khí kiểm soát áp lực
Trong giai đoạn hít vào sớm, máy thở cung cấp tốc độ lưu lượng hít vào cao để nhanh chóng đạt được biến giới hạn áp lực (“PC trên PEEP” của máy SERVO-i). Để duy trì áp lực này, tốc độ lưu lượng cần phải giảm trong quá trình hít vào và thường có hình dạng giảm tốc. Nếu thời gian hít vào đủ dài, lưu lượng cuối cùng sẽ đạt đến 0, như minh họa trong hình ảnh máy thở bên dưới. Khi tốc độ lưu lượng đạt đến 0, tức là khi không có lưu lượng, áp lực quy định không đổi sẽ cân bằng với áp lực phế nang đỉnh ở cuối nhịp thở và bằng áp lực cao nguyên.
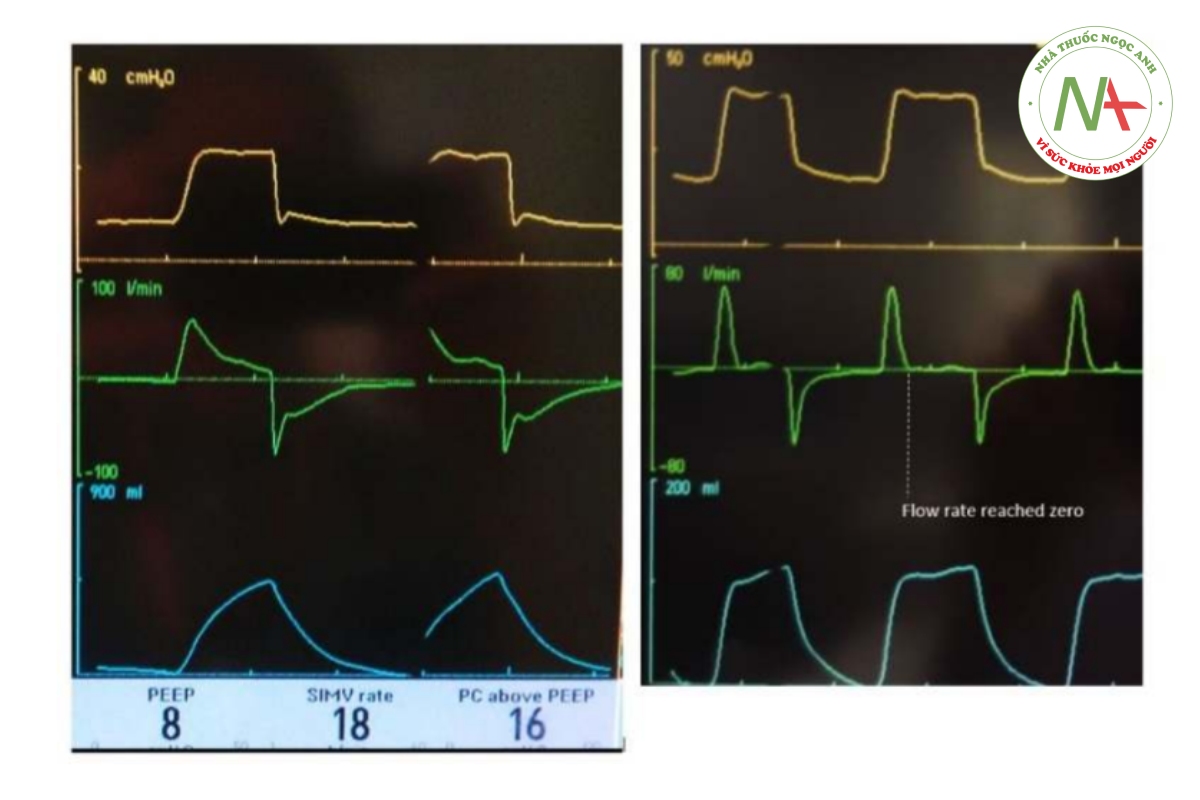
Ưu điểm của PCV
PCV có một loạt lợi ích về mặt lý thuyết trong việc thông khí cho bệnh nhân mà tình trạng thiếu oxy và độ giãn nở phổi kém là nguyên nhân chính gây ra suy hô hấp:
- Tăng áp lực đường thở trung bình, giúp cải thiện quá trình oxygen hóa (như đã thảo luận ở phần khác, áp lực đường thở trung bình là một trong những yếu tố chính quyết định sự cải thiện oxygen hóa liên quan đến thông khí áp lực dương). Bởi vì ảnh hưởng chủ yếu đến áp lực đường thở trung bình là PEEP, đây không phải là một lợi thế lớn cho đến khi bạn bắt đầu sử dụng tỷ lệ I:E cực kỳ nặng trong thì hít vào, chẳng hạn như. 1:1.5 hoặc 1:1
- Tăng thời gian huy động phế nang: với dạng sóng áp lực vuông, phế nang được mở sớm hơn và duy trì mở lâu hơn, cho phép trao đổi khí tốt hơn (tức là áp lực đường thở cao sớm cho phép phế nang được hưởng lợi từ áp lực cao lâu hơn)
- Thông khí giới hạn áp lực có thể bảo vệ khỏi chấn thương khí áp; mức áp lực cố định bảo vệ chống lại tổn thương phế nang do áp lực gây ra. Nói cách khác, vì mức áp lực được kiểm soát nên sẽ không bao giờ có lúc bệnh nhân phải chịu áp lực cực cao.
- Công thở và sự thoải mái của bệnh nhân có thể được cải thiện vì tốc độ dòng khí cao ban đầu ngăn ngừa sự mất đồng bộ “đói dòng” của bệnh nhân-máy thở, trong đó nhu cầu về lưu lượng khí sạch của bệnh nhân không được đáp ứng bởi giới hạn lưu lượng thấp không phù hợp của máy thở. Cinella và cộng sự (1996) nhận thấy rằng trường hợp này xảy ra ở thể tích khí lưu thông thấp-vừa phải, tức là bất cứ khi nào chế độ kiểm soát áp lực cạnh tranh với chế độ kiểm soát thể tích được đặt ở lưu lượng thấp, công thở của bệnh nhân sẽ tốt hơn với dạng sóng áp lực vuông.
Ngoài ra, biến kiểm soát áp lực cho phép rò rỉ đáng kể. Máy thở sẽ tự động điều chỉnh tốc độ dòng khí hít vào để phù hợp với cả sự rò rỉ đáng kể nhằm nỗ lực duy trì mức áp lực quy định. Điều này có lợi ở những trường hợp không thể tránh khỏi rò rỉ mạch, ví dụ như trong quá trình nội soi phế quản hoặc trong khi thông khí cho bệnh nhân có lỗ rò phế quản màng phổi.
=> Đọc thêm: Tương tác tim phổi khi thông khí cơ học ở bệnh nhân bệnh nặng.
Bất lợi của PCV
- Thể tích khí lưu thông phụ thuộc vào độ giãn nở hô hấp; và nó có thể thay đổi đáng kể trong quá trình thở máy, đòi hỏi phải điều chỉnh thường xuyên. Với PCV, nếu không thường xuyên chú ý đến cài đặt máy thở, việc kiểm soát chặt chẽ PaCO2 có thể khó đạt được.
- Thể tích không được kiểm soát có thể dẫn đến chấn thương thể tích, tức là nếu độ giãn nở của phổi cải thiện đột ngột, máy thở có thể cung cấp
thể tích làm căng các đơn vị phổi có độ đàn hồi cao nhất vượt quá giới hạn đàn hồi của chúng. - Lưu lượng hít vào ban đầu cao có thể vi phạm giới hạn áp lực nếu sức cản đường thở cao. Tốc độ dòng ban đầu cao sẽ tạo ra áp lực cao do sức cản của đường thở, áp lực này có thể đủ cao để vượt quá giới hạn báo động áp lực. Nếu sức cản đường thở là một vấn đề, tốc độ dòng khí hít vào nhẹ nhàng hơn có thể có lợi.
Chế độ thông khí kiểm soát thể tích
Theo định nghĩa, trong các chế độ kiểm soát thể tích, thể tích khí lưu thông là biến số xác định được máy thở sử dụng để cung cấp phản hồi cho mạch van điện từ. Vì thể tích và lưu lượng được liên kết chặt chẽ với nhau nên các chế độ kiểm soát thể tích nói chung là chế độ lưu lượng không đổi, tức là máy thở cung cấp lưu lượng không đổi và dừng lưu lượng này khi đạt được thể tích mong muốn. Vì áp lực không được kiểm soát hoặc điều chỉnh theo bất kỳ cách nào nên dạng sóng áp lực có dạng dốc parabol khi phổi giãn ra trong nhịp thở.
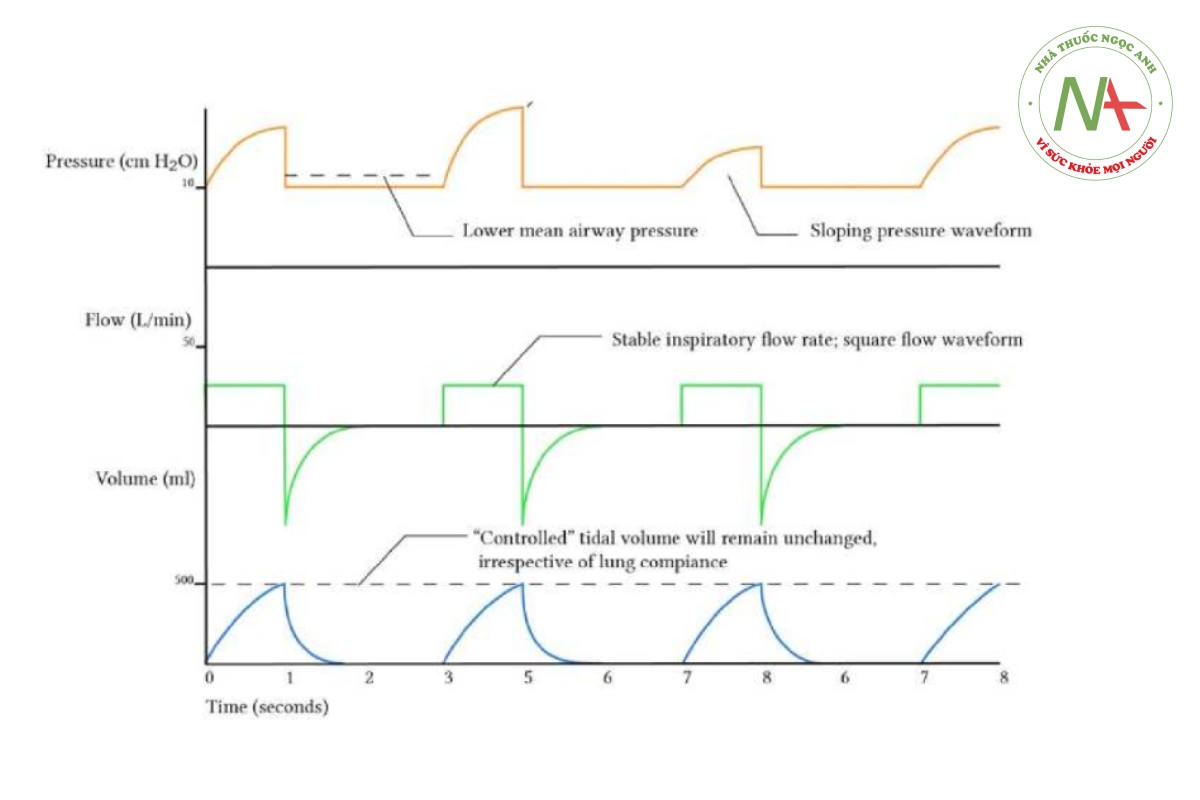
Dạng sóng áp lực rất khác nhau trong quá trình thông khí kiểm soát thể tích, thay đổi hình dạng tùy thuộc vào độ giãn nở của phổi và sức cản đường thở. Kết quả là nó cung cấp một lượng thông tin đáng kể. Việc giải thích dạng sóng áp lực sẽ được thảo luận ở phần khác.
Ưu điểm của thông khí kiểm soát thể tích
- Thể tích khí lưu thông được đảm bảo tạo ra thể tích phút ổn định hơn. Độ tin cậy của thể tích phút làm cho chế độ thông khí này phù hợp hơn trong các tình huống mà việc kiểm soát cẩn thận PaCƠ2 là quan trọng. Các chế độ kiểm soát thể tích là tiêu chuẩn chăm sóc cho bệnh nhân chấn thương sọ não nặng, trong đó cần kiểm soát PaCƠ2 chặt chẽ.
- Thể tích phút vẫn ổn định trong phạm vi thay đổi đặc điểm phổi. Nếu sức cản đường thở dao động đáng kể (ví dụ: trong quá trình điều trị tình trạng hen suyễn) thì chế độ này có ưu điểm là duy trì thể tích phút đáng tin cậy.
- Tốc độ dòng ban đầu thấp hơn so với chế độ kiểm soát áp lực. Đây là một lợi thế nếu sức cản đường thở cao; thổi chậm hơn vào phế quản bị thắt chặt không tạo ra đỉnh áp lực sớm liên quan đến sức cản cao và có khả năng ngăn ngừa việc ngừng thở sớm do giới hạn báo động áp lực.
Bất lợi của thông khí kiểm soát thể tích
- Áp lực đường thở trung bình thấp hơn khi thông khí kiểm soát thể tích, do dạng sóng áp lực có dạng dốc [điều này chỉ đúng với kiểu lưu lượng vuông]. Về mặt lý thuyết, điều này có thể là bất lợi ở những bệnh nhân bị thiếu oxy trầm trọng; thay vào đó, ở những người đó, người ta có thể muốn sử dụng chế độ kiểm soát áp lực. Một cách để giải quyết vấn đề này là sử dụng chức năng tạm dừng hít vào, được thảo luận ở nơi khác (tóm lại, nó không có tác dụng và có thể làm tăng công thở).
- Việc huy động có thể kém hơn ở các đơn vị phổi có độ giãn nở kém. Các đơn vị có thời gian hoạt động ổn định trong thời gian dài và độ giãn nở kém có thể vẫn không được tuyển dụng cho đến rất muộn trong giai đoạn hít vào khi áp lực đạt đến giá trị tối đa. Các thiết bị này sẽ có ít thời gian để trao đổi khí trước khi chu kỳ máy thở hết hạn. Từ đó, người ta có thể mong đợi rằng với chế độ kiểm soát thể tích, mức độ xẹp phổi sẽ lớn hơn so với chế độ kiểm soát áp lực, khi áp lực đường thở đỉnh bằng nhau.
- Khi có rò rỉ, áp lực đường thở trung bình có thể không ổn định. Kiểu lưu lượng hằng định được sử dụng trong VCV có thể không bù được cho sự rò rỉ không liên tục. Hãy xem xét: nếu tốc độ dòng rò rỉ bằng tốc độ dòng khí hít vào thì sẽ không có thể tích được phân phối.
- Lưu lượng không đủ có thể làm phát sinh sự mất đồng bộ giữa bệnh nhân và máy thở. Khi nhu cầu hô hấp tăng lên trong quá trình thở, máy thở có thể không đáp ứng được nhu cầu tăng lưu lượng của bệnh nhân.
Các tình huống trong đó việc lựa chọn biến kiểm soát là quan trọng
Bằng chứng ủng hộ việc lựa chọn cụ thể chế độ kiểm soát áp lực hoặc chế độ kiểm soát thể tích là rất ít, khiến các tác giả như Campbell và Davis (2002) xuất bản các bài báo có tiêu đề như “Thông khí kiểm soát áp lực so với thông khí kiểm soát thể tích: có quan trọng không? ” (spoiler: không có). Điều này không nên được coi là tiêu cực như sự không chắc chắn hoặc bất đồng giữa các chuyên gia. Một cách tốt hơn để diễn đạt nó là mượn một cụm từ từ bài đánh giá tường thuật của Rittayamai và cộng sự (2015), người đã xem xét các tài liệu mâu thuẫn và kết luận một cách đắc thắng rằng “những dữ liệu này sẽ giúp mở ra lựa chọn thông khí cho bệnh nhân mắc bệnh cấp tính”. suy hô hấp”. Nói tóm lại, vì không có người chiến thắng rõ ràng nên mọi chuyện đều ổn – bạn sẽ không bị chỉ trích khi sử dụng một trong hai chế độ. Như đã nói, có thể thảo luận về một số tình huống trong đó PCV và VCV được so sánh trực tiếp. Có thể hiểu được tài liệu tập trung vào ARDS và không thể giải thích được về phẫu thuật giảm cân (bariatric surgery) và thông khí một phổi (one-lung ventilation).
Trong ARDS, mặc dù việc giảng dạy sử dụng chế độ kiểm soát áp lực nhưng bằng chứng cho điều này còn yếu. Ví dụ, Lessard và cộng sự (1994) đã so sánh các chế độ kiểm soát thể tích và áp lực với nhiều tỷ lệ I:E khác nhau và đi đến kết luận rằng PCV không có tác dụng có lợi ngắn hạn. Trên thực tế với thông khí tỷ lệ nghịch PCV (I:E = 2:1) có tình trạng oxygen hóa kém hơn, mặc dù áp lực đường thở trung bình cao hơn. Người ta không thể không nghĩ rằng họ có thể cần phải lấp đầy bệnh nhân đó với thể tích lớn hơn. Esteban và cộng sự (2000) đã chọn ngẫu nhiên khoảng 40 bệnh nhân dùng VCV hoặc PCV và nhận thấy sự khác biệt về tỷ lệ tử vong nghe có vẻ phi lý (78% so với 51%) thiên về kiểm soát áp lực, điều này khó được coi trọng vì tỷ lệ tử vong của nhóm cao hơn nhiều so với tiêu chuẩn, gợi ý điều gì đó đã làm sai lệch kết quả (bản thân các tác giả kết luận rằng “sự phát triển của suy nội tạng có lẽ không liên quan đến chế độ thông khí” ). Có rất nhiều thử nghiệm mâu thuẫn nhỏ như vậy. Nhìn vào mọi thứ qua kính thiên văn Cochrane, Chacko và cộng sự (2015) đã tập hợp hơn 1000 bệnh nhân từ ba RCT có quy mô tốt và kết luận một cách tỉnh táo rằng dữ liệu hiện có “không đủ để xác nhận hoặc bác bỏ” giả thuyết hiện tại.
Trong gây mê một phổi, có thể có một số lợi ích trong việc kiểm soát áp lực, kiểm soát thể tích quá mức. Tugrul và cộng sự (1997) nhận thấy rằng quá trình oxygen hóa được cải thiện và áp lực đường thở đỉnh giảm khi thông khí một phổi. Unzueta và cộng sự (2007) đồng ý rằng áp lực cực đại thấp hơn nhưng không tái tạo được quá trình oxygen hóa được cải thiện.
Trong phẫu thuật béo phì nội soi, kiểm soát áp lực dường như có lợi thế hơn (Cadi et al, 2008). Điều đáng ngạc nhiên là khi tính áp lực đường thở trung bình cho những bệnh nhân này, không có sự khác biệt đáng kể giữa các nhóm. Các tác giả cho rằng tốc độ lưu lượng sớm cao trong PCV bằng cách nào đó góp phần tạo ra một số loại “áp lực khu vực tức thời” trong phổi, ngụ ý rằng sự căng quá mức của phế nang không đổi trong thời gian ngắn là nguyên nhân giúp cải thiện quá trình trao đổi khí.
Chế độ kiểm soát kép và kiểm soát thích ứng
Thừa nhận những bất lợi chính của các chế độ thông khí nêu trên, các chế độ thích ứng như PRVC là sự kết hợp của hai chiến lược kết hợp các ưu điểm của từng chiến lược mà không làm tăng thêm bất lợi của chúng. Đối với chế độ PRVC, người dùng đặt thể tích khí lưu thông mục tiêu, như trong chế độ kiểm soát thể tích. Sau đó, Maquet SERVO-i thực hiện đánh giá độ giãn nở động của phổi trong suốt ba nhịp thở hiệu chỉnh ban đầu, là các nhịp thở kiểm soát thể tích. Sử dụng dữ liệu về độ giãn nở của phổi này, nó sẽ xác định mức áp lực thích hợp cần thiết để đạt được thể tích khí lưu thông quy định.
Chế độ này có một số bất lợi: nỗ lực thay đổi của bệnh nhân có thể dẫn đến thể tích khí lưu thông thay đổi nhiều, vì mức áp lực phụ thuộc vào đặc điểm hô hấp của các nhịp thở trước đó. Tuy nhiên, nó bảo tồn một số ưu điểm của PCV và VCV và không có bất lợi nào của chúng:
- Dạng sóng áp lực vuông hỗ trợ việc huy động đơn vị phổi sớm và bền vững
- Áp lực đường thở trung bình cao như với PCV
- Áp lực được giảm thiểu đối với bất kỳ thể tích khí lưu thông quy định nào
- Thể tích phút được đảm bảo, duy trì mức độ kiểm soát PaCO2
Dạng sóng lưu lượng giảm tốc dường như là yếu tố quyết định chính ở đây. Bằng cách sử dụng kiểu lưu lượng này, các chế độ kiểm soát thể tích sẽ loại bỏ nhiều bất lợi của chúng. Ví dụ, Davis và cộng sự (1996) phát hiện ra rằng bất cứ khi nào họ sử dụng dạng sóng lưu lượng dốc giảm tốc, bệnh nhân của họ đều được cung cấp oxy tốt bất kể họ sử dụng thể tích hay áp lực làm biến kiểm soát.
=> Tham khảo: KỸ THUẬT SINH THIẾT PHỔI XUYÊN THÀNH NGỰC DƯỚI HƯỚNG DẪN CỦA CẮT LỚP VI TÍNH.