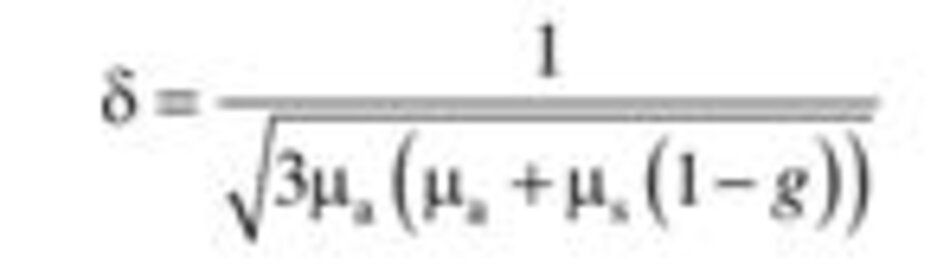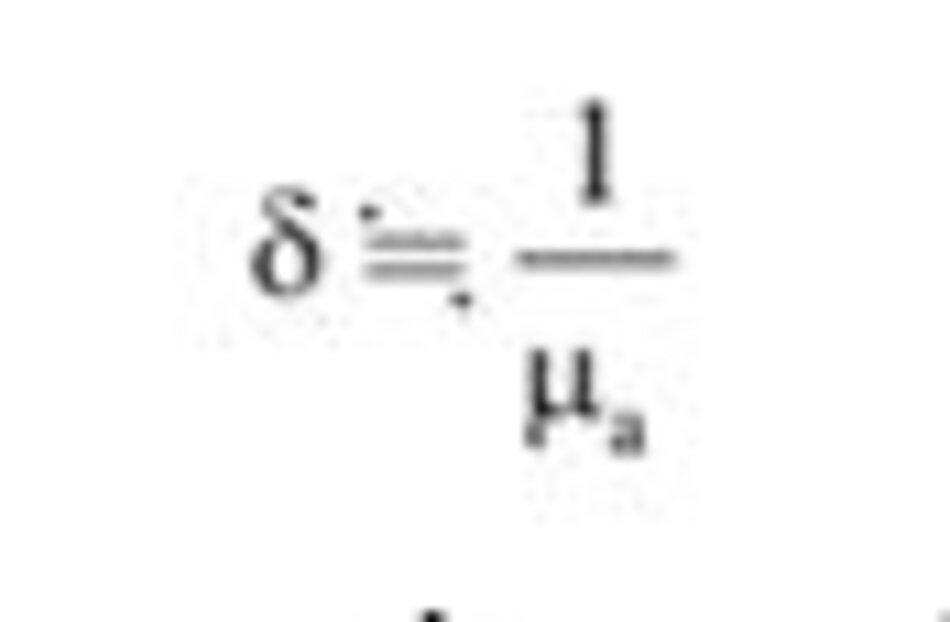Bệnh da liễu
Laser Xâm Lấn và Laser Vi Điểm – bác sĩ Bùi Thanh Bình
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Nhà thuốc Ngọc Anh – Bài viết Laser Xâm Lấn và Laser Vi Điểm được biên dịch bởi bác sĩ Bùi Thanh Bình, để tải file PDF của bài viết xin vui lòng click ở đây.
1. Bước sóng và Phân loại Laser Xâm lấn
Đường cong hấp thụ của nước rất thấp ở quang phổ cực tím và khả kiến, tăng lên ở phổ hồng ngoại gần và tăng cao nhất ở phổ hồng ngoại xa. Đường cong hấp thụ của nước đạt đỉnh ở phổ hồng ngoại xa tại bước sóng 2940nm sau đó giảm dần, rồi tăng dần lên lại (Hình 10.1) (( Goldman MP (2006) Cutaneous and cosmetic laser surgery. Mosby Elsevier, Philadelphia, PA)).
Có ba loại laser có bước sóng ở phổ hồng ngoại xa. Đó là laser erbium-doped yttrium aluminum garnet (Er:YAG) với hệ số hấp thụ cao nhất của nước tại bước sóng 2940 nm, laser CO2 với bước sóng 10600 nm có hệ số hấp thụ thấp hơn 1/10 so với laser Er:YAG. Cuối cùng là laser erbium:yttrium–scandium– gallium–garnet (Er:YSGG) với bước sóng 2790 nm có hệ số hấp thụ nằm giữa laser Er:YAG và CO2. Laser Er:YSGG có hệ số hấp thụ cao gấp 3 lần laser CO2 và bằng 1/3 hệ số hấp thụ của laser Er:YSGG (( Allemann IB, Goldberg DJ (2011) Basics in der- matological laser applications. Karger Medical and Scientific Publishers)).
Một loại laser Er:YSGG được thương mại hoá là laser “Pearl”, tuy nhiên loại laser này không được sử dụng rộng rãi ở các phòng khám tư nhân (( Raulin C, Karsai S (2011). Laser and IPL technology in dermatology and aesthetic medicine. Heidelberg: New York)). Tôi nghĩ đó là do loại laser này khá “lấp lửng”. Cả tác dụng và tác dụng phụ đều “lấp lửng”, khiến nó trở nên không rõ ràng.
![Laser Xâm Lấn và Laser Vi Điểm - bác sĩ Bùi Thanh Bình 44 Hình 10.1 Hệ số hấp thụ của nước tinh khiết. (Được điều chỉnh lại từ [1])](https://nhathuocngocanh.com/wp-content/uploads/2021/12/laser_xam_lan_va_laser_vi_diem_anh_1.jpg)
![Laser Xâm Lấn và Laser Vi Điểm - bác sĩ Bùi Thanh Bình 45 Hình 10.2 Hệ số hấp thụ và độ xuyên sâu của nước. Tm:YAG; thulium laser. (Sao chép lại từ[ 1])](https://nhathuocngocanh.com/wp-content/uploads/2021/12/laser_xam_lan_va_laser_vi_diem_anh_2.jpg)
2. Cơ chế của Laser Xâm lấn
2.1 Cơ chế của Trẻ hóa Xâm lấn
Mặc dù việc trẻ hoá có xâm lấn (AR) có thể được hình dung như sự hóa hơi mô da, nhưng không phải vậy. Khi năng lượng tích luỹ tại da trong một khoảng thời gian rất ngắn và nhiệt độ nước tăng lên, sự hóa hơi diễn ra, làm tăng thể tích của nước và gia tăng áp suất. Tại 300oC nước tăng áp suất lên đến 1000 atm. Vì áp lực nước tăng lên ở trong mô, lượng nước trong mô sẽ phát nổ do sự khác biệt về áp suất so với không khí, và mô da bị lấy đi bởi sự loại bỏ do áp lực nổ. Cơ chế của AR không phải là làm hóa hơi toàn bộ mô da, mà dùng nước để tống mô da ra khỏi bề mặt một cách cưỡng bức (( Goldman MP (2006) Cutaneous and cosmetic laser surgery. Mosby Elsevier, Philadelphia, PA)). Do đó, AR nên được mô tả là
“cắt” và “đào” hơn là “đốt” (Hình 10.3).
Bởi vậy, việc xâm lấn thông qua sự hóa hơi không những loại bỏ mô đích mà còn loại bỏ cả những mô xung quanh, gây tổn thương cho những mô xung quanh và gây ra những tác dụng phụ. Laser CO2 được biết đến là loại laser có nhiều tác dụng phụ nhất trong việc điều trị sắc tố da, nhiều hơn laser xung dài và laser Q-switched (( Kauvar A, Hruza G (2005) Principles and practices in cutaneous laser surgery. CRC Press)).
2.2 Ngưỡng Hóa hơi Nước
Sự hóa hơi và phát nổ của nước là cần thiết cho sự loại bỏ mô thông qua áp lực nổ. Năng lượng cần thiết cho việc này cần lớn hơn năng lượng cho sự hóa hơi nước. Năng lượng cần thiết cho sự hóa hơi nước ở thượng bì là 2500 J/cm3. Do đó, năng lượng lớn hơn 2500 J/cm3 là cần thiết.
Năng lượng cần thiết để hóa hơi nước ở trung bì là 4300 J/cm3, lớn hơn khoảng gấp đôi so với ở thượng bì (( Goldman MP (2006) Cutaneous and cosmetic laser surgery. Mosby Elsevier, Philadelphia, PA)). Nguyên nhân là do sức bền cao của các sợi collagen. Nếu trung bì được điều trị với cùng mức năng lượng cần thiết để hóa hơi nước ở thượng bì thì sự xâm lấn sẽ là không đủ. Điều này sẽ chỉ làm cho da bị khô, và làm cho vùng da bị tổn thương nhiệt dư (RTD) trở nên rộng hơn, điều này thường dẫn đến những tác dụng phụ. Do vậy, khi điều trị vùng trung bì thì năng lượng cần thiết phải gấp đôi so với ở thượng bì.
Năng lượng cần thiết để hóa hơi nước (Ev) được xác định thông qua công thức sau:
- Ev = mật độ năng lượng (MĐNL) x µa
Hệ số hấp thụ của nước của một thiết bị laser CO2 là 500 cm-1, nên nếu chúng ta chuyểnđổi điều này thành công thức:
- MĐNL = 2500/500 = 5 (J/cm2 ở laser CO2)
Ít nhất năng lượng 5 J/cm2 là cần thiết khi sử dụng laser CO2 để trẻ hoá da xâm lấn. Sự hóa hơi không xảy ra dưới 5 J/cm2. Đây được gọi là ngưỡng hóa hơi nước của laser CO 2 (( Goldman MP (2006) Cutaneous and cosmetic laser surgery. Mosby Elsevier, Philadelphia, PA)).
![Laser Xâm Lấn và Laser Vi Điểm - bác sĩ Bùi Thanh Bình 46 Hình 10.3 (a) Mô răng người bị hóa hơi bởi 20 xung từ một máy laser Er:YAG (Thời gian xung: 90 µs. Năng lượng xung: 100 mJ, mức lặp lại: 1 Hz). (b) Sự phóng đại cho thấy bờ của sự xâm lấn. (Sao chép lại từ [5])](https://nhathuocngocanh.com/wp-content/uploads/2021/12/laser_xam_lan_va_laser_vi_diem_anh_3.jpg)
2.3 Tổn thương nhiệt dư
Ohshiro trình bày khái niệm “táo laser” (Laser Apple Concept) vào năm 1995 (( Ohshiro T (1996) The laser apple: a new graphic rep- resentation of medical laser applications. Laser Ther 8(3):185–190)). Khái niệm táo laser cho rằng không phải tất cả các photon được phát ra bởi laser xâm lấn được dùng để xâm lấn, mà một vài photon được hấp thụ vào vùng mô còn lại làm tăng nhiệt độ và làm ảnh hưởng đến sự đáp ứng mô. Vùng mô còn lại cho thấy một loạt những phản ứng sinh học liên quan đến nhiệt tại mô (( Omi T, Numano K (2014) The role of the CO2 laser and fractional CO2 laser in dermatology. Laser Ther 23(1):49–60)). Như được thể hiện ở Hình 10.4, khi laser CO2 được phát xạ trên da, hầu hết các photon được phát xạ làm cho nhiệt độ tăng cao nhất trên bề mặt da. Khi chúng đi xuống lớp da sâu hơn, photon càng ít đi và làm cho nhiệt độ tăng ít hơn.
Các phản ứng nhiệt của mô da được liệt kê dưới đây:
- 100 °C: bốc bay
- 60 °C: đông mô
- 55 °C: giáng hóa protein
- >40 °C: biến tính protein.
![Laser Xâm Lấn và Laser Vi Điểm - bác sĩ Bùi Thanh Bình 47 Hình 10.4Các khoảng phản ứng quang-sinh học có sinh nhiệt và không sinh nhiệt tại mô sau tác động của một loại laser xâm lấn điển hình, ví dụ như một loại laser CO2. (Sao chép lại từ [7])](https://nhathuocngocanh.com/wp-content/uploads/2021/12/laser_xam_lan_va_laser_vi_diem_anh_4.jpg)
3. Xác định Thời gian Xung
3.1 Hệ số Hấp thụ và Độ xuyên sâu Quang học
Ở “Chương 3,” chúng ta đã xem xét rằng độ xuyên sâu quang học (OLD) được mô tả bằng phương trình sau (( Nouri K (2018) Lasers in dermatology and medicine: dermatologic applications. Springer International Publishing)).
δ: độ xuyên sâu quang học phụ thuộc bước sóng của ánh sáng, hoặc độ sâu mà tại đó có sự suy giảm đến 37% giá trị bề mặt (37% = 1/e, trong đó e = 2,7, cơ số lôgarit tự nhiên),
g: hệ số dị hướng (thước đo hướng “trung bình” của các photon bị tán xạ). g = 0,9 đối với da,
µa: hệ số hấp thụ, µs: hệ số tán xạ.
Nếu xem xét kỹ phương trình này, chúng ta có thể thấy rằng độ xuyên sâu quang học tỷ lệ nghịch với hệ số hấp thụ và hệ số tán xạ. Nghĩa là, độ xuyên sâu quang học trở nên nông hơn khi độ hấp thụ (μa) và tán xạ (μs) trở nên lớn hơn. Vì sự tán xạ không xảy ra trong laser xâm lấn, nên phương trình trên có thể đượcđơn giản hóa như sau (( Goldman MP (2006) Cutaneous and cosmetic laser surgery. Mosby Elsevier, Philadelphia, PA)):
Trong laser xâm lấn, hệ số hấp thụ và độ xuyên sâu quang học tỷ lệ nghịch với nhau. Nói cách khác, laser xâm lấn có bước sóng được hấp thụ tốt sẽ có độ xuyên sâu thấp hơn. Ví dụ, laser Er:YAG có hệ số hấp thụ nước cao hơn laser CO2. Do có nhiều photon được hấp thụ trên bề mặt nên độ xuyên sâu trở nên nông hơn, làm cho sự xâm lấn mỏng hơn. Do vậy, laser Er:YAG với hệ số hấp thụ cao cho phép thủ thuật được chính xác hơn.
Nếu biết hệ số hấp thụ, chúng ta có thể thay vào phương trình trên và tính độ xuyên sâu quang học. Ví dụ, hệ số hấp thụ của nước trong laser CO2 là 500 cm-1. Độ xuyên sâu được tính là 20 μm. Điều này phù hợp với độ sâu xâm lấn thực tế là 20–60 μm (( Goldman MP (2006) Cutaneous and cosmetic laser surgery. Mosby Elsevier, Philadelphia, PA)).
3.2 Thời gian Thải nhiệt (TRT) của laser CO2
- TRT = d² / gκ
g: hệ số hình học, κ: hệ số tản nhiệt.
Trong laser CO2, đường kính d trong công thức TRT là độ xuyên sâu 20 µm (Phần 3.4.2, “Chương 3”), g là một hệ số hình học, và vì da nằm trên một mặt phẳng nên nó là 4. Hằng số tản nhiệt κ là khoảng 1,3 × 10-3 cm2/s. Nếu chúng ta thay chúng vào phương trình trên, TRT là khoảng 800 μs. Do đó, thời gian xung của laser CO2 phải là 800 μs hoặc nhỏ hơn, xấp xỉ 1 ms hoặc nhỏ hơn (( Goldman MP (2006) Cutaneous and cosmetic laser surgery. Mosby Elsevier, Philadelphia, PA)).
Tóm lại, thời gian xung của laser CO2 phải nhỏ hơn 1 ms trong khi mật độ năng lượng ít nhất phải là 5 J/cm2. Trong trường hợp này, độ xuyên sâu là 20 μm và độ sâu xâm lấn thực tế là 20–60 μm. Tổn thương nhiệt dư được biết là gấp 3–4 lần độ xuyên sâu quang học [10], và độ sâu tổn thương nhiệt dư thực tế là khoảng 60–100 μm.
3.3 So sánh các loại Laser Xâm lấn
Ở đây chúng tôi sẽ so sánh laser CO 2 và laser Er:YAG, ở đó cả hai đều là laser xâm lấn (Bảng 10.1). Laser CO2 có hiệu ứng quang nhiệt với TRT nhỏ hơn 1 ms. Laser Er:YAG ban đầu có xung phụ 1 μs nhưng đã kéo dài thời gian xung lên 250 μs bằng cách sử dụng xung khuếch đại. Tia laser Er:YAG có hiệu ứng quang cơ do hệ số hấp thụ cao và thời gian xung ngắn (( Goldman MP (2006) Cutaneous and cosmetic laser surgery. Mosby Elsevier, Philadelphia, PA)).
Bảng 10.1 So sánh laser CO2 và laser Er:YAG (( Goldman MP (2006) Cutaneous and cosmetic laser surgery. Mosby Elsevier, Philadelphia, PA)).
| Laser CO2 | Laser Er:YAG | |
| Bước sóng | 10.600 nm | 2940 nm |
| Thời gian xung | <1 ms (~800 µs) | <1 ms (250 µs, xung khuếch đại) ; 1 µs (subpulse) |
| Cơ chế | Quang nhiệt | Quang cơ |
| Hệ số hấp thụ (µa) | 790 cm−1 | 8000–9000 cm−1 |
| Vùng da chứa 70–80% nước | 500 cm−1 | 12,800 cm−1 |
| Độ xuyên sâu (1/µa) | 20–60 µm | 2–5 µm |
| Tổn thương nhiệt dư | 60–100 µm | 20–50 µm |
| Ngưỡng hóa hơi nước | 5 J/cm2 | 0.5–1.5 J/cm2 |
Laser CO2 và Er:YAG có bước sóng lần lượt là 10.600 nm và 2940 nm. Hệ số hấp thụ khác nhau mười lần, tương ứng là 790 và 8000–9000 cm-1. Laser Er:YAG được biết là có hệ số hấp thụ cao hơn mười lần so với laser CO2, nhưng vì da chứa 70–80% nước, nên khi xét đến điều này thì hệ số hấp thụ khác nhau hơn mười lần, lần lượt là 500 và 12.800 cm-1. Vì hệ số hấp thụ của laser Er: YAG cao hơn laser CO2 hơn mười lần, nên độ xuyên sâu nhỏ hơn mười lần so với laser CO2. Độ xuyên sâu của CO2 và Er:YAG lần lượt là 20–60 μm và 2–5 μm. RTD thường được biết đến là gấp ba đến bốn lần OPD. Vì laser Er:YAG có OPD nông hơn và ít RTD hơn so với laser CO2 nên xảy ra ít tác dụng phụ hơn. Ngưỡng hóa hơi của nước là Ev = MĐNL × μa. Vì laser Er:YAG có hệ số hấp thụ cao nên ngưỡng hóa hơi của nước khá thấp (0,5–1,5 J/cm2) (( Goldman MP (2006) Cutaneous and cosmetic laser surgery. Mosby Elsevier, Philadelphia, PA)).
4. Spot size
Spot size trong Laser Xâm lấn
Spot size nào nên được sử dụng trong laser xâm lấn? Việc sử dụng spot size nhỏ dẫn đến việc bỏ sót mô vì kết quả thường nham nhở và không đồng đều (Hình 10.5).


Việc cầm máu kém là một vấn đề vì không thể cầm máu từ các mạch máu lớn hơn spot size. Việc sử dụng các spot size lớn dẫn đến việc cắt bỏ các mô trơn tru hơn, đồng đều hơn. Do đó, spot size nhỏ nên được sử dụng để tạo các vết mổ, và spot size lớn nên được sử dụng để loại bỏ nevi hoặc để trẻ hóa da (( Goldman MP (2006) Cutaneous and cosmetic laser surgery. Mosby Elsevier, Philadelphia, PA)). Nhưng nếu spot size lớn hơn thì mật độ năng lượng giảm và cần thời gian xung dài hơn để đạt được hiệu quả tương tự. Điều này có thể dẫn đến nguy cơ tích tụ nhiệt và than hóa, và cuối cùng là sẹo. Để tránh điều này, phải sử dụng tia laser xâm lấn có công suất cao hoặc spot size phải được điều chỉnh theo công suất đầu ra.
Ở “Chương 1” chúng ta đã xem xét rằng khi spot size càng lớn, độ xuyên sâu quang học (OPD) càng sâu. Nhưng độ sâu xâm lấn là như nhau mặc dù spot size tăng lên. Lý do của hiện tượng này là gì? Lý do khiến OPD trở nên sâu hơn khi spot size càng lớn là do hiện tượng tán xạ. Vì sự tán xạ hầu như không tồn tại trong laser hồng ngoại xa, nên OPD được xác định bởi hệ số hấp thụ bất kể sự thay đổi spot size. Do đó, nếu tia laser là tia hồng ngoại xa có cùng bước sóng thì độ sâu xâm lấn là như nhau bất kể spot size là gì.
5. Mật độ Năng lượng
5.1 Các thông số trên Bảng điều khiển
Trong laser CO2, ngưỡng hóa hơi của nước là 5 J/cm2, do đó việc điều trị bằng laser CO2 nên được thực hiện với mật độ năng lượng cao hơn 5 J/cm2. Tuy nhiên, bảng điều khiển của máy laser CO2 của chúng tôi không cho thấy đơn vị mật độ năng lượng (J/cm 2) mà lại thể hiện bằng Watt, vốn là một đơn vị công suất (Hình 10.6). Do đó, chúng ta phải chuyển đổi năng lượng sang MĐNL, để chúng ta biết chúng ta sử dụng MĐNL bao nhiêu. Ví dụ: khi Spot size là 0,1 mm và thời gian xung là 500 μs, thì 5 J/cm2 là bao nhiêu Watts?
- W = MĐNL/ s = (J / cm2) x πR2/s
5 J/cm2 x 3.14 x (0.05 cm)2/ 0.0005s = 0.785 W
Nói cách khác, ít nhất phải sử dụng công suất 0,8W để xâm lấn. Khi sử dụng công suất nhỏ hơn 0,8 W, hiện tượng xâm lấn không xảy ra. Chỉ xảy ra sự đông mô mà thôi.
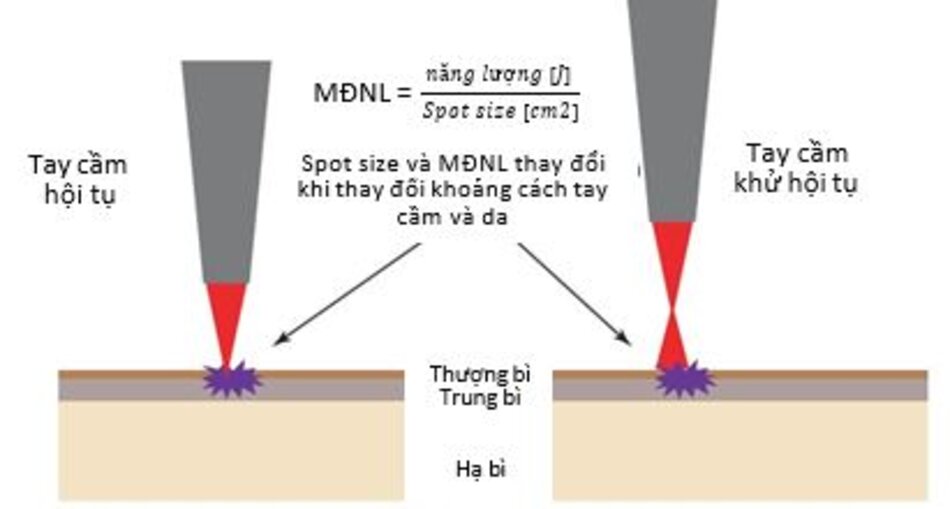
5.2 Các phương pháp Khử Hội tụ (Phương pháp MĐNL Thấp)
Sau khi tia laser được tạo ra trong khoang quang học, nó đến tay cầm thông qua hệ thống truyền dẫn Sau đó, thấu kính lồi khúc xạ các photon đến một tiêu điểm của da, tạo ra mật độ công suất cao. Điều này được gọi là sự hội tụ. Khoảng cách lúc này được gọi là tiêu cự. Mặt khác, khử hội tụ là một phương pháp giảm mật độ công suất bằng cách nâng tay cầm lên khỏi da và làm cho khoảng cách thực tế dài hơn tiêu cự (Hình 10.7).
Bây giờ chúng ta sẽ xem xét MĐNL và mật độ năng suất trong quá trình hội tụvà khử hội tụ.
Ví dụ, trong quá trình hội tụ bằng laser CO2 với công suất 3W và spot size 0,1 mm, MĐNL là 13,461 J/cm2. Trong quá trình khử hội tụ bằng laser CO2 với công suất 3W và spot size 0,8 mm, MĐNL là 0,2086 J/cm2 (Bảng 10.2). Nói cách khác, việc hội tụ dẫn đến hiện tượng xâm lấn vì nó vượt quá ngưỡng hóa hơi của nước là 5 J/cm 2 trong khi việc khử hội tụ chỉ dẫn đến hiện tượng đông mô vì nó nhỏ hơn 5 J/cm2.
- Mật độ công suất = W / πR2
Vì mật độ công suất tỷ lệ nghịch với bình phương đường kính, nên việc khử hội tụ làm đường kính tăng 8 lần nhưng mật độ công suất giảm 64 lần.
Bảng 10.2 So sánh mật độ năng lượng và mật độ công suất của laser CO2 khi spot size là 100 và 800 μm ở 3W
| 3 W, Ø = 100 μm | (hội tụ) | 3 W, Ø = 800 μm (khử hội tụ) |
| Mật độ năng lượng | 13.461 J/cm2 | 0.2086 J/cm2 |
| Mật độ công suất | 38,460 W/cm2 | 596 W/cm2 |
Do đó, bằng cách di chuyển tay cầm lên và xuống theo phương vuông góc với da, có thể dễ dàng chọn hội tụ hay khử hội tụ để xâm lấn hoặc làm đông mô. Hiệu ứng đông mô của quá trình khử hội tụ có thể được sử dụng để điều trị các sắc tố biểu bì nông hơn, chẳng hạn như các nốt dày sừng ánh sáng. Phương pháp này được gọi là phương pháp khử hội tụ hoặc phương pháp MĐNL thấp. Tuy nhiên, phương pháp này có cửa sổ điều trị rất hẹp trong khoảng từ 3,7 đến 4,4 J/cm 2. Nếu MĐNL cao hơn cửa sổ điều trị, sự xâm lấn xảy ra nhưng nếu nó nhỏ hơn cửa sổ điều trị thì không hiệu quả. Quy trình này đòi hỏi độ chính xác cao và sự cẩn trọng. Ngoài ra, do sự dẫn nhiệt nên có thể có nguy cơ gây ra tác dụng phụ (( Jeong JY (2015) CO2 laser in dermatology (Koean). MDworld, Seoul)). Vì vậy, tôi sử dụng phương pháp khử hội tụ chủ yếu để cầm máu và cho các đốm sắc tố biểu bì nhỏ trong một thời gian rất ngắn, nhưng không áp dụng cho hầu hết các đốm sắc tố biểu bì. Một điều cần lưu ý là phương pháp khử hội tụ chỉ nhằm mục đích làm đông mô, không làm bóc tách. Đó là lý do tại sao không nên cắt bỏ mô bằng kỹ thuật này.
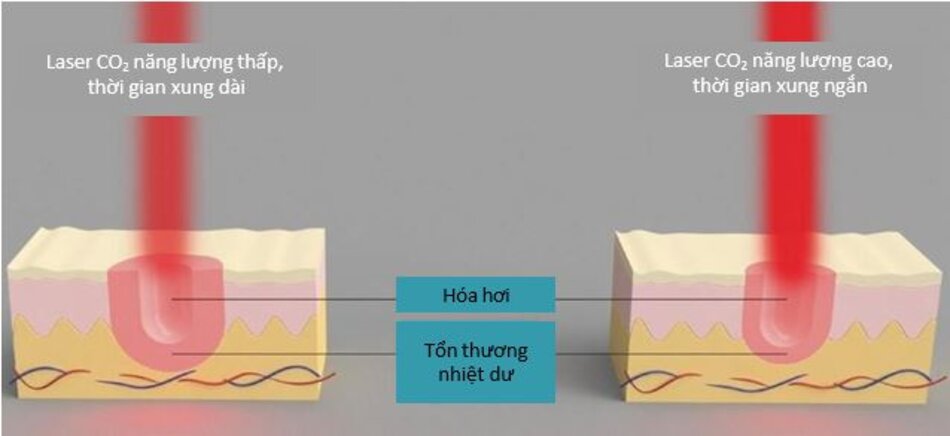
6. Mật độ Công suất
6.1 Laser có Mật độ Công suất cao so với Mật độ Công suất thấp
Năng lượng = Công suất x Thời gian xung Thể tích xâm lấn bởi tia laser xâm lấn tỉ lệ thuận với tổng năng lượng (( Goldman MP (2006) Cutaneous and cosmetic laser surgery. Mosby Elsevier, Philadelphia, PA)). Vì năng lượng là tích của công suất với thời gian xung (phương trình trên), tổng năng lượng là như nhau ngay cả khi tăng công suất và thời gian xung được rút ngắn hoặc giảm công suất và kéo dài thời gian xung. Nói cách khác, thể tích xâm lấn là như nhau khi sử dụng laser CO2 công suất cao đắt tiền cùng số watt cao và rút ngắn thời gian xung và khi sử dụng laser CO2 công suất thấp rẻ hơn với số watt thấp và kéo dài thời gian xung.
Tuy nhiên, thời gian xung dài hơn ở mức watt thấp hơn dẫn đến RTD rộng hơn (Hình 10.8). Ngoài ra, trong thời gian xung dài hơn ở mức watt thấp, nước trong mô không phát nổ với áp suất cao, mà bay hơi từ từ với áp suất thấp. Điều này làm cho mô khô lại và tự hóa hơi mô chứ không phải là nước. Nhiệt độ hóa hơi của mô cao hơn nhiệt độ hóa hơi của nước và phải được nâng lên 600°C hoặc cao hơn. Bởi vì quá trình hóa hơi xảy ra ở nhiệt độ cao hơn nhiều, RTD thậm chí còn sâu hơn (( Goldman MP (2006) Cutaneous and cosmetic laser surgery. Mosby Elsevier, Philadelphia, PA)). Đó là lý do tại sao nên mua laser xâm lấn công suất cao nếu có thể và sử dụng thời gian xung ngắn hơn ở mức watt cao sẽ giảm tổn thương cho các mô xung quanh.
Trong AR, mật độ công suất là thông số quan trọng nhất trong việc xác định RTD và độ sâu xâm lấn, không phải là MĐNL. Ví dụ, MĐNL tối thiểu của laser CO2 trong việc làm hóa hơi nước là 5 J/cm2 trong 1 ms, nhưng ngay cả khi thời gian xung dài hơn 1 ms, làm tăng MĐNL lên 15 J/cm2 và do đó tăng mật độ công suất dẫnđến hiện tượng xâm lấn. Ngay cảkhi MĐNL thấp đến 1–4 J/cm2, thời gian xung có thể giảm xuống còn micro giây, sau đó mật độ công suất sẽ tăng lên, cũng dẫn đến hiện tượng xâm lấn (( Ross EV, McKinlay JR, Anderson RR (1999) Why does carbon dioxide resurfacing work? A review. Arch Dermatol 135(4):444–454)).
Các laser CO2 công suất cao trên thị trường hiện nay được biết là có mật độ công suất từ 10.000–50.000 W/cm2, và khi mật độ công suất giảm xuống còn 2000 W/cm2, quá trình hóa hơi xảy ra từ từ làm tăng RTD và các tác dụng phụ. Do đó, mật độ công suất tối thiểu phải là 2000 W/cm2 và nên ở vào khoảng 10.000–50.000 W/cm2.
6.2 Than hóa
Một nhược điểm khác của laser CO2 công suất thấp là sự than hóa. Thời gian tiếp xúc lâu với tia laser CO2 công suất thấp làm cho mô bị khô và cuối cùng dẫn đến than hóa. Sản phẩm cuối cùng của tất cả các mô sống được nung nóng là carbon. Carbon trở thành một bồn tụ nhiệt mới, khi được chiếu xạ với laser, tăng nhanh nhiệt độ lên 300-600°C, dẫn đến RTD sâu hơn. Kết quả là tổn thương tại các mô xung quanh trở nên nghiêm trọng hơn (( Goldman MP (2006) Cutaneous and cosmetic laser surgery. Mosby Elsevier, Philadelphia, PA)). Trong AR, laser công suất cao nên được sử dụng để giảm thời gian tiếp xúc với tia để chỉ xảy ra hiện tượng hóa hơi mà không xảy ra hiện tượng than hóa. Nếu xảy ra hiện tượng than hóa, nên ngừng điều trị cho đến khi loại bỏ hết mô than hóa bằng bông ướt.
7. Điều chỉnh MĐNL và Điều trị đa lần chiếu
7.1 Độ sâu Xâm lấn Và Tổn thương Nhiệt dư
Mối quan hệ giữa MĐNL, độ sâu xâm lấn và độ sâu của RTD là gì? Ross và cộng sự sinh thiết da heo sau khi chiếu tia laser CO2 10 J/cm2 (( Ross EV, McKinlay JR, Anderson RR (1999) Why does carbon dioxide resurfacing work? A review. Arch Dermatol 135(4):444–454)). Vì CO2 là chùm Gaussian nên nó có đỉnh MĐNL (20 J/cm2) ở giữa. Phần năng lượng ở giữa là lớn nhất, cho thấy rằng độ sâu xâm lấn ở giữa là sâu nhất. Do đó, chúng ta có thể thấy rằng MĐNL càng cao thì độ sâu xâm lấn càng sâu. Từ phần rìa của chùm tia laser đến trung tâm, vùng RTD ban đầu trở nên dày hơn một chút, nhưng sau khi đạt đến 3 J/cm2 (MĐNL này có thể tương ứng với năng lượng hóa hơi của nước trong da heo) thì độ dày tương ứng không đổi. Nghĩa là, khi năng lượng thấp hơn ngưỡng hóa hơi nước, MĐNL cao hơn làm tăng độ sâu của RTD, nhưng khi cao hơn ngưỡng hóa hơi nước, độ sâu của RTD tương ứng không đổi. Lý do tại sao độ sâu của RTD tương ứng không đổi trên ngưỡng hóa hơi nước là do định luật Beer (( Ross EV, McKinlay JR, Anderson RR (1999) Why does carbon dioxide resurfacing work? A review. Arch Dermatol 135(4):444–454)). Nói cách khác, khi độ sâu tăng lên, các photon dưới bề mặt giảm theo cấp số nhân, và độ xuyên sâu quang học không tăng tương ứng với sự gia tăng MĐNL. Tuy nhiên, hiện tượng này chỉ xảy ra khi thời gian xung ngắn hơn 1–5 ms. Ngược lại, nếu thời gian xung dài hơn, độ sâu của RTD sẽ tăng lên khi MĐNL tăng lên.
7.2 Điều trị đa lần chiếu
Điều gì xảy ra với độ sâu xâm lấn hoặc độ sâu RTD sau nhiều lần chiếu laser CO2 hoặc laser Er:YAG?
Trong Hình 10.9, khi nhiều lần chiếu trị được thực hiện ở cùng một vị trí bằng tia laser CO2, độ sâu xâm lấn tăng dần lên, nhưng sau lần chiếu thứ tư, độ sâu xâm lấn không tăng lên đáng kể mà duy trì ở dạng bình nguyên (( Goldman MP (2006) Cutaneous and cosmetic laser surgery. Mosby Elsevier, Philadelphia, PA)).
![Laser Xâm Lấn và Laser Vi Điểm - bác sĩ Bùi Thanh Bình 54 Hình 10.9 Độ sâu của sự hóa hơi với việc lặp xung. (Sửa đổi từ [13])](https://nhathuocngocanh.com/wp-content/uploads/2021/12/laser_xam_lan_va_laser_vi_diem_anh_9.jpg)
Mặt khác, độ sâu của RTD càng sâu mà không có bình nguyên khi số lần chiếu tăng lên. Ngoài ra, khi số lượng xung (lặp) tăng lên, độ sâu của RTD tăng lên.
Nói chung, RTDs sâu hơn 100–150 μm được biết là có liên quan đến các tác dụng phụ (( Goldman MP (2006) Cutaneous and cosmetic laser surgery. Mosby Elsevier, Philadelphia, PA)). Nói cách khác, chúng có liên quan đến ban đỏ kéo dài, đau sau điều trị, chậm phục hồi vết thương, nhiễm trùng và sẹo. Trong Hình 10.10, một lần chiếu không lặp tia không phải là vấn đề vì độ sâu của RTD nhỏ hơn 100 μm, nhưng ba lần chiếu với tia lặp ba có thể là một vấn đề.
Tóm lại, khi sử dụng tia laser CO2 để loại bỏ nevi tế bào hắc tố, sau bốn lần chiếu, độ sâu xâm lấn không sâu hơn. Chỉ có độ sâu của RTD sâu hơn và càng làm tăng khả năng xảy ra các phản ứng phụ. Vì vậy, nếu vẫn còn sót lại mô nevus sau bốn lần chiều, quy trình nên được dừng lại. Quy trình xử lý phần mô còn sót lại sẽ được tiếp tục vào lần điều trị tiếp theo. Ngoài ra, việc lặp tia vào cùng một chỗ sẽ làm sâu hơn RTD, vì vậy không nên giữ tay cầm ở một chỗ mà nên di chuyển đến một nơi khác.
Tuy nhiên, không giống như laser CO2, laser Er:YAG không có bình nguyên độ sâu xâm lấn sau bốn lần chiếu. Độ sâu xâm lấn đối với laser Er:YAG tăng khi số lần chiếu tăng. Do đó, laser Er:YAG có thể loại bỏ toàn bộ nevi tầng sâu cùng một lúc bằng cách lặp lại nhiều lần. Ví dụ, tia laser Er: YAG có thể loại bỏ hầu hết sắc tố ở phần tiếp giáp giữa trung-biểu bì hoặc nevi tại lớp trung bì trên và vùng tiếp giáp thông qua 4–10 lần chiếu ở MĐNL 5,2–14,4 J/cm2 (( Baba M, Bal N (2006) Efficacy and safety of the short- pulse erbium:YAG laser in the treatment of acquired melanocytic nevi. Dermatol Surg 32(2): 256–260)).
![Laser Xâm Lấn và Laser Vi Điểm - bác sĩ Bùi Thanh Bình 55 Hình 10.10 Hoại tử nhiệt dư: xung 500 mJ. (Sao lại từ [13])](https://nhathuocngocanh.com/wp-content/uploads/2021/12/laser_xam_lan_va_laser_vi_diem_anh_10.jpg)
8. Laser Er:YAG
8.1 Laser Er:YAG
Laser Er: YAG có hệ số hấp thụ cao hơn mười lần so với laser CO2, với độ xuyên sâu bằng 1/10 laser CO2, ở mức 2–5 μm và ngưỡng hóa hơi nước thấp hơn, ở mức 0,5–1,5 J/cm2 (Bảng 10.1). Thời gian xung ngắn, 250 μs, do đó biểu hiện hiệu ứng quang cơ.
Các phần tử mô bị loại bỏ ở vận tốc siêu âm vì áp suất nổ mạnh hơn so với tia laser CO2. Do hiện tượng này, mô da bị đẩy xuống khi sử dụng laser Er:YAG và RTD là 20–50 μm, nhỏ hơn so với laser CO2 (( Goldman MP (2006) Cutaneous and cosmetic laser surgery. Mosby Elsevier, Philadelphia, PA)). Mặt khác, do áp suất nổ, tình trạng xuất huyết xuất hiện nhiều hơn với laser Er:YAG (Hình 10.11).
Tóm lại, laser Er:YAG có độ sâu xâm lấn nông hơn, ít RTD hơn so với laser CO2, và do đó tỷ lệ than hóa thấp hơn. Trước đây, để làm giảm RTD và giảm thiểu tổn thương cho các mô xung quanh, laser CO2 công suất cao đắt tiền đã thu hút sự chú ý. Tuy nhiên, với sự ra đời của laser Er:YAG với RTD ít hơn nhiều, thị trường laser xâm lấn hiện được chia thành laser Er:YAG và laser CO2 công suất thấp.
![Laser Xâm Lấn và Laser Vi Điểm - bác sĩ Bùi Thanh Bình 56 Hình 10.11 Độ sâu xâm lấn và độ sâu tổn thương nhiệt được tạo ra bởi laser CO2 xung năng lượng cao và laser Er: YAG xung ngắn. (Sao lại từ [15])](https://nhathuocngocanh.com/wp-content/uploads/2021/12/laser_xam_lan_va_laser_vi_diem_anh_11.jpg)
8.2 Ưu và Nhược điểm của Laser Er:YAG
Sau đây là những ưu và nhược điểm của laser Er:YAG.
- Độ sâu của RTD trong laser Er:YAG ít hơn nhiều so với laser CO2, có nghĩa là ít tác dụng phụ hơn và vết thương lành nhanh hơn.
- Tia laser Er:YAG có độ xuyên sâu nông, cho phép điều chỉnh độ sâu chính xác (Hình 10.12).
- Do ít RTD và có áp suất nổ, nên laser Er:YAG rất dễ gây chảy máu. Điều này là nhược điểm, gây khó khăn cho việc xâm lấn sâu, nhưng ưu điểm là có thể an toàn vì việc xâm lấn trên lớp trung bì nông (nơi có mạch máu) rất khó. Tuy nhiên, với việc lặp xung, nó có thể đi sâu hơn lớp trung bì nông.
- Độ sâu xâm lấn và RTD nông ở laser Er:YAG, do đó không giống như laser CO2, sự co rút da và hiệu ứng đàn hồi của da là tối thiểu.
- Do hiệu ứng đông mô thần kinh của RTD, nên khi sử dụng laser CO2 sẽ ít đau hơn, không giống như laser Er:YAG – không có tác dụng này nên đau hơn trong quá trình điều trị.
- Laser Er:YAG ồn hơn do hiệu ứng quang cơ.
- Laser CO2 tốn ít chi phí bảo trì vì dùng hệ thống bơm điện, nhưng laser Er:YAG tốn kém hơn nhiều vì dùng hệ thống bơm đèn nháy,đòi hỏi chi phí mua và thay thế đắt đỏ.

8.3 Việc Lựa chọn Laser Xâm lấn tại Hàn Quốc
Khi so sánh laser CO2 và laser Er:YAG, laser Er:YAG là lựa chọn tốt hơn vì nó tập trung gây tổn thương vào mô đích và giảm thiểu tổn thương cho các mô xung quanh. Tuy nhiên, laser CO2 tốt hơn cho các hiệu ứng AR, chẳng hạn như điều trị nếp nhăn.
Vậy nên chọn loại laser nào?
Lựa chọn laser Er:YAG sẽ là lý tưởng vì có ít tác dụng phụhơn, nhưng chi phí của laser Er:YAG cao, trong khi laser CO2 rất rẻ để mua.
Đó là lý do tại sao laser CO2 được khuyến khích sử dụng đầu tiên. Sau đó, nên tìm kiếm các cách để giảm thiểu tác dụng phụ của laser CO2. Sau này khi laser CO2 là không đủ, nên chọn laser Er:YAG. Khi có cả hai loại laser thì nên tận dụng tất cả các ưu điểm của mỗi loại laser. Ví dụ, Er: YAG được chỉ định cho nevi ở vùng tiếp giáp nông hoặc nevi hỗn hợp, trong khi laser CO2 được chỉ định cho các nevi hoặc sắc tố ở trung bì và điều trị sẹo.
Tiếp theo, chúng ta sẽ cùng bàn đến các kỹ thuật laser CO2.
9. Các Kỹ thuật Laser CO2
9.1 Kỹ thuật Một lần chiếu trong việc Điều trị bằng Laser CO2
Kỹ thuật một lần chiếu là phương pháp chiếu tia toàn bộ khuôn mặt bằng laser CO2 một lần duy nhất khi thực hiện AR, sau đó để nguyên mà không cần đắp gạc. Chiếu tia một lần được biết là có tác dụng tăng cường tái tạo biểu bì và làm giảm tác dụng phụ vì độ sâu xâm lấn và RTD nông. Phần mô còn sót lại hoạt động như một băng vết thương sinh học, loại bỏ nhu cầu băng bó. Một lần chiếu bổ sung chỉ nên được thực hiện vùng da lão hóa nặng. Một số nghiên cứu đã chỉ ra rằng kỹ thuật một lần chiếu được coi là tốt hơn so với phương pháp chiếu nhiều lần hiện tại về mặt tác dụng phụ (( Nouri K (2018) Lasers in dermatology and medicine: dermatologic applications. Springer International Publishing)).
Vậy chúng ta nên sử dụng thông số nào? Độ sâu xâm lấn mà ở đó vết thương tự lành mà không có tác dụng phụ là ở lớp biểu bì và lớp trung bì nông. Cần sử dụng MĐNL bao nhiêu cho một lần chiếu để đạt đến độ sâu này?
Thông số của tôi cho laser CO2 là 3W, thời gian xung 500 μs và spot size 0,1 mm. 3W là đủ để loại bỏ các tổn thương sắc tố biểu bì như dày sừng ánh sáng và tàn nhang chỉ với một lần chiếu. Điều này cũng có ít tác dụng phụ hơn. Hãy kiểm tra xem điều này có đúng về mặt lý thuyết hay không.
- MĐNL = W x (thời gian xung) / πR2
3 W x 0.0005s / 3.14 x (0.05 cm)2 = 19.1 J/cm2
Trong công thức trên, 3W có MĐNL khoảng 20 J/cm2.
Trong Bảng 10.3, 20 J/cm2 bằng bốn lần ngưỡng hóa hơi của nước đối với laser CO 2. Việc tăng MĐNL không làm tăng độ xuyên sâu theo tỷ lệ trực tiếp, nhưng giả sử độ xuyên sâu tăng gấp bốn lần, khoảng 80μm sẽbịxâm lấn, và vì RTD là 60 μm, độ sâu này sẽ tăng lên đến 140–180 μm. Độ dày của lớp biểu bì là 100 μm, do đó 140–180 μm được cho là sẽ làm tổn thương toàn bộ biểu bì và một phần của lớp trung bì nông. Đây là lý do tại sao trong các tổn thương sắc tố giới hạn ở phần biểu bì, tôi chỉ sử dụng kỹ thuật một lần chiếu với 3W, và nếu vết thương không lớn hơn 2– 3 mm, tôi không đắp gạc.
| Laser CO2 | Laser Er:YAG | |
| Độ xuyên sâu (1/µa) | 20–60 μm | 2–5 μm |
| Vùng tổn thương nhiệt dư | 60–100 μm | 20–50 μm |
| Ngưỡng hóa hơi nước | 5 J/cm2 | 0.5–1.5 J/cm2 |
Mật độ công suất là 19,1 J/cm2 / 0,0005 (s) = 38,200 W/cm2, tương ứng với mật độ công suất 10,000–50,000 W/cm2 đã được đề cập trước đó. Điều này cũng tương ứng với mật độ công suất không gây ra tác dụng phụ là hơn 2000 W/cm2. Vì watt thay đổi tùy thuộc vào spot size hoặc mật độ tia, bạn không nên sử dụng 3W mà bản thân tôi sử dụng mà nên thửtính toán hoặc sử dụng kỹ thuật một lần chiếu đối với tổn thương sắc tố biểu bì để tìm ra công suất hiệu quả với ít tác dụng phụ hơn.
Để tham khảo, thông số của tôi cho laser Er:YAG là 6 J/cm2 và ít hơn tám lần chiếu. Trong bảng 10.3, ngưỡng hóa hơi nước đối với laser Er:YAG là khoảng 1 J/cm2. MĐNL ở mức 6 J/cm2 gấp sáu lần ngưỡng này, do đó độ xuyên sâu phải là khoảng 12 μm, tức là gấp sáu lần độ xuyên sâu trong bảng. Tám lần chiếu sẽ tăng lên đến 96 μm và thêm 20 μm RTD khiến RTD tăng lên 120–150 μm. Do đó, tôi sử dụng 6 J/cm2 với tia laser Er:YAG và thực hiện tối đa tám lần chiếu trừ khi nevus rất sâu.
9.2 Hiệu ứng Trượt Biểu bì da
Trong khái niệm “táo laser” của Ohshiro (Hình 10.4), vùng xâm lấn và vùng RTD được vẽ theo sơ đồ các nửa vòng tròn. Mô hình thực tế khác như chúng ta sẽ xem xét trong chương này.
Fulton và cộng sự kiểm tra mô học vùng hóa hơi và vùng tổn thương nhiệt sau khi chiếu tia laser CO2 (( Fulton JE, Shitabata PK (1999) CO2 laser phys- ics and tissue interactions in skin. Lasers Surg Med 24(2):113–121)). Trong hình 10.13, hình trên được vẽ dựa trên khái niệm “táo laser” và hình dưới được vẽ lại dựa trên kết quả sinh thiết. Sự khác biệt giữa hai hình là có vùng khoang trống, ngoài ra còn có vùng hóa hơi và vùng tổn thương nhiệt. Vùng khoang trống nằm giữa lớp biểu bì và lớp trung bì và cũng nằm giữa các phần phụ của biểu bì như nang lông và ở trong lớp trung bì. Các khoang trống mở rộng đường kính của mô đích lên 2– 3 lần, nằm giữa biểu bì và trung bì và dọc theo nang lông lên đến độ sâu 300–400 μm (( Allemann IB, Goldberg DJ (2011) Basics in der- matological laser applications. Karger Medical and Scientific Publishers)).
Hiện tượng tạo khoang trống này có thể hữu ích cho AR. Sau khi chiếu tia laser CO2 vào da, chỉ có lớp biểu bì được lột bỏ bằng cách lau nhẹ bằng bông hoặc gạc thấm nước muối sinh lý. Tôi gọi hiện tượng này là “hiệu ứng trượt biểu bì da”. Điều này cũng loại bỏ một số vùng bị tổn thương do nhiệt và có thể được sử dụng để kiểm tra xem các sắc tố biểu bì đã bị loại bỏ hay chưa và có thể hữu ích để loại bỏ các nốt ruồi hoặc các nevus có độ sâu chưa xác định được. Ví dụ, sau kỹ thuật một lần chiếu với laser CO2 để điều trị nevus vùng giáp ranh, da có thể được lau nhẹ nhàng để chỉ có thể một phần của nevus và lớp biểu bì của mô bao quanh được loại bỏ, dẫn đến việc có ít tác dụng phụ hơn. Nếu có phần mô nevus nào còn sót lại, có thể sử dụng lại tia laser CO2 và tiếp tục lau da nhẹ nhàng. Lặp lại quá trình này giúp loại bỏ chỉ phần mô nevus trong khi bảo vệ được các mô bao quanh.
![Laser Xâm Lấn và Laser Vi Điểm - bác sĩ Bùi Thanh Bình 58 Hình 10.13 Phản ứng của da và mô khi tiếp xúc với laser CO2. Mô hình lý thuyết (bên trên) và mô hình thực tế (bên dưới). Được sửa đổi từ [16]](https://nhathuocngocanh.com/wp-content/uploads/2021/12/laser_xam_lan_va_laser_vi_diem_anh_13.jpg)
9.3 Điều trị bằng Laser QSwitched Nd:YAG để Loại bỏ Nevus Hắc tố
Hầu hết mọi người nghĩ rằng chỉ có laser xâm lấn mới được sử dụng để loại bỏ nevus tế bào hắc tố. Tuy nhiên, laser xung dài cũng được sử dụng bằng cách điều chỉnh thời gian xung theo thời gian thải nhiệt (TRT) của nevus, tính bằng mili-giây. Vậy còn laser Q-Switched thì sao? Chúng ta có thể sử dụng chúng để phá vỡ nevus không?
Yoon và cộng sự đã thử loại bỏ nevi tế bào hắc tố (phẳng, đường kính <10 mm) bằng laser Q-Switched Nd: YAG 1064-nm (( Kim YJ, Whang KU, Choi WB, Kim HJ, Hwang JY, Lee JH et al (2012) Efficacy and safety of 1,064 nm Q- switched Nd:YAG laser treatment for removing melanocytic nevi. Ann Dermatol 24(2):162–167)). Các tổn thương được điều trị thông qua spot size 2 mm với tần số 10 Hz và MĐNL 10–12 J/cm2. Mất khoảng 2-4 giây cho mỗi nevus. Sau thủ thuật, giấy lụa vô trùng được đắp lên để cầm máu và băng hydrocolloids (Tegasorb®) được đắp lên. Băng được thay mỗi ngày. Sau 6 tuần, khoảng 70% nevi đã được loại bỏ hoàn toàn sau một lần điều trị. 30% còn lại được điều trị hết hoàn toàn trong vòng ba buổi. Nhưng theo các số liệu trong nghiên cứu, có thể thấy xuất hiện PIH.
Dựa trên nghiên cứu này, khi loại bỏ nevi tế bào hắc tố, ban đầu tôi sử dụng laser CO2 hoặc laser Er: YAG và sau đó đối với phần nevi còn sót lại, sử dụng laser Q-switched Nd: YAG 1064-nm. Tuy nhiên, MĐNL cao 10–12 J/cm2 có thể làm vỡ tế bào và vỡ mạch máu, dẫn đến PIH. Đó là lý do tại sao tôi sử dụng MĐNL 5–6 J/cm2, làm vỡ tế bào nhưng không làm tổn thương mạch máu.
Có thể loại bỏ hoàn toàn nevi bằng laser Q- switched? Có hai vấn đề trong việc loại bỏ nevi chỉ bằng laser Q-switched. Đầu tiên, một số tế bào nevus không có sắc tố melanin. Ví dụ, một số tế bào nằm ở trung bì của nevus hỗn hợp và hầu hết các tế bào của nevus trung bì không có melanin. Do đó, các tia laser Q-switched nhắm vào mục tiêu melanin không thể loại bỏ các nevi này. Thứ hai, trong nevus, các tế bào nevus được tập trung tại một nơi để tạo thành tổ. Bởi vì các photon của tia laser di chuyển từ bên ngoài da vào bên trong da, nên ngay cả khi tất cả các tế bào đều có melanin, thì chỉ tế bào trên bề mặt mới có thể bị ảnh hưởng bởi tia laser Q- switched. Các tế bào tầng sâu không bị ảnh hưởng, bởi vì không có photon nào có thể tiếp cận chúng (hiệu ứng khối lượng). Do đó, giống như kết quả của nghiên cứu phía trên, có một số tế bào thể được loại bỏ ngay lập tức bằng laser Q-switched, nhưng có một số cần phải loại bỏ trong một vài lần và có một số không bị ảnh hưởng.
9.4 Quy trình điều trị Laser CO2 của tôi trong việc Loại bỏ Nevus Tế bào Hắc tố
Dựa trên những điều trên, quy trình của tôi về laser CO2 trong việc loại bỏ nevus tế bào hắc tố như sau:
- Chỉ sử dụng MĐNL đủ cao để làm tổn thương lớp biểu bì và các phần của lớp trung bì trên. Cũng có thể sử dụng thời gian xung ngắn với công suất cao. Cụ thể, 3W được sử dụng ở spot size 0,1 mm với thời gian xung là 500 μs.
- Đối với các tổn thương nông, sử dụng kỹ thuật một lần chiếu và không cần đắp gạc trừ khi kích thước lớn hơn 2–3 mm.
- Đối với các tổn thương dày, sử dụng hiệu ứng trượt biểu bì da và nhẹ nhàng chùi da bằng gạc.
- Sau khi chùi da bằng gạc, sử dụng laser CO2 hoặc laser Q-switched Nd:YAG (xem Phần 7.7.2 trong “Chương 7”).
- Sử dụng laser CO2 khử hội tụ để cầm máu.
- Nếu kích cỡ tổn thương lớn hơn 3 mm, sử dụng phương pháp lỗ kim (pinhole).
- Sử dụng Duoderm® để dán lại.
- Nếu còn sót lại nevus, lặp lại quy trình điều trị sau 3 tháng.
Phương pháp nào quan trọng nhất trong 8 phương pháp trên? Tôi nghĩ số 8 là quan trọng nhất. Cố gắng loại bỏ tất cả các nevus cùng một lúc có thể làm sâu thêm RTD và làm tổn thương các mô xung quanh. Do đó, nếu bạn để lại một ít mô nevus cũng không sao. Phần nevus còn sót lại có thể được loại bỏ vào lần sau. Và ở lần sau, kích thước nevus sẽ nhỏ và nông hơn lần trước nên ít tác dụng phụ hơn.
10. Trẻ hóa Xâm lấn
10.1 Tái tạo Bề mặt da hay là Trẻ hóa da
Đôi khi, bệnh nhân phàn nàn rằng khuôn mặt của họ bị bẩn và họ muốn “mài” toàn bộ khuôn mặt của mình. Liệu mài mặt có thực sự mang lại làn da đẹp hơn không? Đúng. Sau khi tái tạo bề mặt da bằng laser CO2, làn da sẽ trẻ hơn 10 tuổi (Hình 10.14). Phương pháp này được gọi là tái tạo bề mặt da hoặc trẻ hóa xâm lấn (AR), có các phương pháp hóa học, vật lý và các phương pháp sử dụng tia laser. Các phương pháp hóa học bao gồm lột da bằng phenol và các phương pháp vật lý bao gồm mài da bằng giấy nhám hoặc máy mài. Các phương pháp dùng laser bao gồm tái tạo bề mặt da bằng laser CO2 hoặc laser Er:YAG. Ở đây, chúng tôi sẽ đánh giá AR bằng laser CO2.
![Laser Xâm Lấn và Laser Vi Điểm - bác sĩ Bùi Thanh Bình 59 Hình 10.14 (a) Bệnh nhân nữ có những nếp nhăn tĩnh sâu và da chùng nhão lúc ban đầu. (b) Cải thiện đáng kể về các nếp nhăn và độ chùng nhão trong 6 tháng sau khi điều trị bằng CO2 xâm lấn truyền thống. (Sao lại từ [18])](https://nhathuocngocanh.com/wp-content/uploads/2021/12/laser_xam_lan_va_laser_vi_diem_anh_14.jpg)
10.2 Tái tạo Bề mặt da bằng Laser CO2 truyền thống
Cơ chế tái tạo bề mặt da truyền thống bằng laser CO2 là sự tổng hợp collagen thông qua quá trình làm lành vết thương bởi sự xâm lấn và tổn thương nhiệt. Ở đây chúng tôi sẽ chỉ xem xét các quá trình làm lành vết thương do tổn thương nhiệt (( Ortiz AE, Goldman MP, Fitzpatrick RE (2014) Ablative CO2 lasers for skin tightening: tradi- tional versus fractional. Dermatol Surg 40(Suppl 12):S147– S151)). Việc chiếu tia laser CO2 lên da dẫn đến một loạt các phản ứng sinh học phụ thuộc vào nhiệt độ trong mô, như trong mô hình “táo laser” của Ohshiro (Hình 10.4).
Khi nhiệt tác động vào collagen, các liên kết chéo trong chuỗi xoắn ba collagen bị phá vỡ mà không làm hỏng các phân tử collagen, dẫn đến sự co lại ngay lập tức và săn chắc da rõ rệt. Sự co rút mà không có tổn thương sợi collagen xảy ra trong khoảng từ 57 đến 65°C. Khoảng nhiệt độ rất hẹp và các vùng trong mô mà hiện tượng này xảy ra cũng rất hẹp. Nhiệt độ lý tưởng được biết là 63°C. Nhiệt độ càng cao, các liên kết hidro hóa càng bị phá vỡ. Tôi nghĩ vùng da tương ứng với nhiệt độ này cũng giống như vùng da nơi AR có tác dụng.
Khi nhiệt độ tăng lên 65–70°C, cấu trúc của chuỗi xoắn ba bị phá vỡ thành dạng vô định hình. Khi nhiệt độ tăng trên 70°C, sự biến tính của các phân tử collagen xảy ra. Phân tử collagen biến tính được đào thải khỏi da trong vòng vài ngày sau khi điều trị laser CO2.
Quá trình tái tạo hoàn toàn biểu mô da mất 1 tuần và sự tăng sinh collagen và nguyên bào sợi mới thông qua quá trình lành thương diễn ra trong vòng 3–6 tháng. Tăng sinh sợi thông qua sự tăng sinh nguyên bào sợi và sự biến đổi của nguyên bào sợi thành nguyên bào sợi cơ gây ra sự co lại của da. 30 đến 40% sự co thắt xảy ra, điều này cải thiện mạnh mẽ độ chùng nhão của da về mặt lâm sàng. Độ sâu RTD không gây sẹo được biết là nhỏ hơn 300 μm.
Trẻ hóa da bằng laser CO2 truyền thống có hiệu quả đáng kể nhưng cũng có thể gây ra các tác dụng phụ nghiêm trọng. Ban đỏ kéo dài, tác dụng phụ phổ biến nhất, được biết là kéo dài khoảng 4,5 tháng. Các tác dụng phụ nghiêm trọng nhất là hình thành sẹo và giảm sắc tố da khởi phát chậm. Sẹo xuất hiện ở những vùng da mỏng và thiếu các thành phần phụ thuộc biểu bì, chẳng hạn như mí mắt, cổ và ngực. Vùng cổ được biết là nguyên nhân gây ra sẹo trong 10% trường hợp chỉ với một lần chiếu tia. Giảm sắc tố da khởi phát chậm được biết là xảy ra trong khoảng 15% trường hợp.
Sriprachya-anunt và cộng sự thực hiện AR trên 22 người châu Á với loại da Fitzpatrick IV (( Sriprachya-anunt S, Marchell NL, Fitzpatrick RE, Goldman MP, Rostan EF (2002) Facial resurfacing in patients with Fitzpatrick skin type IV. Lasers Surg Med 30(2):86–92)). Các đối tượng được chia thành ba nhóm phụ thuộc vào loại laser mà họ được điều trị: chỉ laser CO2, chỉ laser Er: YAG, hoặc cả hai loại laser. Trung bình bệnh nhân đạt được sự cải thiện hơn 50%. PIH xảy ra ở 68% bệnh nhân, bắt đầu sau điều trị 1 tháng và kéo dài 3,8 tháng. Không có mối tương quan giữa việc điều trị trước đó hoặc loại laser được sửdụng với tỷ lệ PIH.
Như trong nghiên cứu đã đề cập ở trên, AR sử dụng laser CO2 cho thấy tỷ lệ PIH cao ở người châu Á (Hình 10.15). Toàn bộ khuôn mặt xạm lại vì việc điều trị được thực hiện trên toàn bộ khuôn mặt. Ngoài ra, da mặt trông không đồng đều do hỗn hợp các vùng PIH nặng và các vùng giảm sắc tố. Nếu thời gian PIH ngắn thì không có vấn đề gì, nhưng kéo dài trung bình 3,8 tháng, khiến bệnh nhân khó chịu trong thời gian dài.
![Laser Xâm Lấn và Laser Vi Điểm - bác sĩ Bùi Thanh Bình 60 Hình 10.15 (a) Bệnh nhân 40 tuổi người Châu Á bị nám má kéo dài mặc dù đã điều trị hơn 1 năm với tretinoin 0,05%, vitamin C 15% bôi tại chỗ, 4% hydroquinone và kem chống nắng toàn phổ với Parsol 1789, SPF 30. (b) PIH xuất hiện rõ rệt sau 2 tuần tái tạo bề mặt da toàn mặt bằng laser CO2 siêu xung, sử dụng hai lần chiếu. (c) Ba tháng sau khi tái tạo bề mặt da, PIH đã được cải thiện bằng việc điều trị nhưng vẫn tồn tại. (d) Một năm sau khi điều trị, PIH đã hết sau 9 tháng và không có vết nám tái phát. Sao lại từ [19]](https://nhathuocngocanh.com/wp-content/uploads/2021/12/laser_xam_lan_va_laser_vi_diem_anh_15.jpg)
10.3 So sánh các Phương pháp Trẻ hóa da
Trong những thập kỷ trước, AR sử dụng laser CO2 đã được công nhận là tiêu chuẩn vàng để tái tạo bề mặt da (( Goldsmith LA, Katz SI, Gilchrest BA, Paller AS, Leffell DJ, Wolff K et al (2012) Fitzpatrick’s dermatol- ogy in general medicine. McGraw-Hill Professional, New York)). Tuy nhiên, do các tác dụng phụ nghiêm trọng như thời gian hồi phục kéo dài, để lại sẹo và thời gian PIH kéo dài (đặc biệt là ở người Hàn Quốc), quy trình này đã không phổ biến như trước đây.
Đây là lý do tại sao NAR, không có tác dụng phụ, đã được phát triển. Nhưng NAR kém hiệu quả hơn nhiều. Điều này đưa chúng ta đến với laser vi điểm (fractional laser) được phát triển gần đây. Laser vi điểm có ít tác dụng phụ hơn AR nhưng hiệu quả hơn NAR. Tia laser vi điểm đầu tiên được phát triển là tia Er:Glass laser 1550 nm, không gây ra hiện tượng xâm lấn mà chỉ gây đông mô (đó là lý do tại sao nó được gọi là trẻ hóa vi điểm không xâm lấn). Laser vi điểm này được cho là không hiệu quả, và do đó laser CO2 được sử dụng để trẻ hóa vi điểm xâm lấn (Hình 10.16). Khi chúng ta xem qua lịch sử của laser và xem xét lý do tại sao laser được phát triển, có thể hiểu được tác dụng và tác dụng phụ của từng loại laser.
You và cộng sự so sánh kết quả điều trị sẹo lõm do mụn trứng cá trên mặt bằng laser CO2 và laser Er:YAG (cả hai đều là laser xâm lấn) và Er:Glass laser (laser vi điểm không xâm lấn, NAFL) và laser vi điểm CO2 (laser vi điểm xâm lấn, AFL) (( You HJ, Kim DW, Yoon ES, Park SH (2016) Comparison of four different lasers for acne scars: resurfacing and fractional lasers. J Plast Reconstr Aesthet Surg 69(4):e87–e95)). Cải thiện lâm sàng được đánh giá với thang điểm từ 0 đến 10. Các tác dụng không mong muốn cũng được ghi nhận. Điểm cải thiện trung bình của các nhóm CO2, Er:YAG, NAFL và AFL lần lượt là 6,0; 5,8; 2,2 và 5,2 (Hình 10.17). Nhóm NAFL cho thấy số điểm thấp hơn đáng kể so với các nhóm khác. Cần lưu ý rằng hiệu quả của AFL không khác biệt đáng kể so với AR sử dụng laser CO2 hoặc laser Er:YAG.
Cảm giác đau ở NAFL cao hơn ở AFL, và tỷ lệ PIH là 10% ở NAFL và 20% ở AFL (Bảng 10.4). Tỷ lệ PIH ở AFL cao hơn NAFL, nhưng thấp hơn đáng kể so với laser CO2 (80%) hoặc laser Er:YAG (60%). Do đó, chúng ta có thể nói rằng laser vi điểm CO2, là AFL, có hiệu quả với tác dụng phụ tương đối ít.
| Trẻ hóa da xâm lấn > Trẻ hóa da vi điểm xâm lấn > Trẻ hóa da vi điểm không xâm lấn > Trẻ hóa da không xâm lấn. |
Thứ tự về hiệu quả như đã đưa ra ở trên. Thứ tự ngược lại sẽ là loại laser có ít tác dụng phụ nhất. Hiện nay, trẻ hóa vi điểm xâm lấn (AFL) được coi là tiêu chuẩn vàng để tái tạo bề mặt da. Chúng ta sẽ xem lý do tại sao trong bài viết tiếp theo.
10.4 Lựa chọn Laser trong Trẻ hóa da
![Laser Xâm Lấn và Laser Vi Điểm - bác sĩ Bùi Thanh Bình 61 Hình 10.16 Hình vẽ giản đồ của vùng tổn thương trong laser xâm lấn và laser vi điểm. (Sao lại từ [21])](https://nhathuocngocanh.com/wp-content/uploads/2021/12/laser_xam_lan_va_laser_vi_diem_anh_16.jpg)
![Laser Xâm Lấn và Laser Vi Điểm - bác sĩ Bùi Thanh Bình 62 Hình 10.17 Điểm cải thiện lâm sàng trung bình (* p <0,05). (Sao lại từ [22])](https://nhathuocngocanh.com/wp-content/uploads/2021/12/laser_xam_lan_va_laser_vi_diem_anh_17.jpg)
không xâm lấn thay cho laser vi điểm.
| Tái tạo bề mặt da | Vi điểm | |||
| Loại Laser | CO2 siêu xung | Er:YAG | NAFL | AFL |
| Cảm giác đau | +++ | +++ | ++ | + |
| Rỉ dịch | ++ | ++− | + | + |
| Biểu mô hóa (ngày) | 5–10 | 4–7 | 1 | 2–3 |
| Hồng ban | 1–3 tháng | 2–4 tuần | 2–3 ngày | 1–2 tuần |
| Thời gian nghỉ dưỡng | 1 tháng | 1–2 tuần | 1–2 ngày | 3–4 ngày |
| PIH | ||||
| % | 80% | 60% | 10% | 20% |
| Độ | ++++ | +++ | ± | + |
| Co rút collagen ngay lập tức % | 25 | 1–2 − | − | 11.5 |
| Co rút collagen ngay muộn % | −43 | −14 | −4.3 | −9 |
AFL laser vi điểm xâm lấn, CO2, carbon dioxide, Er:YAG, erbium-doped yttrium aluminum garnet, NAFL laser vi
điểm không xâm lấn, PIH tăng sắc tố sau viêm. (Sao lại từ (( You HJ, Kim DW, Yoon ES, Park SH (2016) Comparison of four different lasers for acne scars: resurfacing and fractional lasers. J Plast Reconstr Aesthet Surg 69(4):e87–e95)))
11. Laser Vi điểm
11.1 Laser Vi điểm ở Người Dân tộc
Laser vi điểm không chiếu tia toàn bộ da mà chiếu lên một phần của da và để lại phần mô bình thường giữa các chùm tia. Đây là một phương pháp làm giảm tác dụng phụ bằng cách tăng tốc độ trẻ hóa của mô da chết được chiếu tia từ mô bình thường xung quanh (( Bogdan Allemann I, Kaufman J (2010) Fractional photothermolysis—an update. Lasers Med Sci 25(1):137–144)).
Trẻ hóa da vi điểm được biết đến như một loại laser tương đối an toàn đối với làn da người dân tộc vì nó sử dụng tia laser hồng ngoại trung hoặc hồng ngoại xa không chọn lọc melanin. Laser Er:Glass vi điểm được biết là có ít tác dụng phụ ngoại trừ ban đỏ nhẹ ngay cả ở loại da Fitzpatrick IV và V (( Keyvan N (2012) Lasers in dermatology and medi- cine. Springer-Verlag, London)).
Alster và cộng sự điều trị laser 1550 nm Er:Glass (Fraxel) trên sẹo mụn trứng cá lõm vùng mặt ở 53 bệnh nhân có loại da Fitzpatrick từ I đến V. 91% bệnh nhân cải thiện 25–50% với một lần điều trị và 87% bệnh nhân trải qua ba lần điều trị cho thấy sự cải thiện từ 51–75%. Vì không có sự khác biệt về kết quả liên quan đến loại da, có thể kết luận rằng Fraxel là loại laser an toàn cho bệnh nhân thuộc mọi loại da và là loại laser hiệu quả cho sẹo mụn (( Keyvan N (2012) Lasers in dermatology and medi- cine. Springer-Verlag, London)).
11.2 Các loại Laser Vi điểm
Laser vi điểm có thể được phân loại thành hai loại: xâm lấn và không xâm lấn. Laser vi điểm xâm lấn (AFL) có ba loại: laser vi điểm CO 2 10.600 nm, laser vi điểm Er:YAG 2940 nm và laser vi điểm Er:YSGG 2790 nm. Laser vi điểm không xâm lấn (NAFL) gồm các tia laser có bước sóng khác nhau là 1410, 1440, 1540, 1550 và 1927 nm (Bảng 10.5) (( Bogdan Allemann I, Kaufman J (2010) Fractional photothermolysis—an update. Lasers Med Sci 25(1):137–144)).
11.3 Các Thông số Điều trị trong Laser Vi điểm
Có bốn yếu tố chính ảnh hưởng đến kết quả của điều trị bằng laser vi điểm (Bảng10.6) (( Goldman MP (2013) Lasers and energy devices for the skin. [S.I.]. Taylor & Francis)).
| Laser vi điểm xâm lấn | Laser vi điểm không xâm lấn |
|
|
Bảng 10.6 Các yếu tố ảnh hưởng đến kết quả trong điều trị laser vi điểm và các thông số tương ứng
| Các điểm cần xem xét trong các tham số | Các thông số trong laser vi điểm |
| Phần trăm (diện tích mặt cắt ngang) da bị xâm lấn | Mật độ tia |
| Đường kính của từng vi tổn thương | Spot size và năng lượng mỗi MTZ |
| Độ sâu của các từng tổn thương | Năng lượng mỗi MTZ |
| Tỷ lệ xâm lấn hoặc đông mô | Loại laser vi điểm (loại máy laser) |
Đầu tiên, đó là tỷ lệ phần tia laser vi điểm được chiếu xạ và không được chiếu xạ. Tỷ lệ diện tích được chiếu xạ càng cao, hiệu quả càng lớn và khả năng xảy ra tác dụng phụ càng cao. Thông số của laser vi điểm xác định tỷ lệ này là “mật độ tia”. Đôi khi “%” được sử dụng hoặc “điểm/cm2” cũng được sử dụng. “Điểm/cm2” cho biết có bao nhiêu chùm được chiếu xạ trong 1 cm2. Trong hai đơn vị, “%” là đơn vị chính xác hơn vì “điểm/cm2” thay đổi tùy thuộc vào phạm vi tổn thương và spot size của chùm.
Thứ hai, tỷ lệ tia vi điểm có thể được thay đổi theo đường kính tổn thương của vùng da được chiếu tia. Tham số tương ứng với điều này cũng là spot size của chùm tia, nhưng đường kính tổn thương cũng thay đổi tùy thuộc vào năng lượng. Nếu năng lượng trên mỗi MTZ càng cao, đường kính của tổn thương càng lớn.
Thứ ba, độ sâu của tổn thương cũng ảnh hưởng đến kết quả. Tùy thuộc vào độ sâu của tổn thương, các hiệu ứng khác nhau có thể được nhìn thấy. Nếu mức độ tổn thương càng sâu thì hiệu quả càng cao nhưng khả năng xảy ra tác dụng phụ cũng cao. Do đó, độ sâu cần được xác định theo hiệu ứng mong muốn của người điều trị. Tham số tương ứng là năng lượng trên mỗi MTZ.
Cuối cùng, đó là tỷ lệ giữa xâm lấn và đông mô. Tham số tương ứng với điều này là bước sóng laser (chất liệu), tức là loại laser. Được biết, laser vi điểm CO2 có tỷ lệ xâm lấn:đông mô là 70:30, là hiệu quả nhất. Cả hai loại laser vi điểm Er:YAG (90:100) hoặc laser vi điểm không xâm lấn (0:100) được biết là kém hiệu quả hơn laser vi điểm CO2.
11.4 Lựa chọn Thông số Laser Vi điểm ở Người Hàn Quốc
Laser vi điểm CO2 là loại laser thích hợp nhất ở người Hàn Quốc, nhưng tác dụng phụ vẫn xảy ra. Những thông số nào có thể được sử dụng để làm tăng hiệu quả của laser vi điểm và giảm tác dụng phụ? Sự hài lòng của bệnh nhân và kết quả của việc điều trị bằng laser vi điểm có liên quan đến mức năng lượng cao, nhưng nguy cơ tác dụng phụ liên quan đến mật độ điều trị cao, tức là điều trị với chùm tia dày đặc (( Goldsmith LA, Katz SI, Gilchrest BA, Paller AS, Leffell DJ, Wolff K et al (2012) Fitzpatrick’s dermatol- ogy in general medicine. McGraw-Hill Professional, New York)).
Một số nghiên cứu cũng chỉ ra rằng mật độ điều trị, chứ không phải năng lượng, là một yếu tố quan trọng trong PIH. Trong một nghiên cứu, tổng mật độ điều trị đã được giảm xuống (số lần chiều – 1 lần chiếu có nghĩa là một lần điều trị toàn mặt – giảm xuống còn bốn lần thay vì tám lần) và số buổi điều trị đã tăng từ ba lên sáu buổi và tỷ lệ mắc PIH ở người Châu Á đã giảm từ 18,2% xuống 6% (( Hruza GJ, Tanzi EL (2018) Lasers and lights. Elsevier, Edinburgh)). Nói cách khác, giảm mật độ điều trị làm giảm tác dụng phụ, đồng thời tăng năng lượng và tăng số buổi điều trị mang lại hiệu quả tốt hơn.
Jung và cộng sự điều trị mười bệnh nhân nam có mức độ sẹo và lỗ chân lông từ trung bình đến nặng, sử dụng laser với MĐNL cao, mật độ tia thấp (70 mJ, 150 điểm/cm2) và nửa khuôn mặt còn lại có MĐNL thấp và mật độ tia cao (30 mJ, 250 điểm/cm2) (( Jung JY, Lee JH, Ryu DJ, Lee SJ, Bang D, Cho SB (2010) Lower-fluence, higher-density ver- sus higher-fluence, lower-density treatment with a 10,600- nm carbon dioxide fractional laser system: a split- face, evaluator-blinded study. Dermatol Surg 36(12):2022–2029)). Ba tháng theo dõi cho thấy rằng ở MĐNL thấp và mật độ tia cao, bốn trong số mười bệnh nhân cải thiện 51–75%, trong khi ở MĐNL cao và mật độ tia thấp, năm trong số mười bệnh nhân cải thiện hơn 76% (Hình 10.18). Có thể thấy rằng MĐNL cao và mật độ tia thấp có tác dụng tốt hơn. Ngoài ra, sự hài lòng chủ quan của bệnh nhân cũng cao hơn ở MĐNL cao và mật độ tia thấp (Hình 10.19).
Trong laser vi điểm xâm lấn (AFL), một lần chiếu thường được khuyến khích và một lần chiếu được biết là có hiệu quả trong điều trị sẹo và trẻ hóa da của người Châu Á.
![Laser Xâm Lấn và Laser Vi Điểm - bác sĩ Bùi Thanh Bình 63 Hình 10.18 Mức độ cải thiện lâm sàng trung bình theo cài đặt laser; MĐNL thấp, mật độ tia cao (70 mJ và 150 điểm/cm2) so với MĐNL cao, mật độ tia thấp (30 mJ và 250 điểm/cm2). p = 0,02. (Sao lại từ [27])](https://nhathuocngocanh.com/wp-content/uploads/2021/12/laser_xam_lan_va_laser_vi_diem_anh_18.jpg)
![Laser Xâm Lấn và Laser Vi Điểm - bác sĩ Bùi Thanh Bình 64 Hình 10.19 Mức độ hài lòng của bệnh nhân theo các thông số điều trị. (Sao lại từ [27])](https://nhathuocngocanh.com/wp-content/uploads/2021/12/laser_xam_lan_va_laser_vi_diem_anh_19.jpg)
11.5 Các Kỹ thuật Laser Vi điểm
Cuối cùng là một số gợi ý khi sử dụng laser vi điểm trong các chỉ định ngoài trẻ hóa da, chẳng hạn như các bệnh ngoài da.
Laser vi điểm không điều trị toàn bộ da, không giống như AR bằng laser CO2. Đây là lý do tại sao có thể kết hợp liệu trình kết hợp với laser không xâm lấn để điều trị mạch máu/sắc tố hoặc lột bề mặt da. Nói chung, laser không xâm lấn được điều trị đầu tiên, sau đó là laser vi điểm xâm lấn. Tuy nhiên, quá trình xâm lấn nhiều trên bề mặt, chẳng hạn như loại bỏ nevus nên được thực hiện sau loại laser vi điểm đi sâu hơn, chẳng hạn như laser Er:Glass 1550 nm, để tránh tác dụng phụ (( Raulin C, Karsai S (2011). Laser and IPL technology in dermatology and aesthetic medicine. Heidelberg: New York)).
Trong quá trình điều trị bằng laser vi điểm, da cần được kéo dãn. Mặt da phẳng cho phép việc điều trị đồng đều và dễ dàng tiếp cận các tổn thương sâu. Vì lý do này, botulinum toxin cũng có thể hữu ích trước khi điều trịbằng laser vi điểm (( Raulin C, Karsai S (2011). Laser and IPL technology in dermatology and aesthetic medicine. Heidelberg: New York)).
Hélou và cộng sự đã điều trị laser vi điểm CO2 trên mười bệnh nhân bạch biến không phân đoạn kháng trị (NSV) [28]. Các thông số là năng lượng 100 mJ trên mỗi MTZ, 125 Hz, mật độ tia 3 và spot size ban đầu là 6 mm (sau đó được điều chỉnh theo kích thước tổn thương). Thủ thuật được thực hiện ba lần, mỗi lần cách nhau 1 tháng. Năm ngày sau khi làm thủ thuật, bệnh nhân phơi nắng trong 2 giờ từ 3 giờ chiều đến 6 giờ chiều. Bạch biến ở các khớp, chẳng hạn như khuỷu tay và nách, ít hiệu quả hơn, nhưng bệnh bạch biến ở mặt, cổ và chân đã được cải thiện.
Phương pháp điều trị tiêu chuẩn vàng cho bệnh bạch biến được biết đến là laser excimer 308 nm, nhưng nghiên cứu này khẳng định rằng điều trị bệnh bạch biến có thể thực hiện được bằng laser vi điểm. Mặc dù cơ chế chính xác mà laser vi điểm CO2 cải thiện bệnh bạch biến vẫn chưa được biết rõ, các tác giả đề xuất hai cơ chế. Thứ nhất, do sự co rút mô bằng laser CO2, kích thước của tổn thương bạch biến được giảm xuống, do đó có thể thấy được sự cải thiện bằng mắt thường. Thứhai, sựkích hoạt, tăng sinh và di chuyển của các tế bào hắc tố trong vỏ ngoài của nang lông và lớp đáy bình thường xung quanh là cơ chế chính để điều trị bệnh bạch biến thông qua điều trị tia cực tím hoặc laser excimer MMP-2 (matrix metalloproteinase-2) được biết là có tác dụng thúc đẩy sự di chuyển của tế bào hắc tố từ các mô bình thường xung quanh. Bằng thực nghiệm, người ta quan sát thấy hoạt động MMP-2 tăng lên trong tế bào hắc tố sau UVB dải hẹp. Ngoài ra, sau khi xâm lấn bằng laser, tia UVB dải hẹp và sử dụng steroid, tình trạng bạch biến đã được cải thiện. Do đó, các tác giả tin rằng tiếp xúc với ánh sáng mặt trời sau khi điều trị bằng laser vi điểm CO2 cải thiện hoạt động của MMP-2 và cải thiện tình trạng bạch biến.
Yang và cộng sự tiếp nhận 24 bệnh nhân dân tộc Hàn Quốc với các mức độ rạn da teo khác nhau ở bụng (( Yang YJ, Lee GY (2011) Treatment of Striae Distensae with nonablative fractional laser versus ablative CO(2) fractional laser: a randomized con- trolled trial. Ann Dermatol 23(4):481–489)). Trên một nửa bên của tổn thương da bụng được chọn ngẫu nhiên, các bệnh nhân được điều trị bằng tia laser Er:Glass 1550 nm ở năng lượng xung 50 mJ và mật độ tia 100 điểm/cm2, sử dụng diện tích quét 5×10 mm ở chế độ tĩnh với một lần chiếu trên vùng điều trị và không lặp lại. Nửa tổn thương còn lại được điều trị tái tạo bề mặt da bằng laser CO2 vi điểm xâm lấn ở năng lượng xung 40–50 mJ và mật độ tia 75–100 điểm/cm2, sử dụng diện tích quét 8×8 mm ở chế độ tĩnh. Việc điều trị được thực hiện ba lần, mỗi lần cách nhau 4 tuần. Một nửa của mỗi tổn thương ở bụng được chọn ngẫu nhiên và điều trị ba lần, mỗi lần cách nhau 4 tuần và sử dụng các thông số giống nhau.
Kết quả cho thấy rằng cả hai loại laser vi điểm Er:Glass và CO2 đều làm tăng đáng kể độ đàn hồi của vết rạn da (lần lượt là 19,1 ± 16,4%, 23,0 ± 19,5%) và giảm độ rộng của vết rạn (32,4 ± 19,9%, 29,7 ± 27,4%). Ngoài ra, mức độ cải thiện nhìn thấy được, sự hài lòng của bệnh nhân và mô học đều cho thấy sự cải thiện đáng kể. Khi so sánh hai nhóm, cả người đánh giá và bệnh nhân đều đánh giá laser vi điểm CO 2 hiệu quả hơn laser vi điểm Er:Glass, nhưng không có sự khác biệt về mặt thống kê. Cả hai loại laser đều có tỷ lệ PIH cao, 8 bệnh nhân (36,4%) với laser Er:Glass và 18 bệnh nhân (81,8%) với laser CO2. Tỷ lệ PIH trong laser CO2 cao hơn laser Er:Glass.
Nghiên cứu này nghiên cứu ảnh hưởng của tia laser vi điểm lên tình trạng rạn da (striae distensae), được biết là rất khó điều trị. Tất cả các laser vi điểm đều có hiệu quả, nhưng tỷ lệ PIH rất cao. Do đó, những bệnh nhân bị rạn da đang có kế hoạch điều trị bằng laser vi điểm nên được thông báo trước rằng họ rất có thể gặp phải tình trạng PIH.
12. Tài liệu tham khảo
Xem thêm:
Laser không xâm lấn – Bác sĩ Võ Dương Nguyên Sa
Viêm da dị ứng (Atopic dermatitis) – Robert A Schwartz, MD, MPH