Bệnh tim mạch
Thông tim và can thiệp tim bẩm sinh: Phá vách liên nhĩ bằng bóng qua da
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Nguồn: Sách Lâm sàng tim bẩm sinh
Chủ biên
PGS.TS.BS. Nguyễn Lân Hiếu
Tham gia biên soạn
Lê Hồng Quang
Đỗ Quốc Hiển
Nhà thuốc Ngọc Anh xin giới thiệu đến quý bạn đọc chủ đề: Thông tim và can thiệp tim bẩm sinh: Phá vách liên nhĩ bằng bóng qua da trong thực hành lâm sàng tim bẩm sinh.
GIỚI THIỆU CHUNG
Trong một số bệnh tim bẩm sinh, việc phải có một lỗ thông đủ lớn ở tầng nhĩ là điều kiện cần thiết để đảm bảo bệnh nhân được sống sót cho đến khi có phẫu thuật sửa chữa tiếp theo.
Khi có lỗ thông đủ lớn ở tầng nhĩ sẽ giúp cho:
- Không bị hạn chế dòng máu giữa hai tâm nhĩ phải và tâm nhĩ trái, giảm mức độ tím trên lâm sàng do sự trộn máu được đảm bảo ở tầng nhĩ, đảm bảo phân áp oxy trong máu động mạch bệnh nhân không bị quá thấp.
- Tăng cung lượng tim với các tổn thương cấu trúc tim có tắc nghẽn bên tim phải.
- Giảm áp lực phổi cho bệnh nhân sau phẫu thuật Fontan.
- Giảm áp lực động mạch phổi cho bệnh nhân có tổn thương tắc nghẽn bên tim trái.
- Giảm áp lực cho tâm thất phải ở bệnh nhân bị suy thất phải sau phẫu thuật.
- Cải thiện mức độ hoà trộn oxy cho bệnh nhân chuyển gốc đại động mạch (transposition of the great arteries) có vách liên thất nguyên vẹn hoặc thông liên thất hạn chế.
Kỹ thuật phá vách liên nhĩ bằng bóng (Balloon Atrial Septostomy) của Raskind đã được mô tả đầu tiên vào năm 1966 ở những bệnh nhân chuyển gốc đại động mạch. Một số kỹ thuật khác đã được phát triển nhằm tạo ra thông thương tại tầng nhĩ. Bao gồm các thủ thuật phá vách liên nhĩ bằng bóng, phá vách liên nhĩ bằng dao, nong phá vách liên nhĩ bằng bóng và phá vách liên nhĩ bằng sóng cao tần kết hợp với một trong các kỹ thuật trên. Đây là những thủ thuật tạm thời; để trộn máu hoặc giảm tắc nghẽn nhiều hơn, đặt stent qua vách liên nhĩ có thể cho kết quả lâu dài hơn.
GIẢI PHẪU LỖ BẦU DỤC VÀ CÁC CẤU TRÚC XUNG QUANH
Chìa khóa thành công của thủ thuật là cần nắm rõ giải phẫu của lỗ bầu dục và các mốc xung quanh.
Vách liên nhĩ được giới hạn sau bởi một nếp gấp của màng ngoài tim giữa hai nhĩ, phía trên bởi tĩnh mạch chủ trên, phía trên trước bởi lá không vành van động mạch chủ, phía trước bởi vòng van ba lá, phía dưới trước bởi lỗ đổ vào xoang vành, và phía dưới bởi tĩnh mạch chủ dưới. Phần vách liên nhĩ tương đối nhỏ và cấu trúc nổi bật nhất của nó là lỗ bầu dục, chiếm khoảng 28% tổng diện tích vùng vách liên nhĩ.
Giai đoạn thai nhi và sơ sinh, van của lỗ bầu dục là một màng mỏng manh và trong suốt. Tuy nhiên, theo thời gian, do sự lắng đọng của collagen và elastin, van trở nên dày hơn, cứng hơn và mờ dần đi. Do dòng huyết động trong nhĩ phải trong thời kỳ thai nhi, máu nghèo oxy từ tĩnh mạch chủ trên được đưa về van ba lá, trong khi máu nhau thai giàu oxy từ tĩnh mạch chủ dưới được dẫn qua van Eustachian về phía lỗ bầu dục vào tâm nhĩ trái. Do đó việc tiếp cận sẽ thuận lợi hơn từ tĩnh mạch chủ dưới, ngược lại khi cần thăm dò thất phải, tiếp cận từ tĩnh mạch chủ trên sẽ dễ dàng hơn.
Các tĩnh mạch đùi bị tổn thương hay tắc nghẽn có thể được coi là một giới hạn giải phẫu của các thủ thuật qua đường ống thông. Tĩnh mạch rốn là một sự thay thế tốt ở trẻ sơ sinh, nhưng nếu bị tắc nghẽn, có thể thiết lập đường vào qua mạch gan một cách an toàn. Lợi thế của đường vào này bao gồm giải phẫu tĩnh mạch gan tạo một góc tốt hơn để tiếp cận vách liên nhĩ và khả năng có thể sử dụng introducer sheath (ống mở đường vào) lớn hơn ở trẻ nhỏ mà không gây tổn thương mạch máu.
YÊU CẦU ĐỂ THỰC HIỆN KỸ THUẬT
Nhân lực
Bác sĩ thực hiện thủ thuật phá vách liên nhĩ bằng bóng đòi hỏi được đào tạo thành thục về kỹ năng này, do đó chỉ những bác sĩ tim mạch nhi khoa/tim bẩm sinh được đào tạo về chuyên môn kỹ thuật này mới đủ điều kiện để tiến hành thủ thuật phá vách liên nhĩ bằng bóng.
Địa điểm thực hiện kỹ thuật và trang thiết bị
Thủ thuật này được thực hiện tại một trung tâm tim mạch có đầy đủ nhân lực và trang thiết bị cấp cứu để có thể hỗ trợ như phẫu thuật tim hở cấp cứu, máy sốc điện, máy hỗ trợ ECMO.
Phòng can thiệp tim mạch được trang bị máy chụp mạch kỹ thuật số hóa nền hai bình diện. Máy hai bình diện đặc biệt quan trọng ở những bệnh nhân có buồng nhĩ rất lớn hoặc rất nhỏ, gốc động mạch chủ giãn rộng, không tiếp cận được vách liên nhĩ qua đường TMC dưới hoặc bất kỳ bất thường nào về buồng tim hoặc vị trí đại động mạch. Cần tiến hành nhiều góc chụp mạch khác nhau để quan sát tốt nhất thông thương ở tầng nhĩ khi chọc qua vách liên nhĩ.
Đơn vị hồi sức tim mạch hoặc hồi sức sơ sinh có trang bị đầy đủ máy siêu âm màu Doppler, các máy theo dõi đầy đủ chỉ số về mạch, nhịp tim, huyết áp xâm nhập, nhịp thở, nhiệt độ, bão hoà oxy qua da…
Những tiến bộ trong siêu âm tim giúp đem lại những hình ảnh rõ nét hơn đã cải thiện đáng kể tỷ lệ thành công và mức độ an toàn của các thủ thuật phá vách liên nhĩ. Siêu âm tim qua thành ngực cho phép quan sát vách liên nhĩ và các cấu trúc lân cận, nhưng vai trò của nó trong việc hướng dẫn các can thiệp thông tim phức tạp (ví dụ, đặt stent) bị hạn chế do chất lượng hình ảnh kém, khó xác định chính xác hình ảnh của lỗ bầu dục và chạm vào trường vô khuẩn. Lỗ bầu dục có thể được định vị chính xác bằng siêu âm tim trong buồng tim, nhưng có những hạn chế như cần sheath lớn, phải chọc tĩnh mạch đùi, thời gian can thiệp dài hơn và chi phí cao hơn.
Siêu âm tim qua thực quản có lẽ là phương thức tối ưu khi không có máy chụp mạch, đặc biệt khi cần quan sát chính xác vị trí thông thương của lỗ bầu dục, độ dày của vách liên nhĩ tại điểm cần chọc qua và hướng trước – sau của mũi kim và cần khẳng định chắc chắn trong trường hợp giải phẫu phức tạp khi thực hiện đặt stent qua vách liên nhĩ. Ở trẻ nhỏ, việc sử dụng các đầu dò siêu âm qua thực quản nhi khoa hai hoặc nhiều bình diện có thể gây chèn ép đường thở và thậm chí vào buồng nhĩ, có thể làm biến dạng giải phẫu vách liên nhĩ và hạn chế hơn nữa không gian vốn đã bị giới hạn của nhĩ trái.
Dụng cụ
==>>Xem thêm: Can thiệp bít rò động mạch vành và dị dạng thông động tĩnh mạch phổi
Các loại bóng phá vách liên nhĩ
Hệ thống bóng phá vách liên nhĩ (balloon atrial septostomy – BAS) có nhiều kiểu dáng và xuất xứ khác nhau. Hiện tại, có bốn hệ thống có thể được sử dụng cho mục đích này:
(1) Hệ thống Miller-Edwards (Edwards Lifescatics) Đây là hệ thống gồm một lòng có 5 Fr nhưng cần sử dụng sheath 7 Phần đầu dài 2 cm có độ cong 35°, cho phép dễ dàng đi vào nhĩ trái. Phần bóng cao su co giãn có khả năng chứa 4-5 ml dịch. Ở thể tích đó, đường kính của quả cầu bóng là 17-18 mm. Do khả năng co giãn cao, để thực hiện phá vách liên nhĩ cần bơm bóng có kích thước lớn nên đây là một bất lợi của dụng cụ (đặc biệt là ở trẻ nhỏ < 3 kg hoặc nhĩ trái nhỏ).
(2) Hệ thống Rashkind (Medtronic) bao gồm một quả bóng lõm, bề rộng thấp và có thể đưa vào qua sheath 6 Fr. Bóng có thể chứa 1,5 ml chất cản quang để đường kính bóng đạt 12-13mm. Lượng dịch lớn hơn sẽ chỉ kéo dài bóng mà không làm tăng đường kính.
(3) Hệ thống Fogarty (Paul) (Edwards Lifescatics) đưa vào qua sheath 6 Fr.
(4) Hệ thống NuMED Z-5 (NuMED): Đây là hệ thống duy nhất có lỗ ở cuối cho phép bác sĩ can thiệp đưa hệ thống qua dây dẫn và xác nhận vị trí bằng cách tiêm thuốc cản quang vào tâm nhĩ trái. Nó có các kích thước 1 ml (tương đương đường kính bóng 9 mm) và 2 ml (đường kính 13,5 mm) và có thể được đi qua dây 0,014/0,018 – (sheath 5 Fr/6 Fr). Bản chất ít co giãn và kích thước tương đối nhỏ của hệ thống mang lại những lợi thế khác biệt khi thực hiện thủ thuật ở bệnh nhân có kích thước nhĩ trái nhỏ (ví dụ bệnh nhân thiểu sản thất trái). Đáng chú ý là một điểm cản quang nằm ở phần giữa bóng. Phải rất cẩn thận tránh đẩy phần đầu cứng của hệ thống vào nhĩ trái hoặc tiểu nhĩ trái, rất dễ gây nhịp nhanh nhĩ.
CHỈ ĐỊNH PHÁ VÁCH LIÊN NHĨ
- Bệnh chuyển gốc đại động mạch có vách liên thất nguyên vẹn, có lỗ thông tầng nhĩ hạn chế.
- Bất thường đổ về tĩnh mạch phổi toàn phần (total anomalous pulmonary venous return/ connection) có lỗ thông tầng nhĩ hạn chế mà chưa phẫu thuật sửa chữa ngay được.
- Bệnh teo tịt van ba lá (tricuspid atresia) có lỗ thông liên nhĩ hạn chế.
- Hội chứng thiểu sản tim trái (hypoplastic left heart syndrome).
- Bệnh teo tịt van động mạch phổi (pulmonary atresia), hẹp van động mạch phổi tối cấp có vách liên thất nguyên vẹn, lỗ thông tầng nhĩ hạn chế.
- Tăng áp động mạch phổi (pulmonary arterial hypertension) nặng để giảm áp lực của buồng tim phải.
- Suy tuần hoàn Fontan sau phẫu thuật Fontan phá vách liên nhĩ để giảm áp lực tĩnh mạch hệ thống, cải thiện tưới máu toàn thân và cải thiện tình trạng mất
- Giảm áp lực của tâm nhĩ trái trong quá trình chạy máy Oxy hóa qua màng ngoài cơ thể (ECMO).
KỸ THUẬT PHÁ VÁCH LIÊN NHĨ BẰNG BÓNG
Kỹ thuật phá vách liên nhĩ bằng bóng qua da lần đầu tiên được mô tả bởi Rashkind và Miller (thủ thuật Rashkind) năm 1966 để điều trị tạm thời cho bệnh nhân chuyển gốc đại động mạch có vách liên thất nguyên vẹn.
Quy trình này được thực hiện tại phòng thông tim có máy chụp mạch kỹ thuật số hóa nền (Hình 1) hoặc thực hiện tại giường khoa hồi sức tim mạch/ hoặc hồi sức sơ sinh làm dưới sự hướng dẫn của máy siêu âm tim (Hình 2).
Đường vào: Tĩnh mạch đùi hoặc tĩnh mạch rốn với bệnh nhân sơ sinh còn tĩnh mạch rốn.
Bóng phá vách liên nhĩ: có nhiều loại bóng khác nhau có thể sử dụng như bóng Raskind (bóng này sử dụng introducer sheath 7 Fr, bóng Z5 NuMED (bóng này sử dụng introducer sheath 6 Fr).
Bóng được đưa qua introducer sheath (kích thước introducer sheath phù hợp với từng loại bóng) vào tĩnh mạch chủ dưới đến nhĩ phải, đưa qua lỗ thông tầng nhĩ sang bên nhĩ trái. Chú ý vị trí của đầu bóng được định vị chính xác ở giữa buồng tâm nhĩ trái, tránh bóng đi vào tĩnh mạch phổi trái hoặc qua van hai lá xuống tâm thất trái. Bóng được bơm căng ở trong tâm nhĩ trái, để đảm bảo bóng đúng vị trí ở buồng tâm nhĩ trái có thể sử dụng máy siêu âm tim để xác định. Sau đó bóng được kéo về tâm nhĩ phải bằng động tác giật nhanh và mạnh bóng về nhĩ phải, động tác này phải yêu cầu rất cẩn thận, dứt khoát, khi bóng sang bên tâm nhĩ phải thì phải dừng động tác giật bóng ở vị trí thấp miệng đổ vào của tĩnh mạch chủ dưới của tâm nhĩ phải để tránh rách tĩnh mạch chủ dưới, sau đó bóng được hút âm lại để làm xẹp bóng càng nhanh càng tốt.
Thủ thuật có thể làm đi làm lại để đảm bảo được lỗ thông tầng nhĩ đã được mở rộng tốt đa. Kết thúc thủ thuật bóng được làm xẹp hết tối đa và rút ra ngoài qua introducer sheath.
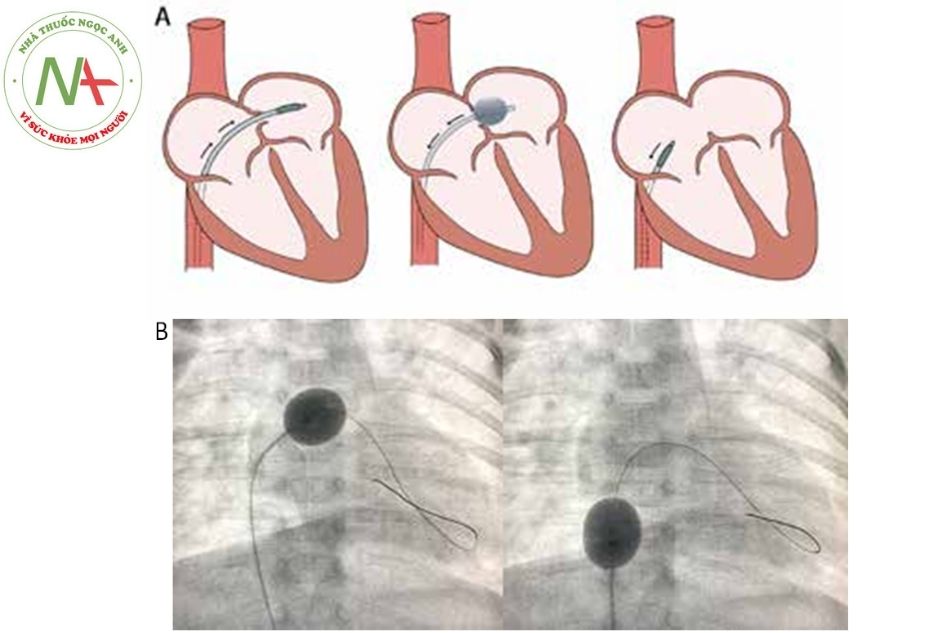
A: Minh hoạ kỹ thuật phá vách liên nhĩ bằng bóng; B: Hình ảnh phá vách liên nhĩ dưới màn tăng sáng
Hình bên trái là bóng đã được bơm căng bên tâm nhĩ trái, hình bên phải khi bóng đã được kéo giật về tâm nhĩ phải
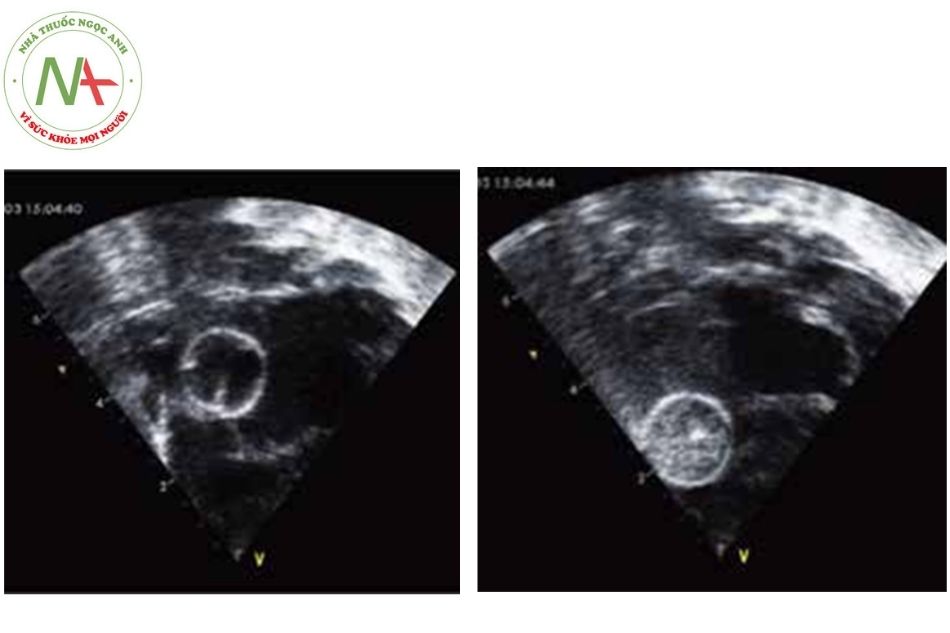
Chú thích: Hình bên trái với bóng bơm căng ở tâm nhĩ trái, hình bên phải là bóng đã được kéo giật về tâm nhĩ phải.
Đối với những trường hợp khó vượt qua được vách liên nhĩ, có một số kỹ thuật có thể được sử dụng.
- Ống thông trước khi được đưa vào cơ thể bệnh nhân được uốn cong theo giải phẫu là một phương pháp mang lại hiệu quả
- Trong một số trường hợp, sử dụng sheath tạo điều kiện tốt hơn để hệ thống bóng vượt qua được vách liên nhĩ. Sheath của Cordis 6-FR BRITE TIP (Cordis Corp, Miami, FL) có một lựa chọn để qua nhĩ trái, sử dụng dây dẫn 0,018’’. Lưu ý là phải kéo hoàn toàn sheath vào tĩnh mạch chủ dưới trước khi thực hiện phá vách liên nhĩ.
Nếu tất cả các kỹ thuật đều thất bại, sử dụng một hệ thống bóng có cấu hình nhỏ, chẳng hạn như NuMED Tyshak Mini (NuMED, Hopkinton, NY) vượt qua vách liên nhĩ giúp mở rộng thông thương tầng nhĩ trước tạo điều kiện cho các hệ thống bóng phá vách khác đi qua vách liên nhĩ.
Có thể cần phải chọc thủng vách liên nhĩ khi vách liên nhĩ nguyên vẹn hoặc bệnh nhân có thông liên nhĩ nhưng không phù hợp cho thủ thuật phá vách liên nhĩ bằng bóng (vị trí cao hơn hoặc thấp hơn). Việc sử dụng kim Brockenbrough tiêu chuẩn để chọc vách ở bệnh nhân có giải phẫu phức tạp hoặc nhĩ trái nhỏ (hội chứng thiểu sản tim trái và các biến thể) có thể khá phức tạp, có nguy cơ thủng tâm nhĩ. Dây dẫn Nykanen chọc vách sử dụng tần số sóng Radio và ống thông đồng trục ( Baylis Medical Corporation, Montreal, Canada) có thể được dùng và điều khiển chính xác bằng cách sử dụng ống thông vành phải Judkins. Phương pháp này đặc biệt quan trọng ở những bệnh nhân có nhĩ trái nhỏ hoặc có bất thường giải phẫu.
BIẾN CHỨNG
Vỡ bóng và tắc mạch do mảnh vỡ của bóng: Xử trí bằng cách sử dụng thòng lọng (snare) để lấy lại mảnh bóng vỡ, nếu không thể lấy ra được mảnh vỡ của bóng thì chỉ định phẫu thuật để lấy lại mảnh vỡ của bóng.
Không thể làm xẹp bóng sau khi bơm căng: Xử trí bằng cách bác sĩ làm thủ thuật cố gắng luồn dây dẫn trong lòng bóng để làm thông lại đường hút âm của bóng.
Nếu phương pháp trên thất bại thì bóng được kết nối với bơm tiêm máy áp lực cao (như chụp mạch) để bơm với áp lực 300 psi dung dịch nước muối với thể tích 3-5 ml, phương pháp này có thể làm vỡ bóng, khi đó phẫu thuật nên được tiến hành để giải quyết lấy mảnh bóng vỡ. Đưa bóng ra ngoài cơ thể, nếu không thực hiện được thì có thể tiếp cận thêm đường tĩnh mạch đùi bên đối diện, rồi sử dụng long sheath, sau đó luồng một đầu của dây dẫn cứng vào qua long sheath để chọc thủng bóng. Thủ thuật này phải làm rất cẩn thận, nên được thực hiện dưới máy chụp mạch kỹ thuật số hóa nền có hai bình diện để tránh làm rách mạch và thủng tim.
==>> Xem thêm: Nong van động mạch phổi trong thực hành lâm sàng tim bẩm sinh
Rách tiểu nhĩ phải do đưa đầu bóng vào tiểu nhĩ phải ngay sau khi bơm bóng, đây là một trong biến chứng nghiêm trọng nhất. Để tránh được biến chứng này thì thủ thuật nên được thực hiện dưới máy chụp mạch kỹ thuật số hóa nền có hai bình diện và kết hợp hướng dẫn của siêu âm tim trong quá trình thực hiện thủ thuật để bác sĩ làm thủ thuật điều chỉnh hướng đi của bóng cũng như đầu của bóng không đi vào tiểu nhĩ phải.
Tổn thương mạch máu do sử dụng introducer sheath (tĩnh mạch đùi, tĩnh mạch rốn) thường là lớn lên tới 6-8 Fr.
Rối loạn nhịp tim là biến chứng thường gặp, tuy nhiên thường là thoáng qua, do đó cần thiết phải có thuốc điều trị chống rối loạn nhịp trong phòng làm thủ thuật, nếu điều trị bằng thuốc thất bại có thể cần thiết phải sốc điện chuyển nhịp cho bệnh nhân.
Thủ thuật mở rộng vách liên nhĩ thất bại do kích thước bóng không đủ lớn hoặc kỹ thuật của bác sĩ làm chưa đạt hoặc do vách nhĩ quá dày đặc biệt là ở bệnh nhân lớn.
THEO DÕI SAU THỦ THUẬT
Tại chỗ vị trí chọc mạch ở tĩnh mạch đùi, hoặc tĩnh mạch rốn: chảy máu, tụ máu. Nếu có thì phải ép tại chỗ vị trí chảy máu đến khi máu không còn chảy thì băng ép lại.
Quan sát mức độ tím ở chân dưới vị trí chọc của tĩnh mạch đùi, sờ mạch mu chân đánh giá có mạch hay không, mức độ nảy của mạch mạnh hay yếu. Có thể do băng ép ở vị trí chọc bị chặt dẫn đến cản trở dòng máu động mạch và tĩnh mạch lưu thông. Vì thế khi có tím chân mức độ nhiều phải tiến hành nới rộng băng ép để dòng máu lưu thông qua vị trí băng ép không bị cản trở.
Theo dõi toàn trạng nói chung: mức độ cải thiện tím qua đo bão hoà oxy qua da hoặc khí máu động mạch, mức độ khó thở, mức độ suy tim…
Cần siêu âm tim để theo dõi đánh giá vách liên nhĩ sau khi mở đã đủ lớn để tạo luồng thông qua tầng nhĩ đạt yêu cầu chưa. Đồng thời cũng đánh giá các tổn thương thứ phát do thủ thuật gây ra thủng tim gây chảy máu màng ngoài tim, rách van tim, đứt dây chằng van tim… và tuỳ từng mức độ sẽ phải điều trị phẫu thuật cấp cứu hay có trì hoãn.
TÀI LIỆU THAM KHẢO
1.Allen HD, Beekman RH 3rd, Garson A Jr et al. Pediatric therapeutic cardiac catheterization. A statement for healthcare professionals from the Council on Cardiovascular Disease in the Young, American Heart Association. Circulation 1998; 97: 609-25.
2.Rashkind WJ, Miller Creation of an atrial septal defect with- out thoracotomy. a palliative approach to complete transposition of the great arteries. JAMA 1966; 196: 991-2.
3. Parsons CG, Astley R, Burrows FG, et Transposition of great arteries: a study of 65 infants followed for 1 to 4 years after balloon septostomy. Br Heart J 1971; 33: 725-31.
4. Hijazi ZM, Geggel RL, Aronovitz MJ et al. A new low profile balloon atrial septostomy catheter: initial animal and clinical J Invas Cardiol 1994; 6: 209-12.
5. Akagi T, Tananari Y, Maeno YV et al. Torn-off balloon tip of Z-5 atrial septostomy catheter. Cathet Cardiovasc Intervent 2001; 52: 500-3.
6. Mitchell SE, Kan JS, Anderson JH, et al. Atrial septostomy: stationary angioplasty balloon technique. Pediatr Res 1986; 20:
7. Bacha EA, Hijazi ZM. Hybrid procedures in pediatric cardiac surgery. Semin Thorac Cardiovasc Surg Pediatr Card Surg Annu 2005; 78-85.
8. Hijazi ZM, Feldmen Ted, Cheatham JP, et al. Balloon Atrial Septostomy and Stenting of the Atrial Septum. Complications During Percutaneous Interventions for Congenital and Structural Heart Disease. Informa Healthcare. 2009; 47-53.

