Hướng dẫn điều trị
Thăm khám bệnh nhân chấn thương nặng trong hồi sức cấp cứu ICU
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Bài viết Thăm khám bệnh nhân chấn thương nặng trong hồi sức cấp cứu ICU – Tác giả: Thạc sĩ bác sĩ Hồ Hoàng Kim
Thăm khám bệnh nhân chấn thương nặng trong hồi sức cấp cứu ICU
| Hộp 1 Danh sách đánh giá tiền sử – bệnh sử bệnh nhân: Chấn thương nặng
Các yếu tố nguy cơ đối với chấn thương nặng / đe dọa tính mạng Cho đến khi được chứng minh ngược lại, hãy giả định chấn thương nặng/ đe dọa tính mạng ở mọi bệnh nhân đáp ứng ít nhất một trong các tiêu chí được đề cập dưới đây.
Thông tin liên quan bệnh nhân ● Dị ứng? ● Thuốc mãn tính (bao gồm cả thuốc chống đông máu)? ● Tiền sử bệnh trong quá khứ (bao gồm rối loạn chảy máu đã biết)? ● Uống lần cuối? ● Các sự kiện dẫn đến thương tích? |
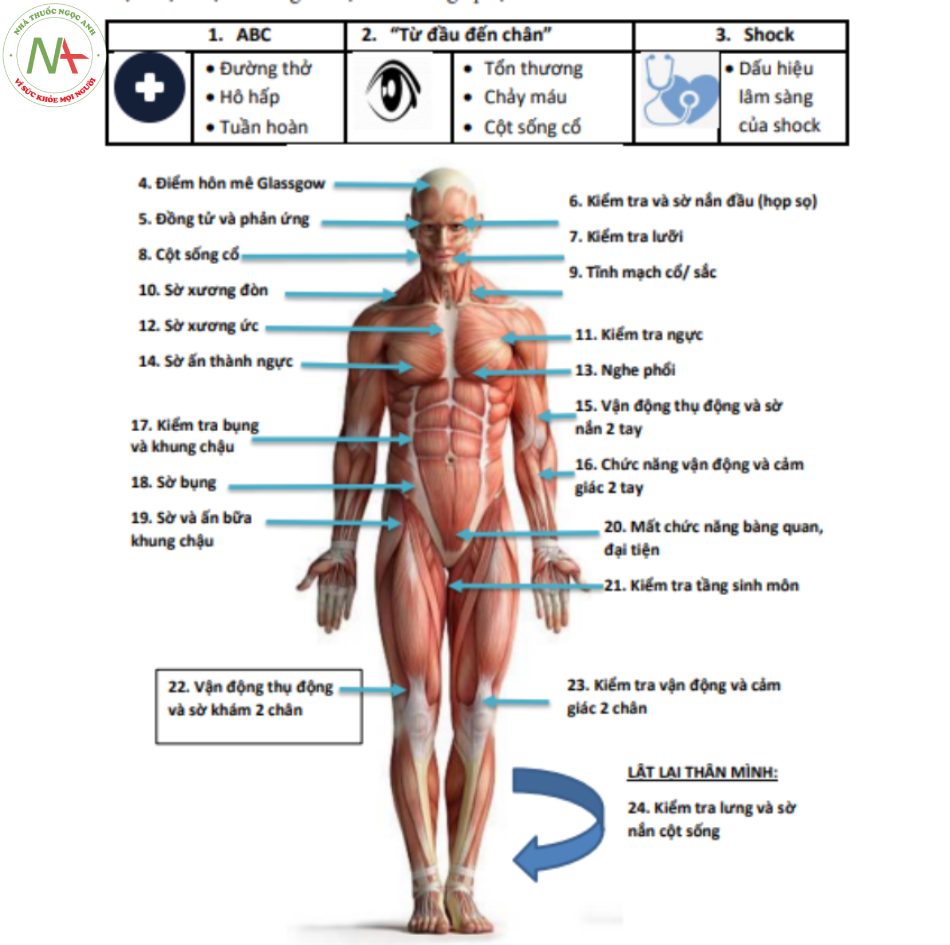
Tiền sử của các sự kiện cung cấp thông tin quan trọng về các yếu tố nguy cơ tiềm ẩn đối với chấn thương nặng (Hộp 1). Tương tự, cơ chế của chấn thương cung cấp những manh mối toàn diện và vô giá về những chấn thương có thể nghi ngờ ở bệnh nhân chấn thương nặng (Bảng 16.1). Cuối cùng, một cuộc kiểm tra có cấu trúc “từ đầu đến chân” cho phép xác định nhanh chóng và đáng tin cậy đối với phần lớn các chấn thương đe dọa tính mạng (Hình 16.1 và Bảng 16.2). Như một số ít khám thực thể có hệ thống khác ở bệnh nhân nặng, khám “từ đầu đến chân” ở bệnh nhân chấn thương nặng phải được thực hiện theo kiểu có cấu trúc – hệ thống, vì các điều kiện thực hiện thường bất lợi và thường áp lực.
Hình 16.1 Khám “từ đầu đến chân” có cấu trúc để tầm soát các chấn thương ở bệnh nhân chấn thương
nặng
===>> Xem thêm: Thăm khám bệnh nhân nghi ngờ nhiễm trùng trong hồi sức cấp cứu (ICU)
| Bảng 16.1 Cơ chế chấn thương và các dạng chấn thương thường gặp | |
| Cơ chế chấn thương | Các dạng chấn thương thường gặp |
| Kính chắn gió bị hư hỏng
(ví dụ như dấu mắt bò hoặc hình ngôi sao trên kính chắn gió) do đầu va chạm (tóc trong kính!) |
Chấn thương đầu, chấn thương mô mềm da đầu, mặt hoặc cổ, chấn thương cột sống cổ |
| Hư vô lăng, túi khí vô lăng không kích hoạt (dây an toàn không buộc) | Chấn thương ngực (lồng ngực), chấn thương tim |
| Hư hỏng bảng điều khiển | Chấn thương vùng chậu và chi dưới, chấn thương đầu, chấn thương cột sống cổ |
| Giảm tốc độ đột ngột (va chạm trực diện hoặc tốc độ cao) | Chấn thương động mạch chủ
Không được thắt dây an toàn: chấn thương động mạch chủ, chấn thương đầu, chấn thương cột sống (cổ), chấn thương ngực, chấn thương vùng chậu, chấn thương chi dưới |
| Va chạm bên xe va chạm | Chấn thương đầu, chấn thương ngực (lồng ngực), chấn thương vùng chậu, chấn thương chi gần (dưới và trên) |
| Va chạm xe phía sau | Chấn thương cột sống cổ |
| Văng ra từ xe | Chấn thương đầu, chấn thương tủy (cột sống) |
| Xe cán qua người sau va chạm | Chấn thương đầu, chấn thương cột sống cổ, chấn thương ngực, chấn thương tứ chi |
| Tai nạn xe mô tô | Mũ bảo hiểm bảo vệ khỏi đầu nhưng không chấn thương cột sống cổ; các thương tích khác tương tự như nạn nhân bị văng ra khỏi xe với khả năng bị thương ở đầu, cổ và tứ chi |
| Va chạm giữa ô tô và người đi bộ | Người lớn:
Chấn thương ở cẳng chân (ví dụ: gãy xương chày/ xương mác – va chạm cản/ chắn bùn) Chấn thương đầu (va đập kính chắn gió) Trẻ em: Chấn thương ở chân và/ hoặc vùng chậu (va đập với cản / chắn bùn) Chấn thương phần thân (va đập nắp ca-pô/ mui xe) Chấn thương đầu (ngã/ ngã xe) |
| Người đi bộ chạy ngang qua ô tô | Chấn thương ngực, chấn thương bụng, chấn thương vùng chậu, chấn thương tứ chi |
| Rơi, té | Gãy xương chi dưới (gãy xương hai bên!), Gãy xương chậu, chấn thương cột sống (đặc biệt là ở các chỗ cong vẹo cột sống), chấn thương động mạch chủ |
| Chấn thương do nổ | Tràn khí màng phổi, thủng đường tiêu hóa, chấn thương tai, chấn thương thứ phát do ngã hoặc đồ vật đè |
===>> Xem thêm: Thăm khám bệnh nhân ngưng tim trong hồi sức cấp cứu (ICU)
| Bảng 16.2 Các phát hiện lâm sàng thường gặp và cách giải thích của khám “từ đầu đến chân” có cấu trúc để sàng lọc các chấn thương ở bệnh nhân chấn thương nặng (Hình 16.1) | |||
| Bước | Thăm khám | Các dấu chứng thường gặp | Giải thích |
| 1a | Đường thở | Tắc nghẽn | Tăng CO2 và/ hoặc thiếu oxy, hôn mê gây tắc nghẽn đường thở |
| 1b | Hô hấp | Thở nhanh | Shock, chấn thương ngực, CTSN |
| Kiểu thở nghịch thường | Tắc nghẽn đường thở, tổn thương tủy sống cổ, mất bù hô hấp | ||
| Thở Cheyne-Stokes | Chấn thương/ rối loạn nửa bán cầu | ||
| Ngưng thở, không đều | Tổn thương cầu não, thân não | ||
| Ngưng thở | Ngừng tim, tổn thương tủy, tủy cổ cao, ngừng thở do ảnh hưởng đến não | ||
| 1c | Tuần hoàn | Không có mạch trung tâm | Ngưng tim |
| Mạch trung tâm yếu | Sắp ngưng tim | ||
| 2a | Thương tổn quan sát | Hiện diện | Ví dụ, trật khớp, vết thương hở, v.v. |
| 2b | Chảy máu | Có | Đè ép |
| 2c | Cột sống cơ | Không có | Phải cố định nó |
| 3 | Dấu hiệu shock | Hai hoặc nhiều hơn hiện tại (xem Phần III Chương 14, Bảng 14.1) | Có shock |
| Nhịp tim chậm | Chấn thương não nặng với tăng áp lực nội sọ, chấn thương tủy sống cổ/ ngực cao, tổn thương động mạch chủ, phản ứng phế vị (ví dụ: chấn thương xuyên thấu) | ||
| 4 | Điểm hô mê Glasgow | 13–15 | Chấn thương não nhẹ, shock, thiếu oxy, nhiễm độc |
| 9–12 | Chấn thương não vừa, shock nặng, thiếu oxy nghiêm trọng, nhiễm độc | ||
| 3–8 | Chấn thương sọ não nặng (xem Bảng
16.3) |
||
| Đau khu trú | Tổn thương vỏ não lan tỏa | ||
| Chuyển động không khu trú hay ngưng | Tổn thương vỏ não lan tỏa, hôn mê nhẹ | ||
| Tay uốn cong và chân duỗi (“mất võ”) | Tổn thương não sâu, hạch nền, đồi thị hoặc não giữa trên | ||
| Mở rộng cánh tay và chân
(“mất não”) |
Tổn thương não giữa hoặc cầu não dưới | ||
| Trương lực cơ mềm, không phản ứng với kích thích đau | Tổn thương tủy, hôn mê sâu | ||
| Trương lực cơ mềm, tỉnh táo hoặc nhăn mặt nhưng không có phản ứng ngoại vi với đau trung ương | Tổn thương tủy sống cổ có hoặc không kèm theo chấn thương sọ não | ||
| Da lạnh khi chạm vào | Hạ thân nhiệt, tam chứng chết (hạ thân nhiệt, rối loạn đông máu, nhiễm toan)! | ||
| 5 | Kích thước đồng tử và khả năng phản ứng | Một bên, biến dạng hình trứng, phản ứng ánh sáng chậm chạp | Tăng áp lực nội sọ, sắp xảy ra thoát vị não sang bên |
| Một bên, dãn, không đáp ứng ánh sáng | Thoát vị chuyển tiếp, chấn thương dây thần kinh thị giác cùng bên, u xơ trước tồn tại cùng bên | ||
| Hai bên, có (hay không) phản ứng ánh sáng, co | Tổn thương cầu não, (opioid) nhiễm độc | ||
| Bàng 16.2 (tiếp theo) | Các dấu chứng thường gặp | Giãi thích | |
| Bước | Thăm khám | ||
| 6 | Kiềm tra/thăm khám vùng dầu | Sung nề/ đường gày | Vờ xương sọ |
| Phần sọ có thể ấn vào vết thương rách | Vờ lún xương sọ
Canh báo chay máu liên quan |
||
| (Một bên / hai bên) quanh hốc mát tụ máu
Chày máu tai |
Gày xương sọ nền trước
Vờ nen sọ bên |
||
| Chay máu liên quan từ mùi hoặc miệng | Cần lưu ỷ về tổn thương đường thớ, chọc hút và đặt nội khí quan khó! | ||
| Biến dạng xương hàm trên/ hàm dưới, sưng mô mềm quanh miệng, lười hoặc môi | Cần lưu ỷ về tổn thương đường thớ, chọc hút và đặt nội khí quan khó! | ||
| 7 | Thăm khám lọi | Chứng lồi mát, giàn đồng tữ, mat thị lực (đo), đau nhàn cầu
Lợi xanh tái |
Tụ máu sau nhàn cầu (xem xét cắt khóe mát)
Thiếu máu |
| 8 | Sờ cột sống cổ | Đau, nhức, sưng và/ hoặc (đứt đoạn) biến dạng | Chán thương cột sống cò |
| 9 | Tĩnh mạch cổ/ màu sắt | Tình mạch cổ không nhìn tháy
Các tình mạch cổ bị căng phồng, cò và đầu có màu hơi xanh/ xanh tím |
Giam thế tích máu
Shock tắc nghèn (nghĩ đến tràn khí màng phối hoặc chèn ép màng ngoài tim) |
| 10 | Sờ xương đòn | Ban xuất huyết trên mặt, cố, ngực trên
Đau, sưng và / hoặc biến dạng Tràn khí dưới da |
Hội chứng Perthes (chấn thương ngực nặng do nén)
Gày xương đòn Tràn khí màng phổi (có áp lực) |
| 11 | Kiểm tra
ngực |
Dấu hiệu “vô lăng” hoặc “thát dây an toàn”, vet bầm tím | Chán thương ngực nặng |
| Dấu mang sườn di động | Chán thương ngực nặng, mất bù hò hấp sớm, tràn khí màng phối | ||
| 12 | Sờ xương ức | Ngực nớ không đều Dau, sưng, đường gày | Tràn khí hay tràn máu màng phôi Gày xương ức, chấn thương ngực nặng |
| 13
|
Nghe phổi
|
Không nghe âm thơ 1 bên
Đau khi ấn |
Tràn khí, máu màng phổi, hiếm khi là do xẹp phôi
Gày xương sườn cùng bên |
| 14 | Ấn ngực | Màng sườn di động
Tràn khí dưới da |
Chán thương ngực nặng, mất bù hò hấp sớm, tràn khí màng phối TKMP (có áp lực) |
| 15 | Di động thụ dộng và sờ nan tay | Đau. biến dạng, khó di động | Gày, trật khớp, chấn thương mô mềm |
| 16 | Chức nâng vận động và câm giác tay | Suy yếu | Chán thương cột sống cò |
| 17 | Kiểm tra bụng và khung chậu | Trầy sướt, bầm tím, dấu hiệu “thát dây an toàn”
Căng cứng Chân xòe |
Chán thương bụng
Xuất huyết trong ổ bụng có ý nghía Vờ khung chậu (mớ sách) |
| 18 | Sờ bụng | Căng, căng thăng, đau đớn.
đề kháng / gồng cứng |
Chán thương bụng có chây máu vàokhoang phúc mạc |
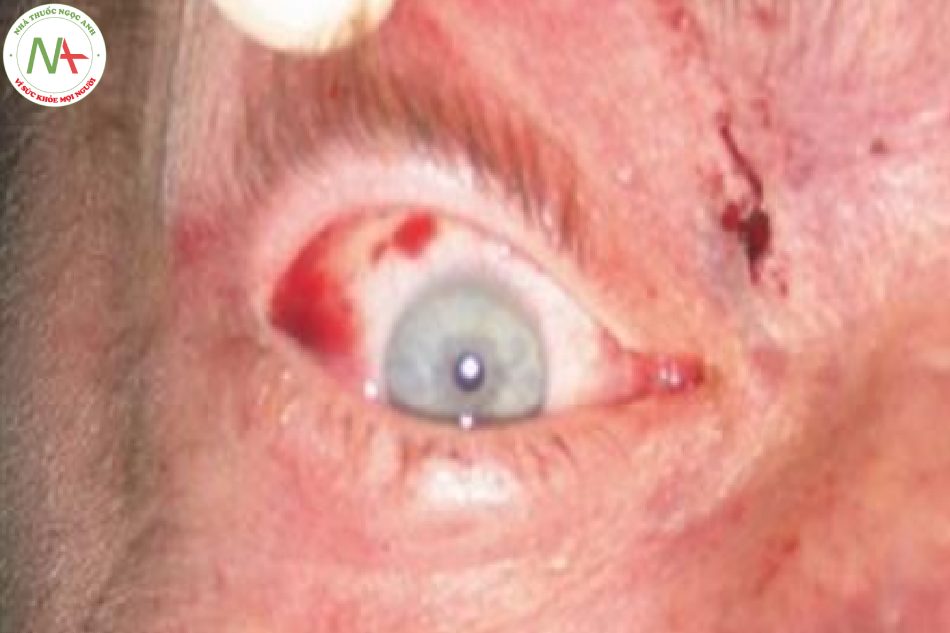
- Hình 16.2 Xuất huyết kết mạc (hội chứng Perthes) ở một bệnh nhân bị chấn thương ngực nặng do đè nén bởi vật nặng (tai nạn công trường)
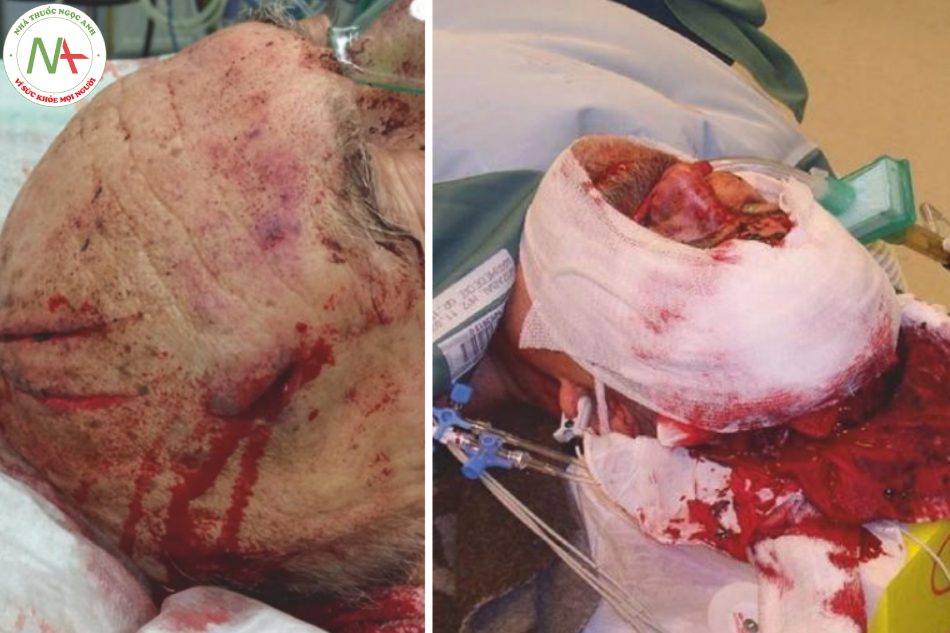
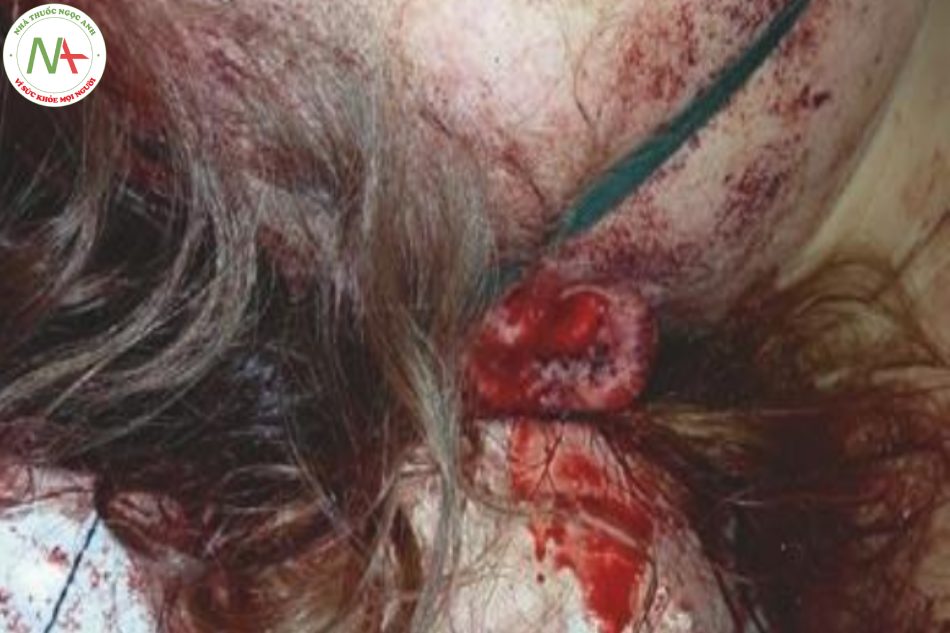
- Hình 16.3 Vết thương da đầu có thể gây mất máu quá nhiều và thậm chí gây nhiễm trùng da đầu
- Hình 16.4 Chảy máu tai phải ở một bệnh nhân bị
vỡ nền sọ sau
| Bảng 16.2 (tiếp theo) | |||
| Bước | Thăm khám | Các dấu chứng thường gặp | Giải thích |
| 19 | Sờ/ ấn cẩn thận khung chậu | Đau khi ấn nhẹ nhàng | Chấn thương xương cùng, xương chậu hoặc hông (lưu ý: thậm chí gãy xương chậu lớn thường không gây đau đáng kể) |
| Tính không ổn định khi nén nhẹ nhàng (trước-sau và từ bên này sang bên kia) | Chấn thương vùng chậu không ổn định với nguy cơ chảy máu cao | ||
| Dãn rộng khớp mu | “Gãy mở sách” của khung chậu với nguy cơ chảy máu cao | ||
| 20a | Mất chức năng bàng quang | Hiện diện | Tổn thương tủy sống, co giật động kinh có hoặc không kèm theo chấn thương sọ não |
| 20b | Dương vật cương | Có | Chấn thương tủy (cột sống) |
| 21 | Kiểm tra tầng sinh môn | Bầm máu, sưng tấy, tụ máu ở bìu | Vỡ khung chậu |
| Máu ở niệu đạo | Chấn thương niệu đạo (không đưa ống thông Foley một cách mù quáng) | ||
| 22 | Vận động thụ động và sờ nắn chân | Đau, biến dạng, khó cử động | Gãy xương, trật khớp, chấn thương mô mềm. |
| 23 | Chức năng vận động và cảm giác chân | Suy yếu | Chấn thương tủy sống |
| 24a | Kiểm tra lưng | Trầy sướt, bầm tím | Chấn thương mô mềm, chấn thương ngực, chấn thương cột sống |
| 24b | Sờ cột sống | Đau, nhức, sưng và/ hoặc biến dạng | Chấn thương tủy sống |
aMặc dù shock mất máu là dạng shock thường gặp nhất ở những bệnh nhân bị chấn thương, nhưng “shock giả xuất huyết” (ví dụ: shock liên quan đến chấn thương sọ não nặng, shock liên quan đến suy tim cấp trong chấn thương mô lớn) có thể gây ra các triệu chứng lâm sàng tương tự.
| Bảng 16.3 Các yếu tố gây nhiễu có thể “giả” một chấn thương não nặng |
| • Nhiễm độc (rượu, ma túy)
• Co giật • Tổn thương tủy sống cổ • Shock nặng với giảm tưới máu não • Suy hô hấp nặng (giảm oxy máu, tăng CO2 máu) • Tổn thương dây thần kinh thị giác một bên hoặc hai bên |
| Bảng 16.4 Giai đoạn hạ thân nhiệt do tai nạn | ||
| Giai đoạn | Nhiệt trung tâm (0C) | Triệu chứng lâm sàng chìa khóa |
| I | 32–35 | Run rẩy, còn ý thức |
| II | 28–32 | Giảm/ thay đổi trạng tri giác, không run |
| III | 24–28 | Mê, không run, tụt huyết áp, nhịp chậm |
| IV | <24 | Ngưng tim |
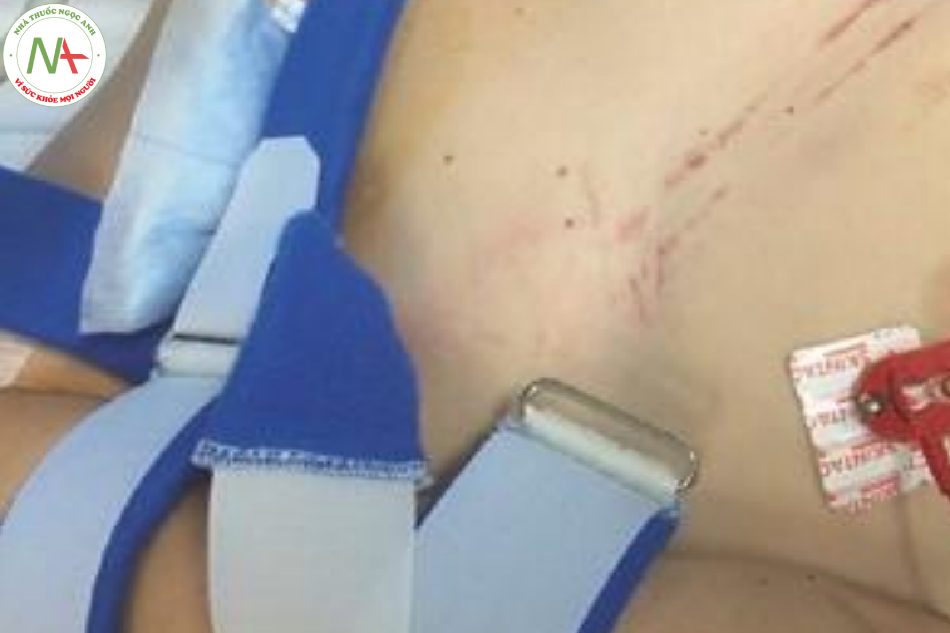
- Hình 16.5 “Dấu hiệu thắt dây an toàn” ở một bệnh nhân bị chấn thương ngực
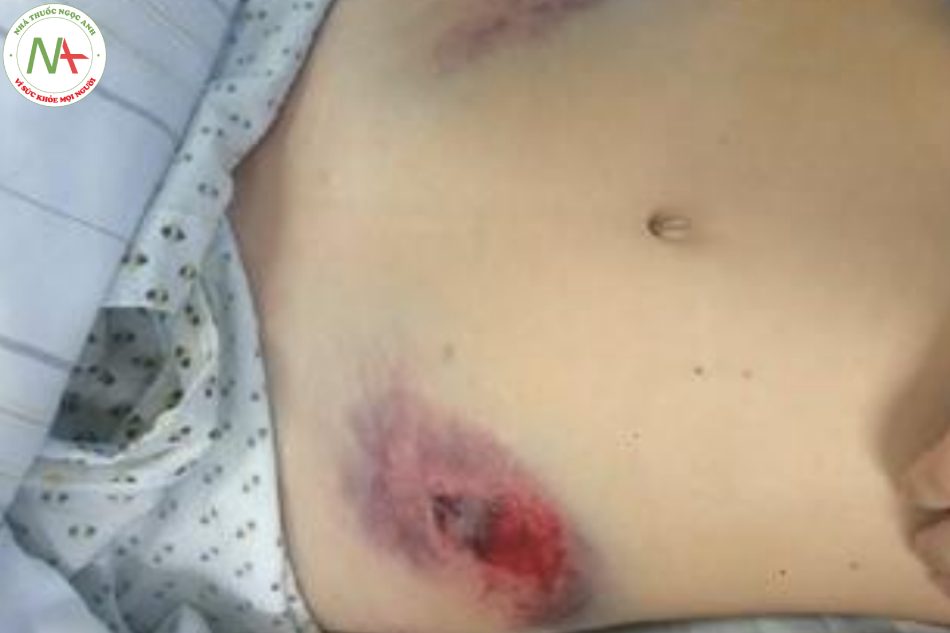
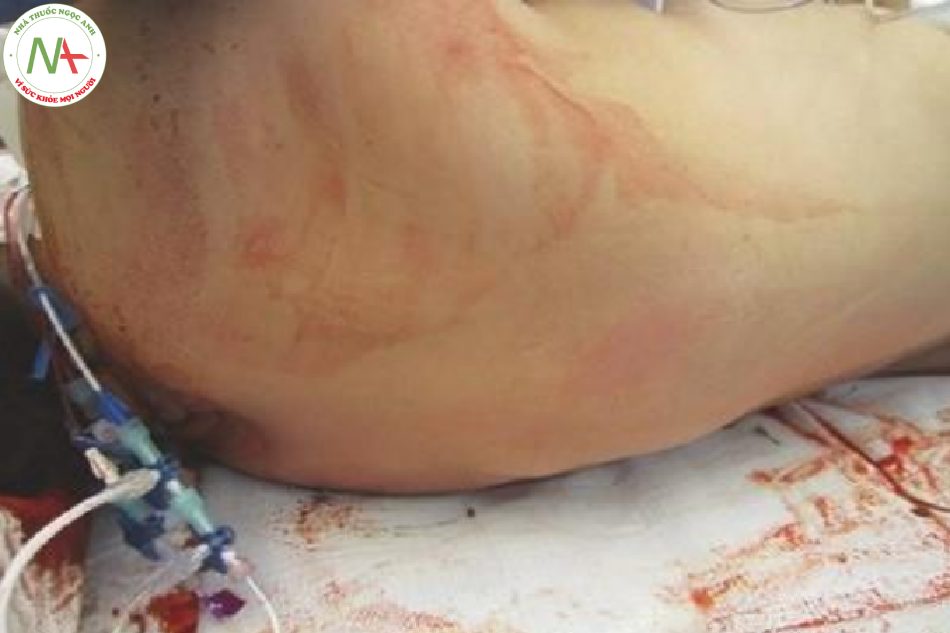
- Hình 16.6 “Dấu hiệu thắt dây an toàn” ở vùng chậu
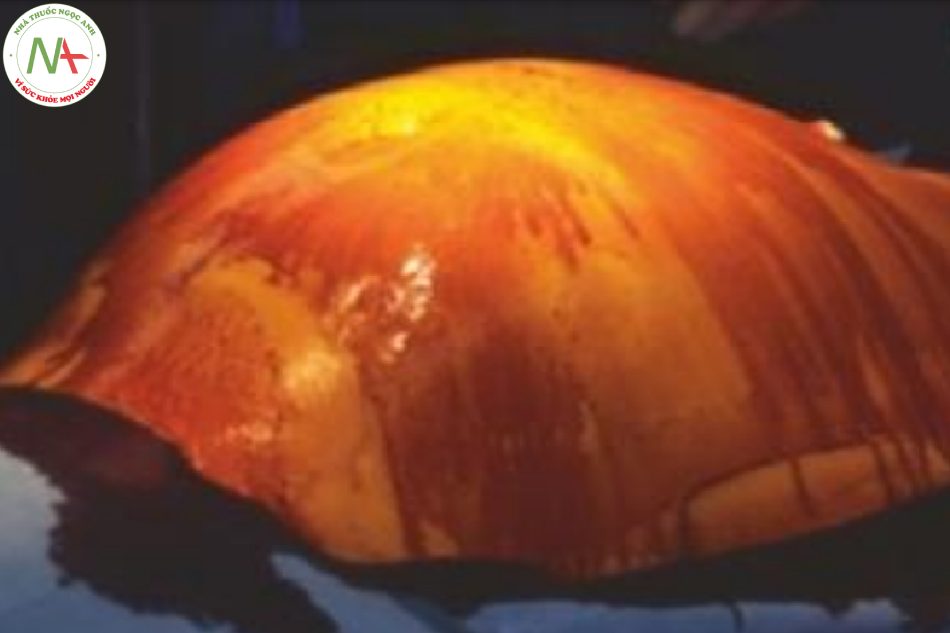
- Hình 16.7 Bụng chướng lên ở một bệnh nhân chấn thương với xuất huyết nội lượng lớn trong ổ bụng
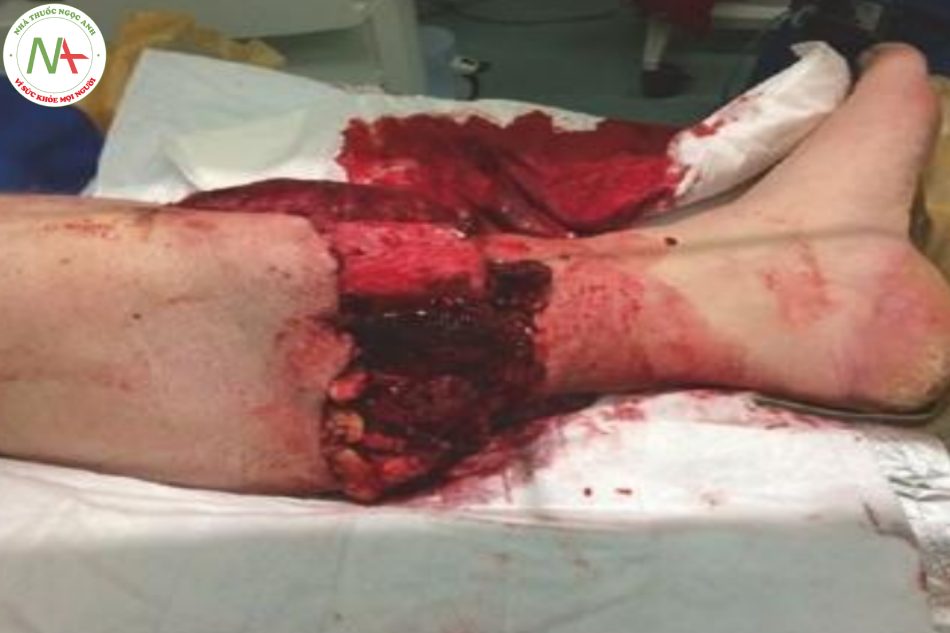
- Hình 16.8 Gãy hở xương chi dưới
Trong tình trạng cấp tính, mối quan tâm chính trong loại chấn thương như vậy là mất máu, shock, tổn thương mạch thần kinh với giảm tưới máu mô sau đó (kiểm tra màu da ngoại vi, mạch ngoại vi, thời gian phục hồi của mao mạch để đánh giá tưới máu xa và cảm giác để kiểm tra tính toàn vẹn của dây thần kinh). Mối quan tâm bán cấp là hội chứng khoang và nhiễm trùng vết thương/ nhiễm trùng huyết.
- Hình 16.9 Biến dạng cột sống ngực ở bệnh nhân gãy cột sống ngực và chấn thương tủy sống
Tài liệu tham khảo
- Harvey D, Butler J, Groves J et al (2018) Management of perceived devastating brain injury after hospital admission: a consensus statement from stakeholder professional organizations. Br J Anaesth 120:138–145