Bệnh huyết học
Tăng Natri máu: Nguyên nhân, triệu chứng và hướng dẫn điều trị
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Nhà thuốc Ngọc Anh – Bài viết Tăng Natri máu: Nguyên nhân, chẩn đoán và điều trị được dịch từ: Chapter 4. Hyponatremia, Textbook: Acid-Base, Fluids and Electrolytes made ridiculously simple, 3rd edition, Richard A.Preston bởi bởi nhóm bác sĩ: Nguyễn Thế Bảo, Nguyễn Thế Thời, Đặng Gia Uyên được đào tạo tại Trường Đại học Y Dược Cần Thơ và bác sĩ Liêu Minh Huy được đào tạo tại Đại học Y Dược Thành phố Hồ Chí Minh. Để tải file pdf bài viết này mời các bạn click vào link ở đây.
Tăng natri máu (hypernatremia) – được định nghĩa là khi [Na+ ] trong huyết tương vượt mức 145mEq/L, thường xảy ra do sự thiếu hụt nước tự do. Phần lớn các trường hợp tăng natri máu khi hình thành cần thỏa 2 điều kiện:
- Mất nước.
- Không thể bù lại đủ lượng nước mất.
Có thể thấy tăng natri máu thường không xảy ra ở các bệnh nhân mà cơ chế khát còn toàn vẹn cũng như còn khả năng tiếp cận được với nguồn nước, dù cho lượng nước mất có thể rất nhiều. Như vậy, thiếu hụt lượng nước nhập của bệnh nhân chính là mẫu số chung của gần như tất cả những bệnh nhân có tăng natri máu, bất kể nguyên nhân gây mất nước.
Bởi vì độ nhạy của cơ chế khát giảm ở những người lớn tuổi nên tăng natri máu thường xảy ra ở những bệnh nhân này, đặc biệt là ở nhóm có nhiễm trùng hô hấp hay nhiễm trùng đường tiết niệu. Tăng natri máu cũng xuất hiện ở những bệnh nhân suy nhược do các bệnh lý mạn tính hoặc có mắc các rối loạn về thần kinh. Vì vậy khi đánh giá một bệnh nhân có tăng natri máu, nên chú ý tìm những thay đổi về trạng thái thần kinh – có thể đây chính là nguyên nhân khiến bệnh nhân hạn chế tiếp cận với nguồn nước.
Hậu quả của tăng natri máu có thể trầm trọng. Nồng độ [Na+ ] trong máu tăng khi thể tích nước giảm xuống. Lúc này, có sự di chuyển của các phân tử nước ở bên trong tế bào ra bên ngoài nhằm cân bằng áp suất thẩm thấu. Điều này có thể làm cho các tế bào não bị co rút lại. Tri giác bệnh nhân dần dần suy giảm, thậm chí rơi vào hôn mê. Nếu natri máu tăng cao quá nhanh có thể dẫn tới những di chứng vĩnh viễn ở hệ thần kinh. Có thể gây xuất huyết nội sọ, đặc biệt là ở trẻ em.
Xem thêm: Thời tiết chuyển lạnh, ẩm thấp: điều kiện lý tưởng gia tăng bệnh xương khớp
NGUYÊN NHÂN GÂY TĂNG NATRI MÁU
Những nguyên nhân gây tăng natri máu (xem Bảng 4-1) có thể được chia thành:
- Mất nước qua đường tiết niệu.
- Mất nước ngoài đường tiết niệu.
- Do điều trị.
Hai nhóm nguyên nhân được liệt kê đầu tiên là kết quả của sự mất cân bằng giữa lượng nước mất và lượng nước bù lại cho bệnh nhân. Bệnh nhân bị mất nước tập trung điều trị bù nước. Mặt khác, tăng natri máu do điều trị thường là do sử dụng các dung dịch saline ưu trương hay NaHCO3, thấy trong các trường hợp cấp và nặng. Nhóm nguyên nhân này lại là kết quả của việc bổ sung natri ưu trương hơn là mất nước.

| Bảng 4-1: Nguyên nhân gây tăng natri máu. |
| Mất nước qua đường tiết niệu (kết hợp với tổn thương cơ chế khát hay không thể bù nước)
Lợi tiểu thẩm thấu (nồng độ thẩm thấu nước tiểu >300 mOsm/L): Đái tháo nhạt trung ương (thiếu ADH tuyệt đối):
Đái tháo nhạt do thận (không đáp ứng với ADH):
Mất nước ngoài đường tiết niệu (kết hợp với tổn thương cơ chế khát hay không thể bù nước):
Do điều trị: sử dụng các loại dịch chứa natri ưu trương. |
Tăng natri máu do mất nước qua đường tiết niệu
Dấu hiệu của mất nước qua đường tiết niệu là hiện tượng đa niệu – được định nghĩa là khi lượng nước tiểu trên 3L/24h. Điểm chung trong hầu hết các trường hợp này là do khiếm khuyết ở khả năng tái hấp thu nước của thận. Có một số nguyên nhân quan trọng gây nên tình trạng này. Mấu chốt để đánh giá bệnh nhân khi mất nước qua đường niệu là đo nồng độ thẩm thấu của nước tiểu.
Lợi niệu thẩm thấu (nồng độ thẩm thấu của nước tiểu >300 mOsm/L, hay lượng chất tan trong nước tiểu > 1200 mOsm trong 24 giờ).
Một chất có khả năng tạo ra áp suất thẩm thấu thì khi bị đào thải sẽ làm mất một lượng nước nhất định. Đa niệu là manh mối gợi ý cho sự có mặt của hiện tượng lợi niệu thẩm thấu. Vậy làm sao chúng ta biết được hiện tượng lợi niệu thẩm thấu liệu có phải là nguyên nhân đưa đến tình trạng tăng natri máu? Lượng chất tan được thải qua nước tiểu sẽ tăng trên 1200 mOsm/24h thay vì khoảng 600 mOsm mỗi ngày. Khi xét nghiệm mẫu nước tiểu ngẫu nhiên, sẽ gợi ý tình trạng lợi niệu thẩm thấu khi nồng độ thẩm thấu >300 mOsm/L và nồng độ natri trong mẫu khoảng 50-80 mEq/L. Bệnh nhân tăng natri máu do nhóm nguyên nhân này thường khởi phát bằng các dấu hiệu của giảm ECFV. Một số bệnh cảnh lâm sàng gợi ý hiện tượng lợi niệu thẩm thấu:
- Đái tháo đường chưa được kiểm soát (glucose là một chất có hoạt tính thẩm thấu).
- Nuôi ăn (cả đường tĩnh mạch và tiêu hóa) không hợp lý với lượng đạm cao làm tăng lượng urea đào thải từ quá trình dị hóa protein.
- Dùng mannitol điều trị phù não.
- Dùng nhiều các loại dịch saline.
Hãy ghi nhớ rằng truyền dung dịch mannitol ưu trương hay tăng đường huyết, ban đầu có thể đưa đến hạ natri máu với nồng độ thẩm thấu máu tăng. Lúc này, nồng độ thẩm thấu trong máu tăng dù cho Na+ máu giảm do sự chuyển dịch của nước nội bào. Sau đó, hiện tượng lợi niệu thẩm thấu do mannitol hay do tăng đường huyết sẽ khiến cho nước mất qua đường niệu và nồng độ Na+ máu sẽ tăng lên.
Đái tháo nhạt (nồng độ thẩm thấu nước tiểu < 150 mOsm/L)
Đái tháo nhạt hình thành khi thận bị mất khả năng cô đặc nước tiểu do thiếu ADH (đái tháo nhạt trung ương) hay do thận không đáp ứng với tác dụng của ADH (đái tháo nhạt ngoại biên/do thận). Nước tiểu không được cô đặc thích hợp, điển hình với nồng độ natri niệu thấp cùng với đa niệu và tăng natri máu.
Đái tháo nhạt trung ương là do sự thiếu tuyệt đối của ADH (vasopressin). Tình trạng này thường có liên quan với những thương tổn ở hệ thần kinh trung ương, có thể là khiếm khuyết về cấu trúc hay do nhiễm trùng, chấn thương đầu hay phẫu thuật tuyến yên (xem Bảng 4-1). Đa niệu có thể khởi phát đột ngột, với lượng lớn nước tiểu (có thể đạt 5-10L mỗi ngày). Đôi khi bệnh nhân có triệu chứng thích uống nước đá. Bởi vì bệnh nhân thải ra một lượng lớn nước tiểu không được cô đặc, chỉ cần không cung cấp đủ nước trong một thời gian ngắn, tăng natri máu sẽ xuất hiện. Vasopressin được sử dụng như là một test chẩn đoán đái tháo nhạt trung ương. Truyền vasopressin sẽ làm giảm đáng kể lượng nước tiểu và nâng nồng độ thẩm thấu nước tiểu.
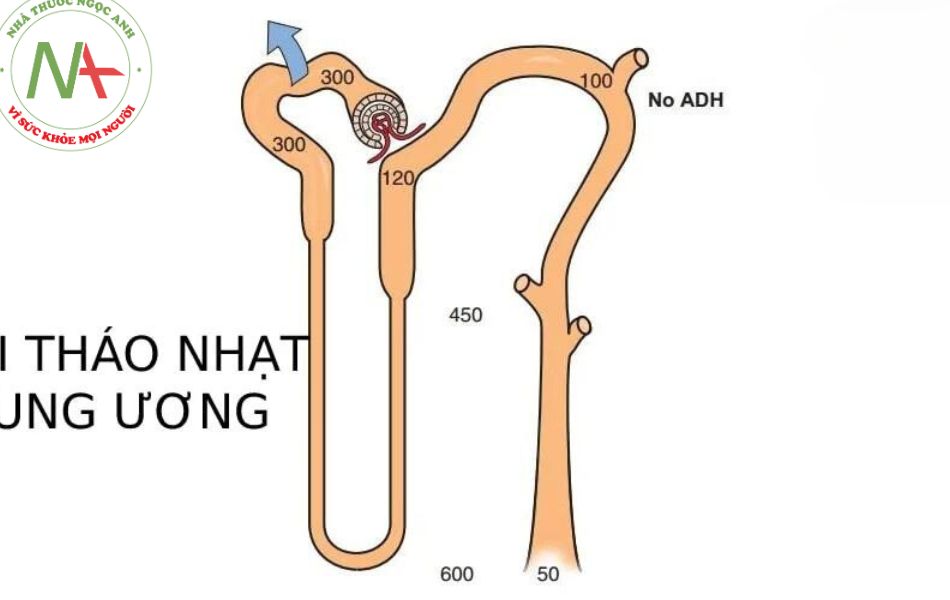
Đái tháo nhạt do thận có nghĩa là thận mất đi đáp ứng cần có với ADH. Bệnh cảnh có thể gặp trong một số thể tổn thương nhu mô thận, rối loạn điện giải hay tác dụng của một vài loại thuốc. Lượng nước tiểu thải ra thường thấp hơn những bệnh nhân đái tháo nhạt trung ương. Do không đáp ứng với ADH, truyền ADH không giúp giảm lượng nước tiểu hay cải thiện đáng kể nồng độ thẩm thấu trong nước tiểu.
Chứng uống nhiều tiên phát (nồng độ thẩm thấu nước tiểu <150 mOsm/L)
Chứng uống nhiều tiên phát (primary polydipsia) đôi khi còn được gọi là uống nhiều do tâm lý. Đây không phải là một nguyên nhân gây tăng natri máu, nhưng được đề cập vì bệnh nhân mắc tình trạng này cũng có triệu chứng của đa niệu và phải được chẩn đoán phân biệt với bệnh nhân mắc đái tháo nhạt. Tăng natri máu sẽ không xuất hiện ở những bệnh nhân uống nhiều tiên phát mà ngược lại còn có thể có hạ natri máu nếu như thận của bệnh nhân bị suy giảm chức năng đào thải nước. Bệnh nhân thường uống rất nhiều nước mỗi ngày và đi tiểu cũng rất nhiều, nước tiểu có nồng độ thẩm thấu thấp. Nhưng họ sẽ không có tình trạng tăng natri máu khi giảm lượng nước nhập; mà lúc này, nồng độ thẩm thấu trong nước tiểu sẽ tăng lên. Hãy nhớ rằng khi uống quá nhiều nước trong một thời gian dài, có thể xảy ra hiện tượng “rửa trôi” (washout effect) – khi mà các chất hoạt động thẩm thấu trong nhu mô thận bị đào thải cùng với nước tiểu loãng, làm giảm gradient nồng độ thẩm thấu tủy thận. Lúc này, khả năng cô đặc nước tiểu nếu ta giảm lượng nước nhập cũng sẽ giảm theo. Có thể sẽ phải mất vài ngày để gradient này hồi phục, trả lại khả năng cô đặc nước tiểu tối đa.
Tăng natri máu do mất nước ngoài đường tiết niệu
Nguyên nhân thường thấy gây mất nước ngoài đường niệu khiến natri máu tăng gồm: sốt, bài tiết nhiều mồ hôi, tăng thông khí (bao gồm thông khí cơ học) và tiêu chảy. Bệnh nhân khi tăng natri máu do nhóm nguyên nhân này thường có giảm ECFV đi kèm, cho thấy ngoài nước thì tổng lượng natri trong cơ thể cũng giảm. Do mất nước nhiều hơn mất natri nên làm tăng nồng độ natri trong máu.

Tăng natri máu do điều trị
| Bảng 4-2: Chẩn đoán tăng natri máu |
Bước 1: Nguyên do mất nước hay tích tụ natri?
Bước 2: Nguyên do khiến bệnh nhân bù không đủ nước?
Bước 3: Xác định có hay không hiện tượng đa niệu (nước tiểu 24h trên 3L) Nồng độ thẩm thấu nước tiểu >300 mOsm/L (đa niệu thẩm thấu):
Nồng độ thẩm thấu nước tiểu <150 mOsm/L (đái tháo nhạt): Đáp ứng với vasopressin:
|
Tăng natri máu do điều trị khác biệt với các nhóm nguyên nhân còn lại, đó là kết quả của sử dụng các loại dịch ưu trương chứa nhiều natri, chứ không phải là do mất nước. Trường hợp này có thể thấy ở những bệnh nhân nguy kịch hay bệnh nhân điều trị ở phòng cấp cứu. Nếu có kèm suy giảm chức năng thận thì vấn đề sẽ trầm trọng hơn. Một ống NaHCO3 50 mL chứa 50 mEq NaHCO3 – tương đương 1000 mEq mỗi lít! Mỗi lít saline 3% có nồng độ Na+ là 513 mEq/L.
Chẩn đoán
Bảng 4-2 giới thiệu sơ lược về cách tiếp cận bệnh nhân có tăng natri máu. Mặc dù xác định nguyên nhân gây mất nước (hay nguồn natri ưu trương như ở bệnh nhân tăng natri máu có nguyên nhân do điều trị) là rất quan trọng, chú ý tìm hiểu nguyên nhân khiến cho bệnh nhân không thể chủ động bổ sung đủ nước như là tổn thương cơ chế khát, các rối loạn tâm thần kinh.
ĐIỀU TRỊ TĂNG NATRI MÁU
Giảm ECFV nghiêm trọng, đặc biệt là khi huyết động trở nên không ổn định, là vấn đề ưu tiên hàng đầu – cần được giải quyết với saline 0.9%. Dịch truyền được lựa chọn sau đó nên là những loại dịch nhược trương. Nhìn chung, lựa chọn loại dịch nhược trương được hướng dẫn ở Bảng 4-3. Bù lượng nước thiếu hụt gồm 3 bước:
- Bước 1: Tính toán lượng nước thiếu hụt.
- Bước 2: Truyền các dung dịch giúp bù nước với tốc độ tích hợp để hạ nồng độ natri máu nhưng cũng đủ chậm để tránh phù não – biến chứng khi truyền dung dịch nhược trương quá nhanh.
- Bước 3: Kiểm tra lại thường xuyên nồng độ natri máu để theo dõi điều trị.
Biến chứng chủ yếu khi hạ nồng độ natri máu quá nhanh khi điều trị tăng natri máu là phù não. Tốc độ hạ natri máu được chấp thuận là an toàn – khởi đầu khoảng 0.5- 1mEq/h và không quá 12 mEq trong 24 giờ đầu. Nếu như tốc độ truyền được đánh giá là quá nhanh, dịch truyền có thể đổi thành normal saline. Không nên vội vàng điều chỉnh mức Na+ trong máu về bình thường hoàn toàn trong khoảng 36-72 giờ. Đầu tiên nên hạ Na+ máu về mức tăng nhẹ, sau đó từ từ điều chỉnh trở về bình thường với tốc độ chậm hơn.
| Bảng 4-3: Các loại dịch truyền tĩnh mạch sử dụng điều trị tăng natri máu. | ||
| Loại dịch | Chỉ định | Lưu ý |
| D5 | Thích hợp bù nước mà không có Na+ . Mỗi L cung cấp 1 L nước tự do. Bù nước hiệu quả nếu như không có glucose niệu. | Không hiệu quả khi cần phục hồi ECFV. Tăng đường huyết và glucose niệu có thể làm trầm trọng tăng natri máu do đa niệu thẩm thấu. Bệnh nhân cần được theo dõi đường huyết và glucose niệu. |
| Saline 0.45% | Thích hợp bù cả nước và Na+ . Mỗi L cung cấp 500mL nước tự do. Không hiệu quả bằng D5 nhưng thích hợp dùng trong trường hợp có tăng đường huyết. | Hiệu quả khi cần phục hồi ECFV. Không gây tăng đường huyết. Là lựa chọn tốt khi bệnh nhân tăng natri máu có tăng đường huyết đi kèm. |
Công thức tính lượng nước thiếu hụt
(H2O deficit) H2O deficit = TBW x ([Na+ ]m –[Na+ ]d)/[Na+ ]d.
TBW: tổng lượng nước trong cơ thể.
[Na+ ]m: nồng độ natri máu đo được. [Na+ ]d : nồng độ natri máu mục tiêu.Công thức này giúp chúng ta tính toán gần đúng lượng nước cần cung cấp để hạ natri máu về giá trị mong đợi. Thí dụ, nếu một bệnh nhân 70kg có nồng độ [Na+ ]m là 170 mEq/L và muốn hạ về 160 mEq/L trong vòng 12 giờ tới, lượng nước tự do được truyền sẽ là:
- H2O deficit = TBW x ([Na+ ]m –[Na+ ]d)/[Na+ ]d
- H2O deficit = 0.6 x 70 x (170-160)/160 = 2.6 (L).
- Công thức này chỉ giúp tính lượng nước “xấp xỉ”, liệu trình điều trị nên tiến hành đo lại Na+ máu thường xuyên để kiểm tra lại.
Nhớ cộng thêm lượng nước tiếp tục mất trong quá trình bù nước cho bệnh nhân.
Lấy ví dụ một bệnh nhân được tính toán rằng sẽ mất 0.5-1L nước không thể nhìn thấy trong vòng 24 giờ, phụ thuộc vào nhiệt độ và tần số hô hấp. Vì thế, tổng lượng nước cần bù cho bệnh nhân nam 70kg trong 12 giờ, chấp nhận tốc độ mất nước không nhìn thấy là 0.5L/24h, xấp xỉ 2.6 + 0.25 = 2.85 (L). Nước tự do có thể được cung cấp bằng dung dịch D5, cần theo dõi đường huyết và đề phòng glucose niệu. Nhiều nhà lâm sàng chuộng bù nước qua đường tiêu hóa nếu có thể, để tránh nguy cơ tăng đường huyết dẫn tới lợi niệu thẩm thấu do glucose niệu.
Đối với một số bệnh nhân, nước vẫn có thể tiếp tục mất nếu như nguyên nhân chưa được giải quyết hiệu quả, ví dụ như đái tháo nhạt hay tiêu chảy. Lượng nước mất tiếp tục này cũng phải được bù lại. Đối với sốt, lượng nước mất không nhìn thấy tăng khoảng 100-150mL/24h khi thân nhiệt tăng 1 độ C. Cũng như mọi rối loạn điện giải và toan kiềm khác, theo dõi sát điều trị bằng cách đo lại điện giải và cân nặng là cực kỳ quan trọng.
Bài tập
1. Một người đàn ông 79 tuổi, nặng 60kg, sống ở nhà dưỡng lão, nhập viện vì sốt, lơ mơ. Phân tích nước tiểu cho thấy có tiểu mủ và hiện diện nhiều vi khuẩn. Thân nhiệt đo được là 38.6oC, huyết áp 148/94 mmHg, nhịp tim 104 l/phút và môi khô, nếp véo da mất chậm. Nồng độ [Na+ ] máu – 184 mEq/L, thể tích nước tiểu trong 24 giờ qua là 0.6L với nồng độ thẩm thấu 640 mOsm/L. Nguyên nhân gây tăng natri máu là gì? Cần làm gì tiếp theo?
Đáp án:
Tăng [Na+ ] máu trong trường hợp này nhiều khả năng nhất là do mất nước ngoài đường tiết niệu kèm với suy giảm cơ chế khát làm cho bệnh nhân không bù đủ nước. Nhiễm trùng thường là đặc điểm chung thúc đẩy tăng natri máu ở bệnh nhân lớn tuổi suy nhược. Tổng lượng nước tự do thiếu hụt: Total H2O deficit = 0.5 x 60 x (184-140)/140 = 9.4 L.
Ở đây, tác giả sử dụng hệ số 0.5 để ước lượng TBW thay vì 0.6 như ví dụ ở trên để tránh đánh giá quá mức lượng nước trong cơ thể ở những bệnh nhân lớn tuổi (tham khảo Chương 1). Nếu sử dụng hệ số là 0.6, lượng nước thiếu hụt sẽ là: Total H2O deficit = 0.6 x 60 x (180-140)/140 = 11.3 L.
Tổng lượng nước thực có trong cơ thể bệnh nhân có thể dao động từ 9.4 tới 11.3L. Không nên điều chỉnh nồng độ [Na+ ] máu quá nhanh để tránh phù não. Mục tiêu trong 10-14 giờ đầu là hạ [Na+ ] máu về 174 mEq/L (xấp xỉ 1 mEq/L mỗi giờ), sau đó tạm ngưng. H2O deficit = 0.5 x 60 x (184-174)/174 = 1.7 L.
Chú ý đến lượng nước tiếp tục mất. Lượng nước mất này cần được tính toán và thêm vào tổng lượng dịch cần bù cho bệnh nhân trong khoảng thời gian 10-14 giờ đó. Nước mất không nhìn thấy trong 10-14 giờ xấp xỉ 0.25 L. Nhưng bệnh nhân sẽ mất nhiều nước hơn do sốt. Lượng D5 cần thêm vào để bù lại lượng nước không nhìn thấy mất thêm do sốt là: (38.6-37) X 150 = 240 mL. Tổng lượng D5 cần truyền cho bệnh nhân trong 10-14 giờ sẽ là: 1.7L + 0.25L (mất nước không nhìn thấy cơ bản) + 0.24L (lượng nước mất thêm do sốt) = 2.19 L. (Chọn thể tích cuối cùng là 2.2L). Nồng độ [Na+ ] máu nên được kiểm tra mỗi 2 giờ để theo dõi điều trị. Bỏ qua lượng nước tiếp tục mất có thể dẫn tới bù nước không đầy đủ làm cho thời gian tế bào não bị mất nước kéo dài thêm. Ngược lại khi bù nước quá nhanh có thể dẫn tới phù não. Cần theo dõi bằng nồng độ [Na+ ] máu. Mọi bệnh nhân được chỉ định dịch truyền tĩnh mạch nên được theo dõi cân nặng, điện giải, BUN và Cr.
2. Một bệnh nhân tâm thần 34 tuổi, hiện có đa niệu. Lượng nước tiểu hằng ngày khoảng 6L với nồng độ thẩm thấu khoảng 75 mOsm/L. Có thể nghĩ đến những chẩn đoán nào?
Đáp án:
Cần phân biệt giữa đái tháo nhạt (trung ương và do thận) với uống nhiều tiên phát. Nồng độ thẩm thấu nước tiểu thấp đã giúp loại trường hợp đa niệu thẩm thấu. Nồng độ [Na+ ] trong máu là mấu chốt giúp phân biệt giữa đái tháo nhạt và uống nhiều tiên phát. Nếu [Na+ ] máu > 145 mEq hướng đến chẩn đoán đái tháo nhạt bởi vì uống nhiều tiên phát không gây ra tăng natri máu. Nhưng nồng độ [Na+ ] máu thường sẽ bình thường, bất kể nguyên nhân gây đa niệu. Tăng [Na+ ] máu thường không xuất hiện ở những bệnh nhân với cơ chế khát còn nguyên vẹn và đầy đủ khả năng tiếp cận tới nguồn nước, ngay cả với trường hợp đái tháo nhạt.
3. Nếu [Na+] đo được là 140 ở bệnh nhân trong bài tập 2, cần làm gì tiếp theo?
Đáp án:
Thực hiện nghiệm pháp cho nhịn uống nước – tạm ngưng hoàn toàn lượng nước nhập của bệnh nhân sau đó lần lượt đo nồng độ thẩm thấu nước tiểu và [Na+ ] máu. Nghiệm pháp này sẽ giúp phân biệt đái tháo nhạt và uống nhiều tiên phát. Nghiệm pháp phải được thực hiện vào ban ngày dưới sự giám sát chặt chẽ, bởi vì trong trường hợp đái tháo nhạt, có thể làm xuất hiện những triệu chứng nguy hiểm của tăng natri máu khi giới hạn lượng nước nhập. Những bệnh nhân này sẽ tiếp tục đào thải nước tiểu với nồng độ thẩm thấu thấp khiến cho nồng độ [Na+ ] tăng lên. Nồng độ [Na+ ] trong máu của những bệnh nhân uống nhiều tiên phát sẽ không tăng nhờ vào đáp ứng cô đặc nước tiểu của thận, mặc dù nếu tình trạng uống nhiều kéo dài có thể dẫn tới hiện tượng “rửa trôi” – làm giảm gradient nồng độ thẩm thấu tủy thận. Ở những bệnh nhân này, khả năng cô đặc nước tiểu của thận có thể giảm ít nhiều, cần một vài ngày để gradient nồng độ thẩm thấu tủy thận phục hồi tối đa. Không cần ngưng nguồn nước nhập trên những bệnh nhân đã có tăng natri máu bởi vì lúc này ADH có thể đã được kích thích bài tiết tối đa. Nếu bệnh nhân có [Na+ ] máu tăng, đa niệu và giảm nồng độ thẩm thấu nước tiểu; có thể chẩn đoán đái tháo nhạt. Không cần thiết và sẽ nguy hiểm khi thực hiện ngưng nước nhập ở những bệnh nhân tăng natri máu.
3. Bệnh nhân tương tự ở bài tập 2 và 3, tiếp tục tiểu lượng lớn nước tiểu loãng khi hạn chế nước nhập. Đo nồng độ thẩm thấu nước tiểu lần lượt trả về kết quả: 75 mOsm/L, 68 mOsm/L và 85 mOsm/L. Nồng độ [Na+] máu tăng lên 146 mEq/L. Bệnh nhân có cảm giác khát nước. Chẩn đoán của bạn là gì và cần làm gì tiếp theo?
Đáp án:
Lúc này đã có thể thành lập chẩn đoán đái tháo nhạt (trung ương hay do thận). Sử dụng vasopressin để phân biệt hai nhóm nguyên nhân gây đái tháo nhạt. Đối với đái tháo nhạt trung ương, vasopressin gây tăng đáng kể nồng độ thẩm thấu nước tiểu. Ngược lại nếu đái tháo nhạt do thận, đáp ứng là rất ít hay không đổi.
4. Nồng độ thẩm thấu nước tiểu không thay đổi khi dùng vasopressin. Chẩn đoán lúc này là gì?
Đáp án Đái tháo nhạt do thận. Một số loại thuốc có khả năng dẫn tới bệnh cảnh này (Bảng 4-1), trong đó Lithium (Li) là nguyên nhân thường gặp gây đái tháo nhạt ở những bệnh nhân tâm thần.
5. Cùng bệnh nhân trên nhưng nếu nồng độ thẩm thấu nước tiểu tăng lên 620 mOsm/L. Chẩn đoán lúc này là gì?
Đáp án:
Đái tháo nhạt trung ương – một số nguyên nhân được liệt kê ở Bảng 4-1.
6. Một bệnh nhân nam 24 tuổi than phiền về tình trạng đi tiểu nhiều lần, thường xuyên thấy khát và cảm thấy gần đây thích uống nước đá. Cách đây hai tuần, bệnh nhân này nhập viện vì nghi ngờ viêm màng não. Lượng nước tiểu 24 giờ là 4 lít. Nồng độ [Na+] máu 148 mEq/L và nồng độ thẩm thấu nước tiểu ngẫu nhiên đo được 120 mOsm/L.
Đáp án:
Với [Na+ ] máu cao (> 145 mEq/L), đa niệu và nồng độ thẩm thấu nước tiểu thấp; chẩn đoán có thể là đái tháo nhạt. Trong đái tháo nhạt và uống nhiều tiên phát, nồng độ thẩm thấu nước tiểu giảm dưới 150 mOsm/L. Bệnh nhân có tăng natri máu và nồng độ thẩm thấu nước tiểu giảm, nên chẩn đoán có thể là đái tháo nhạt (trung ương hoặc do thận). Uống nhiều tiên phát không gây tăng natri máu. Để phân biệt hai nhóm nguyên nhân của đái tháo nhạt, sẽ dùng vasopressin và ghi nhận sự thay đổi nồng độ thẩm thấu nước tiểu. Đối với đái tháo nhạt trung ương, nồng độ thẩm thấu nước tiểu sẽ tăng khi đáp ứng với vasopressin; còn với đái tháo nhạt do thận thì không.
Nhìn chung, khi bệnh nhân với [Na+ ] máu cao, đa niệu và nồng độ thẩm thấu nước tiểu giảm, chẩn đoán khả dĩ nhất là đái tháo nhạt. Không những vô ích mà còn nguy hiểm nếu hạn chế nước nhập ở những bệnh nhân có [Na+ ] máu cao. Tiếp cận trường hợp tăng natri máu (Bảng 4-2) không bao gồm hạn chế nước nhập. Đây là một điểm quan trọng. Đánh giá bệnh nhân đa niệu với nồng độ [Na+ ] máu bình thường có thể đòi hỏi nghiệm pháp cho nhịn uống nước để loại trừ uống nhiều tiên phát. Nhất thiết phải phân biệt giữa đa niệu có tăng [Na+ ] máu (không giới hạn nước nhập, nguy hiểm) và đa niệu với mức [Na+ ] máu bình thường (nghiệm pháp có thể cần thiết để loại trừ uống nhiều tiên phát). Bảng 4-2 tóm tắt các bước tiếp cận chẩn đoán trường hợp tăng natri máu vậy nên không gồm hạn chế lượng nước nhập.
7. Một bệnh nhân 35 tuổi than phiền về tình trạng đi tiểu nhiều cùng với uống nhiều. Lượng nước tiểu đào thải trong 24 giờ là 6L. Nồng độ [Na+] máu ở mức 139 mEq/L. Nồng độ thẩm thấu mẫu nước tiểu ngẫu nhiên là 120 mOsm/L. Bạn sẽ tiếp cận như thế nào?
Đáp án:
Nồng độ thẩm thấu nước tiểu thấp gợi ý đái tháo nhạt (trung ương hay ngoại biên) hay uống nhiều tiên phát. Bởi vì không có tăng [Na+ ] máu, có thể áp dụng nghiệm pháp cho nhịn uống nước. Nghiệm pháp này được thực hiện vào buổi sáng và được giám sát kĩ lưỡng. Nếu như nồng độ thẩm thấu nước tiểu tăng lên mức 600 mOsm/L, có thể thành lập chẩn đoán uống nhiều tiên phát. Còn nếu vẫn tiếp tục ở mức thấp (dưới 200 mOsm/L); có thể chẩn đoán đái tháo nhạt. Giá trị nằm trong khoảng 200 đến 600 mOsm/L đòi hỏi những đánh giá khác để xác lập chẩn đoán. Vasopressin có thể giúp phân biệt đái tháo nhạt trung ương và đái tháo nhạt do thận.
8. Một bệnh nhân nam 50kg, tổn thương não do tai nạn, nhập viện vì sốt, lơ mơ. Tổng phân tích nước tiểu cho thấy có tiểu mủ và nhiều vi khuẩn. Nồng độ [Na+] máu là 185 mEq/L. Thể tích nước tiểu 24 giờ là 0.7L với nồng độ thẩm thấu đạt 710 mOsm/L. Bệnh nhân được khởi đầu điều trị bằng D5 với vận tốc 1L/h sau đó 500mL/h. Sau 4 giờ đầu điều trị, tri giác của bệnh nhân dần cải thiện, nhưng lơ mơ trở lại sau 12 giờ. Nồng độ [Na+] máu lúc này là 150 mEq/L. Chuyện gì đã xảy ra?
Đáp án:
Phù não thứ phát do điều trị làm giảm natri máu quá nhanh. Tế bào não thích ứng với tình trạng trương lực của ECFV tăng cao bằng cách tích tụ điện giải, axit amin và các chất tan khác, nhằm làm tăng nồng độ các chất tan trong tế bào. Điều này giúp giữ nước ở lại tế bào não, tránh hiện tượng co rút khi nồng độ natri máu tăng lên. Trong trường hợp chúng ta truyền nước quá nhanh, nước cũng sẽ nhanh chóng đi vào tế bào não gây ra phù não. Tốc độ điều trị tăng natri máu được chấp thuận là an toàn khi giảm không quá 0.5-1 mEq/giờ, không nên điều chỉnh về bình thường hoàn toàn trước 36-72 giờ. Nên khởi đầu hạ natri máu của bệnh nhân từ 185 về 175 mEq/L trong 10 giờ đầu tiên, sau đó điều chỉnh ở tốc độ thấp hơn.
Sử dụng công thức để tính lượng nước tự do thiếu hụt: H2O deficit = 0.6 x 50 x (185-175)/175 = 1.7L.
Đừng quên bổ sung lượng nước mất không nhìn thấy – khoảng 0.25L (giả sử không có sốt hay thở nhanh). Tổng cộng cần 1.7 + 0.25 = 1.95L nước tự do trong vòng 10 giờ tiếp theo.
9. Một bệnh nhân 79 tuổi, nặng 60kg, sa sút trí tuệ sau nhồi máu não, hiện nằm liệt giường và được nuôi ăn qua ống thông tiêu hóa. Tình trạng hiện tại – khó đánh thức, nhịp thở 26 lần/phút. Ghi nhận một số thông tin cận lâm sàng như sau: natri máu 173 mEq/L; kali 3.1 mEq/L; bicarbonate 18 mEq/L; chloride 137 mEq/L. Thể tích nước tiểu 24 giờ không đến 400 mL với nồng độ natri niệu đo từ mẫu nước tiểu ngẫu nhiên là 10 mEq/L. Điều gì đã làm cho nồng độ natri trong máu tăng?
Đáp án Nuôi ăn qua ống thông có thể dẫn đến tăng natri máu qua hai quá trình: (1) lợi niệu thẩm thấu do tăng thải urea giải phóng từ chuyển hóa axit amin và (2) tiêu chảy. Lượng nước tiểu thấp – dưới 400 mL/24h và nồng độ thẩm thấu nước tiểu loãng cho thấy không có hiện tượng lợi niệu thẩm thấu. Tiêu chảy gây tăng natri máu do làm mất nước qua phân, gây hạ kali do cũng làm mất kali, gây toan chuyển hóa do làm mất bicarbonate qua phân. Điều trị bao gồm bù nước, kali và (đôi khi cần) bicarbonate. Ở bệnh nhân này, tổng lượng nước tự do thiếu hụt được tính như sau: Total H2O deficit = TBW x ([Na+ ]m –[Na+ ]d)/[Na+ ]d = 0.5×60 (173-140)/140 = 7.1L.
Đối với bệnh nhân cao tuổi, hệ số 0.5 được dùng thay cho 0.6 để tính tổng lượng nước trong có thể một cách gần đúng. Nếu sử dụng hệ số 0.6, giá trị tính được sẽ là 8.5L. Lượng nước thực mất có thể dao động giữa 7.1 và 8.5L. Hãy nhớ rằng, công thức trên chỉ giúp chúng ta ước lượng gần đúng thể tích nước mất của bệnh nhân, thay vì nhớ một giá trị cụ thể hãy nhớ khoảng dao động của nó.
Giả định chúng ta đang lập kế hoạch hạ natri máu của bệnh nhân về 160 mEq/L trong vòng 14 giờ đầu, chấp nhận lượng mất không nhìn thấy khoảng 1L/ngày do tăng thông khí tức là khoảng 0.5L trong 14 giờ: Lượng nước cần để hạ natri máu về 160: = 0.5 x 60 x (173-160)/160 = 2.4L
Bây giờ, hãy cộng thêm 0.5L lượng nước mất không nhìn thấy kèm với tăng thông khí. Tổng lượng nước tự do cần truyền trong 14 giờ cũng như lượng D5 có thể dùng trong trường hợp này là 2.4 + 0.5 = 2.9L. Một điều mấu chốt giúp chiến lược điều trị thành công là theo dõi lượng nước tiếp tục mất qua phân. Nếu bệnh nhân tiếp tục tiêu phân lỏng, lượng nước mất qua phân cũng phải được thêm vào tổng lượng cần truyền cho bệnh nhân. Dĩ nhiên là cần phải đo lại nồng độ natri thường xuyên để theo dõi. Hướng dẫn bù kali và điều chỉnh toan chuyển hóa sẽ lần lượt được đề cập ở chương 5 và chương 7.
10. Một bệnh nhân 44 tuổi, điều trị tại khoa chăm sóc đặc biệt, hiện đang hôn mê và có đa niệu. Bệnh nhân tiểu khoảng 6L mỗi ngày. Nồng độ [Na+] máu đo được 147 mEq/L. Nồng độ thẩm thấu đo trong mẫu nước tiểu ngẫu nhiên là 320 mOsm/L, đo trong mẫu nước tiểu 24 giờ là 315 mOsm/L. Bạn sẽ xử trí như thế nào?
Đáp án:
Nồng độ thẩm thấu nước tiểu > 300 mOsm/L giúp chúng ta hướng chẩn đoán một bệnh cảnh có hiện tượng lợi niệu thẩm thấu. Tổng lượng chất đào thải qua nước tiểu khoảng 1890 mOsm trong 24 giờ, cao hơn đáng kể so với ngưỡng 1200 mOsm. Như vậy nồng độ thẩm thấu và lượng chất tan đào thải mỗi ngày qua nước tiểu đều ủng hộ chẩn đoán tình trạng lợi niệu thẩm thấu – nguyên nhân gây lợi tiểu và tăng natri máu. Một số tác nhân có thể gây lợi niệu thẩm thấu thường gặp ở đơn vị chăm sóc đặc biệt:
- Urea, sinh ra do quá trình chuyển hóa đạm và nuôi ăn không hợp lý.
- Glucose, trong trường hợp đái tháo đường chưa được kiểm soát.
- Mannitol.
- NaCl và các điện giải khác từ những loại dịch truyền tĩnh mạch.
Một nguồn cung cấp điện giải quan trọng là các loại dịch saline. Những bệnh nhân rơi vào tình huống nguy kịch (như shock nhiễm trùng), bệnh nhân thường được truyền nhiều dịch. Vì vậy khi bước vào giai đoạn hồi phục, cơ thể thường huy động lượng nước và điện giải dư thừa để thải ra bên ngoài – gây ra hiện tượng lợi niệu do natri ở giai đoạn này, thường không dẫn đến tăng natri nghiêm trọng trên bệnh nhân. Đa niệu đôi khi cũng được ghi nhận trong giai đoạn hồi phục ở các bệnh nhân suy thận cấp hay theo sau một giai đoạn tắc nghẽn đường niệu.

