Bệnh Học
Một thử nghiệm đa trung tâm về Bộ lọc Vena Cava ở những bệnh nhân bị thương nặng
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Tóm tắt
ĐẶT VẤN ĐỀ
Việc đặt màng lọc tĩnh mạch chủ dưới sớm có làm giảm nguy cơ thuyên tắc phổi hoặc tử vong ở những bệnh nhân bị thương nặng có chống chỉ định với kháng đông dự phòng hay không vẫn chưa được biết.
PHƯƠNG PHÁP
Trong thử nghiệm đa trung tâm, ngẫu nhiên, có đối chứng này, chúng tôi đã chỉ định 240 bệnh nhân bị thương nặng (Điểm mức độ nghiêm trọng của chấn thương> 15 [điểm từ 0 đến 75, với điểm cao hơn cho thấy chấn thương nặng hơn]) có chống chỉ định với thuốc chống đông máu để có tĩnh mạch chủ. bộ lọc được đặt trong vòng 72 giờ đầu tiên sau khi nhập viện vì chấn thương hoặc không đặt bộ lọc.Điểm kết thúc chính là tổng hợp của thuyên tắc phổi có triệu chứng hoặc tử vong do bất kỳ nguyên nhân nào sau 90 ngày kể từ ngày nhập học; điểm cuối thứ cấp là thuyên tắc phổi có triệu chứng giữa ngày thứ 8 và ngày thứ 90 ở nhóm bệnh nhân sống sót ít nhất 7 ngày và không được điều trị kháng đông dự phòng trong vòng 7 ngày sau chấn thương. Tất cả các bệnh nhân đều được siêu âm chân sau 2 tuần; bệnh nhân cũng được chụp mạch phổi vi tính bắt buộc khi đáp ứng các tiêu chí xác định trước.
KẾT QUẢ
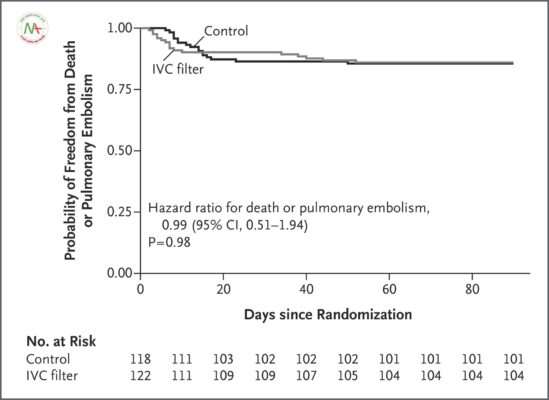
Tuổi trung bình của bệnh nhân là 39 tuổi, và Điểm mức độ nghiêm trọng của chấn thương trung bình là 27. Đặt màng lọc tĩnh mạch chủ sớm không làm giảm đáng kể tỷ lệ thuyên tắc phổi có triệu chứng hoặc tử vong so với không đặt màng lọc (13,9% trong nhóm lọc tĩnh mạch chủ và 14,4% trong nhóm chứng; tỷ lệ nguy cơ, 0,99; khoảng tin cậy 95% [CI], 0,51 đến 1,94; P = 0,98). Trong số 46 bệnh nhân trong nhóm lọc tĩnh mạch chủ và 34 bệnh nhân trong nhóm chứng không được điều trị chống đông dự phòng trong vòng 7 ngày sau chấn thương, thuyên tắc phổi không phát triển ở những người trong nhóm lọc tĩnh mạch chủ và trong 5 người (14,7%) trong nhóm chứng, bao gồm 1 bệnh nhân tử vong (nguy cơ tương đối thuyên tắc phổi, 0; KTC 95%, 0,00 đến 0,55). Một huyết khối mắc kẹt được tìm thấy trong bộ lọc ở 6 bệnh nhân.
KẾT LUẬN
Việc đặt màng lọc tĩnh mạch chủ sớm dự phòng sau chấn thương lớn không làm giảm tỷ lệ thuyên tắc phổi có triệu chứng hoặc tử vong sau 90 ngày so với không đặt màng lọc
Huyết khối tĩnh mạch thường gặp sau chấn thương lớn. Một nghiên cứu giám sát tiền cứu bao gồm 349 bệnh nhân bị thương nặng liên tiếp cho thấy rằng không có thuốc kháng đông dự phòng, huyết khối tĩnh mạch sâu gần xảy ra ở 18% bệnh nhân và thuyên tắc phổi xảy ra ở 11%. Quan trọng hơn, người ta đã chỉ ra rằng có tới 37 % tổng số các triệu chứng thuyên tắc phổi xảy ra trong vòng 4 ngày đầu sau chấn thương. Thuyên tắc phổi gây tử vong ít gặp hơn (0,4 đến 4,2%) ; tuy nhiên, nó chiếm 12% tổng số ca tử vong sau chấn thương nặng, và một nửa số ca tử vong này được coi là có thể phòng ngừa được.Vì vậy, điều trị dự phòng huyết khối hiệu quả là điều tối quan trọng.
Các nghiên cứu quan sát đã gợi ý rằng việc trì hoãn hơn 1 đến 3 ngày khi bắt đầu điều trị dự phòng huyết khối ở những bệnh nhân bị thương nặng sẽ làm tăng gấp 3 lần nguy cơ thuyên tắc huyết khối tĩnh mạch và có thể làm tăng tỷ lệ tử vong. Tuy nhiên, kháng đông dự phòng cũng được báo cáo là có liên quan đến tỷ lệ chênh lệch hơn 13 đối với sự mở rộng tiến triển của khối máu tụ ở bệnh nhân chấn thương sọ não. Một thử nghiệm ngẫu nhiên có đối chứng gần đây đánh giá lợi ích của erythropoietin sau chấn thương sọ não cho thấy có tới 43% bệnh nhân không được điều trị dự phòng kháng đông trong vòng 7 ngày sau khi nhập viện do chấn thương. Để giải quyết vấn đề thách thức này, các bộ lọc tĩnh mạch chủ dưới có thể truy xuất được đã được phát triển và hiện đang được sử dụng rộng rãi ở nhiều trung tâm chấn thương như một phương tiện chính để ngăn ngừa thuyên tắc phổi. Phương pháp này đã được thực hiện mặc dù dữ liệu chất lượng cao hạn chế để hướng dẫn sử dụng các thiết bị này, bao gồm dữ liệu về các vấn đề như lựa chọn bệnh nhân thích hợp và thời điểm lắp và tháo thiết bị. Sử dụng dự phòng là ứng dụng gây tranh cãi nhất của bộ lọc tĩnh mạch chủ. Mặc dù có rất nhiều nghiên cứu quan sát được công bố, vẫn còn mối quan tâm về các biến chứng lâu dài của các bộ lọc này, với nhận thức rằng một số lượng đáng kể các bộ lọc có thể truy xuất được không bị loại bỏ. Cũng có những ý nghĩa quan trọng đối với các nguồn lực chăm sóc sức khỏe liên quan đến việc sử dụng chúng liên tục. Thị trường Mỹ cho bộ lọc vena cava được định giá dưới 200 triệu đô la vào năm 2007 và giá trị thị trường toàn cầu ước tính đạt 435 triệu đô la vào năm 2016.
Cần có bằng chứng chất lượng cao từ các thử nghiệm ngẫu nhiên, có đối chứng để hỗ trợ việc tiếp tục sử dụng các thiết bị này như một phương tiện dự phòng huyết khối chính khi chống chỉ định chống đông dự phòng. Chúng tôi đưa ra giả thuyết rằng việc đặt màng lọc tĩnh mạch chủ sớm có thể làm giảm nguy cơ thuyên tắc phổi có triệu chứng ở những bệnh nhân bị thương nặng chống chỉ định dùng kháng đông dự phòng. Trong thử nghiệm đa trung tâm, ngẫu nhiên, có đối chứng này, chúng tôi đánh giá liệu việc chèn một bộ lọc tĩnh mạch chủ có thể tháo ra trong vòng 72 giờ sau khi nhập viện vì chấn thương có dẫn đến tỷ lệ thuyên tắc phổi thấp hơn so với không có bộ lọc ở nhóm bệnh nhân này hay không.
Phương pháp
THIẾT KẾ THỬ NGHIỆM VÀ GIÁM SÁT
Thiết kế của thử nghiệm này đã được công bố trước đây. Thử nghiệm được thiết kế và tiến hành bởi các nhà điều tra lâm sàng tại bốn bệnh viện cấp ba ở Úc, nơi bệnh nhân được điều trị sau khi nhập học. Thử nghiệm được tài trợ bởi Quỹ Nghiên cứu Y khoa của Bệnh viện Hoàng gia Perth, Bộ Y tế Tây Úc và Quỹ Nghiên cứu Y khoa Raine. Không nhận được hỗ trợ tài chính hoặc phi tiền tệ (hiện vật) từ bất kỳ công ty nào sản xuất bộ lọc vena cava hoặc từ các tổ chức thương mại. Các nhà tài trợ không tham gia vào việc thiết kế thử nghiệm, phân tích dữ liệu hoặc quyết định gửi bản thảo để xuất bản. Hội đồng đánh giá đạo đức tại mỗi cơ sở tham gia đã phê duyệt giao thức. Sự đồng ý bằng văn bản đã được thông báo trước khi đăng ký từ tất cả các bệnh nhân được đánh giá là có đủ năng lực để đưa ra sự đồng ý. Nếu bệnh nhân không đủ thẩm quyền để đưa ra sự đồng ý, người thân của họ đã đồng ý ghi danh và ký một văn bản xác nhận; bệnh nhân đã cung cấp sự đồng ý bằng văn bản được thông báo sau khi họ lấy lại được năng lực. Một ủy ban giám sát an toàn và dữ liệu độc lập đã cung cấp dịch vụ giám sát an toàn. Một công ty thống kê độc lập đã duy trì cổng ngẫu nhiên hóa phản hồi web, nắm giữ cơ sở dữ liệu lâm sàng và tiến hành tất cả các phân tích độc lập với các nhà điều tra. Các tác giả đảm bảo về tính đầy đủ và chính xác của dữ liệu và phân tích cũng như tính trung thực của thử nghiệm đối với giao thức.
DÂN SỐ THỬ NGHIỆM
Bệnh nhân đủ điều kiện từ 18 tuổi trở lên và có Điểm mức độ nghiêm trọng của chấn thương ước tính trên 15 và chống chỉ định dùng thuốc kháng đông dự phòng trong vòng 72 giờ sau khi nhập viện vì chấn thương. Điểm mức độ nghiêm trọng của chấn thương là một hệ thống tính điểm giải phẫu để đo mức độ nghiêm trọng của chấn thương. Mỗi vùng trong số sáu vùng của cơ thể (đầu, mặt, ngực, bụng, tứ chi [bao gồm cả xương chậu] và bên ngoài) được chỉ định điểm từ 0 đến 6 trên Thang điểm thương tích viết tắt (với điểm 0 cho biết không có thương tích và điểm 6 cho biết một chấn thương không thể chữa khỏi), và Điểm mức độ nghiêm trọng của thương tích được tính bằng tổng bình phương của ba điểm cao nhất trong Thang điểm thương tật viết tắt. Điểm mức độ nghiêm trọng của chấn thương nằm trong khoảng từ 0 đến 75, với điểm số cao hơn cho thấy thương tích nghiêm trọng hơn. Nếu có một chấn thương không thể chữa khỏi ở bất kỳ khu vực nào, điểm số tối đa là 75 sẽ tự động được ấn định. Tiêu chí loại trừ chính là tử vong sắp xảy ra, xác định thuyên tắc phổi khi nhập viện trung tâm thử nghiệm, điều trị chống đông máu toàn thân trước khi bị thương, mang thai,
NGẪU NHIÊN HÓA VÀ THỦ TỤC
Bệnh nhân được chỉ định ngẫu nhiên để nhận một bộ lọc có thể lấy được (nhóm bộ lọc tĩnh mạch chủ) hoặc không bộ lọc (nhóm chứng). Việc ngẫu nhiên hóa được thực hiện với việc sử dụng một sơ đồ khối hoán vị, với sự phân tầng theo trung tâm thử nghiệm. Vì lý do an toàn, bệnh nhân và bác sĩ điều trị đã biết về việc phân công nhóm. Để giảm thiểu sai lệch phát hiện, thử nghiệm đã sử dụng phương pháp chủ động để phát hiện thuyên tắc phổi có triệu chứng, với các hướng dẫn nghiêm ngặt về thời điểm nên thực hiện chụp mạch phổi bằng máy vi tính (CT)
Tất cả các bệnh nhân đều trải qua Doppler định kỳ và siêu âm nén của chân 2 tuần sau khi nhập viện. Thử nghiệm được thiết kế để tránh bức xạ không cần thiết từ chụp CT phổi định kỳ ở bệnh nhân không có triệu chứng và đảm bảo an toàn lâm sàng cho bệnh nhân được phân vào nhóm chứng thông qua việc phát hiện sớm thuyên tắc phổi có triệu chứng nhẹ và huyết khối tĩnh mạch sâu, do đó giảm nguy cơ tử vong ở phổi. thuyên tắc mạch ở những bệnh nhân này. Tất cả các trường hợp tử vong trong phiên tòa đều được chuyển đến Tòa án điều tra của Tây Úc; nếu xét thấy cần thiết, một cuộc khám nghiệm tử thi đầy đủ đã được thực hiện để xác định liệu thuyên tắc phổi có phải là nguyên nhân tử vong hay không.
Loại bộ lọc được sử dụng là tùy theo quyết định của các bác sĩ X quang can thiệp thực hiện thủ thuật. Tất cả các bộ lọc đã được loại bỏ ngay sau khi thuốc chống đông dự phòng được thiết lập an toàn hoặc trước 90 ngày, trừ khi có chỉ định rõ ràng là để bộ lọc lâu hơn khoảng thời gian được chỉ định trước này. Tất cả các bộ lọc lấy từ bệnh nhân trong các trung tâm thử nghiệm ở Tây Úc đã được phân tích tính toàn vẹn tại Trung tâm Công nghệ Cấy ghép và Phân tích Truy xuất.
Phác đồ thử nghiệm khuyến cáo bắt đầu điều trị chống đông dự phòng càng sớm càng tốt về mặt lâm sàng. Quyết định bắt đầu chống đông dự phòng và liều lượng là tùy theo quyết định của bác sĩ lâm sàng. Tất cả các bệnh nhân đều được ép khí nén ngắt quãng để chân không bị thương. Bác sĩ lâm sàng được phép đưa bộ lọc cho bệnh nhân được chỉ định vào nhóm chứng nếu có chỉ định rõ ràng.
ĐIỂM KẾT THÚC
Điểm kết thúc chính là tổng hợp của thuyên tắc phổi có triệu chứng (thuyên tắc phổi phân đoạn trên chụp CT phổi, được bác sĩ X quang tư vấn độc lập xác nhận hoặc qua khám nghiệm tử thi) hoặc tử vong do bất kỳ nguyên nhân nào sau 90 ngày kể từ ngày nhập học.Một điểm cuối chính bổ sung là hiệu quả chi phí của việc sử dụng bộ lọc tĩnh mạch chủ ở những bệnh nhân bị thương nặng; kết quả của phân tích đó không được báo cáo ở đây. Các điểm cuối phụ được chỉ định trước bao gồm thuyên tắc phổi có triệu chứng ở nhóm bệnh nhân sống sót ít nhất 7 ngày và không được điều trị chống đông dự phòng trong vòng 7 ngày sau chấn thương, các biến chứng liên quan đến bộ lọc tĩnh mạch chủ, tử vong sau 90 ngày, và chảy máu nhiều và không cấp. ở 90 ngày. Một điểm cuối phụ bổ sung, không được chỉ định trước trong phác đồ, là huyết khối tĩnh mạch sâu sau 90 ngày, bao gồm cả huyết khối tĩnh mạch sâu được phát hiện bằng siêu âm chân theo quy định của phác đồ sau 2 tuần.
PHÂN TÍCH THỐNG KÊ
Một nghiên cứu trước đây cho thấy thuyên tắc phổi xảy ra ở hơn 9% bệnh nhân bị thương nặng không được điều trị kháng đông dự phòng. Tỷ lệ mắc bệnh tương tự đã được dự đoán trong thử nghiệm này do phương pháp chủ động được sử dụng để phát hiện triệu chứng thuyên tắc phổi ở những bệnh nhân có Điểm mức độ nghiêm trọng thương tật cao và điểm Hệ thống chấm điểm thuyên tắc chấn thương cao (được sử dụng để dự đoán nguy cơ huyết khối tĩnh mạch sâu và thuyên tắc phổi không béo ở bệnh nhân bị thương nặng). Chúng tôi xác định rằng sẽ cần đến cỡ mẫu 240 bệnh nhân để cung cấp cho thử nghiệm 80% công suất để thể hiện tính ưu việt của bộ lọc, như được chỉ ra bởi tỷ lệ thuyên tắc phổi có triệu chứng thấp hơn 8,5 điểm phần trăm so với không có bộ lọc. (0,5% so với 9,0%), cho phép 20% sự giao nhau giữa hai nhóm.
Việc phân tích điểm cuối chính và điểm cuối phụ được thực hiện theo nguyên tắc chủ định để điều trị và bao gồm tất cả các bệnh nhân đã trải qua phân nhóm ngẫu nhiên, bất kể họ có tuân thủ quy trình hoặc sự giao nhau tiếp theo để nhận hoặc từ chối bộ lọc. Một bệnh nhân đã rút lại sự đồng ý 6 tuần sau khi ghi danh, và dữ liệu về bệnh nhân này từ thời điểm ngẫu nhiên đến khi rút lại sự đồng ý đã được đưa vào phân tích.
Đối với điểm cuối chính, hồi quy tỷ lệ nguy cơ Cox được sử dụng để tạo ra tỷ lệ nguy hiểm và khoảng tin cậy 95%, và kiểm tra xếp hạng nhật ký được sử dụng để tạo ra giá trị P. Tất cả các điểm cuối phụ được phân tích bằng việc sử dụng phương pháp Miettinen và Nurminen ở ngày thứ 90 mà không loại trừ trường hợp tử vong, theo nguyên tắc có ý định điều trị, và được báo cáo là rủi ro tương đối và khoảng tin cậy 95%. Ngoài ra, hai phân tích được thực hiện trong phân nhóm bệnh nhân sống sót ít nhất 7 ngày và không được điều trị kháng đông dự phòng trong vòng 7 ngày sau chấn thương: phân tích thời gian đến khi có triệu chứng thuyên tắc phổi khi sử dụng phương pháp hồi quy theo tỷ lệ nguy cơ Cox, với dữ liệu về bệnh nhân tử vong được kiểm duyệt tại thời điểm tử vong, và phân tích thời gian đến khi có triệu chứng thuyên tắc phổi khi sử dụng phương pháp hồi quy Cox, tử vong được coi là một nguy cơ cạnh tranh. Các biến chứng liên quan đến bộ lọc tĩnh mạch chủ được báo cáo. Cuối cùng, hồi quy Cox được sử dụng để đánh giá ảnh hưởng của các biến số khác lên điểm cuối chính. Tất cả các thử nghiệm đều có hai mặt. Không có kế hoạch cụ thể nào để điều chỉnh phân tích các điểm cuối phụ cho nhiều lần so sánh. Các kết quả đó được báo cáo mà không có giá trị P và với khoảng tin cậy 95% chưa được điều chỉnh cho nhiều lần so sánh, và các suy luận rút ra từ chúng có thể không được lặp lại.
Theo một kế hoạch đã định trước, thử nghiệm sẽ bị dừng lại nếu có tổng cộng bốn trường hợp thuyên tắc phổi gây tử vong (được xác định là các tác dụng phụ nghiêm trọng) xảy ra trong nhóm đối chứng. Một phân tích tạm thời không được lên kế hoạch để bảo toàn sức mạnh thống kê.
Kết quả
NGƯỜI BỆNH
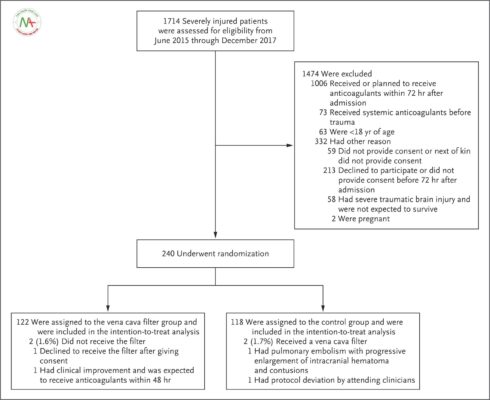
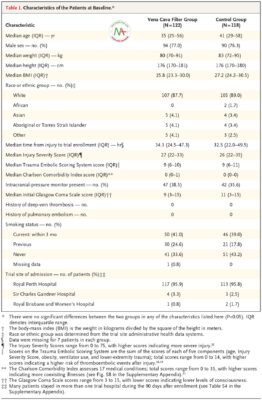
Từ tháng 6 năm 2015 đến tháng 12 năm 2017, tổng số 1714 bệnh nhân đã được sàng lọc, và 240 bệnh nhân đã được ghi danh và trải qua phân nhóm ngẫu nhiên ( Hình 1 ). Hai bệnh nhân trong mỗi nhóm chuyển sang nhóm kia, và dữ liệu từ những bệnh nhân này được đánh giá theo nguyên tắc dự định điều trị. Độ tuổi trung bình là 39 tuổi (phạm vi liên phần tư, 27 đến 57), và Điểm mức độ nghiêm trọng của thương tích trung bình là 27 (phạm vi liên phần tư, 22 đến 34). Tổng số 138 bệnh nhân (57,5%) bị tụ máu nội sọ hoặc tràn máu do chấn thương. Các đặc điểm của bệnh nhân được cân bằng giữa hai nhóm ( Bảng 1 và Bảng S4 trong Phụ lục bổ sung). Trong số 122 bệnh nhân được chỉ định vào nhóm lọc tĩnh mạch chủ, 89% được lắp bộ lọc trong vòng 24 giờ sau khi nhập viện (trung bình, 15,6 giờ [phạm vi interquartile, 3,0 đến 22,3]). Dữ liệu cho 1 bệnh nhân rút lại sự đồng ý trước 90 ngày theo dõi đã được kiểm duyệt tại thời điểm rút lại sự đồng ý. Đối với tất cả các bệnh nhân khác, dữ liệu về tất cả các điểm kết thúc chính và phụ có sẵn vào 90 ngày sau khi nhập học, hoặc sớm hơn đối với những người đã chết.
ĐIỂM KẾT THÚC HIỆU QUẢ CHÍNH VÀ PHỤ
Tổng số 27 bệnh nhân tử vong sau khi nhập học; nguyên nhân tử vong được nêu trong Bảng S6 trong Phụ lục Bổ sung . Một cuộc khám nghiệm tử thi đầy đủ được cho là cần thiết và được tiến hành ở 9 bệnh nhân (33%). Một bệnh nhân được phân công vào nhóm chứng được phát hiện bị thuyên tắc phổi yên ngựa tử vong với huyết khối tĩnh mạch sâu ở bắp chân mỗi bên. Điều này xảy ra 16 ngày sau chấn thương và 8 ngày sau khi bắt đầu điều trị kháng đông dự phòng.
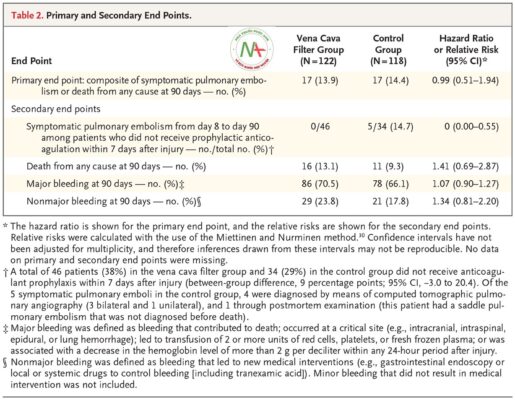
Nhìn chung, tỷ lệ thuyên tắc phổi có triệu chứng hoặc tử vong (điểm kết thúc tổng hợp chính) không thấp hơn đáng kể ở những người được đặt bộ lọc tĩnh mạch chủ so với những người không được đặt bộ lọc (13,9% so với 14,4%; tỷ lệ nguy cơ , 0,99; khoảng tin cậy 95% [CI], 0,51 đến 1,94; P = 0,98 bằng kiểm định thứ hạng log) ( Hình 2 và Bảng 2 ). Chỉ có tuổi và Điểm mức độ nghiêm trọng của thương tật có liên quan đáng kể với điểm kết thúc chính (Bảng S3 trong Phụ lục bổ sung). Trong phân nhóm chỉ định trước gồm những bệnh nhân sống sót sau 7 ngày và không được điều trị chống đông dự phòng trong vòng 7 ngày sau chấn thương (46 bệnh nhân trong nhóm lọc tĩnh mạch chủ và 34 bệnh nhân trong nhóm chứng), không có bệnh nhân nào trong nhóm lọc tĩnh mạch chủ có triệu chứng. thuyên tắc phổi từ ngày thứ 8 đến ngày thứ 90, trong khi 5 bệnh nhân (14,7%) trong nhóm chứng bị thuyên tắc phổi có triệu chứng trong giai đoạn đó (tất cả đều xảy ra từ ngày thứ 9 đến ngày thứ 19 sau chấn thương) (nguy cơ tương đối với bộ lọc, 0; KTC 95%, 0,00 đến 0,55) ( Bảng 2). Kết quả liên quan đến sự xuất hiện của thuyên tắc phổi có triệu chứng trong phân nhóm này không thay đổi trong các phân tích theo thời gian xảy ra sự kiện, trong đó dữ liệu từ bệnh nhân được kiểm duyệt tại thời điểm tử vong và trong đó tử vong được coi là một nguy cơ cạnh tranh (Hình S9 và S10 trong Phụ lục bổ sung ) .
ĐIỂM KẾT THÚC AN TOÀN
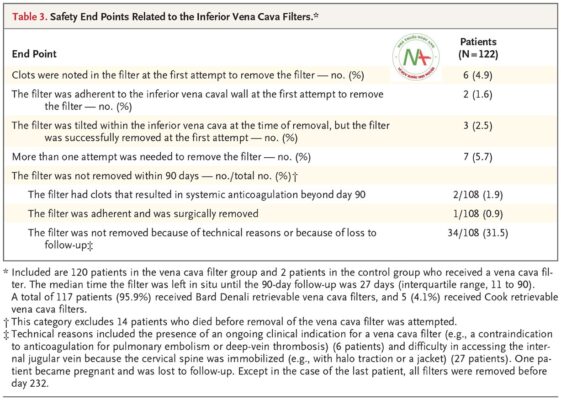
Tỷ lệ chảy máu lớn và không chảy máu, tỷ lệ huyết khối tĩnh mạch sâu ở chân (xảy ra ở 11,4% bệnh nhân trong nhóm lọc tĩnh mạch chủ và 10,1% ở nhóm chứng; nguy cơ tương đối, 1,1; KTC 95%, 0,6 đến 2,3), và nhu cầu truyền máu không khác biệt đáng kể giữa hai nhóm ( Bảng 2 và Bảng S7 trong Phụ lục bổ sung ). Cho đến ngày 90, các bộ lọc được để tại chỗ trong thời gian trung bình là 27 ngày (phạm vi liên phần tư, 11 đến 90). Các biến chứng liên quan đến bộ lọc tĩnh mạch chủ dưới được trình bày trong Bảng 3. Huyết khối mắc kẹt trong bộ lọc đã được ghi nhận ở lần đầu tiên cố gắng loại bỏ bộ lọc ở 6 trong số 122 bệnh nhân (4,9%; 95% CI, 2,2 đến 9,8) trong quần thể an toàn, bao gồm 120 bệnh nhân trong nhóm lọc tĩnh mạch chủ và 2 bệnh nhân trong nhóm chứng được lọc tĩnh mạch chủ. Ở 1 bệnh nhân (0,8%; KTC 95%, 0,1 đến 4,5), bộ lọc dính vào thành bầu và được phẫu thuật cắt bỏ.
Thảo luận
Việc sử dụng bộ lọc tĩnh mạch chủ đã trở nên phổ biến ở nhiều trung tâm chấn thương như một phương tiện chính để ngăn ngừa thuyên tắc phổi ở những bệnh nhân có nguy cơ chảy máu cao. Trường Cao đẳng Bác sĩ Lồng ngực Hoa Kỳ, Hiệp hội Phẫu thuật Chấn thương Miền Đông và Hiệp hội Xạ trị Can thiệp đưa ra các khuyến nghị trái ngược nhau trong nhóm bệnh nhân này.
Hầu hết các nghiên cứu đánh giá hiệu quả lâm sàng của bộ lọc tĩnh mạch chủ ở bệnh nhân chấn thương chỉ là quan sát tỷ lệ thuyên tắc phổi có triệu chứng hoặc tử vong sau 90 ngày (thời điểm kết thúc tổng hợp chính) thấp hơn so với không đặt bộ lọc. Phát hiện của chúng tôi phù hợp với kết quả của một phân tích tổng hợp gần đây về việc sử dụng bộ lọc tĩnh mạch chủ trong các tình huống lâm sàng khác nhau. Chống đông máu được bắt đầu trong vòng 7 ngày sau khi bị thương nặng ở 67% bệnh nhân tham gia thử nghiệm của chúng tôi. Tuy nhiên, trong số 33% bệnh nhân có chống chỉ định dùng kháng đông dự phòng mà không thể bắt đầu chống đông trong vòng 7 ngày sau chấn thương nặng, thuyên tắc phổi có triệu chứng phát triển ở không bệnh nhân nào được chỉ định vào nhóm lọc tĩnh mạch chủ.
Với chi phí và rủi ro liên quan đến bộ lọc tĩnh mạch chủ, dữ liệu của chúng tôi cho thấy không cần thiết phải lắp bộ lọc ở những bệnh nhân có thể được điều trị bằng kháng đông dự phòng trong vòng 7 ngày sau chấn thương. Việc chèn bộ lọc tĩnh mạch chủ không cần thiết có thể gây hại. Trong thử nghiệm này, một cục huyết khối mắc kẹt được tìm thấy trong bộ lọc ở gần 5% bệnh nhân được đặt bộ lọc và bộ lọc phải được phẫu thuật loại bỏ ở một bệnh nhân. Tuy nhiên, ở những bệnh nhân bị đa chấn thương, các thủ thuật phẫu thuật lặp đi lặp lại có thể trì hoãn việc bắt đầu hoặc làm gián đoạn việc tiếp tục sử dụng kháng đông dự phòng. Mối quan tâm liên quan đến nguy cơ chảy máu khi dùng thuốc chống đông máu đặc biệt có liên quan ở những bệnh nhân có nhiều khối máu tụ, khối lượng lớn, nhiều khối máu trong sọ hoặc khối máu tụ. Trong thử nghiệm này, trong số những bệnh nhân không được điều trị kháng đông trong vòng 7 ngày, 69% có máu tụ hoặc tụ máu nội sọ. Nhóm bệnh nhân này có thể được hưởng lợi từ việc sử dụng bộ lọc tĩnh mạch chủ như một biện pháp tạm thời để ngăn ngừa thuyên tắc phổi có triệu chứng.
Các nghiên cứu trước đây cho rằng bộ lọc tĩnh mạch chủ có liên quan đến việc tăng nguy cơ huyết khối tĩnh mạch sâu ở chân. Biến chứng này không được xác nhận trong thử nghiệm này – có lẽ do sử dụng khí nén ngắt quãng ở chân, bắt đầu điều trị chống đông dự phòng và tháo bộ lọc càng sớm càng tốt. Chúng tôi lưu ý rằng ở những bệnh nhân bị chấn thương cột sống mà cột sống cổ đã bất động (thường kéo dài đến 3 tháng hoặc lâu hơn), việc tiếp cận khó khăn với các tĩnh mạch thừng tinh bên trong là một rào cản lớn đối với việc lấy lại màng lọc sớm. Do đó, việc sử dụng các bộ lọc tĩnh mạch chủ có thể được loại bỏ qua các tĩnh mạch đùi sẽ được ưu tiên hơn ở những bệnh nhân này.
Thử nghiệm này có những hạn chế. Đầu tiên, nó được thiết kế trên tiền đề rằng cần phải có tác dụng bảo vệ đáng kể để biện minh cho chi phí và rủi ro của bộ lọc tĩnh mạch chủ, và nó không đủ khả năng để phát hiện tỷ lệ thuyên tắc phổi có triệu chứng hoặc tử vong ở nhóm bộ lọc tĩnh mạch chủ thấp hơn so với trong nhóm kiểm soát. Thứ hai, một số lưu ý cần được xem xét trong việc giải thích kết quả của điểm cuối phụ, cho thấy lợi ích với bộ lọc tĩnh mạch chủ. Một bệnh nhân phải sống sót đến 7 ngày để đủ điều kiện đưa vào phân nhóm được chỉ định trước này; tiêu chí này đưa ra thành kiến về người sống sót, vì phân nhóm này có thể tương đối ít bệnh hơn và có thể hình dung được nguy cơ thuyên tắc phổi thấp hơn so với những bệnh nhân đã chết trước đó. Ngoài ra, sự hiện diện của các bộ lọc có thể ảnh hưởng đến quyết định bắt đầu chống đông máu, dẫn đến sai lệch tiềm ẩn do có nhiều bệnh nhân có nguy cơ chảy máu cao hơn trong nhóm chứng. Cuối cùng, cuộc thử nghiệm đã không được tiến hành một cách mù quáng. Tuy nhiên, một số lượng tương tự bệnh nhân được chụp CT phổi trong hai nhóm, điều này cho thấy rằng các tiêu chí xác định trước được sử dụng để bắt buộc chụp CT phổi đã thành công trong việc giảm thiểu sai lệch phát hiện.
Kết luận, đặt bộ lọc tĩnh mạch chủ sớm sau chấn thương lớn không làm giảm tỷ lệ thuyên tắc phổi có triệu chứng hoặc tử vong sau 90 ngày (điểm kết thúc tổng hợp chính) so với không đặt bộ lọc.
Nhóm tác giả
- Kwok M. Ho, Ph.D.,
- Sudhakar Rao, F.R.A.C.S.,
- Stephen Honeybul, F.R.A.C.S.,
- Rene Zellweger, F.R.A.C.S.,
- Bradley Wibrow, F.C.I.C.M.,
- Jeffrey Lipman, F.C.I.C.M.,
- Anthony Holley, F.C.I.C.M.,
- Alan Kop, Ph.D.,
- Elizabeth Geelhoed, Ph.D.,
- Tomas Corcoran, F.C.I.C.M.,
- Philip Misur, F.R.A.N.Z.C.R.,
- Cyrus Edibam, F.C.I.C.M.
Dịch từ DOI: 10.1056/NEJMoa1806515