Bệnh da liễu
Laser điều trị sắc tố – Bác sĩ Trương Tấn Minh Vũ
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Tác giả: Jae Dong Lee
Biên dịch: Bác sĩ Trương Tấn Minh Vũ
nhathuocngocanh.com – Để tải file PDF của bài viết Laser điều trị sắc tố – Bác sĩ Trương Tấn Minh Vũ , xin vui lòng click vào link ở đây.
Tổn thương sắc tố ở da tối màu
Da tối màu không giống như da trắng, có các đặc điểm của tổn thương sắc tố như sau [1]. Đầu tiên, những thay đổi về sắc tố như đốm nâu và dày sừng ánh sáng là những đặc điểm chính của quá trình lão hoá do ánh sáng ở da tối màu, trong khi nếp nhăn là một đặc điểm chính của quá trình lão hoá do ánh sáng ở người da trắng. Thứ hai, những phụ nữ có da tối màu dễ bị nám và bớt Hori (là các dát sắc tố mắc phải 2 bên giống bớt Ota, ABNOM). Thứ ba, vấn đề chính cần điều trị của da tối màu là tăng sắc tố sau viêm (PIH). Thứ tư, những người có da tối màu ít có nguy cơ bị ung thư tế bào hắc tố hơn, và do đó, khi loại bỏ các tổn thương hắc tố bẩm sinh như nevus Ota hoặc nevi tế bào hắc tố bẩm sinh (congenital melanocytic nevi, CMN) thì ít phải lo lắng về ung thư da hơn.
Các tổn thương sắc tố cần được điều trị ở da tối màu hơn có nguy cơ ung thư da thấp, nhưng do các tác dụng phụ như PIH nên không phải dễ dàng điều trị bằng laser.
Cơ chế loại bỏ sắc tố
Các loại laser điều trị sắc tố
Laser điều trị sắc tố có thể được phân loại thành laser Q-switched, laser xung dài, laser bóc tách và laser phân đoạn theo cơ chế của chúng (Bảng 7.1) [1]. Hiện có ba loại laser Q-switched: laser ruby 694 nm, laser alexandrite 755 nm và laser Nd: YAG tạo ra hai bước sóng 1064 và 532 nm. Có hai loại laser xung dài: laser KTP 532 nm xung dài và laser alexandrite 755 nm xung dài.
Một loại laser xung dài nữa là laser Nd: YAG 1064 nm xung dài. Tuy nhiên, laser này không được sử dụng để điều trị sắc tố. Lý do tại sao laser Nd: YAG xung dài không được sử dụng để điều trị sắc tố như sau. Đầu tiên, trong điều trị sắc tố biểu bì, bước sóng 1064 nm có khả năng được hấp thụ bởi biểu bì thấp do hiệu ứng bỏ qua biểu bì. Tăng mật độ năng lượng để bù cho hệ số hấp thụ thấp làm tăng nguy cơ bỏng ở lớp bì. Thứ hai, trong điều trị sắc tố lớp bì, laser xung dài không thể được sử dụng để điều trị nếu các tế bào phân tán độc lập, như nevus of Ota hoặc ABNOM (tính nhiệt động học chọn lọc). Thứ ba, nevi tế bào hắc tố có thể được điều trị, nhưng cửa sổ điều trị rất hẹp do làm nóng thể tích lớn, được giải thích trong Sect. 6.5.1 trong “Chap. 6.”
Bảng 7.1 Các loại laser điều trị sắc tố theo cơ chế
| Cơ chế | Các loại laser điều trị sắc tố |
| Laser Q-switched chọn lọc sắc tố | Laser Q-switched ruby (694 nm, 25 ns)
Laser Q-switched alexandrite (755 nm, 50–100 ns) Laser Q-Switched Nd: YAG (1064 nm, 532 nm, 5–15 ns) |
| Laser xung dài ít chọn lọc hơn | Laser xung dài (532 nm, 755 nm)
IPL |
| Laser bóc tách không đặc hiệu sắc tố | Laser CO2
Laser Er: YAG |
| Laser phân đoạn không đặc hiệu sắc tố | Laser Er: Grass 1550-nm (Fraxel®)
Phương pháp laser CO2 đục lỗ (pinhole) |
IPL không phải là laser nhưng có thể được coi là laser xung dài của laser điều trị sắc tố vì nó biểu hiện hiệu ứng quang nhiệt giống như laser xung dài với thời lượng xung mili giây. Laser bóc tách là laser CO2 và laser Er: YAG. Một số tác giả có thể không coi laser phân đoạn (fractional laser) là laser điều trị sắc tố, nhưng tôi đưa vào laser điều trị sắc tố vì hiện tượng vận chuyển melanin.
Vận chuyển melanin (Melanin Shuttle)
Laser phân đoạn không chiếu toàn bộ da mà chiếu từng phần của da, để lại các mô bình thường giữa các chùm tia, do đó quá trình tái tạo mô từ các mô bình thường nhanh hơn, giảm tác dụng phụ (quang nhiệt phân đoạn). Khu vực được chiếu bằng chùm tia laser phân đoạn được gọi là vùng điều trị vi mô (microscopic treatment zone, MTZ), và mô được chiếu laser bị hoại tử và bị đẩy ra khỏi da được gọi là mảnh vụn hoại tử biểu bì vi mô (microscopic epidermal necrotic debris, MEND) (Hình 7.1). Vì MEND không chỉ chứa tế bào sừng biểu bì mà còn chứa cả melanin trong tế bào sừng, nên các tài liệu laser thường gọi chúng là “vận chuyển melanin”. Mặc dù thuật ngữ MEND gồm “biểu bì”, nó cũng bao gồm mô lớp bì vì chùm tia laser phân đoạn đến lớp bì và cũng có thể bao gồm các sắc tố melanin ở bì. Do đó, về mặt lý thuyết, laser phân đoạn có thể được dùng cho cả phương pháp điều trị sắc tố biểu bì và bì.
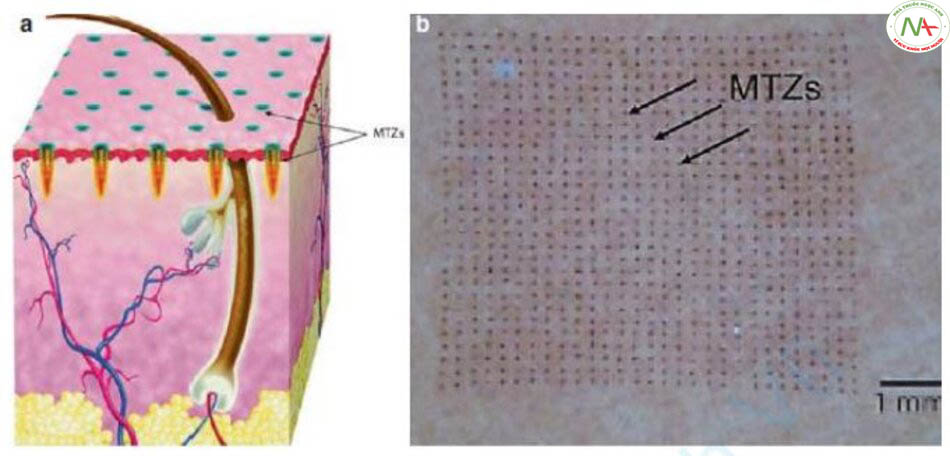
Cơ chế loại bỏ sắc tố
Sắc tố melanin được loại bỏ như thế nào? Hãy nghĩ riêng về lớp biểu bì và lớp bì.
Đầu tiên, hãy xem xét quá trình loại bỏ sắc tố của lớp biểu bì.
Kawada và cộng sự thực hiện sinh thiết theo thời gian sau khi điều trị các đốm nâu bằng IPL (Hình 7.2) [2]. Kết quả cho thấy rằng 30 phút sau thực hiện IPL, một vết nứt dưới biểu bì bắt đầu hình thành dưới lớp biểu bì. Sau 24 giờ, ghi nhận sự thoái hóa biểu bì và các vết nứt xấu đi. Một tuần sau, lớp vảy bị loại bỏ và lớp biểu bì mới được tái tạo.
Nói cách khác, cơ chế loại bỏ sắc tố biểu bì bằng IPL như sau. Sắc tố biểu bì đông tụ và sự biệt hóa nhanh chóng của tế bào sừng chứa sắc tố được tạo ra bởi nhiệt độ nóng, và tế bào sừng mới và các lớp biểu bì mới được hình thành (thay đổi biểu bì), dẫn đến đẩy sắc tố biểu bì đông tụ ra ngoài.
Do đó, sắc tố bị loại bỏ khỏi lớp biểu bì theo hai cách (Bảng 7.2). Đầu tiên, laser Q-switched hoặc laser xung dài làm đông tụ và hình thành vảy ở các mô biểu bì, đẩy nhanh quá trình thay biểu bì, tái tạo các lớp biểu bì mới và đẩy lớp vảy ra khỏi biểu bì. Thứ hai, sắc tố có thể được loại bỏ bằng cách mài mòn mô da bằng laser bóc tách như laser CO2.
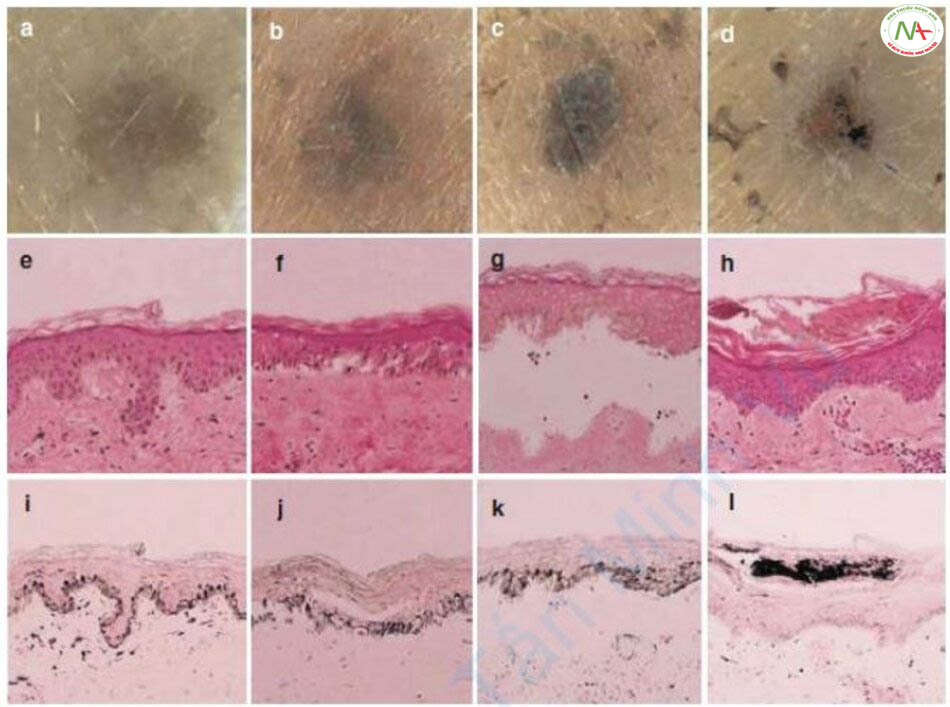
Bảng 7.2 Cơ chế loại bỏ sắc tố theo vị trí sắc tố [3].
| Vị trí sắc tố | Cơ chế loại bỏ sắc tố |
| Biểu bì | Thay mới biểu bì trong lớp vảy
Bóc tách |
| Bì | Thay mới biểu bì trong lớp vảy
Vận chuyển theo đường bạch huyết Tái thực bào bởi các đại thực bào tại chỗ MEND— “Vận chuyển melanin” |
Trong lớp bì, các sắc tố được loại bỏ theo bốn cách. Xem xét quá trình loại bỏ sắc tố hình xăm bằng laser Q-switched [1]. Nguyên bào sợi chứa mực xăm. Bắn laser Q- switched làm nổ mực xăm và phá vỡ nguyên bào sợi. Về mặt mô học, một “tế bào vòng” được tạo ra ở mà đó một khoang được hình thành trong nguyên bào sợi và mực xăm được phân tán xung quanh tế bào. Biểu hiện bên ngoài như một hiện tượng làm trắng. Lúc này, sắc tố hình xăm được loại bỏ theo 3 cách. Đầu tiên, một số mực xăm bị nổ có thể thoát ra khỏi lớp bì và đến lớp biểu bì hoặc thậm chí có thể ra khỏi lớp biểu bì. Mực xăm đến lớp biểu bì sẽ bị loại bỏ thông qua sự thay thế biểu bì, một trong những cơ chế loại bỏ sắc tố biểu bì. Tuy nhiên, đây không phải là trường hợp phổ biến, và chỉ xảy ra với năng lượng rất cao, và không được khuyến khích do tác dụng phụ. Thứ hai, một phần mực xăm đi ra khỏi nguyên bào sợi sẽ được các đại thực bào phân giải và thải vào mạch bạch huyết. Thứ ba, một số loại mực xăm bị nguyên bào sợi phân hủy và vẫn bị giữ lại xung quanh các mạch máu. Và cuối cùng, sắc tố lớp bì cũng được loại bỏ thông qua MEND của laser phân đoạn được mô tả trước đó (vận chuyển melanin).
Vậy sự khác biệt giữa loại bỏ sắc tố của lớp biểu bì và lớp bì là gì?
Thứ nhất, laser xung dài không thể được sử dụng để điều trị sắc tố lớp bì. Ngoại trừ hình xăm, TRT của tổn thương sắc tố lớp bì như ABNOM, bớt Ota và nám bì, có TRT của đơn vị tế bào, 1–30 μs. Điều này là do các tế bào được tách rời nhau và tồn tại như các tế bào độc lập. Do đó, việc điều trị các tổn thương sắc tố lớp bì không có tác dụng khi chiếu laser xung dài mili giây do tính nhiệt động học chọn lọc (thermal kinetic selectivity, TKS). Tuy nhiên, hình xăm và nevi bẩm sinh có nguy cơ cao để lại sẹo ngay cả với một chút năng lượng cao [1]. Điều này là do khi nhiệt độ cao hơn quá trình đông tụ, không có vấn đề gì ở lớp biểu bì nhưng bỏng và sẹo có thể xảy ra ở lớp bì.
Thứ hai, nếu loại bỏ sắc tố lớp bì bằng laser bóc tách thì nguy cơ cao để lại sẹo. Ví dụ, laser CO2 có thể được sử dụng để cắt lớp biểu bì và lớp bì để loại bỏ các sắc tố từ lớp bì, nhưng khả năng cao để lại sẹo do da tái tạo kém. Ở điểm này, chúng ta sẽ xem lại quá trình lành thương.
Sự lành thương có thể được chia thành lành thương nguyên phát, thứ phát và thứ ba, tùy thuộc vào cách vết thương được đóng lại [4]. Đầu tiên, chủ đích lành thương nguyên phát là khâu vết thương ngay sau khi bị thương, ví dụ như vết thương phẫu thuật và vết rách sạch. Sẹo ít xảy ra do sự kéo gần mép vết thương bằng chỉ, keo, băng dính, dụng cụ cơ học hoặc ghép da hoặc vạt da. Thứ hai, chủ đích lành thương thứ phát là cách vết thương hở lành. Quá trình hình thành mô hạt và quá trình biểu mô hóa diễn ra. Nguyên bào sợi cơ xuất hiện vào ngày thứ ba của vết thương để tăng cường phục hồi chức năng hàng rào bảo vệ da, dẫn đến co rút vết thương. Thứ ba, chủ đích lành thương thứ ba là phương pháp trong đó vết thương được đóng lại bởi chủ đích nguyên phát, nhưng vết thương được chữa lành theo chủ đích thứ phát do vết thương hóa mủ.
Có hai cách biểu mô hóa trong lành thương chủ đích thứ phát. Đầu tiên, quá trình biểu mô hóa diễn ra khi các tế bào sừng tăng sinh và di chuyển trong lớp đáy biểu bì bình thường xung quanh vết thương. Thứ hai, tế bào sừng biệt hóa và biểu mô hóa từ các phần phụ của biểu bì có nguồn gốc biểu bì, chẳng hạn như tuyến mồ hôi eccrine, tuyến mồ hôi apocrine, lông và móng [5].
Do đó, nếu lớp biểu bì và chỉ một phần của lớp bì bị tổn thương (vết thương có độ dày mỏng), quá trình biểu mô hóa sẽ tốt với sự trợ giúp của cả hai phương pháp và chức năng hàng rào da được phục hồi tốt mà không có mô hạt. Nhưng nếu lớp biểu bì và lớp bì sâu bị tổn thương (vết thương toàn bề dày da), không có phần phụ của biểu bì, do đó quá trình biểu mô hóa xảy ra bởi các tế bào sừng từ lớp đáy biểu bì bình thường xung quanh vết thương, làm chậm quá trình phục hồi chức năng hàng rào da, dẫn đến hình thành mô hạt và cuối cùng là sẹo (Hình 7.3) [6].
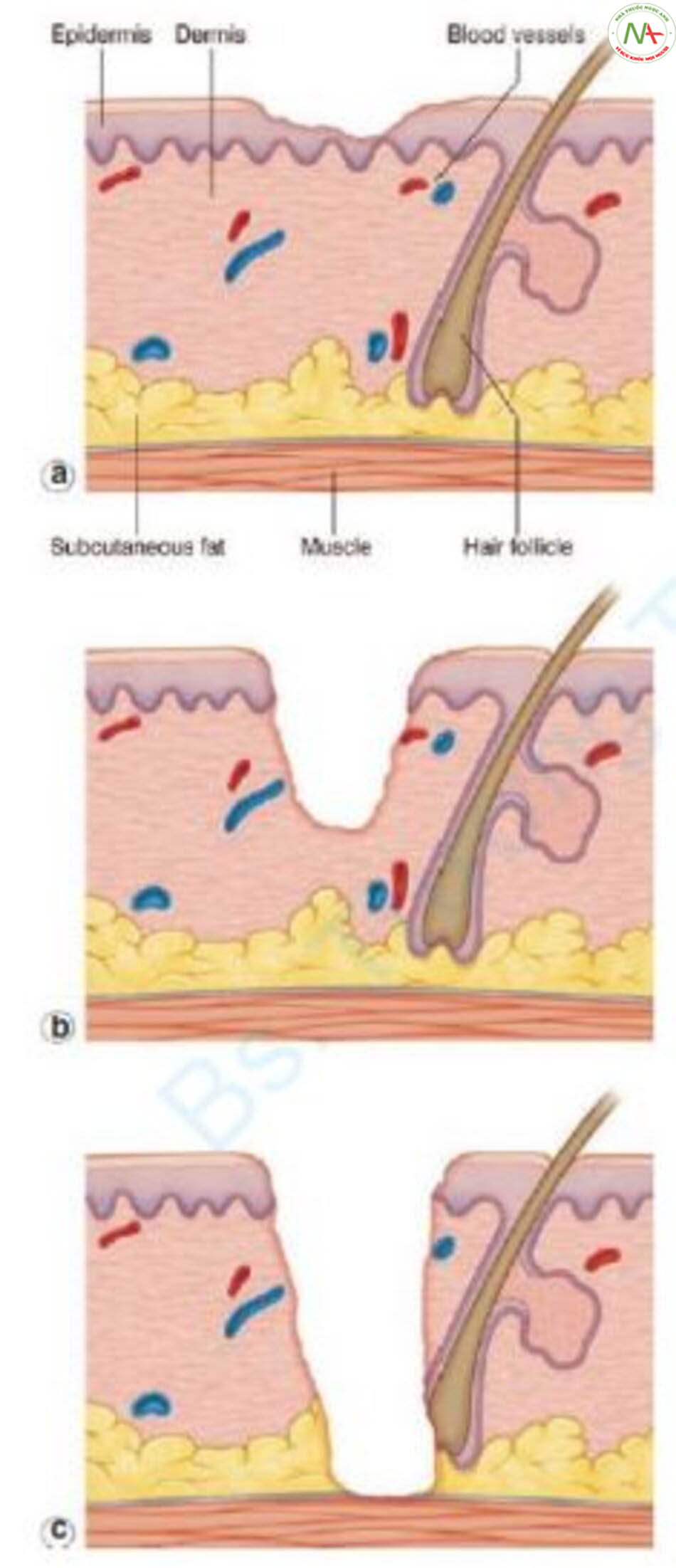
Phương pháp loại bỏ sắc tố bằng cách đốt các lớp biểu bì và bì bằng laser CO 2 có khả năng gây ra tác dụng phụ, vì vậy không nên điều trị sắc tố da bằng laser bóc tách. Tuy nhiên, nếu phạm vi rất hẹp, ngay cả những vết thương toàn độ dày da cũng không phải là vấn đề để tái tạo. Khi sinh thiết đục lỗ 2–3 mm được thực hiện để sinh thiết mô và vết thương không bị khâu lại, không có vấn đề gì về mặt thẩm mỹ mặc dù thời gian tái tạo chậm [6]. Do đó, điều trị bằng chùm tia rất mỏng như laser phân đoạn hoặc liệu pháp đục lỗ bằng laser CO2 có thể được sử dụng để điều trị sắc tố da bằng cách giảm tác dụng phụ.
Các loại laser điều trị sắc tố theo vị trí
Đánh giá cơ chế loại bỏ sắc tố như đã mô tả trước đó, laser điều trị sắc tố của lớp biểu bì và lớp bì có thể được phân loại như sau (Bảng 7.3). Các tổn thương sắc tố biểu bì có thể được điều trị bằng laser Q-switched, laser xung dài, laser bóc tách, laser phân đoạn hoặc phương pháp đục lỗ. Các tổn thương sắc tố lớp bì chỉ có thể được điều trị bằng laser Q-switched và laser phân đoạn hoặc phương pháp đục lỗ. Hãy nhớ rằng chỉ hai laser có thể sử dụng, đặc biệt đối với các tổn thương sắc tố lớp bì.
Bảng 7.3 Loại laser sắc tố theo vị trí
| Tổn thương melanin biểu bì | Tổn thương melanin lớp bì |
|
|
Hiệu ứng quang nhiệt so với quang cơ
Hiệu ứng quang nhiệt và quang cơ gây ra những thay đổi cụ thể nào trên da? Ngoài ra, sự khác biệt nào giữa laser xung dài chủ yếu tạo ra hiệu ứng quang nhiệt và laser Q- switched chủ yếu tạo ra hiệu ứng quang cơ, và laser nào hiệu quả hơn để điều trị sắc tố và có ít tác dụng phụ hơn?
Lee và cộng sự đã phân tích lý do tại sao PIH xảy ra nhiều ở ABNOM và PIH ít xảy ra hơn ở bớt Ota khi điều trị bằng laser Q-switched bằng cách so sánh kết quả sinh thiết [8]. Kết quả của sinh thiết như sau. Trong trường hợp ABNOM và bớt Ota, melanocyte được phân bố ở lớp bì, nhưng chủ yếu phân bố ở lớp bì nông với nhiều mạch máu ở ABNOM, và phân bố khắp lớp bì ở bớt Ota.
Tế bào hắc tố của ABNOM nằm sát lớp biểu bì và phân bố chủ yếu ở lớp bì nông với nhiều mạch máu. Tại sao điều này gây ra nhiều PIH hơn? Điều trị ABNOM bằng laser Q-switched phá vỡ các melanosome của melanocyte ở lớp bì nông do sóng xung kích của hiệu ứng quang cơ. Tôi nghĩ dùng từ “nổ” thì đúng hơn. Các melanosome phát nổ và sóng xung kích có thể làm tổn thương nhân của melanocyte và phá hủy thành tế bào melanocyte. Hơn nữa, các mạch máu xung quanh và các tế bào biểu bì có thể vỡ ra. Khi mạch máu vỡ, ban xuất huyết có thể hình thành và PIH được tạo ra bởi oxit nitric (NO) trong mạch máu. Ngoài ra, tổn thương tế bào biểu bì dẫn đến việc giải phóng các cytokine như prostaglandin (PG) và leukotriene (LT). Mặt khác, trong bớt Ota ít tổn thương đối với các mạch máu hoặc tế bào biểu bì xung quanh, dẫn đến ít PIH hơn. Nói cách khác, laser Q-switched sử dụng hiệu ứng quang cơ không chỉ gây tổn thương các melanosome hoặc melanocyte cần điều trị mà còn cả các mô bình thường xung quanh. Do đó, các tác dụng phụ như PIH xuất hiện.
Vậy còn các laser xung dài chủ yếu tạo ra hiệu ứng quang nhiệt thì sao? Trong điều trị đốm nâu, việc sử dụng laser xung dài đầu tiên làm tăng nhiệt độ của các melanosome, do đó làm tăng nhiệt độ của các tế bào hắc tố (melanocyte) hoặc tế bào sừng (keratinocyte) có chứa melanosomes. Điều chỉnh thời gian xung sẽ làm tăng nhiệt độ của lớp đáy gồm tế bào hắc tố và tế bào sừng. Ví dụ, nếu nhiệt độ tăng lên đến mức xảy ra đông tụ (thường là khoảng 70°C), lớp đáy sẽ đông lại và thoái hóa, cuối cùng rơi ra khỏi lớp biểu bì. Còn các mô khác bên cạnh lớp đáy thì sao? Khi nhiệt được truyền từ lớp đáy, nhiệt độ của các mô khác sẽ tăng lên, nhưng không cao đến 70°C mà là khoảng 65°C và nhiệt độ của mô bên cạnh sẽ thấp hơn khoảng 60°C. Cuối cùng, lớp đáy đông tụ và nhiệt độ của các mô xung quanh cũng tăng lên, nhưng không xảy ra hiện tượng thoái hóa.
Điều trị bằng hiệu ứng quang nhiệt làm đông tụ (“làm nóng”) mà không ảnh hưởng đến các mô xung quanh. Ngoài ra, tôi tin rằng ít xảy ra PIH hơn vì chúng được làm nóng mà không làm vỡ thành tế bào, là nguyên nhân chính của PIH (xem Phần 4.7 trong “Chương 4”). Một tài liệu laser sử dụng cụm từ “laser xung dài điều trị nhẹ nhàng” [9].
Yamashita và cộng sự đã đánh giá sự thay đổi của các đốm nâu sau khi chiếu IPL và laser ruby Q-switched 694 nm. Sau khi chiếu laser ruby Q-switched, các lớp vảy được quan sát bằng kính hiển vi điện tử (transmission electron microscope, TEM) [11]. Các melanosome bị vỡ, melanosome bị biến tính và không bào sau khi các melanosome biến mất đã được ghi nhận. Mặt khác, TEM ghi nhận rằng ngay cả sau khi chiếu IPL, các melanosome nguyên vẹn như lớp đáy biểu bì còn nguyên vẹn vẫn được tìm thấy trong lớp vảy (Hình 7.4) [10].
Vậy ưu điểm của laser Q-switched là gì và nhược điểm của laser xung dài là gì? Ưu điểm của laser Q-switched như sau. Mặc dù khả năng PIH khi tăng năng lượng, nó có thể loại bỏ hoàn toàn melanocyte hoặc keratinocyte có chứa melanosome. Vì vậy, điều trị hoàn toàn là có thể. Vì vậy, ở những người da trắng có nguy cơ PIH thấp, laser Q-switched là loại laser điều trị sắc tố tốt nhất. Tuy nhiên, người Hàn Quốc có nguy cơ phát triển PIH cao, làm cho laser Q-switch không phù hợp [12].
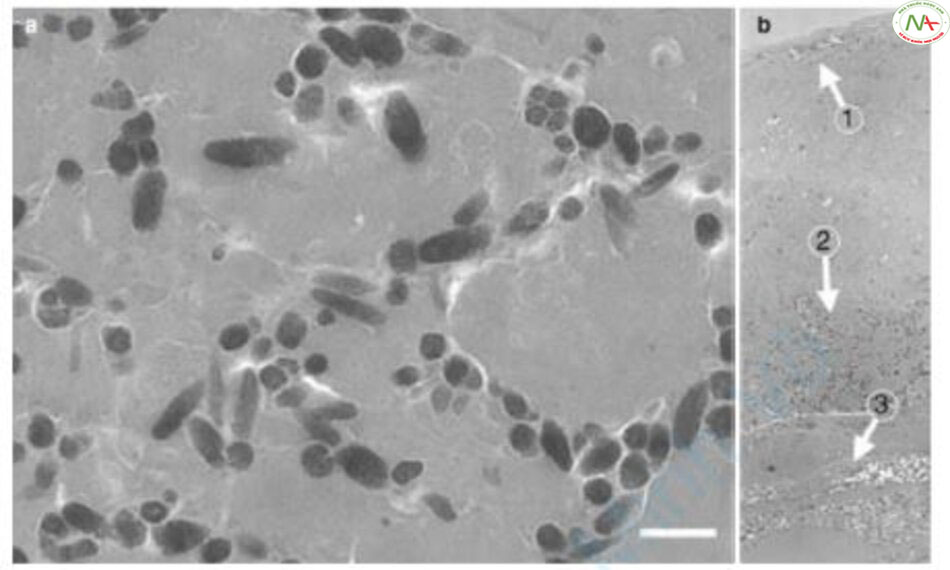
Một trong những nhược điểm của laser xung dài là có giới hạn trong việc giảm thời gian xung. Hiện nay, laser alexandrite xung dài có thể giảm thời gian xung xuống 0,1– 0,3 ms. Tức là có thể điều trị chỉ lớp tế bào. Vì TRT của melanocyte là 1–30 μs nên bản thân tế bào không thể được điều trị [13]. Nhưng ngược lại, đây có thể là một thuận lợi. Ví dụ, nếu có các đốm nâu ở lớp biểu bì và ABNOM ở lớp bì, điều trị bằng laser alexandrite xung dài sẽ điều trị các đốm nâu ở lớp biểu bì và ABNOM ở lớp bì sẽ bị bỏ qua do tính nhiệt động học chọn lọc [9]. Do đó, ABNOM không bị ảnh hưởng. Nói cách khác, khi các melanocyte như ABNOM, bớt Ota, nám bì phân bố thưa thớt ở lớp bì thì việc điều trị biểu bì bằng laser xung dài không ảnh hưởng đến lớp bì. Sau khi lớp biểu bì được xử lý, các melanocyte ở lớp bì có thể được điều trị bằng laser Q-switched. Tuy nhiên, tác dụng phụ có thể xảy ra trong trường hợp nevus bao gồm một lớp tế bào hoặc một tổ tế bào hoặc trong các hình xăm trong đó các hạt được tập hợp lại [9]. Vì vậy, khi sử dụng laser xung dài, cần thận trọng ở những vùng da có nevus hoặc có hình xăm.
Có nghiên cứu về laser mô tả rằng khi các tổn thương sắc tố biểu bì được điều trị bằng laser CO2, Q-switched, và laser xung dài, PIH lần lượt xảy ra là 50%, 10%, 1% [1, 14]. Laser xung dài có ít tác dụng phụ nhất nhưng chúng phải được lặp lại nhiều lần. Chan và cộng sự phát hiện ra rằng khi điều trị các đốm nâu bằng laser Q-switched 532 nm và laser xung dài 532 nm đều có hiệu quả như nhau. Nhưng laser Q-switched 532 nm có rủi ro cao hơn, và khi so sánh giữa laser Q-switched alexandrite và laser alexandrite xung dài, kết quả cho thấy cả hai đều có cùng hiệu quả, nhưng laser Q-switched có 22% PIH và laser xung dài 6%. Cuối cùng, nghiên cứu kết luận rằng laser alexandrite xung dài là an toàn [12].
Trên lý thuyết và các nghiên cứu, chúng ta có thể thấy rằng laser xung dài an toàn hơn laser Q-switched. Tuy nhiên, có một số điều cần chú ý đối với laser xung dài. Có thể chồng xung đối với laser Q-switched, nhưng laser xung dài có nguy cơ cao tác dụng phụ sau khi chồng xung (Hình 7.5). Ví dụ, mặc dù lần chiếu thứ nhất và thứ hai có thể ổn, nhưng lần chiếu thứ ba có thể khiến da bị trắng màu hoặc đổi màu trắng do tích tụ nhiệt dư. Da trắng màu hoặc đổi màu trắng gợi ý dấu hiệu hoại tử [9]. Do đó, laser xung dài cần được dùng từng lần bắn một, sau đó làm mát trong một thời gian đủ rồi mới chiếu lại, hoặc nên sử dụng phương pháp làm mát sau khi chồng xung. Ví dụ, khi điều trị một số đốm nâu bằng laser xung dài, end point mong muốn không xảy ra sau một lần bắn, việc bắn lại ngay lập tức có thể gây bỏng.
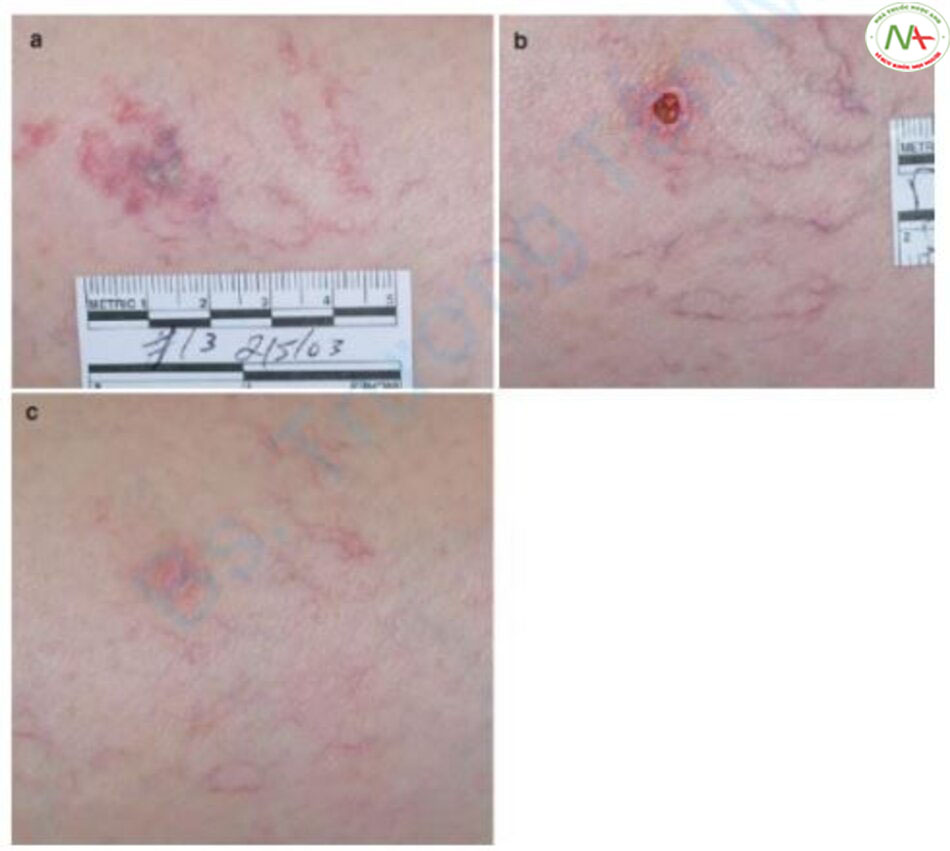
Do đó, trước tiên, tôi bắn các đốm nâu trên toàn bộ khuôn mặt bằng một pass cùng mật độ năng lượng bằng laser alexandrite xung dài. Trong pass thứ hai, chỉ những đốm nâu không có end point (với trường hợp đốm nâu có tối màu đi và ban đỏ xung quanh) mới được bắn laser lại. Tại thời điểm này, những đốm nâu được bắn lần đầu đã được làm mátđủ trước khi bắn pass thứ hai. Một phương pháp khác là bắn các đốm nâu rồi làm lạnh bằng nước đá, hoặc trong trường hợp cấp bách, tôi dùng ngón tay để hấp thụ nhiệt và bắn lại.
Bước sóng
Laser điều trị sắc tố cho người Hàn Quốc
Vậy nên mua loại laser sắc tố nào?
Như đã giải thích trong “Chương 2” về mặt lý thuyết, hiệu ứng quang nhiệt an toàn hơn hiệu ứng quang âm, và như đã mô tả trước đó, khi điều trị các tổn thương sắc tố biểu bì, tỷ lệ PIH được cho là cao theo thứ tự các loại laser xung dài, laser Q-switched và laser bóc tách. Ngược lại, laser nào có tác dụng rõ ràng nhất? Về mặt lý thuyết, laser Q- switched phá vỡ các tế bào, do đó sắc tố có thể được loại bỏ chỉ bằng một lần điều trị, do đó, laser Q-switched có thể được coi là hiệu quả nhất. Tuy nhiên, laser Q-switched có thể loại bỏ melanocyte có melanosome tối màu, nhưng không thể loại bỏ melanocyte với melanosome sáng màu. Mặt khác, laser hiệu quả nhất là laser bóc tách vì mặc dù có PIH, laser bóc tách không chỉ đốt các sắc tố mà còn cả các mô xung quanh. Do đó, theo thứ tự hiệu quả (ngược lại với thứ tự an toàn), ba loại laser là laser bóc tách, laser Q-switched và laser xung dài.
Các bước sóng cụ thể như sau (Bảng 7.4): Do hiệu ứng bỏ qua biểu bì, để điều trị sắc tố biểu bì, nên chọn bước sóng dưới 800 nm và càng gần 800 nm thì càng an toàn. Chỉ có hai loại laser xung dài dưới 800 nm, laser KTP 532 nm xung dài và laser 755 nm alexandrite xung dài. Laser alexandrite 755 nm xung dài an toàn hơn laser KTP 532 nm xung dài. Ngoài ra, trong trường hợp của laser Q-switched, theo thứ tự an toàn: laser alexandrite Q-switched 755 nm, laser ruby Q-switched 694 nm và laser Q-switched Nd: YAG 532 nm. Có hai loại laser bóc tách, laser CO2 và laser Er: YAG. Như đã giải thích trong “Chương 10” Er: YAG laser bóc tách mỏng và có ít tổn thương nhiệt dư (residual thermal damage, RTD) nên có ít tác dụng phụ hơn. Do đó, laser Er: YAG an toàn hơn laser CO2.
Có rất nhiều laser có thể được sử dụng để điều trị các sắc tố biểu bì. Chúng ta nên mua loại laser nào đầu tiên? Tôi nghĩ tốt nhất là nên mua loại laser rẻ nhất và hiệu quả nhất trước. Tiếp theo, mua loại laser an toàn nhất. Tôi nghĩ rằng các laser ở giữa là không rõ ràng. Chúng không có tác dụng xác định và không phải là không có tác dụng phụ. Do đó, khi mua laser điều trị sắc tố biểu bì, trước tiên phải mua laser CO2 hiệu quả và rẻ tiền nhất. Sau khi sử dụng hết mức có thể laser CO2 và khi cảm thấy những hạn chế của laser CO2, hãy mua laser alexandrite xung dài an toàn nhất. Tương tự, nếu bạn muốn mua laser Q-switched, trước tiên hãy mua laser Q-switched Nd: YAG 532 nm, sau đó mua laser alexandrite Q-switched 755 nm.
Bảng 7.4 Lựa chọn laser điều trị sắc tố
Đối với sắc tố biểu bì
| 1. Laser xung dài | 755 nm > 532 nm |
| 2. Laser Q-Switched | 755 nm > 694 nm > 532 nm |
| 3. Laser bóc tách | Er: YAG > CO2 |
Đối với sắc tố lớp bì
| Laser Q-Switched | 1064 nm |
| Laser phân đoạn | Er: Grass, phương pháp đục lỗ CO2 |
Laser điều trị sắc tố lớp bì là laser Q-switched và laser phân đoạn hoặc liệu pháp đục lỗ. Theo hiệu ứng bỏ qua biểu bì, lớp bì phải được chiếu với bước sóng 800 nm trở lên, và loại laser Q-switched duy nhất có thể là laser Q-switched Nd: YAG 1064-nm. Do đó, chỉ cần dùng laser Q-switched Nd: YAG để điều trị sắc tố lớp bì. May mắn là chi phí mua cũng thấp hơn so với các loại laser Q-switched khác. Đối với laser phân đoạn hoặc liệu pháp đục lỗ, trước tiên, hãy mua laser CO2 giá rẻ để thử liệu pháp đục lỗ và nếu cảm thấy những hạn chế, hãy cân nhắc mua laser Er: Grass 1550nm.
Lựa chọn laser Q-Switched
Có ba loại laser Q-switched: laser ruby, laser alexandrite và laser Nd: YAG. Loại laser nào trong số này là tốt nhất để điều trị sắc tố lớp bì ở Hàn Quốc?
Trong “Chương 5” chúng tôi đã đánh giá rằng do hiệu ứng bỏ qua biểu bì, các laser có bước sóng dài hơn với melanin và hệ số hấp thụ melanin thấp sẽ an toàn hơn. Chúng tôi cũng đánh giá rằng laser có bước sóng trên 800 nm cũng là laser thích hợp để điều trị sắc tố lớp bì (bỏ qua biểu bì). Do đó, khi điều trị sắc tố lớp bì, laser Q-switched Nd: YAG 1064-nm là loại laser an toàn và phù hợp nhất với người Hàn Quốc. Nhưng ngoài ưu điểm của hiệu ứng bỏ qua biểu bì, còn có ưu điểm nào khác của laser Q-switched Nd: YAG không?
Bảng 7.5 cho thấy một số ưu điểm của laser Nd: YAG.
| Loại | Ruby | Alexandrite | Nd: YAG |
| Bước sóng (nm) | 694 | 755 | 1064 |
| Độ sâu thâm nhập | Sâu | Sâu hơn | Sâu nhất |
| Hấp thụ bởi melanin | Tốt | Tốt | Kém |
| Thời gian xung (ns) | 20–40 | 50 hoặc 100 | 5–10 |
| TRT của melanosome | TRT> PD TRT | ≥ PD TRT | > PD |
| Hiệu ứng quang âm | Trung bình | Nhẹ | Nhiều |
Đầu tiên, laser Nd: YAG có độ xuyên sâu nhất. Ví dụ, xem xét việc xóa hình xăm. Khi xóa hình xăm, cần phải xem xét vị trí của các hạt mực xăm. Các hạt mực xăm nằm ở nhiều vị trí khác nhau trong lớp bì. Do đó, bởi vì laser Nd: YAG thâm nhập sâu nhất trong ba loại laser Q-switched nên có thể loại bỏ ngay cả những hạt hình xăm sâu nhất [9].
Thứ hai, laser Nd: YAG có thời gian xung ngắn nhất. Các hạt mực xăm có kích thước khác nhau từ 30 nm đến 5 μm. TRT của các hạt mực xăm nằm trong khoảng từ 10 đến 1000 ns. Do đó, laser ruby 20–40 ns không thể xử lý các hạt mực xăm 20 ns hoặc nhỏ hơn về TRT, và laser alexandrite từ 50 đến 100 ns không thể xử lý các hạt mực xăm có kích thước 50 ns trở xuống. Do đó, laser Nd: YAG có thể xử lý các hạt mực xăm với nhiều kích thước khác nhau. Ngoài ra, cơ chế điều trị của laser Q-switched là hiệu ứng quang cơ nên thời gian chiếu tia càng ngắn, mật độ công suất càng cao và hiệu ứng quang cơ càng lớn. Nói cách khác, lực nổ lớn hơn. Do đó, laser Q-switched Nd: YAG có thời gian xung ngắn nhất sẽ phá vỡ các hạt mực xăm tốt hơn, mang lại hiệu quả xóa xăm tốt hơn.
Tuy nhiên, nếu nghĩ đến các melanosome, không phải các sắc tố hình xăm, thì hiệu ứng quang cơ lớn hơn không phải lúc nào cũng tốt. Ví dụ, việc phá vỡ các melanosome của nám da với sức nổ cao có thể làm cho tình trạng nám trở nên trầm trọng hơn. Trong trường hợp này, laser Q-switched alexandrite có thời gian xung dài nhất và công suất nổ yếu nhất có thể là một lựa chọn tốt. Đây là lý do tại sao một số bác sĩ laser khẳng định rằng laser Q-switched alexandrite tốt hơn laser Q-switched Nd: YAG cho laser toning.
Thời gian xung
Thời gian xung được cố định trong laser Q-switched và không cần điều chỉnh. Tuy nhiên, trong laser xung dài hoặc IPL, việc xác định thời gian xung là rất quan trọng. Trong “Chương 3”, chúng tôi đã xem xét rằng do tính nhiệt động học chọn lọc (TKS) khi xác định thời gian xung, nên áp dụng thời gian xung từ dài đến ngắn. Vậy cụ thể, nên cài đặt thời gian xung như thế nào khi điều trị đốm nâu bằng laser xung dài?
Quy tắc ngón tay cái đơn giản
TRT = d² / gk
Khi tính toán TRT, cần tính toán chính xác hệ số hình học g và hằng số k bằng cách chèn các giá trị cụ thể. Tuy nhiên, có thể tính toán một cách đơn giản theo quy tắc ngón tay cái [9]. Đó là, hầu hết các TRT tương đương với bình phương của đường kính mô đích.
TRT (second) = diameter2 (mm).
Ví dụ, một melanosome 0,5 μm là 5 × 10−4 mm tính theo mm và bình phương của nó là 25 × 10−8 s, là 250 ns. Độ dày mạch máu của bớt rượu vang (PWS) là hình vuông 0,1 mm, là 1 × 10−2 s và 10 ms tính theo mili giây. Nói cách khác, nó giống như TRT mà chúng ta đã biết trước đây.
Lựa chọn thời gian xung trong laser xung dài
Chúng ta tính toán quy tắc ngón tay cái đơn giản này bằng cách chèn các giá trị cụ thể cho các đốm nâu. Vì các đốm nâu được giới hạn trong lớp biểu bì, do đó độ dày ít hơn của lớp biểu bì, dưới 100 μm, do đó TRT của các đốm nâu sẽ nhỏ hơn 10 ms.
Như được thể hiện trong Bảng 7.6, khi kích thước của các đốm nâu giảm xuống theo các số nguyên với mức 10 μm, chẳng hạn như 100, 90, 80, 70 và 60 μm, TRT giảm xuống còn 10, 8.1, 6.4, 4.9 và 3.6 mili giây. TRT giảm theo gốc hoặc gốc công suất liên quan đến đường kính. Do đó, thời gian xung không được giảm theo các số nguyên 2 ms như 10, 8, 6 ms, mà phải giảm theo TRT cho từng kích thước. Ví dụ: nếu muốn điều trị tuần tự các đốm nâu mỏng theo mỗi 20 μm, như 100, 80, 60 và 40 μm, nên chiếu tia tuần tự với các khoảng thời gian xung là 10, 6, 3 và 1 ms theo TRT cho từng kích thước. Nếu muốn xử lý tuần tự theo mỗi 30 μm, như 100, 70, 40 và 10 μm, nên chiếu tia tuần tự với các khoảng thời gian xung 10, 5, 1 và 0,1 mili giây.
Cụ thể, khi tôiđiều trị các đốm nâu bằng laser alexandrite xung dài 755-nm, đầu tiên tôi sử dụng khoảng thời gian xung là 6 ms và bắt đầu từ một bên của khuôn mặt, cuối cùng chiếu tia toàn bộ khuôn mặt. Sau đó, tôi quay lại những đốm nâu đầu tiên được chiếu tia và quan sát phản ứng. Lý do chiếu tia tất cả các đốm nâu mà không kiểm tra end point ngay lập tức như sau. Điều này là do end point của laser xung dài trong điều trị các đốm nâu là hiện tượng tối đi màu và ban đỏ xung quanh bị “chậm”. Các đốm nâu có đáp ứng không được điều trị thêm và thời gian xung giảm xuống 3 ms để chỉ chiếu tia lại các đốm nâu không đáp ứng. Sau đó, thời gian xung tuần tự giảm xuống 1 và 0,3 ms.
Bảng 7.6 Thời gian giãn nhiệt được tính theo quy tắc ngón tay cái đơn giản
| Target size (μm) | Target size (mm) | TRT (s) | TRT (ms) |
| 150 | 0.15 | 0.025 | 22.5 |
| 100 | 0.10 | 0.0100 | 10 |
| 90 | 0.09 | 0.0081 | 8.1 |
| 80 | 0.08 | 0.0064 | 6.4 |
| 70 | 0.07 | 0.0049 | 4.9 |
| 60 | 0.06 | 0.0036 | 3.6 |
| 50 | 0.05 | 0.0025 | 2.5 |
| 40 | 0.04 | 0.0016 | 1.6 |
| 30 | 0.03 | 0.0009 | 0.9 |
| 20 | 0.02 | 0.0004 | 0.4 |
| 10 | 0.01 | 0.0001 | 0.1 |
Thông thường, TRT của các đốm nâu là khoảng 0,35 ms, vì vậy tôi hiếm khi sử dụng khoảng thời gian xung là 6 ms. Tôi thường xuyên sử dụng 3, 1 và 0,3 ms và đối với các đốm nâu khó loại bỏ, các khoảng thời gian xung 0,1–0,2 ms được sử dụng tuần tự.
Kích thước điểm (Spot size)
Trong Phần 3.5 của “Chương 3” chúng ta đã đánh giá rằng khi điều trị lớp bì, spot size lớn rất hữu ích vì spot size càng lớn, độ sâu thâm nhập quang học càng nhiều. Điều chỉnh spot size như thế nào khi điều trị các lớp biểu bì, đặc biệt là sắc tố biểu bì?
Vì lớp biểu bì rất mỏng và không xảy ra hiện tượng tán xạ nên spot size và độ sâu thâm nhập quang không liên quan với nhau. Mặt khác, spot size càng lớn thì thực hiện càng nhanh. Vì vậy, tôi tin rằng các spot size lớn hơn vẫn có lợi khi điều trị lớp biểu bì.
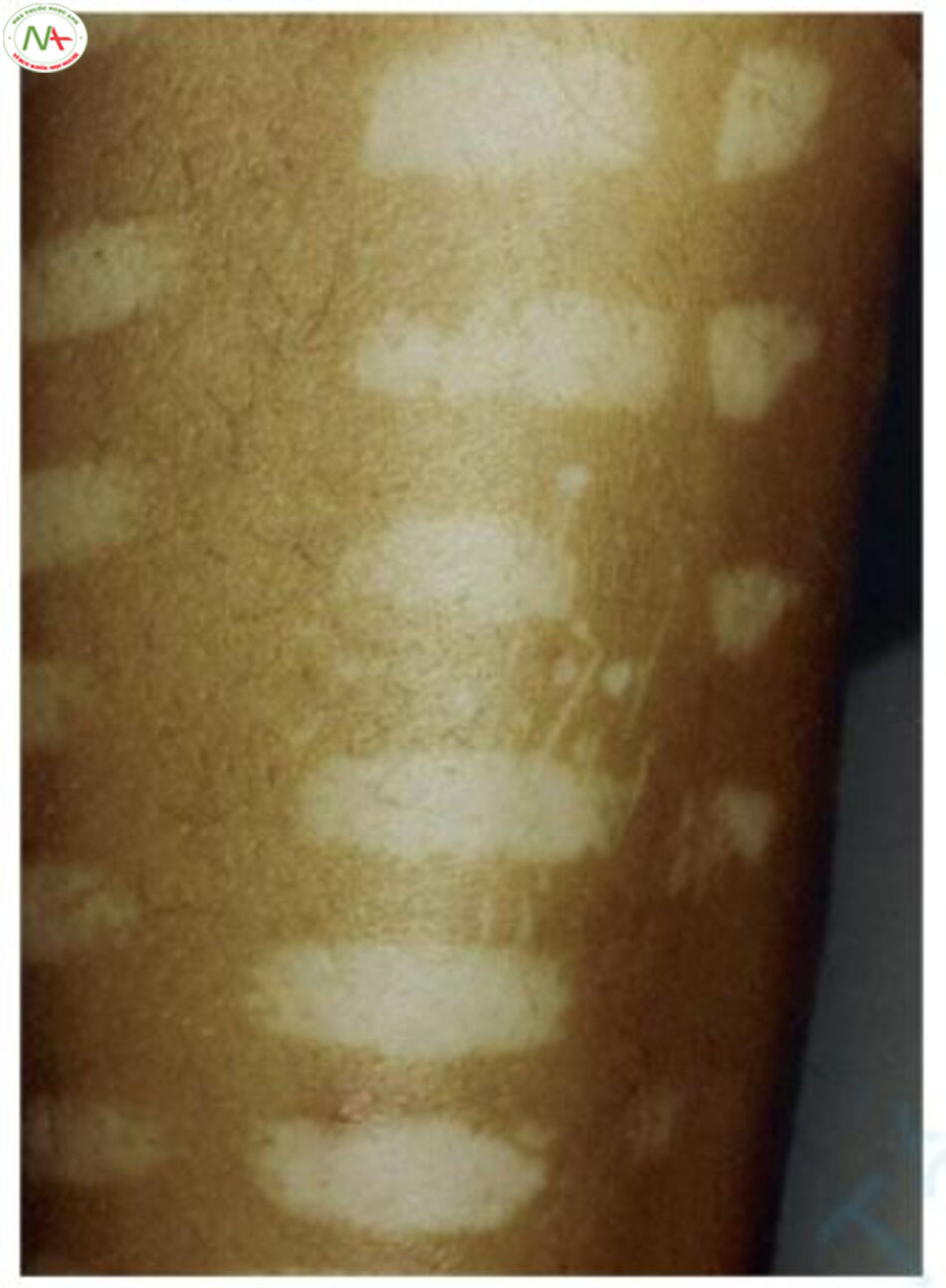
Tuy nhiên, nếu màu da rất tối, spot size nên được điều chỉnh lớn hơn một chút so với kích thước của mô đích cần điều trị. Chiến lược chính để điều trị các lớp biểu bì là sử dụng quang nhiệt có chọn lọc để sử dụng ưu thế sự khác biệt về hệ số hấp thụ. Tuy nhiên, có một vấn đề khi có rất ít sự khác biệt về hệ số hấp thụ. Ví dụ, nếu đốm nâu quá sáng màu và màu da cũng sáng, thì việc điều trị có thể không hiệu quả nhưng spot size không quan trọng. Tuy nhiên, nếu màu da tối và không có sự khác biệt nhiều về hệ số hấp thụ giữa đốm nâu và màu da, thì hiện tượng giảm sắc tố có thể xảy ra trong đáp ứng với sắc tố melanin ở da bình thường cũng như đốm nâu. (xem Phần 5.1.3 trong “Chương 5”). Giảm sắc tố da nhỏ hơn ít được chú ý hơn. Lý do tại sao dấu của IPL được chú ý nhiều hơn là vì nó nhìn giống nhân tạo (hình chữ nhật) và có kích thước lớn [17] (Hình 7.6). Do đó, nếu màu da tối, để an toàn thì spot size càng nhỏ càng tốt, chỉ lớn hơn kích thước của mô đích một chút.
Mật độ năng lượng (Fluence)
Quá trình thoái hóa mô
Những thay đổi nào xảy ra trong quá trình thoái hóa mô khi điều trị các tổn thương sắc tố bằng laser? Điều gì xảy ra với các tổn thương sắc tố khi chồng xung như trong liệu pháp điều trị mạch máu? Không có giải thích chi tiết về những thay đổi và phương pháp điều trị cụ thể trong tài liệu laser, nhưng tôi tin rằng có hai hiện tượng sau đây xảy ra:
Thứ nhất, trên nhiệt độ đông tụ, melanocyte và keratinocyte có chứa melanin sẽ bị đông tụ. Nếu mô trở nên tối màu hơn khi quá trình đông tụ xảy ra, hệ số hấp thụ tăng, do đó nhiệt độ có thể tăng nhanh sau khi chồng xung. Nói cách khác, không giống như sự thay đổi nhiệt độ ổn định bằng cách chồng xung của laser mạch máu ở bước sóng 500– 600 nm, việc chồng xung của các tổn thương sắc tố có nguy cơ cao bị tác dụng phụ do nhiệt độ tăng nhanh như đối với laser bước sóng 1064 nm trong tổn thương mạch máu.
Thứ hai, tăng năng lượng với laser Q-switched gây ra hiện tượng chuyển trắng (whitening). Chuyển trắng là hiện tượng không bào xuất hiện trong tế bào về mặt mô học và có màu trắng trên lâm sàng (Hình 7.7). Khi quá trình chuyển trắng xảy ra, việc chồng xung không có bất kỳ tác dụng nào vì tất cả các photon sẽ bị tán xạ. Nhưng điều gì sẽ xảy ra với việc chồng xung 20 phút sau đó, sau khi quá trình chuyển trắng biến mất?
Sử dụng hai hiện tượng này, chúng ta hãy xem xét chi tiết cách điều trị sắc tố.
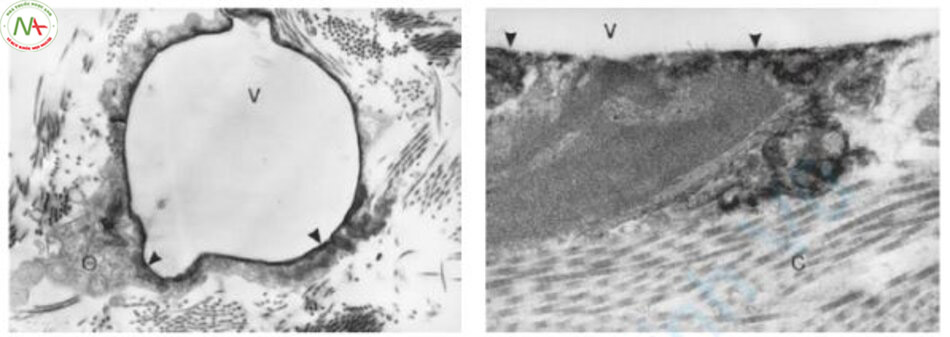
(V) là một đường với sắc tố còn sót lại và các thành phần tế bào bị nén (mũi tên). Các bào quan khác trong tế bào chất (O) biểu hiện nguyên vẹn. (Uranyl axetat và chì xitrat, x 11.000). (b) Sắc tố còn sót lại (mũi tên) dọc theo mép của không bào (V). Chất nhiễm sắc trong nhân dường như không bị hư hại. Các sợi collagen (C) tiếp giáp với không bào cho thấy cấu trúc và dải bình thường.
Phương pháp xung lặp lại
Một tài liệu laser mô tả sự chồng xung bằng câu sau [20]: “Với các tổn thương sắc tố, các xung laser lặp đi lặp lại được phân phối trong khoảng thời gian ngắn (0,25–1 giây) dẫn đến tổn thương xám dần hoặc sẫm màu hơn.” Sau khi đọc câu này, tôi quyết định đặt tên cho phương pháp chồng xung là “phương pháp xung lặp lại”.
Vậy thông số cụ thể của phương pháp xung lặp lại trong điều trị sắc tố là gì? Trong “Chương 3,” chúng ta xem xét rằng trong phương pháp xung lặp lại, nên điều chỉnh tần số, số lượng xung và mật độ năng lượng. Bởi vì có ba biến số, các thông số khác nhau có thể tồn tại. Tôi không đổi hai biến số, tần số và số lượng xung và quyết định chỉ điều chỉnh mật độ năng lượng.
Tôi chủ yếu sử dụng phương pháp xung lặp lại để điều trị sắc tố biểu bì. Các thông số như sau: Trong laser Q-switched Nd: YAG 532 nm, spot size 5 mm với tần số 4 Hz và số lượng xung là bốn. Mật độ năng lượng bắt đầu từ 0,3 J/cm 2. End point là tối màu vừa phải và ban đỏ xung quanh muộn. Mật độ năng lượng tăng thêm 0,1 J/cm2 nếu không có sự thay đổi. Cụ thể, bốn lần bắn ở 0,3 J/cm2 và, nếu không có thay đổi, bốn lần bắn được thực hiện lại ở 0,4 J/cm 2 sau khoảng thời gian ít nhất 10 s để loại trừ hiệu ứng tích tụ nhiệt. Thông thường, mật độ năng lượng không vượt quá 0,4 J/cm 2. Trong trường hợp đốm nâu rất sáng màu, mật độ năng lượng có thể được tăng lên. Ngược lại, nếu sử dụng 0,3 J/cm2 và làm trắng ngay lập tức thì có thể hạ xuống 0,2 J/cm2.
Làm thế nào chúng ta có thể tinh chỉnh phương pháp xung lặp lại? Ví dụ, nếu đáp ứng quá mạnh ở 0,3 J/cm2 và phản ứng quá yếu ở 0,2 J/cm2, chúng ta nên tinh chỉnh các thông số như thế nào? Không có gì là cố định, nhưng trong trường hợp của tôi, tôi tinh chỉnh theo thứ tự mật độ năng lượng, số lượng xung và tần số. Ví dụ, nếu đáp ứng quá mạnh ở 0,3 J/cm2, 4 Hz, bốn lần bắn và nó quá yếu ở 0,2 J/cm2, tôi thử ba lần bắn ở 0,3 J/cm2. Nếu vẫn còn quá mạnh, tần số được hạ xuống 3 Hz và chỉ ba lần bắn.
Ưu điểm của phương pháp xung lặp lại trong điều trị sắc tố biểu bì như sau. Thứ nhất, laser Q-switched Nd: YAG 532 nm giá rẻ rất kinh tế vì nó có thể tạo ra hiệu ứng quang nhiệt giống như laser xung dài. Thứ hai, nó có hiệu quả đối với các đốm nâu sáng màu, khó điều trị bằng laser xung dài, bằng phương pháp xung lặp lại. Tuy nhiên, nhược điểm là bước thoái hóa mô của vùng tổn thương sắc tố làm tăng nhanh hệ số hấp thụ ở nhiệt độ cao hơn đông tụ, do đó việc chồng xung sau trạng thái tối màu có thể dẫn đến nguy cơ cao bị tác dụng phụ do nhiệt độ tăng nhanh. Do đó, sau khi làm tối màu phải tránh chiếu thêm tia. Đây là lý do tại sao phương pháp xung lặp lại để điều trị sắc tố rất khó và cần được sử dụng một cách thận trọng.
Lý do tại sao spot size 5 mm được sử dụng trong phương pháp xung lặp lại với laser Q-switch Nd: YAG 532 nm là vì chất lượng chùm tia bị giảm ở spot size nhỏ hơn 4 mm và mật độ năng lượng cao hơn so với thông tin trên bảng điều khiển thiết bị. Tôi nghĩ điều này là do khi Q-switched Nd: YAG chuyển đổi bước sóng 1064-nm thành 532 nm bằng KTP, chế độ đỉnh phẳng không được thực hiện ở spot size nhỏ và rất khó để duy trì mật độ năng lượng thấp.
Giảm độ sâu thâm nhập quang học
Phương pháp R20
Kossida và cộng sự so sánh kết quả của phương pháp chiếu tia đơn và phương pháp R20 để điều trị hình xăm bằng laser Q-switched alexandrite [21]. Trong phương pháp R20, chiếu tia một lần với các thông số tương tự như phương pháp xử lý hình xăm thông thường, và sau khoảng thời gian 20 phút, kiểu chiếu tia này được lặp lại tổng cộng bốn lần. Do đó, tổng quá trình diễn ra trong khoảng 1 giờ không bao gồm gây tê. Kết quả cho thấy 61% hình xăm được xóa bỏ hoàn toàn chỉ sau một lần dùng phương pháp R20. Trung bình hơn 88% hình xăm chuyên nghiệp sáng hơn và hơn 84% với hình xăm nghiệp dư.
Tuy nhiên, hầu hết các hình ảnh trong bài báo này đều dựa trên những hình xăm mờ, điều này khiến tôi khó tin tưởng. Vì vậy, tôi đã tự mình thử phương pháp R20 trên những hình xăm tối màu. Hình 7.8 cho thấy kết quả sau hai phiên điều trị của một lần bắn thông thường và laser fractional CO2. Sắc tố hình xăm không trở nên sáng hơn nhiều (B). Tuy nhiên, phương pháp R20 chỉ được sử dụng một lần và sắc tố hình xăm trở nên sáng hơn nhiều (C). Ngoài ra, hai thử nghiệm R20 nữa cho kết quả là gần 90% loại bỏ hình xăm (D).
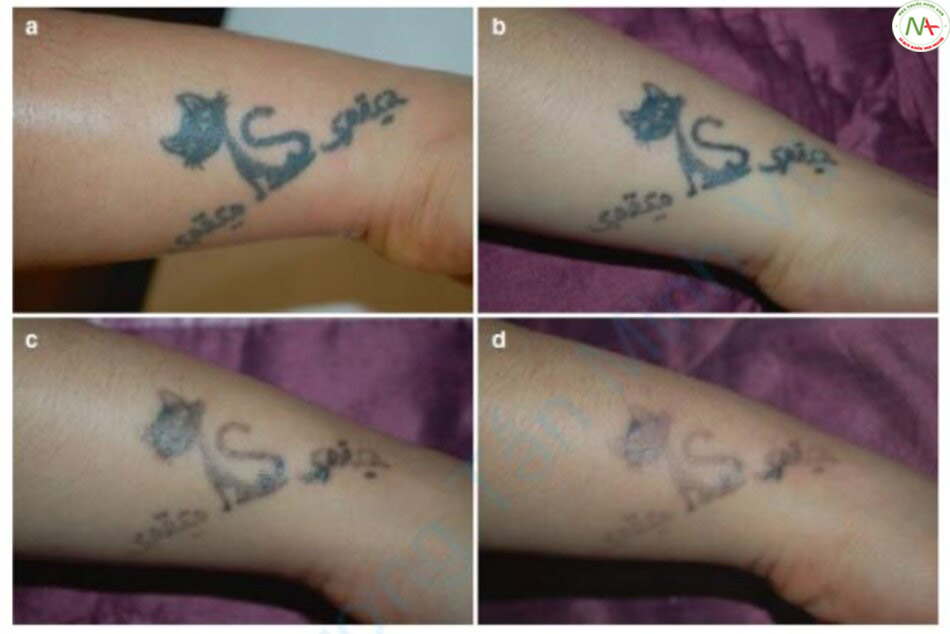
Nguyên lý của phương pháp R20 như sau: Các sắc tố xăm ở lớp bì tồn tại ở nhiều vị trí khác nhau (hình 7.9d). Nếu chúng ta coi lớp bì được chia thành phần trên và dưới và chúng ta bắn một phát duy nhất bằng laser Q-switched, các photon sẽ tiến từ lớp biểu bì đến phần trên và dưới của lớp bì. Các photon sẽ được hấp thụ phần lớn bởi sắc tố hình xăm ở phần trên của lớp bì nơi chúng gặp lần đầu tiên, và các tế bào sẽ bị phá vỡ để tạo thành không bào. Phần dưới của lớp bì sẽ không có nhiều photon, không có không bào và sắc tố hình xăm sẽ vẫn còn. Việc chiếu laser lặp đi lặp lại sau 20 phút sẽ làm mất không bào ở phần trên của lớp bì và sắc tố hình xăm bị phá vỡ thành những mảnh nhỏ hơn, dẫn đến ít hấp thụ và tán xạ hơn, kết quả nhiều photon tiến đến phần dưới của lớp bì hơn. lớp. Do đó, có thể phá vỡ sắc tố hình xăm ở phần dưới của lớp bì.
Nói cách khác, phương pháp R20 loại bỏ các sắc tố hình xăm sâu hơn với một liệu trình trong ngày. Để xóa hình xăm hài lòng bằng laser Q-switched hiện có, người ta biết rằng hình xăm nghiệp dư cần 5 lần và hình xăm chuyên nghiệp cần 10–15 lần trong khoảng thời gian từ 1–3 tháng. Tuy nhiên, phương pháp R20 là một cách mới để giảm số lượng lần thực hiện.
Kỹ thuật Kono
Kỹ thuật Kono được gọi là kỹ thuật cửa sổ được sử dụng trong phòng khám tư nhân. Để điều trị nevus bẩm sinh, Kono và cộng sự đầu tiên chiếu laser ruby 694 nm ở chế độ bình thường (có nghĩa là thời gian xung dài như laser xung dài) để làm đông tụ phần trên của nevus bẩm sinh và sau đó dùng gạc ướt đẩy và bóc lớp da đông tụ, sau đó chiếu phần dưới của nevus bẩm sinh bằng laser ruby Q-switched 694 nm (Hình 7.10) [22].
Kỹ thuật Kono tương tự như phương pháp R20, nhưng không chỉ loại bỏ sắc tố ở phía trên mà còn loại bỏ da cơ học để làm tăng độ xuyên sâu quang.
Khi nào thì kỹ thuật Kono có thể được sử dụng? Nó có thể được sử dụng để điều trị mô sâu, có thể được sử dụng để loại bỏ nevus bẩm sinh, hình xăm hoặc nevus tế bào hắc tố. Tôi sử dụng laser CO2 hoặc Er: YAG thay vì laser xung dài để loại bỏ cơ học phần trên của da. Ví dụ: khi loại bỏ nevus, trước tiên tôi sử dụng laser CO2 hoặc Er: YAG, sau đó sử dụng kỹ thuật Kono để xử lý nevus còn lại bằng laser Q-switched Nd: YAG 1064- nm. Trong trường hợp nevus bẩm sinh hoặc xóa xăm, liệu pháp laser fractional CO2 hoặc đục lỗ bằng laser CO2 được thực hiện và theo sau là kỹ thuật Kono sử dụng laser Q- switched Nd: YAG 1064 nm.
Chiến lược xử lý sắc tố
Theo chiến lược được đề cập trong “Chương 3”, chúng ta sẽ xem xét các chiến lược cụ thể cho các tổn thương sắc tố biểu bì và tổn thương sắc tố lớp bì (Bảng 7.7).
Bảng 7.7 Các chiến lược điều trị bằng laser
| Mức tăng nhiệt độ chọn lọc theo không gian |
|
| 2. Làm mát biểu bì |
| 3. Quang nhiệt phân đoạn |
Chiến lược điều trị sắc tố biểu bì
Nếu trước tiên chúng ta nghĩ đến các tổn thương sắc tố biểu bì theo chiến lược, thì mô cạnh tranh của các tổn thương sắc tố biểu bì là mô biểu bì bình thường (Bảng 7.8).
Bảng 7.8 Các mô đích và mô cạnh tranh của các tổn thương sắc tố biểu bì và các tổn thương sắc tố da
| Tổn thương sắc tố biểu bì | Tổn thương sắc tố lớp bì | |
| Mô đích | Sắc tố biểu bì | Sắc tố lớp bì |
| Mô cạnh tranh | Xung quanh lớp biểu bì bình thường | Biểu bì |
Đầu tiên, quang nhiệt chọn lọc là chiến lược chính vì mục tiêu và mô cạnh tranh là theo chiều ngang. Một tham số quan trọng của lý thuyết quang nhiệt chọn lọc là bước sóng. Do hiệu ứng bỏ qua biểu bì, laser sắc tố biểu bì nên sử dụng dưới 800 nm, và laser có bước sóng gần 800 nm thì an toàn hơn. Do đó, laser alexandrite Q-switched 755 nm hoặc laser alexandrite xung dài 755 nm sẽ tốt hơn. Khi xem xét các tương tác giữa laser- mô, laser alexandrite xung dài 755 nm sẽ là an toàn nhất vì hiệu ứng quang nhiệt an toàn hơn hiệu ứng quang cơ. Bởi vì hệ số hấp thụ thay đổi theo nồng độ, “các vết thương tối màu nên bắn yếu, và các vết thương sáng màu nên bắn mạnh.” Laser Q-switched có thời gian xung cố định, nhưng với laser xung dài, thời gian xung dài hơn được sử dụng trước tiên nhờ tính nhiệt động học chọn lọc và các tổn thương không đáp ứng nên được điều trị tuần tự bằng cách sử dụng thời gian xung ngắn hơn.
Thứ hai, việc làm mát biểu bì là không cần thiết. Lý do được giải thích chi tiết trong Phần 3.6.2 trong “Chương 3.”
Thứ ba, phương pháp laser phân đoạn hoặc phương pháp đục lỗ có thể có ý nghĩa. Tuy nhiên, khi tôi thử liệu pháp đục lỗ với các đốm nâu có kích thước 2 mm bằng laser Er: YAG, không thể tránh khỏi hoàn toàn PIH. Tôi tin rằng PIH xảy ra trong điều trị đốm nâu bằng liệu pháp đục lỗ vì laser Er: YAG hoặc laser CO2 đều là laser bóc tách và làm bốc hơi nước của mô và mô bị bóc tách do chênh lệch áp suất giữa mô và hơi nước. Vì vậy, tôi nghĩ PIH vốn dĩ là không thể tránh khỏi (xem “Chương 10”).
Vấn đề với chiến lược sử dụng lý thuyết quang nhiệt chọn lọc xảy ra khi không có sự khác biệt về hệ số hấp thụ giữa mô đích và mô xung quanh. Ví dụ, các đốm nâu có thể quá sáng hoặc bản thân màu da có thể quá tối đến mức có sự khác biệt nhỏ giữa sắc tố da và các mô bình thường xung quanh. Làm thế nào chúng ta có thể điều trị hiệu quả đốm nâu nếu nó sáng màu? Mặc dù laser xung dài an toàn do hiệu ứng quang nhiệt, laser xung dài không có tác dụng trên các đốm nâu sáng vì có giới hạn trong việc giảm thời gian xung. Do đó, phải sử dụng laser Q-switched [9]. Bởi vì các laser Q-switched chiếu tia trong nano giây, chúng có thể phá hủy các tế bào bằng cách phát nổ các melanosome bởi các hiệu ứng quang cơ. Do đó, đốm nâu rất sáng có thể được điều trị. Tuy nhiên, các tác dụng phụ nên được giảm bớt bằng cách tăng năng lượng từng chút một. Ngược lại, nếu màu da quá tối thì sao? Tông màu da tối hơn có nhiều khả năng gây ra PIH, vì vậy nên sử dụng laser xung dài với ít tác dụng phụ hơn laser Q-switched. Năng lượng ban đầu nên thấp hơn năng lượng thông thường. Do tác dụng phụ, hiện tượng giảm sắc tố tạm thời kéo dài khoảng một tháng, chẳng hạn như dấu chân hổ xảy ra trong quá trình IPL, có thể xảy ra ở một số nơi. Vì vậy, bệnh nhân cần được thông báo trước về tình hình. Sử dụng các spot size nhỏ sẽ tốt hơn, để làm cho chúng ít nhìn thấy hơn. Nếu không sử dụng laser xung dài, nên sử dụng laser Q-switched Nd: YAG 1064 nm với khả năng hấp thụ hắc tố biểu bì thấp nhất trong số các loại laser Q-switched. Như đã đề cập trong “Chương 3”. One shot toning có thể lặp lại ở 4–6 J/cm2.
Khi làm mát biểu bì không hiệu quả
Có hai trường hợp làm mát biểu bì không hiệu quả [9]. Trường hợp đầu tiên là khi sử dụng các loại laser bóc tách có độ hấp thụ nước cao, như laser CO 2 hoặc laser Er: YAG. Nguyên tắc của laser bóc tách là làm bay hơi nước trên 100°C. Tuy nhiên, nếu mô tăng nhiệt bằng laser bóc tách là cùng mô được làm mát, thì việc làm mát sẽ làm giảm tác dụng của quá trình bóc tách nếu làm mát quá mạnh, dưới 100°C. Ngoài ra, việc làm mát biểu bì là vô nghĩa vì laser bóc tách tạo ra nhiệt lượng cao hơn nhiều so với việc làm mát. Trường hợp thứ hai là do laser Q-switched chỉ làm giảm một chút nhiệt độ đỉnh và không có sự chênh lệch nhiệt độ đáng kể, khiến việc làm mát biểu bì trở nên vô nghĩa. Tuy nhiên, có tác dụng giảm đau.
Chiến lược điều trị sắc tố lớp bì
Xem xét chiến lược của tổn thương sắc tố lớp bì, mô cạnh tranh của sắc tố lớp bì là mô biểu bì bình thường (Bảng 7.8). Làm mát biểu bì có thể quan trọng nhất vì nó có mối quan hệ theo chiều dọc, nhưng nó không có tác dụng gì trong việc điều trị các tổn thương sắc tố lớp bì.
Đầu tiên, các bước sóng 800 nm trở lên phải được sử dụng theo hiệu ứng bỏ qua biểu bì. Đối với thời gian xung, nên sử dụng laser Q-switched nano giây theo lý thuyết quang nhiệt chọn lọc. Do đó, chỉ có laser Q-switched Nd: YAG 1064-nm. Vì ABNOM, bớt Ota và nám lớp bì hiện diện trong các tế bào riêng biệt, nên lý thuyết “các tổn thương tối màu nên bắn yếu và các tổn thương sáng màu nên bắn mạnh” là không phù hợp. Tuy nhiên, trong trường hợp nevi lớp bì, năng lượng cần được điều chỉnh tùy thuộc vào nồng độ. Ngoài ra, trong hình xăm thứ hai (“retattoo”) trên hình xăm đầu tiên không mong muốn, có thể có rất nhiều sắc tố hình xăm mặc dù có vẻ ngoài nhẹ nhàng. Do đó, nên sử dụng năng lượng thấp trước để kiểm tra phản ứng.
Thứ hai, như đã đề cập trước đó, việc làm mát biểu bì là vô nghĩa.
Thứ ba, sử dụng chủ động phương pháp laser phân đoạn hoặc phương pháp đục lỗ. Tuy nhiên, nám lớp bì hoặc ABNOM có nhiều khả năng phát triển PIH hơn và tình trạng nám lớp bì cũng có thể trầm trọng hơn khi sử dụng phương pháp laser phân đoạn hoặc phương pháp đục lỗ. Do đó, tôi không khuyến nghị liệu pháp laser phân đoạn hoặc liệu pháp đục lỗ cho ABNOM hoặc nám lớp bì. Tuy nhiên, đối với hình xăm hoặc nevus bẩm sinh thì các phương pháp laser phân đoạn nên được sử dụng chủ động.
Chiến lược cuối cùng là loại bỏ các tổn thương sắc tố biểu bì trước và sau đó thực hiện quy trình từng bước để điều trị các tổn thương sắc tố lớp bì.
Điều trị đốm nâu
Tế bào đích và chromophore của đốm nâu
Các phát hiện mô học của các đốm nâu được đặc trưng bởi sự gia tăng của các melanocyte, tăng sắc tố xung quanh lớp đáy và sự phát triển biểu bì trong đó các gờ rete trở thành hình cụm và được kéo dài vào lớp bì nhú. Cơ chế của đốm nâu vẫn chưa được biết rõ, nhưng các phát hiện mô học cho thấy rằng đó là một khối u hoặc mô thừa do sự tăng sinh của các melanocyte [23]. Do đó, mục tiêu điều trị của laser ở đốm nâu là các melanocyte. Tuy nhiên, các melanocyte không có đủ sắc tố melanin như là chromophore của laser. Melanocyte tổng hợp các melanosome và đưa chúng đến các keratinocyte ngoại vi thông qua các đuôi gai. Các melanosome được chia thành bốn giai đoạn (giai đoạn I- IV) theo mức độ trưởng thành của chúng [24]. Các melanosome ở giai đoạn đầu tiên và thứ hai là “không có melanin” và “chỉ có melanin màu đỏ”, còn các melanosome ở giai đoạn thứ ba và thứ tư là các melanosome tổng hợp eumelanin và thường được tìm thấy ở đuôi gai.
Hruza và cộng sự chiếu laser ruby 694 nm Q-switched trên da bình thường và các đốm nâu [25]. Hình ảnh dưới kính hiển vi điện tử cho thấy các melanosome ở giai đoạn 1 và 2 còn nguyên vẹn. Do đó, tôi tin rằng việc chiếu laser sắc tố sẽ không làm tổn thương melanocyte đầu tiên, mà chủ yếu làm tổn thương keratinocyte và đuôi gai của melanocyte, nơi có nhiều melanosomes nhất ở giai đoạn thứ ba và thứ tư. Yamasita và cộng sự quan sát thấy các đốm nâu biến mất bằng mắt thường sau khi chiếu các đốm nâu bằng IPL, nhưng các melanocyte vẫn còn nguyên vẹn trên kính hiển vi (RCM) [10]. Melanocyte cũng vẫn còn sau khi lớp vảy của các đốm nâu bị tróc ra sau khi chiếu laser Q-switch ruby [11]. Mun và cộng sự đã thực hiện laser toning với laser Nd: YAG Q-switched 1064 nm quan sát thấy hiện tượng “dendrectomy” trong đó các melanocyte không biến mất mà chỉ có đuôi gai biến mất [26].
Mô đích và chromophore là khác nhau đối với các đốm nâu. Điều này gây khó khăn cho việc điều trị đốm nâu.
Giải pháp điều trị đốm nâu của tôi
Điều trị sắc tố biểu bì gồm laser xung dài bao gồm IPL, laser Q-switched và laser bóc tách. Gần đây, một loại laser mới là picolaser được phát hành. Tôi tin rằng picolasers có độ an toàn tương tự như laser xung dài liên quan đến sự phát triển PIH (xem “Chương 2”). Một kỹ thuật khác là sử dụng laser Q-switched Nd: YAG 1064-nm với 1 shot toning trong khoảng thời gian 1–2 tuần ở 4–6 J/cm2, với “mức năng lượng không ảnh hưởng đến các tế bào xung quanh và chỉ gây tổn thương các tế bào.”
Tôi nghĩ rằng tốt hơn là nên lặp lại điều trị vài lần bắt đầu từ điều trị an toàn nhất. Do đó, tôi điều trị đốm nâu như sau: đầu tiên, laser alexandrite xung dài 755 nm hoặc picolaser 755 nm an toàn nhất được chiếu trong khoảng thời gian từ 2–4 tuần và ở giữa, 1 shot toning ở 4–6 J/cm2 với laser Nd: YAG Q-switched Q 1064-nm. Nếu quá trình điều trị diễn ra chậm, hãy sử dụng phương pháp xung lặp lại với laser Q-switch Nd: YAG 532 nm. Sự lặp lại này làm mờ các đốm nâu và giảm kích thước các đốm nâu. Cuối cùng, các đốm nâu nhỏ có kích thước từ 1–2 mm được loại bỏ bằng laser CO2.
Tài liệu tham khảo
- Allemann IB, Goldberg DJ (2011) Basics in dermatological laser applications. Karger Medical and Scientific Publishers
- Kawada A, Asai M, Kameyama H, Sangen Y, Aragane Y, Tezuka T et al (2002) Videomicroscopic and histopathological investigation of intense pulsed light therapy for solar lentigines. J Dermatol Sci 29(2):91–96
- Raulin C, Karsai S (2011) Laser and IPL technology in dermatology and aesthetic medicine. Heidelberg: New York
- Bolognia J, Schaffer JV, Cerroni L (2018) Dermatology. Elsevier, Philadelphia, PA
- Kasai K (2007) Skin spots treatment clinics (Korean edition). Shinheung Med Science, Seoul
- Habif TP (2015) Clinical dermatology. Elsevier, St. Louis, MO
- Robinson JK, Hanke CW, Siegel DM, Fratila A, Bhatia AC, Rohrer TE (2014) Surgery of the skin E- book: procedural dermatology. Elsevier Health Sciences
- Lee B, Kim YC, Kang WH, Lee ES (2004) Comparison of characteristics of acquired bilateral nevus of Ota-like macules and nevus of Ota according to therapeutic outcome. J Korean Med Sci 19(4):554– 559
- Goldman MP (2006) Cutaneous and cosmetic laser surgery. Mosby Elsevier, Philadelphia, PA
- Yamashita T, Negishi K, Hariya T, Kunizawa N, Ikuta K, Yanai M et al (2006) Intense pulsed light therapy for superficial pigmented lesions evalu-ated by reflectance-mode confocal microscopy and optical coherence tomography. J Invest Dermatol 126(10):2281–2286
- Yamashita T, Negishi K, Hariya T, Yanai M, Iikura T, Wakamatsu S (2010) In vivo microscopic approaches for facial melanocytic lesions after quality-switched ruby laser therapy: time-sequential imaging of melanin and melanocytes of solar lentigo in Asian skin. Dermatol Surg 36(7):1138–1147
- Hruza GJ, Tanzi EL (2018) Lasers and lights. Elsevier, Edinburgh
- Kang WH (2013) Treatment strateties for pigmentation disorders in skin (Korean). Hansol Medical, Seoul
- Kauvar A, Hruza G (2005) Principles and practices in cutaneous laser surgery. CRC Press
- Ross EV, Domankevitz Y (2005) Laser treatment of leg veins: physical mechanisms and theoretical considerations. Lasers Surg Med 36(2):105–116
- Watanabe S (2008) Basics of laser application to dermatology. Arch Dermatol Res 300(1):21–30
- Goldman MP, Weiss RA, Weiss MA (2005) Intense pulsed light as a nonablative approach to photoaging. Dermatol Surg 31:1179–1187
- Stangl S, Hadshiew I, Kimmig W (2008) Side effects and complications using intense pulsed light (IPL) sources. Med Laser Appl 23(1):15–20
- Ferguson J, Andrew S, Jones C, August P (1997) The Q-switched neodymium: YAG laser and tattoos: a microscopic analysis of laser-tattoo interactions. Br J Dermatol 137(3):405–410
- Keyvan N (2012) Lasers in dermatology and medicine. [S.I.]. Springer
- Kossida T, Rigopoulos D, Katsambas A, Anderson RR (2012) Optimal tattoo removal in a single laser session based on the method of repeated exposures. J Am Acad Dermatol 66(2):271–277
- Kono T, Nozaki M, Chan HH, Sasaki K, Kwon SG (2001) Combined use of normal mode and Q- switched ruby lasers in the treatment of congenital melanocytic naevi. Br J Plast Surg 54(7):640–643
- Goldsmith LA, Katz SI, Gilchrest BA, Paller AS, Leffell DJ, Wolff K et al (2012) Fitzpatrick’s dermatology in general medicine. McGraw-Hill Professional, New York
- Textbook Compilation Committee in Korean Dermatological Association (2014) Text book of dermatology 6th edition (Korean). Daehanuihak, Seoul
- Hruza GJ, Dover JS, Flotte TJ, Goetschkes M, Watanabe S, Anderson RR (1991) Q-switched ruby laser irradiation of normal human skin. Histologic and ultrastructural findings. Arch Dermatol 127(12):1799–1805
- Mun JY, Jeong SY, Kim JH, Han SS, Kim IH (2011) A low fluence Q-switched Nd: YAG laser modifies the 3D structure of melanocyte and ultrastructure of melanosome by subcellular-selective photothermolysis. J Electron Microsc 60(1):11–18

