Bệnh tim mạch
Hội chứng Wellens: Ý nghĩa lâm sàng và các tiêu chuẩn chẩn đoán
Hội chứng Wellens: Ý nghĩa lâm sàng và các tiêu chuẩn chẩn đoán – Tải file PDF Tại đây.
Lược dịch: BS Phan Đức Tài
Hội chứng Wellens là một hội chứng lâm sàng đặc trưng bởi sóng T hai pha hoặc âm sâu trong V2-3, cộng với tiền sử đau ngực gần đây đã được giải quyết. Nó rất đặc hiệu cho chứng hẹp nghiêm trọng của động mạch vành liên thất trước (LAD).
Mô hình này thường xuất hiện ở trạng thái không đau – nó có thể bị che khuất trong các đợt đau ngực do thiếu máu cục bộ, khi có “Giả bình thường ” của sóng T trong V2-3
Hội chứng Wellens là một ví dụ minh chứng về lý do tại sao tất cả bệnh nhân có biểu hiện đau ngực phải được đo điện tâm đồ nối tiếp.
Ý nghĩa lâm sàng
- Bệnh nhân có thể hết đau vào thời điểm thực hiện điện tâm đồ và có men tim bình thường hoặc tăng ở mức tối thiểu. Tuy nhiên, họ có nguy cơ cực kỳ cao sẽ tiến triển thành Nhồi máu cơ tim trước rộng trong vài ngày đến vài tuần.
- Do hẹp LAD nghiêm trọng, những bệnh nhân này thường yêu cầu liệu pháp xâm lấn, điều trị nội khoa kém hiệu quả và có thể bị Nhồi máu cơ tim hoặc ngừng tim nếu làm stress test không thích hợp.
Tiêu chuẩn chẩn đoán
Rhinehart và cộng sự (2002) mô tả các tiêu chuẩn chẩn đoán sau cho hội chứng Wellens:
- Sóng T đảo ngược sâu hoặc sóng hai pha trong V2-3 (có thể kéo dài đến V1-6)
- Mầu điện tim được đo khi bệnh nhân không đau ngực
- Đẳng điện hoặc đoạn ST chênh lên tối thiểu (<1mm)
- Không có sóng Q trước tim
- Tiến triển sóng R trước tim được bảo tồn
- Tiền sử đau thắt ngực gần đây
- Các men tim huyết thanh bình thường hoặc tăng nhẹ
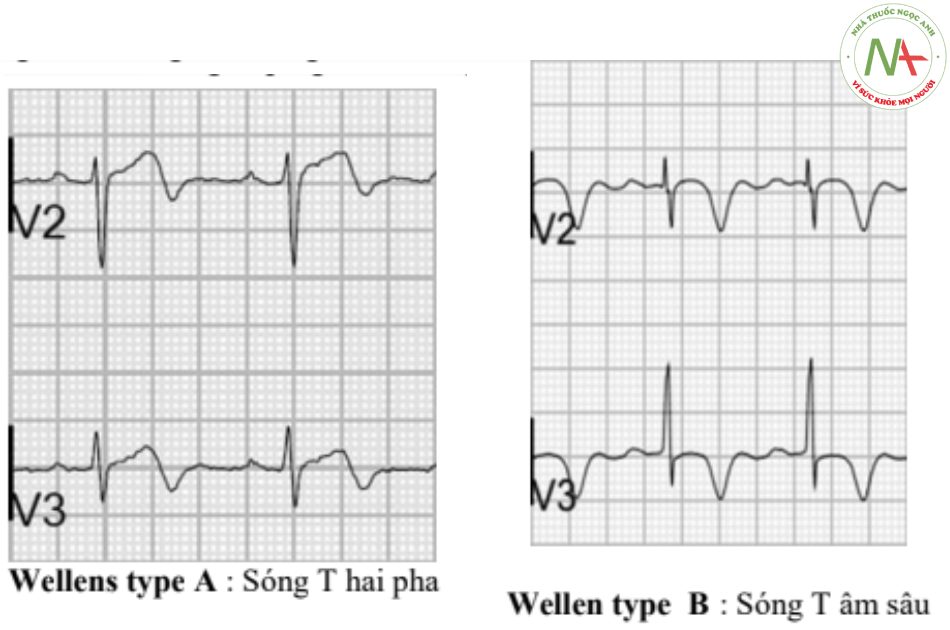
Có hai dạng bất thường sóng T trong hội chứng Wellens:
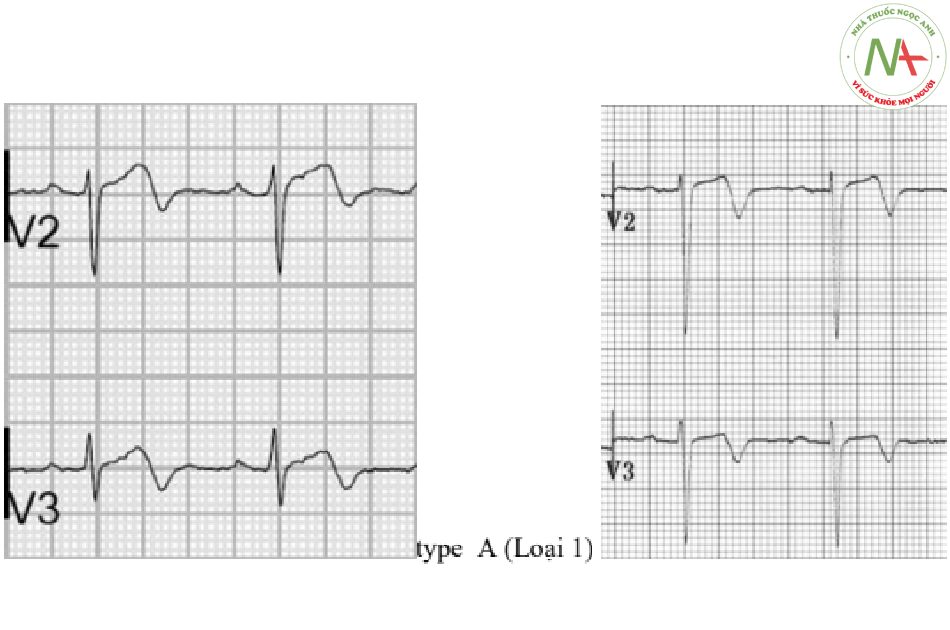
- Loại A – hai pha , Với pha đầu là một song dương,theo sau là pha âm (25% trường hợp)
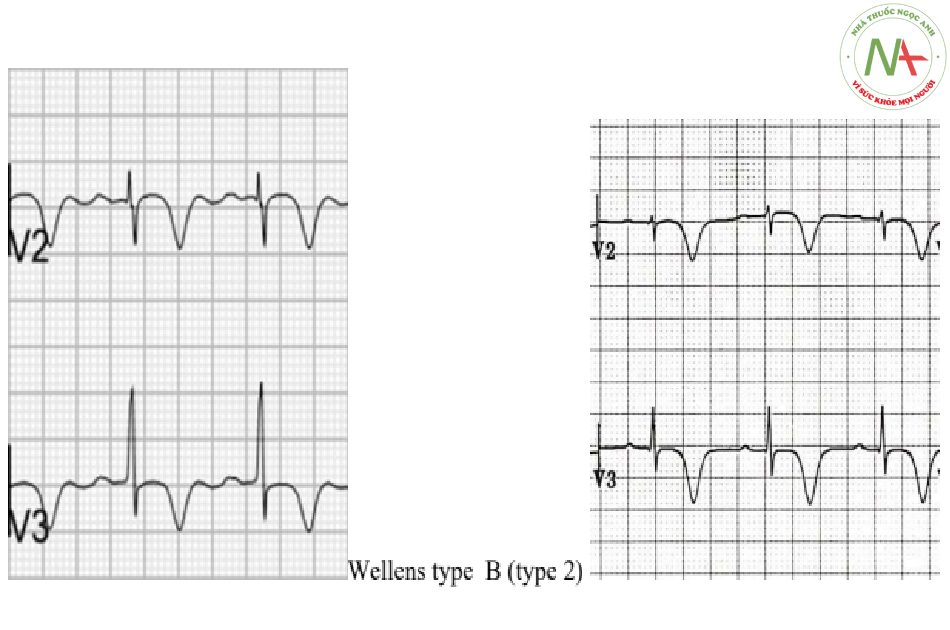
- Loại B – Đảo ngược sâu và đối xứng (75% trường hợp)
Những thay đổi của sóng T có thể phát triển theo thời gian từ type A đến type B.
Diễn biến đảo ngược sóng T [A đến D] sau tái tưới máu mạch vành trong tái tưới máu STEMI và trong hội chứng Wellens (NSTEMI). Được sửa đổi từ Smith et al. Sự phát triển của đảo ngược sóng T. Điện tâm đồ trong NMCT cấp, 2002
Hiểu các thay đổi của sóng T
Chuỗi sự kiện sau đây được cho là xảy ra ở những bệnh nhân mắc hội chứng Wellens:
- Sự tắc hoàn toàn đột ngột của LAD gây ra STEMI phía trước thoáng qua, gây ra đau ngực & vã mồ hôi. Giai đoạn này có thể không được ghi lại thành công trên bản ghi điện tâm đồ
- Tái tưới máu LAD (ví dụ như do ly giải cục máu đông tự phát hoặc aspirin trước khi nhập viện) dẫn đến giải quyết cơn đau ngực. ST chênh lên được cải thiện và sóng T trở thành sóng hai pha hoặc đảo ngược. Hình thái sóng T giống với những bệnh nhân tái s tưới máu sau PCI thành công
- Nếu động mạch vẫn thông, sóng T phát triển theo thời gian từ hai pha đến đảo ngược sâu
- Tuy nhiên, tưới máu mạch vành không ổn định và LAD có thể tắc lại bất cứ lúc nào. Nếu điều này xảy ra, dấu hiệu đầu tiên trên điện tâm đồ là sự bình thường hóa rõ ràng của sóng T – cái gọi là “ giả bình thường” . Sóng T chuyển từ hai pha / đảo ngược sang thẳng đứng và ưu thế. Đây là một dấu hiệu của STEMI siêu cấp và thường đi kèm với tái phát đau ngực, mặc dù những thay đổi về điện tâm đồ có thể báo trước các triệu chứng
- Nếu động mạch vẫn bị tắc, bệnh nhân hiện phát triển thành STEMI thành trước
- Ngoài ra, kiểu “vòng xoắn” có thể phát triển, với sự tái tưới máu không liên tục và tắc lại. Điều này sẽ biểu hiện dưới dạng các điện tâm đồ xen kẽ thể hiện các mẫu Wellens và giả bình thường / STEMI
Chuỗi sự kiện này không giới hạn ở các đạo trình trước – những thay đổi tương tự có thể thấy ở các đạo trình bên dưới hoặc bên, ví dụ với RCA hoặc tắc động mạch vành mũ.
Ngoài ra, sự kiện kích phát không nhất thiết phải là sự hình thành huyết khối – Hội chứng Wellens cũng có thể xảy ra ở các động mạch vành bình thường sau một đợt co thắt mạch, như trong trường hợp co thắt mạch do cocaine . Tuy nhiên, sẽ an toàn hơn nếu giả định tình huống xấu nhất (tức là hẹp LAD nghiêm trọng) và đưa bệnh nhân đi chụp mạch.
Lịch sử của Hội chứng Wellens
1979 – Gerson và cộng sự lần đầu tiên mô tả sự xuất hiện của sự đảo ngược sóng Udo gắng sức (sóng T đoạn cuối đảo ngược) trong các đạo trình trước tim ở những bệnh nhân bị thiếu máu cục bộ đoạn gần động mạch trái trước (LAD). 33/36 bệnh nhân (92%) với bất thường này có> 75% hẹp ở đoạn gần LAD.
1980 – Gerson đánh giá thêm về ‘đảo ngược sóng U lần này là lúc nghỉ ngơi, và phát hiện 24/27 (89%) bệnh nhân có kết quả điện tâm đồ có bằng chứng về LAD hoặc thiếu máu cục bộ nhánh Left main
1982 – De Zwaan, Wellens và cộng sự đã báo cáo một bất thường ECG tương tự mà không đề cập đến sóng U đảo ngược. Họ quan sát thấy rằng những bệnh nhân nhập viện vì đau thắt ngực không ổn định với phát hiện điện tâm đồ này có nguy cơ cao bị nhồi máu cơ tim.
Danh pháp ngữ nghĩa
Có sự nhầm lẫn trong tài liệu về việc đặt tên cho các dạng sóng T, với một số tác giả sử dụng Loại 1 (type A) cho sóng T hai pha và Loại 2 (Loại B) cho đảo ngược. Có thể sẽ tốt hơn nếu chỉ mô tả mô hình sóng T!
Mô tả gốc **
Các mẫu điện tâm đồ ở các đạo trình trước tim của bệnh nhân được báo cáo. type A được tìm thấy ở bốn bệnh nhân; type B , ở 22 bệnh nhân
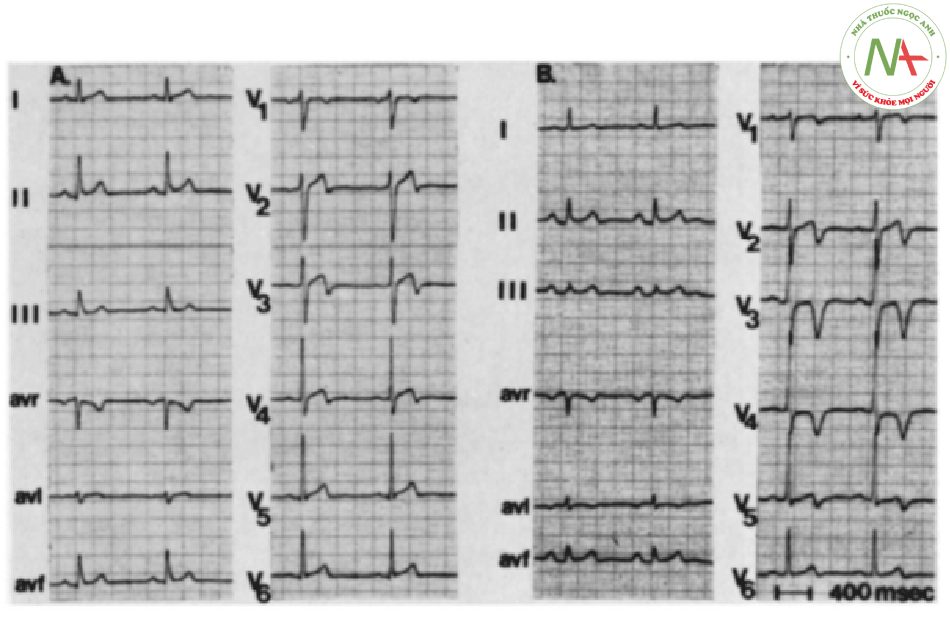
Phân loại các mẫu điện tâm đồ Wellens: de Zwaan C, Bar FW, Wellens HJ. Hình thái điện tâm đồ đặc trưng cho thấy mức đô hẹp nghiêm trọng cao ở đông mạch vành liên thất trước ở những bệnh nhân nhâp viện vì nhồi máu cơ tim sắp xảy ra . Am Heart J. 1982
Điện tâm đồ mẫu
ví dụ 1
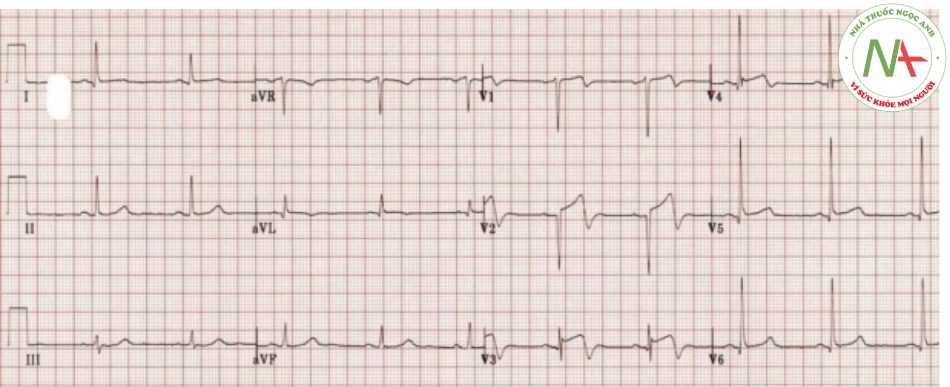
- Sóng T trước mặt hai pha pha dương trước, pha âm sau, nổi bât nhất trong V2-3
- ST chênh lên trước tim không đủ tiêu chuẩn stemi
- Tiến trình sóng R được bảo toàn (sóng R trong V3> 3mm)
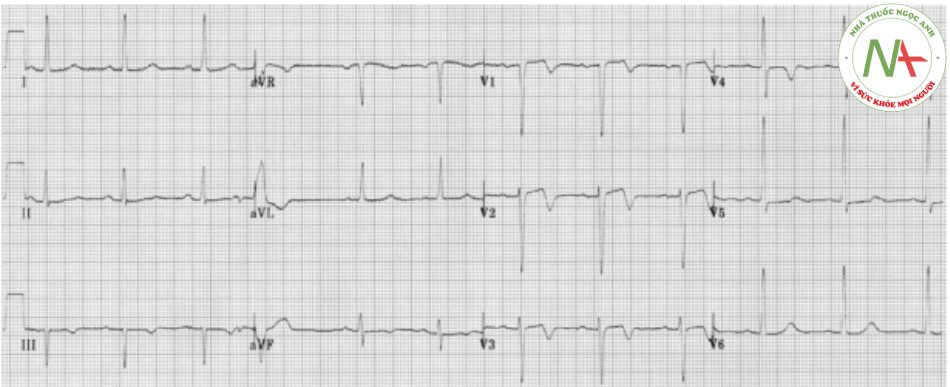
Ví dụ 2
- Sóng T hai pha trong V2-3 là đặc trưng của hội chứng Wellens
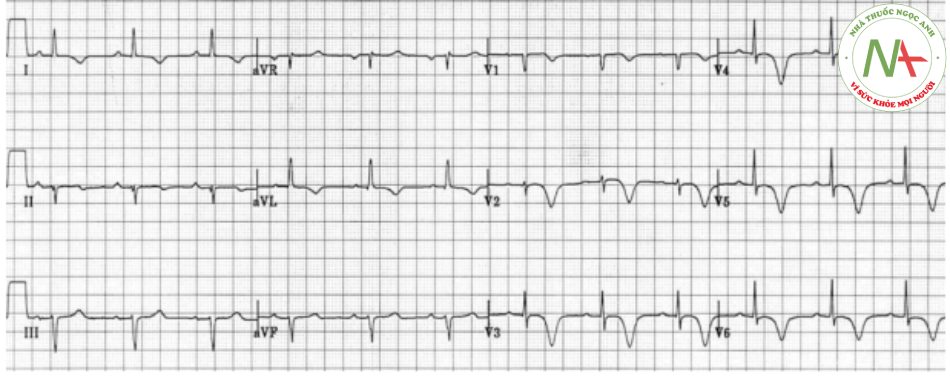
Ví dụ 3
- Có sự đảo ngược sóng T đối xứng, sâu trong suốt các đạo trình trước bên (V1-6, I, aVL)
Ví dụ 4
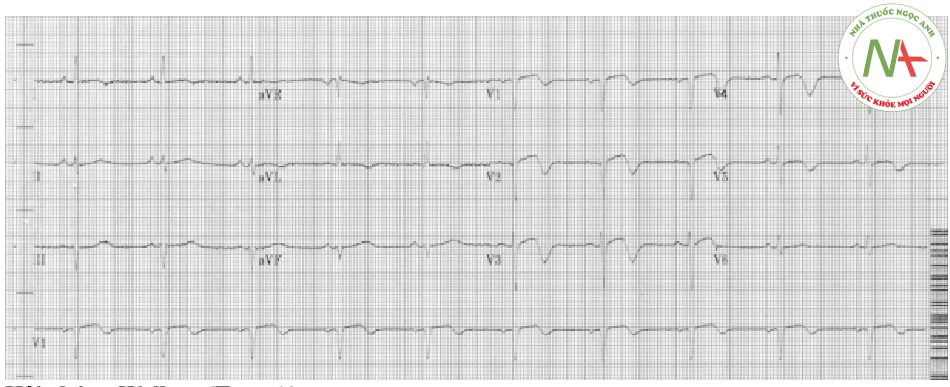
- Sóng T hai pha với ST chênh lên tối thiểu ở V1-5, phù hợp với hội chứng Wellens
- Bệnh nhân đã bị đau ngực do thiếu máu cục bộ ngay trước khi nhập viện và không đau tại thời điểm thực hiện điện tâm đồ.
Điện tâm đồ trước khi nhập viện từ ~ 15 phút trước đó cho thấy STEMI trước bên rõ ràng:
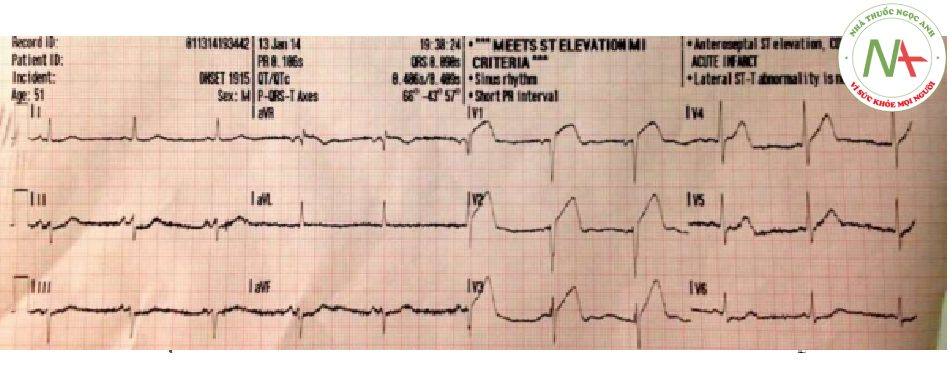
- Điện tâm đồ trước khi nhập viện này được thực hiện trong khi bệnh nhân vẫn còn triệu chứng đau ngực và vã mồ hôi
- Nó cho thấy các đặc điểm của STEMI trước bên, với ST chênh lên trước tim rõ rệt và có hình ảnh soi gương
- Việc giải quyết triệu chứng và chuyển đổi sang điện tâm đồ Wellens khi đến bệnh viện cho thấy sự tái tưới máu của LAD tự phát
Ví dụ 5
Loạt phim điện tâm đồ tuyệt vời này (do nhân viên y tế Andrew Bishop trình) cho thấy mô hình nói tái lặp của tắc LAD, tái tưới máu và tái tắc nghẽn ở một phụ nữ trung niên bị đau ngực.
Điện tâm đồ được trình bày theo thứ tự thời gian, trong khoảng thời gian 45 phút từ môi trường trước khi nhập viện đến phòng cath Lab:
(a) Bệnh nhân bị đau ngực và vã mồ hôi
- Điện tâm đồ cho thấy STEMI trước bên rõ ràng , với hình ảnh soi gương thành dưới
- Động mạch bị tắc tại điểm này
(b) Cơn đau được giải quyết
- Điện tâm đồ hiện cho thấy mẫu Wellens điển hình của sóng T hai pha trong V2-3, cộng với sự cải thiện ST chênh lên trước bên
- Điều này cho thấy sự tái tưới máu tự phát của LAD – tức là động mạch đã được mở lại
(c) Tái phát đau ngực và vã mồ hôi
- Khi cơn đau tái phát có hiện tượng giả bình thường hóa sóng T trước tim: sóng T hai pha trước đó đã trở nên thẳng đứng rõ rệt (= sóng T “hyperacute”)
- Sự bình thường hóa rõ ràng này của sóng T cho thấy sự tái tắc của động mạch LAD
(d) Các triệu chứng thiếu máu cục bộ đang diễn ra
- Sau khi tái tắc động mạch, có sự tiến triển thêm của các thay đổi ST trước bên, với sự phát triên STEMI trước vách
(e) Cải thiện các triệu chứng
- Một lần nữa có sự tái tưới máu của động mạch, chỉ là lần này các thay đổi ST chậm hơn để giải quyết
(f) Giờ không còn Đau
- Bây giờ sóng T đang bắt đầu trở lại hai pha (Mầu hàn A)
Ngay sau khi loạt ECG này được thực hiện, bệnh nhân này bị bắt giữ rung thất không thể khử rung tim. Cô được đặt NKQ, Máy CPR cơ học và được đưa đến phòng thí cath lab, nơi cô được phát hiện mắc chứng hẹp LAD đoạn gần 100%. Điều này đã được đặt stent, cô ấy đã được chuyển nhịp thành công và sau đó hồi phục thần kinh tốt!
Nhưng đây có phải là Wellens?
ECG này ban đầu được đăng như một ví dụ về hội chứng Wellens.Bạn nghĩ gì?
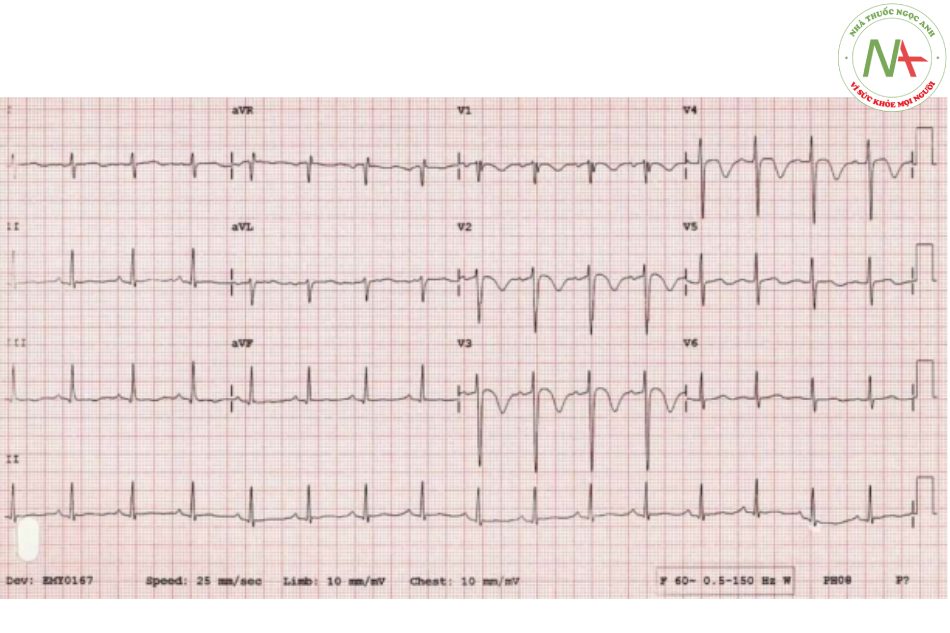
Trong khi sự đảo ngược sóng T ở V2-3 ở đây có thể biểu hiện hội chứng Wellens, sự hiện diện của sự đảo ngược sóng T liên quan ở đạo trình V1 và đạo trình III rất đặc hiệu để chẩn đoán thuyên tắc phổi.
Khi có sự đảo ngược sóng T trước tim bên phải, bác sĩ nên được nhắc nhở để tìm kiếm các đặc điểm điện tâm đồ khác gợi ý đến sự giãn thất phải, dịch chuyển điểm chuyển tiếp, lệch trục phải.
Các tính năng khác gợi ý về PE ở đây bao gồm:
- Nhịp tim nhanh (~ 100bpm)
- Trục sang phải (+90)
- Quay theo chiều kim đồng hồ – có sự dịch chuyển của điểm chuyển tiếp R / S sang V5-6
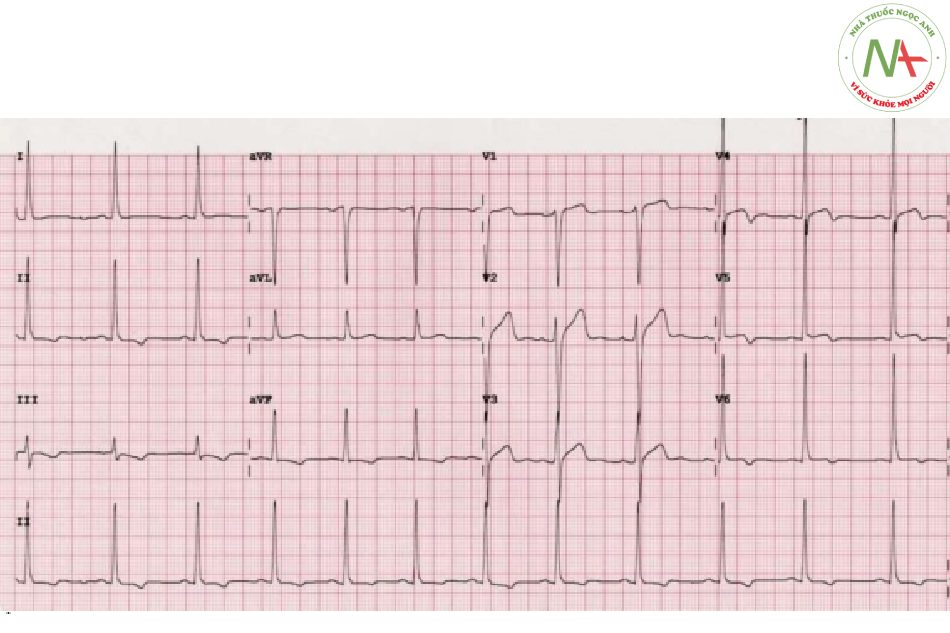
Đánh giá điện tâm đồ
- LVH theo tiêu chí điện thế (SV1 + RV6> 35mm)
- Mô hình của sóng T đảo ngược và hai pha khác với hội chứng Wellens, ảnh hưởng đến nhiều chuyển đạo (tức là bất kỳ chuyển đạo nào có sóng R cao) hơn là V2-3
- Trong trường hợp này, sóng T giống Wellens chỉ là một biến thể của sự bất thường tái cực (kiểu thất trái “căng”) được thấy với LVH
Mô hình này của sóng T thay đổi:
- Thường thấy nhất ở các đạo trình bên (V5-6, I, aVL)
- Thường xảy ra ở những bệnh nhân có điện thế QRS cao, ví dụ như do LVH, hoặc ở nam giới trẻ da đen bị tái cực sớm.

Bài viết rất hay và bổ ích cho các nhà lâm sàng, đề cập đến nhiều vấn đề liên quan!