Rifampicin

Danh pháp
Tên chung quốc tế
Tên danh pháp theo IUPAC
[(7S,9E,11S,12R,13S,14R,15R,16R,17S,18S,19E,21Z)-2,15,17,27,29-pentahydroxy-11-methoxy-3,7,12,14,16,18,22-heptamethyl-26-[(E)-(4-methylpiperazin-1-yl)iminomethyl]-6,23-dioxo-8,30-dioxa-24-azatetracyclo[23.3.1.14,7.05,28]triaconta-1(29),2,4,9,19,21,25,27-octaen-13-yl] acetate
Nhóm thuốc
Rifampicin thuộc nhóm kháng sinh nào? Kháng sinh đặc trị lao và phong
Mã ATC
J – Kháng khuẩn tác dụng toàn thân
J04 – Thuốc chống vi khuẩn Mycobacteria
J04A – Các thuốc khác điều trị lao
J04AB – Các kháng sinh
J04AB02 – Rifampicin
Mã UNII
VJT6J7R4TR
Mã CAS
13292-46-1
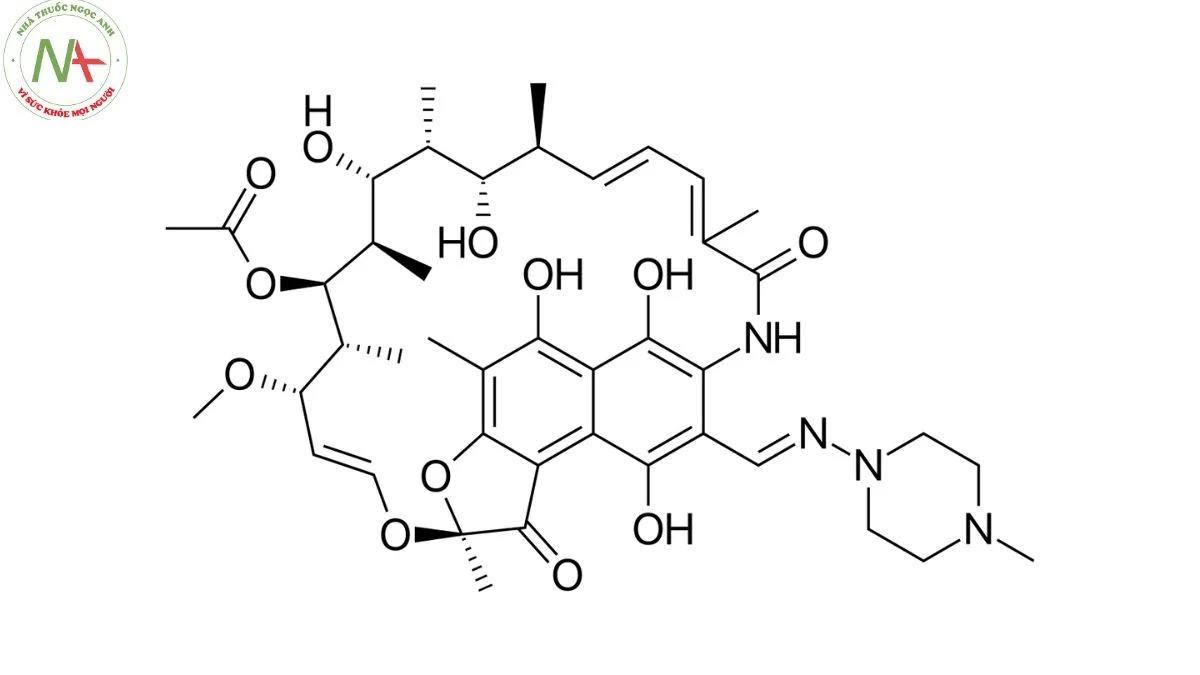
Cấu trúc phân tử
Công thức phân tử
C43H58N4O12
Phân tử lượng
822.9 g/mol
Cấu trúc phân tử
Rifampicin là một dẫn xuất của nhóm rifamycin. Nó là một N-iminopiperazine, một N-methylpiperazine, một hydrazone, một ketal tuần hoàn, một dẫn xuất bán tổng hợp và là dẫn xuất của rifamycins. Nó là một tautome của zwitterion rifampicin.
Các tính chất phân tử
Số liên kết hydro cho: 6
Số liên kết hydro nhận: 15
Số liên kết có thể xoay: 5
Diện tích bề mặt tôpô: 220Ų
Số lượng nguyên tử nặng: 59
Các tính chất đặc trưng
Điểm nóng chảy: 183°C
Điểm sôi: 1004.4±65.0 °C ở 760 mmHg
Tỷ trọng riêng: 1.3±0.1 g/cm3
Độ tan trong nước: 1400mg/L (25 °C)
Hằng số phân ly pKa: 1.7
Chu kì bán hủy: 3 – 5 giờ
Khả năng liên kết với Protein huyết tương: 80%
Dạng bào chế
Viên nang 500 mg, 300 mg và 150 mg, màu nâu đỏ.
Lọ 120 ml, nhũ dịch 1% để uống.
Lọ 600 mg dạng bột đông khô màu đỏ để pha tiêm, kèm ống 10 ml dung môi.
Độ ổn định và điều kiện bảo quản
Bột rifampicin để pha tiêm có màu nâu đỏ. Bảo quản ở nhiệt độ phòng, tránh nhiệt độ cao và ánh sáng. Dung dịch tiêm bảo quản được 24 giờ ở nhiệt độ phòng. Nhũ dịch 1% để uống bảo quản được 4 tuần ở nhiệt độ phòng hoặc tủ lạnh 2 – 8 oC. Viên nang nên bảo quản ở nơi khô ráo, ở nhiệt độ phòng.
Rifampicin dùng tiêm truyền có thể pha loãng tiếp trong dung dịch dextrose 5% hoặc trong dung dịch natri clorid 0,9%. Không được pha trong các dung dịch khác. Chỉ được tiêm truyền khi dung dịch trong suốt.
Nguồn gốc
Trong bức tranh hùng vĩ của rừng thông French Riviera năm 1957, một mẫu đất đã được chuyển đến phòng lab của Lepetit Pharmaceuticals tại Milan. Tại nơi này, sự tò mò của nhóm nghiên cứu do Piero Sensi và Maria Teresa Timbal lãnh đạo đã khám phá ra một loại vi khuẩn độc đáo. Thú vị thay, chính loại vi khuẩn này sản xuất ra một phân tử với khả năng kháng sinh đặc biệt.
Rifampicin và rifamycin? Được cảm hứng từ câu chuyện tội phạm Pháp “Rififi”, Sensi, Timbal cùng đội ngũ đã đặt tên cho những hợp chất này là “rifamycins”. Quá trình nghiên cứu và cải tiến sau đó đã cho ra đời một phân tử mới vào năm 1965, mang tên rifampicin, với hiệu suất tuyệt vời và tính ổn định cao. Cuối cùng, vào năm 1968, rifampicin đã chính thức ra mắt thị trường Ý và sau đó được FDA chấp thuận vào năm 1971.
Dược lý và cơ chế hoạt động
Rifampicin nhóm nào? Rifampicin, một dẫn xuất của rifamycin B, nổi tiếng với tính chất kháng khuẩn, đặc biệt là đối với vi khuẩn chủng Mycobacterium. Về cơ chế hoạt động, Rifampicin đặc biệt so với các kháng sinh thông thường. Tác dụng của rifampicin là ức chế enzym tổng hợp RNA phụ thuộc DNA của vi khuẩn Mycobacterium, tạo nên một kết hợp thuốc-enzym ổn định.
Khi ở nồng độ từ 0,005 đến 0,2 microgam/ml, thuốc này hiệu quả chống lại Mycobacterium tuberculosis. Trong cùng dòng, M. kansaii phản ứng với nồng độ từ 0,25 đến 1 microgam/ml, còn nhiều chủng khác như Mycobacterium scrofulaceum và Mycobacterium intracellulare thì cần đến nồng độ 4 microgam/ml.
Thú vị là Mycobacterium fortuitum trở nên vô cùng kháng lại rifampicin. Tuy nhiên, thuốc này còn có khả năng tăng cường hoạt động kháng sinh của streptomycin và isoniazid trong khi không ảnh hưởng tới ethambutol.
Không chỉ hiệu quả với Mycobacterium, rifampicin còn là một kháng sinh có phạm vi rộng lớn, kháng nhiều loại vi khuẩn Gram dương và Gram âm. Ví dụ như E. coli và Klebsiella đều dễ bị thuốc này tác động. Đặc biệt, Staphylococcus aureus và Staphylococcus coagulase đều phản ứng mạnh mẽ với nồng độ từ 3 đến 12 nanogam/ml. Thậm chí, thuốc còn hiệu quả với Neisseria meningitidis và Haemophilus influenzae ở nồng độ 0,1 – 0,8 microgam/ml.
Ngoài ra, rifampicin còn làm chậm sự phát triển của nhiều chủng Legionella trong môi trường thí nghiệm và mô hình động vật. Tuy nhiên, thuốc không quá hiệu quả đối với một số Enterobacteriaceae kháng thuốc và cầu khuẩn ruột.
Kháng thuốc
Vi khuẩn, nhất là chủng Mycobacterium, có khả năng phát triển sự kháng lại thuốc một cách nhanh chóng in vitro qua một quá trình đột biến. Vì vậy, việc chỉ dùng một loại thuốc trong việc điều trị bệnh lao không được khuyến nghị. Thay vào đó, việc kết hợp nhiều loại thuốc là lựa chọn tối ưu.
Trong quá khứ, Rifampicin đã được áp dụng trong điều trị đơn độc ngắn hạn – không vượt quá 2 ngày – để phòng ngừa viêm màng não từ vi khuẩn não mô cầu. Tuy nhiên, một số trường hợp bất thành đã xuất hiện, liên quan đến vi khuẩn kháng thuốc sau chỉ 2 ngày điều trị.
Dù Rifampicin không tạo sự kháng chéo với các kháng sinh và thuốc trị lao khác, chúng ta phải cẩn trọng với sự xuất hiện nhanh chóng của chủng kháng thuốc, đặc biệt khi thuốc được dùng đơn độc hoặc bị lạm dụng. Tại Việt Nam, tình hình bệnh lao kháng thuốc đang ở mức báo động, yêu cầu sự tuân thủ nghiêm ngặt các hướng dẫn điều trị chính xác cho bệnh lao.
Ứng dụng trong y học
Điều trị bệnh lao: Rifampicin được sử dụng để chữa tất cả các dạng lao, bao gồm lao màng não. Để phòng ngừa sự kháng thuốc từ trực khuẩn đột biến, thuốc thường được kết hợp với các thuốc khác như isoniazid, pyrazinamid, ethambutol và streptomycin.
Điều trị phong: Trong trường hợp phong ít vi khuẩn, phác đồ điều trị hai thuốc đồng thời bao gồm rifampicin và dapson. Đối với phong nhiều vi khuẩn, phác đồ ba thuốc sẽ kết hợp rifampicin, dapson và clofazimin.
Phòng viêm màng não: Rifampicin có hiệu quả trong việc phòng ngừa viêm màng não gây ra bởi Haemophilus influenzae và Neisseria meningitidis, đặc biệt khi tiếp xúc trực tiếp với những người mắc bệnh từ hai vi khuẩn này.
Điều trị nhiễm khuẩn: Thuốc này cũng có khả năng chữa trị nhiễm khuẩn nặng từ các chủng Staphylococcus, kể cả chủng kháng methicillin và đa kháng. Trong trường hợp nhiễm Mycobacterium không điển hình (như M. avium) ở bệnh nhân AIDS, việc kết hợp rifampicin với các thuốc kháng khuẩn khác là cần thiết, tương tự như trong điều trị lao.
Dược động học
Hấp thu
Rifampicin sau khi uống nhanh chóng được hấp thu từ hệ tiêu hóa. Với liều 600 mg, chỉ cần 2 – 4 giờ, thuốc đã đạt nồng độ cao nhất trong huyết tương, khoảng 7 – 9 microgam/ml. Tuy nhiên, việc ăn uống có thể làm trì hoãn và giảm khả năng hấp thu của thuốc.
Phân bố
Rifampicin dễ dàng kết nối với protein trong huyết tương, với tỷ lệ lên tới 80%. Thuốc có khả năng lan tỏa rộng khắp cơ thể, thậm chí đi sâu vào dịch não tủy khi màng não gặp viêm. Thuốc cũng có thể qua nhau thai và chuyển vào sữa mẹ. Tổng thể tích phân bố là khoảng 1,6 ± 0,2 lít/kg.
Chuyển hóa
Phần lớn quá trình chuyển hóa của Rifampicin diễn ra ở gan, nơi thuốc bị khử acetyl thành dạng chất chuyển hóa vẫn giữ hoạt tính (25-O-desacetyl- rifampicin). Ngoài ra, còn có một số chất chuyển hóa khác như rifampin quinon, desacetyl-rifampin quinon và 3-formyl-rifampin.
Thải trừ
Hầu hết Rifampicin được loại bỏ khỏi cơ thể qua mật và phân, và một phần nhỏ qua nước tiểu. Khoảng 60 – 65% liều thuốc được loại qua phân, trong khi chỉ có 10% được bài tiết qua nước tiểu dưới dạng nguyên chất. 15% là các chất chuyển hóa hoạt động và 7% là dẫn xuất 3-formyl không hoạt động.
Ban đầu, nửa đời của Rifampicin là 3 – 5 giờ. Khi sử dụng liên tục, nửa đời thuốc sẽ giảm xuống còn 2 – 3 giờ. Đối với những người mắc bệnh suy gan, nửa đời của thuốc sẽ kéo dài hơn.
Độc tính ở người
Tác dụng phụ của rifampicin khi dùng quá liều, người bệnh có thể nhanh chóng cảm thấy buồn nôn, nôn mửa và mất ý thức. Thêm vào đó, họ có thể phát hiện da và các chất lỏng của cơ thể như nước tiểu, mồ hôi, nước bọt, nước mắt và phân chuyển sang màu đỏ nâu hoặc cam, mức độ màu sắc phụ thuộc vào lượng thuốc đã dùng.
Quá liều cũng có thể khiến gan to ra và gây đau. Da có thể biến đổi màu sắc, trở nên vàng sậm. Nồng độ bilirubin toàn phần và trực tiếp trong cơ thể có thể tăng, đặc biệt là khi dùng thuốc ở liều quá cao.
Hiện nay, các tác động của thuốc đối với hệ tạo máu, cân bằng điện giải và cân bằng acid-base vẫn còn là một điều chưa được làm sáng tỏ.
Tính an toàn
Khi sử dụng Rifampicin cho phụ nữ trong 3 tháng cuối thai kỳ, nguy cơ xuất huyết có thể tăng lên do sự giảm prothrombin trong máu ở cả bà mẹ và trẻ mới sinh. Để phòng chống tình trạng này, nên bổ sung vitamin K cho phụ nữ trong giai đoạn này, sau khi sinh và cho cả trẻ sơ sinh.
Thực nghiệm trên động vật đã chỉ ra rằng Rifampicin có thể gây ra các biến đổi ở xương. Do đó, việc quyết định sử dụng Rifampicin cho phụ nữ mang thai cần được thực hiện sau khi cân nhắc kỹ lưỡng giữa lợi ích và nguy cơ.
Mặc dù Rifampicin có thể được tìm thấy trong sữa mẹ, nguy cơ đối với trẻ con gần như không xảy ra.
Tương tác với thuốc khác
Rifampicin, khi tương tác với các thuốc khác, thường xuất phát từ khả năng kích thích enzyme của nó. Cụ thể, chỉ với liều 600 mg/ngày, tác dụng kích thích enzyme này có thể xảy ra, tiến triển sau vài ngày, đạt đỉnh sau khoảng 3 tuần và kéo dài từ 1 đến 4 tuần sau khi ngừng thuốc.
Do kích thích enzyme cytochrom P450, Rifampicin làm gia tăng quá trình chuyển hóa và bài tiết, từ đó giảm hiệu quả của một số thuốc khi được sử dụng đồng thời.
Các thuốc không nên kết hợp với Rifampicin bao gồm: (Chống chỉ định của rifampicin)
- Thuốc kháng protease như Amprenavir, indinavir và các loại khác: Rifampicin làm giảm hiệu quả của chúng do tăng quá trình chuyển hóa ở gan.
- Thuốc như isradipin, nifedipin và nimodipin nên tránh kết hợp.
Có một số thuốc khác, khi sử dụng cùng Rifampicin, cần điều chỉnh liều lượng, ví dụ như viên tránh thai, ciclosporin, diazepam và nhiều loại thuốc khác. Đồng thời, một số thuốc có thể giảm hiệu quả hấp thu của Rifampicin, như các loại kháng acid và bentonit. Để khắc phục, người dùng nên cách liều dùng giữa chúng và Rifampicin từ 8 đến 12 giờ.
Lưu ý rằng việc kết hợp isoniazid hoặc thuốc có độc tính với gan cùng Rifampicin có thể tăng nguy cơ độc hại cho gan, đặc biệt ở những người có tình trạng suy gan.
Lưu ý khi sử dụng Rifampicin
Khi tiếp tục điều trị với Rifampicin sau một thời gian dừng, bắt đầu với liều nhẹ 150 mg/ngày và tăng dần mỗi ngày thêm 150 mg cho đến khi đạt liều phản ứng mong muốn.
Quan sát chức năng thận và huyết học thường xuyên. Đối với người bệnh có tình trạng suy gan, cần theo dõi chức năng gan trong quá trình điều trị. Rifampicin có khả năng kích thích enzyme, nên cần cảnh giác khi dùng cho người có rối loạn chuyển hóa porphyrin tiềm tàng.
Do trẻ sơ sinh và trẻ đẻ non chưa có hệ thống enzyme hoàn chỉnh, chỉ sử dụng Rifampicin khi thực sự cần thiết. Khi kết hợp với isoniazid và pyrazinamid, việc sử dụng có thể gia tăng độc tính gan. Cần cân nhắc lợi ích và rủi ro.
Thông báo cho bệnh nhân về việc Rifampicin có thể làm thay đổi màu của phân, nước tiểu và các dịch khác trong cơ thể sang màu đỏ, để tránh hoang mang. Kính áp tròng có thể thay đổi màu vĩnh viễn.
Để đạt hiệu suất tốt nhất, uống Rifampicin khi đói kèm với một cốc nước lớn. Nếu gặp vấn đề về tiêu hóa, có thể uống sau bữa ăn.
Chỉ tiêm hoặc truyền qua tĩnh mạch và chú ý không để thuốc thoát ra ngoài. Tránh tiêm vào bắp hoặc dưới da. Việc tiêm chỉ dành cho các trường hợp nặng hoặc khi không thể dùng thuốc qua đường uống.
Đối với dung dịch truyền tĩnh mạch: Pha 600 mg thuốc trong 10 ml dung môi, sau đó trộn với 500 ml dung dịch dextrose 5% hoặc dung dịch natri clorid 0,9% và truyền chậm trong vòng 3 giờ. Ngoài ra, có thể pha thuốc trong 100 ml dung dịch dextrose 5% và truyền trong 30 phút.
Rắc rifampicin vào vết thương có thể gây ra phản ứng dị ứng nguy hiểm và sốc phản vệ. Hơn nữa, bột khô trên vết thương làm giảm hiệu quả chống nhiễm khuẩn và tạo lớp vỏ khô cản trở sự hồi phục, làm chậm quá trình lành thương và hạn chế sự phục hồi của da.
Một vài nghiên cứu của Rifampicin trong Y học
Điều trị Nhiễm trùng lao tiềm ẩn: Phân tích tổng hợp mạng được cập nhật
Bối cảnh: Điều trị nhiễm trùng bệnh lao tiềm ẩn (LTBI) là một phần quan trọng trong việc kiểm soát bệnh lao (TB) và nghiên cứu này cập nhật phân tích tổng hợp mạng lưới trước đây về các lựa chọn điều trị LTBI tốt nhất để cung cấp thông tin cho hành động y tế công cộng và quản lý LTBI theo chương trình.
Mục đích: Đánh giá so sánh hiệu quả và tác hại của các phác đồ điều trị LTBI nhằm ngăn ngừa bệnh lao hoạt động ở người lớn và trẻ em.
Nguồn dữ liệu: PubMed, Embase và Web of Science từ khi lập chỉ mục đến ngày 8 tháng 5 năm 2017; đăng ký thử nghiệm lâm sàng; và tóm tắt hội thảo. Không có hạn chế về ngôn ngữ.
Lựa chọn nghiên cứu: Các thử nghiệm ngẫu nhiên có đối chứng nhằm đánh giá các phương pháp điều trị LTBI ở người và ghi lại ít nhất 1 trong 2 kết quả được xác định trước (độc tính trên gan và phòng ngừa bệnh lao hoạt động).
Trích xuất dữ liệu: 2 nhà điều tra trích xuất dữ liệu độc lập từ các nghiên cứu đủ điều kiện và đánh giá chất lượng nghiên cứu theo một quy trình chuẩn.
Tổng hợp dữ liệu: Phân tích tổng hợp mạng lưới của 8 nghiên cứu mới và 53 nghiên cứu trước đây đã chỉ ra rằng chế độ điều trị bằng isoniazid trong 6 tháng (tỷ lệ chênh lệch [OR], 0,65 [khoảng tin cậy 95% {CrI}, 0,50 đến 0,83]) hoặc 12 đến 72 tháng (OR, 0,50 [CrI, 0,41 đến 0,62]), phác đồ chỉ dùng rifampicin (OR, 0,41 [CrI, 0,19 đến 0,85]), phác đồ rifampicin-isoniazid từ 3 đến 4 tháng (OR, 0,53 [CrI, 0,36 đến 0,78] ), phác đồ rifampicin-isoniazid-pyrazinamide (OR, 0,35 [CrI, 0,19 đến 0,61]) và phác đồ rifampicin-pyrazinamide (OR, 0,53 [CrI, 0,33 đến 0,84]) có hiệu quả so với giả dược.
Có bằng chứng về hiệu quả của phác đồ rifapentine-isoniazid hàng tuần so với không điều trị (OR, 0,36 [CrI, 0,18 đến 0,73]). Không có bằng chứng thuyết phục nào cho thấy tình trạng HIV làm thay đổi hiệu quả điều trị.
Hạn chế: Bằng chứng còn ít trong nhiều so sánh và kết quả nhiễm độc gan, đồng thời nguy cơ sai lệch cao hoặc chưa được biết đến trong nhiều nghiên cứu.
Kết luận: Có bằng chứng về hiệu quả và độ an toàn của liệu pháp đơn trị liệu bằng isoniazid trong 6 tháng, đơn trị liệu bằng rifampicin và liệu pháp kết hợp với liệu pháp isoniazid và rifampicin trong 3 đến 4 tháng.
Tài liệu tham khảo
- Drugbank, Rifampicin, truy cập ngày 19 tháng 9 năm 2023.
- Pubchem, Rifampicin, truy cập ngày 19 tháng 9 năm 2023.
- Zenner, D., Beer, N., Harris, R. J., Lipman, M. C., Stagg, H. R., & van der Werf, M. J. (2017). Treatment of Latent Tuberculosis Infection: An Updated Network Meta-analysis. Annals of internal medicine, 167(4), 248–255. https://doi.org/10.7326/M17-0609
- Bộ Y Tế (2012), Dược thư quốc gia Việt Nam, Nhà xuất bản Y học, Hà Nội
Xuất xứ: Pháp
Xuất xứ: Việt Nam
Xuất xứ: Việt Nam
Xuất xứ: Việt Nam
Xuất xứ: Việt Nam
Xuất xứ: Việt Nam
Xuất xứ: Ấn Độ