Bệnh sản phụ khoa
Xác định động mạch dưới đòn phải lạc chỗ (ARSA) trên siêu âm thai
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Biên dịch: Bs Vũ Tài
nhathuocngocanh.com – Tải file PDF bài viết Xác định động mạch dưới đòn phải lạc chỗ (ARSA) trên siêu âm thai TẠI ĐÂY.
CÁC ĐIỂM CHÍNH
- ARSA được phát hiện tốt nhất ở mặt cắt ba mạch máu-khí quản trong Doppler màu.
- ARSA thường chạy sau khí quản và thực quản từ bên ngực sau trái đến cánh tay phải.
- ARSA là một tình trạng thường gặp, thấy ở khoảng 1,5% dân số chung và được coi là một biến thể bình thường.
- ARSA thường liên quan với trisomy 21 (14%-20%) và các bất thường nhiễm sắc thể khác.
- ARSA, khi kết hợp với các dị tật tim khác, sẽ làm tăng nguy cơ lệch bội nhiễm sắc thể, đặc biệt vi mất đoạn 22ql 1.2 và trisomy 21.
- Trong ARSA đơn độc, mối liên quan với trisomy 21 là yếu, và phát hiện này được phân loại tốt hơn như một soft marker cho hội chứng Down.
Định nghĩa, phổ bệnh và tỷ lệ mắc mới
Cung động mạch chủ bên trái với ARSA là bất thường hoặc biến thể phổ biến nhất của cung động mạch chủ, xảy ra ở 0,5% đến 1,4% dân số bình thường (28-31). Trong khi ở tình trạng bình thường, cung động mạch chủ bên trái cho ra 3 mạch máu, ở tình trạng này, 4 mạch máu phát sinh từ cung động mạch chủ theo trình tự từ gần đến xa như sau: động mạch cảnh chung phải, động mạch cảnh chung trái, động mạch cảnh trái, động mạch dưới đòn và ARSA (29,32). ARSA xuất phát từ phần xa của cung động mạch chủ và đi từ bên trái của ngực trên, sau thực quản và khí quản, đến cánh tay trên bên phải. Mạch máu lạc chỗ này còn được gọi là động mạch dưới đòn phải sau thực quản. Động mạch Lusoria là một thuật ngữ khác được dùng trong quá khứ cho ARSA. Nguồn gốc phôi thai của ARSA đã được thảo luận trước đó trong phần “Cung động mạch chủ bên trái với động mạch dưới đòn phải lạc chỗ.”
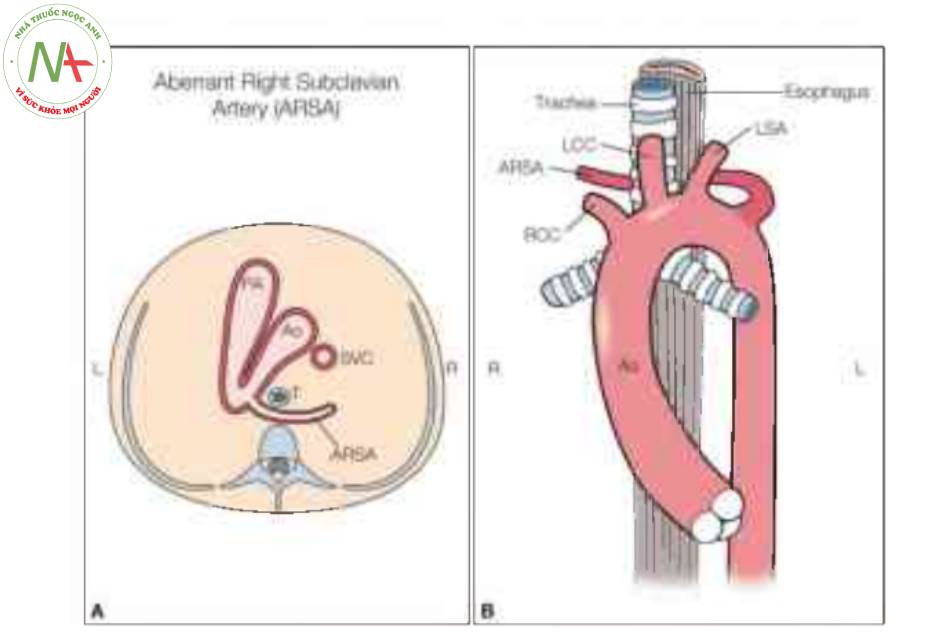
Lưu ý (A, B) đường đi của ARSA, sau khí quản (T) và thực quản và về phía cánh tay phải. Ao, động mạch chủ; L, trái; LCC, động mạch cảnh chung trái; LSA, động mạch dưới đòn trái; PA, động mạch phổi; R, phải; RCC, động mạch cảnh chung phải; svc, tĩnh mạch chủ trên.
Các phát hiện trên siêu âm
Thang xám và Doppler màu
ARSA là một phát hiện phổ biến và có thể được coi là một biến thể bình thường. Hình ảnh ARSA thường không thấy trên thang xám 2D, mà thấy trên Doppler màu, khi nghi ngờ ARSA (Hình 39.28 và 39.29). Mặt cắt ba mạch máu-khí quản là mặt cắt tối ưu nhất cho chẩn đoán, trong đó ARSA được thấy xuất phát từ điểm nối của cung động mạch chủ và ống động mạch, với đường đi sau khí quản hướng về phía xương đòn và vai phải (Hình 39.28 và 39.29). Trên hình ảnh siêu âm Doppler màu, ARSA được thấy khi giảm vận tốc màu xuống khoảng 10 đến 15 cm/giây (29,32). Khi giảm vận tốc, tĩnh mạch đơn đổ vào tĩnh mạch chủ trên có thể giống ARSA. Do đó, khi nghi ngờ ARSA, cần xác nhận sự hiện diện của nó bằng cách chứng minh dòng chảy động mạch trên Doppler phổ (31).
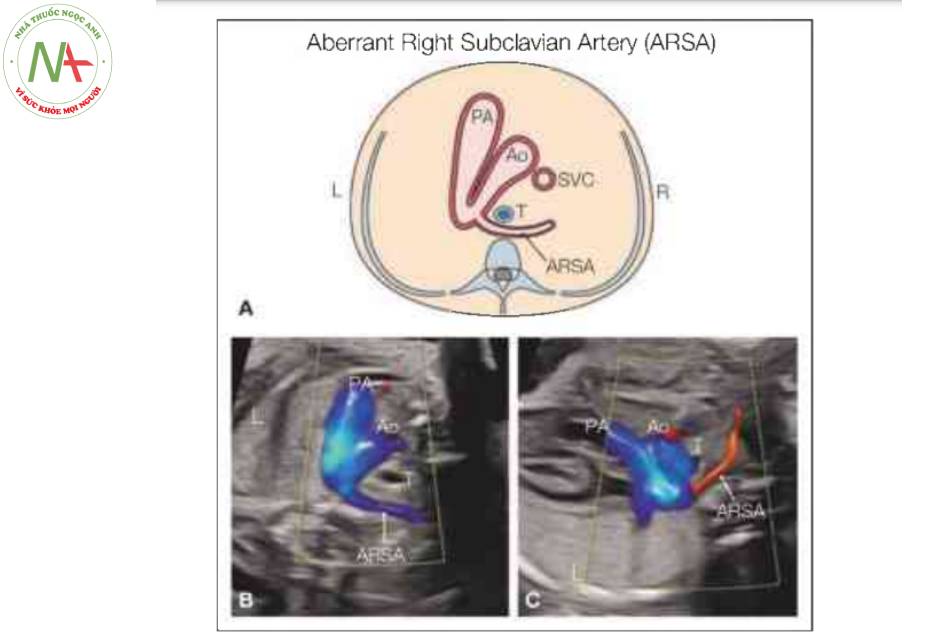
Lưu ý (A-C) đường đi của ARSA, sau khí quản (T) và thực quản và hướng về phía cánh tay phải. Tùy thuộc vào tư thế của thai nhi, góc tới của chùm sóng siêu âm sẽ thấy dòng máu có màu xanh lam (B) hoặc màu đỏ (C). Tốt nhất là giảm thang vận tốc của Doppler màu để thấy được ARSA nhỏ sau khí quản. Ao, động mạch chủ; L, trái; PA, động mạch phổi; R, phải.
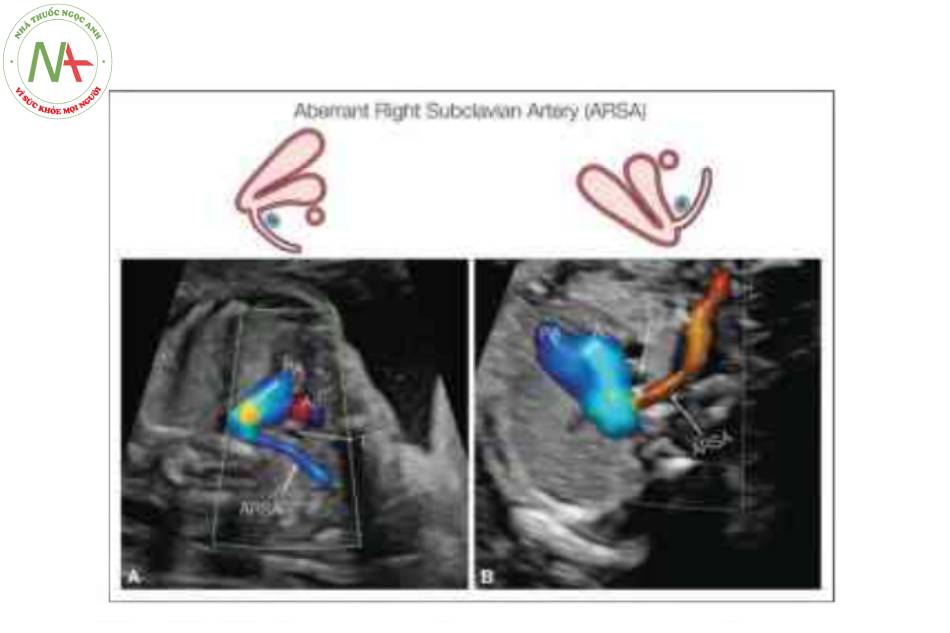
ARSA được xác định với đường đi của nó nằm sau khí quản (T) hướng về phía cánh tay phải. Ở thai nhi A, cánh tay phải ở sau và ARSA có màu xanh lam, và ở thai nhi B, cánh tay phải ở trước và đường đi của ARSA có màu đỏ. Các hình vẽ giản đồ tương ứng cũng được hiển thị. Ao, động mạch chủ; L, trái; PA, động mạch phổi.
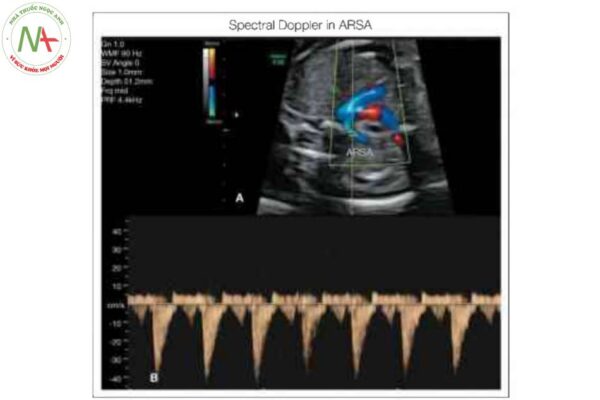
Trong những trường hợp nghi ngờ, Doppler phổ rất hữu ích trong việc phân biệt với tĩnh mạch đơn liền kề. Xem văn bản để biết chi tiết.
Thai sớm
ARSA có thể được thấy ở tuổi thai sớm khi siêu âm từ 11 đến 14 tuần tuổi (31,33) và có thể thấy hình ảnh ARSA rõ hơn đáng kể khi siêu âm thai qua ngả âm đạo.
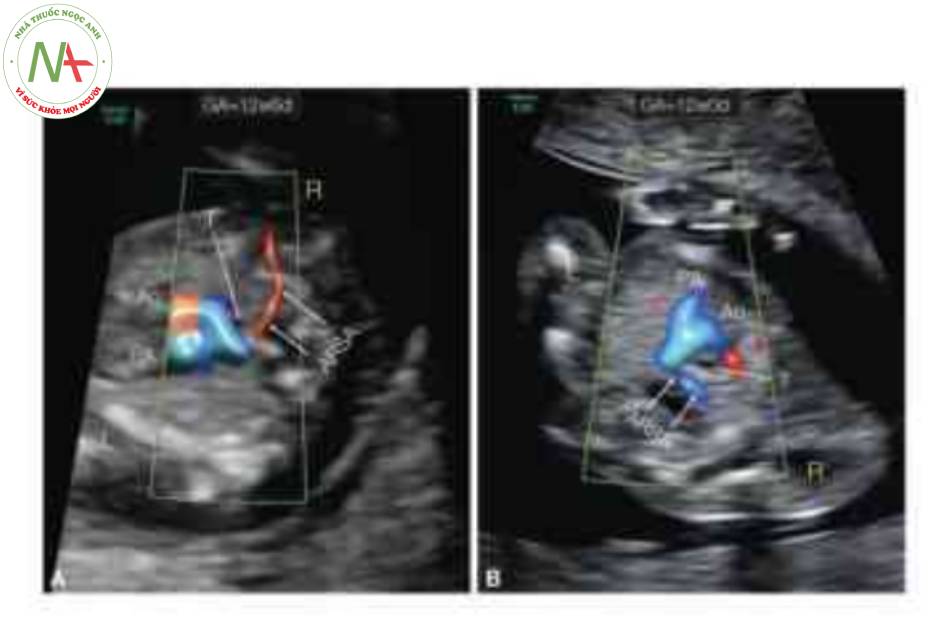
Ở thai nhi A, cánh tay phải ở trước và ARSA có màu đỏ, và ở thai nhi B, cánh tay phải ở sau và ARSA có màu xanh lam. Ao, động mạch chủ; L, trái; PA, động mạch phổi; R, phải; T, khí quản.
Siêu âm 3D
Theo kinh nghiệm của chúng tôi, siêu âm 3D giúp ích ở chế độ hiển thị đa mặt cắt, cho phép lấy được mặt cắt lý tưởng cho thấy đường đi của ARSA. Tuy nhiên, trong hầu hết các trường hợp, Doppler màu là đủ để chẩn đoán. Áp dụng các thuật toán xử lý sau như chế độ cơ thể cơ thể trong suốt hoặc B-flow có thể giúp xác định ARSA và phân biệt nó với tĩnh mạch đơn.
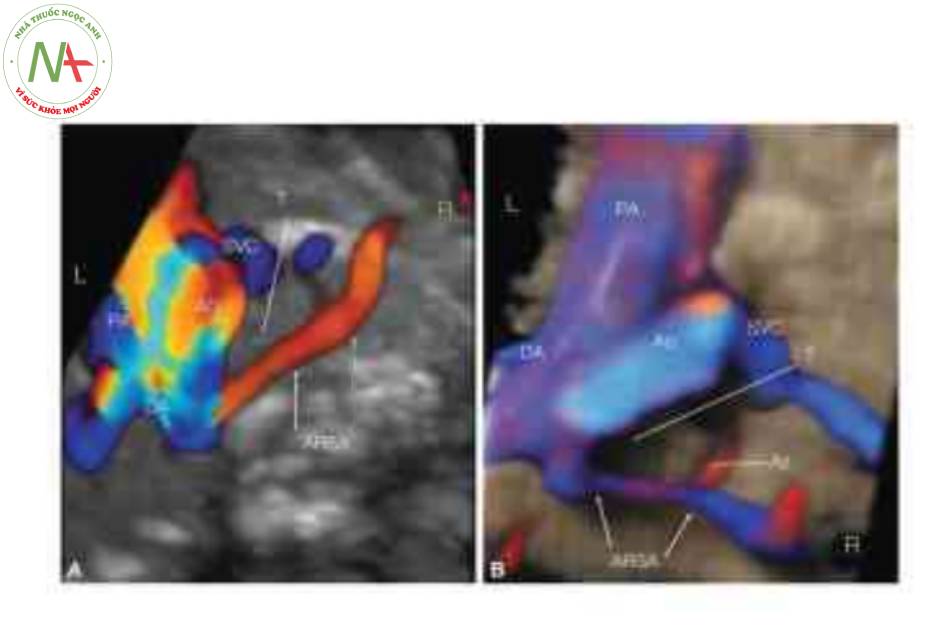
Lưu ý rằng hướng đi của ARSA ở thai nhi A là hướng lên (màu đỏ) và ở thai nhi B là hướng xuống (màu xanh lam) về phía cánh tay phải. Lưu ý ở thai nhi B, đường đi của cung tĩnh mạch đơn (Az), dưới ARSA và hướng về phía tĩnh mạch chủ trên (SVC). Ao, động mạch chủ; DA, ống động mạch; L, trái; PA, động mạch phổi; R, phải.
Các phát hiện liên quan đến tim và ngoài tim
Trong một nghiên cứu bao gồm 4102 mẫu bệnh phẩm bệnh lý CHD, ARSA được xác định ở 128 trường hợp, trong đó 11 trường hợp đơn độc và 117 trường hợp kèm theo dị tật tim, chủ yếu là bất thường thân nón (28). Sự kết hợp ARSA với bất thường thân nón làm tăng nguy cơ, chủ yếu là vi mất đoạn 22q 11.2 (22) nhưng cũng tăng đối với các tình trạng hội chứng khác.
Mối liên quan của ARSA với trisomy 21 đã được báo cáo trong các tài liệu nhi khoa (3,34). ARSA ở thai nhi trisomy 21 được báo cáo đầu tiên bởi Chaoui và cộng sự. (29), và sau đó, một vài nghiên cứu cho thấy mối liên quan của ARSA với thai nhi trisomy 21 dao động từ 14% đến 30% (30-33,35-38). Trong hầu hết các trường hợp được phát hiện, các dấu hiệu khác của trisomy 21 được ghi nhận trên siêu âm, chẳng hạn như nốt tăng âm trong tim, không có xương mũi, độ mờ da gáy dày,w. ARSA cũng có thể được phát hiện trong các thể lệch bội khác, bao gồm trisomy 18, trisomy 13, hội chứng Turner, vi mất đoạn 22qll.2, vi lặp đoạn 22ql 1.2, mất đoạn 4p-, và w (31,39). Điều quan trọng cần lưu ý, ARSA có thể là một phát hiện đơn độc mà không có bất kỳ dị tật liên quan đến tim hoặc ngoài tim nào.
Trong một tổng quan hệ thống và phân tích gộp các tài liệu về chủ đề này, tỷ lệ ARSA ở thai nhi đẳng bội là 1,02%, trong khi ở hội chứng Down là 23,64% (28). Hơn 20% thai nhi ARSA, có liên quan với các bất thường khác, nhưng ARSA dường như là một marker độc lập và là một yếu tố nguy cơ đáng kể của trisomy 21 (36). Động mạch dưới đòn phải có hướng đi bình thường dường như là một marker bảo vệ quan trọng đối với trisomy 21 (36). Các tác giả của nghiên cứu này kết luận rằng không có đủ bằng chứng để khuyến nghị làm nhiễm sắc thể đồ thai nhi trong các trường họp ARSA đơn độc, nhưng nếu nguy cơ nền của bệnh nhân cao hơn hoặc có thêm các marker khác, khuyến khích làm nhiễm sắc đồ thai nhi đầy đủ, bao gồm cả phân tích vi mất đoạn 22ql 1.2 (36 ). Một phân tích gộp khác về hiệu suất sàng lọc của các marker siêu âm trong tam cá nguyệt thứ hai đối với trisomy 21 ở thai nhi ghi nhận tỷ số khả dĩ được tính toán của ARSA đơn độc là 3,94 và 21,48 khi ARSA kèm theo các marker khác (40) được thể hiện ở bảng dưới đây:.
Table Detection Rate (DR), False-Positive Rate (FPR), and Positive and Negative Likelihood Ratios (LR+, LR-) of Sonographic Markers for Trisomy 21
| Marker | DR | FPR | LR+ | LR- | LR isolated marker |
| Intracardiac echogenic focus | 24.4 | 3.9 | 5.85 | 0.80 | 0.95 |
| Ventriculomegaly | 7.5 | 0.3 | 25.78 | 0.94 | 3.57 |
| Increased nuchal fold | 26.2 | 1.2 | 19.18 | 0.80 | 3.12 |
| Echogenic bowel | 16.7 | 1.1 | 11.44 | 0.90 | 1.65 |
| Mild hydronephrosis | 13.7 | 1.4 | 777 | 0.92 | 1.10 |
| Short humerus | 30.3 | 4.6 | 4.81 | 0.74 | 0.78 |
| Short femur | 277 | 6.4 | 3.72 | 0.80 | 0.61 |
| ARSA | 30.7 | 1.5 | 21.48 | 0.71 | 3.94 |
| Absent or hypoplastic NB | 59.8 | 2.8 | 23.26 | 0.46 | 6.58 |
ARSA, aberrant right subclavian artery; NB, nasal bone.
Modified from Agathokleous M, Chaveeva p, Poon LC, Kosinski p, Nicolaides KH. Metaanalysis of second-trimester markers for trisomy 21. Ultrasound Obstet Gynecol. 2013:41:247- 261.
Một số nghiên cứu đã được thực hiện về vai trò của phân tích microarray (CMA) ở thai nhi có ARSA, cho thấy rằng trong các trường hợp đom độc, không gia tăng nguy cơ hiện diện phát hiện bất thường, ngược lại với thai nhi có ARSA không đơn độc (41). Trong một nghiên cứu lớn và tổng quan y văn, bao gồm 246 thai nhi có ARSA đơn độc, CMA cho thấy chỉ có một phát hiện có ý nghĩa lâm sàng ở 1 (0,4%) thai nhi bị trisomy 21, tương tự với tỷ lệ ở nhóm chứng. Các tác giả kết luận rằng, trong ARSA đơn độc, mối liên quan với trisomy 21 là yếu, và do đó, phát hiện này được phân loại tốt hơn như một soft marker cho hội chứng Down (42).
Chẩn đoán phân biệt
Tĩnh mạch đơn chạy sau khí quản trước khi đổ vào tĩnh mạch chủ trên, có thể nhầm với ARSA. Doppler phổ có thể giúp phân biệt ARSA với tĩnh mạch đơn khi cho thấy dạng Doppler động mạch.
Tiên lượng và kết cục
Trong hầu hết các trường hợp, ARSA được coi là một biến thể bình thường và vì vậy diễn tiến sau sinh bình thường. Trong các trường hợp hiếm hoi, ARSA có thể đè ép vào thực quản, dẫn đến chứng khó nuốt Lusoria. Khi thực hiện siêu âm tim qua thực quản hoặc nội soi dạ dày ở bệnh nhân ARSA, cần thận trọng để tránh đè ép vào ARSA, có thể gây giảm tưới máu cánh tay phải.