Bệnh hô hấp
Đánh giá tưới máu phổi bằng chụp cắt lớp điện trở tại giường ở bệnh nhân nặng
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Đánh giá tưới máu phổi bằng chụp cắt lớp điện trở tại giường ở bệnh nhân nặng tải về file pdf ở đây.
Mengru Xu, Huaiwu He* and Yun Long
Frontiers in Physiology, October 2021 | Volume 12 | Article 748724
Dịch bài: BS. Đặng Thanh Tuấn – BV Nhi Đồng 1
Tóm tắt
Là một phương thức chẩn đoán hình ảnh di động, không có bức xạ, công nghệ chụp cắt lớp trở kháng điện (EIT) đã cho thấy nhiều hứa hẹn trong việc đánh giá trực quan tại giường bệnh về sự phân bố tưới máu phổi ở những bệnh nhân nguy kịch. Hai phương pháp chính của EIT để đánh giá tưới máu phổi là phương pháp dao động và tương phản độ dẫn điện (bolus nước muối). Phương pháp EIT bolus nước muối đang được chú ý ngày càng nhiều trong việc đánh giá tưới máu phổi khu vực trong thực hành lâm sàng. Nghiên cứu này tìm cách cung cấp một cái nhìn tổng quan về các nghiên cứu thử nghiệm và lâm sàng với mục đích làm rõ tiến trình đạt được trong việc sử dụng phương pháp EIT bolus nước muối. Các nghiên cứu trên động vật cho thấy phương pháp EIT bolus nước muối thể hiện tính nhất quán tốt với CT phát xạ đơn photon (SPECT) trong việc đánh giá sự thay đổi tưới máu vùng phổi trong các tình trạng bệnh lý khác nhau. Hơn thế nữa, phương pháp EIT bolus nước muối đã được áp dụng để đánh giá tưới máu phổi trong thuyên tắc phổi và ảnh hưởng của áp lực dương cuối thì thở ra (PEEP) đối với tỷ lệ thông khí/tưới máu khu vực (V/Q) và hội chứng nguy kịch hô hấp cấp tính (ARDS) ở một số bệnh nhân trong các nghiên cứu lâm sàng. Việc triển khai bolus nước muối, phân tích dữ liệu, độ chính xác và giá trị ngưỡng khác nhau giữa các nghiên cứu khác nhau và phải đạt được sự đồng thuận về ứng dụng lâm sàng của phương pháp EIT bolus nước muối. Nghiên cứu sâu hơn là cần thiết để xác nhận tác động của phương pháp EIT bolus nước muối được mô tả đối với việc ra quyết định, quản lý điều trị và kết quả ở những bệnh nhân bị bệnh nặng.
Giới thiệu
Việc đánh giá tưới máu phổi khu vực rất được quan tâm đối với việc quản lý tim phổi trong đơn vị chăm sóc đặc biệt (ICU). Trong nhiều năm, các nhà nghiên cứu đã tìm kiếm các kỹ thuật hình ảnh phù hợp để đánh giá lưu lượng máu phổi. Những năm gần đây đã chứng kiến những tiến bộ đáng kể trong lĩnh vực này và một số kỹ thuật đánh giá tưới máu phổi, bao gồm MRI, CT, PET và CT phát xạ đơn photon (single-photon emission CT − SPECT), đã có sẵn (Hopkins và cộng sự, 2012; McCollough và cộng sự, 2015; Bondesson và cộng sự, 2019; Kohli và cộng sự, 2019). Tuy nhiên, các phương pháp này ít được sử dụng ở những bệnh nhân nặng vì thực hiện không tại giường, nguy cơ chuyển viện cao, bất tiện, v.v.
Chụp cắt lớp trở kháng điện sử dụng một vòng điện cực bên ngoài để ghi lại những thay đổi về trở kháng trong một mặt cắt ngang của phổi; đó là một phương thức hình ảnh không xâm lấn, không có bức xạ, cho phép theo dõi thông khí liên tục tại giường bệnh. Nhiều nghiên cứu đã xác nhận tính khả thi và độ tin cậy của hình ảnh thông khí thu được bằng chụp cắt lớp trở kháng điện (electrical impedance tomography − EIT) để cung cấp thông tin về cài đặt thông khí cơ học (chuẩn độ PEEP, huy động phổi, v.v.) ở những bệnh nhân bị bệnh nặng (Frerichs và cộng sự, 2017; Yoshida và cộng sự, 2019). Chụp cắt lớp trở kháng điện cũng có thể đánh giá sự phân bố tưới máu phổi. Có hai phương pháp EIT được sử dụng để đánh giá tưới máu phổi: phương pháp dựa vào dao động (pulsatility) và phương pháp tương phản độ dẫn điện (conductivity contrasting) (bằng bolus nước muối). Gần đây, người ta ngày càng chú ý đến việc áp dụng phương pháp EIT bolus nước muối trong đánh giá trực quan tưới máu phổi vùng ở bệnh nhân nặng. Nghiên cứu này tìm cách cung cấp một cái nhìn tổng quan về các nghiên cứu thử nghiệm và lâm sàng với mục đích làm rõ tiến trình đạt được trong việc sử dụng phương pháp EIT bolus nước muối.
EIT dựa trên dao động để đánh giá tưới máu phổi
Phương pháp EIT dựa trên dao động (pulsatility- based EIT) để đo sự thay đổi trở kháng liên quan đến tim, đã được nghiên cứu rộng rãi ở cả những đối tượng khỏe mạnh và không khỏe mạnh (Frerichs và cộng sự, 2009; Grant và cộng sự, 2011; Li và cộng sự, 2014), là theo dõi tưới máu với đặc điểm không xâm lấn và thời gian thực. Trong hai thập kỷ qua, sự phát triển của các kỹ thuật tách tín hiệu EIT liên quan đến lọc miền tần số (Frerichs và cộng sự, 2009), đo ECG (Vonk Noordegraaf và cộng sự, 1998), tạm dừng hô hấp (Fagerberg và cộng sự, 2009) và phân tích thành phần chính (principal component analysis − PCA) (Deibele và cộng sự, 2008) có xử lý tín hiệu xung được tối ưu hóa. Chúng tôi đã tóm tắt các nghiên cứu lâm sàng bằng cách sử dụng các đánh giá EIT dựa trên dao động đối với tưới máu phổi ở những người tình nguyện khỏe mạnh và bệnh nhân bị tăng áp phổi (pulmonary hypertension − PH) (Bảng 1).
Nguyên tắc cơ bản của phương pháp dao động để ước tính tưới máu phổi dựa trên phép đo sự thay đổi dao động của thể tích máu phổi thay vì lưu lượng máu phổi thực sự. Do đó, nhiều yếu tố tiềm năng (chẳng hạn như thay đổi trương lực mạch máu, thay đổi đồng bộ lượng không khí, áp lực đường thở và khả năng giãn nở của các mạch máu nhỏ ở phổi) có thể ảnh hưởng đến độ chính xác của việc sử dụng các thay đổi theo chu kỳ của trở kháng khu vực để phản ánh tỷ lệ lưu lượng máu phổi ở các vùng đó. Tính hợp lệ của phương pháp dao động để đánh giá tưới máu đã bị nghi ngờ (Borges và cộng sự, 2012; Putensen và cộng sự, 2019). Các nghiên cứu đã phát hiện ra rằng sức cản mạch máu phổi ở hạ lưu và khả năng co giãn của các mạch phổi nhỏ có thể ảnh hưởng đến dữ liệu xung của EIT (Smit và cộng sự, 2004; Borges và cộng sự, 2012). Borges JB và cộng sự phát hiện ra rằng trở kháng xung tăng lên trong vùng phổi bị xẹp, làm giảm lưu lượng máu đến phổi dựa trên cả phương pháp EIT SPECT và bolus nước muối (Borges và cộng sự, 2012). Mặc dù phương pháp dao động có thể dễ dàng cung cấp thông tin liên tục về tưới máu phổi, nhưng phương pháp tiêm bolus chất cản quang dẫn điện cho thấy tính khả thi và độ chính xác vượt trội (Frerichs và cộng sự, 2002; Deibele và cộng sự, 2008; Borges và cộng sự, 2012).
Bảng 1 Tóm tắt về EIT dựa trên dao động trong các nghiên cứu lâm sàng.
| Các nhà nghiên cứu | Nội dung nghiên cứu chính | Đối tượng | Phương pháp tách CRS | Kết luận |
| Vonk Noordegraaf và cộng
sự (1998) |
Để nghiên cứu ảnh hưởng của một số thông số huyết động phổi đối với tín hiệu EIT, bao gồm thể tích nhát bóp, độ căng của động mạch phổi lớn, phạm vi của giường mạch máu ngoại biên phổi và nguồn gốc của sóng tâm trương. | Nhóm A: 11 bệnh nhân khí phế thũng và 9 đối tượng kiểm soát không hút thuốc phù hợp với lứa tuổi khỏe mạnh; Nhóm B: 14 đối tượng khỏe mạnh; Nhóm C: 3 bệnh nhân tim mạch phân ly nhĩ thất. | ECG-
gating (20 chu kỳ tim) |
Những thay đổi trở kháng phổi liên quan đến tim nhỏ hơn đáng kể ở những bệnh nhân khí phế thũng với giường mạch máu phổi ngoại vi giảm, nhưng không liên quan đến thể tích nhát bóp và độ giãn của động mạch phổi phải. |
| Smit và cộng sự (2002) | Để kiểm tra tính hợp lệ của EIT trong việc đo lường sự giãn mạch phổi ở những bệnh nhân khi sử dụng chất giãn mạch epoprostenol. | 8 bệnh nhân được chẩn đoán là PH nguyên phát hoặc thứ phát và được xét nghiệm khả năng đảo ngược với epoprostenol. | ECG-
gating (100 chu kỳ tim) |
EIT là một phương pháp đáng tin cậy để đo sự thay đổi thể tích máu do giãn mạch do thuốc gây ra ở giường phổi. |
| Smit và cộng sự (2003) | Để kiểm tra tính hợp lệ của EIT trong việc đo lường HPV và sự giãn mạch phổi do thiếu oxy ở những người tình nguyện khỏe mạnh và bệnh nhân COPD. | Nhóm 1: 7 tình nguyện viên khỏe mạnh; Nhóm 2: 6 bệnh nhân COPD ổn định lâm sàng. | ECG-
gating (200 chu kỳ tim) |
EIT có thể phát hiện sự thay đổi thể tích máu do HPV một cách không xâm lấn ở những đối tượng khỏe mạnh và tình trạng giãn mạch do thiếu oxy ở bệnh nhân COPD. |
| Smit và cộng sự (2006) | Để đánh giá sự khác biệt về tín hiệu EIT của giường mạch phổi giữa các đối tượng khỏe mạnh và bệnh nhân mắc IPAH. | 21 bệnh nhân mắc IPAH và 30 người khỏe mạnh đối chứng. | ECG-
gating (100 chu kỳ tim) |
Xung trở kháng của giường mạch máu phổi giảm trong IPAH so với nhóm kiểm soát, cho thấy xung thể tích giảm. |
| Carlisle và cộng
sự (2010) |
Để mô tả sự phân bố vùng tương đối về thể tích máu trong lồng ngực, sử dụng EIT, ở trẻ non tháng nhận SIPPV+TTV và để so sánh điều này với sự phân bố thông khí theo vùng. | 26 trẻ sơ sinh <32 tuần hoàn thành tuổi thai khi sinh và lớn hơn 24 giờ đang nhận SIPPV + TTV. | Lọc miền tần số | Sự tưới máu phổi có thể được phân bố về phía phổi không phụ thuộc và nó khác với sự phân bố thông khí. EIT là khả thi và được dung nạp tốt ở trẻ non tháng. |
| Grant và cộng sự (2011) | Để mở rộng một kỹ thuật lọc tần số đã được báo cáo trước đó cho một nhóm thuần tập thở tự nhiên và đánh giá sự phân bố thông khí và tưới máu theo khu vực cũng như mối quan hệ của chúng. | 10 người lớn khỏe mạnh (21–52 tuổi). | Lọc miền tần số | Kỹ thuật lọc sửa đổi đã được chứng minh là có hiệu quả trong việc phân tách các tín hiệu thông khí và tưới máu ở các đối tượng thở tự nhiên. Sự phụ thuộc trọng lực không được nhìn thấy trong bất kỳ phân phối tưới máu nào. |
| Proenca và cộng
sự (2016) |
Việc sử dụng EIT để theo dõi liên tục PAP | 3 đối tượng nam khỏe mạnh. | ECG-
gating |
Kết quả cho thấy tính khả thi của việc giám sát PAP không xâm lấn, không giám sát bằng cách sử dụng EIT xung. |
| Proenca và cộng
sự (2020) |
Để đánh giá liệu EIT có thể được sử dụng để theo dõi PAP liên tục, không giám sát và an toàn hay không. | 30 tình nguyện viên khỏe mạnh (tăng dần SPAP do tiếp xúc với tình trạng thiếu oxy máu bình thường). | ECG-
gating |
Kết quả chứng minh tính khả thi của việc đánh giá chính xác những thay đổi trong SPAP theo EIT ở những tình nguyện viên khỏe mạnh. |
| Hovnanian và cộng
sự (2021) |
Để đánh giá mối liên quan giữa sự thay đổi trở kháng của tưới máu phổi và hồ sơ huyết động, mức độ nghiêm trọng và tiên lượng, bệnh nhân nghi ngờ mắc PAH hoặc PAH xấu đi đã được gửi đồng thời đến RHC và EIT | 35 bệnh nhân thuộc nhóm PAH và 8 bệnh nhân thuộc nhóm áp lực bình thường dựa trên kết quả của RHC. | ECG-
gating (100 chu kỳ tim) |
Sự thay đổi trở kháng của tưới máu phổi có liên quan đến tình trạng huyết động của bệnh nhân PAH, với mức độ nghiêm trọng của bệnh và khả năng sống sót, chứng tỏ EIT là một công cụ đầy hứa hẹn để theo dõi bệnh nhân mắc bệnh mạch máu phổi. |
EIT, Chụp cắt lớp trở kháng điện; CRS, tín hiệu liên quan đến tim; HPV, co mạch phổi do thiếu oxy; PH, tăng áp phổi; IPAH, tăng áp động mạch phổi vô căn; SIPPV+TTV, thông khí áp lực dương gián đoạn, đồng bộ, nhắm mục tiêu theo thể tích; PAP, áp lực động mạch phổi; SPAP, PAP tâm thu; PAH, tăng áp động mạch phổi.
Nguyên tắc của phương pháp EIT tương phản độ dẫn điện
Phương pháp bolus tương phản độ dẫn điện (conductivity contrast bolus), còn được đặt tên là EIT tăng cường độ tương phản (contrast- enhanced) hoặc phương pháp EIT bolus nước muối (saline bolus), được thực hiện bằng cách đưa một lượng lớn nước muối ưu trương vào tuần hoàn phổi trong khi tạm dừng hô hấp (respiratory hold). Trong thời gian tạm dừng hô hấp, trở kháng thủy triều bị thiếu; tuy nhiên, trở kháng ngực tương đối ổn định. Do đó, sự thay đổi trở kháng gây ra bởi bolus nước muối phản ánh lưu lượng máu phổi về phía trước. Sự thay đổi cao trong trở kháng khu vực cho thấy nhiều nước muối đi qua khu vực tương ứng, điều này cũng cho thấy tưới máu phổi cục bộ cao. Theo động học lần đầu tiên điển hình biểu hiện trong CT và MRI tăng cường chỉ số (Konsta và cộng sự, 2009; Ohno và cộng sự, 2016), nước muối ưu trương theo dòng máu từ tâm nhĩ phải qua vòng tuần hoàn phổi là biểu hiện của sự suy giảm đáng kể trở kháng điện do tính dẫn điện cao. Các đường cong trở kháng-thời gian do bolus nước muối tạo ra đã được xây dựng lại để phù hợp với mô hình biến đổi gamma và được phân tích định lượng dựa trên nguyên tắc Fick và khối lượng tích lũy của chất chỉ thị ở mọi vùng quan tâm (Mullani và Gould, 1983).
Nhìn chung, có hai phương pháp được sử dụng để phân tích độ pha loãng của chất chỉ thị, đó là mô hình chuyển giao và phân tích độ dốc. Phân tích độ dốc đã được xác thực đối với PET trong các nghiên cứu trên động vật (Borges và cộng sự, 2012; Bluth và cộng sự, 2019). Một số ấn phẩm gần đây về tưới máu phổi bằng cách sử dụng EIT và tiêm nhanh nước muối ở người đã áp dụng phân tích độ dốc (He và cộng sự, 2020a, b; Mauri và cộng sự, 2020; Spinelli và cộng sự, 2021). Đường cong trở kháng-thời gian vùng phổi có độ dốc cao thu được sau khi tiêm nước muối cho thấy lượng nước muối tích tụ cao, điều này cũng phản ánh mức tưới máu phổi cao.
Gần đây hơn, Kircher và cộng sự đã tối ưu hóa sự phù hợp của hàm EIT-gamma dựa trên phép tính gần đúng từng đoạn tuyến tính của mô hình trôi dạt trong mô hình hội chứng nguy kịch hô hấp cấp tính (ARDS) ở lợn, đơn giản hóa thuật toán lượng tử hóa cho các ứng dụng lâm sàng tiềm năng (Kircher và cộng sự, 2021). Đồng thời, sau khi sử dụng bolus nước muối, bằng cách tính toán SD của từng pixel và vẽ chúng ở vị trí hình ảnh có liên quan, một loại hình ảnh EIT mới hiển thị vị trí chính xác, trong đó chất chỉ thị được dòng máu mang theo và hiển thị thời gian. sự thay đổi trong phân phối tưới máu có thể được tạo ra (Frerichs và cộng sự, 2002).
Thực hiện phương pháp bolus nước muối
Các nghiên cứu thực nghiệm và lâm sàng sử dụng phương pháp EIT bolus nước muối để đánh giá trực quan tưới máu phổi được tóm tắt trong bảng 2–4 (Frerichs và cộng sự, 2002; Borges và cộng sự, 2012; Nguyen và cộng sự, 2013, 2015; Reinius và cộng sự, 2015; Hentze và cộng sự, 2018; Bluth và cộng sự, 2019; Grassi và cộng sự, 2020; He và cộng sự, 2020a, b, c, 2021b; Mauri và cộng sự, 2020; Safaee Fakhr và cộng sự, 2020; Kircher và cộng sự, 2021; Spinelli và cộng sự, 2021; Yuan và cộng sự, 2021). Việc sử dụng bolus nước muối, phân tích dữ liệu, độ chính xác và giá trị ngưỡng khác nhau giữa các nghiên cứu và phải đạt được sự đồng thuận về ứng dụng lâm sàng của phương pháp EIT bolus nước muối.
Bảng 2 Tóm tắt về EIT tăng cường chỉ số trong 12 nghiên cứu thử nghiệm.
| Các nhà nghiên cứu | Nội dung nghiên cứu chính | Đối tượng * | Chất tương phản | Cửa sổ ngưng thở | Đánh giá dữ liệu và các thông số
chính |
So sánh với các phương thức hình ảnh được
xác nhận |
Kết luận |
| Frerichs và cộng sự
(2002) |
Tương phản hình ảnh EIT của tưới máu phổi khu vực | 3 con lợn (trọng lượng trung bình 20 kg) | NaCl 5,85%, 10ml | Khoảng dừng cuối thì thở ra là 2 phút | Đường cong thay đổi trở kháng -thời gian cục bộ dựa trên động học lần đầu và thu được thay đổi trở kháng cực đại | Các bản quét EBCT cho thấy sự xuất hiện của chất cản quang cung cấp một tài liệu tham khảo trực quan cho các phép đo EIT. | Hình ảnh EIT của tưới máu phổi là khả thi khi sử dụng chất tương phản điện trở. |
| Borges và cộng sự (2012) | Tưới máu phổi khu vực được đo bằng EIT trong mô hình xẹp phổi nhân tạo | 6 heo con (2–3 tuổi nặng 28,4 ± 2,6 kg) | NaCl 20%, 5ml | Tạm dừng thở ra trong 2 phút | Sử dụng phương pháp độ dốc tối đa để tính toán tưới máu khu vực tương đối sau khi trích xuất đường cong tương phản thực trong mỗi pixel. | EIT cho thấy sự phù hợp tốt với SPECT (chênh lệch trung bình là 0,6%, với SD là 2,9%). | EIT tăng cường chỉ số có thể đánh giá hiệu quả tưới máu phổi khu vực trong điều kiện khỏe mạnh và suy yếu. |
| Nguyên và cộng sự
(2013) |
Để khám phá sự thay đổi độ dẫn của bốn viên tương phản trở kháng khác nhau | một con lai Merino đực nặng 64 kg | NaCl 3%, 60 ml (37°C); Glucose 5%, 60 ml (21°C); NaCl 20%, 10 ml (37°C); NaCl 3%, 60 ml (21°C) | ~40 giây | Tính toán giá trị trung bình và độ lệch chuẩn của sự thay đổi độ dẫn tương đối tối đa đối với mỗi ROI do việc tiêm chất chỉ thị gây ra. | – | 3% NaCl có thể tạo ra độ dẫn tương đương với 20% NaCl để đo tưới máu phổi. |
| Reinius và cộng sự (2015) | Để xác định tác dụng sinh lý trực tuyến của OLV/ capnothorax | 5 heo con (nặng 25–30kg) | NaCl 20%, 5ml | Ngừng thở ra trong 20 giây | Các bản đồ tưới máu được tính toán theo pixel dựa trên sự thay đổi trở kháng để đáp ứng với việc tiêm nước muối ưu trương như được mô tả bởi Borges và cộng sự | – | EIT có thể theo dõi các thay đổi động thời gian thực trong phân phối thông khí và tưới máu phổi trong quá trình OLV/capnothorax tuần tự ở hai mức PEEP khác nhau (5 và 10 cm H 2 O). |
| Nguyên và cộng sự (2015) | Để xác định khiếm khuyết tưới máu phổi gây ra bởi thuyên tắc phổi nhân tạo bằng EIT tương phản | 8 con đực Merino Cross trưởng thành (nặng 78 ± 7,8kg) | NaCl 20%, 10ml; NaCl 3%, 60ml | 40–45
giây |
Tính toán tưới máu phổi phải sang phổi trái và ước tính tưới máu khu vực thông qua tính toán diện tích dưới đường cong pha loãng chất tương phản. | – | EIT có thể phát hiện đáng tin cậy sự khác biệt giữa vùng phổi bình thường và vùng phổi bị thuyên tắc với khiếm khuyết tưới máu một bên nhỏ tới 8% phổi bằng cách sử dụng bolus nước muối ưu trương 3%. |
| Hentze và cộng sự
(2018) |
Để đánh giá tính khả thi của việc đạt được tỷ lệ thông khí-tưới máu khu vực (V/Q) bằng EIT | 4 con lợn (nặng 29–33 kg) | NaCl 10%, 10ml | Tạm dừng thở ra trong 1 phút | Truyền dịch phổi khu vực được trích xuất bằng cách sử dụng phương pháp tiếp cận dựa trên mô hình dựa trên hệ số ma trận bán âm (Semi- NMF) và mô hình biến thiên gamma. | Theo hướng lưng- bụng, một sự thống nhất mạnh mẽ đã được phát hiện giữa EIT và SPECT cho cả PEEP 0 (CoV = 11%) và 15 cm H 2 O (CoV = 13%). Theo hướng phải-trái, mối tương quan mạnh (CoV = 18%) ở PEEP 15 và trung bình ở 0 cm H 2 O (CoV = 30%). | Cách tiếp cận dựa trên mô hình là một công cụ mạnh mẽ để trích xuất tưới máu từ tín hiệu dựa trên máy chỉ thị. Theo dõi thông khí và tưới máu bằng EIT là khả thi. |
| Bluth và cộng sự (2019) | Phát hiện những thay đổi cấp tính trong tưới máu phổi tương đối bằng hình ảnh EIT tương phản trong các điều kiện phù hợp thông khí/tưới máu khác nhau | 13 con heo (trọng lượng 50–66 kg) | NaCl 3%, 10ml; NaCl 10%, 10ml; NaCl 5%, 10ml | Không đề cập đến | Bình thường hóa tín hiệu EIT thành tín hiệu được phát hiện tổng thể và tính toán tưới máu vùng tương đối cho từng ROI. | Sự khác biệt giữa tưới máu vùng được đo bằng EIT và PET là tương đối nhỏ (95% giá trị khác nhau lần lượt là <8,7, 8,9 và 9,5% đối với nước muối 10, 5 và 3%). | Thỏa thuận giữa EIT và PET để đo lường và theo dõi những thay đổi của tưới máu phổi tương đối là thỏa đáng cho ứng dụng lâm sàng. |
| Kircher và cộng sự (2021) | Để ước tính tưới máu phổi khu vực sử dụng EIT tương phản trong điều kiện tổn thương phổi cấp tính | 8 con lợn (trọng lượng 33,1 ± 2,2 kg) | NaCl 10% (0,75ml/kg) | Khoảng dừng cuối thì thở ra là 35 giây | Thuật toán tái tạo chênh lệch thời gian tuyến tính hóa và chuẩn hóa (LNTD) đã được triển khai để tính toán sự phân bố không gian tương đối của lưu lượng máu phổi. | Mối tương quan chặt chẽ được tìm thấy ở lưng bụng (r = 0,92) và theo hướng từ phải sang trái (r = 0,85) với giới hạn thỏa thuận tốt là 8,74% ở tám phân đoạn phổi giữa phân bố tưới máu được phát hiện bởi EIT và MDCT cản quang i-ốt. | Ước tính tưới máu khu vực bằng EIT tương phản là khả thi trong ARDS sublobar khu vực thử nghiệm gây ra bởi rửa nước muối hoặc thấm nhuần nội độc tố. |
* Tất cả các đối tượng đều được gây mê, liệt cơ và thở máy ở tư thế nằm ngửa.
EIT, chụp cắt lớp trở kháng điện; EBCT, chụp cắt lớp vi tính chùm tia điện tử; SPECT, chụp cắt lớp vi tính phát xạ đơn photon; PET, chụp cắt lớp phát xạ positron; MDCT, chụp cắt lớp vi tính đa đầu dò; ROI, khu vực quan tâm; CoV, hệ số biến thiên.
Bảng 4 Tóm tắt về EIT tăng cường chỉ số trong các nghiên cứu trên động vật và nghiên cứu lâm sàng.
| Nội dung nghiên cứu | Nghiên cứu động vật | Nghiên cứu lâm sàng |
| PE (sử dụng tưới máu phổi khu vực/khoảng chết để chẩn đoán PE) | 2 nghiên cứu: (Frerichs và cộng sự, 2002; Nguyen và cộng sự, 2015) | 5 nghiên cứu (4 báo cáo trường hợp, 1 nghiên cứu quan sát): (Grassi và cộng sự, 2020; He và cộng sự, 2020a, c; Safaee Fakhr và cộng sự, 2020; Yuan và cộng sự, 2021) |
| ARDS (tưới máu phổi của COVID-19, phản ứng của PEEP và Tư thế nằm sấp, tiên lượng) | 3 nghiên cứu: Lựa chọn PEEP: (Hentze và cộng sự, 2018; Bluth và cộng sự, 2019; Các mô hình ARDS khác nhau: Kircher và cộng sự, 2021) | 4 nghiên cứu quan sát: (He và cộng sự, 2020b; Mauri và cộng sự, 2020;
Perier và cộng sự, 2020; Spinelli và cộng sự, 2021) |
| So sánh với PET/SPECT/MDCT | 5 nghiên cứu: (Frerichs và cộng sự, 2002; Borges và cộng sự, 2012; Hentze và cộng sự, 2018; Bluth và cộng sự, 2019; Kircher và cộng sự, 2021) | – |
| Hiệu quả của thuốc cản quang | 3 nghiên cứu: (Nguyen và cộng sự, 2013, 2015; Bluth và cộng sự, 2019) | – |
PE, thuyên tắc phổi; ARDS, hội chứng nguy kịch hô hấp cấp tính.
Tạm dừng thở
Với mục đích giảm ảnh hưởng của trở kháng thủy triều, tạm dừng thở là một phần quan trọng của việc thực hiện truyền nhanh nước muối. Việc tạm dừng thở như thế nào và thực hiện nó như thế nào vẫn còn gây tranh cãi.
Thao tác tạm dừng thở kéo dài bao lâu? Thời gian vận chuyển phổi trung bình, được định nghĩa là thời gian cần thiết để lưu lượng máu chuyển từ tâm thất phải sang tâm nhĩ trái, nên được xem xét liên quan đến độ dài của thời gian tạm dừng thở. Tuy nhiên, thời gian tạm dừng thở không cần dài bằng thời gian vận chuyển phổi (pulmonary transit time − PTT) để tưới máu phổi (He và cộng sự, 2021a). Các khám phá thử nghiệm gần đây cho thấy rằng phải mất khoảng 3–5 giây kể từ khi tiêm để nước muối đi vào phổi và cuối cùng cô đặc lại (Hentze và cộng sự, 2018). Thao tác tạm dừng thở từ 8 đến 20 giây đã được sử dụng trong các nghiên cứu thực nghiệm và lâm sàng khác nhau (Bảng 2). Tạm dừng thở trong thời gian dài hơn có thể cần đến các chất ức chế thần kinh cơ. Ngược lại, việc tạm dừng thở trong thời gian ngắn hơn có thể thực hiện được nhiều hơn ở đầu giường. Kinh nghiệm của chúng tôi cho thấy rằng thuốc an thần sâu (Thang an thần kích động Richmond ở—4) là đủ để tạm dừng thở trong 8 giây. Hơn nữa, cần xem xét rằng một số điều kiện, chẳng hạn như cung lượng tim cực kỳ thấp/cao, có thời gian vận chuyển phổi bất thường rõ ràng. Cần nghiên cứu thêm để tối ưu hóa thời gian tạm dừng thở và đảm bảo thu được toàn bộ đường cong trở kháng một cách hiệu quả.
Tạm dừng thở nên được thực hiện như thế nào? Cả hai lần giữ cuối thì thở ra và cuối thì thở vào đều được sử dụng trong quá trình thực hiện bolus nước muối để đo tưới máu phổi. Việc giữ lại cuối kỳ thở ra có những lợi ích tiềm năng sau: (1). ít ảnh hưởng đến hồi lưu và tuần hoàn tĩnh mạch; (2). một sự thay đổi trở kháng khác biệt có thể dễ dàng gây ra hơn bởi một lượng lớn nước muối khi thở ra với trở kháng tổng thể đường cơ sở thấp hơn. Mặt khác, việc giữ lại cuối thì hít vào với sự căng phồng tối đa của phổi có thể ức chế trung khu hô hấp và làm loãng nồng độ carbon dioxide (CO2), và nó được coi là dễ thực hiện hơn. Tuy nhiên, áp lực đường thở cao hơn khi kết thúc hít vào có thể gây suy giảm tuần hoàn và tưới máu phổi toàn bộ (He và cộng sự, 2021a). Cần thăm dò thêm để so sánh khả năng ứng dụng lâm sàng của các phương pháp tắc nghẽn khi kết thúc hít vào và khi kết thúc thở ra.
Tiêm bolus nước muối
Tóm lại, cần phải tạm dừng thở trong khi tiêm bolus nước muối. Nếu hơi thở tự nhiên xuất hiện trong quá trình truyền nhanh nước muối, đường cong trở kháng-thời gian sẽ không tương xứng để đánh giá tưới máu phổi. Điều đáng chú ý là phải tiêm nhanh bolus bằng tay nước muối càng sớm càng tốt (<2 giây) qua ống thông tĩnh mạch trung tâm (He HW và cộng sự, 2021).
Do tính dẫn điện cao, nước muối ưu trương được sử dụng làm chất tương phản EIT. Nồng độ (từ 3 đến 20%) và thể tích (từ 5 đến 60 ml) của dung dịch muối khác nhau giữa các nghiên cứu khác nhau (thể hiện trong Bảng 2, 3). Về mặt kỹ thuật, nồng độ dung dịch muối cao hơn có thể cải thiện tỷ lệ tín hiệu trên tạp âm của hình ảnh EIT nhưng có thể gây ra rủi ro an toàn liên quan đến khả năng tưới máu phổi và thay đổi nhanh hơn các thông số huyết động (Hellige và cộng sự, 2012). Không có sự đồng thuận về tần suất tiêm bolus nước muối trong 1 ngày. Tuy nhiên, cần thận trọng khi truyền quá nhiều muối có thể làm rối loạn cân bằng điện giải.
Phân tích dữ liệu EIT
Các bản đồ thông khí chức năng được lấy bằng cách lấy trung bình các hình ảnh biến đổi trở kháng theo chu kỳ thở. Các bản đồ tưới máu chức năng được tính bằng độ dốc của các đường cong trở kháng-thời gian khu vực sau khi tiêm bolus nước muối. Hình 1 minh họa các đường cong trở kháng-thời gian và hình ảnh thông khí/tưới máu tương ứng sau khi tiêm bolus nước muối.
Bảng 3 Bất tương xứng thông khí và tưới máu được đo bằng EIT trong ICU.
| Các nhà nghiên cứu | Nội dung nghiên cứu chính | Đối tượng | Chất tương phản | Cửa sổ ngưng thở | Đánh giá dữ liệu | Kết luận | |
| Báo cáo trường hợp | He và cộng sự. (2020a) | Một báo cáo lâm sàng sử dụng EIT và bolus nước muối để phát hiện PE cấp tính | Một phụ nữ 47 tuổi với nhiều thuyên tắc ở các nhánh động mạch phổi phải do CT gợi ý | NaCl 10%,
10ml |
~8 giây | Hình ảnh EIT cho thấy sự phân bố thông khí bình thường với khiếm khuyết tưới máu lớn ở phổi phải bị ảnh hưởng, dẫn đến sự bất tương xứng giữa thông khí và tưới máu. | EIT có thể hữu ích trong việc theo dõi bệnh nhân nghi ngờ PE tại giường thông qua việc kết hợp thông tin thông khí và tưới máu khu vực. |
| Grassi và cộng
sự (2020) |
Nỗ lực chụp ảnh chức năng thông khí/tưới máu ở bệnh nhân PE cấp tính | Một phụ nữ 57 tuổi với thuyên tắc động mạch phổi trái được xác nhận bởi CT. | Dung dịch muối | Không đề cập đến | Ánh xạ thông khí và tưới máu chức năng dựa trên EIT của từng ROI đã được sử dụng để tạo tỷ lệ thông khí/tưới máu (V/Q). | Hình ảnh thông khí/tưới máu tại giường có thể giúp phân biệt tình trạng thông khí và tưới máu bất thường trong PE cấp tính. | |
| Nguyên và cộng
sự. (2021) |
Một ứng dụng của EIT tại giường để đánh giá linh hoạt khiếm khuyết tưới máu phổi khu vực ở bệnh nhân PE nặng cấp tính | Một người đàn ông 68 tuổi bị PE nặng cấp tính được xác nhận bởi CTPA. | NaCl 10%,
10ml |
Không đề cập đến | Phân phối thông khí bình thường với các khiếm khuyết lớn trong tưới máu khu vực dẫn đến sự bất tương xứng giữa thông khí và tưới máu ở cả hai phổi. | EIT có thể có khả năng đánh giá và theo dõi tưới máu khu vực để chẩn đoán nhanh PE gây tử vong trong thực hành lâm sàng. | |
| Safaee Fakhr và cộng sự. (2020) | Việc sử dụng EIT để chẩn đoán khiếm khuyết tưới máu phổi đáng kể và để đánh giá đáp ứng với liệu pháp chống đông máu ở bệnh nhân bị viêm phổi do COVID-19 | Một người đàn ông 66 tuổi được chẩn đoán viêm phổi COVID-19 với PE tiến triển được xác nhận bởi CTPA |
Không đề cập đến |
Không đề cập đến |
EIT cho thấy thông khí đồng nhất và phân bố tưới máu không cân bằng với % khoảng chết ước tính là 66%, phù hợp với tình trạng suy giảm tưới máu nghiêm trọng do PE gây ra. |
EIT tại giường có thể hữu ích để xác định suy giảm tưới máu và đánh giá tưới máu phổi đáp ứng với quản lý điều trị theo thời gian. |
|
| Các thử nghiệm lâm sàng |
He và cộng sự (2020b) |
Để nghiên cứu mối liên quan giữa căng quá mức/huy động phổi do PEEP gây ra và tương xứng V/Q với EIT. |
30 bệnh nhân trưởng thành thở máy: 18/30 mắc ARDS và 12/30 có nguy cơ mắc ARDS cao. |
NaCl 10%, 10ml |
Khoảng dừng cuối thì thở ra (>8 giây) |
Bản đồ tưới máu chức năng được tính là độ dốc của các đường cong trở kháng-thời gian khu vực. Dead Space%, Shunt% và VQ match% được tính toán dựa trên hình ảnh thông khí và tưới máu EIT. |
Những thay đổi của sự phù hợp thông khítưới máu có liên quan đến tình trạng căng quá mức/huy động khu vực do PEEP gây ra ở bệnh nhân mắc ARDS. |
| He và cộng sự. (2020c) |
Để xác nhận tính khả thi của việc phát hiện PE cấp tính tại giường bằng cách sử dụng EIT với tiêm bolus nước muối. |
68 bệnh nhân (thở máy hoặc tỉnh táo) với ARF: 11/68 với PE (10 ca xác nhận bởi CTPA) và 57 không có PE. |
NaCl 10%, 10ml |
Khoảng dừng cuối thì thở ra (≥8 s) |
Giống như trên | Các phép đo thông khí và tưới máu khu vực dựa trên EIT có thể phân biệt bệnh nhân mắc PE cấp tính với những bệnh nhân khác mắc ARF. |
|
| He và cộng sự. (2021b) |
Để xác thực xem liệu dữ liệu thông khí và tưới máu khu vực được đo bằng EIT bằng bolus nước muối có thể phân biệt ba nguyên nhân suy hô hấp cấp(ARF) hay không |
108 bệnh nhân ICU (93 mắc ARF và 15 không mắc ARF). |
NaCl 10%, 10ml |
Khoảng dừng cuối thì thở ra (>8 giây) |
Giống như trên | Có thể mô tả ba nguyên nhân của ARF với thông khí và tưới máu khu vực dựa trên EIT. |
|
| Mauri và cộng sự (2020) |
Để mô tả các đặc điểm sinh lý bệnh cụ thể của C-ARDS sử dụng EIT với tiêm nhanh nước muối. |
10 bệnh nhân đặt nội khí quản (54– 64 tuổi) mắc CARDS |
NaCl 5%, 10ml |
Khoảng dừng 20 giây khi kết thúc hít vào |
Các tín hiệu thông khí và tưới máu phổi khu vực tương đối ở cấp độ điểm ảnh đã được chuẩn hóa để tính toán khoảng chết%, Shunt%, bất xứng V/Q và tỷ lệ khoảng chết/ shunt |
Tỷ lệ khoảng chết tăng cao có thể là một đặc điểm sinh lý bệnh cụ thể ở bệnh nhân mắc C-ARDS |
|
| Perier và cộng sự (2020) |
Để mô tả các tác động sinh lý của PEEP và tư thế nằm sấp đối với tưới máu phổi bằng EIT ở bệnh nhân mắc CARDS. |
9 bệnh nhân bị tê liệt và an thần sâu với CARDS |
NaCl 7,5%, 10ml |
Ngừng thở ra |
Tính toán sự thay đổi trở kháng do thông khí (ΔZV) và tưới máu (ΔZQ), cung lượng tim, thể tích thông khí phế nang và tỷ lệ V/Q ở mức pixel ở vùng phụ thuộc và không phụ thuộc của phổi. |
Tư thế nằm sấp và tăng PEEP dẫn đến kết hợp V/Q tốt hơn ở bệnh nhân mắc CARDS. |
|
| Spinelli và cộng sự. (2021) |
Để định lượng sự bất tương xứng V/Q bằng EIT, điều tra mối liên hệ của chúng với tỷ lệ tử vong ở bệnh nhân mắc ARDS và khám phá tác động của PEEP đối với sự bất tương xứng V/Q ở ARDS ở các mức độ nghiêm trọng khác nhau. |
50 bệnh nhân thở máy, an thần sâu và liệt với ARDS ở các mức độ nghiêm trọng khác nhau. |
NaCl 5%, 10ml |
Khoảng dừng 20 giây khi kết thúc hít vào |
Các tín hiệu thông khí và tưới máu tương đối ở cấp độ pixel đã được tính toán để phân loại các vùng không được tưới máu và không được thông khí, chỉ mang lại% đơn vị được tưới máu, chỉ% đơn vị được thông khí,% đơn vị bất tương xứng và tỷ lệ V/Q ở mỗi vùng |
EIT cho phép đánh giá tại giường về sự bất tương xứng V/Q ở bệnh nhân ARDS, có thể xác định bệnh nhân có nguy cơ tử vong cao hơn và hướng dẫn điều trị cá nhân hóa. |
PE, thuyên tắc phổi; ARDS, hội chứng nguy kịch hô hấp cấp tính; ARF, suy hô hấp cấp tính; CTPA, chụp mạch phổi cắt lớp vi tính; C-ARDS, ARDS do COVID-19; COVID-19, bệnh vi-rút corona 2019; PEEP, áp lực dương cuối thì thở ra.
Giá trị tưới máu của pixel i Pi trong hình ảnh tưới máu bằng –ai. Hơn nữa, các vùng được thông khí và tưới máu được xác định như sau: vùng k được thông khí nếu:
vk > 20% X max(Vjc), Ke [1,1024) (1)
và, tương tự, vùng g được tưới máu nếu
Pg > 20% X max(PG)» G € |1,1024) (2)
Ngoài ra, có thể thu được kết hợp tỷ lệ thông khí/tưới máu khu vực (V/Q) dựa trên sự kết hợp của hình ảnh phân phối thông khí và tưới máu từ EIT (He và cộng sự, 2020b, c). Ba vùng được xác định dựa trên mô hình thông khí/tưới máu: vùng chỉ được thông khí (RVs), vùng chỉ được tưới máu (RPs) và vùng vừa được thông khí vừa được tưới máu (RV + Ps). Kết quả khớp V/Q sau đây từ các tham số có nguồn gốc từ EIT đã thu được:
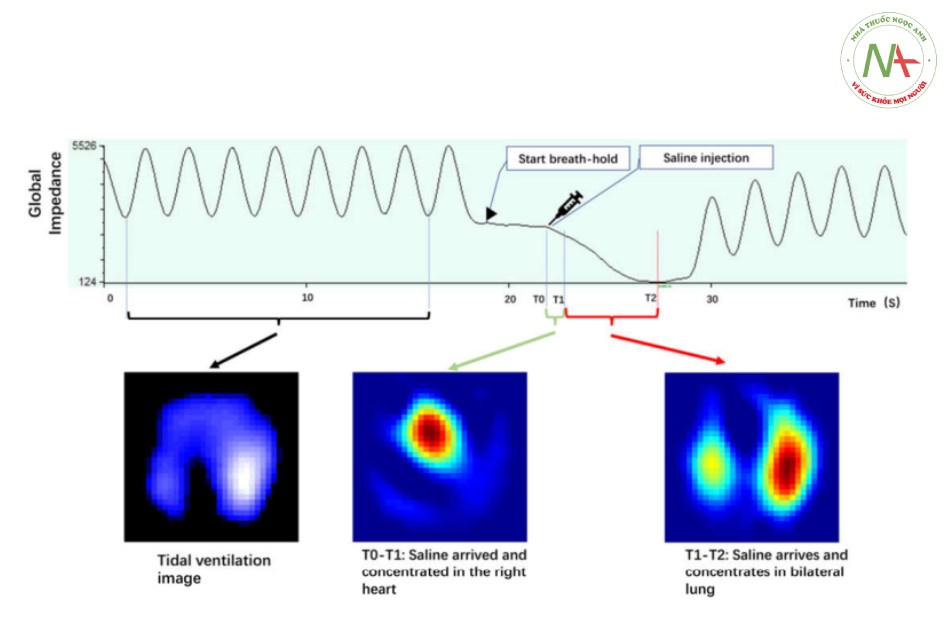
Hình 1 Minh họa các đường cong trở kháng–thời gian và hình ảnh thông khí/tưới máu tương ứng trong quá trình truyền nhanh nước muối. Sự thay đổi trở kháng theo chu kỳ thở trong quá trình thở theo theo chu kỳ thở bình thường trước khi ngưng thở được sử dụng để tính toán hình ảnh thông khí theo chu kỳ thở. Đường cong thời gian trở kháng gây ra bởi bolus nước muối trong giai đoạn ngưng thở đã được sử dụng cho hình ảnh tưới máu (được điều chỉnh từ bài báo gần đây của chúng tôi).
Mauri và Spinelli và cộng sự các pixel không được thông khí hoặc không được tưới máu đã xác định khi pixel V hoặc pixel Q nhỏ hơn hoặc bằng 10% mức thay đổi trở kháng ở mức pixel cao nhất theo một phương pháp tương tự (Mauri và cộng sự, 2020). Sau đó, tỷ lệ phần trăm pixel có sự không khớp V/Q đã được tính toán để điều tra mối quan hệ giữa sự không tương xứng và tiên lượng của ARDS (Spinelli và cộng sự, 2021).
Gần đây, Perier và cộng sự đã phát triển một phương pháp phân tích để đánh giá tưới máu phổi và sự tương xứng của V/Q với EIT (Perier và cộng sự, 2020), bao gồm các phương pháp xác định sự thay đổi trở kháng do thông khí.
Hơn nữa, Nguyen và cộng sự so sánh các thông số khác nhau của đường cong pha loãng chất tương phản trung bình, bao gồm giá trị đỉnh, độ hấp thu tối đa, độ rửa trôi tối đa và diện tích dưới đường cong để ước tính sự phân bố tương đối của tưới máu phổi trong mô hình động vật của các biến cố giống thuyên tắc phổi (Nguyen và cộng sự, 2015). Các tác giả nhận thấy rằng tỷ lệ tưới máu phổi phải sang phổi trái của khu vực dưới đường cong và giá trị đỉnh của đường cong pha loãng chất tương phản trung bình là các thông số hứa hẹn và đáng tin cậy nhất trong việc đánh giá thuyên tắc phổi (pulmonary embolism − PE). Sự khác biệt đã được tìm thấy giữa các phương pháp phân tích đường cong trở kháng – thời gian khác nhau ở hai bệnh nhân (He và cộng sự, 2021a) và cần nghiên cứu thêm để tối ưu hóa các phương pháp phân tích.
Các ứng dụng của EIT tương phản trong nghiên cứu lâm sàng và động vật
Sự sẵn có của EIT tương phản được trình bày trong nhiều nghiên cứu thử nghiệm và lâm sàng cho phép đo lường tức thời sự thay đổi tưới máu vùng phổi trong các điều kiện bệnh lý khác nhau, chẳng hạn như PE, xẹp phổi và ARDS (Frerichs và cộng sự, 2002; Borges và cộng sự, 2012; He và cộng sự, 2020a, c; Mauri và cộng sự, 2020; Kircher và cộng sự, 2021). Một thỏa thuận đáng chú ý giữa EIT và SPECT đã chứng minh thêm tính đúng đắn và khả thi của phương pháp hình ảnh tưới máu mới nổi này.
Nghiên cứu động vật
Chúng tôi đã tóm tắt tám nghiên cứu trên động vật về EIT bolus tương phản độ dẫn điện, bốn trong số đó so sánh kết quả tưới máu bằng EIT và SPECT và cho thấy tính nhất quán đáng kể (Bảng 2).
Trong một mô hình tắc động mạch phổi khu vực, Frerichs và cộng sự là những người đầu tiên chứng minh tính khả thi của hình ảnh EIT trong việc phát hiện suy giảm tưới máu phổi khi sử dụng chất tương phản dẫn điện (Frerichs và cộng sự, 2002). Một mối tương quan chặt chẽ đã được tìm thấy trong các phép đo phân phối tưới máu theo cặp của EIT và SPECT, với sự khác biệt trung bình là 0,6% và SD là 2,9% (Borges và cộng sự, 2012). Ngoài ra, sự tái phân bố tưới máu phổi, theo ước tính của EIT, với sự giảm tưới máu rõ rệt trong khoang phổi bị tổn thương giữa vùng bị thương và vùng khỏe mạnh, đã được xác nhận bằng chụp cắt lớp vi tính đa đầu dò động (dynamic multidetector computed tomography − MDCT) trong một nghiên cứu về mô hình động vật với cảm ứng ARDS tiểu thùy khu vực với giới hạn hợp lý về giá trị thỏa thuận là 8,74% (Kircher và cộng sự, 2021).
Các nghiên cứu lâm sàng
Phần sau đây tóm tắt chín nghiên cứu lâm sàng về EIT tương phản, bao gồm bốn báo cáo trường hợp và năm thử nghiệm lâm sàng (Bảng 3).
Người ta đã chứng minh rằng hình ảnh tưới máu EIT là chính xác và hiệu quả trong chẩn đoán và theo dõi đáp ứng điều trị của PE tại giường bệnh. Sự phân bố thông khí bình thường với các khiếm khuyết tưới máu lớn ở các vùng bị ảnh hưởng được xác định bằng hình ảnh EIT cho thấy hiệu quả chẩn đoán cao trong các nghiên cứu bao gồm các đối tượng bị tắc mạch nhiều lần được xác nhận bằng chụp mạch phổi CT (Grassi và cộng sự, 2020; He và cộng sự, 2020a, c; Safaee Fakhr và cộng sự, 2020; Yuan và cộng sự, 2021). He và cộng sự phát hiện ra rằng những bệnh nhân mắc PE có % khoảng chết cao hơn đáng kể và % tương xứng V/Q thấp hơn so với những bệnh nhân không mắc PE trong một nghiên cứu quan sát tiền cứu (He và cộng sự, 2020c). Giá trị ngưỡng là 30,37% đối với% khoảng chết dẫn đến độ nhạy là 90,9% và độ đặc hiệu là 98,6% đối với chẩn đoán PE (He và cộng sự, 2020c). Ngoài ra, cùng một nhóm đã sử dụng EIT bolus nước muối để đánh giá mối quan hệ giữa thông khí-tưới máu phù hợp với căng quá mức khu vực và huy động do PEEP gây ra ở bệnh nhân mắc ARDS (He và cộng sự, 2020b).
Marui và cộng sự nhận thấy rằng EIT có thể phát hiện các trận đấu thông khí/tưới máu mất cân bằng dựa trên các khu vực được thông khí với tưới máu bị suy giảm trong ARDS do COVID-19 (C-ARDS) và dự đoán kết quả điều trị của bệnh nhân ARDS khi xem xét nhiều thông tin dựa trên EIT (Mauri et al., 2020; Perier và cộng sự, 2020; Spinelli và cộng sự, 2021). Perier và cộng sự, sử dụng EIT, đã xác nhận rằng tư thế nằm sấp và tăng PEEP dẫn đến sự tương xứng V/Q tốt hơn ở những bệnh nhân mắc C-ARDS (Perier và cộng sự, 2020).
Triển vọng và Hạn chế
EIT bolus nước muối có thể xác định sự khác biệt trong tưới máu vùng do sự phân bố tưới máu phản ánh bệnh, các thao tác điều trị (ví dụ: sử dụng thuốc vận mạch và thở máy) và bản đồ thông khí/tưới máu của nhiều hiện tượng sinh lý bệnh. Do đó, phương pháp EIT tương phản có thể có các ứng dụng lâm sàng trong tương lai. Đầu tiên, EIT dựa trên bolus nước muối có thể có khả năng xác định các nguyên nhân khác nhau của suy hô hấp cấp tính (ARF). Gần đây, He và cộng sự đã chứng minh rằng các phép đo thông khí và tưới máu khu vực tương phản có nguồn gốc từ EIT có thể mô tả ba nguyên nhân ARF rộng, bao gồm bệnh liên quan đến thuyên tắc phổi (pulmonary embolism-related disease − PED), bệnh liên quan đến phổi lan tỏa (diffuse lung involvement disease − DLD) và bệnh liên quan đến phổi khu trú (focal lung involvement disease − FLD) (He và cộng sự, 2021b). Thứ hai, đối với bệnh nhân thở máy, bằng chứng lâm sàng ngày càng tăng đã chỉ ra rằng EIT tưới máu có thể cung cấp hướng dẫn tại giường cho việc thiết lập thể tích khí lưu thông, chuẩn độ PEEP và thông khí nằm sấp, đồng thời giúp bác sĩ đánh giá tiên lượng của bệnh nhân mắc ARDS. Thứ ba, phương pháp EIT dựa trên bolus nước muối này đặc trưng với sự tiện lợi và nhanh chóng có thể đáp ứng việc sử dụng lâm sàng để theo dõi hiệu quả điều trị cho bệnh nhân nặng, ví dụ, để đánh giá tác dụng của thuốc hít đối với cao áp phổi và hiệu quả điều trị của thuốc chống đông máu/tiêu huyết khối trị liệu trên PE.
Để áp dụng rộng rãi phương pháp tưới máu phổi EIT bolus bằng nước muối trong ICU, cần có nhiều nghiên cứu lâm sàng và nghiên cứu thực nghiệm hơn để xác nhận tính chính xác và hiệu lực của EIT tương phản nước muối. Điều quan trọng là cần có sự đồng thuận về giá trị ngưỡng để xác định các thông số tưới máu phổi, giống như thông số cho các đơn vị thông khí/tưới máu trong việc đánh giá sự không tương xứng của V/Q (He và cộng sự, 2020b, c; Mauri và cộng sự, 2020; Spinelli và cộng sự, 2021). Mặc dù có rất ít bằng chứng cho thấy tính khả thi của hình ảnh tưới máu EIT ở những bệnh nhân thở tự nhiên, nhưng rất có thể các thao tác tạm dừng thở điều chỉnh để bệnh nhân tỉnh táo như giữ thì hít vào sử dụng các tiêu chuẩn đầu vào điển hình sẽ là lựa chọn tiếp theo. Hơn nữa, để đạt được việc theo dõi liên tục lưu lượng máu phổi, có thể thấy trước rằng sự kết hợp giữa EIT tương phản với EIT dựa trên xung để đánh giá động sẽ được khám phá trong tương lai.
Tuy nhiên, phân tích EIT có những hạn chế trong việc cung cấp thông tin hình thái chi tiết để xác định chính xác vị trí dọc của sự thiếu hụt tưới máu do độ phân giải không gian bị hạn chế. Do đó, thuật toán tái tạo đảm bảo tối ưu hóa hơn nữa để cung cấp các đánh giá mạnh mẽ trong các ứng dụng lâm sàng. Ngoài ra, bằng cách sử dụng điện cực bên ngoài một vòng, phương pháp EIT chỉ được phép theo dõi một phần phổi hình trụ tại một thời điểm, thay vì cung cấp hình ảnh phổi tổng thể như CT và MRI. Ngoài ra, các đánh giá bổ trợ hoặc quy trình xử lý dữ liệu để giải quyết các biến thể về độ dẫn điện là cần thiết để điều chỉnh các thay đổi về độ dẫn nền khi sử dụng chất tương phản dẫn điện (Bluth và cộng sự, 2019). Cuối cùng, mặc dù đã được xác nhận ở các đối tượng đặt nội khí quản, nhưng tính khả thi của EIT tưới máu ở bệnh nhân hô hấp tự phát vẫn chưa được hiểu đầy đủ. Vì hiệu quả của thao tác tạm dừng thở có thể khác nhau do sự khác biệt của từng cá nhân ở những bệnh nhân tỉnh táo, nên EIT tương phản tập trung vào các ứng dụng ở những bệnh nhân không thở máy đòi hỏi phải thảo luận trong tương lai trước khi được sử dụng trong thực hành lâm sàng.
Kết luận
Sử dụng dung dịch muối ưu trương dựa trên động học bước đầu, hình ảnh EIT tương phản tạo ra các dạng sóng trở kháng pha loãng là đáng tin cậy để xác định các thay đổi tưới máu phổi phản ánh tình trạng xẹp phổi, không đồng nhất về không gian và thuyên tắc động mạch theo cách cục bộ. Với khả năng theo dõi tưới máu phổi khu vực và lập bản đồ V/Q, EIT bolus nước muối đầy hứa hẹn và có ý nghĩa đối với bệnh nhân trong ICU. Nghiên cứu sâu hơn là cần thiết để xác nhận tác động của phương pháp EIT bolus nước muối được mô tả đối với việc ra quyết định, quản lý điều trị và kết quả ở những bệnh nhân bị bệnh nặng.