Nhathuocngocanh.com – Bài viết Đánh giá lại nghiên cứu SPRINT. Người soạn: hoa Điều trị Rối loạn nhịp – Bệnh viện Chợ Rẫy
Giới thiệu
• SPRINT (Systolic Blood Pressure Intervention) đã chứng minh hiệu quả của việc điều trị huyết áp tâm thu xuống mức thấp hơn nhiều so với khuyến cáo trước đây của Hoa Kỳ và Châu Âu.
• Tuy nhiên, một số kết quả thấy được từ SPRINT đã gây ra tranh luận và các câu hỏi đã
được đặt ra liên quan đến ứng dụng của chúng trong thực hành lâm sàng. Bao gồm
lượng giá dự hậu (đặc biệt là suy tim), các phương pháp được sử dụng để xác định biến cố, quy mô tác động của can thiệp (tác động đến hàng tỷ người => chi phí khổng lồ), độ an toàn và khả năng dung nạp của mục tiêu huyết áp <120 mmHg.
• Sau khi công bố kết quả chính của SPRINT vào năm 2015, các báo cáo bổ sung từ SPRINT đã giải quyết nhiều mối quan tâm trong số này. Bài báo này đánh giá bằng chứng về tính hợp lệ và ý nghĩa lâm sàng tiềm ẩn của các kết quả đúc kết được từ SPRINT.
CÁC THÀNH TỐ TRONG THIẾT KẾ NGHIÊN CỨU SPRINT
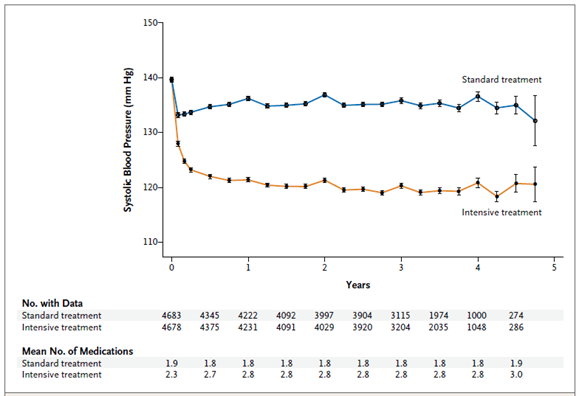
• Nghiên cứu SPRINT thực hiện trên dân số là 9.361 người lớn ≥50 tuổi có nguy cơ mắc bệnh tim mạch (CVD) cao hơn và có huyết áp tâm thu (HATT) trung bình từ 130 đến 180 mmHg.
• Dân số này được phân ngẫu nhiên theo mục tiêu điều trị HATT <120 mmHg (kiểm soát chặt) hoặc <140 mmHg (tiêu chuẩn). Để duy trì sự tách biệt HATT giữa các nhóm ngẫu nhiên, quy trình bao gồm điều khoản điều trị giảm dần ở nhóm tiêu chuẩn đối với HATT
<135 trong 2 lần khám liên tiếp hoặc bất kỳ lần khám đơn lẻ nào với HATT <130.
• Nghiên cứu được thực hiện tại 102 cơ sở thực hành lâm sàng ở Hoa Kỳ, bao gồm cả
Puerto Rico. Một phác đồ chi tiết và hướng dẫn các phương pháp đã được phát triển
trước khi bắt đầu nghiên cứu. Kết cục chính là CVD tổng hợp nhồi máu cơ tim, đột quỵ, hội chứng mạch vành cấp, suy tim mất bù cấp (ADHF) và tử vong do CVD. Các phác đồ điều trị bằng thuốc hạ huyết áp được khuyến nghị dựa trên bằng chứng tốt nhất từ các nghiên cứu lâm sàng, nhưng lựa chọn cuối cùng của liệu pháp là do các bác sĩ đưa ra.
TỔNG QUAN VỀ CÁCH ĐO HUYẾT ÁP TRONG NGHIÊN CỨU SPRINT
• Các nhà phê bình đã khẳng định rằng phương pháp đo HA trong nghiên cứu SPRINT khác với phương pháp được sử dụng trong các nghiên cứu điều trị HA trước đây và đã đặt câu hỏi về tính tổng quát của các giá trị huyết áp trong nghiên cứu SPRINT đối với thực hành lâm sàng thường quy. Mục tiêu chính của phép đo HA trong SPRINT là chuẩn hóa cách đọc trong quá trình nghiên cứu và để có được các ước tính chính xác về mức HA.
• Cách đo HA trong SPRINT nhìn chung phù hợp với các khuyến cáo hiện có và tương tự như các quy trình được sử dụng trong các nghiên cứu lâm sàng khác. Mỗi cơ sở khám bệnh được cung cấp một thiết bị đo HA tự động Omron 907XL. Các thiết bị đo HA bằng dao động đã được sử dụng trong ít nhất 11 nghiên cứu điều trị tăng huyết áp trước SPRINT. Một số đặt câu hỏi về tính hợp lệ của kết quả đo HA trong SPRINT do có báo cáo rằng chúng thu được khi nhân viên y tế vắng mặt trong phòng. Điều này được công nhận là dẫn đến giá trị HA về cơ bản thấp hơn đáng kể so với giá trị thu được trong các nghiên cứu hoặc thực hành lâm sàng khác. Tuy nhiên quy trình đo HA trong SPRINT không có quy định nhân viên y tế phải có mặt hoặc phải ra khỏi phòng trong khoảng thời gian nghỉ ngơi trước khi đo HA.
• Bởi vì các chi tiết của phép đo HA trong SPRINT đã trở thành trọng tâm của sự chú ý, các phòng
khám được khảo sát ngay sau khi hoàn thành nghiên cứu để hỏi xem nhân viên địa điểm
thường ở trong (nhân viên y tế có mặt tham gia đo) hay ra khỏi phòng (nhân viên y tế không tham gia) trong thời gian nghỉ ngơi và trong quá trình đo HA. Sự hiện diện hay vắng mặt của nhân viên không liên quan đến sự khác biệt đáng kể về mức HA, kết quả nghiên cứu chính hoặc các biến cố về độ an toàn. Ít nhất 6 báo cáo đã kết luận rằng sự tham gia của nhân viên có ảnh hưởng rất hạn chế đến việc ước lượng HA và không có báo cáo nào báo cáo có sự khác biệt về HATT ≥2 mmHg. Trong một nghiên cứu ngẫu nhiên có đối chứng, mô phỏng các quy trình được sử dụng trong SPRINT, sự khác biệt trung bình với giá trị HA tâm thu và HA tâm trương (HATTr) giữa có và không được giám sát lần lượt là 1,5 và 0 mmHg.
• Trong thực hành lâm sàng, HA thường được đo mà ít chú ý đến việc kiểm soát chất lượng và có thể đánh giá sai HATT cao lên trung bình từ 10 đến 15 mmHg so với các giá trị thu được bằng các phương pháp được khuyến cáo mà đã được áp dụng trong hầu hết các nghiên cứu nền tảng điều trị hạ huyết áp. Tuy nhiên, một số bệnh nhân thì ngược lại, trị số HA đo được có thể thấp hơn HA được đo theo đúng khuyến cáo của guideline. Do đó không có phương tiện chính xác nào để ước tính mức HA thực sự bằng các phép đo chất lượng kém.
• Những phát hiện này nhấn mạnh tầm quan trọng của việc đo HA bằng các phương pháp được khuyến nghị trong guideline để thu được những lợi ích như trong thử nghiệm lâm sàng. Tuy nhiên, sự có mặt hoặc vắng mặt của nhân viên dường như không phải là yếu tố chính ảnh hưởng đến độ chính xác của ước tính HA.
KẾT CỤC TIM MẠCH
• Trong thời gian theo dõi nghiên cứu, HATT trung bình đạt được ở nhóm kiểm soát chặt và kiểm soát chuẩn lần lượt là 119,2 và 135,8 mm Hg sau thời gian chỉnh liều thuốc 6 tháng. Trong báo cáo kết quả chính của SPRINT năm 2015, kết cục chính và tử vong do mọi nguyên nhân thấp hơn 25% (P <0,001) và 27% (P = 0,003) ở nhóm điều trị kiểm soát chặt so với nhóm kiểm soát chuẩn. Điều này bao gồm giảm 43% (P = 0,005) đối với tử vong do tim mạch và giảm 38% (P
= 0,002) đối với ADHF. Kết quả từ một ấn phẩm tiếp theo, với 56 sự kiện kết quả
chính được bổ sung thêm vào.
• Sự giảm đáng kể được thấy rõ ngay cả khi ADHF được loại trừ khỏi kết cục chính. Sự giảm các kết cục chính ở nhóm kiểm soát chặt được thấy ở các phân nhóm xác định trước (prespecified) được định nghĩa dựa trên tuổi, giới tính, mức độ HATT cơ bản, có hay không có tiền sử bệnh tim hoặc bệnh thận mạn (CKD), và chủng tộc da đen hoặc không da đen. Tuy nhiên trong 2.636 người tham gia dạng noninstitutionalized (từ này khó định nghĩa, nó gồm những người sống ở nhà sau đó đến bệnh viện điều trị trong ngày rồi về, còn institutionalized participant là những người sống ở viện dưỡng lão) có độ tuổi ≥75, những lợi ích lại tương tự nhau khi kiểm soát chặt hay chuẩn, dẫn đến việc ngăn ngừa các biến cố kết cục chính và tỷ lệ tử vong do mọi nguyên nhân là giảm được một biến cố mỗi 28 và 41 bệnh nhân được kiểm soát huyết áp chặt chẽ. Trong các phân tích hậu kiểm, mối quan hệ tương tự ở người gốc Tây Ban Nha, người già yếu và ở những người mắc hội chứng chuyển hóa hoặc tiền đái tháo đường. Phân tích tổng hợp các nghiên cứu so sánh phân bổ ngẫu nhiên với các mức HA khác nhau cung cấp kết quả tương tự, cho dù kết quả SPRINT có được đưa vào hay không.
GIÁ TRỊ CỦA NHỮNG KẾT QUẢ SUY TIM
• Việc giảm 38% ADHF ở những người được phân ngẫu nhiên điều trị kiểm soát chặt so với kiểm soát chuẩn cũng đã được đặt ra nghi vấn. Việc chẩn đoán ADHF trong SPRINT dựa trên các tiêu chí khách quan, khắt khe yêu cầu nhập viện hoặc khám tại khoa cấp cứu cần điều trị thuốc qua đường tĩnh mạch (lợi tiểu hoặc thuốc tăng co bóp) đối với một hội chứng lâm sàng có nhiều dấu hiệu và triệu chứng phù hợp với ADHF.
• Ngoài ra, chẩn đoán ADHF được đưa ra bởi các các bác sĩ lâm sàng có kinh nghiệm, những người được làm mù trong nghiên cứu trước sự ngẫu nhiên của bệnh nhân tham gia và tuân theo các quy trình tiêu chuẩn. Trong phân tích đa biến, những bệnh nhân tiến triển ADHF trong quá trình nghiên cứu có nguy cơ tử vong do CVD cao hơn 27 lần, nguy cơ nhồi máu cơ tim cao hơn 16 lần và nguy cơ tử vong do bất kỳ nguyên nhân nào cũng tăng gấp 10 lần so với những bệnh nhân không tiến triển ADHF. Hiệu quả của việc giảm HA đối với suy tim trong SPRINT phù hợp với kinh nghiệm trong các nghiên cứu trước đó, bao gồm giảm 64%, 50% và 36% HYVET (Hypertension in the Very Elderly Trial), SHEP (Systolic Hypertension in the Elderly Program), nghiên cứu Syst-Eur, tương ứng. Do đó, kết quả SPRINT ADHF không phải là bất ngờ cũng không phải là kết cục nhẹ nhàng như một số người quan sát đề xuất.
• Các chuyên gia cho rằng lợi ích ADHF trong SPRINT là do sử dụng khác biệt trong việc dùng thuốc lợi tiểu và phát hiện suy tim tiềm ẩn.
• Chỉ 11 trong số 391 người tham gia được ngừng sử dụng thuốc lợi tiểu ở lần khám ban đầu đã tiến triển ADHF, và điều này xảy ra trong vòng 1 tháng sau ngưng thuốc lợi tiểu chỉ ở một bệnh nhân. Con số này đại diện cho ≈6% trong số 173 bệnh nhân đã tiến triển ADHF, và một phân tích loại trừ những bệnh nhân này có tác động tối thiểu đến ước tính lợi ích cho việc ngăn ngừa ADHF trong nhóm kiểm soát chặt.
• Tại lần tái khám cuối cùng, 68% nhóm kiểm soát chặt và 43% kiểm soát chuẩn được điều trị bằng thuốc lợi tiểu. Sử dụng lợi tiểu trong thử nghiệm không phải là một yếu tố dự báo quan trọng của ADHF (HR 0,96 [0,66–1,40], P = 0,83). Sử dụng lợi tiểu phổ biến hơn ở những bệnh nhân tiến triển ADHF, và hầu hết các trường hợp ADHF xảy ra ở những bệnh nhân có uống thuốc lợi tiểu tại thời điểm chẩn đoán ADHF đầu tiên của họ. Hơn nữa, sự khác biệt tỷ lệ ADHF giữa 2 nhóm điều trị bắt đầu sau 6 tháng theo dõi và dường như tăng trong suốt nghiên cứu hơn là ngay sau khi chỉnh liều thuốc.
KẾT CỤC Ở NÃO
• Đột quỵ không giảm đáng kể trong SPRINT (HR, 0,89 [0,64–1,23]), nhưng nghiên cứu không được thực hiện để đánh giá sự khác biệt trong các thành phần riêng lẻ của kết cục chính. Khoảng tin cậy HR của đột quỵ là rộng và bao gồm khả năng giảm 36% nguy cơ. Trong nghiên cứu ACCORD BP (Action to Control Cardiovascular Risk in Diabetes Blood Pressure trial), đột quỵ đã giảm 41%. Tuy nhiên, các đường cong Kaplan-Meier cho kết quả đột quỵ không bắt đầu tách biệt cho đến sau 3 năm điều trị; Khoảng thời gian này là đáng chú ý vì SPRINT đã ngừng sau thời gian trung bình là 3,3 năm.
• Bất chấp những lo ngại trước đây về khả năng gây ra các tác động bất lợi về nhận thức, điều trị HA tích cực dẫn đến giảm đáng kể tình trạng suy giảm nhận thức nhẹ trong quá trình nghiên cứu và kết hợp giữa suy giảm nhận thức nhẹ và chứng sa sút trí tuệ có thể xảy ra trong quá trình nghiên cứu và theo dõi sau nghiên cứu. Ngoài ra, trong thời gian theo dõi trung bình 3,97 năm, một nghiên cứu phụ về hình ảnh cộng hưởng từ được thực hiện trên 670 bệnh nhân, SPRINT đã báo cáo sự tiến triển ít hơn đáng kể của bệnh thiếu máu cục bộ mạch máu não, như được chỉ ra bởi các tổn thương chất trắng dày đặc, ở mức độ chuyên sâu so với nhóm kiểm soát chuẩn. Mối liên hệ tương tự đã được quan sát thấy trong nghiên cứu ACCORD BP và phân tích theo dõi sau nghiên cứu, và trong nghiên cứu INFINITY (Intensive vs. Standard Ambulatory Blood Pressure Lowering to Lessen Funtional Decline in the Elderly trial). Trong SPRINT và ACCORD, một sự giảm nhỏ đáng kể trong tổng thể tích não đã được ghi nhận khi điều trị tích cực, nhưng dấu hiệu lâm sàng của điều này là không chắc chắn.
KẾT CỤC Ở THẬN
• Không có sự khác biệt về kết cục chính tổng hợp bệnh thận với tiêu chí giảm 50% tỷ lệ lọc cầu thận ước tính (eGFR) hoặc bệnh thận giai đoạn cuối ở những người có suy thận nền với eGFR <60 mL/phút trên 1,73 m2 được ghi nhận giữa 2 nhóm điều trị.
• Có một sự giảm nhẹ eGFR trung bình ở nhóm kiểm soát chặt trong 6 tháng đầu điều trị ở những người có và không có bệnh thận mạn (chênh lệch eGFR là 3,3 mL/phút trên 1,73 m2). Không có mối liên hệ nào giữa việc giảm eGFR sớm và kết cục CVD. Đã ghi nhận sự giảm cấp tính eGFR trong quá trình điều trị tăng huyết áp tích cực hơn trong các thử nghiệm ngẫu nhiên khác khi phân nhóm bệnh nhân với các mức mục tiêu HA khác nhau, đặc biệt là với chức năng thận được bảo tồn hơn.
• Sự suy giảm eGFR cấp tính ở nhóm kiểm soát chặt được cho là do tác dụng huyết động (có thể đảo ngược) của điều trị bằng thuốc hạ huyết áp trên vi tuần hoàn thận. Ở cả những người có và không có CKD lúc ban đầu, một sự sụt giảm nhỏ hàng năm về eGFR là phù hợp do lão hóa chức năng thận, được thấy ở 2 nhóm điều trị sau 6 tháng thăm khám. Tuy nhiên, tỷ lệ suy giảm ở nhóm kiểm soát chặt cao hơn một chút so với nhóm kiểm soát chuẩn trong phân nhóm CKD. Ở những người không có CKD lúc ban đầu, biến cố CKD được xác định là giảm eGFR ≥30% và eGFR đạt ngưỡng ≤60 mL/phút trên 1,73 m2; trong thời gian theo dõi xảy ra ở 4,2% nhóm kiểm soát chặt và 1,2% nhóm kiểm soát chuẩn, nhưng trong số những người tham gia không có tiến triển bệnh thận giai đoạn
cuối và <10% đã giảm eGFR ≥50% khi thăm khám.
LIÊN QUAN CỦA NGHIÊN CỨU SPRINT VỚI ĐÁI THÁO ĐƯỜNG
• SPRINT đã loại trừ bệnh nhân đái tháo đường, nhưng đã chứng minh điều trị tương tự mang lại lợi ích ở những bệnh nhân có hoặc không có tiền đái tháo đường hoặc hội chứng chuyển hóa lúc ban đầu.
• Bên cạnh đó, các bài phân tích so sánh ảnh hưởng của điều trị HA kiểm soát chặt và tiêu chuẩn trên bệnh nhân trong nghiên cứu ACCORD có sử dụng liệu pháp kiểm soát đường huyết tiêu chuẩn đã xác định được những lợi ích tương tự như những lợi ích được thấy trong SPRINT. Tương tự như vậy, sau khi ngừng can thiệp tăng đường huyết trong thử nghiệm ACCORD BP, một mô hình hưởng lợi của CVD tương tự như trong SPRINT đã được xác định. Do đó, SPRINT cung cấp bằng chứng hỗ trợ nhưng không có tính xác thực về tác dụng của điều trị tăng HA ở bệnh nhân đái tháo đường.
GIẢ THUYẾT ĐƯỜNG CONG J: GIẢM HUYẾT ÁP TÂM TRƯƠNG VÀ DỰ HẬU NGHIÊN CỨU
• Mối quan hệ hình chữ J và chữ U giữa HATTr và CVD đã được xác định trong một số nghiên cứu đoàn hê và các thử nghiệm điều trị bằng thuốc hạ huyết áp, ảnh hưởng đến các khuyến cáo điều trị trong ít nhất một hướng dẫn về điều trị THA.
• Một câu hỏi cơ bản quan trọng với đường cong J trong các báo cáo rõ ràng là liệu HA thấp hơn là nguyên nhân hay hậu quả của CVD. Một phân tích về điều trị SPRINT cũng xác định mối quan hệ hình chữ U giữa DBP ban đầu và kết cục CVD chính cũng như tử vong do mọi nguyên nhân ở cả nhóm kiểm soát chặt và nhóm kiểm soát chuẩn. Tuy nhiên, mặc dù nguy cơ biến cố CVD cao hơn ở những người có HATTr cơ bản thấp hơn ở cả hai nhóm ngẫu nhiên, trong các so sánh ngẫu nhiên cả kết cục chính và tử vong do mọi nguyên nhân ở nhóm kiểm soát chặt ít gặp hơn đáng kể so với nhóm kiểm soát chuẩn trên cả 5 nhóm HATTr mà không có gợi ý về tỷ lệ nguy cơ. Những kết quả này không hỗ trợ cho việc tăng nguy cơ tuyệt đối dựa trên mức HATTr đạt được trong quá trình điều trị tăng huyết áp.
CÁC ẢNH HƯỞNG BẤT LỢI KHI KIỂM SOÁT HUYẾT ÁP CHẶT
• Các quy trình chi tiết để thu thập số liệu về các tác dụng không mong muốn, bao gồm các tác dụng phụ nghiêm trọng (SAE) đã được nêu rõ trong quy trình nghiên cứu và hướng dẫn sử dụng, đặc biệt liên quan đến hạ huyết áp, ngất, ngã và tổn thương thận cấp (AKI).
• Một Từ điển Y khoa chuẩn hóa theo SPRINT đưa ra khái niệm bao gồm ngất, hạ huyết áp và té ngã. Các biến cố bất lợi, không giống như kết cục lâm sàng, có thể được thu thập bất cứ lúc nào trong quá trình nghiên cứu. Không có sự khác biệt đáng kể về SAE tổng thể giữa nhóm kiểm soát chặt và nhóm kiểm soát chuẩn (HR, 1,04; P = 0,25), kể cả ở những bệnh nhân > 75 tuổi tại thời điểm ban đầu (HR, 1,00; P = 0,93). Hạ huyết áp, ngất và ngã lần lượt xảy ra ở 1,7%, 1,8% và 2,2% số bệnh nhân SPRINT. So với nhóm kiểm soát chuẩn, nhóm kiểm soát chặt có nguy cơ SAE liên quan đến hạ huyết áp cao hơn (2,4% so với 1,4%; HR, 1,67; P = 0,002), nhưng sự khác biệt tương ứng không có ý nghĩa đối với ngất (2,3% so với 1,7%, HR, 1,32; P = 0,07) hoặc ngã do chấn thương (2,2% so với 2,3%; HR, 0,98; P = 0,90 ). Đối với cả 3 kết cục, tỷ lệ nguy cơ đối với SAE cao hơn và về mặt danh nghĩa là quan trọng trong các phân nhóm mắc bệnh CKD cơ bản hoặc già yếu. Tuổi cơ bản ≥75 tuổi cũng có liên quan đến nguy cơ cao hơn đáng kể ngất, hạ huyết áp và ngã nhưng không phải đối với các trường hợp ngã do chấn thương liên quan đến bệnh viện.
Tuy nhiên, không có tương tác theo tuổi điều trị đối với bất kỳ kết cục SAE nào. Không có sự khác biệt ở bệnh nhân được báo cáo các phương pháp đánh giá chất lượng cuộc sống liên quan đến sức khỏe, ngay cả ở những bệnh nhân trên 75 tuổi.
TỔN THƯƠNG THẬN CẤP HOẶC SUY THẬN CẤP
• AKI hoặc suy thận cấp, được định nghĩa là chẩn đoán nhập viện, xảy ra khi nhập viện hoặc được báo cáo trong bản tóm tắt xuất viện là chẩn đoán chính hoặc phụ chính, thường xảy ra ở bệnh nhân kiểm soát chặt (3,8%) so với bệnh nhân kiểm soát chuẩn (2,3%) (HR, 1,66; P <0,001). Trong số những bệnh nhân có AKI hoặc biến cố suy thận cấp, 78% bệnh nhân thuộc nhóm kiểm soát chặt và 77% ở nhóm kiểm soát chuẩn có giai đoạn KDIGO 1 hoặc 2 và vào cuối quá trình theo dõi nghiên cứu, 90,4% các trường hợp AKI ở nhóm kiểm soát chặt và 86,9% ở nhóm kiểm soát chuẩn đã hoàn toàn được giải quyết (creatinin huyết thanh trong vòng 20% giá trị cơ bản của người tham gia). Hồi phục một phần (creatinine trong vòng 30% giá trị ban đầu) được thấy ở thêm 4,8% bệnh nhân nhóm kiểm soát chặt và 4,0% bệnh nhân nhóm kiểm soát chuẩn với AKI.
TỤT HUYẾT ÁP TƯ THẾ
• Hạ huyết áp tư thế đứng (OH; được định nghĩa là giảm HATT ≥20 mmHg hoặc HATTr ≥10 mmHg một phút sau khi đứng từ tư thế ngồi) không phải là tiêu chí loại trừ của SPRINT, nhưng những người có HATT đứng <110 mmHg không được đưa vào nghiên cứu. OH xuất hiện ở 7% số bệnh nhân SPRINT lúc ban đầu và thường xuyên hơn ở những người có HATT ngồi cao hơn. Trong thời gian theo dõi trung bình 3 năm, các biến cố OH được ghi nhận ở 18,5% số bệnh nhân và phổ biến hơn ở nhóm kiểm soát chuẩn (5,7%) so với nhóm kiểm soát chặt (5,0%). Trong cả hai nhóm điều trị kết hợp, OH không liên quan đến các biến cố CVD (kết cục chính: HR, 1,06 [95% CI, 0,78–1,44]) hoặc bất kỳ kết cục phụ nào. Hơn nữa, OH không liên quan đến ngất, bất thường điện giải, ngã do chấn thương , hoặc AKI/suy thận cấp. Tuy nhiên, OH có liên quan đến việc nhập viện liên quan đến hạ huyết áp hoặc đến phòng cấp cứu (HR, 1,77 [1,11–2,82]) và nhịp tim chậm (HR, 1,94 [1,19–3,15]), nhưng các mối liên quan này không khác nhau theo mục tiêu điều trị HA.
CÂN BẰNG GIỮA LỢI ÍCH VÀ NGUY CƠ KHI KIỂM SOÁT HUYẾT ÁP CHẶT
• Nhìn chung, không có sự khác biệt đáng kể về SAE giữa 2 nhóm điều trị ở mọi lứa tuổi. Các SAE phổ biến hơn đáng kể trong quá trình điều trị kiểm soát chặt đã không dẫn đến sự gia tăng tổng thể về tỷ lệ mắc bệnh hoặc tử vong chính.
• Không giống như các kết quả lâm sàng chỉ được xác định chắc chắn tại các lần khám theo phác đồ hàng quý, SAE có thể được báo cáo tại bất kỳ lần khám nào bao gồm cả các lần khám tổng quát để kiểm soát HA và ngoại trừ trường hợp AKI/suy thận cấp không được xem xét. Có nhiều hơn ≈8% số lần tham quan nghiên cứu trong nhóm kiểm soát chặt so với nhóm kiểm soát chuẩn, chủ yếu liên quan đến việc đạt được các mục tiêu HA, tạo thêm cơ hội để báo cáo các biến cố bất lợi chứ không phải kết quả nghiên cứu. Mặc dù một số tác giả đã làm như vậy, kết cục SPRINT mang lại lợi ích, bao gồm ngăn ngừa CVD chính và tử vong do mọi nguyên nhân, và các tác dụng ngoại ý tiềm ẩn nhẹ nhàng hơn không nên được tính như nhau. Cuối cùng, các phép đo chất lượng cuộc sống liên quan đến sức khỏe và tốc độ dáng đi không được bệnh nhân báo cáo khác nhau khi chỉ định điều trị ngẫu nhiên, ngay cả ở những bệnh nhân trên 75 tuổi.
KẾT LUẬN
Các kết quả tìm được của SPRINT chỉ ra rằng việc giảm HA tích cực hơn mang lại những lợi ích đáng kể về sức khỏe, vượt trội hơn các nguy cơ của các biến cố bất lợi. Thiết kế và phương pháp SPRINT dựa trên các phương pháp thực hành tốt nhất trong việc tiến hành các nghiên cứu lâm sàng và kết quả nghiên cứu phù hợp với bằng chứng bên ngoài.
Khả năng tổng quát hóa kết quả SPRINT cho thực hành lâm sàng đòi hỏi phải đánh giá chính xác HA và bằng chứng về nguy cơ CV cao. Những yêu cầu này phổ biến đối với việc tổng quát hóa các thử nghiệm điều trị HA mang tính bước ngoặt khác.