Bệnh tim mạch
Đại cương lâm sàng tim bẩm sinh: Phân loại, một số vấn đề cần lưu ý trong thực hành tim bẩm sinh.
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Nguồn: Sách Lâm sàng tim bẩm sinh
CHỦ BIÊN
PGS.TS.BS: Nguyễn Lân Hiếu
THAM GIA BIÊN SOẠN:
PGS.TS.BS. Nguyễn Lân Hiếu
Ths.BSNT. Lê Nhật Cường
Ths.BSNT. Nguyễn Văn Hiếu
Nhà thuốc Ngọc Anh xin giới thiệu đến bạn đọc thông tin tổng quan về lâm sàng tim bẩm sinh. Phần 1, chương 2 đại cương tim bẩm sinh.
Giới thiệu chung về tim bẩm sinh
Dịch tễ học
Bệnh tim bẩm sinh (congenital heart disease) là một trong các bất thường bẩm sinh hay gặp nhất, chiếm khoảng 0,8% trong tổng số trẻ sơ sinh chào đời. Theo diễn biến tự nhiên, có khoảng hơn 50% số bệnh nhân tử vong nếu không được phẫu thuật, can thiệp đúng phương pháp, đúng thời điểm.
Với sự phát triển mạnh mẽ của y học, đã có rất nhiều bệnh nhân được can thiệp phẫu thuật ngay từ khi còn nhỏ và trở về cuộc sống bình thường. Thống kê cho thấy hơn 85% trẻ em mắc bệnh tim bẩm sinh sẽ sống được đến tuổi trưởng thành. Số lượng lớn bệnh nhân này sẽ lớn lên và đối mặt với những diễn biến tiếp theo của sự tiến triển bệnh cũng như các vấn đề mới sau phẫu thuật, can thiệp.
Rất nhiều bệnh nhân tim bẩm sinh ở tuổi trưởng thành cần phải phẫu thuật lại, kèm theo nguy cơ rối loạn nhịp và các biến chứng đặc biệt trong trường hợp các phẫu thuật can thiệp trước đó không tốt hoặc chưa hoàn thiện. Kết quả cuối cùng ở nhóm bệnh nhân này là tái nhập viện vì suy tim, tăng áp mạch máu phổi (pulmonary hypertension), rối loạn nhịp tim và đặc biệt tỷ lệ tử vong còn cao.
Tại Việt Nam chưa có thống kê cụ thể nào về số lượng bệnh nhân tim bẩm sinh (cả trẻ em và người lớn). Tuy nhiên, chúng ta có thể dựa vào các thống kê của nước ngoài để phần nào dự đoán số lượng bệnh tim bẩm sinh tại Việt Nam.
Chăm sóc bệnh nhân tim bẩm sinh
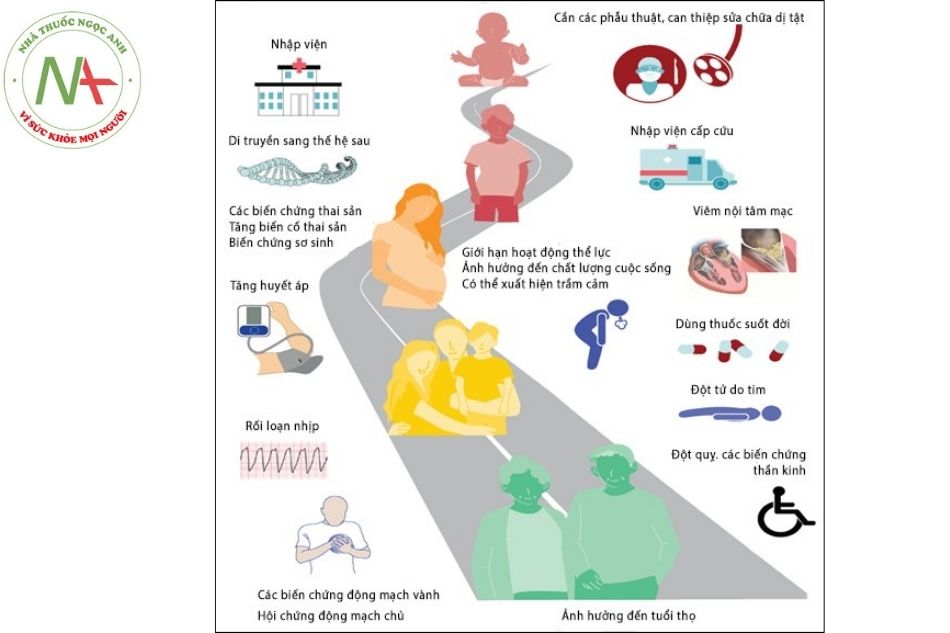
Năm 2020, khuyến cáo Hội tim mạch châu u (ESC) về bệnh tim bẩm sinh người lớn, đã đưa ra và nhấn mạnh quan điểm: Bệnh tim bẩm sinh là một bệnh có tính chất mạn tính và kéo dài cả cuộc đời.
Bệnh tim bẩm sinh kéo dài từ lúc đứa trẻ ra đời, cho đến khi lớn lên, trưởng thành, sinh con (với phụ nữ) và khi về già. Ngay cả sau khi phẫu thuật/can thiệp điều trị tổn thương tim bẩm sinh triệt để, các vấn đề khác liên quan vẫn còn tồn tại nhiều năm: rối loạn nhịp tim, các tổn thương tồn lưu sau phẫu thuật/ can thiệp, vấn đề thai sản, biến chứng bệnh động mạch vành, suy tim hay viêm nội tâm mạc nhiễm khuẩn… Do đó, bên cạnh việc điều trị bất thường bẩm sinh, rất nhiều vấn đề cần quan tâm và chăm sóc một cách toàn diện để bệnh nhân có cuộc sống chất lượng tốt (Hình 1).
Nhằm mục đích làm tốt hơn việc chăm sóc và điều trị bệnh tim bẩm sinh ở cả trẻ em và người lớn, một số vấn đề được đặt ra là:
Ở trẻ em:
+ Sàng lọc, phát hiện bệnh tim bẩm sinh từ trong bào thai (nếu có thể).
+ Sàng lọc trẻ em ngay sau sinh, để phát hiện sớm các bệnh tim bẩm sinh, nhất là các trường hợp trẻ có tím.
+ Điều trị và theo dõi lâu dài trẻ em mắc tim bẩm sinh.
Ở người trưởng thành:
+ Phát hiện bệnh tim bẩm sinh ở người trưởng thành mà bị bỏ sót trong quá khứ.
+ Theo dõi liên tục các trường hợp bệnh tim bẩm sinh đã phát hiện từ nhỏ.
+ Quyết định các phương pháp điều trị phẫu thuật, can thiệp hay điều trị nội khoa.
+ Hỗ trợ và xử lý các tình huống xuất hiện trong đời sống thường ngày ở bệnh nhân người lớn có bệnh tim bẩm sinh.
Một giải pháp đưa ra là thành lập các trung tâm tim bẩm sinh trẻ em và trung tâm tim bẩm sinh người lớn, đây là nhu cầu khá cấp thiết trong bối cảnh phát triển nhanh của ngành y tế nói chung và ngành tim mạch nói riêng.
Việc thành lập trung tâm bệnh tim bẩm sinh nhằm các mục đích sau:
Hoàn thiện và hạn chế tối đa các sai sót trong điều trị bệnh tim bẩm sinh.
Tập hợp các nguồn lực con người và vật chất để chăm sóc bệnh tim bẩm sinh.
Bảo đảm có đủ số lượng bệnh nhân để có thể đào tạo các nhân viên y tế chuyên sâu từ đó có thể tiến hành các nghiên cứu đưa ra các bằng chứng y khoa trong việc chăm sóc và điều trị bệnh tim bẩm sinh.
Phối hợp dễ dàng hơn với các chuyên ngành có liên quan như phẫu thuật ngoài tim, phụ sản, răng hàm mặt…
Thuận lợi trong việc kêu gọi và tập hợp các tổ chức cá nhân trong việc hỗ trợ cho các bệnh nhân tim bẩm sinh.
Có sự chuyển tiếp thuận lợi cho bệnh nhân tim bẩm sinh khi chuyển từ giai đoạn trẻ em sang giai đoạn trưởng thành. Lúc này cần sự trao đổi thông tin giữa các bác sĩ ở hai trung tâm tim mạch trẻ em và người lớn.
Theo tiêu chuẩn đã được nhiều nước phát triển sử dụng, mỗi địa phương có từ 5 đến 10 triệu dân thì cần có một trung tâm Tim bẩm sinh với sự phối hợp tim mạch người lớn, tim mạch nhi khoa, phẫu thuật tim.
Chính vì vậy vai trò đào tạo, nâng cao và cập nhật kiến thức trong bệnh tim bẩm sinh là hết sức quan trọng. Ở các nước phát triển, quy định rất rõ ràng về thời gian đào tạo, ví dụ như tại Hoa Kỳ muốn trở thành bác sĩ có khả năng điều trị bệnh tim bẩm sinh ở người lớn, bác sĩ chuyên khoa tim mạch phải học thêm 2 năm hoàn toàn về bệnh tim bẩm sinh ở người lớn. Ngoài ra các nhân viên y tế có liên quan cũng cần được đào tạo chuyên sâu như điều dưỡng, bác sĩ chẩn đoán hình ảnh, sản khoa, tâm lý…
PHÂN LOẠI TIM BẨM SINH
Để bắt đầu tìm hiểu về bệnh tim bẩm sinh, chúng ta cần nắm vững phân loại về giải phẫu và sinh lý của các bệnh tim bẩm sinh nói chung để từ đó đi sâu vào các chứng bệnh phức tạp với các tổn thương phối hợp.
Hiện nay có rất nhiều cách phân loại bệnh tim bẩm sinh khác nhau, tuy nhiên cách phân loại dựa trên dấu hiệu lâm sàng tím và mức độ tưới máu phổi (tăng, bình thường hay giảm) vẫn được coi là phương pháp phân loại thông dụng nhất và được áp dụng rộng rãi.
Bên cạnh đó, còn một nhóm các bệnh lý tim bẩm sinh phức tạp, biểu hiện bệnh ngay từ sau sinh và cần sự tồn tại của ống động mạch để cung cấp máu cho tuần hoàn phổi hoặc tuần hoàn hệ thống được gọi là bệnh tim bẩm sinh phụ thuộc ống động mạch (ductus – dependent congenital heart disease).
Phân loại bệnh lý tim bẩm sinh theo mức độ tím và mức độ tưới máu phổi
13 bệnh tim bẩm sinh thường gặp được liệt kê trong bảng dưới đây. Các bệnh này chiếm khoảng 80% trong tổng số trẻ em mắc bệnh tim bẩm sinh.
Một số trường hợp phức tạp ngoại lệ có thể nằm ngoài cách phân loại này sẽ được bàn luận ở phần IV của cuốn sách.
Bảng 1. Phân loại bệnh tim bẩm sinh thường gặp theo mức độ tưới máu phổi và tím
| Tưới máu phổi | Không tím | Có biểu hiện tím |
| Tăng | TBS có luồng thông trái -> phải (left- to-right shunt):‐ Thông liên thất
(ventricular septal defect) – Thông liên nhĩ (atrial septal defect) – Còn ống động mạch (patent ductus arteriosus) – Kênh nhĩ thất (atrioventricular septal defect) |
TBS có tổn thương trộn máu:
– Chuyển gốc đại ĐM (transposition of the great arteries) – Thân chung ĐM (persistent truncus arteriosus) – Bất thường đổ về tĩnh mạch phổi (anomalous pulmonary venous connection) |
| Bình thường | TBS có tổn thương tắc nghẽn:– Hẹp eo ĐM chủ
(aortic coarctation) – Hẹp van ĐMP (pulmonary valve stenosis) – Hẹp van ĐM chủ (aortic valve stenosis) – Bệnh cơ tim (cardiomyopathy) |
|
| Giảm | Bệnh TBS có hẹp van ĐMP kèm theo tổn thương ở vách ngăn tim:– Tứ chứng Fallot (tetralogy of Fallot)
– Bất thường Ebstein (Ebstein anomaly – Teo tịt van 3 lá (tricuspid atresia) |
Chú thích: TBS: Tim bẩm sinh; ĐM: Động mạch; ĐMP: Động mạch phổi.
Đánh giá dấu hiệu tím trên lâm sàng thường không khó khăn: bệnh nhân tím môi, đầu chi, ngón chi dùi trống và SpO2 giảm. Tuy nhiên, để nhận biết tăng tưới máu phổi hay giảm tưới máu phổi cần thăm khám lâm sàng và chụp Xquang tim phổi.
Bảng 2. Triệu chứng lâm sàng, Xquang tim phổi của các nhóm bệnh tim bẩm sinh
| Nhóm tăng tưới máu phổi | Nhóm giảm tưới máu phổi | |
| Lâm sàng | ‐ Chậm tăng cân, suy dinh dưỡng.‐ Có thể gặp viêm nội tâm mạch nhiễm khuẩn tim phải.
‐ Viêm phổi: nặng, kéo dài, tái diễn. ‐ Suy tim: khó thở gắng sức, bóng tim to, tiểu ít, phù, gan to. ‐ Tăng áp mạch máu phổi: T2 mạnh nghe ở đáy tim (ổ van động mạch phổi). |
‐ Chậm tăng cân, suy dinh dưỡng.‐ Viêm nội tâm mạc nhiễm khuẩn.
‐ Tím, có thể có cơn thiếu oxy. ‐ Đa hồng cầu, cô đặc máu -> tắc mạch. |
| Xquang ngực thẳng | ‐ Bóng tim to.‐ Cung động mạch phổi phồng.
‐ Phổi sung huyết. |
‐ Thường bóng tim không to hoặc giãn buồng tim phải.‐ Cung động mạch phổi bình thường hoặc lõm (teo tịt van động mạch phổi).
‐ Trường phổi sáng. |
Phân loại bệnh lý tim bẩm sinh theo mức độ nặng
Bảng 3. Phân loại bệnh tim bẩm sinh theo mức độ nặng (theo ESC 2020)
| Nhẹ | Trung bình(Chưa sửa chữa triệt để) | Nặng(Chưa sửa chữa triệt để) |
| ‐ Tổn thương van ĐMC đơn thuần và van ĐMC hai lá.‐ Tổn thương van hai lá đơn thuần (trừ van hai lá hình dù).
‐ Hẹp nhẹ động mạch phổi đơn thuần (dưới van, tại van hoặc trên van). ‐ TLN, TLT, COĐM đơn thuần, kích thước nhỏ. ‐ TLN, TLT, COĐM đã sửa chữa và không có biến đổi sinh lý bệnh (không giãn buồng tim, giảm chức năng tim, không tăng áp động mạch phổi). |
‐ Bất thường đổ về tĩnh mạch phổi (bán phần hoặc toàn phần) (partial/total anomalous pulmonary venous connection).‐ Bất thường xuất phát động mạch vành.
‐ Hẹp van ĐMC (aortic stenosis). ‐ Bất thường Ebstein (Ebstein anomaly). ‐ Kênh nhĩ thất. ‐ TLN, TLT, COĐM mức độ trung bình đến lớn và chưa được sửa chữa. ‐ Hội chứng Marfan có biến chứng ĐMC. ‐ Hẹp van/thân/nhánh ĐMP mức độ vừa đến nặng. ‐ Tứ chứng Fallot đã phẫu thuật sửa chữa. ‐ Vỡ phình xoang Valsalva (sinus of Valsalva aneurysm). ‐ Chuyển gốc đại động mạch có sửa chữa bẩm sinh (congenitally corrected transposition of the great arteries). ‐ Tâm thất phải hai buồng (double-chambered right ventricle). ‐ Hẹp eo động mạch chủ (coarcta- tion of the aorta). |
Tim bẩm sinh có tăng áp mạch máu phổi (gồm cả hội chứng Eisen- menger).‐ Tim bẩm sinh có tím.
‐ Tâm thất hai đường ra (dou- ble-outlet ventricle). ‐ Sau phẫu thuật Fontan. ‐ Gián đoạn quai ĐMC (interrupted aortic arch). ‐ Teo tịt van ĐMP (pulmonary atresia) (tất cả các thể). ‐ Chuyển gốc đại động mạch (trừ bệnh nhân đã phẫu thuật đảo tầng nhĩ). ‐ Tim một thất (bao gồm tâm thất hai đường ra, hội chứng thiểu sản tim trái, teo tịt van hai lá, teo tịt van ba lá). ‐ Thân chung động mạch (truncus ateriosus). ‐ Tim bẩm sinh phức tạp khác: đảo ngược phủ tạng, đảo ngược tầng thất. |
Chú thích: TLN: Thông liên nhĩ; TLT: Thông liên thất; COĐM: Còn ống động mạch; ĐM: Động mạch; ĐMP: Động mạch phổi; ĐMC: Động mạch chủ.
Để đánh giá và phân loại tim bẩm sinh phù hợp, cần dựa trên thăm khám lâm sàng và xét nghiệm cận lâm sàng.
Khám lâm sàng: tím, các triệu chứng khác bệnh tim bẩm sinh và các biến chứng lên cơ quan khác.
Xét nghiệm cận lâm sàng:
Siêu âm tim: là xét nghiệm quan trọng nhất, giúp đánh giá chính xác tổn thương tim bẩm sinh, các thông số chức năng tim.
MRI, CT: đánh giá giải phẫu, chức năng, huyết động…
Test gắng sức tim phổi (Cardiopulmonary Exer- cise Testing – CPET), test đi bộ 6 phút.
Thông tim, chụp mạch: các thông số áp lực và sức cản mạch máu, tổn thương tim mạch.
Marker sinh học: hs-CRP, hs-Troponin, NT-ProBNP, procalcitonin…
Bệnh tim bẩm sinh phụ thuộc ống động mạch
Định nghĩa
Bệnh tim bẩm sinh phụ thuộc ống động mạch (ductus – dependent congenital heart disease) là một nhóm các bệnh tim bẩm sinh phức tạp bao gồm các tổn thương như hội chứng thiểu sản tim trái, hội chứng thiểu sản tim phải hoặc hẹp nặng/ teo tịt van động mạch chủ/van động mạch phổi.
Khi hệ tuần hoàn chuyển từ tuần hoàn bào thai sang tuần hoàn sau sinh, trẻ sẽ xuất hiện các triệu chứng tím nghiêm trọng, suy tuần hoàn và có thể tử vong. Khi đó cần sự tồn tại của ống động mạch để cung cấp máu cho tuần hoàn phổi, tuần hoàn hệ thống hoặc trộn máu giữa hai hệ tuần hoàn.
Phân loại
Bệnh tim bẩm sinh phụ thuộc ống động mạch được chia thành 3 nhóm:
Bệnh tim bẩm sinh có tuần hoàn hệ thống phụ thuộc ống động mạch:
Bao gồm các bệnh tim bẩm sinh: hội chứng thiểu sản tim trái (hypoplastic left heart syndrome), tắc nghẽn đường ra thất trái (left ventricular outflow tract obstruction).
Cần tồn tại ống động mạch để cấp máu cho tuần hoàn hệ thống từ động mạch phổi (dòng máu qua ống động mạch đi từ động mạch phổi tới động mạch chủ).
Biểu hiện lâm sàng của nhóm bệnh này thường là hội chứng cung lượng tim thấp(low cardiac output syndrome): huyết áp thấp, tưới máu ngoại vi kém, toan chuyển hóa, lactate máu tăng.
Bệnh tim bẩm sinh có tuần hoàn phổi phụ thuộc ống động mạch:
Bao gồm các bệnh tim bẩm sinh: teo tịt van ba lá (tricuspid atresia), hội chứng thiểu sản tim phải (hypoplastic right heart syndrome), tắc nghẽn đường ra thất phải (right ventricular outflow tract obstruction).
Cần tồn tại ống động mạch để cấp máu cho tuần hoàn phổi (dòng máu qua ống động mạch đi từ động mạch chủ sang động mạch phổi).
Biểu hiện lâm sàng của nhóm bệnh này thường tím nghiêm trọng sau sinh vài giờ hoặc 1 ngày.
Bệnh tim bẩm sinh trộn máu qua ống động mạch: nhóm này chỉ có bệnh chuyển gốc đại động mạch lành vách liên thất(transposition of the great arteries with intact interventricular septum) với luồng thông tầng nhĩ hạn chế. Khi đó trộn máu tại tầng nhĩ không đảm bảo, bệnh nhân cần tồn tại của ống động mạch để trộn máu giữa tuần hoàn phổi và tuần hoàn hệ thống.
Bảng 4. Các bệnh lý tim bẩm sinh phụ thuộc ống động mạch theo nhóm
| Tuần hoàn hệ thống phụ thuộc ống động mạch | Tuần hoàn phổi phụ thuộc ống động mạch | Trộn máu giữa hai hệ tuần hoàn qua ống động mạch |
| Hội chứng thiểu sản tim trái (hypoplastic left heart syndrome)Hẹp van động mạch chủ
(aortic stenosis) nghiêm trọng Gián đoạn quai động mạch chủ (interrupted aortic arch) Hẹp eo động mạch chủ (coarctation of the aorta) nghiêm trọng |
Teo tịt van động mạch phổi kèm thông liên thất hoặc lành vách liên thất (tetralogy of Fallot with pulmonary atresia/ Pulmonary atresia with intact interventricular septum)Tứ chứng Fallot (tetralogy of Fallot)
Teo tịt van ba lá (tricuspid atresia) |
Chuyển gốc đại động mạch kèm lành vách liên thất (transposition of the great arteries with intact interventricular septum), luồng thông tầng nhĩ hạn chế |
| Bất thường Ebstein (Ebstein anomaly) có tắc nghẽn đường ra thất phải nghiêm trọng |
Thái độ xử trí
Với nhóm bệnh nhân tim bẩm sinh phụ thuộc ống động mạch, như tên gọi, cần phải duy trì ống động mạch để đảm bảo tuần hoàn cho bệnh nhân trước khi phẫu thuật sửa chữa.
Các biện pháp điều trị áp dụng ngay từ khi trẻ mới sinh, bao gồm truyền prostaglandin E1 để giữ ống động mạch mở hoặc đặt stent ống động mạch trong thời gian chờ phẫu thuật.
Một số tổn thương ít gặp và khó phân loại
Phình xoang Valsalva (sinus of Valsalva aneurysm).
Động mạch vành trái xuất phát bất thường từ động mạch phổi (anomalous left coronary artery from the pulmonary artery).
Rò động mạch vành (coronary artery fistula).
Thông động tĩnh mạch phổi (pulmonary arteriovenous fistulas).
Tim ba buồng nhĩ (cor triatriatum).
Tâm nhĩ duy nhất (single atrium).
Tâm thất phải hai buồng (double-chambered right ventricle).
Van hai lá hình dù (parachute mitral valve).
Bệnh màng ngoài tim (pericardial disease).
Hẹp nhánh ĐMP ngoại biên (peripheral pulmonary stenosis).
Bất thường hệ tĩnh mạch chủ (anomalies of venous system).
Bất thường cung động mạch chủ (anomalies of aortic arch).
VỊ TRÍ, HÌNH THÁI HỌC CỦA TIM VÀ ĐẠI ĐỘNG MẠCH
Vị trí của tim trong lồng ngực
Một số thuật ngữ trong tim bẩm sinh:
Situs: Có nghĩa là vị trí (position, site, location). Trong tim bẩm sinh, situs ám chỉ vị trí các tạng so với đường giữa (midline).
Solitus: Vị trí tạng bình thường (áp dụng với tim và các tạng khác). Situs solitus là vị trí tạng bình thường so với đường giữa.
Inversus: Vị trí tạng đảo ngược (áp dụng với tim và các tạng khác). Situs inversus là đảo ngược phủ tạng, trong đó vị trí tạng bị soi gương qua đường giữa so với vị trí bình thường (situs solitus).
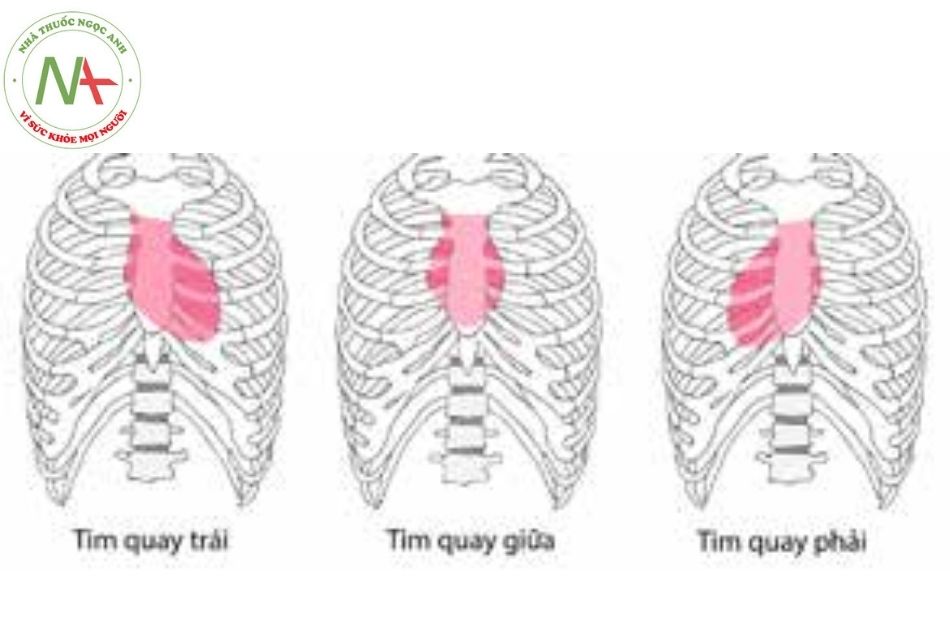
Levocardia: Tim quay trái. Hình dạng trục của tim từ đáy tới đỉnh quay trái.
Mesocardia: Tim quay giữa. Khối cơ tim ở đường giữa và đỉnh thẳng hàng với đáy ở đường giữa.
Dextrocardia: Tim quay phải. Phần lớn trục của tim nằm bên phải xương ức.
Nguyên phát: tim quay phải thực sự (trục tim quay phải).
Thứ phát: tim lệch phải do bị co kéo hoặc đè đẩy (tim quay sang phải nhưng trục tim vẫn bình thường ở trẻ mắc thoát vị hoành trái).
“Ảnh gốc sách mờ”
Áp dụng thuật ngữ trong lâm sàng tim bẩm sinh:
Trường hợp các tạng (gan, lách, dạ dày…) ở vị trí bình thường (situs solitus), tùy theo vị trí mỏm tim mà có hai trường hợp:
Vị trí tạng bình thường, mỏm tim quay trái, là situs solitus levocardia.
Vị trí tạng bình thường, mỏm tim quay phải, là situs solitus dextrocardia.
Trường hợp đảo ngược phủ tạng (situs inver- sus), có hai thể đảo ngược phủ tạng tùy thuộc vào vị trí mỏm tim:
Mỏm tim quay phải (situs inversus dextrocardia).
Mỏm tim quay trái (situs inversus levocardia). Đảo ngược phủ tạng có mỏm tim quay trái thường kèm theo các bất thường tim bẩm sinh khác.
Vị trí tương quan các buồng tim, van tim và đại động mạch
Vị trí của tâm nhĩ
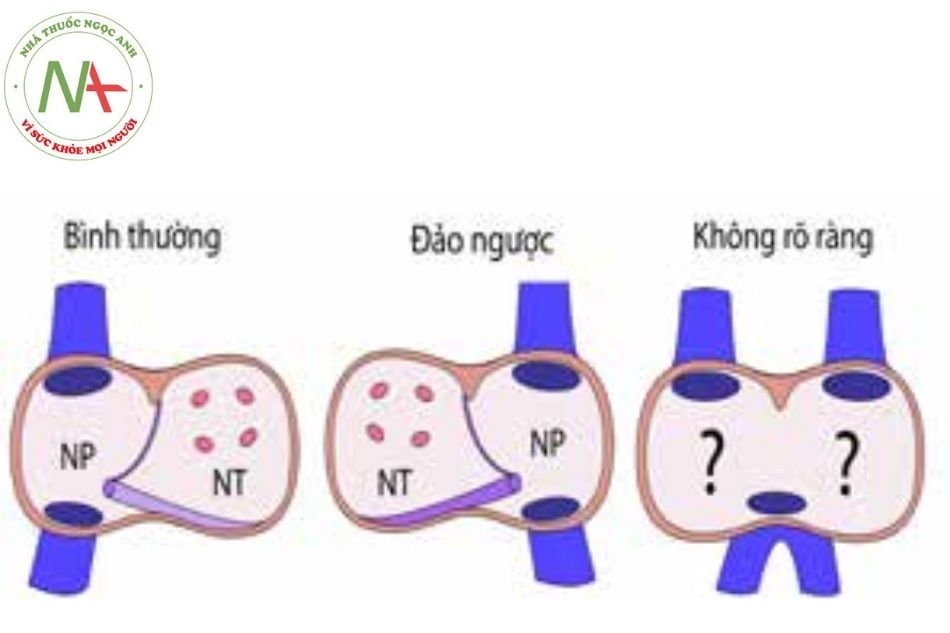
Có 3 vị trí của tâm nhĩ:
Bình thường: Situs solitus (nhĩ trái nằm bên trái trục cơ thể, nhĩ phải nằm bên phải).
Đảo ngược: Situs inversus (nhĩ trái nằm bên phải trục cơ thể, nhĩ phải nằm bên trái).
Không rõ ràng: Situs ambiguous.
Tĩnh mạch chủ dưới luôn đổ vào nhĩ phải (trừ khi có sự tắc nghẽn TM chủ dưới trong những hội chứng bẩm sinh).
Chú thích: NP: Nhĩ phải; NT: Nhĩ trái.
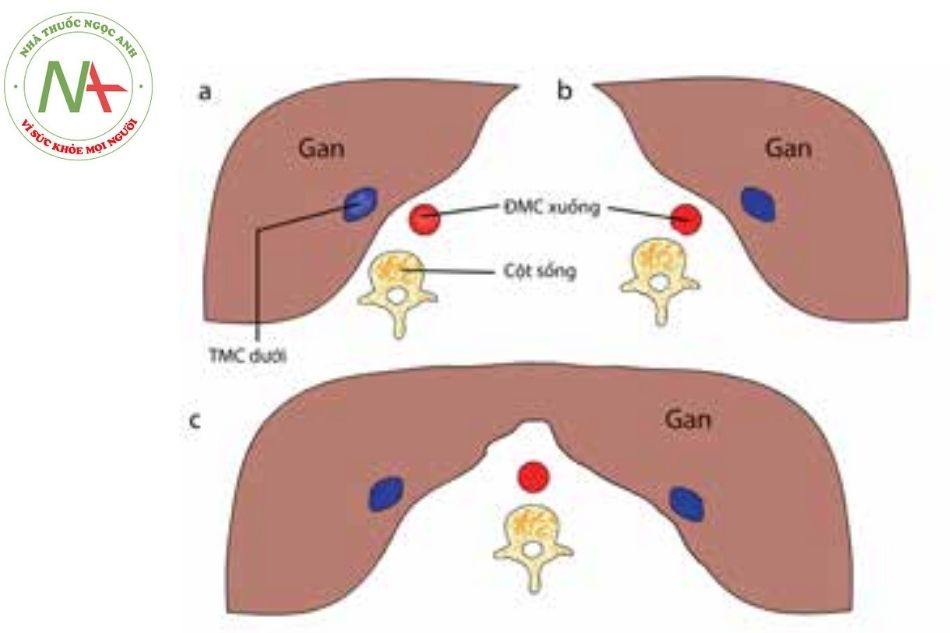
Việc xác định vị trí các tạng bao gồm: định nghĩa được vị trí bình thường, vị trí đối bên hay vị trí không rõ ràng.
a. Gan nằm bên phải và động mạch chủ (ĐMC) xuống nằm bên trái đường giữa.
b. Gan nằm bên trái và động mạch chủ xuống nằm bên trái đường giữa.
c. Gan nằm giữa và rối loạn phân bố các mạch máu.
Chú thích: TMC: Tĩnh mạch chủ; ĐMC: Động mạch chủ.
Vị trí của tâm thất
Hành tâm thất (bulboventricular) có thể thay đổi các vị trí buồng tâm thất như sau:
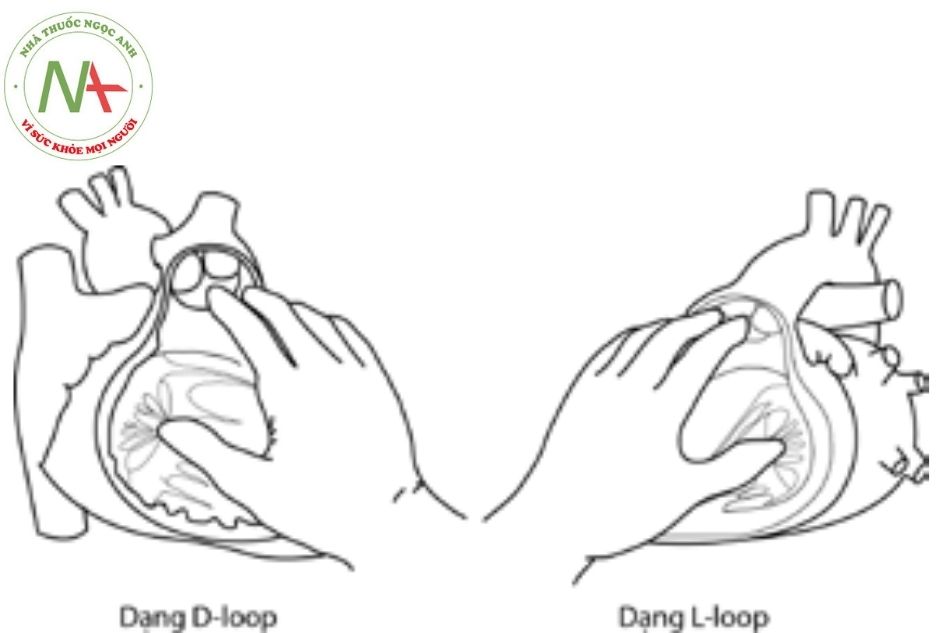
Vị trí bên phải (D-loop): Vị trí bình thường của tim, thất phải nằm bên phải thất trái.
Vị trí bên trái (L-loop): Vị trí tim bất thường, thất phải nằm bên trái và phía sau thất trái.
Sử dụng phương pháp định hình không gian theo nguyên tắc bàn tay để xác định tương quan không gian trong lồng ngực của mỗi thất là “tay phải” hay “tay trái”.
Một tâm thất được gọi là thất có cấu hình“tay phải” khi nếu sử dụng lòng bàn tay phải áp vào mặt vách liên thất của tâm thất đó, thì hướng chĩa ra của ngón cái (chẽ ngang ra góc 90 độ) sẽ chỉ vào phần đường vào thất (phần buồng nhận) và các ngón tay còn lại sẽ có hướng chỉ vào phần đường ra, với cổ tay là đỉnh hay mỏm tim. Ở tim bình thường, thất phải là thất có cấu hình không gian “tay phải” – điều đó chỉ ra sự phát triển mô phôi học bình thường với trục thất quay trái trong thời kỳ phôi thai (dạng D-loop).
Ngược lại, trong trường hợp bệnh lý bất tương hợp nhĩ – thất và thất – đại động mạch (hay còn gọi là chuyển gốc đại động mạch có sửa chữa bẩm sinh (congenitally corrected transposition of the great arteries)), khi đó thất phải là thất có cấu hình không gian “tay trái” – cho thấy sự phát triển trong giai đoạn phôi thai học với trục thất quay phải (dạng L-loop).
Dạng D-loop: tư thế tim bình thường, tâm thất có cấu hình không gian tay phải.
Dạng L-loop: tư thế tim bất thường, tâm thất có cấu hình không gian tay trái.
Van nhĩ thất luôn liên quan với hình thái tâm thất (van ba lá ở thất phải, van hai lá ở thất trái). Hình thái van trên siêu âm là yếu tố quan trọng giúp xác định vị trí buồng thất.
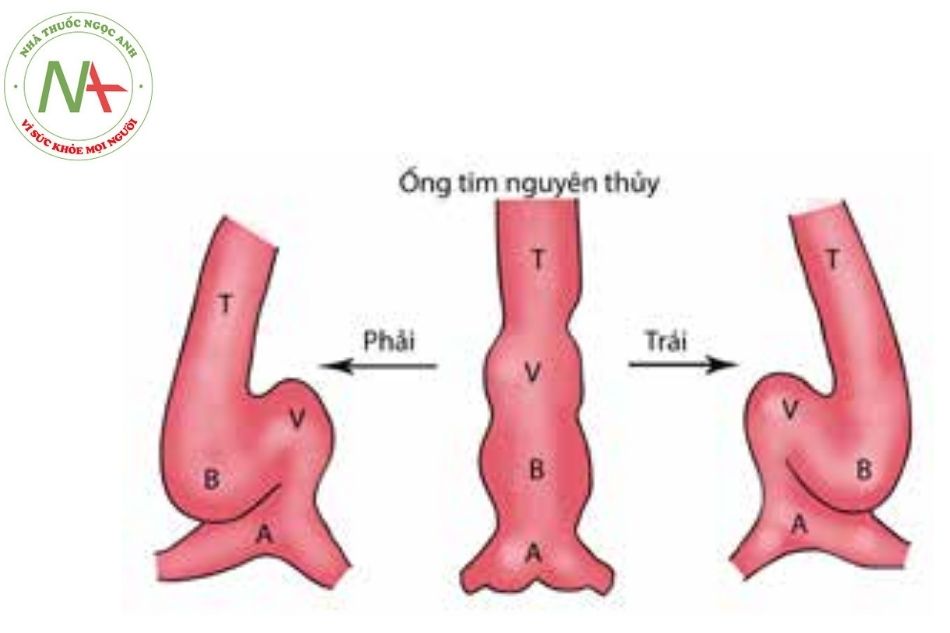
Chú thích: T: Thân động mạch; V: tâm thất; B: tâm nhĩ; A: Xoang tĩnh mạch
Vị trí các mạch máu lớn
Các mạch máu lớn có thể nằm ở:
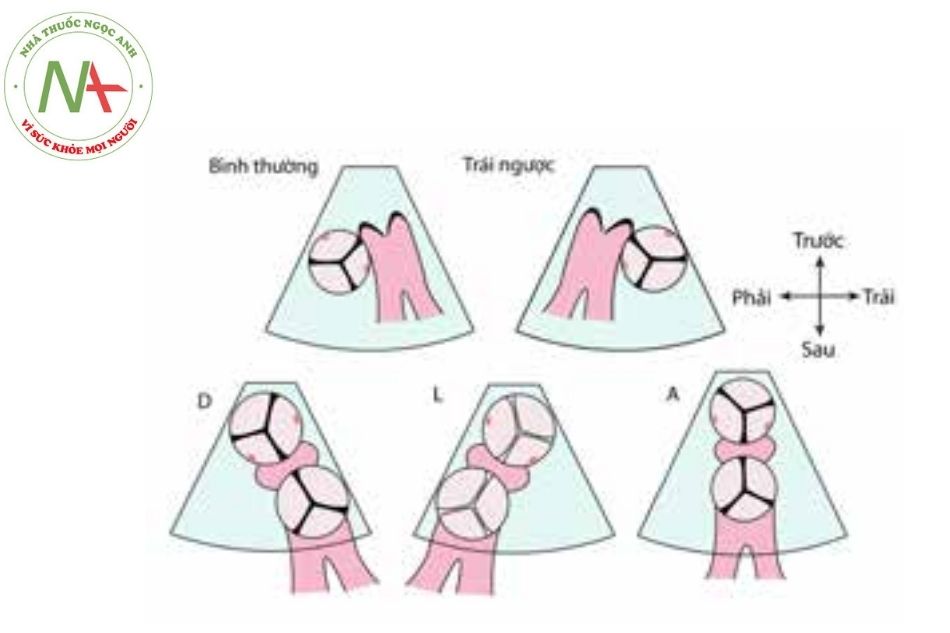
Vị trí bình thường
Vị trí đối bên
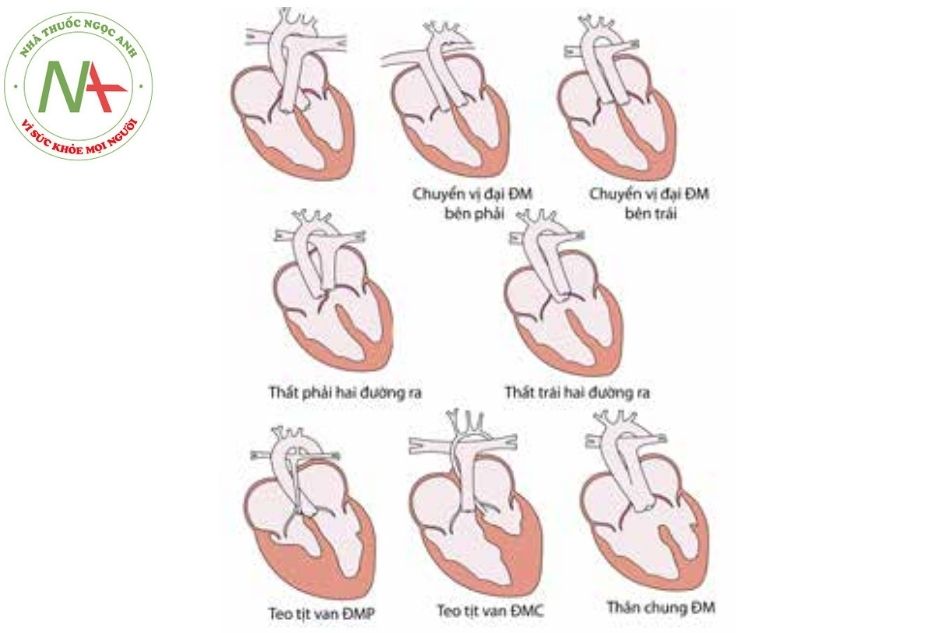
Chuyển gốc đại động mạch type D hay chuyển gốc đại động mạch (D-Transposition of the great arteries (D-TGA))
Chuyển gốc đại động mạch type L hay chuyển gốc đại động mạch có sửa chữa bẩm sinh (L-Transposition of the great arteries (L-TGA))
Chú thích: ĐMC: Động mạch chủ; ĐMP: Động mạch phổi; TGA/D-TGA: Chuyển gốc đại động mạch; L-TGA: Chuyển gốc đại động mạch có sửa chữa bẩm sinh.
Trong quá trình phát triển bình thường của hành tâm thất phải, van ĐM phổi ở trước trên và bên trái van ĐM chủ.
Trong trường hợp hành tâm thất nằm bên trái khi phát triển bình thường thì mối quan hệ giữa các mạch máu lớn là hình ảnh soi gương với trường hợp phía trên, vì thế nên van ĐM phổi sẽ nằm trước, trên và bên phải van ĐM chủ.
Việc chuyển vị trí sang phải gọi là D-TGA: van ĐMC nằm trước, bên phải so với van ĐM phổi.
Việc chuyển vị trí sang trái gọi là L-TGA: van ĐMC nằm bên trái van ĐM phổi.
Hình thái học của tim, van tim và đại động mạch
Hình thái tâm nhĩ
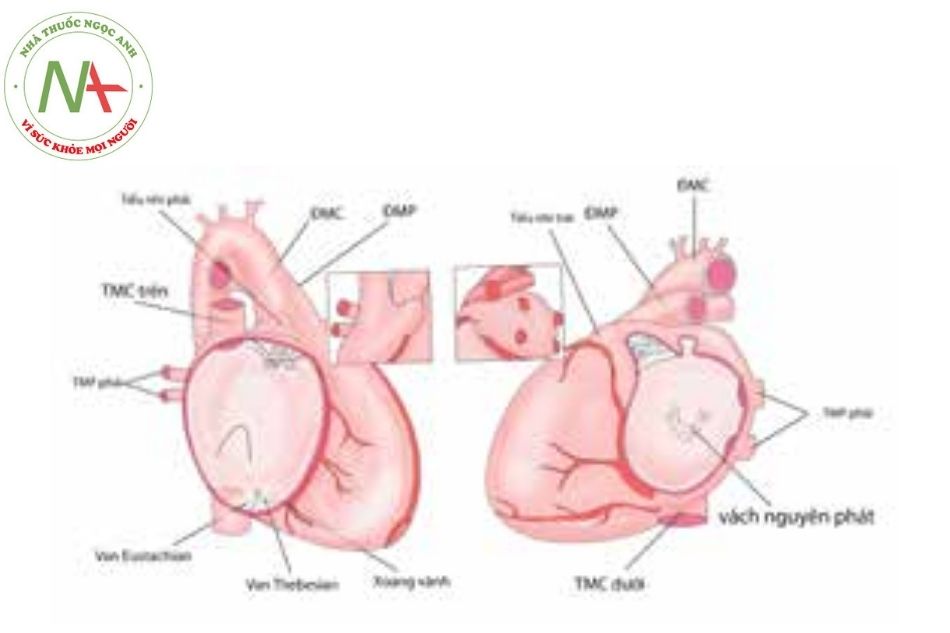
Vách ngăn tâm nhĩ giữa chia đôi tâm nhĩ thành 2 phần trái và phải.
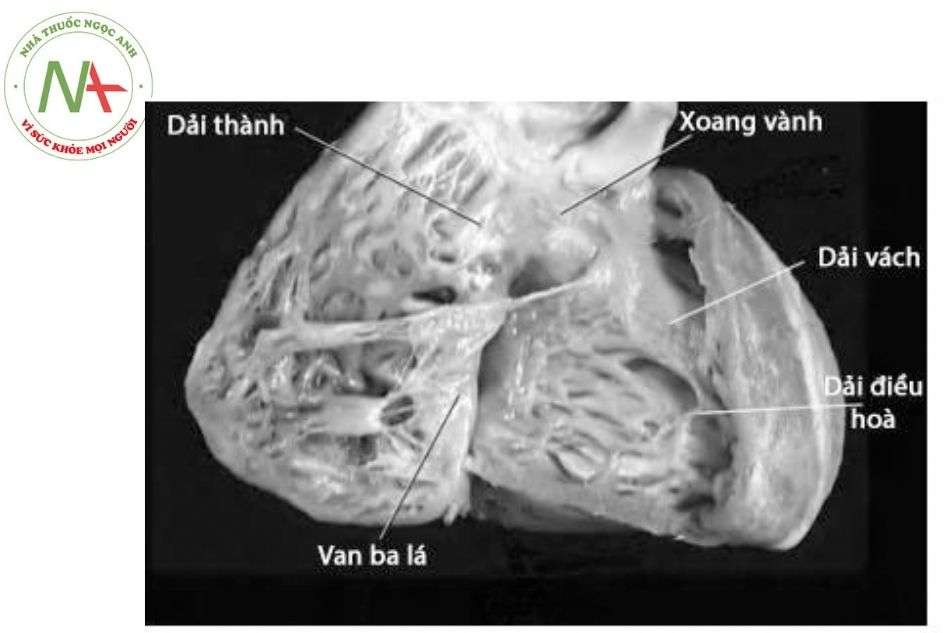
Tâm nhĩ phải đặc trưng bởi:
Tiểu nhĩ hình tam giác với đáy rộng.
Nút xoang nằm ở ngay chỗ nối của TM chủ trên vào nhĩ phải.
Cơ lược bám từ thành bên và kéo dài xuống thành dưới đến lỗ vành.
Các cơ viền xung quanh lỗ bầu dục ở phần bên phải của vách liên nhĩ.
Tâm nhĩ trái đặc trưng bởi:
Tiểu nhĩ nhỏ và hình móc đáy hẹp và có nhiều chỗ lồi ra giống hình móng tay.
Có một nắp vách mỏng nằm ở phía bên trái của vách liên nhĩ.
Chú thích: TMC: Tĩnh mạch chủ; TMP: Tĩnh mạch phổi; ĐMC: Động mạch chủ; ĐMP: Động mạch phổi.
“Ảnh gốc sách mờ”
Các đặc điểm hình thái giúp phân biệt tâm nhĩ phải và nhĩ trái xin xem thêm: Giải phẫu tim và mạch máu lớn – Lâm sàng tim bẩm sinh
Bảng 1. Phân loại bệnh tim bẩm sinh thường gặp theo mức độ tưới máu phổi và tím
Hình thái thất trái: Bề mặt vách liên thất phẳng, có các thớ sợi xơ cơ nối liền giữa chỗ vào và lối ra van tổ chim và các cơ nhú chỉ có ở thành bên tự do.
Xem thêm: Các đặc điểm hình thái giúp phân biệt tâm thất phải và thất trái: GIẢI PHẪU TIM VÀ MẠCH MÁU LỚN. – Bảng 2. So sánh giải phẫu tâm thất phải và tâm thất trái.
Chú thích: ĐM: Động mạch.
Mối liên quan giữa các van tim
Hình thái của van ba lá luôn liên quan với hình thái buồng thất phải.
Hình thái van hai lá luôn liên quan đến hình thái buồng thất trái.
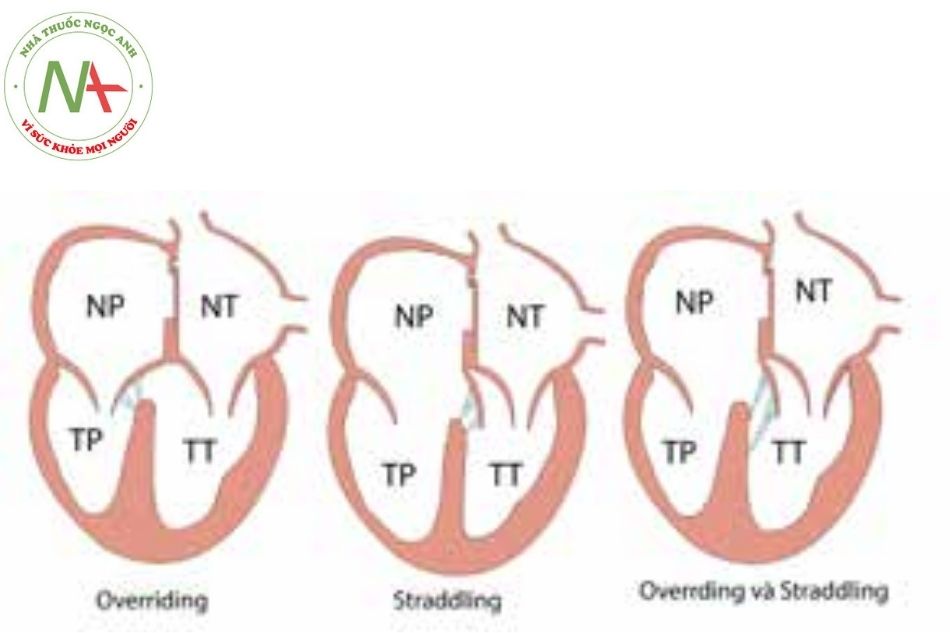
Khi có mặt của lỗ thông liên thất lớn, có thể có vòng van tim cưỡi lên vách liên thất (overriding) hoặc dây chằng van tim bám mặt bên kia vách liên thất (straddling).
Overriding: Vòng van vượt qua vách liên thất sang thất bên kia, dây chằng vẫn bám vị trí bình thường, có thể áp dụng cho van tổ chim hoặc van nhĩ thất.
Straddling: Vòng van ở vị trí bình thường, dây chằng van bám sang mặt bên kia của vách liên thất, chỉ áp dụng cho van nhĩ thất.
Kết hợp Overriding và Straddling: Vòng van vượt qua vách liên thất sang bên kia, dây chằng van bám mặt bên kia của vách liên thất.
Chú thích: NP: Nhĩ phải; NT: Nhĩ trái; TP: Thất phải; TT: Thất trái.
“Ảnh gốc sách mờ”
Các đặc điểm hình thái giúp phân biệt buồng thất phải và thất trái xin xem thêm GIẢI PHẪU TIM VÀ MẠCH MÁU LỚN – Bảng 3. So sánh một số đặc điểm giải phẫu khác biệt của van nhĩ thất.
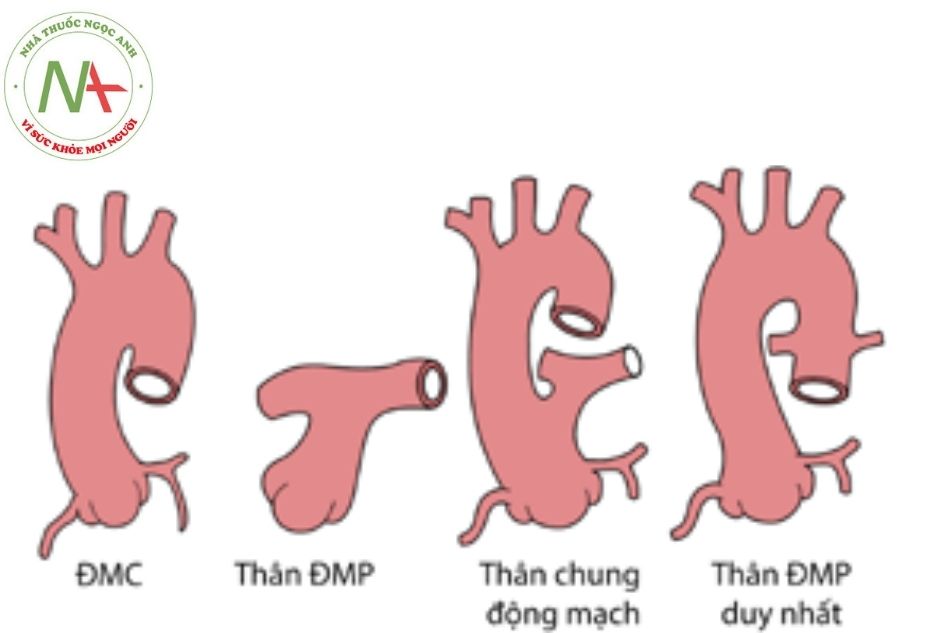
Các động mạch lớn
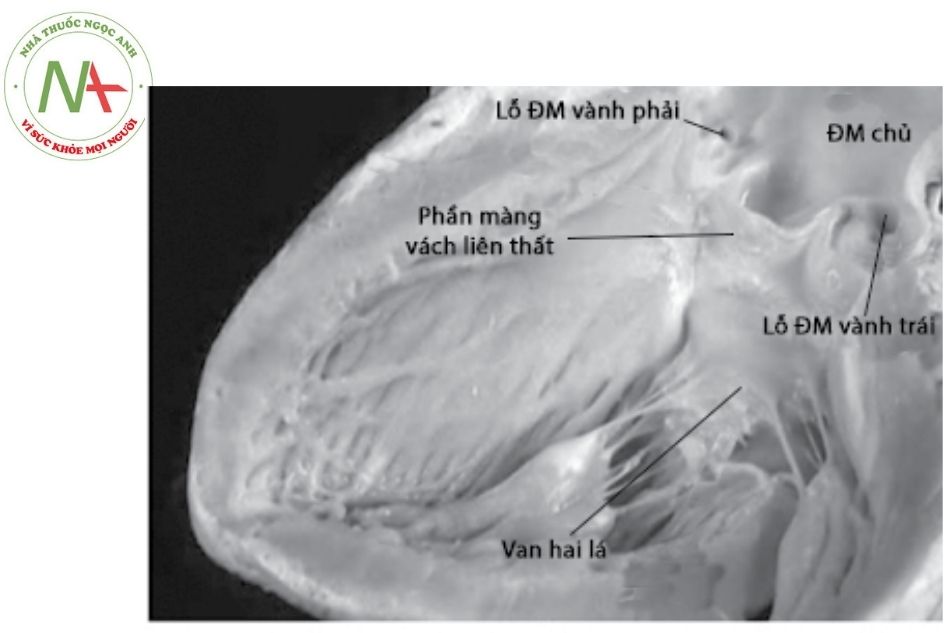
Động mạch chủ:
Quai ĐM chủ cho các nhánh mạch máu cho vùng đầu và cổ.
Các ĐM vành xuất phát từ xoang Valsalva ĐM chủ (trường hợp hiếm bất thường động mạch vành xuất phát từ ĐM phổi).
Thân ĐM phổi:
Không có chỗ xuất phát của ĐM vành (trừ trường hợp ngoại lệ nói trên).
Chia thành 2 nhánh ĐM phổi phải và trái.
Chú thích: ĐM: Động mạch; ĐMC: Động mạch chủ; ĐMP: Động mạch phổi.
“ảnh gốc sách mờ”
Thân chung ĐM (truncus arteriosus communis): Chỉ có một ĐM xuất phát từ buồng tim (tránh chẩn đoán nhầm với teo tịt ĐM chủ hay ĐM phổi).
Một thân động mạch duy nhất(solitary arterial trunk):
Còn gọi là bệnh thân chung động mạch type 4 khi chỉ có một thân chung đơn độc mà không có chỗ xuất phát của ĐM phổi (dạng nặng là tứ chứng Fallot với các dấu hiệu hẹp ĐM phổi, các ĐM bên xuất phát từ ĐM chủ xuống cấp máu cho phổi).
Tiếp cận từng phần giúp chẩn đoán chính xác tổn thương.
Chú thích: ĐMC: Động mạch chủ; ĐMP: Động mạch phổi.
Một số vấn đề cần lưu ý trong thực hành lâm sàng tim bẩm sinh
Sinh lý bệnh
Các nguyên tắc về huyết động học trong bệnh tim bẩm sinh
Có 4 nguyên tắc về thay đổi huyết động trong sinh bệnh học các bệnh tim bẩm sinh là:
(1) Thông thương giữa các buồng thất và/hoặc các đại động mạch.
(2) Thông thương giữa các buồng tâm nhĩ.
(3) Các tổn thương tắc nghẽn.
(4) Hở các van tim.
Ngoài ra tăng áp động mạch phổi (pulmonary arterial hypertension – PAH) vừa là hậu quả của các bất thường huyết động nói trên vừa là yếu tố làm thay đổi chính các bất thường huyết động này và hậu quả làm nặng hơn tình trạng lâm sàng và cận lâm sàng của bệnh nhân.
Thông thương giữa các buồng thất và/hoặc các đại động mạch
Nguyên tắc quan trọng nhất là xác định vị trí, kích thước chỗ thông thương giữa 2 tâm thất (ví dụ TLT phần quanh màng, phần cơ, phần buồng nhận…) hay giữa các mạch máu lớn (ví dụ COĐM, cửa sổ chủ phế…).
Hướng của luồng thông (shunt) và mức độ dòng chảy qua lỗ thông (lưu lượng luồng thông) phụ thuộc vào kích thước của lỗ thông, sức cản của đại tuần hoàn và lưu lượng máu tại phổi.
Đối với các bệnh nhân có lỗ thông lớn tại tầng thất hay tầng đại động mạch, mức độ và hướng của các luồng thông sẽ còn phụ thuộc vào sức cản của hệ mạch phổi và hệ mạch đại tuần hoàn.
Khi kích thước lỗ thông lớn gần bằng hoặc lớn hơn đường kính của gốc động mạch chủ, lúc này áp lực tâm thu của đại tuần hoàn và tiểu tuần hoàn sẽ cân bằng nhau (lỗ thông lúc này sẽ cân bằng áp lực và không có luồng thông qua).
Khi kích thước lỗ thông nhỏ hơn đường kính của gốc động mạch chủ, mối tương quan giữa sức cản của đại tuần hoàn và tiểu tuần hoàn sẽ quyết định hướng của luồng thông. Lúc này sẽ có chênh lệch áp lực tâm thu giữa 2 bên của lỗ thông, luồng thông sẽ đi từ nơi có áp lực cao sang nơi có áp lực thấp hơn (ví dụ: tâm thất trái sang tâm thất phải).
Thông thương giữa các buồng tâm nhĩ
Theo diễn biến tự nhiên của thông liên nhĩ, chiều luồng thông ban đầu là trái -> phải và xảy ra chủ yếu ở cuối giai đoạn nhĩ thu và đầu giai đoạn tâm trương. Luồng thông đảo chiều phải -> trái khi áp lực động mạch phổi tăng cao (hội chứng Eisenmenger).
Khác với luồng thông ở tầng thất và đại động mạch phụ thuộc nhiều vào sức cản đại và tiểu tuần hoàn (chủ yếu là do áp lực thì tâm thu); luồng thông ở tầng nhĩ phụ thuộc nhiều vào độ đàn hồi của các buồng nhĩ và buồng thất (áp lực tâm trương).
Sự chênh lệch áp lực giữa nhĩ trái và nhĩ phải là không nhiều, do đó yếu tố quyết định để xác định mức độ luồng thông qua lỗ thông phụ thuộc vào hai yếu tố: kích thước của lỗ thông và mối tương quan giữa áp lực hai buồng tâm nhĩ, trong đó áp lực buồng nhĩ liên quan chặt chẽ đến mức độ giãn nở (compliance) của tâm nhĩ và tâm thất hai bên (nhất là của tâm thất).
Trong trường hợp lỗ TLN kích thước lớn, áp lực hai bên buồng nhĩ cân bằng thì yếu tố quyết định luồng thông là độ giãn nở của tâm nhĩ và tâm thất.
Các yếu tố làm giảm độ giãn nở của thất phải hoặc làm tăng áp lực đổ đầy thất phải có thể làm giảm luồng shunt trái -> phải, như: hẹp động mạch phổi, tăng áp động mạch phổi, hẹp van ba lá…
Và ngược lại, các yếu tố làm giảm mức độ giãn nở của thất trái hoặc làm tăng áp lực đổ đầy thất trái, sẽ làm tăng luồng thông trái -> phải, như: tăng huyết áp, nhồi máu cơ tim, bệnh cơ tim, hẹp van hai lá…
Điều này cũng giải thích tại sao có nhiều trường hợp lỗ thông không lớn nhưng mức độ dòng luồng thông lớn, gây suy tim phải sớm cho bệnh nhân.
Các tổn thương tắc nghẽn
Các biểu hiện tổn thương tắc nghẽn thường liên quan đến dấu hiệu tăng áp lực phía trước chỗ hẹp hơn là biểu hiện giảm áp lực, thiếu máu sau chỗ hẹp. Ví dụ như tăng huyết áp trong hẹp eo ĐM chủ.
Ở trẻ em, tổn thương tắc nghẽn thường gây phì đại các thành tim hơn là làm giãn các buồng tim. Áp lực sẽ tăng trong buồng tim ở gần với vị trí tắc nghẽn nhất và dẫn đến phì đại buồng tim này. Ví dụ như phì đại thất trái trong bệnh hẹp van ĐM chủ.
Các tổn thương do hở van tim
Ngược lại với tổn thương tắc nghẽn mà hậu quả gây ra là phì đại các thành tim, phản ứng của tổn thương hở van tim sẽ gây quá tải thể tích và sẽ làm giãn các buồng tim. Các dấu hiệu chủ yếu của bệnh là các buồng tim giãn to. Ví dụ như hở van hai lá bẩm sinh gây giãn các buồng tim bên trái.
Các tổn thương do trộn máu
Đây là các tổn thương bẩm sinh với bệnh cảnh lâm sàng tím sớm. Nó có thể nằm trong 2 bệnh cảnh sinh bệnh học là tăng lượng máu lên phổi (ví dụ như chuyển gốc đại động mạch, bất thường đổ về tĩnh mạch phổi toàn phần, thân chung động mạch) hoặc ít máu lên phổi đi kèm với các luồng thông trong tim (ví dụ: tứ chứng Fallot, bất thường Ebstein). Cá biệt trường hợp teo tịt van ĐMP kèm thông liên thất, tuần hoàn phổi và mức độ tím của bệnh nhân phụ thuộc vào hệ thống tuần hoàn bàng hệ chủ phổi.
Trong nhóm bệnh nhân phức tạp này sinh lý bệnh phụ thuộc vào mức độ trộn máu và lượng máu lên phổi. Tuy nhiên đại đa số các trường hợp diễn biến bệnh sẽ phức tạp nếu không được điều trị đúng và sớm.
Tăng áp động mạch phổi
Tăng áp động mạch phổi (pulmonary arterial hypertension – PAH) được định nghĩa về mặt huyết động (theo ESC 2020) là tăng áp lực động mạch phổi (áp lực động mạch phổi trung bình ≥ 20 mmHg), đồng thời có tăng sức cản mạch máu phổi (> 3 đơn vị Wood) và áp lực mao mạch phổi bít bình thường (< 15 mmHg). Đây là một tình trạng lâm sàng đặc trưng bởi tăng áp mạch máu phổi trước mao mạch và những thay đổi mô bệnh học diễn ra ở hệ vi tuần hoàn của phổi.
Công thức: ∆P = R x Q
Trong đó ∆P là áp lực động mạch phổi, R là sức cản củađộngmạchphổi(Rp) và Q là lưu lượng tuầnhoàn phổi (Qp).
Từ công thức có thể thấy mọi yếu tố ảnh hưởng đến Qp và Rp đều sẽ làm thay đổi áp lực ĐMP rất nhiều lần:
Các luồng thông lớnsẽ gây tăng áp lực ĐMP do tăng lượng máu lên phổi vì luồng thông từ trái sang phải, ví dụ như còn ống động mạch lớn, thông liên thất lớn.
Tăng sức cản mạch máu phổi (increased pulmonary vascular resistance) là nguyên nhân thứ 2 hay gây tăng áp lực ĐMP. Tăng sức cản mạch máu phổi (Rp) có thể xảy ra ở 2 vị trí trong tuần hoàn phổi: trước mao mạch (thường là trước tiểu động mạch phổi) hoặc sau mao mạch (ví dụ như tĩnh mạch phổi, nhĩ trái hoặc van hai lá).
Biểu hiện lâm sàng của bệnh tim bẩm sinh
Do bệnh xuất hiện từ thời kỳ bào thai nên biểu hiện lâm sàng của bệnh tim bẩm sinh hết sức phong phú tùy thuộc vào sinh lý bệnh và giải phẫu bệnh cũng như thời gian mắc bệnh. Nhìn chung bệnh tim bẩm sinh thường nằm trong 3 bệnh cảnh lâm sàng:
Bệnh xuất hiện với các triệu chứng nặng nề rầm rộ do tổn thương gây ảnh hưởng đến huyết động rõ ràng ngay từ khi sinh Ví dụ như bệnh TBS tím sớm, các luồng thông kích thước lớn hay các tổn thương hẹp, hở van tim nhiều.
Bệnh phát hiện do khám sàng lọc, đối tượng này sẽ ngày càng nhiều hơn do sự phát triển của y tế và kinh tế xã hội.
Bệnh xuất hiện do các biến chứng của bệnh tim bẩm sinh, ví dụ như viêm nội tâm mạc nhiễm khuẩn, rối loạn nhịp tim, tắc mạch… Hoặc khám chủ động các bệnh nhân nằm trong các hội chứng lâm sàng mà tỷ lệ mắc bệnh tim bẩm sinh rất cao, ví dụ như kênh nhĩ thất(atrioventricular septal defect) trong hội chứng Down, hở van động mạch chủ (aortic valve regurgitation) trong hội chứng Marfan.
Chẩn đoán xác định các bệnh tim bẩm sinh
Khám lâm sàng vẫn là chìa khóa để phát hiện và chẩn đoán sớm bệnh tim bẩm sinh. Có những dấu hiệu lâm sàng đặc biệt khi nghe tim bệnh nhân có thể cho chẩn đoán chính xác bệnh TBS, ví dụ như thổi liên tục trong còn ống động mạch, thổi tâm thu trong hẹp van ĐM chủ..
Các phương pháp cận lâm sàng đơn giản như điện tâm đồ, Xquang tim phổi thẳng rất có ý nghĩa chẩn đoán sàng lọc, đánh giá mức độ ảnh hưởng của bệnh lên các buồng tim, động mạch phổi…
Siêu âm tim là thăm dò mang tính chất chìa khóa để quyết định chẩn đoán xác định, chẩn đoán mức độ, hướng điều trị cũng như theo dõi lâu dài. Có các loại siêu âm TM, 2D, 3D với các hiệu ứng Doppler xung, liên tục, màu cho phép áp dụng chẩn đoán trong từng trường hợp cụ thể. Ngoài siêu âm tim qua thành ngực (TTE – transthoracic echocardiogram) ngày nay người ta còn áp dụng siêu âm tim qua thực quản (TEE – transesophageal echocardiogram), siêu âm trong buồng tim (ICE – intracardiac echography), siêu âm tim cản âm…để chẩn đoán các trường hợp phức tạp và đặc biệt để hướng dẫn trực tiếp trong quá trình điều trị (trong phẫu thuật, trong can thiệp…).
Các thăm dò khác như chụp cắt lớp vi tính (đơn hoặc đa dãy – MSCT Scanner), chụp cộng hưởng từ (MRI) cho phép chẩn đoán chính xác về mặt giải phẫu các dị tật bẩm sinh trong và ngoài tim.
Các thăm dò chức năng như nghiệm pháp gắng sức (điện tâm đồ, đi bộ 6 phút, siêu âm, MRI…) cho phép xác định mức độ bệnh và theo dõi đáp ứng điều trị.
Thông tim thăm dò huyết động và chụp các buồng tim là phương pháp thăm dò chảy máu từ lâu được coi là “tiêu chuẩn vàng” trong chẩn đoán bệnh tim bẩm sinh. Phương pháp này cho phép chẩn đoán xác về mặt giải phẫu, đánh giá mức độ các luồng thông và sức cản mạch máu trong đại đa số các trường hợp. Tuy nhiên do sự phát triển của các phương pháp thăm dò không xâm lấn, thông tim thăm dò huyết động hiện ít được sử dụng với mục đích chẩn đoán bệnh đơn thuần, mà thường được sử dụng trong các trường hợp các thăm dò không xâm lấn còn nghi ngờ, hoặc thông tim kèm theo can thiệp điều trị tim bẩm sinh.
Ngoài ra từ những năm cuối thập niên 1990 đến nay, với các phát kiến quan trọng trong ngành tim bẩm sinh can thiệp, rất nhiều các bệnh tim bẩm sinh được điều trị bằng phương pháp can thiệp không cần phẫu thuật.
Điều trị bệnh tim bẩm sinh
Điều trị ngoại khoa
Điều trị ngoại khoa vẫn là phương pháp điều trị kinh điển và chủ yếu nhất các bệnh tim bẩm sinh.
Có 2 nguyên lý chủ yếu trong phẫu thuật là sửa chữa toàn bộ điều trị triệt để hoặc phẫu thuật tạm thời để chuẩn bị các bước sửa chữa tiếp theo.
Trong phẫu thuật tạm thời, phẫu thuật làm cầu nối chủ – phổi (Blalock Taussig shunt) là phẫu thuật kinh điển hay được áp dụng nhất. Ngoài ra các phẫu thuật khác như phẫu thuật Glenn (nối tĩnh mạch chủ trên vào ĐMP), phẫu thuật siết bớt động mạch phổi (pulmonary artery banding)… cũng được áp dụng trong nhiều trường hợp.
Phẫu thuật sửa chữa toàn bộ cũng được chia làm 2 nhóm:
Nhóm 1 là sửa chữa lại hoàn chỉnh lại hệ tuần hoàn với 2 tâm thất cùng hoạt động.
Nhóm 2 là phẫu thuật sửa chữa với sử dụng một tâm thất duy nhất hoạt động mà điển hình là phẫu thuật Fontan (nối tĩnh mạch chủ trên và dưới vào ĐMP).
Trong phẫu thuật sửa chữa toàn bộ, các phẫu thuật được áp dụng rất khác nhau, có thể đơn giản như vá thông liên nhĩ, thông liên thất, nhưng cũng có thể hết sức phức tạp như phẫu thuật Switch (cắm lại ĐMC và ĐMP trong bệnh chuyển gốc đại động mạch), phẫu thuật dựng lại ĐMP trong bệnh teo tịt van ĐMP kèm thông liên thất (unifocalization)…
Điều trị bằng tim mạch can thiệp qua da
Đây là phương pháp điều trị dựa vào nguyên lý đưa các dụng cụ điều trị đến tổn thương theo đường mạch máu dưới hướng dẫn của màn hình tia X trong phòng thông tim (Cath Lab). Điều trị bằng tim mạch can thiệp trong bệnh tim bẩm sinh được chia làm 3 nhóm:
Nhóm 1 là nhóm điều trị triệt để bệnh tim bẩm sinh, ví dụ như bít ống động mạch, bít thông liên nhĩ, thông liên thất, rò động mạch vành bằng dụng cụ; nong van động mạch chủ, van động mạch phổi bằng bóng trong điều trị bệnh lý hẹp van; đặt giá đỡ (stent) trong hẹp eo ĐM chủ, hẹp nhánh ĐMP ngoại biên.
Nhóm 2 là nhóm điều trị tạm thời bệnh tim bẩm sinh, ví dụ như thủ thuật phá vách liên nhĩ trong bệnh chuyển gốc đại động mạch, bất thường đổ về tĩnh mạch phổi toàn phần (total anomalous pulmonary venous connection); đặt stent ống động mạch trong bệnh teo tịt van ĐMP…
Nhóm 3 là nhóm điều trị phối hợp trước và/ hoặc sau phẫu thuật, ví dụ như bít các lỗ thông tồn dư sau mổ, bít các nhánh tuần hoàn bàng hệ trước hoặc sau mổ…
Với sự phát triển không ngừng của y học, hiện nay có nhiều phương pháp can thiệp bệnh tim bẩm sinh mới ra đời cho nhiều hứa hẹn trong tương lai, ví dụ như phương pháp thay van động mạch phổi, thay van động mạch chủ, sửa van hai lá bằng can thiệp qua da, các phương pháp phối hợp nội ngoại khoa (hybrid procedure) trong điều trị các bệnh tim bẩm sinh phức tạp (hội chứng thiểu sản tim trái, bít thông liên thất phần cơ gần mỏm…).
Điều trị nội khoa
Điều trị nội khoa có vai trò quan trọng trong việc điều trị các biến chứng của bệnh (suy tim, nhiễm khuẩn, rối loạn nhịp tim…); điều trị hỗ trợ trước, trong và sau điều trị phẫu thuật hay can thiệp qua da.
Phối hợp giữa phương pháp dùng thuốc, không dùng thuốc (tập luyện, chế độ ăn uống…) và liệu pháp tâm lý (tái hòa nhập với cộng đồng) là những bước không thể thiếu trong quá trình điều trị toàn diện bệnh nhân bị bệnh tim bẩm sinh.
KẾT LUẬN
Bệnh tim bẩm sinh không phải là bệnh hiếm gặp trong thực hành lâm sàng. Với sự phát triển của y học, bệnh tim bẩm sinh ngày càng được phát hiện và điều trị sớm, do đó đa số các bệnh nhân tim bẩm sinh có tiên lượng sống đến tuổi trưởng thành với tuổi thọ trung bình ngày càng cao. Chính vì vậy những hiểu biết về diễn biến tự nhiên của bệnh hay sau can thiệp, phẫu thuật từ lúc bệnh nhân còn nhỏ đến khi lớn lên là vô cùng cần thiết. Từ các kiến thức này sẽ cho phép chúng ta xây dựng hệ thống quốc gia về quản lý và điều trị bệnh tim bẩm sinh từ trẻ em đến người trưởng thành với sự phối hợp của rất nhiều các chuyên khoa khác nhau.
TÀI LIỆU THAM KHẢO
- Baumgartner H, Bonhoeffer P, De Groot NM, et al. ESC Guidelines for the management of grown-up congenital heart disease (version 2010). Eur Heart J 2010;31:2915–2957.
- Bộ môn Nội, Trường Đại học Y Hà Nội (2018). Bệnh học Nội khoa (Tập 1), tái bản lần 2. Nhà xuất bản Y học.
- Yeh, Doreen De Faria, Bhatt, Ami. (2018) Adult Congenital Heart Disease in Clinical Practice, third edition, Springer International Publishing.
- Gatzoulis, Michael A., Swan, Lorna, et al. Adult Congenital Heart Disease A PRACTICAL GUIDE (2004). Blackwell Publishing.
- Moss and Adams’. Heart disease in infants children and adolescents Including the fetus and young adult 8th (2013). Wolters Kluver.