Nguồn: Sách Lâm sàng tim bẩm sinh
Chủ biên
PGS.TS.BS. Nguyễn Lân Hiếu
Tham gia biên soạn
Lê Hồng Quang
Phạm Văn Xướng
Lê Nhật Cường
Dương Công Nguyên
Nhà thuốc Ngọc Anh xin gửi đến quý bạn đọc chủ đề: Chuyển gốc đại động mạch có sửa chữa bẩm sinh trong thực hành lâm sàng tim bẩm sinh.
ĐẠI CƯƠNG
Chuyển gốc đại động mạch có sửa chữa bẩm sinh (congenitally corrected transposition of the great arteries – ccTGA hoặc Levo-Transposition of the great arteries – L-TGA) là một dị tật tim bẩm sinh hiếm gặp, chiếm tỷ lệ dưới 1% trong tất cả các bệnh tim bẩm sinh nói chung.
Trong trường hợp nhĩ ở vị trí bình thường, máu tĩnh mạch hệ thống về nhĩ phải được đổ về buồng thất trái qua van hai lá. Thất trái được nối với động mạch phổi (thay vì động mạch chủ), do đó máu nghèo oxy được bơm lên phổi. Đồng thời nhĩ trái nhận máu từ tĩnh mạch phổi, đổ vào buồng thất phải qua van ba lá và thất phải tống máu giàu oxy vào động mạch chủ đi nuôi cơ thể (thất phải nối với động mạch chủ).
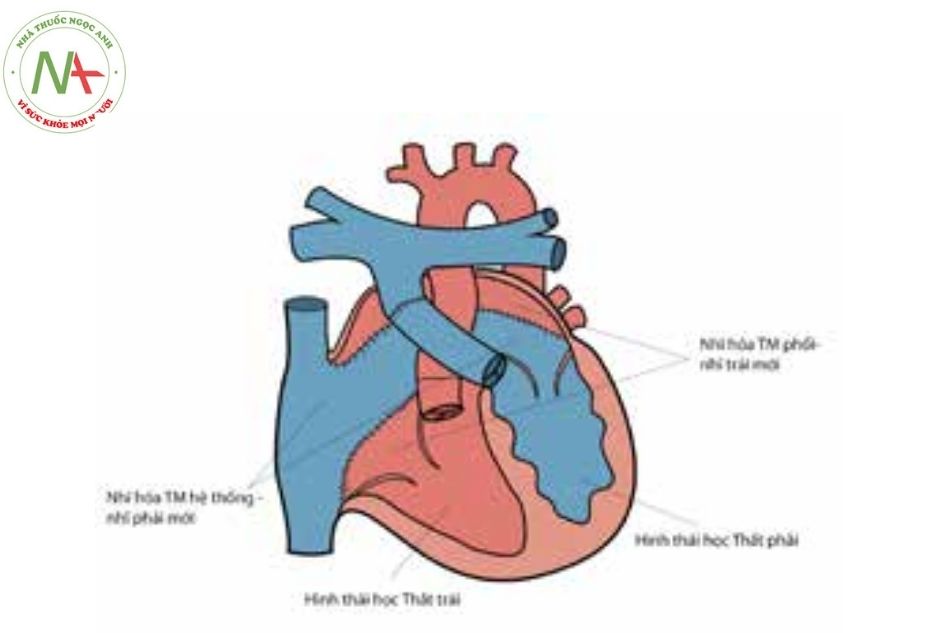
Như vậy, qua hai lần nối tiếp bất thường hoặc do tâm thất bị đảo ngược, chuyển gốc đại động mạch đã được “tự sửa chữa” một cách tự nhiên (xem Hình 2).
PHÔI THAI HỌC VÀ SINH LÝ BỆNH
Phôi thai học
Trong thời kỳ phôi thai, ban đầu ống tim nguyên thủy (primordial heart) là một ống thẳng, gồm 5 cấu trúc theo thứ tự đầu – đuôi: thân động mạch chủ (truncus arteriosus), hành tim (bulbus cordis), tâm thất nguyên thủy (primordial ventricle), tâm nhĩ nguyên thủy (primordial atrium) và xoang tĩnh mạch (sinus venosus). Trong quá trình phát triển từ ống tim nguyên thủy trở thành tim vĩnh viễn, có ba hiện tượng chính diễn ra đồng thời: sự dài ra và gấp khúc của ống tim nguyên thủy (cardiac loop), sự bành trướng không đều của các đoạn ống tim nguyên thủy và sự tạo ra các vách ngăn tim.
Do sự phát triển của ống tim mạnh hơn sự bành trướng của khoang ngoài tim, cộng với việc hai đầu ống tim bị cố định vào mạc treo tim lưng, ống tim nguyên thủy phải gấp khúc lại khi nó dài ra. Bình thường, khi ống tim nguyên thủy gấp khúc sẽ cong sang phải (‘loops’ to the right) (D – loop), kết quả là hành tim (sau này trở thành tâm thất phải) sẽ ở bên phải tâm thất nguyên thủy (sau này trở thành tâm thất trái).
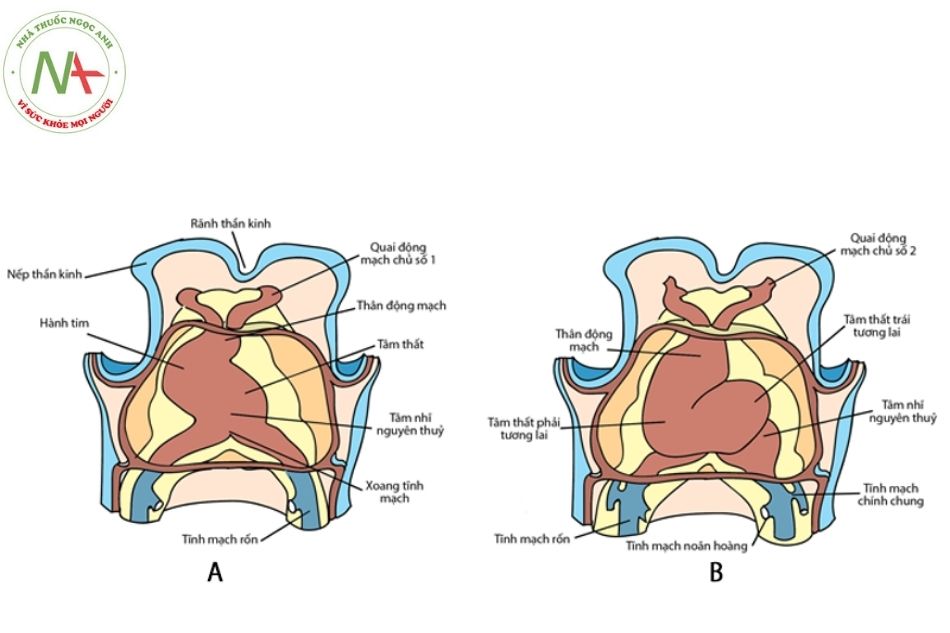
(Nguồn: Keith L Moore; T V N Persaud; Mark G Torchia. Before we are born: Essentials of embryology and birth defects, 9th Ed 2016, 14, 194)
Trong dị tật chuyển gốc đại động mạch có sửa chữa bẩm sinh, ống tim nguyên thủy gấp khúc và quay sang trái (L – loop), làm hành tim sẽ ở bên trái của tâm thất nguyên thủy, dẫn tới kết quả là tâm thất phải sẽ ở bên trái của tâm thất trái. Và vì các van cũng là một phần của tâm thất nên chúng cũng bị đảo ngược. Còn lại, các giai đoạn khác của sự tạo tim vẫn diễn ra bình thường, tạo nên bệnh cảnh đặc biệt của chuyển gốc đại động mạch có sửa chữa bẩm sinh.
Giải phẫu bệnh và sinh lý bệnh
Tổn thương của bệnh có:
(1) tương quan giữa các tạng và tâm nhĩ bình thường (tâm nhĩ phải nằm bên phải, tâm nhĩ trái nằm bên trái);
(2) bất tương hợp giữa tâm nhĩ và tâm thất: máu từ tâm nhĩ phải đi vào thất trái qua van hai lá, máu từ tâm nhĩ trái vào thất phải qua van ba lá. Để điều này xảy ra thì tâm thất trái nằm bên phải tâm thất phải (sự đảo ngược tâm thất);
(3) bất tương hợp giữa tâm thất và đại động mạch, động mạch lớn bị đảo vị trí: động mạch chủ xuất phát từ tâm thất phải và động mạch phổi xuất phát từ tâm thất trái. Động mạch chủ nằm phía trước và bên trái của động mạch phổi (Hình 2).
Tổn thương giải phẫu trong bệnh chuyển gốc đại động mạch có sửa chữa bẩm sinh dẫn đến thay đổi sinh lý tuần hoàn trong tim (Hình 2): máu từ tĩnh mạch hệ thống đổ về tâm nhĩ phải, đi qua van hai lá vào buồng tâm thất có hình thái thất trái, sau đó máu được bơm vào động mạch phổi, qua phổi trao đổi khí và trở về theo 4 tĩnh mạch phổi đổ về tâm nhĩ trái, đi qua van ba lá vào buồng tâm thất có hình thái thất phải, từ đây máu được bơm lên động mạch chủ đi nuôi toàn bộ cơ thể.
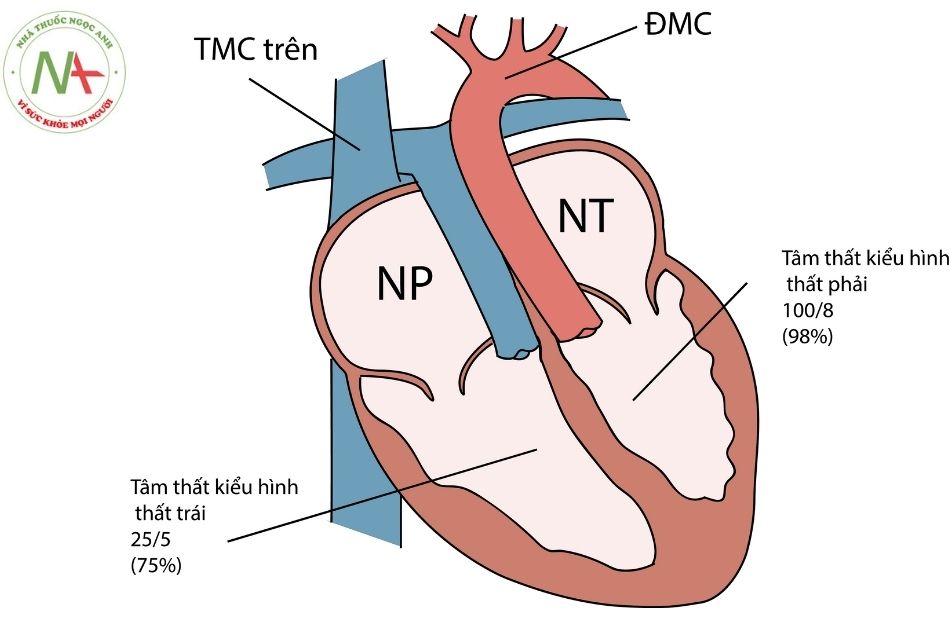
Chú thích: ĐMP: Động mạch phổi; ĐMC: Động mạch chủ; NP: Nhĩ phải; NT: Nhĩ trái.
Tổn thương đi kèm thường gặp trong bệnh chuyển gốc đại động mạch có sửa chữa bẩm sinh: thông liên thất (80%), hẹp tại van và trên van động mạch phổi (50%), tim bên phải (50%), động mạch vành soi gương (động mạch vành phải cấp máu cho nhánh liên thất trước và nhánh mũ, động mạch vành trái thì giống như động mạch vành phải ở tim bình thường); có thể có rối loạn nhịp như: block nhĩ – thất các mức độ, nhịp nhanh trên thất cũng thường gặp.
CHẨN ĐOÁN
Lâm sàng
Trường hợp bệnh nhân không có bất thường khác ở tim kèm theo (chiếm khoảng 1%), bệnh nhân không có tím và thường không có các triệu chứng cho tới hết tuổi trưởng thành. Khó thở và hạn chế hoạt động thể lực do suy tâm thất hệ thống và hở van nhĩ – thất hệ thống nặng thường gặp ở tuổi 40-50. Đến tuổi 50-60 có thể gặp các triệu chứng đánh trống ngực do cơn nhịp nhanh trên thất.
Trường hợp bệnh nhân có tổn thương thông liên thất (ventricular septal defect – VSD) lớn phối hợp, có thể có biểu hiện của suy tim sung huyết hoặc nếu kèm hẹp van động mạch phổi hoặc trên van động mạch phổi nặng sẽ có dấu hiệu tím. Những bệnh nhân này có chỉ định phẫu thuật ở giai đoạn sớm (đóng lỗ thông liên thất và mở rộng đường ra thất phải) hoặc phẫu thuật đảo dòng máu ở cả hai tầng (đảo tầng nhĩ và tầng động mạch).
Các bệnh nhân không được phẫu thuật đảo dòng máu ở hai tầng, hở van nhĩ – thất hệ thống thường xuất hiện ở tuổi trưởng thành, biểu hiện lâm sàng là khó thở khi gắng sức.
Khám lâm sàng
- Tím nếu có hẹp động mạch phổi (pulmonary stenosis) và thông liên thất.
- Nghe tim có tiếng T2 đơn độc và mạnh. Tiếng thổi toàn tâm thu cường độ 2 đến 4/6 dọc theo bờ trái xương ức (do lỗ thông liên thất hoặc hở van nhĩ – thất (van ba lá)). Tiếng thổi tâm thu cường độ 2 đến 3/6 ở bờ trên trái xương ức hoặc bờ trên phải xương ức (do hẹp van động mạch phổi).
- Có thể gặp nhịp tim chậm, nhanh, không đều.
Cận lâm sàng
Điện tâm đồ
Hình ảnh đặc trưng trong điện tâm đồ là hình ảnh mất sóng Q ở V5, V6 và/hoặc xuất hiện sóng Q ở V4R và V1, điều này phản ánh sự khử cực vách ban đầu từ phải sang trái, xuất hiện khi đảo ngược tâm thất. Biểu hiện này không nên bị nhầm với dấu hiệu của nhồi máu cơ tim trước vách cũ.
Block nhĩ – thất các mức độ, có thể xuất hiện block nhĩ – thất hoàn toàn, đôi khi gặp loạn nhịp nhĩ và hội chứng Wolff-Parkinson-White (WPW).
Dày tâm nhĩ và/hoặc dày tâm thất có thể gặp khi có những tổn thương phối hợp phức tạp khác.
Chụp Xquang
Chụp Xquang ngực thẳng: bất thường ở vị trí động mạch lớn (động mạch phổi ở bên phải, động mạch chủ ở bên trái), thân động mạch phổi khó thấy, hình ảnh đường nối bất thường dọc bờ trái tim (là hình ảnh của động mạch chủ lên nằm bên trái đi tới cung động mạch chủ).
Hình ảnh bóng tim to và tăng mạch máu phổi gợi ý có thông liên thất kèm theo.
Có thể gặp vị trí bóng tim bất thường: tim bên phải, tim nằm giữa.
Siêu âm tim
Siêu âm 2D và siêu âm Doppler màu được sử dụng để chẩn đoán và phát hiện các khuyết thiếu phối hợp kèm theo.
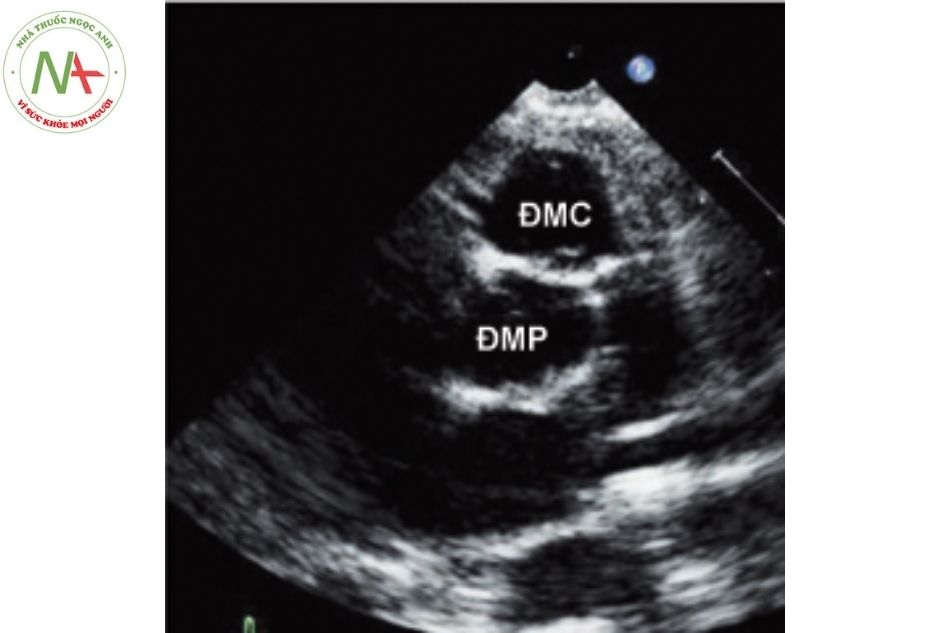
Mặt cắt ngang cạnh ức: hình ảnh“vòng tròn đôi” của hai van bán nguyệt: vòng tròn phía sau không có hình ảnh động mạch vành là động mạch phổi, động mạch chủ thường nằm phía trước bên trái của động mạch phổi (Hình 3).
Hình 3. Hình ảnh siêu âm ở mặt cắt trục ngắn cạnh ức thấy động mạch có nhánh động mạch vành là động mạch chủ ở vị trí phía trước và bên trái động mạch phổi
Chú thích: ĐMC: Động mạch chủ; ĐMP: Động mạch phổi.
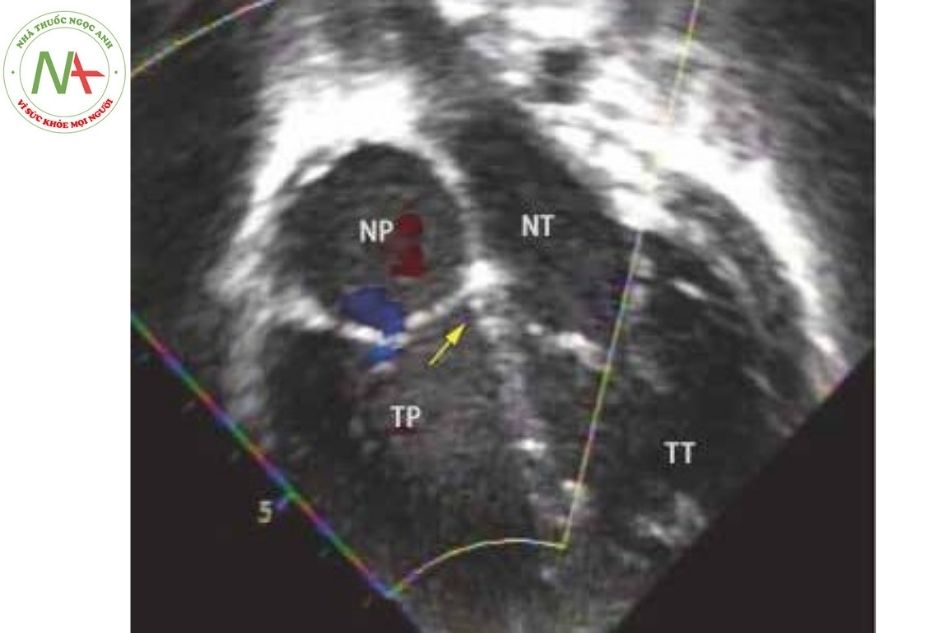
- Mặt cắt bốn buồng: lá van ba lá ở bên trái nối giữa nhĩ trái và thất phải bám thấp hơn về phía mỏm tim so với van hai lá, quan sát dây chằng của lá vách van ba lá. Tâm thất trái có hai cơ nhú, được quan sát thấy ở phía trước, bên phải và liên tiếp với van hai lá (Hình 4).
Hình 4. Hình ảnh siêu âm ở mặt bốn buồng: nhĩ trái nối với thất phải bởi van ba lá ở bên trái (lá van ba lá bám thấp về phía mỏm tim hơn so với van hai lá).
Nhĩ phải nối với thất trái ở bên phải bởi van hai lá (lá van hai lá bám cao hơn về phía mỏm so với van ba lá – vị trí mũi tên màu vàng).
Chú thích: NP: Nhĩ phải; NT: Nhĩ trái; TP: Thất phải bị chuyển; TT: Thất trái bị chuyển).
Mặt cắt trên hõm ức và dưới xương đòn: tâm nhĩ trái liên tục với van ba lá (dính phần đỉnh với vách liên thất nhiều hơn những phần khác). Động mạch phía trước (động mạch chủ) xuất phát từ tâm thất phải, động mạch phía sau chia ra 2 nhánh (động mạch phổi) xuất phát từ tâm thất trái.
Vị trí tâm nhĩ bình thường: quan sát hệ thống tĩnh mạch chủ trên và chủ dưới đổ vào tâm nhĩ nằm bên phải và hệ thống tĩnh mạch phổi đổ vào tâm nhĩ nằm bên trái.
Các bất thường phối hợp kèm theo: hẹp động mạch phổi tùy vị trí và mức độ, thông liên thất tùy vị trí và kích thước lỗ thông, bất thường van nhĩ – thất (hẹp hở van, tổn thương cấu trúc lá van…).
DIỄN BIẾN TỰ NHIÊN VÀ TIÊN LƯỢNG
Diễn biến lâm sàng phụ thuộc vào giải phẫu các tổn thương trong tim và các biến chứng kèm theo.
Phẫu thuật tạm thời ở tuổi nhũ nhi có thể cần thực hiện do chỉ định của tổn thương đi kèm: siết bớt động mạch phổi (banding động mạch phổi) khi có thông liên thất lớn hoặc làm cầu nối chủ – phổi khi có hẹp động mạch phổi nặng. Nếu không phẫu thuật tạm thời, 20-30% bệnh nhân sẽ tử vong trong năm đầu tiên của cuộc đời. Suy tim sung huyết thường gặp và là nguyên nhân gây tử vong.
Hở van nhĩ – thất hệ thống (van ba lá) tiến triển gặp khoảng 30% số bệnh nhân. Điều này thường gặp ở bệnh nhân van hệ thống bị thiểu sản hoặc tổn thương giống bệnh bất thường Ebstein (Ebstein anomaly).
Block nhĩ – thất hoàn toàn gặp ở 30% số bệnh nhân, hay gặp hơn ở nhóm bệnh nhân không có thông liên thất, đột tử hiếm gặp.
Chuyển gốc đại động mạch có sửa chữa bẩm sinh ở người trưởng thành không kèm tổn thương khuyết thiếu khác trong tim có thể không có triệu chứng.
ĐIỀU TRỊ
Nội khoa
- Điều trị suy tim sung huyết và rối loạn nhịp tim nếu có.
- Dự phòng viêm nội tâm mạc nhiễm khuẩn.
Phẫu thuật
Phẫu thuật tạm thời
‐ Phẫu thuật siết bớt động mạch phổi cho những bệnh nhân có kèm theo thông liên thất rộng, suy tim sung huyết không kiểm soát được.
‐ Phẫu thuật tạo cầu nối chủ – phổi cho bệnh nhân hẹp động mạch phổi nặng.
Phẫu thuật sửa chữa toàn bộ
Mức độ hở van ba lá quyết định loại phẫu thuật sửa chữa: sửa chữa giải phẫu hoặc sửa chữa cổ điển.
- Phẫu thuật cổ điển: đóng lỗ thông liên thất, tạo cầu nối có van từ thất trái tới động mạch phổi trong trường hợp có hẹp đường ra động mạch phổi, thay van ba lá, van nhĩ – thất hệ thống trong trường hợp hở van nặng. Sau phẫu thuật, tâm thất có kiểu hình thất phải tiếp tục đóng vai trò là tâm thất hệ thống.
- Phẫu thuật sửa chữa: phẫu thuật đảo dòng máu hai tầng, bao gồm phẫu thuật đảo dòng máu tầng nhĩ (phẫu thuật Mustard hoặc Senning) kết hợp phẫu thuật đảo tầng động mạch (phẫu thuật Jatene) một thì. Cần cân nhắc ở những bệnh nhân hở van ba lá nặng và suy chức năng thất hệ thống. Mục đích của phẫu thuật: đặt lại vị trí thất trái bơm máu vào tuần hoàn hệ thống và thất phải bơm máu vào tuần hoàn phổi, nhằm sửa chữa lại cấu trúc giải phẫu đưa về sinh lý bình thường. Tuy nhiên trước khi thực hiện được phẫu thuật này, thất trái cần phải được luyện tập “training thất trái” một cách hợp lý để có thể đảm nhiệm được chức năng của tâm thất hệ thống.
Hình 5. Sơ đồ phẫu thuật sửa chữa đảo dòng máu hai tầng gồm tầng nhĩ (phẫu thuật Senning hoặc Mostard) và tầng động mạch (phẫu thuật Jatene)
Khi không có hở van ba lá: lựa chọn phẫu thuật sửa chữa cổ điển, tâm thất phải theo giải phẫu đóng vai trò là tâm thất tống máu vào tuần hoàn hệ thống. Khi hở van ba lá xuất hiện hoặc có bất thường chức năng tâm thất phải: lựa chọn phẫu thuật sửa chữa, tâm thất trái là tâm thất tống máu vào tuần hoàn hệ thống.
Cấy máy tạo nhịp khi có block nhĩ – thất hoàn toàn hoặc nhịp chậm có triệu chứng.
Bảng 1. Chỉ định can thiệp/phẫu thuật cho bệnh nhân chuyển gốc động mạch có sửa chữa bẩm sinh (congenitally corrected TGA-ccTGA) (theo khuyến cáo ESC 2010 về quản lý bệnh tim bẩm sinh)
| Chỉ định | Loại khuyến cáo | Mức chứng cứ |
| Phẫu thuật thay van nhĩ thất hệ thống (van ba lá) trong trường hợp hở van ba lá nặng nên được xem xét trước khi chức năng thất hệ thống giảm (RVEF< 45%). | IIa | C |
| Phẫu thuật sửa chữa (đảo tầng nhĩ + đảo tầng động mạch hoặc phẫu thuật Rastelli khi có thể ở trường hợp có thông liên thất không hạn chế) có thể xem xét khi thất trái hoạt động ở mức áp lực hệ thống (thông liên thất rộng làm cân bằng áp lực hai thất). | IIb | C |
Chú thích: RVEF: phân suất tống máu thất phải
Xem thêm: Hẹp eo động mạch chủ và gián đoạn quai động mạch chủ trong lâm sàng tim bẩm sinh
Các biến chứng muộn
Tiến triển sau phẫu thuật cổ điển:
- Hở van nhĩ – thất hệ thống (van ba lá) tiến triển.
- Suy chức năng thất hệ thống (thất có hình thái thất phải) tiến triển.
- Rối loạn nhịp nhĩ.
- Block nhĩ – thất hoàn toàn mắc phải gặp 2%/ năm hoặc do phẫu thuật gặp khoảng 25%.
- Suy chức năng thất dưới van động mạch phổi (thất có hình thái thất trái).
Theo dõi sau phẫu thuật
- Tất cả bệnh nhân cần được theo dõi khám tim mạch ít nhất 1 lần/năm bởi các bác sĩ chuyên khoa tim bẩm
- Siêu âm tim định kỳ đánh giá hở van nhĩ – thất hệ thống (van ba lá) và chức năng thất hệ thống. Chụp cộng hưởng từ tim để lượng giá mức độ hở van nhĩ – thất và chức năng tâm thất khi có dấu hiệu tiến triển.
- Điện tâm đồ định kỳ. Holter điện tâm đồ 24 giờ nếu nghi ngờ có rối loạn nhịp nhĩ kịch phát hoặc block nhĩ – thất hoàn toàn.
- Điều trị các tình trạng suy tim sung huyết và rối loạn nhịp nếu có.
- Dự phòng viêm nội tâm mạc nhiễm khuẩn suốt đời đối với bệnh chuyển gốc đại động mạch có sửa chữa bẩm sinh mà không được phẫu thuật và có các tổn thương hở van nhĩ – thất trái, hẹp động mạch phổi hoặc thông liên thất.
- Dự phòng viêm nội tâm mạc nhiễm khuẩn suốt đời đối với bệnh chuyển gốc đại động mạch có sửa chữa bẩm sinh sau phẫu thuật cổ điển còn tổn thương tồn lưu, thay van nhĩ – thất trái sinh học hoặc phẫu thuật đảo dòng máu hai tầng.
Chỉ định can thiệp/phẫu thuật lại theo khuyến cáo của ESC 2020 về quản lý bệnh tim bẩm sinh ở người trưởng thành
Bảng 2. Khuyến cáo chỉ định phẫu thuật, can thiệp lại với bệnh nhân chuyển gốc đại động mạch có sửa chữa bẩm sinh (theo ESC 2020)
| Khuyến cáo | Loại khuyến cáo | Mức chứng cứ |
| Ở bệnh nhân có triệu chứng hở van ba lá nhiều và có chức năng tâm thu thất phải bảo tồn (EF > 40%) có chỉ định thay van ba lá. | I | C |
| Ở bệnh nhân hở van ba lá nhiều không có triệu chứng và giãn nở thất phải và/hoặc chức năng tâm thu thất phải bảo tồn (EF > 40%), có thể có chỉ định thay van ba lá. | IIa | C |
| Tạo nhịp 2 thất có thể được cân nhắc ở các bệnh nhân có block nhĩ – thất hoàn toàn hoặc > 40% tạo nhịp thất. | IIa | C |
| Ở bệnh nhân hở van ba lá nhiều có triệu chứng và chức năng tâm thu thất phải giảm từ vừa đến nhiều (EF ≤ 40%) có thể cân nhắc thay van ba lá. | IIb | C |
Chú thích: EF: Phân suất tống máu.
TÀI LIỆU THAM KHẢO
1.Park MK. Complete transposition of the great arteries. Park’s The Pediatric Cardiology Handbook. Elsevier Saunders, 2016:139-143.
2. Willam JB, Timothy JJJ, Anderson RH, et al. Congenitally Corrected Transposition. Pediatric Cardiology. Churchill Livingstone Elsevier, 2010: 817-835.
3. Baumgartner H, Bonhoeffer P, De Groot NM, et al. ESC Guidelines for the management of grown-up congenital heart disease (version 2010). Eur Heart J 2010;31:2915–2957.
4. Bushman GA, Dabbagh A, Conte AH, et al. Corrected Transposition of the Great Arteries. Congenital Heart Disease in Pediatrics and Adult Patients Anesthetic and Perioperative Springer, 2017: 538-550.
5. Erwin O, Mertens LL, Vogt MO, et Physiologically “Corrected”Transposition of the Great Arteries. Echocar- diography in Pediatric and Congenital Heart Disease. Wiley-Blackwell, 2009: 439-455.
6. Gatzoulis MA, Swan L, Therrien J, et Corrected Transposition of the Great Arteries. Adult Congenital Heart Disease. Blackwell, 2005: 107-111.
7. Đỗ Kính. Phôi thai học người, 2nd 2001, chương 16, 377-387.
8. Keith L Moore; T V N Persaud; Mark G Torchia. Before we are born: Essentials of embryology and birth defects, 9th Ed 2016, 14, 194).
9. Sadler TW.: Langman’s medical embryology, 14th Ed, 2018 ,13.