Tác giả: Kyle M. Coleman, William P. Coleman III.
Biên dịch: Bác sĩ Trương Mỹ Khánh.
Để tải bài viết Cấy mỡ tự thân an toàn do Bác sĩ Trương Mỹ Khánh dạng pdf mời các bạn click vào link ở đây.
Bài viết sau đây, nhà thuốc Ngọc Anh xin chia sẻ về cách cấy mỡ an toàn của bác sĩ Trương Mỹ Khánh.
Các ý chính
- Cấy mỡ là một công cụ tuyệt vời để làm đầy khuôn mặt.
- Cấy mỡ có thể tạo ra kết quả lâu dài.
- Kỹ thuật lấy mỡ và tiêm tốt là tối quan trọng.
- Sử dụng các kỹ thuật an toàn sẽ giảm thiểu nguy cơ biến chứng, đặc biệt là tắc mạch.
Cấy mỡ theo truyền thống là kỹ thuật hiệu quả nhất để khôi phục tể tích khuôn mặt để tạo ra khuôn mặt trẻ trung hơn. Kỹ thuật này cũng đã chứng minh hiệu quả trong việc lấp đầy các khuyết tật mô mềm trên khắp cơ thể. Với sự ra đời của các loại filler trên thị trường, làm đầy khuôn mặt đã trở nên phổ biến hơn. Làm đầy khuôn mặt với filler có thể là một giải pháp tuyệt vời cho khuôn mặt lão hóa; tuy nhiên, việc sử dụng các filler có sẵn này bị hạn chế bởi một số yếu tố, đặc biệt là chi phí và độ bền. Ngược lại, cấy mỡ có thể được thực hiện trên hầu hết các vùng của khuôn mặt, tồn tại lâu dài, và kinh tế hơn về chi phí. Ngoài ra, nó còn tạo ra đường viền khuôn mặt đẹp. Với việc tiêm lặp đi lặp lại, bệnh nhân thường có thể tận hưởng kết quả kéo dài trong vài năm. Trong thời đại của filler thương mại có sẵn, cấy mỡ vẫn là một kỹ thuật quan trọng của y học thẩm mỹ.
Sinh học của mỡ (fat biology)
Lựa chọn bệnh nhân và cân nhắc trước phẫu thuật
Như với bất kỳ thủ thuật thẩm mỹ nào, yếu tố quan trọng nhất để đạt được kết quả tuyệt vời là lựa chọn bệnh nhân phù hợp. Cần phải phải thảo luận về những kỳ vọng hợp lý và thời gian dự kiến để đạt kết quả. BN nên được đánh giá thể tích bị thiếu hụt, chất lượng da, nguồn mỡ sắp lấy và tiền sử chấn thương hoặc phẫu thuật trước đó. Bệnh nhân có mức độ mất thể tích lớn hơn thường cần lượng mỡ nhiều hơn cho mỗi lần điều trị và nhiều lần điều trị hơn. Bệnh nhân cũng cần chuẩn bị thời gian nghỉ dưỡng do sưng và bầm. Trước thủ thuật phải đảm bảo bệnh nhân có sức khỏe tổng quát tốt; xét nghiệm sinh hóa máu, công thức máu và các yếu tố đông máu, và phải vẽ trước phẫu thuật. Theo khuyến cáo nên ngưng dùng thuốc chống đông ít nhất một tuần trước khi làm thủ thuật. Trong nhiều trường hợp, có thể dùng kháng sinh phổ rộng ngắn ngày để phòng ngừa nhiễm trùng.
Lấy mỡ
Lựa chọn khu vực thích hợp nhất để lấy mỡ phụ thuộc vào ưu tiên của bác sĩ và nơi có lượng mỡ khả thi. Một số tác giả cho rằng có vài khu vực nhất định của cơ thể dẫn đến khả năng sống của mỡ cao hơn khi cấy ghép. Tuy nhiên, các tác giả khác đã không cho thấy sự khác biệt về tỷ lệ sống sót của tế bào mỡ dựa trên vị trí lấy mỡ. Hút mỡ tại mô xơ hoặc các khu vực từng phẫu thuật trước đó sẽ gia tăng chảy máu hoặc đứt gãy, và ảnh hưởng đến khả năng tồn tại của mảnh ghép. Lựa chọn cannula cũng gây tranh cãi. Một số tác giả cho rằng cannulas lớn hơn ít gây chấn thương cho các mảnh ghép mỡ, trong khi các nghiên cứu khác đã chỉ ra rằng dường như không có sự khác biệt trong việc duy trì mảnh mỡ ghép liên quan đến kích thước cannula. Tóm lại, nên thu hoạch mỡ dưới áp suất thấp để không làm tổn thương các mảnh ghép. 6,7 Lấy mỡ có thể được thực hiện bằng áp lực âm với ống tiêm, hoặc máy hút chân không với bình đựng vô trùng. 7,8 Có vô số các hệ thống lấy mỡ có sẵn trên thị trường có thể hỗ trợ phân tách hoặc tập trung tế bào mỡ. Hiện tại, để cấy mỡ khối lượng nhỏ (<100 cc), chúng tôi khuyên bạn nên sử dụng ống tiêm áp suất âm để thu hoạch (Hình 10.1). Đối với cấy mỡ khối lượng lớn hơn, chúng tôi sử dụng máy hút chân không (áp lực <20 mm Hg) với hộp thu thập vô trùng.
Chuẩn bị
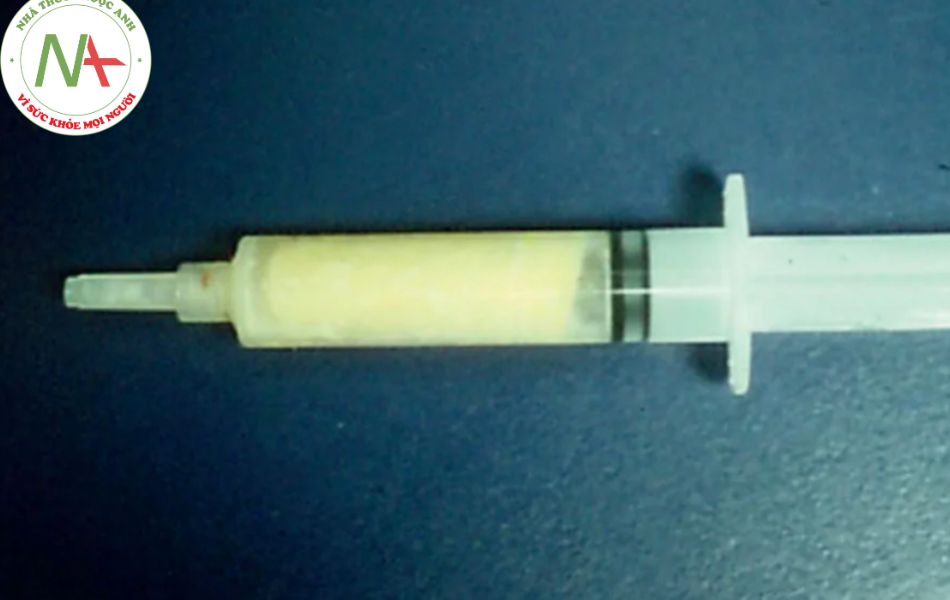
Chuẩn bị tế bào mỡ để cấy ghép là một lĩnh vực tranh cãi lớn. Nhiều tác giả đã ủng hộ việc quay ly tâm tế bào mỡ sau khi thu hoạch để tập trung tế bào mỡ và loại bỏ các chất không mong muốn có khả năng làm suy yếu sự sống sót của mỡ sau khi cấy. Tuy nhiên, 8,9, một số tác giả cho rằng việc ly tâm có thể gây tổn thương tế bào mỡ và ủng hộ việc tách trọng lực của các chất. 3,10.
Chúng tôi thường để cho mỡ tách ra trong bơm tiêm 10 cc trong vài phút và sau đó rút ra. Trong thập kỷ qua đã có một số lượng lớn các cuộc thảo luận về việc thêm các dung dịch tế bào gốc hoặc PRP để tăng khả năng tồn tại của tế bào mỡ. Mặc dù đã có dữ liệu cho thấy lượng ghép tăng lên và tỷ lệ sống sót với việc bổ sung các chế phẩm tế bào gốc cũng tăng, nhưng Cục Quản lý Thực phẩm và Dược phẩm Hoa Kỳ (FDA) đã cảnh báo các phòng khám rằng việc sử dụng các tế bào gốc trung mô hoặc mô mỡ bị bóp nắn quá mức có thể được coi là một loại thuốc. 13
Cũng đã có một số tranh cãi về việc sử dụng mỡ được đông lạnh để cấy ghép. Một số tác giả cho rằng mỡ vừa lấy (còn tươi, không đông lạnh) có khả năng sống cao hơn và do đó sẽ dẫn đến tăng tỷ lệ sống cho mảnh ghép. Đã có bằng chứng rằng mỡ được đông lạnh ở -15 đến 20 ° C không thể sống sót; tuy nhiên, các nghiên cứu đã chỉ ra rằng mỡ được đông lạnh trước có thể tạo ra một đáp ứng thể tích tương đương với mỡ mới thu hoạch. 15,16 Trước khi đông lạnh phải loại bỏ hoàn toàn tạp chất. Để đảm bảo an toàn cho bệnh nhân, mỡ bảo quản lạnh phải được dán nhãn với tên của bệnh nhân. Nếu sử dụng mỡ bảo quản lạnh, mỡ nên được đưa đến nhiệt độ phòng từ từ bằng cách sử dụng bồn nước ấm (nước không nên tiếp xúc trực tiếp với ống tiêm để duy trì vô trùng).
Kỹ thuật tiêm
Trước khi làm thủ thuật, bệnh nhân được đánh dấu ở tư thế thẳng đứng. Có thể gây tê ở cả vị trí lấy mỡ và cấy mỡ bằng gây tê với tumescent hoặc kết hợp với thuốc giảm đau uống; gây tê dưới da có lợi do co mạch và bảo vệ mô vì mô được tách ra sau khi tiêm thuốc. Một số bác sĩ sử dụng gây tê tĩnh mạch (intravenous sedation) mà vẫn gây tê tại chỗ, điều này là không cần thiết. Chườm lạnh giúp tê hơn và giảm bầm.
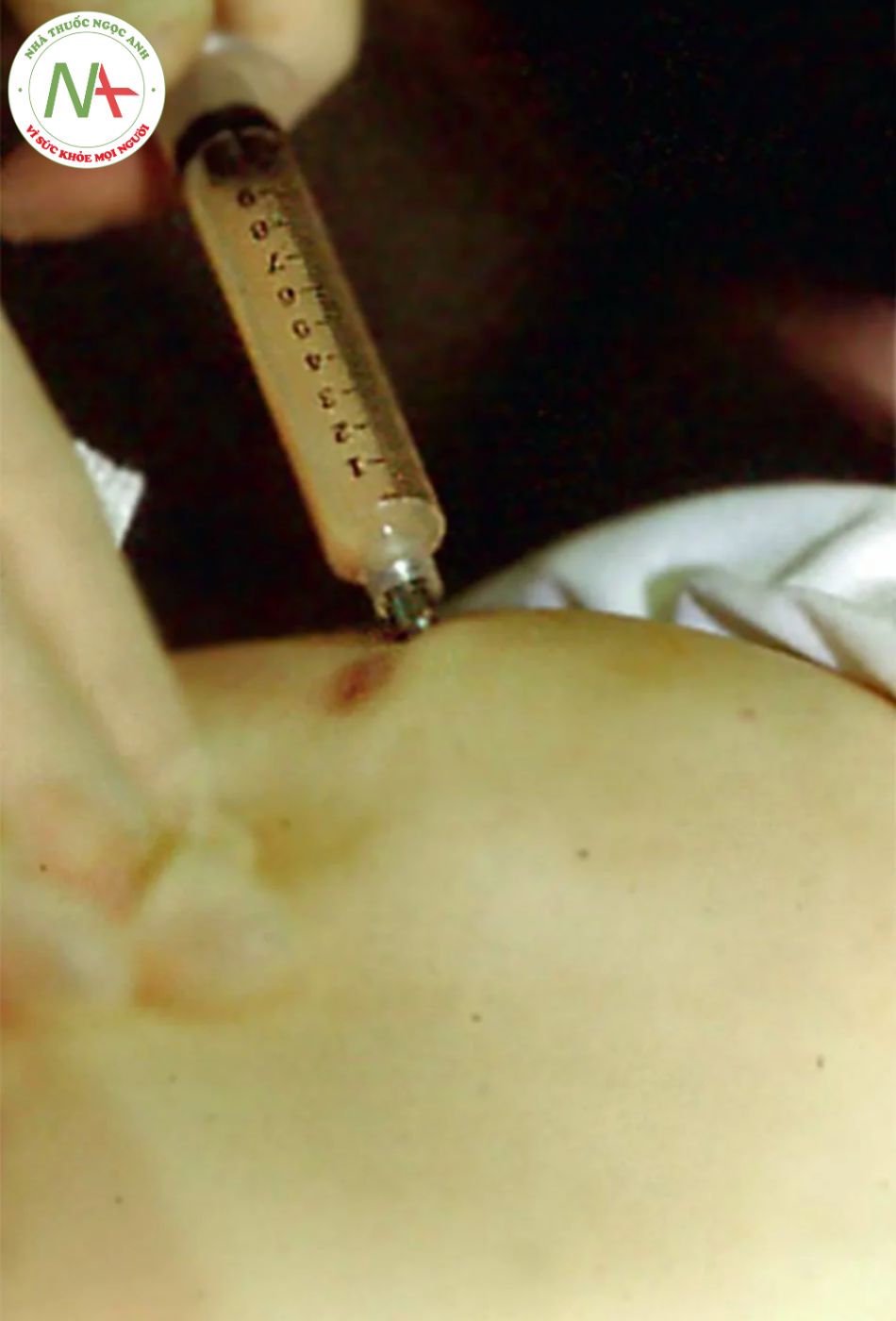
Giống như tất cả các phẫu thuật khác, phải đảm bảo vô trùng để giảm thiểu khả năng nhiễm trùng. Mỡ là một phân tử lớn , phải được thu hoạch và tiêm bằng kim lớn hơn so. Cannula 12 đến 16-gauge được sử dụng để lấy mỡ; cannula 18 đến 22-gauge được sử dụng để tiêm vì không gây chấn thương và ít có khả năng dẫn đến tiêm vào mạch. Điểm vào được tính sẵn tại các vị trí thích hợp để dẫn đến khu vực cần được làm đầy. Trong hầu hết các trường hợp, những vết thương này lành mà không có vết sẹo. Các tác giả khuyên bạn nên sử dụng kim 18-gauge để tạo ra một điểm vào cho cannula. Cần cẩn thận không làm tổn thương điểm vào để tránh sẹo.
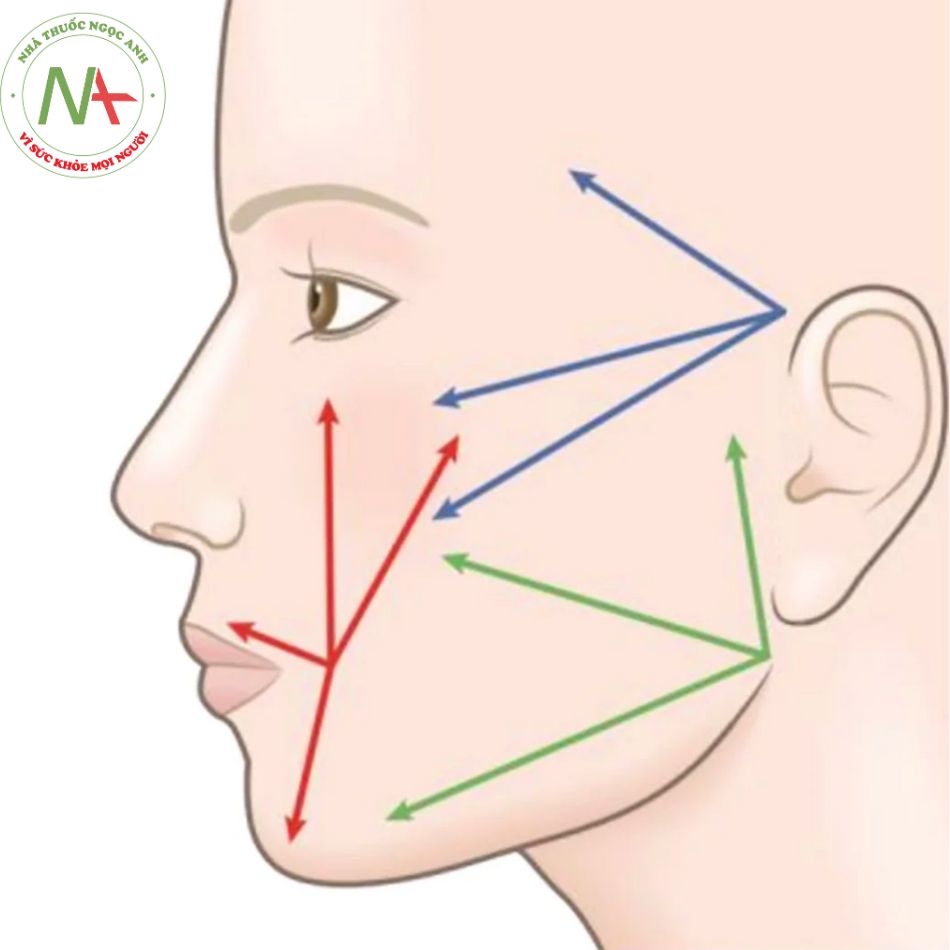
Tỷ lệ sống sót của mỡ được cải thiện bằng cách tiêm từng giọt nhỏ qua nhiều pass để tăng tiếp xúc giữa khối mỡ được cấy ghép với hệ mạch xung quanh(Hình 10.3). Cấy mỡ nên dùng ống tiêm nhỏ (VD 1 cc) và cannula nhỏ để dễ kiểm soát hơn. Điểm end point được xác định dựa vào kinh nghiệm. Thông thường BS sẽ tiêm nhiều hơn cần thiết vì tỷ lệ tái hấp thu thay đổi từ 40% đến 60%. Các khu vực tương đối cố định, chẳng hạn như má, thường có mức độ thành công cao hơn so với các khu vực di động cao, chẳng hạn như môi và cằm. 10,17 Với nhiều lần điều trị, bệnh nhân có thể mong đợi kết quả lâu dài; với nhiều bệnh nhân, kết quả có thể duy trì trong vài năm. Một số bác sĩ thích làm đầy với lượng rất lớn trong 1 lần điều trị thay vì tiêm liều nhỏ với nhiều lần điều trị. Theo kinh nghiệm của chúng tôi, điều này dẫn đến sưng nhiều và cần thời gian dài để phục hồi.
Chăm sóc sau phẫu thuật cấy mỡ
Chăm sóc sau phẫu thuật tùy vào từng bác sĩ. Chườm lạnh được khuyến khích để giảm phù nề và bầm. Bệnh nhân được khuyên nên ngủ nằm đầu cao để tạo điều kiện dẫn lưu bạch huyết, đặc biệt là quanh mắt. Bệnh nhân được khuyên nên tránh hoạt động nặng và nghiêng người trong vài ngày đầu tiên sau phẫu thuật để giảm nguy cơ bầm và giảm lượng mỡ tái hấp thu. Nên liên lạc với bệnh nhân trong 24 giờ đầu tiên sau phẫu thuật, tốt nhất là trực tiếp. Điều trị lặp lại thường được thực hiện 1 đến 2 tháng sau lần đầu tiên. Điều quan trọng là phải giải thích cho bệnh nhân rằng kết quả mà họ nhận thấy trong tuần đầu tiên chưa phải là kết quả cuối cùng vì vẫn còn sưng.
Vùng lấy mỡ nên được bao phủ bởi quần áo mỏng nhẹ và co giãn trong vài ngày để lành thương tốt, và giảm vết bầm tím và sưng.
Biến chứng và di chứng của cấy mỡ
Di chứng phẫu thuật cấy mỡ
Là một thủ thuật xâm lấn tối thiểu, cấy mỡ có tỷ lệ di chứng và biến chứng cao hơn so với làm đầy bằng các vật liệu mềm có sẵn trên thị trường. Một số rủi ro có liên quan đến kích thước của cannula. Nói chung, bệnh nhân sau phẫu thuật có thể sưng phù, đau và bầm ở các mức độ khác nhau; tuy nhiên, việc sử dụng gây tê với tumescent giảm nguy cơ sưng bầm. Phù bạch huyết có thể xảy ra do làm đầy quá nhiều; có thể tự hết do mỡ được tái hấp thu. Tụ máu và seromas, mặc dù hiếm gặp, có thể xảy ra; một lần nữa, nguy cơ này được giảm từ việc sử dụng gây tê với tumescent. Nhiễm trùng cũng là một biến chứng tiềm ẩn vì đây là một thủ thuật xâm lấn; tuy nhiên, với vô trùng tốt và kháng sinh cũng hiếm khi xảy ra.
Nốt sần và vôi hóa
Sự hình thành nốt sần là một biến chứng không phổ biến của cấy mỡ, có khả năng là kết quả của hoại tử mỡ. Hoại tử mỡ xảy ra do cấp máu không đủ vào trung tâm của vùng cấy. Viêm do hoại tử hình thành nốt sần. Những nốt này đôi khi tự hết, nhưng thường cần phải can thiệp, ví dụ như tiêm steroid nội mạch. Vôi hóa và cốt hóa được cho là giai đoạn cuối của hoại tử mỡ. Các nốt sần bị vôi hóa hoặc cốt hóa cần phải được phẫu thuật cắt bỏ. Tránh tiêm cấy mỡ khối lượng lớn và bolus vì chúng có khả năng dẫn đến hoại tử mỡ.
Tắc nghẽn mạch máu và mù lòa
Bất cứ chất nào được tiêm vào da, đều có nguy cơ tiêm vào trong mạch hoặc chèn ép mạch máu. Mạch máu bị tắc nghẽn hoặc chèn ép, có thể gây ra nang/mụn nước hoặc hoại tử. Khi tiêm vào động mạch mắt ( có thể thông qua động mạch trán trong, động mạch trên ổ mắt, hoặc nhánh động mặt sống mũi) có thể dẫn đến tắc động mạch võng mạc và mù lòa. 18,19 Mỡ cũng không ngoại lệ; thực tế là có tài liệu báo cáo về tắc nghẽn động mạch võng mạc cho thấy mỡ là nguyên nhân phổ biến nhất trong tắc nghẽn liên quan đến động mạch võng mạc (47,9% trường hợp được báo cáo). Hầu hết các trường hợp đã xảy ra ở châu Á; tuy nhiên, đã có ba trường hợp được báo cáo ở Hoa Kỳ. 20 Có thể tỷ lệ mắc bệnh không được báo cáo đầy đủ ở Hoa Kỳ; tuy nhiên, số lượng trường hợp mắc ít hơn có thể do đào tạo tốt hơn hoặc nhu cầu thẩm mỹ khác nhau giữa Hoa Kỳ và các nước châu Á. Các vị trí phổ biến nhất liên quan đến tắc nghẽn động mạch võng mạc, theo thứ tự, là gian mày, mũi, rãnh mũi má và trán. Khi nói đến chèn ép mạch máu, phòng ngừa là tốt nhất. Việc sử dụng cannulas nhỏ, tiêm lượng thuốc ít và sử dụng thuốc tê có epinephrine có thể làm giảm nguy cơ tiêm vào mạch máu (Bảng 10.1). Các tác giả tin rằng việc sử dụng bơm tiêm 1 cc với kỹ thuật tiêm từng giọt nhỏ để cấy mỡ là vô cùng quan trọng để tránh tiêm một lượng lớn mỡ gây chèn ép mạch. Chỉ nên tiêm với áp lực thấp và từ từ, tránh tiêm bolus để phòng ngừa tắc nghẽn tuần hoàn nếu vô tình làm tắc nghẽn 1 mạch máu. Không nên dùng kim nhọn, và chỉ nên sử dụng cannulas để tránh tiêm nội mạch. Các điểm vào nên được đặt ở rìa của khuôn mặt và xa các khu vực đầu nguồn mạch máu để tránh đâm trúng mạch. Chúng tôi tin rằng, gây tê với tumescent có chứa epinephrine có thể làm giảm tỷ lệ tổn thương mạch máu bằng cách gây co mạch và tách mô.
| Bảng 10.1 Kỹ thuật để giảm nguy cơ tổn thương mạch máu |
| Cân nhắc cấy mỡ an toàn |
| Tiêm qua cannula (18–22 gauge) |
| Tiêm từng giọt nhỏ (microdroplet) |
| Kỹ thuật tiêm chậm |
| Tiêm áp lực thấp |
| Sử dụng bơm tiêm thể tích nhỏ để tiêm (1 cc) |
| Sử dụng gây mê tumescent với epinephrine |
| Thận trọng ở các khu vực có nguy cơ cao (đặc biệt vùng lưng mũi và glabella) |
Nếu nghi ngờ tổn thương mạch máu, giãn mạch thông qua nhiệt, xoa bóp mạnh mẽ, thuốc ức chế β và nitrat bôi tại chỗ có thể giúp cố gắng tái thông mạch máu. Thuốc chống đông aspirin cũng có thể hữu ích trong việc giảm tác động của tắc nghẽn mạch máu. Thật không may, tắc động mạch võng mạc không thể cứu chữa nếu không được hồi phục trong vòng 90 phút. Tránh tiêm vào các khu vực có nguy cơ, đặc biệt là bằng kim tiêm là cực kỳ quan trọng vì điều trị tắc động mạch võng mạc dường như không hiệu quả; 80,9% các ca biến chứng mắt từ cấy ghép mỡ mặt đã dẫn đến mất thị lực hoàn toàn. 20
Kết thúc
Cấy mỡ vẫn là một lựa chọn hấp dẫn để trẻ hóa khuôn mặt và làm đầy. Với nguồn cung có sẵn, hiệu quả về chi phí và độ bền lâu có thể làm cho cấy mỡ trở thành một lựa chọn khả thi hơn so với điều trị bằng filler có sẵn trên thị trường ở một số bệnh nhân. Là một thủ thuật, cấy mỡ cần được đào tạo kỹ, chú ý đến các kỹ thuật an toàn để tránh biến chứng.
Tài liệu tham khảo
Cấy mỡ tự thân an toàn do Bác sĩ Trương Mỹ Khánh dạng pdf mời các bạn click vào link ở đây.
Xem thêm: [Hé lộ] 3+ Mẹo dân gian trị viêm mũi dị ứng hiệu quả, an toàn tại nhà

