Bệnh truyền nhiễm
Bệnh nhiễm giun kim: Nguyên nhân, triệu chứng, chẩn đoán và cách phòng ngừa theo BMJ
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Nhà thuốc Ngọc Anh – Bài viết Bệnh nhiễm giun kim: Nguyên nhân, triệu chứng, chẩn đoán và cách phòng ngừa theo BMJ để tải file PDF bài viết xin vui lòng click vào link ở đây.
1. Tóm tắt
Là bệnh nhiễm giun sán phổ biến nhất tại Hoa Kỳ.
Phần lớn người bệnh không có triệu chứng và triệu chứng lâm sàng thường gặp nhất là ngứa quanh hậu môn.
Chẩn đoán được thực hiện bằng cách áp băng dính tại vùng hậu môn và xét nghiệm tìm trứng hoặc giun trưởng thành.
Việc điều trị bao gồm một liều thuốc diệt giun duy nhất sau đó là liều lặp lại sau 2 tuần.
2. Thông tin cơ bản
2.1 Định nghĩa
Bệnh nhiễm giun kim gây ra bởi loài giun tròn Enterobius vermicularis. Bệnh thường không có triệu chứng. Biểu hiện lâm sàng cổ điển là ngứa dữ dội quanh hậu môn (ngứa hậu môn) mà không có bằng chứng về tình trạng viêm toàn thân.
2.2 Dịch tễ học
Giun kim có trên toàn thế giới, mặc dù thường gặp hơn ở các khu vực khí hậu ôn hoà. Bệnh dễ lây truyền trong lớp học và trong nhà, thường gặp nhất ở trẻ em trong độ tuổi đi học và bố mẹ của chúng.[4] Tỷ lệ nhiễm giun không khác biệt theo giới tính, chủng tộc hoặc tình trạng kinh tế xã hội.[5] Giun kim là bệnh nhiễm giun sán thường gặp nhất tại Hoa Kỳ, với khoảng 40 triệu người nhiễm bệnh.[6]
2.3 Bệnh căn học
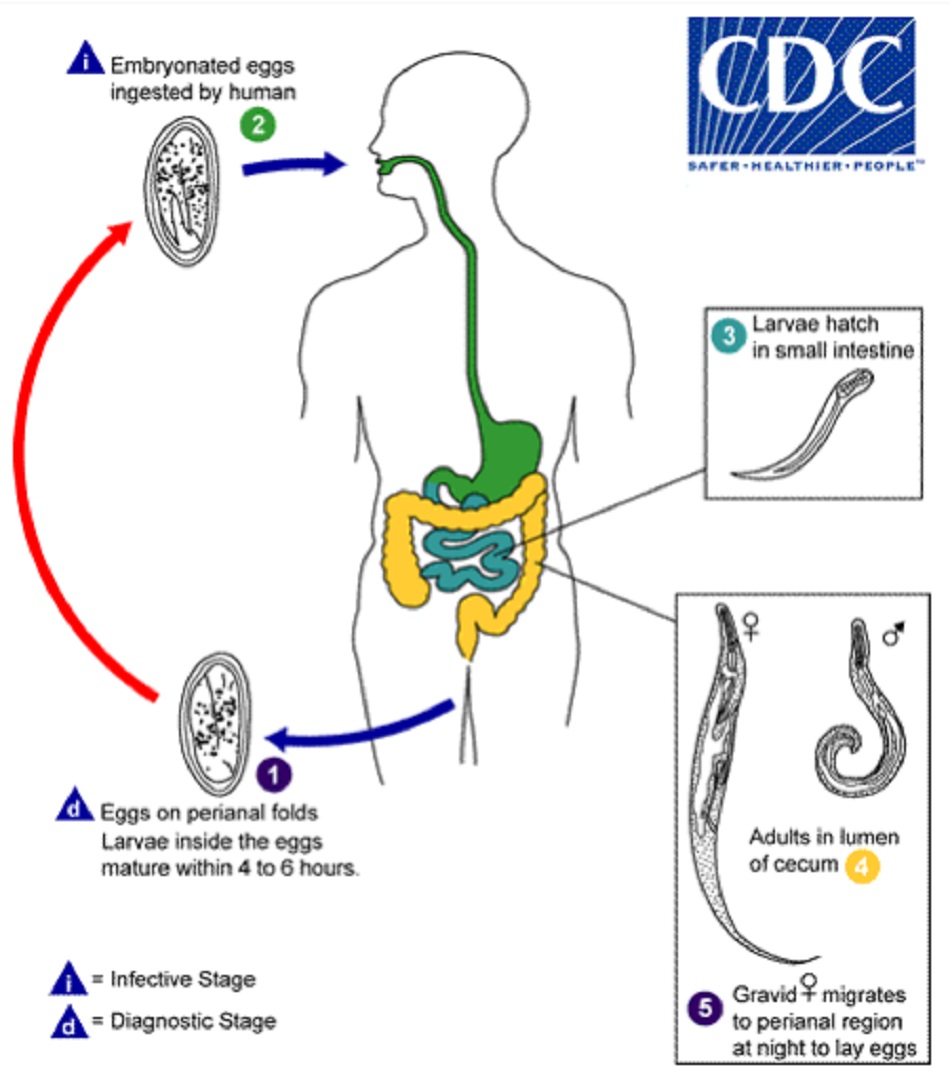
Giun kim, còn được biết đến với tên gọi Enterobius vermicularis, là một loại giun tròn thuộc họ giun tròn nematode. Toàn bộ vòng đời của giun kim chỉ giới hạn ở con người, không có vật chủ trung gian. Bệnh lan truyền từ người sang người thông qua nhiễm trứng giun theo đường phân-miệng.
2.4 Sinh lý bệnh học
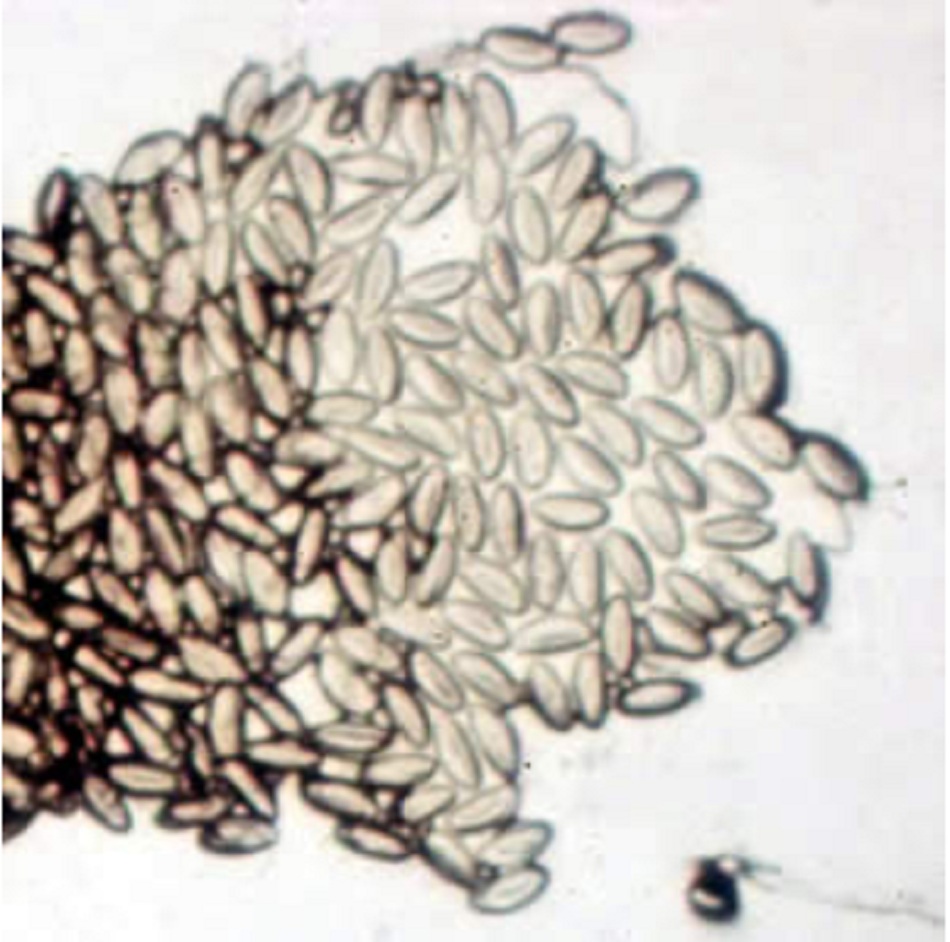
Giun kim trưởng thành cả đực và cái đều sống trong đại tràng và trực tràng. Sau khi giao hợp, giun cái có thai di chuyển ra khỏi hậu môn vào ban đêm và đẻ ra đến 10.000 trứng trên bề mặt quanh hậu môn, tại đó số trứng này hình thành phôi trong vòng 6 giờ.[5] Điều này có thể gây kích ứng tại chỗ, gây ngứa và khiến người bệnh gãi, theo đó ngón tay bị lây nhiễm trứng giun. Số trứng này sau đó lại đi vào đường tiêu hóa của chính người đó hoặc một người khác. Ấu trùng nở trong ruột non và di chuyển đến đại tràng, tại đó chúng lớn lên và lại bắt đầu một chu kỳ. Toàn bộ chu kỳ sống này mất khoảng 4 đến 6 tuần. Đôi khi, trứng có thể nở trên bề mặt quanh hậu môn, và ấu trùng có thể di chuyển trở lại đại tràng, nơi chúng trưởng thành. Không có giai đoạn ngoài ruột; do đó, thường không có các triệu chứng thực thể của nhiễm khuẩn toàn thân như sốt và tăng bạch cầu ái toan.
3. Chẩn đoán
3.1 Tiền sử ca bệnh
3.1.1 Tiền sử ca bệnh #1
Một bé trai 5 tuổi đến khám với biểu hiện khó ngủ về đêm và ngứa quanh hậu môn. Ngoài ra, trẻ khỏe mạnh, không sốt, sút cân, hay tiêu chảy. Khám lâm sàng không thấy gì đặc biệt trừ một số ban đỏ xung quanh hậu môn. Ba xét nghiệm phân liên tiếp được gửi vào tuần trước đó đều âm tính với trứng và ký sinh trùng.
3.1.2 Các bài trình bày khác
Thi thoảng, giun kim có thể di chuyển đến các vị trí khác thường và gây bệnh lạc chỗ. Vị trí bệnh lạc chỗ thường gặp nhất là đường sinh dục niệu nữ giới, và có thể xảy ra hiện tượng ngứa vùng âm hộ (ngứa âm hộ).[1] Trong trường hợp hiếm gặp, giun kim có thể tiến lên vùng niệu đạo hoặc âm đạo và có thể gây viêm niệu đạo, viêm âm đạo hoặc viêm vòi trứng. Giun kim gây ra áp-xe và hình thành u hạt trong ruột, dọc theo vùng da đáy chậu, và trong màng bụng, nhưng trường hợp này cực kỳ hiếm gặp và chỉ giới hạn trong các báo cáo ca bệnh.[2] Giun kim được phát hiện trong mô ruột thừa sau khi cắt bỏ ruột thừa và sinh thiết, nhưng không được cho là nguyên nhân gây viêm ruột thừa cấp tính.[3]
3.2 Cách tiếp cận chẩn đoán từng bước
Phần lớn những người nhiễm giun kim đều không có triệu chứng. Tuy nhiên, triệu chứng gặp ở phần lớn trẻ đến khám là ngứa quanh hậu môn.
3.2.1 Tiền sử
Nhiễm giun kim thường gặp nhất ở trẻ em ở độ tuổi đi học và bố mẹ của những trẻ em đó. Ngứa dữ dội quanh hậu môn là triệu chứng thường gặp nhất. Tình trạng ngứa nặng hơn về đêm và thường gây khó ngủ hoặc mất ngủ. Tỷ lệ lây nhiễm của giun kim rất cao, do đó, nếu một người quen trong gia đình, lớp học hoặc cơ sở tập trung có triệu chứng ngứa hậu môn thì khả năng rất cao là bị nhiễm bệnh. Giun kim không gây ra các triệu chứng cơ năng ngoài ruột. Tiền sử sốt, sút cân, hoặc các dấu hiệu nhiễm khuẩn toàn thân khác có thể gợi ý đến một chẩn đoán thay thế.
3.2.2 Khám
Điều này thường là bình thường ngoại trừ đối với khu vực quanh hậu môn, vốn có thể bị xước da. Cũng có thể có dấu hiệu kích ứng âm hộ. Đôi khi, có thể nhìn thấy giun di chuyển ra khỏi hậu môn nếu trẻ được thăm khám vào ban đêm, bởi bố mẹ ở nhà hoặc bởi bác sĩ trong trường hợp tai nạn hoặc tại phòng cấp cứu.
3.2.3 Các thăm dò
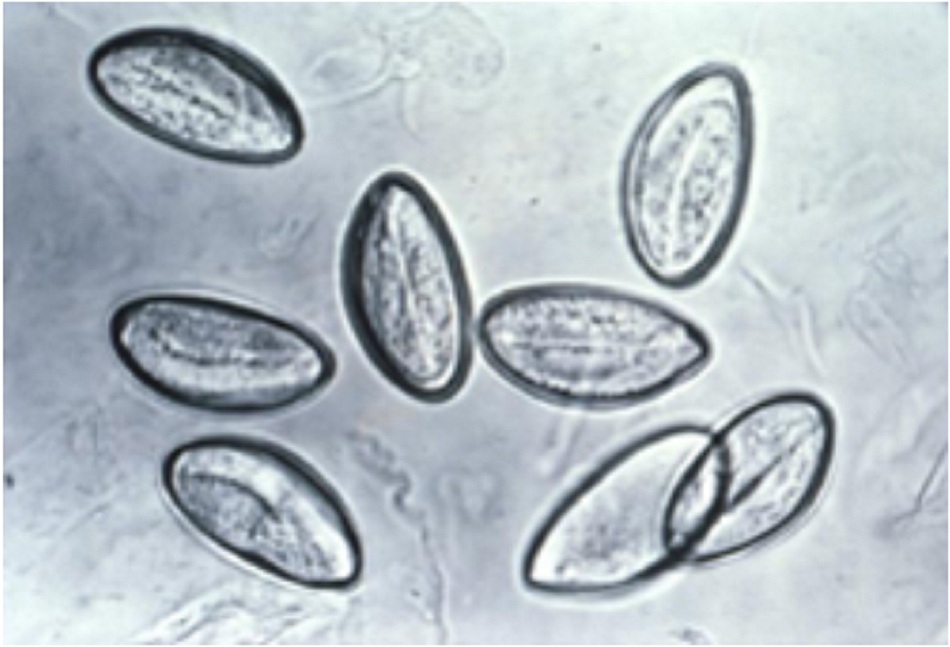
Xét nghiệm băng dính thường được sử dụng để chẩn đoán nhiễm giun kim. Xét nghiệm này cần được thực hiện ít nhất 3 ngày liên tiếp để tối đa hoá độ nhạy.
Vì trứng không được đẻ ra trong phân, không chỉ định xét nghiệm phân để tìm trứng và ký sinh trùng. Bởi vòng đời của giun kim không có giai đoạn ngoài ruột, vì vậy không có bạch cầu ái toan. Tương tự, cũng không có phản ứng kháng thể và xét nghiệm huyết thanh.
3.3 Các yếu tố nguy cơ
3.3.1 Mạnh
Đi học hoặc sống trong khu tập thể
- Giun kim rất dễ lây truyền và thường gặp nhất ở trẻ em ở độ tuổi đi học. Đã từng bùng phát dịch ở lớp học và các khu tập thể.[3]
3.3.2 Yếu
Mút ngón tay
- Trứng giun kim đã từng được lấy ra từ ngón tay trẻ nhiễm bệnh.[7] Có thể rất khó để phá vỡ chu kỳ tự truyền qua da ở trẻ em có thói quen mút ngón tay, kể cả đã sử dụng thuốc diệt giun.
3.4 Các yếu tố về tiền sử và thăm khám
3.4.1 Các yếu tố chẩn đoán chủ yếu
Ngứa quanh hậu môn (thường gặp)
- Ngứa quanh hậu môn là biểu hiện thường gặp nhất của nhiễm giun kim.
Ban đỏ quanh hậu môn (thường gặp)
- Là một yếu tố chẩn đoán
Sự xuất hiện của giun (không thường gặp)
- Đôi khi, có thể thấy giun kim trưởng thành khi khám, đặc biệt nếu khám vào ban đêm khi mà giun cái đẻ trứng trên bề mặt quanh hậu môn.
3.4.2 Các yếu tố chẩn đoán khác
Tình trạng bồn chồn (thường gặp)
- Là một yếu tố chẩn đoán
Mất ngủ (thường gặp)
- Là một yếu tố chẩn đoán
Ngứa âm hộ (không thường gặp)
- Là một yếu tố chẩn đoán
3.5 Xét nghiệm chẩn đoán
Xét nghiệm thứ nhất cần yêu cầu
| Xét nghiệm | Kết quả |
Xét nghiệm băng dính
|
Xác định trứng hoặc giun trưởng thành khi khám dưới kính hiển vi |
3.6 Chẩn đoán khác biệt
| Tình trạng | Các dấu hiệu/triệu chứng khác biệt | Các xét nghiệm khác biệt |
| Bệnh viêm ruột | – Thông thường, xuất hiện với các triệu chứng thực thể tiêu hoá nổi bật cũng như các bằng chứng bệnh toàn thân như sốt và sút cân. | – Nội soi đại tràng/nội soi ruột hồi sẽ cho thấy tình trạng viêm hoặc loét niêm mạc. Sinh thiết sẽ xác nhận thay đổi viêm. |
| Viêm da cơ địa | – Những người nhiễm giun kim thường không có bằng chứng viêm nhiễm hoặc trầy da ngoài khu vực quanh hậu môn. | – Bạch cầu ái toan thường không hay gặp trong nhiễm giun kim nhưng có thể xảy ra với bệnh chàm. |
| Áp-xe quanh trực tràng | – Trẻ em bị áp-xe quanh trực tràng thường có dấu hiệu sốt và đau. Cực kỳ hiếm khi hình thành áp-xe trong nhiễm giun kim. | – Các yếu tố phản ứng cấp tính thường tăng cao khi bị áp-xe. Siêu âm/chụp cắt lớp máy tính sẽ xác nhận chẩn đoán. |
4. Điều trị
4.1 Cách tiếp cận điều trị từng bước
Điều trị giun sán được chỉ định ở mọi bệnh nhân có bằng chứng nhiễm giun kim.2[B]Evidence Một liều là đủ diệt giun trưởng thành. Tuy nhiên, việc điều trị này không giúp diệt trứng giun hoặc ấu trùng. Do đó, khuyến cáo điều trị đợt hai sau đó 2 tuần để diệt giun mới nở.[3] [5] Do giun kim có tỷ lệ lây nhiễm cao, cần đảm bảo mọi thành viên trong gia đình được điều trị khi có một trẻ bị nhiễm bệnh trong nhà.
4.1.1 Phòng ngừa lây lan và tái nhiễm
Do giun kim lây nhiễm qua đường phân-miệng, việc rửa tay giúp giảm tỷ lệ tự lan truyền và lây nhiễm cho người thân trong gia đình, đặc biệt là khi chuẩn bị hoặc lúc ăn thức ăn. Cần nhắc nhở trẻ em không mút ngón tay, cắn móng tay và tự gãi. Cắt móng tay thường xuyên cũng có thể làm giảm lượng trứng giun trên ngón tay. Chăn chiếu của người bị nhiễm giun cần được giặt sạch sẽ và không được giũ mạnh để tránh làm lan tỏa trứng giun.[3]
4.1.2 Bệnh nhân kháng điều trị
Tình trạng tái phát cũng thường gặp, nhưng chủ yếu là do bị nhiễm bệnh lại chứ không phải do thuốc diệt giun sán kém hiệu quả. Cần điều trị lại bằng cùng loại thuốc đó.[3]
4.2 Tổng quan về các chi tiết điều trị
Tham khảo cơ sở dữ liệu dược địa phương của quý vị để biết thông tin toàn diện về thuốc, bao gồm các chống chỉ định, tương tác giữa các loại thuốc, và liều dùng thay thế. ( xem Tuyên bố miễn trách nhiệm )
4.3 Các lựa chọn điều trị (Cấp tính)
Bệnh nhân có triệu chứng + thành viên trong gia đình
4.3.1 Thuốc diệt giun
Các lựa chọn sơ cấp
- Mebendazole: Trẻ em >2 tuổi và người lớn: 100mg đường uống liều đơn, có thể nhắc lại sau 2 tuần
- Albendazole: Trẻ em >2 tuổi và người lớn: 400 mg đường uống liều đơn, có thể nhắc lại sau 2 tuần
Các lựa chọn thứ cấp
- Pyrantel: 11 mg/kg đường uống liều đơn, tối đa 1000 mg/liều; có thể nhắc lại sau 2 tuần
- Cần dùng thuốc diệt giun sán để diệt giun trưởng thành sống trong đường tiêu hoá.
- Uống một liều duy nhất vào thời điểm chẩn đoán.
- Vì thuốc này không diệt được trứng, do đó chỉ định một liều thứ hai sau liều đầu tiên 2 tuần. Điều trị bằng hai liều đạt được tỷ lệ chữa bệnh cao hơn 90%.[2]
- Bởi thuốc này thẩm thấu toàn thân rất ít, mebendazole và albendazole được dung nạp tốt với tác dụng phụ tối thiểu, nhưng không chống chỉ định trong thai kỳ.
- Pyrantel là thuốc được lựa chọn đối với phụ nữ có thai.[2]
- Chưa có nghiên cứu nào được thực hiện kỹ càng về các loại thuốc này ở trẻ em dưới 2 tuổi. Do đó, bệnh nhân nên được tư vấn với chuyên gia về bệnh truyền nhiễm để’ đánh giá rủi ro và lợi ích của việc điều trị ở trẻ nhỏ.
4.3.2 Các biện pháp vệ sinh
- Nhiễm giun kim bản thân nó không có nghĩa là vệ sinh cá nhân kém.[5] Do giun kim lây nhiễm qua đường phân-miệng, việc rửa tay giúp giảm tỷ lệ tự lan truyền và lây nhiễm cho người thân trong gia đình, đặc biệt là khi chuẩn bị hoặc tiêu thụ thức ăn. Cần nhắc nhở trẻ em không mút ngón tay, cắn móng tay và tự gãi. Cắt móng tay thường xuyên cũng có thể’ làm giảm lượng trứng giun trên ngón tay. Chăn chiếu của người bị nhiễm giun cần được giặt sạch sẽ và không được giũ mạnh để tránh làm lan tỏa trứng giun.[3]
5. Liên lạc theo dõi
5.1 Khuyến nghị
5.1.1 Giám sát
Không khuyến cáo theo dõi lâu dài. Nếu triệu chứng cơ năng lại tái phát, cần thực hiện lại xét nghiệm và điều trị lại.
5.1.2 Hướng dẫn dành cho bệnh nhân
Rửa tay giúp giảm tỷ lệ tự lan truyền và lây nhiễm cho người thân trong gia đình, đặc biệt là khi chuẩn bị hoặc tiêu thụ thức ăn. Cần nhắc nhở trẻ em không mút ngón tay, cắn móng tay và tự gãi. Cắt móng tay thường xuyên cũng có thể làm giảm lượng trứng giun trên ngón tay. Chăn chiếu của người bị nhiễm giun cần được giặt sạch sẽ và không được giũ mạnh để tránh làm lan tỏa trứng giun.[3]
5.2 Tiên lượng
Tiên lượng dài hạn sau nhiễm giun kim là rất tốt.
5.3 Hướng dẫn điều trị
Châu Âu
Management and treatment of common infections
Nhà xuất bản: Public Health England
6. Điểm số bằng chứng
- Độ nhạy của xét nghiệm băng dính: có bằng chứng kém thuyết phục rằng độ nhạy của xét nghiệm băng dính đạt tới 90% khi đã thực hiện đủ 3 xét nghiệm liên tiếp.[8] Xét nghiệm đơn lẻ phát hiện ra 37% các ca bệnh trong một nhóm có tỷ lệ hiện nhiễm bệnh thấp và 60% trong một nhóm có tỷ lệ hiện nhiễm bệnh cao.
Bằng chứng cấp độ C: Các nghiên cứu quan sát (thuần tập) có chất lượng thấp hoặc các thử nghiệm ngẫu nhiên đối chứng (RCT) có lỗi về phương pháp với <200 người tham gia.
- Hiệu quả của điều trị giun sán: có bằng chứng khá tin cậy về hiệu quả của mebendazole trong việc điều trị giun kim.[9] [10] Trẻ em có thể uống mebendazole hoặc giả dược. Tỷ lệ chữa khỏi sau một liều mebendazole cao hơn so với nhóm giả dược.[9] Trẻ em với xét nghiệm băng dính dương tính được điều trị giun sán chuyển thành âm tính, nhưng nhóm giả dược thì không đạt được kết quả này.[10]
Bằng chứng cấp độ B: Các thử nghiệm ngẫu nhiên đối chứng (RCT) với <200 người tham gia, các RCT có lỗi về phương pháp với >200 người tham gia, các đánh giá hệ thống (SR) có lỗi về phương pháp hoặc các nghiên cứu quan sát (thuần tập) có chất lượng cao.
7. Các bài báo chủ yếu
- St Georgiev V. Chemotherapy of enterobiasis (oxyuriasis). Expert Opin Pharmacother. 2001 Feb;2(2):267-75. Tóm lược
- Kimberlin DW, Brady MT, Jackson MA, et al, eds. Red book: 2015 report of the Committee on Infectious Diseases. 30th ed. Elk Grove Village, IL: American Academy of Pediatrics; 2015.
- Despommier DD, Gwadz RW, Hotez PJ, et al. Parasitic diseases. 4th ed. New York, NY: Apple Trees Productions; 2000.
- Centers for Disease Control and Prevention. Enterobiasis (Enterobius vermicularis). December 2017 [internet publication]. Toàn văn
8. Tài liệu tham khảo
- Burkhart CN, Burkhart CG. Assessment of frequency, transmission, and genitourinary complications of enterobiasis (pinworms). Int J Dermatol. 2005 Oct;44(10):837-40. Tóm lược
- St Georgiev V. Chemotherapy of enterobiasis (oxyuriasis). Expert Opin Pharmacother. 2001 Feb;2(2):267-75. Tóm lược
- Kimberlin DW, Brady MT, Jackson MA, et al, eds. Red book: 2015 report of the Committee on Infectious Diseases. 30th ed. Elk Grove Village, IL: American Academy of Pediatrics; 2015.
- Centers for Disease Control and Prevention. Parasites – enterobiasis (also known as pinworm infection): epidemiology & risk factors. January 2013 [internet publication]. Toàn văn
- Despommier DD, Gwadz RW, Hotez PJ, et al. Parasitic diseases. 4th ed. New York, NY: Apple Trees Productions; 2000.
- Centers for Disease Control and Prevention. Enterobiasis (Enterobius vermicularis). December 2017 [internet publication]. Toàn văn
- Lormans JA, Wesel AJ, Vanparus OF. Mebendazole (R 17635) in enterobiasis: a clinical trial in mental retardates. Chemotherapy. 1975;21(3-4):255-60. Tóm lược
- Sadun EH, Melvin DM. The probability of detecting infection with Enterobius vermicularis by successive examinations. J Pediatr. 1956 Apr;48(4):438-41. Tóm lược
- Brugmans JP, Thienpont DC, van Wijngaarden I, et al. Mebendazole in enterobiasis. Radiochemical and pilot clinical study in 1,278 subjects. JAMA. 1971 Jul 19;217(3):313-6. Tóm lược
- Fierlafijn E, Vanparijs OF. Mebendazole in enterobiasis: a placebo-controlled trial in a paediatric community. Trop Geogr Med. 1973 Sep;25(3):242-4. Tóm lược
9. Hình ảnh

10. Tuyên bố miễn trách nhiệm
Bên ngoài Hoa Kỳ và Canada. BMJ Publishing Group Ltd (”BMJ Group”) nỗ lực để đảm bảo rằng các thông tin được cung cấp là chính xác và cập nhật, nhưng chúng tôi và cả những người cấp giấy phép của chúng tôi, là những người cung cấp các nội dung nhất định có liên kết với nội dung của chúng tôi hoặc có thể truy cập được từ nội dung của chúng tôi, đều không đảm bảo điều đó. BMJ Group không ủng hộ hay xác nhận việc sử dụng bất kỳ loại thuốc hay trị liệu nào trong đó và BMJ Group cũng không thực hiện chẩn đoán cho các bệnh nhân. Các chuyên gia y tế cần sử dụng những cân nhắc chuyên môn của mình trong việc sử dụng thông tin này và chăm sóc cho bệnh nhân của họ và thông tin trong này không được coi là sự thay thế cho việc đó.
Các phương pháp chẩn đoán, điều trị, liên lạc theo dõi, thuốc và bất kỳ chống chỉ định hay phản ứng phụ nào. Ngoài ra, các tiêu chuẩn và thực hành y khoa đó thay đổi khi có thêm số liệu, và quý vị nên tham khảo nhiều nguồn khác nhau. Chúng tôi đặc biệt khuyến nghị người dùng nên xác minh độc lập các chẩn đoán, điều trị và theo dõi liên lạc được đưa ra, đồng thời đảm bảo rằng thông tin đó là phù hợp cho bệnh nhân trong khu vực của quý vị. Ngoài ra, liên quan đến thuốc kê toa, chúng tôi khuyên quý vị nên kiểm tra trang thông tin sản phẩm kèm theo mỗi loại thuốc để xác minh các điều kiện sử dụng và xác định bất kỳ thay đổi nào về liều dùng hay chống chỉ định, đặc biệt là nếu dược chất được cho sử dụng là loại mới, ít được sử dụng, hay có khoảng trị liệu hẹp. Quý vị phải luôn luôn kiểm tra rằng các loại thuốc được dẫn chiếu có giấy phép để sử dụng cho mục đích được nêu và trên cơ sở được cung cấp trong tình trạng “hiện có” như được nêu, và trong phạm vi đầy đủ được pháp luật cho phép BMJ Group và những người cấp giấy phép của mình không chịu bất kỳ trách nhiệm nào cho bất kỳ khía cạnh chăm sóc sức khỏe nào được cung cấp với sự hỗ trợ của thông tin này hay việc sử dụng nào khác của thông tin này.
Xem đầy đủ Các Điều khoản và Điều kiện Sử dụng Trang Web. Liên hệ với chúng tôi
+ 44 (0) 207 111 1105 support@bmj.com
11. Những người có đóng góp:
// Các tác giả:
Michael J. Smith, MD, MSCE
Associate Professor of Pediatrics
Duke University School of Medicine, Durham, NC
CÔNG KHAI THÔNG TIN: MJS declares that he has no competing interests.
// Lời cảm ơn:
Dr Michael J. Smith would like to gratefully acknowledge Dr Theoklis Zaoutis, a previous contributor to this topic. TZ declares that he has no competing interests.
// Những Người Bình duyệt:
Randal Rockney, MD
Associate Professor of Pediatrics and Family Medicine
Department of Pediatrics, Hasbro Children’s Hospital, Providence, RI CÔNG KHAI THÔNG TIN: RR declares that he has no competing interests.
Xem thêm:
Đau đầu cấp tính ở người lớn: Nguyên nhân gây bệnh, chẩn đoán theo BMJ