Bệnh tim mạch
Thông tim và can thiệp tim bẩm sinh: Dụng cụ thông tim can thiệp
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Nguồn: Sách Lâm sàng tim bẩm sinh
Chủ biên
PGS.TS.BS. Nguyễn Lân Hiếu
Tham gia biên soạn
Nguyễn Lân Hiếu
Đỗ Quốc Hiển
Nguyễn Văn Hiếu
Có nhiều dụng cụ được sử dụng trong quá trình thông tim và can thiệp tim bẩm sinh, trong bài viết dưới đây nhà thuốc Ngọc Anh xin gửi đến quý bạn đọc về các dụng cụ cơ bản nhất bao gồm: Ống thông, dây dẫn, bóng, stent và delivery sheath.
ỐNG THÔNG (CATHETER)
Giới thiệu
Ống thông (catheter) được đưa vào mạch máu và buồng tim của bệnh nhân thông qua introduce sheath (ống mở đường vào). Hình thái, cấu trúc và các đặc điểm đặc trưng của ống thông phụ thuộc vào mục đích sử dụng.
Nguyên tắc cơ bản của việc lựa chọn ống thông là phù hợp với mục đích sử dụng. Ở trẻ em, ống thông được thiết kế mềm và nhỏ, ở người lớn ống thông có thể lớn hơn.
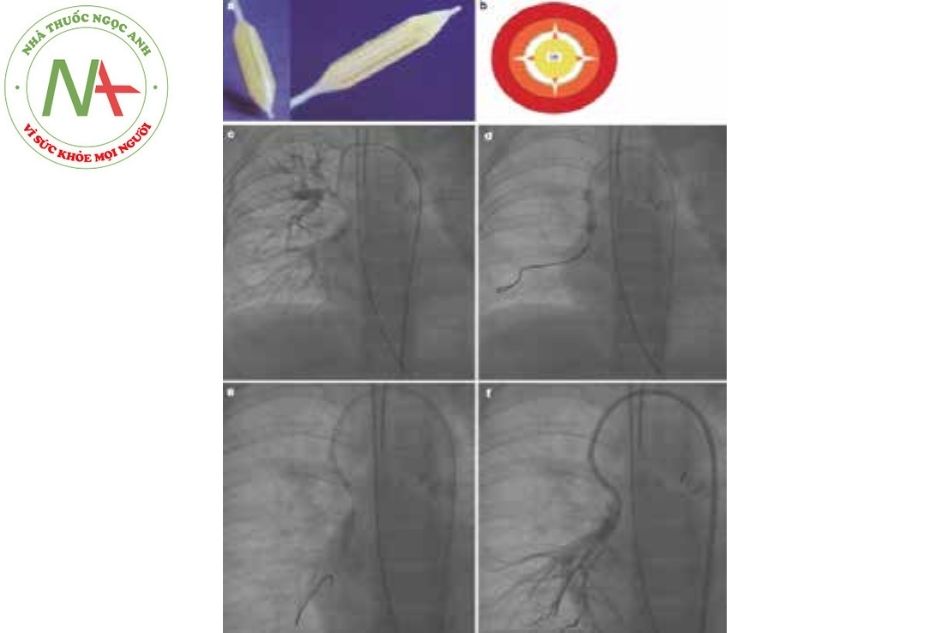
Có nhiều loại ống thông khác nhau. Các ống thông được đặt tên theo hình dạng, tên người thiết kế hay mạch máu được chụp.
(a) ống thông pigtail,
(b) ống thông vành trái Amplatz,
(c) ống thông vành phải Amplatz,
(d) ống thông động mạch vú trong (IM),
(e) ống thông vành phải Judkins (JR),
(f) ống thông vành trái Judkins (JL),
(g) ống thông đa năng (multipurpose – MP).
Cấu tạo của ống thông
Mặc dù ống thông có hình dạng bên ngoài trông đơn giản nhưng có cấu tạo khá phức tạp. Các vật liệu được sử dụng phải an toàn cho bệnh nhân, đảm bảo tính linh hoạt, đầu ống thông quay được các hướng, chống được lực xoắn vặn, chịu được áp lực chụp thuốc cản quang và hiển thị tốt trên màn hình Xquang tăng sáng.
Các thông số và đơn vị của ống thông theo quy ước:
- Đường kính ngoài ống thông được quy định bằng đơn vị French (Fr).
1 Fr = 0,33 mm
- Đường kính trong của ống tính theo phần thập phân của inch (ví dụ: 0,035”).
- Chiều dài ống được tính bằng
- Áp suất được tính bằng pound trên một inch vuông (pound-force per square inch – psi).
- Lưu lượng tối đa được tính bằng mililit trên giây (ml/s).
Cấu tạo cơ bản của ống thông:
- Đầu gần và đầu xa ống thông: có một số khác biệt giữa đầu gần và đầu xa của ống thông. Thông thường phần xa của ống thông đưa vào buồng tim và mạch máu gọi là đầu của ống thông và nơi có van để đưa dây dẫn vào gọi là đuôi của ống thông.
- Lòng ống thông: trong lòng ống thông rỗng để đưa dây dẫn (guidewire) vào trong ống hoặc bơm/hút thông qua ống.
- Vỏ ngoài ống thông được phủ một lớp thuỷ lực để dễ trơn trượt và tạo điều kiện đi qua các mạch máu quanh co.
- Các thao tác trên ống thông được thực hiện bên ngoài bệnh nhân, và truyền lực đến phần đầu ống thông. Do đó, ống thông phải có khả năng chống xoắn và có lực hỗ trợ khi đi qua các mạch máu và/ hoặc buồng tim. Đây cũng là lý do thân của ống thông thường được cấu tạo bằng vật liệu nhựa (nylon, polyethylene, polyurethane, PTFE) và có thể được bện bằng lưới kim loại mỏng. Việc ống thông được bện hay không phụ thuộc vào nhà sản xuất, kích thước ống thông và phần đầu của ống thông.
- Đầu của ống thông thường mềm mại để giảm thiểu nguy cơ chấn thương thành mạch máu. Phần đầu xa của ống thông có thể có thêm một dấu ấn cản quang để dễ nhận diện hình ảnh trên màn hình chiếu tia Xquang.
- Một số cấu tạo khác của ống thông:
- Một số ống thông có một lỗ duy nhất để tiêm chất cản quang, đo áp suất và dẫn hướng.
- Ống thông chụp mạch có nhiều lỗ bên để dễ phân tán thuốc cản quang.
- Khuyến cáo không bơm áp lực mạnh thuốc cản quang với ống thông chỉ có một lỗ.
- Ống thông có bóng chứa một quả bóng bơm khí CO2 gắn ở đầu. Quả bóng này cho phép ống thông trôi nổi tự do theo dòng máu và ngăn ngừa việc vướng phải hệ thống dây chằng trong các buồng tim.
- Các ống thông định cỡ được gắn thêm các dấu ấn (marker) cản quang với khoảng cách cố định cho phép hiệu chỉnh và đo đạc chính xác.
Các loại ống thông
Ống thông chụp mạch
Các ống thông chụp mạch khi bơm thuốc cản quang sẽ cho phép thu được hình ảnh giải phẫu của các mạch máu hay buồng tim. Đầu xa ống thông có nhiều lỗ bên giúp phân tán thuốc cản quang đồng đều và hiệu quả trong khi chụp mạch. Các ống thông chụp mạch có thể chịu được áp lực và lưu lượng cao của thuốc cản quang và không bị giật lại trong quá trình bơm thuốc.
Có rất nhiều ống thông chụp mạch với độ cong khác nhau, được thiết kế theo hình dạng đặc trưng để phục vụ các mục đích khác nhau, ví dụ như để chụp động mạch phổi. Mặc dù có hình dạng và tính năng khác nhau, các ống thông vẫn có cấu tạo chung cơ bản giống nhau.
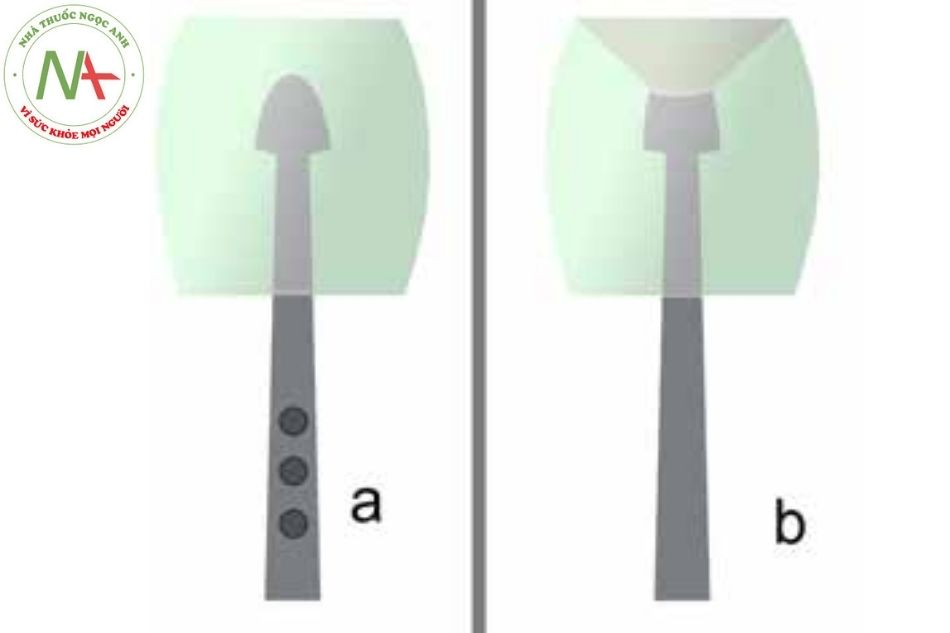
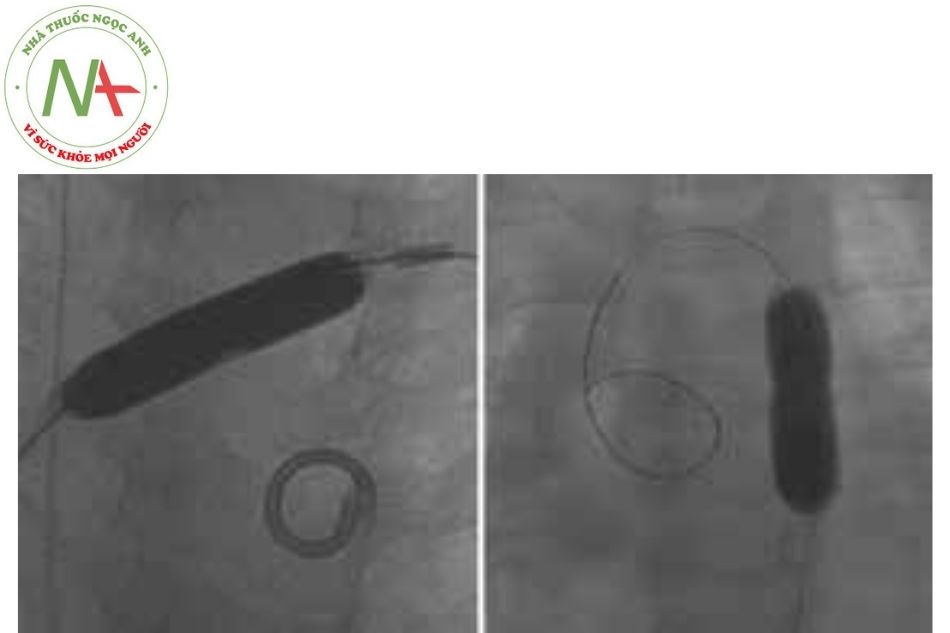
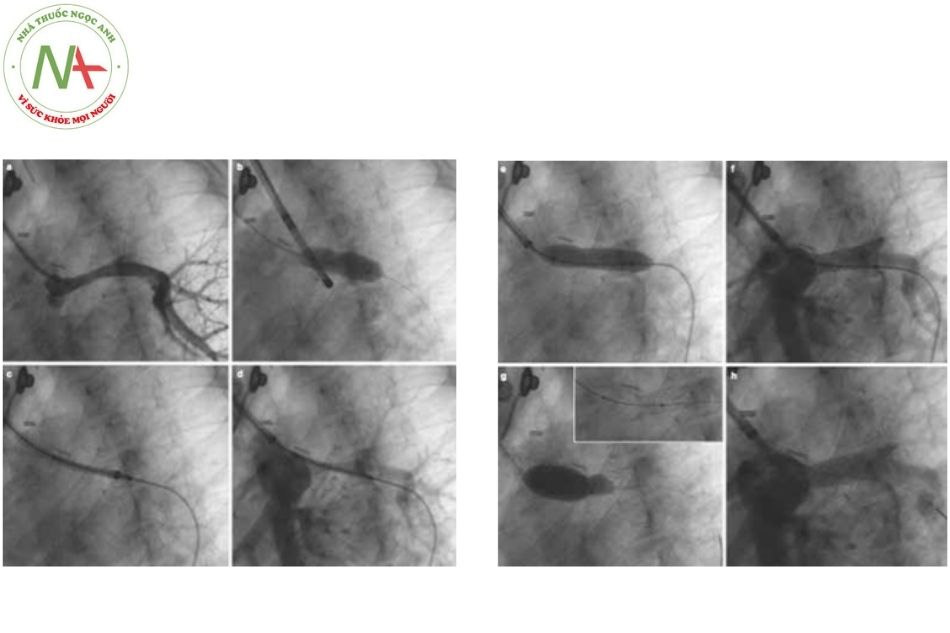
Ống thông chụp mạch Berman là ống thông có đầu bị bịt kín và có gắn một quả bóng (Hình 3a). Vì vậy, không thể đẩy dây dẫn đi qua. Hệ thống bóng được bơm CO2 giúp đi qua van tim theo dòng máu và hạn chế vướng vào các dây chằng cột cơ.
(a) Ống thông có đầu gắn bóng của Berman, đầu ống thông bị bịt kín.
(b) Ống thông bóng đo áp lực mao mạch phổi bít, có lỗ thông ở đầu bóng.
Ống thông Berman có thể thông tim chụp các buồng tim hoặc thông tim trong trường hợp có thông thương giữa 2 buồng tâm thất và tâm nhĩ.
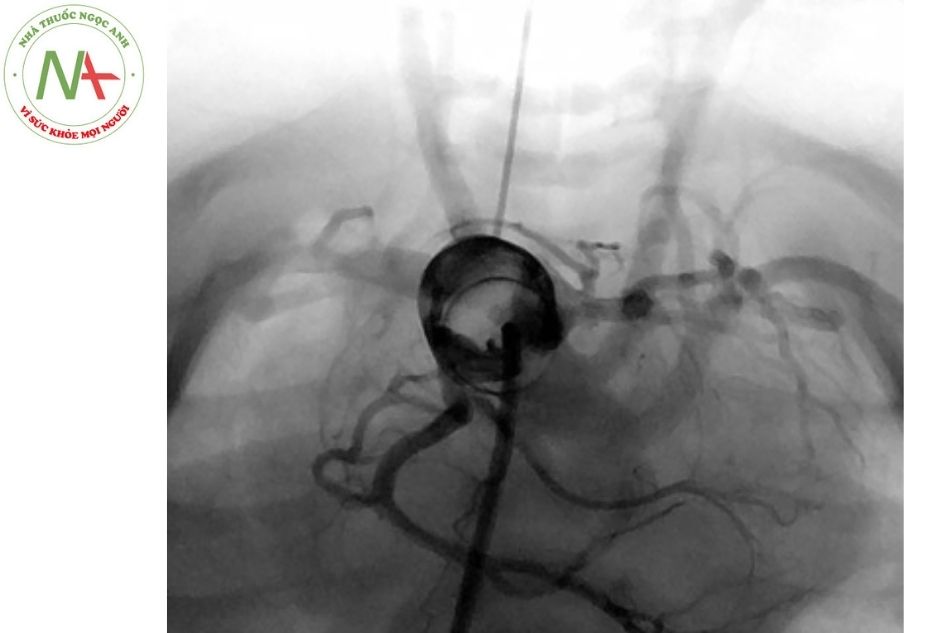
Có thể sử dụng ống thông trong tiếp cận xuôi dòng động mạch chủ ở những bệnh nhân chuyển gốc đại động mạch (transposition of the great arteries), thất phải hai đường ra (double outlet right ventricle) hoặc tim một thất (single ventricle) hay thông liên thất (ventricular septal defect) lớn (Hình 4).
(Nguồn: Gianfranco Butera. Atlas of Cardiac Catheterization for Congenital Heart Disease 2019)
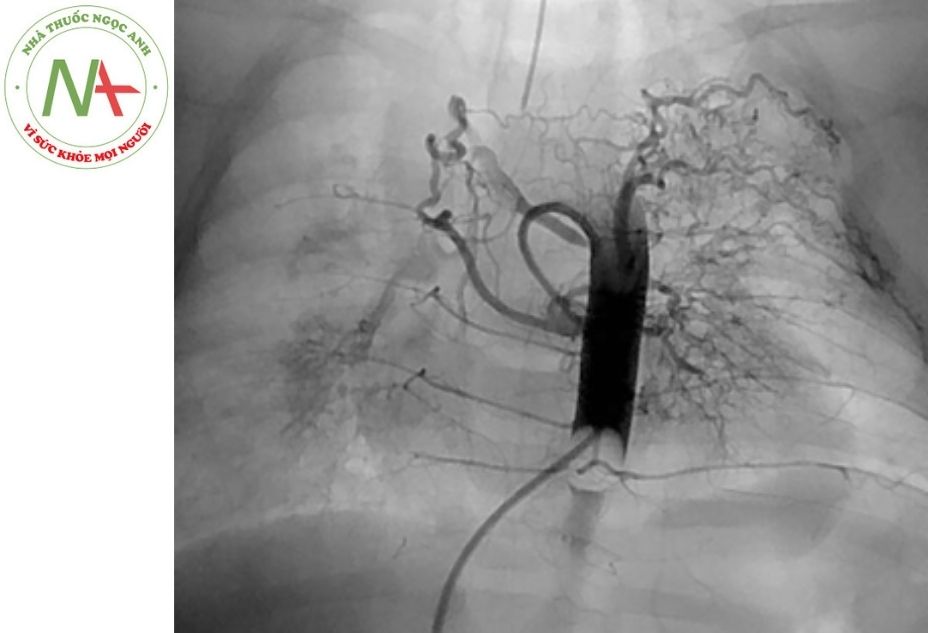
Bên cạnh đó, ống thông có bóng có thể được sử dụng để bít các đoạn xa của mạch và thực hiện chụp mạch bít. Chụp mạch với bóng bít mạch và kéo dần lại giúp đẩy dòng máu vào các động mạch bàng hệ chủ phổi chính (MAPCAs) trong tứ chứng Fallot (tetralogy of Fallot) hay các tổn thương có teo hoặc hẹp động mạch phổi giúp đánh giá rõ tổn thương (Hình 4).
Ở những bệnh nhân có cửa sổ Fontan, có thể bít cửa sổ này bằng đầu bóng để đánh giá những thay đổi huyết động trong tuần hoàn Fontan.
(Nguồn: Gianfranco Butera. Atlas of Cardiac Cathe- terization for Congenital Heart Disease 2019)
Ống thông mao mạch phổi bít
Ống thông mao mạch phổi bít (catheter Swan-Ganz) là ống thông có một lỗ ở đầu xa, được chế tạo để đo áp lực trong thông tim phải. Đầu bóng của ống thông cho phép ống trôi đến đoạn xa của các động mạch phổi (Hình 3b), khi đến vị trí mong muốn, bóng sẽ được bơm lên để bít mạch máu. Do đó, có thể đo được áp lực mao mạch sau chỗ bít – áp lực mao mạch phổi bít, áp lực tĩnh mạch phổi và nhĩ trái.
Khi ở trong tĩnh mạch phổi, có thể đo áp lực giường động mạch phổi, dựa trên nguyên tắc giống tương tự như khi đo mao mạch phổi bít xuôi dòng.
Tuy nhiên, với bác sĩ tim mạch can thiệp, ống thông mao mạch phổi bít được sử dụng rộng rãi hơn để hướng dẫn cho các kỹ thuật can thiệp:
- Với bóng được bơm ở đầu, ống thông có thể đi qua van ba lá an toàn. Sử dụng ống thông chụp chọn lọc động mạch phổi giúp đánh giá chính xác tổn thương hẹp động mạch phổi (pulmonary stenosis), từ đó giảm thiểu nguy cơ tổn thương trong các can thiệp như nong động mạch phổi hoặc đặt
- Trong trường hợp thiểu sản động mạch phổi nặng, bơm thuốc cản quang tại đoạn xa tĩnh mạch phổi, xả liên tục với nước muối sinh lý, sẽ thu được hình ảnh ngược dòng của hệ động mạch phổi.
- Ống thông Swan-Ganz được đặt xuôi dòng trong cầu Blalock-Taussig để chụp đánh giá hẹp cầu nối (nếu có) và theo dõi sự thay đổi áp lực trong các động mạch phổi.
Ống thông đầu cong (curve catheter)
Phần lớn ống thông đầu cong được thiết kế để tiến hành thông tim chụp chọn lọc các mạch máu, tên ống thông thường đặt theo chức năng của ống.
Việc lựa chọn ống thông nên được dựa trên giải phẫu mạch máu, hiểu biết về các đặc tính của ống thông, kinh nghiệm và đôi khi cả thói quen của bác sĩ can thiệp. Hầu hết các ống thông đầu cong có một lỗ cuối, có thể được sử dụng để chụp mạch chọn lọc, đo áp lực và dẫn hướng.
Các ống thông đầu cong thường dùng được trình bày trong Hình 1. Một số được miêu tả sau đây:
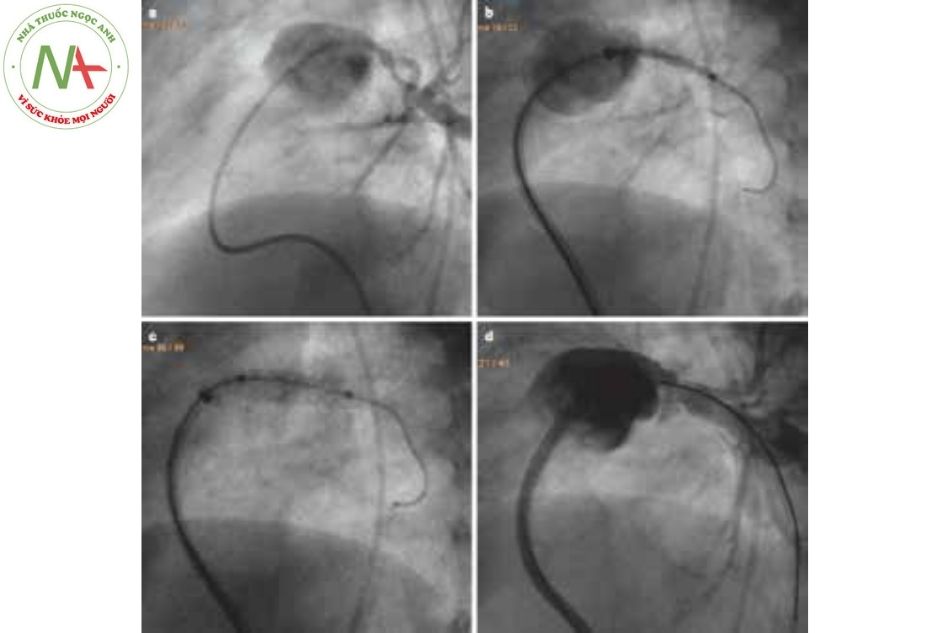
- Các ống thông mạch vành được thiết kế để dễ dàng đặt vào trong lòng các động mạch vành bình thường. Ống thông Judkins và Amplatz là phổ biến nhất (Hình 1.b-e). Trong số đó, ống thông vành phải Judkins (JR) là một trong những ống thông được sử dụng rộng rãi nhất trong phòng thông tim. Phần xa của ống thông được xoay nhẹ trong động mạch chủ lên, đầu uốn cong ở một góc vừa đủ để có thể đưa vào lỗ của động mạch vành phải.
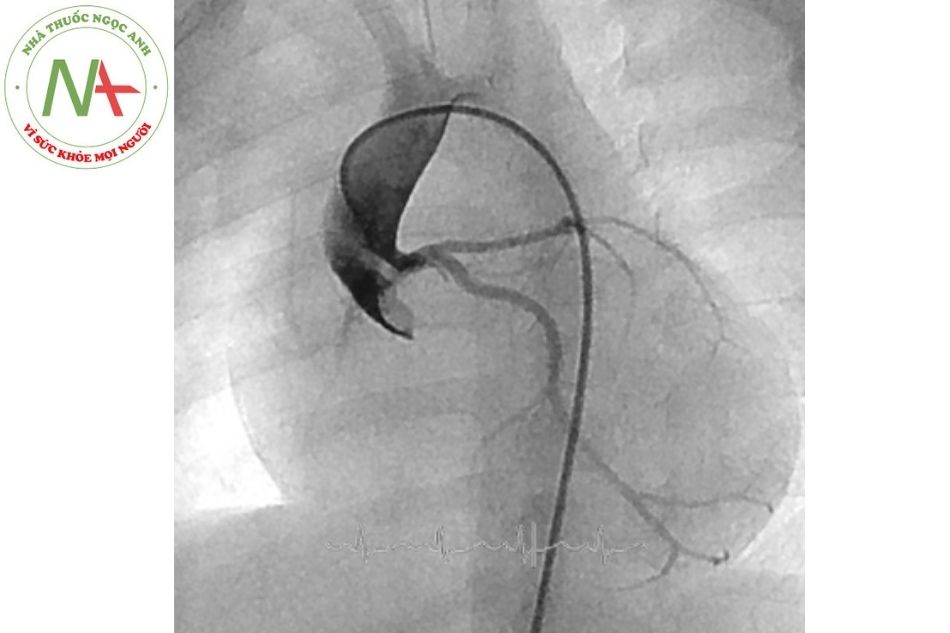
- Trong thông tim nhi khoa, hình dạng của ống thông JR đã được chứng minh là rất hiệu quả khi cần đặt ống thông chọn lọc vào cầu Blalock-Taussig hay các tuần hoàn bàng hệ, khi đi vào đường ra thất phải và nhiều thủ thuật khác (Hình 6).
(Nguồn: Gianfranco Butera. Atlas of Cardiac Catheterization for Congenital Heart Disease 2019)
- Các ứng dụng khác của ống thông động JR bao gồm đi qua các lỗ thông liên nhĩ (atrial septal defect) nhỏ (đặc biệt ở bệnh nhân mắc hội chứng thiểu sản tim trái (hypoplastic left heart syndrome)), qua thông liên thất hay rò động mạch vành (coronary artery fistula).
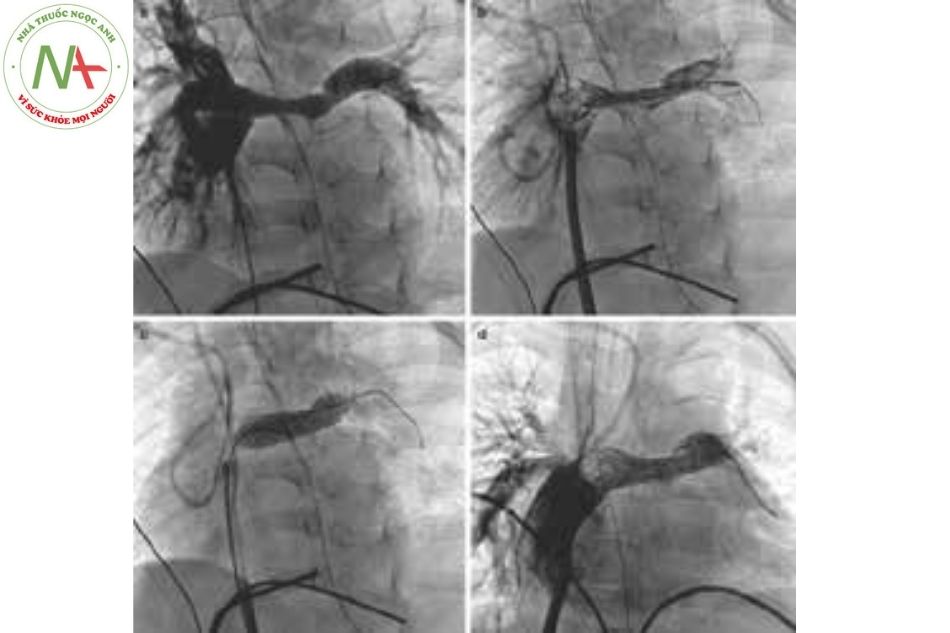
- Ống thông động mạch vú trong (IM) (Hình 1d) có đầu hình chữ C có thể được sử dụng để đi vào các mạch máu có xuất phát từ các góc nhọn; được sử dụng khi đặt ống thông chọn lọc các cầu Blalock-Taussig, tuần hoàn bàng hệ hoặc thông liên thất phần quanh màng (Hình 7).
(Nguồn: Gianfranco Butera. Atlas of Cardiac Catheterization for Congenital Heart Disease 2019)
- Ống thông đa năng (multipurpose) có đầu xa được uốn cong ở một góc tù (Hình 1g), thường có ít nhất một lỗ bên gần đầu. Đúng với tên gọi, ống thông MP có thể phục vụ nhiều mục đích như chụp mạch, đo áp lực và thông tim chọn lọc. Ống thông MP có thể được dùng để đi qua đoạn hẹp eo động mạch chủ (coarctation of the aorta) nặng, đi vào các nhánh của quai động mạch chủ, từ tĩnh mạch đùi qua nhĩ phải qua thông liên nhĩ sang nhĩ trái, lái dây dẫn vào tĩnh mạch phổi trước khi bít thông liên nhĩ bằng dụng cụ.
Ống thông pigtail
Kích cỡ từ 3 đến 7 Fr với chiều dài từ 40 đến 150 cm.
Thường được coi là ống thông chụp mạch do có thành mỏng và nhiều lỗ bên cạnh nhau (Hình 1a và Hình 8). Ống thông pigtail có hình dạng “đuôi lợn” như tên gọi và cấu tạo này giúp ngăn luồng thuốc cản quang phụt ngược khi bơm nhanh một lượng lớn thuốc cản quang.
Pigtail được sử dụng để chụp buồng tâm thất (đặc biệt là thất trái), động mạch chủ lên, và cũng rất tốt để đo áp lực.
Một số lưu ý trong quá trình thao tác:
- Cần lưu ý cẩn thận không để đầu của pigtail tì vào các mạch nhỏ như động mạch vành trong khi bơm thuốc mạnh, vì luồng phụt mạnh có thể gây tổn thương thành mạch.
- Áp lực bơm thuốc cản quang tối đa dựa theo kích thước và chiều dài của mỗi ống thông. Lưu ý tốc độ bơm của mỗi loại pigtail, nếu không ống thông có thể vỡ ở chỗ nối với dây chụp mạch.
- Nên sử dụng dây dẫn (guidewire) trong quá trình đẩy hoặc kéo để tránh làm xoắn vặn ống thông Khi dây dẫn được rút lại, hình dạng “đuôi lợn” sẽ tự tái định hình.
Pigtail đánh dấu (pigtail marker) sử dụng để đo khoảng cách và kích thước, cho phép bác sĩ có thể xác định, đo đạc chính xác hơn khi phóng đại hình ảnh. Những ống thông này có thể được sử dụng để chụp mạch, nhưng hạn chế do cấu tạo cứng hơn nên không chịu được khối lượng và tốc độ dòng chảy lớn như pigtail thông thường có cùng kích thước.
Pigtail cắt được tạo ra khi đầu pigtail bị cắt, ống thông trở nên ít cong hơn và lỗ cuối lớn hơn, do đó có chỗ cho thuốc cản quang thoát khỏi lỗ cuối ngay cả khi có dây dẫn bên trong. Pigtail cắt còn được sử dụng để lái dây dẫn (guidewire) qua một số lỗ thông có hướng giải phẫu tương ứng như trong thông liên thất vị trí quanh màng.
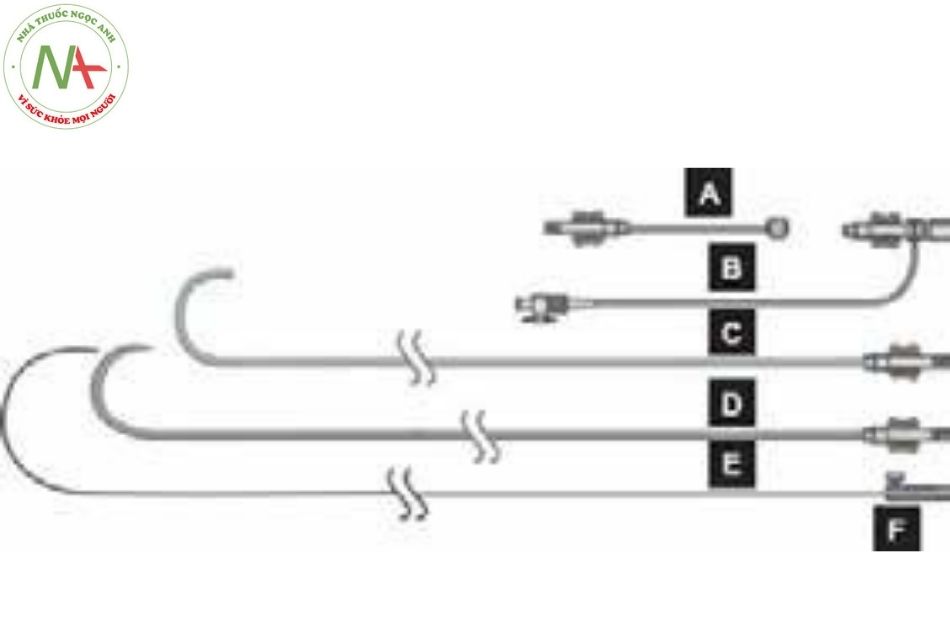
Từ trái sang phải: Pigtail chụp với marker cách nhau 2 cm; Pigtail cắt đầu; Pigtail chụp với 1 marker và nhiều lỗ bên; Pigtail marker, khoảng cách giữa các marker là 1 cm.
DÂY DẪN (GUIDEWIRE)
Dây dẫn có ba chức năng cơ bản: Thăm dò, dẫn đường và tráo đổi ống thông. Tất cả các dây dẫn đều có một đầu cứng và một đầu mềm; khi tiến hành thủ thuật chủ yếu sử dụng đầu mềm.
Trong một số tình huống, việc sử dụng đầu cứng có thể rất hữu ích, nhưng không được để đầu cứng thò vào lòng mạch, mà phải nằm trong ống thông. Lưu ý: thúc, đẩy đầu cứng của dây dẫn ra khỏi đầu ống thông có nguy cơ làm thủng tim hoặc mạch máu.
Dây dẫn là một dụng cụ hết sức quan trọng trong thủ thuật thông tim và can thiệp. Một dây dẫn tốt sẽ cho phép ống thông trượt lên dễ dàng mà không bị xoắn, đồng thời có thể lái và xoay dễ dàng.
Cấu tạo chung của các dây dẫn bao gồm hai phần: lõi ở trung tâm và phần lò xo quấn quanh lõi. Lõi trung tâm là một dây đặc chạy dọc chiều dài của dây dẫn, có thể cố định hoặc di động. Nếu được cố định, lõi sẽ được hàn chặt ở cả hai đầu (Hình 9). Nếu như lõi có khả năng di động, sẽ chỉ có một đầu được hàn. Phần lõi có thể di động được sẽ thay đổi độ cứng phần lò xo quấn quanh ở phía đầu của dây dẫn (cấu tạo trong hầu hết các dây chữ J).
Lớp phủ ái nước (hydrophilic): Dây dẫn được phủ bên ngoài bởi lớp áo ngoài ái nước, do đó dây dẫn trở nên trơn và mềm mại hơn khi tiếp xúc nước, giúp dây dẫn vượt qua các mạch máu ngoằn ngoèo, gập góc hay hẹp nặng. Trong quá trình thông tim và can thiệp, dây dẫn ái nước cần thường xuyên được làm ướt để việc thao tác trở nên dễ dàng hơn.
Xem thêm: Điện tâm đồ trong bệnh lý tim bẩm sinh: Định nghĩa, phân tích điện tâm đồ ở trẻ em và người lớn
Dây dẫn đầu thẳng
Dây dẫn đầu thẳng (straight tip guidewire), như tên gọi, là dây dẫn có cấu tạo một đầu mềm và thẳng; được sử dụng dẫn đường cho introducer sheath trong tạo đường vào động mạch, dẫn đường cho ống thông pigtail…
Mặc dù có phần đầu mềm nhưng những dây dẫn loại này không thực sự đủ “mềm” để thăm dò trong các mạch máu. Đầu cứng của dây được sử dụng khi ống thông cần đi qua những chỗ uốn cong, gập góc, ngoằn ngoèo, do đầu cứng giúp tạo lực mạnh và làm đầu ống thông duỗi thẳng. Tuy nhiên cần hạn chế sử dụng đầu cứng và lưu ý khi sử dụng dây dẫn, đầu cứng luôn phải ở trong ống thông.
Có nhiều kích cỡ và độ dài khác nhau được miêu tả trong bảng dưới đây:
Bảng 1. Kích thước và chiều dài dây dẫn đầu thẳng
| Kích thước | Chiều dài thông thường (cm) |
| 0,018” | 145-180-260 |
| 0,021” | 145-180-260 |
| 0,025” | 145-180-260 |
| 0,035” | 145-180-260 |
| 0,038” | 145-180-260 |
Dây dẫn đầu cong
Dây dẫn đầu cong (curved-tip guidewire) có lõi cứng hơn dây dẫn đầu thẳng. Phần lõi được làm bằng thép không gỉ, phần đầu dây dẫn được làm bằng platinum giúp cản quang tốt hơn, vài cm cuối cùng có khả năng “nhớ hình”. Phần đầu mềm giúp thao tác được thuận lợi, giúp lái hay uốn cong rất tốt.
Có 2 kích cỡ là 0,018” và 0,035”.
Bảng 2. Kích thước và chiều dài dây dẫn đầu cong
| Kích thước | Chiều dài thông thường (cm) |
| 0,018” | 145-180-260 |
| 0,035” | 145-180-260 |
| 0,035’’ | 145-180-260 |
Dây dẫn uốn cong Cook
Dây dẫn uốn cong có một đầu phần lõi được cố định ở một đầu cứng phía gần và lõi di động ở đầu mềm phía xa, phần lò xo cuốn dọc theo chiều dài tạo tính chất cong mềm mại của dây. Ở đầu cứng, có hai dấu ấn bằng thép, được dùng để đặt vào tay cầm (Hình 10). Khi dây dẫn ở trong tim mà muốn uốn cong, ta kéo nút bấm trên tay cầm và dây dẫn dần
dần được uốn cong khi hai dấu ấn được kéo ra xa nhau. Đầu xa của dây khá cứng và không nên đưa ra khỏi ống thông. Khi sử dụng bộ làm cong, đầu xa rất dễ bị vỡ nếu dùng quá nhiều lực, đặc biệt là loại 0,025”.
Bảng 3. Các kích thước của dây dẫn cong Cook
| Kích thước | Chiều dài (cm) | Khả năng cong (cm) |
| 0,025” | 125 | 5 |
| 0,035” | 145 | 5 |
Dây dẫn siêu cứng Amplatz
Dây dẫn siêu cứng (super stiff guidewire) có 2 đường kính 0,025” và 0,035”, với chiều dài 260 cm. Đây là loại dây dẫn dùng để tráo đổi (exchange), có chiều dài đủ để tráo đổi các ống thông hay các delivery sheath (ống chuyển dụng cụ) ngay cả với bệnh nhân cao lớn.
Dây dẫn Amplatz có tính chất rất cứng. Phần lõi bên trong lớn và phần dây cuộn bên ngoài được làm dẹt, làm cho dây rất chắc; phần đầu xa tương đối mềm và uốn cong. Dây có thể được cong theo hình giải phẫu mạch máu và giữ hình dạng sau khi rút ống thông ra ngoài.
Thường được sử dụng để đưa bóng đo kích thước thông liên nhĩ, nong bóng van động mạch phổi, hoặc nong hẹp mạch máu lớn ở những đoạn cong phức tạp.
Nguyên tắc khi sử dụng dây dẫn
- Kích cỡ của dây dẫn: cần phù hợp với kích thước ống thông và các dụng cụ can thiệp. Thông thường nên sử dụng sheath có van 1 chiều để ngăn chảy máu và hình thành huyết khối, đặc biệt quan trọng khi sử dụng các ống thông lớn vì lượng máu chảy có thể khá nhiều. Trong trường hợp không có van xả bơm rửa ống thông, dây dẫn phải luôn được tráng rửa thường xuyên bằng nước muối có pha heparin.
- Chiều dài của dây dẫn: khi quá ngắn, dây dẫn sẽ không vượt ra ngoài đầu ống thông hoặc có thể không đến vị trí mong muốn hay không thể tráo đổi ống thông.
- Lớp phủ ái nước: làm dây dẫn trơn trượt khi gặp nước, giúp vượt qua các mạch ngoằn ngoèo, gập góc hay hẹp nặng dễ dàng hơn. Mặc dù dây dẫn ái nước có đầu khá mềm nhưng khi đi ra khỏi ống thông vẫn có thể làm thủng tim hay thành mạch hoặc xuyên thủng các lá van, biến chứng này có thể gặp trong trường hợp thao tác mạnh với dây dẫn đầu thẳng. Đó là lý do các dây dẫn tiêu chuẩn và không ái nước được khuyến cáo để đi qua van động mạch chủ bị hẹp khít chứ không phải dây dẫn mạch vành.
- Độ dài của đầu mềm: Dây dẫn có phần đầu mềm dài có thể dễ dàng đi đến vị trí cần thiết, tuy nhiên lực hỗ trợ dụng cụ can thiệp sẽ bị yếu đi. Dây dẫn có đầu mềm ngắn sẽ dễ gây tổn thương hơn.
- Độ cứng: Các ống thông hay delivery được hỗ trợ an toàn và dễ dàng hơn khi sử dụng dây dẫn cứng. Dây dẫn mềm hơn có thể bị xoắn, trượt mất vị trí ban đầu và không thể giúp đưa được các thiết bị can thiệp vào.
- Hình dạng của đầu dây dẫn: Các dây dẫn có đầu chữ J giúp đưa dụng cụ dễ dàng hơn vào các nhánh bên hoặc nhánh con. Tuy nhiên, đường kính mạch máu phải đủ lớn để chứa đầu của ống thông. Đầu cong giúp thao tác xoay đến vị trí cần thiết dễ dàng hơn. Đầu dây lõi thép có thể dùng để tạo hình theo mong muốn của bác sĩ can thiệp.
- Sự truyền động xoay: Các dây có lõi liên tục từ đầu gần đến đầu xa giúp thao tác xoay tốt hơn so với các dây có lõi ít hơn ở đầu xa. Đầu mềm càng dài thì khả năng xoay càng bị hạn chế.
- Khả năng theo dõi và khả năng điều khiển: Trục của dây phải có khả năng đi theo đầu dây dẫn thông qua các đường xoắn hoặc có giới hạn phù hợp với thao tác điều khiển.
BÓNG (BALLOON)
Hiện nay có rất nhiều loại bóng được dùng trong can thiệp và thông tim bệnh nhân mắc bệnh tim bẩm sinh. Các loại bóng được sử dụng với chỉ định và kỹ thuật rất đa dạng.
Chỉ định quan trọng và phổ biến nhất là nong van tim bị hẹp hoặc mạch máu bị hẹp có/không có đặt stent.
Trong những năm qua, các hãng dụng cụ đã sản xuất rất nhiều loại bóng, có sẵn với nhiều độ dài, đường kính và đặc điểm khác nhau được cải tiến theo thời gian. Một số loại bóng được thiết kế đặc biệt để sử dụng cho bệnh nhân tim bẩm sinh nhi và tim bẩm sinh người lớn nhưng một số khác chủ yếu nhằm điều trị các bệnh lý mắc phải khác.
Chuẩn bị bóng trong phòng can thiệp: Khi tiến hành thông tim và bơm bóng ở những trường hợp phức tạp, với bệnh nhân ở độ tuổi và cân nặng khác nhau, cần phải có đủ kích cỡ bóng tại phòng thông tim để sẵn sàng đối mặt với các tình huống lâm sàng và yêu cầu kỹ thuật khác nhau.
Một số loại bóng:
- Bóng phá vách liên nhĩ hay mở rộng lỗ bầu dục (phương pháp Rashkind) thường được thiết kế riêng.
- Bóng đo kích thước (sizing balloon): sử dụng để xác định kích thước các lỗ thông trong tim như thông liên nhĩ, trước khi tiến hành bít lỗ thông bằng dụng cụ qua
- Các loại bóng cũng có thể được sử dụng (bơm lên) để bít thử lỗ thông (lỗ bầu dục, thông liên nhĩ, thông liên thất) trong quá trình thăm dò huyết động.
- Trong can thiệp mạch máu: có thể sử dụng bóng để ổn định vị trí của các dụng cụ can thiệp. Đồng thời, bóng có thể rất hữu ích khi xử trí các biến chứng liên quan đến mạch máu, ví dụ như bơm bóng ép chặt thành mạch bị rách để cầm máu..
Bóng nong van và nong mạch máu
Đặc điểm
Bóng nong van và nong mạch máu là loại bóng cố định, nghĩa là chúng giãn nở đến một đường kính cố định khi được bơm đến một áp lực tối đa nhất định (còn gọi là áp lực “định mức”). Đường kính và áp lực định mức của một quả bóng thường được ký hiệu bởi nhà sản xuất.
Khi áp lực trong bóng tăng vượt quá áp lực định mức, sức căng của thành bóng tăng và có thể gây vỡ bóng. Áp lực tối đa chịu được sẽ thay đổi theo vật liệu chế tạo và đường kính của bóng. Bóng có đường kính lớn sẽ có áp lực định mức và áp lực gây vỡ bóng thấp hơn so với loại bóng đường kính nhỏ hơn làm từ cùng loại vật liệu.
Sức căng của thành bóng: với cùng một mức áp lực sức căng sẽ cao hơn trong bóng có đường kính lớn hơn, tuân theo định luật Laplace:
Áp lực = Sức căng/bán kính
Điều này cũng có nghĩa để tạo ra sức căng thành bóng giống hệt nhau, bóng lớn cần bơm áp suất thấp hơn bóng nhỏ.
Trong can thiệp tim bẩm sinh, hiện đang sử dụng bốn loại bóng được phân loại theo áp lực: bóng áp lực thấp, bóng áp lực trung bình, bóng áp lực cao và bóng siêu cao áp.
Bóng áp lực thấp: được đặc trưng bởi khả năng giãn nở nhanh với áp lực định mức và áp lực gây vỡ bóng thấp (dưới 10 atm). Bóng có chiều dài, đường kính khác nhau và thường có cấu hình nhỏ, trục linh hoạt.
Bảng 4. Các loại bóng có trên thị trường, được phân loại theo áp lực bóng
| Loại bóng | Tên | Hãng | Đường kính (mm) | Introducer* (Fr) | Áp lực định mức (atm) | Áp lực vỡ bóng (atm) | Đường kính tối đa dây dẫn (inch) |
| Bóng áp lực thấp | Tyshak mini® | NuMED | 4-10 | 3-4 | 3-4,5 | 3,5-6 | 0,014” |
| Tyshak II® | NuMED | 4-12 | 4-6 | 3-4,5 | 3,5-6 | 0,021- 0,035” | |
| Bóng áp lực thấp | TMP PED | Tokai medical | 4-8 | 3 | 3,5 | 4,0 | 0,014” |
| TMP PED | Tokai Medical | 10 | 3 | 3,0 | 3,5 | 0,014” | |
| TMP PED | Tokai Medical | 12 | 4 | 3,0 | 3,5 | 0,018” | |
| TMP PED | Tokai Medical | 18 | 6 | 2,5 | 3,0 | 0,035” | |
| TMP PED | Tokai Medical | 20 | 6 | 2,0 | 2,5 | 0,035” |
| Bóng áp lực trung bình và cao | OptaTM Pro | Cordis | 3-10 | 5-8 | 10 | 0,035” | |
| OptaTM Pro | Cordis | 12 | 7 | 6 | 0,035” | ||
| Ul- tra-thinTM SDS | Boston Scientific | 4-10 | 5-7 | 12 | 0,035” | ||
| Z-MED IITM | NuMED | 4-10 | 5-7 | 6 | 13-15 | 0,025-0,035” | |
| Z-MED II- XTM | NuMED | 8-30 | 7-16 | 2-6 | 3-15 | 0,035” | |
| Powerflex-TM | Cordis | 4-12 | 5-8 | 8-15 | 0,035” | ||
| Advance®35LP | Cook | 3-12 | 5-7 | 6-10 | 8-15 | 0,035” | |
| Mull-ins-XTM | NuMED | 12-25 | 9-16 | 9-14 | 0,035” | ||
| Cristal Balloon | Balt | 2-40 | 5-10 | 3-10 bar | 0,014-0,038” | ||
| Bóng siêu cao áp | Conquest® | Bard | 5-12 | 6-8 | 8 | 20-30 | 0,035” |
| Atlas® Gold | Bard | 12-26 | 7-12 | 4-6 | 12-18 | 0,035” |
* Đường kính introducer sheath.
- Rất hữu ích trong nong van động mạch phổi và van động mạch chủ ở trẻ sơ sinh và trẻ nhỏ cũng như có thể được sử dụng để nong động mạch chủ hoặc tĩnh mạch bị hẹp ở trẻ nhỏ.
- Áp lực thấp và giãn nở nhanh làm cho bóng không phù hợp để nong van động mạch phổi hẹp kiểu “kháng lực” hay trong các tổn thương cần đặt
- Khi thất bại với bóng áp lực thấp, việc phân tích cách thức hoạt động của bóng khi lên và xuống bóng rất hữu ích để hiểu được tổn thương. Có thể phân biệt hẹp một đoạn dài với hẹp cục bộ hay tổn thương dạng kháng lực với tổn thương bị tái lại sau khi xuống bóng. Điều này giúp gợi ý nên can thiệp bước tiếp theo như thế nào. Bóng áp lực thấp hầu hết được bơm bằng Tuy nhiên việc dùng bơm áp lực vẫn được khuyến cáo để tránh vỡ bóng.
Bóng áp lực trung bình và cao: áp lực gây vỡ bóng từ 10 atm đến 20 atm. Trục của bóng thường cứng hơn và cấu hình cao hơn so với bóng áp lực thấp.
- Rất hữu ích đối với các tổn thương kháng lực (không đáp ứng với bóng áp lực thấp), đặc biệt là trong các động mạch phổi, đoạn mạch bị vôi hóa hay trong các tổn thương được chỉ định đặt
- Bóng được bơm bằng bơm áp lực để kiểm soát được áp lực bơm vào.
Bóng siêu cao áp: gần đây được áp dụng nhiều hơn trong lĩnh vực tim mạch nhi, là loại bóng không giãn nở, được làm bằng polyetylen trọng lượng phân tử cực cao (UHMWPE). Loại nguyên liệu rất bền này có thể chịu được áp lực rất cao, thường lên đến 30 atm hoặc hơn.
- Loại bóng này được dùng để điều trị hẹp trong stent hoặc hẹp liền kề với stent, thường bằng cách phá vỡ stent được đặt trước. Bóng cũng có thể được sử dụng để phá vỡ các mắt lưới stent khi stent phủ qua nhánh bên hoặc để làm nở những đoạn hẹp không do stent cũ.
- Một số loại, ban đầu được chỉ định cho các tổn thương ở mạch máu, vì vậy có phần vai rất dài và điều này phải được tính đến khi chọn độ dài bóng phù hợp, đặc biệt là ở trẻ nhỏ. Các bóng siêu cao áp cần phải được bơm bằng bơm áp lực cao được thiết kế đặc biệt.
Một đặc điểm quan trọng của bóng là khả năng giãn nở. Bóng không giãn nở sẽ có đường kính cố định dọc theo chiều dài bóng khi ở mức áp lực định mức và cả ở mức áp lực cao hơn. Với bóng giãn nở, đường kính bóng có thể tăng lên, đặc biệt là trong các đoạn có ít sức cản hơn từ các cấu trúc xung quanh. Đây có thể là nguyên nhân của các biến chứng khi sử dụng. Nếu một quả bóng giãn nở lớn hơn mạch máu bị hẹp cần được nong thì việc tăng áp lực quá mức có thể làm rách đoạn mạch máu “bình thường” ở sát đoạn mạch bị hẹp.
Hình thái của bóng được đặc trưng bởi đường kính, chiều dài và phần “vai”. Phần “vai” là phần cuối của bóng, nơi đường kính nhỏ xuống tới mức đường kính của tay cầm. Hầu hết các quả bóng có 2 điểm đánh dấu cản quang để chỉ ra điểm kết thúc đoạn làm việc của bóng và điểm bắt đầu của phần vai.
Phần vai ngắn thường được dùng trong thông tim cho trẻ em vì phần vai dài có xu hướng tăng chiều dài phần cứng trong toàn bộ hệ thống bóng, do đó có thể làm cho thao tác trong tim và mạch máu còn nhỏ trở nên khó khăn và nguy hiểm hơn, không phù hợp với các tình trạng có rối loạn huyết động.
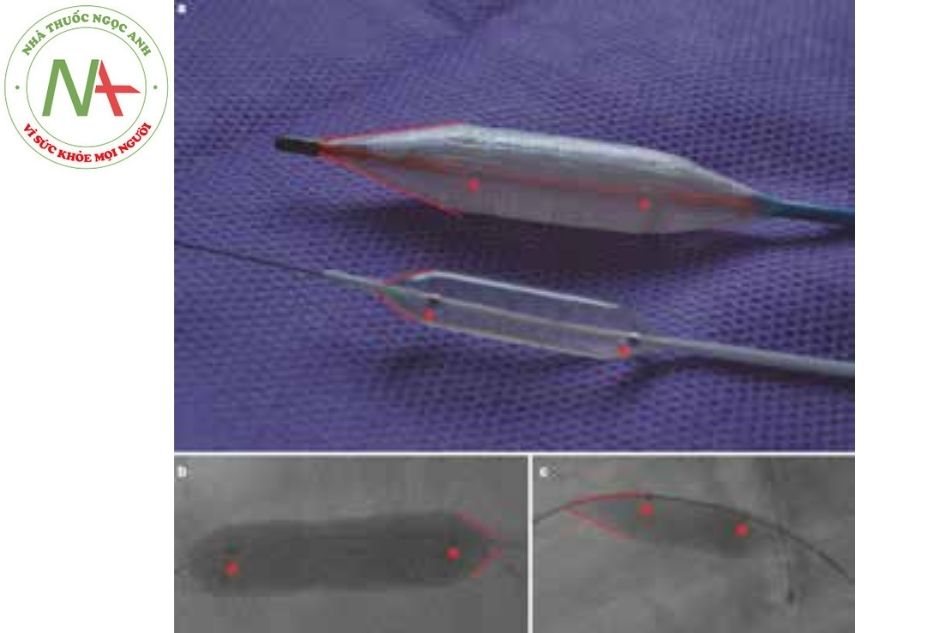
Cấu hình (profile) của bóng được xác định bởi kích thước của bộ introducer sheath mà bóng được đưa qua, là kích thước ban đầu của bóng khi chưa nở. Bóng có cấu hình nhỏ được ưu tiên cho trẻ nhỏ để tránh các biến chứng liên quan đến mạch máu. Cấu hình nhỏ thường phải dùng loại dây dẫn nhỏ hơn, chỉ cho phép dây 0,014’’ hoặc 0,018’’ hoặc lòng của bóng phải bé hơn dẫn đến tăng thời gian bơm và hút bóng. Hình 13a cho thấy hai quả bóng có chiều dài như nhau (18 mm) nhưng cấu hình rất khác nhau.
Hầu hết các bóng được sử dụng trong bệnh tim bẩm sinh ở trẻ em và người lớn là loại “trượt trên dây”, có nghĩa là toàn bộ bóng sẽ di chuyển trên dây (Hình 13b). Điều này khác với hầu hết các bóng nong mạch vành, trong đó dây được trượt giới hạn ở phần xa của ống thông (Hình 13.c), mũi tên màu đỏ chỉ phần dây ở ngoài lòng hệ thống bóng.
Các đặc điểm khác của bóng bao gồm: tính linh hoạt, khả năng chống xoắn, khả năng chịu đẩy, khả năng chịu kéo và khả năng kín khí, các đặc điểm này đều khác nhau giữa các loại bóng. Ưu điểm và nhược điểm của mỗi loại bóng là khác nhau và không có loại nào là hoàn hảo trong mọi trường hợp. Việc luôn có sẵn một vài loại bóng trong phòng can thiệp là rất quan trọng. Dựa trên kinh nghiệm của bản thân, bác sĩ tim mạch can thiệp sẽ phải chọn một vài quả bóng với các đặc điểm khác nhau và hợp lý để có thể bao quát hầu hết các tình huống trên lâm sàng.
Bóng cắt (cutting Balloon)
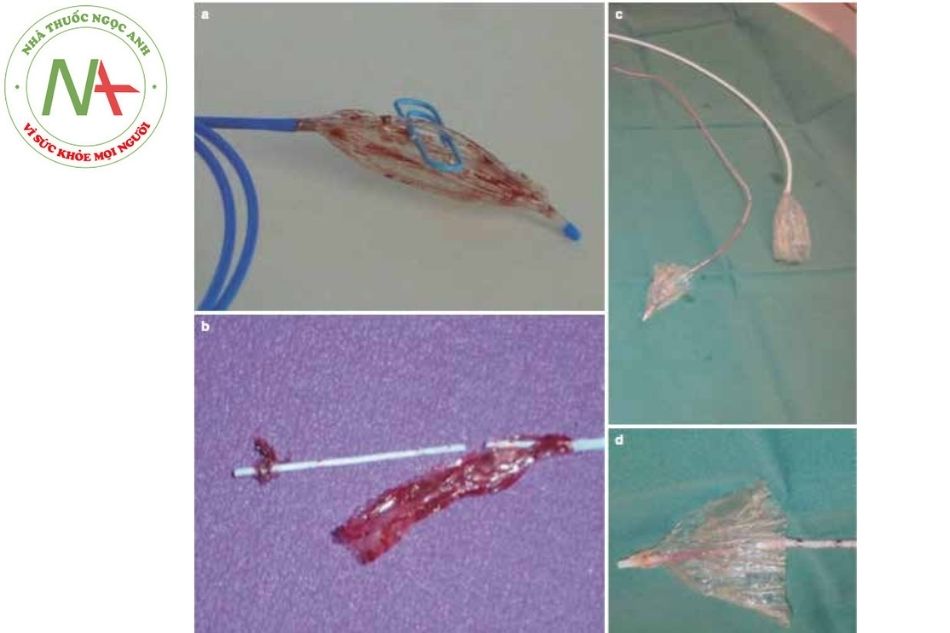
Cutting Balloon® (Boston Scientific) là một loại bóng không giãn nở với bốn lưỡi dao bằng thép sắc nhọn được gắn dọc trên bề mặt (Hình 14a).
- Nguyên lý hoạt động: tạo ra bốn vết cắt có kiểm soát ở lớp áo trong và áo giữa mà không làm giãn quá mức mạch máu, tránh được vết cắt sâu và không kiểm soát (Hình 14b).
- Kích thước: 2-8
- Áp suất gây vỡ bóng: 8
- Cần có ống dẫn dài để tránh làm tổn thương các cấu trúc trong tim và mạch máu.
- Khuyến cáo sử dụng bơm áp lực, lên và xuống bóng chậm, cho phép các lưỡi dao mở và gấp lại một cách chính xác.
‐ Sử dụng: Bóng cắt ban đầu được thiết kế để nong các trường hợp hẹp mạch vành kháng trị. Hiện nay bóng cắt được sử dụng để nong van động mạch phổi hẹp dạng “kháng lực”, hẹp trong stent và mở rộng lỗ thông liên nhĩ.
Hình 14c cho thấy hình ảnh động mạch phổi ở bệnh nhân teo tịt van động mạch phổi, thông liên thất, tuần hoàn bàng hệ, tình trạng sau phẫu thuật tập hợp các mạch máu. Có sự hẹp rõ rệt của một trong những tuần hoàn bàng hệ.
Hình 14d cho thấy một quả bóng không giãn nở, chỉ ra dạng tổn thương ở đây rất chắc.
Hình 14e, nong bóng bằng bóng cắt.
Hình 14f, hình chụp động mạch cho thấy lòng mạch đã được nong rộng.
(Nguồn: Gianfranco Butera, Atlas of Cardiac Catheter- ization for Congenital Heart Disease 2019)
Bóng trong bóng
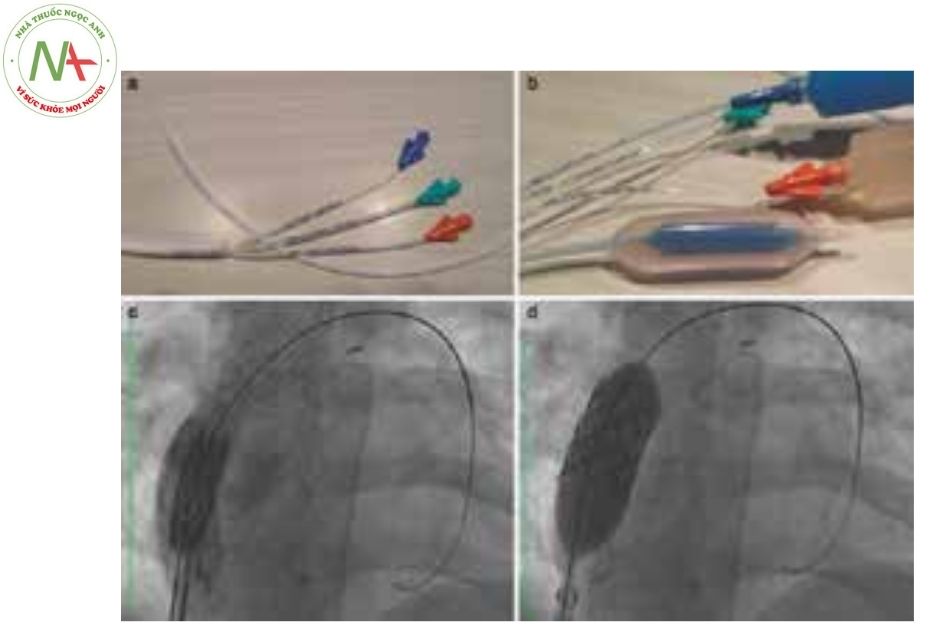
(Nguồn: Gianfranco Butera. Atlas of Cardiac Catheter- ization for Congenital Heart Disease 2019) Balloon in Balloon (BIB®) (Numed, USA)
- Hệ thống bóng có 3 nòng: 1 nòng (màu xanh lá cây) để luồn dây dẫn, 1 nòng (màu xanh dương) để bơm bóng nhỏ bên trong và 1 nòng (màu cam) để bơm bóng lớn ở bên ngoài. Bóng nhỏ bên trong nằm toàn bộ bên trong bóng lớn, được bơm lên đến một nửa đường kính của bóng lớn bên ngoài và có chiều dài ngắn hơn 1 cm (Hình 15 a, b).
- Áp lực gây vỡ bóng: khác nhau cho mỗi kích thước.
- Ưu điểm: cho phép bơm lên tăng dần, thường được dùng khi đặt stent trong các mạch lớn. Bóng bên trong cho phép stent nở ra ở kích thước ban đầu và có vai trò cố định stent tại chỗ (Hình 15c), đặt covered stent được trong ống nối có van (conduit) ngoài tim (trong phẫu thuật Fon- tan) để bít cửa sổ Fontan. Bóng bên ngoài sau đó được bơm phồng lên để ép stent vào thành mạch máu bít kín cửa sổ (Hình 15d).
Bóng hình quả tạ
- Tên thương mại
- Bóng Nucleus TM, Nucleus-XTM (Numed , NY, USA)
- Bóng Inoue (Toray Industries, Inc., Houston, TX,USA)
- Hình dạng “quả tạ”, được thiết kế đặc biệt để nong
- Bóng Inoue được sử dụng nhiều hơn để nong van hai lá trong khi đó bóng Nucleus có thể được sử dụng để nong van động mạch chủ hoặc van hai lá.
- Phần giữa của bóng thắt nhỏ lại phải được đặt ngang mức vòng van. Các phần bên ngoài lớn hơn sẽ giúp bóng ổn định.
(a) là hình ảnh bóng NucleusTM (Numed) được sử dụng để nong van động mạch chủ. Bóng khi không được bơm hết toàn bộ cho thấy hình quả tạ; phần hẹp nhất của bóng ở ngang mức vòng van (mũi tên màu đỏ).
(b) là hình ảnh quả bóng được bơm căng toàn bộ làm mất hình dạng quả tạ.
Bóng phá vách liên nhĩ
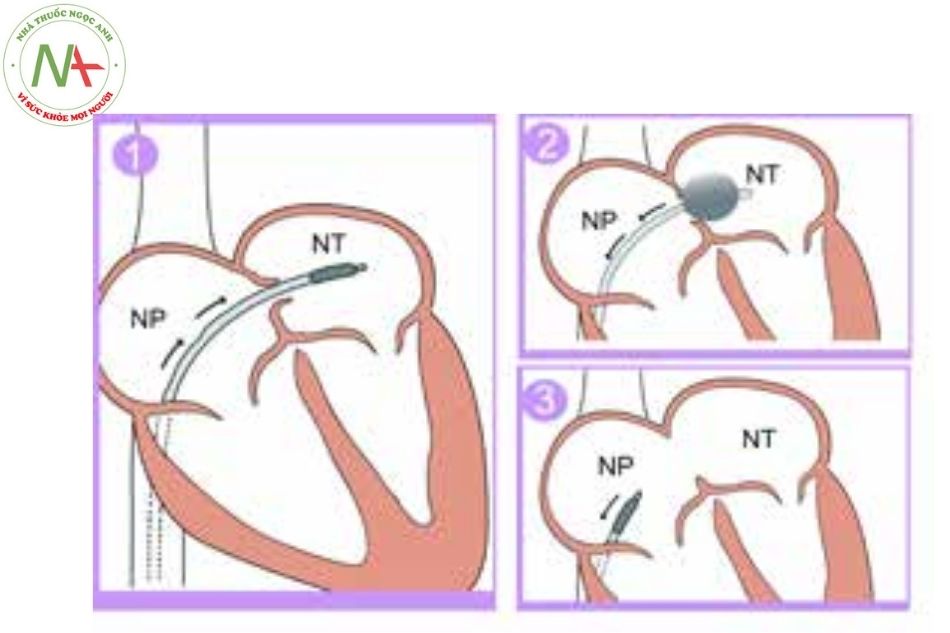
- Được thiết kế đặc biệt để qua được lỗ bầu dục, thực hiện kĩ thuật phá vách liên nhĩ của Rashkind (Hình 17).
- Bóng tròn, không giãn nở.
- Thủ thuật được tiến hành dưới màn tăng sáng hoặc dưới hướng dẫn siêu âm
- Chọc vách liên nhĩ và đưa bóng qua lỗ thông sang nhĩ trái;
- 2. Bơm căng bóng và kéo lại phá rộng vách liên nhĩ; Rút bóng ra ngoài.
Các loại bóng hiện được sử dụng rộng rãi:
- Edwards (Edwards Lifesciences Corporation, CA, USA):
- Ống thông 5 Fr, yêu cầu introducer sheath 7
- Khá cứng với phần cuối cong để tạo thuận khi qua lỗ bầu dục.
- Có 1 nòng để bơm bóng.
- Lượng dung dịch cản quang nhiều hơn các bóng khác (4 ml).
- Medtronic Rashkind (Medtronic):
- Ống thông 6 Fr, yêu cầu introducer sheath 6
- Linh hoạt hơn ống thông Edwards, 1 nòng. Cần 2 ml dung dịch chất cản
- Numed Z-5TM (Numed Inc., NY, USA):
- Bóng 2 nòng, mềm, dễ dàng trượt trên dây dẫn.
- Hữu ích với các ca còn lỗ bầu dục (patent foramen ovale – PFO) hạn chế.
- Hai kích cỡ: Ống thông – bóng 4 Fr (thường dùng cho trẻ sinh non) lấy 1 ml và ống thông – bóng 5 Fr lấy 2 ml chất cản quang. Yêu cầu introducer sheath 6 Fr.
Mũi tên đỏ chỉ bóng Medtronic Rashkind. Mũi tên viền đỏ chỉ bóng Numed Z-5TM.
Bóng đo kích thước
- Được sử dụng đo lỗ thông liên nhĩ khi bít thông liên nhĩ bằng dụng cụ qua đường ống thông.
- Có hai phương pháp được sử dụng để đo thông liên nhĩ:
- Kỹ thuật “kéo qua”: một quả bóng mềm, giãn nở và hình cầu được bơm ở tâm nhĩ trái. Trong khi xả bóng từ từ, quả bóng được kéo qua lỗ thông. Đường kính của quả bóng khi đi qua sẽ được coi là đường kính lỗ thông liên nhĩ (Hình 19a).
- Kỹ thuật “cố định”: một quả bóng mềm, giãn nở, áp lực thấp và dài được bơm qua lỗ thông liên nhĩ cho đến khi nhìn thấy một chỗ thắt trên bóng. Kích thước eo của bóng là kích thước thông liên nhĩ (Hình 19b).
- Các bóng đo kích thước hiện có:
- “Kéo qua”: Equalizer TM (Boston Scientific, MA, USA).
- “Cố định”: Amplatzer TM II (St Jude Medical Inc.,MN, USA), PTS® và PTS-XTM (Numed , NY, USA).
(a). Kỹ thuật “kéo qua”, đường kính của quả bóng khi đi qua được coi là đường kính lỗ thông liên nhĩ.
(b). Kỹ thuật “cố định”, kích thước eo của bóng là đường kính lỗ thông liên nhĩ.
Cách sử dụng bóng
Chuẩn bị bóng, đưa bóng vào và lên bóng
Có nhiều cách chuẩn bị bóng khác nhau. Cần pha loãng thuốc cản quang với nước muối sinh lý NaCL 0,9%, tỷ lệ 1 phần thuốc và 4-5 phần NaCL 0,9% thường được sử dụng, nhưng có thể thay đổi tùy theo loại bóng được sử dụng, mục đích và thói quen của bác sĩ can thiệp.
Hai xi lanh (trong trường hợp bơm tay) hoặc 1 xi lanh và 1 bơm áp lực được gắn vào một hệ thống ba chạc. Kích thước của xilanh phụ thuộc vào kích thước của bóng được sử dụng. Toàn bộ hệ thống (xi lanh, bơm áp lực và khúc nối) phải được đuổi khí triệt để trước khi kết nối với bóng. Sau khi được đuổi khí, toàn bộ hệ thống được kết nối với bóng.
Bóng được đuổi khí bằng cách bơm nhẹ nhàng, chậm rãi rồi sau đó hút các bọt khí ra. Tuy nhiên, kỹ thuật này sẽ không thực hiện được nếu bóng được tái sử dụng hoặc bóng không đi kèm hệ thống dụng cụ. Dùng xi lanh hoặc bơm áp lực để tạo ra áp lực âm lớn và duy trì áp lực này bằng cách khoá xi lanh hoặc bơm áp lực. Kết nối bóng với van ba chạc, cho phép bóng có thể được bơm thuốc cản quang. Lặp lại một vài lần để cho phép thay thế hoàn toàn không khí bằng thuốc cản quang. Cuối cùng, hút âm bóng một lần nữa khi cho vào introducer sheath hoặc qua chỗ chọc mạch. Các dây dẫn cần phải được xịt rửa sạch trước khi sử dụng.
Dây dẫn ở vị trí tốt và được cố định sẽ giúp cho hệ thống bóng di chuyển được thuận lợi. Dây dẫn cứng để hỗ trợ lực khi bơm bóng và kích thước phải phù hợp với kích thước lòng hệ thống bóng. Bóng ở vị trí tốt yêu cầu có thể đẩy lên hoặc kéo lại nhẹ nhàng. Sau khi ở đúng vị trí, bóng sẽ được bơm căng dưới màn tăng sáng. Bơm áp lực được khuyến cáo khi bơm bóng, tuy nhiên trong một số trường hợp và với một vài loại bóng vẫn có thể bơm bóng bằng tay.
Khi tiến hành nong van tim hoặc mạch máu, thao tác bơm bóng lên và xuống bóng nhanh có thể lặp lại một vài lần để tránh các biến chứng và đạt hiệu quả điều trị. Tuy nhiên, đối với các nhánh phổi, việc lên bóng thường chậm và lâu hơn.
Xuống bóng và rút bóng ra
Sau khi kết thúc lên bóng, bóng cần được hút âm để bóng phải được rỗng hoàn toàn, việc kiểm tra bóng trên màn tăng sáng là rất quan trọng. Nếu khi hút âm có máu, có nghĩa là bóng đã bị vỡ. Duy trì hút âm khi hệ thống bóng được rút ra khỏi tim và mạch máu.
Tuy nhiên, đôi khi đối với loại bóng cứng, có thể tạo ra các nếp gấp trên bóng và làm tăng nguy cơ gây tổn thương cho mạch máu và tim. Phải hết sức cẩn thận khi kéo bóng xuống đùi, khi thấy có lực cản tuyệt đối không kéo mạnh hơn, thử đẩy nhẹ lên và xoay nhẹ, đôi khi bơm và hút bóng lên 1 chút. Rút vào vỏ đôi khi khó khăn, rút bóng vào trong lòng introducer sheath có thể khó khăn; trong những trường hợp đó, bơm nhẹ bóng lên rồi hút lại, duy trì áp lực âm có thể làm bóng bớt bị gập hơn và giúp rút bóng ra dễ dàng hơn. Nếu chỉ phần xa của bóng không vào được sheath, có thể rút introducer sheath cùng với bóng ra, chỉ để lại dây dẫn.
Kỹ thuật dùng 2 bóng
- Hai hệ thống bóng được đặt cùng một vị trí và lên cùng một lúc.
- Chỉ định:
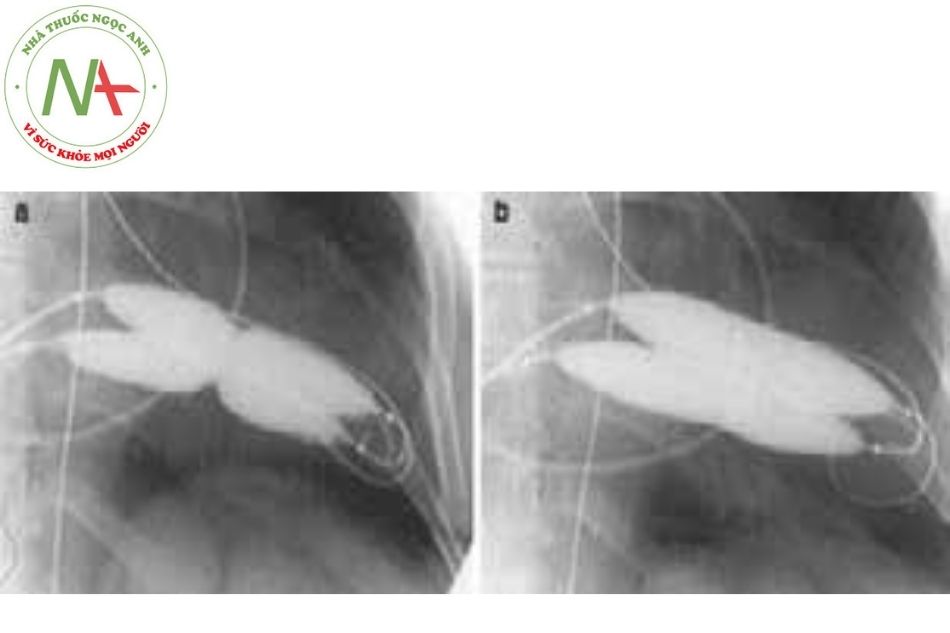
- Vòng van quá lớn so với các bóng hiện có tại phòng can thiệp (ví dụ: van động mạch phổi hoặc van hai lá ở bệnh nhân người lớn). Hình 20 là hình ảnh nong van hai lá bằng kỹ thuật dùng 2 bóng. Trong Hình 20a, bóng chưa được bơm căng hết cỡ và có thể nhìn thấy eo bóng. Trong Hình 20b, eo bóng đã không còn khi bóng được bơm hết.
- Giảm kích thước introducer sheath ở bệnh nhân nhi: dùng hai quả bóng nhỏ hơn vào hai đường tĩnh mạch riêng biệt sẽ cần ống mở đường vào nhỏ hơn một quả bóng lớn chỉ qua một tĩnh mạch.
- Tăng thích ứng với các thay đổi huyết động: thời gian lên và xuống bóng ngắn hơn và sự tồn tại của một số dòng tồn lưu giữa các quả bóng ngay cả khi bơm hết bóng, có thể cải thiện khả năng chịu đựng với các biến đổi huyết động.
- Tăng sự ổn định của bóng: bóng thứ nhất lên trước và bóng thứ hai lên sau có thể làm tăng sự ổn định của quả bóng, ví dụ như khi nong van động mạch chủ.
- Có một vài công thức để tính đường kính hiệu dụng của 2 bóng; thông thường đường kính hiệu dụng sẽ nhỏ hơn khoảng 15-30% so với tổng đường kính của 2 bóng.
Biến chứng trong quá trình bơm bóng. Biến chứng thường gặp nhất là vỡ bóng
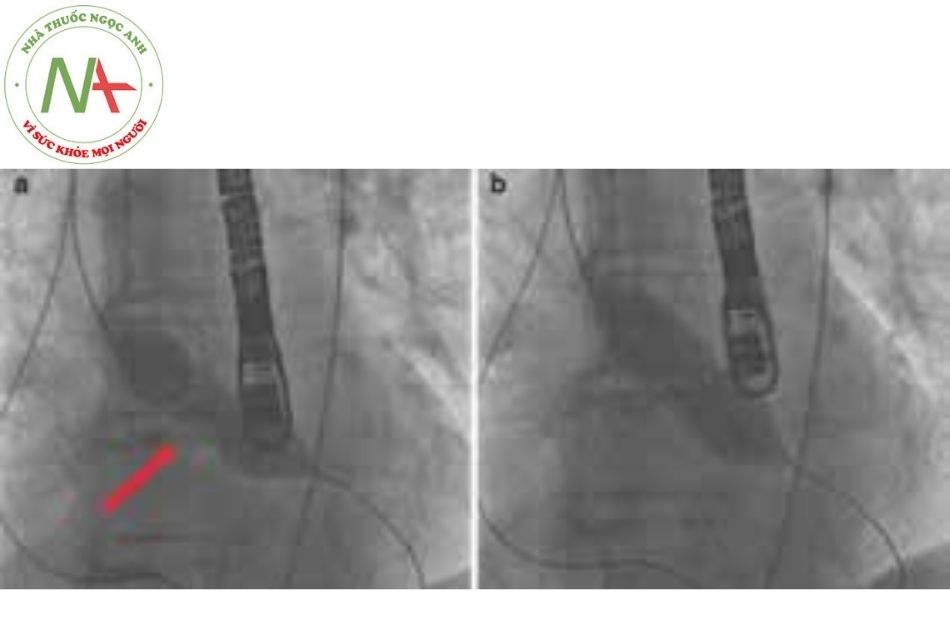
- Cần phân biệt các kiểu vỡ bóng bởi hậu quả khác nhau và có cách thu hồi khác Một mắt stent vát nhọn có thể làm thủng bóng, đặc biệt là khi bị gãy stent; thành mạch máu bị vôi hoá nặng cũng có thể làm vỡ bóng. Trên màn hình tăng sáng có thể nhận ra bóng bị vỡ khi thấy thuốc cản quang thoát ra tại 1 khu vực. Tuy nhiên, vỡ bóng thường được phát hiện rõ nhất là khi hút âm thấy có máu chảy ngược lại. Thuốc cản quang bị thoát ra ngoài sẽ làm áp lực bên trong bóng giảm, khiến stent chưa nở hết và do đó làm việc thu hồi bóng trở nên phức tạp hơn.
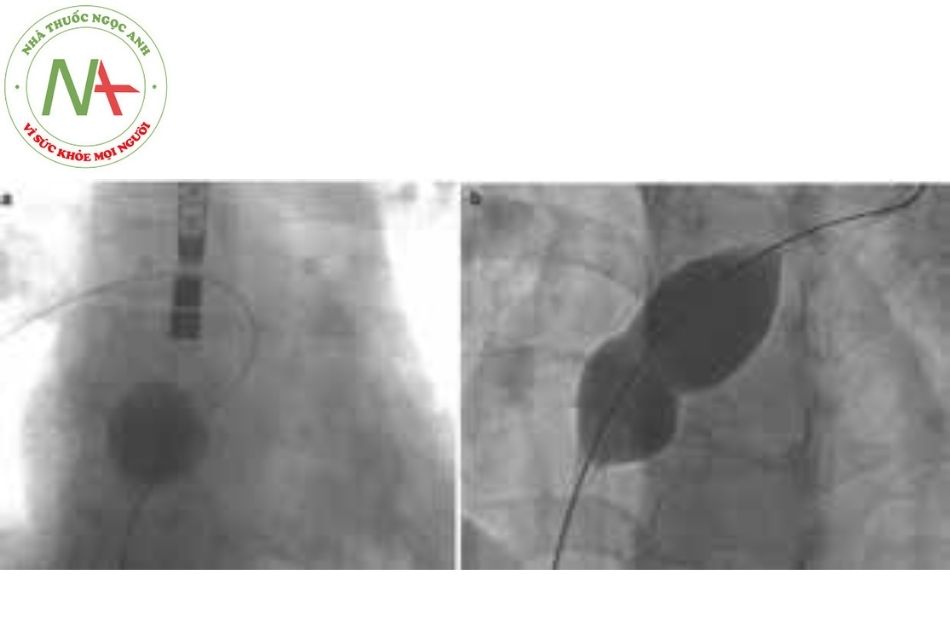
- Bóng cũng có thể bị xé rách trên một đoạn dài, thường là do bơm bóng áp lực quá mạnh hoặc trong trường hợp nong một tổn thương rất vôi hóa (chẳng hạn như ống nối có van (conduit). Trên màn hình, chất cản quang biến mất đột ngột. Thông thường trong trường hợp này, vết rách dọc và việc thu hồi bóng không quá phức tạp (Hình 21a).
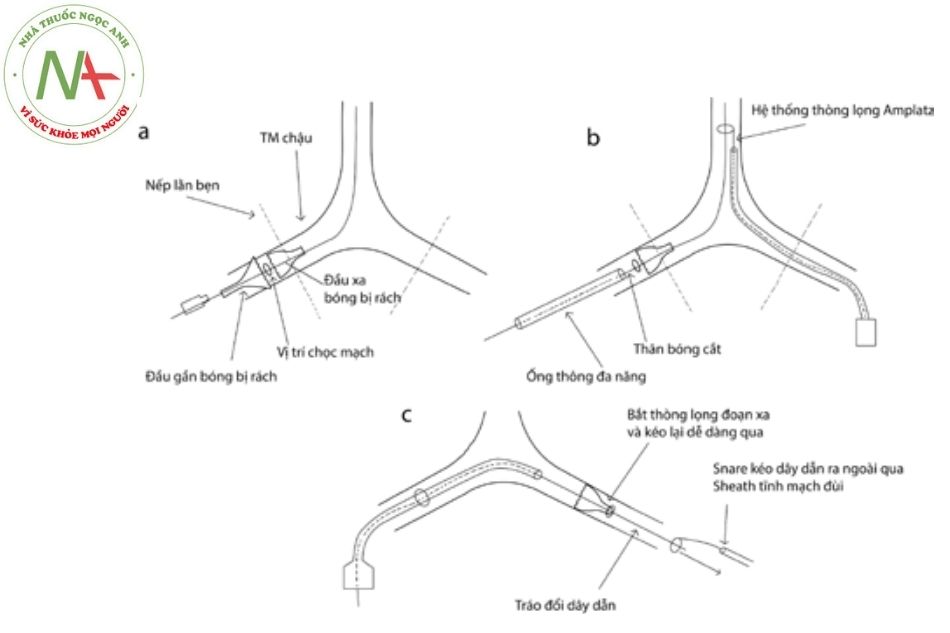
- Trường hợp bóng rách ngang ít gặp hơn, gây ra biến chứng nặng hơn, phần xa có thể xoắn gập vào đầu ống thông của bóng (Hình 21b). Đầu ống thông của bóng cần tránh kéo quá mạnh, vì có thể bị lỏng và trôi tự do. Điều quan trọng là phải cố định vị trí dây dẫn ổn định vì đầu bóng vẫn nằm trên dây. Để lấy lại được bóng cần phải sử dụng hệ thống thòng lọng (snare). Hình 22 mô tả chi tiết kỹ thuật để lấy bóng bị rách ngang.
Có thể gặp trường hợp không xuống được bóng, thường là dấu hiệu đoạn gần của bóng bị vỡ khu trú hoặc bị rách, làm nghẽn sự thông thương giữa bóng và lòng của hệ thống bóng. Trong tình huống này, nếu biến chứng gây ra ảnh hưởng đến huyết động, cách xử trí tốt nhất là làm vỡ bóng.
Bóng bị gãy trục rất hiếm xảy ra với bóng sử dụng 1 lần nhưng có thể gặp ở bóng được tái sử dụng (Hình 21c,d).
(a) bóng bị rách dọc;
(b) bóng bị rách ngang;
(c) và (d) bóng bị rách do trục bị gãy.
(a) Bóng bị rách và đứt ngang;
(b) Bắt thòng lọng (Amplatz snare) đoạn xa dây dẫn qua đường tĩnh mạch bên đối diện. Đoạn gần của bóng được đưa ra ngoài cơ thể và trục của bóng được cắt bỏ. Đưa một ống thông đa năng vào để đẩy đoạn xa của bóng về phía tĩnh mạch đối diện;
(c) Đoạn xa của bóng dễ dàng được kéo vào introducer sheath tĩnh mạch đối diện.
Chú thích: TM: Tĩnh mạch.
STENT
Kỹ thuật đặt stent trong các bệnh tim bẩm sinh được thực hiện từ cuối thập niên 80 và phát triển nhanh chóng trong thập niên 90 của thế kỷ XX, khi đó kĩ thuật nong bóng với các tổn thương dạng hẹp gặp nhiều hạn chế. Nong bóng ít hiệu quả trong các tổn thương hẹp do xơ hóa, hẹp trên đoạn dài, mạch kém đàn hồi, hẹp dạng cong, gấp khúc hoặc mạch máu bị kéo căng. Dùng bóng quá lớn trong trường hợp này có thể dẫn đến rách thành mạch máu, gây vỡ mạch máu hoặc tạo ra phình mạch.
Trong tổn thương hẹp mạch máu, nong bóng kết hợp đặt stent cho thấy hiệu quả điều trị vượt trội ngay sau thủ thuật và theo dõi lâu dài, với ít nguy cơ biến chứng mạch máu. Stent làm hạn chế mạch máu bị co nhỏ lại ngay sau nong bóng, cho phép mạch máu được giãn ra đúng với kích thước được yêu cầu và lực ép làm bít kín các tổn thương nhỏ ở lớp nội mạch.
Một số lưu ý quan trọng đối với bệnh nhân trẻ nhỏ:
- Giới hạn về kích thước của đường vào mạch máu và khó khăn khi đẩy stent cứng qua một đoạn mạch uốn khúc.
- Bên cạnh đó, khi cơ thể trưởng thành, mạch máu lớn lên sẽ xuất hiện tình trạng hẹp tại stent. Hiện nay đã có các loại stent có thể nong thì 2 khi bệnh nhân trưởng thành, có thể ưu tiên sử dụng loại stent này trong can thiệp. Trường hợp stent không thể nong ra khi bệnh nhân lớn lên sẽ gây ra tình trạng hẹp cố định, khi đó xử trí ngoại khoa là biện pháp cần thiết.
Chỉ định can thiệp đặt stent
Ban đầu, can thiệp đặt stent chỉ giới hạn ở những bệnh nhân đủ lớn, để có thể đẩy hệ thống delivery sheath (ống chuyển dụng cụ) vào lòng mạch máu và không cần phải làm lại thủ thuật lần 2 khi lớn lên.
Tuy nhiên, về sau do kết quả thủ thuật tốt cùng với những cải tiến của kĩ thuật can thiệp, cũng như cải tiến trong thiết kế stent, bóng và hệ thống sheath, delivery (ống chuyển dụng cụ), các chỉ định đã được mở rộng (Bảng 5):
- Đặt stent cũng được chỉ định ở trẻ sơ sinh như một điều trị bắc cầu cho phẫu thuật trong giai đoạn điều trị tiếp theo.
- Stent có thể giãn ra với kích thước ở tuổi trưởng thành: có thể đưa stent vào mạch máu chỉ với hệ thống delivery sheath 6 Fr.
- Phẫu thuật hybrid với sự hợp tác giữa bác sĩ phẫu thuật và bác sĩ can thiệp ngày càng đem lại kết quả tốt hơn cho bệnh nhân.
- Cover stent (stent có màng bọc) có thể bịt kín các phình mạch, rách mạch và lỗ rò do phẫu thuật, nong bóng hoặc stent kim loại thường gây ra.
- Can thiệp động mạch vành ngày càng phát triển cả về số lượng và chất lượng.
Bảng 5. Các chỉ định can thiệp stent trong tim bẩm sinh
| 1. Hẹp nhánh động mạch phổi:(a) Sau phẫu thuật
(b) Tự nhiên 2. Hẹp tĩnh mạch phổi: (a) Sau phẫu thuật sửa chữa bất thường hồi lưu tĩnh mạch phổi toàn phần (b) Tự nhiên 3. Động mạch chủ và các nhánh: (a) Hẹp tự nhiên (b) Tái hẹp sau phẫu thuật hoặc nong bóng (c) Phình giãn (d) Hẹp động mạch chủ bụng 4. Hẹp đường ra thất phải: (a) Teo tịt van động mạch phổi sau khi đã làm thủng lỗ (b) Tứ chứng Fallot (c) Ống nối có van (conduit): đơn độc hoặc chuẩn bị cho thay van động mạch phổi qua da 5. Ống động mạch trong trường hợp phụ thuộc ống: (a) Tuần hoàn phổi (b) Tuần hoàn hệ thống |
6. Luồng thông tạo ra bởi phẫu thuật:(a) Blalock – Taussig
(b) Central (c) Sano 7. Hẹp tĩnh mạch hệ thống: (a) Sau phẫu thuật (Fontan, Senning, Mustard) (b) Do biến chứng điện cực máy tạo nhịp, catheter tĩnh mạch trung tâm 8. Các MAPCA lớn, đặt stent để bít lại 9. Tạo luồng thông trong tim: (a) Mở vách liên nhĩ (b) Mở cửa sổ tâm nhĩ 10. Bịt kín luồng thông với covered stent (stent có màng bọc): (a) Còn ống động mạch (b) Thông động tĩnh mạch (c) Cửa sổ Fontan 11. Hẹp động mạch vành: (a) Biến chứng của bệnh Kawasaki (b) Sau phẫu thuật chuyển gốc đại động mạch (c) Hẹp cầu nối LIMA |
Chú thích: MAPCA (major aortopulmonary collateral arteries): Tuần hoàn bàng hệ chủ phổi chính; LIMA (left internal mammary artery): Động mạch vú trong trái.
Tính năng của stent
Các tổn thương rất đa dạng với kích thước khác nhau ở từng bệnh nhân, do đó một loại stent không thể phù hợp trong mọi tình huống. Lựa chọn loại stent tốt nhất trong mỗi tình huống là một “nghệ thuật”, phụ thuộc kinh nghiệm và hiểu biết của từng bác sĩ. Kinh nghiệm cho thấy việc hiểu rõ và sử dụng 1 số loại stent (Bảng 6) sẽ tốt hơn việc cố gắng hiểu tất cả các loại.
Một stent “lý tưởng” sẽ bao gồm những tính năng:
- Cấu tạo cho phép sử dụng delivery sheath nhỏ và vượt qua các vị trí hẹp nặng.
- Linh hoạt và dễ theo dõi khi đi qua các đoạn uốn khúc.
- Được gắn sẵn để dễ dàng kết nối và đưa vào hệ thống mạch máu.
- Độ cản quang cao cho phép định vị chính xác.
- Stent được mở rộng nhưng chiều dài không bị rút ngắn lại.
- Định dạng theo độ cong của mạch máu.
- Các cạnh stent không làm tổn thương bóng hay thành mạch.
- Không chèn ép, tổn thương nhánh bên.
- Hạn chế tối đa tăng sinh nội mạc và không tạo huyết khối.
- Có thể nong lại đến kích cỡ ở người trưởng thành.
- Có khả năng thu lại được nếu đặt không đúng vị trí hoặc bị rơi.
- Che phủ được phình mạch và lỗ rò.
- Tương thích khi chụp cộng hưởng từ.
- Có thể phóng thích được thuốc để dự phòng tái hẹp.
Thiết kế stent
- Thiết kế dạng mắt đóng: thiết kế kinh điển với các mắt riêng biệt, không có kết nối với Khi nở ra, các mắt thay đổi cấu hình nhưng tất cả đều có hình dạng giống nhau – trở nên ngắn hơn nhưng rộng hơn với lực hướng tâm cao với mọi kích thước. Dạng này không linh hoạt và kéo thẳng mạch máu hơn là phù hợp với hình dạng của mạch.
- Thiết kế dạng mắt mở: việc thiếu cầu nối giữa một số mắt cạnh nhau cho phép chúng hợp nhất thành những vùng lớn hơn trong quá trình stent nở. Điều này cho phép tiếp cập nhiều hơn vào các nhánh bên, cho phép nong bóng qua các mắt stent giúp cải thiện dòng chảy. Đây là dạng stent linh hoạt hơn, có thể đi qua các đoạn stent cong, gập và phù hợp với hình dạng mạch máu. Stent bị rút ngắn ít hơn đặc biệt là khi nở tuần tự với lực hướng tâm giảm đối với kích thước lớn. Tân sinh nội mạc qua các mắt mở lớn hơn có thể gây tái hẹp.
- Thiết kế kết hợp: Một số stent được thiết kế với sự kết hợp của các mắt stent mở và đóng để giữ các tính chất hướng tâm, tính linh hoạt và bắt nối với
- Stent được gắn sẵn: Mắt stent dạng mở hoặc đóng gắn sẵn với đường kính và chiều dài đa dạng và có thể được sản xuất theo chiều dài tùy chỉnh và đường kính lớn hơn. Khi sử dụng, nhanh chóng được chuẩn bị trước và có thể đưa đến tổn thương an toàn mà không cần ống dẫn dài do đã bám chắc vào hệ thống bóng.
- Stent tự nở: không được sử dụng thường xuy- ên trong bệnh lý tim bẩm sinh do có lực hướng tâm thấp hơn nhiều so với stent có thể mở rộng bằng bóng nhưng phù hợp với tổn thương dạng mạch máu.
- Stent có màng bọc (covered stent): có vai trò quan trọng trong can thiệp điều trị hẹp eo động mạch chủ và hẹp conduit động mạch phổi, cho phép nong rộng chỗ hẹp trong khi nguy cơ tổn thương mạch máu thấp hơn so với stent kim loại trần.
- Stent mạch vành: Rất nhiều loại stent khác nhau được dùng trong bệnh lý động mạch vành. Bao gồm 2 loại phổ biến nhất là stent phủ thuốc và stent kim loại trần.
- Stent tự tiêu sinh học: là loại stent thế hệ mới có đặc tính tự tiêu sau một thời gian, lòng mạch trở lại với đặc tính tự nhiên. Stent tự tiêu sinh học đã được đưa vào điều trị bệnh lý hẹp động mạch vành. Tuy nhiên, các nghiên cứu lại cho thấy tỷ lệ biến cố xảy ra sau can thiệp sử dụng loại stent này cũng như chỉ định hạn chế trên một số tổn thương khiến cho việc sử dụng stent này còn chưa phổ biến, hiện đang trong quá trình nghiên cứu phát triển tiếp.
- Stent graft: được sử dụng trong bệnh lý phình/ tách thành động mạch chủ.
- Dựa vào kích thước đường kính của stent có thể phân ra các loại:
- Nhỏ (dưới 5-6 mm).
- Trung bình (6-12 mm).
- Lớn (12-20 mm).
- Rất lớn (lớn hơn 20 mm).
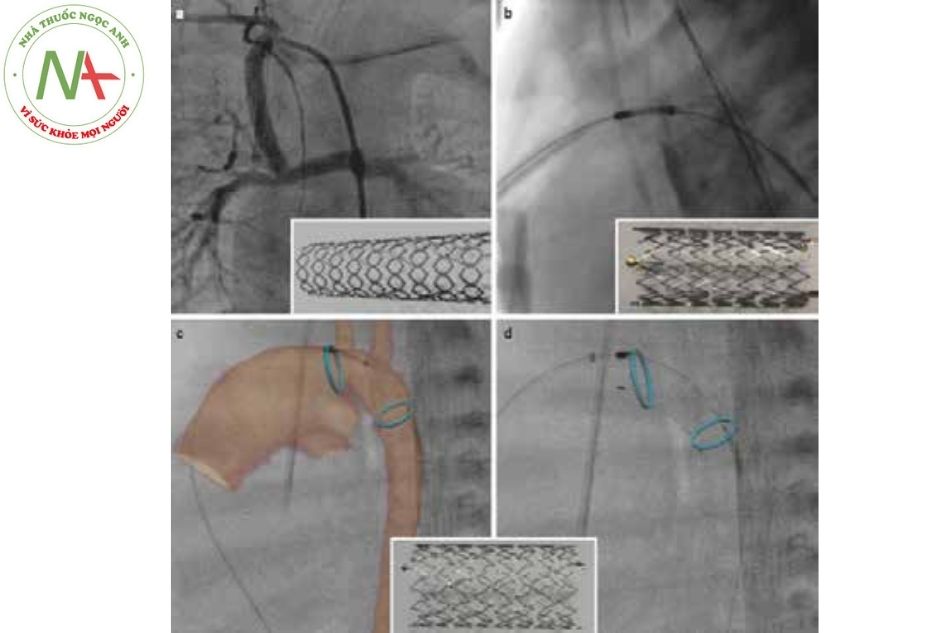
(a) Đặt stent thép không gỉ trong một luồng thông (shunt) động mạch hệ thống – phổi.
(b) Stent nitinol, siêu nhẹ, tự nở tại ống động mạch.
(c) Đặt stent Zilver Flex nitinol, tự nở dưới hướng dẫn của hệ thống
(d) Hình ảnh sau khi đặt stent, 2 dấu ấn cản quang ở 2 đầu động mạch chủ và động mạch phổi trong ống động mạch.
(Nguồn: Gianfranco Butera. Atlas of Cardiac Catheterization for Congenital Heart Disease 2019)
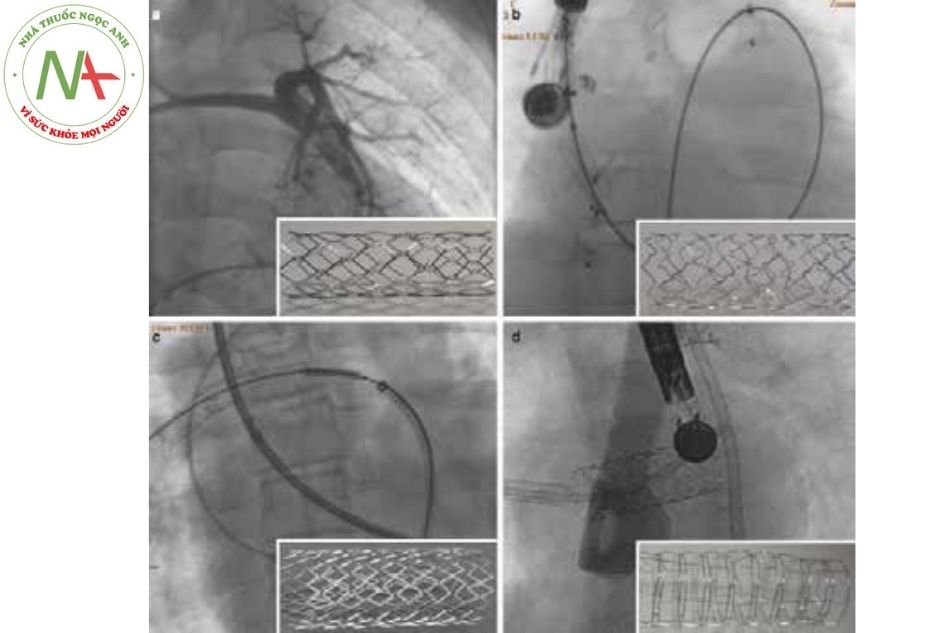
(a) Stent Palmaz Genesis thép không rỉ, mắt đóng đặt tại đường ra thất phải.
(b) Stent Valeo Lifestent thép không rỉ, mắt mở đặt tại cửa sổ
(c)Stent Visi-Pro thép không rỉ, mắt mở đặt tại động mạch phổi phải.
(d)Stent Formula thép không rỉ, mắt mở đặt sau mở rộng thông thương tầng nhĩ.
(Nguồn: Gianfranco Butera. Atlas of Cardiac Catheterization for Congeni- tal Heart Disease 2019)
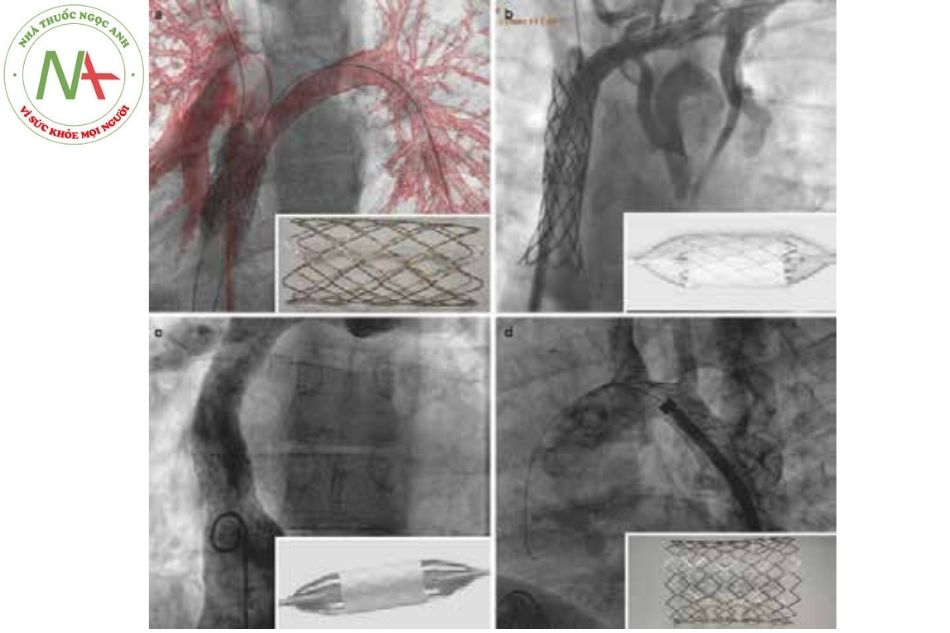
(a) Hai stent Cheathhan Platinum gắn trên bóng, platinum – iridi, mắt đóng, nở trên bóng trên 2 tunnel ở bệnh nhân phẫu thuật Fontan toàn bộ.
(b) Hình ảnh chụp mạch tái thông thương tĩnh mạch chủ trên với nhĩ phải sau khi đặt 2 cover stent Cheatham-Platinum.
(c) Đặt cover stent Advanta V12 thép không rỉ, mắt mở tại tunnel ở bệnh nhân sau phẫu thuật cửa sổ Fontan.
(d) Stent AndraStent thiết kế kết hợp coban-crôm, đặt ở bệnh nhân hẹp eo động mạch chủ.
(Nguồn: Gianfranco Butera. Atlas of Cardiac Catheterization for Congenital Heart Disease 2019)
Bảng 6. Các stent thường được sử dụng trong can thiệp tim bẩm sinh
| Stent | Chất liệu | Thiết kế tế bào | Đường kính (mm) | Chiều dài (mm) | Kích thước ống thông(Fr) | Kích thước dây dẫn | Khung stent/ bơm bóng | Ứng dụng |
| Sinus-Superflex-DS | N | O | 7-9 | 12-20 | 4 | 0,018 | Tự nở | Tổn thương trẻ sơ sinh và trẻ nhỏ |
| Zilver 518 | N | C | 6-10 | 20-80 | 5-7 | 0,018 | Tự nở | Tổn thương trẻ sơ sinh và trẻ nhỏ |
| Palmaz Blue | Cc | C | 4-7 (12) | 12-24 | 4-55 | 0,0140,018 | Aviator plus Slalom | Tổn thương trẻ sơ sinh và trẻ nhỏ |
| Genesis medium | Ss | C | 4-8 (12) | 12-24 | 5-66 | 0,0180,018 | Slalom Opta Pro Không có khung | Tổn thương trẻ sơ sinh và trẻ nhỏ |
| Formula 535 | Ss | O | 5-8 (20) | 12-30 | 5-6 | 0,035 | Bóng áp lực cao | Động mạch phổi, vách liên nhĩ, đường ra thất phải |
| Genesis large | Ss | C | 5-10 (12) | 19-79 | 5-66-7 | 0,0180,035 | Slalom Opta Pro Không có khung | Động mạch phổi, vách liên nhĩ, đường ra thất phải |
| Visi-Pro | Ss | O | 5-10 (14) | 12-57 | 6-7 | 0,035 | Bóng áp lực cao | Động mạch phổi, vách liên nhĩ, đường ra thất phải |
| Valeo Lifestent | Ss | O | 6-10 (20) | 18-56 | 5-6 | 0,035 | Bóng áp lực cao | Động mạch phổi, vách liên nhĩ, đường ra thất phải |
| Genesis XD | Ss | C | 10-12
(18) |
19-59 | 8 | Phụ thuộc vào bóng | Không có khung | Động mạch phổi |
| Double Strut LD | Ss | O | 9-12
(18) |
16-76 | 8 | Phụ thuộc vào bóng | Không có khung | Động mạch phổi |
| Mega LD | Ss | O | 9-12
(18) |
16-36 | 9 | Phụ thuộc vào bóng | Không có khung | Động mạch phổi |
| Maxi LD | Ss | O | 12 (26) | 16-36 | 11 | Phụ thuộc vào bóng | Không có khung | Hẹp động mạch phổi, hẹp tĩnh mạch |
| Advanta V12 | Ss | O | 12-16 (22) | 29-61 | 9-11 | 0,035 | Bóng áp lực cao | Hẹp động mạch phổi, hẹp tĩnh mạch |
| Covered Cheatham Platinum | Pi | C | 12-24 (26) (lên tới 30 mm với 10 Zig) | 16-45 | 12-24 | 0,035 | Không có khung hoặc lắp sẵn trên BIB | Hẹp động mạch phổi, hẹp tĩnh mạch |
| Cheatham Platinum 8 Zig | Pi | C | 12-24 (26) (lên tới 30 mm với 10 Zig) | 16-45 | 10-12 | 0,035 | Không có khung hoặc lắp sẵn trên BIB | Hẹp động mạch phổi, hẹp tĩnh mạch |
| Andreastent XL | Cc | H | 14-25 | 13-57 | 8-9 | Phụ thuộc vào bóng | Không có khung | Hẹp động mạch phổi, hẹp tĩnh mạch |
| Andreastent XXL | Cc | H | 20-32 | 17-57 | 10-11 | Phụ thuộc vào bóng | Không có khung | Hẹp động mạch phổi, hẹp tĩnh mạch |
Chú thích: C (Close): mắt đóng; O (Open): mắt mở; H (Hybrid): kết hợp; Ss (Stainless Steel): Thép không gỉ; Cc: Coban Crôm; Pi: Platinum-Iridium; BIB: bóng trong bóng.
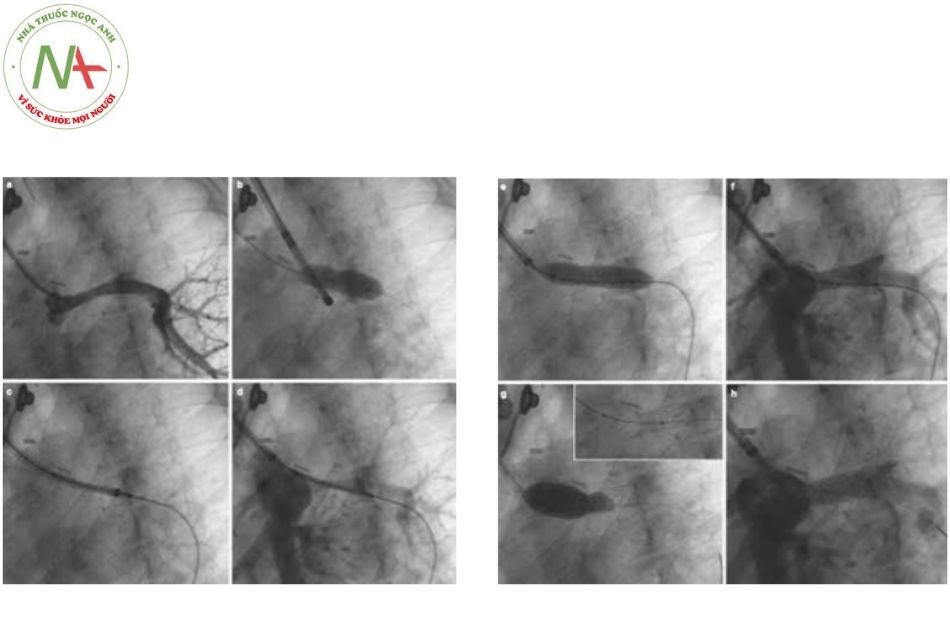
- Hình chụp mạch từ tĩnh mạch chủ trên cho thấy động mạch phổi trái thiểu sản, biểu hiện ít thuốc cản quang ở thuỳ trên.
- Động mạch phổi được nong trước để đánh giá sự giãn nở và khả năng chèn ép lên gốc phế quản trái. Nội soi phế quản được thực hiện đồng thời để đánh giá hậu quả của nong bóng trên phế quản.
- Stent Valeo Lifestent mắt mở được đưa qua một long sheath (sheath dài) tới tổn thương ở
- Chụp kiểm tra trong quá trình xác định vị trí stent để được đặt giữa gốc động mạch nhánh thùy trên bên trái và đoạn gần của ống nối hemi-Fontan.
- Lên bóng với mức áp lực định mức.
- Chụp mạch cho thấy đường kính của động mạch phổi trái được cải thiện. Đầu tận cùng của stent “treo” trên cầu nối hemi-Fontan. Đầu xa của stent được đặt gần nhánh đầu tiên của động mạch phổi trái.
- Đầu tận cùng của stent được loe rộng bằng một quả bóng có kích thước lớn hơn.
- Hình ảnh chụp động mạch cuối cùng cho thấy kết quả thông tốt.
(Nguồn: Gianfranco Butera. Atlas of Cardiac Catheterization for Congenital Heart Disease 2019)
Biến chứng trong quá trình đặt stent
Mặc dù các biến chứng liên quan đến can thiệp đặt stent là thấp, tuy nhiên việc sử dụng kèm theo delivery sheath lớn và dây dẫn có thể làm tăng nguy cơ và mức độ nặng của biến chứng.
Các biến chứng cấp liên quan đến đặt stent phần lớn có thể được ngăn ngừa bằng cách cẩn thận, chú ý, tỉ mỉ từng chi tiết trong quá trình can thiệp. Tuy nhiên, khi xảy ra biến cố, quan trọng nhất là giữ được dây dẫn để thao tác xử trí biến chứng và đảm bảo đường vào mạch máu vẫn còn dùng được.
Stent không đúng vị trí hoặc bị rơi
Di lệch nhỏ vị trí stent có thể được xử lý bằng cách kéo lại hoặc đẩy stent, dùng bóng cũ hoặc lớn hơn và đặt lại ở vị trí cần thiết. Nếu không thể lấy lại được stent, đặt stent chồng lên để che phủ toàn bộ tổn thương.
Nếu stent trôi tự do, có thể lấy lại và đặt lại nếu stent vẫn nằm trên dây dẫn. Một giải pháp khác là thả stent ở vị trí an toàn, không làm tổn thương mạch máu khác hoặc sẽ không bị hẹp khi lớn lên (vị trí tĩnh mạch chủ dưới hoặc động mạch chủ xuống).
Nếu stent không thể được định vị lại bằng các dụng cụ can thiệp (snare, bioptome…) và vị trí stent gây rối loạn huyết động hoặc trôi tự do, cần tiến hành phẫu thuật. Việc cố gắng rút một phần stent vào introducer sheath (nếu không lấy stent ra được) có thể cho phép tiểu phẫu để lấy bỏ.
- Hình ảnh chụp mạch ban đầu cho thấy thiểu sản nặng động mạch phổi trái và hẹp chỉ 1 đoạn ở phần gần nhánh đầu tiên.
- Một stent nở trên bóng Valeo Lifestent được đưa qua một “long sheath” đặt trong thân động mạch phổi. Đầu dò siêu âm qua thực quản dùng làm điểm đánh dấu cho đầu xa của
- Trong quá trình bơm bóng, stent trượt nhẹ về phía động mạch phổi chính.
- Hình ảnh chụp mạch cuối cùng cho thấy sự cải thiện đáng kể đường kính động mạch phổi trái với lớp áo dưới bị rách và thuốc cản quang thoát
(Nguồn: Gianfranco Butera. Atlas of Cardiac Catheterization for Congenital Heart Disease 2019)
Vỡ bóng
Bóng vỡ trước khi stent được nở toàn bộ: xử trí bằng cách bơm nhanh thuốc cản quang bằng bơm tay hoặc bơm áp lực.
Nếu không thành công, có thể rút bóng khỏi stent (ổn định stent bằng “long sheath” hoặc lấy stent từ một đường vào khác) và đặt lại bằng một stent mới.
Tổn thương nhánh bên
Ngoài cover stent, các loại stent khác hiếm khi chèn một nhánh bên đến mức độ gây ra rối loạn huyết động, mặc dù quá trình nội mạc hoá muộn có thể ảnh hưởng đến dòng chảy.
Áp lực ép nén khi nong bóng có thể đóng sập 1 nhánh bên bị hẹp, tuy nhiên cũng ít gặp.
Cách hạn chế biến chứng:
- Đặt stent mắt mở có thể mở vào nhánh bên để cải thiện dòng chảy khi cần thiết.
- Trường hợp nguy cơ đè ép vào nhánh bên, có thể sử dụng thêm 1 dây dẫn kèm/không kèm bóng vào nhánh bên để bảo vệ nhánh này trong quá trình đặt
- Đặt cover stent trên một nhánh lớn cần phải đục lỗ nếu tuần hoàn bàng hệ không đủ chức năng.
Rách hoặc tách thành mạch máu
Vết rách nhỏ thường có xu hướng tự lành. Nong quá mức tổn thương hẹp nặng, kích thước lớn hơn kích thước của mạch lành liền kề và các cạnh sắc nhọn của một số stent có thể dẫn đến lóc tách cấp tính thành mạch và thậm chí gây thủng mạch máu.
Xử lý biến chứng rách mạch máu bằng cách chọc dịch màng ngoài tim nếu có ép tim và đặt cover stent vượt qua tổn thương. Nếu không thể xử trí bằng can thiệp, cần phải phẫu thuật khẩn cấp.
Biến chứng phình mạch có thể gặp trong đặt stent kích thước lớn, nong bóng quá mức..
Gãy stent
Có thể xảy ra ngay sau đặt stent nhưng thường gặp vài tuần sau đó. Gãy một hoặc một vài mối nối thường không có ý nghĩa lâm sàng, trong khi gãy hoàn toàn sẽ dẫn đến tái hẹp. Nguy cơ cao hơn ở các tổn thương hẹp rất khít, tổn thương gập góc, có lực ép từ tổ chức cơ học bên ngoài (ví dụ: xương ức). Bơm bóng để nong lại stent ít khi thành công và có nguy cơ các dây dẫn không cố định có thể làm thủng bóng. Thông thường, một stent cứng hơn (cover hoặc không) được đặt để bắc qua chỗ gãy và giảm mức độ hẹp.
- Một bệnh nhân hội chứng thiểu sản tim trái sau phẫu thuật Fontan. Chụp mạch cho thấy stent Palmaz Genesis bị gãy và mảnh vỡ trong động mạch phổi trái. Có thể thấy hẹp dạng ống đoạn gần động mạch phổi phải.
- Một cover stent Advanta V12 được đặt tại Bơm thuốc cản quang để định vị stent đã phủ động mạch phổi phải gần.
- Cả hai stent đã được nong bằng bóng áp suất cao để đạt được kích thước cuối cùng lớn hơn. Khi bóng được bơm hết, có thể thấy hình ảnh hẹp tồn dư ở vị trí stent cũ bị gãy.
- Chụp mạch cho thấy các đoạn ổn định của stent Palmaz Genesis, đường kính đoạn gần động mạch phổi phải được cải thiện và vẫn còn hẹp ở vị trí stent cũ bị gãy
(Nguồn: Gianfranco Butera. Atlas of Cardiac Catheterization for Congenital Heart Disease 2019).
Tái hẹp
Hiện tượng tái hẹp gây ra do bệnh nhân lớn lên trong khi kích thước của stent là cố định. Vấn đề hẹp lòng mạch do quá trình nội mạc hoá thường ít gặp và không dự đoán được.
Xử trí bằng can thiệp: có thể nong lại stent, hoặc đặt thêm một stent (trần hoặc cover) bên trong stent cũ. Một số báo cáo sử dụng phương pháp nong quá mức tối đa của nhà sản xuất đưa ra, mặc dù mỗi stent có một giới hạn và có thể gây hẹp cố định sau khi bệnh nhân lớn lên. Ngoài ra, một cách khác ít sử dụng hơn là dùng bóng siêu cao áp gây phá vỡ stent – đồng thời đặt một cover stent mới (lớn hơn) bên trong stent cũ.
Phẫu thuật: có thể phẫu thuật cắt bỏ stent hoặc rạch và vá tổn thương.
- Bệnh nhân bị động mạch chủ gián đoạn sau khi phẫu thuật hybrid sửa chữa thì đầu. Chụp mạch cho thấy stent tự nở sinus-SuperFlex-DS trong ống động mạch bị hẹp đáng kể do nội mạc hoá.
- Stent Palmaz Blue nở trên bóng được chọn để điều trị tình trạng hẹp.
- Hình ảnh cho thấy stent Palmaz Blue bằng thép không gỉ được đặt bên trong stent nitinol sinus- SuperFlex-DS.
- Chụp mạch cho thấy dòng chảy lưu thông qua các stent được đặt trong ống động mạch. (Nguồn: Gianfranco Atlas of Cardiac Catheterization for Congenital Heart Disease 2019)
HỆ THỐNG DELIVERY SHEATH
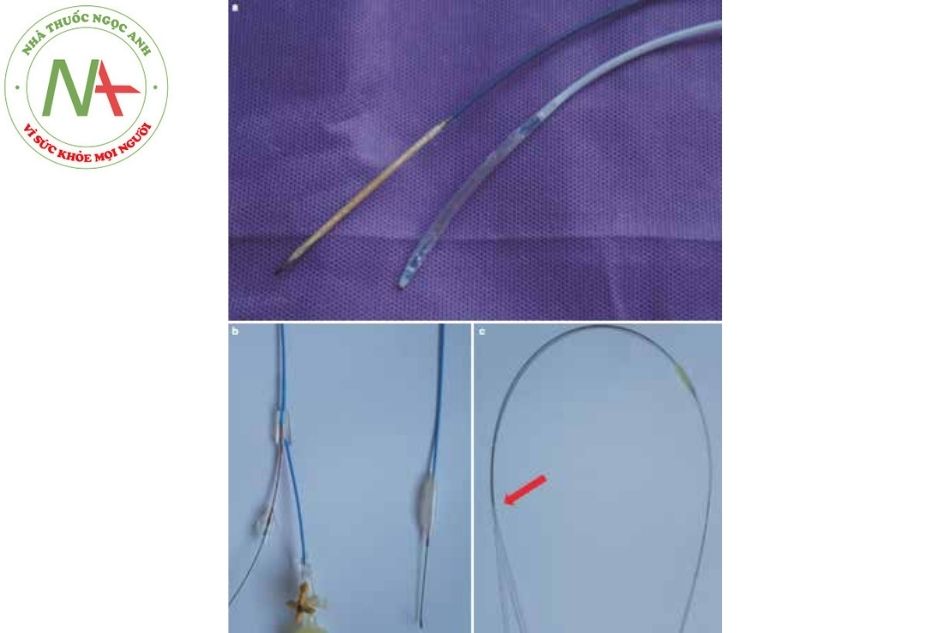
Hệ thống delivery sheath của các hãng khác nhau có thiết kế khác nhau. Tại Việt Nam có nhiều hãng dụng cụ khác nhau như dụng cụ Amplatzer, Abbott, Mỹ; Dụng cụ Searcare, LifeTech Scientific, Trung Quốc; dụng cụ Cocoon, Vascular Innovations, Thái Lan; dụng cụ Occlutech, Occlutech GmbH, Đức; dụng cụ Coil, hãng Pfm medical, Đức…Mỗi dụng cụ bít sẽ có delivery sheath khác nhau, tuy nhiên các thành phần cơ bản đều tương tự nhau (Hình 30 và Hình 31). Hiểu được nguyên lý và cấu tạo de- livery sheath của một số hãng, sẽ có thể sử dụng dễ dàng delivery sheath của hãng khác.
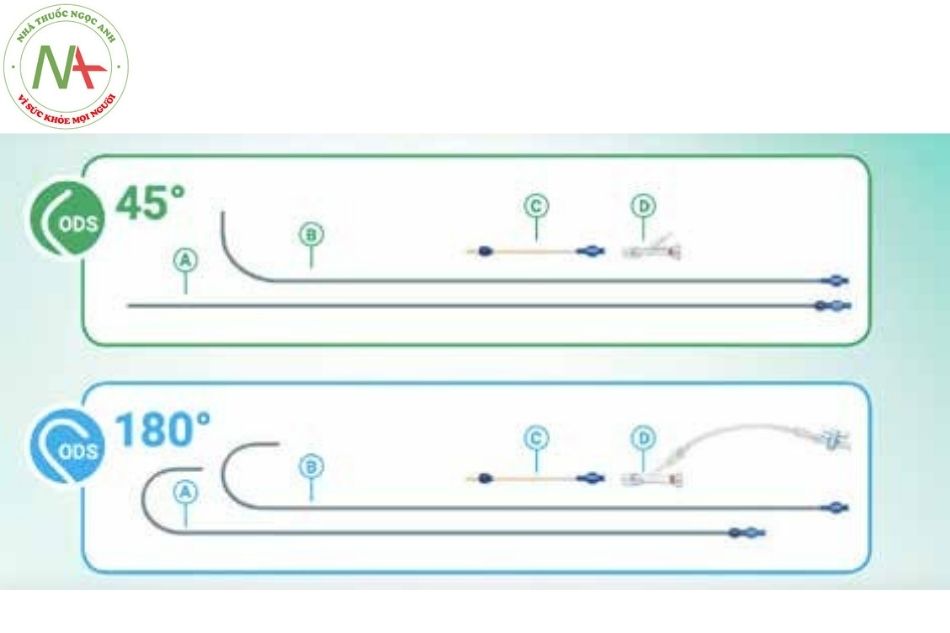
Hệ thống delivery sheath của AMPLATZER™ TorqVue ™ 45° và 180°
Hệ thống delivery sheath AMPLATZER ™ TorqVue ™ 45 độ và 180 độ được thiết kế để đưa các dụng cụ AMPLATZER ™ tới buồng tim, mạch vành hay mạch ngoại biên. Dụng cụ bít và hệ thống delivery sheath được đóng gói riêng biệt.
- Ống loader (nạp dụng cụ): Đưa dụng cụ AMPLATZER™ vào trong sheath
- Van một chiều với dây nối với van khóa: cho phép bơm nước hệ thống delivery sheath và kiểm soát không cho máu chảy ngược ra ngoài.
- Sheath: Cho phép đưa dụng cụ từ ngoài vào trong cơ thể.
- Nòng (dilator): Giúp giảm sự đâm xuyên các mô xung quanh và giảm thiểu tổn thương mạch máu.
- Cable (que thả): Gắn vào dụng cụ bít bằng cách bắt vít, để điều khiển chuyển động dụng cụ qua
- Ốc chốt nhựa: Gắn vào que thả cho phép tháo cáp khỏi dụng cụ trong quá trình thả dụng cụ.
Các bộ phận A, B, C, D đều có bộ phận phía cuối đặc trưng, có kích thước được ghi và màu sắc đặc trưng cho từng kích thước.
Bảng 7. Kích thước hệ thống Delivery sheath của Amplatzer
| Kích thước delivery sheath | Đường kính trong lòng sheath | Đường kính phía ngoài sheath |
| 5 Fr | 1,83 mm (0,07 in) | 2,51 mm (0,10 in) |
| 6 Fr | 2,11 mm (0,08 in) | 2,79 mm (0,11 in) |
| 7 Fr | 2,44 mm (0,10 in) | 3,18 mm (0,13 in) |
| 8 Fr | 2,69 mm (0,11 in) | 3,45 mm (0,14 in) |
| 9 Fr | 3,00 mm (0,12 in) | 3,81 mm (0,15 in) |
| 10 Fr | 3,30 mm (0,13 in) | 4,14 mm (0,16 in) |
| 11 Fr | 3,39 mm (0,16 in) | 4,89 mm (0,19 in) |
Sự tương thích của hệ thống delivery sheath và dụng cụ bít
Các dụng cụ bít AMPLATZER ™ tương thích với hệ thống delivery sheath TorqVue ™ được xác định trong Bảng 8 và Bảng 9.
Bảng 8. Sự tương thích về kích thước giữa các dụng cụ bít Amplatzer với hệ thống delivery sheath AMPLATZER 45 độ
| Kích thước hệ thống delivery sheath AMPLATZER 45 độ | ||||||
| 6 Fr | 7 Fr | 8 Fr | 9 Fr | 10 Fr | 12 Fr | |
| Dụng cụ bít TLN Amplatzer | 4-10 mm | 11-17 mm | 18-19 mm | 20-24 mm | 26-30 mm | 32-40 mm |
| Dụng cụ bít TLT phần cơ/màng Amplatzer | 4-10 mm | 12 mm | 14-16 mm | 18 mm | — | — |
Chú thích: TLN: Thông liên nhĩ; TLT: Thông liên thất.
Bảng 9. Sự tương thích về kích thước giữa các dụng cụ bít Amplatzer với hệ thống delivery sheath AMPLATZER 180 độ
| Kích thước hệ thống delivery sheath AMPLATZER 180 độ | |||||
| 5 Fr | 6 Fr | 7 Fr | 8 Fr | 9 Fr | |
| Dụng cụ bít ống động mạch Amplatzer | 5/4 mm | 6/4; 8/6;10/8 mm | 12/10 mm | — | — |
| Dụng cụ bít thông liên thất phần cơ/màng Amplatzer | 4 mm | 6-10 mm | 12 mm | 14-16 mm | 18 mm |
Hệ thống delivery sheath của Occlutech
- Nòng được làm từ vật liệu có khả năng cản quang có độ ma sát thấp, trơn nhẵn. Lõi bên trong của nòng tương thích với dây dẫn kích thước 0,035’’.
- Sheath bao gồm một lớp bên ngoài nhẵn và một lớp bên trong có độ ma sát thấp được gia cố bằng viền kim loại. Phần viền kim loại giúp cải thiện độ cứng và có độ cản quang của sheath trên màn hình tăng sáng. Phía cuối sheath có bộ phận có lỗ để lắp cho phép kết nối với phần nòng hay phần ống nạp. Kích thước của sheath cũng được ghi trên bộ phận này.
- Loader (ống nạp) được làm bằng vật liệu ma sát thấp và trong suốt để cho phép quan sát kiểm tra bọt khí sau khi kéo tắc vào bộ nạp.
- Y – Connector có sẵn với một lỗ bên và van cầm máu. Van cho phép máu không rò rỉ qua delivery Lỗ bên cho phép bơm xịt nước trước và trong khi thả dụng cụ.
Bảng 9. Các thông số hệ thống delivery sheath của Occlutech
| Ký hiệu | Kích thước (Fr) | Chiều dài Sheath (mm) | Chiều dài Loader (mm) | Dilator tip (Fr) | Hemo – Valve (Fr) | Góc nghiêng đầu xa |
| 45o dài 800 mm | ||||||
| 51DS007 | 7 | 800 | 120 | 25 | 70 | 45o |
| 51DS008 | 8 | 800 | 160 | 25 | 70 | 45o |
| 51DS009 | 9 | 800 | 160 | 25 | 70 | 45o |
| 51DS010 | 10 | 800 | 160 | 25 | 70 | 45o |
| 51DS011 | 11 | 800 | 200 | 25 | 70 | 45o |
| 51DS012 | 12 | 800 | 200 | 25 | 70 | 45o |
| 51DS014 | 14 | 800 | 200 | 25 | 70 | 45o |
| 45o dài 1100 mm | ||||||
| 51ES006 | 6 | 1100 | 120 | 25 | 70 | 45o |
| 51ES007 | 7 | 1100 | 120 | 25 | 70 | 45o |
| 51ES008 | 8 | 1100 | 160 | 25 | 70 | 45o |
| 51ES009 | 9 | 1100 | 160 | 25 | 70 | 45o |
| 51ES010 | 10 | 1100 | 160 | 25 | 70 | 45o |
| 51ES011 | 11 | 1100 | 200 | 25 | 70 | 45o |
| 51US006 | 6 | 800 | 120 | 25 | 70 | 180o |
| 180o dài 800 mm | ||||||
| 51US007 | 7 | 800 | 120 | 25 | 70 | 180o |
| 51US008 | 8 | 800 | 160 | 25 | 70 | 180o |
| 51US009 | 9 | 800 | 160 | 25 | 70 | 180o |
Các biến chứng có thể xảy ra
Các biến chứng có thể xảy ra trong hoặc sau quá trình sử dụng hệ thống delivery sheath trong quá trình can thiệp bao gồm:
- Tắc mạch khí
- Nhồi máu cơ tim
- Rối loạn nhịp tim
- Thông động tĩnh mạch
- Tắc mạch ngoại vi
- Chảy máu
- Tổn thương đám rối thần kinh
- Đột quỵ não
- Tràn dịch màng tim gây ép tim
- Huyết khối
- Chấn thương/tổn thương mô
- Tách thành mạch máu
- Tổn thương van tim
- Viêm nội tâm mạc nhiễm khuẩn
- Tụ máu
- Chấn thương /tổn thương mạch máu
- Nhiễm trùng
- Tử vong
Lưu ý khi sử dụng delivery sheath
- Ống loader (nạp dụng cụ) được thiết kế chuyên biệt để sử dụng với delivery sheath. Không gắn trực tiếp bơm tiêm vào sheath do có sự không tương thích về kích thước và có thể dẫn đến lọt không khí vào trong hoặc gây chảy nhiều máu.
- Sử dụng van một chiều hay van cầm máu để ngăn dòng máu chảy ngược lại trong quá trình thực hiện thủ thuật.
- Không sử dụng bơm chụp máy để bơm thuốc cản quang qua delivery
- Rút phần nòng và sheath chậm rãi ra khỏi cơ thể bệnh nhân để tránh không khí lọt vào bên
- Hệ thống delivery sheath nào được thiết kế đi với dụng cụ bít của hãng đó: Delivery sheath AM- PLATZER ™ TorqVue ™ 45° và 180° được thiết kế để đưa các dụng cụ AMPLATZER ™, hệ thống delivery sheath của 45° và 180° của Occlutech được thiết kế để đưa các dụng cụ Occlutech. Sử dụng các thiết bị chưa được kiểm tra với hệ thống này có thể dẫn đến lỗi kỹ thuật và/hoặc các biến chứng không mong muốn. Do đó cần thận trọng khi sử dụng phối hợp delivery sheath và dụng cụ bít của các hãng khác nhau.
- Hệ thống delivery đã được khử trùng bằng ethylene oxide và chỉ sử dụng một lần. Không nên tái sử dụng hoặc tái khử khuẩn lại hệ thống. Tái khử khuẩn hệ thống này có thể gây ra sự cố, không đảm bảo vô khuẩn hay gây hại cho bệnh nhân.
TÀI LIỆU THAM KHẢO
1.Gianfranco Butera, Massimo Chessa, Andreas Eicken, John Thomson – Atlas of Cardiac Catheterization for Congenital Heart Disease-Springer International Publishing (2019).
2. Grifka RG (2008) Cardiac catheterization and angiography. In: Allen HD, Driscoll DJ, Shaddy TR, Feltes TF (eds) Moss and Adams’ heart disease in infants, children, and adolescents: including the fetus and young adults, 7th Lippincott Williams & Wilkins, Philadelphia, pp 209–238.
3. Horlick E, Benson L, Mclaughlin P (2011) Cardiac catheterization in adult congenital heart disease. In: Gat- zoulis MA, Webb G, Daubeney PEF (eds) Diagnosis and management of adult congenital heart disease, 2nd Elsevier Ltd Saunders, Philadelphia, pp 68–85.
4. Mullins C (2006) Balloon dilation procedures – general. In: Mullins C (ed) Cardiac catheterization in congen- ital heart disease: pediatric and adult. Blackwell Futura, Massachusetts, pp 163–223.
5. AbeleJE(1980)Balloon Catheters And Transluminal Dilatation: technical Am J Roentgenol 135:901–906.
6. Lock JE,Keane JF,PerrySB(eds)(2000)Diagnostic And Interventional catheterization in congenital heart dis- ease, 2nd edn. Kluwer Academic Publishers,
7. Mullins C (2006) Balloon dilation procedures – general. In: Mullins C (ed) Cardiac catheterization in congen- ital heart disease: pediatric and adult. Blackwell Futura, Massachusetts, pp 410–429.
8. Ing F(2002) Stents:what’s available to the pediatric interventional cardiologist? Catheter Cardiovasc Interv 57(3):374–386.
9. Mullins CE (2006) Intravascular stents in congenital heart disease – general considerations, equipment. In: Mullins CE (ed) Cardiac catheterization in congenital heart disease: pediatric and adult. Blackwell Futura, Malden, pp 537–596.
10. Peters B, Ewert P, Berger F(2009)The role of stents In the Treatment of congenital heart disease: current status and future perspectives. Ann Pediatr Cardiol 2(1):3–23.