Bệnh hô hấp
So sánh giữa hút kín và hút mở trong phòng ngừa viêm phổi liên quan đến thở máy
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Bài viết “So sánh giữa hút kín và hút mở trong phòng ngừa viêm phổi liên quan đến thở máy” tải pdf Tại đây.
Tác giả Sarvin Sanaie, Sama Rahnemayan, Sahar Javan, Kamran Shadvar, Seied-Hadi Saghaleini, Ata Mahmoodpoor.
Bản dịch của BS. Đặng Thanh Tuấn-BV Nhi Đồng 1.
Tóm tắt
Giới thiệu
Các sự kiện liên quan đến máy thở (VAE, ventilator-associated events) là một trong những nguồn quan tâm chính ở những bệnh nhân bị bệnh nặng do tần suất và tỷ lệ tử vong cao. Chúng tôi đã tiến hành phân tích này để so sánh tác động của hệ thống hút nội khí quản mở với hệ thống hút kín đối với tỷ lệ mắc VAE ở bệnh nhân trưởng thành được thở máy (MV, mechanical ventilation).
Nguyên liệu và phương pháp
Một tìm kiếm tài liệu toàn diện đã được thực hiện trong PubMed, Scopus, Thư viện Cochrane và tìm kiếm thủ công các thư mục của các bài báo được truy xuất. Việc tìm kiếm được giới hạn trong các thử nghiệm ngẫu nhiên có đối chứng với người trưởng thành so sánh hệ thống hút khí quản kín (CTSS, closed tracheal suction systems) với hệ thống hút khí quản mở (OTSS, open tracheal suction systems) trong phòng ngừa viêm phổi liên quan đến thở máy (VAP, ventilator-associated pneumonia). Các bài báo toàn văn đã được sử dụng để trích xuất dữ liệu. Khai thác dữ liệu chỉ được bắt đầu sau khi hoàn thành đánh giá chất lượng.
Kết quả
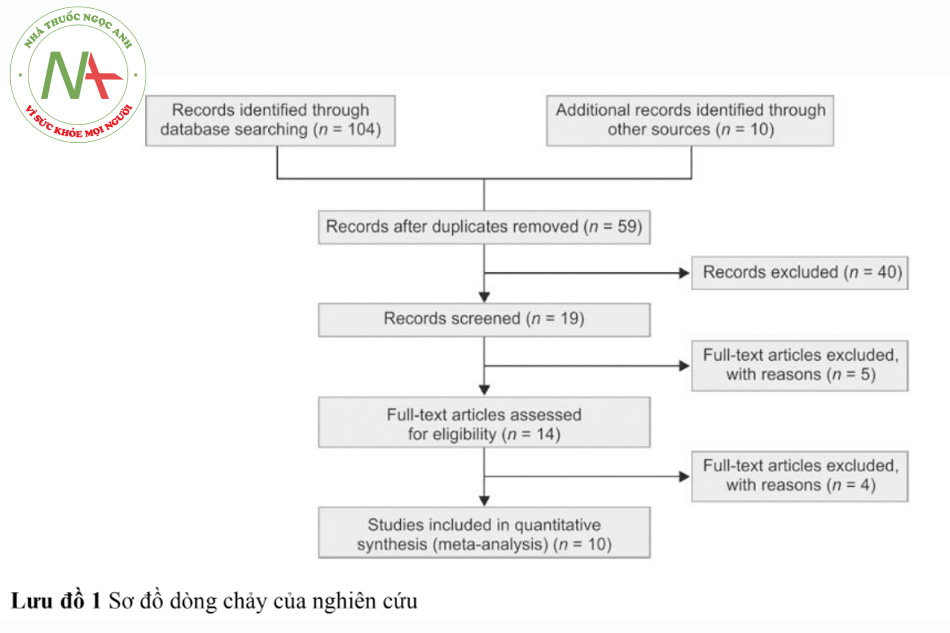
Việc tìm kiếm dẫn đến 59 ấn phẩm. Trong số đó, 10 được xác định là đủ điều kiện để phân tích tổng hợp. Tỷ lệ mắc VAP tăng đáng kể khi sử dụng OTSS so với CTSS, do đó OCSS đã tăng tỷ lệ mắc VAP lên 57% (OR 1,57, CI 95% 1,063-2,32, p = 0,02).
Thảo luận
Kết quả của chúng tôi cho thấy rằng việc sử dụng CTSS có thể làm giảm đáng kể sự phát triển của VAP so với OTSS. Kết luận này không có nghĩa là sử dụng CTSS thường xuyên như một biện pháp phòng ngừa VAP tiêu chuẩn cho tất cả bệnh nhân vì bệnh của từng bệnh nhân và chi phí là những yếu tố khác cần được lưu ý khi quyết định lựa chọn hệ thống hút. Các thử nghiệm chất lượng cao với cỡ mẫu lớn hơn rất được khuyến khích.
Giới thiệu
Viêm phổi liên quan đến thở máy là một trong những bệnh nhiễm trùng nghiêm trọng và phổ biến nhất ở bệnh nhân nặng theo MV. Tỷ lệ mắc bệnh của nó khác nhau giữa gần 5 và 50% ở những bệnh nhân thở máy.1-4 Vì VAP làm tăng tỷ lệ mắc bệnh [thời gian nằm viện tại đơn vị chăm sóc đặc biệt (ICU, intensive care unit), thời gian MV và thời gian nằm viện] và tỷ lệ tử vong, nên việc ngăn ngừa nó dường như là một bước thiết yếu trong việc quản lý bệnh nhân thở máy.5-7 Dựa trên gói dự phòng VAP, việc hút dịch tiết có vai trò quan trọng trong cơ chế bệnh sinh của VAP.8 Hút nội khí quản thường được thực hiện ở những bệnh nhân thở máy để làm sạch dịch tiết. Hiện nay, có hai loại hệ thống hút khác nhau. Các hệ thống hút khí quản kín sử dụng ống thông hút đa năng và cho phép hút nội khí quản mà không ngắt kết nối bệnh nhân khỏi máy thở dẫn đến giảm ô nhiễm, duy trì thông khí áp lực dương và oxy hóa.9-11 Có vẻ như trong quá trình OTSS, máy thở bị ngắt kết nối, cùng với áp suất chân không âm và ít rối loạn sinh lý hơn trong quá trình hút như tăng nhịp tim và huyết áp động mạch trung bình, đồng thời giảm quá trình giảm độ bão hòa oxy trong động mạch dẫn đến giảm thể tích phổi và tiếp theo là tình trạng thiếu oxy. Các đánh giá hệ thống trước đây không thể đạt được bằng chứng mạnh mẽ như vậy về mức độ ưu tiên của từng can thiệp đối với VAP do báo cáo không đầy đủ, chất lượng thấp của các thử nghiệm được đưa vào (cỡ mẫu thử nghiệm thấp và khả năng sai lệch xuất bản) và bộ dữ liệu không đầy đủ của các nghiên cứu được đưa vào.12-17 Dựa trên việc thiếu dữ liệu trong lĩnh vực này, chúng tôi đã thực hiện đánh giá hệ thống và phân tích tổng hợp để đánh giá lại hiệu quả của việc sử dụng CTSS so với sử dụng OTSS trong phòng ngừa VAP ở bệnh nhân trưởng thành thở máy.
=> Đọc thêm: Hệ thống hút kín so với hút mở trong loại bỏ dịch tiết qua ống nội khí quản.
Vật liệu và phương pháp
Một tìm kiếm tài liệu toàn diện đã được thực hiện trong PubMed, Scopus, Thư viện Cochrane và tìm kiếm thủ công các thư mục của các bài báo được truy xuất. ProQuest đã được tìm kiếm để đạt được tài liệu màu xám bổ sung. Đối với Thư viện Cochrane, Cơ sở dữ liệu Đánh giá Hệ thống, cơ sở dữ liệu tóm tắt các đánh giá tác dụng (DARE) và sổ đăng ký trung tâm các thử nghiệm có kiểm soát của Cochrane (CENTRAL) đã được tìm kiếm. Các từ khóa sau đã được sử dụng: VAP, “viêm phổi liên quan đến máy thở”, “sự kiện liên quan đến máy thở”, “hút hở” và “hút kín”. Việc tìm kiếm được giới hạn trong các thử nghiệm ngẫu nhiên có kiểm soát (RCT) với người trưởng thành được xuất bản sau năm 2000 và bằng tiếng Anh. Lần tìm kiếm mới nhất được thực hiện vào tháng 6 năm 2020.
Câu hỏi nghiên cứu chính của chúng tôi là so sánh CTSS với OTSS trong phòng ngừa VAP. Vì lý do này, chúng tôi đã tìm kiếm các thử nghiệm lâm sàng điều tra sự khởi đầu của V AP trong OTS S và CTSS. Chúng tôi đã sử dụng một chiến lược bao gồm rộng rãi để đạt được độ nhạy tối đa. Các tiêu chí thu nhận như sau: (1) Các nghiên cứu lâm sàng được công bố cho đến tháng 6 năm 2020; (2) Các bài báo có sẵn dữ liệu về sự khởi đầu của VAP trong CTSS và/hoặc OTSS. Việc đưa vào nghiên cứu cuối cùng được xác định bởi hai nhà phê bình, những người độc lập đưa ra quyết định cuối cùng về việc đưa vào nghiên cứu. Đối với các nghiên cứu được báo cáo trong nhiều ấn phẩm, việc trừu tượng hóa dữ liệu được thực hiện bằng cách sử dụng tất cả các ấn phẩm; tuy nhiên, chúng tôi chỉ bao gồm một báo cáo trong nghiên cứu của chúng tôi. Các nghiên cứu đáp ứng các tiêu chí sau đã bị loại trừ: (1) Đánh giá các bài báo, báo cáo trường hợp, và tóm tắt hội nghị; (2) Động vật học; (3) Các bài báo gốc không chứa dữ liệu về thời điểm bắt đầu VAP trong CTSS và/hoặc OTSS; (4) Bài báo không truy cập được sau hai lần gửi thư xin bài từ tác giả tương ứng; (5) Bài viết mô tả dữ liệu không rõ ràng; (6) Báo cáo trùng lặp; (7) Bài báo không ngẫu nhiên; (8) Các bài báo trước năm 2000. Hơn nữa, quy trình chọn ngẫu nhiên đã được đánh giá nghiêm túc. Để tránh thao túng quy trình phân bổ, phương pháp chỉ định bệnh nhân vào CTSS hoặc OTSS phải được che giấu một cách thích hợp đối với cả bệnh nhân và bác sĩ lâm sàng (nhân viên y tế). Phương pháp này được đánh giá bởi hai người đánh giá mà không che giấu tác giả hoặc nguồn, sử dụng bốn xếp hạng cho chất lượng che giấu phân bổ: (A) Che giấu đầy đủ việc phân bổ; (B) Không chắc chắn về việc che giấu thỏa đáng việc phân bổ; (C) Phân bổ chắc chắn không được che giấu đầy đủ; (D) Che giấu phân bổ không được sử dụng. Sự khác biệt trong xếp hạng đã được giải quyết thông qua thảo luận giữa những người đánh giá. Không có thông tin bổ sung được tìm kiếm từ các tác giả ban đầu. Đánh giá chất lượng báo cáo của các bài báo bao gồm được thực hiện theo các tiêu chuẩn hợp nhất của các thử nghiệm báo cáo (CONSORT). Tuyên bố CONSORT được sử dụng trên toàn thế giới để cải thiện việc báo cáo RCT. Đánh giá chất lượng báo cáo của các bài báo bao gồm được thực hiện theo các tiêu chuẩn hợp nhất của các thử nghiệm báo cáo (CONSORT). Tuyên bố CONSORT được sử dụng trên toàn thế giới để cải thiện việc báo cáo RCT. Đánh giá chất lượng báo cáo của các bài báo bao gồm được thực hiện theo các tiêu chuẩn hợp nhất của các thử nghiệm báo cáo (CONSORT). Tuyên bố CONSORT được sử dụng trên toàn thế giới để cải thiện việc báo cáo RCT. 18 Chúng tôi coi những bài đạt từ 10 điểm trở lên là những bài có chất lượng học từ trung bình đến khá. Tuy nhiên, tất cả các nghiên cứu được chọn đều được đưa vào tổng quan hệ thống, bất kể điểm số của chúng. Ngoài ra, công cụ Cochrane Risk of Bias 2 (RoB2) trong RevMan 5.3 đã được sử dụng để đánh giá các nghiên cứu cuối cùng được đưa vào. Ba tác giả đã đánh giá chất lượng của từng bài báo một cách độc lập. Trong những lúc bất đồng, quyết định cuối cùng được đưa ra khi tham khảo ý kiến của hai tác giả khác. Việc trích xuất dữ liệu chỉ được bắt đầu sau khi hoàn thành chất lượng báo cáo và đánh giá rủi ro sai lệch. Các bài báo toàn văn đã được sử dụng để trích xuất dữ liệu. Hai tác giả độc lập thực hiện trích xuất dữ liệu từ văn bản và bảng. Các tác giả của các nghiên cứu ban đầu đã được liên hệ trong trường hợp thiếu dữ liệu cần thiết trong văn bản.
Phân tích dữ liệu
Từ mỗi nghiên cứu, dữ liệu được trích xuất về kết quả đo được. Việc tổng hợp dữ liệu được thực hiện bằng các mô hình hiệu ứng ngẫu nhiên. Để đánh giá tính không đồng nhất của hiệu quả điều trị trong các nghiên cứu, thống kê I2 được tính toán trong Trình quản lý đánh giá (phiên bản 5.3). I2 bắt nguồn từ thống kê Q của Cochrane. Nó đo lường mức độ không nhất quán giữa các kết quả của nghiên cứu và kết quả được hiểu là tỷ lệ phần trăm của tổng số biến thể giữa các nghiên cứu là do tính không đồng nhất chứ không phải ngẫu nhiên.19 Giá trị 0% chỉ ra rằng tất cả sự thay đổi trong ước tính hiệu quả là do ngẫu nhiên và không có trường hợp nào là do tính không đồng nhất. Các giá trị lớn hơn cho thấy rằng hầu hết các biến thiên là do tính không đồng nhất hơn là ngẫu nhiên.
Kết quả
Việc tìm kiếm dẫn đến 59 ấn phẩm. Bốn mươi bài báo đã bị loại trừ ở lần sàng lọc đầu tiên dựa trên tiêu đề và tóm tắt của chúng vì chúng đáp ứng các tiêu chí loại trừ như mục đích không liên quan, chỉ số không rõ ràng, bài báo đánh giá, báo cáo trường hợp, tóm tắt hội nghị và mô hình động vật. Các văn bản đầy đủ của 19 nghiên cứu có khả năng liên quan còn lại đã được thu thập. Năm nghiên cứu đã bị loại do không đáp ứng các tiêu chí thu nhận và 14 nghiên cứu còn lại, sau khi loại bỏ bốn bài báo do không được chọn ngẫu nhiên, 10 nghiên cứu đã được đưa vào để tổng quan hệ thống và phân tích tổng hợp này. Lưu đồ Các mục Báo cáo Ưu tiên cho Đánh giá Hệ thống và Phân tích Tổng hợp (PRISMA) của nghiên cứu được trình bày trong Lưu đồ 1. Đặc điểm nghiên cứu và kết quả của chín nghiên cứu được đưa vào tổng quan hệ thống được tóm tắt trong Bảng 1. Nguy cơ đánh giá sai lệch của các nghiên cứu được đưa vào dựa trên công cụ Cochrane RoB2 trong RevMan 5.3 cho RCT được tóm tắt trong Hình 1. Tất cả các bài báo được đưa vào đều có nguy cơ sai lệch liên quan đến việc không mù cho cả người tham gia và kết quả.
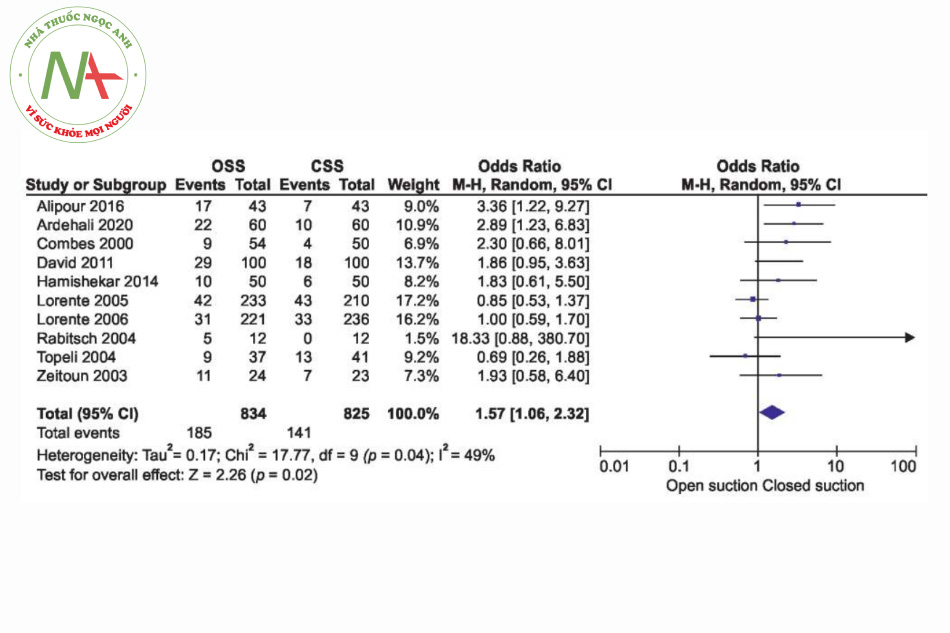
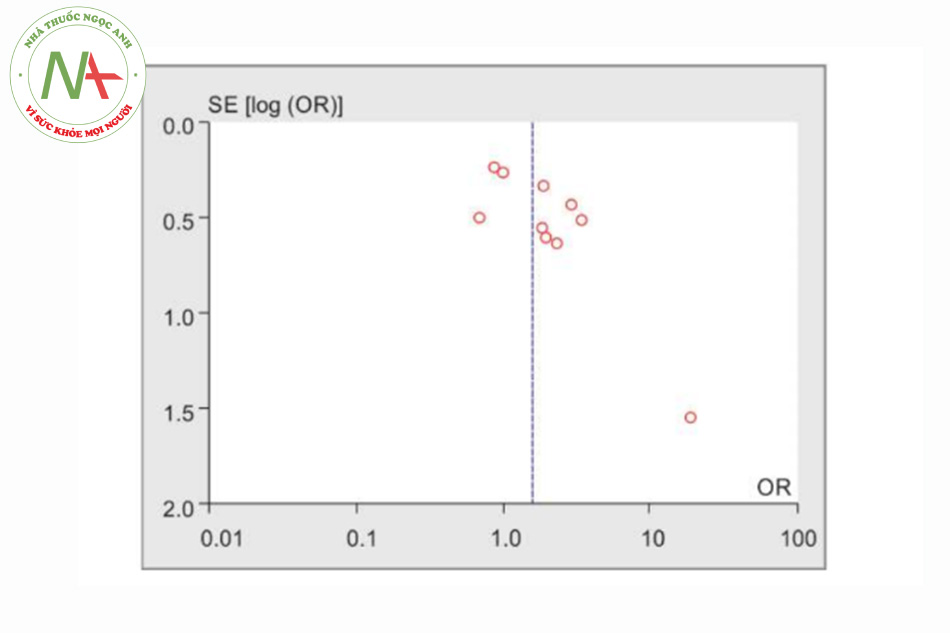
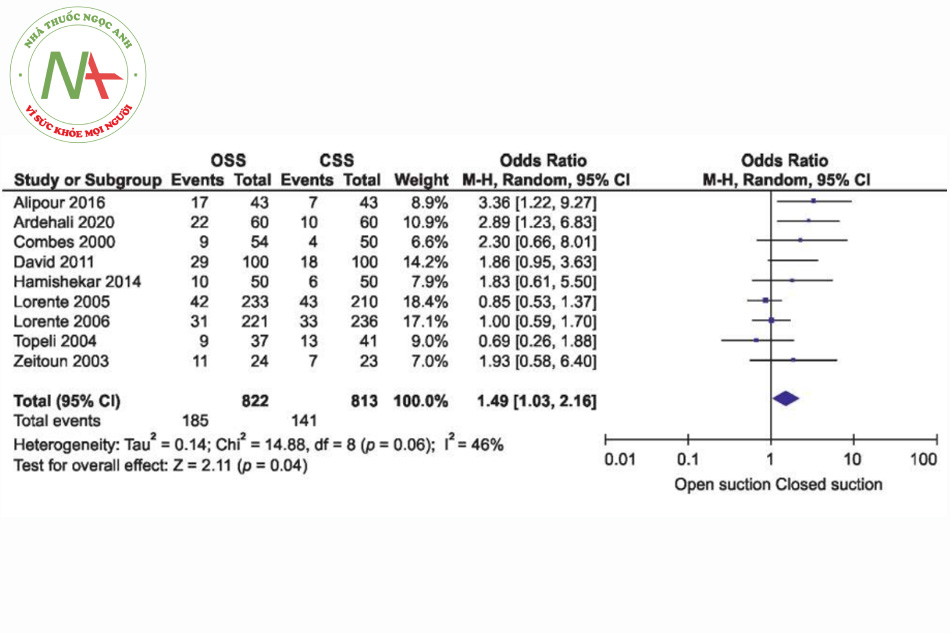
Tính không đồng nhất được kiểm tra bằng thống kê tính không đồng nhất Q và được định lượng bằng cách sử dụng I2. Kết quả cho thấy có sự không đồng nhất gần như cao giữa các nghiên cứu (I2 = 49%, p = 0,04). Vì vậy, việc sử dụng mô hình tác động ngẫu nhiên trong nghiên cứu này là đúng đắn và phù hợp. Đó là, các nghiên cứu được sử dụng đã được trích xuất từ các cộng đồng khác nhau. Điều này có thể được quan sát và suy ra do các giá trị OR khác nhau cho các nghiên cứu trong phần đầu tiên của kết quả. Biểu đồ Forest của nghiên cứu về tỷ lệ mắc VAP được trình bày trong Hình 2. Nó cho thấy tỷ lệ VAP trong CSS thấp hơn đáng kể so với OSS (OR: 1,57, CI 95%; 1,06-2,32, p = 0,02). Biểu đồ hình phễu được trình bày trong Hình 3. Biểu đồ hình phễu có thể được sử dụng để kiểm tra có hay không có của xu hướng xuất bản. Tính không đối xứng sẽ chỉ ra sự tồn tại của các sai lệch khuếch tán. Tính đối xứng của biểu đồ này cho thấy không có sai lệch khuếch tán. Tuy nhiên, có vẻ như nghiên cứu của Rabitsch và cộng sự hành xử tương đối khác với các nghiên cứu khác.20 Phân tích độ nhạy cho thấy, sau khi loại trừ nghiên cứu của Rabitsch và cộng sự, kết quả từ phân tích tổng hợp đã thay đổi từ (OR: 1,57, CI 95%; 1,06-2,32, p = 0,02) thành (OR: 1,49, CI 95%; 1,03-2,16, p = 0,04), được trình bày trong Hình 4.
Thảo luận
Kết quả phân tích tổng hợp này cho thấy OTSS có liên quan đến sự gia tăng đáng kể (57%) tần suất VAP so với CTSS. Các nghiên cứu trước đây đã chỉ ra rằng CTSS có xu hướng làm giảm sự phát triển của VAP, nhưng kết quả không đáng kể của một số nghiên cứu có thể là do sức mạnh thống kê kém hơn, phương pháp xác định VAP khác nhau, tính không đồng nhất của mẫu, kích thước thử nghiệm nhỏ và khoảng tin cậy rộng.
Trong nghiên cứu này, tất cả các nghiên cứu được thu nhận đều có nguy cơ sai lệch cao hoặc chưa biết về việc làm mù người tham gia và kết quả. Tuy nhiên, nó đã được chấp nhận, trong khi bản chất của các nghiên cứu này không tương thích với việc làm mù vì bối cảnh của các nghiên cứu về mặt kỹ thuật là không thể làm mù trong khi sự khác biệt giữa CTSS và OTSS là hoàn toàn rõ ràng ngay từ cái nhìn đầu tiên.
Bảng 1 Đặc điểm nghiên cứu và kết quả của các nghiên cứu được đưa vào tổng quan hệ thống
| Tác giả | Năm | Loại nghiên cứu | Cỡ mẫu | CSS | OSS | p- value | Kết luận | ||||
| CSS | OSS | VAP | No VAP | VAP | No VAP | ||||||
| 1 | Alipour et al.23 | 2016 | RCT | 43 | 43 | 7 | 36 | 17 | 26 | 0.016 | Tỷ lệ VAP thấp hơn đáng kể ở phương pháp kín so với phương pháp mở |
| 2 | Ardehali et al.24 | 2020 | RCT | 60 | 60 | 10 | 50 | 22 | 38 | 0.637 | Không có sự khác biệt đáng kể giữa các nhóm về tỷ lệ mắc VAP |
| 3 | Hamishekar et al.25 | 2014 | RCT | 50 | 50 | 6 | 44 | 10 | 40 | 0.27 | Không có sự khác biệt đáng kể giữa các nhóm về tỷ lệ mắc VAP |
| 4 | Combes et al.26 | 2000 | RCT | 50 | 54 | 4 | 46 | 9 | 45 | 0.07 | Hút kín giảm không đáng kể tỷ lệ VAP mà không có bất kỳ tác dụng phụ nào |
| 5 | Topeli et al.27 | 2004 | RCT | 41 | 37 | 13 | 28 | 9 | 28 | 0.47 | Không có sự khác biệt giữa các nhóm về tần suất phát triển VAP, tỷ lệ tử vong trong MICU, thời gian nằm viện MICU và thời gian MV |
| 6 | Rabitsch et al.20 | 2004 | RCT | 12 | 12 | 0 | 12 | 5 | 7 | 0.037 | CSS giảm tỷ lệ VAP khi so sánh với OSS |
| 7 | David et al.28 | 2011 | RCT nhãn mở | 100 | 100 | 18 | 82 | 29 | 71 | 0.07 | Sử dụng các tiêu chí lâm sàng, tỷ lệ VAP cao hơn với OES so với CES. Khi được thử nghiệm về tính ưu việt, CES có liên quan đến xu hướng giảm tỷ lệ mắc VAP (OR, 1,86; CI 95%, 0,91-3,83; p = 0,067). Số lượng cần điều trị bằng CES để ngăn ngừa 1 VAP là 9 (CI 95%, -0,7 đến 22,7) |
| 8 | Lorente et al.29 | 2005 | RCT | 210 | 233 | 43 | 167 | 42 | 191 | 0.62 | Không có sự khác biệt đáng kể giữa các nhóm về tỷ lệ mắc VAP |
| 9 | Lorente et al.30 | 2006 | RCT | 236 | 221 | 33 | 203 | 31 | 190 | 0.99 | Không có sự khác biệt đáng kể giữa các nhóm về tỷ lệ mắc VAP |
| 10 | Zeitoun et al.31 | 2003 | RCT | 23 | 24 | 7 | 16 | 11 | 13 | 0.278 | Sử dụng hệ thống hút kín không làm giảm tỷ lệ mắc bệnh viêm phổi bệnh viện khi so sánh với hệ thống mở |
Sự lây truyền vi khuẩn từ hầu họng và ruột đến đường hô hấp dưới ở bệnh nhân thở máy qua bóng chèn ống nội khí quản hoặc do lây nhiễm chéo trực tiếp trong quá trình can thiệp điều dưỡng dẫn đến phát triển VAP.21 Có vẻ như CTSS so với OTSS ngăn ngừa lây truyền vi khuẩn chéo ở bệnh nhân đặt nội khí quản trên MV, nhưng đánh giá hệ thống và phân tích tổng hợp trước đây không thể cho thấy việc giảm đáng kể VAP bằng cách sử dụng CTSS.13-1722 Lý do cho những kết quả không đáng kể này trong phân tích tổng hợp trước đó có thể là do các nghiên cứu bao gồm khác nhau. Trước hết, các phân tích tổng hợp đã xuất bản trước đây hầu hết được thực hiện trước năm 2010 và do đó đã bao gồm các bài viết trước năm 2000, vốn không được đưa vào phân tích tổng hợp hiện tại.11141617 Chỉ có một phân tích tổng hợp được xuất bản sau năm 2010 bao gồm một số bài viết bằng các ngôn ngữ khác ngoài tiếng Anh không có trong phân tích tổng hợp hiện tại. Mặt khác, phân tích tổng hợp của chúng tôi bao gồm các bài báo được xuất bản mới nhất về sự khởi đầu của VAP trong CTSS so với OTSS vốn không có trong các phân tích tổng hợp trước đó.12 Ngoài ra tính không đồng nhất của các bệnh nhân trong các nghiên cứu được đưa vào có thể góp phần vào các kết quả khác nhau của phân tích tổng hợp trước đó so với nghiên cứu hiện tại vì các bệnh nhân trong các nghiên cứu được đưa vào đến từ nhiều loại ICU khác nhau như phẫu thuật nội khoa phẫu thuật thần kinh và chấn thương và các nghiên cứu được đưa vào trong các phân tích tổng hợp trước đây và phân tích tổng hợp hiện tại là khác nhau. Mặt khác có khả năng cao nhiễm trùng đường hô hấp dương tính giả ở những bệnh nhân CTSS trong một số thử nghiệm vì trong các thử nghiệm này các mẫu xét nghiệm vi sinh không được lấy bằng hệ thống mới và vô trùng điều này làm tăng nguy cơ ô nhiễm dịch tiết khí quản từ các ống thông được sử dụng lại và sai lệch cho chẩn đoán viêm phổi sau này. Về các thử nghiệm được đưa vào tổng quan hệ thống và phân tích tổng hợp của chúng tôi họ đã cho thấy những kết quả khác nhau về việc giảm VAP; ba trong số đó cho thấy mức giảm đáng kể và bảy nghiên cứu còn lại không cho thấy VAP giảm đáng kể.23-31 Ngoài ra5 thời gian nằm viện hoặc ICU thời gian MV và tỷ lệ tử vong là những kết quả khác được đánh giá trong các thử nghiệm này không có sự khác biệt giữa CTSS và OTSS. Trong các hướng dẫn trước đây ưu tiên sử dụng CTSS hoặc OTSS để phòng ngừa VAP được coi là một vấn đề chưa được giải quyết. Một số hướng dẫn đã ưu tiên sử dụng CTSS hơn là sử dụng OTSS vì các cân nhắc về chi phí và an toàn mà không có bằng chứng ủng hộ việc sử dụng CTSS để phòng ngừa VAP.32-35 Một trong những vấn đề trong các thử nghiệm được thực hiện là sự không thống nhất về thời gian tối ưu để thay đổi CTSS. Vì nó khác nhau từ 24 đến 168 giờ trong các nghiên cứu khác nhau phân tích hồi quy tổng hợp cho thấy không có mối liên hệ nào giữa phát triển VAP và thay đổi CTSS. Mặc dù hầu hết các công ty đều khuyến nghị thay ống hút kín định kỳ nhưng hầu hết các nghiên cứu đều không đủ cơ sở vì vậy không có bằng chứng chắc chắn nào hỗ trợ cho khuyến nghị này.3637
Nghiên cứu này có một số hạn chế. Đầu tiên dữ liệu nhân khẩu học của bệnh nhân phác đồ nghiên cứu bao gồm kháng sinh dự phòng chăm sóc răng miệng thời gian thay đổi CTSS và nguy cơ VAP không đồng nhất trong các thử nghiệm. Thứ hai chúng tôi không bao gồm các thử nghiệm không phải tiếng Anh trong phân tích tổng hợp này điều này có thể làm giảm khả năng khái quát hóa các kết quả của chúng tôi. Thứ ba gần một nửa số thử nghiệm của chúng tôi thiếu thông tin về tạo trình tự che giấu phân bổ và làm mù người đánh giá kết quả ở một mức độ nào đó là do tính chất thiết kế đặc biệt của nghiên cứu. Cuối cùng hầu hết các thử nghiệm đều có cỡ mẫu nhỏ điều này có thể dẫn đến hiệu quả thấp hơn của các nghiên cứu được đưa vào. Do đó mặc dù kết quả từ nghiên cứu hiện tại là đáng tin cậy dựa trên phương pháp chính xác và sức mạnh tổng thể cao.
=> Tham khảo thêm: Xử trí tăng CO2 máu ở những bệnh nhân thở máy bị bệnh nặng.
Kết luận
Kết quả của chúng tôi cho thấy rằng việc sử dụng CTSS có thể làm giảm đáng kể sự phát triển của VAP so với OTSS. Kết luận này không có nghĩa là sử dụng CTSS thường xuyên như một biện pháp phòng ngừa VAP tiêu chuẩn cho tất cả bệnh nhân vì bệnh của từng bệnh nhân và chi phí là những yếu tố khác cần được lưu ý khi quyết định lựa chọn hệ thống hút. Các thử nghiệm chất lượng cao với cỡ mẫu lớn hơn rất được khuyến khích.