Bệnh tim mạch
Rối loạn nhịp chậm: Epinephrine vs. atropine trong nhịp chậm dọa ngừng tim
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Ths.Bs Phạm Hoàng Thiên
nhathuocngocanh.com – Để tải file PDF bài viết Rối loạn nhịp chậm: Epinephrine vs. atropine trong nhịp chậm dọa ngừng tim hãy click tại đây.
Một bệnh nhân nữ lớn tuổi nhập viện vì rung nhĩ đáp ứng thất nhanh. Bà ấy không có triệu chứng, với nhịp tim là 160, được điều trị bằng một liều bolus diltiazem 20 mg, sau đó là truyền 15 mg / giờ trong vài giờ. Nhịp tim chậm lại còn 110. Sau đó được điều trị bằng 5 mg metoprolol IV. Một vài phút sau, nhịp tim giảm xuống nhịp xoang ở mức 42 và huyết áp tâm thu của giảm xuống 70. Bà ấy trở nên lú lẫn. Bà được điều trị bằng 0,5 mg atropine tiêm tĩnh mạch cho theo phác đồ ALCS của nhịp tim chậm có triệu chứng. Các nỗ lực đồng thời được thực hiện để thực hiện tạo nhịp qua da. Các miếng đệm được đặt theo kiểu trước-trước và không thể tạo nhịp được. Nhịp tim của bà tiếp tục giảm xuống, trở nên không phản ứng và vô mạch. Ép ngực được bắt đầu và bà được tiêm 1 mg epinephrine. Ngay lập tức có tuần hoàn tự phát trở lại, với huyết áp 250/140 và nhịp tim 170. Cuối cùng bà ấy đã hồi phục hoàn toàn (1).
Chúng ta cần một thuật ngữ chính xác hơn là “nhịp tim chậm có triệu chứng”
AHA có một phác đồ duy nhất cho nhịp tim chậm có triệu chứng. Tuy nhiên, nhịp tim chậm có triệu chứng là một thực thể rất rộng. Ví dụ, cả hai bệnh nhân sau đều có nhịp tim chậm có triệu chứng:
- Một người đàn ông 55 tuổi đến khoa cấp cứu với tình trạng khó thở ngày càng nặng dần trong tháng qua. Ông được phát hiện bị block tim độ 3 với nhịp thoát thất 45 lần/phút. Ông ấy trông ổn.
- Bà cụ trong trường hợp trên
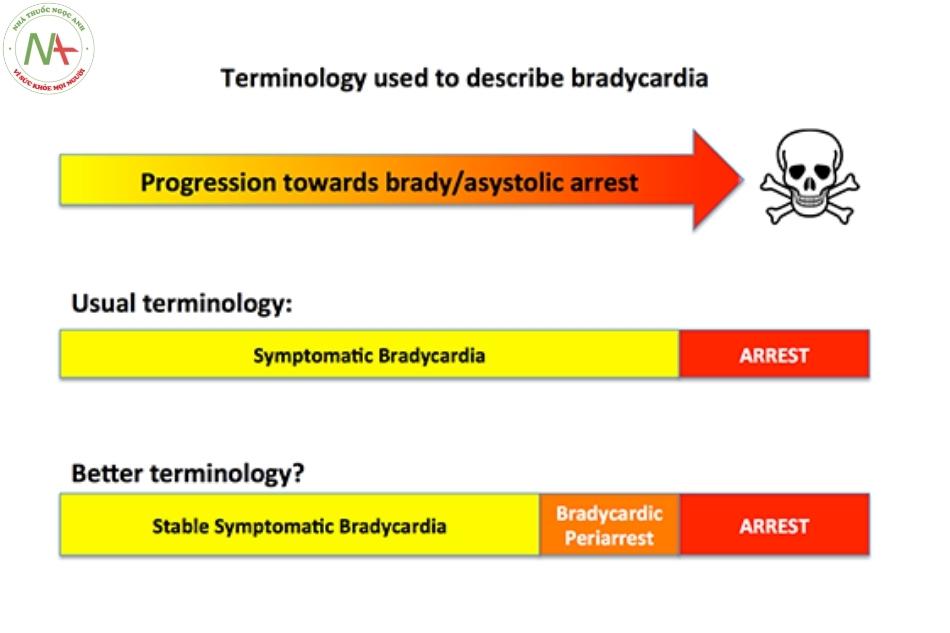
Có thể hữu ích khi chia nhịp tim chậm có triệu chứng thành hai tình trạng:
- Nhịp chậm có triệu chứng ổn định (Stable symptomatic bradycardia): Những bệnh nhân này đã đạt đến trạng thái cân bằng với các dấu hiệu sống và triệu chứng ổn định. Họ đã đạt được trạng thái bù trừ (ví dụ, duy trì huyết áp do tăng thể tích nhát bóp và co mạch). Họ cần theo dõi và điều trị khẩn, nhưng sẽ không tử vong nhanh chóng.
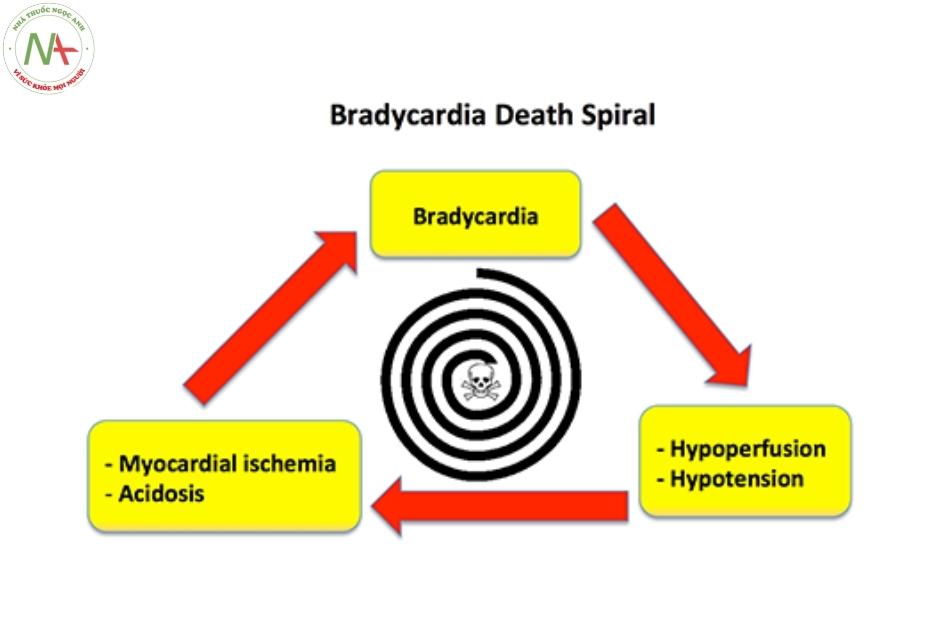
- Nhịp chậm dọa ngừng tim (Bradycardic periarrest): Những bệnh nhân này có dấu hiệu sống xấu đi và các triệu chứng ngày càng trầm trọng hơn. Chúng đang ở trạng thái mất bù, với sự bất ổn định dần dần khi chúng rơi vào vòng xoáy tử thần (hình bên dưới). Những bệnh nhân này cần được điều trị cấp cứu để ngăn chặn tiến triển đến ngừng tim hoàn toàn (2).
Theo một số cách, phương pháp điều trị cho một bệnh nhân nhịp chậm có triệu chứng ổn định đối lập với phương pháp điều trị cho một bệnh nhân nhịp chậm dọa ngừng tim.:
- Nhịp chậm có triệu chứng ổn định (Stable symptomatic bradycardia): Những bệnh nhân này đã ổn định. Do đó, bạn nên bắt đầu với những phương pháp điều trị ít tích cực nhất. Nếu những điều này thất bại, thì có thể được lên thang dần sang các phương pháp điều trị tích cực hơn.
- Nhịp chậm dọa ngừng tim (Bradycardic periarrest): Những bệnh nhân này đang hấp hối. Do đó, điều hợp lý là bắt đầu với các phương pháp điều trị tích cực có nhiều khả năng đạt được sự ổn định ngay lập tức. Sau khi bệnh nhân ổn định, có thể xuống thang dần cường độ trị liệu
Phương pháp tiếp cận của các guidelines khác nhau đối với nhịp tim chậm có triệu chứng.
Hãy xem xét các chiến lược được đề xuất bởi ba guidelines để quản lý nhịp tim chậm.
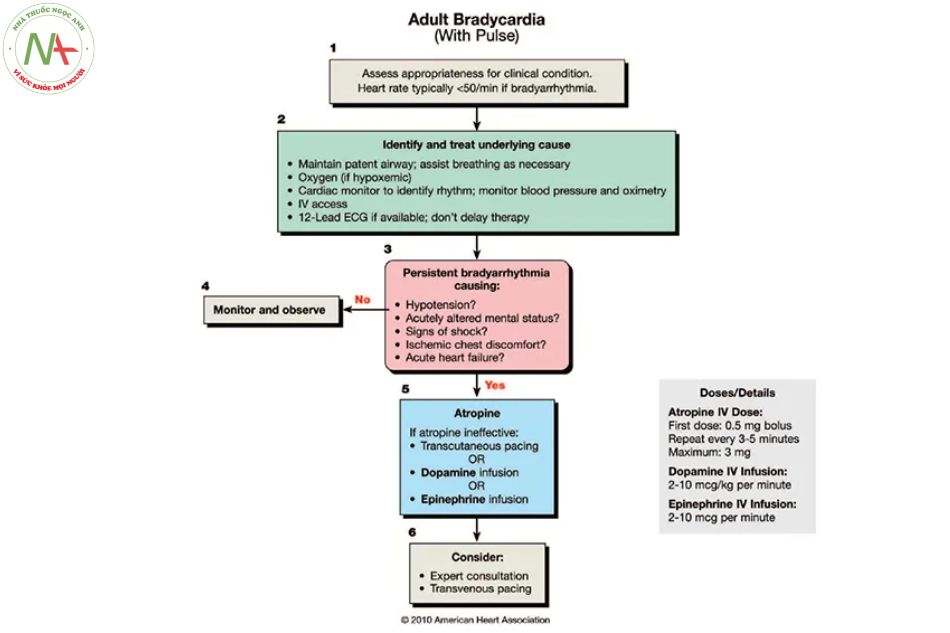
Trên đây là hướng dẫn của AHA đối với nhịp tim chậm ở người lớn. Đây là một cách tiếp cận tốt cho một bệnh nhân có nhịp tim chậm có triệu chứng ổn định. Thuật toán bắt đầu với atropine (liệu pháp an toàn nhất) và chuyển sang các liệu pháp tích cực hơn. Ngay cả liệu pháp tích cực nhất được khuyến nghị (truyền epinephrine 2-10 mcg / phút) cũng khá nhẹ nhàng.
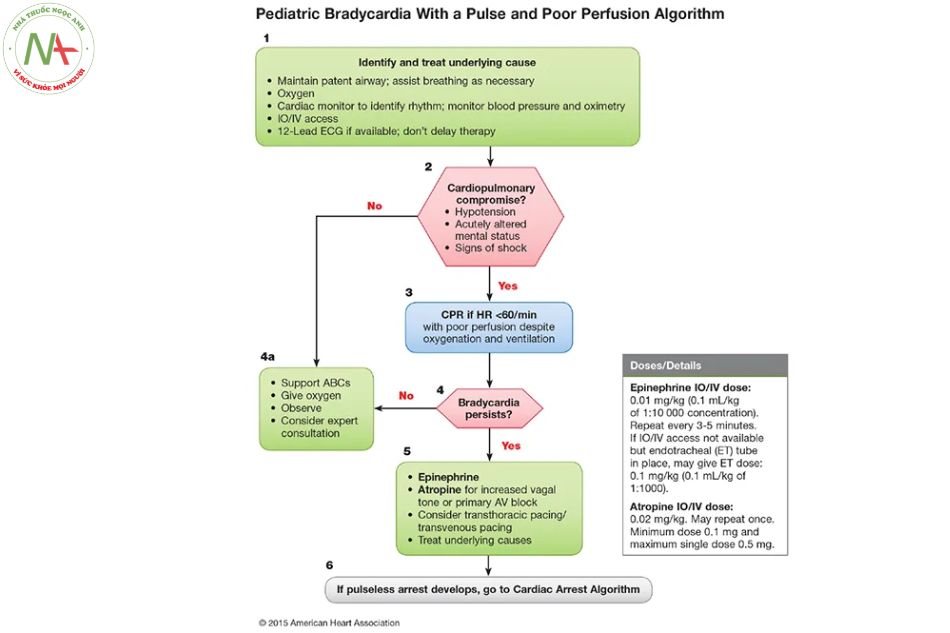
Trên đây là hướng dẫn của AHA cho phác đồ nhịp tim chậm ở trẻ em. Không giống như thuật toán dành cho người lớn, thuật toán này dường như được thiết kế cho nhịp tim chậm dọa ngừng tim. Loại thuốc đầu tiên trong thuật toán là epinephrine bolus 10 mcg / kg. Điều này mạnh hơn nhiều so với phác đồ dành cho người lớn. Ví dụ, Harry Potter sẽ nhận được lượng epinephrine nhiều hơn khoảng 100 lần so với Vin Diesel:
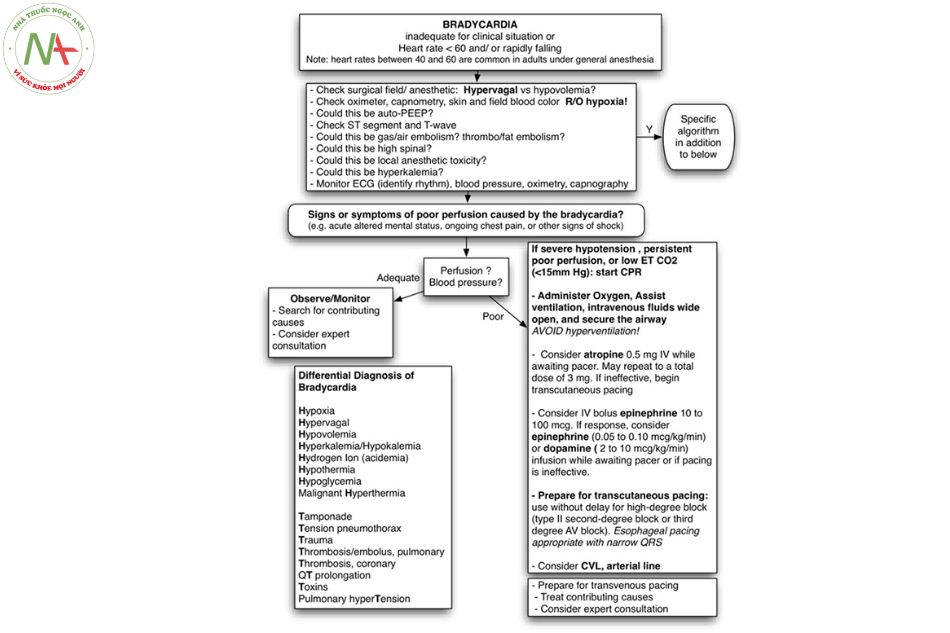
Cuối cùng, một phác đồ nhịp tim chậm được thiết kế trong gây mê được hiển thị bên dưới (Moitra 2012). Phác đồ này đạt mức trung gian giữa hai guidelines ở trên: các tùy chọn của nó bao gồm atropine hoặc bolus 10-100 microgam epinephrine.
Cơ sở lý luận của việc sử dụng epinephrine trong nhịp tim chậm dọa ngừng tim
Không có bất kỳ RCT nào so sánh giữa atropine và epinephrine trong việc điều trị nhịp tim chậm. Trong trường hợp không có bằng chứng như vậy, sau đây là lập luận để lựa chọn epinephrine.
1. Epinephrine có hiệu quả trên nhiều đối tượng bệnh nhân hơn
Atropine hoạt động bằng cách đầu độc/ức chế dây thần kinh phế vị, do đó loại bỏ các đầu vào phó giao cảm đến tim. Nó hoạt động hiệu quả đối với nhịp tim chậm qua trung gian phế vị (ví dụ: phản xạ phế vị, thuốc cholinergic). Tuy nhiên, nó không thành công đối với nhịp tim chậm gây ra bởi các cơ chế khác (ví dụ: block dưới nút AV). Nhìn chung, atropine chỉ có hiệu quả hoàn toàn ở 28% bệnh nhân nhịp tim chậm có triệu chứng (Brady 1999).

Không giống như atropine, epinephrine kích thích toàn bộ cơ tim (tâm nhĩ, nút SA, nút AV và tâm thất). Do đó, epinephrine có thể có hiệu quả trong nhiều loại nhịp tim chậm hơn so với atropine:
- Nhịp tim chậm đáp ứng với atropine do trương lực phó giao cảm quá mức nói chung vẫn có thể được điều trị bằng epinephrine.
- Nhịp tim chậm kháng trị với atropine có thể đáp ứng với epinephrine.
Vavetsi 2008 đánh giá bệnh nhân ngoại trú bị nhịp tim chậm về hiệu quả của atropine hoặc isoproterenol (một chất chủ vận beta có cơ chế hoạt động tương tự so với epinephrine). 47 bệnh nhân đáp ứng tốt với isoproterenol nhưng không đáp ứng với atropine, ngược lại không có bệnh nhân nào đáp ứng tốt với atropine nhưng không đáp ứng với isoproterenol. Điều này ủng hộ khái niệm rằng kích thích beta-adrenergic có hiệu quả trong nhiều loại nhịp tim chậm hơn so với atropine (Biểu đồ Venn ở trên).

dùng atropine trong một số loại nhịp tim chậm mà có thể đoán trước là sẽ thất bại.
Ở trên, bản in đẹp của guidelines AHA cho nhịp tim chậm ở người lớn khuyến cáo tránh dùng atropine trong một số loại nhịp tim chậm mà có thể đoán trước là sẽ thất bại. Tuy nhiên, đối với bệnh nhân nguy kịch dọa ngừng tim, không ai có thời gian để chẩn đoán chính xác cơ chế của rối loạn nhịp tim. Vì vậy, tốt nhất có thể là giảm độ phức tạp của nhiệm vụ và chỉ cần chuyển thẳng đến epinephrine (the Zosyn of bradydysrhythmias).
2. Epinephrine hỗ trợ huyết động tuyệt vời hơn
Bệnh nhân đang chết dần với nhịp tim chậm không thực sự chết vì nhịp tim chậm, mà là do sốc tim (cung lượng tim thấp). Atropine cung cấp cho những bệnh nhân này một nhịp tim được tăng lên, không có gì hơn. Epinephrine làm cho những bệnh nhân này tăng nhịp tim, tăng sức co bóp cơ tim, co thắt một số tĩnh mạch làm tăng tiền tải và co thắt một số động mạch. Do đó, ngay cả ở một bệnh nhân đáp ứng với atropine, epinephrine vẫn cung cấp hỗ trợ huyết động mạnh hơn nhiều.
Trong dọa ngừng tim, không có thời gian để bắt đầu thêm một số loại thuốc (trước tiên cho một ít atropine để cải thiện nhịp tim… sau đó thêm một ít norepinephrine để cải thiện huyết áp…). Một thuốc duy nhất là cần thiết để ổn định bệnh nhân. Một loại thuốc có khả năng cao nhất làm được điều đó là epinephrine.
3. Atropine có thể gây nhịp tim chậm
Atropine có những ảnh hưởng phức tạp đến nhịp tim:
- Ở liều thấp, atropine block các thụ thể M1 acetylcholine trong hạch phó giao cảm kiểm soát nút SA. Điều này làm giảm nhịp tim (Bernheim 2004).
- Ở liều cao hơn, atropine cũng block các thụ thể M2 acetylcholine trên chính cơ tim. Điều này ngăn chặn các hiệu ứng phó giao cảm trên tim, làm tăng nhịp tim.
Nên tránh dùng liều atropin dưới 0,5 mg, vì nồng độ atropin dưới liều điều trị có thể gây nhịp tim chậm. Ở liều cao hơn, tác dụng chủ đạo của atropine thường là làm tăng nhịp tim.
Liều < 0,5 miligam và tiêm chậm có liên quan đến nhịp tim chậm nghịch lý – Tintinalli’s Emergency Medicine 8th edition, page 125.
Ở những bệnh nhân bình thường, atropine liều 0,4-0,6 mg có thể gây chậm nhịp tim nhẹ thoáng qua khi nồng độ thuốc trong mô tăng lên (3). Điều này thường tồn tại trong thời gian ngắn và ít hậu quả. Tuy nhiên, việc phân phối thuốc thường bị chậm lại giữa các bệnh nhân đang ở trong tình trạng sốc tim. Do đó, có thể ở những bệnh nhân nhịp tim chậm dọa ngừng tim, giai đoạn nhịp tim chậm kịch phát này có thể kéo dài và có hại về mặt lâm sàng. Nhịp tim chậm do atropine cũng có thể gây ra nhiều vấn đề hơn ở những bệnh nhân béo phì hoặc sau ghép tim (Bernaheim 2004, Carron 2015).
Trong trường hợp không có các nghiên cứu RCT tiến cứu, không thể biết được sự liên quan lâm sàng của nhịp tim chậm do atropine đối với bệnh nhân ở giai đoạn dọa ngừng tim. Nếu những bệnh nhân này xấu đi sau khi dùng atropine, nó sẽ được đổ lỗi cho bệnh nền của họ (không phải là tác dụng phụ của atropine). Có thể có một số bệnh nhân bị tổn hại bởi atropine mà chúng tôi không nhận ra.
Liều epinephrine cho nhịp chậm dọa ngừng tim
Bắt đầu với 1 liều bolus
Liều epinephrine lý tưởng chưa được biết rõ, có khả năng phụ thuộc vào mức độ cận kề cái chết của bệnh nhân. Moitra 2012 khuyến cáo một liều 10-100 mcg epinephrine. Liều 20-40 mcg IV bolus có vẻ hợp lý đối với hầu hết bệnh nhân (4).
Cách tốt nhất để đạt được điều này là epinephrine liều push-dose, dung dịch epinephrine 10 mcg / ml có thể được pha chế như video dưới đây (Weingart 2015). 2-4 ml epinephrine liều push-dose sẽ cung cấp 20-40 mcg epinephrine bolus.
Một cách tiếp cận nhanh chóng là đẩy 1/2 ml epinephrine 100 mcg / ml (cardiac epinephrine). Nếu không có sẵn epinephrine push-dose, quá trình này có thể nhanh hơn vì không cần pha loãng. Đối với một bệnh nhân có nhịp tim giảm nhanh và sắp ngừng đập, đây có thể là một động tác hợp lý (5). Tuy nhiên, có nguy cơ dùng liều không chính xác.
Tiếp tục với truyền liên tục
Nếu bệnh nhân đáp ứng với một liều epinephrine, nên bắt đầu truyền epinephrine ngay lập tức. Truyền epinephrine ở tốc độ 2-10 mcg / phút thường được khuyến cáo cho nhịp tim chậm. Đối với nhịp chậm dọa ngừng tim, tốt nhất có thể bắt đầu ở 10 mcg / phút và sau đó giảm dần khi bệnh nhân ổn định. (6).
Khắc phục chứng sợ epinephrine (epinephrophobia)
Epinephrine yêu cầu sự lưu tâm. Nó dễ xảy ra sai sót về liều lượng, có thể gây nguy hiểm. Tuy nhiên, điều này sẽ không nên khiến chúng ta mắc chứng epinephrophobia: nỗi sợ hãi vô cớ đối với epinephrine, ngay cả trong những tình huống mà nó là thuốc cứu mạng (ví dụ: phản vệ).
Nhân viên hồi sức phải cảm thấy thoải mái với epinephrine ở nhiều dạng khác nhau (tiêm bắp, push-dose và truyền tĩnh mạch). Khi được dùng với liều lượng thích hợp, đây là một loại thuốc an toàn. Tuy nhiên, xin lưu ý, epinephrine tiêm trong tim không còn được khuyến khích (7):
Lược đồ tổng thể để hồi sức cho bệnh nhân nhịp chậm dọa ngừng tim
Một bệnh nhân bị nhịp chậm dọa ngừng tim có thể được cứu sống bằng thuốc (ví dụ: epinephrine) hoặc liệu pháp điện (ví dụ tạo nhịp qua da). Không thể đoán trước liệu pháp điều trị nào sẽ hiệu quả với bệnh nhân nào. Do đó, một chiến lược hợp lý là thử đồng thời cả hai loại điều trị (hình bên dưới).
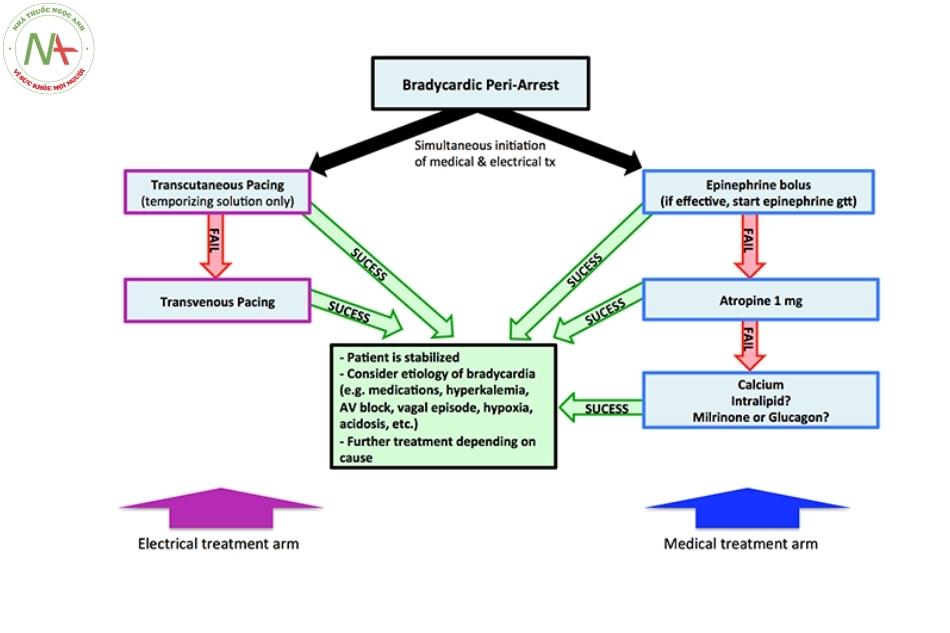
đồng thời cả hai loại điều trị
Việc sử dụng canxi cho nhịp tim chậm kháng trị đã được thảo luận trong một bài trước BRASH syndrome.
TÓM TẮT:
Có thể hữu ích khi phân biệt giữa bệnh nhân nhịp tim chậm ổn định, có triệu chứng với những bệnh nhân đang hấp hối do nhịp tim chậm (nhịp tim chậm dọa tử vong). Cách tiếp cận tốt nhất cho những tình huống này là khác nhau.
Epinephrine có thể tốt hơn đối với bệnh nhân nhịp tim chậm vì ba lý do:
- o (1) Nó hiệu quả trên nhiều loại nhịp tim chậm hơn.
- o (2) Nó hỗ trợ huyết động tuyệt vời hơn (chronotropy, inotropy, và vasoconstriction).
- o (3) Nó không gây nhịp tim chậm nghịch lý.
Liệu pháp điều trị ban đầu tốt nhất cho nhịp tim chậm có thể là epinephrine liều push-dose, sau đó là epinephrine truyền. Tuy nhiên, nó cũng không nên làm trì hoãn nỗ lực thực hiện đặt máy tạo nhịp.
Chú ý
1. Đây là một trường hợp tưởng tượng, nhưng nó dựa trên một tập hợp các trường hợp tương tự mà tôi đã gặp ở nhiều cơ sở khác nhau.
2. Cảm ơn Dr. Greg Adaka gần đây đã thúc đẩy việc sử dụng thuật ngữ dọa ngừng tim trên EM: RAP. Đây là một thuật ngữ tuyệt vời. Lần tới khi tôi gọi một chiếc bánh pizza, tôi sẽ yêu cầu nhà hàng làm nó STAT vì tôi đang ở trong tình trạng hạ đường huyết dọa ngừng tim.
3. Goodman & Gillman’s The Pharmacological Basis of Therapeutics, 12th edition, 2011, page 227. Đây dường như là cách giải thích phổ biến nhất cho nhịp tim chậm do atropine, mặc dù có nhiều giả thuyết tồn tại trong tài liệu. Một số trường hợp báo cáo cũng tồn tại atropine dường như gây ra block tim (e.g. Chin 2005, Maruyama 2003).
4. Người ta thường trích dẫn rằng thời gian bán hủy của epinephrine trong máu là 2-3 phút. Dựa trên thời gian bán thải này, liều lượng 20-40 mcg epinephrine sẽ tạo ra nồng độ tương tự so với nồng độ ở trạng thái ổn định thu được khi truyền liên tục 10 mcg / phút epinephrine. Tất nhiên, trên thực tế, liều lượng chính xác của epinephrine là liều lượng duy trì sự sống cho bệnh nhân của bạn..
5. Có lẽ tốt hơn nên đẩy epinephrine nhiều hơn một chút (ví dụ: 50-70 mcg epinephrine) và ngăn ngừa tình trạng ngừng tim hoàn toàn, hơn là để bệnh nhân ngừng tim (trong trường hợp đó, bạn sẽ đẩy toàn bộ lọ thuốc).
6. Tuy nhiên, tôi không nghĩ rằng thực sự có bất kỳ tốc độ truyền “tối đa” nào cho epinephrine. Nếu bệnh nhân đáp ứng với epinephrine liều push-dose nhưng không đáp ứng với liều 10 mcg/phút truyền liên tục, thì bạn có thể thử tăng liều lượng truyền cao hơn.
7. Tuy nhiên, thủ tục này không quá tệ. Trang web được đánh dấu trước. Nhóm thảo luận về các cách tiếp cận khác nhau và nhanh chóng đạt được sự đồng thuận. Tôi đã thấy một số code gần như không được tổ chức tốt. Tuy nhiên, sự dữ dội (rudeness) quá mức có thể không giúp ích được gì. Đây cũng là một mô tả hay về tình trạng kiệt sức sau hồi sức (postresuscitation exhaustion) khi John Travolta gục xuống sau đó.