Bệnh hô hấp
Liệu pháp khí dung ở bệnh nhân người lớn bị bệnh nặng: một tuyên bố đồng thuận về các chiến lược xử trí khí dung trong các chế độ hỗ trợ hô hấp khác nhau
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Bài viết “Liệu pháp khí dung ở bệnh nhân người lớn bị bệnh nặng: một tuyên bố đồng thuận về các chiến lược xử trí khí dung trong các chế độ hỗ trợ hô hấp khác nhau” tải bản pdf Tại đây.
Bản dịch của BS. Đặng Thanh Tuấn – BV Nhi Đồng 1.
Tóm tắt
Bối cảnh
Thực hành lâm sàng về cung cấp khí dung kết hợp với các thiết bị hỗ trợ hô hấp cho bệnh nhân người lớn bị bệnh nặng vẫn là một chủ đề gây tranh cãi do sự phức tạp của các tình huống lâm sàng và bằng chứng lâm sàng hạn chế.
Mục tiêu
Để đạt được sự đồng thuận trong việc hướng dẫn thực hành lâm sàng cung cấp khí dung ở những bệnh nhân được hỗ trợ hô hấp (xâm lấn và không xâm lấn) và xác định các lĩnh vực cho nghiên cứu trong tương lai.
Phương pháp
Một phương pháp Delphi đã sửa đổi đã được áp dụng để đạt được sự đồng thuận về các khía cạnh kỹ thuật của việc cung cấp khí dung cho bệnh nhân người lớn bị bệnh nặng đang nhận các hình thức hỗ trợ hô hấp khác nhau, bao gồm thở máy, thở máy không xâm lấn và ống thông mũi lưu lượng cao. Một cuộc tìm kiếm và xem xét kỹ lưỡng các tài liệu đã được tiến hành và 17 người quốc tế tham gia nghiên cứu đáng kể và xuất bản về liệu pháp khí dung, bao gồm một hội đồng đa chuyên môn đánh giá bằng chứng, xem xét, sửa đổi và bỏ phiếu cho các khuyến cáo để thiết lập sự đồng thuận này.
Kết quả
Chúng tôi trình bày một tài liệu toàn diện với 20 tuyên bố, xem xét bằng chứng, hiệu quả và độ an toàn của việc cung cấp thuốc dạng hít cho người lớn cần hỗ trợ hô hấp và cung cấp hướng dẫn cho nhân viên y tế. Hầu hết các khuyến cáo đều dựa trên các nghiên cứu trong phòng thí nghiệm hoặc thử nghiệm (bằng chứng cấp thấp), nhấn mạnh sự cần thiết của các thử nghiệm lâm sàng ngẫu nhiên. Hội thảo đã đi đến thống nhất sau 3 vòng phát phiếu điều tra ẩn danh và 2 cuộc họp trực tuyến.
Kết luận
Chúng tôi đưa ra sự đồng thuận của các chuyên gia đa quốc gia nhằm cung cấp hướng dẫn về các kỹ thuật cung cấp khí dung tối ưu cho bệnh nhân được hỗ trợ hô hấp trong các tình huống lâm sàng trong thế giới thực khác nhau.
Giới thiệu
Liệu pháp khí dung đã được sử dụng rộng rãi ở cả bệnh nhân nội trú và ngoại trú, do ưu điểm của nó là không xâm lấn, dễ sử dụng, khởi phát nhanh, liều thấp hơn và ít tác dụng phụ toàn thân hơn so với dùng đường toàn thân [1]. Không giống như hầu hết các bệnh nhân nhập viện, bệnh nhân trong đơn vị chăm sóc đặc biệt (ICU) thường cần hỗ trợ hô hấp, bao gồm liệu pháp oxy (lưu lượng thấp và cao) qua mặt nạ hoặc ống thông mũi và hỗ trợ thông khí, chẳng hạn như thở máy không xâm lấn (NIV) hoặc thở máy xâm lấn (MV)), để giúp họ thở và duy trì oxygen hóa. Trong hầu hết các trường hợp, để tránh làm gián đoạn quá trình cung cấp oxy và thông khí, khí dung y tế cần được sử dụng qua các thiết bị hỗ trợ hô hấp, chẳng hạn như ống thông mũi lưu lượng cao (HFNC), NIV và MV [2, 3]. Việc cung cấp khí dung y tế trực tiếp với các thiết bị này có thể là một thách thức do sự cản trở của lưu lượng và áp lực dương, trong khi việc cung cấp khí dung cho bệnh nhân điều trị bằng oxy lưu lượng thấp tương tự như bệnh nhân cấp cứu. Cho đến nay, không có sự kết hợp thuốc/thiết bị khí dung nào được các cơ quan quản lý phê duyệt cụ thể để sử dụng trực tuyến với các thiết bị hỗ trợ hô hấp, nghĩa là các loại thuốc dùng để hít trong quá trình hỗ trợ hô hấp không có nhãn mác kỹ thuật và thiếu hướng dẫn sử dụng của nhà sản xuất. Do đó, tài liệu đồng thuận này không đề cập đến vấn đề cung cấp các loại thuốc cụ thể.
Nghiên cứu đáng kể, từ băng ghế dự bị đến đầu giường, đã tập trung vào việc đánh giá hiệu quả của việc cung cấp khí dung thông qua MV, NIV và HFNC, đồng thời xác định các yếu tố ảnh hưởng đến việc cung cấp khí dung trong các môi trường này [2-6]. Hiệu quả cung cấp khí dung chủ yếu được đánh giá bằng các đáp ứng của cơ quan đích. Khí dung của thuốc giãn phế quản nhắm vào cây khí phế quản có thể được đánh giá bằng đáp ứng tức thời của nó, chẳng hạn như những thay đổi về sức cản đường thở, áp lực dương cuối kỳ thở ra hoặc độ giãn nở của phổi. Tuy nhiên, các loại thuốc khác có thời gian khởi phát lâu hơn, chẳng hạn như kháng sinh và steroid, là một thách thức, vì chúng đòi hỏi các kỹ thuật tối ưu để đạt được mức độ lắng đọng thuốc mong muốn trong nhu mô phổi và có thể khó đánh giá sự lắng đọng thuốc và đáp ứng của bệnh nhân [7, 8]. Các yếu tố ảnh hưởng đến việc cung cấp khí dung bao gồm đặc điểm của bệnh nhân, thông số hô hấp, mức độ nghiêm trọng của bệnh đường thở, đặc điểm của thiết bị khí dung, sự tích hợp của chúng với các thiết bị hỗ trợ hô hấp và giao diện của các thiết bị này với bệnh nhân, tính dễ sử dụng và sự thoải mái của bệnh nhân [1- 4, 9, 10]. Tài liệu đồng thuận hiện tại tập trung vào các điều kiện kỹ thuật cần thiết để tối ưu hóa việc cung cấp khí dung vào hệ hô hấp.
Thực hành lâm sàng của việc cung cấp khí dung kết hợp với các thiết bị hỗ trợ hô hấp cho bệnh nhân người lớn ICU rất khác nhau [11-15], với rất ít sự đồng thuận giữa các bác sĩ lâm sàng và các nhà khoa học về khí dung. Do đó, chúng tôi đã thực hiện tìm kiếm kỹ lưỡng và xem xét tài liệu về việc cung cấp khí dung cho bệnh nhân ICU người lớn nhận được các hình thức hỗ trợ hô hấp khác nhau. Chúng tôi đã mời một hội đồng quốc tế để xem xét bằng chứng và đưa ra khuyến cáo, với mục đích cung cấp hướng dẫn thực tế về việc cung cấp khí dung cho bệnh nhân ICU người lớn và xác định nhu cầu cho nghiên cứu trong tương lai.
Phương pháp
Công việc học thuật này do điều tra viên khởi xướng và không nhận được bất kỳ khoản tài trợ nào từ các tổ chức công cộng hoặc tư nhân. Một phương pháp Delphi đã được sửa đổi đã được áp dụng để đạt được sự đồng thuận về các khía cạnh của việc cung cấp khí dung cho bệnh nhân người lớn bị bệnh nặng đang nhận các hình thức hỗ trợ hô hấp khác nhau, bao gồm MV, NIV và HFNC.
Nhóm làm việc và hội thảo
Chúng tôi thành lập một nhóm làm việc chịu trách nhiệm thiết kế và thực hiện nghiên cứu, bao gồm tìm kiếm tài liệu, trích xuất và tóm tắt kết quả nghiên cứu, soạn thảo và sửa đổi các khuyến cáo, liên lạc với các thành viên tham gia hội thảo, tóm tắt điểm số và nhận xét cho ba vòng đánh giá và tổ chức các cuộc họp trực tuyến. Các tác giả đã có ít nhất ba ấn phẩm về nghiên cứu khí dung và chỉ số H > 10 được mời tham gia hội thảo và họ có nhiệm vụ đánh giá khuyến cáo dựa trên bằng chứng sẵn có, đề xuất tài liệu còn thiếu, cho điểm và nhận xét về các khuyến cáo, và sửa lại bản thảo. Thông tin chi tiết về những người tham gia hội thảo có thể được tìm thấy trong Tệp bổ sung 1: Phụ lục 1.
Tìm kiếm tài liệu và tạo đề xuất sơ bộ
Một tìm kiếm tài liệu đã được tiến hành từ cơ sở dữ liệu PubMed, Medline và Scopus từ ngày 1 tháng 1 năm 1990 đến ngày 1 tháng 9 năm 2021. Chiến lược tìm kiếm tài liệu chính bao gồm (khí dung* HOẶC nebuliz* HOẶC thuốc hít*) VÀ người lớn VÀ ((thở máy) HOẶC (thở máy không xâm lấn) HOẶC (ống thông mũi lưu lượng cao)). Chi tiết về chiến lược nghiên cứu có trong Tệp bổ sung 1: Phụ lục 2. Nhóm làm việc đã sàng lọc các nghiên cứu theo tiêu đề và tóm tắt, đồng thời xem xét các bản thảo đầy đủ có liên quan để chọn các nghiên cứu đưa vào bản đồng thuận. Các kết quả nghiên cứu được trích xuất và tóm tắt trong các bảng cho từng câu hỏi, với các khuyến cáo sơ bộ được tạo ra dựa trên những phát hiện này. Các khuyến cáo sơ bộ, cùng với các bảng tóm tắt và tài liệu tham khảo, đã được cung cấp cho các thành viên tham gia hội thảo, những người được mời nhập liệu và cung cấp các tài liệu tham khảo có liên quan nếu thiếu.
Các vòng và thể lệ bình chọn
Phương pháp Delphi đã sửa đổi (áp dụng quy tắc RAND) đã được sử dụng để đối chiếu quan điểm của các thành viên tham gia hội thảo trong 3 vòng bỏ phiếu. Thông tin chi tiết về các vòng và luật chơi có thể được tìm thấy trong Tệp bổ sung 1: Phụ lục 3. Trong quá trình xem xét các khuyến cáo, các thành viên tham gia hội thảo được yêu cầu ấn định điểm Likert từ 1-9 (rất không đồng thuận đến rất đồng thuận) cho từng khuyến cáo và đưa ra nhận xét dựa trên đánh giá về bằng chứng sẵn có và chuyên môn của họ. Sau mỗi vòng bỏ phiếu, nhóm làm việc đã sửa đổi các khuyến cáo dựa trên phản hồi của các thành viên tham gia hội thảo. Bản sửa đổi và báo cáo bao gồm cung cấp điểm số và bản tóm tắt các nhận xét ẩn danh đã được cung cấp cho các thành viên tham gia hội thảo trong vòng bỏ phiếu tiếp theo và họ được mời bỏ phiếu lại cho cả bản sửa đổi và các khuyến cáo không đạt được sự đồng thuận trong cuộc bỏ phiếu vòng trước. Cuối cùng, các thành viên tham gia thảo luận về các khuyến cáo cuối cùng và các bước tiếp theo cho quá trình viết thông qua các cuộc họp trực tuyến với sự tham gia của > 50% thành viên tham gia hội thảo1: Phụ lục 4-11.
Đăng ký thử nghiệm: Nghiên cứu đã được đăng ký trên Khung Khoa học Mở với mã định danh đối tượng kỹ thuật số đăng ký https:ZZosf.ioZj 8apu.
Mức độ đồng thuận và khuyến cáo
Sự đồng thuận hoàn hảo được định nghĩa là tất cả các thành viên tham gia hội thảo đạt điểm từ 7 đến 9 cho sự đồng thuận (hoặc 1 và 3 cho sự không đồng thuận), trong khi sự đồng thuận rất tốt được định nghĩa là > 80% số thành viên tham gia hội thảo cho điểm từ 7-9 đến 1-3 [16, 17]. Chỉ những khuyến cáo có sự đồng thuận hoàn hảo hoặc rất tốt mới được đưa vào khuyến cáo cuối cùng. Ngược lại, các kiến nghị không đạt được sự đồng thuận từ ba vòng đầu tiên và cuộc họp trực tuyến cuối cùng đã bị rút lại. Nhóm viết bao gồm các thành viên hội đồng và nhóm làm việc đã soạn thảo sự đồng thuận, với sự chuyển giao cho toàn hội đồng để sửa đổi và phê duyệt bản thảo cuối cùng.
=> Xem thêm: Hiểu về thông khí cho trẻ em trong môi trường phẫu thuật.
Kết quả
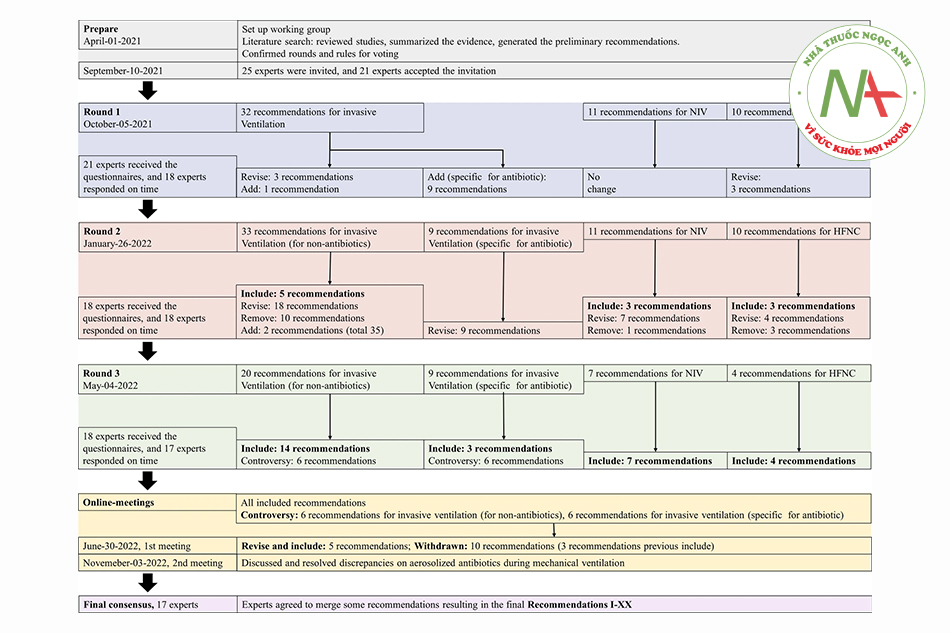
Việc tìm kiếm và đánh giá tài liệu được tiến hành từ ngày 1 tháng 4 năm 2021 đến ngày 10 tháng 9 năm 2021. 25 nhà nghiên cứu đáp ứng các tiêu chí đưa vào và 21 người đã chấp nhận lời mời, trong đó 18 thành viên tham gia hội thảo đã hoàn thành việc chấm điểm và nhận xét trong vòng đánh giá đầu tiên, và vòng đánh giá thứ hai, trong khi 17 thành viên tham gia hội thảo đã hoàn thành vòng đánh giá thứ ba. Hai cuộc họp trực tuyến đã được tổ chức với sự tham dự của 10 và 13 thành viên tham luận tương ứng. Trong số 17 thành viên tham gia hội thảo, 4 (22%) là nữ. Chỉ số H trung bình của bảng là 31 (21-60), đại diện cho các bác sĩ chuyên khoa phổi, bác sĩ chuyên khoa hồi sức tích cực, bác sĩ gây mê, bác sĩ vật lý trị liệu và bác sĩ chăm sóc hô hấp từ Bắc và Nam Mỹ, Châu u và Châu Á.
Trong tìm kiếm tài liệu, 3.342 bài báo đã được sàng lọc và 102 toàn văn đã được xem xét. Sau vòng đánh giá đầu tiên, các thành viên tham gia hội thảo đã cung cấp thêm 18 bài báo có liên quan (Hình 1). Tổng cộng, 120 nghiên cứu đã được tóm tắt trong các bảng bằng chứng về việc phun khí dung thông qua các hình thức hỗ trợ hô hấp khác nhau (danh sách chi tiết có trong Tệp bổ sung 1: Phụ lục 2). Trong vòng xem xét đầu tiên, 53 khuyến cáo đã được cung cấp cho hội thảo. Cuối cùng, các thành viên tham gia hội thảo đã đồng thuận hợp nhất một số khuyến cáo, đỉnh điểm là các khuyến cáo I-XX, tất cả đều đạt tỷ lệ đồng thuận > 80%. Thông tin chi tiết về từng vòng thảo luận có trong Hình 2 và Bảng 1, và các khuyến cáo được minh họa trong Hình 3. Các khuyến cáo bao gồm chỉ dẫn về nguồn dữ liệu, bao gồm nghiên cứu trong phòng thí nghiệm (IV, in vitro), nghiên cứu lâm sàng (CS, clinical studies) và nghiên cứu trên động vật (AS, animal studies).
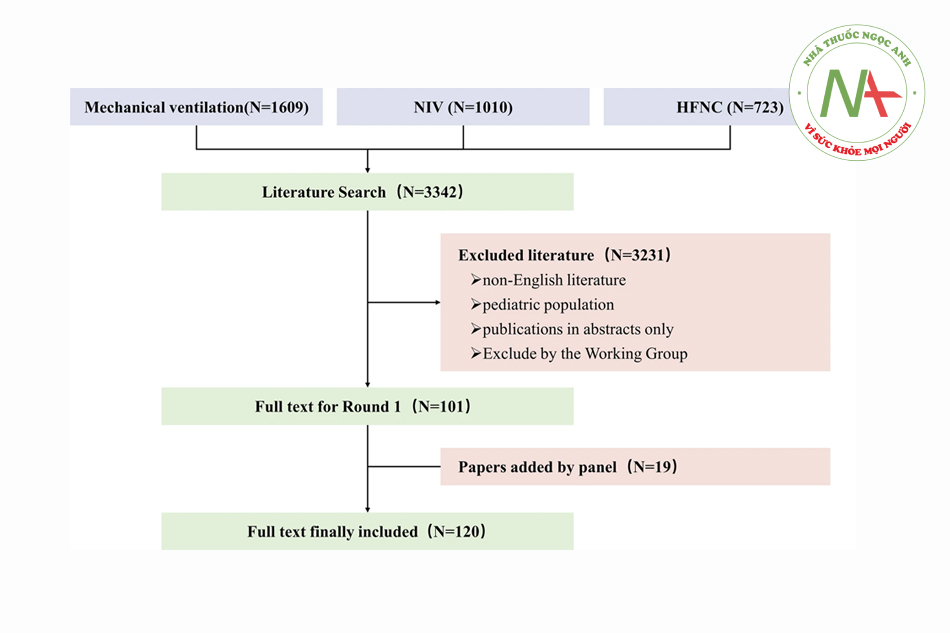
Bảng 1. Danh sách khuyến cáo
| Đánh số | Khuyến cáo | Vòng 1 | Vòng 2 | Vòng 3 | Họp trực tuyến lần 1 và lần 2 | Mức độ đồng thuận và khuyến cáo | Kết quả cuối cùng |
| 1-1.1 | Trong quá trình thông khí xâm lấn, VMN cung cấp khí dung hiệu quả hơn so với JN liên tục, không ảnh hưởng đến lưu lượng hoặc nồng độ oxy hít vào. VMN được ưa thích hơn JN liên tục | NC | Ôn lại | Bao gồm | Bao gồm | Đồng thuận rất tốt, khuyến cáo mạnh | Khuyến cáo I:
Trong quá trình thở máy, VMN hoặc pMDI có buồng đệm được khuyến cáo để cung cấp khí dung, không có sự ưu tiên giữa các thiết bị. Việc sử dụng JN liên tục nội tuyến dẫn đến những thay đổi về thể tích khí lưu thông, kiểu dòng khí hít vào và nồng độ oxy hít vào, đồng thời hiệu quả cung cấp khí dung thấp, do đó, JN liên tục không được ưa thích để cung cấp khí dung trong bối cảnh này
|
| 1-1.2 | Trong quá trình thông khí dao động tần số cao, VMN cung cấp khí dung hiệu quả hơn so với JN liên tục, không ảnh hưởng đến lưu lượng hoặc nồng độ oxy hít vào. Khi khả dụng, VMN được khuyến cáo thay vì JN liên tục | NC | Rút lại | Rút lại | Rút lại | NA | |
| 1-1.3 | Dựa trên sự thay đổi của liều hít được báo cáo và thiếu kết quả lâm sàng rõ ràng, không có khuyến cáo nào về pMDI và buồng đệm so với VMN | NC | Ôn lại | Bao gồm | Bao gồm | Đồng thuận rất tốt, khuyến cáo mạnh | |
| 1-1.4 | Khi được đặt gần máy thở, VMN hiệu quả hơn trong việc cung cấp khí dung so với máy phun khí dung siêu âm. Khi máy phun khí dung được đặt ở nhánh hít vào trước ống chữ Y, VMN hiệu quả như máy phun khí dung siêu âm trong việc cung cấp khí dung | Ôn lại | Rút lại | Rút lại | Rút lại | NA | |
| 1-1.5 | Trong quá trình thông khí dao động tần số cao với bộ phun khí dung được đặt giữa ống chữ Y và ống nội khí quản, VMN cung cấp khí dung hiệu quả hơn so với máy phun khí dung siêu âm. Khi có sẵn, VMN được khuyên dùng trên máy phun khí dung siêu âm | NC | Rút lại | Rút lại | Rút lại | NA | |
| 1-1.6 | Khi được đặt ở nhánh hít vào trước ống chữ Y, pMDI có buồng đệm hiệu quả hơn trong việc cung cấp khí dung so với JN liên tục, không ảnh hưởng đến lưu lượng hoặc nồng độ oxy hít vào. Khi có sẵn, pMDI với buồng đệm được kích hoạt khi bắt đầu thì hít vào được khuyến cáo trên JN liên tục | NC | Ôn lại | Bao gồm | Bao gồm | Đồng thuận rất tốt, khuyến cáo mạnh | |
| 1-1.7 | Khi được đặt cách ống chữ Y 12-15 cm ở nhánh hít vào, máy phun khí dung siêu âm hiệu quả hơn trong việc cung cấp | NC | Rút lại | Rút lại | Rút lại | NA | Khuyến cáo II: Khi sử dụng VMN hoặc JN trong quá trình thông khí xâm lấn với lưu lượng lệch, nên đặt máy phun khí |
| khí dung so với JN liên tục, không ảnh hưởng đến lưu lượng hoặc nồng độ oxy hít vào. Khi có sẵn, nên sử dụng máy phun khí dung siêu âm qua JN liên tục | dung ở nhánh hít vào, cách xa ống chữ Y và về phía máy thở
|
||||||
| 1-1.8 | Khi VMN được sử dụng trong quá trình thông khí xâm lấn với lưu lượng lệch, nên đặt gần máy thở | Ôn lại | Ôn lại | Tranh cãi | Sửa đổi và bao gồm | Đồng thuận rất tốt, khuyến cáo mạnh | |
| 1-1.9 | Khi JN được sử dụng trong quá trình thông khí xâm lấn, nên đặt gần máy thở | NC | Ôn lại | Tranh cãi | Sửa đổi và bao gồm | Đồng thuận rất tốt, khuyến cáo mạnh | |
| 1-1.10 | Khi máy khí dung siêu âm được sử dụng trong quá trình thông khí xâm lấn không có lưu lượng lệch, nên đặt cách ống chữ Y 15 cm ở nhánh hít vào; Với lưu lượng lệch, máy phun khí dung siêu âm được khuyến cáo đặt gần máy thở | NC | Rút lại | Rút lại | Rút lại | NA | |
| 1-1.11 | Khi máy phun khí dung siêu âm được đặt ở nhánh hít vào trước ống chữ Y, nên thêm một buồng đệm | NC | Rút lại | Rút lại | Rút lại | NA | |
| 1-1.12 | Khi pMDI được sử dụng trong quá trình thông khí xâm lấn, nên sử dụng với buồng đệm có thể tích > 150 mL | NC | Ôn lại | Bao gồm | Bao gồm | Đồng thuận hoàn hảo, khuyến cáo mạnh | Khuyến cáo III: Khi pMDI được sử dụng trong quá trình thông khí xâm lấn, nên sử dụng pMDI cùng với buồng đệm có thể tích > 150 mL và được đặt nhánh hít vào trước ống chữ Y. pMDI được khuyến cáo kích hoạt khi bắt đầu luồng hít vào từ máy thở
|
| 1-1.13 | Trong quá trình thông khí xâm lấn, nên đặt pMDI và buồng đệm vào nhánh hít vào trước ống chữ Y | NC | Ôn lại | Bao gồm | Bao gồm | Đồng thuận hoàn hảo, khuyến cáo mạnh | |
| 1-1.14 | Trong quá trình thông khí dao động tần số cao, nên đặt máy phun khí dung giữa ống chữ Y và ống nội khí quản | NC | Rút lại | Rút lại | Rút lại | NA | |
| 1-1.15 | Hiệu quả của việc cung cấp khí dung trong bộ dây máy thở khô cao hơn so với trong bộ dây máy thở làm ẩm. Xem xét các tác hại tiềm tàng của khí khô đối với đường thở của bệnh nhân và thời gian cần thiết để máy tạo độ ẩm và các bộ dây giảm nhiệt, không nên tắt máy tạo độ ẩm cho liệu pháp khí dung thông thường | NC | Ôn lại | tranh cãi | Sửa đổi và bao gồm | Đồng thuận rất tốt, khuyến cáo mạnh | Khuyến cáo IV: Đối với những bệnh nhân sử dụng máy tạo độ ẩm được sưởi ấm tích cực, không nên tắt máy tạo độ ẩm cho liệu pháp khí dung thông thường; đối với những bệnh nhân sử dụng bộ trao đổi nhiệt- ẩm, nên tháo hoặc bỏ qua bộ trao đổi nhiệt-ẩm đối với liệu pháp khí dung
|
| 1-1.16 | Khi thiết bị khí dung được đặt ở nhánh hít vào, nên tháo hoặc bỏ qua bộ trao đổi nhiệt độ ẩm | NC | Bao gồm | Bao gồm | Bao gồm | Đồng thuận hoàn hảo, khuyến cáo mạnh | |
| 1-1.17 | Ở những bệnh nhân thở máy, sử dụng JN liên tục có nghĩa là | NC | Ôn lại | Bao gồm | Bao gồm | Đồng thuận rất |
| bổ sung khí nén độc lập với máy thở. Anh hưởng đến thể tích khí lưu thông, FiO2, v.v. khiến cho phương pháp này không thể chấp nhận được. Việc bù theo kinh nghiệm trên cài đặt máy thở có thể nguy hiểm và nên tránh. Nếu không có sẵn JN đồng bộ hóa thì hít vào tích hợp, việc sử dụng JN liên tục ở bệnh nhân thở máy không được khuyến cáo | tốt, khuyến cáo mạnh | ||||||
| 1-1.18 | Anh hưởng của JN được kích hoạt bằng hơi thở tích hợp trên máy thở đối với chức năng của máy thở và hiệu quả cung cấp khí dung khác nhau giữa các máy thở | NC | Rút lại | Rút lại | Rút lại | NA | |
| 1-1.19 | Bình xịt định liều nên được mồi, lắc, khởi động khi bắt đầu hít vào, với thời gian tối thiểu là 15 giây giữa các lần hít | NC | Bao gồm | Bao gồm | Bao gồm | Đồng thuận rất tốt, khuyến cáo mạnh | |
| 1
1.20.1 |
Đối với máy phun khí dung phản lực hoặc siêu âm có thể tích còn lại > 0,5 mL, hiệu quả cung cấp khí dung được cải thiện với thể tích nạp cao hơn, nhưng việc thay đổi thể tích nạp cho mục đích duy nhất là cải thiện hiệu quả cung cấp khí dung không được khuyến cáo đối với thuốc dạng hít được FDA chấp thuận | Ôn lại | Ôn lại | Tranh cãi | Sửa đổi và bao gồm | Đồng thuận rất tốt, khuyến cáo mạnh | Khuyến cáo V: Khi sử dụng máy phun khí dung, không nên thay đổi thể tích nạp hoặc thể tích chất pha loãng cho mục đích duy nhất là cải thiện hiệu quả cung cấp khí dung |
| 1
1.20.2 |
Không nên tăng thể tích chất pha loãng trong VMN để cải thiện hiệu quả cung cấp khí dung | Thêm vào | Ôn lại | Bao gồm | Bao gồm | Đồng thuận hoàn hảo, khuyến cáo mạnh | |
| 1
1.20.3 |
Đối với các công thức nhớt, nên tăng thể tích chất pha loãng trong VMN để cải thiện hiệu quả cung cấp khí dung | NC | Thêm vào | Tranh cãi | Rút lại | NA | |
| 1-1.21 | Hiệu quả cung cấp khí dung khác nhau giữa ống nội khí quản và ống mở khí quản. Không nên thay đổi ống cho mục đích duy nhất là cải thiện hiệu quả cung cấp khí dung | NC | Bao gồm | Bao gồm | Bao gồm | Đồng thuận hoàn hảo, khuyến cáo mạnh | Khuyến cáo VI: Không nên thay đổi ống nội khí quản hoặc ống mở khí quản để tăng đường kính trong của đường thở với mục đích duy nhất là cải thiện hiệu quả cung cấp khí dung |
| 1-1.22 | Hiệu quả cung cấp khí dung cao hơn với kích thước ống nội khí quản lớn, nhưng không nên thay đổi ống nội khí quản cho mục đích duy nhất là cải thiện hiệu quả cung cấp khí dung | NC | Bao gồm | Bao gồm | Bao gồm | Đồng thuận hoàn hảo, khuyến cáo mạnh | |
| 1-1.23 | Khi heliox được sử dụng để thông khí xâm lấn, hiệu quả cung cấp khí dung có thể được | NC | Bao gồm | Bao gồm | Bao gồm | Đồng thuận rất tốt, | Khuyến cáo VII: Không nên bổ sung heliox với mục đích |
| cải thiện. Tuy nhiên, không nên thêm heliox với mục đích duy nhất là cải thiện hiệu quả cung cấp khí dung | khuyến cáo mạnh | duy nhất là cải thiện hiệu quả cung cấp khí dung | |||||
| 1-1,24 | Khi heliox được thay thế bằng oxy để đẩy JN liên tục ở cùng một lưu lượng, sản lượng máy phun khí dung sẽ giảm. Nếu điều khiển máy phun khí dung với heliox, nên đặt ở mức 15 L/phút | NC | Ôn lại | Tranh cãi | Sửa đổi và bao gồm | Đồng thuận rất tốt, khuyến cáo mạnh | |
| 1-1.25 | Không nên thay đổi chế độ máy thở với mục đích duy nhất là cải thiện hiệu quả cung cấp khí dung | NC | Ôn lại | Bao gồm | Bao gồm | Đồng thuận rất tốt, khuyến cáo mạnh | Khuyến cáo IX: Không nên thay đổi chế độ máy thở và cài đặt thông số cho mục đích duy nhất là cải thiện hiệu quả cung cấp khí dung trong quá trình phun khí dung định kỳ trong thông khí xâm lấn |
| 1-1.26 | Khi ống hít định liều được sử dụng trong quá trình thở máy xâm lấn, không có khuyến cáo nào về kích hoạt lưu lượng so với kích hoạt áp lực chỉ để cung cấp khí dung | NC | Rút lại | Rút lại | Rút lại | NA | |
| 1-1.27 | Không nên thay đổi thể tích khí lưu thông và tần số hô hấp vì mục đích duy nhất là cải thiện hiệu quả cung cấp khí dung | NC | Ôn lại | Bao gồm | Bao gồm | Đồng thuận rất tốt, khuyến cáo mạnh | |
| 1-1.28 | Không khuyến cáo tăng thời gian hít vào và giảm lưu lượng hít vào chỉ để cung cấp khí dung | NC | Ôn lại | Bao gồm | Bao gồm | Đồng thuận rất tốt, khuyến cáo mạnh | |
| 1-1.29 | Không nên thay đổi các kiểu lưu lượng hít vào chỉ để cung cấp khí dung | NC | Ôn lại | Bao gồm | Bao gồm | Đồng thuận rất tốt, khuyến cáo mạnh | |
| 1-1.30 | Không nên áp dụng tạm dừng cuối thì hít vào khi pMDI được sử dụng trong quá trình thở máy xâm lấn | NC | Ôn lại | Bao gồm | Bao gồm | Đồng thuận rất tốt, khuyến cáo mạnh | |
| 1-1.31 | Không nên thay đổi áp lực dương cuối thì thở ra (PEEP) vì mục đích duy nhất là cải thiện hiệu quả cung cấp khí dung | NC | Ôn lại | Bao gồm | Bao gồm | Đồng thuận rất tốt, khuyến cáo mạnh | |
| 1-1,32 | Với máy phun khí dung được đặt gần bệnh nhân, lưu lượng lệch cao hơn có liên quan đến hiệu quả cung cấp khí dung thấp hơn. Với máy phun khí dung được đặt gần máy thở, việc thêm lưu lượng lệch lên tới 5 L/phút sẽ cải thiện khả năng cung cấp. Nên đặt lưu lượng lệch lên tới 5 L/phút khi máy phun khí dung được đặt gần máy thở | NC | Rút lại | Rút lại | Rút lại | NA |
| 1-1.33 | Đặt một bộ lọc trên nhánh thở ra làm giảm khí dung bay hơi và bảo vệ các cảm biến thở ra. Nên sử dụng bộ lọc thở ra với những thay đổi thường xuyên | NC | Thêm vào | Bao gồm | Bao gồm | Đồng thuận rất tốt, khuyến cáo mạnh | Khuyến cáo VIII: Đặt bộ lọc ở nhánh thở ra giúp giảm khí dung bay hơi và bảo vệ các cảm biến thở ra của máy thở. Nên sử dụng bộ lọc thở ra với các thay đổi thường xuyên (hàng ngày hoặc thường xuyên hơn dựa trên khí dung được sử dụng và ảnh hưởng đến sức cản của bộ lọc) |
| 1-2.1 | Đối với thuốc kháng sinh hoặc các loại thuốc đắt tiền khác, nên chuyển sang chế độ khô ngay trước khi phun khí dung | Thêm vào | Ôn lại | Tranh cãi | Rút lại | NA | Không có sự đồng thuận |
| 1-2.2 | Khi cung cấp kháng sinh dạng hít cho bệnh nhân thở máy xâm lấn, các chế độ máy thở tự thở có thể làm giảm hiệu quả cung cấp khí dung, do đó nên tránh thở tự nhiên và ưu tiên sử dụng chế độ kiểm soát thể tích, đồng thời đánh giá tỷ lệ lợi ích/nguy cơ tổng thể, đặc biệt liên quan đến an thần | Thêm vào | Ôn lại | Bao gồm | Rút lại | NA | |
| 1-2.3 | Khi cung cấp kháng sinh dạng hít cho bệnh nhân thở máy xâm lấn, nên đặt thể tích khí lưu thông là 8 mL/kg trọng lượng cơ thể dự đoán của bệnh nhân và bác sĩ lâm sàng phải cân nhắc tỷ lệ lợi ích/nguy cơ của việc tăng thể tích khí lưu thông để cải thiện việc cung cấp khí dung với nguy cơ thể tích khí lưu thông cao | Thêm vào | Ôn lại | Bao gồm | Rút lại | NA | |
| 1-2.4 | Khi cung cấp kháng sinh dạng hít cho bệnh nhân thở máy xâm lấn, nên giữ nhịp thở ở mức 12-15 lần/phút | Thêm vào | Ôn lại | Tranh cãi | Rút lại | NA | |
| 1-2.5 | Khi cung cấp kháng sinh dạng hít cho bệnh nhân thở máy xâm lấn, nên giữ lưu lượng hít vào dưới 40L/phút | Thêm vào | Ôn lại | Bao gồm | Rút lại | NA | |
| 1-2.6 | Khi cung cấp kháng sinh dạng hít cho bệnh nhân thở máy xâm lấn, nên sử dụng tỷ lệ hít vào và thở ra là 50% | Thêm vào | Ôn lại | Tranh cãi | Rút lại | NA | |
| 1-2.7 | Khi cung cấp kháng sinh dạng hít cho bệnh nhân thở máy xâm lấn, nên sử dụng lưu lượng hít vào liên tục | Thêm vào | Ôn lại | Tranh cãi | Rút lại | NA | |
| 1-2.8 | Khi cung cấp kháng sinh dạng hít cho bệnh nhân thở máy xâm lấn, nên đặt mức tạm dừng cuối thì hít vào ở mức 20% | Thêm vào | Ôn lại | Tranh cãi | Rút lại | NA | |
| 1-2.9 | Khi cung cấp thuốc kháng sinh dạng hít cho bệnh nhân thở máy xâm lấn, nên đặt áp lực dương cuối thì thở ra (PEEP) ở mức 5-10 cmH2O | Thêm vào | Ôn lại | Tranh cãi | Rút lại | NA |
| 2.1 | Đặt máy phun khí dung trực tiếp với NIV có hiệu quả cung cấp khí dung tương tự hoặc cao hơn so với sử dụng máy phun khí dung với mặt nạ hoặc ống ngậm. Việc gián đoạn hoặc ngừng NIV để sử dụng khí dung qua mặt nạ hoặc ống ngậm là không cần thiết và không được khuyến cáo | NC | Ôn lại | Bao gồm | Bao gồm | Đồng thuận rất tốt, khuyến cáo mạnh | Khuyến cáo X: Đặt máy phun khí dung nội tuyến với NIV có hiệu quả cung cấp khí dung tương tự hoặc cao hơn so với sử dụng máy phun khí dung với mặt nạ hoặc ống ngậm. Không nên làm gián đoạn hoặc ngừng NIV để sử dụng khí dung qua mặt nạ hoặc ống ngậm |
| 2.2 | Trong quá trình NIV sử dụng bộ dây 1 nhánh, nên đặt pMDI có buồng đệm giữa van thở ra và mặt nạ, với sự khởi động khi bắt đầu hít vào. Không có khuyến cáo về hướng đặt (về phía hoặc xa bệnh nhân) của buồng đệm | NC | Bao gồm | Bao gồm | Bao gồm | Đồng thuận rất tốt, khuyến cáo mạnh | Khuyến cáo XI: Trong khi thực hiện NIV, nên đặt một ống hít định liều có áp lực với một buồng đệm giữa van thở ra và mặt nạ, nên sử dụng kích hoạt khi bắt đầu hít vào |
| 2.3 | Khi đặt máy phun khí dung liên tục cùng hàng với NIV, VMN hiệu quả hơn trong việc cung cấp khí dung so với JN, không ảnh hưởng đến lưu lượng hoặc nồng độ oxy hít vào. Khi khả dụng, VMN được khuyến cáo hơn JN | NC | Ôn lại | Bao gồm | Bao gồm | Đồng thuận hoàn hảo, khuyến cáo mạnh | Khuyến cáo XII: Trong quá trình NIV sử dụng bộ dây 1 nhánh, nên đặt máy phun khí dung liên tục giữa van thở ra và mặt nạ. Khi khả dụng, VMN được ưu tiên hơn JN |
| 2.4 | Trong quá trình NIV sử dụng bộ dây 1 nhánh, nên đặt máy phun khí dung liên tục giữa van thở ra và mặt nạ | NC | Bao gồm | Bao gồm | Bao gồm | Đồng thuận rất tốt, khuyến cáo mạnh | |
| 2.5 | Trong quá trình NIV sử dụng bộ dây 1 nhánh, với máy phun khí dung liên tục được đặt giữa mặt nạ và van thở ra, không có khuyến cáo nào về loại van thở ra | NC | Rút lại | Rút lại | Rút lại | NA | |
| 2.6 | Trong quá trình cung cấp khí dung qua NIV, không nên tắt máy tạo độ ẩm | NC | Bao gồm | Bao gồm | Bao gồm | Đồng thuận rất tốt, khuyến cáo mạnh | Khuyến cáo XIV: Trong quá trình cung cấp khí dung qua NIV, không nên tắt máy tạo độ ẩm |
| 2.7 | Hiệu quả cung cấp khí dung ít bị ảnh hưởng bởi thể tích nạp trong VMN hơn so với JN liên tục. Đối với các JN liên tục, độ pha loãng nhiều hơn có liên quan đến việc cung cấp khí dung nhiều hơn. Không nên tăng thể tích nạp cho mục đích duy nhất để cải thiện hiệu quả cung cấp khí dung | NC | Ôn lại | Bao gồm | Bao gồm | Đồng thuận rất tốt, khuyến cáo mạnh | Khuyến cáo XV: Khi sử dụng máy phun khí dung liên tục trong NIV, không nên tăng thể tích nạp cho mục đích duy nhất là cải thiện hiệu quả cung cấp khí dung |
| 2.8 | Hiệu quả cung cấp khí dung là tương tự giữa CPAP và NIV, không nên thay đổi chế độ cho mục đích duy nhất là tăng cung cấp khí dung | NC | Ôn lại | Bao gồm | Bao gồm | Đồng thuận hoàn hảo, khuyến cáo mạnh | Khuyến cáo XVI: Trong quá trình cung cấp khí dung qua NIV, không nên thay đổi chế độ hoặc thông số cho mục đích duy nhất để cải thiện hiệu quả cung cấp khí dung |
| 2.9 | Khi máy phun khí dung liên tục được đặt giữa mặt nạ và van thở ra trong quá trình NI V với | NC | Ôn lại | Bao gồm | Bao gồm | Đồng thuận rất tốt, |
| bộ dây 1 nhánh duy nhất, hiệu quả cung cấp khí dung tăng lên khi IPAP tăng hoặc EPAP giảm. Không nên thay đổi các tham số cho mục đích duy nhất để cải thiện hiệu quả cung cấp khí dung | khuyến cáo mạnh | ||||||
| 2.10 | Khi một máy phun khí dung liên tục được đặt nội tuyến với NIV, hiệu quả cung cấp khí dung với mặt nạ không có lỗ thông hơi cao hơn so với mặt nạ có lỗ thông hơi. Không nên sử dụng khí dung với mặt nạ có lỗ thông hơi | NC | Ôn lại | Bao gồm | Bao gồm | Đồng thuận hoàn hảo, khuyến cáo mạnh | Khuyến cáo XIII: Khi máy phun khí dung liên tục được đặt trên bộ dây với NIV, việc sử dụng khí dung với mặt nạ không có lỗ thông hơi được ưu tiên hơn là mặt nạ có lỗ thông hơi. Khi sử dụng mặt nạ không có lỗ thông hơi, không có khuyến cáo nào về việc sử dụng bộ dây 1 nhánh so với hai nhánh để cung cấp khí dung |
| 2.11 | Khi sử dụng mặt nạ không có lỗ thông hơi trong NIV, hiệu quả cung cấp khí dung với vị trí tối ưu là tương tự với bộ dây 1 nhánh và 2 nhánh. Không có khuyến cáo nào về việc sử dụng bộ dây 1 nhánh so với hai nhánh để cung cấp khí dung | NC | Ôn lại | Bao gồm | Bao gồm | Đồng thuận hoàn hảo, khuyến cáo mạnh | |
| 3.1 | Hiệu quả cung cấp khí dung với máy phun khí dung qua HFNC ở lưu lượng < 35 L/phút tương tự như với máy phun khí dung và mặt nạ hoặc ống ngậm. Không nên ngừng điều trị HFNC để sử dụng máy phun khí dung với mặt nạ hoặc ống ngậm | Ôn lại | Ôn lại | Bao gồm | Bao gồm | Đồng thuận rất tốt, khuyến cáo mạnh | Khuyến cáo XVII: Hiệu quả cung cấp khí dung với máy phun khí dung qua HFNC tương tự như với máy phun khí dung và mặt nạ hoặc ống ngậm. Không nên ngừng điều trị HFNC để sử dụng máy phun khí dung với mặt nạ hoặc ống ngậm. Nên tránh đặt máy phun khí dung với mặt nạ hoặc ống ngậm đồng thời với điều trị HFNC |
| 3.2 | Không nên đặt máy phun khí dung với mặt nạ hoặc ống ngậm cho bệnh nhân đang điều trị HFNC đồng thời | NC | Bao gồm | Bao gồm | Bao gồm | Đồng thuận rất tốt, khuyến cáo mạnh | |
| 3.3 | Trong quá trình cung cấp khí dung qua HFNC, VMN hiệu quả hơn trong việc cung cấp khí dung so với JN, không ảnh hưởng đến lưu lượng hoặc nồng độ oxy hít vào. VMN được khuyên dùng để cung cấp khí dung qua mũi | NC | Bao gồm | Bao gồm | Bao gồm | Đồng thuận rất tốt, khuyến cáo mạnh | Khuyến cáo XVIII: Trong quá trình cung cấp khí dung qua
HFNC, VMN được ưu tiên hơn JN. Nên đặt máy phun khí dung ở đầu vào của máy tạo độ ẩm |
| 3.4 | Nên đặt máy phun khí dung ở đầu vào của máy tạo độ ẩm với lưu lượng HFNC > 10 L/phút | Ôn lại | Ôn lại | Bao gồm | Bao gồm | Đồng thuận hoàn hảo, khuyến cáo mạnh | |
| 3.5 | Khi pMDI được đặt trực tuyến với HFNC, nên sử dụng với buồng đệm và đặt gần ống thông mũi với luồng khí dung hướng về phía bệnh nhân | NC | Ôn lại | Bao gồm | Bao gồm | Đồng thuận rất tốt, khuyến cáo mạnh | Khuyến cáo XIX: Khi pMDI được đặt trực tuyến với HFNC, nên sử dụng với buồng đệm và đặt gần ống thông mũi với chùm khí dung hướng về phía bệnh nhân |
| 3.6 | Để tối ưu hóa việc cung cấp khí dung qua HFNC, lưu lượng khí nên được chuẩn độ dưới lưu | NC | Rút lại | Rút lại | Rút lại | NA |
| lượng hít vào tối đa của bệnh nhân nếu dung nạp được | |||||||
| 3.7 | Không nên sử dụng heliox qua HFNC cho mục đích duy nhất là cải thiện việc cung cấp khí dung | NC | Ôn lại | Bao gồm | Bao gồm | Đồng thuận hoàn hảo, khuyến cáo mạnh | Phụ lục 10 |
| 3.8 | Sử dụng khí khô để cung cấp khí dung qua HFNC đã được chứng minh là cải thiện hiệu quả cung cấp khí dung, tuy nhiên, xét đến sự khó chịu và tác hại tiềm ẩn, việc sử dụng thường xuyên khí khô để cung cấp khí dung qua HFNC không được khuyến cáo | NC | Bao gồm | Bao gồm | Bao gồm | Đồng thuận rất tốt, khuyến cáo mạnh | Khuyến cáo XX: Trong quá trình cung cấp khí dung qua HFNC, không nên tắt máy tạo độ ẩm |
| 3.9 | Khi lưu lượng khí vượt quá lưu lượng hít vào của bệnh nhân, thở bằng miệng sẽ làm giảm liều lượng hít vào. Không nên ngừng khí dung qua HFNC cho bệnh nhân thở bằng miệng | NC | Rút lại | Rút lại | Rút lại | NA | |
| 3.10 | Để cung cấp khí dung qua mũi, Optiflow được ưu tiên hơn Airvo2 với VMN được đặt ở đầu vào của máy tạo độ ẩm. Nên tránh cung cấp khí dung qua Vapotherm | Ôn lại | Rút lại | Rút lại | Rút lại | NA |
NC không thay đổi, NA không có sẵn, pMDI bình xịt định liều điều áp, VMN máy phun khí dung lưới rung, JN máy phun khí dung phản lực, NIV thông khí không xâm lấn, CPAP áp lực dương đường thở liên tục, IPAP áp lực dương đường thở hít vào, EPAP áp lực dương đường thở thở ra, HFNC lưu lượng cao qua mũi ống thông, Fiỡ2 nồng độ oxy hít vào
Cung cấp khí dung thông qua thở máy xâm lấn
Lựa chọn thiết bị khí dung
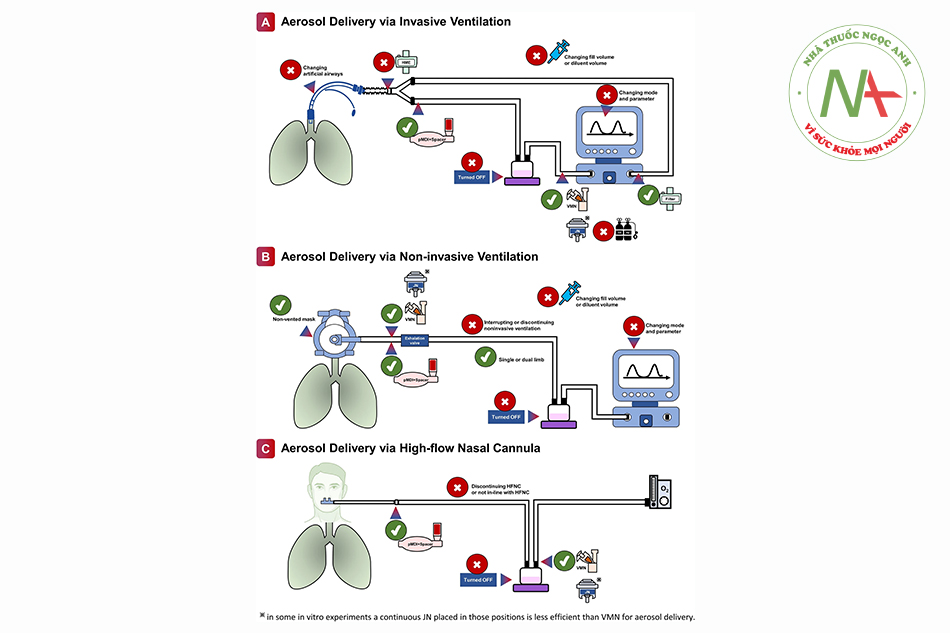
Khuyến cáo I Trong quá trình thở máy, nên sử dụng máy phun khí dung dạng lưới rung (vibrating mesh nebulizer, VMN) hoặc ống hít định liều có điều áp (pressurized metered-dose inhaler, pMDI) với buồng đệm để cung cấp khí dung,IV’CS mà không có sự ưu tiên giữa các thiết bị.IV,CS Việc sử dụng máy phun khí dung liên tục nội tuyến dẫn đến những thay đổi về thể tích khí lưu thông, mô hình dòng khí thở vào và nồng độ oxy hít vào, đồng thời hiệu quả cung cấp khí dung thấp, do đó, máy phun khí dung phun liên tục không được ưu tiên sử dụng để cung cấp khí dung trong bối cảnh này.
Khi so sánh việc cung cấp khí dung qua MV, các nghiên cứu trong phòng thí nghiệm [1826] đã báo cáo hiệu quả cung cấp khí dung cao hơn với máy phun khí dung lưới rung so với máy phun khí dung phản lực (jet nebulizer, JN) liên tục, bất kể vị trí đặt máy phun khí dung và cài đặt máy thở. Một nghiên cứu về sinh khả dụng ở những bệnh nhân thở máy cũng cho thấy tỷ lệ nồng độ salbutamol trong nước tiểu với VMN cao hơn so với JN liên tục [27]. Tương tự như vậy, khi bình xịt định liều có điều áp và buồng đệm được đặt ở nhánh hít vào trước ống chữ Y, hiệu quả cung cấp khí dung với pMDI và bình đệm cao hơn JN liên tục trong các nghiên cứu in vitro [19, 28, 29].
Tuy nhiên, ba nghiên cứu lâm sàng đã báo cáo không có sự khác biệt đáng kể trong việc giảm sức cản đường thở đối với bệnh nhân thở máy khi hít albuterol qua pMDI và buồng đệm so với JN liên tục [30-32]. Hơn nữa, một thử nghiệm ngẫu nhiên có đối chứng không tìm thấy sự khác biệt đáng kể về thời gian thở máy giữa các nhóm mắc VMN, JN và pMDI với buồng đệm cho bệnh nhân hen suyễn thở máy [33]. Đáng chú ý, JN liên tục được điều khiển bởi khí nén bên ngoài, điều này sẽ ảnh hưởng đến thông khí [34], bao gồm thể tích khí lưu thông, mô hình dòng khí thở vào, độ nhạy kích hoạt và nồng độ oxy hít vào (F1O2), trái ngược với không ảnh hưởng khi VMN, máy phun khí dung siêu âm (USN, ultrasonic nebulizer) và pMDI với buồng đệm được sử dụng thông qua MV. Các JN tăng cường hơi thở được thiết kế để sử dụng với MV sử dụng ít lưu lượng khí bên ngoài hơn và có thể giảm tác động đến thông khí [35]. Tuy nhiên, máy phun khí dung như vậy vẫn chưa có sẵn trên thị trường. Mặc dù JN tích hợp máy thở không ảnh hưởng đến khả năng thông khí, nhưng thời gian cung cấp khí dung lâu hơn 2-3 lần so với máy phun khí dung liên tục [3], không có sự gia tăng nhất quán trong việc cung cấp, hạn chế việc sử dụng nó trong thực hành lâm sàng [11, 12]. Do đó, VMN, USN và pMDI với bộ đệm được ưu tiên hơn JN liên tục. Tuy nhiên, nhiệt sinh ra trong quá trình sử dụng USN có liên quan đến việc làm biến tính protein, vì vậy nên tránh sử dụng nó với thuốc chứa protein [36, 37]. Khi VMN và pMDI với buồng đệm được đặt ở nhánh hít vào trước ống chữ Y, liều thuốc giãn phế quản hít vào là tương tự nhau giữa hai thiết bị và Dubosky et al. báo cáo không có sự khác biệt về tỷ lệ VAP khi sử dụng VMN và pMDI với một buồng đệm trong nghiên cứu đoàn hệ của họ [38]. Do đó, cả VMN và pMDI có buồng đệm đều được ưu tiên sử dụng để cung cấp khí dung trong MV.
Đáng chú ý, VMN thường đắt hơn JN, do đó, việc dành riêng việc sử dụng VMN cho những bệnh nhân cần điều trị bằng khí dung thường xuyên hoặc dùng thuốc đắt tiền có thể tiết kiệm chi phí hơn.
Vị trí đặt máy phun khí dung
Khuyến cáo II Khi sử dụng máy phun khí dung dạng lưới rung hoặc máy phun khí dung phản lực trong quá trình thông khí xâm lấn với lưu lượng lệch (bias flow), nên đặt máy phun khí dung ở nhánh hít vào, cách xa ống chữ Y và về phía máy thở.IV‘CS
Với lưu lượng lệch trong MV, liều hít vào thường cao hơn khi đặt VMN gần máy thở so với khi đặt gần bệnh nhân [19, 26, 39-41]. Tuy nhiên, trong trường hợp không có lưu lượng lệch, kết quả từ hai nghiên cứu trong phòng thí nghiệm là trái ngược nhau [18, 41]. Đối với JN liên tục, liều hít vào cao hơn được tìm thấy khi đặt gần máy thở hơn là gần bệnh nhân không có lưu lượng lệch [18], trong khi khi có sự hiện diện của lưu lượng lệch, liều hít tương tự đã được báo cáo với cả hai vị trí [19]. Hơn nữa, đặt JN gần máy thở có lợi thế thực tế là ít khả năng nhiễm bẩn từ dịch tiết của bệnh nhân.
Việc sử dụng pMDI và buồng đệm
Khuyến cáo III Khi sử dụng ống hít định liều có điều áp trong quá trình thông khí xâm lấn, nên sử dụng với bình đệm có thể tích > 150 mLIV‘CS và được đặt ở nhánh hít vào trước ống chữ Y.IV‘CS Nên kích hoạt ống hít định liều có áp lực khi bắt đầu luồng hít vào từ máy thở.IV
Khi pMDI được sử dụng trong MV, nó cần được sử dụng với một thiết bị phụ kiện (bộ chuyển đổi hoặc buồng đệm), thay đổi theo thiết kế và kích thước. Liều hít tăng lên khi thể tích của buồng đệm/bộ chuyển đổi tăng lên, với yêu cầu về thể tích tối thiểu là 150 mL [24, 29, 42-47]. Trong số các vị trí khác nhau, liều hít vào cao nhất với pMDI và buồng đệm được đặt ở nhánh hít vào cách ống chữ Y 15 cm [18, 48]. pMDI cần được kích hoạt khi bắt đầu luồng khí hít vào từ máy thở, liều hít vào giảm đáng kể nếu pMDI được kích hoạt trong quá trình thở ra [24, 49]. Ngoài ra, cần có khoảng thời gian tối thiểu là 15 giây giữa các lần kích hoạt (nhịp) [50].
Tạo ẩm
Khuyến cáo IV Đối với những bệnh nhân sử dụng máy tạo độ ẩm làm ấm chủ động, không nên tắt máy tạo độ ẩm cho liệu pháp khí dung thông thường;IV’ CS đối với bệnh nhân sử dụng bộ trao đổi nhiệt-ẩm, nên tháo hoặc bỏ qua bộ trao đổi nhiệt-ẩm trong quá trình cung cấp khí dung.IV
Các nghiên cứu trong phòng thí nghiệm [18, 42, 49-58] đã xác định hiệu quả cung cấp khí dung giảm tới 50% trong MV với làm ẩm bằng nhiệt, so với điều kiện khô, đặc biệt là khi JN hoặc pMDI được sử dụng. Ngược lại, các thử nghiệm ngẫu nhiên báo cáo không có sự khác biệt đáng kể về nồng độ salbutamol trong nước tiểu [27], thời gian MV [33] và thời gian nằm trong ICU [33] ở các nhóm bệnh nhân có hoặc không có làm ẩm. Hơn nữa, một nghiên cứu trong phòng thí nghiệm đã báo cáo rằng việc cung cấp khí dung thông qua pMDI và buồng đệm ngay sau khi tắt máy tạo độ ẩm không được cải thiện so với việc cung cấp khí dung trong quá trình làm ẩm bằng nhiệt [57]. Có thể không thực tế đối với các bác sĩ lâm sàng khi đợi bộ dây khô hoặc thay bộ dây sau khi tắt máy tạo độ ẩm và có nguy cơ bác sĩ lâm sàng quên bật máy tạo độ ẩm sau khi phun khí dung xong [57]. Do đó, xem xét các tác hại tiềm ẩn của việc cung cấp khí khô cho đường thở của bệnh nhân, đặc biệt là trong khoảng thời gian vài giờ và thời gian trôi đi cần thiết để máy làm ẩm và các bộ dây làm mát và làm khô, không nên tắt máy tạo ẩm cho liệu pháp khí dung thông thường.
Bộ trao đổi nhiệt và độ ẩm (HME) thường được coi là rào cản đối với việc cung cấp thuốc dạng khí dung ở bệnh nhân thở máy, với các HME lọc hiệu quả cao được báo cáo là giảm liều cung cấp xuống < 0,5% [20]. Do đó, các HME nên được loại bỏ hoặc bỏ qua đường dẫn giữa máy tạo khí dung và đường thở của bệnh nhân trong quá trình cung cấp khí dung. Tuy nhiên, việc loại bỏ các HME khỏi mạch máy thở có thể gây giảm huy động phổi [59] và làm tăng nguy cơ nhiễm trùng cho cả bệnh nhân và người chăm sóc [60]. Một giải pháp thay thế là sử dụng các HME được thiết kế để cho phép cung cấp khí dung (HME-AD) bằng cách bỏ qua HME trong quá trình sử dụng khí dung. Một nghiên cứu trong phòng thí nghiệm đã báo cáo một liều hít tương tự với HME-AD so với không có HME [61].
Thể tích nạp hoặc thể tích pha loãng
Khuyến cáo V Khi sử dụng máy phun khí dung, không nên thay đổi thể tích nạp (fill volume) hoặc thể tích chất pha loãng cho mục đích duy nhất là cải thiện hiệu quả cung cấp khí dung.IV,CS
Khi VMN được sử dụng trong MV, các nghiên cứu in vitro và in vivo đã báo cáo hiệu quả cung cấp khí dung tương tự nhau với thể tích pha loãng là 6 so với 12 mL [62, 63]. Ngược lại, hiệu quả cung cấp khí dung với USN [64, 65] và JN đồng bộ hóa theo thì hít vào [64] cao hơn với thể tích nạp > 6 mL, so với thể tích nạp là 3 mL. Đáng chú ý, việc tăng lượng thuốc đặt trong JN sẽ gây ra các thao tác bổ sung và tăng thời gian điều trị, điều này cần được tính đến.
Đường thở nhân tạo
Khuyến cáo VI Không nên thay đổi ống nội khí quản hoặc ống mở khí quản để tăng đường kính trong của đường thở nhằm mục đích duy nhất là cải thiện hiệu quả cung cấp khí dung.IV
Khi VMN và JN liên tục được đặt nội tuyến trong MV [66, 67] hoặc khi sử dụng ống hít bột khô với bóng giúp thở [68], không có sự khác biệt đáng kể về liều hít giữa ống nội khí quản và ống mở khí quản của cùng một loại kích cỡ. Ba nghiên cứu trong phòng thí nghiệm đã báo cáo không có sự khác biệt đáng kể trong việc cung cấp khí dung giữa đường thở có kích thước 7,0 và 9,0 mm [66, 68, 69]. Thay đổi đường thở nhân tạo tiềm ẩn rủi ro và làm tăng chi phí điều trị cho bệnh nhân.
Heliox
Khuyến cáo VII Không nên thêm heliox với mục đích duy nhất là cải thiện hiệu quả cung cấp khí dung.IvVđS
Mặc dù có thể có một số người quan tâm đến việc sử dụng heliox để tăng cường cung cấp khí dung trong MV, nhưng việc sử dụng hỗn hợp khí mật độ thấp này đã không còn được ưa chuộng trong thực hành lâm sàng và một cuộc thảo luận chi tiết về giá trị tương đối của việc sử dụng heliox để cung cấp khí dung là điều không thể. phạm vi của đánh giá này. Khi heliox được sử dụng để điều khiển máy thở cơ học, một nghiên cứu trong phòng thí nghiệm [53] và một nghiên cứu trên động vật với heo con không bị nhiễm bệnh đã báo cáo liều hít vào cao hơn so với khi máy thở được điều khiển bằng không khí hoặc nitơ-oxy; tuy nhiên, không có sự khác biệt đáng kể về liều lượng hít vào được báo cáo ở heo con bị nhiễm bệnh [70]. Chi phí sử dụng heliox bù đắp cho lợi ích cận biên của việc tăng cung cấp khí dung được báo cáo với heliox.
=> Xem thêm: Hệ thống hút kín so với hút mở trong loại bỏ dịch tiết qua ống nội khí quản.
Bộ lọc trên nhánh thở ra
Khuyến cáo VIII Đặt bộ lọc trên nhánh thở ra giúp giảm khí dung bay hơi và bảo vệ các cảm biến thở ra của máy thở. Nên sử dụng bộ lọc thở ra với các thay đổi thường xuyên (hàng ngày hoặc thường xuyên hơn dựa trên khí dung được sử dụng và ảnh hưởng đến sức cản của bộ lọc) được khuyến cáoCS
Trong quá trình cung cấp khí dung qua MV, hầu hết các khí dung được thải vào không khí trong phòng thông qua cổng thở ra của máy thở. Những khí dung bay hơi đó có thể gây nguy hiểm cho sức khỏe của những người chăm sóc bên giường bệnh [63] và làm hỏng cảm biến máy thở ở cổng thở ra. Vì vậy, một bộ lọc nên được đặt ở cổng thở ra trong quá trình cung cấp khí dung. Bộ lọc không khí dạng hạt hiệu quả cao được thiết kế cho mục đích này và do đó được chỉ định, trong khi nên tránh sử dụng bộ lọc trao đổi nhiệt và độ ẩm [72]. Sức cản của bộ lọc có thể tăng lên khi khí dung tích tụ theo thời gian và bộ lọc phải được thay định kỳ.
Chế độ máy thở và cài đặt thông số
Khuyến cáo IX Không nên thay đổi chế độ máy thở và cài đặt thông số cho mục đích duy nhất là cải thiện hiệu quả cung cấp khí dung trong quá trình phun khí dung định kỳ ở bệnh nhân được thở máy xâm lấn.IV,CS
Các tác động được báo cáo của chế độ máy thở đối với việc cung cấp khí dung khác nhau. Các báo cáo in vitro không có sự khác biệt về liều hít với pMDI và buồng đệm giữa kiểm soát thể tích (VC) và hỗ trợ áp lực (PS) [52], đồng thuận với tác dụng giãn phế quản tương tự sau khi hít salbutamol ở chế độ VC và PS cho 10 bệnh nhân mắc bệnh phổi tắc nghẽn mãn tính thở máy (COPD) [73]. Ngược lại, Dugernier et al. đã báo cáo nhiều khí dung có đánh dấu phóng xạ được đưa đến phổi bằng VC hơn là PS [74].
Các tác động được báo cáo của cài đặt thông số máy thở đối với việc cung cấp khí dung cũng trái ngược nhau. Các nghiên cứu in vitro báo cáo rằng liều hít vào tăng lên khi thể tích khí lưu thông tăng trên khoảng chết cơ học nhưng sau đó ổn định khi pMDI với buồng đệm [52] và USN [75] được sử dụng qua MV. Tương tự, Mouloudi et al. [76] không tìm thấy bất kỳ sự khác biệt đáng kể nào trong đáp ứng giãn phế quản giữa thể tích khí lưu thông 8 mL/kg và 12 mL/kg ở bệnh nhân COPD thở máy. Khi chế độ VC được sử dụng, so với lưu lượng không đổi, các nghiên cứu in vitro đã báo cáo rằng lưu lượng giảm tốc làm giảm liều hít vào khi sử dụng VMN [40], nhưng không phải đối với pMDI với buồng đệm [77, 78] hoặc JN đồng bộ hóa hô hấp [78]. Sáu nghiên cứu trong phòng thí nghiệm đã báo cáo sự gia tăng liều hít vào khi thời gian hít vào tăng lên [50, 52, 64, 75, 78, 79], ngoại trừ pMDI với buồng đệm thông qua MV. Hai nghiên cứu in vitro [75, 79] và một nghiên cứu lâm sàng [80] báo cáo không có sự khác biệt đáng kể về liều hít hoặc đáp ứng giãn phế quản có so với không có áp lực dương cuối thì thở ra. Việc sử dụng khoảng dừng 5 giây khi kết thúc hít vào trong số 12 bệnh nhân thở máy COPD không cải thiện tác dụng của thuốc giãn phế quản [81].
Xem xét các báo cáo trái ngược nhau và quan trọng hơn là lo ngại rằng việc thay đổi các thông số có thể gây ra sự không đồng bộ giữa bệnh nhân và máy thở và gây hại, việc thay đổi chế độ máy thở hoặc cài đặt thông số cho mục đích duy nhất là cải thiện việc cung cấp khí dung không được khuyến cáo.
Những cân nhắc đặc biệt đối với việc cung cấp kháng sinh qua thở máy xâm lấn
Đưa thuốc kháng sinh đến nhu mô phổi bị nhiễm bệnh là một thách thức và kết quả trái ngược nhau về kết cục của bệnh nhân đã được ghi nhận trong các nghiên cứu lâm sàng. Nồng độ phổi cao về mặt lý thuyết nên được cung cấp để đạt được tác dụng diệt khuẩn trong điều trị viêm phổi liên quan đến máy thở. Do đó, tùy theo từng trường hợp bệnh nhân, các bác sĩ lâm sàng có thể xem xét thay đổi cài đặt máy thở để cải thiện việc cung cấp thuốc khi quyết định thực hiện liệu pháp ngoài chỉ định như vậy. Không thể đạt được sự đồng thuận nào nữa giữa các thành viên tham gia hội thảo về câu hỏi này, điều này có thể đáng được điều tra thêm. Các cuộc thảo luận chi tiết của hội đồng, ưu và nhược điểm xung quanh một số câu hỏi cụ thể về chủ đề này được cung cấp trong tệp bổ sung bổ sung 1 : Phụ lục 11 (xem trang 575 ~ 582).
Cung cấp khí dung thông qua thông khí không xâm lấn
Cung cấp khí dung qua thông khí không xâm lấn so với khí dung thông thường
Khuyến cáo X Đặt máy phun khí dung nội tuyến với thông khí không xâm lấn có hiệu quả cung cấp khí dung tương tự hoặc cao hơn so với sử dụng máy phun khí dung với mặt nạ hoặc ống ngậm. Không nên làm gián đoạn hoặc ngừng thông khí không xâm lấn để sử dụng khí dung qua mặt nạ hoặc ống ngậm.IV, CS
Khi JN được đặt trực tiếp với NIV, hai nghiên cứu tình nguyện khỏe mạnh [82, 83] và một nghiên cứu trong phòng thí nghiệm [84] báo cáo liều hít thấp hơn, trong khi một nghiên cứu tình nguyện khỏe mạnh báo cáo liều hít tương tự, so với JN qua mặt nạ hoặc ống ngậm. Tương tự như vậy, trong nghiên cứu với bệnh nhân hen suyễn ổn định, cải thiện thể tích thở ra gắng sức ở giây đầu tiên (FEV1) thấp hơn với JN thông qua áp lực đường thở dương liên tục so với JN qua mặt nạ hoặc ống ngậm [85]. Tuy nhiên, trong ba nghiên cứu lâm sàng ở những bệnh nhân bị hen kịch phát, kết quả chức năng phổi của bệnh nhân tốt hơn với JN qua NIV với cài đặt PS so với JN qua mặt nạ hoặc ống ngậm [86-88].
Việc sử dụngpMDI với buồng đệm
Khuyến cáo XI Trong quá trình thông khí không xâm lấn, nên đặt một ống hít định liều có áp lực với một buồng đệm giữa van thở ra và mặt nạ, với sự khởi động khi bắt đầu hít vào.IV’CS
Trong một nghiên cứu chéo ngẫu nhiên với 18 bệnh nhân COPD ổn định, Nava et al. báo cáo rằng so với cùng một liều cung cấp albuterol qua pMDI và buồng đệm trong quá trình thở tự nhiên, pMDI và buồng đệm được đặt nội tuyến với NIV đã tạo ra sự cải thiện tương tự về FEV1 và cải thiện nhiều hơn về dung tích thể tích gắng sức [89]. Đáng chú ý, Branconnier et al. đã tìm thấy liều hít vào thấp hơn với pMDI được kích hoạt trong quá trình thở ra so với khi hít vào khi pMDI được sử dụng phù hợp với NIV [90].
Vị trí đặt máy phun khí dung
Khuyến cáo XII Trong quá trình thông khí không xâm lấn sử dụng bộ dây 1 nhánh, nên đặt máy phun khí dung liên tục giữa van thở ra và mặt nạ. Khi có sẵn, máy phun khí dung lưới rung được ưa chuộng hơn máy phun khí dung phản lực.IV,CS
Trong quá trình NIV sử dụng bộ dây 1 nhánh với mặt nạ không có lỗ thông hơi, liều hít vào với máy phun khí dung liên tục (JN và VMN) đặt ở đầu ra của máy thở thấp hơn so với đặt máy phun khí dung giữa van thở ra và mặt nạ [91-93]. Trong quá trình NIV sử dụng bộ dây hai nhánh, có rất ít bằng chứng về việc so sánh vị trí đặt máy phun khí dung, máy phun khí dung có thể được đặt ở nhánh hít vào giống như cách đặt trong bộ dây thông khí xâm lấn hai nhánh [94]. Khi đặt máy phun khí dung liên tục nội tuyến với NIV, cả trong phòng thí nghiệm [91-93, 95-99] và các nghiên cứu in vivo [100, 101] đã báo cáo VMN liều hít cao hơn JN, bất kể vị trí đặt máy phun khí dung và cài đặt máy thở. Ngoài ra, JN được điều khiển bởi khí nén bên ngoài, điều này có thể ảnh hưởng đến thể tích khí lưu thông và FiO2 do máy thở cung cấp, trong khi các thông số này không có khả năng bị ảnh hưởng khi sử dụng VMN. Do đó, khi có sẵn, VMN nên được ưu tiên hơn JN để cung cấp khí dung trong bối cảnh này.
Mặt nạ có lỗ thông hơi so với mặt nạ không có lỗ thông hơi
Khuyến cáo XIII Khi máy phun khí dung liên tục được đặt nội tuyến với thông khí không xâm lấn, việc sử dụng khí dung với mặt nạ không có lỗ thông hơi được ưu tiên hơn so với mặt nạ có lỗ thông hơi.IV Khi sử dụng mặt nạ không có lỗ thông hơi, không có khuyến cáo nào về việc sử dụng bộ dây 1 nhánh so với hai nhánh để cung cấp khí dung.IV
Khi một máy phun khí dung liên tục được đặt nội tuyến với NIV, hiệu quả cung cấp khí dung với mặt nạ không có lỗ thông hơi cao hơn so với mặt nạ có lỗ thông hơi, bất kể cài đặt máy thở và loại máy phun khí dung [90]. Một nghiên cứu trong phòng thí nghiệm [94] đã báo cáo không có sự khác biệt đáng kể về liều hít khi VMN được đặt ở các vị trí tối ưu trong máy thở không xâm lấn một nhánh hoặc máy thở chăm sóc tích cực hai nhánh.
Tạo ẩm
Khuyến cáo XIV Trong quá trình cung cấp khí dung thông qua hệ thống thông khí không xâm lấn, không nên tắt máy tạo độ ẩm.IVCS
Không giống như tác động của độ ẩm đối với việc cung cấp khí dung qua MV, cả nghiên cứu in vivo và in vitro đều báo cáo không có tác động đáng kể nào của việc tạo ẩm đối với việc cung cấp khí dung qua NIV, bất kể loại máy phun khí dung nào [97, 98, 101]. Sự khác biệt này có thể được giải thích là do nhiệt độ và độ ẩm của khí hít vào được sử dụng trong NIV thấp hơn so với MV, khi nó đi qua mũi. Vì vậy, không có thông tin hỗ trợ nào để tắt máy tạo độ ẩm trong quá trình cung cấp khí dung qua NIV. Ngoài ra, nếu HME được sử dụng trong NIV (ưu và nhược điểm của phương pháp này nằm ngoài phạm vi của công việc này), nó nên được loại bỏ trong quá trình cung cấp khí dung tương tự như các khuyến cáo trong quá trình thở máy xâm lấn hai chi.
Thể tích nạp
Khuyến cáo XV Khi máy phun khí dung liên tục được sử dụng trong quá trình thông khí không xâm lấn, không nên tăng thể tích khí dung cho mục đích duy nhất là cải thiện hiệu quả cung cấp khí dung. IV,Cs
Khi một JN được sử dụng trong NIV, lượng khí dung cung cấp cao hơn đã được báo cáo khi thể tích nạp được tăng từ 1 lên 2 mL [98, 102]. Tuy nhiên, khi thể tích nạp tăng từ 2 lên 4 mL, hai nghiên cứu trong phòng thí nghiệm đã báo cáo một lượng nhỏ liều hít vào nhưng lại kéo dài đáng kể thời gian phun khí dung [97, 102]. Khi VMN được sử dụng trong NIV, không có sự khác biệt đáng kể nào được báo cáo với các thể tích nạp khác nhau [97, 98, 102]. Xét rằng thể tích nạp tiêu chuẩn cho hầu hết các phương pháp điều trị phun khí dung là 2 mL hoặc cao hơn, không nên tăng thể tích nạp để cải thiện việc cung cấp khí dung.
Chế độ thông khí và cài đặt thông số
Khuyến cáo XVI Trong quá trình cung cấp khí dung thông qua thông khí không xâm lấn, không nên thay đổi chế độ hoặc các thông số cho mục đích duy nhất để cải thiện hiệu quả cung cấp khí dung.IV,CS
Bốn nghiên cứu in vitro về JN trong thời gian NIV đã báo cáo rằng liều hít tăng lên khi cài đặt hỗ trợ áp lực tăng lên [103-106]. Tuy nhiên, trong một thử nghiệm ngẫu nhiên có đối chứng với 36 bệnh nhân hen suyễn nặng, chức năng phổi của bệnh nhân được cải thiện nhiều hơn với JN qua NIV với cài đặt áp lực hít vào/thở ra là 15/10 và 15/5 cmH2O so với JN qua mặt nạ, đặc biệt với cài đặt 15/10 cmH2O [87]. Sự khác biệt có thể được giải thích bằng sự thay đổi thể tích khí lưu thông trong NIV. Trong bối cảnh in vitro, thể tích khí lưu thông tăng lên khi hỗ trợ áp lực tăng lên, dẫn đến liều hít vào cao hơn. Khi sử dụng áp lực đường thở dương liên tục, cả nghiên cứu in vitro và in vivo đều báo cáo không có sự khác biệt đáng kể giữa các cài đặt. Về mặt lâm sàng, cài đặt máy thở cần được điều chỉnh dựa trên nhu cầu của bệnh nhân và không nên thay đổi cài đặt máy thở cho mục đích duy nhất là cải thiện hiệu quả cung cấp khí dung.
Cung cấp khí dung qua ống thông mũi lưu lượng cao
Hiệu quả của việc cung cấp khí dung thông qua HFNC so với liệu pháp khí dung thông thường
Khuyến cáo XVII Hiệu quả cung cấp khí dung với máy phun khí dung qua ống thông mũi lưu lượng cao tương tự như hiệu quả với máy phun khí dung và mặt nạ hoặc ống ngậm. Không nên ngừng điều trị bằng ống thông mũi lưu lượng cao để sử dụng máy phun khí dung có mặt nạ hoặc ống ngậm.IV’CS Nên tránh đặt máy phun khí dung với mặt nạ hoặc ống ngậm đồng thời với điều trị bằng ống thông mũi lưu lượng cao.IV
So với HFNC đơn thuần, việc cung cấp albuterol qua HFNC đã cải thiện đáng kể FEV1 và lưu lượng thở ra tối đa trong đợt cấp của COPD [107] và ở những bệnh nhân ổn định bị tắc nghẽn luồng khí có thể đảo ngược [108]. So với việc cung cấp khí dung thông thường qua JN bằng mặt nạ hoặc ống ngậm, việc đặt VMN hoặc JN nội tuyến với HFNC đã tạo ra sự cải thiện tương đương về FEV1 cho bệnh nhân COPD ổn định [108, 109]. Đối với những bệnh nhân cần điều trị HFNC, việc ngừng HFNC để sử dụng máy phun khí dung thông thường sẽ làm tăng nguy cơ gián đoạn oxy và áp lực dương. Ngoài ra, đặt máy phun khí dung với mặt nạ hoặc ống ngậm trong khi bệnh nhân đang đồng thời được điều trị bằng oxy HFNC làm giảm đáng kể liều hít của thuốc khí dung xuống mức không đáng kể và cách làm này không được khuyến khích.
Lựa chọn máy phun khí dung: VMN so với JN
Khuyến cáo XVIII Trong quá trình cung cấp khí dung qua ống thông mũi lưu lượng cao, máy phun khí dung dạng lưới rung được ưu tiên sử dụng hơn so với máy phun khí dung dạng phản lực.IV,CS Nên đặt máy phun khí dung ở đầu vào của máy tạo độ ẩm.IV
Trong quá trình cung cấp khí dung qua HFNC, cả nghiên cứu in vitro [110] và in vivo [111, 112] đều báo cáo hiệu quả cung cấp khí dung với VMN cao hơn so với JN. Hơn nữa, JN được điều khiển bởi oxy hoặc không khí nén, việc đưa vào dòng khí bổ sung sẽ ảnh hưởng đến lưu lượng hoặc cung cấp F1O2 trong quá trình xử lý HFNC, trong khi VMN không có khả năng ảnh hưởng đến lưu lượng hoặc F1O2. Do đó, VMN được ưu tiên hơn JN. Khi lưu lượng khí HFNC > 10 L/phút, liều hít vào với máy phun khí dung đặt ở đầu vào của máy tạo độ ẩm cao hơn so với máy phun khí dung đặt gần ống thông mũi [110, 113].
Việc sử dụng pMDI và buồng đệm
Khuyến cáo XIX Khi ống hít định liều có áp lực được đặt nội tuyến với ống thông mũi lưu lượng cao, nên sử dụng cùng với buồng đệm và đặt gần ống thông mũi với chùm khí dung hướng về phía bệnh nhân.IV
Khi pMDI được đặt nội tuyến với HFNC, việc sử dụng buồng đệm tăng liều hít vào gấp 2-5 lần so với không có buồng đệm, bất kể vị trí pMDI và cài đặt lưu lượng HFNC [114]. Liều hít vào cao hơn khi đặt buồng đệm gần ống thông mũi hơn là đặt gần máy tạo độ ẩm. Khi buồng đệm được đặt cùng với dòng khí, tức là chùm khí dung hướng về phía bệnh nhân, liều hít vào sẽ cao hơn so với khi pMDI được kích hoạt vào buồng đệm với chùm khí dung hướng ngược lại với hướng của dòng khí.
Tạo ẩm
Khuyến cáo XX Trong quá trình cung cấp khí dung qua ống thông mũi lưu lượng cao, không nên tắt máy tạo độ âmCS
Sự lắng đọng khí dung trong phổi cao hơn khi cung cấp khí dung qua HFNC sử dụng khí khô so với khí được làm ẩm bằng nhiệt [115]. Tuy nhiên, sự cải thiện trong việc cung cấp khí dung này chỉ tồn tại với lưu lượng khí > 30 L/phút, bệnh nhân có thể không dung nạp được và có thể gây ra tác hại tiềm ẩn, chẳng hạn như chảy máu mũi.
Thông tin bổ sung và kết quả từ sự đồng thuận có thể được tìm thấy trong Tệp bổ sung 1: Phụ lục 11.
Thảo luận
Không giống như liệu pháp khí dung cho bệnh nhân cấp cứu, việc cung cấp khí dung cho bệnh nhân nguy kịch, đặc biệt là đặt trực tiếp với các thiết bị hỗ trợ hô hấp khác nhau, bị ảnh hưởng bởi một số yếu tố [116]. Tuy nhiên, bằng chứng hỗ trợ việc cung cấp khí dung tối ưu thông qua hỗ trợ hô hấp cho bệnh nhân còn hạn chế. Theo sự đồng thuận này, hầu hết các bằng chứng là từ các nghiên cứu in vitro, bằng chứng in vivo đặc biệt là bằng chứng lâm sàng về kết quả của bệnh nhân vẫn chưa được biết rõ và trong nhiều trường hợp là không thực tế. Do đó, nhóm tham luận viên đã xem xét cẩn thận các bằng chứng hiện có và thảo luận sâu sắc về lợi ích lâm sàng so với tác hại của việc áp dụng những phát hiện đó. Cuối cùng, sự đồng thuận này đã được thực hiện một cách thận trọng. Ngay cả sau khi thảo luận rộng rãi, không thể đạt được sự đồng thuận về một số chủ đề giữa các thành viên tham gia hội thảo, chẳng hạn như cài đặt máy thở và tạo độ ẩm cho kháng sinh khí dung trong MV, chúng tôi đã cung cấp những ưu và nhược điểm của các cuộc tranh luận của mình để độc giả xem xét trong Tệp bổ sung 1: Phụ lục. Rõ ràng, cần có nhiều nghiên cứu hơn để đưa ra các hướng dẫn chắc chắn về việc cung cấp khí dung trong nhiều môi trường lâm sàng gặp phải ở những bệnh nhân bị bệnh nặng đang được hỗ trợ hô hấp.
Tương tự như các nghiên cứu tịnh tiến khác, nhiều phát hiện trong phòng thí nghiệm không thể chuyển trực tiếp thành hiệu quả lâm sàng, phần lớn là do các cơ chế phức tạp đang diễn ra trong cơ thể con người và khó định lượng liều lượng hít vào thực tế cũng như đáp ứng lâm sàng liên quan. Những bệnh nhân bị bệnh nặng thường được điều trị đồng thời nhiều lần, khiến việc đánh giá hiệu quả của các phương pháp điều trị bằng khí dung trở nên khó khăn trừ khi thuốc khí dung có thời gian khởi phát ngắn và kết quả có thể đo lường được. Do đó, albuterol là loại thuốc được sử dụng thường xuyên nhất trong các nghiên cứu lâm sàng, sử dụng tác dụng giãn phế quản khởi phát nhanh chóng để đánh giá gián tiếp sự lắng đọng khí dung trong phổi. Tuy nhiên, do đường cong đáp ứng theo liều, một liều hít tương đối nhỏ có thể khiến bệnh nhân đạt được đáp ứng ổn định, dẫn đến sự khác biệt không đáng kể trong đáp ứng lâm sàng giữa các cài đặt xử trí khác nhau. Một biện pháp lâm sàng nhạy cảm hơn là cần thiết trong các nghiên cứu lâm sàng trong tương lai. Đối với các loại thuốc dạng khí dung không khởi phát nhanh nhưng đắt tiền, chẳng hạn như thuốc kháng sinh dạng hít, chất hoạt động bề mặt, liệu pháp gen và các loại khác, liều lượng cá nhân hóa để đạt được nồng độ mục tiêu hiệu quả có thể đóng vai trò chính trong việc đảm bảo điều trị thành công.
Hiện tại, có sự khác biệt đáng kể trong thực hành lâm sàng về việc cung cấp khí dung cho bệnh nhân được hỗ trợ hô hấp [12, 13], một kích thước không phù hợp với tất cả, nhưng mục đích của tuyên bố đồng thuận này là làm rõ nhiều yếu tố kỹ thuật ảnh hưởng đến việc cung cấp khí dung trong quá trình này. Các bác sĩ lâm sàng có thể sử dụng nó làm tài liệu tham khảo để hướng dẫn thực hành dựa trên các nguồn lực và điều kiện của họ, chẳng hạn như các thiết bị hỗ trợ hô hấp và khí dung có sẵn, cũng như nguồn nhân lực. Quan trọng hơn, thông qua tuyên bố đồng thuận này và các cuộc tranh luận giữa các thành viên tham gia hội thảo về khí dung lâm sàng (Tệp bổ sung 1: Phụ lục 12), các hướng nghiên cứu khí dung lâm sàng trong tương lai được đề xuất trong Bảng 2.
Bảng 2 Hướng nghiên cứu trong tương lai của việc cung cấp khí dung thông qua các thiết bị hỗ trợ hô hấp khác nhau
| Thông khí cơ học | NIV | HFNC | |
| Chung |
|
||
| Cụ thể |
|
Cung cấp khí dung qua NIV với các bộ dây hai nhánh | Lợi ích lâm sàng của việc chuẩn độ lưu lượng khí trong cung cấp khí dung qua HFNC |
Các tác giả của tài liệu này nhận ra rằng có một số hạn chế đối với phương pháp này. Đầu tiên, mặc dù chúng tôi đã thực hiện tìm kiếm kỹ lưỡng các thành viên tham gia nghiên cứu về khí dung lâm sàng, nhưng chúng tôi vẫn có thể bỏ sót một số người, đặc biệt là những người đã công bố nghiên cứu về khí dung trên các tạp chí không phải tiếng Anh. Thứ hai, vì nhiều lý do, một số tham luận viên không thể tham gia vào sự đồng thuận này. Thứ ba, các tham luận viên được mời đến từ một số quốc gia hạn chế. Mặc dù tất cả họ đều có nền tảng lâm sàng và hầu hết trong số họ đang làm việc với khí dung y tế hàng ngày, nhưng họ đại diện cho một tỷ lệ rất nhỏ các bác sĩ lâm sàng trên toàn thế giới. Thứ tư, do thiếu bằng chứng lâm sàng mạnh, chúng tôi không thể sử dụng các đánh giá rõ ràng hơn như GRADE để đưa ra các khuyến cáo, do đó, mức độ của hầu hết các khuyến cáo là thấp. Cuối cùng, sự đồng thuận này chỉ đánh giá bằng chứng từ dân số người lớn và các khuyến cáo trong tài liệu này có thể không áp dụng cho việc cung cấp khí dung ở trẻ sơ sinh và trẻ em nhận được các hình thức hỗ trợ hô hấp khác nhau.

