Disopyramid

Biên soạn và Hiệu đính
Dược sĩ Xuân Hạo
Danh pháp
Tên chung quốc tế
Tên danh pháp theo IUPAC
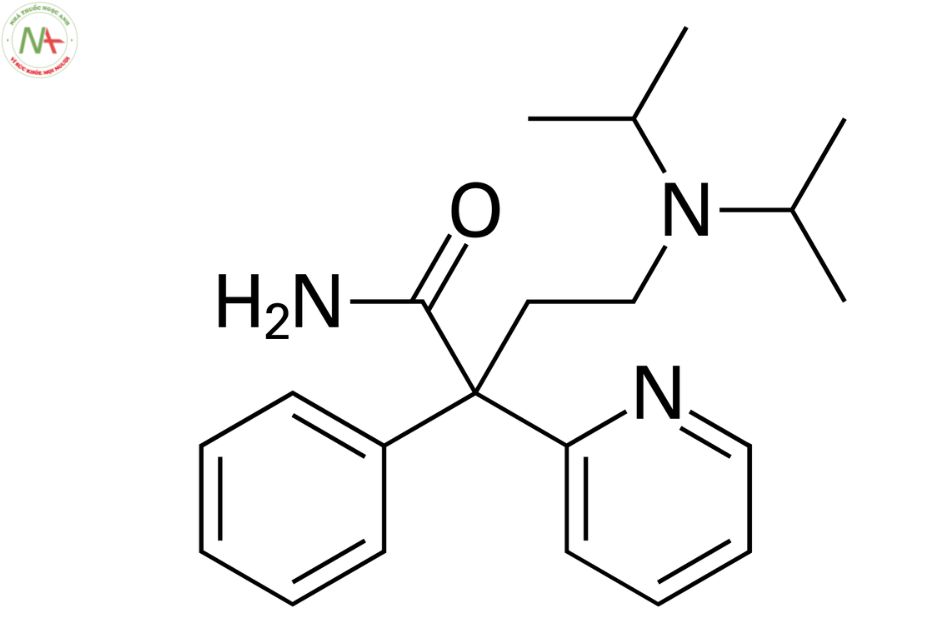
4-[di(propan-2-yl)amino]-2-phenyl-2-pyridin-2-ylbutanamide
Nhóm thuốc
Thuốc chống loạn nhịp
Mã ATC
C – Hệ tim mạch
C01 – Thuốc điều trị tim
C01B – Thuốc chống loạn nhịp tim nhóm I và III
C01BA – Chống loạn nhịp tim nhóm Ia
C01BA03 – Disopyramide
Mã UNII
GFO928U8MQ
Mã CAS
3737-09-5
Cấu trúc phân tử
Công thức phân tử
C21H29N3O
Phân tử lượng
339.5
Cấu trúc phân tử
Disopyramide là một amid axit monocacboxylic được thay thế butanamide bằng nhóm diisopropylamino ở vị trí 4, nhóm phenyl ở vị trí 2 và nhóm pyridin-2-yl ở vị trí 2.
Các tính chất phân tử
Số liên kết hydro cho: 1
Số liên kết hydro nhận: 3
Số liên kết có thể xoay: 8
Diện tích bề mặt tôpô: 59.2 Ų
Số lượng nguyên tử nặng: 25
Các tính chất đặc trưng
Điểm nóng chảy: 94.5 – 95 °C
Điểm sôi: 505.2 ± 50.0 °C ở 760 mmHg
Tỷ trọng riêng: 1.1 ± 0.1 g/cm3
Phổ hồng ngoại: Đạt cực đại tại 1666 cm-1
Độ tan trong nước: 44.9 mg/L
Hằng số phân ly pKa: 10.32
Chu kì bán hủy: 4 – 10 giờ
Khả năng liên kết với Protein huyết tương: 50 – 65%
Cảm quan
Disopyramid có dạng bột tinh thể màu trắng, tan được trong nước.
Dạng bào chế
Viên nang: 100 mg, 150 mg.
Độ ổn định và điều kiện bảo quản
Disopyramid nên được bảo quản trong lọ kín, ở nhiệt độ 30 °C hoặc thấp hơn.
Nguồn gốc
Disopyramide được phát triển trong quá trình sàng lọc các chất chống loạn nhịp tiềm năng. Nó được bán trên thị trường ở Pháp vào năm 1969 và để điều trị rối loạn nhịp thất ở Mỹ vào năm 1977. Tuy nhiên, so với các thuốc loại I cũ hơn là quinidine và procainamide, liệu pháp disopyramide thường bị hạn chế bởi các tác dụng phụ.
Dược lý và cơ chế hoạt động
Disopyramid là một loại thuốc chống loạn nhịp nhóm IA, tương tự như quinidin và procainamid. Disopyramid có tác dụng ức chế cơ tim, làm giảm tính dễ bị kích thích, tính co của cơ tim và tốc độ dẫn truyền. Đồng thời, giống như quinidin và procainamid, disopyramid cũng có những tác dụng kháng cholinergic có thể làm thay đổi những tác dụng trực tiếp trên cơ tim.
Cơ chế hoạt động của disopyramid cũng giống như những thuốc chống loạn nhịp nhóm I khác, thuốc gắn kết nhanh với những kênh natri ở trạng thái không hoạt động và làm giảm tốc độ khử cực tâm trương ở những tế bào có tính tự động tăng.
Disopyramid xóa tính tự động trong hệ His-Purkinje tương tự như quinidin, procainamid và lidocain. Thuốc làm giảm tính tự động của những ổ phát sinh loạn nhịp thất và nhĩ, rút ngắn hoặc không làm thay đổi thời gian phục hồi của nút xoang, đồng thời làm giảm tốc độ dẫn truyền trong nhĩ và thất.
Ở những liều thường dùng, disopyramid ít có tác dụng trên tốc độ dẫn truyền qua nút nhĩ – thất hoặc hệ thống His-Purkinje, nhưng làm giảm tốc độ dẫn truyền qua đường phụ. Disopyramid thường kéo dài thời kỳ trơ hữu hiệu của nhĩ và thất nhưng thường ít có tác dụng trên thời kỳ trơ hữu hiệu của nút nhĩ – thất hoặc hệ His-Purkinje. Tuy vậy, tác dụng trên nút nhĩ – thất không tiên đoán được ở những người bệnh có rối loạn dẫn truyền từ trước.
Disopyramid ít gây hoặc không gây kéo dài khoảng PR hoặc phức hợp QRS ở liều thường dùng, nhưng khoảng QT hoặc khoảng QT hiệu chỉnh theo tốc độ (Q – Tc) có thể bị kéo dài.
Ở liều điều trị, disopyramid ít có tác dụng trên tần số xoang lúc nghỉ và có tác dụng trực tiếp giảm sức co cơ tim. Ở người bệnh không bị rối loạn chức năng cơ tim, cung lượng tim thường giảm từ 10 – 15%.
Disopyramid thường cũng không ảnh hưởng đến huyết áp ở liều thường dùng. Do đó hiếm khi xảy ra hạ huyết áp, nhưng huyết áp tâm thu giảm nhiều hơn huyết áp tâm trương.
Disopyramid dường như không thể hiện tác dụng alpha- hoặc beta-adrenergic, nhưng có tác dụng kháng cholinergic trên hệ tiêu hóa và hệ niệu – sinh dục. In vitro, hoạt tính kháng cholinergic của disopyramid bằng khoảng 0,06% so với atropin.
Ứng dụng trong y học
Disopyramide là một chất chống loạn nhịp đường uống đã được sử dụng rộng rãi trong nhiều thập kỷ để ngăn chặn và dự phòng tái phát loạn nhịp thất (chẳng hạn nhịp nhanh thất kéo dài) có khả năng đe dọa sự sống, đặc biệt loạn nhịp thất sau nhồi máu cơ tim. Disopyramide là thuốc chẹn kênh natri và do đó được phân loại là thuốc chống loạn nhịp loại 1a. Ngoài ra, disopyramid cũng được dùng để dự phòng và điều trị nhịp tim nhanh trên thất (rung, cuồng động nhĩ, nhất là có nhịp thất chậm).
Chống loạn nhịp
Hoạt động Loại 1a của disopyramide tương tự như hoạt động của quinidine ở chỗ nó nhắm vào các kênh natri để ức chế dẫn truyền. Disopyramide làm giảm sự gia tăng tính thấm natri của tế bào cơ tim trong Giai đoạn 0 của điện thế hoạt động của tim, từ đó làm giảm dòng natri đi vào. Điều này dẫn đến tăng ngưỡng kích thích và giảm vận tốc hướng lên.
Disopyramide kéo dài khoảng PR bằng cách kéo dài cả thời lượng sóng QRS và sóng P. Hiệu ứng này đặc biệt phù hợp trong điều trị nhịp nhanh thất vì nó làm chậm sự lan truyền điện thế hoạt động qua tâm nhĩ đến tâm thất.
Disopyramide không hoạt động như một chất ức chế thụ thể beta hoặc alpha adrenergic, nhưng có tác dụng giảm co bóp cơ tim tiêu cực đáng kể. Kết quả là, việc sử dụng disopyramide có thể làm giảm lực co bóp lên đến 42% ở liều thấp và đến 100% ở liều cao hơn so với quinidin.
Levites đã đề xuất một phương thức hoạt động thứ cấp có thể có của disopyramide, chống lại rối loạn nhịp tim tái phát sau khi bị thiếu máu cục bộ. Disopyramide làm giảm tính không đồng nhất giữa thời kỳ trơ của cơ tim bị nhồi máu và cơ tim bình thường; ngoài việc kéo dài thời gian trơ.
Điều này làm giảm cơ hội khử cực vào lại, bởi vì các tín hiệu có nhiều khả năng gặp phải mô ở trạng thái trơ và không thể bị kích thích. Điều này cung cấp một phương pháp điều trị khả thi đối với chứng rung tâm nhĩ và tâm thất, vì nó khôi phục khả năng kiểm soát mô của máy điều hòa nhịp tim đối với các nút SA và AV.
Bệnh cơ tim phì đại tắc nghẽn
Bệnh cơ tim phì đại (HCM) là bệnh tim di truyền phổ biến nhất, xảy ra với tỷ lệ 1:500 trong dân số nói chung. Biến thể phổ biến nhất của HCM biểu hiện với tắc nghẽn trong thất trái (LV) do chuyển động ra trước tâm thu của van hai lá và sự tiếp xúc giữa vách ngăn hai lá, được chẩn đoán dễ dàng bằng siêu âm tim.
Điều trị dược lý bằng thuốc tăng co bóp âm tính là liệu pháp đầu tay. Thuốc chẹn beta được sử dụng đầu tiên, và trong khi chúng cải thiện các triệu chứng khó thở, đau ngực và không dung nạp gắng sức, chúng không làm giảm chênh lệch áp lực trong tâm thất LV khi nghỉ ngơi và thường không đủ để kiểm soát các triệu chứng.
Nhiều nhà điều tra và bác sĩ lâm sàng tin rằng giải phóng có kiểm soát disopyramide là tác nhân mạnh nhất hiện có để giảm chênh lệch áp suất nghỉ và cải thiện triệu chứng. Disopyramide đã được sử dụng một cách tích cực trong hơn 30 năm. Điều trị disopyramide cho HCM tắc nghẽn có khuyến nghị IB trong hướng dẫn năm 2020 của Hiệp hội Tim mạch Hoa Kỳ/Tổ chức Tim mạch Hoa Kỳ về điều trị HCM tắc nghẽn. Khuyến nghị điều trị IB chỉ ra rằng điều trị được khuyến nghị và có thể hữu ích và có lợi.
Thuốc tăng co bóp cơ tim âm tính cải thiện tình trạng tắc nghẽn LV bằng cách giảm gia tốc tống máu LV và lực thủy động trên van hai lá. Hiệu quả đặc biệt của disopyramide là do tác dụng co cơ âm tính mạnh của nó; khi so sánh trực tiếp, nó hiệu quả hơn trong việc giảm gradient so với thuốc chẹn beta hoặc verapamil.
Disopyramide thường được dùng cùng với thuốc chẹn beta. Khi được sử dụng ở những bệnh nhân đề kháng với thuốc chẹn beta, disopyramide có hiệu quả trong 60% trường hợp, làm giảm các triệu chứng và giảm độ dốc đến mức không cần phải thực hiện các thủ thuật xâm lấn như phẫu thuật cắt cơ vách ngăn.
Disopyramide, mặc dù hiệu quả, nhưng có một tác dụng phụ chính đã hạn chế sử dụng ở Mỹ, mặc dù nó đã được ứng dụng rộng rãi hơn ở Canada, Anh và Nhật Bản. Ức chế dây thần kinh phế vị có thể gây khô miệng, và ở nam giới mắc chứng phì đại tuyến tiền liệt, có thể gây bí tiểu.
Nghiên cứu của Teichman cho thấy rằng pyridostigmine được sử dụng kết hợp với disopyramide làm giảm đáng kể các tác dụng phụ cường phế vị mà không ảnh hưởng đến hiệu quả chống loạn nhịp. Sự kết hợp này cũng đã được chứng minh là có hiệu quả và an toàn ở bệnh nhân HCM tắc nghẽn trong một nhóm lớn bệnh nhân.
Một số bác sĩ lâm sàng kê toa pyridostigmine giải phóng kéo dài (được bán trên thị trường ở Hoa Kỳ với tên Mestinon Timespan) cho mọi bệnh nhân bắt đầu dùng disopyramide. Sự kết hợp này làm tăng sự chấp nhận liều disopyramide cao hơn, điều quan trọng vì có mối tương quan giữa đáp ứng liều trong HCM tắc nghẽn, liều cao hơn mang lại độ chênh lệch thấp hơn.
Một mối lo ngại khác về disopyramide là giả thuyết về khả năng gây đột tử do tác dụng chống loạn nhịp loại 1 của nó. Tuy nhiên, một cơ quan đăng ký đa trung tâm và hai cơ quan đăng ký đoàn hệ gần đây đã làm giảm phần lớn mối lo ngại này, bằng cách cho thấy tỷ lệ tử vong đột ngột thấp hơn so với tỷ lệ quan sát được từ chính căn bệnh này.
Những lo ngại về thuốc này phải được xem xét từ góc độ lâm sàng rằng disopyramide nói chung là thuốc cuối cùng được thử cho bệnh nhân trước khi họ được chỉ định thu nhỏ vách ngăn xâm lấn bằng phẫu thuật cắt cơ vách ngăn (phẫu thuật tim hở) hoặc cắt bỏ vách ngăn bằng cồn (đau tim có kiểm soát). Cả hai thủ tục xâm lấn này đều có nguy cơ mắc bệnh và tử vong.
Đối với những bệnh nhân được lựa chọn, thử nghiệm disopyramide đường uống là một cách tiếp cận hợp lý trước khi tiến hành thu gọn vách ngăn xâm lấn. Bệnh nhân đáp ứng với disopyramide có thể được tiếp tục dùng thuốc. Những người tiếp tục có các triệu chứng làm mất khả năng lao động hoặc gặp các tác dụng phụ sẽ được giới thiệu ngay để thu gọn vách ngăn.
Tuy nhiên, sử dụng chiến lược theo từng bước như vậy, các nhà điều tra đã báo cáo rằng tỷ lệ sống sót không khác so với tỷ lệ sống sót quan sát được ở dân số Hoa Kỳ bình thường phù hợp với độ tuổi.
Dược động học
Hấp thu
Disopyramid được hấp thu nhanh qua đường tiêu hóa và khoảng 60 – 83% liều thuốc vào đại tuần hoàn dưới dạng không đổi. Nồng độ của disopyramid trong huyết tương cần thiết để có đáp ứng điều trị, thay đổi tuỳ theo loại loạn nhịp tim, mức độ nghiêm trọng, thời gian kéo dài loạn nhịp và độ nhạy cảm của bệnh nhân đối với thuốc. Sau khi uống một liều 200 – 300 mg, disopyramid thường bắt đầu thể hiện tác dụng trong vòng từ 30 phút – 3,5 giờ và kéo dài trong khoảng 1,5 – 8,5 giờ.
Phân bố
Disopyramid có thể phân bố khắp dịch ngoài tế bào của cơ thể nhưng không gắn rộng rãi vào các mô. Ở nồng độ có tác dụng điều trị trong huyết tương, thuốc trong máu được phân bố với một lượng gần bằng nhau giữa huyết tương và hồng cầu. Ở người bệnh suy thận, thể tích phân bố giảm nhẹ.
Tỷ lệ gắn vào protein huyết tương của disopyramid thay đổi và giảm khi nồng độ của thuốc và các chất chuyển hóa tăng. Ở nồng độ có tác dụng điều trị trong huyết tương, tỷ lệ gắn với protein của disopyramid là khoảng 50 – 65%.
Chuyển hóa
Disopyramid được chuyển hóa tại gan thông qua cytochrom P450 CYP3A4, tạo thành chất chuyển hoá N-monodealkyl hóa có hoạt tính chống loạn nhịp yếu hơn, nhưng lại có hoạt tính kháng cholinergic mạnh hơn. Ở người khỏe mạnh, nồng độ trong huyết tương của chất chuyển hóa N-monodealkyl hóa là khoảng 10%.
Thải trừ
Khoảng 40 – 60% liều uống của disopyramid được thải trừ qua nước tiểu dưới dạng không đổi, 15 – 25% dưới dạng N-monodealkyl hóa, và khoảng 10% là những chất chuyển hóa chưa được xác định. Ngoài ra, khoảng 10% được bài tiết qua phân dưới dạng không đổi và chuyển hóa.
pH của nước tiểu dường như không ảnh hưởng đến mức thải trừ disopyramid qua thận. Thuốc có thể được loại trừ bằng phương pháp thẩm tách máu.
Nửa đời thải trừ trong huyết tương của disopyramid dao động từ 4 – 10 giờ, trung bình là 6,7 giờ và kéo dài hơn ở người suy gan hoặc thận hoặc suy tim. Ở bệnh nhân có độ thanh thải creatinin dưới 40 ml/phút, nửa đời thải trừ trong huyết tương thay đổi từ 8 – 18 giờ.
Độc tính ở người
Các phản ứng bất lợi (ADR) trên tim mạch là hạ huyết áp và suy tim. ADR thường gặp phụ thuộc vào liều và có liên quan với hoạt tính kháng cholinergic của disopyramid. Mặc dù các ADR này có thể nhất thời, nhưng cũng có thể lâu dài hoặc nghiêm trọng. Trong đó, bí tiểu tiện là tác dụng kháng cholinergic nghiêm trọng nhất.
Quá liều disopyramid có thể gây ra những tác dụng kháng cholinergic, hạ huyết áp, mất ý thức, ngừng thở, những cơn ngạt thở, rối loạn dẫn truyền tim, loạn nhịp, nhịp tim chậm, suy tim sung huyết, phức hợp QRS và khoảng QT giãn rộng, vô tâm thu, và động kinh. Đã có trường hợp tử vong khi quá liều disopyramid.
Tính an toàn
Thời kỳ mang thai
Disopyramid có thể đi qua nhau thai, nhưng đến nay vẫn chưa có nghiên cứu đầy đủ và được kiểm tra về việc dùng disopyramid cho người mang thai. Hơn nữa, kinh nghiệm sử dụng thuốc trong thời kỳ mang thai còn hạn chế. Do đó, không thể loại trừ khả năng disopyramid gây độc hại đối với thai nhi.
Mặt khác, đã có trường hợp báo cáo là disopyramid kích thích co bóp tử cung khi mang thai. Do đó, chỉ dùng disopyramid trong thời kỳ mang thai sau khi đã cân nhắc giữa những lợi ích có thể đạt được và những nguy cơ có thể xảy ra đối với thai.
Thời kỳ cho con bú
Disopyramid có thể được phân bố trong sữa và hiện diện trong huyết tương của trẻ. Do đó, cần phải theo dõi các tác dụng bất lợi của thuốc ở trẻ em, đặc biệt là các tác dụng kháng muscarinic. Tuy nhiên, vì có thể xảy ra những tác dụng bất lợi nghiêm trọng ở trẻ bú mẹ, nên cần cân nhắc ngừng cho bú hoặc ngừng thuốc.
Suy gan
Trong các thử nghiệm lâm sàng, disopyramide có liên quan đến tỷ lệ tăng aminotransferase huyết thanh và phosphatase kiềm thấp. Mặc dù được sử dụng rộng rãi, nhưng disopyramide hiếm khi liên quan đến các trường hợp tổn thương gan rõ ràng trên lâm sàng. Trong đó, có hai loại tổn thương gan đã được mô tả.
Đầu tiên là tổn thương tế bào gan cấp tính phát sinh trong vòng 1 đến 3 ngày kể từ khi bắt đầu dùng disopyramide và giống như thiếu máu cục bộ cấp tính ở gan với sự gia tăng sớm rõ rệt nồng độ aminotransferase trong huyết thanh (và LDH), với sự gia tăng nhẹ của phosphatase kiềm và sau đó là sự gia tăng của bilirubin huyết thanh. Thời gian prothrombin ban đầu có thể bất thường. Tổn thương hồi phục nhanh chóng và có thể liên quan đến tình trạng suy tim sung huyết nặng lên đột ngột do tác dụng ức chế cơ tim của disopyramide.
Loại tổn thương thứ hai là viêm gan ứ mật phát sinh sau 1 đến 3 tuần điều trị và được đặc trưng bởi vàng da và ngứa, với sự gia tăng rõ rệt về phosphatase kiềm trong huyết thanh và tăng nhẹ đến trung bình nồng độ aminotransferase trong huyết thanh (Trường hợp 1). Tổn thương này có thể kéo dài, nhưng các trường hợp được báo cáo đã tự giới hạn. Các đặc điểm miễn dịch và tự miễn dịch rất hiếm.
Tương tác với thuốc khác
Khi sử dụng đồng thời disopyramid với những thuốc chống loạn nhịp khác như quinidin, encainid, procainamid, lidocain, flecainid hoặc propafenon, có thể xảy ra cộng hợp hoặc đối kháng tác dụng trên tim và cộng hợp độc tính. Việc sử dụng đồng thời disopyramid với những thuốc này chỉ nên sử dụng để điều trị loạn nhịp đe dọa sự sống mà không đáp ứng với liệu pháp dùng một thuốc.
Sử dụng đồng thời quinidin và disopyramid làm tăng nhẹ nồng độ disopyramid và giảm nhẹ nồng độ quinidin trong huyết tương.
Disopyramid không làm tăng nồng độ của digoxin trong huyết tương.
Không nên sử dụng đồng thời disopyramid với verapamil tiêm tĩnh mạch hoặc uống, do có thể cộng hưởng tác dụng và suy chức năng thất trái. Phải ngừng disopyramid trong vòng 48 giờ trước khi bắt đầu dùng verapamil và không được sử dụng lại disopyramid cho tới 24 giờ sau khi ngừng verapamil.
Tác dụng kháng cholinergic của disopyramid có thể cộng hợp với những thuốc kháng cholinergic.
Sự chuyển hóa của disopyramid có thể bị ảnh hưởng bởi các chất gây cảm ứng hoặc ức chế enzym CYP3A4, dẫn đến thay đổi nồng độ thuốc trong máu và tốc độ thải trừ.
Những thuốc gây cảm ứng CYP3A4 có thể thúc đẩy chuyển hóa disopyramid, làm giảm nồng độ của thuốc trong máu và giảm tác dụng: Phenytoin, phenobarbital, rifamycin. Khi dùng đồng thời những thuốc này, phải theo dõi chặt chẽ nồng độ của disopyramid trong huyết thanh để tránh nồng độ thấp dưới mức có tác dụng điều trị.
Những thuốc gây ức chế CYP3A4 có thể làm giảm chuyển hóa disopyramid, dẫn đến tăng nồng độ của thuốc trong máu, m tăng tác dụng và độc tính (kéo dài khoảng QT và nhịp thất nhanh đa dạng): Erythromycin, clarithromycin, azithromycin, sparfloxacin. Khi dùng đồng thời những thuốc này, phải theo dõi chặt chẽ nồng độ disopyramid trong huyết thanh để tránh nồng độ cao quá mức có tác dụng điều trị.
Lưu ý khi sử dụng Disopyramid
Chống chỉ định khi bệnh nhân có sốc tim hoặc blốc nhĩ – thất độ hai hoặc ba (nếu không đặt thiết bị tạo nhịp tim), bệnh nhân có khoảng QT kéo dài bẩm sinh, bệnh nhân suy tim sung huyết mất bù hoặc có giảm huyết áp.
Chống chỉ định sử dụng đồng thời disopyramid với sparfloxacin.
Tương tự như những thuốc chống loạn nhịp khác để điều trị loạn nhịp đe dọa sự sống, phải bắt đầu liệu pháp với disopyramid ở bệnh viện.
Vì có khả năng gây loạn nhịp và vì không chứng tỏ làm tăng thời gian sống đối với những người bệnh có loạn nhịp không đe dọa tính mạng, do đó disopyramid chỉ dành cho người bệnh có loạn nhịp thất đe dọa sự sống, và không nên dùng cho loạn nhịp tim ít nghiêm trọng.
Tránh dùng disopyramid để điều trị cho bệnh nhân có ngoại tâm thu thất vô triệu chứng.
Vì có tác dụng kháng cholinergic, nên không được dùng disopyramid cho người bệnh đã bị bí tiểu tiện, trừ khi đã áp dụng những biện pháp điều trị bí tiểu tiện.
Thận trọng ở những người bệnh có tiền sử gia đình về tăng nhãn áp góc đóng, và không được dùng disopyramid cho bệnh nhân có tăng nhãn áp góc đóng, trừ khi có dùng liệu pháp cholinergic để làm mất những tác dụng kháng cholinergic của disopyramid đối với mắt.
Đặc biệt thận trọng ở những bệnh nhân có bệnh nhược cơ vì disopyramid có thể làm sớm xảy ra cơn nhược cơ ở những người bệnh này.
Phải điều trị giảm kali huyết trước trước khi dùng disopyramid (nếu có) vì thuốc có thể không hiệu quả ở những người bệnh này.
Không dùng disopyramid cho những bệnh nhân có suy tim sung huyết mất bù, trừ khi suy tim có đáp ứng với liệu pháp tối ưu (bao gồm cả việc điều trị với digitalis) và khi chỉ do một loạn nhịp (đáp ứng tốt với disopyramid) gây nên hoặc làm trầm trọng thêm. Đồng thời phải theo dõi cẩn thận người bệnh.
Ở bệnh nhân có khoảng QT kéo dài do quinidin có thể có nguy cơ đặc biệt phát triển QT kéo dài và loạn nhịp xấu đi trong khi điều trị với disopyramid.
Phải được điều trị bằng digitalis trước khi dùng disopyramid cho người bệnh có cuồng động hoặc rung nhĩ để đảm bảo tăng dẫn truyền nhĩ – thất không dẫn tới nhịp thất nhanh.
Thận trọng đối với người bệnh có hội chứng suy nút xoang (bao gồm hội chứng nhịp chậm – nhịp nhanh), hội chứng WolffParkinson-White, hoặc blốc nhánh bó His, vì không tiên đoán được tác dụng của disopyramid trong những bệnh này.
Cần xem xét nguy cơ hạ đường huyết ở người bệnh suy tim sung huyết, suy dinh dưỡng mạn tính, người bị bệnh gan hoặc thận hoặc đang dùng những thuốc có thể làm tổn hại cơ chế thông thường điều hòa glucose khi không ăn (ví dụ, thuốc chẹn beta-adrenergic, rượu). Đồng thời ở những người bệnh này, phải theo dõi cẩn thận glucose huyết.
Nếu xảy ra hạ huyết áp ở người bệnh đang dùng disopyramid mà không phải do loạn nhịp gây nên, phải ngừng disopyramid và nếu cần, chỉ bắt đầu lại với liều lượng thấp hơn, sau khi đã điều trị hạ huyết áp.
Nếu suy tim sung huyết tăng nặng dần xảy ra khi đang dùng disopyramid, phải ngừng disopyramid và nếu cần, chỉ bắt đầu lại với liều lượng thấp hơn, sau khi đã điều trị suy tim.
Nếu blốc nhĩ – thất độ 1 phát triển khi đang dùng disopyramid, cần phải giảm liều lượng. Nếu blốc nhĩ – thất độ 1 vẫn tồn tại, cần cân nhắc giữa lợi ích của việc chống loạn nhịp bằng disopyramid và nguy cơ blốc nhĩ – thất ở mức độ cao hơn.
Nếu blốc nhĩ – thất độ 2 hoặc độ 3 xảy ra, hoặc blốc một, hai, hoặc ba nhánh của bó His, phải ngừng disopyramid, trừ khi nhịp thất đã được kiểm soát đầy đủ bằng máy tạo nhịp.
Khi phức hợp QRS giãn quá rộng hoặc khi khoảng QT kéo dài xuất hiện, cần phải theo dõi chặt chẽ bệnh nhân và phải ngừng disopyramid nếu phức hợp QRS giãn rộng hoặc khoảng QT kéo dài đến 25 – 50%.
Thận trọng và giảm liều disopyramid ở người bệnh suy thận hoặc gan. Đồng thời phải theo dõi cẩn thận điện tâm đồ ở những bệnh nhân này.
Một vài nghiên cứu của Disopyramid trong Y học
Nghiên cứu so sánh tiến cứu về liệu pháp cibenzoline và disopyramide tiêm tĩnh mạch trong điều trị rung nhĩ kịch phát sau phẫu thuật tim mạch
Cơ sở: Đã có báo cáo rằng khoảng một phần ba số bệnh nhân trải qua phẫu thuật tim mạch bị rung nhĩ kịch phát (AF) trong giai đoạn hậu phẫu. Tuy nhiên, có rất ít thông tin về việc lựa chọn thuốc chống loạn nhịp để chấm dứt AF kịch phát sau phẫu thuật.

Phương pháp và kết quả: Từ tháng 4 năm 2007 đến tháng 3 năm 2009, 118 bệnh nhân (76 nam, 42 nữ, tuổi trung bình 68+/-10 tuổi) có AF kịch phát sau phẫu thuật kéo dài > hoặc = 30 phút được chỉ định ngẫu nhiên để nhận cibenzoline đường tĩnh mạch (70 mg, n=60) hoặc disopyramide (50 mg, n=58) để chấm dứt AF kịch phát sau phẫu thuật.
Tỷ lệ thành công của liệu pháp iv cibenzoline (47%) cao hơn đáng kể so với liệu pháp iv disopyramide (24%; P<0,05). Để xác định các yếu tố lâm sàng nhằm tăng hiệu quả chấm dứt của iv cibenzoline, hồi quy logistic đa biến đã được sử dụng để điều chỉnh một số biến đồng thời và để tạo tỷ lệ chênh lệch được điều chỉnh (OR).
Các biến quan trọng để chấm dứt rung nhĩ kịch phát sau khi điều trị bằng cibenzoline đường tĩnh mạch là điều trị trước bằng thuốc chẹn beta-adrenergic đường uống (OR = 8,224, P = 0,030) và kích thước tâm nhĩ trái nhỏ hơn (OR = 0,879, P = 0,039).
Kết luận: Hiệu quả của cibenzoline đường tĩnh mạch trong việc chấm dứt rung nhĩ kịch phát sau phẫu thuật tốt hơn đáng kể so với disopyramide, đặc biệt ở những bệnh nhân đã dùng thuốc chẹn beta-adrenergic đường uống trước đó và những bệnh nhân có tâm nhĩ trái nhỏ hơn.
Tài liệu tham khảo
- Drugbank, Disopyramide, truy cập ngày 14 tháng 3 năm 2023.
- Komatsu, T., Tachibana, H., Satoh, Y., Ozawa, M., Kunugita, F., Tashiro, A., Okabayashi, H., & Nakamura, M. (2010). Prospective comparative study of intravenous cibenzoline and disopyramide therapy in the treatment of paroxysmal atrial fibrillation after cardiovascular surgery. Circulation journal : official journal of the Japanese Circulation Society, 74(9), 1859–1865.
- Pubchem, Disopyramid, truy cập ngày 14 tháng 3 năm 2023.
- Bộ Y Tế (2012), Dược thư quốc gia Việt Nam, Nhà xuất bản Y học, Hà Nội
