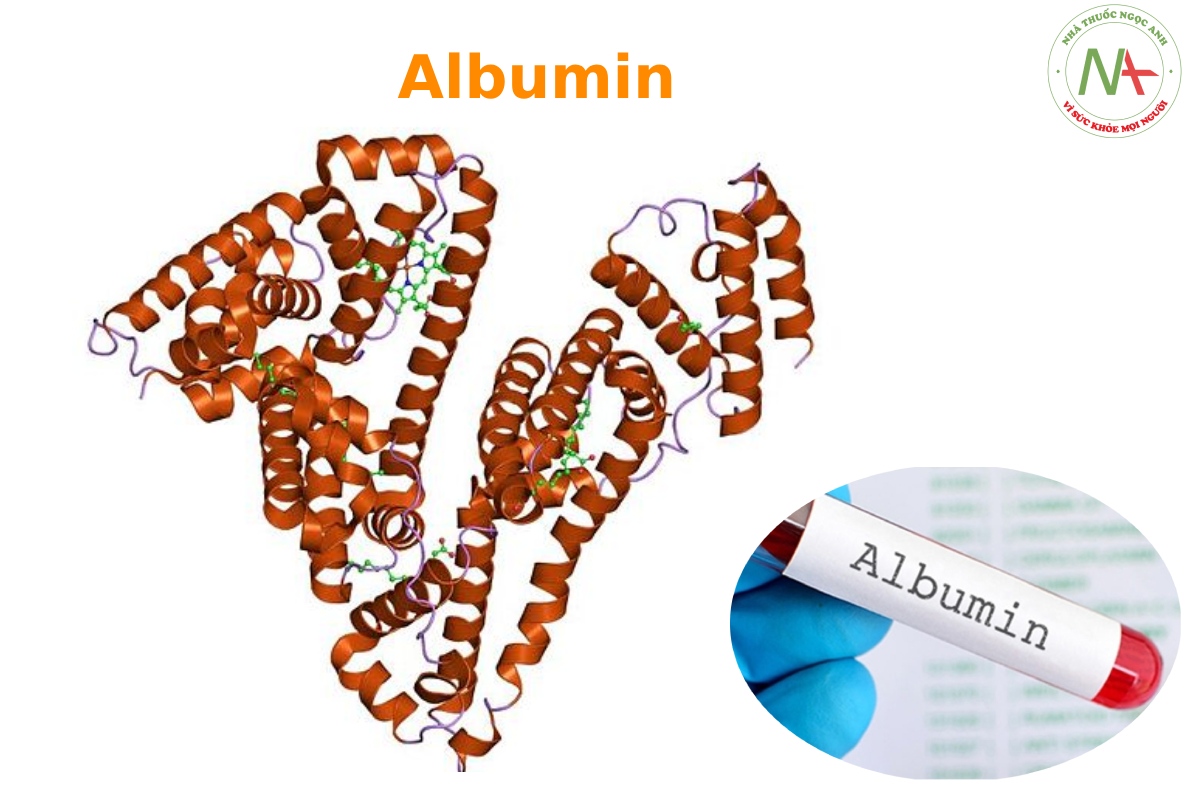
Albumin
Danh pháp
Tên chung quốc tế
Nhóm thuốc
Thuốc tăng thể tích máu, thuốc chống tăng bilirubin huyết
Mã ATC
B – Máu và cơ quan tạo máu
B05 – Các chất thay thế máu và dịch truyền
B05A – Máu và các sản phẩm liên quan
B05AA – Các chất thay thế huyết tương và các thành phần Protein huyết tương
B05AA01 – Albumin
Mã UNII
ZIF514RVZR
Mã CAS
9048-46-8
Cấu trúc phân tử
Công thức phân tử
Albumin có công thức là gì? C2936H4624N786O889S41
Phân tử lượng
66472.2 Da
Cấu trúc phân tử
Albumin là một họ protein hình cầu được tìm thấy trong nhiều mô thực vật và động vật có xu hướng liên kết nhiều loại phối tử.
Dạng bào chế
Dung dịch: 20% (lọ 50, 100 ml); 25% (lọ 20, 50 và 100 ml); 4,5% (lọ 50, 100, 250 và 400 ml); 5% (lọ 100, 250 và 500 ml).
Độ ổn định và điều kiện bảo quản
Các chế phẩm albumin người chưa mở có thể bảo quản được tới 3 năm ở nhiệt độ không quá 37 oC và tới 5 năm ở 2 – 8 oC. Tránh để đông lạnh vì lọ có thể nứt gây nhiễm tạp. Khi đã mở chỉ dùng trong vòng 4 giờ và vứt bỏ phần còn lại.
Tránh ánh sáng.
Nguồn gốc
Thuốc Albumin là gì? Albumin huyết thanh, thường được gọi là albumin máu, là một loại protein có hình cầu, được phát hiện trong máu của các động vật có xương sống. Gan là nơi sản xuất albumin huyết thanh, và nó hoà tan trong huyết tương, trở thành protein phong phú nhất trong máu của các loài động vật có vú.
Albumin được phát hiện và được mô tả lần đầu tiên vào năm 1837 bởi nhà bác học người Pháp, François Magendie. Ông đã tiến hành nghiên cứu về thành phần của huyết tương và phân tích các thành phần protein khác nhau.
Magendie chứng minh rằng albumin là một thành phần quan trọng của huyết tương và có vai trò quan trọng trong cung cấp chất dinh dưỡng và duy trì áp lực oncotic (áp lực hút nước) trong mạch máu. Kể từ đó, nhiều nghiên cứu đã được tiến hành về albumin, điều tra chức năng và ứng dụng của nó trong cơ thể.
Dược lý và cơ chế hoạt động
Dung dịch albumin được sản xuất từ máu toàn phần và chứa các protein hòa tan và chất điện giải, trong khi không có yếu tố đông máu, kháng thể nhóm máu hoặc cholinesterase huyết tương. Điều này cho phép dung dịch albumin có thể được truyền mà không cần quan tâm đến nhóm máu của người nhận.
Albumin có tác dụng gì? Albumin đóng vai trò quan trọng nhất trong huyết thanh, tham gia vào hai chức năng chính. Thứ nhất, nó duy trì áp lực thẩm thấu keo trong huyết tương. Thứ hai, albumin có khả năng liên kết và vận chuyển một số chất nội sinh và ngoại sinh như bilirubin, hormon steroid và các thuốc có trong máu.
Albumin máu bình thường là bao nhiêu? Tác dụng điều trị của albumin liên quan đến khả năng ảnh hưởng đến áp lực thẩm thấu keo của huyết tương. Trong trường hợp nồng độ albumin huyết thanh bình thường (40-50 g/lít), albumin có thể đảm nhận 60-80% áp lực thẩm thấu keo đó. Khi truyền 1g albumin vào máu, thể tích huyết tương tuần hoàn có thể tăng khoảng 18ml. Điều này dẫn đến giảm hematocrit và độ nhớt của máu.
Chế phẩm albumin không chứa yếu tố đông máu và không có tác động đến cơ chế đông máu bình thường, cũng không gây tăng hiện tượng đông vón máu.
Thời gian hiệu quả của albumin phụ thuộc vào thể tích máu ban đầu của người bệnh. Chỉ sau 15 phút sau khi tiêm albumin 25%, có thể nạp thêm thể tích máu đầy đủ cho người bệnh. Trong trường hợp lượng máu giảm, thời gian để tăng thể tích máu sẽ kéo dài trong nhiều giờ, trong khi khi lượng máu ở mức bình thường, thời gian tác dụng sẽ ngắn hơn.
Ứng dụng trong y học
Albumin, một loại protein quan trọng có trong huyết tương, đã được áp dụng rộng rãi trong lĩnh vực y học. Với khả năng chứa nước và tác dụng áp lực oncotic, albumin có nhiều ứng dụng đa dạng trong chẩn đoán, điều trị và nghiên cứu y học.
Điều trị giảm albumin máu là một trong những ứng dụng quan trọng của albumin. Nguyên nhân giảm albumin máu? Khi bệnh nhân gặp rối loạn chức năng gan hoặc bị tổn thương do chấn thương hoặc bệnh tật, mức độ albumin trong huyết tương có thể giảm. Điều này gây ra áp lực oncotic giảm và dẫn đến sự di chuyển nước từ mạch máu vào nước mô, gây ra sưng tấy và sự suy giảm chức năng của các cơ quan. Bằng cách cung cấp albumin bổ sung thông qua truyền huyết tương albumin, có thể khắc phục hiện tượng này và giúp duy trì áp lực oncotic trong mạch máu, từ đó hỗ trợ quá trình phục hồi và điều trị.
Truyền albumin khi nào? Albumin cũng được sử dụng trong điều trị sốc. Khi bệnh nhân mắc phải sốc do mất nước nặng, albumin có thể được sử dụng để khắc phục mất nước và tăng áp lực oncotic, giúp duy trì áp lực huyết. Việc tiêm albumin trong trường hợp này có thể giúp tái cân bằng lượng nước cơ thể và ổn định tình trạng sốc.
Ngoài ra, albumin còn được ứng dụng trong lĩnh vực chẩn đoán. Một ứng dụng phổ biến của albumin là trong xét nghiệm chẩn đoán điều trị tuyến tụy. Một dạng xét nghiệm gọi là xét nghiệm serum albumin có thể đo mức độ albumin trong huyết thanh, giúp đánh giá chức năng gan và chẩn đoán các rối loạn chức năng gan. Albumin cũng có thể được sử dụng để chẩn đoán và đánh giá các rối loạn khác nhau như rối loạn dinh dưỡng và bệnh cường giáp.
Ngoài những ứng dụng trực tiếp trong y học, albumin còn được sử dụng trong nghiên cứu và phát triển dược phẩm. Với tính chất đa dạng và khả năng liên kết với nhiều loại phân tử khác nhau, albumin được sử dụng làm chất mang trong việc vận chuyển thuốc, giúp tăng hiệu quả và độ tin cậy của thuốc. Albumin cũng được nghiên cứu để khám phá những tác dụng khác nhau như kháng vi khuẩn và chống viêm.
Dược động học
Hấp thu
Đang cập nhật
Phân bố
Albumin được phân bố trong dịch ngoại tế bào, với hơn 60% tồn tại trong khoang ngoài mạch.
Chuyển hóa
Đang cập nhật
Thải trừ
Thời gian thải trừ là khoảng 15 – 20 ngày.
Phương pháp sản xuất
Dung dịch albumin được sử dụng trong lĩnh vực y học được chế tạo từ máu toàn phần. Albumin được tổng hợp trong gan dưới dạng preproalbumin, với phần peptit đầu N cuối cùng được loại bỏ trước khi protein được giải phóng khỏi mạng lưới nội chất thô. Sản phẩm sau đó, proalbumin, được phân cắt trong các túi Golgi để tạo ra albumin.
Độc tính ở người
Albumin là một protein tự nhiên có trong cơ thể và không có độc tính đáng kể. Trong điều kiện bình thường, albumin không gây hại cho cơ thể và được coi là an toàn khi sử dụng trong các ứng dụng y tế.
Tuy nhiên, như với bất kỳ sản phẩm sinh học nào, có thể xảy ra các phản ứng dị ứng hoặc phản ứng quá mẫn đối với albumin ở một số người. Những phản ứng này có thể bao gồm dị ứng da, ngứa, mẩn đỏ, hoặc kích ứng dị ứng nặng hơn như phản ứng dị ứng nặng (anaphylaxis). Tuy nhiên, những phản ứng này rất hiếm khi xảy ra và thường xảy ra ở những người có tiền sử dị ứng với albumin hoặc các chất protein khác.
Tính an toàn
Albumin được xem là an toàn cho phụ nữ mang thai và không có nguy cơ gây hại khi truyền albumin cho phụ nữ cho con bú.
Cần thận trọng khi sử dụng albumin 25% cho trẻ sinh non vì có nguy cơ gây xuất huyết trong não thất.
Tương tác với thuốc khác
Một số lô chế phẩm albumin có chứa yếu tố hoạt hóa đông máu (prekallikrein), có thể kích thích biến đổi kininogen trong máu thành kinin, gây hạ huyết áp.
Dung dịch albumin nhiễm nhôm có thể gây hiệu ứng độc cho những người suy thận đã tiếp nhận một lượng albumin lớn, gây ra loạn dưỡng xương và bệnh lý não.
Lưu ý khi sử dụng Albumin
Không khuyến nghị sử dụng albumin như một nguồn bổ sung protein calo cho người bệnh cần hỗ trợ dinh dưỡng.
Khi sử dụng các chế phẩm albumin 25% có độ thẩm thấu cao, cần pha loãng một cách thích hợp để tránh tăng thể tích máu quá nhanh.
Khi sử dụng lượng lớn dung dịch albumin đối với người bệnh có lưu lượng tim thấp, cần đề phòng rối loạn tuần hoàn (quá tải, loãng máu) hoặc phù phổi do tăng thể tích huyết tương nhanh chóng.
Cần theo dõi cẩn thận người bệnh bị chấn thương hoặc sau phẫu thuật khi sử dụng chế phẩm albumin để tránh tăng huyết áp và xuất huyết ở những vị trí chưa được phát hiện trước.
Trong trường hợp mất nước, người bệnh cần được cung cấp đồng thời dung dịch và chất điện giải.
Cần chú ý khi hạn chế tiêu thụ muối vì chế phẩm albumin có chứa hàm lượng natri từ 130 – 160 mmol/lít.
Khi sử dụng lượng lớn albumin cho người bệnh có rối loạn chức năng thận, có thể xảy ra mất cân bằng điện giải gây hiện tượng nhiễm kiềm chuyển hóa. Ngoài ra, khi sử dụng lượng lớn albumin, có thể cần bổ sung hồng cầu để phòng tránh thiếu máu.
Không sử dụng dung dịch albumin nếu có hiện tượng đục hay tạo kết tủa.
Một vài nghiên cứu của Albumin trong Y học
Sử dụng truyền albumin người ở bệnh nhân xơ gan

Bối cảnh: Truyền albumin ở người có hiệu quả để kiểm soát tình trạng viêm toàn thân, do đó có thể kiểm soát một số biến chứng liên quan đến xơ gan, chẳng hạn như viêm phúc mạc do vi khuẩn tự phát (SBP), bệnh não gan (HE) và hội chứng gan thận. Tuy nhiên, lợi ích lâm sàng của nó vẫn còn gây tranh cãi.
Phương pháp: Cơ sở dữ liệu Thư viện EMBASE, PubMed và Cochrane đã được tìm kiếm. Các thử nghiệm ngẫu nhiên có đối chứng (RCT) liên quan đến việc sử dụng truyền albumin người ở bệnh nhân xơ gan đã đủ điều kiện. Tỷ lệ tử vong và tỷ lệ mắc các biến chứng liên quan đến xơ gan được gộp lại.
Hiệu quả của việc truyền albumin người đối với tỷ lệ tử vong cũng được đánh giá bằng các phân tích phân nhóm chủ yếu theo dân số mục tiêu và thời gian điều trị truyền albumin người. Tỷ lệ chênh lệch (OR) với khoảng tin cậy (CIs) 95% đã được tính toán.
Kết quả: Bốn mươi hai RCT cuối cùng đã được đưa vào. Phân tích tổng hợp cho thấy truyền albumin người có thể làm giảm đáng kể tỷ lệ tử vong ở bệnh nhân xơ gan (OR = 0,81, KTC 95% = 0,67-0,98, p = 0,03).
Phân tích phân nhóm cho thấy truyền albumin người có thể làm giảm đáng kể tỷ lệ tử vong của bệnh nhân xơ gan với SBP (OR = 0,36, 95% CI = 0,20-0,64, p = 0,0005) và HE (OR = 0,43, 95% CI = 0,22-0,85, p = 0,02), nhưng không phải những người bị báng bụng hoặc nhiễm trùng không phải SBP hoặc trải qua chọc dò thể tích lớn.
Điều trị truyền albumin người ngắn hạn có thể làm giảm đáng kể tỷ lệ tử vong ngắn hạn (OR = 0,67, KTC 95% = 0,50-0,89, p = 0,005), nhưng không làm giảm tỷ lệ tử vong lâu dài. Điều trị truyền albumin dài hạn cho người không thể làm giảm đáng kể tỷ lệ tử vong dài hạn (OR = 0,72, KTC 95% = 0,48-1,08, p = 0,11).
Ngoài ra, truyền albumin người có thể làm giảm đáng kể tỷ lệ suy thận (OR = 0,63, KTC 95% = 0,45-0,88, p = 0,007) và cổ trướng (OR = 0,45, KTC 95% = 0,25-0,81, p = 0,007) , nhưng không phải nhiễm trùng hoặc chảy máu đường tiêu hóa.
Kết luận: Truyền albumin người có thể cải thiện kết quả của bệnh nhân xơ gan. Tuy nhiên, các chỉ định của nó đối với các biến chứng khác nhau và chiến lược truyền dịch trong bệnh xơ gan cần được khám phá thêm.
ALBUMIN- PROTEIN TỐI QUAN TRỌNG CỦA CƠ THỂ
Albumin là protein huyết tương quan trọng nhất về mặt số lượng. Khoảng | 300 – 500 g albumin được phân bố trong dịch cơ thể. Gan người trưởng thành tổng hợp trung bình khoảng 15 g albumin / ngày ( 200 mg / kg / ngày ). Tốc độ tổng hợp có thể tăng gấp đôi trong tình huống mất albumin nhanh chóng hoặc giảm nồng độ albumin huyết thanh.
Nồng độ albumin huyết thanh phản ánh tốc độ tổng hợp, tốc độ thoái hóa và thể tích phân bố. Quá trình tổng hợp albumin do nhiều yếu tố điều hòa, trong đó gồm tình trạng dinh dưỡng, áp lực thẩm thấu keo huyết thanh, cytokine và hormone. Cơ chế tác động ở mức tế bào của các yếu tố này chưa được biết rõ, nhưng có thể liên quan đến sự tạo thành các polysome ARN thông tin của albumin trong gan. Các chất kích thích tổng hợp albumin làm tăng hiệu quả của quá trình này. Ngược lại, các chất ức chế liên quan đến tình trạng viêm như yếu tố hoại tử mô, interleukin – 1 cản trở sự tổng hợp albumin.
Nơi thoái biến albumin trong cơ thể vẫn chưa được biết rõ. Thời gian bán hủy trung bình của albumin trong huyết thanh là khoảng 20 ngày, với 4% tổng lượng albumin được thoái hóa mỗi ngày.
Ý nghĩa lâm sàng
Giảm albumin máu không phải lúc nào cũng phản ánh chính xác tình trạng giảm chức năng tổng hợp của gan do có nhiều yếu tố ảnh hưởng khác, bao gồm tình trạng viêm hệ thống, hội chứng thận hư và suy dinh dưỡng. Đối với bệnh gan:
Nồng độ albumin có khuynh hướng bình thường trong viêm gan virus cấp, nhiễm độc gan do thuốc và vàng da tắc mật. Nên nghĩ đến khả năng có bệnh gan mạn khi nồng độ albumin huyết thanh < 3 g / dL .
Giảm albumin máu thường gặp hơn ở bệnh gan mạn như xơ gan. Giảm nồng độ albumin thường phản ánh tình trạng tổn thương gan nặng dẫn đến giảm tổng hợp albumin.
Tăng albumin máu cấp tính thường gặp nhất ở bệnh nhân giảm thể tích tuần hoàn do cô đặc máu. Về mặt lý thuyết, tăng albumin máu cũng có thể xảy ra ở những người có biển thể di truyền làm kéo dài thời gian bán hủy của albumin trong huyết thanh.
DÙNG ALBUMIN TRÊN NGƯỜI BỆNH XƠ GAN – Review của ASHP
Albumin đóng vai trò quan trọng trong việc điều trị bệnh gan tiến triển. Tuy nhiên, việc dùng albumin không phù hợp có thể dẫn tới biến cố có hại nghiêm trọng cho người bệnh.
Albumin bị giảm sản xuất trong bệnh gan mạn tính do giảm tế bào gan kèm theo phản ứng viêm. Đồng thời, nồng độ albumin không tương quan với chức năng của albumin. Ngoài ra, không có bằng chứng vững chắc cho thấy việc đưa nồng độ albumin về ngưỡng bình thường (3.5-5.0 g/dL) có thể giúp cải thiện các biến cố lâm sàng quan trọng trên người bệnh xơ gan.
Nhiều chỉ định albumin chưa cho thấy lợi ích rõ ràng, chi phí cao kèm tình trạng thiếu thuốc khiến cho việc dùng albumin hợp lý luôn là đề tài được tranh luận trong thời gian dài. Ngoài ra, việc dùng albumin cho các chỉ định ngoài xơ gan cũng làm phức tạp thêm những trường hợp thật sự cần đến albumin. Thêm vào đó, chỉ định albumin cần điều chỉnh dựa trên tình trạng của người bệnh.
Dược sĩ có thể góp phần trong việc dùng albumin hợp lý, tránh các tình huống chỉ định albumin còn mơ hồ, chẳng hạn: chọn nồng độ albumin theo chỉ định, thúc đẩy dùng albumin sớm trong trường hợp khẩn cấp (ví dụ như AKI), đánh giá lại chỉ định albumin trong thời gian dùng thuốc hoặc cung cấp kiến thức cho thấy thiếu lợi ích khi chọn mục tiêu nồng độ albumin cụ thể.
Dược sĩ sẽ hỗ trợ xây dựng các tiêu chí/chỉ định dùng albumin phù hợp cho cơ sở y tế, từ đó giúp hướng dẫn và đào tạo sử dụng albumin. Là thành viên chủ chốt của nhóm đa ngành, dược sĩ có thể giáo dục đồng nghiệp về những điểm quan trọng này, từ đó tạo điều kiện cho việc sử dụng albumin phù hợp và dẫn đến cải thiện việc chăm sóc người bệnh.
Bài review đăng trên AJHP sẽ thảo luận lý do dùng albumin để điều trị các biến chứng xơ gan, phân tích các dữ liệu hiện có và hướng dẫn cách áp dụng các khuyến nghị trong hướng dẫn lâm sàng vào thực hành.
Cập nhật sử dụng Albumin trên bệnh nhân nặng/phẫu thuật
a. So sánh giữa hồi sức dịch bằng Albumin 20% và Albumin 5% [1]
– Tổng lượng dịch hồi sức ở giờ thứ 48 ít hơn 600ml (95% CI từ -800 đến – 400)
– Không có khác biệt về thời gian thở máy, tỷ lệ khởi động điều trị thay thế thận, tỷ lệ sống xuất viện
– Albumin 20% không làm xấu đi chức năng thận và dự hậu CLS
b. Tỷ lệ V dịch hồi sức ở nhóm albumin so với NaCl 0.9% là 1:1.4, trong đó không có sự khác biệt về tỷ lệ suy cơ quan mới mắc, thời gian thở máy, thời gian CRRT. Có tỷ lệ truyền máu cao hơn trong 2 ngày đầu ở nhóm albumin có thể do pha loãng hoặc do mất máu do làm giảm thoáng qua các yếu tố đông máu. Subground ở BN Nhiễm khuẩn huyết tử vong OR 0.84 (95% CI 0.74-1.02) với albumin. [2]
c. Phân tích gộp 17 RCT so sánh hồi sức bằng albumin và các dịch khác ở BN NKH, không kể đến giảm Albumin máu, cho thấy [3]:
– Sử dụng Albumin có liên quan đến giảm tỷ lệ tử vong OR 0.82 (95% CI 0.67-1; p=0.047)
– Tác dụng làm tăng V nội mạch, tăng gắn kết với thuốc, chống oxy hóa, kháng kết tập tiểu cầu
d. Động học của albumin ở BN ung thư [4]:
– Nồng độ ban đầu không có khác biệt có ý nghĩa
– Tại giờ thứ 6, nồng độ albumin giảm: phẫu thuật ENT (Otolaryngology) 20%, phẫu thuật vùng bụng 40%, phẫu thuật buồng trứng 45%
e. Mối tương quan giữa giảm albumin và máu mất [1]
– Có sự tương quan giữa giảm albumin và máu mất ở nhóm PT bụng lớn => giảm albumin máu là do mất máu hoặc do pha loãng.
– Ở nhóm PT buồng trứng thì mối tương quan này yếu hơn => cơ chế giảm albumin do mất máu chỉ đóng vai trò thứ yếu.
– Hạ albumin máu không là yếu tố nguy cơ tử vong khi phân tích sống còn bằng mô hình hồi quy Cox.
f. Nồng độ Albumin trước điều trị là yếu tố tiên lượng tử vong ở BN ung thư
– BN ung thư có tình trạng suy dinh dưỡng do nhiều cơ chế liên quan đến khối u, đáp ứng ký chủ,…Giảm Albumin thể hiện sự giảm tổng hợp do các phản ứng viêm. SDD ở BN ung thư tăng tử vong, giảm đáp ứng điều trị, tăng độc tính của thuốc hóa trị và giảm Albumin máu có liên quan đến kết cục xấu ở những BN ung thư đường tiêu hóa, ung thư phổi, buồng trứng, mô mềm. [5]
– Nguyên nhân gây giảm Albumin ở BN ung thư là do phản ứng viêm nhiều hơn là do suy dinh dưỡng. Viêm là nguyên nhân chính dẫn đến kết cục xấu theo thang điểm GPS (Glasgow Prognostic Score). Trong đó, một số nghiên cứu cho thấy tỷ lệ albumin/globulin thấp hơn thì kết cục cũng xấu hơn. [6]
g. Giảm Albumin máu và tình trạng đề kháng lợi tiểu
– Một số BN hạ albumin máu nặng có tình trạng đề kháng lợi tiểu mà nguyên nhân là do furosemide cần kết hợp với albumin để được đưa đến ống thận gần. Trong nghiên cứu của Martin năm 2005 ở 40 BN thở máy do tổn thương phổi cấp có giảm albumin cho thấy bù albumin giúp cải thiện tình trạng oxy máu và giúp cân bằng dịch âm [7]. Trong một phân tích gộp 13 RCT về dùng lợi tiểu song song với albumin, hiệu quả điều trị tốt hơn ở những bệnh nhân: Albumin máu < 25g/L; dùng albumin liều cao hơn (>30g); Creatinine nền > 1.2mg/dL; hiệu quả thải Natri tốt hơn ở BN có eGFR < 60ml/phút/1.73m2. Albumin + furosemide tăng lượng nước tiểu 31.5ml/h so với sử dụng furosemide đơn thuần [8].
h. Albumin trong phòng ngừa tổn thương thận cấp
– Trong nghiên cứu của Yan (2022): 247/661 BN hậu phẫu (không phẫu thuật tim) có giảm Albumin: Dùng albumin 20% sớm sau mổ (130 BN) với 117 BN không. Kết quả cho thấy truyền albumin ngoại sinh ở nhóm có giảm albumin máu không phòng ngừa tổn thương thận cấp hậu phẫu, không giảm thời gian thở máy và không giảm biến chứng hậu phẫu, tử vong nội viện [9].
i. Truyền Albumin và tỉ lệ tử vong
– Nghiên cứu SAFE khi so sánh hồi sức dịch với Albumin 4% và NaCl 0.9% không cho thấy sự khác biệt về tỷ lệ tử vong chung cũng như thời gian nằm viện [10].
– Nghiên cứu ALBIOS ở BN Nhiễm khuẩn huyết: dùng Albumin 20% để duy trì nồng độ Albumin đạt được 30g/L cũng không cải thiện tử vong 28 và 90 ngày so với dịch tinh thể [11].
– Không cải thiện tử vong ở BN xơ gan mất bù (nghiên cứu FRISC) [12].
– Pilot RCT của Dubois cho thấy BN có albumi < 30g/L, khi bù 300ml dung dịch albumin 20% ngày đầu và sau đó 200ml/ngày có cải thiện về chức năng cơ quan và cân bằng dịch dương hơn [13].
– Trong 1 phân tích gộp (2022) về bù albumin ở BN nhiễm khuẩn huyết/sốc nhiễm khuẩn: không cho thấy albumin có thể cải thiện tỷ lệ tử vong [14].
Tóm lại:
– Giảm Albumin máu do nhiều nguyên nhân gây ra chứ không chỉ do suy dinh dưỡng và giảm albumin máu không đồng nghĩa với suy dinh dưỡng.
– Albumin máu không phải là dấu ấn tin cậy của tình trạng dinh dưỡng cũng như đánh giá hiệu quả của việc điều trị dinh dưỡng.
– Truyền Albumin ngoại sinh không giảm được tỉ lệ biến chứng sau mổ và tỉ lệ tử vong.
– Chìa khóa trong điều trị hạ albumin máu là điều trị nguyên nhân gây giảm albumin máu hơn là truyền albumin.
VAI TRÒ CỦA ALBUMIN TRONG HỒI SỨC BỆNH NHÂN TỤT HUYẾT ÁP
Ở bệnh nhân bệnh năng cấp tính, tụt huyết áp thường là một trong nhửng dấu hiệu tiến triển shock: rối loạn điều hòa sinh lý đáng kể do giảm khả năng duy trì tưới máu cơ quan đích. Khi điều này xuất hiện, một trong những phương pháp mà bác sĩ lâm sàng có duy trì lại huyết áp là truyèn dịch. Human albumin, một protein huyết thanh được tổng hợp tại gan và đi vào máu, là dung dịch keo dược phát triển từ những năm 1940. Một trong những đặc tính làm cho nó trở thành dung dịch lý tường được dùng trong hồi sức bệnh nhân tụt huyết áp là khả nưng duy trì được áp lực keo nội mạch. Đièu này có thế cải thiện huyết áp lâu hơn, đồng thời làm giảm lượng dịch bị mất qua khoảng kẽ (khoang thứ 3).
Đặc tính của Albumin
Albumin là monomeric protein vói khối lượng phân tử là 66.5 kDa và có thời gian bán hủy khoảng 21 ngày. Nó được tổng hợp ở gan và là dạng protein nhiều nhất ờ trong máu. Albumin có nhièu chức năng, nổi bật nhất là tạo áp lực keo huyết tương. Khi được tổng hợp, nó giải phóng vào máu vói tốc độ khoảng 10-15 g/ngày, thực hiện chức năng là tạo áp lực keo và hoạt động như các chất vận chuyển.
Albumin là một trong những dung dịch keo có thế được dùng trong hòi sức. dung dịch keo được định nghĩa là dung dịch điện giải có thêm các chất trọng lượng phân tử cao hình thành áp lực keo giữ trong khoang nội mạch. Tốc độ và chiều hướng trao đổi dịch giữa khoang nội mạch và khoang kẽ dược xác định bằng áp lực thủy tĩnh trong mạch máu trừ cho áp lực keo. Khi ờ tư thế nằm, áp lực thủy tĩnh nội mạch bình thường ~ 20 mmHg, trong khi áp lực keo huyết tương là 28 mmHg, đẩy dòng dịch vào trong khoảng kẽ để bảo tồn thể tích huyết tương. Albumin đẳng trương 5% có áp lực keo 20 mmHg, trong khi albumin 25% có áp lực keo là 70 mmHg. Cả hai đều có thời gian tác động khoảng 12 giờ.
So sánh Albumin với các dung dịch keo khác
Các dung dịch keo khác bao gồm FFP, dextrans, gelatin, và HES (hydroxyethyl starch). FFP và albumin là các dung dịch keo tự nhiên, trong khi dextrans và starches là dung dịch keo tổng hợp. FFP hạn chế được dùng trong hồi sức – được dùng trong những tình huống chảy máu lượng nhiều, chấn thương, bỏng, và điều chỉnh bệnh lý rối loạn đông máu. Nó không phải là dung dịch lý tưởng trong hồi sức ban đàu, hơn thế nừa còn làm tăng nguy cơ biến chứng như quá tải tuần hoàn liên quan đến truyền máu (TACO), phản ứng tán huyết do bất tương hợp ABO, các bệnh truyền nhiễm như HIV, viêm gan B và viêm gan c. Dextrans ít được sử dụng trong nhừng năm gần đây do liên quan đến tổn thương thận, phản ứng phản vệ và tăng nguy cơ chảy máu do làm giảm kết tập tiểu cầu và giảm yếu tố VI11 và von VVillebrand.
Việc lựa chọn dịch truyền cho bệnh nhân tụt huyết áp, các bác sĩ cần xem xét nhiều yếu tố: tình trạng bệnh, rối loạn chức năng cơ quan đích, và thông số huyết động, tất cả đều có thế ảnh hưởng dến kết cục cũng như thời gian nằm 1CU và thời gian nằm viện. Bôi phụ thế tích nội mạch là can thiệp quan trọng để duy trì chức năng tuần hoàn và tưới máu cơ quan đích. Hiện tại các dữ liệu cho thấy albumin dùng trên bệnh nhân có tụt huyết áp mang lại lợi ích hơn so với dịch thủy tinh thế về cải thiện MAP, CVP, giảm thời gian dùng vân mạch và giảm bilan dương.
Tài liệu tham khảo
- Bai, Z., Wang, L., Wang, R., Zou, M., Méndez-Sánchez, N., Romeiro, F. G., Cheng, G., & Qi, X. (2022). Use of human albumin infusion in cirrhotic patients: a systematic review and meta-analysis of randomized controlled trials. Hepatology international, 16(6), 1468–1483. https://doi.org/10.1007/s12072-022-10374-z
- Drugbank, Albumin, truy cập ngày 14 tháng 6 năm 2023.
- Pubchem, Albumin, truy cập ngày 14 tháng 6 năm 2023.
- Bộ Y Tế (2012), Dược thư quốc gia Việt Nam, Nhà xuất bản Y học, Hà Nội
Xuất xứ: Úc
Xuất xứ: Pháp
Xuất xứ: Mỹ
Xuất xứ: Ba Lan
Xuất xứ: Việt Nam
Xuất xứ: Việt Nam
Xuất xứ: Mỹ
Xuất xứ: Việt Nam
Xuất xứ: Pháp
Xuất xứ: Mỹ
Xuất xứ: Áo
Xuất xứ: Áo
Xuất xứ: Nhật Bản
Xuất xứ: Ý
Xuất xứ: Việt Nam
Xuất xứ: Pháp